Асцит – вторичная патология, которая развивается на фоне сердечной недостаточности и характеризуется скоплением жидкости в брюшной полости. Это нарушение чаще встречается при хроническом течении болезней сердца. Оно относится к тяжелым осложнениям, однако при своевременном обнаружении подлежит коррекции.

- Пороки. К этой группе болезней относят приобретенные проблемы, а также врожденные болезни.
- Хроническое легочное сердце. Этим определением характеризуют группу болезней, связанных с увеличением давления в малом круге кровообращения из-за нарушений в бронхах и легких.
- Тромбоэмболия ветвей легочной артерии. Тяжелое состояние, при котором ухудшается работа сердца.
- Атеросклероз или кардиосклероз. Последствие инфаркта миокарда или миокардита.
- Перикардит. Осложнение других болезней органа.
На хроническую сердечную недостаточность (ХСН) приходится от 15 до 25% всех случаев асцита. Однако лидирующие позиции занимают заболевания печени.

- увеличение живота без обнаружения жировых отложений в других частях тела;
- неподвижность «пузыря» при дыхании;
- выпячивание пупка;
- кожа становится натянутой, блестящей, появляются белые растяжки;
- живот на ощупь плотный, а не рыхлый, как при отложении жира;
- через кожу видны расширенные вены.
Выпот, собирающийся в брюшной полости, — серьезное осложнение, указывающее на запущенное течение болезней сердца. Отсутствие желтушности – явный признак асцита, связанного с патологиями этого органа, а не печени или почек.
Пациенты при водянке жалуются на одышку, которая усиливается в лежачем положении. Кожа становится синюшной, при обследовании обнаруживаются застои в легких.
Симптомы скопления жидкости в брюшной полости специфичны и легко отличаются врачом при обследовании от ожирения и других заболеваний. Однако важна скорость постановки диагноза, так как асцит может протекать стремительно, что представляет опасность для жизни пациента.

- дифференциальная диагностика на гепатиты и цирроз;
- изучение анализов крови и мочи;
- рентген живота и грудной клетки;
- УЗИ – один из самых эффективных методов, показывающих наличие лишней жидкости уже при скоплении 30-100 мл;
- исследование асцитической жидкости после пункции;
- микроскопия;
- бактериологический анализ.
Лапароцентез (выведение жидкости из брюшной полости) – способ диагностики и лечения асцита при сердечной недостаточности.
Дополнительно обследуют состояние сердца:
- назначают электрокардиографию для определения сердечного ритма;
- используют метод эхококардиографии для записи шумов (используется аппарат УЗИ);
- исследуют миокард с помощью сцинтиграфии при отсутствии противопоказаний к физической нагрузке – оценивается качество кровоснабжения и реакция на стресс.
После сбора всех данных врач сможет поставить точный диагноз и назначить немедленное лечение.
Асцит может быть обнаружен доктором во время пальпации и визуального осмотра. Однако распознать патологию на начальной стадии, когда она проще всего поддается лечению, таким способом сложно. Важно пройти полный комплекс диагностики, чтобы определить скорость скопления жидкости.

Для предотвращения скопления лишней жидкости в брюшной полости доктора назначают прием мочегонных препаратов. При лечении важно соблюдать пропорции поступающей и выводимой воды, иначе она вновь будет скапливаться в организме. Регулярный контроль с помощью анализов позволяет отслеживать уровень солей в организме и не допускать их дисбаланса.
Сбалансированная диета при ХСН с асцитом жизненно необходима пациенту. Врач дает подробные рекомендации, как можно питаться, что нужно полностью исключить из рациона. Правильная диета требует полного отказа от слишком соленых, перченых и пряных продуктов, жирных блюд, алкоголя и газированных напитков.
В отличие от стандартных правил здорового питания, рацион при асците не терпит злоупотребления жидкостью. При сердечной недостаточности нельзя пить 1,5-2 л воды в день без рекомендаций доктора.

Лечение первых стадий водянки отнимает минимум времени и бывает эффективным в большинстве случаев. Запущенные формы нарушения требуют серьезного медицинского вмешательства и могут представлять угрозу для жизни пациента.
Хроническая сердечная недостаточность – тяжелая патология, которая приводит к сильному сокращению жизни. Прогноз при наличии кардиологического асцита зависит от многих факторов, в том числе от своевременного обнаружения патологии.
Сам по себе асцит не может влиять на лечебный процесс ХСН. Однако запущенная стадия водянки повышает риски для пациента. Если нарушение не лечить, при интенсивном скоплении жидкости человек сможет прожить несколько месяцев. Если вода собирается медленно, это время увеличивается до 2-3 лет.
При лечении, которое было начато вовремя, можно полностью устранить асцит и предотвратить его дальнейшее развитие. В этом случае прогноз напрямую будет связан с состоянием сердца.
Асцит при хронической сердечной недостаточности служит показателем того, что процесс зашел далеко и оказывает серьезную нагрузку на организм. Лечить обе патологии достаточно сложно. Но, если пациент строго соблюдает рекомендации врача, то он сможет избавиться от водянки и улучшить качество своей жизни.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
При снижении сократимости правого желудочка нарушается «перекачивание» крови в легкие и далее в левый желудочек сердца. Развивается правожелудочковая недостаточность. Возникает повышение гидростатического давления в венозных сосудах, в частности, в системе воротной вены. Одним из симптомов этого процесса является скопление жидкости в брюшной полости, или асцит.
Наиболее часто это патологическое состояние возникает при следующих заболеваниях сердца:
- хроническое легочное сердце (группа заболеваний, имеющая разные причины, в том числе многие болезни бронхов и легких, сопровождающаяся повышением давления в малом круге кровообращения);
- пороки сердца: в первую очередь приобретенные, например, стеноз трехстворчатого клапана, тяжелый митральный стеноз; а также врожденные, например, открытый артериальный проток, большой дефект межпредсердной перегородки;
- кардиосклероз, развившийся в результате миокардита, острого инфаркта миокарда или выраженного атеросклероза;
- констриктивный перикардит;
- тромбоэмболия ветвей легочной артерии.
При сердечной недостаточности в полости брюшины может накапливаться до нескольких литров жидкости. Распознаванию при внешнем осмотре больного поддается объем от одного литра. При небольшом количестве выпота в брюшную полость какие-либо жалобы или внешние проявления отсутствуют.
Если объем жидкости нарастает, появляются внешние признаки асцита:
- увеличение живота;
- выпячивание пупка;
- натяжение и блеск кожи брюшной стенки;
- отсутствие движений живота при дыхании;
- полосы растяжения (стрии) на коже;
- распластывание живота в положении лежа на спине («лягушачий живот»);
- расширенные вены, просвечивающие через кожу передней брюшной стенки.
При правожелудочковой недостаточности значительно раньше, чем асцит, появляются отеки. Накопление выпота в брюшной полости – признак запущенного течения болезни сердца. Желтуха для этого вида асцита нехарактерна, селезенка не пальпируется, вены пищевода расширены слабо. Эти признаки помогают отличить сердечную недостаточность от других заболеваний, вызывающих асцит, например, болезней печени.
Больные жалуются на одышку в покое, усиливающуюся в положении лежа. Кожа пациентов бледная с синюшным оттенком (цианоз). При объективном осмотре можно выявить признаки легочной гипертензии, застойных явлений в легких (притупление перкуторного звука, влажные хрипы). Нередко жидкость накапливается в полости плевры и перикарда, вызывая соответствующие симптомы.
Чтобы определить наличие свободной жидкости, врач может использовать несколько простых приемов:
- Метод флюктуации: ладонь левой руки кладут на одну сторону живота, пальцами второй руки наносят несильные, но резкие толчки с другой стороны. При этом ладонью ощущаются колебания, которые передает жидкость.
- Метод перкуссии: в положении больного лежа на спине при перкуссии посередине определяется тимпанит («барабанный» звук), а в боковых отделах – тупой перкуторный звук, вызванный скоплением там жидкости. При усаживании больного тимпанит определяется в верхней части живота, а тупой звук смещается вниз.
Чтобы оценить скорость нарастания асцита, нужно каждый день измерять с помощью сантиметровой ленты окружность живота на уровне пупка, взвешивать больного, фиксировать количество выпитой и выделенной им за сутки жидкости.
Для выяснения природы асцита прежде всего нужно провести общие анализы крови и мочи, биохимический анализ крови с определением острофазовых показателей, общего белка и белковых фракций, билирубина, выполнить рентгенографию легких и электрокардиографию.
Следующий шаг в диагностике асцита – пункция брюшной полости, то есть прокол стенки живота и анализ выпота. Такая процедура может применяться и для выведения жидкости в лечебных целях. Пункция помогает диагностировать злокачественные заболевания, туберкулез и другие причины асцита. Жидкость при сердечной недостаточности прозрачная, с относительной плотностью не более 1015, концентрация белка не превышает 2,5%. Клеточный состав представлен в основном эндотелием – слущенными клетками брюшины.
При асците, вызванном сердечной недостаточностью, обязательно ультразвуковое исследование сердца. Оно помогает установить причину заболевания, определить тяжесть процесса, степень снижения сократительной функции сердца, выявить легочную гипертензию. Все эти показатели определяют тактику лечения больного с асцитом. Одновременно врач ультразвуковой диагностики может найти признаки скопления жидкости между листками перикарда (гидроперикард) и в плевральной полости (гидроторакс).
Проводится ультразвуковое исследование органов брюшной полости для оценки состояния печени и определения количества асцитической жидкости.
Больной с асцитом должен соблюдать постельный режим и бессолевую диету.
Проводится терапия заболевания, вызвавшего сердечную недостаточность и асцит.
Для уменьшения объема асцитического выпота назначают антагонисты альдостерона, при их неэффективности – другие диуретики, корригируют нарушения водно-солевого обмена, следят за концентрацией белка в крови.
При неэффективности лекарств в условиях стационара больному проводят парацентез – эвакуацию асцитической жидкости через прокол. Он делается в нижней части живота посередине между лобковой костью и пупком. Жидкость выпускают через специальный катетер очень медленно, чтобы не допустить острой сосудистой недостаточности и обморока. За одну процедуру эвакуируют до 6 литров жидкости. Состояние пациента обычно улучшается, но затем жидкость накапливается вновь. Повторные пункции могут привести к осложнениям, например, к воспалению брюшины.
источник
Асцит при сердечной недостаточности – это довольно частое явление, которое сигнализирует о прогрессировании патологии сердца и сосудов. Характеристика «застойная» СН подразумевает накопление крови в печени, нижних конечностях и легких. Такие условия возникают, когда сердце теряет способность перекачивать необходимый организму объём крови.
Восстановление функционирования этого жизненно важного органа требует больших усилий как со стороны врача, так и пациента.
Асцит (водянка) – это состояние, когда происходит накопление жидкости в брюшной полости.
- перитонит;
- алкогольный цирроз печени;
- рак печени;
- хронический панкреатит;
- гепатиты;
- рак поджелудочной железы;
- рак яичника, сердечная недостаточность;
- перикардит;
- неходжскинская лимфома;
- карциноматоз.
Органы живота находятся в оболочке, которая называется брюшиной. Брюшная полость в норме содержит небольшое количество жидкости (около 20 мл), объём которой может варьировать у женщин в зависимости от фазы менструального цикла. Аномальное увеличение ее количества возникает по разным причинам, одна из которых — хроническая сердечная недостаточность. При этом заболевании жидкость застаивается еще в грудной клетке и нижних конечностях.
- увеличение живота
- быстрый набор веса
- боль в животе
- одышка
- метеоризм
- тошнота
- быстрая утомляемость
- ограничение привычной физической нагрузки
- кахексия
Помимо симптомов асцита, ХСН имеет следующие признаки:
- диспноэ (одышка) при нагрузке или в покое;
- слабость, вялость;
- отеки ступней, лодыжек и ног
- учащенное сердцебиение;
- неспособность выполнять привычные физические нагрузки;
- постоянный кашель со светлой или розоватой мокротой;
- необходимость помочиться ночью;
- потеря аппетита или тошнота;
- акроцианоз;
- неспособность сконцентрироваться, рассеянность;
- боль в груди;
- внезапные приступы удушья с кашлем и отделение пенистой розовой мокроты.
Осложнения хронической сердечной недостаточности:
- образование грыж вследствие повышенного внутрибрюшного давления;
- спонтанный бактериальный перитонит.
Для диагностики характера, причины и степени тяжести водянки необходимы такие лабораторные и инструментальные исследования:
- общеклинические исследования (общий анализ крови, мочи, содержание глюкозы и белка в сыворотке, печеночные пробы, коагулограмма);
- тестирование на гепатиты В и С;
- рентген грудной и брюшной полостей (позволяет оценить количество жидкости, и проверить наличие гидроторакса);
- УЗИ ОБП позволяет обнаружить наличие выпота на ранних стадиях, вплоть до 5-10 мл;
- анализ асцитической жидкости, который проводится по таким критериям: эритроциты, лейкоциты, белок;
- микроскопия – позволяет определить наличие патологических клеток;
- бактериологические исследование – микроскопия и бакпосев.
Для анализа жидкости, которая находится в брюшной полости, необходимо провести абдоминальный парацентез (лапароцентез).
Этот наиболее информативный метод диагностики также может играть роль лечебной процедуры.
Ведение пациента с сердечной недостаточностью требует внимательного наблюдения. Для этого выполняются такие диагностические мероприятия:
- электрокардиография дает информацию об изменениях характера сердечного ритма (ускорение или нерегулярность), свидетельствует о патологической проводимости вследствие нарушения работы пейсмейкеров или утолщения стенок сердца. Также ЭКГ позволяет оценить последствия инфаркта миокарда;
- эхококардиография – это запись шумов, производимых сердцем с помощью УЗИ-аппарата. Благодаря этому методу кардиолог оценивает работу клапанов, сердечной мышцы и тока крови;
- сцинтиграфия миокарда с велоэргометрией (если нагрузка не противопоказана) – позволяет оценить кровоснабжение венечными сосудами и их реакцию на стресс.
Пациент с СН, у которого развились отеки, требует немедленной госпитализации в кардиологический стационар.
Комплекс действий, направленных на помощь больному с асцитом, предусматривает:
- лечение основного заболевания;
- ограничение употребления соли;
- восполнение дефицита белка;
- терапия диуретиками;
- лапароцентез.
Терапия ХСН:
- ингибиторы АПФ: расширяют сосуды, понижают давление, улучшают кровоток и уменьшают нагрузку на сердце;
- Блокаторы рецепторов к ангиотензину: принцип действия сходен с предыдущим препаратом. Назначаются при непереносимости ингибиторов АПФ;
- Бета-блокаторы: замедляют частоту сердечных сокращений;
- Диуретики: выводят жидкость, формирующую отеки, благодаря чему понижают давление и улучшающие дыхание
- Дигоксин: усиливает сокращения сердца, урежая их;
- Нитроглицерин: улучшает кровоток в миокарде;
- Статины: применяются для лечения атеросклероза;
- Антикоагулянты: нормализируют свертывание крови;
С терапевтической целью пункцию брюшной полости производят в таких случаях:
- нарушение дыхательной деятельности;
- боль в брюшной полости вследствие давления жидкости (абдоминальный компартмент-синдром);
- неудача консервативной терапии;
Техника проведения парацентеза:
- Обработка операционного поля антисептиками.
- Инфильтрация кожи в месте будущей пункции анестетиком.
- Маленький надрез скальпелем для введения катетера (выполняется под пупком или по обе его стороны).
- Введение катетера в брюшную полость.
- Аспирация жидкости (выполняется очень медленно, в пределах 5 литров за раз).
- Удаление катетера.
- Обработка антисептиком и наложение стерильной повязки на место пункции.
- УЗИ-контроль.
Во время лечебного парацентеза обязательно проводится забор перитонеальной жидкости для цитологического и биохимического анализа для уточнения его генеза.
Лапароцентез может осложняться образованием спаечного процесса и инфицирования, поскольку является вмешательством в стерильную среду брюшной полости.
Аспирацию жидкости проводят по необходимости повторно. Однако потребность возобновлять пункции говорит о том, что патологический процесс прогрессирует и не поддается лечению. В таком случае важно оказать полноценную паллиативную помощь, облегчить страдания, сделать жизнь больного максимально комфортной и подготовить к достойному уходу.
Прогноз относительно здоровья и жизни больного, у которого развился асцит при сердечной недостаточности, можно улучшить, приняв активные терапевтические действия. Однако, несмотря на достижения современной медицины, он остается неблагоприятным. Наличие сопутствующей патологии, возраст, сложные нарушения сердечного ритма, высокая артериальная гипертензия и наличие выпота в плевральной полости, говорят о том, что летальный исход неизбежен. В таком случае важно обеспечить достойное завершение жизненного пути и облегчить страдания больному.
Для подготовки материала использовались следующие источники информации.
источник
Асцит при сердечной недостаточности – вторичное проявление заболевания, которое характеризуется скоплением жидкости в брюшной полости, количество которой достигает 25 л. Водянка при недостаточности сердца имеет разные причины возникновения, поэтому терапия назначается в индивидуальном порядке квалифицированным специалистом-кардиологом.
Каждый орган, располагающийся в брюшной полости, окружен оболочкой с жидкостью, количество которой не превышает 20 мл. Оно может меняться, в зависимости от пола и индивидуальных особенностей. Во время менструального цикла у женщины ее становится больше, но это не влияет на состояние, так как увеличение незначительно.
Увеличение нормы в разы приводит к разным заболеваниям. Асцит брюшной полости возникает при сердечной недостаточности, а также ряда других болезней. Жидкость копиться не только в оболочке органов, но и в грудине, ногах.
Сердечная недостаточность вызывает асцит не более, чем в 25% случаев. Недуг может развиться по причине:
- хронического легочного сердца – группе болезней связанных с бронхами, сердцем и легкими, которые имеют разную этиологию, но единое проявление в виде завышенного кровяного давления в малом круге кровообращения;
- порока сердца (врожденного или приобретенного);
- закупорке легочной артерии (ТЭЛА);
- кардиосклерозе, атеросклерозе;
- перикардите.
Сердечная болезнь провоцирует кровяной застой в его камерах. Орган не справляется с излишком крови, в полости, нижних конечностях скапливается жидкость.
Кроме заболеваний сердца, асцит проявляется при циррозе, онкозаболеваниях, панкреатите, недостаточности почек. Асцит диагностируют при астме. Ошибочная постановка диагноза связана со схожестью некоторых признаков.
Симптомами водянки при ХСН является:
- визуальное увеличение размера живота;
- живот плотный на ощупь;
- проявление на нем кровеносных сосудов, растяжек;
- стремительный набор веса;
- выпуклый пупок;
- болезненные ощущения в животе;
- одышка даже при отсутствии активности;
- истощение организма;
- периодическая тошнота;
- уменьшение уровня активности;
- метеоризм.
Сердечная недостаточность проявляется посредством дополнительных признаков, в число которых входят:
- отечности ног, ступней;
- учащенное биение сердца;
- ослабленность;
- кашель с мокротой светлого, розового цветов;
- утрата аппетита;
- рассеянное внимание, отсутствие концентрации;
- изменение цвета кожи на синеватый, по причине недостаточного снабжения кровью;
- болезненные ощущения в груди;
- приступы удушья.
Об осложнениях ХСН может говорить грыжа, бактериальный перитонит. Симптомы болезни и их проявления на начальной стадии могут быть нечеткими. Сердечная болезнь начинается с проявлений двух-трех признаков, вместе с которыми начинает расти живот.
Чтобы ознакомиться с причинами, которыми была спровоцирована сердечная недостаточность, определить ее степень тяжести, используются инструментальные методы исследования с лабораторными:
- общийанализ крови, мочи;
- коагулограмма;
- анализ мочи на сахар, белок;
- тест на гепатит;
- рентгенологическая диагностика полости живота, грудного отдела;
- УЗИ полости живота;
- анализ жидкости с БП на эритроциты, лейкоциты;
- бакпосев;
- микроскопия.
Чтобы провести анализ жидкости, проводят лапароцентез. Эта процедура предполагает прокол живота для забора материала. Сердечная недостаточность и асцит диагностируются также при помощи электрокардиографии, эхококардиографии. Диагноз ставится врачом-кардиологом на основании результатов исследования.
При недугах сердца лечение асцита подразумевает прием медикаментов, диетическое питание, использование методов нетрадиционной медицины, физические упражнения. Сердечная недостаточность и асцит требует комплексного подхода. Лечение подбирается в зависимости от результатов анализов.
Лечение может отличаться в зависимости от того, что спровоцировало развитие асцита. Если это сердечная болезнь, кроме перечисленных вариантов назначаются препараты, снижающие давление.
Сердечная недостаточность, спровоцировавшая развитие асцита, лечиться при помощи диуретиков. Эти медикаменты позволяют вывести скопления, восстановить нормальное кровообращение в брюшной полости.
Мочегонные принимаются внутрь, а также внутривенно в виде уколов. Спиронолактон принимается от 100 до 400 мг в день. Фуросемид и Маннитол – диуретики в виде уколов.
При сердечной недостаточности лечение асцита проводиться кардиологом, и дозировка препарата назначается врачом в индивидуальном порядке.
Пункция БП (лапароцентез) – это не только метод диагностики, но и терапевтический метод. При помощи прокола полости происходит удаление накопленной жидкости.
Этот способ лечения используют, если внутреннее давление жидкости достаточно высоко, что мешает нормальной работе отдельных органов. Техника проведения процедуры подразумевает прокол в брюшную стенку, а также установку дренажной трубки, через которую вытекает скопленное.
За один сеанс нельзя устранить более 5 литров асцитической жидкости, так как она содержит много альбуминов (белков). Потеря такого количества приведет к резкому спаду давления.
Для снятия отечности живота при водянке необходимо изменить питание. Оно должно быть сбалансированным, высококалорийным, богатым на микроэлементы, витамины. Диетическое питание при асците подразумевает исключение некоторых продуктов. Ограничения касаются употребления соли со специями, воды и чая с кофе, а также алкоголя, жирного мяса, копченого и жареного.
Сердечная болезнь, следствием которой асцит, требует включения в рацион пшеничной крупы, молочных продуктов с низким содержанием жира, мяса (курица, индейка, кролик), фруктов с овощами, компота с киселем. Необходимо контролировать потребление жиров, и акцентировать внимание на белках, так как после пункции организм теряет много альбуминов.
Точного прогноза при асците нет, так как ее влияние на здоровье зависит от множества факторов:
- выраженность заболевания;
- время начала терапии;
- болезнь, которая спровоцировала водянку.
Если речь идет о транзиторном асците, то он несет минимальную опасность для здоровья. Напряженная разновидность болезни ставит под угрозу жизнь человека, так как по причине сильного давления жидкости, происходит дыхательная недостаточность, которая ведет к скорой смерти в течении дней и даже часов.
Чем раньше началась терапия, тем выше вероятность того, что никакие органы не пострадали и могут функционировать нормально. Запущенная форма требует длительного лечения и восстановления.
Если асцит спровоцировала сердечная недостаточность, шанс прожить 5 лет после установки диагноза есть только у 10% больных.
Водянка поддается лечению, но сердечная болезнь также требует терапии. В зависимости от тяжести недуга, больному придется потратить много времени на устранения неприятных симптомов и стабилизации состоянии.
Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
источник
Сердечная недостаточность способна развиваться у человека ввиду прогрессирования ряда недугов или наличия возрастных изменений в организме. Это заболевание негативным образом отражается на способности миокарда к сокращению, органы не могут быть обеспечены кровью в достаточном объеме. При сердечной недостаточности нередко наблюдаются застойные явления, вызывающие асцит – скопление жидкости в брюшной полости.

Большое количество застойных масс в сосудах провоцирует проникновение крови через их стенки, поскольку жидкая ее часть просто не имеет выхода. Высвободившаяся влага занимает свободные места в организме, оседая в брюшной полости, которая является наиболее подходящим для этого местом.
На фоне этих изменений у пациента отмечается стремительное увеличение живота с напряжением передней его стенки. Это наблюдается на фоне общего снижения массы тела, что и вызывает тревогу у большинства больных. Утрата веса или кахексия происходит по причине вымывания белка из тканей, что свидетельствует о запущенном течении сердечной недостаточности.
Застои, возникающие в большом кругу кровообращения, негативно отражаются на печени, вызывая хронические заболевания и развитие цирроза. Обычно асцит возникает уже после этих изменений в организме.
Механизм формирования асцита при сердечной недостаточности напоминает образование отека на любом участке тела: возникает дисбаланс между внутренним и наружным давлением. Патогенезом заболевания может выступать целый ряд состояний, среди которых:
- онкологические заболевания;
- болезни печени;
- сердечная недостаточность в запущенном состоянии;
- панкреатит;
- почечная недостаточность.
Цирроз печени, часто предшествующий развитию данного заболевания, является основной его причиной. В более редких случаях течение асцита возможно без цирроза, но при этом обязателен другой тяжелый недуг печени. К примеру, вследствие роста раковой опухоли. Может оказываться значительное давление на сосуды, что будет препятствовать нормальному кровотоку и перитональная жидкость начнет скапливаться в области брюшины.
При заболеваниях сердца асцит развивается как следствие застоя крови в сердечных камерах. Когда орган перестает справляться с избытком жидкости, происходит ее скопление, которое чаще всего наблюдается в венах нижних конечностей и брюшине.
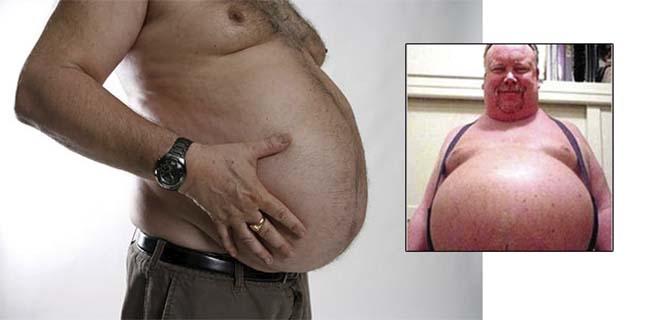
Помимо заметно раздувающегося живота, пациенты, больные асцитом, жалуются на следующие симптомы:
- Возникновение дискомфорта и боли в области живота, затруднение дыхания. С ухудшением состояния у больного возникают сложности с приемом пищи и выполнением повседневных действий.
-
Развитие спонтанного бактериального перитонита, который способен провоцировать боли в животе, вызывать тошноту и повышение температуры. При отсутствии своевременной диагностики и лечения данное заболевание провоцирует почечную недостаточность. Кровеносная система инфицируется, у пациента может отмечаться спутанность сознания. В подобных случаях возникает значительный риск летального исхода.
- Проблемы с мочеиспусканием.
- Неправильная работа пищеварительной системы.
- Отечность конечностей.
- Одышка и нехватка воздуха при малейших нагрузках, в том числе и в состоянии покоя. Это происходит вследствие скопления жидкости в области грудины.
Чаще всего при возникновении подозрений на асцит при сердечной недостаточности больной направляется на УЗИ и компьютерную томографию. В некоторых случаях проводится парацентез. Эта процедура характеризуется вводом в брюшную полость иглы небольших размеров, служащей для забора анализов с последующим их изучением в лаборатории. Полученная жидкость исследуется на наличие онкологии и инфекции, что позволяет определить первичную причину ее накопления в организме.
Вышеописанные симптомы нередко приводят к неверной постановке диагноза. Из-за недостатка опыта, молодые врачи часто диагностируют у пациентов с ХСН (хронической сердечной недостаточностью)вирусный гепатит. В дальнейшем это может существенно осложнить процесс лечения.
При значительном увеличении объема жидкости у пациентов наблюдаются следующие симптомы:
- выпячивается пупок;
- при дыхании отсутствует движение живота;
- наличие кожных растяжек;
- когда больной лежит на спине наблюдается эффект «лягушачьего живота», при котором он распластывается;
- выступление вен на передней брюшной стенке;
- появляется флюктуация или колебание – один из наиболее характерных признаков данного заболевания.
Асцит является весьма опасным недугом, для которого характерно быстрое прогрессирование и осложнения в виде заболеваний, протекающих на его фоне. Поэтому точно ответить на вопрос: «Сколько живут при асците от сердечной недостаточности?» способен только врач с большим опытом на основании тщательного изучения состояния пациента.
В среднем, при отсутствии адекватного лечения срок жизни пациента может составлять от пяти месяцев до нескольких лет. В большинстве случаев больному удается прожить 5-7 лет.
Если печень разрушена, то предотвратить летальный исход может лишь поиск донора.

Во многом продолжительность жизни больного определяет лечение, которое носит индивидуальный характер, а также следующие факторы:
- окружающая среда;
- питание;
- отношение к жизни и самовнушение;
- наличие сопутствующих заболеваний и их стадия.
Лечить асцит нужно как можно раньше, поскольку болезнь способна быстро прогрессировать, вызывая значительные осложнения. Сначала врач должен выявить стадию нарушения, определив, в каком состоянии находится больной. Если у того присутствуют симптомы сердечной или дыхательной недостаточности, то следующим шагом станет снижение давления в области живота и уменьшение количества скопившейся в этом районе жидкости.
Чаще всего подобные ситуации возникают при значительном количестве скоплений, иногда достигающих 15 литров. Повышающееся давление в области брюшины способно негативно влиять на работу не только сердца и легких, но и кишечника. Из-за этого и возникают проблемы с приемом пищи. Таким больным необходима срочная госпитализация.
Современное лечение асцита брюшной полости при сердечной недостаточности предполагает следующее:
- прием мочегонных средств;
- поддержание диеты, предполагающей сбалансированный рацион, а также ограниченное употребление жидкости;
- физические упражнения со слабой интенсивностью;
- лапароцентез, предполагающий прокол брюшной стенки с целью удаления скопившейся жидкости;
- средства народной медицины, принимать которые можно лишь под пристальным наблюдением врача.
При незапущенной форме заболевания и своевременном начале лечения прогноз будет благоприятным, пациент может прожить еще долгие годы. Если же больной игнорирует симптомы, то в конечном счете, болезнь приводит к летальному исходу.
Продолжительность жизни больных асцитом при сердечной недостаточности во многом зависит от тяжести заболевания, присутствующих осложнений и от того, насколько профессиональным и быстрым будет лечение. Точный прогноз может составить только опытный специалист на основании тщательной диагностики. Методы современной медицины позволяют в значительной степени облегчить течение болезни и обеспечивают большую вероятность благоприятного исхода.
источник

Асцитом называют скопление в брюшной полости жидкости.
Наиболее часто асцит возникает при болезнях почек, сердечной недостаточности, алиментарной дистрофии, циррозе печени, вследствие поражения лимфатического грудного протока, брюшины (туберкулезное, раковое обсеменение и так далее), в результате сдавления ствола воротной вены печени или тромбозе ее ветвей. У новорожденных асцит развивается при скрытых кровопотерях или при наличии у плода гемолитической болезни. У детей до трех лет асцит обычно связан с болезнями печени, но может быть и результатом экссудативной энтеропатии, хронических расстройств питания, а также проявлением нефротического синдрома. Возникновению асцита способствуют нарушения водно-солевого обмена.
Скапливающаяся в брюшной полости в больших количествах жидкость (иногда более 20 литров) вызывает оттеснение в грудную полость диафрагмы и повышение внутрибрюшного давления. Результатом этого становится ограничение движения легких (вплоть до дыхательной недостаточности), нарушаются функции сердца, развивается белковая недостаточность. Определить асцит клинически можно только при наличии не менее одного литра жидкости в брюшной полости. При осмотре отмечают увеличение живота, его отвисание, выпячивание пупка. У больного, в лежачем положении выбухают боковые отделы живота, он распластан («лягушачий живот»). На коже живота хорошо заметна венозная сеть. Извитые, набухшие и расширенные вены концентрируются вокруг пупка и в виде лучей отходят от него, образуя так называемую «голову Медузы». При перкуссии брюшной полости над ее боковой или отлогой частью слышен тупой звук. Когда положение тела меняется, меняется и граница тупости. Ладонью, приложенной сбоку с одной стороны живота, можно почувствовать толчки, возникающие при постукивании пальцами другой руки по противоположной стороне (так называемый симптом флюктуации). Рентгенологическим исследованием и перкуссией определяют ограничение подвижности диафрагмы. У больных с асцитом, осложненным сердечной недостаточностью нередко наблюдают гидроторакс (жидкость в плевре).
Главной диагностической задачей является установление основного заболевания, результатом которого стал асцит. При циррозе часто асцит сочетается с кровотечениями из вен пищевода и сопровождается развитием под кожей живота коллатералей. При сердечной недостаточности, осложненной асцитом, наблюдают отеки стоп и голеней, акроцианозы. При почечной недостаточности распространены отеки подкожной клетчатки и кожи.
Для диагностики большое значение имеет пункция брюшной полости с дальнейшим исследованием полученной жидкости. У пациентов с сердечной недостаточностью и циррозом печени жидкость прозрачная, содержит в основном клетки эндотелия, белковая концентрация не более 2,5%. При раке брюшины в жидкости обнаруживают раковые клетки. У детей до трех лет асцит необходимо дифференцировать от псевдоасцита, который можно наблюдать при муковисцидозе и глютеновой болезни.
Направлено на устранение основной болезни. Для снижения количества жидкости применяют антагонисты альдостерона, мочегонные средства, нормализуют водно-солевой обмен. Если медикаментозные методы неэффективны, показана пункция брюшной полости. К хирургическому лечению асцита прибегают для уменьшения портальной гипертензии и создания необходимых условий для всасывания жидкости близлежащими тканями. Прогноз основной болезни при осложнении асцитом ухудшается.
Асцит – скопление жидкости в брюшной полости.
1. Высокое портальное давление и застой в печени.
2. Гипопротеинемия из-за нарушения синтеза белков в печени, следствие уменьшение онкотического давления крови и выпот жидкости в брюшную полость.
3. Нарушение водно-электролитного обмена. Задержка Na вследствие раздражения осморецепторов низким онкотическим давлением крови, следствие выброс альдостерона, и и еще большая задержка Na, который тянет с собой воду и еще больше увеличивает выпот.
4. Нарушение активации ренина, альдостерона, АТ, следствие спазм сосудов, задержка Na и еще больше накопление воды в ОЦК, и увеличение выпота.
5. Увеличение проницаемости сосудистой стенки из-за гипоксии и интоксикации.
У новорожденных асцит может быть проявлением гемолитической болезни плода и новорожденного или скрытой кровопотери плода. У детей первых 3-х лет жизни асцит чаще всего связан с болезнями печени, но он может быть также следствием хронических расстройств питания, экссудативной энтеропатии, проявлением врожденного нефротического синдрома. Возникновению и нарастанию асцита способствуют нарушения регуляции водно-солевого обмена.
Накопление жидкости в брюшной полости (иногда более 20 л) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. Концентрация белка в серозной асцитической жидкости относительно невелика, но общие его потери при массивном асците могут быть значительными, особенно при частых повторных удалениях жидкости путем пункции брюшной полости (при этом потеря белка сочетается с потерей солей), что приводит к развитию белковой недостаточности.
Клинически асцит можно обнаружить при наличии в брюшной полости не менее 1 л жидкости. Во время осмотра обнаруживается увеличение живота, который при вертикальном положении больного выглядит отвисшим, нередко отмечается выпячивание пупка; у больного, находящегося в горизонтальном положении, живот распластан, боковые его отделы выбухают (так называемый лягушачий живот). При выраженной портальной гипертензии на коже живота видна расширенная венозная сеть вследствие развития анастомозов между системами воротной и полых вен. Расширенные, набухшие и извитые венозные коллатерали располагаются вокруг пупка и отходят от него в виде лучей, образуя характерную фигуру («голова Медузы»). При перкуссии живота обнаруживается тупой звук над отлогой или боковой его частью, граница тупости перемещается при изменении положения тела. Ладонью, приложенной к боковой стенке живота с одной стороны, можно ощутить толчки, вызываемые постукиванием пальцами другой руки по стенке противоположной стороны живота (симптом флюктуации). Перкуторно и рентгенологически определяются высокое стояние диафрагмы и ограничение ее дыхательной подвижности. При асците у больных с застойной сердечной недостаточностью нередко выявляется жидкость в плевральной полости — гидроторакс.
При наличии асцита важной диагностической задачей становится определение основного заболевания (если оно не было распознано ранее), чему помогает анализ сопутствующих асциту признаков. При выраженной портальной гипертензии у больных циррозом печени асцит нередко сочетается с кровотечениями из варикозных вен пищевода и обычно сопровождается развитием коллатералей под кожей живота. При сердечной недостаточности кроме асцита наблюдаются отеки на голенях и стопах, акроцианоз, а при почечной недостаточности — распространенный отек кожи и подкожной клетчатки. Большое значение имеет диагностическая пункция брюшной полости с лабораторным исследованием асцитической жидкости. У больных циррозом печени и застойной сердечной недостаточностью асцитическая жидкость обычно прозрачная, ее удельный вес не более 1,015, концентрация белка не выше 2,5%; жидкость содержит главным образом клетки эндотелия, однако раздражение брюшины в результате повторных пункций способствует появлению лейкоцитов. При раковом поражении брюшины в асцитической жидкости могут быть обнаружены опухолевые клетки. При туберкулезном поражении брюшины развивается так называемый асцит-перитонит, при котором асцитическая жидкость может иметь геморрагический характер, обычно содержит лимфоциты, в ней могут быть обнаружены микобактерии туберкулеза. У детей первых трех лет жизни асцит нередко приходится дифференцировать с псевдоасцитом (атония кишечника с его вздутием), наблюдаемым при глютеновой болезни, муковисцидозе.
Лечение направлено на основное заболевание. Для уменьшения асцита применяют мочегонные средства, антагонисты альдостерона, проводят мероприятия по коррекции нарушений водно-солевого обмена и уменьшению портальной гипертензии. В случае неэффективности медикаментозной терапии жидкость может быть удалена путем пункции брюшной полости — лапароцентеза (парацентез абдоминальный), который проводят после предварительного опорожнения мочевого пузыря в сидячем положении больного (тяжелобольных укладывают на бок) с соблюдением правил асептики и антисептики, что лучше всего достигается при проведении лапароцентеза в стационаре. Прокол троакаром после местной анестезии проводят по средней линии живота между лобком и пупком либо по линии, соединяющей пупок с гребнем подвздошной кости. Жидкость нужно выпускать медленно (из-за опасности коллапса) и обычно не более 5—6 л за одну пункцию. Повторные пункции могут привести к воспалению брюшины и сращению кишок или сальника с передней стенкой живота, что создает угрозу тяжелых осложнений при последующих пункциях.
Хирургическое лечение асцита применяют, в основном, при значительной портальной гипертензии с целью ее уменьшения (наложение различных портокавальных органоанастомозов) и создания условий всасывания асцитической жидкости прилежащими тканями. Одна из эффективных хирургических операций — оментогепатофренопексия — заключается в подшивании сальника к предварительно скарифицированным участкам поверхности печени и диафрагмы.
Прогноз основного заболевания при асците ухудшается. Он особенно неблагоприятен при быстром нарастании асцита после повторных пункций.
Вся информация предоставляется исключительно в ознакомительных целях. Поставить правильный диагноз и назначить соответствующее лечение может только врач!
Асцит — скопление жидкости в брюшной полости. Возникает чаще всего вследствие портальной гипертензии при циррозе печени, застойной сердечной недостаточности, тромбозе ветвей воротной вены или сдавлении ее ствола; реже вследствие поражения брюшины (раковое, туберкулезное обсеменение и др.), грудного лимфатического протока, а также как проявление общего отечного синдрома при болезнях почек, алиментарной дистрофии.
У новорожденных асцит может быть проявлением гемолитической болезни плода и новорожденного или скрытой кровопотери плода. У детей первых 3-х лет жизни асцит чаще всего связан с болезнями печени, но он может быть также следствием хронических расстройств питания, экссудативной энтеропатии, проявлением врожденного нефротического синдрома.
Возникновению и нарастанию асцита способствуют нарушения регуляции водно-солевого обмена. Накопление жидкости в брюшной полости (иногда более 20 л) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются.
Концентрация белка в серозной асцитической жидкости относительно невелика, но общие его потери при массивном асците могут быть значительными, особенно при частых повторных удалениях жидкости путем пункции брюшной полости (при этом потеря белка сочетается с потерей солей), что приводит к развитию белковой недостаточности.
Клинически асцит можно обнаружить при наличии в брюшной полости не менее 1 л жидкости. Во время осмотра обнаруживается увеличение живота, который при вертикальном положении больного выглядит отвисшим, нередко отмечается выпячивание пупка; у больного, находящегося в горизонтальном положении, живот распластан, боковые его отделы выбухают (так называемый лягушачий живот).
При выраженной портальной гипертензии на коже живота видна расширенная венозная сеть вследствие развития анастомозов между системами воротной и полых вен. Расширенные, набухшие и извитые венозные коллатерали располагаются вокруг пупка и отходят от него в виде лучей, образуя характерную фигуру («голова Медузы»).
При перкуссии живота обнаруживается тупой звук над отлогой или боковой его частью, граница тупости перемещается при изменении положения тела. Ладонью, приложенной к боковой стенке живота с одной стороны, можно ощутить толчки, вызываемые постукиванием пальцами другой руки по стенке противоположной стороны живота (симптом флюктуации).
Перкуторно и рентгенологически определяются высокое стояние диафрагмы и ограничение ее дыхательной подвижности. При асците у больных с застойной сердечной недостаточностью нередко выявляется жидкость в плевральной полости — гидроторакс.
При наличии асцита важной диагностической задачей становится определение основного заболевания (если оно не было распознано ранее), чему помогает анализ сопутствующих асциту признаков. При выраженной портальной гипертензии у больных циррозом печени асцит нередко сочетается с кровотечениями из варикозных вен пищевода и обычно сопровождается развитием коллатералей под кожей живота.
При сердечной недостаточности кроме асцита наблюдаются отеки на голенях и стопах, акроцианоз, а при почечной недостаточности — распространенный отек кожи и подкожной клетчатки. Большое значение имеет диагностическая пункция брюшной полости с лабораторным исследованием асцитической жидкости.
У больных циррозом печени и застойной сердечной недостаточностью асцитическая жидкость обычно прозрачная, ее удельный вес не более 1,015, концентрация белка не выше 2,5%; жидкость содержит главным образом клетки эндотелия, однако раздражение брюшины в результате повторных пункций способствует появлению лейкоцитов. При раковом поражении брюшины в асцитической жидкости могут быть обнаружены опухолевые клетки.
При туберкулезном поражении брюшины развивается так называемый асцит-перитонит, при котором асцитическая жидкость может иметь геморрагический характер, обычно содержит лимфоциты, в ней могут быть обнаружены микобактерии туберкулеза.
У детей первых трех лет жизни асцит нередко приходится дифференцировать с псевдоасцитом (атония кишечника с его вздутием), наблюдаемым при глютеновой болезни, муковисцидозе.
Болезни приводящие к асциту:
- туберкулезное поражение брюшины.
- мезотелиома (злокачественная опухоль, происходящая из брюшины).
Поражение брюшины при других заболеваниях
- метастатическое поражение. Наиболее часто встречается при раке желудка, раке толстой кишки, раке. яичников, раке молочной железы.
- псевдомиксома.
Портальная гипертензия (повышение давления в портальной вене — вене, собирающей кровь от органов брюшной полости)
- тромбоз печеночных вен. Встречается при раке печени, гипернефроме, заболеваниях крови, распространенном тромбофлебите и употреблении эстрогенов.
- тромбоз (закупорка тромбом) или стеноз (сужение) нижней полой вены.
- обтурация или стеноз воротной вены и ее ветвей.
- цирроз печени.
- опухоли печени.
- нефротический синдром (сопровождается потерей белка вместе с мочой).
- хронический нефрит в терминальной стадии.
Болезни сердца и перикарда
- перикардит.
- сердечная недостаточность.
Болезни желудочно-кишечного тракта
- болезнь Уиппла, болезнь Крона и др. сопровождающиеся диареей, потерей белка.
- кишечная лимфоангиоэктазия (расширение лимфатических сосудов брюшной полости).
- микседема (отек на фоне снижения функции щитовидной железы).
- синдром Мейгса (при опухолях яичника).
- панкреатит.
Лечение направлено на основное заболевание. Для уменьшения асцита применяют мочегонные средства, антагонисты альдостерона, проводят мероприятия по коррекции нарушений водно-солевого обмена и уменьшению портальной гипертензии.
В случае неэффективности медикаментозной терапии жидкость может быть удалена путем пункции брюшной полости — лапароцентеза (парацентез абдоминальный), который проводят после предварительного опорожнения мочевого пузыря в сидячем положении больного (тяжелобольных укладывают на бок) с соблюдением правил асептики и антисептики, что лучше всего достигается при проведении лапароцентеза в стационаре.
Прокол троакаром после местной анестезии проводят по средней линии живота между лобком и пупком либо по линии, соединяющей пупок с гребнем подвздошной кости. Жидкость нужно выпускать медленно (из-за опасности коллапса) и обычно не более 5-6 л за одну пункцию.
Повторные пункции могут привести к воспалению брюшины и сращению кишок или сальника с передней стенкой живота, что создает угрозу тяжелых осложнений при последующих пункциях.
Хирургическое лечение асцита применяют, в основном, при значительной портальной гипертензии с целью ее уменьшения (наложение различных портокавальных органоанастомозов) и создания условий всасывания асцитической жидкости прилежащими тканями.
Одна из эффективных хирургических операций — оментогепатофренопексия — заключается в подшивании сальника к предварительно скарифицированным участкам поверхности печени и диафрагмы. Прогноз основного заболевания при асците ухудшается. Он особенно неблагоприятен при быстром нарастании асцита после повторных пункций.
источник
Сердечная недостаточность распространенная патология среди людей пожилого возраста. Она возникает если сердечная мышца неспособна выполнять свою насосную функцию и обеспечивать полноценное кровообращение. Вследствие этого возникает застой в сосудах – в венах большого и малого круга кровообращения.

Переполнение вен приводит к выходу жидкой части крови, плазмы, через стенку сосуда в свободные полости. При этом развивается асцит – скопление жидкости в брюшной полости, или анасарка – генерализованный процесс, который охватывает все полости организма (плевральную, перикардиальную, брюшную). Асцит при сердечной недостаточности – симптом, который указывает на тяжелое течение и развитие стадии декомпенсации.
Асцит возникает при заболеваниях сердца:
- Приобретенные и врожденные пороки сердца (открытый Боталлов проток, недостаточность или сужение клапанов сердца);
- Хроническое легочное сердце (патология сердца возникающая при хронических заболеваниях легких);
- Кардиосклероз, который развивается после перенесенного инфаркта миокарда или миокардита;
- Перикардит;
- Тромбоэмболия легочной артерии (ТЭЛА).
Характерные симптомы асцита:
- Увеличение живота;
- Боль, тяжесть в животе;
- Выпирание пупка;
- Дилатация вен на животе (т.н. «голова Медузы»);
- натяжение, блеск кожи живота;
- Распластывание живота в положении на спине («лягушачий живот»);
- Стрии на коже живота;
- Одышка при минимальных физических нагрузках или в покое;
- Метеоризм;
- Быстрая утомляемость;
- Тошнота;
- Анасарка;
- Кахексия.
Диагностировать асцит можно с помощью физикальных, лабораторных и инструментальных исследований. Прежде всего, это осмотр, пальпация и перкуссия.
Ещё на этапе осмотра, врач обращает внимание на увеличенный живот, расширение вен передней брюшной стенки, лоснящуюся кожу живота, наличие распластавшегося «лягушачьего» живота в положении на спине, выпячивание пупка.
При пальпации живота у больного с асцитом определяется симптом флюктуации – колебания внутрибрюшной жидкости при нанесении легких толчкообразных движений. Данный симптом возможно определить при наличии не менее 1 литра патологической жидкости в брюшной полости, но невозможно при её чрезмерном скоплении и напряжении брюшной стенки.
Методом перкуссии выявляют притупление звука в отлогих частях живота. При положении больного на спине притупление перкуторного звука определяется по боковым поверхностям, куда будет стекать жидкость, над остальными поверхностями будет прослушиваться тимпанический звук обусловленный воздушностью петель кишечника.
Лабораторные исследования включают в себя общеклинические (общий анализ крови, мочи) и биохимические исследования (липидограмма, уровень глюкозы и белка в крови, уровень билирубина крови, коагулограмма). Исследования направлены на обнаружение патологических сдвигов, которые указывают на основное заболевание, на нарушения в системе гомеостаза.
Инструментальные методы исследования непосредственно подтверждают наличие асцита и способствуют выявлению причин его возникновения. Если асцит возникает при сердечной недостаточности обязательно проводят электрокардиографию, эхокардиографию, а при необходимости сцинтиграфию миокарда. Эти исследования дают возможность установить причину патологии сердца.
Для подтверждения асцита используют методы, позволяющие обнаружить патологическую жидкость в брюшной полости. К ним относится:
- Ультразвуковое исследование органов брюшной полости (УЗИ);
- Магнитно-резонансная томография (МРТ);
- Лапароцентез с последующим анализом асцитической жидкости.
УЗИ органов брюшной полости дает возможность выявить выпот от 100 мл, определить состояние внутренних органов, выявить или исключить другие возможные патологии.
При сердечной недостаточности, можно обнаружить расширение нижней полой вены. Этот метод является наиболее простым и информативным.

Магнитно-резонансная томография является методом с наилучшей визуализацией тканей. С помощью этого метода можно обнаружить незначительное количество жидкости в плохо визуализируемых местах. МРТ используют для дифференциальной диагностики причин возникновения асцита.
Лапароцентез – это исследование основанное на проколе передней брюшной стенки и аспирации асцитического экссудата. Метод является как диагностическим, так и частично лечебным. Полученную асцитическую жидкость оценивают по удельному весу, анализируют на содержание белка, лейкоцитов, эритроцитов, наличие атипичных клеток.
Если причина асцита сердечная недостаточность, то жидкость будет прозрачного цвета, имеет удельный вес 1,012-1,020, содержит до 2,5% белка, слущенные клетки эндотелия. При первом лапароцентезе лейкоциты не обнаруживаются, но появляются при последующих проколах.
При асците брюшной полости при сердечной недостаточности лечение прежде всего направлено на коррекцию основного заболевания: улучшение систолической функции миокарда, снижение давления в венах большого круга кровообращения и устранение застоя крови.

- Мочегонные препараты. Их применение позволяет повысить количество выделяемой мочи, что приводит к уменьшению количества жидкой части крови и соответственно объему застойной крови в венах.
- Гипотензивные препараты. Снижение цифр давления позволяет уменьшить нагрузку на сердечную мышцу, улучшить кровообращение.
- Сердечные гликозиды. Препараты усиливают способность миокарда к сокращению, устраняя задержку крови в венах.
Немедикаментозные методы лечения включают следующие мероприятия:
- Бессолевая диета. Избыточное употребление соли вызывает задержку жидкости в организме, что усиливает нагрузку на сердце. Таким пациентам рекомендуется употребление в сутки не более 3-5 грамм поваренной соли с учетом всех приготовленных блюд.
- Ограничение жидкости. Потребление воды снижают до 1-1,5 литра в день. Однако необходимо избегать дефицита жидкости для предотвращения обезвоживания.
- Умеренные физические упражнения. Если позволяет общее состояние, то пациентам рекомендуется занятие йогой, утренней гимнастикой, плаваньем.
К хирургическим методам лечения относится лапароцентез и операции на сердце. Лапароцентез является паллиативной процедурой, поскольку после удаления жидкости она накапливается снова. Данную процедуру можно выполнять на дому, она требует знания правильного техники проведения и правил соблюдения антисептики.
Наличие асцита указывает на затяжное и тяжелое течение болезни. Появление и прогрессирование асцита утяжеляет кардиологический прогноз, однако своевременно начатое, правильное лечение асцита при сердечной недостаточности может снизить риск развития неблагоприятных осложнений.
Если речь идет о том сколько живут такие пациенты, то тут учитывается множество факторов включая возраст, сопутствующие патологии и состояния других внутренних органов.
источник






 Развитие спонтанного бактериального перитонита, который способен провоцировать боли в животе, вызывать тошноту и повышение температуры. При отсутствии своевременной диагностики и лечения данное заболевание провоцирует почечную недостаточность. Кровеносная система инфицируется, у пациента может отмечаться спутанность сознания. В подобных случаях возникает значительный риск летального исхода.
Развитие спонтанного бактериального перитонита, который способен провоцировать боли в животе, вызывать тошноту и повышение температуры. При отсутствии своевременной диагностики и лечения данное заболевание провоцирует почечную недостаточность. Кровеносная система инфицируется, у пациента может отмечаться спутанность сознания. В подобных случаях возникает значительный риск летального исхода.