Аппендицит (appendicitis; лат. appendix, appendicis придаток + — itis)
воспаление червеобразного отростка слепой кишки; одно из самых частых хирургических заболеваний органов брюшной полости.
Этиология и патогенез. В патологическом процессе, как правило, участвует смешанная микрофлора (кишечные палочки, стафилококки, стрептококки, энтерококки, анаэробы). Возбудители внедряются в стенку червеобразного отростка непосредственно из его просвета, т.е. энтерогенным путем. Этому способствует застой содержимого в отростке, вызываемый различными причинами (перегибом отростка, наличием в его просвете каловых камней, инородных тел, густого содержимого, гиперплазией лимфоидной ткани слизистой оболочки отростка). При этом повышается внутрипросветное давление и возникает стаз в сосудах стенки отростка, что приводит к усиленному размножению бактерий в его просвете и снижению сопротивляемости слизистой оболочки к проникновению возбудителей инфекции. Существенную роль играют также предрасполагающие факторы, например характер питания и положение отростка. Обильное употребление мясной пищи повышает склонность к запорам, изменяет характер кишечного содержимого, а скопление в нем избыточного количества конечных продуктов распада белка является благоприятной средой для размножения микроорганизмов.
Патологическая анатомия. Различают острый и хронический А. Морфологическими формами острого А. являются простой и деструктивный (флегмонозный, апостематозный, флегмонозно-язвенный, гангренозный). При простом А. в течение первых часов от начала приступа в дистальном отделе отростка появляются признаки расстройства крово- и лимфообращения, отек, кровоизлияния; в последующие часы — конусовидные фокусы экссудативного гнойного воспаления слизистой оболочки (первичные аффекты). На вершине такого фокуса, обращенной в просвет отростка, отмечаются поверхностные дефекты эпителия. Отросток становится набухшим, а его серозная оболочка полнокровной и тусклой. Эти изменения могут быть обратимыми. При их прогрессировании возникает острый деструктивный аппендицит.
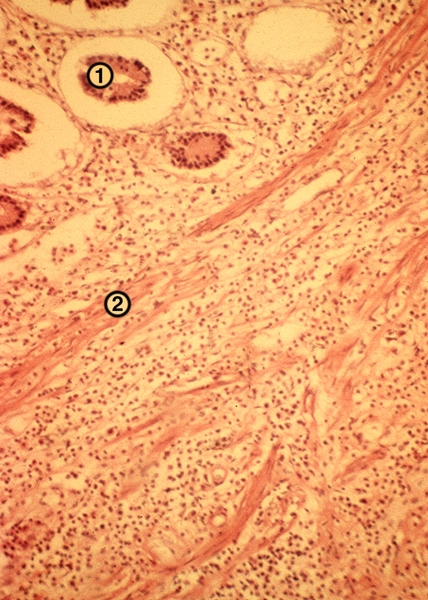
К концу первых суток лейкоцитарный инфильтрат распространяется на все слои стенки отростка — развивается флегмонозный А. (рис. 1). Стенка утолщена, из просвета выделяется гной; брыжеечка отростка отечна, гиперемирована. Если на фоне диффузного гнойного воспаления отростка появляются множественные мелкие абсцессы, говорят об апостематозном А. Если к флегмонозному А. присоединяется изъязвление слизистой оболочки — о флегмонозно-язвенном А. Прогрессирование гнойно-деструктивных изменений отростка ведет к гангренозному А. Переход гнойного процесса с червеобразного отростка на окружающие ткани обозначают термином периаппендицит, а на его брыжеечку — мезентериолит. Осложнения острого А. связаны с деструкцией отростка и последующим распространением гноя. Перфорация стенки отростка, нередко наблюдаемая при флегмонозно-язвенном А., ведет к развитию отграниченного или разлитого перитонита.
Хронический А. развивается после перенесенного острого и характеризуется склеротическими и атрофическими процессами, на фоне которых могут возникать воспалительно-деструктивные изменения. Обычно воспаление и деструкция сменяются разрастанием грануляционной ткани в стенке и просвете отростка, между серозной оболочкой которого и окружающими тканями образуются спайки. Иногда в просвете накапливается серозная жидкость, и отросток превращается в кисту.
Острый аппендицит. Типичная клиническая картина острого А. характеризуется приступом боли в правой подвздошной области, выраженной местной и общей реакцией организма. Как правило, боли при остром А. начинаются внезапно. В начале приступа они нередко локализуются в эпигастральной области, в области пупка или по всему животу, а через несколько часов (иногда через 1—2 сут.) — в правой подвздошной области. Чаще боли носят постоянный характер, никуда не иррадиируют, но усиливаются при покашливании. Боль в животе не дает больному уснуть, но интенсивность ее обычно невелика; характерно уменьшение болей в положении на правом боку. В первые часы заболевания могут возникать тошнота и рвота. Стул и газы часто задерживаются. Значительно реже наблюдаются жидкие испражнения (преимущественно при тяжелой интоксикации). Температура тела повышается до 37,5—38°, реже остается нормальной. Пульс в первые сутки от начала заболевания учащается до 90—100 ударов в 1 мин, АД не изменяется и только при тяжелой интоксикации несколько снижается. Язык вначале слегка обложен и влажен, но скоро становится сухим. При осмотре живота часто определяют отставание при дыхании нижних отделов брюшной стенки. Пальпацию живота следует проводить осторожно, начиная с левой его половины. При этом в правой подвздошной области, как правило, отмечается резкая болезненность, сочетающаяся с защитным напряжением мышц брюшной стенки на ограниченном участке. У большинства больных легкое постукивание пальцами в различных участках брюшной стенки помогает быстро установить место наибольшей болезненности.
В течении острого А. выделяют ранние и поздние периоды заболевания. В зависимости от времени, прошедшего с начала болезни, различают: острый А. в первые 2—3 сут. (может сопровождаться явлениями местного перитонита); острый А. с явлениями общего перитонита (в большинстве случаев развивается начиная с 3-х суток заболевания, но при перфорации или гангрене отростка возникает и раньше); острый А., осложнившийся образованием аппендикулярного инфильтрата. В начальном периоде острого А. воспалительный процесс, как правило ограничен только самим отростком. В благоприятных случаях приступ может закончиться на 2—3-й сутки: температура тела нормализуется, боли в животе исчезают, остается умеренная болезненность при глубокой пальпации в правой подвздошной области, восстанавливается аппетит. Однако и при стихающем приступе острого А. больной должен находиться в стационаре под наблюдением хирурга.
Иногда на 3—4-е сутки от начала острого А. может образоваться аппендикулярный инфильтрат. Он формируется при отграничении воспалительного процесса припаявшимися петлями кишечника, большим сальником и париетальной брюшиной. Ко времени образования инфильтрата состояние больного несколько улучшается, температура тела снижается до субфебрильной. Боли в животе нерезкие, тянущие и локализуются преимущественно в правой подвздошной области, где при пальпации определяется мало смещаемое и болезненное опухолевидное образование с нечеткими контурами. В остальных отделах живот умеренно вздут, но брюшная стенка мягкая и безболезненная. Отмечается умеренный лейкоцитоз со сдвигом лейкоцитарной формулы крови влево. Через несколько дней образование, пальпируемое в брюшной полости, становится плотным, с хорошо очерченными границами. Через 3—4 недели пальпировать инфильтрат все труднее, а затем он не определяется. К этому времени нормализуются температура тела и показатели формулы крови, живот при пальпации становится безболезненным. Полное рассасывание аппендикулярного инфильтрата происходит обычно в течение 4—6 нед. В случае абсцедирования инфильтрата общее состояние больного ухудшается, температура тела приобретает гектический характер, резко возрастает количество лейкоцитов в крови, отмечается сдвиг лейкоцитарной формулы влево. Инфильтрат увеличивается в размерах, становится резко болезненным, в глубине его появляется размягчение. Все это свидетельствует о формировании аппендикулярного абсцесса, который может прорваться в брюшную полость и вызвать развитие общего гнойного перитонита. Иногда наступает расплавление стенки слепой кишки и абсцесс опорожняется в ее просвет; при этом у больного отмечаются жидкие, повонные испражнения, после чего резко снижается температура тела, исчезают боли в животе и общая интоксикация организма. Течение А. может осложниться формированием абсцессов различной локализации (поддиафрагмальный, тазовый, межпетлевые). Реже возникает тромбофлебит тазовых или подвздошных вен, что может быть причиной тромбоэмболии легочных артерий (Тромбоэмболия лёгочных артерий). Тромбофлебит вен брыжеечки отростка может распространяться на более крупные ветви системы воротной вены, приводя к тяжелому осложнению — Пилефлебиту.
Однако далеко не всегда симптоматика и течение острого А. являются столь характерными. Особенно своеобразной может быть клиническая картина заболевания у детей, лиц пожилого и старческого возраста, а также при атипичном расположении червеобразного отростка.
Клиническое течение острого А. у детей, особенно первых лет жизни, более тяжелое, чем у взрослых, а диагностика его значительно сложнее, что обусловлено анатомо-физиологическими особенностями развития ребенка. Симптоматика острого А. у детей очень разнообразна и во многом зависит от реактивности организма, анатомического положения червеобразного отростка и возраста ребенка Острый А. наблюдается у детей всех возрастов, включая новорожденных. Однако в грудном возрасте он возникает редко; в дальнейшем частота его постепенно увеличивается. У детей первых лет жизни в клинической картине острого А. преобладают общие симптомы, присущие многим заболеваниям этого возраста: высокая температура тела, многократная рвота, нарушение функции кишечника. Если у детей старшего возраста ведущее значение имеют жалобы на боли в правой подвздошной области, то у детей раннего возраста судить об их наличии можно лишь по ряду косвенных признаков. Наиболее важным из них является изменение поведения ребенка. Он становится вялым, капризным, малоконтактным, нарушается сон. Беспокойное поведение ребенка следует связывать с нарастанием боли. Довольно постоянным симптомом является рвота, преимущественно многократная. Температура тела часто достигает 38—39°. Почти в 15% случаев (в основном при осложненных формах А.) отмечаются жидкие испражнения. Характерен высокий лейкоцитоз (до 20000—30000).
У детей первых лет жизни возбуждение и беспокойство при осмотре мешают отличить активное мышечное напряжение от пассивного и выявить локальную болезненность. Важную роль при этом играют контакт с ребенком и методика пальпации передней брюшной стенки. Живот необходимо обследовать не спеша, мягкими движениями, теплой рукой, вначале едва касаясь брюшной стенки, затем постепенно увеличивая давление. Пальпацию начинают с левой подвздошной области, переходя к правой по ходу толстой кишки. Для выявления местных симптомов применяют специальные методы обследования — одновременную сравнительную пальпацию в обеих подвздошных областях, глубокую пальпацию на вдохе и др. Эффективен осмотр беспокойных детей в состоянии естественного или медикаментозного сна, во время которого легко выявляют пассивное мышечное напряжение и локальную болезненность, симптом Блюмберга — Щеткина, поскольку исчезает двигательное возбуждение, снимаются психоэмоциональные реакции и активное напряжение мышц.
У лиц старше 60 лет клинические проявления) строго А. обычно мало выражены. С самого начала заболевание у них может протекать ареактивно, даже при выраженной деструкции отростка. Больные, как правило, жалуются лишь на незначительную боль в гипогастрии. Температура тела остается нормальной или повышается незначительно, частота пульса не нарастает (в пределах 90 ударов в 1 мин). Напряжение мышц живота в правой подвздошной области выражено слабо, а боль при глубокой пальпации незначительна. Даже лейкоцитоз чаще бывает небольшим, однако отмечается резкий сдвиг лейкоцитарной формулы влево. Клиническая картина заболевания бывает настолько стертой, что часто больные обращаются к врачу, когда в брюшной полости отчетливо определяется инфильтрат. У людей пожилого возраста инфильтрат может не рассасываться иногда в течение 2—3 мес., что дает основание заподозрить опухоль слепой кишки, и вопрос о характере заболевания в таких случаях может быть решен с помощью ирригоскопии (Ирригоскопия) или колоноскопии (Колоноскопия).
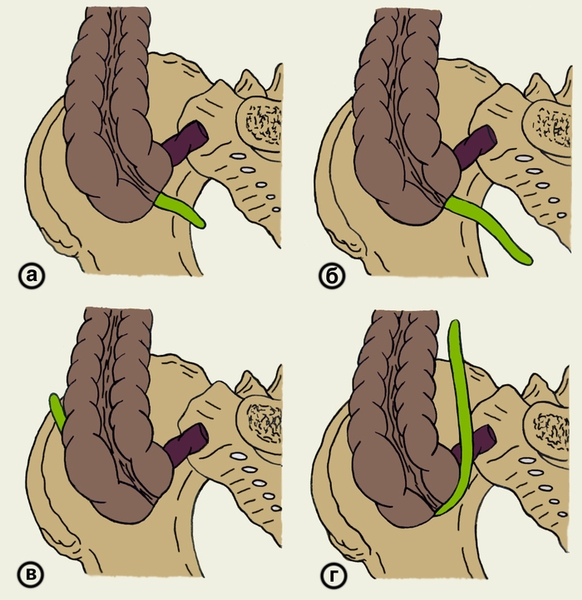
Клиническая картина острого А. может в значительной степени зависеть от положения червеобразного отростка. Чаще всего он располагается в правой подвздошной ямке, однако при подвижной слепой кишке может находиться и в других отделах, в частности под печенью, в малом тазу и левой подвздошной области. По отношению к слепой кишке различают следующие основные варианты положения червеобразного отростка (рис. 2): нисходящее (тазовое) — отросток располагается книзу от слепой кишки и может спускаться в полость малого таза; восходящее — конец отростка повернут кверху, а сам он лежит либо впереди (переднее положение), либо позади слепой кишки (ретроцекальное положение); медиальное — кнутри от слепой кишки.
Отличительные особенности острого А. наиболее выражены при ретроцекальном положении отростка. В этих случаях интенсивная боль и болезненность в правой поясничной области заставляют подозревать развитие забрюшинной флегмоны или абсцесса рядом с правой почкой или восходящей кишкой. Состояние больных, вполне удовлетворительное в самом начале заболевания, быстро ухудшается и становится тяжелым уже к исходу первых суток: температура тела повышается до 38—39°, пульс учащается до 100 ударов в 1 мин, появляется озноб. Даже при деструктивном ретроцекальном аппендиците живот остается мягким, малоболезненным при пальпации. В связи с этим нередко диагноз ставят несвоевременно, и больной с опозданием попадает в стационар. Заподозрить острый ретроцекальный А. можно при наличии положительного симптома Пастернацкого справа, особенно при уменьшении болей при сгибании правой ноги в тазобедренном и коленном суставах. Попытка выпрямить и поднять правую ногу, как правило, приводит к усилению болей в правой поясничной области. Нередко при остром ретроцекальном А. в моче обнаруживают эритроциты, зернистые и гиалиновые цилиндры.
Своеобразно протекает острый А. у беременных, начиная с 5-го месяца беременности, что обусловлено смещением слепой кишки увеличенной маткой кверху, а также изменением реактивности организма. В связи с этим боли локализуются значительно выше, а напряжение мышц и другие симптомы острого А. могут быть выражены слабо.
Диагноз. Частым симптомом острого А. является усиление болей в правой подвздошной области в положении на левом боку (симптом Ситковского), что объясняется смещением отростка и слепой кишки влево и натяжением фиксирующей их брюшины. Такова же природа и другого частого признака острого А. — симптома Бартомье — Михельсона, характеризующегося резким усилением болезненности при пальпации в правой подвздошной области в положении на левом боку. Определенное диагностическое значение имеет симптом Ровсинга — усиление болей в области слепой кишки при толчкообразном надавливании на переднюю брюшную стенку в левой подвздошной области. Важную роль в диагностике острого А. играет симптом Блюмберга — Щеткина, который заключается в усилении болей в животе при быстром отнятии пальпирующей руки от брюшной стенки после легкого надавливания. При деструктивных формах острого А. этот симптом появляется в правой подвздошной области уже в начале заболевания, а по мере распространения воспаления по брюшине и развития перитонита обнаруживается и в других отделах живота. Описано также множество других симптомов острого А., имеющих относительное диагностическое значение. При диагностике острого А. нельзя ограничиваться только исследованием живота. Необходимо выявить наличие симптома Пастернацкого (возникновение болей в области почек при поколачивании в поясничной области), характерного для некоторых острых урологических заболеваний и не выявляемого обычно при остром А., обследовать органы грудной клетки, чтобы исключить заболевания легких и сердца. Обязательно производят пальцевое исследование прямой кишки (при наличии экссудата в полости малого таза определяют нависание и болезненность ее передней стенки), а у женщин — также и влагалищное исследование, при котором в случае А. выявляют выпячивание и болезненность правого свода и задней стенки влагалища.
При остром А. в крови обычно обнаруживают умеренный лейкоцитоз (до 9000—12000) и сдвиг лейкоцитарной формулы влево. В сомнительных случаях необходимо повторное (через 3—4 ч) исследование крови. В начале приступа острого аппендицита СОЭ остается нормальной, а в последующие дни она может возрастать. При типичной клинической картине острого А. тщательно собранный анамнез, внимательное исследование больного позволяют поставить правильный диагноз. Сомнения могут возникнуть, когда проявления заболевания выражены недостаточно ясно. Однако никогда не следует добиваться установления правильного диагноза путем длительного наблюдения за больным. Малейшего предположения о существовании острого А. достаточно для направления больного в хирургическое отделение.
Острый А. дифференцируют с заболеваниями органов брюшной полости и грудной клетки. Дифференциальный диагноз острого А. и правосторонней почечной колики в типичных случаях не представляет больших затруднений. При правосторонней почечной колике наблюдаются характерная иррадиация болей во внутреннюю поверхность правого бедра, дизурические расстройства, а в моче, как правило, появляются неизмененные эритроциты.
Дифференциальный диагноз проводят также с острых холециститом и панкреатитом, перфоративной язвой желудка и двенадцатиперстной кишки, острой кишечной непроходимостью, пищевой токсикоинфекцией, правосторонней пневмонией, острым инфарктом миокарда. В диагностически неясных ситуациях необходимо использовать дополнительные методы исследования (исследование крови на амилазу, обзорное рентгенологическое исследование органов грудной и брюшной полости, электрокардиографию, лапароскопию и др.). Тщательный сбор анамнеза, оценка и анализ всех клинических данных, результатов лабораторных и инструментальных исследований позволяют поставить правильный диагноз.
У женщин часто приходится отличать острый А. от воспаления придатков матки, внематочной беременности, апоплексии яичника. При воспалении придатков наиболее интенсивные боли локализуются в нижней части живота, отдают в крестец и возникают часто вскоре после менструации. Правильный диагноз у большинства больных удается установить на основании данных влагалищного исследования.
Дифференциальный диагноз острого А. у детей младшего возраста проводят с острыми респираторными инфекциями, отитом, пневмонией, копростазом, урологическими и желудочно-кишечными заболеваниями, детскими инфекциями и др. У детей старшего возраста острый А. дифференцируют в первую очередь с заболеваниями желудочно-кишечного тракта, желчевыделительной и мочевыделительной систем, у девочек также с заболеваниями внутренних половых органов.
Хронический аппендицит. В отличие от острого А., имеющего в большинстве случаев яркую клиническую картину, хронический А. чаще всего проявляется периодически усиливающимися тупыми болями в правой половине живота. Больных беспокоят упорные запоры, иногда сменяющиеся поносами. Для хронического А. характерна локализованная болезненность в определенных точках передней брюшной стенки: в точке Мак-Бернея — на границе наружной и средней трети линии, мысленно проведенной от правой верхней передней подвздошной оси и к пупку; в точке Ланца — на границе правой и средней трети линии, соединяющей правую и левую верхние передние подвздошные ости; в точке Кюммелля — на 1—2 см ниже и вправо от пупка.
Для диагностики хронического А. обычно применяют контрастное рентгенологическое исследование отростка, слепой кишки и терминальной петли подвздошной кишки. Используют как пероральный способ, при котором бариевую массу дают дважды (за 14 и 6 ч до исследования), так и контрастную клизму. Рентгенологическими признаками хронического А. являются необычное положение отростка, фиксация его спайками, длительная (до 2—3 сут.) задержка бариевой массы в отростке, наличие конкрементов в проекции отростка, деформация слепой кишки. При подозрении на хронический А. необходимо провести колоноскопию для исключения новообразования слепой кишки.
Диагноз хронический А. нередко ставят методом исключения, путем тщательного обследования больного в целях исключения заболеваний желудка и двенадцатиперстной кишки, желчного пузыря и желчных протоков, толстой кишки, правой почки и мочеточника, внутренних половых органов у женщин, т.к. многие из заболеваний этих органов можно принять за хронический А. При этом нельзя руководствоваться каким-либо одним клиническим симптомом: только тщательный анализ всех клинических данных и результатов специальных исследований позволяют поставить диагноз хронический А.
Лечение А. хирургическое. Общепринятой тактикой лечения острого А. является ранняя операция. На догоспитальном этапе помощь больному острым А. ограничивается назначением постельного режима, запрещением приема пищи и жидкости. Применение слабительных средств и грелок крайне опасно, т.к. это может способствовать развитию перитонита. Категорически запрещено также назначение анальгетических препаратов, в т.ч. наркотических анальгетиков, до окончательного решения вопроса об операции. Транспортировать больного в стационар следует только в положении лежа.
При установлении диагноза острого А. требуется немедленная операция независимо от того, сколько времени прошло от начала заболевания. Исключение составляют случаи с резко отграниченным плотным инфильтратом. Таким больным назначают строгий постельный режим, щадящую диету, антибиотики широкого спектра действия, местно (в первые дни) применяют холод на правую подвздошную область, а затем переходят к тепловым процедурам, благодаря чему нередко удается добиться обратного развития симптомов с полным исчезновением инфильтрата. Увеличение размеров инфильтрата, ухудшение состояния больного на фоне проводимого консервативного лечения свидетельствуют о развитии абсцесса, что заставляет прибегнуть к неотложному оперативному вмешательству — вскрытию и дренированию гнойника. Вскрытие аппендикулярного абсцесса производят по возможности внебрюшинным доступом, а также через переднюю стенку прямой кишки или задний свод влагалища.
Больным острым А. без признаков перитонита хирургическое лечение проводят немедленно, без какой-либо подготовки. При наличии разлитого перитонита операцию выполняют после предоперационной подготовки (см. Предоперационный период). Молодым худощавым пациентам при отсутствии признаков перитонита операционное вмешательство может быть произведено под местной анестезией. В остальных случаях, а также детям раннего возраста и беспокойным больным показана общая анестезия.
Операция при остром А. в большинстве случаев заключается в удалении червеобразного отростка (аппендэктомия). При распространенных формах перитонита (диффузном и разлитом) необходима срединная лапаротомия, что позволяет провести тщательную санацию и дренирование всех отделов брюшной полости.
При хроническом А. оперативное лечение, заключающееся также в аппендэктомии, показано при его упорном болевом синдроме, лишающем больного трудоспособности. При менее выраженной симптоматике проводят консервативное лечение (борьба с запорами, спазмолитические препараты, физиотерапевтические процедуры и др.).
В послеоперационном периоде возможно образование абсцессов в различных отделах брюшной полости, обычно обусловленных недостаточно тщательным удалением экссудата во время операции. При неполноценном лигировании брыжеечных сосудов удаленного отростка в раннем послеоперационном периоде может развиться кровотечение в брюшную полость. Поэтому необходимы тщательное наблюдение за оперированными больными, своевременное выявление и лечение осложнений. При неосложненном послеоперационном периоде больной может быть выписан из стационара на 7—9-е сутки после аппендэктомии.
В ряде случаев (молодой возраст больного, неосложненный характер заболевания, нормальная температура тела и анализ крови) больной может быть выписан на поликлиническое лечение уже на 4—5-й день. Оптимальным в такой ситуации является ежедневный осмотр больного на дому врачом поликлиники или хирургического отделения (так называемый стационар на дому), который и снимает швы с операционной раны на 7—8-й день после операции. После этого больной, как правило, сам посещает хирурга поликлиники. При амбулаторном лечении могут возникать различные осложнения. Наиболее частым из них является воспалительный инфильтрат в области раны, в который могут быть вовлечены как брюшная стенка, так и прилегающая часть брюшной полости. Характерной особенностью такого инфильтрата является его склонность к абсцедированию. Появляются резкие, усиливающиеся при движении боли в области операционной раны, где пальпируется резко болезненный инфильтрат, отмечаются высокая температура тела, лейкоцитоз и сдвиг лейкоцитарной формулы крови влево. Больной нуждается в экстренной повторной госпитализации в хирургическое отделение. При отсутствии эффекта от консервативных мероприятий (лед, антибиотики, физиотерапевтическое лечение) и появлении признаков абсцедирования производят вскрытие гнойника. Реже после выписки больного из хирургического отделения встречаются воспалительные инфильтраты и абсцессы других локализаций (межкишечный, дугласова пространства), а также спаечная Непроходимость кишечника. Такие больные также должны быть экстренно госпитализированы.
Прогноз при своевременной операции по поводу острого А. благоприятный. Основной причиной летальности при остром А. является развитие осложнений вследствие запоздалой госпитализации и несвоевременного выполнения оперативного вмешательства. Среди больных с острым А., оперированных в первые сутки от начала заболевания, летальность в 5—10 раз ниже, чем среди поступивших в стационар в более поздние сроки.
Трудоспособность при отсутствии осложнений у больных молодого и среднего возраста восстанавливается обычно спустя 3—4 нед. В пожилом возрасте, а также у больных, занимающихся тяжелым физическим трудом, трудоспособность после операции восстанавливается обычно не ранее чем через 6—8 недель. После операции по поводу осложненного острого А. срок нетрудоспособности варьирует в зависимости от тяжести осложнений и особенностей течения послеоперационного периода.
При хроническом А. у части больных, несмотря на аппендэктомию, болевой синдром может сохраниться.
Библиогр.: Дробни Ш. Хирургия кишечника, пер. с венгер., с. 146, Будапешт, 1983; Исаков Ю.Ф., Степанов Э.А. и Дронов А.Ф. Острый аппендицит в детском возрасте, М., 1980, библиогр.; Калитиевский П.Ф. Болезни червеобразного отростка, М., 1970; Клиническая рентгенорадиология, под ред. Г.А. Зедгенидзе, т. 2, с. 206, М., 1983; Колесов В.И. Клиника и лечение острого аппендицита, Л., 1972, библиогр.; Литтманн И. Брюшная хирургия, пер. с венгер., с. 505, Будапешт, 1970; Ошибки, опасности и осложнения в хирургии, под ред. И.И. Блинова и Б.М. Хромова, с. 391, Л., 1972; Струков А.И. и Серов В.В. Патологическая анатомия, с. 370, М., 1985; Тошовский В. Аппендицит у детей, пер. с чешск., с. 208, М., 1988; Щербатенко М.К. и Берсенева Э.А. Неотложная рентгенодиагностика острых заболеваний и повреждений органов брюшной полости, с. 177, М., 1977.
Рис. 1. Микропрепарат стенки червеобразного отростка при флегмонозном аппендиците: 1 — слизистая оболочка отростка, 2 — мышечная его оболочка, пронизанные густыми лейкоцитарными инфильтратами. Окраска гематоксилином и эозином; х 80.
Рис. 2. Варианты положения червеобразного отростка: а — медиальное положение; б — нисходящее (тазовое положение); в — восходящее (ретроцекальное) положение; г — восходящее (переднее) положение.
воспаление червеобразного отростка слепой кишки (аппендикса). Возникает вследствие изменения состояния стенки червеобразного отростка и внедрения в нее микроорганизмов, населяющих кишечник человека, что приводит к гнойному воспалению сначала слизистой (внутренней) оболочки отростка, а потом и всех слоев его стенки. Предрасполагающими факторами являются задержка содержимого в отростке, образование в его просвете каловых камней, перегибы отростка, запоры, глистные инвазии, усиление гнилостного брожения в кишечнике. Заболеванию подвержены люди всех возрастов.
Аппендицит может быть острым и хроническим. Чаще встречается острый аппендицит. Он начинается внезапно, с болей в подложечной области или около пупка, тошноты, однократной рвоты. Через несколько часов боли перемещаются в правую нижнюю четверть живота, где расположена слепая кишка. Боли, вначале ноющие постоянные, постепенно усиливаются, особенно при ходьбе, кашле, при попытке лечь на левый бок. Иногда отмечаются умеренный понос или задержка стула. Ухудшается общее самочувствие, появляется ощущение сухости во рту, температура тела повышается до 37°—38°. У пожилых людей эти явления могут быть выражены слабо, несмотря на тяжелое течение и запущенную форму заболевания. У детей А. нередко протекает тяжело, а диагностика его еще более затруднена.
Если воспалительный процесс ограничивается слизистой оболочкой, такой А. называют катаральным. Иногда приступ на этом может прекратиться. Однако чаще воспаление охватывает всю стенку червеобразного отростка, вызывая ее гнойное расплавление (флегмонозный А.), вплоть до полного разрушения, в результате чего гной и кишечное содержимое попадают в брюшную полость (прободной, или перфоративный. А.). Тромбоз (закупорка сгустком крови) питающих отросток сосудов приводит к нарушению кровообращения и его омертвению (гангренозный А.). Гнойное воспаление, прободение и гангрена аппендикса ведут к развитию гнойного воспаления брюшины — перитониту, что грозит самыми тяжелыми последствиями. Поэтому при любой форме острого А. необходимо как можно скорее произвести операцию: чем раньше от начала приступа она сделана, тем надежнее предупреждение опасных осложнений заболевания.
При малейшем подозрении на острый А. больного следует без промедления доставить в хирургическое отделение. До прихода врача больного надо уложить в постель, положить на живот пузырь со льдом или холодной водой. Запрещается прием пищи и жидкости. Категорически нельзя применять слабительные средства, грелки, клизмы, т.к. это может способствовать прободению отростка и развитию перитонита. Нельзя до установления диагноза применять и болеутоляющие препараты. Главная причина неблагоприятных исходов острого А. — запоздалое обращение за медицинской помощью. Поэтому при любых острых болях в животе следует немедленно обратиться к врачу. Лечение острого А. хирургическое и состоит в удалении червеобразного отростка слепой кишки — аппендэктомии.
Хронический А. встречается редко. Он проявляется периодическими нерезкими болями в правой половине живота. Хронический А. необходимо отличать от гинекологических заболеваний, заболеваний почек, кишечника, печени, глистных инвазий, что возможно только при тщательном обследовании в стационаре.
У человека, перенесшего приступ острого А. и почему-либо не прооперированного, остаются изменения в отростке, способствующие рецидивам заболевания, все более тяжелым и опасным. Страдающим хроническим рецидивирующим А. постоянно угрожает опасность развития острого воспаления, причем в самых неблагоприятных жизненных ситуациях, когда хирургическая помощь может запоздать. Такие больные должны оперироваться в плановом порядке, после предварительного обследования.
Аппендицит (appendicitis; анат. appendix vermiformis червеобразный отросток + -ит; син.: вермикулит, эпитифлит)
воспаление червеобразного отростка слепой кишки.
Аппендицит гангренозный (a. gangraenosa) — А., характеризующийся некрозом всех слоев стенки аппендикса на всем ее протяжении или на ограниченном участке.
Аппендицит грыжевой (a. hernialis) — А. в случае вхождения аппендикса в грыжевой мешок при грыжах брюшной стенки.
Аппендицит деструктивный (a. destructiva) — А., характеризующийся разрушением тканей аппендикса за счет их гнойного расплавления или некроза и гнилостного распада.
Аппендицит катаральный (a. catarrhalis) — острый А., протекающий без разрушения тканей аппендикса.
Аппендицит острый (a. acuta) — A., проявляющийся приступом острых болей в животе с признаками раздражения брюшины и нарушения общего состояния организма.
Аппендицит перфоративный (a. perforativa) — деструктивный А., при котором разрушение тканей стенки аппендикса приводит к ее прободению.
Аппендицит ретроцекальный (a. retrocaecalis) — А. при локализации аппендикса позади слепой кишки, частично или полностью в забрюшинной клетчатке.
Аппендицит рецидивирующий (a. recidiva) — повторный приступ острого А., возникший после продолжительного периода, в течение которого болезненные явления отсутствовали либо наблюдались только признаки хронического А.
Аппендицит склерозирующий (a. sclerosans) — А., характеризующийся обширными рубцовыми изменениями стенки аппендикса, приводящими к облитерации или обтурации его полости.
Аппендицит фибропластический (a. fibroplastica) — А., характеризующийся разрастанием соединительной ткани в субмукозном и субсерозном слоях стенки аппендикса.
Аппендицит флегмонозно-язвенный (a. ulcerophlegmonosa) — А., характеризующийся изъязвлением слизистой оболочки и распространением воспалительного процесса в подлежащих слоях стенки аппендикса с их гнойным расплавлением.
Аппендицит хронический (a. chronica) — А., протекающий в виде продуктивного воспаления межуточной ткани, главным образом вокруг интрамуральных сосудов червеобразного отростка; клинически проявляется нерезкими постоянными или коликообразными болями; возникает как следствие перенесенного острого А., а иногда без него.
источник
ПАСПОРТНАЯ ЧАСТЬ
1. Ф.И.О.:
2. Пол: мужской.
3. Возраст: 17 лет.
4. Место жительства:
5. Место учебы: ПУ № 5 3 курс.
6. Дата поступления: 22.04.03 5.00
7. Кем направлен: поликлиника № 3.
8. Доставлен в стационар по экстренным показаниям через 3 часа после начала заболевания.
9. DS направившего учреждения: острый аппендицит
10. DS при поступлении: острый аппендицит
11. DS клинический: флегмонозный аппендицит.
ЖАЛОБЫ ПРИ ПОСТУПЛЕНИИ
Больной предъявляет жалобы на боли в правой подвздошной области – продолжительные, не связанные с приемом пищи и актом дыхания. Болям сопутствовали тошнота, рвота, сухость во рту.
ЖАЛОБЫ НА МОМЕНТ КУРАЦИИ
Наличие зуда в области послеоперационного шва.
Anamnesis morbi
Считает себя больным с 5.00 утра, когда появились боли в эпигастральной области, тошнота, рвота, бледность, озноб. Далее боли сместились в правую подвздошную область.
Anamnesis vitae
Родился в 1985 году в г.Рязани в семье рабочих .Находился на естественном вскармливании до 1 года . В семье является первым ребенком. Развитие в детском и юношеском возрасте протекало без отклонений. В школу пошел с 6 лет. Учеба давалась трудно; закончил 9 классов и поступил в профессиональное училище № 5, где и учится сейчас на 3 курсе.
Жилищные условия хорошие. Питание регулярное, достаточное, разнообразное.
Вредные привычки – курение. Курит с 12 лет.
Половое созревание с 13 лет.
Перенесенные заболевания: грипп, ОРВИ, ангина.
Венерические заболевания отрицает.
Наличие злокачественных образований, сахарного диабета, туберкулеза, психических заболеваний у родственников отрицает.
Аллергологический анамнез не отягощен.
Status praesens
Общее состояние больного удовлетворительное, сознание ясное, положение активное.
Телосложение правильное, астеническое.
Рост – 173.
Вес – 60.
Температура тела – 36,6о.
Кожные покровы и видимые слизистые обычной окраски. Пигментация, сыпь, расчесы, кровоизлияния отсутствуют. В правой подвздошной области имеется рубец после перенесенной операции. Видимой костно-мышечной патологии нет. Влажность и эластичность кожи обычная. Подкожная жировая клетчатка развита умеренно. Ногти розовые, овальной формы.
Периферические лимфоузлы не увеличены.
Развитие мышечной ткани в пределах возрастной нормы, сила и тонус нормальные, сокращения координированы; уплотнения, гипертрофия, атрофия отсутствуют.
При исследовании костно-суставной системы деформации, болезненности при пальпации не выявлено. Болей самостоятельных и при движении не от-мечается, припухлостей, узловатостей нет. Движения в полном объеме, свободные. Вывихи, подвывихи, кровоизлияния, свищи отсутствуют.
При пальпации суставы безболезненны; хруст, флуктуация не выявлены.
СИСТЕМА ОРГАНОВ ДЫХАНИЯ
Дыхание через нос свободное, ощущения сухости в носу нет. Обоняние не нарушено. Боли в области корня носа, лобных и гайморовых пазух отсутствуют. Голос нормальный. Болей при дыхании, кашле, мокроты, кровохарканья нет.
Осмотр
Форма грудной клетки нормальная, эпигастральный угол 90о, асимметрия грудной клетки, западения или выпячивания отсутствуют. Тип дыхания смешанный. Ритм дыхания правильный, ЧДД 18 в мин. Движения грудной клетки сохранны. Состояние межреберных промежутков при глубоком дыхании без изменений, одышка отсутствует.
Пальпация
Грудная клетка эластична, податлива, голосовое дрожание выслушивается над симметричными участками легких одинаковой интенсивности. Шума трения плевры, хруста костных отломков, «хруста снега» нет.
Перкуссия
При сравнительной перкуссии звук легочный над всей поверхностью легких. Верхушки обоих легких выстоят над ключицами спереди на 3 см, сзади на уровне остистого отростка VII шейного позвонка. Ширина полей кренинга с обеих сторон 5 см. Расположение нижних границ легких:
Линии Правое легкое Левое легкое
1. окологрудинная 5 межреберье —
2. срединноключичная 6 ребро —
3. передняя подмышечная 7 ребро 7 ребро
4. средняя подмышечная 8 ребро 8 ребро
5. лопаточная 10 ребро 10 ребро
6. околопозвоночная остистый отросток 11 грудного позвонка остистый отросток 11 грудного позвонка
Подвижность нижнего легочного края:
вдох выдох сумма вдох выдох сумма
1.срединноключичная 2 2 4 — — —
2.средняя подмышечная 3 3 6 3 3 6
3.лопаточная 2 2 4 2 2 4
Аускультация
Дыхание везикулярное, одинаковой интенсивности на симметричных участках, хрипов, крепитации, шума трения плевры нет. Бронхофония не изменена.
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Жалобы на боли в области сердца отсутствуют. Сердцебиения, чувства замирания в грудной клетке, перебои в работе сердца не отмечает. Отеки, «пляска каротид», пульсация дуги аорты, симптом Мюссе не выявлены.
При пальпации артерии мягкие, не извиты. Артериальный пульс на обеих руках на лучевой артерии одинаковый. Частота 70 в мин., ритм правильный, дефицит пульса отсутствует. Пульс хорошего наполнения, обычного напряжения, величина пульсовых волн одинаковая, форма обычная. При исследовании височных, плечевых, сонных артерий, дуги аорты, артерий
на тыльной и медиальной поверхности стоп пульс без изменений. Капиллярный пульс отсутствует.
При осмотре вен их набухание отсутствует, венный пульс не выражен. При аускультации «шум волчка» на яремных венах отсутствует. На сонных, подключичных артериях стенотического и аневризматического шума нет. На бедренных артериях двойной тон Траубе и двойной шум Виноградова-Дюрозье не выслушиваются.
При измерении АД по методу Короткова на правой и левой руках 140/90 мм. рт. ст.
При осмотре области сердца: сердечный горб, видимая пульсация, надчревная пульсация отсутствуют. Сердечный и верхушечный толчки визуально не определяются, систолическое втяжение отсутствует.
При пальпации верхушечный толчок локализуется в 5 межреберье слева на 1,5 см кнутри от левой срединноключичной линии. Он положительный, обычной площади (2 см), умеренно высокий, обычной силы. Сердечный толчок отсутствует. В области сердца «кошачьего мурлыканья» нет. Ощутимых пульсаций в других местах сердечной области нет, зоны кожной гиперестезии не выявлены.
Перкуссия
Границы относительной тупости:
1. Правая – 4 межреберье на 1,5 см кнаружи от правого края грудины.
2. Левая – 5 межреберье на 1,5 см кнутри от левой срединноключичной линии.
3. Верхняя – 3 ребро по левой окологрудинной линии.
Поперечник относительной сердечной тупости 14,5 см.
Границы абсолютной тупости:
1. Правая – 4 межреберье по левому краю грудины.
2. Левая – 5 межреберье на 1 см кнутри от срединноключичной линии.
3. Верхняя – 4 ребро по левой окологрудинной линии.
Сосудистый пучок шириной 5,5 см, до 2 межреберья.
Конфигурация сердца правильная.
Аускультация
При аускультации тоны сердца ясные, ритм правильный. Первый тон выслушивается на верхушке сердца, второй тон – на основании. Расщеплений, раздвоений, дополнительных тонов нет. Тон открытия митрального клапана, систолический щелчок, маятникообразный ритм и ритм галопа не выявлены.
Шумов нет.
СИСТЕМА ОРГАНОВ ПИЩЕВАРЕНИЯ
Аппетит сохранен. Усиления, извращения вкуса нет. Отвращения к пище нет. Сухость во рту отсутствует. Слюнотечения нет. Выпивает до 3-х л жидкости в сутки. Пищу пережевывает хорошо. Глотание, прохождение пищи по пищеводу свободное. Отрыжка не беспокоит. Изжоги, метеоризма, тяжести в животе нет, тошнота и рвота отсутствуют. Бывает урчание в животе, отхождение газов свободное, дефекация ежедневно, опорожнение кишечника самостоятельное. Чувства неполного опорожнения кишечника, тенезмов, ложных позывов, поносов нет. Кал оформленный (колбасовидный, темного цвета, примеси слизи, крови отсутствуют, боли при дефекации не отмечаются).
Осмотр
При осмотре полости рта и губ трещины, заеды не выявлены. Слизи-стая оболочка губ, щек твердого и мягкого неба розового цвета без повреждений и высыпаний. Десны не кровоточат. Язык влажный. Трещины, язвы, припухлости языка отсутствуют. Симптома «лакированного языка» нет. Зев не гиперемирован, не отечен, слизистые влажные, налетов нет.
Миндалины не увеличены, розового цвета. Налеты, гнойные пробки, язвы отсутствуют. Слизистая гладкая, влажная; грануляции на задней стенке глотки отсутствуют. Запах изо рта отсутствует. Осмотр области заднего прохода не проводился в связи с отказом больного.
При осмотре живота вздутий, втяжений, западений, асимметрии не отмечено. Живот участвует в акте дыхания. Состояние пупка обычное. Окраска кожных покровов нормальная. Расширения подкожных вен, видимой на глаз перистальтики нет.
Пальпация
По данным ориентировочной поверхностной пальпации живота тонус брюшных мышц обычен; брюшная стенка мягкая, податливая. Локальное напряжение и болезненность определяются в правой подвздошной области, где определяется положительный симптом Щеткина-Блюмберга, симптом Ровринга, Ситковского. Симптом Пастернацкого отрицательный с обеих сторон. Состояние пупка, мышц, белой линии живота без патологических изменений.
Перкуссия
Наличие свободной жидкости не выявлено. При аускультации наблюдается перистальтика. Шум трения брюшины и шум Крювелье-Баумгартена в области пупочного кольца отсутствуют.
При глубокой топографической методической скользящей пальпации по Образцову-Стражеско:
— сигмовидная кишка пальпируется в левой подвздошной области в виде гладкого плотного безболезненного не урчащего цилиндра толщиной 3 см; подвижна – 3 см;
— нисходящая кишка пальпируется в конечной части поперечно-ободочной кишки, переходящей в сигмовидную в виде гладкого плотного безболезненного при пальпации цилиндра;
— слепая кишка не пальпировалась в связи с болезненностью в правой подвздошной области;
— восходящая кишка пальпируется в начальном отделе толстой кишки в виде гладкого безболезненного при пальпации цилиндра;
— поперечно-ободочная кишка пальпируется на 3 см книзу от нижней гра-ницы желудка в виде расположенного дугообразно и поперечно цилиндра умеренной плотности, толщиной 2,5 см, легко смещающегося вверх и вниз; безболезненная, не урчащая;
— терминальный отрезок подвздошной кишки не пальпировался в связи с болезненностью правой подвздошной области;
— аппендикс удален.
ЖЕЛУДОК:
Видимого увеличения нет. Располагается выше пупка на 3 см по данным перкуссии, сукуссии, аускультоперкуссии, аускультофрикции. При глубокой пальпации определяется в виде валика. Дупликатура желудка гладкая, подвижная, безболезненная. Урчания нет.
Перкуторно:
Верхняя граница абсолютной тупости по срединно-ключичной линии находится на нижнем крае 6 ребра. Нижняя граница печеночной тупости располагается по нижнему краю левой реберной дуги 8 ребра по передней срединной линии. Нижняя границы находится между верхней и средней третью расстояния между мечевидным отростком и пупком.
Размеры печени по Курлову:
— по срединно-ключичной линии 9 см;
— по передней срединной – 8 см;
— по левой реберной дуге – 7 см.
При пальпации нижний край печени находится у края реберной дуги по правой срединно-ключичной линии. Край мягкий, острый, слегка закругленный, ровный, безболезненный.
Желчный пузырь не пальпируется, болезненность не отмечается, зоны кожной гиперестезии отсутствуют. Симптомы Кера, Ортнера, Мерфи, Лепене отрицательны.
Поджелудочная железа не пальпируется. Опухоли, зоны кожной
гиперестезии, симптом Мейо-Робсона не выявлены.
Селезенка не пальпируется как в положении лежа на спине, так и в положе-нии на правом боку. Жалобы на боли в левом подреберье отсутствуют. Перкуторно размеры длинника – 6 см. поперечника – 4 см.
Пальцевое исследование прямой кишки не проводилось в связи с отказом больного.
МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА
Мочеиспускание свободное, безболезненное. Частота до 5 раз. Цвет соло-менно-желтый. Моча прозрачная, примесей нет. Боли в области почек не отмечает. Почки не пальпируются. Симптом Пастернацкого отрицателен с обеих сторон.
ЭНДОКРИННАЯ СИСТЕМА
Щитовидная железа не увеличена, свободно смещается при глотании, безболезненная, однородная, узловатых образований нет. Оволосение равномерное по мужскому типу.
НЕРВНАЯ СИСТЕМА И ОРГАНЫ ЧУВСТВ
Нервная система без видимых нарушений. В двигательной и чувствительной сферах отклонений нет. Слух, обоняние, вкус не изменены. Сознание ясное. Лицо спокойное. Зрачки симметричны. Реакция зрачков на свет содружественная. Форма зрачков округлая. Движения глазных яблок не изменены. Сосуды глазного дна без патологии. Симптомов поражения ЧМН не отмечается. Параличи, парезы отсутствуют. Психических отклонений нет. Менингиальные симптомы отрицательны.
ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
На основании жалоб больного (боли в верхней половине живота, перемес-тившиеся в правую подвздошную область – симптом Кохера, тошнота, субфебрильная температура) и данных объективного исследования (язык обложен белым налетом, положительные симптомы раздражения брюшины – симптом Щеткина-Блюмберга, Раздольского, Воскресенского, симптом Ситковского (боль усиливается при положении больного на левом боку), симптом Бартолье-Михельсона, симптом Образцова (усиление боли при поднятии выпрямленной правой ноги, субфебрильная температура, лейкоцитоз со сдвигом формулы влево) можно поставить диагноз: острый аппендицит.
ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО
1. Общий анализ крови.
2. Группа крови, Rh-фактор.
3. RW, Hbs-АГ, АТ к ВИЧ.
4. Общий анализ мочи.
5. ФЛГ.
6. Глюкоза крови.
7. Консультация анестезиолога.
Результаты лабораторных методов исследования
22.04.03.
Кровь: L=17,7 х 109 /л
26.04.03.
Общий анализ крови:
Эритроциты – 4,05 х 1012/л
Hb 139 г/л
Цп 1
L=7,1 х 109/л, эозинофилы 1
Палочкоядерные нейтрофилы 9
Сигментоядерные нейтрофилы 65
Лимфоциты 52
Группа крови 0 (I) Rh (+)
Общий анализ мочи:
Цвет соломенно-желтый
Д=1020. Прозрачная. Белок 0, сахар 0, плоские клетки 1-2 в поле зрения, лейкоциты 1-2 в поле зрения.
Реакция Вассермана – отрицательная.
Кровь на ИФА – АТ в ВИЧ не обнаружено.
Кровь на сахар – глюкоза 4,0 ммоль/л.
ЗАКЛЮЧИТЕЛЬНЫЙ КЛИНИЧЕСКИЙ ДИАГНОЗ (DIAGNOSIS)
Основной: острый аппендицит.
Обоснование диагноза:
Диагноз поставлен на основании жалоб больного (боли в правой подвздошной области, тошнота, озноб, температура 38о) и данных объективного исследования (боли при пальпации в правой подвздошной области, положительные симптомы Щеткина-Блюмберга, Раздольского, Воскресенского, Ситковского, Бартолье-Михельсона, Образцова, субфибрильная температура, лейкоцитоз со сдвигом влево).
ЛЕЧЕНИЕ
У больного клиника острого аппендицита. Показана экстренная операция.
Химиотепартия:
22.04.03.
14.30 – премедикация в палате.
П/к атропин 1 мг
Димедрол 1 мг
В/м реланиум 10 мг
Анестезиологическое обеспечение:
14.55 – 15.40 в\в наркоз
тиопентал Na 1000 мл (капельно)
реланиум 10 мг (внутривенно)
кетамин 500 мг (в/в дробно)
уроперидол 800 мл физ. Раствора
Операция аппендэктомии:
Наркоз в/в.
Разрезом Дьяконова-Волковича послойно вскрыта брюшная полость.
Проведена аппендэктомия с погружением культи отростка в кисетный и Z-образный швы. Брыжейка прошита и перевязана по частям. В малом тазу осушено небольшое количество серозного выпота. В брюшную полость введено 40 мл 1% раствора диоксидина. Послойный шов раны.
Назначение: стол 0,
холод на рану
кеторол 1,0 х 3 р/д в/м
ДНЕВНИК
23.04.03.
Жалобы на боли в области послеоперационной раны.
Состояние удовлетворительное. Живот мягкий, болезненный в области по-слеоперационной раны. В легких без особенностей. ЧСС 78 в мин. АД 120/80 мм. рт. ст. Мочеиспукание свободное, безболезненное. Газы не отходят. Самостоятельного стула не было. Повязка сухая.
Назначение: стол 0
кеторол 1,0 х 3 р/д в/м
трихопол 1 т х 3 р/д
24.04.03.
Обход профессора Федосеева А.В.
Жалобы на боли в области послеоперационной раны. Состояние удовлетворительное. Живот мягкий, умеренно болезненный в области послеоперационной раны. В легких хрипов нет. ЧСС 72 в мин. АД 120/80 мм.рт.ст. Мочится достаточно. Газы отходят. Стула нет. Повязка сухая.
Назначения: стол 12
кеторол 1,0 в/м при болях
трихопол 1 т х 3 р/д
перевязка
25.04.03.
Жалоб нет. Состояние удовлетворительное. Живот мягкий, умеренно болезненный в области послеоперационной раны. В легких дыхание везикулярное. Хрипов нет. ЧСС 74 в мин. АД 120/80 мм.рт.ст. Газы отходят. Стул был
25.04.03.
Повязка чистая.
Назначение: стол 12
кеторол 1,0 х 3 р/д в/м при болях
трихопол 1 т х 3 р/д
Хабнев Сергей Владимирович 17 лет. Поступил в БСМП 22.04.03. в 5.00. При поступлении предъявлял жалобы на боли в правой подвздошной области, повышение температуры до 38о, тошноту, озноб. На основании клинической картины, анализов, данных лабораторных и специальных методов исследования, а также операционного вмешательства поставлен диагноз: острый флегмонозный аппендицит. Под в/в наркозом произведена аппендэктомия. Состояние больного улучшилось, и он был выписан под амбулаторное наблюдение.
1. Кочнев О.С. «Экстренная хирургия желудочно-кишечного тракта»
2. Нифонтьев О.Е. «Острый аппендицит».
3. Петриченко Л.Н. «Аппендицит»
источник
– это экстренная хирургическая патология, которая проявляется воспалением в области аппендикса (червеобразный отросток слепого кишечника).
Острый аппендицит проявляется болями в животе, тошнотой и нарушением общего состояния. Требует немедленной операции по его удалению, поздняя диагностика грозит серьезными осложнениями вплоть до летального исхода.
Причины Острого аппендицита
Аппендикс является лимфоидным органом, в нем сосредоточено большое количество иммунных клеток, он помогает осуществлять иммунную защиту органов пищеварения. В среднем аппендикс имеет длину до 5-6см, толщину до 1 см. Отросток может располагаться как в классическом положении, отходя вниз от кишки в области правой подвздошной кости, так и лежать в других направлениях. Это важно в диагностике проявлений аппендицита.
Причин для воспаления аппендикса достаточно:
- закупорка его плотными каловыми массами
- закупорка плотными фрагментами пищи (косточки, семечки, плотные куски пищи)
- разрастание тканей
- увеличение лимфоидных зон, лимфоузлов с закупоркой просвета
- тромбоз сосудов
- проявления аллергии
- инфекции кишечника
- нахождение на жестких диетах, нерациональное питание
- наследственная предрасположенность, стрессы, вредные привычки
- переход инфекции с других органов (у женщин – с органов малого таза)
По длительности и остроте процесса выделяют острый и хронический аппендицит.
Острый аппендицит, исходя из стадии процесса и длительности течения разделяют на:
- катаральную стадию, она длится первые 6 часов
- флегмонозную стадию, она длится до конца первых суток
- гангренозную стадию, ее длительность до конца 3-х суток
- перфорация аппендикса и перитонит, характеризуется разрывом или расплавлением стенок и выходом содержимого в брюшную полость с формированием перитонита.
Симптомы Острого аппендицита
Заболевание имеет четкую стадийность и тяжесть его зависит от длительности воспаления, однако, определить ее может только хирург.
Для пациента важно выявление опасных симптомов, которые бы указывали на острый аппендицит. К ним относят:
Первые признаки аппендицита:
- боли в области желудка или подложечкой, вокруг пупка или разлитого характера
- боль постепенно на протяжении 3 часов перетекают в правый бок, в область подвздошной кости
- боли сильные, активизируются при вставании и ходьбе, лежа на левом боку
- в положении на правом боку боль уменьшается
Возникновение боли вечером или в ночь, реже в утренние часы
На фоне боли возникают тошнота и необильная, однократная рвота, могут быть понос или запоры.
На фоне боли постепенно повышается температура, ухудшается состояние, возникают вялость, блеск глаз, бледность, обложенность языка.
Даже при отсутствии всех описанных симптомов, кроме боли в животе, если она длится более 4-6 часов, необходима госпитализация и осмотр хирургом.
- Дети: быстрое нарастание проявлений. Температура тела чаще высокая. Рвота и диарея более ярко выражены. Раннее возвращение к режиму полноценной физической активности.
- Пожилые: стертость проявлений аппендицита может быть причиной несвоевременной диагностики и госпитализации.
- Беременные: диагностика затруднена, т.к. червеобразный отросток смещен беременной маткой вверх, что приводит к изменению типичного расположения болей, а расположение его за маткой – к снижению выраженности признаков раздражения брюшины. Внутриутробная гибель плода возникает в 2-8,5 % случаев.
Диагноз Острого аппендицита
Несмотря на все достижения медицины, не всегда легко поставить диагноз острого аппендицита.
- жалоб и типичного начала болезни
- данных осмотра и выявлении особых симптомов при прощупывании брюшной полости
- данных экспресс-анализов крови и мочи
- дополнительных инструментальных данных (УЗИ, рентген, диагностическая лапароскопия)
При типичном расположении червеобразного отростка обычно диагноз устанавливают быстро, а вот при его нетипичной локализации его необходимо отличать от:
- кишечной непроходимости
- язвы желудка и 12-перстной кишки
- дивертикулита
- холецистита и панкреатита
- острого воспаления придатков и апоплексии яичника у женщин
- пиелонефрита, почечной колики
Диагностикой должен заниматься только врач-хирург в приемном отделении хирургического стационара, для женщин и девочек обязательна консультация гинеколога.
Лечение Острого аппендицита
Для аппендицита крайне важно правильно оказать первую помощь, чтобы в дальнейшем не смазать клиническую картину и не затруднить диагноз.
При болях можно принять спазмолитики – но-шпу или папаверин, не более 2 таблеток, и только 1 раз. Далее необходимо обращение к хирургу или вызов неотложки.
- применение анальгина и его содержащих препаратов
- применение кеторола, нимесулида или НПВС (нурофен, индометацин)
- применение тепла на живот, грелок, компрессов
- применение слабительных, клизм, народных средств
- применение антибиотиков и кишечных антисептиков (нифуроксазид)
Сегодня единственным методом лечения острого аппендицита является операция по удалению аппендикса – аппендэктомия. Ее проводят двумя методами:
- классическая операция с разрезами
- лапароскопия с проколами брюшной стенки и удалением отростка манипуляторами при визуальном контроле
Операцию проводят в срочном порядке, после проведения в течение 1-2 часов экстренной предоперационной подготовки – анализов крови и мочи, осмотра и опроса больного с выявлением аллергии и проблем со здоровьем.
Операция проводится под общим наркозом, длится она от получаса до нескольких часов в зависимости от тяжести и осложнений.
В неосложненных случаях предпочтение отдают лапароскопии. После нее почти нет швов и восстановление идет быстрее. При подозрении на гангренозную форму и перфорацию могут применять классические и расширенные операции.
После операции первые сутки показан строгий постельный режим и легкое питание, постепенно режим расширяется. Швы снимают через неделю, выписка в пределах 5-10 дней.
Осложнения Острого аппендицита
Аппендицит – коварное заболевание, часто дающее серьезные осложнения. К ним относят:
- абсцессы в области аппендикса или в брюшной полости
- развитие гнойного перитонита, спаечных процессов
- формирование аппендикулярного инфильтрата с невозможностью удаления аппендикса без травмы соседних органов
Также могут развиваться воспаления в области сосудов, тромбозы вен, отходящих от аппендикса. Такие осложнения могут нарушать функции печении и даже вызвать летальный исход.
Профилактика Острого аппендицита
Методов специфической профилактики острого аппендицита не разработано. Необходимо правильное питание, рациональный режим и своевременное обращение за помощью к врачу при возникновении боли животе.
источник
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х10 9 /л при катаральном воспалении до 14-18х10 9 /л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости — тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и др.) прогноз серьезный.
источник