Решил поделиться своей историей и, может, получить какие-то советы или альтернативные взгляды на мою проблему от более опытных участников.
Мне 28 лет, с кишечником никогда особых проблем до недавнего времени не было — ни болей, ни поносов, ни крови в стуле, ничего. Но в мае 2016 года со мной внезапно случился аппендицит. Экстренно прооперировали, диагноз — острый флегмонозный аппендицит, аппендикулярный инфильтрат, местный неотграниченный перитонит. Операция шла 3 часа. После операции кололи внутривенно цефтриаксон и метрогил, несколько дней стоял дренаж брюшной полости. От операции отошел довольно быстро, за пару дней спала температура, через 7 дней выписали.
Но уже на третий день после операции у меня внезапно начались кишечные боли, причем такие же, как почти при аппендиците (позже я узнал, что это кишечные спазмы). Тогда все списали на послеоперационный период, влияние антибиотиков, стресса, вынужденной диеты и т. д. После операции же постоянно тошнило и был жидкий стул в течение нескольких месяцев, правда, однократный, а то и вообще через день. Стул со временем стал оформленным, тошнота уменьшалась, но боли и спазмы в животе периодически накрывали, иногда так, что не давали спать. На туалетной бумаге периодически обнаруживалась кровь — сходил к проктологу, тот сказал, что трещина.
Походил по врачам, делали несколько раз УЗИ брюшной полости (чисто), анализы (кровь — норма, кал — дисбактериоз, по копрограмме были видны постоянные нарушения пищеварания), ФГДС (поверхностный гастродуоденит). Прописывали курсы пробиотиков, бактериофагов, ферментов, ингибиторов протонной помпы. Боли не уходили. Где-то в сентябре внезапно случился острый приступ — температура под 38, стул 10 раз в день, боли, тошнота. Тогдашний мой врач гастроэнтеролог списала всю на острую кишечную инфекцию, выписала альфа-нормикс. За пару дней все прошло, кроме, опять же, болей. Тогдашний мой гастроэнтеролог упорно пыталась поставить мне СРК и отправить к невропоталогу или психотерапевту, я же предполагал, что у меня либо спаечный процесс после полостной операции, либо хирурги что-нибудь забыли в животе, чем изрядно пугал гастроэнтеролога. За полгода с момента операции потерял почти 9 килограмм, ИМТ стал ниже нормы.
Наконец в октябре сделали колоноскопию. Заключение эндоскописта — левосторонний НЯК в стадии обострения. Множественные эрозии на всем протяжении прямой кишки, множественные эрозии сигмовидной кишки, нисходящий отдел ободочной кишки без особенностей, затем попереченый отдел на 20 сантиметрах покрыт мелкими эрозиями, далее все без особенностей, в устье аппендикса — полиповидное образование. Дистальнй отдел тонкого кишечника без особенностей. Биопсия прямой кишки — слабо выраженный хронический колит, степень активности ++, отек. геморрагии, поверхностные острые эрозии. Биопсия полиповидного образования в куполе слепой кишки — слабо выраженный хронический колит минимальный степени активности с очаговой полиповидной гиперплазией слизистой.
Со всем этим направился в местный гастроэнтерологический центр при краевой больнице (гастроСКАЛ в Краснодаре). Там мне решительно назначили месалазин в концентрации 3 грамма сверху (я остановился на Месаколе в виду его явной экономической привлекательности) и 2 свечи по 0.5 снизу (тут пришлось брать салофальк), взяли пару раз анализы крови и отправили домой пить таблетки, ставить свечи и соблюдать диету до контрольной колоноскопии. Поставить НЯК не решились, так как не было частого жидкого стула с кровью (стул был оформленный раз в день, даже чрезмерно плотный) или повышенных СОЭ / СРБ, ограничились диагнозом «недифференцированный колит». Кровь на туалетной бумаге списали на трещину.
После колоноскопии, надо сказать, и до начала приема месалазина прошел почти месяц и, что странно, этот месяц у меня практически не было никаких симптомов. На фоне лечения месалазином (если прием оного можно назвать лечением в полном смысле этого слова) тоже не было никаких симптомов, за три месяца набрал 7 килограмм, и я уже стал думать, что все это была случайность. Но не тут-то было. Последний месяц симптомы частично вернулись — снова временами болит живот (спазмы в районе пупочной области), иногда подташнивает, прекратился рост веса, стул не очень устойчивый (то жидкий, то твердый), на прошлой неделе вообще кровь в стуле была, что бывает очень редко (причем внезапно появилась и так же внезапно исчезла — не ясно, то ли трещину опять повредил, то ли прямая кишка кровоточит). Все это некритично и жить особоо не мешает (днем спазмы и боли в кишечнике можно просто игнорировать, на ночь можно выпить таблетку спазмолитика, если заснуть мешают), но неприятно вместо с тем и понятно, что какой-то нехороший процесс в кишечнике происходит.
Сейчас не особо понимаю, что делать дальше.
Судя по симптомам, воспаление в кишечнике актвизировалось и текущая схема лечения не может его погасить. По-хорошему, надо бы сделать колоноскопию и посмотреть, что там, но делать часто колоноскопию не хочу — крякать без наркоза на кушетке у эндоскописта не хочу (с учетом того, что у меня там почти наверняка воспаление, могут быть спайки, я еще и худой к тому же — крякать наверняка придется), а наркоза за прошедший год у меня уже было достаточно (да и если это действительно НЯК, то колоноскопию мне придется все равно время от времени делать, и злоупотреблять наркозом, пусть даже относительно коротким и щадящим, не самая разумная идея).
Можно было бы поменять формы месалазина на целебные клизмы и гранулы салофалька, но выкидывать по 40к месяц на, по сути, симптоматическую терапию тоже как-то не хочется, не настолько я болен.
Раздумываю над тем, чтобы заменить месакол на асакол, если получится последний заказать из интернета (гастроэнтеролог в гастроСКАЛе о нем более положительно отзывалась, чем о месаколе, который у нее особого энтузиазма не вызвал), а свечи салофалька заменить на самодельные клизмы месакола и посмотреть на свое дальнейшее самочувствие.
Пугает еще такой длительный прием месалазина в достаточно высоких дозах, я его уже 3 месяца пью. На анализах крови печень и почки пока спокойны, но надолго ли?
Надо бы сходить проконсультироваться с каким-нибудь гастроэнтерологом, но с ними есть определенная сложность — бесплатные в гастроСКАЛе норовят засовывать колоноскоп в пациентов каждые 3 месяца, брать анализы крови и корректировать дозу месалазина (что, конечно, правильно, но их любовь к ФКС я не разделяю). Платные гастроэнтерологи в частных клиниках либо пугаются этой болезни и советуют ехать к государственным врачам, либо лечат так же как государственные по вполне известной всем схеме, но намного дороже.
Такая вот история. Много букв получилось.
Если у кого-то возникло желание как-то ее прокомментировать или что-то посоветовать — буду рад любым мнениям 🙂
Решил поделиться своей историей и, может, получить какие-то советы или альтернативные взгляды на мою проблему от более опытных участников.
Мне 28 лет, с кишечником никогда особых проблем до недавнего времени не было — ни болей, ни поносов, ни крови в стуле, ничего. Но в мае 2016 года со мной внезапно случился аппендицит. Экстренно прооперировали, диагноз — острый флегмонозный аппендицит, аппендикулярный инфильтрат, местный неотграниченный перитонит. Операция шла 3 часа. После операции кололи внутривенно цефтриаксон и метрогил, несколько дней стоял дренаж брюшной полости. От операции отошел довольно быстро, за пару дней спала температура, через 7 дней выписали.
Но уже на третий день после операции у меня внезапно начались кишечные боли, причем такие же, как почти при аппендиците (позже я узнал, что это кишечные спазмы). Тогда все списали на послеоперационный период, влияние антибиотиков, стресса, вынужденной диеты и т. д. После операции же постоянно тошнило и был жидкий стул в течение нескольких месяцев, правда, однократный, а то и вообще через день. Стул со временем стал оформленным, тошнота уменьшалась, но боли и спазмы в животе периодически накрывали, иногда так, что не давали спать. На туалетной бумаге периодически обнаруживалась кровь — сходил к проктологу, тот сказал, что трещина.
Походил по врачам, делали несколько раз УЗИ брюшной полости (чисто), анализы (кровь — норма, кал — дисбактериоз, по копрограмме были видны постоянные нарушения пищеварания), ФГДС (поверхностный гастродуоденит). Прописывали курсы пробиотиков, бактериофагов, ферментов, ингибиторов протонной помпы. Боли не уходили. Где-то в сентябре внезапно случился острый приступ — температура под 38, стул 10 раз в день, боли, тошнота. Тогдашний мой врач гастроэнтеролог списала всю на острую кишечную инфекцию, выписала альфа-нормикс. За пару дней все прошло, кроме, опять же, болей. Тогдашний мой гастроэнтеролог упорно пыталась поставить мне СРК и отправить к невропоталогу или психотерапевту, я же предполагал, что у меня либо спаечный процесс после полостной операции, либо хирурги что-нибудь забыли в животе, чем изрядно пугал гастроэнтеролога. За полгода с момента операции потерял почти 9 килограмм, ИМТ стал ниже нормы.
Наконец в октябре сделали колоноскопию. Заключение эндоскописта — левосторонний НЯК в стадии обострения. Множественные эрозии на всем протяжении прямой кишки, множественные эрозии сигмовидной кишки, нисходящий отдел ободочной кишки без особенностей, затем попереченый отдел на 20 сантиметрах покрыт мелкими эрозиями, далее все без особенностей, в устье аппендикса — полиповидное образование. Дистальнй отдел тонкого кишечника без особенностей. Биопсия прямой кишки — слабо выраженный хронический колит, степень активности ++, отек. геморрагии, поверхностные острые эрозии. Биопсия полиповидного образования в куполе слепой кишки — слабо выраженный хронический колит минимальный степени активности с очаговой полиповидной гиперплазией слизистой.
Со всем этим направился в местный гастроэнтерологический центр при краевой больнице (гастроСКАЛ в Краснодаре). Там мне решительно назначили месалазин в концентрации 3 грамма сверху (я остановился на Месаколе в виду его явной экономической привлекательности) и 2 свечи по 0.5 снизу (тут пришлось брать салофальк), взяли пару раз анализы крови и отправили домой пить таблетки, ставить свечи и соблюдать диету до контрольной колоноскопии. Поставить НЯК не решились, так как не было частого жидкого стула с кровью (стул был оформленный раз в день, даже чрезмерно плотный) или повышенных СОЭ / СРБ, ограничились диагнозом «недифференцированный колит». Кровь на туалетной бумаге списали на трещину.
После колоноскопии, надо сказать, и до начала приема месалазина прошел почти месяц и, что странно, этот месяц у меня практически не было никаких симптомов. На фоне лечения месалазином (если прием оного можно назвать лечением в полном смысле этого слова) тоже не было никаких симптомов, за три месяца набрал 7 килограмм, и я уже стал думать, что все это была случайность. Но не тут-то было. Последний месяц симптомы частично вернулись — снова временами болит живот (спазмы в районе пупочной области), иногда подташнивает, прекратился рост веса, стул не очень устойчивый (то жидкий, то твердый), на прошлой неделе вообще кровь в стуле была, что бывает очень редко (причем внезапно появилась и так же внезапно исчезла — не ясно, то ли трещину опять повредил, то ли прямая кишка кровоточит). Все это некритично и жить особоо не мешает (днем спазмы и боли в кишечнике можно просто игнорировать, на ночь можно выпить таблетку спазмолитика, если заснуть мешают), но неприятно вместо с тем и понятно, что какой-то нехороший процесс в кишечнике происходит.
Сейчас не особо понимаю, что делать дальше.
Судя по симптомам, воспаление в кишечнике актвизировалось и текущая схема лечения не может его погасить. По-хорошему, надо бы сделать колоноскопию и посмотреть, что там, но делать часто колоноскопию не хочу — крякать без наркоза на кушетке у эндоскописта не хочу (с учетом того, что у меня там почти наверняка воспаление, могут быть спайки, я еще и худой к тому же — крякать наверняка придется), а наркоза за прошедший год у меня уже было достаточно (да и если это действительно НЯК, то колоноскопию мне придется все равно время от времени делать, и злоупотреблять наркозом, пусть даже относительно коротким и щадящим, не самая разумная идея).
Можно было бы поменять формы месалазина на целебные клизмы и гранулы салофалька, но выкидывать по 40к месяц на, по сути, симптоматическую терапию тоже как-то не хочется, не настолько я болен.
Раздумываю над тем, чтобы заменить месакол на асакол, если получится последний заказать из интернета (гастроэнтеролог в гастроСКАЛе о нем более положительно отзывалась, чем о месаколе, который у нее особого энтузиазма не вызвал), а свечи салофалька заменить на самодельные клизмы месакола и посмотреть на свое дальнейшее самочувствие.
Пугает еще такой длительный прием месалазина в достаточно высоких дозах, я его уже 3 месяца пью. На анализах крови печень и почки пока спокойны, но надолго ли?
Надо бы сходить проконсультироваться с каким-нибудь гастроэнтерологом, но с ними есть определенная сложность — бесплатные в гастроСКАЛе норовят засовывать колоноскоп в пациентов каждые 3 месяца, брать анализы крови и корректировать дозу месалазина (что, конечно, правильно, но их любовь к ФКС я не разделяю). Платные гастроэнтерологи в частных клиниках либо пугаются этой болезни и советуют ехать к государственным врачам, либо лечат так же как государственные по вполне известной всем схеме, но намного дороже.
Такая вот история. Много букв получилось.
Если у кого-то возникло желание как-то ее прокомментировать или что-то посоветовать — буду рад любым мнениям 🙂
Чем то похоже на мой ЯК, боли только не такие сильные. Старожилы вас с ориентируют что да как. Мой совет, не опускайте руки, плывите против течения))) ищите, пробуйте разные способы, НЯК во истину многогранен, у каждого свой)))
Лично я советую вот эти темы почитать:
источник
Тяжелым осложнением, которое может проявиться уже в первые минуты после операции, является кровотечение. Чаще наблюдается кровотечение из культи брыжейки отростка, наступающее в результате недостаточно прочной перевязки питающего отросток сосуда. Кровотечение из этого небольшого по диаметру сосуда может быстро привести к массивной кровопотере. Нередко картина внутреннего кровотечения выявляется у больного еще на операционном столе.
Сколь незначительным бы ни представлялось кровотечение в брюшную полость, оно требует срочного хирургического вмешательства. Никогда не нужно надеяться на самостоятельную остановку кровотечения. Необходимо немедленно снять все швы с операционной раны, если нужно — расширить ее, найти кровоточащий сосуд и перевязать его. Если кровотечение уже остановилось и кровоточивший сосуд не удается обнаружить, нужно захватить культю брыжейки отростка кровоостанавливающим зажимом и повторно перевязать ее у самого корня прочной лигатурой. Излившуюся в брюшную полость кровь всегда необходимо удалить, поскольку она является питательной средой для микробов и тем самым может способствовать развитию перитонита.
Источником кровотечения могут быть и сосуды брюшной стенки. При вскрытии влагалища прямой мышцы живота может быть повреждена нижняя надчревная артерия. Повреждение это можно сразу не заметить, так как при разведении раны крючками артерия сдавливается и не кровоточит. После операции кровь может инфильтрировать ткани брюшной стенки и проникать в брюшную полость между швами брюшины.
Вполне понятно, что у некоторых больных кровотечение может остановиться самостоятельно. Все имевшиеся нарушения гемодинамики у них постепенно стихают. Тем не менее, кожа и видимые слизистые оболочки остаются бледными, содержание гемоглобина и число эритроцитов в крови значительно снижаются. При исследовании живота болезненные явления могут не превышать обычных послеоперационных ощущений, для перкуторного определения количество жидкой крови должно быть значительным.
Излившаяся в брюшную полость кровь у некоторых больных может рассосаться без остатка. Тогда только наличие анемии и появление желтухи в результате рассасывания обширного кровоизлияния позволяют правильно оценить имевшиеся явления. Однако столь благоприятный исход даже при незначительном кровоизлиянии наблюдается довольно редко. Если скопившаяся в брюшной полости кровь инфицируется, развивается перитонит, имеющий обычно ограниченный характер.
При более значительном кровоизлиянии, при отсутствии его отграничения и при запоздалом вмешательстве исход может быть неблагоприятным.
Как осложнение в послеоперационном течении следует отметить образование инфильтрата в толще брюшной стенки. Такие инфильтраты, если они протекают без выраженной воспалительной реакции, обычно являются результатом пропитывания подкожной клетчатки кровью (при недостаточно тщательном гемостазе во время операции) или серозной жидкостью. Если такой инфильтрат не велик, то он в ближайшие дни рассасывается под влиянием тепловых процедур. Если, помимо инфильтрации, отмечается зыбление по линии шва, указывающее на скопление жидкости между краями раны, нужно удалить жидкость при помощи пункции или провести между краями раны пуговчатый зонд. Последний способ более эффективен.
Если образование инфильтрата протекает с температурной реакцией и нарастанием болей в ране, следует предполагать нагноение. Для того, чтобы своевременно диагностировать это осложнение, каждому больному, у которого после операции в течение первых двух дней не снижается температура, а тем более если она нарастает, необходимо сделать перевязку с целью контроля раны. Чем раньше будут сняты 2-3 шва для стока гноя, тем благоприятнее будет течение. При тяжелой инфекции брюшной стенки рану приходится широко открыть и дренировать, сняв все швы с кожи, с апоневроза и с мышц, если скопление гноя имеется и под ними. В дальнейшем заживление раны происходит вторичным натяжением.
Иногда после заживления раны образуются лигатурные свищи. Они характеризуются небольшими размерами, гнойным отделяемым и разрастанием грануляционной ткани вокруг свищевого отверстия. После удаления лигатуры с помощью анатомического пинцета или вязального крючка свищи заживают. Еще лучше использовать для этого разогнутый на пламени большой рыболовный крючок, кончик которого загибается так, что образуется вторая бородка.
У больных, особенно с тяжелым процессом в отростке и слепой кишке, оперированных при наличии перитонита, после операции может образоваться кишечный свищ. Свищи могут образоваться тогда, когда поражение с основания отростка распространяется на прилежащую часть слепой кишки. Если это выявляется во время операции, то пораженный участок кишки погружают швами, закрывающими его на необходимом протяжении неизмененной частью стенки слепой кишки. Если при удалении отростка поражение кишечной стенки остается не выявленным, при дальнейшем прогрессировании процесса может произойти ее перфорация, что приведет к выхождению кала в свободную брюшную полость или в ее участок, ограниченный спайками или тампонами.
Кроме того, причиной развития кишечных свищей может являться или повреждение кишки во время операции, или пролежень в результате длительного давления дренажей и тампонов, или же травмирование кишечной стенки при недостаточно деликатных манипуляциях во время перевязки ран, в которых открыто лежат кишечные петли. Недопустимо удалять гной с поверхности кишок марлевыми шариками и тампонами, так как при этом очень легко может произойти тяжелое повреждение кишечной стенки и ее перфорация.
В образовании свищей определенную роль может играть и токсическое действие некоторых антибиотиков, например тетрациклинов, которые могут приводить к тяжелому повреждению кишечной стенки вплоть до полного некроза слизистой оболочки. Сказанное относится как к толстой, так и к тонкой кишке.
Образование кишечного свища при наглухо зашитой брюшной ране приводит к развитию перитонита, требующего немедленного вмешательства, состоящего в широком вскрытии раны и подведении к свищу дренажа и отграничивающих тампонов. Попытки зашивания имеющегося отверстия оправданы только в самые ранние сроки. Если брюшная полость до образования свища уже была дренирована, разлитых явлений перитонита может не быть из-за образования вокруг тампонов спаек. При благоприятном течении перитонеальные явления все более ограничиваются и постепенно стихают совсем. Рана заполняется грануляциями, окружающими свищ, через который выделяется кишечное содержимое.
Свищи тонкой кишки, поперечной ободочной и сигмовидной, стенка которых может располагаться вровень с кожей, обычно губовидные и требуют оперативного закрытия. Свищи слепой кишки, как правило, трубчатые и могут закрываться самостоятельно при осторожном промывании свищевого хода индифферентной жидкостью. Хирургическое закрытие свища показано только при безуспешном консервативном лечении в течение 6-7 мес.
Длительно не заживающие трубчатые свищи слепой кишки должны навести на мысль о наличии инородного тела, туберкулеза или рака, поскольку удаление отростка при этих заболеваниях может приводить к образованию свищей.
Послеоперационный перитонит может развиваться постепенно. Больные не всегда жалуются на усиление болей, считая их само собою понятным явлением после операции. Однако боли продолжают усиливаться, в правой подвздошной области при пальпации отмечаются все более резкая болезненность, напряжение мышц и прочие, свойственные раздражению брюшины симптомы. Пульс учащается, и начинает сохнуть язык. Иногда первым и сначала как будто бы единственным признаком перитонита может быть рвота или срыгивание, иногда — нарастающий парез кишок. Постепенно начинает вздуваться живот, газы не отходят, перистальтические шумы не прослушиваются, и в дальнейшем картина развивается совершенно так же, как и при аппендикулярном перитоните у неоперированных больных. У некоторых больных вначале отмечается только учащение пульса, не соответствующее температуре.
Признаки перитонита могут постепенно выявляться на протяжении первых дней после операции, нарастая очень медленно. Но иногда они появляются быстро, и в ближайшие же часы развивается картина разлитого перитонита. Развитие послеоперационного перитонита всегда является показанием к срочной релапаротомии и ликвидации источника инфекции. Последним служит или открывшаяся из-за несостоятельности швов культя отростка, или перфорационное отверстие в кишечной стенке. Если вмешательство произведено рано, возможно закрытие культи или перфорационного отверстия швами. В поздние сроки это не удается в связи с тем, что швы, накладываемые на воспаленные ткани, прорезаются, тогда приходится ограничиться подведением дренажа и тампонов.
Когда никакой локальной причины не выявляется, приходится считать развитие перитонита результатом прогрессирования имевшегося до первой операции разлитого воспаления брюшины и поступать так же, как было описано в разделе о лечении перитонита, развившегося до операции.
При перитоните, развившемся после операции, источник инфекции должен находиться в зоне бывшей операции. Поэтому релапаротомию нужно производить путем снятия всех швов с операционной раны и широкого открытия ее. Если источник инфекции находится в другом месте и развитие перитонита не связано с операцией, а обусловлено каким-либо иным заболеванием, выбор доступа должен определяться локализацией болезненного очага. Антибиотикотерапия и иные меры борьбы с перитонитом должны быть более активными.
При послеоперационном перитоните, так же как и при перитоните, развившемся до операции, в брюшной полости может наблюдаться образование ограниченных гнойников. Чаще всего скопление гноя происходит в дугласовом пространстве. Образование такого гнойника, как правило, сопровождается температурной реакцией и иными общими проявлениями септического характера. Симптомами, свойственными этому осложнению, являются частые позывы к испражнению, жидкий необильный стул с большой примесью слизи, тенезмы и зияние заднего прохода, что обусловлено вовлечением в воспалительный процесс стенки прямой кишки и инфильтрацией сфинктеров. При исследовании прямой кишки пальцем отмечается в различной степени выраженное выпячивание передней стенки, где нередко определяется ясное зыбление.
Следует помнить, что такие явления раздражения прямой кишки могут развиться очень поздно, когда гнойник достиг уже значительных размеров. Поэтому при негладком течении послеоперационного периода необходимо систематически производить пальцевое исследование прямой кишки, памятуя о том, что дуглас-абсцесс — наиболее частое из всех тяжелых внутрибрюшных осложнений, наблюдаемых после операции по поводу аппендицита. Его вскрывают через прямую кишку или (у женщин) через влагалище, опорожняя гнойное скопление через задний свод.
Образование абсцессов в других отделах брюшной полости встречается реже. Межкишечные абсцессы в первое время могут проявляться лишь нарастающими септическими явлениями. Иногда в животе удается обнаружить инфильтрат, если абсцесс пристеночный. Если он не прилежит к брюшной стенке, то прощупать его удается только тогда, когда уменьшится вздутие кишечника и напряжение брюшных мышц. Абсцессы нужно вскрывать разрезом, соответствующим его расположению.
Поддиафрагмальные абсцессы после аппендэктомии наблюдаются исключительно редко. Вскрывать поддиафрагмальный абсцесс следует внебрюшинно. Для этого при расположении гнойника в заднем отделе поддиафрагмального пространства больного укладывают на валик, как для операции на почке. Разрез проводят по ходу XII ребра, которое резецируют, не повреждая плевры. Последнюю осторожно оттесняют вверх. Далее параллельно ходу ребер рассекают все ткани до предбрюшинной клетчатки. Постепенно отделяя ее вместе с брюшиной от нижней поверхности диафрагмы, проникают рукой между заднебоковой поверхностью печени и диафрагмой в поддиафрагмальное пространство и, проводя пальцы до уровня расположения абсцесса, вскрывают его, прорывая диафрагмальную брюшину, которая не оказывает особого сопротивления. Гнойную полость дренируют резиновой трубкой.
Пилефлебит (тромбофлебит ветвей воротной вены) — очень тяжелое септическое осложнение. Пилефлебит проявляется ознобами с повышением температуры тела до 40-41 °С и с резкими падениями ее, проливным потом, рвотой, иногда поносом. Характерно появление желтухи, которая менее выражена и позже появляется, чем желтуха при холангите. При исследовании живота отмечаются легкие перитонеальные явления, некоторое напряжение мышц брюшной стенки. Печень увеличена и болезненна.
При лечении пилефлебита прежде всего необходимо принять все меры для ликвидации источника инфекции — опорожнение возможных скоплений гноя в брюшной полости и в забрюшинном пространстве с обеспечением хорошего оттока путем широкого дренирования. Энергичное лечение антибиотиками. При образовании абсцессов в печени — их вскрытие.
Следует отметить еще одно редкое осложнение послеоперационного периода — острую непроходимость кишок. Кроме динамической непроходимости кишок в результате пареза их при перитоните.
Кроме этого, в ближайшие дни после аппендэктомии может развиться механическая непроходимость в результате сдавления кишечных петель в воспалительном инфильтрате, перегиба их спайками, ущемления тяжами, образовавшимися при сращении между собою брюшных органов и т. д. Непроходимость может развиться вскоре после операции, когда еще в брюшной полости не стихли воспалительные явления, или в поздние сроки, когда уже казалось, что наступило полное выздоровление.
Клинически развитие непроходимости проявляется всеми свойственными ей симптомами. Диагноз этого осложнения может быть очень трудным особенно тогда, когда непроходимость развивается рано, в первые дни после операции. Тогда имеющиеся явления расценивают как результат послеоперационного пареза кишок, и правильный диагноз из-за этого может запаздывать. В поздние сроки непроходимость развивается более типично. Внезапное появление «среди полного здоровья» схваткообразных болей в животе, локальное вздутие его, рвота и прочие признаки непроходимости кишок значительно облегчают диагностику.
При неэффективности консервативных мероприятий лечение механической непроходимости должно быть хирургическим.
При обтурационной непроходимости, вызванной перегибом кишок в результате стяжения их спайками, или при сдавлении их в инфильтрате разделяют сращения, если это легко выполнимо. Если это трудно и если это связано с травмированием воспаленных и легко ранимых кишечных петель, делают обходной межкишечный анастомоз или ограничиваются положением свища.
После аппендэктомии иногда могут развиваться и иные, вообще свойственные послеоперационному периоду осложнения как со стороны дыхательных органов, так и со стороны других органов и систем. Это особенно относится к больным преклонного возраста.
Отдаленные результаты хирургического лечения острого аппендицита у подавляющего большинства больных хорошие. Редко наблюдающиеся плохие результаты в большинстве своем обусловлены наличием какого-либо другого заболевания, которое имелось у больного еще до приступа аппендицита или возникло уже после операции. Значительно реже плохое состояние больных объясняется развитием послеоперационных сращений в брюшной полости.
источник
Распространённая причина осложнения острого аппендицита – позднее оперативное вмешательство. Они наступают неизбежно, если оставить воспалительный процесс аппендикса без внимания двое суток с момента начала болезни. А у детей и пожилых людей бывает раньше. Немало из них ставят под угрозу жизнь человека, исключая его из активной жизнедеятельности. Многие не знают, что ранняя диагностика и лечение – серьёзный подход к исключению осложнений.
Осложнения острого аппендицита делят на: дооперационные и послеоперационные.
Аппендицит сам по себе не так опасен, как его осложнения. Например, спайки аппендикса нарушают кровообращения в данном органе. Решение проблемы наступает после удаления отростка. Неосложнённый вид заболевания характерен терпимой болью, нельзя обесценивать признак и судить о незначительном воспалении. Пока не вырезали больной отросток, заболевание считается недолеченным.
Это наиболее частое осложнение острого аппендицита. Воспаление аппендикса за счёт скопления воспалённых тканей рядом с пораженным отростком слепой кишки. Аппендикулярный инфильтрат при аппендиците возникает чаще у подростков в возрасте от 10 до 14 лет, чем у старшего поколения. Пациенты испытывают симптомы:
- Усиливающиеся боли с правой стороны живота;
- Озноб;
- Тошнота;
- Реже рвота;
- Затруднение стула.
На 3-4 день пальпируется плотное болезненное образование размером 8 см на 10 см. Без неотложного лечения инфильтрат стремительно нагнаивается, образуется полость, наполненная гноем. Начинается аппендикулярный абсцесс. Физическое состояние больного резко ухудшается:
- Повышается температура;
- Усиливается боль;
- Появляется озноб;
- Возникает тахикардия;
- Бледность кожных покровов.
Эффективным методом диагностики является УЗИ.
Наиболее тяжёлым и опасным для здоровья и даже жизни человека считается перитонит. Это распространённое осложнение, при котором инфекция из аппендикса попадает в брюшную полость. Возникает воспаление серозной оболочки, покрывающей внутренние стенки брюшной полости.
Эту инфекцию могут вызвать:
- Микроорганизмы (бактерии): синегнойная палочка, кишечная палочка, стрептококки, стафилококки.
- Воспаление травмированной брюшины.
- Хирургическое вмешательство в область брюшины.
- Гастроэнтерологические болезни.
- Воспалительные процессы в тазовой области.
- Общая инфекция в организме (туберкулёз, сифилис).
- Реактивная стадия – болезнь в начальном виде. Время протекания – первые сутки. Впоследствии отёчность брюшины.
- Токсическая стадия длится 48-52 часа с начала поражения. Клинические признаки: резкие симптомы интоксикации, руки, ноги холодеют, черты лица заостряются, нарушение сознания, иногда потеря сознания, обезвоживание вследствие рвоты и высокой температуры до 42 градусов.
- Терминальная – это необратимая, финальная стадия. Продолжительность не превышает трое суток. Характерны ослабления жизненно важных функций, защитных функций. Кожа бледная с синеватым оттенком, щеки впалые, незаметное дыхание, нет реакции на внешние раздражители, сильная отёчность.
Хирургия – оперативное вмешательство в медицине, при котором осложнения были и будут. Но исход их зависит от раннего обращения пациента за медицинской помощью. Они могут возникнуть как в ходе, так и после операции.
В послеоперационный период может наступить осложнение со стороны оперированной раны:
- Гематома.
- Нагноение у каждого пятого пациента в месте разреза.
- Свищ.
- Кровотечение.
Это острое, гнойное воспалительное заболевание воротной вены, сопровождающееся тромбозом. Вторичная патология, возникающая как осложнение острого, особенно запущенного аппендицита. Распознать его можно ультразвуковым или рентгеновским диагностическими исследованиями.
- Колебания температуры тела с ознобом;
- Частый пульс;
- Мягкий живот;
- Увеличенная печень при пальпации;
- Затруднённое дыхание;
- Нарастающая анемия;
- Повышение СОЭ.
При пилефлебите осуществляют профилактику почечной и печёночной недостаточности. Предстоит операция по перевязке тромбированной вены, расположенной выше тромбоза, для препятствия движения тромба к печени. Это заболевание ведет к смерти. Заключается в воспалении воротной вены, которая сопровождает и расширяет абсцессы печени.
Клинические симптомы пилефлебита:
- Резкие колебания температуры;
- Ознобы;
- Кожа с жёлтым оттенком;
- Частый пульс.
Абсцесс брюшной полости – это тяжёлый вид осложнения после аппендицита. По количеству могут быть единичными и множественными. Течение особенностей зависит от вида и расположения абсцесса.
Классификация абсцессов по месту локализации:
- Межкишечный;
- Поддиафрагмальный;
- Аппендикулярный;
- Тазовый пристеночный;
- Внутриорганный.
Межкишечный абсцесс брюшины – это гнойник, запечатанный в капсулу. Локальное расположение вне органов брюшной полости и внутри неё. Последующее вскрытие гнойника грозит проникновением гноя в брюшную полость, кишечной непроходимостью. Возможен сепсис.
Наиболее характерные симптомы:
- Тупые боли в правом подреберье, отдающие в лопатку;
- Недомогание в целом;
- Газы;
- Кишечная непроходимость;
- Изнуряющие перепады температуры;
- Асимметрия брюшной стенки.
Множественная форма болезни имеет неблагоприятные последствия по сравнению с одиночными гнойными образованиями. Часто сочетается с тазовыми. Развивается обычно у пациентов, перенесших перитонит, не закончившийся выздоровлением.
Поддиафрагмальные абсцессы встречаются в виде осложнения после аппендэктомии. Причиной является наличие оставленного в брюшной полости экссудата, проникновение инфекции в поддиафрагмальное пространство.
- Постоянные боли в нижнем отделе грудной клетки, усиливающиеся при кашле;
- Озноб;
- Тахикардия;
- Сухой кашель;
- Потливость;
- Паралитическая кишечная непроходимость.
Лечение скорое, операционное – вскрытие и дренирование абсцесса. Зависит от локализации и количества гнойников. Клиника: попадание гноя в свободную и плевральную полость, сепсис.
Тазовый абсцесс – возникает при гангренозном аппендиците, реже является следствием перенесенного разлитого перитонита. Метод лечения – вскрытие гнойника, дренаж, антибиотики, физиотерапия. Характерные признаки:
- Жидкий стул со слизью;
- Учащённое мочеиспускание с резями;
- Повышение ректальной температуры.
Абсцессы печени – при заболеваниях органов брюшной полости и снижении общего иммунитета микроорганизмы успевают распространиться за его пределы, попадают в ткани печени по воротной вене. Развитие болезни случается чаще у пациентов старше 40 лет.
- Боли в правом подреберье;
- Температура тела;
- Состояние;
- Болевые ощущения разной степени, от сильных до тупых, от ноющих до незначительных;
- Расстройство пищеварения;
- Ухудшение аппетита;
- Вздутие живота;
- Тошнота;
- Диарея.
Сепсис – это процесс заражения крови бактериями. Это крайне опасное состояние для жизни пациента. Появление возможно после приступа аппендицита. Это самое опасное последствие операции по удалению аппендикса. Когда гнойное воспаление приобретает системный характер в послеоперационном периоде, бактерии с кровью разносят инфекцию по всем органам.
Возможный способ лечения сепсиса заключается в:
- Переливании крови;
- Приёме комплексного набора витаминов;
- Применении антибактериальных препаратов;
- Длительном лечении большим количеством бактериальных препаратов.
Никто не застрахован от воспалительных процессов в организме, но выполнение простых рекомендаций поможет свести к минимуму возникновение острого аппендицита и его осложнений. Показано употреблять полезную, богатую клетчаткой пищу. Вести активный, здоровый образ жизни для нормального кровообращения органов брюшной полости. Проходить профилактические осмотры. Людям с хроническим аппендицитом свести риск осложнений к нулю можно путём проведения хирургической операции. Своевременно обращаться к врачу с неизвестными симптомами, с подозрением на аппендицит. Перед приёмом не принимать спазмолитических и обезболивающих препаратов, ограничить в приёме жидкость и пищу. Чётко следовать рекомендациям хирурга после удаления аппендикса.
источник
Появление крови в каловых массах — довольно распространённый симптом, на который многие люди привыкли не обращать внимания. Однако он может служить предвестником развития целого ряда грозных заболеваний, которые приводят к неблагоприятным последствиям. Количество крови и её цвет указывают на место предполагаемого повреждения, что значительно облегчает выявление и диагностику основного недуга. Но разобраться в этом сможет только специалист.
Патологические включения в испражнениях могут иметь различный характер. Это напрямую связано с причинами, которые их провоцируют.
Классификация выделений по консистенции стула:
- оформленный, без слизи, но с кровью;
- диарея с кровянистыми включениями;
- слабо оформленный со слизью и кровью.
Разновидности патологии по цвету крови:
- алая;
- сгустки или красные прожилки;
- чёрный стул;
- вишнёвая.
Классификация по степени выраженности:
- скрытая кровь (обнаруживается только при микроскопическом исследовании);
- явная (видна невооружённым глазом).
В зависимости от характера выделяемой жидкости можно сделать вывод о расположении источника болезни:
- если кровь густая и тёмная, это означает, что она взаимодействовала с соляной кислотой, которая содержится в желудке;
- при появлении коричневых свернувшихся сгустков можно сделать вывод о том, что повреждена тонкая кишка, в которой происходит всасывание многих питательных веществ;
- более светлый винный оттенок крови свидетельствует о повреждении толстого кишечника;
- если же травмируется слизистая оболочка анального отверстия или геморроидальный узел, преобладает ярко-алая кровь.
Подобный симптом проявляется у мужчин, женщин и детей. В зависимости от пола и возраста могут отличаться причины появления крови в стуле. Так, у мужчин они могут быть признаком:
- Злокачественных или доброкачественных новообразований. Опухоль, прорастая в стенку желудочно-кишечного тракта, не только разрушает оболочки сосудов, но и способствует сдавлению мягких тканей. Это сопровождается появлением крови в каловых массах.
- Геморроя. Длительные запоры и неправильное питание способствуют сдавлению венозных сосудов прямой кишки. В виде конгломератов они располагаются внутри кишечника и травмируются при каждом акте дефекации.
- Анальных трещин — повреждений слизистой оболочки, возникающих при запорах или анальном сексе. Характеризуются выраженной болезненностью и появлением алой крови на туалетной бумаге.
- Заболеваний желудочно-кишечного тракта. При развитии воспаления в нижних или верхних отделах может формироваться повреждение сосудов и слизистых оболочек различных органов (язвенная болезнь, колит, энтерит).
- Инфекционных процессов. Под действием бактериальных или грибковых микроорганизмов повреждается тонкая или толстая кишка, что сопровождается диареей. В большинстве случаев такое воздействие способствует развитию обезвоживания и серьёзной интоксикации. Встречается при холере, брюшном тифе и дизентерии.
- Неспецифического язвенного колита. Это заболевание, которое характеризуется образованием на стенках кишечника патологических бляшек — полипов, при отторжении формирующих открытую рану. Такая язва продолжает прогрессировать и расширяться, вызывая неприятные ощущения.
Неспецифический язвенный колит — распространённое язвенно-воспалительное поражение слизистой оболочки толстого кишечника — может сопровождаться диареей с примесью крови
У женщин кровь в кале может появляться по тем же причинам, что и у мужчин, но также существуют и некоторые уникальные факторы, провоцирующие возникновение такого симптома:
- Менструация. Во время этого процесса небольшое количество крови, содержащееся во влагалище, при натуживании может попасть на испражнения. Не стоит этого бояться: если акт дефекации не сопровождается болезненными ощущениями, такой симптом не является значимым.
- Прерывание беременности. Нередко выкидыш связан с отхождением большого количества крови, которое также может окрасить кал. Из-за тянущих болей в нижней части живота довольно легко перепутать его с другими патологиями.
Кровь в кале у детей может появляться по следующим причинам:
- Гельминтозы. Так как малыши очень любят тянуть всё в рот, риск глистной инвазии увеличивается в несколько десятков раз. При этом в организм попадают круглые и плоские черви, которые обитают в кишечнике и медленно разрушают его стенку, провоцируя появление крови.
- Заглатывание инородных тел. Металлические предметы или магниты, в отличие от пластиковых или резиновых вещей, могут фиксироваться в желудочно-кишечном тракте малыша в течение длительного времени и не выходят самостоятельно. Инородное тело приносит существенный дискомфорт и способствует развитию пролежней и повреждений стенки.
- Формирование заворота кишечника. Внутренние органы брюшной полости у малышей крайне подвижны, а моторика развита плохо. Это приводит к тому, что периодически появляются сильные вздутия, деформирующие нормальный кишечник. Когда петли закручиваются друг вокруг друга, нарушается их питание и кровоснабжение, некоторые участки начинают медленно погибать, что сопровождается появлением крови.
- Запоры и микротрещины. Когда ребёнок долгое время не может сходить в туалет, он начинает сильно тужиться, что ведёт к разрыву анального сфинктера. При этом кровь имеет обычно алый цвет.
Зачастую заболевания характеризуются рядом других признаков, которые позволяют заподозрить наличие в организме той или иной проблемы. Изменение цвета испражнений — далеко не единственный симптом.
Клиническая картина, сопровождающая появление крови в кале:
- Резкая потеря веса при нормальном или повышенном аппетите. Если вы не сидите на диетах и не меняете привычный стиль питания, а масса продолжает падать, это нередко свидетельствует о наличии в организме паразитов. Круглые и плоские черви также питаются тем, что поступает в наш желудочно-кишечный тракт, при этом организм хозяина испытывает нехватку питательных веществ.
- Изменение кожи, волос и ногтей. При хронической кровопотере в теле человека развивается дефицит железа. При этом ногти становятся ломкими, волосы секутся и практически не растут, на коже появляются мельчайшие травмы и царапины даже при незначительных прикосновениях.
- Боль. Она может иметь ноющий и периодический характер (типично для опухолей и паразитарной инвазии), а также отдавать в область поясницы и половых органов. При геморрое или анальной трещине неприятные ощущения сопровождают акт дефекации.
- Проявления общей интоксикации (тошнота, рвота, подъём температуры) характерны для бактериальных инфекций. При этом в организме развивается воспалительный процесс, сопровождающийся выбросом большого количества вредных веществ.
В своей практике мне доводилось сталкиваться с пациентом, у которого симптомы желудочно-кишечного кровотечения маскировались под приступ острого аппендицита (воспаления червеобразного отростка слепой кишки). Пациента доставили в отделение хирургии с жалобами на резкую боль в правой нижней области живота, где доктора выявили основные проявления раздражения брюшной полости. После оперативного вмешательства выяснилось, что аппендицит был спровоцирован повреждением стенки тонкой кишки из-за гельминтов. В результате этого содержимое попало в брюшную полость и достигло червеобразного отростка. Пациента прооперировали, удалив причину возникновения недуга, после чего он был переведён в инфекционный стационар на долечивание.
Чтобы выяснить, почему в испражнениях возникают кровянистые выделения, необходимо пройти некоторые исследования. Для начала доктор осматривает пациента: изучается состояние кожных покровов, оценивается их цвет и влажность. Бледность и наличие заед в уголках рта свидетельствуют о дефиците железа. Пальпация живота позволяет определить точки наибольшей болезненности. При большом размере патологических новообразований их также можно прощупать.
Способы подтверждения диагноза:
- Бактериологический посев фекалий. Небольшое количество биологического материала помещают на питательную среду в чашку Петри, после чего ставят в специальный термостат. На протяжении 10–14 дней микроорганизмы растут в благоприятных условиях, после чего становится возможным определить разновидность возбудителя по характеру новообразованных колоний. Дополнительным преимуществом служит диагностика чувствительности бактерий к антибиотикам, что позволяет подобрать необходимый препарат.
Определённые бактерии в чашке Петри дают рост в виде колоний
- Анализ кала на яйца различных глистов. Испражнения наносятся на предметное стекло и изучаются под микроскопом. Наличие патологических образований и включений свидетельствует о развитии паразитарной инвазии.
- Ультразвуковая диагностика. С помощью звуковой волны на экране монитора появляется изображение в сероватых тонах. Благодаря этому методу можно определить наличие жидкости и инородных тел или опухолей в кишечнике.
На УЗИ-снимке видна непроходимость кишечника
- Колоноскопия — введение через прямую кишку гибкого эндоскопического устройства с камерой. Таким образом у докторов появляется возможность увидеть все имеющиеся поражения желудочно-кишечного тракта, а также отследить и сразу же устранить источник кровотечения.
- Магнитно-резонансная томография — дорогостоящий, но крайне эффективный способ диагностики. Создаётся серия снимков, которые с помощью компьютера объединяются в одно объёмное изображение. Этот способ позволяет выявить злокачественные новообразования и их метастазы.
В зависимости от причины, которая спровоцировала возникновение крови в кале, пациенту может понадобиться помощь самых разных специалистов:
- злокачественные новообразования лечит онколог;
- доброкачественные кисты — хирург;
- геморроем и анальными трещинами и разрывами занимается проктолог;
- воспалительные патологии являются сферой деятельности гастроэнтеролога;
- с бактериальными и паразитарными инвазиями справляется инфекционист.
Перед посещением этих докторов необходимо обратиться к терапевту, который выпишет талоны на дальнейшее обследование.
Чтобы избавиться от крови в кале, необходим комплексный подход. Он включает в себя не только соблюдение режима питания и приёма медикаментозных препаратов, но и регулярные консультации у специалистов для отслеживания динамики. В некоторых случаях хватает и консервативного лечения — пациент пьёт таблетки, ставит специальные свечи или уколы, в результате чего удаётся избавиться от причины кровотечения. Если же проблема не проходит на протяжении нескольких месяцев, рассматривается вопрос об операции.
- укрепление сосудистой стенки;
- удаление инородных тел из желудочно-кишечного тракта;
- нормализация моторики и прохождения пищевого комка;
- восстановление целостности мягких тканей;
- уменьшение болезненности и неприятных ощущений;
- стимуляция работы иммунной системы;
- профилактика рецидивов.
Все фармацевтические препараты, используемые для борьбы с заболеванием, делятся на две группы:
- этиологические — помогают избавиться от причины, которая спровоцировала появление недуга;
- симптоматические — применяются для борьбы с основными признаками патологических изменений.
Не забывайте, что без врачебного назначения любые препараты принимать запрещено. Превышение дозировок также может привести к серьёзным последствиям. В своей практике мне доводилось сталкиваться с пациентом, который вместо одной антибактериальной таблетки принимал сразу две, надеясь, что это ускорит процесс выздоровления. Результат получился прямо противоположный: на фоне передозировки медикаментозных препаратов у пострадавшего развилось серьёзное отравление. Его увезли в отделение реанимации, где с помощью промывания желудка удалось избавиться от неприятных проявлений.
Препараты для этиотропной терапии заболевания:
- Противоопухолевые средства используются для борьбы с онкологическими патологиями. Они позволяют предотвратить миграцию клеток новообразования по всему организму и частично ограничивают его рост. Самые известные препараты этой группы:
- Допан;
- Сарколизин;
- Хлорбутин;
- Тиофосфамид;
- Миелосан;
- Биосульфан;
- Ломустин;
- Кармустин;
- Метотрексат;
- Меркаптопурин;
- Цитарабин;
- Цисплатин;
- Карбоплатин;
- Оливомицин;
- Блеомицин;
- Доксорубицин;
- Винбластин;
- Винкристин.
- Антибактериальные препараты помогают избавиться от микроорганизмов, вызывающих поражение желудочно-кишечного тракта и кровотечения. Под действием этих медикаментов бактерии постепенно погибают и перестают выделять токсины. Чаще всего используют:
- Бициллин-1;
- Оксациллин;
- Ампициллин;
- Ампиокс;
- Амоксициллин;
- Диклоксациллин;
- Карбенициллин;
- Азлоциллин;
- Аугментин;
- Флемоксин Солютаб;
- Цефепим;
- Цефпиром;
- Имипенем;
- Ванкомицин;
- Меропенем.
- Противопаразитарные средства вызывают гибель различных червей, которые обитают в толстом и тонком кишечнике и повреждают сосудистую стенку. К медикаментам этой группы относят:
- Левамизол;
- Альбендазол;
- Мебендазол;
- Ивермектин;
- Празиквантел;
- Хлоксил;
- Декарис;
- Вермокс;
- Гельминтокс;
- Немоцид;
- Фенасал.
Средства для симптоматического лечения болезни:
- Нестероидные противовоспалительные медикаменты помогают избавиться от боли и неприятных ощущений в области живота. Чаще всего из этой группы используют:
- Нимесулид;
- Ибупрофен;
- Тамоксифен;
- Кетотифен;
- Аскофен;
- Найз;
- Диклофенак;
- Кеторол.
- Препараты, способствующие укреплению сосудистой стенки. Они повышают её эластичность и упругость, предотвращая разрушение под воздействием вредных факторов окружающей среды. Самые известные лекарства этой группы:
- Флебодиа 600;
- Венарус;
- Вазокет;
- Детралекс;
- Антистакс;
- Троксевазин;
- Троксерутин;
- Эскузан.
- Слабительные препараты помогают мягко стимулировать моторику желудочно-кишечного тракта и препятствуют травматизации стенок кишечника каловыми массами. Допустимо использовать следующие медикаменты:
- касторовое и подсолнечное масла;
- траву сенны;
- Сенаде;
- Гласену;
- Форлакс;
- Бисакодил;
- Лактулозу;
- Изафенин;
- Дюфалак;
- Гуталлакс;
- Регулакс;
- Пикосульфат;
- Сорбитол;
- Макроголь 4000;
- Пурген;
- Фенолфталеин.
- Иммуностимулирующие препараты применяются для стимуляции деятельности костного мозга. Он продуцирует образование новых клеток, которые участвуют в устранении симптомов различных заболеваний, помогая бороться с инфекциями. Из этой группы чаще всего используют:
- Циклоферон;
- Иммуноглобулин человеческий;
- Виферон;
- Тактивин;
- Тималин;
- Тимоген;
- Иммунал.
- Препарты железа применяются для лечения малокровия и восполнения дефицита этого микроэлемента. Самые популярные средства:
- Феррум Лек;
- Актиферрин;
- Мальтофер;
- Сорбифер Дурулес;
- Фенюльс;
- Ферлатум.
Если причину появления примесей крови в кале не удаётся вылечить консервативными методиками, докторам приходится прибегать к оперативному вмешательству. Показаниями для проведения хирургической процедуры служат:
- злокачественные или доброкачественные опухоли желудочно-кишечного тракта;
- массивные (более 500 миллилитров) кровотечения;
- геморрой и глубокие анальные трещины;
- заворот кишечника или его непроходимость.
Для каждого заболевания существует определённый вид операции, который позволяет избавиться от проблемы. Противопоказаниями обычно служат:
- наличие инфекции;
- обезвоживание;
- критическое состояние организма (кома, шок).
После стабилизации основных показателей (сознания, давления) проводится хирургическое лечение недуга.
Существуют следующие виды операций:
- Удаление патологического новообразования. Если причина появления крови в кале — опухоль, необходимо убрать её как можно скорее. Её рост и развитие вызывают разрушение стенки кишечника. Операция может проводиться как эндоскопическим методом с введением инструментов в небольшой разрез, так и через традиционное рассечение брюшной стенки. Врачи последовательно иссекают опухоль, после чего сшивают между собой участки кишечника (формируют анастомоз).
После удаления опухоли необходимо соединить участки кишки между собой
- Удаление изменённых узловых конгломератов при геморрое. К сожалению, такие сосуды не подлежат восстановлению, и единственным способом избавиться от проблемы служит их иссечение. Для начала врачи выделяют патологические образования и накладывают на ножки узлов зажимы. С помощью скальпеля отсекают изменённые участки кишки и зашивают образовавшуюся рану. При анальных трещинах проводится удаление соединительной ткани из повреждённой области, после чего врачи также накладывают швы.
- Регулярно занимайтесь физическими нагрузками. Неподвижный образ жизни способствует образованию венозного застоя в малом тазу: кишечник получает меньше крови, богатой кислородом и питательными веществами, нарушается нормальное прохождение каловых масс. Это приводит к повреждению прямой кишки и появлению такого симптома. Спортивная тренировка хотя бы один раз в два дня поможет вам укрепить мышцы и способствует улучшению циркуляции крови.
Лечебная гимнастика подходит для людей любого возраста и пола
- Если вы занимаетесь анальным сексом, обязательно используйте специальную смазку на силиконовой основе. Это позволяет избежать мельчайших трещин и разрывов, а лубрикант не будет быстро испаряться или смываться водой. Помните, что таким видом секса не стоит заниматься слишком часто: увеличивается риск преждевременного развития геморроя.
- Питайтесь правильно и пейте не менее двух литров жидкости в течение суток. Овощи, фрукты, ягоды, зелень и различные крупы содержат много полезной клетчатки, которая является своеобразным скрабом для кишечника. Она очищает различные участки пищеварительной системы и стимулирует нормальное прохождение сформированного в ротовой полости комка. При этом же жирная, жареная и слишком солёная еда только тормозит обмен веществ и негативно сказывается на деятельности желудочно-кишечного тракта.
Овощи и фрукты — лучший источник натуральной клетчатки и витаминов
- Не запускайте хронические заболевания. Появление крови в кале нередко свидетельствует о том, что проблема, имеющаяся в организме, требует неотложного лечения. С целью выявления различных недугов необходимо хотя бы один раз в год проходить полный осмотр у хирурга и терапевта, а также сдавать необходимые анализы. Такая система позволит обнаружить любое заболевание на ранней стадии.
Кровь в кале — это неприятный симптом, который требует врачебной консультации. Помните, что даже самые интимные и неудобные проблемы зачастую имеют простое решение: не нужно стыдиться обращаться к доктору. Своевременно назначенное лечение поможет вам не только быстро вернуться к привычному ритму жизни, но и избежать развития вторичных осложнений. А также не забывайте о правилах индивидуальной профилактики: любое заболевание проще предотвратить.
источник
- Регулярно занимайтесь физическими нагрузками. Неподвижный образ жизни способствует образованию венозного застоя в малом тазу: кишечник получает меньше крови, богатой кислородом и питательными веществами, нарушается нормальное прохождение каловых масс. Это приводит к повреждению прямой кишки и появлению такого симптома. Спортивная тренировка хотя бы один раз в два дня поможет вам укрепить мышцы и способствует улучшению циркуляции крови.

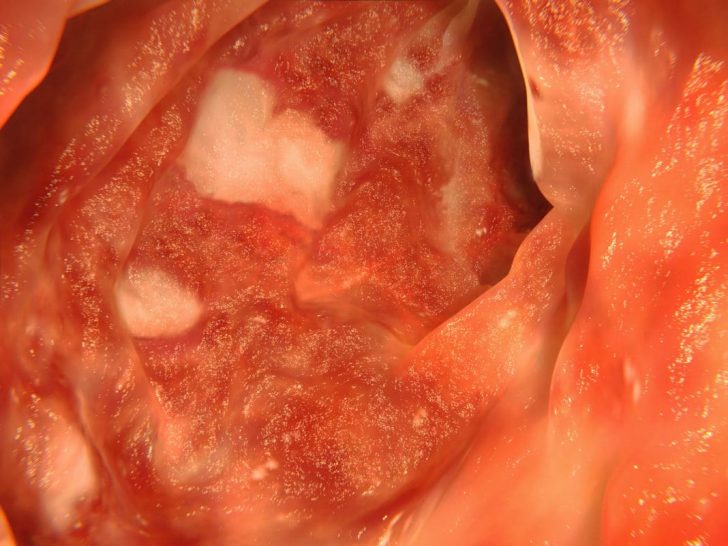 Неспецифический язвенный колит — распространённое язвенно-воспалительное поражение слизистой оболочки толстого кишечника — может сопровождаться диареей с примесью крови
Неспецифический язвенный колит — распространённое язвенно-воспалительное поражение слизистой оболочки толстого кишечника — может сопровождаться диареей с примесью крови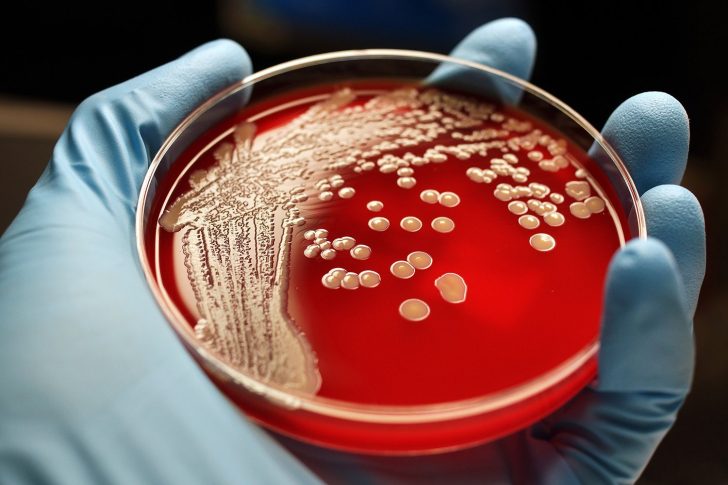 Определённые бактерии в чашке Петри дают рост в виде колоний
Определённые бактерии в чашке Петри дают рост в виде колоний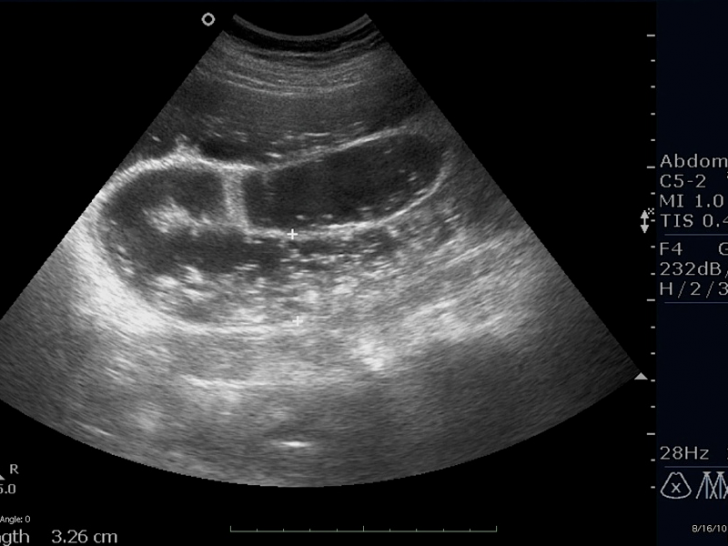 На УЗИ-снимке видна непроходимость кишечника
На УЗИ-снимке видна непроходимость кишечника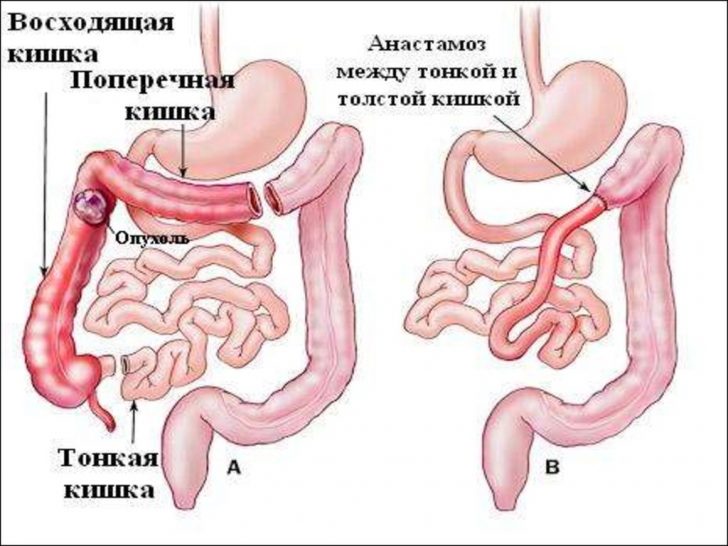 После удаления опухоли необходимо соединить участки кишки между собой
После удаления опухоли необходимо соединить участки кишки между собой Лечебная гимнастика подходит для людей любого возраста и пола
Лечебная гимнастика подходит для людей любого возраста и пола Овощи и фрукты — лучший источник натуральной клетчатки и витаминов
Овощи и фрукты — лучший источник натуральной клетчатки и витаминов