У меня обнаружили аневризму. Хотелось бы побольше узнать об этом заболевании. Каковы причины его возникновения и как лечиться?
Аневризма — выпячивание стенки артерии (реже вены) в результате ее истончения или растяжения. При этом появляется аневризматический мешок, который может сдавливать расположенные вблизи ткани.
В зависимости от расположения аневризмы бывают артериальными и венозными. При одновременном поражении артерии и вены может развиться артериовенозная аневризма.
По форме различают мешковидную и веретенообразную, ложную и истинную аневризмы.
Аневризма головного мозга — наиболее опасная и часто встречающаяся форма этого заболевания. Осложнения после разрыва такой аневризмы соизмеримы с последствиями инсульта.
Аневризма аорты — не менее опасное заболевание, при котором просвет аорты расширяется в
2 раза по сравнению с нормой. Чаще аневризма аорты возникает у мужчин, страдающих атеросклерозом.
Особенность аневризмы грудного отдела аорты заключается в том, что она может развиваться в течение 20 лет после травмы.
Аневризма брюшного отдела аорты протекает бессимптомно. Однако очень худой человек, приложив руку к животу, может ощущать пульсацию. Если эта аневризма сдавливает корешки спинного мозга, боль становится нестерпимой.
При аневризме периферических сосудов (кровеносных сосудов конечностей) человек может ощущать сильную боль в ногах и руках.
При аневризме сердца появляется мешковидное выпячивание сердечной стенки. Приобретенная аневризма сердца встречается у 5–20% людей, перенесших инфаркт миокарда. Она может развиться как сразу после инфаркта, так и через несколько месяцев после него.
Чаще всего аневризма бывает врожденной и может быть вызвана заболеванием стенки сосуда. Причем после рождения этот порок незаметен, и малыш развивается совершенно нормально.
Приобретенная аневризма чаще встречается у людей старше
50 лет. У молодых же она обычно возникает после травм, полученных при автомобильных авариях, или при занятии экстремальными видами спорта.
К аневризме приводят также заболевания, истончающие кровеносные сосуды: гипертония, атеросклероз, сифилис (на поздней стадии). Риск развития этого коварного заболевания появляется и при образовании инфицированных тромбов. Распространяясь на сосудистую стенку, инфекция приводит к формированию аневризмы. С аневризмой можно жить годами и не замечать никаких признаков болезни. А тем временем аневризма будет незаметно увеличиваться, в любой момент угрожая разрывом или расслоением.
Проявления аневризмы зависят от ее расположения или размеров. Симптомы, как правило, возникают в случае сдавливания соседних тканей. Наиболее частым осложнением аневризмы является ее разрыв. Особенно опасны разрывы аневризмы сердца, аорты и крупных артерий, так как при этом возникает сильное кровотечение, которое нередко становится причиной смерти. При разрыве аневризмы происходит кровоизлияние, которое приводит к тяжелому состоянию. В момент разрыва аневризмы человек чувствует боль, а его артериальное давление начинает стремительно падать.
Так как аневризма редко проявляет себя, ее часто обнаруживают случайно во время рентгенологического обследования или очередного врачебного осмотра. УЗИ позволяет определить размеры, форму и место расположения аневризмы. С помощью аортографии (рентгеновского снимка аорты после введения окрашивающего вещества) удается оценить состояние сосудов в области аневризмы и ее размеры.
Если обнаружена аневризма, то надо постоянно находиться под тщательным наблюдением врачей. Операцию проводят не при всех аневризмах. Если она маленькая, то врач может только наблюдать и ждать. Когда аневризма достигает размеров, угрожающих жизни, необходимо оперативное лечение. При этом удаляют поврежденный участок сосуда и заменяют его пластиковым протезом или фрагментом кровеносного сосуда, взятого с другой части тела. Иногда выпирающую, как мешок, аневризму пережимают у основания специальной клипсой. При разрыве аневризмы проводится экстренная операция.
Для профилактики аневризмы прежде всего необходимо нормализовать уровень кровяного давления и холестерина в крови, так как именно они являются основными факторами риска возникновения аневризмы. Для этого нужно употреблять пищу с низким содержанием холестерина, заниматься физическими упражнениями, отказаться от курения и избавиться от лишнего веса.
источник
Аневризма сердца – это относительно серьезное состояние, которое можно охарактеризовать, как отек и выпуклость стенки, как правило, стенки желудочков. В данном месте стенка сердца ослаблена, присутствует риск разрыва, который часто имеет губительные последствия.
Аневризма сердечных сосудов и желудочков является наиболее распространенным осложнением инфаркта миокарда. При обширном инфаркте в определенных местах может нарушиться плотность сердечной стенки, которая затем под давлением крови в желудочках начинает выпячиваться.
Формирование сердечной аневризмы связано с возникновением атеросклероза. Гораздо более существенным, однако, являются дегенеративные процессы, влияющие на сердечные стенки. Изменения в их структуре, в частности, волокнистых компонентов,и играют важную роль в формировании сердечной аневризмы. Речь может идти о наследственных заболеваниях соединительной ткани, таких, как синдромы Марфана или Элерса-Данлоса. В других случаях, к развитию аневризмы сердца могут привести следующие наиболее распространенные факторы:
- инфекции (грибковые, в частности,Candida и стрептококковые);
- вирусные заболевания (грипп, вирусы Коксаки, Эпштейн-Барр);
- травмы;
- псевдоаневризмы в связи с сосудистым протезом.
Инфаркт миокарда (сердечной мышцы) относится к острым формам ишемической болезни сердца и является наиболее частой причиной сердечной аневризмы. В большинстве случаев, вследствие инфаркта развивается поражение левого желудочка, соответственно, возникает аневризма левого желудочка сердца.
Инфаркт миокарда описывается, как повреждение клеток сердечной мышцы из-за внезапного отсутствия кислорода. Кислород и питательные вещества сердечная мышца получает через 2 коронарные артерии, выходящие из начала аорты. Создание уплотнения в потоке одной из этих артерий или их ветвей приводит к тяжелой ишемии (недостатку кислорода) в соответствующем участке миокарда.
Если уплотнение не удаляется своевременно, это состояние приводит к отмиранию клеток миокарда.
Классифицирование сердечной аневризмы основывается на нескольких основных факторах:
- время возникновения;
- локализация;
- этиология (механизм развития).
Разделение сердечной аневризмы в соответствии со временем возникновения:
- острая аневризма сердца возникает на протяжении 14 дней после инфаркта миокарда, характеризуется возможностью исчезновения нарушений стенки вместе с формированием соединительной ткани;
- подострая аневризма сердца возникает на протяжении 8 недель после инфаркта, характеризуется снижением риска разрыва, но в то же время повышением возможности создания тромбов;
- хроническая аневризма сердца развивается по истечении 8-недельного постинфарктного периода, характеризуется минимальным риском разрывов и повышенным риском тромбов и аритмий.
Разделение сердечной аневризмы в соответствии с локализацией:
- передняя сердечная стенка;
- задняя сердечная стенка;
- верхний сегмент;
- перегородка между желудочками.
Разделение сердечной аневризмы в соответствии с этиологией:
- истинная – характеризуется содержанием повышенного количества соединительной ткани;
- функциональная – характеризуется отсутствием миокардических сокращений;
- ложная – характеризуется образованием незначительного дефекта, через который кровь просачивается в окружающую полость.
Сама по себе сердечная аневризма не выражается существенно. Симптомы могут проявиться уже вследствие развития осложнений. В полости аневризмы могут начать формироваться сгустки крови; эти осадки впоследствии склонны к разрывам и вытеканию из кровеносных сосудов сердца в другие органы, где они закупоривают мелкие кровеносные сосуды (обычно, это происходит в результате ишемического инсульта).
Вторым и, возможно, более серьезным осложнением сердечной аневризмы является разрыв ослабленной стенки аневризмы и вытекание крови в перикард. В этом случае перикард быстро наполняется кровью, что препятствует насосным движениям сердца (тампонада сердца). Сердце останавливается и человек умирает. Если это состояние развивается неожиданное, возможность спасения пациента минимальна.
Ишемический инсульт – одно из указанных выше осложнений сердечной аневризмы –может вызвать целый ряд симптомов. К ним относятся следующие:
- паралич отдельных частей тела (с последующей потерей мышечной массы);
- головная боль;
- рвота;
- головокружение;
- потеря сознания;
- ухудшение памяти;
- изменения в поведении;
- органический психосиндром;
- нарушение чувствительности;
- нарушение зрения (двоение);
- расстройства речи;
- иногда – судороги и эпилептические приступы.
У неподвижных пациентов иногда развивается недержание кала.
Тампонада сердца–это следующее осложнение аневризмы. Присутствие жидкости в полости перикарда первоначально необязательно проявляется. По мере увеличения объема, возникают признаки угнетения сердца извне. В частности, появляются симптомы, типичные для шоковых состояний:
- учащение пульса;
- падение артериального давления;
- бледность.
В продвинутой стадии заболевания пульс может быть практически неощутимым. Сжатое сердце не может справиться с перекачкой крови, что приводит к ее накоплению в венах. Видимым проявлением этого состояния является расширение вен в области шеи. Недостаточность кровообращения, в конечном счете, приводит к отказу кровоснабжения головного мозга – в результате развивается кома с последующей смертью.
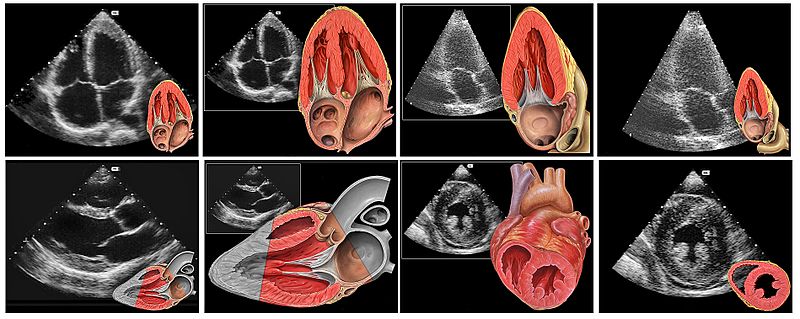
В случае подозрения на аневризму сначала выполняется УЗИ сердца – эхокардиография. Речь идет о самом дешевом и неинвазивном методе, который, в особенности подходит для отслеживания размера выпуклости. Обычной эхокардиографии (проводимой через стенку грудной клетки) для подтверждения или исключения диагноза аневризмы недостаточно, более точным является обследование через пищевод.
Точно определить объем аневризмы, ее размер, наличие диссекции, отношение к близлежащим органам, границы, наличие сгустков крови способна КТ-ангиография. При исследовании в вену вводится контрастное средство, как правило, йод, который отображает ход артерий. Те же результаты можно получить при магнитно-резонансной томографии. Этот метод исследования, однако, более дорогостоящий и менее доступен, непригоден для острой диагностики аневризмы.
Изображение сердечной аневризмы может быть вторичной находкой при исследовании для других целей. Иногда расстройство показывает простой рентген сердца и легких, иногда – КТ.
Поскольку желудочковая аневризма является одним из многих осложнений после инфаркта миокарда, ЭКГ может принимать форму возвышения ST, которая напоминает волну Парди при STEMI(ИМПСТ). По этой причине, возможность присутствия аневризмы сердца следует иметь в виду в том случае, если конкретный пациент перенес ИМПСТ, а на ЭКГ видно прочное возвышение ST. Если пациент не имеет ИМПСТЕ в анамнезе, для уверенности необходимо сделать эхокардиографию сердца.
Примечание: у пациента с болью в грудной клетке и возвышением сегмента STна ЭКГ, в первую очередь, принимается во внимание возможность ИМПСТ, а не сердечной аневризмы.
Важно! Если человек испытывает внезапное начало тяжелой, едкой боли в груди или спине, немедленно необходимо обратиться к врачу или вызвать скорую помощь! Особенно, если в семейном анамнезе присутствует артериальная или аневризма сосудов, внезапная смерть (причиной может быть разрыв сердечной или артериальной аневризмы) или присутствует врожденное расстройство соединительной ткани.
С помощью эхокардиографии сердца можно обнаружить ряд анатомических и функциональных отклонений от нормы, и помочь диагностировать широкий спектр заболеваний сердца.
Классическая эхокардиография работает по принципу ультразвука. Врач перемещает ультразвуковой зонд по участкам грудной клетки и исследует отделения сердца в разных плоскостях. Эхокардиография может продемонстрировать направление кровотока и измерить размер предсердий и желудочков.
Исследование предоставляет информацию об анатомических и функциональных состояниях сердца – показывает размер желудочков, анатомию и функцию клапанов, обеспечивает насосную способность сердца, демонстрирует перикард.
Эхокардиография – это доступный и простой тест, способный предоставить много ценной информации. Исследование безболезненное и никоим образом не обременяет организм человека воздействием вредных рентгеновских лучей.
Небольшие аневризмы достаточно просто контролировать. Пациент может принимать лекарства, разжижающие кровь, которые препятствуют образованию тромбов в полости. Единственным терапевтическим методом, обеспечивающим постоянный результат, является хирургическое вмешательство. Однако, хирургическое лечение аневризмы сердца –это очень сложная и рискованная операция, в ходе которой сердечная аневризма удаляется, а стенки сердца восстанавливаются.
Выбор формы лечения зависит от симптомов, потребности в острой терапии и локализации аневризмы. В случае возникновения каких-либо проблем, проводится экстренная терапия.
Ранее преобладали операционные решения, сегодня начинают успешно продвигаться эндоваскулярные вмешательства, даже в случае возникновения чрезвычайной ситуации. Для одного пациента более подходит хирургическое вмешательство, для другого – эндоваскулярный метод. Оба подхода имеют свои преимущества и недостатки. Предпочтительная процедура рекомендуется лечащим врачом (исключением являются случаи острых, угрожающих жизнью состояний, когда решение о подходящем лечении аневризмы принимается бригадой врачей).
Эндоваскулярное лечение означает, что его выполнение осуществляется внутри сосуда. В место локализации аневризмы через паховую артерию вводится стент (сетчатая трубка в виде рулона). В обозначенной точке,путем надувания баллончика, стент расширяется, создает новый просвет сосуда и «обезвреживает» аневризму.Процедура длится 1–3 часа.
Эндоваскулярный подход является минимально инвазивным, имеет меньше осложнений в виде гипоперфузии спинного мозга, характерен более коротким временем восстановления. С другой стороны, присутствует риск смещения стента или проникания крови в нефункциональную аневризму, которая не была удалена. В связи с этим важную роль играют регулярные проверки у врача, которые включают рентгеновское или КТ исследование стента и сердечной аневризмы.
Во время хирургического вмешательства аневризма удаляется и заменяется сосудистым протезом. Хирург получает доступ к локализации путем проведения разреза через грудину или через брюшную стенку. При установке сосудистого протеза в указанном месте останавливается поток крови через аорту. Вся процедура длится около 2–4 часов.
Бессимптомная аневризма требует своевременного и правильно подобранного лечения.Терапия должна вводиться в момент, когда аневризма превышает определенный размер или возникают какие-либо осложнения.
Меньшая аневризма лечится консервативно с помощью лекарств для снижения высокого кровяного давления (антигипертензивные препараты) и уровня жиров в крови (гиполипидемические препараты). Вместе с этим, назначаются лекарственные средства, разжижающие кровь. Впоследствии пациенты проходят регулярный мониторинг с помощью ультразвука.
Естественным прогрессированием является постепенное увеличение сердечной аневризмы примерно до 5 мм в год. Ускорение роста представляет собой сигнал для скорейшего решения.
Сердечная аневризма относится к заболеваниям, прогноз которых неблагоприятный. Прогностические данные зависимы от многих факторов. К ним относятся:
- хирургическое лечение – прогноз определяется, как своевременностью операции, так и ее целесообразностью (существуют противопоказания ввиду наличия сопутствующих болезней);
- возраст человека – у людей старшего возраста существует риск плохой толерантности анестезии;
- возникновение осложнений – прогноз во многом зависит от того, в какой мере аневризма повредит функцию сердца;
- расширение сердечной аневризмы – с ростом выпуклости растет и риск разрыва, что также оказывает существенное влияние на прогноз.
Возникновение сердечной аневризмы, в основном, наследственное, однако, профилактика может уменьшить риск образования атеросклеротических бляшек. Важно не курить и избегать прокуренных помещений. В случае избыточного веса или ожирения, целесообразно похудеть. Ешьте регулярно, 5 раз в день, ограничьте соления, жирные и острые продукты, мясо и сладости. Достаточно двигайтесь.
Если аневризма, в т.ч. сердечная, присутствует в семейном анамнезе, обязательно сообщите своему врачу. Он сможет своевременно инициировать профилактические или лечебные действия. Кровяное давление и содержание жира в крови должны быть тщательно контролируемы и, при необходимости, лечены.
источник
В большинстве случаев лечение аневризмы сердца оперативное. Выжидательная тактика возможна для стабильных небольших образований, которые не сопровождаются симптомами нарушения кровообращения. В зависимости от формы выпячивания, его размера и состояния пациента выбирают открытый или закрытый метод удавления, пластику или укрепление стенки.
Медикаментозного лечения аневризмы сердца не существует. Возможно случайное обнаружение этого образования у пациентов без симптомов кардиологической патологии. Такой вариант аневризмы без признаков болезни и угрозы разрыва может считаться показанием к динамическому наблюдению за больным.
Нужно понимать, что наличие любой разновидности выпячивания стенки сердца представляет потенциальную угрозу для жизни, поэтому в большинстве случаев рекомендуется ее удаление.
Показаниями к обязательной операции считаются:
- большие образования мешковидной и грибовидной формы, «аневризма в аневризме»;
- угроза разрыва при любой разновидности;
- опасность тромбоэмболии из-за рыхлого кровяного сгустка в полости;
- прогрессирующее увеличение в размерах;
- аритмия или/и сердечная недостаточность, неподдающиеся лечению медикаментами;
- наличие сниженной сократительной функции левого желудочка или неподвижных участков с увеличением его объема;
- ложные и врожденные формы.
А здесь подробнее об аневризме синуса Вальсальвы.
При острой аневризме с угрозой разрыва операция проводится по жизненным показаниям. При плановом лечении противопоказаниями для удаления могут быть:
- тяжелая форма печеночной и почечной недостаточности;
- острые инфекции;
- злокачественные новообразования;
- высокая степень легочной гипертензии;
- недостаточность кровообращения 3 стадии;
- декомпенсированное течение сахарного диабета;
- чрезмерный риск введения препаратов для общего наркоза;
- старческий возраст;
- отсутствие жизнеспособных мышечных волокон возле аневризмы;
- острый и подострый период инфаркта миокарда;
- крайне низкий сердечный выброс.
Некоторые их этих состояний являются временными, а противопоказания – относительными, они могут быть откорректированы до операции. В каждом случае тактика лечение определится индивидуально, исходя из угрозы аневризмы для здоровья и жизни пациента.
Смотрите на видео об аневризме и ее последствиях:
Хирургическое вмешательство при аневризме предполагает удаление мешка, укрепление стенки или ушивание. Выбор методики зависит от конфигурации образования, локализации и сопутствующих заболеваний.
При выпячивании стенки в этой области применяют такие виды операций:
- удаление мешка открытым или закрытым способом, укрепление шва синтетическими материалами, лоскутом из диафрагмы; проводится при подключении к аппарату искусственного кровообращения (подходит для крупных, мешковидных или грибовидных форм);
- наложение заплаты поверх мешка (чаще при диффузном образовании без тромбов внутри);
- ушивание с погружением стенки межреберными мышцами или другими тканями (при небольших аневризмах, выявленных случайно).
Пластика при удалении проводится линейным способом (простой шов в два ряда), кисетным швом с затягиванием, синтетической заплатой, располагаемой изнутри желудочка или снаружи. Использование для пластики лоскута на ножке из диафрагмы представляет собой перспективный метод, так как в дальнейшем миокард хорошо снабжается кровью.
Особенностью операций при аневризме сердца является частое одновременное проведение аортокоронарного шунтирования и замены клапанов при пороках сердца.
Операция проводится на открытом сердце. Разрез проходит в правом желудочке. Аневризма прошивается у самого основания при небольших размерах выпячивания. В таком случае достаточно плотного завязывания П-образных швов на прокладках из синтетических материалов. Если же образование имеет большой диаметр, то его иссекают, а на место дефекта подшивают заплату из искусственной или собственной ткани пациента.
В послеоперационном периоде больного наблюдают в отделениях реанимации или палатах интенсивной терапии, где проводится мониторинг ЭКГ, показателей артериального давления, суточного диуреза. В первые дни проводится дыхательная гимнастика для улучшения отхождения мокроты, затем разрешают легкие движения руками и ногами, массаж конечностей.
Питание должно быть легким, дробным. Рекомендуются протертые каши, вегетарианские супы, паровые тефтели из рыбы и нежирного мяса. Питьевой режим определяется наличием или отсутствием застойных процессов. Ежедневно проводятся кислородные ингаляции и откачивание избыточной жидкости из полости плевры через дренаж.
После стабилизации состояния сердечно-сосудистой системы пациентов выписывают домой. Им показан прием препаратов для поддержания артериального давления в пределах 130-140/90 мм рт. ст., антиагреганты, сосудорасширяющие средства, ингибиторы АПФ для уменьшения нагрузки на сердце.
Постепенно, под контролем ЭКГ, проводится расширение двигательного режима, на первых порах обычно можно использовать только пешие прогулки.
В послеоперационном периоде возможными последствиями могут быть:
- снижение сердечного выброса из-за уменьшения полости левого желудочка;
- повторный инфаркт миокарда;
- нарушения ритма – мерцательная аритмия, экстрасистолы, приступы тахикардии;
- кровотечение из раны;
- нагноение и расхождение швов;
- застой в легочной ткани, пневмония;
- недостаточность функции почек;
- закупорка сосудов головного мозга, почек, легких, кишечника с развитием инфарктов этих органов.
А здесь подробнее об аневризме сердца у детей.
Без операции шансы на жизнь достаточно низкие, особенно при развитии сердечной недостаточности. Доказано, что после обнаружения постинфарктной аневризмы продолжительность жизни не оперированных пациентов составляет около 2 — 3 лет.
Более доброкачественное течение свойственно плоским хроническим образованиям, которые не сопровождаются осложнениями. Своевременное проведение хирургического вмешательства, особенно радикального удаления аневризматического выпячивания, существенно улучшает прогноз для больных.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Если воспалилась аневризма аорты, операция может спасти жизнь. Пациенту стоит знать, какие проводят операции, важные показатели к хирургическому вмешательству, реабилитация и прогноз после, последствия вмешательства. А также об образе жизни и питании после. Какие есть виды замены аорты, протезирование аневризмы и осложнения после. Сколько идет эндоваскулярное протезирование.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Возникнуть аневризма сердца у детей (МПП, межжелудочковой перегородки) может по причине нарушений, интоксикаций во время беременности. Признаки могут быть выявлены при регулярном обследовании. Лечение может заключаться приеме лекарств или операции.
Выполняется резекция аневризмы при сосудистых патологиях, угрожающих жизни. Резекция брюшной аорты с протезированием позволяет избежать обильного кровотечения и смерти пациента.
В результате нарушения строения, растяжения аортральной стенки может развиться аневризма синуса Вальсальвы. Обследование при подозрении необходимо провести как можно раньше, начинают в ЭхоКГ. Лечение заключается в ушивании аортальной стенки.
Возникает аневризма бедренной артерии из-за множества факторов. Симптомы могут остаться незамеченными, есть ложная аневризма. Если случился разрыв, то необходима срочная госпитализация и операция.
Выпячивание или аневризма сонной артерии может быть врожденным состоянием. Также она бывает левой и правой, внутренней и внешней, мешотчатой или веретенообразной. Симптомы проявляются не только в виде шишки, но и нарушении самочувствия. Лечение — только операция.
источник
К огромному сожалению, с любым человеком может случиться сердечный приступ или, выражаясь медицинским языком, разовьётся инфаркт миокарда — грозное заболевание, оканчивающееся омертвением части сердечной мышцы. Но беды на этом не заканчиваются, ведь он может осложняться другим весьма серьёзным осложнением — аневризмой сердца. Но как жить человеку с данным образованием в дальнейшем?
Аневризма сердца представляет собой выбухающий ограниченный дефект, расположенный в сердечной стенке. Впервые подобное заболевание было описано в далёком 1757 году выдающимся английским учёным Д. Гюнтером. В более чем 90% случаев аневризма выявляется после перенесённого инфаркта миокарда, но это далеко не единственная причина её появления. В 65% случаев образование диагностируется у представителей мужского пола. Чаще всего формируется в области левого желудочка сердца, что сопровождается резким нарушением функционирования поражённого участка. В редких случаях образуется в правом желудочке и межпредсердной перегородке.
В кардиологической практике является довольно распространённым явлением и очень актуальной проблемой, так как всегда существует большой риск разрыва данного образования, что всегда сопровождается массивным кровотечением и высоким шансом летального исхода.
Аневризмы могут классифицироваться по различным параметрам, что позволяет избирать необходимую тактику лечения и составлять прогноз для жизни пациента.
Постинфарктные аневризмы подразделяют на:
- острые — формируются в течение первых двух недель после инфаркта, склонны к разрыву и имеют достаточно плохой прогноз. Некоторые незначительные выпячивания склонны к самостоятельному рассасыванию по мере роста соединительной ткани;
- подострые — образуются на третьей-восьмой неделе, риск разрыва меньше, но в полости образования могут находиться тромбы. Изначальная форма аневризмы может претерпевать изменения;
- хронические, обладающие плотной оболочкой, значительно редко разрывающиеся, но такие осложнения как нарушения ритма и образование тромбов беспокоят пациентов значительно чаще. Развиваются спустя восемь недель после перенесённого инфаркта миокарда.
Разделение аневризм по размерам довольно условно. Различают:
- малые — практически неотличимы от рубца, образующегося после инфаркта, наиболее заметны во время сокращения сердца — систолы;
- средние — диаметр может достигать пары сантиметров, образования не выходят за перикард — наружную оболочку сердечной мышцы;
- гигантские — способны изменять форму сердца, диаметр может приближаться к размерам левого желудочка, значительно влияют на общее самочувствие пациента.
По форме выделяют следующие виды выпячиваний (определяется при помощи ультразвукового исследования):
- мешковидная. Тонкостенное образование с широким основанием, с наибольшим выпячиванием в области дна. В полости зачастую застаивается кровь, в результате чего формируются тромбы;
- диффузная. Имеет незначительный диаметр, массивное основание, образуется после обширных видов инфаркта, разрываются они редко;
- грибовидная. Форма схожа с перевёрнутым кувшином с узким устьем, имеет тонкие стенки и небольшой размер;
- «аневризма в аневризме». Самый опасный и жизнеугрожающий вид, свидетельствующий о серьёзной деформации структур сердечной мышцы. Представляет собой мешковидное и диффузное образование одновременно.
Наиболее часто встречается диффузный тип аневризм, второе место занимают мешковидные образования.
По структуре стенки аневризмы делят на:
- мышечные, состоящие в основном из мышечных компонентов;
- фиброзные — из соединительнотканных волокон;
- мышечно-фиброзные.
Существует также истинный тип аневризмы, который содержит в своей структуре стенки сердца и большое количество соединительнотканных волокон. Отличается он от ложного тем, что последний представляет собой, по сути, небольшой разрыв миокарда (мышечной оболочки), ограниченный перикардом и фиброзными спайками, через который кровь способна поступать в образовавшуюся патологическую полость. Кроме того, выделяют физиологический тип аневризмы сердца, стенки которого сформированы благодаря практически неизменённой ткани мышечной оболочки, переставшей сокращаться по какой-либо причине.
Самая частая причина образования данной патологии — трансмуральный инфаркт, поражение при котором охватывает все слои сердца — внутренний (эндокард), средний (миокард) и наружный (перикард). В этом случае наиболее часто обнаруживается аневризма левого желудочка, в особенности его переднебоковой области и верхушки. Всего лишь 1% выпячиваний локализуется на его задней стенке, межпредсердной перегородке или правом желудочке.
Механизм формирования аневризмы заключается в следующем: при массивном некрозе (омертвении) структуры сердечной мышцы разрушаются, камеры сердца при этом испытывают значительное давление, которое создаётся органом, ввиду этого омертвевшая зона постепенно растягивается, а затем истончается и выпячивается. Быстрому прогрессированию процесса могут поспособствовать:
- плохо контролируемая артериальная гипертония — стойкий подъём цифр давления;
- тахикардия — увеличение частоты сердечных сокращений более 90 в минуту;
- прогрессирующая сердечная недостаточность;
- ранний подъём постинфарктного больного с постели, что создаёт большую нагрузку на сердечную мышцу;
- повторный инфаркт миокарда.
Целью медикаментозной терапии является снижение нагрузки на сердечную мышцу и профилактика развития тромбообразования. С этой целью в настоящее время используются:
- бета-адреноблокаторы (Небилет, Конкор) — снижают частоту сердечных сокращений и нормализуют ритм;
- мочегонные (Трифас, Гидрохлортиазид) — для устранения отёков и снижения нагрузки на сердце;
- нитраты (Сиднофарм, Молсидомин, Нитроглицерин) — для устранения болей в сердце, расширения сосудов и нормализации кровообращения;
- антикоагулянты (Варфарин, Ривароксабан, Дабигатран) — для снижения тромбообразования.
Хирургическое вмешательство проводится на открытом сердце и чреваты рядом осложнений, таких как:
- левожелудочковая недостаточность;
- кровотечение;
- несостоятельность швов;
- аритмия;
- тромбоэмболия;
- летальный исход (до 20% случаев).
Показаниями к проведению служат:
- ложные аневризмы;
- разрыв выпячивания;
- стремительно прогрессирующая сердечная недостаточность;
- стенокардия, неподдающаяся медикаментозному лечению;
- эпизоды тромбоэмболии;
- тяжёлые некупирующиеся нарушения ритма.
Из радикальных хирургических вмешательств на сегодняшний день используют:
- резекцию аневризмы;
- септопластику по Кули — при образовании, локализующейся в межжелодочковой перегородке.
Прогноз заболевания будет зависеть от:
- возраста пациента;
- сопутствующих заболеваний;
- размера, формы и расположения аневризмы;
- скорости прогрессирования сердечной недостаточности.
Стоит отметить, что риск разрыва аневризмы всегда остаётся достаточно высоким. Но при своевременном кардиохирургическом вмешательстве прогноз для жизни в большинстве случаев остаётся благоприятным. Существуют некоторые противопоказания к его проведению, в таком случаев больше половины пациентов с аневризмой умирают в течение ближайших трёх лет.
Аневризма сердца является опаснейшей патологией, круто меняющей привычную жизнь пациента. И, к сожалению, несмотря на большие риски осложнений, единственным способом избавиться от заболевания является проведение хирургической операции.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник

Пациенты с этой патологией жалуются на затруднение дыхания, сердцебиение, обмороки. При обследовании у них обнаруживаются нарушения сердечного ритма. Болезнь выявляют с помощью рентгенографии и ультразвукового исследования. Лечение только хирургическое – вернуть сердцу нормальную форму с помощью консервативных методов не представляется возможным.
Возрастной диапазон больных очень широкий – от 40 до 70 лет. Более двух третьих пациентов, у которых была диагностирована эта патология – представители мужского пола.
Наиглавнейшей причиной развития острой формы аневризмы сердца является инфаркт миокарда – омертвение участка сердечной мышцы, которое возникает из-за нарушения кровотока по коронарным сосудам (они обеспечивают кровоснабжение сердечной мышцы).
У 97% всех пациентов аневризма сердца развивалась при обширном трансмуральном (охватывающем все слои) омертвении миокарда.
Помимо этого, выделены факторы, на фоне которых аневризма сердца развивается и прогрессирует быстрее. Чаще всего ими являются:
- перенесенные операции на сердце;
- гипертоническая болезнь;
- нарушения ритма сердца;
- повторный инфаркт;
- ранее перенесенные травмы сердца;
- врожденные сердечно-сосудистые патологии;
- послеинфарктные изменения в миокарде – а именно кардиосклероз (формирование соединительнотканной «заплаты» в том месте, где омертвел участок миокарда);
- воспалительные патологии;
- инфекции;
- чрезмерные физические нагрузки после перенесения сердечных заболеваний (в частности, инфаркта миокарда);
- вредные привычки.
Перенесенные операции на сердце, которые выполнялись по поводу его ранений или каких-либо патологий, после инфаркта миокарда являются одним из наиболее часто встречающихся факторов, способствующих формированию аневризмы сердца. Это чаще всего хирургические вмешательства, выполненные по поводу:
- тетрады Фалло – порока, который включает в себя стеноз (сужение) выходного отдела правого желудочка, дефект межжелудочковой перегородки, неправильный (правосторонний) выход аорты, утолщение стенки правого желудочка;
- стеноза (сужения) легочной артерии;
- открытого аортального окна – отверстия в межпредсердной перегородке, которое имеется в норме у плода во внутриутробном периоде развития и после рождения должно зарасти
Стойкое регулярное повышение артериального давления приводит к тому, что кровь оказывает давление на ослабленный участок миокарда – он выпячивается.
Из нарушений ритма сердца фоном для возникновения аневризмы становятся тахикардия (увеличение частоты сердечных сокращений) и разные формы аритмий (нерегулярное сокращение сердечной мышцы).
При повторном инфаркте миокарда площадь ослабленного участка сердечной мышцы увеличивается, поэтому даже меньшее, чем обычно, давление крови на него может стать толчком к формированию аневризмы сердца.
Любая врожденная сердечно-сосудистая патология может привести к возникновению аневризмы сердца – клапанные пороки, открытый артериальный проток и так далее.
Каким образом послеинфарктные изменения в миокарде провоцируют развитие описываемой патологии? На участке омертвения миокарда формируется соединительнотканная «заплата» – в этом месте под давлением крови сердечная стенка выпирает, формируется аневризма.
Из воспалительных заболеваний сердца чаще всего фоном описываемой патологии являются:
- миокардит – воспаление мышечной оболочки;
- эндокардит – воспалительное поражение внутренней оболочки сердца.
В месте поражения стенка ослабевает, кровь «выдавливает» в ней патологическую камеру – возникает аневризма.
Воспалительное поражение сердца бывает асептическим (без участия патогенной микрофлоры) и инфекционным. Аневризмы при присоединении патогенной микрофлоры развиваются редко, но про возможность развития такого нарушения необходимо помнить. Причастной может быть инфекция:
- неспецифическая – в основном представители стафилококков и стрептококков;
- специфическая – чаще всего возбудители туберкулеза (палочка Коха) и сифилиса (бледная трепонема).
Чрезмерные физические нагрузки после перенесенных сердечных заболеваний (в частности, инфаркта миокарда) ведут к повышению частоты сердечных сокращений и увеличению сердечного выброса – миокард усиленно работает, но его участок после повреждения в силу своей слабости не выдерживает нагрузки, формируется аневризматическое выпячивание.
Из вредных привычек курение больше всего способствует развитию данной патологии. Под воздействием никотина сосудистая стенка сокращается, просвет сосуда уменьшается, ток крови ухудшается, это приводит к уменьшению поступления крови с кислородом и питательными веществами к миокарду. Мышечные ткани начинают голодать, их восстановительные способности ухудшаются, стенка миокарда ослабевает и, не выдержав давления крови, выпячивается, формируя аневризму.
Чаще страдают отделы сердца, которые претерпевают максимальную нагрузку – это, как правило, стенка левого желудочка. Реже аневризматические выпячивания формируются в области правого желудочка и еще реже – в области перегородки между предсердиями и/или желудочками.
Большие аневризмы остро возникают в редких случаях. Сперва формируется маленький мешочек (или другой тип выпячивания), в который поступает кровь, давит на его стенки – он постепенно увеличивается. Длина такого образования достигает в среднем от 1 до 10 см, но могут формироваться и гигантские аневризмы – до 18-20 см в диаметре.
В максимальном большинстве клинических случаев аневризматическое выпячивание формируется из миокарда левого желудочка – а именно из его переднебоковой стенки и верхушки сердца. И только около 1% аневризм сердца приходится на:
- правое предсердие;
- правый желудочек;
- межжелудочковую перегородку;
- заднюю стенку левого желудочка.
Маленькие аневризмы на гемодинамику влияют незначительно – порция крови, которая задерживается в их полости, небольшая, площадь миокарда, «выпавшая» из сократительного процесса, несущественная – сердце работает в практически прежнем режиме. При каком размере аневризмы начинают развиваться нарушения? Это индивидуально, так как имеют значение компенсаторные организмы – в частности, сократительная способность неизмененных участков миокарда.
На фоне аневризмы сердца возникают и развиваются следующие нарушения:
- практически полное отсутствие сокращения миокарда в области выпячивания;
- мобильность сердечной стенки под напором крови – ее выпячивание в систолу и западение (втягивание в просвет сердца) в диастолу.
Аневризмы сердца бывают:
- по возникновению – острые, подострые, хронические;
- по анатомическому строению – мышечные, фиброзные и фиброзно-мышечные;
- по типу – истинные (трехслойные, как и сердечная стенка), ложные (ограничиваются перикардиальными сращениями) и функциональные (сформированы за счет зоны миокарда, выпячивающейся во время сердечного сокращения);
- по глубине мешка и площади втягивания миокарда – плоские, мешковидные, грибовидные, «аневризмы в аневризме».
Время формирования аневризм сердца следующее:
- острых – от 7 до 14 дней;
- подострых – от 3 до 8 недель;
- хронических – более 8 недель.
В аневризматическом выпячивании обнаруживается не только кровь, но и тромбы (ее сгустки). Иногда они занимают практически всю полость аневризмы – кровь практически туда не просачивается, гемодинамика нарушается незначительно, поэтому клинические симптомы в данном случае не такие выраженные, как обычно. Но наличие тромба является опасным состоянием, так как он может выскользнуть из аневризматической камеры и привести к закупорке любого участка сосудистой системы.
В большинстве случаев образуется только одна аневризма сердца, реже – несколько (не более трех).
Плоские аневризмы еще называют диффузными. Такие выпирания похожи на плоское плато. Мешковидная форма, которая вместе с плоской встречается наиболее часто, представляет собой выпуклость с широким основанием. Грибовидная разновидность отличается от мешковидной тем, что имеет узкую ножку (или шейку). «Аневризма в аневризме» – это сложное образование, состоящее из нескольких выпячиваний, которые находятся друг в друге, как матрешки. Оно встречается наиболее редко, но является наиболее опасными, так как стенки выпячиваний очень тонкие, поэтому такая аневризма может в любой момент разорваться и спровоцировать кровотечение, опасное для жизни.
Симптоматика аневризм сердца зависит от того, как долго они существуют.
Признаками острой формы описываемой патологии являются:
- одышка, которая усиливается при физических нагрузках;
- приступы удушья и кашля, которые напоминают картину отека легких;
- сердцебиение;
- усиление потоотделения.
Клиническая картина подострой формы проявляется симптоматикой сердечной недостаточности – это такие признаки, как:
- чувство нехватки воздуха;
- быстрая и выраженная утомляемость при обычных физических нагрузках;
- отечность нижних конечностей;
- синюшность кожных покровов и ногтей.
Хроническая аневризма сердца также проявляется симптоматикой сердечной недостаточности, но более выраженной, чем при подострой форме. К одышке и отекам присоединяются:
Признаки аневризмы сердца в массе своей неспецифичные, поэтому для постановки диагноза одних только жалоб пациента и анамнестических данных недостаточно – потребуется комплекс дополнительных методов обследования (физикальных, инструментальных и лабораторных).
Уточняя данные анамнеза (истории) болезни, особенно важно выяснить, не перенес ли пациент инфаркт миокарда.
Результаты физикального обследования будут такими:
- при общем осмотре – отмечается синюшность кожных покровов и ногтевых пластинок. Нередко выразительным является посинение носогубного треугольника;
- при местном осмотре – на передней стенке грудной клетки определяется пульсация. Это так называемый патогномонический признак аневризмы – то есть, таковой, который свидетельствует про развитие именно данной патологии;
- при пальпации (прощупывании) – наличие пульсации грудной стенки подтверждается;
- при аускультации (прослушивании фонендоскопом) – отмечается ослабление сердечных тонов, а также шумы, которые возникают из-за своеобразного завихрения крови, попадающей в аневризматическое выпячивание.
Результаты инструментальных методов исследования являются определяющими в диагностике аневризмы сердца. Привлекаются следующие методы:
- электрокардиография (ЭКГ) – графическая фиксация биоэлектрических потенциалов сердца. При этом выявляют признаки последствий инфаркта миокарда;
- рентгенологическое исследование органов грудной клетки – аневризма визуализируется при ее большом размере. Помимо этого, определяются застойные явления в легких, которые расценивают как косвенный признак описываемой патологии;
- эхокардиография (ЭхоКГ) – это ультразвуковое исследование сердца, с помощью которого можно обнаружить полость аневризмы и тромб в ней (при наличии), определить ее параметры. Также проводят так называемую стресс-ЭхоКГ – пациент испытывает определенную физическую нагрузку, после которой повторно проводят ультразвуковое исследование сердца;
- магнитно-резонансная томография (МРТ) – ее задачи те же, что и при проведении ультразвукового исследования, но возможности более широкие, метод позволяет получить более точную информацию;
- рентгеноконтрастная вентрикулография – через крупный сосуд в полости сердца заводят зонд, через который вводят рентгеноконтрастное вещество, далее проводят рентгенографическое исследование. Контраст заполняет полость аневризмы и визуализируется на снимке;
- элетрофизиологическое исследование сердца (ЭФИ) – во время него через крупный сосуд в полость сердца вводят катетер, благодаря которому записывают электрические биопотенциалы, как при проведении ЭКГ. Результаты сравнивают с данными обычной ЭКГ;
- позитронно-эмиссионная томография сердца (ПЭТ) – пациенту вводят фармпрепарат, содержащий радиоактивные частицы (изотопы), накапливающиеся в миокарде, далее проводят томографическое исследование. Изотопы создают цветную картинку, по ее характеристикам делают выводы про состояние миокарда (в первую очередь – его кислородное голодание), жизнеспособность тканей и наличие выпячивания. Для изучения разных характеристик сердца используют разные изотопы.
Из лабораторных методов обследования информативным является анализ газового состава крови – определяются количество и соотношение углекислого газа и кислорода.
Дифференциальную (отличительную) диагностику аневризмы сердца в первую очередь проводят с такими патологиями, как:
- киста – полость с содержимым;
- добро- и злокачественные новообразования средостения (комплекса органов, которые расположены между легкими);
- пороки сердца.
Спектр осложнений, которые могут сопровождать аневризму сердца, довольно широкий. Чаще всего возникают:
- тромбоэмболия – закупорка сосудов тромбом, который образовался в полости аневризмы из-за застоя крови в ней. Если тромб фрагментировался (раздробился на несколько кусков), то одновременно возникает тромбоэмболия сосудов различных органов и тканей, что может спровоцировать трудности в диагностике;
- разрыв стенки аневризмы с последующим кровотечением. Возникает реже, чем другие осложнения, но является одним из наиболее опасных, так как практически мгновенно наступает смерть;
- тампонада сердца – давление на сердце крови, которая просочилась в средостение через разрушенную стенку аневризмы.
На фоне тромбоэмболии могут развиться такие вторичные осложнения, как:
- гангрена конечностей – обширный некроз (омертвение) мягких тканей;
- нарушение мозгового кровообращения;
- инфаркт (омертвение) внутренних органов – почек, легких, селезенки, желудка, кишечника. При закупорке нескольких сосудов фрагментами тромба могут возникнуть очаги некроза сразу в нескольких органах;
- закупорка легочной артерии;
- повторный инфаркт миокарда.
Если на фоне закупорки тромбом мозговых артерий наступило нарушение мозгового кровообращения, но пациент выжил, то присоединяются неврологические осложнения. Чаще всего это:
- нарушение чувствительности. Зоны такого нарушения могут быть очень разными, так как зависят от того, какой сосуд, обеспечивающий кровоснабжение головного мозга, был закупорен;
- парезы – нарушение двигательной активности;
- параличи – отсутствие любой двигательной активности.
При небольших размерах аневризмы сердца операцию проводят в плановом порядке. Если во время обследования подтверждено наличие большого аневризматического выпячивания с тонкими стенками, то хирургическое вмешательство следует провести как можно скорее, в противоположном случае неотвратимым является прогрессирование сердечной недостаточности, а риск развития осложнений (в первую очередь, разрыва аневризматического выпячивания) возрастет.
С целью подготовки к хирургическому вмешательству пациентам назначают:
- сердечные гликозиды;
- антикоагулянты и антиагреганты;
- препараты, предотвращающие повышение артериального давления.
Во время операции стенки выпячивания высекают, далее проводят пластику дефекта, закрывая его собственными тканями или гипоаллергенными синтетическими материалами.
Если по техническим причинам (из-за анатомических особенностей) высечение аневризмы провести не удается, то проводят укрепление ее стенки с помощью искусственных тканей.
Оперативное вмешательство является методом выбора в лечении аневризмы сердца, но после него нередко развиваются осложнения. Чаще всего это:
- нарушение ритма сердца;
- кровотечение;
- тромбоэмболия и осложнения, которые возникают вследствие нее (описаны выше).
Методами профилактики аневризмы сердца являются:
-
предупреждение, своевременное выявление и адекватное лечение инфаркта миокарда, других сердечно-сосудистых патологий (гипертонической болезни, нарушений ритма сердца, миокардита, эндокардита и так далее);
- дозирование физических нагрузок после перенесенных сердечных патологий;
- адекватное лечение травматического поражения сердца;
- грамотное выполнение кардиологических операций;
- отказ от вредных привычек;
- регулярное прохождение ежегодных профилактических осмотров у кардиолога;
- здоровый образ жизни в целом – он поможет предотвратить сердечные патологии, способствующие развитию аневризмы сердца.
Прогноз при данном заболевании разный – он зависит не только от своевременности его выявления и адекватной врачебной тактики, но и от вида аневризматического выпячивания. Так, прогноз при плоских аневризмах более благоприятный, чем при мешковидных и грибовидных.
Оперативное лечение позволяет продолжить жизнь больных. При консервативной тактике лечения (в частности, из-за отказа пациентов от операции) летальный исход наблюдался в первые несколько лет после возникновения аневризмы.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,626 просмотров всего, 7 просмотров сегодня
источник
 предупреждение, своевременное выявление и адекватное лечение инфаркта миокарда, других сердечно-сосудистых патологий (гипертонической болезни, нарушений ритма сердца, миокардита, эндокардита и так далее);
предупреждение, своевременное выявление и адекватное лечение инфаркта миокарда, других сердечно-сосудистых патологий (гипертонической болезни, нарушений ритма сердца, миокардита, эндокардита и так далее);