После пережитого инфаркта гибель участка сердечной мышцы может привести к замещению его соединительной тканью. Патология связана с уменьшением толщины мышечной стенки, на которую давит кровеносный поток, образуя опасный выпирающий участок. Врач объяснит, что это может свидетельствовать об аневризме сердца после инфаркта, если ткани продолжают истончаться, значительно ослабевают и уже неспособны нормально сокращаться, вследствие чего страдает левый желудочек.
Кардиологи ставят страшный диагноз аневризмы сердца после инфаркта 30 процентам больных, которые пережили сердечный приступ, среди них — большинство представителей сильного пола старше 40 лет. Патология распространяется на стенку левого желудочка и очень редко поражает правый желудочек или перегородки. Размер аномального участка может достигать 20 см.
Аневризма сердца после инфаркта классифицируется по времени, что позволяет врачам провести быструю диагностику посредством эхокардиографии и дать предварительный прогноз. Острая форма проявляется в течение 2 недель после атаки на сердце, стенка несколько выпячивается и может восстановиться благодаря плотности ткани. В случае выявления опасного мешковидного выпячивания стоит опасаться разрыва ткани, когда давление возрастет. Плотные волокна только начинают формироваться, что не спасает пациента от смерти. При благоприятном течении болезни происходит переход в подострое состояние, которое диагностируется через 2 месяца. Тогда поврежденная стенка зарубцовывается и утолщается, угроза разрыва снижается. 9 неделя постинфарктного периода характеризуется хронической формой недуга, когда стенка достигает в толщину 3 мм, немного растягивается, редко надрывается, и врач констатирует образование тромбов.
Для предупреждения негативных последствий необходима грамотная и своевременная диагностика и знание симптоматики болезни, которая имеет следующие признаки:
- повышение температуры, несвязанное с простудой или прочими недугами;
- постоянная слабость, жалобы на бессилие, одышка при ходьбе;
- аритмия;
- резкая боль в груди;
- потемнение в глазах, потеря сознания;
- предрасположенность к развитию болезни, недавний сердечный приступ, врожденные патологии сердца
- травма сосудов вследствие оперативного вмешательства, ставшего причиной развития аневризмы аорты и инфаркта миокарда как следующей ступеньки после прогрессирующего атеросклероза.
Своевременная диагностика и высокая квалификация узкого специалиста поможет предотвратить преждевременную смерть пациента. В кардиологии появились специфичные методы, например МРТ и МСКТ сердца, позволяющие выявить истонченную стенку миокарда и определить размеры пораженного участка.
После инфаркта миокарда врач назначает предоперационное лечение больного с аневризмой, которое включает в себя:
- нормализацию артериального давления у гипертоников;
- уменьшение нагрузки на сердце и опасного влияния сердечной недостаточности, чтобы аневризма после инфаркта миокарда не смогла прогрессировать;
- противоаритмическое лечение;
- прием препаратов, разжижающих кровь для предотвращения тромбоза.
Однако нередко в случае выявления аневризмы после инфаркта миокарда требуется вмешательство хирурга:
- при высоком риске образовании тромбов, когда не могли помочь медикаментозные методы;
- при остром течении болезни, которое опасно стремительным развитием сердечной недостаточности;
- при подозрении на разрыв утонченной стенки.
Операция как консервативный метод заключается в иссечении пораженного участка с последующим восстановлением стенки. При ложной патологии хирург-кардиолог ушивает сердечную стенку. Пластика мышечной ткани может в редких случаях привести к повторному инфаркту, аритмии, возникновению тромбов в сосудах головного мозга.
Сколько живут пациенты после инфаркта миокарда, если врач поставил диагноз «аневризма»? Основная причина смертельного исхода, который прогнозируют в 75 % случаях в первые годы после приступа, — развитие ишемии и инсульта. Продление жизни и возвращение к полноценной жизни зависит от пациента и выполнения им предписаний кардиолога. Необходимо:
- вспомнить о преимуществах здорового образа жизни, отказаться от жиров, табака, спиртных напитков;
- нормализовать вес;
- принять срочные меры по лечению гипертензии;
- прислушиваться к своему организму;
- полчаса в день посвящать физическим упражнениям;
- спать не менее 8 часов в день;
- избегать физических и эмоциональных нагрузок.
Если пациент пережил сердечный приступ, стоит подумать о соблюдении постельного режима и быть особо внимательным к появлению боли в груди.
источник
Инфаркт миокарда является осложнением патологий сердца. Он провоцирует появление других проблем в работе органа. К ним относится постинфарктная аневризма сердца, при которой происходит выпячивание сердечной стенки. Патология довольно опасна и требует своевременного лечения. Если помощь не будет оказана, то осложнения приведут к смерти больного.
В зависимости от времени появления, аневризмы бывают:
- Острыми. Их развитие наблюдают на протяжении первых двух недель после инфаркта. Спрогнозировать поведение такого образования трудно. Стенка аневризмы только начинает покрываться волокнами коллагена и может быстро увеличиваться в размерах или разорваться.
- Подострыми. Такие образования появляются в течение3-8 недель после приступа. Ткани его составляющие упрочняются. Поэтому риск разрыва снижается.
- Хроническими. Они появляются через два месяца после перенесенного инфаркта. Образование медленно увеличивается в размерах, но внутри его формируются тромбы и оно приводит к нарушению сердечного ритма.
Чаще всего наблюдается аневризма левого желудочка после инфаркта. Это связано с высоким давлением в этой части органа, из-за которого и выбухает стенка сердца.
Аневризмы могут быть небольшие, среднего размера, гигантские. Последние приводят к изменениям объема сердца. Они могут достигать формы левого желудочка. Именно по размеру образования и могут составить прогноз. Чем он больше, тем последствия будут печальнее.
Аневризмы появляются, когда стенки сердца слабнут. В органе внутреннее давление повышено. Поэтому под давлением ослабленная стенка образует выпуклость.
Эти проблемы обычно наблюдаются при различных заболеваниях, поэтому аневризму считают осложнением патологического процесса, а не отдельным заболеванием. Проблема может возникать в результате:
- Перенесенного приступа инфаркта миокарда. Эта причина вызывает аневризму у 90% случаев. При этом состоянии сердечная мышца страдает от острого дефицита кислорода, что вызывает гибель нормальных клеток, но после этого не восстанавливаются. На их месте образуется очаг соединительной ткани, который не может сокращаться. На этом месте может появиться аневризма. Обычно она располагается на стенке левого желудочка, достигает в размере 5-7 см., часто быстро растет и разрывается.
- Заболеваний инфекционного происхождения. Напрямую инфекции аневризму не вызывают. Но они дают толчок к развитию патологического процесса. Вирусы или бактерии с кровью попадают в сердце и вызывают его воспаление, что сопровождается гибелью клеток. После устранения воспаления, в его очаге образуется соединительная ткань. Через месяцы и даже годы после инфекций может сформироваться аневризма.
- Врожденных нарушений. Такие образования появляются в течение первых недель после рождения ребенка. Это связано с пороками, возникшими во время внутриутробного развития. Если клетки перестали правильно делиться в определенном участке органа, то эти области истончаются. Когда ребенок находится в матке, давление крови еще невысокое, но с рождением, циркуляция крови усиливается и под давлением образовываются аневризмы. Проблема может возникнуть, если мать в период беременности курила, употребляла алкоголь, перенесла корь или краснуху. Это приводит к нарушению нормального процесса деления клеток со всеми вытекающими из этого последствиями.
- Оперативных вмешательств на сердце. Часто, если пожилого человека или ребенка прооперировали по причине порока сердца, то на этом месте появляется выпуклость. Это происходит, если ткани, на которые был наложен шов, плохо срастаются, на них появляются рубцы, повышается давление и увеличивается число сокращения сердца. Поэтому осложнение может возникнуть, даже если операция прошла успешно.
- Травм, при которых была повреждена сердечная стенка.
- Системных воспалительных заболеваний. Они вызывают миокардит с кардиосклерозом. Чаще всего это происходит при ревматизме. Воспалительные очаги больших размеров повышают риск формирования аневризм.
- Воздействия радиационного излучения. В обычных условиях человек не может получить большую дозу радиации. Это может случиться во время лечения злокачественных опухолей облучением.
Клиника состояния может быть разной. Как будет проявляться проблема зависит от того, где расположилась выпуклость и насколько она увеличилась. Многие пациенты после инфаркта не ощущают никаких симптомов. Лишь небольшая часть больных жалуются на:
- Болезненные ощущения в области сердца. Сама аневризма не болит, так как в ней нет нервных окончаний. Боль возникает в области вокруг рубца. Симптом обычно локализуется за грудиной слева. Он имеет приступообразный характер и появляется в результате физических нагрузок, употребления спиртного или курения.
- Слабость. Мышцы и нервная система при этом страдают от недостаточного количества кислорода и не работают на полную силу.
- Нарушения сердечного ритма. Приступы появляются время от времени и быстро прекращаются. Он может быть вызван стрессами, физическими нагрузками.
- Одышку. При этом периодически происходит нарушение ритма дыхания. Для аневризмы характерно замедление газообмена в альвеолах, что и вызывает одышку.
- Побледнение кожного покрова. Симптом возникает из-за недостаточного поступления крови к коже, так как сердце не способно перекачивать необходимое количество крови. Из-за этого также мерзнут руки и ноги, нарушается чувствительность кожи.
- Кашель. Этот симптом встречается нечасто. Он проявляется, если аневризма достигает больших размеров. Образование сдавливает легкое и раздражает его, вызывая сухой кашель. Но температура, хрипы в легких и выделение мокроты не наблюдаются.
- Ощущение сердцебиения. В нормальном состоянии человек не чувствует как бьется сердце. При аневризме это связано с нарушением сердечного ритма и усилением сокращений, из-за увеличения объема левого желудочка.
О любых неприятных ощущениях после инфаркта важно сообщать врачу. Это поможет своевременно выявить аневризму.
Диагностика аневризмы после инфаркта миокарда задача не из легких. Это связано с отсутствием жалоб у большинства больных. Легче всего заметить большие образования. Но для определения маленьких необходимы специальные обследования. Определение проблемы состоит из:
- Физикального осмотра. При этом измеряют артериальное давление, ощупывают грудную клетку, выслушивают работу органа стетоскопом. Если после этого появились подозрения на аневризму, назначают другие исследования.
- Электрокардиографии. Аппарат регистрирует движение биоэлектрического импульса к миокарду. Опытный врач может определить нарушение по одним только результатам этого исследования. Это доступная и информативная процедура.
- Эхокардиографии. Это точный диагностический метод, который поможет подтвердить наличие образования в сердце. Процедура предоставляет точные сведения о состоянии сердца.
- Сцинтиграфии миокарда. В ходе исследования в кровь вводят изотоп таллия. Он накапливается в стенках сердца и создает контраст, по которому легко определяют аневризму.
- Рентгенографии. Этот метод применяют редко, так как он позволяет обнаружить только большие образования.
Кроме этих процедур, могут назначить анализ крови и мочи для выявления сопутствующих нарушений.
В большинстве случаев предпочитают лечить аневризму хирургическим путем, так как ни один медикамент не поможет избавиться от нее. Консервативную терапию проводят для устранения симптомов и профилактики осложнений.
- быстро нарастает сердечная недостаточность;
- развивается тяжелая аритмия, плохо поддающаяся лечению;
- образуются тромбы;
- обнаружены ложные аневризмы;
- образование разорвалось. В большинстве случаев проблема заканчивается смертью больного.
Если у человека обнаружили аневризму, то его могут вылечить только с помощью оперативного вмешательства, а также облегчить проявления проблемы и предотвратить осложнения, применяя медикаменты.
Когда процесс перекачивания крови остановлен. Хирург начинает удаление образования. Он иссекает участки с патологической тканью, удаляет тромбы, если они есть и прочно ушивает сердечную стенку. В некоторых случаях, чтобы ее поддержать используют синтетические материалы.
Для восстановления нормального процесса кровообращения, может понадобиться проведение шунтирования коронарных сосудов. Это позволит снизить риск повторного инфаркта.
Процедура длится довольно долго и проводится под общим наркозом. Но даже успешная операция не дает стопроцентной гарантии на выживание. 8% случаев заканчиваются смертью.
ТС помощью медикаментов обычно снижают нагрузку на левый желудочек и предотвращают формирование тромбов. Если обследование показало, что тромбов нет, и образование не растет, то проводят поддерживающее лечение. Его назначают людям в пожилом возрасте, которые могут не перенести операцию. Консервативное лечение включает применение:
- Бета-адреноблокаторов. Они необходимы для стабилизации сердечного ритма и ослабления сокращений сердца.
- Тромболитиков. Препараты этой группы не дают тромбоцитам склеиваться и разжижают кровь, что позволяет избежать тромбообразования.
- Диуретиков. Они помогают снизить давление в артериях. Чем оно ниже, тем меньше шансов на то, что образование разорвется.
- Нитратов. Лекарства расширяют коронарные сосуды, и к миокарду поступает больше крови, что позволяет уменьшить боль.
Препарат и его дозировку должен определять только лечащий врач.
Если не провести правильное лечение аневризмы, то возрастает риск повторного приступа инфаркта и разрыва образования. Эти последствия опасны летальным исходом.
После иссечения аневризмы:
- скапливается кровь в перикарде;
- снижается выброс левого желудочка;
- нарушается сердечный ритм;
- образуются тромбы.
Но с этими осложнениями можно бороться специальными препаратами, а риска разрыва аневризмы и инфаркта нет.
Аневризма сердца после инфаркта прогноз может иметь разный. Чаще всего он неблагоприятный, но улучшить ситуацию можно хирургическим лечением. Но и эта процедура имеет определенные риски. У пожилых людей после наркоза могут развиваться другие несовместимые с жизнью осложнения.

Сколько будет жить больной с таким диагнозом, зависит от размеров, места расположения аневризмы, общего состояния организма.
Чтобы избежать развития осложнений и облегчить проявления проблемы больной должен:
- отказаться от курения;
- избегать спиртных напитков;
- снизить интенсивность физических нагрузок;
- соблюдать диету: обычно больным рекомендуют отказаться от соленого, острого, жирного, кофе, чая.
С помощью этих мер можно избежать разрывов образования в первые несколько недель после приступа инфаркта. Пациент должен придерживаться этих правил всю жизнь или до оперативного вмешательства, когда образование будет устранено.
Чтобы аневризма не появилась, следует своевременно лечить заболевания сердечно-сосудистой системы и не допустить развития инфаркта.
источник
В группе риска с возможным развитием патологического нарушения функционирования сердца находятся в 95% люди, которые ранее перенесли массивный инфаркт миокарда. Это и является основополагающим фактором для того, чтобы прогрессировала хроническая аневризма сердца с дальнейшим ее разрывом и осложнениями, которые он повлечет за собой.
В 90% случаев наступает мгновенный летальный исход.
В 5 раз чаще сердечная аневризма обнаруживается при обследовании в кардиологии у мужчин, чем у женщин, в возрасте от 40 лет и до 70 лет в уже запущенной, не поддающейся лечению форме.
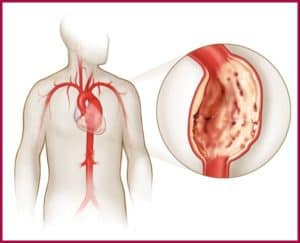
Структурное изменение стенок кровеносных сосудов и, в основном, левого желудочка сопровождается поражением или некрозом отдельных участков, приводит к их ослаблению — вот, что такое аневризма. Под давлением тока крови они истончаются от 1 мм и до 3 мм, неестественно выпячиваются. Иногда диаметр аневризм сердца достигает 20 см. Сократительная способность миокарда резко ограничивается или полностью исчезает.
Когда аневризма сердца является последствием после перенесенного обширного инфаркта, вызванного полным прекращение подачи кислорода к области кардиальной сердечной мышцы за счет сужения просвета коронарных артерий и нарушения кровообращения, возможен быстрый рост выбухания и его разрыв. Этот процесс занимает не более 1-2 недель с момента клинических проявлений ишемической болезни.
Источником врожденной патологии может быть наследственная болезнь сердца, которая передаётся с генетическим материалом от поколения к поколению. Процесс истончения сосудистой стенки начинает развиваться еще во внутриутробном периоде, но диагностируется только после появления ребенка на свет. Вредные привычки матери, прием медикаментов или воспалительные процессы во время беременности могут повлиять на сердечно-сосудистую систему плода.
Инфекционные заболевания и проникающие в организм токсические яды — тоже причины появления аневризмы.
Распространяясь по кровеносной системе вирусы гриппа и возбудители Эпштейна-Барр, стрептококки, грибы и отравляющие химические вещества, быстро повреждают жизненно важные органы, включая сердечный слой миокард. В результате происходит некроз клеток и мышечных волокон, наблюдается деформация клапанов сердца. На месте омертвевших участков разрастается рубцовая соединительная ткань, развивается заболевание диффузный кардиосклероз.
Хирургические операции, проводимые на сердце, или травмы грудной клетки при колотых ранениях провоцируют образование рубца или частичный выход жидкости из просвета поврежденного сосуда. Это часто приводит к появлению спаек, формированию изолированной полости и нарушению кровообращения, и, в конечном итоге, аневризме.
Аутоиммунные и системные заболевания, как волчанка, ревматическое поражение сердечной мышцы и идиопатический кардиосклероз, могут вызвать структурные нарушения сосудистой стенки органа. В основе процесса замещения соединительной тканью здоровых мышечных волокон становятся собственные иммунные клетки организма, которые по неустановленной причине атакуют миокард, или патологический процесс неизвестной этиологии.
Очень редко встречается негативное воздействие радиационного облучения на сердечно-сосудистую систему.
Является последствием курса специфического лечения при опухолевых новообразованиях или связано с трудовой деятельностью человека. Отсутствуют характерные симптомы аневризмы сердца длительное время. Диагностировать ее можно только по истечению 1 года с момента начала химиотерапии.
Параметры заболевания, с помощью которых впоследствии будет составляться прогноз и назначаться дальнейшее лечение аневризмы сердца, рассматриваются в зависимости от начала первых проявлений с момента ишемической болезни.
Острое течение характеризуется развитием участка омертвевшего миокарда. Растягивание и набухание наблюдается до 14 дней.
На 3-8 неделе наблюдается подострый период. Происходит уплотнение эндокарда. Разрушенные гладкомышечные клетки сменяются соединительной тканью.
В хронической форме аневризма продолжает более 2 месяцев разрушать участки сердца. Сопровождается утолщением эндокарда, который приобретает белесоватый оттенок, образованием фиброзной разрастающейся ткани. Этой патологии соответствует наличие тромба с плотной консистенцией у сосудистой стенки. Может находиться на поверхности аневризматического мешка или полностью заполнять его.
При обследовании нарушений, связанных с работой сердечно-сосудистой системы после инфаркта миокарда, была создана классификация аневризмы в зависимости от места формирования пораженного участка.
Истинная. Представляет собой очень тонкие, растянутые стенки самого сердца. В его оболочках могут просматриваться здоровые элементы нормальной структуры сосуда.
Ложная, патологически выбухающая аневризма сердца. Является последствием разрыва участка миокарда. Чаще появляется в результате травм грудной клетки, характеризуется фиброзным спаечным процессом, изменением сердечной стенки. Ограничивается перикардиальными листками.
В зависимости от состояния сердечной мышцы, выделяют функциональную разновидность аневризмы, которая вызвана низкой сократительной способностью миокарда. Выбухает, в основном, в систолу желудочков.
Учитывая обширность возможного поражения, у верхушки левого желудочка и передней боковой стенки заболевание встречается у 97% пациентов. У правого желудочка и предсердия определяется в 1% диагностируемых случаев.
Когда очагом некроза стала межжелудочковая перегородка и мышечные ткани, велика вероятность инфаркта. Под давлением левый желудочек перемещается в сторону правого, увеличиваясь в объемах, что может спровоцировать сердечную недостаточность. Локализация у задней стенки диагностируется редко.
По результатам аппаратной диагностики и оперативного вмешательства было принято учитывать контур выпячивания пораженных участков. На фоне сердца аневризма выражена разнообразными формами изменённых стенок сосудов, что дает возможность оценивать рост и увеличение некротического участка, составлять прогноз течения заболевания.
Плоская, диффузная. Наружный контур пологий, чашеобразное углубление наблюдается на фоне уровня миокарда, со стороны стенки сердца. Образование тромбов бывает редко, структурное изменение не склонно к разрыву.
Мешковидная, ярко выраженная форма полусферы, плотная округлая выпуклость. Содержимое может быть наполнено тромботическими массами.
Грибовидная. Напоминает мешок с широким дном, полость которого постепенно расширяется под действием поступающего кровотока, и узкой шейкой. Особенно она опасна предстоящим разрывом и тромбообразованием внутри.
Вследствие разрушения внутренних слоев сосудистой стенки только в артериях образуется расслаивающая форма.
Аневризма в аневризме. Единичный или множественный очаг некротического поражения, который готов к разрыву. Стенки при этом просматриваются слишком тонкие.
В зависимости от того, какая ткань преобладает после замещения пораженных участков, выделяют мышечные, фиброзные и смешанные, фиброзно-мышечные стенки аневризмы. Воздействие высокого внутреннего давления на клетки миокарда, кардиомиоциты, провоцирует формирование полости, в которой преобладает мышечная ткань.
Большое количество соединительных волокон находится в первые несколько недель после инфаркта. Фиброзно-мышечный вид появляется, когда не вся сердечная стенка подверглась некрозу.
В 70% случаев заболевание начинается с развития сердечной недостаточности левого желудочка, периодических скачков давления и приступов астмы. Острая и подострая постинфарктная аневризма сердца определяется, если у взрослого человека присутствуют симптомы, как наличие в истории болезни инфаркта, резкого падения артериального давления, состояния лихорадки и выделения холодного пота. Возможна рвота.
Хроническая постинфарктная сердечная аневризма сосудов характеризуется болями в грудной клетке и одышкой при выполнении физических нагрузок. Очень часто при пальпации или даже визуально определяется надверхушечная пульсация, которая свидетельствует об аневризме передней боковой стенки левого предсердия. Чаще усиливается, когда человек лежит на левом боку. Возможны повторные инфаркты, аритмия и тахикардия.
Приступы стенокардии отмечаются до 6 лет после первых проявлений ишемической болезни.
Никак не проявляется у младенцев соединенная с левым желудочком аневризма сердца, если это патология врожденная. Она сообщается узким просветом с полостью левого желудочка и не вызывает нарушения кровообращения. Уменьшение плотности сосудистой стенки и увеличение аневризматического выпячивания наступает только с ростом и развитием ребенка.
Невозможно диагностировать аневризму МЖП у новорожденных. Первые ее признаки появляются внезапно у, казалось бы, здоровой категории людей от 14 и до 30 лет. Сопровождается грудными болями, сильным шумом в четвёртом межреберье с левой стороны.
Вызванные нагрузки фармакологического или физического характера способствуют проведению стресс-эхокардиографии, которая дает возможность оценить состояние сердца во время нагрузки, исследовать сегменты органа в разных сечениях, определить наличие аневризмы аорты, взять под контроль ишемию миокарда.
ПЭТ сердца позволяет визуально выделить нежизнеспособные участки миокарда. Процедура выполняется посредством введения радиоактивного изотопа и проводится томографом.
МСКТ. Послойное трехмерное исследование применяется для поиска дефектов клапанов, перикарда и камер сердца, определения сократительных функций и степени поражения миокарда.
Для подтверждения ярко выраженных признаков ишемии, стенокардии или нарушения кровообращения, перед выбором лечебной тактики назначают коронарографию. Инвазивный метод основан на введении через бедренную артерию специального катетера, который достигает кровеносного русла и отражает состояние сердечно-сосудистой системы.
Первичная консультация кардиолога обязательна для оценки состояния пациента перед началом лечения. При прослушивании сердца прослеживаются шумы и писк. Бывает заметно перемещение органа вправо, отмечается повышенное давление. Ощутить аневризматическую пульсацию врачу удается в области третьего межреберья. В 63-65% случаев слева обнаруживается выделение грудной клетки.
При отсутствии вероятности разрыва, назначается медикаментозное лечение аневризмы. Оно сводится к предупреждению закупорки сосудов с помощью тромболитиков, ослаблению сердечного ритма бета-адреноблокаторами. Чтобы нормализовать давление, применяются мочегонные препараты. Расширяют коронарные сосуды нитраты.
Проведенные исследования показали, чем так опасна аневризма сердца. При отсутствии необходимого срочного лечения прогноз будет неутешительным.
Через 1-3 года наступление смерти регистрируют 73% случаев, а через 3-5 лет умирают уже 90% человек.
Именно поэтому так рекомендуют пройти именно хирургическое лечение.
При наличии осложнений в виде сердечной недостаточности по хроническому типу, людям, у которых аневризма сердца провоцирует опасность разрыва, обязательно проводится операция.
Кардиохирургическая пластика дефекта, обнаруженного в межжелудочковой перегородке, осуществляется путем восстановления нормального положения сердца с помощью специального синтетического материала.
При установленном диагнозе аневризма левого или правого желудочка назначается резекция. Во время проведения хирургического вмешательства сердце пациента отключают, применяют искусственно созданное кровообращение. Операция предусматривает оперативное удаление аневризматического выпячивания стенки и формирование полости желудочков.
источник
Аневризма сердца – это относительно серьезное состояние, которое можно охарактеризовать, как отек и выпуклость стенки, как правило, стенки желудочков. В данном месте стенка сердца ослаблена, присутствует риск разрыва, который часто имеет губительные последствия.
Аневризма сердечных сосудов и желудочков является наиболее распространенным осложнением инфаркта миокарда. При обширном инфаркте в определенных местах может нарушиться плотность сердечной стенки, которая затем под давлением крови в желудочках начинает выпячиваться.
Формирование сердечной аневризмы связано с возникновением атеросклероза. Гораздо более существенным, однако, являются дегенеративные процессы, влияющие на сердечные стенки. Изменения в их структуре, в частности, волокнистых компонентов,и играют важную роль в формировании сердечной аневризмы. Речь может идти о наследственных заболеваниях соединительной ткани, таких, как синдромы Марфана или Элерса-Данлоса. В других случаях, к развитию аневризмы сердца могут привести следующие наиболее распространенные факторы:
- инфекции (грибковые, в частности,Candida и стрептококковые);
- вирусные заболевания (грипп, вирусы Коксаки, Эпштейн-Барр);
- травмы;
- псевдоаневризмы в связи с сосудистым протезом.
Инфаркт миокарда (сердечной мышцы) относится к острым формам ишемической болезни сердца и является наиболее частой причиной сердечной аневризмы. В большинстве случаев, вследствие инфаркта развивается поражение левого желудочка, соответственно, возникает аневризма левого желудочка сердца.
Инфаркт миокарда описывается, как повреждение клеток сердечной мышцы из-за внезапного отсутствия кислорода. Кислород и питательные вещества сердечная мышца получает через 2 коронарные артерии, выходящие из начала аорты. Создание уплотнения в потоке одной из этих артерий или их ветвей приводит к тяжелой ишемии (недостатку кислорода) в соответствующем участке миокарда.
Если уплотнение не удаляется своевременно, это состояние приводит к отмиранию клеток миокарда.
Классифицирование сердечной аневризмы основывается на нескольких основных факторах:
- время возникновения;
- локализация;
- этиология (механизм развития).
Разделение сердечной аневризмы в соответствии со временем возникновения:
- острая аневризма сердца возникает на протяжении 14 дней после инфаркта миокарда, характеризуется возможностью исчезновения нарушений стенки вместе с формированием соединительной ткани;
- подострая аневризма сердца возникает на протяжении 8 недель после инфаркта, характеризуется снижением риска разрыва, но в то же время повышением возможности создания тромбов;
- хроническая аневризма сердца развивается по истечении 8-недельного постинфарктного периода, характеризуется минимальным риском разрывов и повышенным риском тромбов и аритмий.
Разделение сердечной аневризмы в соответствии с локализацией:
- передняя сердечная стенка;
- задняя сердечная стенка;
- верхний сегмент;
- перегородка между желудочками.
Разделение сердечной аневризмы в соответствии с этиологией:
- истинная – характеризуется содержанием повышенного количества соединительной ткани;
- функциональная – характеризуется отсутствием миокардических сокращений;
- ложная – характеризуется образованием незначительного дефекта, через который кровь просачивается в окружающую полость.
Сама по себе сердечная аневризма не выражается существенно. Симптомы могут проявиться уже вследствие развития осложнений. В полости аневризмы могут начать формироваться сгустки крови; эти осадки впоследствии склонны к разрывам и вытеканию из кровеносных сосудов сердца в другие органы, где они закупоривают мелкие кровеносные сосуды (обычно, это происходит в результате ишемического инсульта).
Вторым и, возможно, более серьезным осложнением сердечной аневризмы является разрыв ослабленной стенки аневризмы и вытекание крови в перикард. В этом случае перикард быстро наполняется кровью, что препятствует насосным движениям сердца (тампонада сердца). Сердце останавливается и человек умирает. Если это состояние развивается неожиданное, возможность спасения пациента минимальна.
Ишемический инсульт – одно из указанных выше осложнений сердечной аневризмы –может вызвать целый ряд симптомов. К ним относятся следующие:
- паралич отдельных частей тела (с последующей потерей мышечной массы);
- головная боль;
- рвота;
- головокружение;
- потеря сознания;
- ухудшение памяти;
- изменения в поведении;
- органический психосиндром;
- нарушение чувствительности;
- нарушение зрения (двоение);
- расстройства речи;
- иногда – судороги и эпилептические приступы.
У неподвижных пациентов иногда развивается недержание кала.
Тампонада сердца–это следующее осложнение аневризмы. Присутствие жидкости в полости перикарда первоначально необязательно проявляется. По мере увеличения объема, возникают признаки угнетения сердца извне. В частности, появляются симптомы, типичные для шоковых состояний:
- учащение пульса;
- падение артериального давления;
- бледность.
В продвинутой стадии заболевания пульс может быть практически неощутимым. Сжатое сердце не может справиться с перекачкой крови, что приводит к ее накоплению в венах. Видимым проявлением этого состояния является расширение вен в области шеи. Недостаточность кровообращения, в конечном счете, приводит к отказу кровоснабжения головного мозга – в результате развивается кома с последующей смертью.
В случае подозрения на аневризму сначала выполняется УЗИ сердца – эхокардиография. Речь идет о самом дешевом и неинвазивном методе, который, в особенности подходит для отслеживания размера выпуклости. Обычной эхокардиографии (проводимой через стенку грудной клетки) для подтверждения или исключения диагноза аневризмы недостаточно, более точным является обследование через пищевод.
Точно определить объем аневризмы, ее размер, наличие диссекции, отношение к близлежащим органам, границы, наличие сгустков крови способна КТ-ангиография. При исследовании в вену вводится контрастное средство, как правило, йод, который отображает ход артерий. Те же результаты можно получить при магнитно-резонансной томографии. Этот метод исследования, однако, более дорогостоящий и менее доступен, непригоден для острой диагностики аневризмы.
Изображение сердечной аневризмы может быть вторичной находкой при исследовании для других целей. Иногда расстройство показывает простой рентген сердца и легких, иногда – КТ.
Поскольку желудочковая аневризма является одним из многих осложнений после инфаркта миокарда, ЭКГ может принимать форму возвышения ST, которая напоминает волну Парди при STEMI(ИМПСТ). По этой причине, возможность присутствия аневризмы сердца следует иметь в виду в том случае, если конкретный пациент перенес ИМПСТ, а на ЭКГ видно прочное возвышение ST. Если пациент не имеет ИМПСТЕ в анамнезе, для уверенности необходимо сделать эхокардиографию сердца.
Примечание: у пациента с болью в грудной клетке и возвышением сегмента STна ЭКГ, в первую очередь, принимается во внимание возможность ИМПСТ, а не сердечной аневризмы.
Важно! Если человек испытывает внезапное начало тяжелой, едкой боли в груди или спине, немедленно необходимо обратиться к врачу или вызвать скорую помощь! Особенно, если в семейном анамнезе присутствует артериальная или аневризма сосудов, внезапная смерть (причиной может быть разрыв сердечной или артериальной аневризмы) или присутствует врожденное расстройство соединительной ткани.
С помощью эхокардиографии сердца можно обнаружить ряд анатомических и функциональных отклонений от нормы, и помочь диагностировать широкий спектр заболеваний сердца.
Классическая эхокардиография работает по принципу ультразвука. Врач перемещает ультразвуковой зонд по участкам грудной клетки и исследует отделения сердца в разных плоскостях. Эхокардиография может продемонстрировать направление кровотока и измерить размер предсердий и желудочков.
Исследование предоставляет информацию об анатомических и функциональных состояниях сердца – показывает размер желудочков, анатомию и функцию клапанов, обеспечивает насосную способность сердца, демонстрирует перикард.
Эхокардиография – это доступный и простой тест, способный предоставить много ценной информации. Исследование безболезненное и никоим образом не обременяет организм человека воздействием вредных рентгеновских лучей.
Небольшие аневризмы достаточно просто контролировать. Пациент может принимать лекарства, разжижающие кровь, которые препятствуют образованию тромбов в полости. Единственным терапевтическим методом, обеспечивающим постоянный результат, является хирургическое вмешательство. Однако, хирургическое лечение аневризмы сердца –это очень сложная и рискованная операция, в ходе которой сердечная аневризма удаляется, а стенки сердца восстанавливаются.
Выбор формы лечения зависит от симптомов, потребности в острой терапии и локализации аневризмы. В случае возникновения каких-либо проблем, проводится экстренная терапия.
Ранее преобладали операционные решения, сегодня начинают успешно продвигаться эндоваскулярные вмешательства, даже в случае возникновения чрезвычайной ситуации. Для одного пациента более подходит хирургическое вмешательство, для другого – эндоваскулярный метод. Оба подхода имеют свои преимущества и недостатки. Предпочтительная процедура рекомендуется лечащим врачом (исключением являются случаи острых, угрожающих жизнью состояний, когда решение о подходящем лечении аневризмы принимается бригадой врачей).
Эндоваскулярное лечение означает, что его выполнение осуществляется внутри сосуда. В место локализации аневризмы через паховую артерию вводится стент (сетчатая трубка в виде рулона). В обозначенной точке,путем надувания баллончика, стент расширяется, создает новый просвет сосуда и «обезвреживает» аневризму.Процедура длится 1–3 часа.
Эндоваскулярный подход является минимально инвазивным, имеет меньше осложнений в виде гипоперфузии спинного мозга, характерен более коротким временем восстановления. С другой стороны, присутствует риск смещения стента или проникания крови в нефункциональную аневризму, которая не была удалена. В связи с этим важную роль играют регулярные проверки у врача, которые включают рентгеновское или КТ исследование стента и сердечной аневризмы.
Во время хирургического вмешательства аневризма удаляется и заменяется сосудистым протезом. Хирург получает доступ к локализации путем проведения разреза через грудину или через брюшную стенку. При установке сосудистого протеза в указанном месте останавливается поток крови через аорту. Вся процедура длится около 2–4 часов.
Бессимптомная аневризма требует своевременного и правильно подобранного лечения.Терапия должна вводиться в момент, когда аневризма превышает определенный размер или возникают какие-либо осложнения.
Меньшая аневризма лечится консервативно с помощью лекарств для снижения высокого кровяного давления (антигипертензивные препараты) и уровня жиров в крови (гиполипидемические препараты). Вместе с этим, назначаются лекарственные средства, разжижающие кровь. Впоследствии пациенты проходят регулярный мониторинг с помощью ультразвука.
Естественным прогрессированием является постепенное увеличение сердечной аневризмы примерно до 5 мм в год. Ускорение роста представляет собой сигнал для скорейшего решения.
Сердечная аневризма относится к заболеваниям, прогноз которых неблагоприятный. Прогностические данные зависимы от многих факторов. К ним относятся:
- хирургическое лечение – прогноз определяется, как своевременностью операции, так и ее целесообразностью (существуют противопоказания ввиду наличия сопутствующих болезней);
- возраст человека – у людей старшего возраста существует риск плохой толерантности анестезии;
- возникновение осложнений – прогноз во многом зависит от того, в какой мере аневризма повредит функцию сердца;
- расширение сердечной аневризмы – с ростом выпуклости растет и риск разрыва, что также оказывает существенное влияние на прогноз.
Возникновение сердечной аневризмы, в основном, наследственное, однако, профилактика может уменьшить риск образования атеросклеротических бляшек. Важно не курить и избегать прокуренных помещений. В случае избыточного веса или ожирения, целесообразно похудеть. Ешьте регулярно, 5 раз в день, ограничьте соления, жирные и острые продукты, мясо и сладости. Достаточно двигайтесь.
Если аневризма, в т.ч. сердечная, присутствует в семейном анамнезе, обязательно сообщите своему врачу. Он сможет своевременно инициировать профилактические или лечебные действия. Кровяное давление и содержание жира в крови должны быть тщательно контролируемы и, при необходимости, лечены.
источник
Аневризма сердца – истончение и выбухание участка миокарда сердечной камеры. Аневризма сердца может проявляться одышкой, сердцебиением, ортопноэ, приступами сердечной астмы, тяжелыми нарушениями сердечного ритма, тромбоэмболическими осложнениями. Основными методами диагностики аневризмы сердца служат ЭКГ, ЭхоКГ, рентген грудной клетки, вентрикулография, КТ, МРТ. Лечение аневризмы сердца предусматривает иссечение аневризматического мешка с ушиванием дефекта сердечной мышцы.
Аневризма сердца – ограниченное выпячивание истонченной стенки миокарда, сопровождающееся резким снижением или полным исчезновением сократительной способности патологически измененного участка миокарда. В кардиологии аневризма сердца выявляется у 10-35% пациентов, перенесших инфаркт миокарда; 68% острых или хронических аневризм сердца диагностируется у мужчин в возрасте от 40 до 70 лет. Чаще всего аневризма сердца формируется в стенке левого желудочка, реже – в области межжелудочковой перегородки или правого желудочка. Величина аневризмы сердца колеблется от 1 до 18-20 см в диаметре. Нарушение сократительной способности миокарда в области аневризмы сердца включает акинезиею (отсутствие сократительной активности) и дискинезию (выбухание стенки аневризмы в систолу и ее западение — в диастолу).
В 95-97% случаев причиной аневризмы сердца служит обширный трансмуральный инфаркт миокарда, преимущественно левого желудочка. Подавляющее большинство аневризм локализуется в области передне-боковой стенки и верхушки левого желудочка сердца; около 1% — в области правого предсердия и желудочка, межжелудочковой перегородки и задней стенки левого желудочка.
Массивный инфаркт миокарда вызывает разрушение структур мышечной стенки сердца. Под действием силы внутрисердечного давления некротизированная стенка сердца растягивается и истончается. Существенная роль в формировании аневризмы принадлежит факторам, способствующим увеличению нагрузки на сердце и внутрижелудочкового давления – раннему вставанию, артериальной гипертензии, тахикардии, повторным инфарктам, прогрессирующей сердечной недостаточности. Развитие хронической аневризмы сердца этиологически и патогенетически связано с постинфарктым кардиосклерозом. В этом случае под действием давления крови происходит выпячивание стенки сердца в области соединительнотканного рубца.
Гораздо реже, чем постинфарктные аневризмы сердца, встречаются врожденные, травматические и инфекционные аневризмы. Травматические аневризмы возникают вследствие закрытых или открытых травм сердца. К этой же группе можно отнести послеоперационные аневризмы, часто возникающие после операций по коррекции врожденных пороков сердца (тетрады Фалло, стеноза легочного ствола и др.).
Аневризмы сердца, обусловленные инфекционными процессами (сифилисом, бактериальным эндокардитом, туберкулезом, ревматизмом), весьма редки.
По времени возникновения различают острую, подострую и хроническую аневризму сердца. Острая аневризма сердца формируется в период от 1 до 2-х недель от инфаркта миокарда, подострая – в течение 3-8 недель, хроническая – свыше 8 недель.
В остром периоде стенка аневризмы представлена некротизированным участком миокарда, который под действием внутрижелудочкового давления выбухает кнаружи или в полость желудочка (при локализации аневризмы в области межжелудочковой перегородки).
Стенка подострой аневризмы сердца образована утолщенным эндокардом со скоплением фибробластов и гистиоцитов, вновь образованных ретикулярных, коллагеновых и эластических волокон; на месте разрушенных миокардиальных волокон обнаруживаются соединительные элементы различной степени зрелости.
Хроническая аневризма сердца представляет собой фиброзный мешок, микроскопически состоящий из трех слоев: эндокардиального, интрамурального и эпикардиального. В эндокарде стенки хронической аневризмы сердца имеются разрастания фиброзной и гиалинизированной ткани. Стенка хронической аневризмы сердца истончена, иногда ее толщина не превышает 2 мм. В полости хронической аневризмы сердца часто обнаруживается пристеночный тромб различного размера, который может выстилать только внутреннюю поверхность аневризматического мешка или занимать почти весь его объем. Рыхлые пристеночные тромбы легко подвергаются фрагментации и являются потенциальным источником риска тромбоэмболических осложнений.
Встречаются аневризмы сердца трех видов: мышечные, фиброзные и фиброзно-мышечные. Обычно аневризма сердца является одиночной, хотя может обнаруживаться 2-3 аневризмы одновременно. Аневризмы сердца могут быть истинными (представлены тремя слоями), ложными (формируются в результате разрыва стенки миокарда и ограничены перикардиальными сращениями) и функциональными (образованы участком жизнеспособного миокарда с низкой сократимостью, выбухающего в систолу желудочков).
С учетом глубины и обширности поражения истинная аневризма сердца может быть плоской (диффузной), мешковидной, грибовидной и в виде «аневризмы в аневризме». У диффузной аневризмы контур наружного выпячивания плоский, пологий, а со стороны полости сердца определяется углубление в форме чаши. Мешковидная аневризма сердца имеет округлую выпуклую стенку и широкое основание. Грибовидную аневризму характеризует наличие большого выпячивания со сравнительно узкой шейкой. Понятием «аневризма в аневризме» обозначается дефект, состоящий из нескольких выпячиваний, заключенных одно в другое: такие аневризмы сердца имеют резко истонченные стенки и наиболее склонны к разрыву. При обследовании чаще выявляются диффузные аневризмы сердца, реже — мешковидные и еще реже — грибовидные и «аневризмы в аневризме».
Клинические проявления острой аневризмы сердца характеризуются слабостью, одышкой с эпизодами сердечной астмы и отека легких, длительной лихорадкой, повышенной потливостью, тахикардией, нарушениями сердечного ритма (брадикардией и тахикардией, экстрасистолией, фибрилляцией предсердий и желудочков, блокадами). При подострой аневризме сердца быстро прогрессируют симптомы недостаточности кровообращения.
Клинике хронической аневризмы сердца соответствуют ярко выраженные признаки сердечной недостаточности: одышка, синкопальные состояния, стенокардия покоя и напряжения, ощущение перебоев в работе сердца; в поздней стадии – набухание вен шеи, отеки, гидроторакс, гепатомегалия, асцит. При хронической аневризме сердца может развиваться фиброзный перикардит, обусловливающий развитие спаечного процесса в грудной полости.
Тромбоэмболический синдром при хронической аневризме сердца представлен острой окклюзией сосудов конечностей (чаще подвздошного и бедренно-подколенного сегментов), плечеголовного ствола, артерий мозга, почек, легких, кишечника. Потенциально опасными осложнениями хронической аневризмы сердца могут стать гангрена конечности, инсульт, инфаркт почки, ТЭЛА, окклюзия мезентериальных сосудов, повторный инфаркт миокарда.
Разрыв хронической аневризмы сердца происходит сравнительно редко. Разрыв острой аневризмы сердца обычно случается на 2-9 день после инфаркта миокарда и является фатальным. Клинически разрыв аневризмы сердца проявляется внезапным началом: резкой бледностью, которая быстро сменяется цианотичностью кожных покровов, холодным потом, переполнением вен шеи кровью (свидетельство тампонады сердца), утратой сознания, похолоданием конечностей. Дыхание становится шумным, хриплым, поверхностным, редким. Обычно смерть наступает мгновенно.
Патогномоничным признаком аневризмы сердца является патологическая прекордиальная пульсация, обнаруживаемая на передней стенки грудной клетки и усиливающаяся при каждом сердечном сокращении.
На ЭКГ при аневризме сердца регистрируются признаки трансмурального инфаркта миокарда, которые, однако, не изменяются стадийно, а сохраняют «застывший» характер на протяжении длительного времени. ЭхоКГ позволяет визуализировать полость аневризмы, измерить ее размеры, оценить конфигурацию и диагностировать тромбоз полости желудочка. С помощью стресс-ЭхоКГ и ПЭТ сердца выявляется жизнеспособность миокарда в зоне хронической аневризмы сердца.
Рентгенография органов грудной клетки обнаруживает кардиомегалию, явления застоя в малом круге кровообращения. Рентгеноконтрастная вентрикулография, МРТ и МСКТ сердца являются высокоспецифичными методами топической диагностики аневризмы, определения ее размеров, выявления тромбоза ее полости.
По показаниям больным с аневризмой сердца выполняется зондирование полостей сердца, коронарография, ЭФИ. Аневризму сердца необходимо дифференцировать от целомической кисты перикарда, митрального порока сердца, опухолей средостения.
В предоперационном периоде больным с аневризмой сердца назначаются сердечные гликозиды, антикоагулянты (гепарин подкожно), гипотензивные средства, кислородотерапия, оксигенобаротерапия. Хирургическое лечение острой и подострой аневризмы сердца показано в связи с быстрым прогрессированием сердечной недостаточности и угрозой разрыва аневризматического мешка. При хронической аневризме сердца операция производится для предотвращения риска тромбоэмболических осложнений и с целью реваскуляризации миокарда.
В качестве паллиативного вмешательства прибегают к укреплению стенки аневризмы с помощью полимерных материалов. К радикальным операциям относятся резекция аневризмы желудочка или предсердия (при необходимости – с последующей реконструкцией стенки миокарда заплатой), септопластика по Кули (при аневризме межжелудочковой перегородки).
При ложной или посттравматической аневризме сердца производится ушивание сердечной стенки. При необходимости дополнительного реваскуляризирующего вмешательства одномоментно выполняют резекцию аневризмы в сочетании с АКШ. После резекции и пластики аневризмы сердца возможно развитие синдрома малого выброса, повторного инфаркта миокарда, аритмий (пароксизмальной тахикардии, мерцательной аритмии), несостоятельности швов и кровотечения, дыхательной недостаточности, почечной недостаточности, тромбоэмболии сосудов головного мозга.
Без хирургического лечения течение аневризмы сердца неблагоприятное: большинство пациентов с постинфарктными аневризмами погибают в течение 2-3 лет после развития заболевания. Относительно доброкачественно протекают неосложненные плоские хронические аневризмы сердца; худший прогноз имеют мешковидные и грибовидные аневризмы, часто осложняющиеся внутрисердечным тромбозом. Присоединение сердечной недостаточности является неблагоприятным прогностическим признаком.
Профилактика аневризмы сердца и ее осложнений заключается в своевременной диагностике инфаркта миокарда, адекватном лечении и реабилитации больных, постепенном расширении двигательного режима, контроле за нарушением ритма и тромбообразованием.
источник
Одно из тяжелых осложнений инфаркта – аневризматическое выпячивание стенки в зоне некроза. Признаками его развития являются: недостаточность кровообращения, тромбоэмболия, аритмия. Для лечения необходима операция, без нее больные погибают от сердечной декомпенсации или разрыва аневризмы.
У большинства пациентов предшествующим состоянием был обширный инфаркт миокарда с трансмуральным (все слои стенки) некрозом. При этом аневризма может возникнуть как в первую неделю, так и через несколько месяцев от начала болезни.
Самое частое место формирования – верхушка и передняя стенка левого желудочка. Разрушенная мышечная ткань обладает высокой растяжимостью и в период сокращения сердца выпячивается наружу или в просвет правого желудочка, если образование находится на перегородке.
К факторам, которые могут провоцировать развитие аневризмы после инфаркта, относятся:
- пожилой возраст пациентов, сахарный диабет, истощение (нарушается процесс рубцевания зоны инфаркта);
- ранняя физическая активность;
- тяжелая форма артериальной гипертензии;
- возникновение повторного инфаркта, особенно у больных с кардиомиопатией, дистрофией миокарда, кардиосклерозом;
- позднее начало лечения заболевания;
- атипичные, в том числе и безболевые формы;
- отсутствие коллатерального (обходного пути) кровотока при впервые возникшем тяжелом приступе стенокардии.
А здесь подробнее об осложнениях инфаркта миокарда.
При сокращении желудочка кровь частично переходит в аневризматический мешок, что снижает величину сердечного выброса и способствует проявлениям сердечной и сосудистой недостаточности:
- одышка,
- резкая слабость,
- головокружение,
- обморочные состояния,
- кашель,
- приступы удушья,
- отеки на ногах,
- увеличение печени.
Из-за турбулентного движения крови в полости аневризмы образуются сгустки крови – пристеночные тромбы. Они могут разрушаться, а их части передвигаются по артериальному руслу. Такие эмболы приводят к закупорке сосудов конечностей, головного мозга, легких, кишечника, почек, вызывая гангрену, инфаркты органов (в том числе и вторичный некроз миокарда), инсульт.
Если аневризма возникает в острый или подострый период болезни, то ее стенка содержит еще недостаточно сформированную рубцовую ткань, что может привести к разрыву сердца, кровоизлиянию в перикард, тампонаде и остановке сердечных сокращений.
Формирование выпячивания стенки сердца относится к неблагоприятному варианту течения инфаркта миокарда. Если вовремя не провести операцию, то в течение 2 — 3 лет от момента образования аневризмы больные погибают от острой коронарной или сердечной декомпенсации, тромбоза. К факторам, которые повышают вероятность летального исхода, относятся:
- прогрессирование недостаточности кровообращения;
- возобновление приступов стенокардии на фоне лечения;
- относительная недостаточность митрального клапана из-за расширения полости левого желудочка;
- тяжелые виды нарушения ритма;
- большой размер аневризмы, мешковидная или грибовидная форма.
Более доброкачественное течение у бессимптомных и небольших образований, сформированных после 2 месяцев от начала инфаркта.
Смотрите на видео об аневризме и опасности, которую она несет:
По месту расположения аневризмы могут быть:
- желудочковыми (преимущественно левого);
- септальными (межжелудочковая перегородка).
Встречаются опасные образования в форме мешка, гриба и многослойные (одна внутри другой), более прочными считаются плоские, имеющие изнутри конфигурацию чаши. Структурой стенки аневризмы бывает мышечные или соединительнотканные волокна, чаще они сочетаются в различных пропорциях.
Истинные аневризмы желудочка имеет в составе все три слоя миокарда, а ложные появляются при разрыве мышечной ткани, их ограничивает только эпикард и околосердечная сумка, вероятность разрыва в таком случае чрезвычайно высокая.
При инфаркте может появиться и функциональный вариант – жизнеспособные клетки находятся в спящем состоянии (зона гибернирующего сердца), они не сокращаются в фазу систолы, а выпячиваются под давлением крови. После восстановления притока крови в эту область аневризма исчезает.
К признакам, которые можно обнаружить при обследовании больного, относятся:
- осмотр и пальпация – асинхронная пульсация в 3 — 4 межреберном промежутке вне зоны верхушечного толчка (симптом коромысла);
- аускультация – шум на протяжении систолы при относительной митральной недостаточности;
- рентгенография – патологическое выпячивание дуги левого желудочка, расширение границ сердца, легочной застой;
- ЭКГ – «застывшие» симптомы инфаркта, нет улучшения (восстановления ST);
- ЭхоКГ – определяется аневризма, можно исследовать ее размеры, наличие сгустков крови, а также гемодинамические показатели – фракцию выброса, конечные объемы желудочка в систолу и диастолу;
- коронарография – закупорка венечной артерии и изменения кровотока за ней;
- вентрикулография и МРТ – помогают установить размер, форму, расположение, изменение сердечной мышцы вне аневризмы, тромбоз полости желудочка;
- ПЭТ сердца (позитронная эмиссионная томография) – нужна для определения «спящего» миокарда в смежных участках;
- ЭФИ (электрофизиологическое исследование) показано при наличии аритмии.
Медикаментозное лечение может быть назначено в исключительных случаях – при противопоказаниях к операции (опасность наркоза, погибшие клетки вокруг аневризмы, тяжелая митральная недостаточность), бессимптомной аневризме небольшого размера. Во всех остальных ситуациях показано хирургическое вмешательство.
Больного подключают к аппарату искусственного дыхания, после вскрытия мешка аневризмы ее очищают от тромбов, иссекают, оставляя около 2 см рубцовой ткани, затем сшивают линейным или кисетным швом. Для больших образований поверх швов накладывают заплату. Вместе с удалением аневризмы иногда проводится шунтирование коронарных артерий для восстановления кровотока в зоне инфаркта, операции на клапанах сердца.
Проведенная операция существенно снижает смертность больных. Но так как она проводится на открытом сердце, а объем желудочка после ушивания уменьшается, то в послеоперационном периоде возможны осложнения:
- сердечная и дыхательная недостаточность;
- низкий сердечный выброс (гипотония, обморок, коллапс);
- аритмия;
- кровотечение;
- инсульт;
- почечная недостаточность.
Пятилетняя выживаемость после резекции аневризмы составляет около 75%, а десятилетняя – примерно 35%. У большинства пациентов причиной смерти становится повторное острое нарушение коронарного кровообращения.
А здесь подробнее о повторном инфаркте миокарда.
Постинфарктная аневризма образуется при обширных и трансмуральных поражениях миокарда. Чаще всего бывает в левом желудочке. Приводит к сердечной недостаточности, тромбозу сосудов, нарушениям ритма. При появлении в острый и подострый период имеет непрочную стенку, что угрожает разрывом сердца.
Наиболее точный диагноз ставится при помощи ЭхоКГ, вентрикулографии и МРТ. Для лечения нужна операция – иссечение тканей с последующим восстановлением целостности стенок желудочка.
Если выявлена аневризма сердца, операция может стать единственным шансом на спасение, только с ней прогноз улучшается. Жить без операции в целом можно, но только в том случае, если аневризма, например, левого желудочка очень маленькая.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Случиться повторный инфаркт миокарда может в течение месяца (тогда его называют рецидивирующий), а также 5 лет и более. Чтобы максимально предотвратить последствия, важно знать симптомы и проводить профилактику. Прогноз не самый оптимистичный для больных.
Констатируют трансмуральный инфаркт зачастую на ЭКГ. Причины острого, передней, нижней, задней стенки миокарда кроются в факторах риска. Лечение требуется начать незамедлительно, ведь чем оно позже предоставлено, тем хуже прогноз.
Возникает постинфарктный кардиосклероз довольно часто. Он может быть с аневризмой, ИБС. Распознание симптомов и своевременная диагностика помогут спасти жизнь, а ЭКГ признаки — установить правильный диагноз. Лечение длительное, требуется реабилитация, могут быть и осложнения, вплоть до инвалидности.
Если воспалилась аневризма аорты, операция может спасти жизнь. Пациенту стоит знать, какие проводят операции, важные показатели к хирургическому вмешательству, реабилитация и прогноз после, последствия вмешательства. А также об образе жизни и питании после. Какие есть виды замены аорты, протезирование аневризмы и осложнения после. Сколько идет эндоваскулярное протезирование.
Образоваться пристеночный тромб может в сердце (в верхушке, левом и правом желудочке), аорте. Опасность возникает в момент отрыва от постоянного места дислокации. Тяжелый случай — аневризма аорты с пристеночным тромбом. Лечение только хирургическое.
В зависимости от времени наступления, а также сложности различают такие осложнения инфаркта миокарда: ранние, поздние, острого периода, частые. Их лечение непростое. Чтобы их избежать, поможет профилактика осложнений.
Возникнуть аневризма сердца у детей (МПП, межжелудочковой перегородки) может по причине нарушений, интоксикаций во время беременности. Признаки могут быть выявлены при регулярном обследовании. Лечение может заключаться приеме лекарств или операции.
источник




