Развитие опасного постинфарктного осложнения — аневризмы левого желудочка. Современные подходы к лечению
Болезни сердца, при которых поражается миокард желудочковых камер, осложняются рядом необратимых вторичных заболеваний. Одним из подобных состояний является развитие рубцовой ткани, определяющей снижение всех функций левого желудочка.
Опасность патологии выражается в возможной тромбоэмболии, усугублении сердечной недостаточности и угрозе летального исхода.
Код по МКБ-10: I25.3.
Четко ограниченная рубцовая ткань левого желудочка, не участвующая в сокращении мышечных волокон, называется аневризмой. Патология характеризуется спадением или парадоксальным движением пораженного участка во время систолы и диастолы.
По времени возникновения выделяют следующие виды патологии:
- Врожденные (дивертикулы) – первичные;
- Приобретенные – вторичные.
Приобретенные делят по причинному заболеванию, морфологии, механизму и локализации.
- Коронарогенные – при патологии венечных артерий;
- Некоронарогенные – вследствие болезней миокарда;
- Посттравматические (в том числе послеоперационные и постинфарктные аневризмы левого желудочка).
По механизму:
- Истинные – представлены растянутым участком миокарда;
- Ложные – представлены гематомой, ограниченной перикардом.
По форме выделяют следующие разновидности:
- Мешковидные — имеют шейку, тело и купол;
- Диффузные — плавно переходят в здоровый миокард.
Существует четыре типа локализации аневризмы:
- В области верхушки – аневризма поражает нижнюю часть левого желудочка, заканчивающуюся куполообразным сужением;
- Передне-перегородочная – аневризма передней стенки левого желудочка, выходит за пределы верхушки и захватывает нижнюю часть межжелудочковой перегородки;
- Базального отдела – аневризма расположена снизу на задней стенке левого желудочка;
- Передняя – локализована спереди и частично распространяется на верхушку.
По течению выделяют острую, подострую и хроническую стадии (формы):
- Острая – стенка желудочка представлена участком некротизированного миокарда. Данная форма длится 1-2 недели и сопровождается выраженной болью, лихорадкой, слабостью;
- Подострая – от 3 до 8 недель. Представлена утолщенным эндокардом со скоплением эластических волокон. Клиника стертая, болевой синдром неяркий, лихорадка не характерна;
- Хроническая аневризма левого желудочка — начинается с 9 недели. Представлена нерастяжимой грубоволокнистой соединительной тканью. Симптомы определяются первичным заболеванием и сердечной недостаточностью.
Врожденные аневризмы (5% больных) развиваются во внутриутробном периоде под действием внешних факторов, приводящих к мутации генов.
Приобретенные образуются вследствие следующих причин:
- Атеросклероза венечных сосудов;
- Ревматоидного артрита;
- Инфекционного эндокардита;
- Саркоидоза;
- Трансмурального инфаркта (более 90% случаев);
- Кардиомиопатии;
- Вирусных миокардитов;
- Сифилиса.
Выделяют две последовательные фазы развития:
- Раннюю дилатацию (некроз и разволокнение);
- Позднее ремоделирование (формирование рубца).
Длится 2-14 дней. Сразу после ишемии стенка миокарда становится гладкой, место повреждения перекрывается тромбом.
К концу 1-2 суток клетки теряют структуру и некротизируются под действием ферментов. Коллагеновые волокна истончаются, поэтому подвергшийся некрозу участок (в последующем – стенка аневризмы) испытывает постоянное систолическое давление крови. Это приводит к прогрессирующему растяжению и увеличению пораженной зоны.
Большая часть крови поступает не в большой круг кровообращения, а в образованное выпячивание. Это приводит к усугублению ишемии и снижению фракции выброса.
Начинается с 3-4 недели. На месте ишемии развивается регенераторная ткань, которая постепенно замещается соединительными волокнами. Образовавшийся рубец предотвращает растяжимость миокарда, останавливая увеличение некротизированной зоны. Из-за вовлечения в процесс нервных волокон в данную фазу развиваются короткие цепочки нервного возбуждения, провоцирующие приступы аритмии.
Появление плотного рубца, четко отграниченного от здоровой ткани – конечный этап ремоделирования.
Матриксные металлопротеиназы – ферменты, участвующие в процессах рубцового перерождения миокарда. Они представлены белками, которые вырабатываются регенераторными клетками в ответ на повреждение.
Матриксные металлопротеиназы предназначены для разрушения омертвевшей зоны желудочка. Под их действием в фазу ранней дилатации нарушается анатомическая структура коллагеновых волокон. Ферменты способствуют разрушению участка некроза, на месте которого формируется новая соединительная ткань.
Течение длительное и медленно прогрессирующее. Наличие аневризмы приводит к падению фракции выброса. Уменьшение поступления крови в аорту провоцирует артериальную гипертензию. Впоследствии это вызывает нарушение проводимости и сократительной функции сердца. В течение года у большинства пациентов развиваются вторичные осложнения, самым частым из которых выступает аритмия. Следствием аритмии является повышенное тромбообразование.
Симптомы неспецифичны. Классическая триада представлена:
- Одышкой;
- Болевым синдромом;
- Ощущением перебоев и частого сердцебиения.
Одышка носит смешанный характер и проявляется затруднением как вдоха, так и выдоха. Болевой синдром развивается по типу стенокардии – в пределах 10-15 минут после физической нагрузки. Ощущение перебоев обусловлено развивающейся аритмией и может носить приступообразный или постоянный характер.
Другие проявления:
- Обмороки;
- Отеки;
- Снижение толерантности к физической нагрузке;
- Бессонница;
- Внезапная сердечная смерть.
Среди ранних осложнений наиболее значимы:
Для подтверждения диагноза используется комплекс визуализирующих обследований – ЭКГ, вентрикулоангиография, рентгенография грудной клетки, УЗИ (ЭХО), КТ, МРТ, радионуклидная ангиография. Выявляют следующие признаки заболевания:
- Рентгенография – расширение тени сердца влево, увеличение дуги левого желудочка;
- ЭКГ – подъем зубца Т и появление патологического зубца Q;
- Вентрикулоангиография– выявление парадоксальной подвижности в области одной из стенок желудочка;
- УЗИ сердца – обнаружение рубцовой ткани, присердечной гематомы, тромбообразования. Метод позволяет также подтвердить снижение фракции выброса;
- КТ (МРТ) – истончение стенки аневризмы, локальный отек (в острую фазу инфаркта), пристеночные тромбы;
- Радионуклидный метод – позволяет выявить аневризму по богатому накоплению радионуклидного препарата.
У части пациентов при отсутствии жалоб определяется относительно благоприятный прогноз. Такие больные проходят динамическое наблюдение и лечатся по поводу сопутствующих заболеваний.
В остальных ситуациях лечение хирургическое. Показания:
- Перенесенное аорто-коронарное шунтирование;
- Аритмия;
- Снижение сократительной функции сердца;
- Сердечная недостаточность;
- Угроза разрыва по рубцу;
- Болевой синдром;
- Снижение фракции выброса;
- Риск развития тампонады.
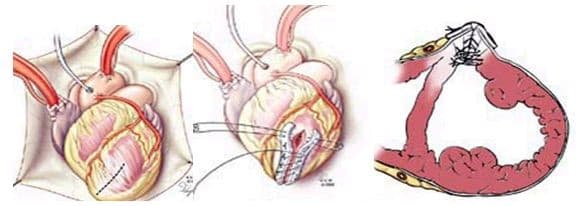
Выполняемое вмешательство носит название «хирургическое ремоделирование миокарда» и представляет собой восстановление анатомической целостности левожелудочковой камеры. Все варианты операции проводятся при кардиоплегии (отключении сердца из системного кровотока).
- После общего обезболивания проводится срединный разрез на уровне грудины (срединная стернотомия).
- Вскрывается грудная полость, затем — перикард.
- Левый желудочек осматривается, после чего выполняется вертикальный разрез.
- Рубцовую ткань аневризмы подвергают тщательному осмотру.
- Обнаруженные тромботические массы удаляют вместе с рубцом.
- Стенки вскрытого желудочка ушивают двумя слоями швов.
- Операция дополняется пластикой двустворчатого клапана и венечных артерий.
- Вмешательство заканчивается наложением швов, а также сопоставлением краев грудины.
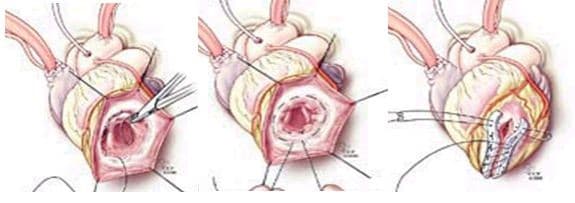
- Линейная пластика (Cooley). Представляет собой восстановление анатомической структуры стенки двухрядным линейным швом. После удаления тромботических масс аневризму иссекают, не доходя до границ здоровой ткани 2.5-3 см. Герметизации полости сердца добиваются линейным обвивным швом.
- Кисетная пластика (Jatene). При поражении исключительно верхушки применяется кисетный способ. Аневризма удаляется. По краю полученного кругового отверстия прошивается круговой шов, который затягивают по типу тканного мешочка. Поверх него накладывается еще один шов (двухрядный) для профилактики послеоперационных расхождений.
- Циркулярная пластика заплатой (Cooley). Используется при поражении задней и нижней стенок. Рубцовую ткань удаляют, не доходя до зоны здорового миокарда 9-10 мм. На получившееся отверстие накладывают заплату из инертного безопасного материала и подшивают ее к стенкам отверстия. Поверх циркулярного шва накладывают обвивной.
- Эндовентрикулярная пластика заплатой (Dor). Используется при обширной области поражения. Рубцовую ткань удаляют на всем протяжении, после чего получившееся отверстие затягивают круговым швом. Со стороны полости (изнутри) обвивным швом подшивают заплату из перикарда или синтетического материала. Над заплатой дополнительно проводят однорядный шов, защищающий от послеоперационного разрыва.
В исключительных случаях вышеперечисленные операции еще больше нарушают анатомию сердца. Тогда им предпочитают менее радикальные вмешательства:
- Использование шаблонного баллона для восстановления полости левого желудочка;
- Применение удлиненной и суженной заплаты;
- Укорочение миокарда позади сосочковых мышц.
Операция проходит успешно в 77-80% случаев. Пятилетняя выживаемость больных составляет 60-70%, десятилетняя – 55%. Повторное образование аневризмы не наблюдается.
Качество жизни снижается ввиду низкой толерантности к физическим нагрузкам, однако при постоянном самоконтроле и диспансеризации функции сердца у части больных улучшаются.
Аневризмы левого желудочка представляют собой группу патологических образований, которые различаются по времени и причинам возникновения. Патология наиболее характерна для лиц пожилого возраста, перенесших крупноочаговый инфаркт.
Несвоевременная диагностика заболевания может привести к фибрилляции желудочков и летальным осложнениям. В большинстве случаев рекомендовано оперативное лечение; его результаты и прогноз определяются возрастом больного, типом хирургического вмешательства и сопутствующими заболеваниями.
источник
Аневризма левого желудочка (АЛЖ) — это мешковидный тип рубцовой ткани, который располагается на сердечной мышце. Из-за изменений он выпирает наружу и истончается. Это приводит к изменениям в работе сокращения мышц или полной остановке сокращений. Такие проблемы возникают в области верхушки сердца или его верхней части. Инфаркт миокарда диагностируется чаще у мужчин от 40 до 70 лет, чем у женщин того же возраста.
Мышечная ткань состоит из гладкомышечных волокон, основной функцией которых является сокращение. Для нормальной работы им необходима бесперебойная подача обогащенной кислородом крови посредством артерий. Если в них происходит закупорка, поступление кислорода сокращается, и в этом участке происходит гипоксия (острая нехватка). Вследствие гипоксии ткань становится «мягкой» и не способной выдерживать кровеносное давление.
Тромбы могут формироваться вследствие перенесенного острого инфаркта миокарда. Важно соблюдать режим лечения во время начальной стадии развития инфаркта и не усложнять процесс заживления после инфарктного рубца. Физические нагрузки в это время противопоказаны.
Другими причинами возникновения АЛЖ могут быть:
- инфекционные заболевания тяжелой формы;
- травмы сложных форм;
- прямое ранение (выстрел, удар острым предметом);
Этот вид патологии возникает из-за разрушения структуры миокарда. При повышении артериального давления происходит растяжение и последующее истощение стенок.
Аневризмы классифицируются по нескольким признакам, благодаря которым ставится точный диагноз. Проявление симптомов проходит в острой, подострой и хронической формах. Они проявляются в разный период после перенесению приступа. Самой сложной для диагностирования является хроническая форма, схожая по симптомам с обострением сердечной недостаточности.
Структура аневризмы бывает ложной, функциональной и истинной и устанавливается в зависимости от вида клеток. Также заболевание разнится по форме проявления. Диффузная форма (выпячивание с углублением) чаще всего встречается во врачебной практике, а грибовидная (изменение большого участка) и расслаивающаяся (несколько аневризм на 1 месте) — встречаются редко.
Появление следующих симптомов служит следствием перенесенного приступа:
- проявляется частыми аритмиями, усиливающимися в лежачем положении;
- ноющая боль в груди, которая может быть под левой лопаткой;
- появление одышки при незначительных физических нагрузках, перерастающих в приступы удуший;
- шумы в сердце.
- появление частой слабости, повышение температуры;
- повышенная потливость и набухание вен на шее;
- аневризма верхушки левого желудочка приводит к постоянным отекам;
Однако симптоматика заболевания не является специфичной, по этим симптомам не всегда можно определить эту проблему, так как они могут служить признакам и других расстройств.
Если перечисленные симптомы есть, то лучше проконсультироваться у врача. Диагностика заболевания начинается с опроса пациента и сбора анамнеза с помощью лабораторных анализов (анализ крови, мочи). Также выяснить причину возникших проблем помогает радиоизотопная вентрикулография, определяющая размер и локацию дефекта мышцы.
Проводится рентген грудной клетки, указывающий точные размеры сердца.
Стандартным методом исследования является топография сердца, с ее помощью можно обнаружить наличие перебоев в работе органа. Максимально информативным способом обследования являются компьютерные томографии сердца. Их существует несколько типов, зависящих от использования разных видов спиралей. Для четкой картины протекания болезни они служат дополнением к УЗИ. Собрав все необходимые показатели, кардиолог устанавливает курс лечения.
Оно может быть выжидательным или операционным. Если размеры аневризмы небольшие, и угрозы для жизни нет, то за пациентом устанавливается динамическое наблюдение. Раз в несколько месяцев больному нужно проводить диагностические процедуры (посещение врача и компьютерные обследования). Это лечение является профилактикой развития хронической недостаточности и помогает предотвратить осложнение.
Если размеры выпячивания оказываются большими, или симптомы протекания болезни обострены, и это сказывается на качестве жизни пациента, то может потребоваться хирургическое вмешательство. Существует несколько методик их проведения:
- Ушивание аневризмы. Используется при средних размерах выпячивания, которое не вскрывается, а погружается в стенку. При этом фиксируется миокард.
- Пластика другими тканями. Проводится в том случае, когда ремоделирование сердца — средних размеров и находится невысоко от наружной поверхности органа. Измененная область не удаляется, а подшивается к диафрагме (которая питается с помощью сосудистой ножки). Доступ осуществляется благодаря разрезу грудной клетки.
- Резекция — самый радикальный метод, это удаление аневризмы посредством ее иссечения и ушивания специальными швами. Операция проводится при открытом доступе к сердцу с применением АИК. Процесс вскрытия купола и наложения швов должен проходить максимально быстро, хирургу дается 1 минута на проведение всей процедуры.
Осложнениями послеоперационного вмешательства могут быть: тромбоэмболии, усугубленное обострение хронических проблем с сердцем, разрыв области выпячивания (приводит к скорой смерти пациента). Они встречаются редко в хирургической практике. Проблемы послеоперационного восстановления чаще заключаются в воспалительных процессах заживания шва или рецидиве появления аневризмы. Для безопасности жизни пациента наблюдение происходит в стационарном режиме, сразу после операции, и послеоперационном ведении в поликлинике.
С аневризмой левого желудочка срок жизни может быть разным, все зависит от ее размеров и месторасположения. При небольших размерах и расположении в верхней части левого желудочка она не является прямой угрозой для жизни, не требует срочного хирургического вмешательства и дает благоприятный прогноз для здоровья пациента. Лечение носит выжидательный характер с незначительным медикаментозным сопровождением.
При средних и гигантских размерах аневризма левого желудочка сердца прогноз дает менее оптимистичный. Иногда является причиной появления острой сердечной недостаточности и тромбоэмболии. Лечится только при кардиохирургическом вмешательстве. Операция помогает повысить пятилетнюю выживаемость до 80% и оптимизировать качество жизни больного. Следствием смертельного исхода в 60% случаев являются повторные инфаркты.
На прогноз влияет дальнейшая работа сердечной мышцы. Из-за ушивания во время операции, размеры желудочка уменьшаются, что может повлиять на способность перекачивания нужного количества крови. Такая проблема называется синдромом небольшого выброса. Но даже при ее наличии срок жизни составляет более 8 лет.
Многие люди живут с подобными проблемами и ведут нормальный образ жизни. Своевременное обращение к специалисту и правильная постановка диагноза помогают сохранить здоровье.
источник
Аневризма левого желудочка (ЛЖ) — истонченный, выбухающий наружу мешковидный рубец, расположенный в сердечной мышце. В 10—40% случаев формируется после инфаркта, захватывающего все слои миокарда. Во время сердечного сокращения аневризматический мешок остается неподвижным или совершает нефункциональные движения. Это вызывает нарушения сократительной сердечной функции, уменьшает объем изгоняемой из левого желудочка крови.
При развитии аневризма левого желудочка проходит несколько стадий:
- Фаза раннего расширения — протекает в период от 48 часов после инфаркта до 2 недель. Сердечная мышца теряет структурность. Работающие вокруг пораженного участка клетки, вызывают его деформацию.
- Фаза позднего моделирования — наступает через 2—4 недели, после созревания постинфарктного рубца. Представляет собой окончательное формирование аневризмы, внутри которой часто располагается тромб. Его частички могут отрываться. Что заканчивается тромбозом сосудов брюшины, ног, головного мозга или легких.
Отдельно от всех стоит выделить функциональную (динамическую) аневризму. Это первичная форма выпячивания, возникающая в острый период инфаркта миокарда. Может завершиться формированием аневризмы в 15—20% случаев, если не будет проведено адекватное лечение. Если восстановить ток крови в миокарде, прогноз благоприятный, выпячивание исчезает.
Преимущественная область локализации выпячивания в левом желудочке:
- Истончение верхушки сердца — встречается у 80—90% пациентов, так как эта область наиболее подвержена массивным атеросклеротическим отложениям и тромбозу сосудов.
- Задняя стенка — характерное место расположения ложных аневризм. Имеют неблагоприятный прогноз, так как сложны в диагностике и часто сочетаются с митральной недостаточностью.
- Боковая стенка.
По форме выпячивания ЛЖ бывают:
- Плоские — относительно доброкачественные.
- Мешковидные — имеют «шейку» и собственно «полость» мешка.
- Расслаивающие — формируются при разрыве внутренней сердечной оболочки и сохранении наружной.
Факторы, стимулирующие формирование аневризмы левого желудочка:
- Инфаркт миокарда, поразивший все слои сердечной мышцы (трансмуральный), не вовремя начатое лечение инфаркта.
- Инфекционные заболевания (ревматизм, сифилис, бактериальный эндокардит).
- Травма сердца, грудной клетки (боевые ранения, падение с высоты, последствия ДТП).
- Послеоперационные осложнения при протезировании клапанов.
- Врожденный дивертикул (выпячивание).
- Саркоидоз (специфические гранулемы, образующиеся во всем организме).
- Болезнь Чагаса (паразитарная болезнь, распространенная в странах Латинской Америки).
Выделяют два основных типа выпячивания ЛЖ:
| Истинная аневризма | Псевдоаневризма | |
|---|---|---|
| Строение |
|
|
| Причины |
|
|
| Локализация |
|
|
Жалоб, которые позволят наверняка определить появление патологического выпячивания, нет. Все симптомы и жалобы общие для многих заболеваний сердца:
- Перебои в работе сердца, сердцебиение, аритмия.
- Боли за грудиной, отдающие в руку или спину, возникают как в покое, так и при нагрузке.
- Одышка, приступы удушья.
- Отеки ног и в брюшной полости (асцит).
- Слабость, головокружения, обмороки.
- Тромбоэмболии различных органов.
Диагноз аневризмы достоверно можно поставить только после осмотра врача-кардиолога и проведенного им инструментального обследования. Нельзя начинать лечение без точного диагноза, определения размеров и локализации аневризмы.
- При осмотре и прощупывании грудной клетки врач может выявить дополнительную пульсацию аневризмы. При прослушивании сердца — патологические шумы, вызванные колебанием пораженной стенки.
- ЭКГ — признаки обширного инфаркта, которые не меняются в разные его фазы («застывшая» ЭКГ).
- Левая вентрикулография — позволяет определить размер и расположение выпячивания, отсутствие сокращений в нем или их характер.
- ЭхоКг — позволяет отличить истинную аневризму от ложной, обнаружить тромб.
- МРТ с контрастированием и без, радионуклидная ангиография, рентгенологическое исследование грудной клетки, КТ — позволяют локализовать аневризму и определить ее размеры.
Учитывая тяжесть заболевания и неблагоприятный прогноз, лечение аневризмы и инфаркта миокарда, как ее основной причины, должно проводиться в условиях стационара. Контроль кардиолога, кардиохирурга, сосудистого хирурга и невролога обязательны. Необходимо строгое соблюдение постельного режима, с постепенной реабилитацией.
Медикаментозное лечение назначается всем пациентам под контролем врача. Направлено на:
- Восстановление кровообращения в капиллярах сердечной мышцы (средства улучшающие ток крови, спазмолитики).
- Рассасывание и профилактику образования тромбов (антиагреганты и антикоагулянты).
- Снятие приступов стенокардии (нитраты).
- Восстановление нормального сердечного ритма (антиаритмические).
- Профилактику и лечение атеросклероза (статины).
- Контроль артериального давления (гипотензивные).
- Избавление от отеков (мочегонные).
Бессимптомная левожелудочковая аневризма может длительное время быть компенсированной только на медикаментозной терапии.
Оперативное лечение представляет собой пластику стенки левого желудочка.
Показания к проведению операции:
- Повторные срывы ритма, боли в сердце, быстроразвивающаяся сердечная недостаточность, не поддающиеся лекарственной терапии.
- Тромбоэмболии разных органов.
- Псевдоаневризмы.
- Врожденные дивертикулы.
- Неподвижные аневризмы при высоком внутрисердечном давлении.
Несвоевременное обращение к врачу, недостаточное лечение, делает прогноз заболевания неблагоприятным. Высок риск внезапной смерти пациента из-за тромбоэмболии, разрыва аневризмы, аритмии.
источник
При нарушении внутрисердечного кровообращения, повреждении внутренней оболочки и высокой свертываемости крови в предсердиях и желудочках формируются тромбы. Нередко аневризма аорты также сопровождается тромбозом. Течение этих заболеваний зависит от размеров и подвижности кровяных сгустков. Для лечения назначают операции, менее эффективным является медикаментозное лечение.
На образование тромбов в сердце влияют несколько факторов:
- нарушение линейного движения крови – завихрения, турбулентные течения при пороках сердца и искусственных клапанах, аневризматическом выпячивании стенок, мерцательной аритмии;
- повреждение эндокарда и близлежащего мышечного слоя – инфаркт миокарда, инфекционный эндокардит;
- повышенная свертывающая активность крови – сгущение крови при избытке клеток или повышенной вязкости плазмы, обезвоживании, антифосфолипидном синдроме, сахарном диабете, курении, ожирении, приеме гормональных препаратов, контрацептивов.
Эритроциты, связанные нитью фибрина (тромб)
Внутрисердечные тромбы имеют чаще всего неоднородную структуру и слоистый вид. Они состоят из головки, в ней обнаруживают тромбоциты и нити фибрина, тела (смешанный состав), хвоста, в котором преобладают эритроциты. В зависимости от того, насколько у тромба имеется возможность перемещения, их подразделяют на:
| Классификация | Описание |
| Подвижные | Свободно плавают в полостях сердца, имеют, как правило, форму шара |
| Статичные | Крепятся головкой к внутреннему слою (эндокарду) |
| Пристеночные | Чаще появляются при воспалении клапанов или инфаркте миокарда, слабости сократительной функции желудочка, располагаются в полости аневризмы |
| Обтурирующие | Закрывают просвет сосуда или отверстия клапана. |
В развитии тромбоза аорты важную роль играет атеросклеротическое разрушение внутреннего слоя и стойкое повышение артериального давления. Если кровяной сгусток формируется в полости аневризматического мешка, то он постепенно расширяет его объем, поэтому его называют дилатирующим, такие образования приближают разрыв аневризмы.
А здесь подробнее о тромбозе синуса головного мозга.
Если тромб сердца неподвижен, то его проявления могут отсутствовать. При значительных размерах он усиливает признаки сердечной недостаточности, нарушает заполнение левого желудочка кровью, препятствует полноценному сердечному выбросу. У пациентов появляется и нарастает бледность кожных покровов с синюшным оттенком, затруднения при дыхании, учащается и ослабевает пульс, падает давление крови.
Когда сгусток отрывается или разрушается на части, то его фрагменты перемещаются в артериальное русло и приводят к закупорке сосудов миокарда, головного мозга, почек, кишечника, нижних конечностей. В таких случаях картина болезни определяется локализацией тромбоэмболии. У больных возможно развитие инфаркта, инсульта, гангрены.
Проявления тромбоза как осложнения существующего инфаркта не всегда можно отличить от основной болезни, так как состояние пациентов исходно тяжелое. Косвенными признаками образования пристеночных тромбов являются:
- затяжное течение;
- развитие новых очагов;
- выраженные воспалительные реакции – повышение СОЭ, специфических ферментов и лейкоцитов крови, температура с резкими перепадами;
- сердечная недостаточность, устойчивая к медикаментозной терапии;
- сильная слабость;
- обморочные состояния;
- ночное интенсивное выделение пота.
Обнаружение эндокардита, аневризмы, тромбоэмболических осложнений также свидетельствуют в пользу внутрисердечного тромбоза.
Кровообращение в полости аневризматического выпячивания замедлено и его направление имеет завихрения. Ниже аневризмы поступает менее половины крови, которая в ней содержится. Это связано с тем, что образовавшийся кровяной сгусток существенно сдерживает кровоток. Поэтому в органах, которые питают артерии со слабым наполнением, развиваются ишемические процессы, нарушающие их функционирование.
При отрыве части тромба возникает острая закупорка сосудов конечностей – синюшность и боли в пальцах стоп, сетчатый кожный рисунок, затруднения при ходьбе. Если тромб продвигается в почечные артерии, то нарастает артериальная гипертензия, снижается фильтрация мочи. Закупорка сосудов кишечников проявляется болью в животе, тошнотой, метеоризмом.
При подозрении на внутрисердечный тромбоз проводится комплексная диагностика. Она включает:
- рентгенокимографию – в месте кровяного сгустка амплитуда зубцов низкая, а выше и ниже его повышена;
- КТ и МРТ – выявляют двойные контуры сердца, аневризму стенки сердца или аорты, тромбоз ее полости, признаки расслоения тромботических масс; Анализы крови и мочи
- УЗИ сердца – определяет локализацию, размер и подвижность тромба;
- катетеризацию полостей – обнаруживает кровяной сгусток
- вентрикулографию – дает возможность оценить остаточный объем сердечных камер и их сократимость;
- аортографию – используется для диагностики аневризмы и тромбообразования в ней;
- коагулограмму – малоинформативная при тромбозе полостей сердца, так как при длительном существовании тромба может показывать нормальные значения, а при многих болезнях миокарда без тромбоза выявляют повышенные показатели;
- ЭКГ (если тромб возник после инфаркта) – отрицательная динамика или отсутствие изменений длительный период времени.
Внутрисердечные тромбы практически не поддаются растворению стандартной антикоагулянтной терапией. Ее применяют чаще для профилактики тромбоэмболических осложнений или лечения при их возникновении. Оперативное удаление также проводится крайне редко – только при угрозе для жизни пациента. При наличии аневризмы аорты и образования кровяного сгустка, тормозящего движение крови, ее полость иссекается, а дефект замещается протезом.
Если тромб перекрывает отверстие клапана внутри сердца и у пациента останавливаются сокращения, то проводится непрямой массаж сердца и искусственная вентиляция легких. В некоторых случаях для перемещения тромба и ликвидации блокировки достаточно сменить положение тела.
А здесь подробнее о тромбозе глубоких вен.
Пристеночные тромбы образуются на стенках сердца и аорты при пороках сердца, инфаркте, аневризме, аритмии на фоне повышенной свертывающей активности крови. Их проявления неспецифичны, а клиническая картина зависит от основного заболевания, размеров кровяных сгустков и их подвижности.
Крупные образования в полостях сердца нарушают местную и системную гемодинамику, при отрыве частей возникают тромбоэмболические осложнения. Тромбоз аневризматического мешка аорты нарушает питание тканей, приводит к инсульту, инфаркту, гангрене. Лечение проводится при угрозе для жизни больного – тромб удаляется оперативным путем, медикаменты малоэффективны.
Смотрите на видео о том, кому грозит смертельный тромб:
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Если заметить первые признаки тромба, можно предотвратить катастрофу. Какие симптомы, если тромб в руке, ноге, голове, сердце? Какие признаки образования, оторвавшегося? Что представляет собой тромб и какие вещества участвуют в его формировании?
Крайне опасный флотирующий тромб отличается тем, что не примыкает к стенке, а свободно плывет по венам нижней полой вены, в сердце. Для лечения может быть применена реканализация.
Зачастую тромбоз глубоких вен несет серьезную угрозу жизни. Острый тромбоз требует немедленного лечения. Симптомы на нижних конечностях, особенно голени, могут диагностироваться не сразу. Операция требуется также не всегда.
Образование сгустка в крови — явление не такое уж редкое. Однако он может спровоцировать тромбоз сосудов головного мозга или эмболию мозговых артерий. Какие признаки существуют? Как выявить тромбоз мозговых сосудов, мозговую эмболию?
Из-за ряда заболеваний, даже из-за сутулости может развиться подключичный тромбоз. Причины его появления в артерии, вене очень разнообразны. Симптомы проявляются посинением, болью. Острая форма требует незамедлительного лечения.
Опасный для жизни тромбоз почечной артерии сложно поддается лечению. Причины его появления — пороки клапанов, удар в живот, установка стента и прочие. Симптомы схожи с острой почечной коликой.
Возникает тромбоз синуса головного мозга из-за недолеченных инфекционных заболеваний. Он может быть сагиттальным, поперечным, венозным. Симптомы помогут начать своевременно лечение, чтобы максимально сократить негативные последствия.
Возникает посттравматический тромбоз при отсутствии адекватного лечения. Острая форма поражения глубоких сосудов нижних конечностей опасна отрывом тромба. Чем раньше выявлен сгусток, тем выше шансы на успех в лечении.
источник
Стенки миокарда с некротизированной тканью под воздействием внутреннего давления локально выбухают и формируют полость в виде мешка. В зависимости от поражения отдела сердца образуется аневризма левого желудочка или правого. В 98% случаев аномалия развивается слева, так как инфаркты чаще поражают верх передней стенки. Схожие проблемы с правой справой стороны случаются лишь в 2%. Размер образования (от 1 до19 см) и степень выпячивания определяет площадь поражения.
Выделяют истинные, сформированные из рубцовой соединительной ткани; ложные пульсирующие с высоким риском разрыва, возникшие из-за нарушения целостности оболочки; функциональные с локальными дефектами стенок.
Главная — фрагментарное ослабление стенок, сопровождающееся структурными и функциональными нарушениями. В первом случает речь идет о повреждении слоев сердечной ткани – эндокарда, миокарда, эпикарда. В них расположены волокна проводящей системы, распространяющие импульсы и обеспечивающие одновременное сокращение предсердий и желудочков.
При частичной гибели клеток участки с отмершей тканью замещаются соединительной с неплотной структурой. При функциональной деструкции дефектный участок либо не сокращается, либо пульсирует в другом ритме. На этом фоне появляются стенокардия, вызванная поражением сосудов, одышка. Аритмия вызывает резкую пульсацию желудочков, приводит к обмороку, может вызвать внезапную остановку сердца.
- инфаркт (в 95%);
- врожденная патология;
- недостаточное коллатеральное кровообращение, тромбоз коронарной артерии;
- послеоперационные осложнения;
- в редких случаях — инфекционные заболевания, вызывающие миокардит: вирусы Коасаки, Эпштейна-Барра, грипп, грибки и стрептококки;
- токсический миокардит;
- системные воспаления – ревматизм сердца.
Здоровое сердце с каждой пульсацией перекачивает кровь. Фракция выброса колеблется в пределах 60-70%. Если значения ниже 40%, начинаются сердечные проблемы. Снижение показателей до 35% приводят к нарушению ритма, кровообращения, другим системным сбоям, угрожающим жизни. Когда истонченные стенки желудочка растягиваются и образуют полость, которая при сокращении мышцы накачивается кровью, в сосуды попадает небольшая лишь часть.
- повреждаются клапаны, обеспечивающие циркуляцию из одной камеры в другую;
- страдают здоровые участки;
- внутри образования появляются тромбы;
- формируется благотворная среда для микробов;
- развивается бактериальный тромбэдокардит.
Места локализации образований:
- верхушка левого желудочка;
- реже — фронтальная и тыльная стенки;
- межжелудочковая перегородка.
В случае с разделяющей мембраной ситуация неоднозначна. В ней имеется мало клеток и сбой сократительного ритма не критичен. Хотя сильное искривление перегородки по направлению к правой камере — явление редкое, неправильное переразделение крови в желудочках приводит к летальному исходу.
На ЭхоКГ образования видны невооруженным глазом. По контурам определяется скорость роста, составляется прогноз. Выделяют:
- диффузные выпячивания небольших размеров без четких границ;
- мешковидные с вместительной полостью, в которой застаивается кровь;
- грибовидные с узким устьем и широким основанием;
- расслаивающиеся с множественными выбуханиями в одном месте.
Чаще остальных встречаются диффузные. По срокам формирования патология систематизирована по формам:
- Острая обнаруживается в течение 10-15 дней после сердечного приступа.
- Подострая — со 2 по 6 неделю после инфаркта. Боли вызывают нетипичное образование рубцовой ткани.
- Хроническая возникает спустя 1,5 месяца после критического состояния. Ее трудно дифференцировать, так как симптоматика схожа с сердечной недостаточностью.
При пальпации груди кардиолог чувствует сокращение мешка. Во время прослушивания слышны глухие шумы, спровоцированные его колебаниями. По расположению зубцов на кардиограмме видны признаки инфаркта. С помощью левой вентрикулографии определяют фракцию выброса, оценивают сократимость стенок.
С помощью рентгена, МРТ, КТ различают истинную аневризму от ложной. ЭхоКГ устанавливает размеры образования, местоположения, выявляет тромб.
Медикаментозные назначения радикально проблему не решают. Если образование небольшое, не влияет на кровообращение и протекает бессимптомно, проводится динамическое наблюдение. Консервативная терапия показана для предупреждения развития осложнений в домашних условиях. Больной вынужден ограничивать физическую активность, контролировать сердцебиение. Назначаются:
- спазмолитики, препараты для активного тока крови;
- антиагреганты и антикоагулянты для предупреждения образования тромбов;
- лекарства для восстановления ритма;
- статины для профилактики атеросклероза;
- мочегонные.
Смертельно опасное заболевание скорректировать травами невозможно. Отвары и настои применяются как дополнение к основному методу для облегчения состояния.
- Ложку сухого укропа запаривают 250 мл воды, настаивают час. Объем делят на 3 части, принимают в течение дня.
- Аналогично заваривают листья бузины. Отвар употребляют по ложке 1 раз в день. Корни растения проваривают 15 минут, настаивают. Целебную жидкость пьют по 2 л. в сутки.
- Ягоды калины в любом виде снимают одышку.
- Боярышник (2 л.) заваривают в 200 мл воды, делят на 3 приема.
Тысячелистник, зверобой, арнику в соотношении 4:3:1перетирают и смешивают. Ложку сырья заливают кипятком, 3 часа настаивают. Затем емкость с содержимым отправляют на огонь, проваривают 5 минут, выпивают за день.
В сложных случаях выбора не остается — пациенту предлагается открытая операция – аневризмэктомия, иначе возможен отрыв тромба, разрыв мешка, появление ряда осложнений опасных для жизни, вызванных фибрилляцией желудочков. Суть оперативного вмешательства – иссечение лишней ткани. Показания:
- прогрессирующая сердечная недостаточность I или II степени;
- врожденная деформация;
- выраженная аритмия;
- повторные тромбоэмболии;
- ложная аневризма левого желудочка сердца;
- разрыв.
Если проблему не решить кардинально шансы трагического исхода повышается в 7 раз, хотя оперативное вмешательство тоже небезобидно. Хирургические манипуляции обусловлены высокими рисками, имеют противопоказания. Абсолютные:
- системные сбои в печени, почках;
- онкология;
- легочная и сердечная недостаточности;
- тяжелые инфекции;
- диабет.
Относительные: пожилой возраст, недавний инфаркт, легочная гипертензия, недостаточная сократительная способность миокарда.
Вид резекции зависит от формы образования. При диффузной актуальна диафрагмопластика. Пациента подключают к аппарату искусственного кровообращения, вводят интубационный наркоз.
- Выполняют срединную стернотомию. Рассечение грудины между VI и V ребрами открывает подход к сердцу.
- В аорту и крупные вены устанавливают канюли.
- Принудительно выключают сердце. Необходимые процессы осуществляются аппаратом.
- Выпячивание вскрывают, удаляют кровяные сгустки, иссекают деформированные участки.
Проводят ветрикулопластику по методу Кули (линейную), Жатане (кисетную), либо по Дору (эндоветрикулярную).
- Линейная пластика подразумевает удаление дефектного очага и наложение швов с тефлоновыми прокладками.
- Кисетный шов накладывается на рубец при выбухании в верхушке сердца.
- Эндоветрикулярная обусловлена сшиванием мешка, наложением заплатки с лоскута кожи или синтетического материала.
Щадящая пластика не затрагивает межжелудочковую артерию, что позволяет выполнить шунтирование сосудов для реанимации нормального кровотока. Это избавит от инфарктов, тахикардии, брадикардии в послеоперационный период и не допустит появления ангинозных болей.
- низкий сердечный выброс;
- артериальная эмболия;
- легочная недостаточность;
- мерцательная аритмия – 10%, инфаркт -5%.
После удачной операции в ближайшей перспективе увеличиваются: скорость кровотока, дистонические и систолические объемы (КДО и КСО), толерантность к нагрузке. В течение 5-летняя выживаемость – 80%, по истечению 10 — около 60%.
Судьба больных с аневризмой зависит от состояния сердечно-сосудистой системы, скорости прогресса атеросклероза. Одни сохраняют трудоспособность и долго живут, у других появляются сердечная недостаточность и сопутствующие патологии. В целом перспектива зависит от осложнений как: повторный инфаркт, эмболия, аномальные изменения миокарда.
Острое состояние после перенесенного инфаркта часто осложняется разрывом стенки. От блокировки сердечной сорочки кровью шанса выжить не остается. В среднем при таком раскладе время ограничено — 2-9 дней.
У пациентов с хронической формой, имеющие мешковидные или грибовидные выбухания шансы зависят от глубины поражения миокарда. Срок жизни – 2-4 года. Из-за проблем с кровотоком в полости формируются тромбы, препятствующие большому кругу кровообращения, нарушаются сократительные и насосные функции. Вывод: нужно держать руку на пульсе в буквальном смысле. Плановая ЭхоКГ раз 2 раза за год позволит отследить изменения, избежать критических состояний.
источник
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Аневризма левого желудочка сердца — это тяжелое осложнение перенесенного инфаркта миокарда, представляющее собою участок истонченной сердечной мышцы. Поврежденный участок мышечной ткани, принявший на себя давление крови во время приступа, продолжает испытывать давление, не в силах принять первоначальное положения. В результате ткань истончается и растягивается, образуя выпячивание- аневризму. Чаще всего поражается левый желудочек в передней верхней части.
- Острая форма — выявляется в срок до 2 недель после сердечного приступа.
- Подострая форма — обнаруживается в период со 2 по 6 неделю после инфаркта, чаще всего характеризуется неправильным формированием рубцовой ткани.
- Хроническая форма — технически сложная для диагностирования, симптоматически схожа с острой сердечной недостаточностью.
- Грибовидная — выпячивание большого участка ткани на узкой шейке.
- Мешковидная — округленная по форме деформация, образующаяся на широком основании сердечной мышцы.
- Диффузная — выпячивание вытянутого участка ткани с углублением в виде чаши;
- Расслаивающаяся — наличие множественных выпячиваний на одном месте («аневризма в аневризме»).
В практике более часто встречаются диффузные формы, реже диагностируют расслаивающуюся и грибовидную аневризмы.
- Истинное — выпяченное из рубцовой или омертвевшей ткани образование на стенке желудочка.
- Ложное — изъян, сформировавшийся вследствие нарушения целостности мышечной ткани сердца, с высоким риском разрыва аневризмы.
- Функциональное — деформированный участок жизнеспособной мышечной оболочки.
Основная причина появления аневризма — инфаркт миокарда. Так же появление истонченных, выпирающих участков ткани на сердце может быть спровоцировано такими причинами, как:
- повышенная физическая нагрузка в течение длительного периода времени;
- стойкое повышенное артериального давления;
- инфекционные заболевания, такие как: сифилис, бактериальный эндокардит и даже регулярное воспаление миндалин;
- травматизм (ранение в сердце, тупые травмы грудной клетки). Сюда можно отнести пулевые ранения, колото-резаные раны, падение с высоты, автомобильные аварии.
Симптоматически наличие аневризмы левого желудочка сердца определить невозможно, но поскольку она вызывает нарушения работы сердца то и, соответственно, вызывает общие признаки расстройства сердечной деятельности. Среди них:
- болезненные ощущения в области сердца;
- сердечные боли после физических и эмоциональных нагрузок;
- дискомфорт области груди;
- одышка и учащенное сердцебиение;
- частые головокружения обморочные состояния;
- отечность конечностей;
- признаки удушья, нехватки воздуха и другие симптомы.
Диагностировать аневризму желудочка сердца может врач-кардиолог. После осмотра пациента и получения результатов всех необходимых исследований, в том числе ЭКГ, УЗИ и МРТ. Своевременная диагностика поможет избежать тяжелейших осложнений, часто смертельных. Для определения плана лечения необходимо точно знать локализацию, структуру и размеры аневризмы.
Главные способы диагностирования аневризмы основаны на последовательном выявлении клинических и инструментальных признаков. Начинается обследование с опроса больного, сбора анамнеза, некоторых лабораторных исследований крови и мочи — эти данные позволяют обнаружить сопутствующие заболевания, наличие которые может повлиять на развитие аневризмы. Пациент также получает направление на ЭКГ, МРТ или УЗИ и другие исследования.
Традиционные методы диагностики и информация, которую они предоставляют:
- ЭКГ — позволяет выявить признаки обширного инфаркта, даже перенесенного ранее.
- МРТ — предоставляет данные о локализации аневризмы и ее размеры.
- УЗИ — позволяет визуально осмотреть зоны выпячивания ткани сердца, определить форму аневризмы.
- ЭхоКг — определяет структуру выпячивания (истинное, ложное, функциональное), обнаруживает тромбы в полости сердца, при их наличии.
- Левая вентрикулография — помогает определить не только локализацию и размер аневризмы, но и, что более важно, наличие или отсутствие сокращений в аневризме, и их характер.
Комплексное всестороннее обследование пациента позволяет получить полную картину деформации тканей желудочка, а значит, назначить точное и наиболее эффективное лечение. Помимо медикаментозной терапии, больным с выявленной аневризмой левого желудочка сердца может быть назначено хирургическое вмешательство. Обычно такое решение принимается лечащим врачом в случае, если размеры поврежденной ткани превышают 20% площади стенки.
Отказ от обследования и лечения — это большой риск для пациента. Наличие не диагностированной аневризмы может спровоцировать развитие сопутствующих заболеваний от аритмии и тромбоза до внезапной смерти по причине разрыва истонченной стенки.
В связи с относительно благоприятным прогнозом при бессимптомных аневризмах левого желудочка (ЛЖ), показания к хирургическому лечению у таких пациентов относительны. Тем не менее, у пациентов, которым показана хирургическая реваскуляризация миокарда (АКШ), в некоторых случаях необходимо выполнять хирургическое восстановление правильной формы левого желудочка.
Хирургическое лечение абсолютно показано пациентам, у которых в результате инфаркта миокарда появилась дисфункция ЛЖ с участками акинезии и дискинезии его стенок и закономерным увеличением объема ЛЖ: > 80 мл / м 2 при сокращении и > 120 мл / м 2 в момент расслабления, а также при угрозе разрыва аневризмы и в случае тромбоэмболического синдрома при тромбированных аневризмах.
При правильном профессиональном подходе, внимательном изучении функции ЛЖ по данным ЭхоКГ, оценке формы и локализации аневризмы, фракции выброса сокращающейся (уцелевшей) части ЛЖ – операция по устранению левожелудочковой аневризмы является вполне оправданной, так как впоследствии снижается напряжение в стенке ЛЖ, мышечные волокна вновь направляются в правильную сторону, возрастает систолическая и улучшается диастолическая функция ЛЖ.
Относительные противопоказания: крайне высокий риск анестезии, отсутствие «живого» миокарда за пределами аневризмы, низкий сердечный индекс.
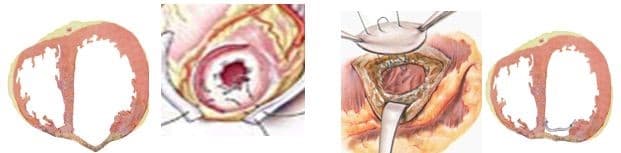
При хирургическом лечении аневризмы ЛЖ выполняется стандартный доступ путем срединной стернотомии. Аппарат искусственного кровообращения подключается как для АКШ, для удобства устанавливается дренаж ЛЖ через правые легочные вены. После кардиоплегии участок аневризмы выглядит как белесая, фиброзная площадка, впалая в полость левого желудочка. Выполняется разрез аневризмы вдоль передней нисходящей артерии, отступая от нее не менее 1,5 см. Имеющийся в полости тромб удаляется, исключая оставление даже очень мелких фрагментов. Часто такие операции сопровождаются вмешательством на митральном клапане, а также шунтированием передней нисходящей артерии и других артерий при наличии показаний. Оценив объем резецированного участка приступают к ремоделированию и восстановлению геометрии ЛЖ. Методик для этого предложено много, ниже мы приведем основные из них. После завершения хирургических манипуляций на сердце, выполняется важный процесс изгнания воздуха из полостей сердца, следом к сердцу пускают кровоток, снимая зажим с аорты, и через пару минут происходит восстановление сердечной деятельности. Окончание сеанса искусственного кровообращения для оперированного ЛЖ может стать настоящим испытанием и потребовать применение до трех инотропных и вазопрессорных препаратов, а также внутриаортальной баллонной контрапульсации.
- Линейная пластика по Кули (Cooley). Стенка аневризмы иссекается с оставлением краев шириной 3 см для обеспечения надежной линейной герметизации полости ЛЖ, при помощи толстой артавматичной нити из полипропилена и укрепляющих фетровых прокладок вдоль обоих краев шва. Наибольшая надежность данной пластики достигается путем двухрядного шва. Первый ряд – матрасный шов, второй-обвивной.
- Кисетная пластика по Жатене (Jatene). После вскрытия аневризмы ЛЖ на границе рубцовой ткани и жизнеспособного миокарда накладывается кисетный шов и затягивается. ЛЖ герметизируется аналогично предыдущему случаю.
- Эндовентрикулопластика заплатой по Дору (Dor). Вскрывается полость аневризмы ЛЖ, выполняется тромбэктомия, на границе рубцовой ткани и жизнеспособного миокарда накладывается и затягивается кисетный шов. В оставшийся дефект стенки вшивается заплата из ксеноперикарда, закрывая дефект стенки и исключая из гемодиамики тромбогенную поверхность. Далее куполом над заплатой сшиваются стенки аневризматического мешка двухрядным линейным швом.
Прогресс не стоит на месте, и методики постоянно совершенствуются, но основные хирургические принципы для лечения данной патологии представлены вашему вниманию и заключаются в стремлении к уменьшению полости ЛЖ за счет резекции нефункционального аневризматического мешка и восстановлению близкой к нормальной геометрической формы ЛЖ применяя разной формы заплаты и кисетные пластики.
Частым осложнением после операции по поводу аневризмы ЛЖ является синдром малого выброса, который развивается вследствие чрезмерного уменьшения размеров полости ЛЖ, а так же желудочковые нарушения ритма и легочная недостаточность.
30-ти дневная летальность в последние годы снизилась и составляет 3-7%. Факторы повышенного риска операции это: пожилой возраст, женский пол, операция в экстренном порядке, а так же операция дополненная протезированием митрального клапана, исходно низкая сократительная способность миокарда (ФВ менее 30%), умеренная и высокая легочная гипертензия, почечная недостаточность.
При правильном выполнении операции в отдаленном послеоперационном периоде наблюдаются, как правило, положительные эффекты. Улучшается: функция ЛЖ, фракция выброса, толерантность к физической нагрузке. Снижается класс стенокардии, класс сердечной недостаточности. 5-летняя выживаемость пациентов достигает 80%, 10-летняя — около 60%.
В нашей клинике успешно выполняются все виды операций на сердце включая хирургическое ремоделирование и пластику при аневризмах ЛЖ.
источник
Аневризмой называется остро возникшее или постепенно формирующееся мешкообразное выпячивание сердечной стенки, возникшее в силу патологических изменений нормальной мышечной ткани. Аневризма может быть локализована в стенке и предсердий, и правого желудочка, но в связи с анатомо-функциональными особенностями сердца, чаще всего формирование аневризмы происходит в стенке левого желудочка. По статистике, аневризма левого желудочка развивается у 5-20% пациентов, перенесших острый инфаркт миокарда, и чаще диагностируется у лиц мужского пола старше 50 лет.
Аневризма левого желудочка представляет собой рубцовую ткань, которая формируется в том участке миокарда, в котором локализованы некротические или воспалительные процессы. Механизм развития аневризмы заключается в следующем. Нормальная мышечная ткань представлена гладко-мышечными волокнами, которые выполняют сократительную функцию. Для того, чтобы сокращаться в полную силу, волокнам необходима бесперебойная доставка кислорода с кровью, притекаемой по коронарным артериям. В случае закупорки артерии возникает острая нехватка кислорода в сердечной мышце (гипоксия) и развивается некроз, или отмирание сердечных клеток. Сердечная мышца в данном участке некроза превращается в “мягкую” ткань (процесс называется миомаляцией), и стенка сердца не способна выдержать высокое давление крови, нагнетаемой в желудочек из предсердной полости. Кроме этого, этот участок миокарда не способен нормально сокращаться в систолу и расслабляться в диастолу, и определенный кровяной объем так и остается в сформированном аневризматическом мешке. Такой механизм формирования аневризмы обусловлен острым инфарктом миокарда.
Формирование постинфактной аневризмы ЛЖ
Кроме острого инфаркта, аневризма левого желудочка может быть сформирована при развитии постинфарктного кардиосклероза. Кардиосклероз – это процесс развития соединительнотканных (рубцовых) волокон на месте погибших кардиомиоцитов. Другими словами, в сердце формируется рубец, которого в норме быть не должно. В том случае, если инфаркт миокарда был обширным, трансмуральным или циркулярным, рубцовой ткани в сердце становится слишком много, но она не может вынести тех нагрузок, которые испытывает мощная сердечная мышца. Под воздействием кровяного давления образуется постинфарктная аневризма. Таким образом, аневризма после инфаркта чаще развивается у тех пациентов, которые переносили обширный инфаркт, особенно повторно.
Не только некроз кардиомиоцитов может привести к образованию рубцовой ткани в сердце. Острые или хронические воспалительные процессы в сердечной мышце также приводят к истончению сердечной стенки за счет соединительной ткани. Такие процессы называются миокардитами, и вызваны они могут быть чем угодно. Чаще всего миокардит вызывается вирусами (грипп, ветрянка, брюшной тиф и др), бактериями (сифилис, стрептококки, стафилококки, пневмококки и др), грибками или обусловлен аутоиммунным воспалением в сердечной мышце, как, например, это бывает при системной красной волчанке или ревматизме.
Из провоцирующих факторов, способствующих развитию выпячивания в стенке сердца, следует отметить высокие цифры артериального давления и отсутствие строго постельного режима в первые недели после острого инфаркта или миокардита. Вот почему так важно лечить причинные заболевания в условиях стационара, контролировать гипертонию и строго следовать рекомендациям врача.
Клиническая картина аневризмы сердца не является строго специфичной. Другими словами, симптомов, по которым можно четко определить аневризму, не существует. Однако, быстрое прогрессирование сердечной недостаточности после обширного инфаркта миокарда, частая ее декомпенсация могут свидетельствовать о формировании выпячивания в стенке сердца.
Итак, симптомами, которые должны насторожить пациента и врача, являются следующие:
- Быстрое развитие (в течение нескольких недель и месяцев) левожелудочковой недостаточности, которая проявляется нарастанием одышки при физической активности и в покое, усиливающейся в положении лежа. У пациента снижается переносимость обычных бытовых нагрузок – пациент после инфаркта не может завязать шнурки, приготовить пищу, спокойно пройти в другую комнату без одышки.
- При инфаркте миокарда с аневризмой у пациента в остром периоде отмечаются частые приступы острой левожелудочковой недостаточности, проявляющиеся эпизодами сердечной астмы (сухой навязчивый кашель и учащение дыхания) и/или отека легких (влажный кашель с пенящейся мокротой, посинение кожи и другие признаки).
- Быстрое присоединение правожелудочковой недостаточности, которая проявляется отечностью нижних конечностей. У пациента буквально за несколько дней может увеличиться живот, что обусловлено застоем крови в печени и выпотом жидкости в брюшную полость (асцит). Отеки могут распространиться по всему телу (анасарка).
При появлении подобных признаков пациенту необходимо незамедлительно обратиться в поликлинику или в скорую помощь с целью дообследования и лечения.
Немаловажным в установке диагноза аневризмы является полноценный осмотр пациента. Так, в подавляющем числе случаев врач может увидеть патологическую прекардиальную пульсацию, которая определяется как периодическое выпячивание передней грудной стенки в 3-4 межреберьях слева от грудины, совпадающее с частотой сердечных сокращений. Этот феномен назван симптомом “перекатывающейся волны” или симптомом “коромысла”.
Кроме осмотра, при аускультации сердца можно выслушать систоло-диастолический шум, называемый “шумом писка”, но он выслушивается у незначительной части пациентов. Кроме этого, при выслушивании легких можно определить единичные или множественные, сухие или влажные хрипы в нижних отделах легких при сердечной недостаточности.
Также помимо истинной аневризмы левого желудочка, принято выделять ложную, обусловленную выпячиванием участка сердечной сумки – перикарда. Отличия – на рисунке ниже:
Если у врача возникло подозрение на формирование аневризмы сердца, он направляет пациента на обследование. Из методов диагностики информативными являются следующие:
- Электрокардиограмма. На ЭКГ аневризма, достигшая значительных размеров, характеризуется признаками острого повреждения миокарда и его некроза. В таком случае говорят о том, что ЭКГ имеет “застывший вид” острого инфаркта миокарда. Однако, отсутствие признаков инфаркта на ЭКГ еще не говорит о том, что у пациента нет аневризмы сердца.
- Рентгенография. Рентгенограмма органов грудной полости у пациентов с аневризмой, достигшей больших размеров, характеризуется увеличением тени сердца в поперечнике, а также выпячиванием сердечного контура. В том случае, когда аневризма имеет небольшие размеры, рентгено-диагностические методы оказываются малоинформативными.
- Эхокардиоскопия (эхо-кардиография, УЗИ сердца). Является информативным методом диагностики, так как позволяет не только уточнить форму, локализацию и размеры аневризмы, но еще и выявить наличие пристеночных тромбов, которые могут представлять значительную опасность для пациента.
- Компьютерная, магнитно-резонансная и мульти-спиральная компьютерная томография сердца (КТ, МРТ и МСКТ) являются самыми информативными методами выявления аневризмы и используются в качестве дополнения для УЗИ сердца в диагностически неясных случаях.
Консервативная терапия аневризмы неэффективна, поэтому медикаментозные препараты назначаются для лечения воспаления в остром периоде миокардита, для восстановления кровотока в миокарде при остром инфаркте, а также для профилактики или для лечения уже развивающейся хронической сердечной недостаточности.
Тактика лечения аневризмы может быть выжидательной или хирургической. В первом случае за пациентом осуществляется динамическое наблюдение – раз в полгода или раз в год ему необходимо посещать кардиолога с проведением ЭКГ, рентгенографии органов грудной клетки и УЗИ сердца. При увеличивающихся размерах аневризмы, или при появлении выраженных симптомов, значительно нарушающих качество жизни, пациенту может потребоваться кардиохирургическое вмешательство.
Средние (несколько сантиметров) и гигантские размеры аневризмы, когда выпячивание по объему сопоставимо с полостью самого левого желудочка, требуют проведения операции. При этом операция может быть выполнена как без разреза сердечной стенки, так и на открытом сердце с использованием аппарата искусственного кровообращения (АИК).
Методика операции заключается в ушивании аневризмы, в укреплении (пластике) аневризмы другими тканями, либо в резекции аневризмы.
- В первом случае выпячивание не вскрывается, а как бы погружается в стенку сердца с помощью швов, фиксирующих его к самому миокарду. Такая операция применяется при средних размерах аневризмы, которая не сильно выпячивается кнаружи и не сильно возвышается над поверхностью сердца. Оперативный доступ не требует вскрытия стенки сердца.
- Во втором случае аневризма не удаляется, а к стенке сердца подшивается лоскут из диафрагмы, питание которого осуществляется с помощью сосудистой ножки. Разреза стенки сердца не требуется, а операция применима при средних размерах аневризмы, которая диффузно охватывает миокард, и также не сильно возвышается над наружной поверхностью сердца. Оперативный доступ к диафрагме и к сердцу осуществляется посредством разреза грудной клетки в шестом межреберье слева с вскрытием плевральной и перикардиальной полостей.
- Резекция аневризмы является радикальным (то есть удаляющим аневризму насовсем) методом лечения – стенку аневризмы иссекают, удаляют ее часть и ушивают специальными швами. Операция проводится на открытом сердце, с применением АИК. После оперативного доступа и накладывания швов на аневризматический мешок важно как можно быстрее вскрыть купол аневризмы и наложить швы (обычно кардиохирург выполняет данную манипуляцию за 40-60 секунд). Оставшееся время занимает ушивание дефекта в стенке сердца и наложение диафрагмального лоскута.
После операции пациент несколько дней должен находиться в кардиохирургическом отделении с целью наблюдения и предупреждения постоперационных осложнений.
Аневризмы ЛЖ незначительных размеров обычно не представляют опасности для жизни пациента, хотя в редких случаях могут провоцировать тромбоэмболические осложнения вследствие формирования пристеночных тромбов в полости сердца, которые током крови разносятся по другим артериям и могут стать причиной инфаркта, инсульта, тробоэмболии легочной или брызжеечной артерий (ТЭЛА и мезентериального тромбоза).
Осложнения при аневризмах средних и гигантских размеров встречаются чаще, и заключаются в следующем:
- Тромбоэмболические осложнения,
- Прогрессирование хронической сердечной недостаточности, развитие острой сердечной недостаточности,
- Разрыв аневризмы, приводящий к быстрой гибели пациента.
Профилактикой осложнений является своевременное выявление роста аневризмы, регулярное обследование у врача, а также своевременное выявление показаний для оперативного лечения.
Осложнения после кардиохирургического вмешательства встречаются редко и заключаются в развитии тромбоэмболии, воспалительных процессов в постоперационной ране, а также в рецидиве аневризматического выпячивания при погружении или пластике аневризмы. Профилактикой является тщательное наблюдение за больным в раннем (в условиях стационара), а также в постоперационном периодах (в условиях поликлиники).
Прогноз при аневризме после инфаркта определяется, исходя из ее размеров и локализации. Так, аневризмы небольших размеров, диффузно локализующиеся на передней стенке ЛЖ или аневризмы верхушки левого желудочка, не требующие оперативного лечения, характеризуются благоприятным прогнозом для жизни и здоровья пациента.
Аневризмы средних и гигантских размеров часто являются причиной тяжелой сердечной недостаточности и тромбоэмболий, поэтому без лечения в данном случае прогноз неблагоприятный. После операции прогноз улучшается, так как у 90% пациентов качество жизни повышается, а пятилетняя выживаемость увеличивается.
источник