Одним из первых показателей, который оценивают, проводя общий анализ крови, является уровень гемоглобина. Это белок плазмы, окрашенный в красный цвет из-за присутствия в его составе гемма — комплекса, содержащего ионы железа, прикрепленные на белковое основание. Основная функция этого соединения — участие в осуществлении кровью газообмена в легких и тканях, что поддерживает стабильный метаболизм. Гемоглобин переносит ионы кислорода из легких в ткани, а в обратном направлении — углекислый газ. В зависимости от пола и возраста уровень гемоглобина имеет границы нормальных значений. Его снижение типично для анемии, которая возможна из-за нехватки железа в пище, развития кровотечений или проблем с костным мозгом.
Если сравнивать все белки, присутствующие в крови, то гемоглобин стоит несколько особняком. Во-первых, он относится к металлопротеинам, то есть имеет в своем составе железо. Во-вторых, наличие ионов железа придает гемоглобину специфическую окраску. Этим соединением заполнены эритроциты — красные клетки, осуществляющие газообмен. За счет соединения с гемоглобином из легких в ткани тела транспортируется кислород, а обратно — выделяющийся в ходе метаболических процессов углекислый газ. Чтобы организм функционировал полноценно, белки плазмы должны содержаться в строго определенных концентрациях, что справедливо и для уровня гемоглобина. Снижение количества этого белка, равно как и повышение, нередко указывает на серьезные патологии. Оценку уровня гемоглобина в крови проводят в зависимости от возрастных и половых характеристик. У детей и взрослых есть различия в нормативных значениях, равно как и у мужчин и женщин.
По своему строению гемоглобин можно разделить на две части: глобин — это белок, являющийся основной, а также гемовое железо, фиксирующееся в строго определенных зонах белковой молекулы. Только в этом виде гемоглобин может осуществлять одну из важнейших функций крови — транспорт газов. В соединении с кислородом он переходит в форму оксигемоглобина, а при соединении с молекулой СО2 — карбоксигемоглобина. Оба этих соединения относятся к пигментным (имеющим окраску). Большое количество оксигемоглобина окрашивает кровь в ярко-алый цвет, и она обычно течет по артериальным сосудам. Большое количество карбоксигемоглобина придает крови вишневую окраску, ею обычно заполнены вены. Кровообращение и газообмен осуществляются непрерывно и параллельно, что позволяет поддерживать обменные процессы на строго заданном уровне. Проблемы с газообменом или кровообращением могут приводить к гипоксии и метаболическим сдвигам.
Сам гемоглобин заключен внутри эритроцитов, количество которых в крови достаточно стабильно. Снижение количества красных клеток закономерно приводит и к уменьшению концентрации гемоглобина. Поддержание постоянного уровня эритроцитов и гемоглобина в них — это задача костного мозга, а утилизация отживших клеток — работа селезенки с печенью, где эритроциты разрушаются, а гемоглобин из них идет на переработку.
Самым простым способом определения количества красных телец, а также уровня гемоглобина был и остается анализ крови. Для оценки показателей кровь можно забирать как из пальца (капиллярная), так и из вены. При выполнении общего анализа крови есть возможность оценить как количественные характеристики, так и форму клеток, их размеры и аномалии строения (при некоторых патологиях). Хотя один только уровень гемоглобина не позволяет поставить диагноз, но может указать на наличие определенных отклонений в работе костного мозга, выявить скрытое кровотечение, дефицит определенных веществ. Чтобы получить больше информации, назначаются дополнительные анализы крови — на свертываемость, оценку биохимических показателей, уровня гормонов. Дополняют исследование инструментальные методы диагностики (УЗИ, рентген или более сложные исследования).
Оценивая анализ крови, уровень гемоглобина сравнивают с нормативным в неразрывной связи с количественными показателями для красных клеток.
Обычно для уровня гемоглобина типично понижение, которое может быть физиологическим, например, во время беременности за счет увеличения в сосудах количества плазмы. Это повышает объем циркулирующей в сосудах крови, но относительно общего объема эритроцитов с гемоглобином становится меньше (разведение крови).
Возможно и увеличение количества гемоглобина (нередко параллельно с ним становится больше и эритроцитов). Физиологически такое бывает у летчиков, альпинистов и спортсменов, жителей высокогорья. Это связано с изменением парциального давления кислорода или особенностями поглощения его тканями. Патологически высокие уровни типичны для обезвоживания, онкологических процессов, ожоговой болезни, некоторых сердечных пороков.
Низкий гемоглобин типичен для анемии, но причинами для нее могут быть разные факторы. Так, анемия может развиваться из-за нехватки железа или витаминов, факторов кроветворения. Возможно развитие анемии из-за чрезмерно быстрого разрушения эритроцитов, в том числе и в сосудистом русле (гемолиз). Реже всего развивается анемия из-за поражения костного мозга, но она из всех наиболее тяжелая и хуже всего лечится.
Нередко причиной достаточно резкого и выраженного снижения гемоглобина становится кровотечение. Если это результат травмы, определить его несложно, потеря крови оценивается визуально. Но возможно и внутреннее кровотечение — накопление определенного объема крови в полостях тела. Тогда показатель гемоглобина с оценкой гематокрита (отношение элементов к объему плазмы), а также дополнительные симптомы могут стать ключевыми в диагностике.
Также возможно снижение гемоглобина из-за хронических кровотечений (мелкие, но часто возникающие, повторяющиеся), которые формируются на фоне патологий кишечника, при болезнях десен, проблемах репродуктивной системы у женщин.
источник
Эта болезнь часто встречается при патологиях внутренних органов. Нередко она возникает когда женщина беременна или у ребёнка начинается период активного роста, нарушены процессы всасывания в кишечнике или есть серьёзное наследственное заболевание. Для диагностирования анемии врачи берут кровь из вены больного и проводят её лабораторное исследование.
Врачи используют для диагностирования заболевания несколько способов:
- Общее исследование (определение объёма жидкости, уровень гемоглобина, вычисление формулы лейкоцитов)
- Биохимия крови (уровень железа, трансферрина, Витамина В2, билирубина и других показателей в организме).
- Анализ на скрытую кровь в каловых массах (помогает понять есть ли кровотечение в желудочно-кишечном тракте).
Методы исследования можно разделить на несколько разновидностей:
- общий
- биохимический анализ
- исследование на скрытую кровь
Самый универсальный и распространённый способ исследования. Он не подразумевает больших затрат и на то, чтобы исследовать кровь не нужно много времени. С его помощью можно понять состояние системы кроветворения.
Брать его можно двумя способами: из пальца (путём прокола пальца одноразовой иглой, если необходим один анализ) или из вены (рука затягивается жгутом, забор осуществляется одноразовым шприцем, такой анализ используется сразу для нескольких исследований, а объем исследуемой жидкости больше).
С помощью такого анализа можно понять сколько в крови химических веществ и какого состояние внутренних органов, какие в организме пациента есть недуги.
Анализ проводится на десятки показателей, среди них концентрация сывороточного железа, уровень ферритина, общая железосвязывающая способность сыворотки.
Анна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
Причиной такого явления может стать наличие у пациента болезни Крона, язвенной болезни, опухоли в ЖКТ и ряд других заболеваний.
При кровотечении из нижних отделов кишечника кал окрашивается в ярко-алый цвет, а из верхних отделов кровь в каловых массах становится тёмной, почти чёрной.
Если такие явления однократные, то они не ведут к появлению ЖДА, а если они длительные или периодические, то несут большой вред организму пациента.
Забор анализа осуществляется в утреннее время до приёма больным пищи. Дополнительно палец дезинфицируют, прокол делают одноразовой иглой.
Ручной анализ крови предполагает исследование на:
- СОЭ
- концентрацию гемоглобина
- лейкоциты и эритроциты
- мазок
Для ручного исследования берут аппарат и капилляры Панченкова, раствор лимоннокислого натрия (5%), стекло, спирт и другие вспомогательные средства.
СОЭ исследуют методом выдувания жидкости на стекло из капилляра Панченкова на часовое стекло и замера этой скорости.
Для концентрации уровня гемоглобина используется колометрический способ исследования. Жидкость помещают в специальный раствор и сравнивают цвет со стандартом гемометром Сали.
Для получения уровня эритроцитов и лейкоцитов её дополняют раствором соли или уксусной кислоты и помещают в счётную камеру.
Понимая, сколько составляет уровень эритроцитов в крови и концентрацию гемоглобина можно понять насыщение эритроцита.
Для вычисления используется формула: ( уровень полученного гемоглобина* уровень полученных эритроцитов)/ (нормальный уровень гемоглобина* нормальный уровень эритроцитов).
Палец вытирается и на предметное стекло берётся мазок из свежевыступившей капли жидкости. Стекло наклоняют так, что она растеклась, мазок должен просвечивать, потом его фиксируют с помощью метилового спирта. После этого лаборант проводит его окрашивание по Романовскому-Гимзе в течение получаса.
Подсчёт ретикулоцитов берётся там: специалист считает попавшие в обзор узла зрения 1000 эритроцитов и считают сколько ретикулитов. Это количество делят на 10 и сравнивают с нормальным показателем.
Похожим образом считают и лейкоцитное значение крови у пациента.
Уже сейчас на вооружении многих лабораторий стоят специальные автоматические приборы — гематологические анализаторы крови.
Такой аппарат заправляют реактивами, он работает от розетки. Внутрь прибора ставится пробка со взятой у пациента кровью. Аппарат обрабатывает полученный анализ и выдаёт бланк с результатами.
Сложности у такой машины возникают только с расчётом лейкоцитарной формулы, обычные модели могут производить расчёт только общего количества.
Автомат не считает только недоразвитые нейтрофилы.
Их считают врачи, изучая мазок крови.
Биохимический анализ крови помогает выявить ряд серьёзных заболеваний, например, патологии почек, печени, проблемы со щитовидной железой. Анализ показывает концентрацию и уровень конкретных химических веществ в субстанции. Изучив содержимое крови и сопоставив их с нормальными значениями можно узнать о наличии той или иной болезни в организме. Назначает этот анализ лечащий врач и пишет в направлении перечень тех веществ, уровень которых нужно определить. Анализ назначают при болезнях сердечно-сосудистой системы, болезнях ЖКТ и других патологиях. Такое исследование помогает сделать правильную диагностику.
Для изучения берётся крови из вены в области локтя. Если к ней нет доступа, то можно осуществить забор с другого места. Перед пункцией место прокола обрабатывается антисептиком.
За 8 часов до забора крови нельзя пить, есть. За 2 дня до исследования пациент обязан исключить алкогольные напитки и жирные блюда из своего меню.
Не рекомендуется нервничать, сильно нервничать и физически напрягаться.
Этот метод считается самым универсальным и распространённым. Его проходят не только для выявления заболеваний, но и на профосмотрах, в школах, в армии.
Он показывает сколько в субстанции лейкоцитов, гемоглобина, уровень СОЭ, цветовой показатель и другие жизненно важные показатели.
Такой анализ покажет реакцию организма на процессы, которые происходят в организме пациента. Забор крови осуществляется в утреннее время. За 4 часа до него нужно отказаться от приёма пищи и воды. Для исследования используется кровь из пальца, реже делается пункция вены.
Посмотрите видео про общий анализ крови
источник
Красные кровяные тельца, которые называются эритроцитами, содержат в себе гемоглобин. Этот белок является очень важным для организма, ведь именно он отвечает за процесс обмена железом, также транспортирует кислород к каждой клеточке нашего тела. Но при каких показателях анемия диагностируется у человека? Это происходит в том случае, когда количество эритроцитов и уровень гемоглобина начинают стремительно снижаться.
О том, что в организме начинает протекать такое заболевание, как малокровие, можно узнать по определенным симптомам, но только лабораторные исследования крови помогут специалисту действительно засвидетельствовать этот факт и установить тип малокровия и степень его тяжести.
Для того чтобы специалист мог установить максимально точный диагноз протекающего недуга, пациенту необходимо сдать несколько анализов:
- Общий анализ крови.
- Расширенный анализ крови.
- Биохимический анализ крови.
Если дополнительные анализы могут назначаться специалистом по требованию, то общий анализ крови является обязательным. Основным признаком малокровия будет сниженный уровень гемоглобина. Также учитывается цветовое изменение эритроцитов при анемии. Оптимальный его показатель составляет не ниже 0,8, но при малокровии он всегда будет падать.
Также гемограмма при анемиях (тот же общий анализ крови) позволяет установить специалисту степень тяжести малокровия:
- Легкая степень. Гемоглобин снижается до 90 г/л.
- Средняя степень. Концентрация гемоглобина снижается до 70 г/л.
- Тяжелая степень. Гемоглобин опустился ниже 70 г/л.
Расшифровка картины результатов общего анализа крови будет включать следующие моменты:
- Количество красных кровяных телец.
- Уровень лейкоцитов. Они выполняют защитную функцию в теле человека.
- Тромбоциты. Это бесцветные и очень мелкие клетки в крови. Они отвечают за процесс свертывания крови, а также является первой помощью при повреждениях.
- Гемоглобин. Является белком, основу которого составляет железо. Именно гемоглобин придает эритроцитам их нормальный цвет, а также переносит кислород по кровеносной системе.
- СОЭ. Этот показатель свидетельствует о скорости оседания эритроцитов. На основании полученных результатов, специалист может оценить уровень свертываемости крови.
- Цветовой показатель. Он позволяет оценить содержание гемоглобина в каждом эритроците.
Исходя из полученных результатов, специалист может диагностировать форму недуга, а также назначить правильное лечение малокровия. Стоит отметить, что общий анализ крови необходимо сдавать не только при проявлениях симптоматики малокровия. Если делать это систематически, то можно быстрее среагировать на протекающий недуг и пресечь любые осложнения.
Также общий анализ крови позволяет специалист определит размер эритроцитов, их форму и цветовой показатель. Анизоцитоз при анемии будет свидетельствовать о том, что размер эритроцитов отдалился от нормы. Если диагностировано серьезное отклонение, то без оперативного лечения могут возникнуть серьезные осложнения.
Чаще всего у пациентов диагностируется железодефицитная анемия. Вместе с этим, отмечается анемия и тромбоцитоз, который и возникает в результате резкого снижения железа, что может быть спровоцировано сильными кровотечениями или обычными процессами, протекающими во время беременности.
На основании этого анализа, специалист может судить о патогенности процесса, который протекает в организме пациента. Если СОЭ повышен при анемии, то это свидетельствует о сниженном гемоглобине в эритроцитах. Показатели скорости оседания эритроцитов практически всегда зависят от уровня гемоглобина. Это значит, что если уровень гемоглобина увеличен, то СОЭ буден снижен. Если у пациента диагностируется низкий уровень гемоглобина, но высокий показатель оседания эритроцитов, то специалисты диагностируют развитие патогенного процесса в организме пациента. Если быстро компенсировать дефицит гемоглобина, то всего за несколько дней можно нормализировать положение.
Ретикулоцитами называют клетки эритроидного ряда, которые являются основной для создания будущих эритроцитов. Трансформация одной клетки в другую происходит в результате влияния определенного гормона – эритропоэтина. Если же эритроциты начинают быстро разрушаться, то костный мозг начинает вырабатывать ретикулоциты в больших количествах, чтобы компенсировать недостачу.
Специалисты проверяют ретикулоцитоз при анемиях для того, чтобы оценить состояние костного мозга, почек, а также патогенный процесс разрушения эритроцитов. Стоит отметить, что увеличение количества этих клеток не всегда является негативным проявлением.
источник
1. Размеры их, как правило, уменьшаются.
2. Изменения ядер проявляются:
— относительным уменьшением их размеров, а у эритроцитов ядра исчезают совсем;
— форма ядер постепенно усложняется, приобретая характерные для зрелых клеток очертания;
— цвет ядер становится фиолетовым, а их структура – более грубой.
3. Цитоплазма у гранулоцитов и эритроцитов приобретает розовый цвет. В гранулоцитах появляется специфическая зернистость.
Контрольные вопросы по теме « Схема кроветворения»
1. Какие классы клеток крови морфологически не дифференцируются?
2. С какого класса начинаются ряды для отдельных клеток крови?
3. Сколько имеется разновидностей бластных клеток?
4. Сколько стадий созревания проходит в своем развитии эритроцит?
5. Перечислите все стадии созревания нейтрофилов.
6. Принцип деления нормоцитов на 3 вида.
7. Какие клетки крови относятся к миелоидному ряду?
8. Какие зрелые клетки крови при определенных условиях могут трансформироваться в бластные клетки?
9. Какие классы клеток циркулируют в периферической крови в норме?
10. Как изменяется морфология ядер при созревании клеток?
Анемия (бескровие, малокровие) [от греч. an отрицание + haima кровь] – это состояние, характеризующееся уменьшением количества гемоглобина и эритроцитов в единице объема крови, ведущее к развитию кислородного голодания тканей.
Анемии — большая группа заболеваний, которые различаются по этиологии, патогенезу и клинико-гематологической картине. Существует много классификаций анемий. Наиболее распространены классификации анемий по причине возникновения болезни, величине ЦПК, среднего диаметра эритроцитов и по количеству ретикулоцитов в крови.
В зависимости от причин возникновения анемии делятся на 3 группы.
1. Анемии вследствие кровопотерь (постгеморрагические): острые постгеморрагические и хронические постгеморрагические.
2. Анемии вследствие нарушения кровообразования: железодефицитные, железонасыщенные (сидероахрестические), В12(фолиево)–дефицитные и гипо-апластические.
3. Анемии вследствие повышенного кроворазрушения (гемолитические): наследственные и приобретенные.
По величине ЦПК анемии делятся на:
— гипохромные (ЦПК 1,05): В12(фолиево)-дефицитные, наследственный микросфероцитоз;
— нормохромные (ЦПК 0,86-1,05): все остальные анемии.
По диаметру эритроцитов различают анемии:
— нормоцитарные (средний диаметр эритроцитов 7-8мкм): острые постгеморрагические, апластические анемии;
— микроцитарные (средний диаметр эритроцитов 6мкм и меньше): железодефицитные, железонасыщенные анемии;
— макро- и мегалоцитарные (средний диаметр эритроцитов больше 8 и 12мкм): В12(фолиево)-дефицитные анемии.
По количеству ретикулоцитов (показателю регенераторной способности костного мозга в отношении эритропоэза) анемии делятся на:
— гипер- норморегенераторные (количество ретикулоцитов в норме или повышено), при которых восстановительная способность костного мозга высокая и очень высокая: острые постгеморрагические и гемолитические анемии;
— гипорегенераторные (количество ретикулоцитов снижено) характеризуются ослабленными восстановительными способностями костного мозга: хронические постгеморрагические анемии;
— арегенераторные формы наблюдаются при гипо- и апластических анемиях, характеризуются почти полным отсутствием ретикулоцитов и восстановительных возможностей костного мозга.
Клинические и гематологические проявления анемий можно разделить на три группы.
1. Симптомы, общие для всех анемий, которые являются результатом гипоксии. Это бледность кожных покровов и слизистых оболочек, слабость, головные боли, мелькание мушек перед глазами, шум в ушах, сердцебиение, неприятные ощущения в области сердца, одышка.
2. Симптомы, характерные для определенных анемий в соответствии с их патогенезом. Так, только при железодефицитной анемии развивается синдром, обусловленный атрофическими изменениями кожи и слизистых оболочек из-за дефицита железа в тканях – сухость кожи, выпадение волос, ломкость ногтей, извращение вкуса и обоняния. Для В12-дефицитной анемии характерно поражение пищеварительной системы (снижение аппетита, отвращение к некоторым продуктам, жжение и боли в языке) и нарушение нервной чувствительности (онемение, покалывание в кончиках пальцев).
3. Изменения со стороны крови и костномозгового кроветворения.
4.2. ЛАБОРАТОРНЫЕ ПРИЗНАКИ АНЕМИЙ
К основным гематологическим показателям анемий относятся:
— снижение количества гемоглобина и эритроцитов в 1л крови;
— изменение морфологии эритроцитов (анизоцитоз, пойкилоцитоз, анизохромия, появление включений в эритроцитах);
— изменение величины ЦПК и количества ретикулоцитов;
— наличие в периферической крови незрелых эритроцитов;
— изменение осмотической резистентности эритроцитов.
Снижение концентрации гемоглобина и изменение морфологии эритроцитов в той или иной степени наблюдаются при всех видах анемий. Уменьшение количества эритроцитов также характерно для всех видов анемий, кроме начальной стадии железодефицитной анемии, когда количество эритроцитов может быть на нижней границе нормы. Остальные лабораторные признаки непостоянны и встречаются при определенных видах анемий (снижение осмотической резистентности эритроцитов при гемолитических анемиях, появление в крови мегалобластов и эритробластов при В12-дефицитной анемии и т.д.).
4.2.1. Изменение морфологии эритроцитов при анемиях
Морфология эритроцитов в норме: это небольшие (диаметром 7-8мкм) круглые или слегка овальные клетки, не содержащие ядра и зернистости, окрашиваются в розово-красный цвет. Имеют форму двояковогнутых дисков, поэтому центральная часть клетки окрашивается светлее, чем периферия, при этом центральное просветление занимает не более одной трети диаметра эритроцита.
Анизоцитоз[от лат. anisos неравный + kytos клетка] – наличие в крови эритроцитов разной величины, выходящей за пределы нормы. Анизоцитоз при анемиях наблюдается всегда и является ранним признаком малокровия. Различают:
— микроциты [от греч. мicros малый + kytos] – эритроциты с диаметром 5-6мкм;
— макроциты [от греч. мacros большой + kytos] – эритроциты с диаметром 9-12 мкм;
— мегалоциты [от греч. megas огромный + kytos] — эритроциты с диаметром 12-15 мкм;
— шизоциты [от греч. schizo разделяю + kytos] обрывки эритроцитов размером 2-3мкм.
Пойкилоцитоз [от лат. poikilos различный + kytos] – изменение формы эритроцитов, которые могут приобретать вид капель, груш, шаров и т.д. Некоторые измененные формы эритроцитов имеют собственные названия:
— сфероциты, овалоциты – эритроциты в виде шаров и овалов;
— дрепаноциты – эритроциты в виде серпа;
— акантоциты [от греч. akantha шип + kytos] – эритроциты, имеющие 5-10 выростов разного размера;
— эхиноциты [от греч. еchinos ёж + kytos] – эритроциты, имеющие 10-30 равных по длине и толщине отростков, равномерно расположенных по всей поверхности эритроцита;
— стоматоциты [от греч. stomatos рот + kytos] – эритроциты с центральным просветом в виде слегка изогнутой палочки, напоминающей рот;
Пойкилоцитоз, в отличие от анизоцитоза, является поздним признаком анемии и отмечается при тяжелых формах болезни.
Анизохромия [от греч. anisos неравный + chroma цвет] – изменение окраски эритроцитов. Может проявляться в виде гипохромии, гиперхромии и полихроматофилии. При гипохромии эритроциты окрашиваются в более светлые, по сравнению с нормальными эритроцитами, тона и имеют центральное просветление, занимающее более 1/3 диаметра клетки. Гиперхромия характеризуется интенсивно-красным цветом эритроцитов, в которых часто отсутствует центральное просветление. Наличие эритроцитов сиреневого цвета называется полихроматофилия. При специальных методах окраски в полихроматофилах обнаруживается зернисто-нитчатая субстанция, то есть они относятся к незрелым эритроцитам – ретикулоцитам.
Включения в эритроцитах. Выделяют ядерные включения (тельца Жолли, кольца Кебота, тельца Гейнца) и цитоплазматические включения (базофильная пунктация, негемоглобиновое железо). Тельца Жолли представляют собой остатки ядер в виде округлых образований красно-фиолетового цвета диаметром 1-2мкм, содержащихся по 1-2 в эритроците. Кольца Кебота являются остатками оболочек ядер эритроцитов, имеют вид овала или «восьмерки» розово-фиолетового цвета. Тельца Гейнца – круглые включения различных размеров, выявляемые при суправитальной окраске. Базофильная пунктация имеет вид 5-20 мелких зерен светло-синего цвета. Негемоглобиновое железо в виде синих гранул выявляется при окраске берлинской лазурью в эритроцитах и эритробластах, которые называются тогда сидероциты и сидеробласты. Включения в эритроцитах встречаются при тяжелом течении анемий.
| По цветовому показателю | По диаметру эритроцитов | По регенеративным признакам |
| Нормохромная | Нормоцитарная | Нормо(гипер) регенераторная |
| Гипохромная | Микроцитарная | Гипорегенераторная |
| Гиперхромная | Макроцитарная | Арегенераторная |
| Мегалоцитарная |
В соответствии с этими принципами анемии могут быть охарактеризованы следующим образом:
— острая постгеморрагическая анемия — нормохромная, нормоцитарная, регенераторная;
— железодефицитная анемия — гипохромная, микроцитарная, гипорегенераторная;
— В12(фолиево)-дефицитная анемия – гиперхромная, макромегалоцитарная, гипорегенераторная;
— гипо-апластическая анемия – нормохромная, нормоцитарная, арегенераторная;
— гемолитические анемии – нормо(гипо)хромные, гиперрегенераторные.
Сравнительная характеристика картины крови при анемиях
| Показатели крови | Железо- дефицитная анемия | В12(фолиево)- дефицитная анемия | Гипо-апластическая анемия | Гемо- литические анемии |
| Содержание гемоглобина и эритроцитов | Нb снижен более резко, чем эритроциты | Эритроциты снижены более резко, чем Нb | Резкое снижение, Er до 1·10 12 /л Нb до 40 г/л | Снижение, в период криза резкое |
| ЦПК | 0,4-0,6 | 1,4-1,6 | Норма | Норма |
| Качественные особенности эритроцитов | Гипохромия, микроцитоз, пойкилоцитоз | Мегалоцитоз, базофильная пунктация, тельца Жолли кольца Кебота | Иногда макроцитоз | Микро- сфероциты, мишеневидн. эритроциты, дрепаноциты |
| Признаки регенерации | Мало выражены | Мало выражены | Отсутствуют | Выражены в период криза |
| Количество лейкоцитов | Невысокий лейкоцитоз или норма | Лейкопения | Выраженная лейкопения | Незначительный лейкоцитоз, лейкопения |
| Особенности лейкоформулы | Иногда сдвиг влево | Нейтропения, сдвиг вправо, гипер- сегментация нейтрофилов | Нейтропения, относительн. лимфоцитоз | |
| Количество тромбоцитов | Норма | Тромбоцито- пения | Выраженная тромбоцито-пения | Иногда тромбо- цитопения |
4.3. АНЕМИИ ВСЛЕДСТВИЕ КРОВОПОТЕРЬ
4.3.1. Острая постгеморрагическая анемия
Возникает при быстрой потере большого количества крови – при травмах, обильных маточных, желудочных, легочных кровотечениях.
В ее развитии выделяют несколько стадий. В первый день после острой кровопотери анемии в обычном понимании этого слова нет (скрытая анемия), так как содержание форменных элементов в единице объема крови не изменяется. В это время может наблюдаться даже некоторое сгущение крови за счет пополнения периферической крови более концентрированной кровью из кровяных депо.
Через 2-3 дня в кровяное русло поступает тканевая жидкость. Это так называемая гидремическая фаза. Содержание эритроцитов и гемоглобина в единице объема равномерно снижается – развивается нормохромная анемия.
Затем, спустя 4-5 дней, благодаря регенераторным способностям костного мозга в периферическую кровь выходит большое количество эритроцитов, частично в незрелом виде – в виде ретикулоцитов (до 20-30% от общего числа эритроцитов). Это стадия костномозговой компенсации. Восстановление гемоглобина происходит медленнее, поэтому при нарастании количества эритроцитов ЦПК ниже нормы – развивается гипохромная анемия. В этот период возможен анизоцитоз, пойкилоцитоз. Увеличивается количество лейкоцитов до 9-10·10 9 /л, в основном за счет нейтрофилов, со сдвигом влево. СОЭ нарастает пропорционально степени анемии.
4.3.2. Хроническая постгеморрагическая анемия
Развивается постепенно и медленно в результате небольших, но часто повторяющихся кровотечений. Чаще всего это кровотечения из ЖКТ (при кровоточащей язве желудка и двенадцатиперстной кишки, раке желудка и кишечника, геморрое), а также маточные и носовые кровотечения.
Потеря организмом всего 5-15мл крови ежедневно приводит к развитию хронической постгеморрагической анемии, которая по характеру является железодефицитной.
Лабораторная диагностика: содержание гемоглобина и эритроцитов понижено, ЦПК снижен до 0,4-0,6, при микроскопии выявляется анизоцитоз (в виде микроцитоза), пойкилоцитоз и гипохромия. Содержание железа в сыворотке крови уменьшено.
4.3.3. Контрольные вопросы по темам «Лабораторные признаки анемий. Анемии вследствие кровопотерь»
1. Какие принципы лежат в основе различных классификаций анемий?
2. Какие лабораторные признаки обнаруживаются при всех видах анемий, а какие – лишь при некоторых анемиях?
3. Что такое пойкилоцитоз и анизохромия эритроцитов?
4. Как называются эритроциты в форме серпа?
5. Почему стоматоциты получили такое название?
6. В какой цвет азур-эозин по Романовскому окрашивает ретикулоциты?
7. Назовите ядерные включения эритроцитов.
8. Причины развития острой постгеморрагической анемии.
9. Какой вид и стадия анемии не выявляется лабораторными исследованиями?
10. Как характеризуется хроническая постгеморрагическая анемия по ЦПК, количеству ретикулоцитов и диаметру эритроцитов?
4.4. АНЕМИИ ВСЛЕДСТВИЕ НАРУШЕНИЯ КРОВООБРАЗОВАНИЯ
4.4.1. Железодефицитная анемия
Сущность железодефицитной анемии состоит в недостатке железа в организме, вследствие чего нарушается синтез гемоглобина. Железодефицитная анемия встречается чаще всех остальных форм анемий, что объясняется множеством обстоятельств, ведущих к дефициту железа в организме.
Лабораторная диагностика: количество гемоглобина резко снижено, количество эритроцитов снижено незначительно, на ранних стадиях заболевания на нижней границе нормы, цветовой показатель крови резко снижен – до 0,4-0,6 (гипохромная анемия).
Изменения морфологии эритроцитов проявляются в виде анизоцитоза (с преобладанием микроцитов), пойкилоцитоза, гипохромии. В сыворотке крови уменьшено содержание железа.
Причины железодефицитной анемии
| Факторы, вызывающие дефицит железа в организме | Заболевания и состояния, приводящие к дефициту железа |
| Кровотечения | Заболевания ЖКТ: язвенная болезнь, полипоз, рак, геморрой, неспецифический язвенный колит Рак легких, бронхоэктатическая болезнь Почечнокаменная болезнь, рак почек Фибромиома матки, рак шейки матки |
| Недостаток железа в пище | Неполноценное питание, голодание |
| Повышенный расход железа в организме | Беременность, лактация Период полового созревания Хронические инфекции Опухоли |
| Нарушение всасывания железа в желудочно-кишечном тракте | Хронический энтерит Резекция желудка, тонкого кишечника |
4.4.2. Железонасыщенная (сидероахрестическая) анемия
Железонасыщенная анемия характеризуется нарушением активности ферментов, необходимых для синтеза порфиринов (гема), в результате чего железо не используется для образования гемоглобина, а накапливается в организме, откладывается в различных органах и нарушает их функции. Отложение железа в печени может привести к циррозу, в поджелудочной железе – к сахарному диабету, в надпочечниках – надпочечниковой недостаточности. Сидероахрестическая анемия развивается при интоксикации свинцом, а также при токсическом воздействии некоторых лекарственных препаратов: противотуберкулезных средств, левомицетина и др.
Лабораторная диагностика: концентрация гемоглобина значительно снижена при умеренном уменьшении количества эритроцитов. ЦПК ниже нормы. В крови обнаруживается большое количество сидероцитов, базофильная зернистость эритроцитов (при свинцовой анемии). Содержание железа в сыворотке крови повышено. Для подтверждения диагноза необходима окраска на железо цитологических и гистологических препаратов.
4.4.3. В12 (фолиево)- дефицитные анемии
Витамин В12 (цианкобаламин, или внешний антианемический фактор Кастла) в организме выполняет важные функции: он является простетической группой ферментов, синтезирующих пуриновые и пиримидиновые основания, то есть необходим для синтеза ДНК и РНК, а также переводит в активную форму фолиевую кислоту, которая осуществляет образование тимидина – составной части ДНК. При дефиците витамина В12 и фолиевой кислоты нарушаются синтез ДНК и митотические процессы в клетках, особенно в костном мозге.
Витамин В12 содержится в продуктах животного происхождения (мясе, яйцах, печени, молочных продуктах). В желудке он связывается с внутренним антианемическим фактором – белком-гастромукопротеином, вырабатываемым обкладочными железами дна и тела желудка, и в таком виде абсорбируется специальными рецепторами дистального отдела тонкого кишечника. Комплексное соединение витамина В12 и гастромукопротеина поступает в печень, где превращает фолиевую кислоту в фолиновую — активатор кроветворения в костном мозге.
При дефиците витамина В12 нарушается деление и созревание клеток костного мозга, особенно красного ряда. Нормоцитарный тип кроветворения заменяется мегалобластическим, в норме встречающимся только в эмбриональном периоде. При этом из клеток-предшественников эритроцитов вместо эритробластов образуются мегалобласты, которые утрачивают способность вызревать до конечной безъядерной стадии своего развития – мегалоцита. Большинство мегалобластов распадается в костном мозге, и только незначительная часть их созревает до мегалоцитов и поступает в периферическую кровь. Мегалоциты функционально неполноценны, неустойчивы к воздействию физико-химических факторов и живут в 2-3 раза меньше, чем нормальные эритроциты. Причиной резкой анемизации при В12— дефицитной анемии является также расстройство митотических процессов: один мегалобласт продуцирует всего 2 мегалоцита, в то время как один эритробласт — 8 эритроцитов.
Причины дефицита витамина В12
| Причины дефицита витамина В12 | Состояния, заболевания |
| Нарушение секреции гастромукопротеина | Наследственная атрофия желез желудка (болезнь Аддисона-Бирмера) Атрофический гастрит Рак, полипоз желудка Состояния после гастрэктомии |
| Повышение расхода витамина В12 | Инвазия лентеца широкого Активация кишечной флоры при дивертикулезе |
| Нарушение всасывания витамина В12 | Хронический энтерит Рак кишечника Состояния после резекции кишечника |
Лабораторная диагностика. Содержание эритроцитов снижено очень резко – до 1·10 12 /л. Содержание гемоглобина также резко снижено, но все же в меньшей степени, чем эритроцитов. Цветовой показатель крови увеличен до 1,4-1,5 (гиперхромная анемия). Выявляются резкие изменения морфологии эритроцитов: анизоцитоз (в форме макро-мегалоцитоза), выраженный пойкилоцитоз, гиперхромия. В эритроцитах появляются включения (базофильная пунктация, тельца Жолли, кольца Кебота). Содержание ретикулоцитов в периоды обострения снижено. Наблюдается панцитопения – уменьшение в крови количества клеток всех трех ростков (эритроцитов, лейкоцитов и тромбоцитов). В большом количестве обнаруживаются гиперсегментированные нейтрофилы при отсутствии молодых (палочкоядерных) нейтрофилов — отмечается сдвиг лейкоформулы вправо.
4.4.4. Гипо- и апластические анемии
При гипо-апластических анемиях происходит резкое угнетение кроветворения в костном мозге при отсутствии признаков опухоли кроветворной ткани. Апластическая анемия может развиться в результате токсического воздействия на костный мозг ионизирующей радиации, лекарственных средств (цитостатических препаратов, некоторых антибиотиков и сульфаниламидов, анальгина, амидопирина, иммунодепрессантов), а также химических веществ (бензола, мышьяка, тяжелых металлов). Иногда заболевание развивается на фоне вирусного гепатита, туберкулеза, тяжелого сепсиса. Причины развития около 50% случаев заболевания остаются не выясненными.
Лабораторная диагностика. Концентрация гемоглобина резко снижена – до 30-40 г/л; количество эритроцитов также резко снижено – до 1·10 12 /л. ЦПК в пределах нормы (нормохромная анемия). Для гипо-апластической анемии характерны также панцитопения, резко сниженное количество ретикулоцитов и увеличение СОЭ до 30-50 мм/час. Выраженность лейкопении может быть разной, вплоть до развития агранулоцитоза – уменьшения количества лейкоцитов меньше 1,0·10 9 /л и гранулоцитов менее 0,75·10 9 /л до полного их исчезновения.
4.4.5. Контрольные вопросы по теме «Анемии вследствие нарушения кровообразования»
1. Какие заболевания ЖКТ могут привести к развитию железодефицитной анемии?
2. Преобладающий вид эритроцитов по диаметру клеток при железодефицитной анемии.
3. Почему при железодефицитной анемии цветовой показатель крови резко снижен?
4. По каким лабораторным показателям железонасыщенная анемия отличается от железодефицитной анемии?
5. Какие клинические проявления специфичны для железодефицитной анемии?
6. Чем мегалобластное кроветворение отличается от нормоцитарного?
7. В каких случаях развивается В12-дефицитная анемия?
8. Причина гиперхромии при В12-дефицитной анемии.
9. Форма анизоцитоза при В12-дефицитной анемии.
10. Для каких анемий характерна панцитопения?
11. Что такое агранулоцитоз?
Дата добавления: 2014-11-29 ; Просмотров: 993 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Любые анализы крови предоставляют лечащему врачу огромную информацию о состоянии здоровья человека. Именно изменения в анализах крови помогают установить правильный и достоверный диагноз при определенном виде заболевания.
Как известно, анализ крови может проводиться разного вида. Все зависит от выбора исследуемых показателей крови. Например, при общем анализе крови изучается количественный и качественный состав крови человека. При биохимической диагностике крови изучается состояние всех органов человека, а также функция правильного обмена веществ. При анализе крови на сахар определяется уровень глюкозы в крови, а при иммунологическом анализе крови раскрывается полная картина состояния иммунной системы.
Существует и ряд других исследований крови, которые являются основными при выявлении многих заболеваний. К ним можно отнести аллергологические пробы, серологическую диагностику крови, исследование гормонального профиля и наличия онкологических маркеров, установление группы крови и резус-фактора, а также полимеразную цепную реакцию. Любые изменения в анализе крови, основанного на одном из вышеперечисленных методах исследования, могут свидетельствовать о развитии заболеваний.
Общий анализ крови предоставляет возможность изучать концентрацию гемоглобина в составе крови, число эритроцитов, тромбоцитов и лейкоцитов. А также исследовать величины индексов эритроцитов и тромбоцитов. Кроме того, данный метод диагностики позволяет оценивать уровень гематокрита и рассчитывать лейкоцитарную формулу. Все изменения в общем анализе крови могут свидетельствовать о различных нарушениях работы организма.
Повышение уровня гемоглобина говорит о наличии заболеваний, которые сопровождаются увеличением числа эритроцитов. А также о врожденных пороках сердца, легочно-сердечной недостаточности или сгущении крови. Заниженный уровень гемоглобина проявляется как основной симптом при анемии различного вида.
Повышенный уровень гематокрита при общем анализе крови свидетельствует о наличии эритремии и симптоматических эритроцитозов. Они возникают при врожденных пороках сердца, недостаточности дыхательных функций, образованиях в почках и поликистозах почек. Данный параметр может проявляться и при ожоговом заболевании, перитоните, явно выраженной диарее, постоянной рвоте, потливости и сахарном диабете. Заниженный показатель гематокрита проявляется при анемиях, гипергидратациях, а также во второй половине периода беременности.
Эритроцитарные изменения в общем анализе крови тоже могут говорить о наличии ряда заболеваний. Если уровень эритроцитов в крови повышен, имеет место первичный или вторичный эритроцитоз. Первичный эритроцитоз проявляется в форме хронического лейкоза. А вторичный влечет за собой такой перечень заболеваний:
- хронические заболевания легких;
- врожденные пороки сердца;
- гипернефром;
- болезнь Иценко-Кушинга;
- гемангиобластома мозжечка;
- сгущение крови.
Понижение уровня эритроцитов в крови является результатом дефицита железа, белка, витаминов, а также гемолиза, лейкоза, миеломы и метастаз злокачественных новообразований.
Повышение уровня макроцитоза происходит при мегалобластной анемии, болезни почек, курении и употреблении алкоголя. А понижение уровня макроцитоза – при дефиците железа, хронических патологиях, талассемии, гемоглобинопатии.
Лейкоцитарные изменения в анализе крови наблюдаются при физиологических лейкоцитозах. Они возникают в результате проявления боли, принятия холодных и горячих ванн, физических нагрузках, эмоциональных стрессов. Изменение уровня лейкоцитов происходит и при лейкопоэзах, которые проявляются при инфекционно-воспалительных процессах, интоксикациях организма, острых кровотечениях, оперативных вмешательствах, инфарктах внутренних органов, злокачественных новообразованиях. Данные заболевания вызывают повышение уровня лейкоцитов. А пониженный уровень встречается при вирусных и бактериальных инфекциях, системной волчанке, ревматоидном артрите, синдроме Фелти, анафилактическом шоке, болезни Гоше, истощении и кахексии.
Проведение диагностики крови при онкологических заболеваниях – это обязательное исследование. Как правило, такой метод показывает основные характеристики показателей общего анализа крови. Часто изменения в анализе крови при раке связаны с повышением уровня гемоглобина. Это приводит к появлению различного вида анемий. Такое состояние в большинстве случаев возникает при запущенных стадиях онкологических заболеваний.
При заболеваниях рака крови (лейкозах) возникают различные видоизменения в организме человека. Они зависят от типа клеток, которые были повреждены опухолями. При данном виде заболевания основным методом исследования является цитохимическая диагностика. Она позволяет установить присутствие определенных веществ в клоне мутантных клеток крови. При лейкозах изменения в анализе крови проявляются в повышении уровня эритроцитов.
При раке желудка в поздней стадии общий анализ крови устанавливает повышенные нормы скорости образования эритроцитов, а также уровня лейкоцитов. А на ранних стадиях этого заболевания никаких видоизменений не заметно. Может лишь проявляться частичная анемия. Изменения в анализе крови при раке печени могут быть такими:
- повышение уровня холестерина;
- увеличение уровня эритроцитов;
- высокое содержание кальция;
- понижение уровня сахара (глюкозы).
Но более точный диагноз такого заболевания устанавливается при исследовании крови на онкологические маркеры. Они образуются в организме при наличии видоизмененных клеток определенного вида рака. Среди онкологических маркеров существуют маркеры альфа-фетопротеина, простатических специфических антигенов, раково-эмбриональных антигенов, ракового углеводного антигена СА 50 и хорионического гонадотропина.

Пониженный уровень глюкозы может быть вызван передозировкой инсулина или же гормональными изменениями в организме человека. А повышенный уровень глюкозы наблюдается при сахарном диабете.
Общий белок и альбумин занижаются при угнетении функционирования почек, печени, недоедании, ожогах, а также при тяжелых формах инфекций. Повышение белка наблюдается при сгущении крови.
Изменения в биохимическом анализе крови билирубина характеризуют работу почек. Повышенный этот показатель свидетельствует о наличии гепатита, желчнокаменной болезни и повреждении эритроцитов. Если повышен непрямой билирубин – это симптом гемолиза и дефицита витамина В12. Трансаминазы завышаются при циррозе печени, диабете и некоторых инфекциях.
Уровень мочевины во время диагностики крови считается завышенным при тяжелой форме инфекционного заболевания, потере жидкости и почечной недостаточности. Высокое содержание креатинина в составе крови также говорит о почечной недостаточности. А низкий его уровень – о недоедании. При высоком уровне лактадегидрогенезы в крови существуют подозрения о наличии инфаркта миокарда, а также заболеваний печени, раковых образований и инфекций.
Изменения в биохимическом анализе крови щелочной фосфатазы также свидетельствует о заболевании печени вместе с застоем желчи (при высоком содержании ее в крови), рахите и гиперпаратиреозе.
источник
ЗАПИСАТЬСЯ НА АНАЛИЗЫ Анемия (малокровие) – группа заболеваний, характеризующихся снижением концентрации гемоглобина (Hb) и красных кровяных телец (эритроцитов), что влияет на другие показатели крови. Существуют разные типы анемий. С помощью лабораторных исследований выявляют не только наличие заболевания, но и его разновидность.
Лабораторное исследование рекомендуется при следующих симптомах:
- слабости, быстрой утомляемости, бессоннице, головной боли;
- бледности или желтушности кожи и слизистых;
- потемнении мочи и осветлении кала;
- боли в правом подреберье, вызванной поражением печени;
- учащении пульса более 90 уд/мин в сочетании с головокружениями и болями в области сердца;
- онемении пальцев,
- ощущении зябкости;
- изменении цвета языка на ярко-малиновый;
- шуме в ушах.
➡ Подробнее про изменения, вызываемые анемией и симптомы болезни, читайте на странице:
Согласно проведенным статистическим исследованиям, 15% менструирующих женщин страдают анемией различной степени тяжести, при этом не каждая из них отмечает у себя признаки этой коварной болезни. Поделиться ссылкой:
Причины возникновения малокровия:
- нарушения обмена веществ, участвующих в кроветворении – железа, витаминов В6 и В-12;
- слабость кроветворной системы;
- увеличение потребления железа и витаминов организмом;
- кровопотеря;
- наследственные аномалии эритроцитов;
- болезни ЖКТ, приводящие к нарушению всасывания микроэлементов и витаминов;
- инфекции;
- иммунные патологии;
- распад красных кровяных телец;
- острые и хронические (профессиональные) отравления;
- облучение
Существуют состояния, при которых необходимо проведение периодического лабораторного обследования на анемию:
- хронические патологии кроветворения, ЖКТ сердца, печени, почек;
- период беременности и лактации;
- геморрой, гиперменорея, миома и другие недуги, сопровождающиеся кровотечениями;
- детский возраст;
- период полового созревания;
- недавно перенесенные операции или травмы, сопровождавшиеся значительной кровопотерей;
- профессиональные занятия спортом;
- системные заболевания – волчанка, ревматизм, васкулиты;
- инфекции;
- состояние после переливания крови;
- соблюдение строгих диет;
- перенесённые облучение и химиотерапии;
- работа на вредных производствах.
Для диагностики анемии и установления ее разновидности сдаётся кровь из пальца и вены. При некоторых видах анемий проводится анализ мочи на желчные пигменты, образующиеся в результате распада эритроцитов и сопутствующего поражения печени.
- Содержание эритроцитов и гематокрита;
- Концентрацию ретикулоцитов;
- Наличие эритроцитов неправильной формы, состава и размера;
- Цветовой показатель (ЦП), по этому признаку анемии делятся на три типа: гипохромные – ЦП понижен; нормохромные — ЦП не изменен; гиперхромные – ЦП увеличен.
- Концентрацию сывороточного железа. По этому признаку анемии делят на три типа: нормосидеремические — показатель в норме; гипосидеремические –концентрация железа меньше нормы; гиперсидеремические – содержание железа увеличено.
- Насыщение кровяной сыворотки трансферином – белком, транспортирующим железо, для образования эритроцитов;
- Содержание лейкоцитов. При анемии может изменяться как общий показатель, так и содержание лейкоцитов какого-либо типа (лимфоцитов, моноцитов, эозинофилов, базофилов);
- Концентрацию билирубина и гаптоглобина;
- Средний диаметр эритроцитов (СДЭ). Анемии бывают: нормоцитарными, красные тельца нормальны; микроцитарными – размер эритроцитов уменьшен; макроцитарными и мегалобластными – обнаруживаются неестественно большие красные кровяные клетки.
источник

Железодефицитная анемия является самой распространенной патологией системы крови и самой часто встречаемой анемией. По данным ВОЗ (всемирной организации здравоохранения), более 2 миллиардов людей на планете имеют дефицит железа в организме. Несколько чаще данным недугом страдают женщины, что связано с беременностью, кормлением грудью, а также периодической кровопотерей во время менструаций.
Интересные факты
- Первое задокументированное упоминание о железодефицитной анемии датируется 1554 годом. В те времена данным недугом страдали преимущественно девушки 14 – 17 лет, в связи с чем заболевание называлось «de morbo virgineo», что в переводе означает «болезнь девственниц».
- Первые попытки лечения заболевания препаратами железа были предприняты в 1700 году.
- Латентный (скрытый) дефицит железа может отмечаться у детей в период интенсивного роста.
- Потребность в железе у беременной женщины в два раза больше, чем у двух здоровых взрослых мужчин.
- За время беременности и родов женщина теряет более 1 грамма железа. При обычном питании данные потери восстановятся лишь через 3 – 4 года.
Размер зрелого эритроцита колеблется в пределах от 7,5 до 8,3 микрометров (мкм). Он имеет форму двояковогнутого диска, которая поддерживается благодаря наличию в клеточной мембране эритроцита особого структурного белка – спектрина. Такая форма обеспечивает максимально эффективный процесс газообмена в организме, а наличие спектрина позволяет эритроцитам видоизменяться при прохождении через мельчайшие кровеносные сосуды (капилляры) и после этого восстанавливать свою первоначальную форму.
Более 95% внутриклеточного пространства эритроцита заполнено гемоглобином – веществом, состоящим из белка глобина и небелкового компонента – гема. Молекула гемоглобина состоит из четырех глобиновых цепей, в центре каждой из которых находится гем. Каждый эритроцит содержит более 300 миллионов молекул гемоглобина.
За транспортировку кислорода в организме отвечает небелковая часть гемоглобина, а именно атом железа, входящего в состав гема. Обогащение крови кислородом (оксигенация) происходит в легочных капиллярах, при прохождении через которые каждый атом железа присоединяет к себе 4 молекулы кислорода (формируется оксигемоглобин). Оксигенированная кровь разносится по артериям ко всем тканям организма, где происходит переход кислорода к клеткам органов. Взамен из клеток выделяется углекислый газ (побочный продукт клеточного дыхания), который присоединяется к гемоглобину (формируется карбгемоглобин) и по венам транспортируется к легким, где выделяется в окружающую среду вместе с выдыхаемым воздухом.
Помимо переноса дыхательных газов, дополнительными функциями эритроцитов являются:
- Антигенная функция. Эритроциты обладают собственными антигенами, которые определяют принадлежность к одной из четырех основных групп крови (по системе АВ0).
- Транспортная функция. К наружной поверхности мембраны эритроцитов могут прикрепляться антигены микроорганизмов, различные антитела и некоторые медикаменты, которые разносятся с током крови по всему организму.
- Буферная функция. Гемоглобин принимает участие в поддержании кислотно-щелочного равновесия в организме.
- Остановка кровотечений. Эритроциты включаются в состав тромба, формирующегося при повреждении сосудов.
В организме человека эритроциты формируются из так называемых стволовых клеток. Эти уникальные клетки образуются на стадии эмбрионального развития. Они содержат ядро, в котором находится генетический аппарат (ДНК – дезоксирибонуклеиновая кислота), а также множество других органелл, обеспечивающий процессы их жизнедеятельности и размножения. Стволовые клетки дают начало всем клеточным элементам крови.
Для нормального процесса эритропоэза необходимы:
- Железо. Данный микроэлемент входит в состав гема (небелковой части молекулы гемоглобина) и обладает способностью обратимо связывать кислород и углекислый газ, что и определяет транспортную функцию эритроцитов.
- Витамины (В2, В6, В9 и B12). Регулируют образование ДНК в кроветворных клетках красного костного мозга, а также процессы дифференцировки (созревания) эритроцитов.
- Эритропоэтин. Гормональное вещество, вырабатываемое почками, которое стимулирует процесс образования эритроцитов в красном костном мозге. При уменьшении концентрации красных кровяных телец в крови развивается гипоксия (недостаток кислорода), что является основным стимулятором выработки эритропоэтина.
Образование эритроцитов (эритропоэз) начинается в конце 3 недели эмбрионального развития. На ранних этапах внутриутробного развития красные клетки крови образуются, в основном, в печени и селезенке. Примерно на 4 месяце беременности происходит миграция стволовых клеток из печени в полости костей таза, черепа, позвонков, ребер и других, в результате чего в них формируется красный костный мозг, который также принимает активное участие в процессе кроветворения. После рождения ребенка кроветворная функция печени и селезенки угнетается, и костный мозг остается единственным органом, обеспечивающим поддержание клеточного состава крови.
В процессе превращения в эритроцит, стволовая клетка претерпевает целый ряд изменений. Она уменьшается в размерах, постепенно теряет ядро и практически все органеллы (в результате чего дальнейшее ее деление становится невозможным), а также накапливает гемоглобин. Конечным этапом эритропоэза в красном костном мозге является ретикулоцит (незрелый эритроцит). Он вымывается из костей в периферический кровоток, и в течение суток происходит его созревание до стадии нормального эритроцита, способного в полной мере выполнять свои функции.
Средняя продолжительность жизни красных клеток крови составляет 90 – 120 дней. По истечении этого периода их клеточная мембрана становится менее пластичной, в результате чего теряет способность обратимо деформироваться при прохождении через капилляры. «Старые» эритроциты захватываются и разрушаются особыми клетками иммунной системы – макрофагами. Данный процесс происходит, в основном, в селезенке, а также (в значительно меньшей степени) в печени и красном костном мозге. Незначительно малая доля эритроцитов разрушается непосредственно в сосудистом русле.
При разрушении эритроцита из него выделяется гемоглобин, который быстро распадается на белковую и небелковую части. Глобин подвергается ряду превращений, в результате чего формируется пигментный комплекс желтого цвета – билирубин (несвязанная форма). Он нерастворим в воде и весьма токсичен (способен проникать в клетки организма, нарушая процессы их жизнедеятельности). Билирубин быстро транспортируется в печень, где связывается с глюкуроновой кислотой и выводится вместе с желчью.
Небелковая часть гемоглобина (гем) также подвергается разрушению, в результате чего происходит выделение свободного железа. Оно токсично для организма, поэтому быстро связывается с трансферрином (транспортным белком крови). Большая часть железа, выделяющегося при разрушении эритроцитов, транспортируется в красный костный мозг, где повторно используется для синтеза эритроцитов.
В организме взрослого человека содержится около 4 грамм железа. Эта цифра варьирует в зависимости от пола и возраста.
Концентрация железа в организме составляет:
- у новорожденных – 75 мг на 1 килограмм массы тела (мг/кг);
- у мужчин – более 50 мг/кг;
- у женщин – 35 мг/кг (что связано с ежемесячной потерей крови).
Основными местами содержания железа в организме являются:
- гемоглобин эритроцитов – 57%;
- мышцы – 27%;
- печень – 7 – 8%.
Кроме того, железо входит в состав целого ряда других белковых ферментов (цитохромов, каталазы, редуктазы). Они участвуют в окислительно-восстановительных процессах в организме, в процессах клеточного деления и регуляции многих других реакций. Дефицит железа может привести к недостатку данных ферментов и появлению соответствующих нарушений в организме.
Всасывание железа в организме человека происходит преимущественно в двенадцатиперстной кишке, при этом все железо, поступающее в организм, принято разделять на гемовое (двухвалентное, Fe +2 ), содержащееся в мясе животных и птиц, в рыбе, и негемовое (трехвалентное, Fe +3 ), основным источником которого являются молочные продукты и овощи. Важным условием, необходимым для нормального всасывания железа, является достаточное количество соляной кислоты, входящей в состав желудочного сока. При уменьшении ее количества всасывание железа значительно замедляется.
Всосавшееся железо связывается с трансферрином и транспортируется в красный костный мозг, где используется для синтеза эритроцитов, а также к органам-депо. Запасы железа в организме представлены, в основном, ферритином – комплексом, состоящим из белка апоферритина и атомов железа. Каждая молекула ферритина содержит в среднем 3 – 4 тысячи атомов железа. При снижении концентрации данного микроэлемента в крови, происходит выделение его из ферритина и использование для нужд организма.
Скорость всасывания железа в кишечнике строго ограничена и не может превышать 2,5 мг в сутки. Этого количества достаточно лишь для того, чтобы восстанавливать ежедневные потери данного микроэлемента, которые в норме составляют около 1 мг у мужчин и 2 мг у женщин. Следовательно, при различных патологических состояниях, сопровождающихся нарушением всасывания железа либо повышенными его потерями, может развиться дефицит данного микроэлемента. При снижении концентрации железа в плазме уменьшается количество синтезируемого гемоглобина, в результате чего образующиеся эритроциты будут иметь меньшие размеры. Кроме того, нарушаются процессы роста эритроцитов, что приводит к уменьшению их количества.
Причиной дефицита железа в организме может быть:
- недостаточное поступление железа с пищей;
- повышение потребности организма в железе;
- врожденный недостаток железа в организме;
- нарушение всасывания железа;
- нарушение синтеза трансферрина;
- повышенная кровопотеря;
- алкоголизм;
- применение лекарственных препаратов.
Нарушение питания может привести к развитию железодефицитной анемии как у детей, так и у взрослых.
Основными причинами недостаточного поступления железа в организм являются:
- длительное голодание;
- вегетарианство;
- однообразная диета с малым содержанием животных продуктов.
У новорожденных и детей грудного возраста потребности в железе полностью покрываются при кормлении грудным молоком (при условии, что мать не страдает железодефицитным состоянием). Если же слишком рано переводить ребенка на искусственное вскармливание, у него также могут появиться симптомы дефицита железа в организме.
В нормальных, физиологических условиях может возникать повышенная потребность в железе. Это характерно для женщин во время беременности и в период кормления грудью.
Несмотря на то, что определенная часть железа в период беременности сохраняется (ввиду отсутствия менструальных кровотечений), потребность в нем увеличивается в несколько раз.
| Причина | Примерное количество расходуемого железа |
| Увеличение объема циркулирующей крови и количества эритроцитов | 500 мг |
| Железо, передаваемое плоду | 300 мг |
| Железо, входящее в состав плаценты | 200 мг |
| Кровопотеря во время родов и в послеродовом периоде | 50 – 150 мг |
| Железо, теряемое с грудным молоком за весь период кормления | 400 – 500 мг |
Организм ребенка получает от матери все необходимые питательные вещества, в том числе и железо. Однако при наличии определенных заболеваний у матери или плода, возможно рождение ребенка с дефицитом железа.
Причиной врожденного дефицита железа в организме может быть:
- тяжелая железодефицитная анемия у матери;
- многоплодная беременность;
- недоношенность.
В любом из вышеперечисленных случаев концентрация железа в крови новорожденного значительно ниже нормы, и симптомы железодефицитной анемии могут проявляться уже с первых недель жизни.
Всасывание железа в двенадцатиперстной кишке возможно лишь при нормальном функциональном состоянии слизистой оболочки данного отдела кишечника. Различные заболевания желудочно-кишечного тракта могу повреждать слизистую оболочку и значительно снижать скорость поступления железа в организм.
К уменьшению всасывания железа в двенадцатиперстной кишке может привести:
- Энтерит – воспаление слизистой оболочки тонкого кишечника.
- Целиакия – наследственное заболевание, характеризующееся непереносимостью белка глютена и связанным с этим нарушением всасывания в тонком кишечнике.
- Helicobacter Pylori – инфекционный агент, поражающий слизистую оболочку желудка, что, в конечном итоге, приводит к уменьшению секреции соляной кислоты и нарушению всасывания железа.
- Атрофический гастрит – заболевание, связанное с атрофией (уменьшением размеров и функции) слизистой оболочки желудка.
- Аутоиммунный гастрит – заболевание, вызванное нарушением работы иммунной системы и выработкой антител к собственным клеткам слизистой оболочки желудка с последующим их разрушением.
- Удаление желудка и/или тонкой кишки – при этом уменьшается как количество образуемой соляной кислоты, так и функциональная площадь двенадцатиперстной кишки, где происходит всасывание железа.
- Болезнь Крона – аутоиммунное заболевание, проявляющееся воспалительным поражением слизистой оболочки всех отделов кишечника и, возможно, желудка.
- Муковисцидоз – наследственное заболевание, проявляющееся нарушением секреции всех желез организма, в том числе слизистой оболочки желудка.
- Рак желудка или двенадцатиперстной кишки.
Нарушение образования данного транспортного белка может быть связано с различными наследственными заболеваниями. Симптомов дефицита железа у новорожденного не будет, так как он получал данный микроэлемент из организма матери. После рождения основным способом поступления железа в организм ребенка является всасывание в кишечнике, однако из-за недостатка трансферрина всосавшееся железо не может быть доставлено к органам-депо и к красному костному мозгу и не может использоваться в синтезе эритроцитов.
Так как трансферрин синтезируется только в клетках печени, различные ее поражения (цирроз, гепатиты и другие) также могут привести к уменьшению концентрации данного белка в плазме и развитию симптомов железодефицитной анемии.
Одноразовая потеря большого количества крови обычно не приводит к развитию железодефицитной анемии, так как запасов железа в организме достаточно, чтобы возместить потери. В то же время при хронических, длительных, часто незаметных внутренних кровотечениях организм человека может терять по несколько миллиграмм железа ежедневно, на протяжении нескольких недель или даже месяцев.
Причиной хронической кровопотери может быть:
- язва желудка или двенадцатиперстной кишки;
- геморрой;
- неспецифический язвенный колит (воспаление слизистой толстого кишечника);
- болезнь Крона;
- полипоз кишечника;
- распадающиеся опухоли желудочно-кишечного тракта (и другой локализации);
- грыжа пищеводного отверстия диафрагмы;
- эндометриоз (разрастание клеток внутреннего слоя стенки матки);
- системная красная волчанка;
- системный васкулит (воспаление кровеносных сосудов различной локализации);
- сдача крови донорами более 4 раз в год (300 мл донорской крови содержат около 150 мг железа).
Если причина кровопотери не будет своевременно выявлена и устранена, высока вероятность развития железодефицитной анемии у больного, так как всасывающееся в кишечнике железо способно лишь покрывать физиологические потребности в данном микроэлементе.
Прием некоторых лекарственных препаратов может нарушать процессы всасывания и утилизации железа в организме. Обычно это происходит при длительном приеме больших доз медикаментов.
Препаратами, которые могут вызвать дефицит железа в организме, являются:
- Нестероидные противовоспалительные средства (аспирин и другие). Механизм действия данных препаратов связан с улучшением текучести крови, что может привести к появлению хронических внутренних кровотечений. Кроме того, они способствуют развитию язвы желудка.
- Антациды (Ренни, Алмагель). Данная группа препаратов нейтрализует или уменьшает скорость выделения желудочного сока, содержащего соляную кислоту, необходимую для нормального всасывания железа.
- Железосвязывающие препараты (Десферал, Эксиджад). Данные препараты обладают способностью связывать и выводить из организма железо, причем как свободное, так и входящее в состав трансферрина и ферритина. В случае передозировки возможно развитие железодефицитного состояния.
Во избежание развития железодефицитной анемии принимать данные препараты следует только по назначению врача, строго соблюдая дозировку и длительность использования.
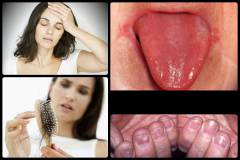
Проявлениями железодефицитной анемии являются:
- мышечная слабость;
- повышенная утомляемость;
- одышка;
- учащенное сердцебиение;
- изменения кожи и ее придатков (волос, ногтей);
- поражение слизистых оболочек;
- поражение языка;
- нарушение вкуса и обоняния;
- склонность к инфекционным заболеваниям;
- нарушения интеллектуального развития.
Как говорилось ранее, железо входит в состав множества ферментов, участвующих в процессах клеточного дыхания и деления. Дефицит данного микроэлемента приводит к повреждению кожи — она становится сухой, менее эластичной, шелушится и трескается. Кроме того, привычный красный или розоватый оттенок слизистым оболочками и коже придают эритроциты, которые находятся в капиллярах данных органов и содержат оксигенированный гемоглобин. При снижении его концентрации в крови, а также в результате уменьшения образования эритроцитов, может отмечаться бледность кожных покровов.
Волосы истончаются, теряют привычный блеск, становятся менее прочными, легко ломаются и выпадают. Рано появляется седина.
Поражение ногтей является весьма специфичным проявлением железодефицитной анемии. Они истончаются, приобретают матовый оттенок, расслаиваются и легко ломаются. Характерной является поперечная исчерченность ногтей. При выраженном дефиците железа может развиться койлонихия – края ногтей приподымаются и изгибаются в обратную сторону, приобретая ложкообразную форму.
Слизистые оболочки относятся к тканям, в которых процессы клеточного деления происходят максимально интенсивно. Вот почему их поражение является одним из первых проявлений дефицита железа в организме.
При железодефицитной анемии поражается:
- Слизистая оболочка полости рта. Она становится сухой, бледной, появляются участки атрофии. Затрудняется процесс пережевывания и проглатывания пищи. Также характерно наличие трещин на губах, образование заед в углах рта (хейлоз). В тяжелых случаях изменяется цвет и снижается прочность зубной эмали.
- Слизистая оболочка желудка и кишечника. В нормальных условиях слизистая оболочка данных органов играет важную роль в процессе всасывания пищи, а также содержит в себе множество желез, вырабатывающих желудочный сок, слизь и другие вещества. При ее атрофии (вызванной дефицитом железа) нарушается пищеварение, что может проявляться диареей или запорами, болями в животе, а также нарушением всасывания различных питательных веществ.
- Слизистая оболочка дыхательных путей. Поражение гортани и трахеи может проявляться першением, чувством наличия инородного тела в горле, что будет сопровождаться непродуктивным (сухим, без мокроты) кашлем. Кроме того, слизистая оболочка дыхательных путей в норме выполняет защитную функцию, предотвращая попадание чужеродных микроорганизмов и химических веществ в легкие. При ее атрофии повышается риск развития бронхита, пневмонии и других инфекционных заболеваний органов дыхания.
- Слизистая оболочка мочеполовой системы. Нарушение ее функции может проявляться болями при мочеиспускании и во время полового акта, недержанием мочи (чаще у детей), а также частыми инфекционными заболеваниями в пораженной области.
Как уже говорилось, слизистая оболочка языка богата вкусовыми рецепторами, расположенными преимущественно в сосочках. При их атрофии могут появляться различные вкусовые нарушения, начиная со снижения аппетита и непереносимости некоторых видов продуктов (обычно кислой и соленой пищи), и заканчивая извращением вкуса, пристрастием к поеданию земли, глины, сырого мяса и других несъедобных вещей.
Нарушения обоняния могут проявляться обонятельными галлюцинациями (ощущением запахов, которых на самом деле нет) либо пристрастием к непривычным запахам (лака, краски, бензина и другим).
Склонность к инфекционным заболеваниям
При дефиците железа нарушается образование не только эритроцитов, но и лейкоцитов – клеточных элементов крови, обеспечивающих защиту организма от чужеродных микроорганизмов. Недостаток данных клеток в периферической крови повышает риск развития различных бактериальных и вирусных инфекций, который еще больше возрастает при развитии анемии и нарушении микроциркуляции крови в коже и других органах.
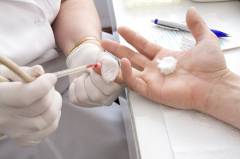
Важно отметить, что лечение железодефицитной анемии будет неэффективным, если не выявить и не устранить причину ее возникновения.
В диагностике железодефицитной анемии применяется:
- опрос и осмотр пациента;
- общий анализ крови;
- биохимический анализ крови;
- пункция костного мозга.
Первое, что должен сделать врач при подозрении на железодефицитную анемию – это тщательно опросить и обследовать пациента.
Врач может задать следующий вопросы:
- Когда и в какой последовательности начали появляться симптомы заболевания?
- Как быстро они развивались?
- Имеются ли схожие симптомы у членов семьи или ближайших родственников?
- Как питается пациент?
- Страдает ли пациент какими-либо хроническими заболеваниями?
- Каково отношение к алкоголю?
- Принимал ли пациент какие-либо медикаменты в течение последних месяцев?
- Если больна беременная женщина – уточняется срок беременности, наличие и исход предыдущих беременностей, принимает ли она препараты железа.
- Если болен ребенок – уточняется его масса при рождении, родился ли он доношенным, принимала ли мать препараты железа во время беременности.
Во время обследования врач оценивает:
- Характер питания – по степени выраженности подкожно-жировой клетчатки.
- Цвет кожи и видимых слизистых оболочек – особое внимание уделяется слизистой полости рта и языку.
- Придатки кожи – волосы, ногти.
- Мышечную силу – врач просит пациента сжать свою руку или использует специальный прибор (динамометр).
- Артериальное давление – оно может быть снижено.
- Вкус и обоняние.
Это первый анализ, назначаемый всем пациентам при подозрении на анемию. Он позволяет подтвердить или опровергнуть наличие анемии, а также дает косвенную информацию о состоянии кроветворения в красном костном мозге.
Кровь для общего анализа может браться из пальца или из вены. Первый вариант более подходит в том случае, если общий анализ является единственным лабораторным исследованием, назначенным пациенту (когда достаточно небольшого количества крови). Перед взятием крови кожу пальца всегда обрабатывают ватой, смоченной в 70% спирте, чтобы избежать занесения инфекции. Прокол производится специальной одноразовой иглой (скарификатором) на глубину 2 – 3 мм. Кровотечение в данном случае несильное и полностью останавливается практически сразу после взятия крови.
В том случае, если планируется выполнять сразу несколько исследований (например, общий и биохимический анализ) – берут венозную кровь, так как ее легче получить в больших количествах. Перед забором крови на среднюю треть плеча накладывается резиновый жгут, что приводит к наполнению вен кровью и облегчает определение их местоположения под кожей. Место прокола также должно быть обработано спиртовым раствором, после чего медсестра одноразовым шприцем прокалывает вену и набирает кровь для анализа.
Полученную одним из описанных методов кровь направляют в лабораторию, где она исследуется в гематологическом анализаторе – современном высокоточном приборе, имеющемся в большинстве лабораторий мира. Часть полученной крови окрашивают специальными красителями и исследуют в световом микроскопе, что позволяет визуально оценить форму эритроцитов, их строение, а при отсутствии или неисправности гематологического анализатора – произвести подсчет всех клеточных элементов крови.
При железодефицитной анемии мазок периферической крови характеризуется:
- Пойкилоцитозом – наличием в мазке эритроцитов различных форм.
- Микроцитозом – преобладанием эритроцитов, размер которых меньше нормы (могут встречаться и нормальные эритроциты).
- Гипохромией – цвет эритроцитов изменяется с ярко-красного на бледно-розовый.
| Исследуемый показатель | Что обозначает? | Норма | Возможные изменения при железодефицитной анемии |
| Концентрация эритроцитов (RBC) | При истощении запасов железа в организме нарушается эритропоэз в красном костном мозге, ввиду чего общая концентрация эритроцитов в крови будет снижена. | Мужчины (М): 4,0 – 5,0 х 10 12 /л. | Менее 4,0 х 10 12 /л. |
| Женщины (Ж): 3,5 – 4,7 х 10 12 /л. | Менее 3,5 х 10 12 /л. | ||
| Средний объем эритроцита (MCV) | При дефиците железа нарушаются процессы образования гемоглобина, в результате чего уменьшается размер самих эритроцитов. Гематологический анализатор позволяет максимально точно определить данный показатель. | 75 – 100 кубических микрометров (мкм 3 ). | Менее 70 мкм 3 . |
| Концентрация тромбоцитов (PLT) | Тромбоциты – клеточные элементы крови, отвечающие за остановку кровотечений. Изменение их концентрации может наблюдаться в том случае, если дефицит железа вызван хронической кровопотерей, что приведет к компенсаторному увеличению их образования в костном мозге. | 180 – 320 х 10 9 /л. | В норме или увеличена. |
| Концентрация лейкоцитов (WBC) | При развитии инфекционных осложнений концентрация лейкоцитов может значительно повышаться. | 4,0 – 9,0 х 10 9 /л. | В норме или увеличена. |
| Концентрация ретикулоцитов (RET) | В нормальных условиях естественным ответом организма на анемию является увеличение скорости образования эритроцитов в красном костном мозге. Однако при дефиците железа развитие данной компенсаторной реакции невозможно, ввиду чего снижается количество ретикулоцитов в крови. | М: 0,24 – 1,7%. | Уменьшена либо находится на нижней границе нормы. |
| Ж: 0,12 – 2,05%. | |||
| Общий уровень гемоглобина (HGB) | Как уже говорилось, дефицит железа приводит к нарушению образования гемоглобина. Чем дольше длится заболевание, тем ниже будет данный показатель. | М: 130 – 170 г/л. | Менее 120 г/л. |
| Ж: 120 – 150 г/л. | Менее 110 г/л. | ||
| Среднее содержание гемоглобина в одном эритроците (MCH) | Данный показатель более точно характеризует нарушение образования гемоглобина. | 27 – 33 пикограмм (пг). | Менее 24 пг. |
| Гематокрит (Hct) | Данный показатель отображает количество клеточных элементов по отношению к объему плазмы. Так как основное большинство клеток крови представлено эритроцитами, уменьшение их количества приведет к снижению гематокрита. | М: 42 – 50%. | Менее 40%. |
| Ж: 38 – 47%. | Менее 35%. | ||
| Цветовой показатель (ЦП) | Цветовой показатель определяется путем пропускания через взвесь эритроцитов световой волны определенной длины, которая поглощается исключительно гемоглобином. Чем меньше будет концентрация данного комплекса в крови, тем ниже будет значение цветового показателя. | 0,85 – 1,05. | Менее 0,8. |
| Скорость оседания эритроцитов (СОЭ) | Все клетки крови, а также эндотелий (внутренняя поверхность) сосудов, имеют отрицательный заряд. Они отталкиваются друг от друга, что способствует поддержанию эритроцитов во взвешенном состоянии. При уменьшении концентрации эритроцитов расстояние между ними увеличивается, и сила отталкивания уменьшается, в результате чего они будут оседать на дно пробирки быстрее, чем в нормальных условиях. | М: 3 – 10 мм/час. | Более 15 мм/час. |
| Ж: 5 – 15 мм/час. | Более 20 мм/час. |
В ходе данного исследования удается установить концентрацию различных химических веществ, находящихся в крови. Это дает информацию о состоянии внутренних органов (печени, почек, костного мозга и других), а также позволяет выявить множество заболеваний.
Существует несколько десятков биохимических показателей, определяемых в крови. В данном разделе будут описаны только те из них, которые имеют значение в диагностике железодефицитной анемии.
| Исследуемый показатель | Что обозначает? | Норма | Возможные изменения при железодефицитной анемии |
| Концентрация сывороточного железа | Вначале данный показатель может быть в норме, так как дефицит железа будет компенсироваться выделением его из депо. Только при длительном течении заболевания концентрация железа в крови начнет снижаться. | М: 17,9 – 22,5 мкмоль/л. | В норме или снижена. |
| Ж: 14,3 – 17,9 мкмоль/л. | |||
| Уровень ферритина в крови | Как говорилось ранее, ферритин является одним из основных видов депонирования железа. При недостатке данного элемента начинается мобилизация его из органов-депо, ввиду чего уменьшение концентрации ферритина в плазме является одним из первых признаков железодефицитного состояния. | Дети: 7 – 140 нанограмм в 1 миллилитре крови (нг/мл). | Чем дольше длится дефицит железа, тем меньше уровень ферритина. |
| М: 15 – 200 нг/мл. | |||
| Ж: 12 – 150 нг/мл. | |||
| Общая железосвязывающая способность сыворотки | Данный анализ основан на способности трансферрина, находящегося в крови, связывать железо. В нормальных условиях, каждая молекула трансферрина только на 1/3 связана с железом. При дефиците данного микроэлемента печень начинает синтезировать больше трансферрина. Концентрация его в крови повышается, однако количество железа, приходящегося на каждую молекулу, снижается. Определив, какая доля молекул трансферрина находится в несвязанном с железом состоянии, можно сделать выводы о выраженности дефицита железа в организме. | 45 – 77 мкмоль/л. | Значительно выше нормы. |
| Концентрация эритропоэтина | Как было упомянуто ранее, эритропоэтин выделяется почками, если ткани организма испытывают недостаток в кислороде. В норме данный гормон стимулирует эритропоэз в костном мозге, однако при дефиците железа данная компенсаторная реакция малоэффективна. | 10 – 30 международных миллиединиц в 1 миллилитре (мМЕ/мл). | Значительно выше нормы. |
Данное исследование заключается в прокалывании одной из костей организма (обычно грудины) специальной полой иглой и заборе нескольких миллилитров вещества костного мозга, которое потом исследуется под микроскопом. Это позволяет напрямую оценить выраженность изменения структуры и функции органа.
В начале заболевания никаких изменений в пунктате костного мозга не будет. При развитии анемии может отмечаться разрастание эритроидного ростка кроветворения (увеличения количества клеток-предшественниц эритроцитов).
Для выявления причины железодефицитной анемии применяется:
- анализ кала на наличие скрытой крови;
- рентгенологическое исследование;
- компьютерная томография;
- эндоскопические исследования;
- консультация других специалистов.
Причиной появления крови в кале (мелены) может стать кровотечение из язвы, распад опухоли, болезнь Крона, неспецифический язвенный колит и другие заболевания. Обильные кровотечения легко определяются визуально по изменению цвета каловых масс на ярко-красный (при кровотечении из нижних отелов кишечника) или черный (при кровотечении из сосудов пищевода, желудка и верхнего отдела кишечника).
Массивные однократные кровотечения практически не приводит к развитию железодефицитной анемии, так как быстро диагностируются и устраняются. Опасность в этом плане представляют длительные, небольшие по объему кровопотери, возникающие при повреждении (или изъязвлении) мелких сосудов желудочно-кишечного трата. В таком случае выявить кровь в кале возможно только с помощью специального исследования, которое назначается во всех случаях анемии неясного генеза.
С целью выявления опухолей или язв желудка и кишечника, которые могли стать причиной хронического кровотечения, применяется рентген с контрастом. В роли контраста используется вещество, которое не поглощает рентгеновские лучи. Обычно это взвесь бария в воде, которую пациент должен выпить непосредственно перед началом исследования. Барий покрывает слизистые оболочки пищевода, желудка и кишечника, в результате чего на рентгеновском снимке становится четко различима их форма, контур и различные деформации.
Перед проведением исследования необходимо исключить прием пищи в течение последних 8 часов, а при исследовании нижних отделов кишечника назначаются очистительные клизмы.
В данную группу включен ряд исследований, суть которых заключается во введении в полости организма специального аппарата с видеокамерой на одном конце, подсоединенной к монитору. Этот метод позволяет визуально исследовать слизистые оболочки внутренних органов, оценить их строение и функцию, а также выявить опухоль или кровотечение.
С целью установления причины железодефицитной анемии используется:
- Фиброэзофагогастродуоденоскопия (ФЭГДС) – введение эндоскопа через рот и исследование слизистой оболочки пищевода, желудка и верхних отделов кишечника.
- Ректороманоскопия – исследование прямой и нижнего отдела сигмовидной кишки.
- Колоноскопия – исследование слизистой оболочки толстого кишечника.
- Лапароскопия – прокалывание кожи передней стенки живота и введение эндоскопа в брюшную полость.
- Кольпоскопия – исследование влагалищной части шейки матки.
При выявлении заболевания различных систем и органов гематолог может привлекать специалистов из других областей медицины с целью постановки более точного диагноза и назначения адекватного лечения.
Для выявления причины железодефицитной анемии может понадобиться консультация:
- Диетолога – при выявлении нарушения питания.
- Гастролога – при подозрении на наличие язвы или других заболеваний желудочно-кишечного тракта.
- Хирурга – при наличии кровотечения из желудочно-кишечного тракта или другой локализации.
- Онколога – при подозрении на опухоль желудка или кишечника.
- Акушера-гинеколога – при наличии признаков беременности.
| Название продукта | Содержание железа в 100 г продукта |
| Продукты животного происхождения | |
| Печень свиная | 20 мг |
| Печень куриная | 15 мг |
| Печень говяжья | 11 мг |
| Яичный желток | 7 мг |
| Мясо кролика | 4,5 – 5 мг |
| Баранина, говядина | 3 мг |
| Куриное мясо | 2,5 мг |
| Творог | 0,5 мг |
| Коровье молоко | 0,1 – 0,2 мг |
| Продукты растительного происхождения | |
| Плоды шиповника | 20 мг |
| Морская капуста | 16 мг |
| Чернослив | 13 мг |
| Гречка | 8 мг |
| Семена подсолнечника | 6 мг |
| Смородина черная | 5,2 мг |
| Миндаль | 4,5 мг |
| Персик | 4 мг |
| Яблоки | 2,5 мг |
Основным направлением в терапии данного заболевания является использование препаратов железа. Диетотерапия, хотя и является важным этапом лечения, не в состоянии самостоятельно восполнить дефицит железа в организме.
Методом выбора являются таблетированные формы препаратов. Парентеральное (внутривенное или внутримышечное) введение железа назначается в случае, если невозможно полноценное всасывание данного микроэлемента в кишечнике (например, после удаления части двенадцатиперстной кишки), необходимо быстро восполнить запасы железа (при массивной кровопотере) либо при развитии побочных реакций от применения пероральных форм препарата.
| Название препарата | Механизм лечебного действия | Способ применения и дозы | Контроль эффективности лечения |
| Гемофер пролонгатум | Препарат сульфата железа, восполняющий запасы данного микроэлемента в организме. | Принимать внутрь, за 60 минут до или через 2 часа после еды, запивая стаканом воды. |
Рекомендуемые дозы:
- детям – 3 миллиграмма на килограмм массы тела в сутки (мг/кг/сут);
- взрослым – 100 – 200 мг/сут.
Перерыв между двумя последующими приемами железа должен составлять не менее 6 часов, так как в этот период клетки кишечника невосприимчивы к новым дозам препарата.
Длительность лечения – 4 – 6 месяцев. После нормализации уровня гемоглобина переходят на поддерживающую дозу (30 – 50 мг/сутки) еще на 2 – 3 месяца.
- Повышение количества ретикулоцитов в анализе периферической крови на 5 – 10 день после начала приема препаратов железа.
- Повышение уровня гемоглобина (обычно отмечается через 3 – 4 недели лечения).
- Нормализация уровня гемоглобина и количества эритроцитов на 9 – 10 неделе лечения.
- Нормализация лабораторных показателей – уровня сывороточного железа, ферритина крови, общей железосвязывающей способности сыворотки.
- Постепенное исчезновение симптомов дефицита железа отмечается на протяжении нескольких недель или месяцев.
Данные критерии используются для контроля эффективности лечения всеми препаратами железа.
Рекомендуемые дозы:
- взрослым для лечения анемии – 2 таблетки 2 раза в день;
- женщинам при анемии во время беременности – 1 – 2 таблетки 1 раз в сутки.
После нормализации уровня гемоглобина переходят на поддерживающую терапию (20 – 50 мг 1 раз в сутки).
- сульфат железа;
- фолиевую кислоту;
- витамин В12.
Данный препарат назначается женщинам во время беременности (когда повышается риск развития дефицита железа, фолиевой кислоты и витаминов), а также при различных заболеваниях желудочно-кишечного тракта, когда нарушается всасывание не только железа, но и многих других веществ.
При внутривенном введении железа высок риск передозировки, поэтому данная процедура должна выполняться только в условиях стационара под контролем специалиста.
Важно помнить, что некоторые лекарственные средства (и другие вещества) могут в значительной степени ускорять либо замедлять скорость всасывания железа в кишечнике. Применять их совместно с препаратами железа стоит осторожно, так как это может привести к передозировке последних, или, наоборот, к отсутствию лечебного эффекта.
| Медикаменты, способствующие всасыванию железа | Вещества, препятствующие всасыванию железа |
|
|
При неосложненном течении и правильно проводимом лечении необходимости в данной процедуре нет.
Показаниями к переливанию эритроцитов являются:
- массивная кровопотеря;
- снижение концентрации гемоглобина менее 70 г/л;
- стойкое снижение систолического артериального давления (ниже 70 миллиметров ртутного столба);
- предстоящее хирургическое вмешательство;
- предстоящие роды.
Эритроциты следует переливать максимально короткий промежуток времени, пока не будет устранена угроза жизни пациента. Данная процедура может осложниться различными аллергическими реакциями, поэтому перед ее началом необходимо провести целый ряд тестов на определение совместимости крови донора и реципиента.

Причиной затруднений в лечении железодефицитной анемии может быть:
- неправильно выставленный диагноз;
- неустановленная причина дефицита железа;
- поздно начатое лечение;
- прием недостаточных доз препаратов железа;
- нарушение режима приема медикаментов или диеты.
При нарушениях в диагностике и лечении заболевания возможно развитие различных осложнений, некоторые из которых могут представлять опасность для здоровья и жизни человека.
Осложнениями железодефицитной анемии могут быть:
- Отставание в росте и развитии. Данное осложнение характерно для детей. Оно обусловлено ишемией и связанными с ней изменениями в различных органах, в том числе в ткани головного мозга. Отмечается как задержка физического развития, так и нарушение интеллектуальных способностей ребенка, которые при длительном течении заболевания могут оказаться необратимыми.
- Анемическая кома. Развитие комы обусловлено критическим снижением доставки кислорода к головному мозгу. Внешне это проявляется потерей сознания, отсутствием реакции на речь и болевые раздражители. Кома является опасным для жизни состоянием, требующим срочной медицинской помощи.
- Развитие недостаточности внутренних органов. При длительном дефиците железа и наличии анемии могут поражаться практически все органы человека. Наиболее характерным является развитие сердечной недостаточности, почечной недостаточности и печеночной недостаточности.
- Инфекционные осложнения. Часто рецидивирующие инфекции могут сопровождаться поражением внутренних органов и развитием сепсиса (попадания гноеродных бактерий в кровоток и ткани организма), что особенно опасно у детей и людей пожилого возраста.
источник
