Постгеморагическую анемию подразделяют на острую и хроническую анемию.
Острая постгеморагическая анемия возникает после значительной кровопотери травматического происхождения из крупных сосудов или кровотечения из внутреннних органов.
Фазы компенсаторных изменений в организме после кровопотери:
1. Рефлекторная фаза компенсации (2 – 3 дня): заключается в рефлекторном спазме периферических сосудов.В этот период ОАК изменяется незначительно. 1 – 2 день уровень гемоглобина и количество эритроцитов не изменяется. Количество лейкоцитов может повышаться или не изменяться, лейкоцитарная формула смещена влево, количество тромбоцитов увеличевается до 500 — 800 · 10 ^ 9.
2. Гидремическая фаза компенсации (через 2 – 3 дня): снижается уровень гемоглобина и эритроцитов за счет поступания в сосудистое русло тканевой жидкости. Количество лейкоцитов и тромбоцитов нормальное, возможен сдвиг лейкоцитарной формулы влево.
3. Костномозговая фаза компенсации ( через 4 – 5 дней после начала кровотечения ). На этой стадии для ОАК характерны следующие изменения: нормохромная, гиперрегенераторная анемия, лейкоцитоз, выраженый сдвиг влево, аж до миелоцитов, тромбоцитоз, повышение СОЕ при тяжелой анемии.
Нормализация общего анализа крови происходит через 2 – 3 недели ( при обильном кровотечении – позже).
Содеражание сывороточного железа может транзиторно снизиться и восстановиться при нормальних запасах в депо. Возможно транзиторное повышение АЛТ вследствии транзиторной ишемии печени.
На ЭКГ возможно снижение зубца Т, отображающее дистрофические изменения в миокарде.
1) Гипоксический синдром ( головная боль, головокружение, потемнение в глазах, тошнота, шум в ушах, мелькание мушок перед глазами, потеря сохнания, боли в сердце, сердцебиение, отдышка);
2)Гемодинамические расстройства (тахикардия, аритмия, падение артериального давления).
Объективно:Больной заторможен. Бледность кожи, холодный липкий пот. Тахипноэ, тахикардия, при обильном кровотечении – аритмичный, нитеподобный пульс. Границы сердца несколько расширены, ослаблены сердечные тоны, систолиский пульс над всеми точками.
1)Остановка кровотечения с использованием гемостатических средств (дицинон, аминокапроновая кислота, глюконат кальция, викасол, глюкокортикостероидные препараты);
2)Восполнение ОЦК: солевые растворы (Рингера, трисоль, хлорид натрия), колоидные растворы (реополиглюкин, рефортан, стабизол, реосорбилакт). 3)Периливание отмытых эритроцитов.
Хроническая постгеморагическая анемия является этиопатогенетическим видом железодефицитной анемии.
Гемолитическая анемия
Группа анемий, обусловленных укорочением длительности жизни эритроцитов. Они поразделяются на наследственные и приобретенные.
Патогенетическая классификация гемолитических анемий:
1.Обусловленны мембранопатиями эритроцитов;
1.Иммунные гемолитические анемии;
2.Микроангиопатические гемолитические анемии;
3.Гемолитические анемии, обусловленные влиянием механических, химических, физических и биологических фокторов.
4.Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы – Микелли).
Гемолитические анемии также можна рзделить по виду гемолиза: анемии с внутриклеточным и внутрисосудистым гемолизом.
2.Желтушный синдром (потемнение мочи, кала, иктеричность слизистых, кожи, отсутствие зуда)
2.Отставание в физическом и психическом развитии.
4.Желчекаменная болезнь, цироз печени.
5.Прегрузка организма железом, гемосидероз органов;
6.Деформация скелета в случае дебюта заболевания в раннем детском возрасте.
9.Тромбозы сосудов (серповидноклеточная анемия, иммунные анемии).
-нормоцитарная, нормохромная, гиперрегенераторная анемия;
-лейкоцитоз, сдвиг лейкоцитарной формулы вліво;
2. Биохимическое исследование крови:
— Повышение в крови содержания общего билирубина за счет непрямого;
— повышение содержания стеркобилина в кале и уробилина в моче;
— повышение содержания ЛДГ1 и ЛДГ2;
3. Миелограмма – гиперлазия красного ростка.
Дифференциальный диагнозпроводится с нозологиями, характеризующимися желтушным синдромом. Желтуха при гемолитической анемии називается надпеченочной. Желтуха при заболеваниях печени (гепатит, цирроз) называется паренхиматозной и характеризуется повышением содержания общего билирубина за счет как прямого (цитолиз), так и непрямого( (печеночно – клеточная недостаточность), нормальным содержанием стеркобилина в кале и уробилина в моче, темным цветом мочи за сет прямого билирубина. Кожа не зудит. Желтуха, возникающая вследствии нарушения оттока желчи, называется механической. Характеризуется повышеным содержанием прямого билирубина, обесцвеченым калом, в котором отсутствует стеркобилин; темным цветом мочи за счет прямого билирубина и отсутствие уробилина в моче. Выраженый зуд кожи за счет желчных кислот.
Гемолитическая анемия Миньковского – Шоффара:
Патогенез этой гемолитической анемии связан с дефектом в структуре мембраны в виде снижения содержания белков: анкирина и спектрина, а также нарушения их структуры.Этот дефект приводит к повышеной проницаемости к ионам натрия и воды. При воздействии гидростатического давления клетка изменяет форму из дискоцита на сфероцит. Сфероциты, благодаря своей форме и изменненной структуре белков мембраны , не способны достаточно деформираваться в синусах селезенки, а потому оставляют часть мембраны при каждом прохождении через селезенку, уменьшаясь в размерах, и раньше гибнут в селезенке из — за укорочения длительности жизни, анемия, проявления которой усугубляются ухудшением газотранспортной функции сфероцита.
Особенности лабораторной диагностики: 1. ОАК – гиперрегенераторная анемия, анизицитоз, пойкилоцитоз, микросфероцитоз.
2.Особенности осмотической резистентности эритроцитов: max — 0,4 – 0,5, min — 0,6 – 0,7.
3. Сдвиг кривой Прайс – Джонса влево.
Показания: 1. Отставание детей в развитии.
2. Апластические и гемолитические кризисы.
Дефицит глюкозо – 6 – фосфатдегидрогеназы.
Патогенез заболевания связан со снижением активности пентозофосфатного цикла, вследствии чего снижается образование восстановленного НАДФ, а значит, и восстановленого глутатиона, активизируется процесс ПОЛ и гемолиза ( в осовном внутриклеточного.
Заболевание может протекать в острой форме или в хронической. Хроническая форма характеризуется умеренно выраженым анемическим и гемолитическим синдромом. Гемолиз может начительно активироваться после приема некоторых лекарств, интеркурентных инфекций.
Острая форма характеризуються резким возникновением клиники через 3 – 4 дня после провокации. Возникает повышение температуры тела, головная боль, многоразовая рвота желчю, понос, отсутствие спленомегалии, виделение темного кала и мочи, возникновение ОПН.
Лабораторные особенности этого вида анемии следующие: наличие дегмацитов, телец Гейнца в ОАК; галичие гемоглобинурии в ОАМ.
2. Гемодиализ при возникновении ОПН.
Связаны с нарушением синтеза цепей гемоглобина ( отсутствуют α или β цепи). Гемолиз внутриклеточный.
Для клинической картины, кроме анемического и желтушного синдромом, характерны тромбозы сосудов и трофические изменения на коже. Выраженый гемосидероз органов.
При лабораторной диагностике определяется гипохромна анемия, мишеневидные еритроциты. Характерный наследственный тип передачи заболевания.
Лечение : 1. Фолиевая кислота;
2.Десферал для выведения железа;
Серповидно – клеточная анемия.
Нследственная гемолитическая анемия, характеризующаяся образованием аномального гемоглобина с измененной аминокислотной структурой и способностью эритроцитов принимать серповидную форму. Кристалы гемоглобина, деформируя эритроциты, провоцируют внутрисосудистый гемолиз.
Существует острое и хроническое течение заболевания. При остром течении возникают следующие симптомы: желтуха, интенсивные боли в спине, животе, костях, суставах (ишемия костной ткани, некроз); симптомы ТЕЛА, неврологические симптомы (инсульты, ТИА); изменения со стороны мочеполовой системы (приапизм, некроз сосочков почек, сопровождающийся болью в поясничной области, гематурией и ОПН); резкое увеличение селезенки за счет секвестрационного кризиса; интенсивные боли в околопупочной области, кровавый стул (тромбоз мезентериальных сосудов); гемолитический кризис с выделением черной мочи, апластический кризис.
Хроническое течение характеризуется постоянным наличием симптомов анемии и гемолиза с периодическим резким обострением. Боли в костях и суставах, симптомы ИБС, хронической энцефалопатии, рецидивирующие инфаркт – пневмонии, пневмосклероз, пиелонефриты, инфаркты почерк, цирроз печени, язва желудка (гипоксия слизистой), трофические язвы голеней.
Лабораторние особенности заключаются в выявлении дрепаноцитов и менискоцитов в ОАК. При биохимическом исследовании крови виявляется повышение АЛТ, АСТ. В ОАМ – гемоглобинурия, гемосидеринурия, протеинурия.
Лечение:1.Определить больного в теплое помещение.
2.Сосудорасширяющие – сульфат магнезии 1мл 25%.
Види аутоиммунных гемолитических анемий:
1.Идиопатические (синтез антител провоцирует вирусная инфекция, лекарства, беременность).
2.Симптоматические (на фоне системных аутоиммунных заболеваний, органоспецифических аутоиммунных заболеваний, хронических лимфопролиферативных заболеваний, иммунодефицита, рака)
Виды антител при аутоиммунной гемолитической анемии:
-неполные тепловые аглютынины (внутриклеточный гемолиз преобладает в селезенке с участием антител и комплемента; часто синтез антител провоцируется лекарствами (цефалоспорины, пеницилины, сульфаниламиды) и возникает при системных аутоиммунных заболеваниях (СКВ); для клинической картины характерным является анемический синдром, желтуха, интоксикация, повышение тампературы тела, боль в пояснице и левом подреберье, увеличение размеров селезенки, а иногда и печени; в ОАК – нормохромная, нормоцитарная, гиперрегенераторная анемия, микросфероцитоз, снижение осмотической резистентности эритроцитов; ОАМ: повышеное содержание уробилина; общий анализ кала: повышеное содержание стеркобилина; миелограмма: гиперплазия красного ростка, мегалобластоидное кроветворение; иммунограмма: повышеное содержание Ig G, положительная проба Кумбса, эффективное лечение глюкокортикостероидами).
— тепловые гемолизины (Ig G вызывают гемолиз в присутствии комплемента в основном в сосудах, но также возможен гемолиз в селезенке и печени; для клинической картины характерно развитие анемического синдрома, желтухи, тромбозов периферических сосудов (артерий и вен), характерно появление черной мочи; биохимическое исследование крови: повышено содержание свободного гемоглобина и непрямого билирубина; ОАМ: свободный гемоглобин и гемосидерин; имуннограмма: положительная проба Кумбса).
— холодовые аглютынины ( внутриклеточный и внутрисосудистый гемолиз происходит при участии Ig M, комплемента и моноцитов селезенки, печени и костного мозга; клинические особенности: болеют люди преклонного возраста на фоне инфекционных заболеваний или хронических лимфопролиферативных; развивается анемия, желтуха, интоксикация, синдром Рейно, некрозы кожи, холодовая крапивница, темная моча; лабораторно: повышение содержания непрямого билирубина и свободного гемоглобина в крови, положительная проба Кумбса);
-двухфазные холодовые гемолизины (Ig G осуществляют комплементзависимый, в основном внутрисосудистый гемолиз; клинические проявления: после переохлаждения возникают пароксизмы анемичного, желтушного синдромов, инотоксикация, боли в животе, появляется черная моча, может увеличиваться печень и селезенка, возможна холодовая кропивница, синдром Рейно.
При внутрисосудистом гемолизе в кровоток попадает большое количество биологически – активных веществ (биогенные амины, продукты метаболизма, калий) что приводит к развитию интоксикации, вазоспазма и тромбозов.
Начало может быть острым и постепенным. При внутриклеточном гемолизе клиническая картина будет характеризоваться триадой синдромов: анемия, желтуха, гепатоспленомегалия. Для внутрисосудистого гемолиза характерно развитие интоксикационного синдрома, нарушение работы сердца вследствие гирекалиемии; боль в области сердца, отдышка, боль грудной клетке, в проэкции печени, в околопупочной области за счет тромбозов артерий и ишемии органов, тромбозы вен, варикозное расширение вен, некрозы дистальних участков тела (кончиков пальцев, носа, ушей), язвы желудка, трофические язвы голеней, ОПН
1.ОАК: нормоцитарная, нормохромна, гиперрегенераторна анемия, повышенная СОЕ; микросфероцитоз – в случае гемолиза, вызванного неполными тепловыми аглютынинами.
2.Миелограмма – гиперплазия красного ростка, мегалобластоидность эритрокариоцитов (относительный дефицит фолиевой кислоты).
3.ОАМ: повышеное содержание уробилина, при внутрисосудистом гемолизе – свободный гемоглобин, гемосидерин.
4. Биохимическое исследование крови: повышеное содержание непрямого билирубина, ЛДГ1, ЛДГ2, положительная тимоловая проба, повышеное содержание железа.
5: Иммунограмма: повышенная активность Т – хелперов, сниженная активность Т — супрессоров; положительная проба Кумбса.
6.Общий анализ кала – повышенное содержание стеркобилина.
7.УЗИ ОБП – гепатоспленомегалия (не всегда).
1.Кортикостероиды (1мг/ кг масы тела);
3.Иммунодепресанты (циклоспорин, винкристин, циклофосфан, азатиоприн, метотрексат);
4. Иммуноглобулин (сандимун).
Во время гемолитического кризиса целесообразным есть применение: 1.Дезинтоксикационных мероприятий (энтерособция, форсированый диурез, желчегонные, слабительные);
3.Регуляция водно – солевого и кислотно – щелочного балланса крови;
При хроническом течении процесса в комплекс лечебных мероприятий вводят: 1.Фолиевую кислоту;
Примеры формулировки диагнозов:
1.Врожденная гемолитическая анемия Миньковского – Шоффара средней степени тяжести. Дисметаболическая миокардиопатия. СН I. Хронический калькулезный холецистит, стадия ремиссии.
2.Идиопатическая аутоиммунная гемолитическая анемия средней степени тяжести, обусловленная полными холодовими аглютынинами. Острая почечная недостаточность, олигурическая стадия.
3.Симптоматическая аутоиммуная гемолитическая анемия на фоне хронического лимфолейкоза, тяжелой степени. Дисметаболическая миокардиопатия. СН IIA.
Апластические анемии– анемии, возникающие вследствие снижения пролиферативного потенциала костного мозга и характеризующиеся уменьшение его клеточности (панмиелофтиз), замещением жировой тканью, а также панцитопенией периферической крови.
1.Гипопластическая анемия с поражением трех ростков кроветворения:
— с пороками развития (анемия Фанкони);
— без пороков развития (анемия Эстрена Дамешека);
2. Врожденна гипопластическа анемия (Блекфена – Дайемонда).
1.С поражением всех ростков кроетворения ( острая, подострая, хроническая).
2. Химические факторы (тяжелые металлы, бензол, пестициды, этилированый бензин);
3. Лекарства: антибиотики (аминогликозиды, левомицетин), НПВС (анальгин, индометацин, бутадион, амидопирин), противотуберкулезные, противодиабетические (толбутамид), соли золота и лития, противоаритмические (хинидин), гипотензивные (эналаприл, допегит), цитостатики (цитозар, циклофосфан, винкристин, доксорубицин, меркаптопурин), противосудорожные.
3.Инфекционные агенты: вирусы (группы герпес – вирусов, гриппа, гепатита, паротита, парвавирусы), микобактерии туберкулеза, грибы.
5.Имунные заболевания: тимома, эозинофильный фасциит, РТПХ (реакция трансплантант против хазяина).
1.Дефект полипотентных стволовых клеток (вследствие дефицита колониеобразующих факторов, возникновения мутаций, нарушения энергоснабжения клеток, повышения активности Т – лимфоцитов – супрессоров, выделяющих супрессорные цитокины, повышения активности тормозящих антител).
2.Поражение микроокружения костного мозга (фибробласты, эндотелиоциты, макрофаги, остеобласты, липоциты, адвентиоцитты) Эти клетки синтезируют колониеобразующие факторы и при их повреждении возникает дефицит стимулирующих агентов.
3.Имунная депресия кроветворения:
— активация синтеза антител к стволовым клеткам, ядрам эритробластов и к эритропоэтину;
— увеличение активности Т – лимфоцитов, продуцирующих ИФН – γ и ФНО, которые активизируют гены апоптоза.
2.Геморрагический синдром при наличии тромбоцитопении ( геморрагическая сип пятнисто – петехиального типа, кровотечения со слизистых и внутренних органов).
3.Иммуно – дефицитный синдром – частые инфекционно – воспалительные процессы, вызванные бактериями, вирусами, грибами.
4.Гемосидероз – вследствие неефективного использования железа костным мозгом и частых гемотрансфузий.
— нормохромная, нормоцитарная, арегенераторная анемяя с резким снижением количества ретикулоцитов;
— лейкопения, абсолютная нейтропения, относительный лимфоцитоз;
2.Миелограмма (снижение клеточности костного мозга, сужение эритроцитарного, мегакариоцитарного и гранулоцитоарного ростков кроветворения); 3.Трепанбиоптат костного мозга(замещение костного мозга жировой тканью);
4.Повышение уровня сывороточного железа;
Острое ( острое начало, длительность жизни 4 – 8 недель).
Подострое (менее острое начало, течение без ремиссий, длительность жизни 3 – 13 месяцев без миелотрансплантации)
Хроническое (постепенное начало, характерно чередование ремиссий и рецидивов, длительность от нескольких месяцев до нескольких лет, возможно выздоровление).
1)острый лейкоз – в отличии от апластической анемии характерный гиперпластический синдром ( оссалгии, гепатоспленомегалия, увеличение лимфоузлов), характерно наличие бластов, лейкемического провала в ОАК; отсутствие жирового перерождения костного мозга его бластоз.
2)В12 дефицитная анемия – характерны симптомы поражения ЖКТ, нервной системы, изменения в ОАК (макроцитарная, гиперхромная анемия, базофильная пунктуация эритроцитов, тельца Жоли, кольца Кебота, гиперсегментация ядер нейтрофилов).
3)миелодиспластический синдром – гиперхромная, макроцитарная анемия; сохраненная, пониженая или повышеная клеточность костного мозга, дизгемопоэз, мегалобластоидные клетки в костном мозге и периферической крови.
4)агранулоцитоз – септическое состояние, язвенно – некротический стоматит; не характерна тромбоцитопения, анемия возникает позже нейтропении; в костном мозге редуцирован только гранулоцитарный росток.
5)гемолитические анемии – желтушный синдром, гепатоспленомегалия; в общем анализе крови – ретикулоцитоз и чаще анемия, чем панцитопения; в миелограмме – гиперплазия красного ростка; повышен уровень общего билирубина за счет непрямого и ЛДГ в крови, уробилина в моче, стеркобилина в кале.
6)гиперспленизм – спленомегалия, ретикулоцитоз в ОАК, гиперплазия костного мозга, повышен уровень общего билирубина за счет непрямого и ЛДГ.
1.Стимулирующие агенты: ретаболил, метандростенолол, неробол, эритропоэтин.
2.Пластические факторы (витамин В12, фолиевая кислота).
Анемия средней тяжести и тяжелая:
1.Стимулирующие факторы (эритропоэтин);
2.Кортикостероидные гормоны (дексаметазон, метилпреднизолон, преднизолон);
3.Иммунодепресанти (циклоспорин, азатиоприн, циклофосфан, винкристин);
4.Иммуноглобулин (сандимун, атгам).
- Сорбифер – дурулес (Sorbifer – durules) – tab. 0,1g,
- Ферум – лек ( Ferrum – lec) sol. 5% — 2 ml;
- Цианкобаламин (Cyancobalamini) — sol. 0,05% — 1 ml;
- Фолиевая кислота ( Acidi folici) — tab. 0,005g
- Преднизолон (prednisoloni) – tab. 0,005g, sol. 3% — 1 ml;
- Метилпреднизолон (methylprednisolonum) tab. 0,004g, fl. 0,250g;
- Азатиоприн (імуран, azathioprinum) tab. 0,05g;
- Циклофосфамид (Cyclophosphamidum) dragee 0,05; pulv.1,0g in amp, 0,2g;
- Хлорохин (делагил, Chloroquinum) – tab. 0,25g;
- Гидроксихлорохин (плаквенил, hydroxychloroquinum) – tab. 0,2g;
Литература для студентов
1. А.Н.Окороков. Диагностика болезней внутренних органов. – Москва, Медицинская литература. — 2001.Том №4 — 496 с.
2. А.Н.Окороков. Лечение болезней внутренних органов. – Москва, Медицинская литература. -2003.Том.3 книга 2. — 465 с.
3. Выговская Я.І. Стандарты в гематологии. Пособие для врачей // Львов, ПП «Кварт».- 2002. – 165 с.
4. Перехрестенко П.М., ИсаковаЛ.М. Лысенко Д.А. Лекции по гематологии // Киев, Нора – Принт. – 2005. – 125 с.
5. Фред Дж. Шифман. Патофизиология крови // Санкт – Петербург, Невский диалект. – 2001. – 446 с.
6. Воробьев А.И. Руководство по гематологии // Москва, Ньюдиамед. – 2007. – 1275с.
7. Кассирский И.А.,Алексеев Г.А. Клиническая гематология //Москва, «Медицина». – 1970. – 799 с.
Дата добавления: 2017-02-24 ; просмотров: 354 | Нарушение авторских прав
источник
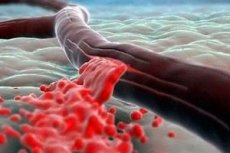
Острая постгеморрагическая анемия характеризуется быстрой потерей гемоглобина и эритроцитов в крови и появляется в результате кровотечений.
В основе анемии лежит уменьшение массы циркулирующих эритроцитов, приводящее к нарушению оксигенации тканей организма.
Гиповолемия – сопровождается стимуляцией симпатико-адреналовой системы. Развиваются перераспределительные реакции на уровне капиллярной сети, вследствие чего возникают явления внутрисосудистой агрегации форменных элементов крови. Нарушение капиллярного кровотока приводит к развитию гипоксии тканей и органов, наполнению недоокисленных и патологических продуктов обмена веществ и интоксикации, уменьшается венозный возврат, который ведет к уменьшению сердечного выброса. Наступает декомпенсация микроциркуляции, обусловленная сочетанием сосудистого спазма с агрегацией эритроцитов, что создает условия для образования тромбов. С момента образования признаков агрегации эритроцитов шок становится необратимым.
Клиника острой постгемморагической анемии
Клиническая картина зависит от количества потерянной крови, длительности кровотечения и источника кровопотери.
Фаза острая — после кровопотери ведущими клиническими проявлениями являются гемодинамические расстройства (снижение АД, тахикардия, бледность кожных покровов, нарушение координации, плоть до развития шокового состояния, потери сознания)
Фаза рефлекторно — сосудистая, после кровопотери происходит компенсаторное поступление крови, депонированной в мышцах, печени, селезенке, в кровеносное русло
Гидремическая фаза компенсации, которая длится 1-2 дня после кровотечения, при этом выявляют анемию в анализах крови
Костномозговой стадия компенсации кровопотери, через 4-5 дней после кровопотери развивается ретикулоцитарный криз, который характеризуется: ретикулоцитозом, лейкоцитозом.
После 7 дня наступает фаза восстановления кровопотери, если кровотечение не повторяется, то через 2-3 недели красная кровь полностью восстанавливается, при этом нет признаков железодефецитной анемии.
Диагностика постгемморагической анемии
Анализ крови: снижение НВ, количества эритроцитов, она нормохромная, нормоцитарная, регенераторная — ретикулоцитов более 1%
Лечение острой постгеморрагической анемии:
Лечение острой постгемморагической анемии начинают с остановки кровотечения и противошоковых мероприятий. С целью улучшения капиллярного кровотока следует восполнить ОЦК в организме; воздействовать на физико-химические свойства крови. При тяжелой кровопотере переливают солевые растворы, поддерживая электролитный баланс организма. Прогноз зависит от скорости кровопотери – быстрая утрата до 25% общего объема крови, может привести к развитию шока, а медленная кровопотеря даже в пределах 75% всей массы тела может закончиться благоприятно!
ЖДА – клинико-гематологический синдром, в основе которого лежит нарушение синтеза гемоглобина, из-за дефицита железа в организме или вследствие негативного баланса этого микроэлемента длительное время.
Различают три стадии развития дефицита железа:
Предлатентный дефицит железа или уменьшение запасов железа.
Латентный дефицит железа характеризуется истощением железа в депо, но концентрация Нв периферической крови остается выше нижней границы нормы. Клинические симптомы на этой стадии мало выражены, проявляются снижением толерантности к физическим нагрузкам.
Железодефицитная анемия развивается при падении концентрации Нв ниже физиологических величин.
Этиологические факторы ЖДА
ЖДА наиболее распространенная анемия, она встречается у 10-30% взрослого населения Украины. Причинами развития данной патологии являются: неполноценное питание, заболевания пищеварительного тракта, сопровождающиеся хроническими кровопотерями и нарушением всасывания железа (геморрой и трещины прямой кишки, гастриты, язвенная болезнь желудка и т.д.) Заболевания мочеполовой системы, осложненные микро- и макрогематуриею (хронический гломеруло- и пиелонефрит, полипоз мочевого пузыря и т.д) Повышенная потребность в железе: беременность, лактация, не контролируемое донорство, частые воспаления.
Железо очень важный микроэлемент в организме человека он принимает участие в транспорте кислорода, окислительно-восстановительных и иммунобиологических реакциях. Недостаточное количество железа для организма пополняется с пищей. Для нормального всасывания пищевого железа необходима свободная соляная кислота в желудке, которая переводит его в окисленную форму, последняя в тонкой кишке связывается с белком апоферетином, образуя ферретин, который и всасывается в кровь.т
Железо, которое появляется при разрушении эритроцитов в селезенке ( из гемма) включается в состав феретина и гемосидерина ( резервное железо) и так же частично попадает в костный мозг и используется эритробластами.
Железо, содержащееся в организме, условно можно разделить на функциональное (в составе гемоглобина, миоглобина, ферментов и коферментов), транспортное (трансферин), депонированное (ферритин, гемосидерин) и железо, которое образует свободный пул. Из железа, которое содержится в организме (3-4,5 мг), только 1 мг участвует в обмене с внешней средой: выделяется с испражнениями, теряется при выпадении волос, деструкции клеток.
Суточная потребность в железе взрослого человека в состоянии физиологического равновесия составляет (1 — 1, 5) мг, у женщин во время менструаций — (2,5 — 3,3) мг.
Кроме АНЕМИЧЕСКОГО СИНДРОМА для ЖДА характерен и СИДЕРОПЕНИЧЕСКИЙ СИНДРОМ, который связан с нарушением трофики эпителиальных клеток в результате снижения активности железосодержащих ферментов – цитохромов. Он проявляется изменениями на коже и ее придатках – кожа становиться сухой вялой снижается тургор появляется ломкость ногтей выпадения волос, изменяется восприятие запахов и вкуса – возникает пристрастие к запахам бензина, мела ацетона и т.д. Изменениями в слизистых оболочках желудочно-кишечного тракта хейлит, ангулярный стоматит, склонность к парадантозу, дисфагия (синдром Пламера-Винсона) атрофический гастрит. Происходит атрофия слизистых оболочек глаз в виде сухости глазного яблока, «симптома синих склер», изменяютя слизистые оболочеки верхних и нижних дыхательных путей, развиваются атрофические риниты, фарингиты, бронхиты. Поражается мышечная система — происходит задержка роста и физического развития, мышечная слабость ослабление мышечного аппарата сфинктеров – императивные позывы на мочеиспускание, ночной анурез и т.д.
Диагностика железодефицитной анемии
Общий анализ крови – снижение НВ, количества эритроцитов, гипохромия, анизоцито-, пойкилоцитоз, микроцитоз.
Биохимический анализ крови
Уменьшение содержания железа в сыворотке крови
Увеличение общей железосвязывающей способности сыворотки крови
Уменьшение содержания ферритина и трансферина
Лечение железодефицитной анемии: выявление и устранение причины развития ЖДА; коррекция дефицита железа, путем назначения железосодержащих препаратов для внутреннего употребления.
Принципы лечения препаратами железа:
Пищевое железо не корригирует дефицит железа.
Предпочтение препаратам с содержанием двухвалентного железа.
Избегать прием пищевых веществ, которые уменьшают всасывание железа (препараты кальция, творог, молоко, танин в чае).
Нецелесообразно одновременное назначение витаминов группы В и фолиевой кислоты, если нет сочетанной анемии.
Не рекомендуют назначать с едой, антацидами.
Лечение в течение 12 месяцев после нормализации содержания Нв в поддерживающих дозах для пополнения запасов железа;
Парентерально препараты железа назначают только при нарушении всасывания при патологии кишечника, обострении язвенной болезни, непереносимости препаратов железа внутрь, необходимости быстрого насыщения организма железом.
(обусловленные дефицитом витамина В12 и фолиевой кислоты)
В12- (фолиево)-дефицитные анемии — группа анемий, при которых наблюдается нарушение синтеза ДНК и РНК, что приводит к нарушению кроветворения, появлению в костном мозге мегалобластов, к разрушение эритрокариоцитов в костном мозге.
Этиология B12 и фолевой анемий
Дефицит витамина В12 может развиваться вследствие нарушения всасывания. Это связано со снижением секреции внутреннего фактора Кастла (больные после резекции желудка, гастрит типа А).
Поражением тонкой кишки ( целиакия, синдром «слепой петли», множественный дивертикулез, тонкой кишки).
С конкурентным поглощением большого количества витамина В12 в кишечнике (дифиллоботриоз).
Иногда, но не часто может встречаться экзогенный дефицит витамина В12 (дефицит витамина в продуктах питания или длительная термическая обработка продуктов).
Причины развития фолиеводефицитной анемии чаще связаны с приемом антогонистов фолиевой кислоты (метотрксат, ацикловир, триамтерен), с хроническим алкоголизмом, недостатком питания, заболеваниями тонкой кишки.
Дефицит витамина B12 приводит к недостатку кофермента метилкоболамина, это в свою очередь влияет на синтез ДНК, нарушается гемопоэз, происходит атрофия слизистых оболочек ЖКТ. При данной анемии снижается активность кофермента дезоксиаденозилкоболамина, что ведет к нарушению обмена жирных кислот, накоплению метилмалоната и пропионата, это обуславливает поражение нервной системы и развитию функулярного миелоза.
Дефицит фолевой кислоты приводит к неэффективности кроветворения с укороченной продолжительностью жизни не только эритроцитов, но и других ядросодержащих клеток (гемолиз и цитолиз гранулоцитов, тромбоцитов), снижению количества эритроцитов и в меньшей степени гемоглобина, лейкопении, нейтропении, тромбоцитопении, а также к изменениям работы некоторых органов и систем организма.
Клиника B12 и фолиево- дефицитной анемии
При B12 и фолиево-дефицитной анемии происходит поражение нервной системы, развивается фуникулярный миелоз (демиелизация нервных окончаний) — появляются парастезии, нарушается чувствительность конечностей, появляется спастический спинальный паралич.
Изменения в ЖКТ проявляются в виде диспепсического синдрома (поносы вздутие урчание тошнота снижение аппетита), поражаются слизистые оболочки — чувство жжения языка, слизистой оболочки рта и прямой кишки, «лакированный» с участками воспаления язык – глоссит Хантера, происходит потеря вкусовых ощущений
Нарушения психики – галлюцинации депрессивный синдром, шаткая походка, нарушение тактильной и температурной чувствительности, Изменения со стороны кожи – бледные кожные покровы с лимонно-желтым оттенком (умеренная анемия), субэктеричность склер
Возможна умеренная гепатоспленомегалия – увеличение печени и
Диагностика B12-дефицитной анемии
Анализ крови: снижение количества гемоглобина и эритроцитов, макроцитарная, гиперхромная анемия, выявляется базофильная пунктация эритроцитов, которая больше характерна для В12 анемии (тельца Жолли, кольца Кебота);
Костный мозг: эритроидная гиперплазия с характерными мегалобластным типом кроветворения в костном мозге («синий костный мозг»);
Важным в лечении данных анемий является устранение этиологического фактора и лечебное питание: достаточное количество мяса, печени, молока, сыра, яиц.
Лечение B12-дефицитной анемии:
Препараты вит. В12 для парентерального введения
Курсовое лечение: 400-500 мкг/сут. в/м в течение первых двух недель; затем 400-500 мкг через 1-2 дня до нормализации показателей красной крови.
При наличии признаков фуникулярного миелоза – курсовое лечение по 1000 мкг/сут. до исчезновения всех неврологических симптомов.
Лечение фолево-дефицитной анемии
Фолевую кислоту назначают в дозе 3-5 мг/день до достижения клинической ремиссии. Беременным назначают в профилактической дозе 1 мг/день. Показателем эффективности является ретикулоцитарный криз на 6-7 сутки от начала лечения и наличие нормобластного типа кроветворения, с постепенным наступление полной клинико-гемматологической ремиссии.
Гемолитические анемии – группа анемий, которая характеризуется уменьшением средней продолжительности жизни эритроцитов, что обусловлено усиленным их разрушением и накоплением в крови продуктов распада эритроцитов – билирубина и появлением гемосидерина в моче.
Этиология гемолитических анемий –
Выделяют приобретенные и наследственно обусловленные гемолитические анемии. Приобретенные анемии могут быть связаны с механическим разрушением эритроцитов, с дефицитом витамина Е, действием антител, обусловленные разрушением эритроцитов паразитами (малярия, токсоплазмоз).
Наследственные гемолитические анемии могут быть связаны с нарушением структуры мембраны эритроцитов; обусловленны нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина.
Длительность жизни эритроцитов в норме составляет 100-120 дней. Важно сказать, что анемия развивается в том случае, если компенсаторные возможности эритропоэза отстают от скорости разрушения эритроцитов.
При гемолитической анемии длительность жизни эритроцитов может сокращаться до 12 дней. При этом повышается активность свободного билирубина, который обладает токсическим воздействием на ткани организма и гемосидерина, который может откладываться во внутренних органах и приводить к гемосидерозу. При этом увеличивается количество уробилина с мочой, стеркобилина с калом, При гемолитической анемии часто развивается склонность к образованию камней в желчном пузыре из-за повышенного содержания билирубина в желче.
Для гемолиза характерна триада: желтуха, спленомегалия, анемия разной степени тяжести. Выраженность желтухи зависит от степени разрушения эритроцитов с одной стороны и от функциональной способности печени связывать билирубин т.к. желтуха появляется на фоне анемии, то кожа становиться лимонно-желтой. При гемолитической анемии может развиваться желчекаменная болезнь и как осложнения холестатический гепатит и цирроз печени.
Появление гемолитической анемии приводит к нарушению физического и умственного развития.
Наследственные анемии, в частности, микросфероцитоз, может проявляется гипопластическими кризами: падением уровня гемоглобина, повышением концентрации непрямого билирубина, ретикулоцитозом, усилением желтухи, повышением температуры, болями в животе, слабостью.
Анализ крови: снижение НВ, количества эритроцитов, нормохромная анемия, ретикулоцитоз, количество лейкоцитов и тромбоцитов не меняется, только после криза возможен лейкоцитоз. Осмотическая резистентность эритроцитов может быть снижена (наследственный овалоцитоз).
Для исключения наследственных гемолитических анемий необходимо выявлять морфологию эритроцитов (сфероцитоз, овалоцитоз, эллиптоцитоз).
Проведение генетического анализа — все анемии связанные с дефектом белковых мембран наследуются за доминантным типом, а ферментопатии за рецесивным типом.
Биохимический анализ крови: повышенное количество билирубина за счет непрямого, повышение количества железа. В моче выявляется уробилин, в кале стеркобилин.
При аутоиммунных гемолитических анемиях выявляется положительная проба Кумбса, выявляются антитела к эритроцитам.
Костный мозг: гиперплазия красного костного мозга за счет эритрокариоцитов.
Лечение гемолитической анемии, зависит от патогенеза заболевания.
При аутоиммунных гемолитических анемиях назначаетя патогенетическая терапия — кортикостерииды, если они неэффективны больные могут получать цитостатические препараты такие как циклофосфан или азатиоприн. Лечение обычно проводится в комбинации с преднизолоном. Лицам с дефицитом Г-6-ФДГ необходимо запретить прием «оксидантных» лекарственных препаратов (сульфаниламиды, противомалярийные препараты, сульфоны, аналгетики, химические вещества, нитрофураны).
Трансфузии эритроцитарной массы назначаются только в случаях тяжелого дефицита фермента. Необходимы мероприятия, направленные на улучшение диуреза при гемоглобинурии. Спленэктомия проводится только по строгим показаниям:
• тяжелое течение заболевания с функциональными нарушениями;
• если необходима холецистэктомия, одновременно должна быть проведена спленэктомия.
Вследствие повышенного разрушения эритроцитов в терапию необходимо включать фолиевую кислоту.
(ГИПО) -АПЛАСТИЧЕСКАЯ АНЕМИЯ
Апластическая анемия характеризуется глубоким угнетением костномозгового кроветворения и панцитопенией, обусловливающей основные проявления заболевания.
По этиологическому фактору выделяют:
Приобретенные формы (воздействие химических и физических агентов, лекарственных препаратов, токсинов, вирусов).
Наследственные формы (анемия Фанкони, наследственный дефицит гормонов поджелудочной железы, наследственный дискератоз)
Клиника гипо-апластической анемии
Для апластической анемии с поражением трех листков кроветворения характерными являетюся такие синдромы как анемический, гемморагический, иммунодефицита и лихорадочный.
Гемморагический синдром за счет угнетения тромбоцитарного листка, проявляется в виде высыпаний по петихиально – пятнистому типу, гемморагий по всему телу, кровотечений носовых, маточных, желудочно кишечных и других. Синдром иммунодефицита проявляется за счет угнетения активности лейкоцитов и снижения иммунной резистентности организма. Это проявляется частыми простудными заболеваниями: ангины, бронхиты, пневмонии. Для лихорадочного синдрома характерно повышение температуры до субфебрильных цифр, слабость, ознобы.
Диагностика гипо-апластической анемии
Общий анализ крови — анемия нормохромная умеренный анизоцитоз и пойкилоцитоз, количество ретикулоцитов снижено, лейкоцитопения, тромбопения
Биохимический анализ крови: концентрация сывороточного железа повышена. Определение почечного комплекса, билирубина и его фракций (гемолитические и анемии, связанные с нарушением регуляции эритропоэза). Иммунные нарушения: ауто-антитела к клеткам крови и костного мозга, ауто- и аллосенсибилизация у 35% больных, угнетение фагоцитарной реакции нейтрофилов.
Костный мозг: угнетение ростков кроветворения, гипоклеточность с относительным лимфоцитозом при классическом типе приобретенной апластической анемии.
Режим: отмена всех лекарственных средств, к которым имеется индивидуальная повышенная чувствительность.
1. Гемостатическая терапия: кортикостероиды — преднизолон 60-80 мг, дексаметазон, полькорталон.
2. Анаболические стероидные средства (особенно после спленэктомии): ретаболил, нероболил, метандростенолон.
трансфузия отмытых эритроцитов (при тяжелой анемии);
трансфузия тромбоцитарной массы (при геморрагиях).
4. Антилимфоцитарный глобулин (кроличий и козий – внутривенно по 120-160 мг 10-15 раз).
5. Антибиотикотерапия при инфекционных осложнениях.
Хирургическое лечение: пересадка костного мозга, удаление органа, вырабатывающего антитела – спленэктомия
источник
Под острой постгеморрагической анемией понимают анемию, развившуюся в результате быстрой потери значительного количества крови.
Для острых постгеморрагических анемий выделяют следующие стадии:
1) Рефлекторная стадия, которая развивается в первые часы после кровопотери, характеризуется пропорциональным уменьшением массы эритроцитов и плазмы, компенсаторная реакция организма сводится к приведению объема сосудистого русла в соответствие с объемом циркулирующей крови за счет рефлекторного спазма сосудов. Следует сказать, что в эту стадию содержание эритроцитов и гемоглобина может соответствовать нормальным значениям, что может привести к ошибочному диагнозу, особенно при скрытых кровотечениях.
2) Гидремическая стадия развивается в последующие часы (сутки, в зависимости от кровопотери), происходит восстановление ОЦК за счет поступления в сосудистое русло интерстициальной жидкости, и задержки вывода воды из организма, что приводит к разжижению крови, соответственно к пропорциональному уменьшению количества эритроцитов и гемоглобина в единице объема крови.
3) Костномозговая стадия развивается на вторые и последующие сутки, и характеризуется активацией эритропоэза. Усиление пролиферации эритроидного ростка вызывает увеличение в крови ретикулоцитов, вплоть до нормобластов. В зрелых эритроцитах, циркулирующих в крови, обнаруживаются морфологические изменения — появление анизоцитов и пойкилоцитов, т.к. ускорение поступления эритроцитов в кровь обеспечивается перескоком через стадии деления. Эритроциты не могут насытиться гемоглобином (гипохромия), поскольку кровопотеря привела к утрате железа. Развивается тромбоцитоз и умеренный нейтрофильный лейкоцитоз с регенераторным сдвигом влево. Нормализация кровяных показателей обычно наступает по истечению 3-4 недель.
Мазок крови при B12-фолиеводифецитной анемии.
Патогенез клинических проявлений при дефиците витамина B12 и фолиевой кислоты:
· Нарушается синтез ДНК, в результате замедляются процессы созревания клеток, что приводит к макроцитозу и мегацитозу (увеличению размеров клетки) — формируется мегалобластический тип кроветворения.
· Увеличивается до 50% доля неэффективного эритропоэза (в норме до 20%), вследствие повышения уровня внутрикостномозгового разрушения клеток эритроидного ряда.
· Укорачивается в 3-4 раза продолжительность жизни макроцитов, циркулирующих в крови.
· Недостаток витамина B12 приводит к нарушению пролиферации эпителия пищеварительного тракта (глоссит Хантера — сглаженный болезненный язык без сосочков, имеющий малиновый цвет).
· При выраженном дефиците витамина B12 развиваются неврологические нарушения, ведущие к повреждению нервной ткани, развитию периферической невропатии, фуникулярному миелозу.
· Наряду с дефицитными анемиями существуют ахрестические анемии, связанные с нарушением утилизации костным мозгом витамина B12. При ахрестических анемиях прием витамина B12 противопоказан.
· Менее 5% анемий не связана с дефицитом витамина B12 и фолатов, а является следствием других факторов, нарушающих синтез ДНК.
Для B12 и фолиеводефицитных анемий характерны следующие гематологические проявления:
1) количество эритроцитов снижается в большей степени, чем количество гемоглобина (гиперхромная анемия);
2) количество ретикулоцитов может быть снижено, но может быть и в норме;
3) наличие в крови мегалобластов;
4) повышается цветовой показатель (гиперхромная анемия);
5) эритроциты увеличены, в мазках крови обнаруживается макроциты, мегалоциты, пойкилоциты, анизоцитоз;
6) обнаруживаются эритроциты с патологическими включениями;
7) наблюдаются тромбоцитопения и лейкопения, также характерно наличие гигантских тромбоцитов и нейтрофилов с гиперсегментированным ядром.
Мазок крови при гемолитической анемии.
Картина крови
Выраженность анемии при микросфероцитозе различная, у значительной части больных она небольшая. Содержание гемоглобина 90-100 г/л, в период криза снижается до 40-50 г/л, особенно у маленьких детей. Гемолитические кризы при микросфероцитозе чаще всего провоцируются инфекцией.
Количество микросфероцитов при наследственном микросфероцитозе бывает различным. У некоторых больных большинство эритроцитов — микросфероциты; у них обычно есть выраженные признаки повышенного гемолиза. У родственников больных микросфероцитозом, которые не предъявляют жалоб и у которых болезнь выявляется лишь при активном осмотре, чаще всего обнаруживается небольшой процент микросфероцитов. Большая часть клеток — переходные формы от дискообразных клеток к микросфероцитам.
Количество лейкоцитов при микросфероцитозе чаще нормальное, в период кризов наблюдается лейкоцитоз, иногда с выраженным нейтрофильным сдвигом. Количество тромбоцитов остается в большинстве случаев нормальным.
Как правило, наблюдается раздражение красного ростка костного мозга. В норме соотношение составляет 3:1. При микросфероцитозе, как и при многих других видах гемолитических анемий, это соотношение изменяется — количество красных ядерных элементов становится равным количеству белых или даже превышает его.
Уровень гипербилирубинемии у больных микросфероцитозом зависит от тяжести заболевания и периода обследования больного. Вне кризов содержание билирубина может колебаться от нормальных цифр до 57-76 ммоль/л, в период криза оно сильно повышается.
При нормальном функциональном состоянии печени и сравнительно большом увеличении распада эритроцитов содержание билирубина может быть нормальным.
Естественно, что уровень и тип билирубина изменяются при осложнении микросфероцитарной гемолитической анемии обтурационной желтухой. В этих случаях содержание билирубина повышается (иногда до высоких цифр).
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Постгеморрагическая анемия — это нехватка железосодержащих элементов в плазме крови человека. Малокровие, возникшее вследствие кровопотери, – это одна из наиболее часто встречающихся анемий. Медики различают две формы этого заболевания: хроническую и острую.
Постгеморрагическая анемия хронического характера возникает после небольших, но, в течение некоторого времени, частых кровотечений. Острая же форма данной болезни возникает вследствие внезапно возникшей, обильной кровопотери.
Опасный для человеческой жизни минимальный объем кровопотери взрослого человека – 500 мл.
По Международной классификации болезней 10-го пересмотра постгеморрагическая анемия относится к категории «Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм». Подраздел: » Анемии, связанные с питанием. Железодефицитная анемия». Классификация болезней с кодами следующая:
- Железодефицитная анемия вторичная вследствие потери крови (хроническая) – код D50.0.
- Острая постгеморрагическая анемия — код D62.
- Врожденная анемия вследствие кровопотери у плода — код P61.3

Этиологией возникновения нехватки крови в организме могут стать:
- Травма, вследствие которой произошло нарушение целостности сосудов и прежде всего крупных артерий.
- Операционное вмешательство. Любое хирургическое вмешательство – это всегда риск. Приступая к даже, казалось-бы обычному обывателю, простейшей операции, хирург не в состоянии предвидеть всех ее нюансов и последствий.
- Язва двенадцатиперстной кишки и желудка. Эти заболевания достаточно часто сопровождаются внутренними кровотечениями. И сложность их своевременного выявления состоит в том, что кровотечение происходит внутри организма и наружно ее можно распознать дилетанту по некоторым признакам и вовремя вызвать скорую. В противном случае промедление может вылиться для больного летальным исходом.
- Нарушение гемостаза. Этот фактор призван поддерживать кровь в жидком состоянии, отвечая за показатель свертываемости крови, что дает возможность поддерживать в пределах нормы объемы циркулирующей крови и нормализуя состав («формулу») крови.
- Внематочная беременность. Эта патология сопровождается у женщин острыми обильными кровотечениями, что и приводит к острой постгеморрагической анемии.
- Легочные болезни. Такое кровотечение проявляется выделениями алого цвета жидкой или сгусткообразной консистенции, возникающими во время кашля.

Патогенез, или последовательность возникающих явлений, составляют явления сосудистой недостаточности, вследствие резкого опорожнения от крови (плазмы) русла сосудов. Эти факторы приводят к недостатку эритроцитов, переносящих кислород, что, в свою очередь, приводит к общему кислородному голоданию организма. Самостоятельно эту потерю, за счет более активной работы сердца, организм восполнить не сможет.

Знания не повредят никому. И для того, чтобы уметь распознать кровотечение (особенно если оно внутреннее), необходимо знать симптомы постгеморрагической анемии и ее проявления, что бы вовремя оказать первую медицинскую помощь или вызвать скорую.
- При обильной кровопотере на первое место выходят сосудистые проявления: одышка, учащенное сердцебиение (тахикардия), падают показатели давления (как артериального, так и венозного).
- Кожа и слизистые больного становятся бледными.
- Больной начинает ощущать потемнение в глазах, шум в ушах и легкое головокружение.
- Может появиться рвотный рефлекс.
- Острым признаком внутреннего кровотечения можно считать резкую сухость во рту. Тяжесть клиники определяется, не только общими объемами потели, но и скоростью, с которой потерпевший теряет кровь.
- Немаловажным фактором является и место травмирования. Так поражения желудочно-кишечного тракта сопровождается резким ростом температуры тела.
- Явные проявления интоксикации.
- Увеличивает свои показатели и уровень остаточного азота в плазме (при этом показатель мочевины остается в норме).
- Даже при небольших объемах внутреннего кровотечения больной ощущает сдавливание органов.
- Индикатором внутреннего повреждения могут стать и каловые выделения. Благодаря выводимой крови, они окрашиваются в черный цвет.
Если человек теряет вследствие травмы (последствием которой есть повреждение крупной артерии), проводимой операции или обострения какой бы то ни было болезни, восьмую часть от общего объема работающей крови – наступает острая форма постгеморрагической анемии.
Медиками различается несколько стадий развития острой формы анемии:
- Рефлекторно-сосудистая стадия. Она выражается резким уменьшением значения артериального давления, побледнением кожи и слизистой, тахикардией. Внезапная нехватка кислорода, поступающего к органам, приводит к спазмам периферических сосудов. Чтобы препятствовать дальнейшему падению давления, организм открывает артериоло-венулярные шунты, приводимые к выводу плазмы из органов. Такая само терапия работает на адекватно компенсационный возврат кровяной жидкости к сердцу.
- Гидремическая стадия. По прошествии трех – пяти часов создается база для гидремической компенсации, обусловленной поступлением жидкости из межтканевой области в кровеносные сосуды. При этом происходит раздражение определенных рецепторов, которые включаются в работу по поддержанию объема циркулирующей по сосудам жидкости. Усиленное синтезирование альдостерона ставит заслон в выведении из организма натрия, который стимулирует задержку воды. Однако это ведет и к разжижению плазмы, и как следствие, снижение содержания эритроцитов и гемоглобина. Эта стадия компенсации может проходить в течение двух – трех дней.
- Костномозговая стадия – эта стадия наступает через четыре-пять суток с момента кровотечения. Прогрессирует гипоксия. Растут показатели эритропоэтина. В периферической крови возрастает количество новообразованных эритроцитов (ретикулоцитов), обладающих сниженным показателем количества гемоглобина. Характеристика данной стадии становится гипохромной. Кроме этого, резкая нехватка крови обуславливает снижение железа в крови.

Данная разновидность анемии, хроническая постгеморрагическая анемия, возникает у больного, если он постепенно, на протяжении некоторого времени, дробно теряет кровь. Такой вид анемии может наблюдаться при ряде заболеваний. Например, таких как: рак кишечника, язвенная болезнь двенадцатиперстной кишки или желудка, гингивит, геморрой, и многие другие. Частые, но незначительные кровотечения приводят к общему истощению организма. Возникает железодефицит. В связи с этим, данную патологию по этиологии относят к постгеморрагической анемии, по патогенезу данное патологическое состояние можно отнести к железодефицитным анемиям.
К данной категории медицина относит и анкилостомную анемию, которая проявляется развивающаяся вследствие инвазии (проникновения) простейших класса нематод в организм больного. Эти паразиты присасываются к стенкам кишечника, травмируя его, что вызывает кровотечение, либо, высасывают кровь из своего хозяина, которая является для них питанием.
Исходя из этого, основной целью терапии при постгеморрагической анемии, в любой ее форме, является восстановление в полном объеме плазмы крови, циркулирующей в сосудах, а так же, как следствие, преодоление железодефицита и нехватки эритропоэза. Но это «скорая помощь» для организма. После экстренной реанимации, необходимо обратить свое внимание на первопричину, побудившую к возникновению кровотечения. А проще – необходимо преступить к лечению основного заболевания.

На сегодняшний день врачи констатируют, что постгеморрагическая железодефицитная анемия начинает принимать достаточно широкое распространение. Если говорить коротко, то железодефицитная анемия – это состояние организма, отличающееся патологической нехваткой ионов железа. Причем массовая концентрация этого элемента снижается повсеместно: и в плазме крови, и в костном мозге, и в так называемом запаснике, куда организм накапливает все необходимое про запас. Как результат, происходит сбой в системе синтеза геммы, образуется недостаток в миоглобине и тканевом ферменте.
Современные статистические исследования озвучивают цифру в 50% — это то количество населения, которое в той или иной форме страдают от малокровия. Соединения, в которых встречаются металлы в природе, плохо усваиваются, либо совсем не усваиваются человеческим организмом. При нарушении баланса в поступлении железа в организм и его использования и получаем железодефицитную анемию.
Чаще всего у взрослого населения дефицит железа бывает связан с остро возникшей или хронической кровопотерей. Это диагноз может возникнуть, хотя и достаточно редко, при носовых кровотечениях, стоматологических аспектах потери крови, а так же при травме… Выявлены и исключительные случаи, когда жезодефицитная анемия развилась у донора, который «зачастил с кровосдачей». Причем, как ни странно это звучит, такие отклонения встречаются у доноров-женщин.
У женщин причинами заболевания может послужить как маточное кровотечение, так и сама беременность, а так же болезненные, патологические сбои в менструальном цикле. Лабораторные исследования показывают, что к постгеморрагической анемии с железодефицитом может привести и фибромиома матки, способствующая вымыванию железа и последующим появлением анемических симптомов.
Второе место по частоте заболеваний занимают кровопотери при острых заболеваниях желудочно-кишечного тракта, которые диагностировать на ранних стадиях достаточно проблематично. Легочные кровотечения являются достаточно редким проявлением дефицита железа, как и кровопотери из мочевыводящих путей и почек.
Новорожденные и грудные детки могут страдать от нехватки железа вследствие неправильного предлежания плаценты, либо при ее повреждении во время хирургического вмешательства (кесарева сечения). А также бывают случаи кишечного кровотечения, как проявления инфекционного заболевания.
Причиной в недостатке железа для деток более старшего возраста может быть и скудность пищевого рациона. Малыш просто не получает достаточное количество элемента вмести с теми продуктами, которыми он питается. Так же причиной анемии может быть и нехватка железа у матери во время ее беременности, а так же у недоношенных либо деток из двойни, тройни… Достаточно редко но, причиной возникновения этого недуга может стать и ошибка акушера, который, не дождавшись прекращения пульсации, слишком рано перерезал пуповину.
Не стоит обходить стороной и ситуацию, когда (например, при больших физических нагрузках, беременности и т. д.) резко возрастает потребность организма в нем. Поэтому и возрастает вероятность возникновения постгеморрагической железодефицитной анемии.
Недостаток этого элемента в организме приносит значительный вред иммунной системе человека. Но, как ни странно это звучит, больные, страдающие железодефицитом, меньше болеют инфекционными заболеваниями. Все просто. Железо – отличная питательная среда для некоторых бактерий. Однако, в свете других проблем, игнорировать недостаток железа в организме человека нельзя. Нередки случаи, когда на нехватку железа в крови указывают изменившиеся пристрастия в питании. Например, появляется, не наблюдавшаяся ранее тяга к перченым или соленым продуктам.
Медики выделяют и психологический аспект железодефицита. Зачастую он возникает у людей, наплевательски относящихся к своему здоровью, а, следовательно, и к себе: диеты, ограниченное питание, гиподинамия, отсутствие свежего воздуха, минимум положительных эмоций. Все это не способствует, а угнетает те обменные процессы, которые идут в организме. Проведя исследование, ученые установили, что за всем этим, как правило, стоит глубокая депрессия, психологическая травма.
На сегодняшний день, медицина снабжена достаточно большим арсеналом в виде препаратов железа: конферон, ферамид, жектофер, сорбифер и достаточно много других. Существуют так же и жидкие формы, например, мальтофер, степень всасывания, которого зависит от уровня в организме железодефецита. Этот препарат разрешен к применению даже для новорожденных (даже недоношенных) детей.
Постгеморрагическая анемия у детей возникает достаточно часто и бывает, как и у взрослых и острой (достаточно часто встречающаяся), и хронической (реже встречающаяся).
Новорожденные достаточно ранимы. У них постгеморрагическая анемия достаточно часто возникает при родовых травмах или может возникнуть даже при чрезмерном заборе крови во время лабораторных исследований. У деток же старшего и среднего возраста, основной причиной анемии, зачастую, являются гельминты, которые, присасываясь к стенке желудочно-кишечного тракта, травмируют организм и провоцируют микрокровотечения.
Первые признаки кровотечения у грудничков можно заметить уже через полчаса после начала. У деток более старшего возраста они проявляются на следующий день или немного позже (это не касается острых спонтанных кровотечений). Хроническое проявление заболевания возникает у деток любого возраста значительно реже. Это, как правило: язвенные болезни желудочно–кишечного тракта, варикоз вен, мочекаменная болезнь, полипы, инвазия паразитов, нефрит, геморрагический диатез, врожденный или приобретенный тромбоз.
Симптомы, на основе которых родители должны поднимать тревогу:
- Таки же, как и у взрослых.
- Но первые проявления – это вялость, снижение аппетита, идет приостановка в росте, и малыш начинает хуже набирать вес.
- Одним из первичных признаков начальной стадии заболевания может являться изменение вкусовых пристрастий крохи, вплоть до того, что дети стремятся кушать землю, мел, глину… Это результат железодефицита и нехватка минеральных составляющих в организме малыша. Иногда эти изменения не столь радикальны.
- Идет изменение и в поведении. Малыши становятся капризным и плаксивым, либо в противовес – апатичным.
- Существует и проявление по внешним признакам: ломкость волос и ноготков, шелушение кожи.
- «Лакированный» гладкий язык.
- У девочек подросткового возраста, перебои в менструальном цикле.
- Достаточно часто на фоне постгеморрагической анемии наблюдаются осложнения инфекционного характера: отит, пневмония…
Первое, что необходимо предпринять в ситуации, когда ребенок находится в состоянии геморрагического шока – это реанимационные мероприятия по остановке кровотечения и противошоковой терапии. Струйно и капельно вводят кровезаменяющие препараты. В этот период устанавливается группа крови малыша и его резус принадлежность. Проводится реанимация свежецитратной кровью. Если таковой не имеется, проводят прямое переливание от донора. Параллельно с этим, поводится поддержка гликозидами сердечно сосудистой системы и приписуется диета, богатая белком и витаминами.
Лечение же постгеморрагической анемии у детей сводится в выявлении и лечении первопричины кровотечения, то есть заболевания, вызвавшего потерю крови.
источник