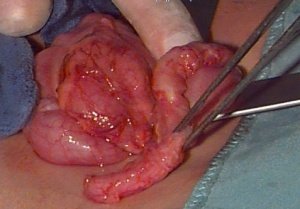
Аппендикс — пальцеобразный мешочек, который присоединен к толстой кишке — может инфицироваться и воспалиться, и такое состояние часто называют просто «аппендицит».
Хронический аппендицит представляет собой воспаление аппендикса, которое длится в течение недель, месяцев или даже лет.
Симптомы хронического аппендицита, которые возникают – особенно боль в нижней правой части живота, где аппендикс находится — могут стихать сами по себе, но только чтобы вернуться позже.
На хронический аппендицит приходится, по статистике, 1,5 процента всех случаев аппендицита.
Когда говорят про аппендицит, обычно имеют в виду острый аппендицит, который начинается с боли в животе вокруг пупка, которая затем мигрирует в правую нижнюю часть живота и усиливается.
Могут присутствовать и другие симптомы, в том числе:
- Тошнота;
- Невыраженная лихорадка;
- Рвота;
- Запор;
- Понос;
- Потеря аппетита;
- Неспособность выпустить газы.
Острый аппендицит, как правило, вызван брюшной инфекцией, которая распространилась на аппендикс, или сдавливанием — например, твердые каловые массы при запоре, посторонний предмет, или язва — которые заблокировали просвет червеобразного отростка (внутренняя полость аппендикса).
Если аппендикс не удаляется своевременно, давление внутри органа будет увеличиваться до тех пор, пока аппендикс не прорвется, высвобождая свое содержимое в брюшную полость, что может привести к другим серьезным инфекциям.
- Твердые каловые конкременты, называемые еще копролит;
- Увеличенные лимфатические ткани на стене аппендикса;
- Опухоли;
- Посторонние предметы, такие как булавки, камни, пули.
Со временем воспаление аппендикса будет ухудшаться и его внутреннее давление нарастать.
Но вместо разрыва, содержимое аппендикса под давлением будет выбрасываться в кишечник.
После «выброса», симптомы хронического аппендицита частично или полностью стихают — до тех пор, пока заблокированное содержимое не начнет воспаляться вновь.
Как и острый аппендицит, хронический аппендицит чаще всего характеризуется болью в нижнем правом боку живота.
Боль может быть резкой и сильной, как при остром аппендиците, но чаще пациент жалуется на тупую боль.
Иногда боль в животе — единственный признак хронического аппендицита.
В некоторых случаях могут наблюдаться и другие типичные симптомы острого аппендицита, в том числе тошнота, лихорадка и понос.
В начале 1900-х годов, диагноз хронический аппендицит был очень распространен.
Но ведь боль в животе может быть вызвана большим списком заболеваний, в том числе кистой яичников, расстройством пищеварения и пищевой аллергией, и т.д.. Врачи часто неправильно диагностировали боль как хронический аппендицит, что и приводило к большому числу неоправданных аппендэктомий (хирургическая операция, при которой аппендикс удаляется).
Хронический аппендицит стал спорным диагнозом, и некоторые эксперты начали сомневаться в том, что такое заболевание вообще существует.
Сегодня хронический аппендицит хорошо документирован в медицинской литературе, но до сих пор врачи иногда ставят своим пациентам другой диагноз, когда они, по сути, имеют хронический аппендицит.
Чаще всего хронический аппендицит путают с другими заболеваниями, которые могут вызвать периодические боли в животе или хроническое воспалении, в том числе:
- Болезнь крона.
- Язвенный колит.
- Синдром раздраженного кишечника.
- Воспалительные заболевания тазовых органов, например инфекция женских половых органов.
Использование методов визуализации, в том числе ультразвука, магнитно-резонансной томографии (МРТ) и, в частности, компьютерной томографии (КТ) — в целом может помочь отличать эти заболевания и хронические воспаления, но они не являются надежными.
Медицинская статистика и отчеты рассказывают о случаях, когда, к примеру, женщину с хроническим аппендицитом направляли на обследование и лечение с предполагаемым диагнозом «воспалительные заболевания органов малого таза» или с пациента с болезнью Крона.
И наоборот — из-за того, что симптомы аппендицита похожи на симптомы многих других заболеваний, иногда ставится неправильный диагноз, в результате чего проводятся ненужные аппендэктомии.
По статистике около 12% операций аппендэктомии, были проведены у пациентов, не имеющих аппендицит, но страдающих другими заболеваниями со схожими симптомами.
Если симптомы хронического аппендицита протекают относительно вяло, врач постарается вылечить заболевание консервативными методами и физиотерапевтическими процедурами.
Больному могут быть назначены спазмолитики, антибиотики, пребиотики и пробиотики а также средства, улучшающие циркуляцию крови. Физиотерапевтические процедуры подбираются с направленным противовоспалительным и улучшающим трофику действием. Народные и домашние средства не избавят пациента от проблемы, но будут хорошими помощниками в комплексном лечении хронического аппендицита консервативным методом.
Категорически запрещены грелки и согревающие компрессы на область живота, так как они могут привести к перитониту.
Если же консервативное лечение не помогает и боль не стихает, будет проведена операция апендэктомия – удаление аппендикса. Операция возможна как открытым способом, так и лапараскопически.
источник
Ваше приложение — a папиллярный мешочек, который связан с вашей толстой кишкой, может стать воспаленным и зараженным, болезненным состоянием, известным как аппендицит.
Хронический аппендицит — это воспаление аппендикса, которое длится недели, месяцы или даже годы.
Аппендицит симптомы, которые возникают — особенно боль в нижнем правом животе, где находится аппендикс, могут утихать самостоятельно, только для того, чтобы вернуться позже.
Хронический аппендицит, по оценкам, составляет 1,5 процента всех случаев аппендицита, согласно к отчету, опубликованному в «Американском хирурге».
Когда люди говорят об аппендиците, они обычно относятся к острому аппендициту, который обычно начинается с абдоминальной боли вокруг пупка, которая затем мигрирует (
) Тошнота
- Низкосортная лихорадка
- Рвота
- Запор
- Диарея
- Потеря аппетита
- Потеря аппетита
- Потеря аппетита
Неспособность пропускать газ
Острый аппендицит обычно вызван абдоминальной инфекцией, которая распространилась по приложению, или препятствием, таким как затвердевший стул, посторонний предмет или язва, — который заблокировал аппендикулярный просвет (внутренний полость приложения).
Если приложение не будет удалено незамедлительно, давление внутри органа увеличится до тех пор, пока аппендикс не разорвется, не высвободит его содержимое в живот и не вызовет другие серьезные инфекции.
- Иногда, однако, просвет будет только частично затруднен, что приведет к хроническому аппендициту. Источники частичной блокировки включают:
- Кальцифицированные фекальные отложения, называемые фекалитами
- Увеличенная лимфатическая ткань на стенке приложения
- Опухоли
Посторонние предметы, такие как штифты, камни и пули
Со временем , воспламенение аппендиума будет ухудшаться, и его внутреннее давление будет расти.
Но вместо того, чтобы разрывать приложение, давление преодолеет частичную обструкцию, позволяя содержимому аппендикса выйти из мешочка.
Когда это случается, симптомы аппендицита будут частично или полностью ослабевать — до тех пор, пока препятствие не заставляет приложение снова воспаляться.
Как и острый аппендицит, хронический аппендицит чаще всего приводит к боли, расположенной в нижней правой части живота.
Боль может быть такой же резкой и тяжелой, как и при остром аппендиците, но часто она больше похожа на тупую боль.
Иногда боль в животе является единственным симптомом, с которым сталкиваются люди с хроническим аппендицитом.
В других случаев люди могут страдать от некоторые из других типичных симптомов острого аппендицита, включая тошноту, лихорадку и диарею.
В начале 1900-х годов диагноз хронического аппендицита был относительно высоким.
Но поскольку боль в животе может быть вызвана по большому списку проблем, включая кисты яичников, расстройство желудка и пищевые аллергии, врачи часто ошибочно диагностировали хронический аппендицит и выполняли ненужные аппендициты — хирургическую процедуру, в которой удаляется приложение.
Хронический аппендицит стал спорным, а некоторые эксперты задавали вопрос о том, условие было вообще.
Сегодня хронический аппендицит хорошо документирован в медицинской литературе, но врачи иногда диагностируют пациентов с некоторыми другими заболеваниями, когда у них, по сути, есть хронический аппендицит.
- Чаще всего хронический аппендицит путают с другими состояниями, которые могут вызвать рецидивирующую боль в животе или хроническое воспаление, в том числе:
- Болезнь Крона
- Язвенный колит
- Раздражительное бо приветственный синдром
Поджелудочное заболевание таза, являющееся инфекцией репродуктивных органов женщины
Использование методов визуализации — включая ультразвуки, магнитно-резонансную томографию (МРТ) и, в частности, компьютерную томографию (КТ) — может помогают различать эти состояния здоровья и хроническое воспаление, но они не являются надежными.
Например, по крайней мере в одном случае врачи использовали компьютерную томографию для диагностики молодой женщины с воспалительным заболеванием таза, когда у нее на самом деле был хронический аппендицит, согласно отчету о болезни в 2004 году в Журнале детской и подростковой гинекологии.
И аналогичный случай имел место у человека с болезнью Крона, согласно докладу за 2005 год в «Всемирном журнале гастроэнтерологии».
Поскольку симптомы аппендицита похожи на многие другие состояния, он иногда ошибочно диагностируется, что приводит к ненужным аппендэктомии.
источник
Хронический аппендицит – вялотекущая форма воспалительного процесса в червеобразном отростке слепой кишки, чаще всего связанная с ранее перенесенным приступом острого аппендицита. Клиническая картина хронического аппендицита характеризуется дискомфортом, ноющими болями в подвздошной области справа, усиливающимися при физическом напряжении; тошнотой, метеоризмом, диареей или запором, мочепузырными, вагинальными или ректальными симптомами. Диагностика хронического аппендицита основана на исключении иных возможных причин данной симптоматики и может включать изучение анамнеза, проведение обзорной рентгенографии, ирригоскопии, колоноскопии, УЗИ и других дифференциально-диагностических исследований органов брюшной полости. Лечение хронического аппендицита при невыраженных проявлениях – консервативное, при стойком болевом синдроме показана аппендэктомия.
Хронический аппендицит, в отличие от его острой формы, достаточно редко встречающееся в гастроэнтерологии заболевание. При хроническом аппендиците на фоне вялотекущего воспаления могут развиваться атрофические и склеротические изменения в аппендиксе, разрастания грануляционной ткани, рубцы и спайки, приводящие к облитерации просвета и деформации отростка, его сращению с соседними органами и окружающими тканями.
Различают три формы хронического аппендицита: резидуальную, рецидивирующую и первично-хроническую. Резидуальная (остаточная) форма хронического аппендицита характеризуется наличием в анамнезе больного одного острого приступа, который закончился выздоровлением без оперативного вмешательства. При хронической рецидивирующей форме отмечаются повторные приступы острого аппендицита с минимальными клиническими проявлениями в стадии ремиссии. Ряд авторов выделяет также первично-хронический (бесприступный) аппендицит, развивающийся постепенно, без предшествовавшего ему острого приступа.
Резидуальная (остаточная) форма хронического аппендицита является следствием ранее перенесенного приступа острого аппендицита, купировавшегося без хирургического удаления отростка. При этом после стихания острых проявлений в слепой кишке сохраняются условия для поддержания воспалительного процесса: спайки, кисты, перегибы аппендикса, гиперплазия лимфоидной ткани, затрудняющие его опорожнение.
Нарушение кровообращения в пораженном слепом отростке способствует снижению местного иммунитета слизистой оболочки и активации патогенной микрофлоры. Рецидив аппендицита возможен, как в отсутствие его оперативного лечения, так и после субтотальной аппендэктомии при оставлении отростка длиной от 2 см.
Клиническая картина хронического аппендицита характеризуется преобладанием неявно выраженных, смазанных симптомов. Хронический аппендицит проявляется ощущением дискомфорта и тяжести, тупыми ноющими болями в правой подвздошной области, постоянными или возникающими эпизодически, после физической нагрузки и погрешностей в диете. Больные хроническим аппендицитом могут жаловаться на расстройства пищеварения: тошноту, метеоризм, запоры или понос. Температура при этом чаще остается нормальной, иногда по вечерам поднимается до субфебрильной.
При хроническом аппендиците могут наблюдаться и другие симптомы: мочепузырный (болезненное и частое мочеиспускание), вагинальный (боль при гинекологическом исследовании), ректальный (болевые ощущения при ректальном исследовании). Повторные приступы острого воспаления слепого отростка проявляются симптомами острого аппендицита.
Диагностика хронического аппендицита вызывает затруднения в связи с отсутствием объективных клинических симптомов заболевания. Легче всего диагностировать хронический рецидивирующий аппендицит, при этом очень важны данные анамнеза (наличие нескольких острых приступов). Во время очередного острого приступа ставится диагноз острого аппендицита, а не обострение хронического.
Косвенными признаками хронического аппендицита при пальпации живота могут быть локальная болезненность в правой подвздошной области, нередко положительный симптом Образцова, иногда – положительные симптомы Ровзинга, Ситковского.
Для диагностики хронического аппендицита обязательно выполняют рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета. Проведение колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости. Клинические анализы крови и мочи больного при хроническом аппендиците, как правило, без выраженных изменений.
При первично-хроническом аппендиците диагноз ставят методом исключения других возможных заболеваний органов брюшной полости, дающих схожую симптоматику. Необходимо проводить дифференциальную диагностику хронического аппендицита с язвой желудка, болезнью Крона, синдромом раздраженного кишечника, хроническим холециститом, спастическим колитом, брюшной жабой, иерсиниозом, тифлитом и илеотифлитом другой этиологии (например, туберкулезной, злокачественной), болезнями почек и мочевых путей, гинекологическими заболеваниями, глистной инвазией у детей и др.
При установленном диагнозе хронического аппендицита и стойком болевом синдроме показано хирургическое лечение: удаление слепого отростка – аппендэктомия открытым способом или лапароскопическим способом. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин болей в правой подвздошной области.
В послеоперационном периоде обязательно проводится антибиотикотерапия. Отдаленные результаты после оперативного лечения хронического аппендицита несколько хуже, чем после острого аппендицита, так как чаще отмечается развитие спаечного процесса.
Если у больного с хроническим аппендицитом отмечается невыраженная симптоматика, применяют консервативное лечение – прием спазмолитических препаратов, физиотерапевтические процедуры, устранение расстройств кишечника.
Макроскопические изменения в аппендиксе при хроническом аппендиците могут быть настолько невыраженными, что выявить их можно только при морфологическом исследовании удаленного отростка. Если слепой отросток оказался неизмененным, есть вероятность, что хирургическое вмешательство может еще более усугубить имеющийся болевой синдром, послуживший основанием для аппендэктомии.
источник
Аппендикс – придаток слепой кишки, который может располагаться по разному – сбоку, снизу, сзади слепой кишки, прилегать к почке или мочеточнику. Червеобразный отросток имеет очень много лимфатических сосудов, а лимфатическая система очень важна для иммунной защиты организма.
Аппендикс является запасным резервуаром для полезных бактерий, обитающих в кишечнике. При инфекционных заболеваниях, когда в результате диареи организм лишается полезных микробов, они выходят из аппендикса и быстро восстанавливают нормальную микрофлору. Если аппендикс удален, то нередко развивается дисбактериоз, который приходится длительно лечить.
В начале 20-30-х годов в США и Германии пытались удалять аппендикс у новорожденных, дабы исключить риск заболевания в будущем. Однако со временем выяснилось, что такие дети отставали в физическом и умственном развитии, имели нарушения пищеварения, чаще болели инфекционными болезнями. Поэтому вскоре хирурги прекратили заниматься такими экспериментами.
Резонно возникает вопрос: если этот орган в кишечнике так важен, то, может, его не удалять даже при воспалении, а попытаться сохранить? Тут нужно помнить о том, что ни с острым, ни с хроническим аппендицитом шутить нельзя.
Конечно, острый аппендицит лидирует среди неотложных хирургических заболеваний брюшной полости, но это не говорит о том, что данный орган совершенно не нужен человеку.
Патологический процесс в червеобразном отростке при несвоевременной медицинской помощи грозит развитием гангрены, перфорацией и перитонитом. Длительное воспаление может привести к развитию спаечной болезни и непроходимости кишечника.
Поэтому при любых симптомах «острого живота» необходимо вызывать «скорую», и только хирург может установить точный диагноз и назначить соответствующее лечение.
Диагностика хронического аппендицита порой представляет довольно сложную задачу даже для опытного врача. Симптомами этой патологии могут быть небольшое увеличение температуры, периодические приступообразные боли внизу живота в правой его части. Наблюдается потеря аппетита, тошнота, рвота, поносы или запоры.
Здесь следует исключить хронический холецистит, колит, язвенную болезнь, аднексит и другие урологические заболевания, имеющие схожие симптомы. Для этого проводят анализы крови, мочи, УЗИ-исследование, контрастную рентгенографию или компьютерную томографию.
Наличие хронического аппендицита и частые его обострения диктуют своевременное хирургическое лечение, ибо длительное воспаление червеобразного отростка негативно влияет на работу других органов брюшной полости: желудка, желче- и мочевыводящих путей, придатков матки. Операция показана при выраженных рубцовых и спаечных процессах в аппендиксе, а также в начале беременности.
В ряде случаев, чаще у женщин, случаются приступы аппендицита, которые не требуют срочного оперативного вмешательства, но доставляют немало страданий. Причинами таких приступов могут быть частые запоры, преобладание в рационе мясных продуктов, частые стрессы и связанные с ними постоянные спазмы аппендикса. Также спровоцировать приступ могут кишечные паразиты, твердые частицы непереваренной пищи Хронический аппендицит: лечить или оперировать? мелкие мясные и рыбные косточки, семечки, зернышки от яблок, винограда и т. п.
Ослабление иммунитета, в том числе на почве алкоголизма, частые воспалительные заболевания дыхательных путей, травмы живота и даже банальный кариес – все это может спровоцировать приступ аппендицита.
Когда не требуется неотложной операции, то возможно консервативное лечение, направленное на снятие воспаления, отека и восстановление нормального кровообращения в районе аппендикса.
В этих случаях назначаются антибиотики, противовоспалительные и снимающие спазм средства, витаминные препараты, улучшающие кровообращение, иммуномодуляторы, лекарства с лакто- и бифидобактериями для восстановления нормальной микрофлоры кишечника, при необходимости – антигельминтные средства.
Очень важно для успешного лечения cтрого соблюдать диету, полностью исключить из питания жирную, жареную, острую пищу, консервы, газированные напитки и алкоголь в любом виде, ограничить кофеинсодержащие напитки и продукты (крепкий чай, кофе, шоколад). Пищу рекомендуется принимать небольшими порциями, 5-6 раз в день и следить за тем, чтобы кишечник вовремя опорожнялся. Рекомендуются овощные супы, слизистые каши, печеные фрукты и овощи, некислые соки и компоты.
При хроническом аппендиците, как во время ремиссии, так и при обострении, большую помощь могут оказать лекарственные растения, которые не хуже аптечных медикаментов снимают воспаление и другие патологические симптомы. Следует помнить, что лечить хронический аппендицит только с помощью народных средств ни в коем случае нельзя, их использование необходимо обязательно обсудить с лечащим врачом, который подскажет нужные комбинации с уже назначенными лекарственными препаратами.
При начинающемся обострении аппендицита:
– Рекомендуется прием водного настоя из 2 частей травы полыни горькой, 1 части травы омелы белой, 1 части мяты перечной и 1 части корней аира болотного. 2 ст. ложки смеси заливают 0,5 л кипятка, настаивают в термосе 2 часа, процеживают. Принимают по трети стакана настоя через каждые 2 часа.
– Также при первых признаках обострения хронического аппендицита рекомендуется прием настоя из смеси эстрагона (тархуна), цветков таволги вязолистной и листьев иван-чая. 2 ст. ложки сбора заваривают в 2 стаканах кипятка в термосе, настаивают 1 час, процеживают. Пьют по половине стакана 4-5 раз в день.
– Одним из рекомендуемых народных средств является крепкий чай из листьев ежевики или костяники, его заваривают из расчета 1 ст. ложка сухой травы на 1 стакан кипятка, настаивают в тепле 1 час, процеживают и выпивают в течение дня 1-2 стакана настоя дробными порциями.
– Либо готовится смесь из сухих листьев ежевики, лесной земляники, малины, травы тысячелистника в равных частях. 3 ст. ложки смеси заливают 0,5 л кипятка, варят на водяной бане 5-7 минут, настаивают 30 минут, процеживают. Пьют по половине стакана настоя 4-5 раз в день.
Для лечения и профилактики аппендицита:
– Используется настойка из корней переступня белого (растение ядовито!) – 20 г сухих измельченных корней настаивают заранее в 250 мл 40%-ного спирта (водки) не менее 10 дней в теплом темном месте, фильтруют. При начинающихся признаках обострения аппендицита принимают по 2-3 капли настойки через каждые 2 часа на кусочке сахара.
– Доступен и такой рецепт: 2 ч. ложки плодов тмина растирают в ступке, заливают 1 стаканом горячего молока (жирностью 2,5%), томят на слабом огне под крышкой 7-8 минут, настаивают 30 минут и выпивают в 2 приема.
Провизор, фитолог А.И. Заломленков
источник
Поводом использовать этот термин являются регулярно поступающие жалобы на длительные ноющие боли в правой подвздошной области, причины которых не связаны с заболеваниями других органов. Подобные симптомы в 3 раза чаще выявляют у взрослых женщин, чем у других групп населения. Опасность хронического аппендицита состоит в возможности некроза и перфорации стенок отростка, что чревато перитонитом, сепсисом и летальным исходом.
Червеобразный отросток слепой кишки состоит из гладкой мускулатуры и лимфоидной ткани, открывается в слепую кишку и выполняет ряд важных функций. Ранее считалось, что орган важен только для детей и подростков, у которых он участвует в формировании иммунитета. Для взрослых он был признан редуцентом — органом, потерявшим свою важность вследствии эволюционного развития.
Научно доказана роль аппендикса и для взрослого населения. Он важен для местного иммунитета толстого кишечника, служит своеобразным резервуаром для размножения полезных бактерий, вырабатывает некоторые ферменты и гормоны, необходимые для нормального переваривания пищи и поддержания физиологической перистальтики кишечника.
При воздействии определенных факторов аппендикс воспаляется. Процесс затрагивает только внутренний слой его оболочек или распространяется на все ткани органа. При этом возможно возникновение гноя (абсцесса), некроза тканей, перфорации стенок с излитием содержимого в брюшную полость. Острое воспаление червеобразного отростка служит прямым показанием для госпитализации больного и проведения хирургического вмешательства — аппендэктомии.
Однако работа иммунитета порой изменяет ход привычных событий. Воспаленный аппендикс может окружаться инфильтратом — смесью из соединительной и жировой ткани. Она отграничивает место воспаления от брюшной полости, а под действием иммунных клеток патологические изменения в тканях замедляются или вовсе сходят на нет. Острый приступ аппендицита прекращается еще до того момента, как больному будет оказана надлежащая хирургическая помощь.
При этом проблемы в самом отростке никуда не исчезают. Спайки, перегибы или разрастания лимфоидной ткани сохраняются, затрудняя выполнение аппендиксом своих функций. Так возникают благоприятные условия для вялотекущего (хронического) воспалительного процесса, который медики и называют хроническим аппендицитом.
Основная причина развития воспаления в червеобразном отростке — закупорка его просвета и нарушения эвакуации содержимого на этом фоне. В полости толстого кишечника живет более 500 видов микроорганизмов. Часть из них полностью безопасны, а часть относится к условно-патогенным, способным вызывать заболевания при чрезмерно большом количестве. В норме рост условно-патогенной микрофлоры сдерживают полезные бактерии и иммунитет. Если же механизм поддержки баланса нарушается, потенциально-опасные бактерии размножаются и вызывают воспалительные изменения.
Так как аппендикс закрыт с одной стороны, его «чистота» полностью зависит от моторики и возможности своевременно очищаться. Проход из аппендикса в слепую кишку может быть закрыт из-за разрастания (гиперплазии) лимфоидной ткани, образования кист, полипов, нарушений перистальтики отростка. Очистку также нарушает давление фекалитами — плотными образованиями из фекалий. То есть, воспаление может следовать за хроническими запорами. Такие причины актуальны как для острого, так и для хронического аппендицита.
Кроме нарушений баланса микрофлоры и ослабления иммунитета, виноватыми могут быть погрешности в питании. Некоторые продукты нарушают перистальтику кишечника и провоцируют рост патогенной флоры (сладости, фастфуд, жирное мясо). При злоупотреблении ими риск воспаления отростка сильно повышается.
Чаще всего хронический аппендицит развивается на фоне острого, не вылеченного должным образом приступа. Реже состояние следует за субтотальной аппендэктомией (неполноценным удалением отростка во время хирургической операции). Развитие воспалительного процесса возможно, если от аппендикса осталась культя около 2 см длиной. К провокаторам хронического аппендицита можно отнести бесконтрольный прием медикаментов и наличие хронических воспалительных изменений в других органах брюшной полости.
Классификация хронического аппендицита довольно условная. Дифференциация патологии на типы не может восприниматься как руководство по лечению и не несет особой информационной нагрузки для хирургов. Более того, в медицине рассматривается сразу несколько классификаций, незначительно различающихся между собой. Наиболее популярна классификация по М.И. Кузину, который разделяет хронический аппендицит на 3 формы:
Все 3 формы могут переходить в острый аппендицит, который лечится хирургически. При всех вариантах есть риск некроза тканей, абсцесса, перитонита, сепсиса.
Основная проблема диагностики хронического аппендицита лежит в неспецифичности его проявлений. Схожими симптомами могут заявлять о себе любые заболевания органов брюшной полости, поэтому диагнозы нередко путают.
Характерная особенность хронического воспаления червеобразного отростка — вялое проявление симптомов на протяжении длительного периода, с периодическими ухудшениями и улучшениями состояния больного либо непродолжительными периодами полного отсутствия признаков. Более того, симптомы хронического аппендицита неодинаковы для разных пациентов. Основными проявлениями вялотекущего воспаления в аппендиксе служат:
p, blockquote 16,0,0,0,0 —>
- боль в животе — преимущественно пациенты жалуются на ноющие, тянущие, колющие ощущения в подвздошной области справа, реже дискомфорт мигрирует отсюда в околопупочную область, неприятные ощущения ослабевают после продолжительного отдыха и усиливаются после физических нагрузок, подъема тяжестей, погрешностей в питании;
- признаки диспепсии — большая часть больных сообщают о нарушениях стула (с чередованием запоров и диареи), постоянном ощущении давления в животе, растяжения, усиленном газообразовании;
- общие нарушения — больные жалуются на слабость, быструю утомляемость, ухудшение аппетита (которые не оказывают отрицательного влияния на привычный уклад жизни), некоторые пациенты отмечают повышение температуры тела в вечернее время до субфебрильных значений.
Как уже было сказано выше, подобные симптомы сопровождают гастрит, воспаление тонкого и толстого кишечника, дисфункции органов ЖКТ, нарушения в работе поджелудочной железы и желчного пузыря. Поэтому их нельзя считать однозначными признаками хронической формы аппендицита.
Иногда хронический аппендицит «маскируется» под заболевания других органов брюшной полости. Так, у женщин неприятные ощущения могут усиливаться перед или во время месячных. Перепутать аппендицит можно с гинекологическими нарушениями, поскольку болевой синдром возникает при половом акте, во время гинекологического осмотра.
Ректальные симптомы включают болезненные ощущения в животе и в области ануса во время опорожнения кишечника (при натуживании или после дефекации), а также при ректальном пальцевом обследовании у доктора. Такие признаки могут быть восприняты как проктит, колит или проявления геморроя (если пациент им страдает).
Мочепузырный симптом развивается из-за непосредственной близости очага воспаления к мочевому пузырю, возможного давления воспалительного инфильтрата на близлежащие структуры и нервные рецепторы. Пациенты с хроническим аппендицитом могут страдать от учащенного мочеиспускания, болей во время опорожнения мочевого пузыря, частых и болезненных позывов помочиться. При этом существенных изменений мочи (как при цистите) не наблюдается. В состоянии покоя боль снова локализуется справа в подвздошной области.
Симптомы острого воспаления червеобразного отростка и обострения хронической формы аппендицита одинаковы. Врачи склонны ставить диагноз «острый аппендицит», несмотря на установленную или подозреваемую хроническую форму в анамнезе. То есть, термин «обострение» в условиях поликлиники не используется.
Признаками острого воспаления аппендицита являются:
p, blockquote 23,0,0,0,0 —>
- усиление болей в подвздошной области;
- изменение характера боли из ноющей или тянущей, в колющую, кинжальную, режущую;
- распространение боли в околопупочную область;
- астенизация (слабость, утомляемость, головокружение);
- признаки интоксикации (тошнота, бледность кожных покровов, холодный пот);
- рвота, не приносящая облегчения (зачастую однократная);
- резкая смена характера стула (чаще понос);
- повышение температуры тела свыше субфебрильных значений в вечернее время или субфебрилитет днем;
- полное отсутствие аппетита.
Симптомы могут проявляются одновременно или формируют комбинации. В обоих случаях следует обратиться к врачу.
Если ноющие боли в правом боку усилились, появилась тошнота и поднялась температура, узнать обострение аппендицита можно по специфическим симптомам, которые врачи применяют для быстрой диагностики неотложного состояния. Они выявляются не в 100% случаев, но при сочетанном проявлении 2-3 симптомов лучше незамедлительно обратиться за помощью к врачу. В противном случае хроническое течение аппендицита перейдет в угрожающее жизни состояние. Общие для мужчин и женщин признаки обострения аппендицита:
p, blockquote 25,0,0,0,0 —>
- Образцова — больной поднимает выпрямленную правую ногу, при этом подвздошные боли справа усиливаются в связи с раздражением рецепторов аппендикса из-за напряжения мышц брюшной стенки и большой поясничной мышцы;
- Ровзинга — при толчкообразном надавливании в подвздошной области слева боли справа усиливаются;
- Ситковского — больной должен перевернуться на левый бок со спины, при этом боли справа усиливаются ввиду смещения слепого отростка и напряжения брюшных мышц.
Подтвердить обострение аппендицита у женщин и мужчин можно по другим симптомам, которые также используются медиками. Для женщин актуальны следующие симптомы:
p, blockquote 26,0,0,0,0 —>
- Грубе — боль справа усиливается во время гинекологического осмотра в кресле;
- Промптова — при захвате шейки матки и смещении ее вперед и вниз, возникшая боль указывает на гинекологические патологии и опровергает аппендицит;
- Жендринского — нужно надавить двумя пальцами на область на 2 см ниже пупка, при попытке подняться возникает боль справа.
Для мужчин актуален симптом Хорна (при незначительном растягивании мошонки появляется дискомфорт в правом яичке), симптом Ларока (правое яичко подтягивается самопроизвольно), Бриттена (надавливание на область проекции аппендикса ведет к подтягиванию правого яичка).
Диагноз «хронический аппендицит» не ставится только на основании данных анамнеза. В зоне подозрений на эту патологию пребывают все женщины и мужчины с продолжительным болевым синдромом в правой подвздошной области, однако подтвердить хроническое воспаление слепого отростка можно только после опровержения всех других патологий, которые могут проявляться также. Для этого используется комплексное обследование.
Оно включает тщательный сбор анамнеза, в котором настораживающим фактором выступает перенесенный без операции приступа аппендицита либо аппендэктомия. Роль играет продолжительность проявления симптомов. Данные лабораторной диагностики малоинформативны. В результатах общего анализа крови редко просматриваются изменения, указывающие на воспалительный процесс. Гораздо полезнее в плане постановки диагноза являются инструментальные методы диагностики:
p, blockquote 29,0,0,0,0 —>
- рентгенография с барием — отражает состояние толстого кишечника, наличие закупоривающих включений в слепом отростке, задержки эвакуации бария (что указывает на нарушения перистальтики), сужения аппендикса;
- УЗИ — более информативно для маленьких пациентов, отражает наличие небольшого количества жидкости вокруг аппендикса, неоднородность диаметра отростка, отсутствие перистальтики, сужение просвета;
- КТ подвздошной области — отражает неравномерность толщины мышечной ткани аппендикса, наличие жидкости в нем, воспалительные изменения в близлежащих тканях;
- колоноскопия — наиболее информативный способ обследования, исключает патологии толстого кишечника, отражает патологические изменения устьев аппендикса, поступление гноя из него;
- лапароскопическое исследование правой подвздошной области брюшной полости — также относится к максимально информативным методам, отражает наличие воспаления, свободной жидкости, твердые включения в слепом отростке.
Проведение всего диагностического комплекса возможно только в том случае, если пациент жалуется на постоянные боли в животе справа. В случае симптомов «острого живота» в большинстве случаев решающее значение имеет анамнез и проверка на специфические симптомы. Для исключения патологий урогенитального тракта проводят анализ мочи, назначают осмотр профильного специалиста.
Любую форму аппендицита медиками принято лечить хирургическим путем. При остром воспалении показана срочная операция, при хроническом выполняется плановая в фазе ремиссии. Практика показывает, что радикальное лечение снижает риск рецидива заболевания, поэтому такой способ считается предпочтительным.
Хирург делает послойный разрез в правой подвздошной области до 10 см длиной. Раздвигает ткани, находит червеобразный отросток, проводит клипирование и отсекает его. После ревизии близлежащих тканей устанавливается дренажная трубка, ткани послойно ушиваются. Пациенту назначают антибиотикотерапию в условиях стационара, инъекционно вводят обезболивающие препараты. Дренаж извлекают на 3-5 день, швы снимают на 10-12 день после операции. Реабилитационный период занимает 1,5-2,5 месяца (в зависимости от состояния пациента).
Это предпочтительный способ аппендэктомии из-за малой травматичности и низкого риска послеоперационных осложнений, а также из-за ускоренного периода реабилитации. При операции на брюшной стенке больного делают 3-4 надреза (до 2 см), в которые вводят троакары и эндоскопическое оборудование (видеокамеру, хирургические приборы). При операции осматривают состояние органов брюшной полости, прицельно изучают состояние аппендикса. При необходимости его удаляют. По окончании операции приборы и троакары извлекают, накладывают швы на разрезы. Реабилитационный период редко занимает более 1,5 месяцев. Низкий риск инфекционных осложнений позволяет сократить антибиотикотерапию.
В последнее время все больше внимания уделяется консервативным способам терапии хронического аппендицита. С этой целью назначают антибиотики, спазмолитики, средства для восстановления перистальтики кишечника и нормализации состава биоценоза. Клинические исследования подтверждают высокую эффективность такого способа лечения, однако меньшую по сравнению с хирургической операцией. После консервативной терапии сохраняется риск обострений. Врачи рассматривают возможность консервативного лечения в том случае, если хирургическое вмешательство крайне нежелательно или противопоказано.
Самолечение любой формы аппендицита недопустимо. При остром воспалении даже нежелательно принимать любые лекарственные препараты из-за риска хронизации воспаления и изменения клинической картины патологии. Запрещено употреблять травы или использовать народные способы терапии.
Хронический аппендицит медики называют бомбой замедленного действия. Риск обострения процесса и перехода его в гангренозную форму есть всегда, что говорит об опасности заболевания. Оперативное лечение хронической формы чаще сопряжено с осложнениями, в том числе с формированием спаек. Как правило, нежелательные последствия менее опасны чем перитонит, который может развиться при промедлении с обращением за квалифицированной помощью.
Возможность консервативной терапии аппендицита всегда интересовала ученых. В различных странах мира проводились клинические исследования такого способа лечения, которые сравнивались с результатами хирургической операции.
О результатах исследований в Великобритании стало известно в 2012 году. Медики оценивали состояние 900 участников эксперимента. 470 человек были подвергнуты консервативной терапии с применением антибиотиков, остальные пациенты были прооперированы. 63% участников, которые лечились медикаментами, выздоровели полностью. Осложнения аппендицита среди них встречались на 30% реже, чем среди прооперированных пациентов.
В 2014 году стало известно об американском исследовании ученых с участием 77 детей с аппендицитом. Медикаментозное лечение проводилось 30 маленьким пациентам (на что дали согласие их родители, побоявшись осложнений операции). Уже в первые сутки приема медикаментов 93% детей почувствовали себя лучше. Хирургическая операция по причине ухудшения состояния потребовалась только 3 участникам.
По результатам исследований в Финляндии, пациенты, прошедшие консервативное лечение по поводу аппендицита, сталкиваются с повторным проявлением симптоматики в течение первых 12 месяцев почти в 28% случаев. Именно поэтому аппендэктомия на сегодняшний день считается оптимальным способом лечения.
Вопрос: Правда ли, что аппендицит может вызвать поедание неочищенных семечек и других твердых частиц?
Ответ: Нет. Воспаление слепого отростка чаще провоцирует неправильное питание в целом. Погрешности в диете плохо сказываются на состоянии всего ЖКТ, в том числе толстого кишечника. Возникает большое количество газов, нарушается перистальтика, развиваются воспалительные процессы. В гораздо большей степени, чем семечки, опасны немытые фрукты и овощи, с которыми в организм попадают вредные микробы и глисты. Эти факторы считаются наиболее распространенными причинами развития аппендицита в обеих формах.
Вопрос: В каком возрасте наиболее высок риск обострения хронического аппендицита и как это предотвратить?
Ответ: Переход в острую фазу возможен в любом возрасте. Чаще всего аппендицит диагностируют у пациентов от 10 до 20 лет. В этом возрасте в структуре аппендикса сохраняется большое количество лимфатической ткани, которая может реагировать гиперплазией в ответ на кишечные инфекции, воспалительные процессы, аллергические реакции. Именно гиперплазия чаще всего нарушает очищение слепого отростка и провоцирует развитие воспаления в нем. Способ обезопасить себя от неожиданного обострения только один — пройти обследование и подвергнуть себя плановой операции по удалению хронического очага инфекции в организме.
Вопрос: Правда ли, что в экономически развитых странах медикаментозно лечат не только хронический, но и острый аппендицит?
Ответ: Правда. Положительный результат такого подхода четко просматривается в Латвии, где повторное обострение заболевания регистрируют только в 13% случаев медикаментозной терапии. Однако там составлен четкий протокол действий по диагностике аппендицита и ведению больных. В случае малейшего риска повреждения слепого отростка больного оперируют. Если болезнь выявлена на начальных этапах развития, а результаты обследования позволяют четко определить возбудителя и начать целенаправленную антибиотикотерапию, назначают стационарное медикаментозное лечение. В ходе него состояние больного регулярно контролируют. Если в течение 3 дней достигается положительный результат и воспаление идет на убыль, пациенту назначают антибиотикотерапию в амбулаторных условиях на 10 дней и выписывают его домой.
Хронический аппендицит — это вялотекущее воспаление червеобразного отростка слепой кишки, развивающееся самостоятельно или после перенесенного в абортивной форме острого аппендицита. Болезнь может протекать годами и периодически нарушать образ жизни больного. До тех пор, пока не проведена операция, есть риск развития острого аппендицита с угрожающими жизни последствиями. Именно из-за этого нельзя заниматься самолечением. При возникновении регулярных ноющих болей в правой подвздошной области, нельзя их игнорировать. Лучшим выходом станет обследование и назначение плановой аппендэктомии.
источник
Автор: Lady Venus · Опубликовано 24.12.2012 · Обновлено 28.08.2018
Острый аппендицит – наиболее частое заболевание органов брюшной полости, способное стать хроническим и угрожать не просто здоровью, а жизни человека. Но, как правильно диагностировать аппендицит, не спутав его с другими заболеваниями? Ведь неправильное лечение и диагностика могут иметь весьма печальные последствия, не хотелось бы пугать, но вплоть до летального исхода. О том, как определяют острые и хронические формы аппендицита, Вы узнаете из нашей статьи.
К сожалению, причины возникновения острого аппендицита до конца до сих пор не изучены. Абсолютное большинство исследователей считают острый аппендицит воспалительным заболеванием, имеющим неспецифический характер. Оценивая характер воспалительных изменений, которые происходят в червеобразном отростке (аппендиксе) выделяют четыре формы заболевания, в частности:
- 1. простая (катаральная),
- 2. флегмонозная,
- 3. гангренозная,
- 4. прободная форма.
Для каждой из них свойственны свои характерные определенные проявления. Ряд симптомов находится в прямой зависимости от анатомического расположения аппендикса.
Основных вариантов расположения червеобразного отростка также существует четыре, определяются они по отношению к слепой кишке. Различают нисходящее, восходящее, латеральное, и медиальное расположения. Кроме этого, аппендикс может находиться в ретроцекальном положении. К примеру, одним из вариантов ретроцекального положения считается внебрюшинное (ретроперитонеальное) расположение. Верхушка червеобразного отростка при этом, находясь в забрюшинном пространстве, вполне может достигать печени, правой почки, мочеточника, мочевого пузыря, правых придатков матки. Крайне редко, но все же, бывает, что червеобразный отросток вместе со слепой кишкой располагаются на левой стороне брюшной полости. Встречается, что аппендикс является содержимым грыжевого мешочка.
Такая богатая вариабельность расположения и соответствующая близость червеобразного отростка к различным органам, соответственно сказывается и на особенностях клинической картины, протекания заболевания.
Диагностика острого аппендицита нередко бывает довольно простой, это свойственно случаям типичного расположения аппендикса в брюшной полости, а также выраженных характерных заболеванию местных и общих симптомов. Однако диагностика аппендицита может быть и весьма сложной, если расположение червеобразного отростка атипичное, а местные и общие реакции организма недостаточно выражены.
При типичной картине острый аппендицит проявляется приступом боли с правой стороны живота, в подвздошной области, а кроме этого выраженной реакцией организма, местной и общей.
При остром аппендиците боль, как правило, возникает внезапно. Порядка 40 – 60 % заболевших отмечают боль в надчревной области, через 2 -3 часа она может локализоваться в правой подвздошной области. Такой симптом, носит название симптома Кохера-Волковича, он характерен в начале заболевания. Зачастую боль имеет постоянный характер, в редких случаях бывает схваткообразной. Из-за болевых ощущений больные не спят, но и в постели не мечутся, как это бывает при почечной колике. Они вынуждены занимать положение лежа на правом боку. Примерно в 10 – 20 % случаев, в первые часы заболевания больные ощущают тошноту, характерным симптомом также является однократная рвота. Что касается общей реакции организма на острый аппендицит, то это: общее недомогание, повышение температуры тела, тахикардия и лейкоцитоз.
Во время обследования брюшной полости при остром аппендиците выявляется ряд местных симптомов, которые возникают вследствие воспалительных изменений, развивающихся в червеобразном отростке.
Симптомы воспаления аппендикса на самом деле множественны и четко определены медиками. Осмотр отмечает отставание нижних отделов брюшной стенки при дыхании. В случае тяжелой формы болезни и развитии перитонита (воспаления брюшины) живот вообще не участвует в дыхании. Кашель и любые глубокие, резкие дыхательные движения вызывают значительное усиление боли в нижней правой области живота.
Во время пальпации отмечается напряжение мышц в правой подвздошной области, болезненность и усиление боли при надавливании с резким отпусканием пальцев.
Характерно усиление болевых ощущений в правой подвздошной области, когда больной занимает положение, лежа на левом боку (так называемый, симптом Ситковского), такая же реакция только при пальпации возникает в левой подвздошной области и носит название симптома Ровзинга.
Острый аппендицит определяется и симптомом Бартомье-Михельсона – усиление болезненности, когда производят пальпацию правой подвздошной области, а больной лежит на левом боку.
Поставить правильный диагноз помогает и симптом Раздольского, в этом случае усиление боли вызывает легкое постукивание кончиками согнутых пальцев в подвздошной области с правой стороны.
Определяют и симптом «скольжения» – симптом Воскресенского: болевая реакция в правой подвздошной области усиливается, если быстро провести ладонью через натянутую рубашку по правой стороне живота.
Бывает положительный псоас-симптом или симптом Образцова. Его определяют надавливанием пальцев на правую подвздошную область, в то время, когда больной приподнял выпрямленную ногу. Усиление болезненности происходит по причине того, что воспаленный червеобразный отросток сдавливается передней брюшной стенкой и подвздошно-поясничной мышцей, во время ее сокращения.
Необходимо помнить и такие симптомы воспаления аппендикса, как симптом Крымова и симптом Думбадзе. О симптоме Крымова, пахово-мошоночном симптоме, можно сказать следующее: при нем появляется болезненность в результате пальпации брюшины и введения кончика пальца справа в наружное отверстие пахового канала. Характерен и брюшинно-пупочный симптом Думбадзе, при котором исследование брюшины через пупок кончиком пальца отмечается появлением болезненности. Эти симптомы считаются основными, теми которые имеют важное практическое значение.
Диагностика аппендицита острой формы обязательно должна сопровождаться ректальным и вагинальным исследованиями. Они дают возможность определять чувствительность тазовой брюшины. Дело в том, что при ректальном исследовании болезненность подчас появляется гораздо раньше, чем, например, повышение температуры тела и напряжение мышц живота.
Когда заболевание имеет деструктивные формы, происходит гибель нервных окончаний аппендикса и интенсивность боли зачастую снижается, однако боль все равно остается, так как в процесс вовлекается брюшина. Явные признаки интоксикации – это несоответствия в частоте пульса и температурной кривой – проще говоря, пульс начинает опережать температуру. Возможна повторная рвота. Как правило, язык при этом сухой, обложенный налетом. Присутствуют все важные симптомы при осмотре и пальпации, число лейкоцитов в крови выше 12×109/л.
В случае прободного аппендицита (разрыва воспаленного червеобразного отростка) появляется резкая боль справа. Возникнув повторно боль в правой подвздошной области, постоянно нарастает. Язык сухой, обложенный налетом коричневатого цвета. Появляется рвота. Передняя стенка брюшины напряжена. Резко выражены симптомы раздражения брюшины. Температура тела растет. Число лейкоцитов порядка 18-20 на 109/л, характерен сдвиг влево лейкоцитарной формулы. В результате либо происходит развитие разлитого гнойного перитонита либо формируется ограниченный абсцесс в брюшной полости. И первое, и второе является прямой угрозой жизни больного и требует незамедлительного медицинского вмешательства.
В стадии катарального воспаления диагностика аппендицита максимально затруднена. Установить правильный диагноз помогают данные наблюдения, результаты осмотра, пальпации, аускультации и перкуссии брюшной полости, установление температуры тела, пульса и лейкоцитарной реакции.
Диагностика аппендицита с помощью анализов и исследований
Подсчёт белых клеток
При наличии инфекции организме, увеличивается количество белых клеток крови в анализе. На ранней стадии заболевания, до развития инфекции, количество белых клеток может быть в норме, но небольшой подъём их количества зачастую заметен уже на ранней стадии аппендицита. К сожалению, аппендицит – не является единственным состоянием, вызывающим рост белых кровяных клеток. Практически любое воспаление или инфекция в организме способно приводить к подобному увеличению. Поэтому одно лишь их повышение не может считаться прямым доказательством аппендицита.
Микроскопия мочи
Исследование под микроскопом мочи позволяет обнаруживать наличие красных и белых кровяных клеток, а также бактерий в моче. Анализ мочи при воспалении или камнях в мочевом пузыре или почках, иногда легко перепутать с признаками аппендицита. Поэтому изменения в моче на самом деле свидетельствуют о патологических процессах в почках или мочевом пузыре, в то время, как результаты микроскопии мочи находящиеся в норме наиболее характерны, как раз таки для аппендицита.
Рентген-исследование брюшной полости
С помощью рентгеновского исследования брюшной полости можно выявить копролит, являющийся причиной развития аппендицита. Копролитом называется затвердевший и кальцифицированный (окаменевший) кусочек фекалий, в среднем размером с горошину, который закупорил выход из червеобразного придатка. Такое свидетельство заболевания в большей мере характерно при аппендиците у детей.
Ультразвуковое исследование – процедура, позволяющая при помощи звуковых волн увидеть состояние внутренних органов человека. Ультразвуковое исследование выявляет увеличенный червеобразный отросток, а также обнаруживает абсцесс. Однако это возможно далеко не всегда. Червеобразный отросток при воспалении аппендицита виден лишь в половине случаев, у 50% больных. Результаты УЗИ, кроме прочего, могут исключить наличие гинекологических проблем у женщин: патологических изменений яичников, матки и фаллопиевых труб. Подобные проблемы, во-первых, могут симулировать аппендицит, а во-вторых, являются наиболее схожими по симптомам с аппендицитом. Поэтому для постановки диагноза, необходимо исключить заболевания других органов, соседствующих с аппендиксом.
Компьютерная томография
При отсутствии беременности диагностировать аппендицит или периаппендикулярный абсцесс помогает компьютерная томография, которую проводят в области червеобразного отростка. Кроме этого данная процедура позволяет исключать другие заболевания брюшной полости и таза, схожие по симптомам с аппендицитом.
Лапароскопия
Лапароскопией называют хирургическую процедуру, с использованием тонкой оптико-волоконной трубки с камерой. Этот прибор вводят сквозь маленькое отверстие в животе в брюшную полость. Лапароскопия дает возможность увидеть червеобразный отросток и прочие органы. Если наличие аппендицита подтвердится, червеобразный отросток можно сразу удалить. Лапароскопия – это единственное исследование диагностирующее аппендицит наверняка.
Острый аппендицит необходимо отличать от других заболеваний, схожих симптоматически. Наиболее близкими из них являются заболевания почек, придатков матки, внематочная беременность, острый холецистит, острый панкреатит, воспаление дивертикула Меккеля, терминальный илеит, гастрит, энтероколит, пищевая интоксикация, пневмония, инфекционные и другие заболевания.
В особенности сложна диагностика аппендицита у детей, женщин и пожилых людей, а также у больных с атипичным расположением аппендикса (тазовым, ретроцекальным, медиальным и подпеченочным).
К червеобразному отростку настолько близко расположена правая почка, что воспалительный процесс в ней, к примеру, абсцесс, может давать те же самые признаки, что и симптомы воспаления аппендикса.
Острому приступу почечной колики характерно наличие положительного симптома Пастернацкого, боли в области половых органов и бедра, дизурические расстройства. В моче обнаруживается белок, соли и форменные элементы крови.
Главное отличие приступа острого аппендицита от приступа почечной колики – это то, что последний сопровождается повторной рвотой, а также метеоризмом. Кроме этого при почечной колике больные не просто беспокойны, они мечутся в постели. Кроме этого отсутствует температурная реакция, а также и лейкоцитоз. Во время пальпирования у некоторых больных удается «нащупать» увеличенную почку, а на рентгенографии – увидеть камни в почке или мочеточнике.
Рядом с червеобразным отростком находятся правый яичник и фаллопиевая труба – женские внутренние половые органы. У женщин, которые живут активной половой жизнью, есть риск заразиться инфекционными заболеваниями, поражающими маточные трубы и яичники. Собственно для воспаления «по-женски» бывает достаточно переохладиться. Воспалительные заболевания органов таза обычно довольно успешно лечат антибиотиками, в бесперспективных случаях, возможно удаление воспаленных органов хирургическим путем. При подозрении на аппендицит обязателен осмотр гинеколога, и наоборот, когда женщину доставляют в гинекологию с болью в низу живота, к лечению гинекологических болезней приступают, после исключения хирургом признаков аппендицита.
Воспаление придатков матки зачастую ошибочно диагностируют как острый аппендицит. Общие симптомы воспаления аппендикса и воспаления придатков – это: боль в брюшной полости, повышение температуры тела и лейкоцитоз. От острого аппендицита воспаление придатков матки отличается локализацией боли в паховой и надлобковой области. Пальпация живота обычно менее болезненна, отсутствуют или слабо выражены симптомы раздражения брюшины, не выражено напряжение мышц, характерное в передней брюшной стенке для острого аппендицита. Для правильной диагностики большое значение имеет влагалищное исследование, в процессе которого обнаруживаются патологические выделения и изменения в области придатков (болезненность, инфильтрат).
Разрыв яичника и перекрученная киста способны симулировать симптомы воспаления аппендикса в связи с появлением в брюшной полости острой боли. Тем не менее, при разрыве яичника лейкоцитоз и температурная реакция отсутствуют. При обследовании больного наблюдается болезненность в надлобковой области, но соответствующих напряжения мышц и симптомов раздражения брюшины нет. Диагноз кисты яичника подтверждается результатами бимануального исследования.
Что касается внематочной беременности, то она, протекая атипично, способна симулировать острый аппендицит. Однако, в отличие от него, во время внематочной беременности имеются нарушения менструального цикла, набухание молочных желез и кровянистые выделения из влагалища. При осмотре влагалища определяется увеличение матки и заметно патологическое образование в области придатков. Общее состояние больной нарушается иначе – на лицо признаки острой анемии, то есть бледность кожи лица и тела, головокружение, обморочное состояние, тахикардия и др.
В случае прободной язвы желудка, мочевого пузыря, двенадцатиперстной кишки, или абсцесса печени может вытечь жидкость и перетечь из верхней правой части живота в нижнюю область брюшной полости. Эта жидкость способна симулировать воспаление и аппендицит. Затекание в низ брюшной полости желудочного содержимого сопровождается такой же болью, что и острый аппендицит.
Но для перфорации язвы характерен язвенный анамнез, локализация боли в передней брюшной стенке, напряжение мышц там же, и в надчревной области симптомы раздражения брюшины. Все эти симптомы, как правило, менее выражены в правой области живота, в сравнении с аппендицитом.
Дивертикулами Меккеля называют небольшие выпячивания стенок кишки, которые обычно располагаются нижней области живота с правой стороны, как раз рядом с червеобразным придатком. Дивертикул может быть один, он воспаляется или даже перфорирует (прорывается). Воспалённый или перфорированный дивертикул удаляется хирургическим путём.
В большинстве случаев дивертикулы расположены с левой стороны ободочной кишки, однако могут встречаться и справой. Если разрывается правосторонний дивертикул, тогда развивается воспаление, которое по симптомам очень похоже на воспаление аппендицита.
Эту болезнь иначе называют болезнью Крона. По сути – это неспецифическое воспаление одного из отделов подвздошной кишки, а именно, терминального. Дифференциальная диагностика, как данного заболевания, так и острого аппендицита представляют большие трудности, в связи с тем, что острый илеит способен сочетаться с острым аппендицитом, а кроме этого еще и с воспалением слепой кишки, причем одновременно. Терминальный илеит отличается от острого аппендицита тем, что при нем может наблюдаться частый жидкий стул с примесями слизи и крови, бывают тенезмы.
В случаях низкого расположения желчного пузыря острый холецистит может походить на острый аппендицит. Тогда боль и мышечное напряжение передней брюшной стенки случаются ниже, чем обычно, бывает в правой подвздошной области. При этом острый аппендицит при локализации червеобразного отростка под печенью сопровождается болью, мышечным напряжением в области правого подреберья в передней брюшной стенки и, соответственно, очень напоминает острый холецистит. Однако аппендициту не свойственны повторная рвота желчью, увеличение печени, иктеричность склер. Да и сама боль при холецистите может отдавать вверх, в область правой лопатки и плеча, чего при аппендиците не случается.
При развитии перитонеальных явлений острого панкреатита в начале заболевания могут проявляться клинические симптомы, характерные острому аппендициту.
Но острый панкреатит отличается проявлениями повторной мучительной рвоты, быстро нарастающими симптомами острой интоксикации (тахикардия, общая слабость и пр.), метеоризмом. Боли при панкреатите локализуются в левом подреберье и в надчревной области. Острому панкреатиту свойственно повышение в крови и моче содержания диастазы, и при панкреонекрозе в крови уровня глюкозы.
В случае установления диагноза острый аппендицит необходимо немедленное оперативное вмешательство, вне зависимости от его формы, продолжительности заболевания, времени начала и возраста больного.
Типичный приступ аппендицита, как Вы уже знаете, сопровождается болями в животе, «одноразовой» рвотой, повышением температуры, случается и кишечными расстройствами (понос или запоры). При остром аппендиците боли в 100% локализуются в области слепой кишки. Прочие симптомы аппендицита менее постоянные.
Резидуальный хронический аппендицит возникает в результате перехода аппендицита острого в хронический. При этом острые явления стихают, тем не менее, воспалительный процесс все равно остается, он просто становится хроническим. Уметь различать рецидивирующий хронический аппендицит очень важно.
У данной, запущенной формы заболевания свои отличительные особенности. Главная из которых – сложность диагностики. Но не следует считать хронический аппендицит менее опасным, чем острый. Напротив, это запущенная форма острого аппендицита, а, следовательно, более угрожающая последствиями болезнь. Хронический аппендицит симптомы имеет следующие:
- 1. Мочепузырные симптомы воспаления аппендикса;
- 2. Вагинальный симптом у женщин и ректальный у мужчин;
- 3. Стихание острой боли;
- 4. Рецидивы острого аппендицита;
- 5. Постоянная боль в области слепой кишки;
- 6. Отсутствие улучшений после хирургического вмешательства при первично-хроническом воспалении.
Мочепузырный симптом хронического аппендицита состоит в расстройстве мочеиспускания. Этот симптом в некотором смысле схожий с проявлениями цистита – пациент испытывает боль и частые позывы к мочеиспусканию. Вагинальный симптом проявляется в болевых ощущениях, которые возникают при гинекологическом исследовании у женщин. Что касается мужчин, то ректальный симптом выражается в болезненных ощущениях в процессе исследования через прямую кишку.
После перенесенного больным острого приступа при хроническом аппендиците наступает стихание болей. Однако, спустя какой-то период времени приступ острого аппендицита повторяется, происходит рецидив. Повторные приступы острого воспаления отростка – характерный признак хронического аппендицита. В промежутках между приступами больного преследует постоянные болевые ощущения в области слепой кишки.
Помимо прочего, существует и другая форма этого заболевания, имеющая свои характерные признаки – это первично-хронический аппендицит, или бесприступный.
Как понятно из самого названия, бесприступный хронический аппендицит – это такая форма заболевания, при которой в анамнезе не наблюдаются острые приступы воспаления червеобразного отростка. Процесс в аппендиксе сразу начинается с хронического воспаления. Данная форма характеризуется хроническим течением.
Кроме того, оказывается, что хирургическое удаление аппендикса при первично-хронической форме к выздоровлению не приводит: боли в животе продолжаются с такой же силой, что и до проведения операции, другими словами операция излечения не приносит. Однако, из этого следует только то, что причина существующих болей заключается не в самом отростке, она вызвана другими патологическими явлениями. Подтверждением этого являются жалобы больных, к примеру, на головные боли, приступы вечерней лихорадки, фигурируют жалобы на боли в спине, и прочее. Некоторых больных беспокоят проблемы с пищеварением в виде запоров, поносов, явления метеоризма. Больные с хроническим аппендицитом иногда предъявляют жалобы на колики в животе, необильную рвоту, и даже на кашель.
На первый взгляд, такие разнообразные жалобы не имеют и маломальского отношения к воспалению червеобразного отростка. Тем не менее, вскоре после удаления аппендикса все эти неприятные явлений прекращаются.
Но при постановке диагноза хронический аппендицит необходимо обязательно исключить язвенную болезнь, заболевание почек, хронический колит, хронический холецистит и воспалительные процессы придатков матки у женщин. Иначе лечение окажется безрезультатным, а в некоторых случаях усугубит состояние здоровья больного.
Как уже говорилось, лечение аппендицита предполагает оперативное вмешательство – удаление воспаленного аппендикса. Операция – аппендэктомия – показана не просто в каждом подтвержденном случае, с точки зрения диагностики, но и при обоснованных подозрениях на острый аппендицит, в случаях, когда заболевание невозможно исключить. О том, как именно производится операция по удалению аппендикса, читайте в статье:
И еще немного об аппендиците и его лечении:
источник