Приступ аппендицита может случиться у любого человека. Воспаление червеобразного отростка начинает проявляться неожиданно, развивается быстро. Патология имеет несколько стадий. Последней и самой опасной является гангренозный аппендицит. Такая форма воспаления нередко заканчивается смертью человека.
На этом этапе заболевания пациента не всегда спасает оперативное вмешательство. Манипуляции хирурга могут спровоцировать разрыв тканей отростка. Происходит мгновенное излитие в брюшную полость его гнойного содержимого.
Заболевание достигает опасной стадии через два – три дня после появления первых признаков острого воспаления аппендикса. Без оказания медицинской помощи клиническая картина ухудшается с течением времени. Червеобразный отросток патологически изменяется до неузнаваемости. Происходит разрушение его стенок, что проявляется в их частичном расплавлении и некрозе.
При разрезе брюшной полости пациента, имеющего гангренозный аппендицит, распространяется гнилостный запах. Для самого отростка характерно:
- увеличение в размерах;
- изменение цвета на грязно-зеленый;
- наличие кровоизлияний;
- омертвление тканей;
- выход гноя.
Воспаление может переходить на прилегающие к кишечнику органы брюшины.
В редких случаях, которые фиксирует история болезни, гангренозный аппендицит может развиться через шесть часов после первого приступа. Такая форма болезни считается первичной. Она может быть спровоцирована нарушениями функционирования аппендикса, которые:
- появляются из-за наличия патологических изменений в его сосудистых стенках;
- возникают в связи с образованием в ЖКТ холестериновых бляшек;
- вызываются тромбозом артерий и вен кишки.
Однако чаще всего причиной развития гангренозных процессов в червеобразном отростке является отсутствие медицинской помощи в первые два – три дня после возникновения острого аппендицита.
Ускорить течение начальных (не таких опасных) стадий и способствовать более быстрому появлению нагноения в кишечнике, также, могут:
- нарушения оттока из отростка;
- заболевания его сосудистой сетки, которые привели к частичному поражению тканей;
- чрезмерная активизация иммунных процессов;
- проникновение в организм инфекций и их развитие.
Гангренозный аппендицит имеет характерную клиническую картину. Она вызывается увеличивающейся интоксикацией организма и попаданием продуктов распада в кровь. Состояние больного характеризуется:
- отвращением к еде;
- ощущением озноба;
- повышением температуры до тридцати девяти градусов (не всегда);
- тошнотой, переходящей в рвоту;
- нарушениями дефекации (запором, поносом);
- появлением налета на языке (он может быть белым, желтым или коричневым);
- повышенным метеоризмом, отвердением живота;
- общей слабостью;
- сухостью во рту;
- упадком сил;
- учащением сердцебиения до ста двадцати ударов в минуту;
- вялостью и плаксивостью (у малышей).
Некоторые пациенты могут почувствовать улучшение состояния. Однако такое облегчение ложное. Оно является негативным показателем и свидетельствует об отмирании вместе с тканями кишечника нервных окончаний, ответственных за болевые ощущения.
Частичный некроз отростка может вызвать появление дырочек в его стенках. Подобное нарушение тканей врачи диагностируют, как подвид основного этапа. Он называется острый гангренозно-перфоративный аппендицит. Выделение осложнения в отдельную форму важно для принятия правильных врачебных решений при хирургическом вмешательстве и во время назначения послеоперационного ухода.
Прободение стенки аппендикса достаточно чувствительно. В момент разрыва тканей человек испытывает сильнейшую боль с правой стороны живота. Через некоторое время боль становится постоянной, ощущения распространяются по всей брюшной полости.
Если на стадии гангренозного аппендицита больной не попадает к врачу, то его состояние значительно ухудшается. Основными осложнениями являются:
- развитие пилефлебита – гнойного воспаления, сопровождающегося тромбозом воротной вены;
- возникновение абсцессов в брюшине (их локализация происходит в области малого таза, между кишками, под диафрагмой);
- появление инфильтрата из тканей, защищающего соседние органы от распространения патологического процесса.
Однако самое ужасное осложнение, которым чревато воспаление червеобразного отростка, – гангренозный перитонит.
Аппендицита, при котором происходит разрыв аппендикса, опасается любой хирург. Ведь в этом случае спасение пациента не всегда возможно. Больной может умереть от заражения крови.
Из-за ярко выраженной симптоматики распознать гангренозный аппендицит не слишком трудно. Для этого достаточно осмотреть пациента и выслушать его жалобы. Пальпация проводится крайне осторожно. Чрезмерное надавливание может привести к разрыву стенок воспаленного отростка.
Иногда течение недуга может осложняться развитием других заболеваний. При сомнительных случаях, если позволяет состояние пациента, врач может назначить дополнительные методы экстренной диагностики:
- Исследования крови и мочи. Повышенное содержание лейкоцитов укажет на наличие в организме воспаления.
- УЗИ червеобразного отростка. При истечении гноя аппендикс будет виден нечетко.
- Томография, рентгенография. Позволяют определить структуру и форму аппендикса.
При гангренозной форме аппендицита его удаление является обязательным. Скорейшее отсечение пораженных тканей уменьшает риск осложнений после операции.
Удаление червеобразного отростка можно проводить несколькими способами. Чаще всего применяется традиционная полостная операция.
- Вскрытие брюшины пациента происходит при помощи скальпеля.
- Через надрез удаляется и извлекается гангренозный аппендикс.
- После окончания процедуры накладывается шов.
Острый гангренозный аппендицит требует быстрого реагирования врачей. Поэтому подготовка пациента к операции занимает минимальное количество времени. Она ограничивается:
- запретом больному принимать воду и питье;
- сбриванием волосяного покрова внизу живота и на лобке.
Если классическая аппендэктомия делается взрослому в адекватном состоянии, то достаточно применения местной анестезии. Общий наркоз вводится в нескольких случаях: если человек сильно перевозбужден, при операциях маленьким детям, а также при перитоните.
Операция проводится следующим образом:
- делается небольшой косой разрез;
- накладывается лигатура;
- отсекается гангренозная часть аппендикса;
- его остаток вправляется в кишку, которую зашивают;
- делается санация с помощью антисептика;
- рана ушивается.
В случаях, осложненных перитонитом, в брюшине проводят дренирование.
Кроме классической полостной операции, возможны и другие виды удаления аппендикса. Лапароскопический метод предусматривает использование микротелекамеры и является менее травматичным.
- В животе пациента делается маленькое отверстие, через которое вводится оптическое устройство.
- Через дополнительные порты просовываются лапароскопические манипуляторы.
- Гангренозный аппендикс отсекается и извлекается.
Этот метод наиболее безопасен. Реабилитационный период длится минимальное количество времени.
Иногда операция имеет не слишком удачные последствия. Чаще всего это бывает, если пациент поздно обратился за помощью и у него развился очень тяжелый гангренозный аппендицит. Послеоперационный период, в этом случае, будет продолжительный и тяжелый.
Чаще всего наблюдаются такие негативные последствия:
- нагноение или воспаление шва;
- отрыв аппендикса от кишки;
- развитие асептического тромбофлебита;
- возникновение гнойного перитонита.
Быстрое реагирование врачей помогает успешно бороться с возникшими осложнениями. Однако из-за них выздоровление затягивается.
Продолжительность и течение послеоперационного периода зависит от примененной методики удаления аппендикса и степени сложности состояния пациента. В первые сутки после процедуры иссечения за больным постоянно наблюдает медицинская сестра. В ее обязанности входит:
- следить за появлением симптомов кровотечения;
- контролировать температуру;
- осматривать шов;
- опрашивать человека на предмет появления болей и возникновения аппетита, следить за потребностью в испражнениях.
Хорошие прогнозы по этим показателям имеют те пациенты, у которых был неосложненный гангренозный аппендицит. Послеоперационный период в последующие дни включает:
- прием антибиотиков;
- обезболивание;
- инфузионную детоксикационную терапию;
- профилактику возникновения негативных реакций организма у лиц, входящих в группу риска (стрессовых язв кишечника и желудка, тромбоэмболических осложнений);
- ежедневный забор крови на анализы;
- перевязки;
- дыхательные упражнения, лечебную физкультуру, массаж.
Реабилитация может продолжаться от полутора недель до месяца. Маленькие дети и люди с избыточным весом восстанавливаются дольше.
Кроме соблюдения всех рекомендаций и назначений врача, помогающих быстрее позабыть, что такое гангренозный аппендицит, после операции важно придерживаться диеты.
- В первый день есть нельзя вообще. Разрешается питье в небольших количествах. Медики рекомендуют употреблять нежирный кефир, чай с сахаром, негазированную воду.
- Если пациент хорошо себя чувствует, во второй день можно скушать немножко жидкой каши, пюре из картошки, вареного нежирного мяса, творожной запеканки. Если же состояние больного не улучшилось, то должен соблюдаться рацион первого дня.
Температура еды должна быть в диапазоне от двадцати до пятидесяти градусов.
В последующие после удаления гангренозного аппендицита дни можно добавлять в рацион овощные пюре, запеченные фрукты, рыбные и мясные бульоны. Через неделю после операции разрешается есть курагу и мед.
Существуют продукты, которые необходимо исключить из рациона в период восстановления. К ним относятся:
- соленья, копчености, жирное, острое, жареное;
- хлеб, выпечка;
- соусы, специи;
- алкогольные напитки;
- колбасные изделия.
Правильный режим питания является важной составляющей процесса выздоровления после удаления гангренозного аппендицита. Поэтому очень важно внести в свой рацион изменения, которые порекомендует врач. Также в течение нескольких месяцев после операции нельзя поднимать тяжести и физически нагружать организм. Щадящее отношение поможет ему быстрее восстановиться после опасной патологии.
источник
Воспаление, протекающее в червеобразном отростке, называется аппендицитом. Развиваясь, заболевание проходит несколько этапов от лёгкого, исправляемого медикаментозным лечением, до сложного. Гангренозный аппендицит – это разновидность поражения аппендикса и предпоследняя стадия болезни, опасная тем, что нередко влечёт смерть человека.
В этом положении использование хирургического вмешательства не является спасением. В результате действия хирурга может произойти нарушение целостности аппендикса. Отросток лопается и гной, содержащийся внутри, попадает на органы брюшной полости. Резко развивается перитонит, возникает некроз тканей.
Данная стадия аппендицита наступает не сразу, а спустя 2-3 суток после появления первых признаков недуга. В этот период проявляются признаки флегмонозно-гангренозного изменения в тканях органа. Отсутствие терапии приводит к ухудшению состояния пациента и развитию осложнений. Воспалённый орган изменяется, внешние стенки разрушаются, отмирают. При проведении операции из раны идёт запах гнили. Внешний вид отростка имеет характерные признаки последней стадии:
- Значительное увеличение в размерах;
- Цвет аппендикса изменился и приобрел грязно-зеленый оттенок;
- Наблюдаются участки с кровью;
- Виден некроз тканей;
- Источники просачивания гноя.
Опасность острого поражения отростка в том, что он затрагивает внутренние органы, расположенные близко от аппендикса. В частности, при воспалении затрагиваются органы, расположенные в брюшной полости. Если медицинская помощь так и не поступила, гангренозный аппендицит переходит в гангренозно-перфоративный недуг, стенка органа становится перфорированной, происходит просачивание гноя.
Гангрена аппендикса чаще развивается вследствие отсутствия адекватного лечения на третьи сутки. Крайне редко встречается молниеносное развитие (6-12 часов) предпоследней стадии аппендицита. Также может наблюдаться у маленьких детей, когда иммунная система сформировалась неполностью и не может противостоять воспалительному процессу.
Причины, приводящие к возникновению болезни:
- Возраст пациента и сосудистая система. С возрастом в сосудах происходят патологические изменения, способствующие снижению качества снабжения отростка кислородом и питательными веществами, а также ухудшается отток венозной крови. Часто происходит развитие первично-гангренозного вида недуга.
- Появление в артериях, проходящих через кишечный тракт, холестериновых бляшек (атеросклероз) приводит к недостаточному количеству крови, поступающей к тканям кишечника.
- В детском возрасте спровоцировать гангрену отростка способно неполное развитие сосудов, проходящих через аппендикс. Гипоплазия у ребёнка является врождённым недугом.
- Развитие тромбозной болезни в венах и артериях, снабжающих и отводящих кровь в слепой кишке.
Недостаточное кровоснабжение приводит к кислородному голоданию тканей органов, они начинают отмирать. Быстрое наступление предпоследней стадии острого аппендицита может быть связано с попаданием внутрь инфекции или протеканием аутоиммунных процессов в просвете кишечного тракта.
Острый аппендицит в гангренозной стадии будет характеризоваться особой клинической картиной. Прободной вид недуга усиливает интоксикацию организма, в кровь всё больше выделяется продуктов распада (ткань отмирает и выделяет токсины). Проявляются следующие симптомы:
- Потеря аппетита и невосприятие внешнего вида еды.
- Пациента постоянно знобит.
- Температура тела увеличивается, градусник показывает 39 градусов. Стоит отметить, что такое происходит не всегда.
- Состояние тошноты и возникновение рвотных позывов.
- У больного нарушается стул. Периоды запора могут сменяться периодами диареи.
- В ротовой полости на языке появляется налёт, имеющий белый, жёлтый или коричневый цвет. Изменение цвета заметно возле корня.
- В кишечнике вырабатывается больше газов, живот становится твёрдым.
- Пациент ощущает слабость во всём теле и упадок сил.
- Во рту сухость.
- Пульс учащается и достигает 120 ударов за одну минуту.
- У маленьких пациентов наблюдается вялое состояние и капризность, плаксивость.
Наступает период, когда больной ощущает, что ему лучше, но это только временное облегчение, являющееся ложным показателем выздоровления. Это значит, что вместе с тканями отростка отмирают и нервные окончания, ответственные за боль.
Отмирающие ткани оставляют после себя небольшие дырочки в стенках аппендикса. Медициной данное явление выделено как отдельный и опасный вид гангренозного аппендицита, требующий определённых методов лечения, проведения операции и дальнейшего ухода в период после операции.
Перфорированный аппендикс является болезненным. Когда происходит разрыв ткани, пациент ощущает интенсивный болевой синдром справа. Первое время боль проявляется приступами, но постепенно переходит в хроническую стадию и иррадиирует по всей площади живота.
Отсутствие медицинской помощи при наступлении гангрены аппендикса приводит к значительному ухудшению состояния больного и развитию осложнений:
- Внутри развивается пилефлебит. Это значит, что гнойный воспалительный процесс провоцирует образование тромбов в воротной вене.
- Появление гнойных источников в полости брюшины. Как правило, расположен абсцесс между кишками, в районе диафрагмы и малого таза.
- Вокруг аппендикса начинает образовываться инфильтрат, состоящий из тканей. Его образование препятствует распространению воспаления на другие внутренние органы.
Самым опасным осложнением считается гангренозная форма перитонита. Это значит, что произошел разрыв стенок червеобразного отростка. Такое развитие заболевания чревато заражением крови. Хирурги стараются предотвратить наступление данной стадии, поскольку процент выживаемости пациентов низкий.
Выбранный способ аппендэктомии, степень тяжести заболевания определяют продолжительность послеоперационного периода. В первый день после гангренозного вида аппендицита и его удаления за пациентом ухаживает медсестра. Она выполняет следующие действия:
- Наблюдает за пациентом и фиксирует появление симптомов внутреннего кровотечения.
- Измеряет температуру, тем самым контролируя состояние прооперированного.
- Периодически осматривает место шва.
- Проводит опрос пациента об ощущениях, аппетите. Следит за частотой испражнений.
Послеоперационный период пациентов с удалённым аппендицитом гангренозного типа имеет некоторые особенности и будет отличаться:
- Больному назначаются препараты, имеющие сильное антибактериальное действие: Цефалоспорин, Амикацин, Орнидазол, Левофлоксацин.
- Пациенту прописываются анальгетики. Данные лекарства принимаются по необходимости.
- Для поддержки организма внутривенно вводятся различные растворы: солевой, глюкоза, альбумин, реосорбилакт, свежезамороженная плазма.
- Проводятся профилактические мероприятия для предотвращения образования тромбов в сосудах. Профилактика направлена против возникновения язвенных явлений желудка, кишечника на фоне стресса. Прооперированный носит эластичные бинты на голенях, ему вкалывают антикоагулянтные средства. Принимаются медикаменты, снижающие выработку желчного секрета: Омез и Квамател.
- Каждый день берётся анализ крови.
- Перевязка раны. Смена повязок происходит ежедневно, рана промывается, дренажная система дезинфицируется. Одновременно происходит оценка заживления и появление гнойного выделения.
- Прохождение терапевтических процедур: ЛФК, дыхательная гимнастика, массаж. Продолжительность и количество процедур определяется по состоянию пациента. Чем раньше у человека будет происходить активизация всех функций организма, тем быстрее и успешнее окажется восстановительный процесс.
Соблюдение диетического питания в послеоперационный период – фактор скорейшего восстановления:
- Первые 24 часа после проведения аппендэктомии кушать нельзя, только пить. Вода должна быть чистая, минеральная, без газа. Также можно потреблять слабый сладкий чай, компот, кефир обезжиренный. Можно поесть протёртый нежирный суп или куриный бульон. Есть немножко, но часто.
- Вторые 24 часа. Добавляется пюре, протёртое нежирное мясо. В меню добавляют: запеканку с творогом, вареные сосиски, каши, сваренные на воде.
- В последующие дни назначается диета №5. Из рациона исключить острое, копчёное, маринады, соленья. Кушать немного, но часто.
Проведение оперативного вмешательства до того, как наступила перфорация стенок аппендикса, снижает риск возникновения осложнений. В этом случае возникает инфекция на месте шва и появление гноя. Лечение данных осложнений не требует повторного проведения хирургии.
Когда пациент попал на хирургический стол с перитонитом гнойного вида, то возможны последствия:
- Внутрь брюшной полости попадает не только гной, но и фекальные массы.
- Происходит отрыв аппендикса от тела слепой кишки.
- Множественное образование небольших гнойных ранок в малом тазу, в области диафрагмы.
- Появление инфильтрата. Этот фактор становится препятствием для проведения хирургии. Только после рассасывания образования можно удалять аппендицит.
- Перитонит с гнойными образованиями.
источник
Под гангренозным аппендицитом понимают острое воспаление червеобразного отростка, сопровождающееся омертвением слизистой оболочки или стенки его во всю толщину.
Макроскопические изменения при гангренозном аппендиците представляются в следующем виде.
При вскрытии брюшной полости в изученных нами 346 случаях гангренозного аппендицита не быию эксудата почти у половины больных (49,9%); серозный эксудат был обнаружен в 11,9%, серозно-гнойиый — в 35% и гнойный — в 3,2%.
Воспаленный отросток выглядит не во всех случаях одинаково. Не вызывает сомнения диагноз гангренозного аппендицита, когда удается увидеть увеличенный в объеме черно-зеленого цвета отросток с дряблой стенкой, издающий зловонный запах. Однако при некрозе одной только слизистой оболочки нельзя по внешнему виду отростка распознать гангренозный аппендицит. В таких случаях отросток обычно увеличен в объеме и гиперемирован; участков омертвения на его поверхности не видно.
Отношение червеобразного отростка к окружающим тканям различно: то он окутан сальником, то припаян к нему верхушкой, то свободно лежит в брюшной полости. При гангренозной форме аппендицита брыжеечка, как правило, бывает вовлечена в острый воспалительный процесс, иногда сосуды ее не пульсируют. Воспалительные изменения в сальнике зависят от степени прилегания его к омертвевшему отростку.
То же самое можно сказать и о жировых привесках. Что касается слепой и подвздошной кишок, то состояние их бывает разным: в одних случаях кишка гиперемирована и стенка ее утолщена, в других случаях не удается отметить невооруженным глазом признаков острого воспаления.
При тотальной гангрене отросток мягкий, дряблый. Самые нежные манипуляции могут повести к разрыву его стенки и излиянию гнойно-кровянистого, дурно пахнущего содержимого.
При ощупывании слепой и подвздошной кишок вблизи отростка ощущается воспалительная инфильтрация стенок, а се-роза при осмотре оказывается гиперемированной, легко повреждается и кровоточит.
Изменения в червеобразном отростке имеют различную протяженность в зависимости от того, развился ли процесс омертвения как результат почти внезапного первичного нарушения кровоснабжения, или он протекал постепенно по мере развития флегмонозного процесса в тканях. При первом варианте стенка червеобразного отростка истончена, дрябла, слои ее различить невозможно, слизистая расплавлена, в просвете отростка зловонный гной. При втором варианте некротические изменения нередко захватывают ограниченный участок, чаще всего ди-стальную часть отростка; на остальном протяжении выявляется флегмонозный процесс. Следовательно, здесь имеется сочетание двух форм поражения — флегмонозной и гангренозной (рис. 22, А и Б).
Когда процесс омертвения захватывает только слизистую оболочку, то все остальные слои отростка различимы, и простым глазом не видно в них грубых изменений. В таких случаях
Слизистая оболочка местами разрушена. В просвете отростка гной. Все слои отростка обильно инфильтрированы лейкоцитами.
слизистая истончена, черного цвета. Иногда слизистая подвергается омертвению не на всем протяжении.
Микроскопические изменения при гангренозном аппендиците выражены достаточно четко: некроз стенки отростка, отек, кровоизлияния, стаз и лейкоцитарная инфильтрация (рис. 23).
Подслизистый слой имеет очаги кровоизлияния и гнойной инфильтрации. Слизистая некротизирована.
При исследовании сальника устанавливаются ярко выраженные воспалительные изменения с отеком, резкой гиперемией и диффузной лейкоцитарной инфильтрацией. На поверхности сальника имеются отложения фибрина. Брыжеечка отечна, инфильтрирована; в более тяжелых случаях можно обнаружить участки некроза с тромбозом брыжеечных сосудов.
В жировых привесках и стенке слепой и подвздошной кишок встречаются явления острого воспаления.
источник
Аппендицит — неспецифическое воспаление червеобразного отростка (аппендикса), которое может проявляться разными формами: простой, или поверхностной, флегмонозной, гангренозной, перфоративной. Наиболее опасными считаются деструктивные стадии в силу повышенного риска осложнений и распространения воспалительного процесса на всю брюшную полость. Как распознать и вылечить гангренозный аппендицит?
Гангренозный аппендицит — форма острого деструктивного воспаления червеобразного отростка, которая характеризуется некрозом (отмиранием) тканей аппендикса. Чаще всего развивается как результат невылеченного острого простого аппендицита.

Как правило, данная форма возникает на 2–3 сутки после появления первых симптомов у взрослых, у детей же этот процесс может протекать гораздо быстрее. Основным отличием гангренозного аппендицита является тяжесть состояния больного. Воспаление червеобразного отростка сопровождается ярко выраженными симптомами интоксикации (повышение температуры до 38°C, учащение пульса, сердцебиения, общее недомогание), тогда как боль может быть не такой сильной, как при обычной форме.
Точную форму аппендицита можно установить исключительно во время операции, классификация даёт лишь возможность оценить стадийность процесса и риск возможных осложнений.
В случае разрыва тканей аппендикса и выделения его содержимого развивается перфоративно-гангренозная форма, которая проявляется острой болью в правой нижней части живота с напряжением мышц передней брюшной стенки.
Прогнозы при любой форме аппендицита благоприятные в том случае, если вовремя обратиться к врачу и прооперироваться в экстренном порядке.
Зачастую гангренозный аппендицит возникает вследствие несвоевременного или неадекватного лечения простых форм воспаления червеобразного отростка. В редких случаях причиной может стать нарушение кровоснабжения аппендикса, что приведёт к некрозу и отмиранию тканей. Факторами риска в этом случае являются сопутствующие сердечно-сосудистые заболевания (атеросклероз артерий, тромбоз вен, портальная гипертензия), которые чаще диагностируются в пожилом возрасте.
Таким образом, основными причинами гангренозного аппендицита считаются:
- иммунодефицитные заболевания;
- осложнение простой формы аппендицита;
- нарушение кровоснабжения червеобразного отростка (в результате атеросклероза артерий, тромбоза вен);
- механическое повреждение аппендикса.
Существует ряд общих и местных симптомов, по которым можно заподозрить развитие гангренозного аппендицита.
- Недомогание, слабость.
- Повышение температуры до 38°C.
- Снижение аппетита.
- Ухудшение сна.
- Учащённое сердцебиение.
- болевой синдром — основной и наиболее ранний признак острого гангренозного аппендицита. Вначале заболевания может появляться в любой части живота, однако через несколько часов перемещается в правую подвздошную область. Интенсивность боли при переходе в гангренозную форму заметно снижается, что свидетельствует об отмирании нервных тканей отростка, его некрозе;
При переходе воспаления в гангренозную стадию боль может переместиться в правую подвздошную область или же вовсе исчезнуть
- рвота. Чаще всего продолжительная, многократная, не приносящая больному облегчения;
- диарея / запор.
Перфоративно-гангренозный аппендицит характеризуется:
- тяжёлым состоянием;
- резким общим недомоганием;
- повышением температуры до 39°C;
- резкой «кинжальной» болью в животе, ограниченным или разлитым напряжением мышц передней брюшной стенки.
Важно! Перфоративная форма аппендицита является показанием к экстренному хирургическому вмешательству.
Диагностика гангренозного аппендицита является непростой задачей, потому как его начальные признаки могут проявляться стёрто или атипично. Однако алгоритм постановки диагноза остаётся неизменным для всех форм острого воспаления:
- Опрос больного — характер, локализация и продолжительность болей, наличие температуры, нарушение работы желудочно-кишечного тракта и пр.
- Осмотр — отмечается болезненность в правой подвздошной области живота, при перфоративной форме — напряжение мышц передней брюшной стенки, положительный симптом Щёткина-Блюмберга (при плавном нажатии на брюшную стенку и резком отдергивании — усиление боли).
При пальпации (прощупывании) живота отмечается боль в правой подвздошной области
- Общий анализ крови и мочи. Отмечается повышение уровня лейкоцитов крови ( 9 /л), либо, наоборот, снижение (>4·10 9 /л), повышение СОЭ до высоких цифр (40–60 мм/ч).
- УЗИ (ультразвуковое исследование).
- Компьютерная томография.
- Рентгенография органов брюшной полости.
- Лапароскопическая диагностика.
Единственным методом лечения гангренозного аппендицита является хирургическое удаление червеобразного отростка. Терапия состоит из дооперационного, операционного и послеоперационного периодов.
- классическая аппендэктомия — делается разрез 10–12 см, через который выводится и удаляется аппендикс, затем накладывается шов на слепую кишку. Хирургическое вмешательство обязательно сопровождается осмотром брюшной полости и установлением дренажа;
- транслюминальная аппендэктомия (применяется редко) — червеобразный отросток удаляется через естественные отверстия человеческого тела при помощи специальных гибких инструментов;
- лапароскопия — делаются 2–3 отверстия, через одно из них вводится специальный инструмент — лапароскоп, который транслирует изображение хода операции на монитор. Этот доступ менее травматичен. Кроме того, он позволяет сократить сроки послеоперационного периода.
Решение, какой доступ использовать, принимает врач в зависимости от состояния больного и наличия осложнений.
Важно! Если вы хотите, чтобы вам сделали лапароскопическую операцию, а врач настаивает на открытой, то не стоит спорить со специалистом. В ряде случаев классическая аппендэктомия менее опасна для жизни.
Послеоперационный период при гангренозном аппендиците имеет свои особенности.
Помимо медикаментозной терапии, в послеоперационный период нередко назначают физиопроцедуры, такие как ЛФК, массаж, лечебная гимнастика, которые призваны восстановить функции повреждённых систем.
| Направление терапии | Средства и препараты |
| Антибактериальная терапия |
|
| Обезболивание |
|
| Инфузионная терапия |
|
| Профилактика тромбоэмболии |
|
| Перевязки | своевременная замена повязок |
Поскольку аппендицит является неотложным состоянием в хирургии и требует немедленного оперативного вмешательства, прибегать к нетрадиционным методам лечения до приезда «скорой» не стоит. А вот после аппендэктомии средства народной медицины будут нелишними. Облегчить состояние больного помогут:
- Отвар ромашки аптечной: 2 ст. л. сырья залить одним стаканом кипятка, оставить на медленном огне на 20 минут, затем остудить и процедить через марлю. Употреблять 3–5 раз в день.
- Настой клюквы и брусники: протереть и залить ягоды кипятком. Пить в течение дня небольшими глотками.
- Отвар календулы. 1 ст. л. сухих цветков растения залить стаканом кипятка и выдержать на паровой бане 5–10 минут. Пить по 1/3 стакана 3 раза в день.
Диета является важной частью послеоперационного периода, позволяющей как можно быстрее восстановить функции желудочно-кишечного тракта, ускорить процессы заживления и предотвратить развитие инфекции.
- В первые 12 часов запрещают приём пищи и жидкости.
- В последующие часы при наличии перистальтики (отхождение газов) и отсутствии рвоты рацион расширяют до кипячёной воды, нежирного бульона, жидких каш.
- Если после постепенного введения жидких продуктов состояние больного не ухудшается и у него улучшается аппетит, то разрешают добавить в меню картофельное пюре, варёную курицу, рис, нежирный йогурт.
- Через несколько дней рекомендуют употреблять продукты, богатые на клетчатку: овсянку, сухофрукты, овощи, гречневую кашу.
Кроме того, важно соблюдать режим питания:
- принимать пищу в одно и то же время небольшими порциями — это будет способствовать лучшему усвоению полезных веществ;
- употреблять разнообразную еду на протяжении дня — это повысит аппетит;
- придерживаться питьевого режима — 1,5–2 л — оптимальный объём для быстрого восстановления организма после операции.
Что можно есть после аппендэктомии:
- нежирный бульон;
- нежирное мясо (отварное или приготовленное на пару);
- варёные овощи;
- кисломолочные продукты (кефир, йогурт, закваска);
- картофельное пюре;
- каши (манная, рисовая).
Из рациона следует исключить:
- жареные, острые, копчёные блюда;
- сладости (выпечка, изделия с кремом);
- продукты, которые способствуют усилению газообразования (капуста, газированная вода);
- алкоголь.
Здоровый образ жизни способствует скорой и эффективной реабилитации больного после перенесённого заболевания и включает в себя:
- умеренную активность;
- рациональное питание;
- соблюдение режима дня;
- ограничение тяжёлых физических нагрузок.
Развитие гангренозного аппендицита считается крайне опасным состоянием, которое может привести к серьёзным последствиям и даже к летальному исходу.
К наиболее частым осложнениям относятся:
- аппендикулярный абсцесс;
- аппендикулярный инфильтрат;
- гнойный перитонит;
- септический тромбофлебит.
Гангренозный аппендицит — опасное состояние, которое требует незамедлительной диагностики и квалифицированной помощи. Помните, воспаление червеобразного отростка самостоятельно не пройдёт. Заболевание можно вылечить только с помощью хирургического вмешательства.
источник
На предпоследней стадии воспаления придатка слепой кишки развивается гангренозный аппендицит. Состояние характеризуется отмиранием стенки отростка кишечника с ярко выраженной симптоматикой с определенными особенностями течения у детей и женщин. Последствия заболевания крайне опасны. Это и прободения стенки, излитие гноя в брюшину. При отсутствии лечения наступает смерть. Терапия проводится комплексом — хирургически с приемом медикаментов, диетой и народными рецептами.

Гангренозный аппендицит сопровождается отмиранием (некрозом) тканей воспаленного червеобразного отростка слепого кишечника. Развивается яркая клиническая картина, позволяющая отграничить патологию от других воспалений аппендикса. Некроз обычно локальный без затрагивания всей поверхности органа. Гангрену относят к вторичному острому процессу, возникающему на 2—3-и сутки развития патологии при условии отсутствия медпомощи. Первичный тип развивается у стариков на фоне инфаркта аппендикса. Состояние вызывается нарушением кровообеспечения органа с последующим отмиранием тканей.
Если не принимаются меры, острая гангренозная форма воспаления аппендикса проявляется на 2—3-й день, а в особо тяжелых случаях — спустя 7—12 часов.
В группе риска развития гангренозного воспаления аппендикса первично находятся люди со следующими нарушениями:
- слабость стенок кровеносных сосудов (преимущественно у стариков);
- формирование холестериновых отложений на стенках артериальных сосудов кишечника;
- аномалии развития артерий (врожденная недоразвитость, что характерно для детского возраста);
- тромбирование артерий и вен придатка слепой кишки.
Гангрена может усугубиться, если выявляются:
- ослабленность организма на фоне инфицирования;
- повышенная активность иммунных клеток;
- проблемы с сосудами;
- нарушение оттока содержимого червеобразного отростка;
- неправильная терапия острого аппендицита.
Клиническая картина вторичного гангренозного воспаления аппендикса проявляется симптомами:
- неукротимая, многократная рвота без облегчения;
- симптомокомплекс «токсических ножниц»: температура 36,6°С с тахикардией до 100—120 уд./мин;
- температура тела остается в пределах нормы, реже — пониженная;
- мяжелое общее состояние больного на фоне мощного отравления организма продуктами гниения тканей;
- сухость языка с обложенностью белесым либо желтоватым налетом корня.
Первично возникший гангренозный аппендицит характеризуется иными симптомами, такими как:
- Режущие боли справа в подвздошной зоне — острый этап инфаркта придатка. Ощущения — внезапные, быстро стихающие из-за разрушения нервных окончаний;
- Напряженность, болезненность живота вплоть до состояния раздраженных брюшных мышц;
- Тяжелое состояние;
- Синдром интоксикации организма с жаром и ознобом.
Наряду с общими признаками гангрены, у женщин развиваются особые симптомы:

- Симптом Шиловца, выражающийся сильными болями в положении лежа на спине. Ощущения усиливаются справа подвздошной зоны. При перемене положения на левый бок боль смещается ниже.
- Признак Промптова, проявляющийся при пальпировании шейки матки через влагалище — при захвате орган вибрирует. Отсутствие болезненности указывает на развитие воспаления аппендикса.
- Клиника Жендринского, определяемая по отсутствию боли при нажатии на точку с расстоянием в 2 см ниже пупка.
Особенности безболезненной стадии гангренозного аппендицита — нерезкая, разлитая боль, мягкий, пальпируемый живот, отсутствие признаков раздражения брюшины, температура в норме.
Диагностика первичной или вторичной гангрены аппендицита по клинической картине у деток затруднена. Клиника — смазанная, но развитие гангрены придатка слепой кишки — экстенсивное. Заподозрить аппендицит у малышей можно по таким проявлениям:
- учащение стула;
- ослабленность и вялость;
- боли при нажатии на живот;
- жар;
- беспокойный сон;
- отказ от еды;
- напряженность мышц справа подвздошной зоны.
Особенности поведения ребенка:
- беспокойность;
- плач без причины;
- стремление прижать ноги к животу на длительное время.
Гангренозно-перфоративный аппендицит — конечная стадия воспаления червеобразного отростка, следующая за гангреной. Опасность состояния — прободение стенок придатка с излитием его содержимого в окружающее пространство брюшины. Во время разрыва стенки воспаленного органа у больного развивается сильнейшая боль в передне-боковом отделе брюшины справа. С течением времени ощущение усиливается и разливается по всему животу.
Вместе с болью появляется многократная, изнуряющая рвота из-за прогрессирующего отравления организма. У больного наблюдается жар, тахикардия, обложенность сухого языка коричневым налетом. Гангрена с перфорацией аппендицита характеризуется вздутым, напряженным животом с полным отсутствием кишечной перистальтики и стула. В результате есть риск развития гнойного воспаления брюшины (перитонита). Но чаще процесс завершает локальный гнойный нарыв.
Для диагностики применяются следующие методы:
- клинические анализы биожидкостей (крови, мочи);
- физикальный осмотр с пальпацией живота;
- УЗИ, КТ — для получения данных об общем состоянии и форме больного органа;
- рентгенография — для визуализации структуры отростка;
- диагностическая лапароскопия — миниоперация, позволяющая одновременно диагностировать (по утолщению, зеленовато-черному оттенку отростка мертвых тканей) патологию и прооперировать больного.
Обнаружение гангренычервеобразного придатка осложнено из-за смазанности симптоматики на фоне отмирания нервных окончаний вместе с тканями органа. Отсутствие болей заставляет пациентов думать об отступлении болезни.
Любая форма аппендицита лечится хирургически. Операция по удалению воспаленного придатка называется аппендэктомией. Применяются такие техники:
- Классическая со вскрытием брюшины. Больной орган удаляется, отправляется на анализ. При излитии содержимого в полость осуществляется промывка полости с установкой дренажа.
- Транслюминальная с иссечением придатка через природные отверстия в теле человека гибкими инструментами.
- Лапароскопическая с введением инструмента в небольшие разрезы на брюшной стенке.
Индивидуально и строго по показаниям доктора назначаются легкие упражнения в виде лечебной и дыхательной гимнастики, массажа, лекарства, диета, народные средства. Правила правильного восстановления после операции удаления аппендикса с гангреной:
- контроль состояния больного;
- проведение детоксикации;
- отслеживание восстановления физиологии.
Правила питания после вмешательства:
- При неосложненной форме разрешено кушать спустя 5 часов после вмешательства. При осложненных перитонитом или гангренозно-перфоративным поражением график корректируется индивидуально.
- Алкоголь нельзя месяц и более.
- Употребление шиповника, слабого чая, минералки в первые сутки после операции.
- Введение продуктов начинается в зависимости от динамики процесса восстановления.
- Постепенно водится нежирный йогурт, пюре из картофеля, жидкие каши, нежирное мясо, супы-пюре.
- Обеспечение обильного питья — до 2-х литров в сут.
- Дробное питание малыми порциями.
- Исключение из меню вредной, жирной, жареной и острой пищи.
- Приветствуется пища, обогащенная жирами, углеводами и белками.
Для восстановления организма после гангренозного воспаления и операции назначаются такие лекарства:
- обезболивающие наркотического типа от сильных болей и ненаркотического — при слабом болевом синдроме или при фоновых патологиях;
- антибиотики;
- детоксикаторы;
- профилактические средства, предупреждающие осложнения, — лекарства, угнетающие свертываемость крови, предотвращающие образование тромбов, понижающие продукцию желудочного сока.

Рецепты нетрадиционной медицины рекомендованы в качестве вспомогательной меры для ускорения восстановления. Подбираются подходящие рецепты врачом. Популярные средства:
- Фиточай с ромашкой: 2 б. л. в 200 мл кипятка. Пить до 5-ти р./сут.
- Напиток с календулой: 1 б. л. в 200 мл кипятка. Пить 3 р./сут.
- Имбирный корень: измельченный корень вместе с медом и лимоном заливаются 1-м литром кипятка в термосе. Спустя 8 часов пить по 200 мл 3 р./сут.
- Настой с ягодами шиповника: 2 горсти плодов в термосе заливаются 500 мл кипятка. Выпить весь объем спустя 10 часов за день.
Осложнениями гангрены аппендицита является перитонит, перфорация воспаленного органа, образование очагов нагноения в малом тазу, под диафрагмой или в межпетельном пространстве. Сложным последствием считается аппендикулярный инфильтрат, когда окружающие больной орган ткани образуют конгломерат с соседствующими органами. Это состояние требует длительного лечения до рассасывания инфильтрата.
Редким, но крайне опасным осложнением является гнойное, разлитое воспаление брюшины. При несвоевременном лечении пациент гибнет от заражения крови и сильного отравления организма. Острое воспаление осложняется гнойным воспалением внутренней части вены с образованием тромба. В нетяжелых случаях возможно развитие свищей в кишечнике и непроходимость органа. У женщин развивается бесплодие.
Гангрена аппендикса представляет собой деструкцию всех слоев стенки органа, их расплавление и некроз. Во время операции в брюшной полости обнаруживают серозный или гнойный выпот с резким гнилостным запахом. Червеобразный отросток имеет грязный зеленый цвет, увеличен в размерах, видны участки омертвения и множественные кровоизлияния.
При гангренозном аппендиците в воспалительный процесс активно вовлекаются окружающие органы. Между сальником, кишечными петлями и брюшиной образуются спайки, на поверхности этих органов появляются кровоизлияния и фибринозный налет. Нередко происходит самоампутация аппендикса или его перфорация, то есть сквозное прободение стенки.
Все виды аппендицита схожи между собой относительно симптоматики, но каждая из форм имеет свои особенности. Это касается и острого гангренозного аппендицита. Если он является следствием флегмонозного воспаления аппендикса, то характерно стихание боли или даже ее исчезновение. Это связано с гибелью нервных окончаний в стенках отростка в результате некроза. У больных появляется многократная рвота вследствие высокой интоксикации организма, в то время как при других формах болезни она отсутствует или однократна. Другие признаки аппендицита описаны на видео в конце статьи.
Важно: при любых симптомах аппендицита необходимо незамедлительно вызвать скорую помощь.
Во время осмотра врач может отметить сухость языка, напряжение мускулатуры брюшной стенки. При пальпации правая подвздошная область резко болезненна. В анализе крови умеренно повышен уровень лейкоцитов, хотя сдвиг формулы влево бывает значительным.
При гангренозном аппендиците самым грозным последствием является разлитой перитонит. Он развивается, когда происходит излитие гнилостного содержимого из аппендикса в брюшную полость. Иногда перитонит бывает ограниченным (локализованным), если успевают образоваться спайки, которые не дают процессу распространяться. Для данного осложнения характерно резкое изменение клинической картины. Боли перестают быть локализованными. Они усиливаются и распространяются на всю область живота. Состояние больного быстро ухудшается:
- наблюдается тахикардия (частота пульса более 100-120 в минуту),
- на языке появляется белый налет,
- сознание становится вялым, заторможенным,
- живот перестает участвовать в акте дыхания,
- возникает многократная рвота, которая не приносит облегчения.
Для гангренозно-перфоративного аппендицита характерно отсутствие кишечной перистальтики, живот напряжен, имеются признаки раздражения брюшины. Может развиться паралитическая кишечная непроходимость. В анализах значительно увеличивается число лейкоцитов крови, повышается СОЭ до высоких цифр (40-60 мм/ч), наблюдается резкий сдвиг влево лейкоцитарной формулы. В моче часто обнаруживают белок и цилиндры (восковидные, зернистые), что говорит о токсическом нефрите.
При перитоните отсутствует параллель между тахикардией и температурой тела – лихорадка редко бывает высокой. На обзорной рентгенограмме брюшной полости видны уровни жидкости в кишечных петлях («чаши Клойбера).
Основной метод лечения гангренозного аппендицита – экстренная операция. Если имеются подозрения на перитонит, проводят открытую лапаротомию под общим наркозом. Вскрывают брюшную стенку по срединной линии, удаляют воспаленный аппендикс и его части, осматривают брюшную полость. Обязательно проводят туалет внутренних органов и брюшной полости, промывают ее антисептическим раствором. Операционную рану зашивают не полностью, оставляя в ней дренажные трубки. Они необходимы для удаления скапливающегося экссудата и орошения брюшины антибактериальными средствами.
Хирургическое вмешательство обычно дополняют лекарственной терапией. Для устранения явлений интоксикации внутривенно вливают инфузионные растворы, назначают антибиотики.
При гангренозном аппендиците послеоперационный период протекает длительно и довольно тяжело. Могут возникнуть следующие осложнения:
- формирование инфильтрата,
- нагноение операционной раны,
- наружное или внутреннее кровотечение из раны,
- абсцессы в брюшной полости,
- кишечные свищи,
- расхождение швов операционной раны или культи аппендикса,
- перитонит.
Важно: перечисленные осложнения могут быть при любой форме аппендицита, но при гангренозной встречаются чаще. Именно поэтому нельзя затягивать с вызовом врача и заниматься самолечением.
Наиболее распространенными причинами, которые вызывают у человека возникновение гангренозно-измененного аппендицита, являются:
- возрастное изменение структуры сосудисто-кровеносной системы человека;
- наличие гипоплазии кровеносных артерий, которые находятся рядом с аппендиксом; развитие такого патологического процесса в большинстве случаев наблюдается у детей, которые имеют врожденную форму гипоплазии;
- наличие в сосудисто-кровеносной системе организма тромбов (кровяных сгустков, препятствующих осуществлению нормального кровотока);
- наличие такого заболевания, как атеросклероз сосудов и артерий, которые локализуются в кишечнике;
- развитие в организме человека каких-либо болезней инфекционного характера.
Гангренозный аппендицит в зависимости от стадии протекания может иметь следующие формы:
- Флегмонозная форма болезни. Флегмонозный аппендицит представляет собой интенсивное накопление гноя в червеобразном отростке, а также характеризуется возникновением сильной отечности воспаленного аппендикса. Такая форма гангренозного воспаления придатка слепой кишки образуется спустя сутки после возникновения заболевания.
- Гангренозно-перфоративный аппендицит. Данная стадия развития воспаления червеобразного отростка представляет собой пробитие пораженной некрозом его стенки, в результате чего происходит попадание его содержимого в брюшную полость. Возникает интоксикация организма. Такой процесс называется перфорация.
Если в течение 2 суток после начала гнойного воспалительного процесса в аппендиксе больной не обратил внимания на характерные проявления данного патологического процесса и не получил соответствующую медицинскую помощь, то в результате прогрессирующего отмирания тканей червеобразного отростка формируется острый гангренозный аппендицит. Главной особенностью протекания острой формы болезни является то, что вследствие некроза тканей аппендикса нервные окончания, находящиеся в нем, теряют свою чувствительность, и больной перестает чувствовать боль.
Клинические проявления гангренозно-измененного аппендицита являются неоднозначными, что существенно затрудняет постановку диагноза на основе симптомов, сопровождающих развитие данного патологического процесса. Кроме этого, вследствие отмирания тканей и клеток воспаленного придатка слепой кишки погибают и его нервные окончания, что характеризуется уменьшением интенсивности характерных для заболевания болезненных ощущений, а в некоторых случаях симптоматика может вовсе отсутствовать.
На начальных этапах гнойного воспаления аппендикса у больного человека могут наблюдаться следующие признаки наличия данной болезни:
- сильная тошнота, сопровождающаяся частыми рвотными позывами, при этом рвота не приносит какого-либо облегчения состояния человека;
- чувство постоянной слабости и общего недомогания;
- мышцы живота постоянно находятся в напряженном состоянии;
- болезненные ощущения с правой стороны в подвздошной зоне; при этом болевой синдром возникает внезапно, а в результате некроза нервных окончаний аппендикса постепенно угасает или вовсе исчезает;
- отсутствие выделения каловых масс в результате нарушения перистальтики кишечника;
- чувство озноба;
- сухость слизистых оболочек и языка, при этом язык может иметь желтый оттенок;
- интоксикация организма, которая проявляется в виде значительного повышения температуры тела; однако в некоторых случаях температура может оставаться в норме или немного понижаться.
Наличие у человека любого вида аппендицита свидетельствует о необходимости проведения оперативного вмешательства. Гангренозная форма воспаления червеобразного отростка не является исключением. Методика проведения хирургической операции по удалению аппендикса может быть следующей:
- Классическая операция. Проведение классического метода удаления аппендикса осуществляется посредством вскрытия брюшной полости больного. После удаления червеобразного отростка на место разреза накладываются швы. В случае если содержимое воспаленного аппендикса в ходе проведения оперативного вмешательства попало в полость брюшины, осуществляется ее промывание и установка дренажа.
- Транслюминальная методика осуществления хирургического вмешательства. Данная операция характеризуется удалением воспаленного придатка слепой кишки через естественные физиологические отверстия на теле пациента. Проведение такого рода операции в наши дни используется крайне редко.
- Лапароскопический способ. При проведении лапароскопической хирургической операции в стенке брюшной полости делается прокол, посредством которого вводится хирургический инструмент с камерой, с помощью которого осуществляется удаление аппендикса. Лапароскопический способ хирургического вмешательства является наиболее безопасным и сводит риск возникновения интоксикации организма к минимуму.
После проведения оперативного вмешательства пациенту назначается специальный восстановительный курс, так как удаление гангренозного аппендикса является достаточно серьезной нагрузкой для человеческого организма. Послеоперационный курс включает в себя следующее:
- Контролирование общего состояния пациента. К такому контролю относится проведение регулярных измерений температуры тела, промывание дренажа и замена телесных повязок, регулярное лабораторное исследование образцов крови.
- Проведение детоксикационной терапии.
- Введение в случае необходимости соответствующих обезболивающих средств в организм пациента.
- Проведение массажа и регулярных занятий по дыхательной гимнастике. Интенсивность выполнения таких лечебных процедур подбирается индивидуально для каждого пациента и зависит от общего состояния человека.
Пациенту назначается индивидуальный курс диетического питания, позволяющий снять нагрузку с желудочно-кишечного тракта больного. В течение первых суток после проведения операции пациенту разрешается употреблять только нежирный куриный или картофельный бульон, а также не крепкие травяные отвары. Спустя некоторое время рацион больного постепенно расширяется. Однако на протяжении всего диетического курса пациенту нельзя употреблять острую, жирную, копченую, жареную пищу и различные алкогольные напитки.
Гангренозный аппендицит является серьезным патологическим процессом, развитие которого может приводить к смерти больного. Поэтому при возникновении первых проявлений данной болезни необходимо как можно быстрее обратиться к врачу.
Гангренозный аппендицит — форма острого деструктивного воспаления червеобразного отростка, которая характеризуется некрозом (отмиранием) тканей аппендикса. Чаще всего развивается как результат невылеченного острого простого аппендицита.

Как правило, данная форма возникает на 2–3 сутки после появления первых симптомов у взрослых, у детей же этот процесс может протекать гораздо быстрее. Основным отличием гангренозного аппендицита является тяжесть состояния больного. Воспаление червеобразного отростка сопровождается ярко выраженными симптомами интоксикации (повышение температуры до 38°C, учащение пульса, сердцебиения, общее недомогание), тогда как боль может быть не такой сильной, как при обычной форме.
Точную форму аппендицита можно установить исключительно во время операции, классификация даёт лишь возможность оценить стадийность процесса и риск возможных осложнений.
В случае разрыва тканей аппендикса и выделения его содержимого развивается перфоративно-гангренозная форма, которая проявляется острой болью в правой нижней части живота с напряжением мышц передней брюшной стенки.
Прогнозы при любой форме аппендицита благоприятные в том случае, если вовремя обратиться к врачу и прооперироваться в экстренном порядке.
Зачастую гангренозный аппендицит возникает вследствие несвоевременного или неадекватного лечения простых форм воспаления червеобразного отростка. В редких случаях причиной может стать нарушение кровоснабжения аппендикса, что приведёт к некрозу и отмиранию тканей. Факторами риска в этом случае являются сопутствующие сердечно-сосудистые заболевания (атеросклероз артерий, тромбоз вен, портальная гипертензия), которые чаще диагностируются в пожилом возрасте.
Таким образом, основными причинами гангренозного аппендицита считаются:
- иммунодефицитные заболевания;
- осложнение простой формы аппендицита;
- нарушение кровоснабжения червеобразного отростка (в результате атеросклероза артерий, тромбоза вен);
- механическое повреждение аппендикса.
Существует ряд общих и местных симптомов, по которым можно заподозрить развитие гангренозного аппендицита.
- Недомогание, слабость.
- Повышение температуры до 38°C.
- Снижение аппетита.
- Ухудшение сна.
- Учащённое сердцебиение.
- болевой синдром — основной и наиболее ранний признак острого гангренозного аппендицита. Вначале заболевания может появляться в любой части живота, однако через несколько часов перемещается в правую подвздошную область. Интенсивность боли при переходе в гангренозную форму заметно снижается, что свидетельствует об отмирании нервных тканей отростка, его некрозе;
При переходе воспаления в гангренозную стадию боль может переместиться в правую подвздошную область или же вовсе исчезнуть
- рвота. Чаще всего продолжительная, многократная, не приносящая больному облегчения;
- диарея / запор.
Перфоративно-гангренозный аппендицит характеризуется:
- тяжёлым состоянием;
- резким общим недомоганием;
- повышением температуры до 39°C;
- резкой «кинжальной» болью в животе, ограниченным или разлитым напряжением мышц передней брюшной стенки.
Важно! Перфоративная форма аппендицита является показанием к экстренному хирургическому вмешательству.
Диагностика гангренозного аппендицита является непростой задачей, потому как его начальные признаки могут проявляться стёрто или атипично. Однако алгоритм постановки диагноза остаётся неизменным для всех форм острого воспаления:
- Опрос больного — характер, локализация и продолжительность болей, наличие температуры, нарушение работы желудочно-кишечного тракта и пр.
- Осмотр — отмечается болезненность в правой подвздошной области живота, при перфоративной форме — напряжение мышц передней брюшной стенки, положительный симптом Щёткина-Блюмберга (при плавном нажатии на брюшную стенку и резком отдергивании — усиление боли).
При пальпации (прощупывании) живота отмечается боль в правой подвздошной области
- Общий анализ крови и мочи. Отмечается повышение уровня лейкоцитов крови ( 9 /л), либо, наоборот, снижение (>4·10 9 /л), повышение СОЭ до высоких цифр (40–60 мм/ч).
- УЗИ (ультразвуковое исследование).
- Компьютерная томография.
- Рентгенография органов брюшной полости.
- Лапароскопическая диагностика.
Единственным методом лечения гангренозного аппендицита является хирургическое удаление червеобразного отростка. Терапия состоит из дооперационного, операционного и послеоперационного периодов.
- классическая аппендэктомия — делается разрез 10–12 см, через который выводится и удаляется аппендикс, затем накладывается шов на слепую кишку. Хирургическое вмешательство обязательно сопровождается осмотром брюшной полости и установлением дренажа;
- транслюминальная аппендэктомия (применяется редко) — червеобразный отросток удаляется через естественные отверстия человеческого тела при помощи специальных гибких инструментов;
- лапароскопия — делаются 2–3 отверстия, через одно из них вводится специальный инструмент — лапароскоп, который транслирует изображение хода операции на монитор. Этот доступ менее травматичен. Кроме того, он позволяет сократить сроки послеоперационного периода.
Решение, какой доступ использовать, принимает врач в зависимости от состояния больного и наличия осложнений.
Важно! Если вы хотите, чтобы вам сделали лапароскопическую операцию, а врач настаивает на открытой, то не стоит спорить со специалистом. В ряде случаев классическая аппендэктомия менее опасна для жизни.
Послеоперационный период при гангренозном аппендиците имеет свои особенности.
Помимо медикаментозной терапии, в послеоперационный период нередко назначают физиопроцедуры, такие как ЛФК, массаж, лечебная гимнастика, которые призваны восстановить функции повреждённых систем.
Поскольку аппендицит является неотложным состоянием в хирургии и требует немедленного оперативного вмешательства, прибегать к нетрадиционным методам лечения до приезда «скорой» не стоит. А вот после аппендэктомии средства народной медицины будут нелишними. Облегчить состояние больного помогут:
- Отвар ромашки аптечной: 2 ст. л. сырья залить одним стаканом кипятка, оставить на медленном огне на 20 минут, затем остудить и процедить через марлю. Употреблять 3–5 раз в день.
- Настой клюквы и брусники: протереть и залить ягоды кипятком. Пить в течение дня небольшими глотками.
- Отвар календулы. 1 ст. л. сухих цветков растения залить стаканом кипятка и выдержать на паровой бане 5–10 минут. Пить по 1/3 стакана 3 раза в день.
Диета является важной частью послеоперационного периода, позволяющей как можно быстрее восстановить функции желудочно-кишечного тракта, ускорить процессы заживления и предотвратить развитие инфекции.
- В первые 12 часов запрещают приём пищи и жидкости.
- В последующие часы при наличии перистальтики (отхождение газов) и отсутствии рвоты рацион расширяют до кипячёной воды, нежирного бульона, жидких каш.
- Если после постепенного введения жидких продуктов состояние больного не ухудшается и у него улучшается аппетит, то разрешают добавить в меню картофельное пюре, варёную курицу, рис, нежирный йогурт.
- Через несколько дней рекомендуют употреблять продукты, богатые на клетчатку: овсянку, сухофрукты, овощи, гречневую кашу.
Кроме того, важно соблюдать режим питания:
- принимать пищу в одно и то же время небольшими порциями — это будет способствовать лучшему усвоению полезных веществ;
- употреблять разнообразную еду на протяжении дня — это повысит аппетит;
- придерживаться питьевого режима — 1,5–2 л — оптимальный объём для быстрого восстановления организма после операции.
Что можно есть после аппендэктомии:
- нежирный бульон;
- нежирное мясо (отварное или приготовленное на пару);
- варёные овощи;
- кисломолочные продукты (кефир, йогурт, закваска);
- картофельное пюре;
- каши (манная, рисовая).
Из рациона следует исключить:
- жареные, острые, копчёные блюда;
- сладости (выпечка, изделия с кремом);
- продукты, которые способствуют усилению газообразования (капуста, газированная вода);
- алкоголь.
Здоровый образ жизни способствует скорой и эффективной реабилитации больного после перенесённого заболевания и включает в себя:
- умеренную активность;
- рациональное питание;
- соблюдение режима дня;
- ограничение тяжёлых физических нагрузок.
Зачастую гангренозный аппендицит является следствием прогрессирования гнойного течения болезни. При отсутствии лечения в стенках органа начинают развиваться разрушительные процессы, что ведет к его разрыву с последующим выходом гнойного содержимого в полость брюшины. Но существуют некоторые причины, которые провоцируют гангренозное течение болезни изначально.
Когда может развиваться заболевание:
Спровоцировать некротические изменения стенок может также некачественная диагностика и неправильно назначенное лечение аппендицита. Заболевание развивается стремительно, особенно в детском возрасте.
Опасность гангренозного аппендицита в том, что если игнорировать начальные стадии заболевания, происходит отмирание стенок, а с ними нервных окончаний органа, вследствие чего клиническая картина размазывается, а болезненные симптомы постепенно стихают.
На что стоит обратить внимание:
Если произошло первичное воспаление, человека может беспокоить болезненность при пальпации брюшины, а также температура повышается до устойчивых высоких отметок.
В детском возрасте воспаление развивается стремительно. Родителям следует проявить бдительность в том случае, если малыша стали беспокоить боли в области живота, частый стул и другие изменения в функционировании работы органов ЖКТ. Ребёнок становится вялым, беспокойным, плаксивым, он может прижимать ноги к животу и подолгу оставаться в таком положении.
Когда присутствует перфорация в стенке аппендикса, то есть нарушение ее целостности, стоит говорить о гангренозно-перфоративном аппендиците. Такое выделение данной формы необходимо для того, чтобы провести необходимые манипуляции по лечению заболевания, а также осуществить качественный уход в послеоперационном периоде, так как риск послеоперационных осложнений существенно повышается.
Нередко диагностика заболевания существенно затрудняется, это происходит из-за смазанной клинической картины. Человека не беспокоят боли, живот мягкий температура отсутствует, и после осмотра врач отпускает пациента домой. Когда происходит повторное обращение к доктору, у больного уже развивается гангренозная форма болезни.
Обследования, необходимые для диагностики:
- Сбор анамнеза пациента и его осмотр. Позволяет установить длительность заболевания, его выраженность, форму. После опроса врач проводит осмотр, тщательно пальпируя область брюшины.
- Общий анализ мочи и крови. Повышенные показатели лейкоцитов и эритроцитов в данных исследованиях свидетельствует о воспалительном процессе в организме.
- Ультразвуковое исследование аппендикса. Позволяет оценить границы червеобразного отростка, однако при гангренозной форме диагностика затруднена. Это происходит из-за выхода гнойного содержимого в область брюшины, вследствие чего орган на мониторе виден нечетко.
- Рентгенография. Позволяет специалисту оценить форму аппендикса, его структуру.
- Компьютерная томография. Также помогает оценить состояние органа.
- Лапароскопия. Во время данного исследования можно увидеть, что стенки отростка имеют утолщения, присутствует зеленоватый оттенок, на тканях наблюдается омертвение.
После проведения экстренной диагностики, пациенту показано хирургическое удаление аппендикса, независимо от его формы и стадии воспаления, но чем раньше будет осуществлена операция, тем больше шансов на отсутствие послеоперационных осложнений.
Лечение гангренозно-перфоративного аппендицита или любой другой его формы, возможно исключительно хирургическим путем. Пострадавшему показана аппендэктомия, то есть полное удаление органа. Если произошел его разрыв, хирургу также необходимо очистить брюшную полость от гнойного содержимого.
В некоторых клиниках проводят также лапароскопию. Это операция хороша тем, что вмешательство проводится через 2-3 небольших отверстия, а весь ход процедуры специалист видит на мониторе. К тому же осложнения после подобной манипуляции наблюдаются гораздо реже.
Во время восстановительного периода пациенту назначаются различные противовоспалительные, жаропонижающее средства и антибиотики. Медсестра также осуществляет уход и контроль над анализами, состоянием шва, выделениями из него, консультирует больного по вопросам питания.
Для быстрого заживления раны необходимо осуществлять ее регулярную обработку и перевязку, а сам пациент может выполнять дыхательную гимнастику и физические упражнения после того, как это разрешит доктор. Если операция прошла без осложнений, то разрешено подниматься уже спустя несколько часов. В случае интоксикации организма, восстановительный период растягивается до нескольких суток постельного режима.
От последующего питания успех восстановления зависит не меньше, чем от самой операции. Первые сутки после вмешательства запрещено употребление практически всех продуктов, кроме жидкости и перетертых супов. На второй день, с разрешения врача, рацион расширяется. И только на третьи сутки питание становится полноценным, конечно, за исключением запрещённых продуктов.
Полностью исключается весь гастрономический мусор, многокомпонентные блюда, жареная, жирная, острая пища. Первое время после операции не рекомендуются к потреблению газообразующие продукты (горох, капуста, сырые овощи, сдоба).
Послеоперационные последствия гангренозного аппендицита могут быть крайне плачевными. Зачастую это может быть воспаление и нагноение шва, что лечится без повторного проведения операции. В тяжёлых случаях может происходить отрыв аппендикса от слепой кишки, его инфильтрация. Зафиксированы случаи послеоперационного гнойного перитонита и асептического тромбофлебита, которые без своевременного реагирования медперсонала могут приводить к гибели пострадавшего.
источник


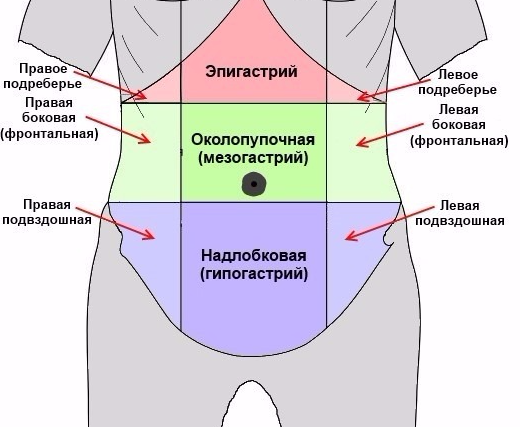 При переходе воспаления в гангренозную стадию боль может переместиться в правую подвздошную область или же вовсе исчезнуть
При переходе воспаления в гангренозную стадию боль может переместиться в правую подвздошную область или же вовсе исчезнуть При пальпации (прощупывании) живота отмечается боль в правой подвздошной области
При пальпации (прощупывании) живота отмечается боль в правой подвздошной области При переходе воспаления в гангренозную стадию боль может переместиться в правую подвздошную область или же вовсе исчезнуть
При переходе воспаления в гангренозную стадию боль может переместиться в правую подвздошную область или же вовсе исчезнуть При пальпации (прощупывании) живота отмечается боль в правой подвздошной области
При пальпации (прощупывании) живота отмечается боль в правой подвздошной области