Организм человека устроен так, что все в нем разумно и целесообразно. Тем не менее, есть один орган, выполняющий очень важные функции, но в силу определенных причин он может быть удален.
Аппендикс играет спасительную роль для сохранения микрофлоры, он является инкубатором кишечной палочки. Именно здесь сохраняется оригинальная микрофлора толстой кишки. Другая функция аппендикса – защитная. Количество нервных волокон и кровеносных сосудов, подходящих к аппендиксу, больше, чем вместе взятых у толстой и тонкой кишок. Если очень длительное время человек не употребляет сырой растительной пищи, происходит воспаление аппендикса в связи с гипертрофированием его защитной функции.
Аппендицит может случиться у каждого человека, независимо от возраста. О формах аппендицита мы беседуем с доцентом кафедры хирургии КГМА Владимиром Николаевичем Коробковым.
Острый аппендицит – наиболее часто встречающееся заболевание в практике абдоминальной хирургии. В России ежегодно выполняется около миллиона операций по поводу острого аппендицита. Острый аппендицит – неспецифическое воспаление червеобразного отростка, вызываемое кишечной палочкой, стрептококком, стафилококком, энтерококком и другими микроорганизмами.
Профессор, выдающийся врач В.И. Колесов отмечал, что в развитии острого аппендицита имеет значение ослабление защитных сил организма при одновременном воздействии предрасполагающих факторов. В результате снижаются защитные свойства слизистой оболочки червеобразного отростка, а микроорганизмы из просвета червеобразного отростка начинают беспрепятственно проникать в толщу его стенки. В итоге начинается воспалительный процесс с формированием очага воспаления в самом отростке.
— Каковы симптомы острого аппендицита?
— Основным симптомом заболевания является боль в животе. По характеру боль при аппендиците постоянная, умеренная, с постепенным нарастанием. Она усиливается при ходьбе, физической нагрузке, перемене положения тела, кашле.
По локализации боль обычно возникает в правой подвздошной области, но в начале заболевания она может локализоваться в эпигастральной области (в зоне пупка или по всему животу), после чего окончательно устанавливается в правой подвздошной области и не проходит. Хотя в некоторых случаях боль может несколько уменьшаться, но это не связано с ликвидацией воспаления, а скорее с деструкцией червеобразного отростка (гангрена отростка).
Частым, но не постоянным симптомом острого аппендицита являются тошнота и рвота. Рвота отмечается в первые часы заболевания, обычно однократная, не приносящая облегчения. Больной обычно жалуется на нарушение и отсутствие аппетита.
В редких случаях отмечается задержка стула. Но в случаях тазового расположения червеобразного отростка возможно раздражение прямой кишки и появление жидкого стула.
При вовлечении в воспалительный процесс мочевого пузыря при тазовом расположении червеобразного отростка возникает учащенное мочеиспускание.
Симптомами гнойной интоксикации являются слабость, недомогание, бессонница, повышение температуры тела, которая в начале болезни может быть нормальной, но в последующем может повыситься до 38 градусов и выше на фоне тахикардии.
В целом диагностика острого аппендицита основывается на оценке жалоб больного, характерных симптомов заболевания и данных лабораторного исследования крови.
— Какие существуют формы заболевания?
— Выделяют следующие формы заболевания.
- Первая форма — аппендикулярная колика, при которой характерно внезапное появление слабых, умеренных или ноющих болей в правой подвздошной области. В редких случаях — тошнота или рвота. Через 2-4 часа боль значительно уменьшается или полностью проходит.
- При остром катаральном аппендиците отмечается болевой приступ, иногда возможна тошнота и однократная рвота.
- Для флегмонозного аппендицита характерна усиливающаяся боль в правой подвздошной области. В брюшной полости часто выявляется мутный или гнойный выпот. Отросток утолщен, покрыт гнойно-фибринозным налетом.
- Для гангренозного аппендицита характерно появление внезапных умеренных или сильных болей в правой подвздошной области, которые не прекращаются и сопровождаются симптомами интоксикации: повышение температуры тела до 38 градусов и выше, сухой язык, тахикардия, тошнота и рвота.
- Для перфоративного аппендицита характерно резкое усиление боли в правой подвздошной области на фоне постоянной умеренной боли с распространением её в нижних отделах, а затем по всему животу. Состояние тяжелое, язык сухой, пульс более 100 ударов в минуту, тошнота, неоднократная рвота.
- Многие полагают, что червеобразный отросток у всех людей находится в одном и том же месте — в правом паху. Однако на самом деле он может располагаться в самых различных зонах живота с правой стороны.
У большинства людей аппендикс проецируется на поверхность живота примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при воспалении аппендикса и ощущается максимальная боль. Но если червеобразный отросток расположен к правому подреберью, где находится печень, вы ощутите боль в той области. А если аппендикс локализован внизу таза, то у женщин аппендицит легко спутать с воспалением матки и ее придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он находится в области почки и мочеточника, боль возникает в пояснице, отдает в пах, в ногу, в область таза и заднего прохода. Если же отросток направлен внутрь живота, тогда боли появляются ближе к пупку, в среднем отделе живота и даже под ложечкой. В этом случае возникают симптомы, схожие с отравлением.
Осложненный аппендицит, а именно разрыв нагноившегося аппендикса и попадание в брюшную полость гноя и содержимого кишечника может спровоцировать перитонит. Перитонит – это воспаление серозной оболочки (брюшины) органов брюшной полости, представляет собой острое состояние, в абсолютном большинстве случаев требующее немедленного хирургического вмешательства.
Поэтому при симптомах, указывающих на наличие аппендицита, следует незамедлительно обратиться за помощью к врачу. Заботьтесь о своем здоровье каждый день, и оно вас не подведет.
источник
Уверены, что у вас нет сомнений в том, что в человеческом организме есть лишние части. Поэтому у вас не вызывает сомнений, что удаление аппендикса без показаний — большая глупость. Это имеет смысл только в отношении космонавтов, а также работников некоторых спецслужб, дабы избежать нештатной ситуации при выполнение задания.
У человека аппендикс еще совсем недавно считался бесполезным органом. В годах XX века в Германии даже ввели практику удалять его всем детям. И оказалось, что делали это совершенно напрасно. Дети, которым без причин удаляли аппендикс, отставали от сверстников в физическом и в умственном развитии. И вообще, люди со «случайно» удаленными аппендиксами чаще других страдают от множества заболеваний. Почему это происходит, выяснить тогда не сумели.
Так что такое аппендикс? Атавизм, рудимент или жизненно важный орган? Зачем же нам нужен аппендикс и что будет, если его удалить?
Однако иммунологи, занимающиеся проблемами формирования и функционирования защитной системы организма, считают, что аппендикс — это скопление иммунной ткани кишечника, в которую током крови заносятся лимфоциты, образующиеся в костном мозге и созревающие в вилочковой железе (тимусе).

2. мышечная оболочка (средний слой кишки)
3. слизистая оболочка (внутренний слой кишки)
4. брыжейка тонкой кишки (анатомическая структура, в которой к кишке подходят сосуды и нервы)
5. одиночные лимфоидные узелки
6. групповой лимфоидный узелок (Пейерова бляшка)
7. круговые складки слизистой оболочки.

1. многочисленные углубления (крипты) в слизистой оболочке аппендикса
2. лимфатические фолликулы (Пейеровы бляшки);
3. межфолликулярная лимфоидная ткань.
В стенке червеобразно отростка расположено множество лимфатических сосудов и лимфоузлов, которые обеспечивают уничтожении и обезвреживание чужеродных веществ, попадающих к нам в организм вместе с пищей. Клетки, вырабатываемые лимфоидной тканью червеобразного отростка, участвуют в защитных реакциях против генетически чужеродных веществ, что особенно важно, если учесть, что пищеварительный тракт является каналом, по которому постоянно поступают чужеродные вещества. Пейеровы бляшки (скопление лимфоидной ткани) «стоят», словно стражи на границе.
У аппендикса очень мощный лимфатический аппарат. Совершенно точно доказано, что аппендикс является очень важным органом иммунной системы. Некоторые специалисты в области радиационной медицины считают, что именно от работы аппендикса во многом зависит реакция организма на рентгеновские лучи и радиоактивное излучение.
Кроме того, в аппендиксе живут и находятся словно в резерве «полезные» бактерии, которые находятся в симбиозе с нашим организмом.
аппендикс — необходимый элемент нашей защиты, удалять его без необходимости значит подвергать иммунную систему повышенному риску, а себя — опасности по недоразумению укоротить свою замечательную жизнь.
Беречься от запоров. Запоры разрушают микрофлору аппендикса и всего толстого кишечника. Ее заселяют болезнетворные микробы — провокаторы воспалений, аппендицита в том числе.
Регулярно выполнять гимнастику. С нее необходимо начинать свой день, сразу после того, как проснулись. Лягте на спину, сделайте глубокий вдох, затем выдохните и, задержав дыхание, втяните живот. Сосчитав до пяти, расслабьте мышцы живота. Повторите 8–10 раз.
Употреблять больше растительной клетчатки! Клетчатка улучшает моторную функцию кишечника, способствует росту полезных бактерий, защищающих слизистые ткани от воспалений. Какие продукты врачи рекомендуют в первую очередь? Хлеб грубого помола, каши (гречневую, перловую), фрукты, прежде всего яблоки, сливы, чернослив, овощи (морковь, свеклу, зеленый лук, капусту), морскую капусту.
Не жарьте дважды на одном и том же масле. Когда Вы используете для жарки жир, оставшийся от предыдущего приготовления пищи, в слепой кишке развивается гнилостная микрофлора, способствующая развитию колита и аппендицита.
Делайте массаж живота. Лягте на спину, головой на небольшую подушку, немного согните ноги в коленях. Положите правую ладонь на пупок и подушечками 2–3 пальцев выполните 5–7 круговых движений по часовой стрелке, постепенно увеличивая амплитуду, чтобы в конце пальцы касались сверху грудной клетки, а снизу доходили до лобка. Повторите цикл поглаживаний 4–5 раз. Такой массаж живота полезно делать после обеда и ужина. Он помогает пище быстрее продвигаться по кишечнику и улучшает кровоснабжение аппендикса, препятствуя воспалению.
Не злоупотребляйте с антибиотиками. Длительный и бесконтрольный прием этих лекарств сильно бьет по иммунитету. Антибиотики разрушают микрофлору — если в ней начнут размножаться агрессивные микроорганизмы, воспаления не избежать.
Аппендикс продолжают изучать и по сей день, так что вполне возможно, что в ближайшем будущем мы узнаем и другие его функции. Но уже и сейчас можно сказать, что удалять аппендикс без веской причины не надо. А этой причиной является воспаление червеобразного отростка — острый аппендицит. В этом случае необходимо удалить аппендикс, потому что риск осложнений и их тяжесть очень велики. Поэтому при возникновении симптомов острого аппендицита нужно немедленно обратиться к врачу!
источник
Удаление воспалённого аппендикса происходит только один раз в жизни человека при классическом анатомическом строении. Но стоит отметить, что встречаются и аномалии или под недуг маскируются болезни других органов. Нужно разобраться, может ли быть, что аппендицит второй раз побеспокоит человека.
Аномалия в анатомии встречается у 2-х человек из 50 тысяч. Было описано три типа неправильного развития толстой кишки и возникновение двойного аппендикулярного аппарата:
- Тип А. Аппендикс в единственном числе отходит от купола толстой кишки и разветвляется на два окончания.
- Тип В. Кишка содержит два органа в разных местах.
- Тип С. Происходит разветвление слепого отдела кишечника и, соответственно, образуется два отростка.
За всю историю медицины было описано только два случая удаления двух органов. В первом случае, произошедшем в 1966 году, аппендицит был удалён, а через пять месяцев врачи отсекли и второй отросток.
В 2014 году мужчина из Южной Америки, страдающий ожирением, пожаловался на постоянную острую боль. При полостной операции обнаружили воспалённый аппендикс, а при разделении спаечной ткани, расположенной радом с органом, был обнаружен и второй червеобразный отросток, также с признаками воспалительного процесса. Оба были удалены, а пациент выписан через три дня из больницы.
Более распространёнными являются случаи, когда первичный диагноз не связан с воспалением в аппендиксе. Заболевание способно протекать по двум типам:
- Острая форма. Воспаление протекает с ярко выраженными симптомами: боль, тошнота, рвота, температура.
- Хронический вид. Болезнь проявляется периодически.
При этом симптомы появляются в кровеносных и лимфатических путях, проходящих через аппендикс. По своим признакам похоже на воспалительный процесс аппендицита, но удаление не требуется.
В начале заболевания проводят не только классическую диагностику, но и дифференциальную для подтверждения или отрицания других болезней. Это значит, что картину недуга рассматривают с помощью дополнительных диагностических способов:
- Ультразвуковое исследование брюшного пространства.
- Хромоцистоскопия.
- КТ и другие.
Недостаточное проявление признаков, присущих только заболеванию аппендицитом, требует проведения дополнительных исследований – дифференцированную диагностику. Местоположение отростка определяет клиническую картину недуга. Если аппендикс находится близко к желудку, то здесь может повлиять на постановку диагноза прободная язва, расположенная в верхнем пищеварительном органе или в 12-типерстной кишке. Панкреатит и гастроэнтерит обладают схожими симптоматическими проявлениями.
Постановка диагноза вторичного аппендицита происходит после рецидива первого приступа. Стоит отметить, что симптоматика не меняется. Возможно поступление боли из других отделов кишечника: сигмовидного или слепого, но это объясняется только близким расположением к источнику воспаления.
Нередко обнаружение вторичного аппендицита происходит в процессе аппендэктомии методом лапаротомии. Врач старается найти источник, вызывающий неприятные симптомы.
Многие заболевания имеют схожие признаки, поэтому так важно уметь отличить воспаление аппендикса от другого, не менее серьёзного недуга.
Так называется воспаление, протекающее внутри слепой кишки. Пациента мучает тошнота, температура тела растет. Признаки проявляются через 2-4 часа, когда человек кушал. Именно временным проявлением симптоматики тифлит отличается от рассматриваемого недуга. Прогресс заболевания сопровождается усилением поноса и рвотными позывами. Болевой симптом совпадает, при прощупывании происходит увеличение болевого синдрома, живот с правой стороны вздут.
Тифлит имеет два вида осложнения:
- Перитифлит. Часть брюшины, тесно контактирующая со слепой кишкой, воспаляется.
- Паратифлит. Воспалительный процесс возникает на разделе толстого и тонкого отделов кишечного тракта. Возникает дисфункция органа.
Риск возникновения второго случая аппендицита велик.
Заболевание характеризуется воспалительным процессом в лимфатических узлах.
Согласно анатомическому строению, брюшина внутри имеет большую складку. Благодаря ней кишечник крепится к стенкам живота, образуя брыжейку. Здесь сосредоточено много кровеносных сосудов, в том числе и лимфатические каналы.
Острая форма болезни напоминает проявление аппендицита. Отсутствует чёткое определение местонахождения источника, характеризуя болевой синдром как тупой и постоянный по всей области живота. Любое движение приводит к нарастанию интенсивности болевого ощущения.
- Температура также растёт, но превышает показатели аппендицита на полградуса.
- Сердечный ритм и артериальное давление выражены неярко.
- Возникновение поноса приводит к постановке ошибочного диагноза – ретроцекальный аппендицит.
Воспалительный процесс протекает в клетках кишечника, расположенных на удалении от червеобразного отростка.
Основная категория пациентов, страдающих дивертикулёзом – дети младшего возраста, немного реже встречается недуг в подростковый период. Определённый период времени дивертикул, будучи отростком на поверхности слепой кишки, не вызывает симптомов. Процесс нагноения и возникновение дивертикулёза путают с аппендицитом. При операции проводится отсечение участка кишечного тракта с воспалёнными отростками и аппендикса, поскольку воспаление коснулось и его.
Иногда дивертикулы становятся настолько большими, что частично выполняют функции самого кишечника. Тогда симптоматика схожа с ОА: запоры, тошнота, рвотные позывы, нарушение стула. Пациента знобит. развивается анемия.
Пораженный правый придаток яичника способен продуцировать воспаление на находящийся рядом орган – аппендикс. Специфика проявления признаков следующая:
- Болевой синдром располагается справа в лобковой части.
- Менструальные выделения наблюдаются в середине цикла, а сами менструации проходят с обильными выделениями. Боль усиливается.
- Из влагалища появляется гной каждый день.
- Во время секса начинает сильно болеть внизу живота.
- Возможны тошнота, рвота.
Симптомы говорят о развитии аппендицита повторно.
Воспалительный процесс развивается в терминальной области кишки, расположенной в подвздошной яме. Распространение патологии идёт на толстый отдел, затем охватывает слепой отдел кишечника и в результате доходит до аппендикса.
Но есть отличительные признаки:
- Кожа покрывается язвочками, отеками.
- Большая вероятность развития псориаза.
- Язвенные явления возникают даже в ротовой полости.
- Артрит. Пациент ограничен в движениях из-за воспаления кишечника.
- Фаланги пальцев утолщаются, если лечение не поступает вовремя.
Этот недуг, появляясь в почках, иррадиирует в область подложечки и спускается вниз. Не исключено распространение болевого синдрома на всю область живота. Клиника болезни дополняется газами, запором, торможением перистальтики кишечного тракта. Наблюдается вздутие живота, рвота.
Далее воспаление перетекает на мочевыводящие пути, в брюшину, затрагивает аппендикс, развивается перитонит.
источник
Первичное воспаление аппендикса со всеми его разнообразными формами диагностируется и лечится без особых затруднений. Не все просто решается (иногда не находится решения проблемы), если клинический диагноз установлен как вторичный, т.е. возникающий первоначально не в червеобразном отростке аппендицит. Этот тип болезни протекает в острой и хронической форме и означает появление симптомов воспалительной реакции в кровеносных и лимфатических сосудах червеобразного отростка в результате симуляции заболеваний соседних органов под воспаление аппендикса. Морфология этой формы напоминает симптоматически первичный аппендицит, но оперативного удаления отростка не требует.
Когда заболевание только начинается, желательно подвергнуть динамику течения аппендицита. При возникающих сомнениях следует расширить диагностическую картину инструментальными методами: УЗИ брюшной полости, хромоцистоскопией и пр. Если специфические признаки воспаления аппендикса проявляются недостаточно, необходимо провести дифференциацию диагностики.
При расположении аппендикса ближе к эпигастральной области приходится различить аппендицит и прободную язву, локализующуюся в желудке или двенадцатиперстной кишке. Схожие симптомы отмечаются при панкреатите и гастроэнтерите.
Вторичный аппендицит диагностируют при возникновении патологии после приступа первичного аппендицита или рецидивирующем характере, когда приступы аппендицита отмечаются повторно.
Морфология при вторичном аппендиците не отличается от первичного, если воспалительные реакции переместились с сигмовидной или слепой кишки, придатков яичников. Это объясняется тесным контактом перечисленных органов и высокой вероятностью к распространению воспалительного процесса.
Вторичный аппендицит часто обнаруживается во время аппендэктомии и, поскольку факт оперативного вмешательства уже имеет место, делаются попытки находки истинной причины появления банальных признаков острого аппендицита.
Воспалительные процессы в слепой кишке обозначаются медиками тифлитом. Морфология при тифлите напоминает аппендицит. Тошнота, повышение температуры начинаются спустя 2-4 часа после принятия пищи. По времени проявления признаков и отличается тифлит от аппендицита. При прогрессировании заболевания симптоматика расширяется диареей и рвотой. Главное сходство протекания тифлита с аппендицитом – болезненные ощущения в подвздошно-паховой области справа. Боль усиливается при пальпации этой области. При осмотре врач отмечает вздутие живота, особенно заметное в правой части. Осложнением тифлита является перитифлит, когда воспаляться начинает та часть брюшины, которая контактирует со слепой кишкой. Другой случай осложнения – паратифлит, при котором воспаляется илеоцекальный клапан и осуществляет недостаточное функционирование. Оба осложнения имеют сходную морфологию, приводят к воспалению аппендикса и входят в понятие «вторичный аппендицит».
По ходу кишечника брюшина образует складку, функция которой сводится к мягкой фиксации кишечника к стенкам живота. Складка называется брыжейкой, в которой локализуется несколько сотен лимфатических узлов. При воспалении этих узлов наступает заболевание мезаденит. По симптоматике острый мезаденит плохо отличим от острого аппендицита. Мезаденит также не отличается четкой концентрацией боли, пациенты жалуются на болезненность всего живота. Характер боли – тупой, постоянный. При попытках больного двигаться, поворачиваться болезненность живота усиливается. Некоторые симптомы двух заболеваний немного отличаются, но индивидуальные проявления аппендицита смазывают четкую картину различий. Так, температура при мезадените приблизительно на 0,5 0 выше, чем при аппендиците, тахикардия и нестабильная гипертония не имеют яркого выражения. Диарея при мезадените может дать основание для диагностирования ректоцекального аппендицита.
Острый дивертикулез Меккеля развивается из кишечных клеток на расстоянии приблизительно 60 см от аппендикса. Заболевание обнаруживается преимущественно у детей, реже – у подростков. Являясь слепым отростком подвздошной кишки, дивертикул до определенного времени себя не проявляет. Симптомы воспаленного дивертикула ошибочно принимают за острый аппендицит. И только во время операции обнаруживается слегка покрасневший аппендикс, в котором также начинается воспаление, и дивертикул. Приходится делать резекцию кишечника и удалять воспаленный рудимент. Аппендэктомию, с целью которой сделан разрез, проводить нецелесообразно. Если выпячивание достигло такого размера, когда оно берет на себя многие функции кишечника, начинают проявляться симптомы, свойственные воспаленному аппендиксу. В кишечнике начинаются геморрагические и воспалительные процессы. Начинается тошнота, открывается рвота, отмечается запор или другие нарушения дефекации. Перистальтика кишечника сдвигается с нормы. Отмечается анемия, озноб.
Воспаление правого придатка яичника у женщин может распространяться на аппендикс. Первичные симптомы женской болезни никак не пересекаются с признаками воспаления аппендикса и имеют только специфические проявления. В лобковой области ближе к правой стороне возникают болезненные ощущения. Боль могут спровоцировать пережитый стресс, общее переохлаждение, некоторые заболевания. Кровяные выделения из влагалища отмечаются между менструациями, в период менструаций крови выделяется больше, чем обычно, происходит усиление болей. Обнаруживаются выделения серозного или гнойного характера. Занятие половой жизнью приносит боль, снижается либидо. Позже могут добавиться тошнота и рвота, «острый живот». Это означает, что начинается вторичный аппендицит.
При развитии болезни Крона воспаляется терминальный участок подвздошной кишки. Воспаление дальше перебрасывается на толстый кишечник, охватывает слепую кишку и достигает червеобразного отростка. Кроме симптомов, свойственных острому аппендициту, появляются дополнительные симптомы, которые только с воспалением аппендикса уже не свяжешь. На коже появляются язвочки, отеки и другие нарушения. Пациенты, страдающие болезнью Крона, имеют большую вероятность заболеть псориазом. Язв на теле может быть так много, что они появляются даже во рту. Артрит и ограничения движений в суставах имеют одну из причин – воспалительные процессы в кишечнике. Кончики фаланг имеют свойство утолщаться при несвоевременном лечении заболевания.
Зачастую боли при почечных коликах могут отражаться в области подложечки и ниже, может болеть весь живот. Симптом «острого живота» схож с признаками острого аппендицита. Клиническая картина дополняется задержкой стула и газов, наблюдается тормозящий рефлекторный эффект на перистальтику кишечника. Живот вздувается, открывается рвота. Близость мочевыводящих путей к аппендиксу обусловливает миграцию воспаления в брюшину, развитию перитонита и аппендицита. Вторичный аппендицит развивается при пиелите, камнях в почках и других нарушениях мочевыделительной системы.
На первой стадии прободения язвы гастральной или дуоденальной областей подозрение на воспаление аппендикса может вызвать специфический для этого заболевания симптом Щеткина-Блюмберга. При прогрессировании заболевания газы в животе сохраняются, а симптом Щеткина-Блюмберга может исчезнуть. В это время подозрение на воспаление аппендикса может вызвать пальпация подвздошно-паховой области через прямую кишку и влагалище. Если больному не оказана помощь, наступает самая тяжелая стадия, охватывающая воспалением брюшину через малый сальник. Перитонит не исключает вероятности наступления вторичного аппендицита. Со стороны пищеварительной системы наступление воспаления аппендикса могут спровоцировать острые течения панкреатита, гастрита, холецистита, камни в желчном пузыре.
Воспаление червеобразного отростка, вызванное действие заболеваний внутренних органов, чаще всего не требует аппендэктомии. Если воспаление брюшины утихает, то снимаются гиперемия и воспаление аппендикса.
источник
Может ли быть у человека второй раз аппендицит? Речь пойдет об удвоениях кишечника и как варианте — удвоении аппендикса.
В любом отделе пищеварительного тракта иногда может произойти аномалия: удвоение пищеварительной трубки. Чаще всего эта аномалия встречается в илеоцекальной области. Удвоение кишки имеет разную форму: круглые или трубчатые и располагаются непосредственно рядом и имеет сходство по гистологическому строению. Еще одно название таких удвоений кишечника — энтерокистомы. Большинство таких образований интимно связаны с кишечной стенкой. Намного реже встречается полный дубль кишечника, когда дупликатура имеет свою собственную стенку.
При любом удвоении кишечника стенки построены из гладкомышечной ткани, эпителий у дупликатуры всегда кишечный. Только не всегда по гистологическому строению сходен с соседствующей кишкой. Бывает и так, что в одной энтерокистоме может находиться эпителий сразу нескольких отделов. Удвоения весьма разнообразны по форме. Иногда они напоминают отросток, достигающий в длину 40-50 см. Описаны случаи, когда он проникал в грудную клетку.
Чаще всего (около 70%) кишечная дупликатура обнаруживается еще в раннем возрасте. Клиника удвоения определяется формой, размерами и местом ее расположения. Симптомы могут быть как минимальными (их может вообще не быть), так и очень тяжелыми (вплоть до клиники кишечной непроходимости). Довольно часто бессимптомные энтерокистомы принимают за опухоли и окончательный диагноз дает гистологическое исследование.
Так как червеобразный отросток — часть толстой кишки, то возможно и удвоение аппендикса. Только хирургу вряд ли за всю свою практику придется с этим столкнуться. При исследовании клинических случаев аппендэктомий удвоение было только в двух случаях на 50 000 исследований(0,004%). Первый описанный случай датируется 1892 годом, и до настоящего времени сообщается лишь о ста таких аномалий.
Некоторые авторы представили классификации, чтобы описать анатомические варианты. Первая классификация была разработана Каве (Cave), дополненная в 1962 году Уолбриджем (Wallbridge).
Удвоенный аппендикс (duplex vermiform appendix) подразделяется на 3 типа: А, В и С.
При типе А выявляются два червеобразных отростка, отходящих от одной слепой кишки общим основанием.
Тип В характеризуется наличием двух аппендиксов, отходящих от слепой кишки, но из разных мест.
При типе С фактически не только два червеобразных отростка, но и два купола слепой кишки.
Кроме того, описана вариация червеобразного отростка подковообразной формы. И даже(!) — наличие у пациента трех червеобразных отростков (Tinckler L.F., «Triple appendix vermiformis — a unique case», 1968).
Встречается аппендикс и такой
А теперь представьте ситуацию: может ли быть второй аппендицит, если у человека аппендикс был уже удален? Может, если аппендиксов два. В 1966 году G.Mauzels описал случай аппендицита у ребенка, у которого второй отросток не был верифицирован. Через 5 месяцев возникла необходимость второй аппендэктомии, так как во втором аппендиксе развилось воспаление.
Так что, с очень малой вероятностью, у пациента с аппендэктомией в анамнезе может быть второй раз аппендицит!
Описан случай белого мужчины, 36 лет с ожирением, у которого в течение суток беспокоили боли в нижней части живота (Jose Roberto Alves, PubMed, Appendicitis in double cecal appendix: case report, aug 2014). Пациенту была произведена лапаротомия, при которой выявлен острый аппендицит. Кроме того, при разделении спаек рядом с подвздошной кишкой был выявлен еще один аппендикс. Была произведена двойная аппендэктомия. При гистологическом исследовании выявлено воспаление сразу в двух(!) отростках.
Белая стрелка: дистальная часть подвздошной кишки, черная стрелка — отросток с небольшим воспалением. Зеленой стрелкой обозначен выраженно воспаленный червеобразный отросток
Это был первый случай в Южной Америке и вообще первый случай, когда воспалилось сразу два аппендикса!
С пациентом все кончилось благополучно и он был выписан на 3 сутки.
Наличие двух червеобразных отростков часто сочетают с другими анатомическими аномалиями со стороны системы пищеварения, мочевой и костной систем. Хирурги должны помнить о таких анатомических вариантах и не сбрасывать их со счетов.
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Не так давно аппендикс считался бесполезным и даже вредным органом. Его удаляли каждому, кто жаловался на внезапную боль в животе. А после операции часто выяснялось, что никакого воспаления нет и в помине. Но врачи не спешили признавать ошибку: мол, удалили не зря, все равно рано или поздно воспалился бы…
И лишь недавно исследование результатов такой практики показало, что дети, которым в раннем возрасте необоснованно удалили отросток слепой кишки, отставали от сверстников как в физическом, так и в умственном развитии. И вообще, люди со «случайно» удаленными аппендиксами чаще других страдают от множества заболеваний. Почему, пояснить тогда не сумели.
В организме человека аппендикс не принимает участия в процессе пищеварении, но это не означает, что он не нужен. Наш червеобразный отросток слепой кишки (таково полное название аппендикса) — это лимфоидная ткань (как миндалины в горле), в которой функционируют клетки, выполняющие важные иммунные функции. Другими словами, аппендикс принимает самое активное участие во всех защитных реакциях организма. Особенно быстро реагирует этот отросток на воспалительные нарушения в слепой кишке и всего желудочно-кишечного тракта — недаром его часто называют «кишечной миндалиной». Но именно эта особенность может превратить аппендикс в уязвимое место. Если лимфоидная ткань часто и интенсивно работает, то его стенки набухают, перистальтика нарушается, содержимое задерживается, и начинает развиваться воспалительный процесс — аппендицит.
Размеры аппендикса у человека невелики, как правило, от 5 до 10 см. У некоторых людей длина червеобразного отростка достигает 18 см, но это редкость.
Следует сказать, что хотя острый аппендицит (т.е. воспаление аппендикса) является самой частой причиной оперативных вмешательств, все же большинство людей — 60 % — живут, не зная этой проблемы вовсе.
Принято считать, что аппендикс воспаляется от попадания в него жестких неперевариваемых частиц, например, шелухи семечек и т.д. Повторяем: это заблуждение. Отверстие аппендикса слишком мало — 1-2 мм. Опытные хирурги могут вспомнить лишь единичные случаи, когда в червеобразном отростке оказывались семечко яблока или косточка маслины. Аппендикс воспаляется, когда начинает «пропускать» в себя бактерии, населяющие кишечник. Сначала происходит нагноение самой слизистой, а потом и всех слоев стенки отростка. Очень активно этот процесс идет при наличии каловых камней, запоров, усилении гнилостного брожения в кишечнике.
Современные специалисты склонны относить к причинам острого аппендицита гастрономические пристрастия современного человека, а также повальную аллергизацию. Как это ни странно, но раньше аппендициты были редкостью — это вообще относительно новое заболевание. Врачи сетуют, что мы стали употреблять слишком много мяса, а это как раз и есть провоцирующий фактор.
Статистика утверждает, что чаще всего с острым аппендицитом на операционный стол попадают молодые здоровые люди, самого трудоспособного возраста. У детей аппендицит встречается редко, так же как и у людей после 50 лет. Наиболее «аппендицитный» период в жизни человека — от 15 до 39 лет. Причем в данном случай важную роль играет наследственный фактор. Замечено, что если у кого-то из родителей удален аппендикс, то и у детей вероятность такой операции велика.
Острый аппендицит у беременных женщин не такая уж редкость. Может ли беременность спровоцировать это болезненное состояние? Такой вариант не исключен, ведь в этот период многие системы организма,
в том числе иммунная, перегружены. Дополнительным провоцирующим фактором может стать и нагрузка на органы брюшной полости. Кроме того, мы уже упоминали, что аппендицит «любит» людей молодого возраста.
Но в любом случае не следует паниковать. Подобные операции делали еще 50 лет тому назад и весьма успешно: у детей, которые находились тогда в материнской утробе, уже выросли свои внуки. Операция выполняется под общим наркозом. Этого бояться не нужно — современные средства позволяют избежать негативного влияния наркоза на плод. Через две недели от аппендицитного переполоха останется лишь маленький розовый рубец, о котором вы вскоре и думать забудете. Ведь ваш мир наполнен прекрасным ожиданием и неповторимым общением с еще не родившимся, но уже живущим человеком!
По первым симптомам аппендицит распознать трудно, потому что тошнота, периодические боли в животе и незначительное повышение температуры тела (до 37,5? С) могут быть проявлениями множества других болезней. Например, отравлений, гриппа, последствий травмы и т.д. Иногда при аппендиците наблюдается рвота или диарея (понос). У многих пациентов боль возникает не там, где расположен аппендикс, а в эпигастральной области («под ложечкой»). Это наталкивает на мысль о холецистите, гастрите и других заболеваниях. Плохо то, что при появлении подобных симптомов в ход идет «тяжелая артиллерия» всех мыслимых домашних средств — желчегонные настойки, грелки, клизмы и промывание желудка. Такие манипуляции опасны! До прихода врача нельзя употреблять обезболивающие средства и антибиотики. А клизма может вызвать сильные болевые спазмы и привести к перфорации кишки. Ни в коем случае нельзя греть живот с помощью грелки или теплой ванны. Нужно немедленно обратиться к врачу-хирургу или вызвать «скорую». Терпеть и тянуть время не стоит — медали за мужество не дождетесь,
а вот неприятности получить очень легко. Ведь аппендицит — это не просто воспаление, а воспаление, развивающееся с чудовищной скоростью. Операцию желательно успеть сделать через 6-8 часов после появления первых симптомов. Промедление еще на несколько часов грозит омертвением тканей и тяжелым воспалением брюшной полости — перитонитом.
У каждого человека проявление болезни может быть особенное, индивидуальное, поэтому не следует ни с кем себя сравнивать и пытаться самостоятельно ставить диагноз. Этим должен заниматься доктор. Картину, похожую на аппендицит, могут давать болезни почек, гастрит, энтероколит, острое воспаление яичников, кисты различной локализации, воспаление легких, внематочная беременность и т.д. Опытному врачу, как правило, не составит труда по особым диагностическим признакам при осмотре больного отличить воспаление аппендикса от другой патологии.
Сама операция не считается сложной, если проводится вовремя, и нет дополнительных осложняющих обстоятельств. В легких случаях она длится 20-30 минут. Но иногда встречаются анатомические особенности расположения аппендикса, затрудняющие доступ к нему. Лишний вес и значительные жировые отложения также являются препятствием. Но самое важное для успешной операции — это состояние пациента, в котором он попадает на операционный стол. Очень важно как можно раньше установить правильный диагноз.
А уже на следующий день после операции нужно вставать и пытаться сделать хоть пару шагов. Это предотвращает образование спаек. Первые 2-3 дня больным показана диета — кефир, жидкие каши, протертый суп, паровые котлеты. Затем постепенно можно употреблять привычную еду — все, кроме острых блюд и копченостей. Через 7-10 дней бывший пациент уже «снова в строю».
Но еще в течение месяца врачи рекомендуют ограничивать физические нагрузки.
Оказывается, наследство в виде аппендикса досталось не каждому божьему созданию. Аппендикс есть у травоядных (овец, верблюдов, лошадей), причем у некоторых видов он достигает внушительных размеров — до нескольких метров. В отличие от человеческого организма — это важное звено их системы пищеварения. В нем скапливается большое количество трудно перевариваемой пищи (кора, жесткие стебли, колючки) и происходит ее тщательная ферментация. После такой дополнительной обработки самая жесткая растительная пища легко усваивается.
А вот у котов аппендикса нет. Поэтому аппендицит им не грозит. У кроликов же и морских свинок аппендикс воспаляется достаточно аппендикса. Только диагностировать его у домашних питомцев чрезвычайно трудно, почти невозможно — вся надежда на опытного ветеринара.
Аппендикс — это небольшой отросток слепой кишки, который не имеет никакого отношения к процессу пищеварения. Он поддерживает микрофлору толстого кишечника, служит подобием инкубатора для кишечной палочки, из которого новые ее порции поступают в толстую кишку/
Наиболее «аппендицитный» период в жизни человека — от 15 до 39 лет.
Статистика свидетельствует, что от воспаления аппендикса и возникших осложнений до сих пор умирает до 9% больных!
При появлении симптомов острого аппендицита нельзя употреблять обезболивающие средства и антибиотики. Клизма может вызвать сильные болевые спазмы и привести к перфорации кишки. Ни в коем случае нельзя греть живот с помощью грелки или теплой ванны. Нужно немедленно обратиться к врачу-хирургу или вызвать «скорую».
источник
Аппендикс – червеобразный отросток слепой кишки длиной от 5 до 15 см, который защищает ее от бактерий. Расположен он на границе между тонким и толстым кишечником. Аппендицитом называют воспаление аппендикса. Заболевание может возникнуть практически у любого человека, независимо от возраста. В данном случае показано хирургическое вмешательство в стационаре. Как распознать аппендицит? Какие у него симптомы?
Содержание статьи:
Аппендицитом может заболеть практически любой человек. Причин может быть несколько: например, длительная задержка каловых масс в слепой кишке, скопление в аппендиксе мелких глистов, закупорка просвета отростка инородным телом, проглоченным с пищей. Этой болезни способствует и вялость толстых кишок, склонность к запорам.
Аппендицит может протекать в острой и хронической формах
Острая стадия, как правило, сопровождается болью в животе справа. Больному кажется, что ноет вся область живота, но спустя 5–6 часов ощущения сконцентрируются в определенной области. Они могут быть внезапными или нарастать постепенно. Температура тела поднимается до 37,5–38,5°C или остается неизменной. При первых признаках необходимо обратиться к врачу, который возьмет анализы крови на количество лейкоцитов и пробу мочи, определит, с какой стороны аппендицит у пациента, и назначит необходимую терапию. Если вовремя не принять меры, воспаление перейдет в полость брюшины и разовьется перитонит. Гной может прорвать стенки кишечника, а микробы распространятся внутри полости живота.
Хронический аппендицит чаще развивается после перенесенного острого приступа, но иногда может и сам по себе возникнуть. Проявляется он более или менее постоянными болями в животе справа или в подложечной области, иногда тошнотой. В данном случае показано удаление червеобразного отростка. Боль усиливается при кашле, смехе, любом другом напряжении мышц.
Для диагностики аппендицита любой формы редко используют рентген, чаще прибегают к УЗИ-исследованию
Если на экране отросток не виден, значит, это не аппендицит. Воспаленный орган хорошо просматривается в виде трубки длиной около 7 см, которая окружена жидкостью. Квалифицированный специалист сразу поставит верный диагноз. Измененные ткани брюшины и увеличенный аппендикс можно определить и с помощью компьютерной томографии, но возможность провести это обследование есть не во всех клиниках. Хорошо помогает лапароскопия. По сути, это один из самых достоверных методов определения аппендицита, которые имеются в медицине.
Аппендицит сопровождают характерные симптомы. В первую очередь ноющая или приступообразная боль, тошнота, рвота, апатия к еде, появление жидкого стула. Появляется недомогание и слабость, у гипертоников повышается давление.
Пациент с аппендицитом при ходьбе сгибается в правую сторону, рукой придерживает беспокоящую половину живота, на лице часто выраженная гримаса боли. Не менее важным симптомом является ригидность брюшной стенки, ее изменение при надавливании.
Если положить руку на живот, можно почувствовать уплотнение или, наоборот, ощутить впадину
Симптомы у детей немного отличаются от тех ощущений, которые испытывают взрослые. Заболеваемость возрастает после 2 лет, когда начинает формироваться слепая кишка с несимметричным ростом ее стенок. Очень важно устранить страх у ребенка перед операцией, поскольку дети школьного и дошкольного возраста часто боятся врачей, поэтому скрывают симптомы до последнего.
Заболевание начинается резко. Температура тела вырастает до 38,5–39,5°С, сильные боли в животе не дают находиться в одном положении, рвота становится неукротимой, часто это совпадает с диареей. Мышцы передней брюшной стенки в правой подвздошной области напрягаются, врач это диагностирует путем пальпации. Исследование пораженной области проводится очень осторожно, чтобы не доставить человеку дополнительные страдания.
Даже при незначительных болях в области живота следует обратиться к врачам, вызвать скорую помощь или же посетить ближайшую клинику. Только так можно избежать осложнений в виде перитонита или других неприятных последствий
Ребенок плохо спит, капризничает и отказывается от еды. На фоне недомогания может возникнуть насморк и появиться жидкий стул. Маленькие дети могут плакать и приседать на корточки. Чтобы выявить аппендицит дома, отвлеките внимание ребенка, слегка нажмите на живот с правой стороны. Если малыш подогнул ножки, скорее всего, у него идет воспалительный процесс. У детей слепая кишка расположена несколько выше, чем у взрослых. Врачи изучают с помощью специальных приборов и манипуляций ригидность червеобразного отростка и при его неизменном состоянии исключают аппендицит.
После диагностики необходимо провести хирургическое вмешательство. Как правило, это происходит в стационаре при помощи квалифицированных специалистов. Врачи аккуратно проводят операцию, а затем доставляют пациента в палату интенсивной терапии. Если все проходит хорошо, человека выписывают уже на 10-е сутки. При побочных эффектах или осложнениях больного оставляют на более продолжительный срок с обязательным назначением нужного лечения.
источник
Крайне важно уметь вовремя распознать симптомы аппендицита и немедленно обратиться к врачу. В противном случае, вы можете получить осложнения и даже поставить под угрозу свою жизнь.
Аппендицит — это воспаление аппендикса, который представляет собой орган, похожий на мешочек, соединенный с толстой кишкой.
Это орган не несет жизненно важных функций, поэтому вы можете быть абсолютно здоровы и вести нормальную жизнь без него.
Его функция неизвестна, но считается, что он участвует в формировании иммунитета к инфекциям.
Итак, как было сказано выше, при его воспалении и случается аппендицит.
Если вовремя не начать лечение, аппендикс может лопнуть, что поставит под угрозу вашу жизнь. Важно, чтобы вы немедленно обратились к врачу, если вы заметите у себя один из признаков аппендицита.
Этому воспалению сопутствует ряд симптомов и, учитывая, что аппендикс может лопнуть в период от 48 до 72 часов после начала воспаления, каждый должен уметь определять эти симптомы.
Первые симптомы воспаления обычно включают появление судорог, легкий понос или боль в области живота.
По мере того, как он становится больше, воспаленный аппендикс раздражает слизистую оболочку брюшной стенки.
Это раздражение может вызвать острую боль, которая локализуется в нижней правой части живота. С течением времени эта боль усиливается.
У некоторых людей эта боль ощущается в двух местах одновременно. Аппендицит может вызывать боль в нижней части спины или тазе.
Аппендицит обычно вызывает легкую лихорадку, между 37,2 ° С и 38 ° С. Вы можете также испытывать озноб.
Если происходит разрыв аппендикса, в результате инфекции температура может подняться до 38,3 °С, также повышается частота сердечных сокращений.
Аппендицит может вызвать такие симптомы, как тошнота и рвота. Вы можете потерять аппетит и чувствуете, что не можете съесть ни кусочка. Вы также можете страдать от запоров или тяжелой диареи.
Если у вас возникли такие проблемы, что даже не могут выходить газы, это может быть ярким свидетельством частичной или полной закупорки вашего кишечника. И, конечно, это может быть связано с развивающимся воспалением.
Дети не всегда в состоянии понять, что они плохо себя чувствуют. Для них бывает трудно вовремя определить боль и даже просто указать на то, что у них болит живот.
Это осложняет задачу, ведь в таком случае невозможно определить причину боли и понять, не является ли она симптомом аппендицита.
Вы можете легко спутать его с гастроэнтеритом или инфекцией мочевыводящих путей. Тем не менее всегда лучше перестраховаться и вызвать скорую помощь, когда есть подозрение на аппендицит.
Разрушение аппендикса, или перитонит, очень опасен для любого человека, но риск смерти гораздо выше у младенцев и детей младшего возраста.
У детей в возрасте до двух лет часто наблюдают следующие симптомы аппендицита:
- рвота
- вздутие живота или запор
- болезненность в области живота
Дети постарше и подростки более склонны к следующим симптомам:
- тошнота
- рвота
- боль в нижней правой части живота
Многие симптомы аппендицита, такие как спазмы в животе и тошнота, могут напоминать дискомфорт во время беременности. Однако иногда картина сильно отличается от классических симптомов аппендицита, особенно на поздних сроках.
Во время беременности из-за роста матки аппендикс расположен выше. Таким образом, вы можете чувствовать боль в верхней части живота, а не в правой нижней.
Беременные женщины, страдающие от аппендицита, могут быть более склонны к появлению следующих симптомов:
- повышенная кислотность
- газы
- чередование запора и поноса
Воспаление аппендицита может произойти в любой момент жизни, но, как правило, это происходит чаще всего в возрасте от 10 до 30 лет и одинаково часто встречается у мужчин и женщин.
Вы не можете его предотвратить, но вы можете принять некоторые меры предосторожности, чтобы снизить риск от последствий.
Есть теория, что диета, богатая клетчаткой, снижает риск воспаления аппендикса. Так что ешьте больше фруктов и овощей.
Вот некоторые пищевые продукты с высоким содержанием клетчатки, которые также могут помочь:
- малина
- яблоки
- груши
- артишоки
- зеленый горошек
- брокколи, чечевица
- красная фасоль
- отруби
- ячмень
- овсянка
Увеличив потребление клетчатки, вы предотвратите возникновение запоров и будущего накопления фекалий, что обычно является наиболее распространенной причиной аппендицита.
Не забудьте сразу обратиться к врачу, если вы или любой из ваших близких испытывает вышеперечисленные признаки.
Помните, что не существует домашних средств, которые могут помочь. Вполне возможно, что многие из них лишь осложнят ситуацию.
Врач является единственным, кто может определить, вызваны ли эти симптомы аппендицитом. Вполне вероятно, он возьмет у вас анализ крови и мочи, чтобы проверить наличие инфекции, а также сделает УЗИ брюшной полости или КТ, чтобы определить степень воспаления аппендикса.
источник
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
источник
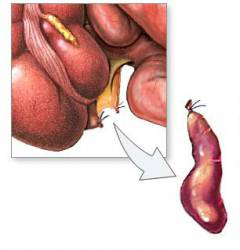
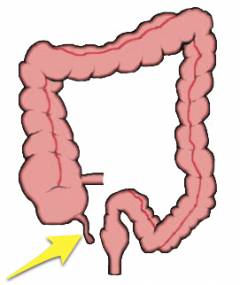
Подвздошная и ободочная кишка соединяются не «конец в конец»: тонкая кишка как бы впадает в толстую сбоку. Таким образом, получается, что конец толстой кишки как бы слепо закрыт в виде купола. Этот отрезок называется слепой кишкой. От него и отходит червеобразный отросток.
Основные особенности анатомии аппендикса:
- Диаметр червеобразного отростка у взрослого человека составляет от 6 до 8 мм.
- Длина может составлять от 1 до 30 см. В среднем – 5 – 10 см.
- Червеобразный отросток расположен по отношению к слепой кишке кнутри и немного кзади. Но могут встречаться и другие варианты расположения (см. ниже).
- Под слизистой оболочкой червеобразного отростка находится большое скопление лимфоидной ткани. Ее функция – обезвреживание болезнетворных микроорганизмов. Поэтому аппендикс часто называют «брюшной миндалиной».
- Снаружи аппендикс покрыт тонкой пленкой – брюшиной. Он как бы подвешен на ней. В ней проходят сосуды, питающие червеобразный отросток.
Лимфоидная ткань появляется в аппендиксе ребенка примерно со 2-й недели жизни. Теоретически в этом возрасте уже возможно развитие аппендицита. После 30 лет количество лимфоидной ткани уменьшается, а после 60 лет она замещается плотной соединительной тканью. Это делает невозможным развитие воспаления.
| До того как было установлено истинное назначение аппендикса, его считали рудиментом – «ненужной» частью кишки, при помощи которой предки современного человека переваривали сырое мясо. Одно время практиковалось даже профилактическое удаление аппендикса у здоровых людей. Но после такой операции у пациента снижался иммунитет. |
Червеобразный отросток может располагаться в животе по-разному. В таких случаях острый аппендицит часто напоминает другие заболевания, и у врача возникают затруднения с постановкой диагноза.
Варианты неправильного расположения червеобразного отростка:
| Изображение | Пояснение |
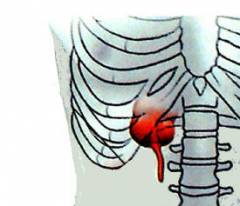
| Возле крестца. | |
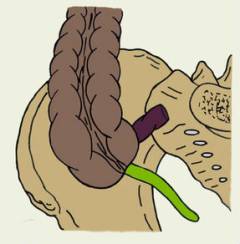 | В малом тазу, рядом с прямой кишкой, мочевым пузырем, маткой. |
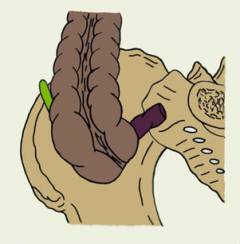 | Сзади от прямой кишки. |
 | Рядом с печенью и желчным пузырем. |
 | Спереди от желудка – такое расположение червеобразного отростка бывает при мальротации – пороке развития, когда кишка недоразвита и не занимает нормального положения. |
| Слева – при обратном положении органов (при этом сердце находится справа, все органы как бы в зеркальном отражении), либо при чрезмерной подвижности слепой кишки. |
Причины, которые приводят к ослаблению защиты, проникновению бактерий в слизистую оболочку червеобразного отростка и развитию острого аппендицита:
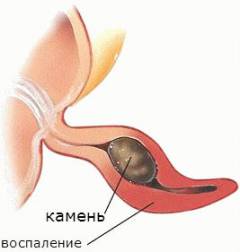
- Закупорка просвета червеобразного отростка. Причиной этого может быть опухоль, каловые камни, паразиты, чрезмерное разрастание лимфоидной ткани. В червеобразном отростке постоянно образуется слизь. Если просвет аппендикса перекрыт, то она не может оттекать в кишку, скапливается внутри червеобразного отростка, растягивает его. Это способствует повреждению слизистой оболочки и развитию воспаления.
- Нарушение кровотока. Если артерии, которые кровоснабжают червеобразный отросток, закупориваются тромбом, то его стенка перестает получать кислород и питательные вещества. Ее защитные свойства снижаются.
- Неправильное питание. Человеку необходимы пищевые волокна: они усиливают сокращения стенки кишечника и способствуют проталкиванию кала. Если их не хватает, то кал застаивается в кишке, затвердевает, превращается в камни. Один из каловых камней может закупорить просвет червеобразного отростка.
- Аллергические реакции. Аппендикс вполне можно назвать иммунным органом, поскольку в нем находится очень большое количество лимфоидной ткани. В нем могут возникать аллергические реакции, обусловленные чрезмерной функцией иммунных клеток.
- Склонность к запорам. Кишечник таких людей называют «ленивым». Кал по нему продвигается медленнее, и это способствует его уплотнению, попаданию в аппендикс.
Воспалительный процесс начинается со слизистой оболочки червеобразного отростка и распространяется вглубь его стенки. В связи с этим выделяют четыре основные формы острого аппендицита:
-
Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает.
-
Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной.
- Гангренозный аппендицит. Происходит омертвение червеобразного отростка. Вокруг него в брюшной полости развивается воспаление. Обычно аппендицит переходит в гангренозную форму в течение 24 – 72 часов.
-
Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.
Воспаление в аппендиксе нарастает быстро, поэтому симптомы острого аппендицита обычно выражены очень ярко. Тем не менее, даже врачу далеко не всегда удается сразу понять, что случилось с пациентом. Симптомы, которые возникают при остром аппендиците и некоторых других острых хирургических патологиях, объединяют под общим названием «острый живот». Такое состояние должно заставить больного немедленно посетить хирурга либо вызвать бригаду «Скорой помощи».
Основные симптомы острого аппендицита:
| Симптом | Описание |
| Боль |
|
| Усиление боли | Действия, во время которых боль при остром аппендиците усиливается:
Усиление боли происходит за счет смещения аппендикса. |
| Тошнота и рвота | Тошнота и рвота возникают почти у всех больных с острым аппендицитом (бывают исключения), обычно через несколько часов после возникновения боли. Рвота 1 – 2 раза. Она обусловлена рефлексом, возникающим в ответ на раздражение нервных окончаний в червеобразном отростке. |
| Отсутствие аппетита | Больному с острым аппендицитом ничего не хочется есть. Встречаются редкие исключения, когда аппетит хороший. |
| Запор | Возникает примерно у половины больных с острым аппендицитом. В результате раздражения нервных окончаний брюшной полости кишечник перестает сокращаться и проталкивать кал. У некоторых больных аппендикс расположен таким образом, что он соприкасается с тонкой кишкой. При его воспалении раздражение нервных окончаний, напротив, усиливает сокращения кишечника и способствует возникновению жидкого стула. |
| Напряжение мышц живота | Если попытаться ощупать у больного с аппендицитом правую часть живота снизу, то она будет очень плотной, иногда почти как доска. Мышцы живота напрягаются рефлекторно, в результате раздражения нервных окончаний в брюшной полости. |
| Нарушение общего самочувствия | Состояние большинства больных является удовлетворительным. Иногда возникает слабость, вялость, бледность. |
| Повышение температуры тела | В течение суток температура тела при остром аппендиците повышается до 37 – 37.8⁰С. Повышение температуры до 38⁰С и выше отмечается при тяжелом состоянии больного, развитии осложнений. |
Аппендицит – это острая хирургическая патология. Устранить ее и избежать угрозы для жизни больного можно только путем экстренной операции. Поэтому при малейшем подозрении на острый аппендицит нужно сразу вызвать бригаду «Скорой помощи». Чем быстрее врач осмотрит больного – тем лучше.
| При малейшем подозрении на острый аппендицит «Скорая помощь» должна быть вызвана сразу же! |

Некоторые люди, когда их начинает беспокоить постоянная боль в животе, обращаются в поликлинику к терапевту. Если возникает подозрение в том, что у больного «острый живот», его отправляют на консультацию к хирургу. Если тот подтверждает опасения терапевта, то больного увозят на «Скорой помощи» в хирургический стационар.
- В каком месте болит живот (доктор просит больного самого указать)?
- Когда появилась боль? Что больной делал, ел до этого?
- Была ли тошнота или рвота?
- Повышалась ли температура? До каких цифр? Когда?
- Когда в последний раз был стул? Был ли он жидким? Был ли у него необычный цвет или запах?
- Когда больной в последний раз ел? Хочет ли есть сейчас?
- Какие еще есть жалобы?
- Удаляли ли больному в прошлом аппендикс? Этот вопрос кажется банальным, но он важен. Аппендицит не может возникать дважды: во время операции воспаленный червеобразный отросток всегда удаляют. Но не все люди об этом знают.

При остром аппендиците выявляется много специфических симптомов. Основные из них:
| Симптом | Пояснение |
| Усиление боли в положении на левом боку и уменьшение – в положении на правом боку. | Когда пациент ложится на левый бок, аппендикс смещается, и натягивается брюшина, на которой он подвешен. |
| Врач медленно надавливает на живот пациента в месте расположения червеобразного отростка, а затем резко отпускает руку. В этот момент возникает сильная боль. | Все органы в животе, в том числе и аппендикс, покрыты тонкой пленкой – брюшиной. В ней находится большое количество нервных окончаний. Когда врач нажимает на живот – листки брюшины прижимаются друг к другу, а когда отпускает – резко разлепляются. При этом, если имеется воспалительный процесс, происходит раздражение нервных окончаний. |
| Врач просит больного покашлять или попрыгать. При этом боль усиливается. | Во время прыжков и кашля червеобразный отросток смещается, и это приводит к усилению болей. |

Иногда случается, что больного доставляют в хирургический стационар, его осматривает врач, но даже после тщательного осмотра остаются сомнения. В таких ситуациях пациента обычно оставляют в больнице на сутки и наблюдают за его состоянием. Если симптомы усиливаются, и не остается сомнений в наличии острого аппендицита, проводят операцию.
Наблюдение за больным с подозрением на острый аппендицитнельзя проводить в домашних условиях. Он должен находиться в стационаре, где его будет регулярно осматривать врач, а при ухудшении состояния его сразу отправят в операционную.
Иногда происходит так, что имеются яркие признаки острого аппендицита, а сделав разрез, хирург обнаруживает здоровый аппендикс. Это бывает очень редко. В такой ситуации врач должен внимательно осмотреть кишечник и полость живота – возможно, под острый аппендицит «замаскировалось» другое хирургическое заболевание.
- Гинекологические патологии: воспаление и гнойники маточных труб и яичников, внематочная беременность, перекрут ножки опухоли или кисты, апоплексия яичника.
- Почечная колика справа.
- Острое воспаление поджелудочной железы.
- Острое воспаление желчного пузыря, желчная колика.
- Язва желудка или двенадцатиперстной кишки, которая проходит насквозь через стенку органа.
- Кишечная колика – состояние, которое часто имитирует острый аппендицит у детей.
Для того чтобы понять причину боли в животе и своевременно предпринять необходимые действия, пациента обязательно должен осмотреть врач. Причем, в первую очередь больного нужно показать именно хирургу!
| Исследование | Описание | Как проводится? |
| Общий анализ крови | Изменения, выявленные в крови пациента, вместе с другими признаками подтверждают диагноз острого аппендицита. Выявляется повышенное содержание лейкоцитов – признак воспалительного процесса. | Кровь берут сразу же после поступления в хирургический стационар. |
Во время рентгеноскопии врач может увидеть на экране:
- Специфические признаки острого аппендицита.
- Каловый камень, который закупоривает просвет аппендикса.
- Воздух в животе – признак того, что происходит разрушение стенки червеобразного отростка.
Ультразвуковые волны безопасны для организма, поэтому УЗИ является предпочтительной методикой при подозрении на аппендицит у беременных женщин, маленьких детей, пожилых людей.
При наличии воспаления в червеобразном отростке выявляется его увеличение, утолщение стенок, изменение формы.
При помощи ультразвукового исследования острый аппендицит выявляется у 90 – 95% пациентов. Точность зависит от квалификации и опыта врача.
Это метод является более точным по сравнению с рентгенографией. Во время компьютерной томографии можно выявить аппендицит, отличить его от других заболеваний.
КТ показана при остром аппендиците, сопровождающемся осложнениями, если есть подозрение на опухоль или гнойник в животе.
- Если врач долго наблюдает за пациентом, но все еще не может понять: имеется ли у него острый аппендицит, или нет.
- Если симптомы острого аппендицита возникают у женщины и сильно напоминают гинекологическое заболевание. Как показывает статистика, у женщин каждую 5-ю – 10-ю операцию при подозрении на аппендицит выполняют ошибочно. Поэтому, если врач сомневается, намного целесообразнее прибегнуть к лапароскопии.
- Если симптомы имеются у больного с сахарным диабетом. За такими пациентами нельзя долго наблюдать – у них нарушено кровообращение, снижена иммунная защита, поэтому очень быстро развиваются осложнения.
- Если острый аппендицит диагностирован у пациента с избыточной массой тела и хорошо развитым подкожным жиром. В этом случае при отказе от лапароскопии пришлось бы делать большой разрез, который долго заживает, может осложняться инфицированием и нагноением.
- Если диагноз не вызывает сомнений, и сам пациент просит выполнить операцию лапароскопически. Хирург может согласиться при отсутствии противопоказаний.
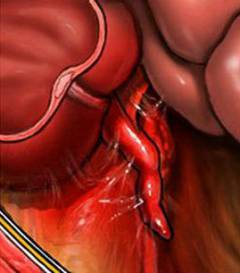
Операция при остром аппендиците называется аппендэктомией. Во время нее врач удаляет червеобразный отросток – иным способом избавиться от очага воспаления нельзя.
Виды операции при остром аппендиците:
- Открытое вмешательство через разрез. Выполняется чаще всего, так как оно проще и быстрее, для него не нужно специальное оборудование.
- Лапароскопическая аппендэктомия. Выполняется по специальным показаниям (см. выше). Может быть проведена только в том случае, если в клинике есть эндоскопическое оборудование и обученные специалисты.
Операцию всегда проводят под общим наркозом. Иногда, в исключительных случаях, может быть использована местная анестезия (только у взрослых).
При помощи лекарств вылечить острый аппендицит невозможно. До прибытия врача нельзя самостоятельно принимать никакие препараты, так как из-за этого симптомы уменьшатся, и диагноз будет поставлен неправильно.
Медикаментозная терапия используется только в качестве дополнения к хирургическому лечению.
До и после операции больному назначают антибиотики:
| Название антибиотика* | Описание | Как применяется?** |
| Зинацеф (Цефуроксим) | Антибиотик одного из последних поколений. Эффективен против разных видов болезнетворных микроорганизмов. Применяется в виде внутривенных и внутримышечных инъекций. |
|
| Далацин (Клиндамицин) | Антибиотик, эффективный против разных видов возбудителей гнойно-воспалительных заболеваний. Принимают внутрь, внутривенно и внутримышечно. | Внутрь:
Внутримышечно и внутривенно:
|
| Метрогил (Метронидазол, Трихопол) | Антибиотик, обладающий высокой активностью в отношении простейших одноклеточных паразитов и бактерий, обитающих в бескислородных условиях. Помимо острого аппендицита, часто применяется для лечения язвенной болезни желудка. | Препарат применяется в таблетках, в растворах для инъекций. Дозировка подбирается лечащим врачом, в зависимости от возраста больного и формы острого аппендицита. |
| Тиенам | Сочетание антибиотика и фермента, препятствующего его разрушению. Благодаря этому Тиенам не расщепляется в почках и не разрушается под действием ферментов бактерий. Эффективен против разных видов болезнетворных микроорганизмов, применяется при тяжелых формах острого аппендицита. | Применение у взрослых:
|
| Имипенем | Антибиотик, эффективный против большинства видов бактерий. Устойчив к ферментам бактерий, которые разрушают другие антибиотики. Применяется при тяжелых формах аппендицита, когда неэффективны другие антибактериальные препараты. | Препарат вводится внутривенно. Обычная доза для взрослого – 2 г в сутки. |
| Меронем (Меропенем) | По эффектам аналогичен имипинему, но меньше разрушается в почках и за счет этого более эффективен. | Внутривенно:
Внутримышечно:
|
**Информация о названиях и дозировках препаратов представлена исключительно в ознакомительных целях.Медикаментозное лечение при остром аппендиците может назначаться только врачом в стационаре. Самолечение недопустимо, оно способно приводить к негативным последствиям.
- Аппендикулярный инфильтрат.Если операция вовремя не проведена, то примерно на 3 день из-за воспаления аппендикс склеивается с окружающими петлями кишечника, и вместе они превращаются в плотный конгломерат. При этом человека беспокоят небольшие боли, повышение температура тела до 37⁰С. Со временем инфильтрат рассасывается или превращается в гнойник. Больному назначают постельный режим, диету, холод на живот, антибиотики. Операции при инфильтрате не проводят.
- Гнойник в брюшной полости. Представляет собой полость, заполненную гноем, которая образуется из-за расплавления инфильтрата. Беспокоят сильные боли, высокая температура тела, вялость, разбитость, плохое самочувствие. Лечение хирургическое: гнойник должен быть вскрыт.
- Перитонит. Это тяжелое состояние, обусловленное попаданием гноя из червеобразного отростка в живот. При отсутствии адекватного лечения больной может погибнуть. Проводят экстренную операцию и назначают антибиотики.
- Пилефлебит. Это очень редкое и крайне опасное осложнение острого аппендицита. Гной попадает в вены, в результате чего их стенка воспаляется, и на ней начинают образовываться тромбы. Лечение предусматривает применение мощных антибиотиков.

Во второй половине беременности у женщины бывает сложно прощупать живот. Увеличенная матка смещает червеобразный отросток вверх, поэтому боль возникает выше места его нормального расположения, иногда прямо под правым ребром.
Надежный и безопасный метод диагностики аппендицита у беременной женщины – ультразвуковое исследование.
Единственный метод лечения – операция. В противном случае может погибнуть и мать, и плод. При беременности часто выполняется лапароскопическое вмешательство.
Особенности острого аппендицита у детей младше 3 лет:
- Невозможно понять, болит ли у ребенка живот, а если болит, то в каком месте. Маленькие дети не могут этого объяснить.
- Даже если ребенок может указать на место боли, обычно он показывает область вокруг пупка. Это связано с тем, что аппендикс в раннем возрасте расположен не совсем так, как у взрослых.
- Ребенок становится вялым, капризным, часто плачет, сучит ножками.
- Нарушается сон. Обычно ребенок становится беспокойным ближе к вечеру, не спит и плачет всю ночь. Это и заставляет родителей под утро вызвать «Скорую Помощь».
- Рвота возникает 3 – 6 раз за день.
- Температура тела часто повышается до 38 — 39⁰С.
Поставить диагноз очень сложно. У врачей часто возникают сомнения, ребенка оставляют на сутки в стационаре и наблюдают в динамике.
источник







 Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает.
Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает. 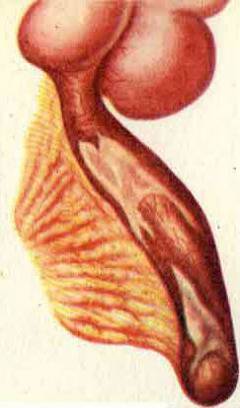 Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной.
Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной. 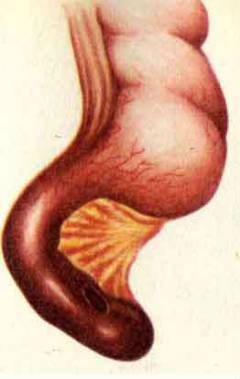 Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.
Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.