При рождении у каждого человека есть отросток слепой кишки — аппендикс . Этот орган до сих пор остается загадкой для медиков. В прошлом веке его было принято удалять «заранее», чтобы предотвратить острый и реже хронический аппендицит, сейчас врачи призывают отказаться от подобной практики по ряду многих причин. Воспаление червеобразного отростка является тяжелым заболеванием, которое почти всегда лечат хирургическим путем . Гораздо реже встречается хроническая форма. Любому человеку необходимо знать, где находится аппендицит, ранние признаки заболевания.
Червеобразный отросток прямой кишки присутствует с рождения в организме. Воспаление этого органа во многих ситуациях происходит спонтанно, без каких-либо явных предпосылок, развивается в виде острого заболевания. Аппендицит у женщин нередко путают с гинекологическими заболеваниями — острым воспалением яичником, внематочной беременностью, поэтому важна быстрая и адекватная диагностика.
Состояние больного уже через несколько часов становится критическим и угрожающим жизни. По этой причине с момента изобретения антибиотиков в тридцатых-сороковых годах прошлого века и до конца столетия врачи едва ли не настаивали: удалять превентивно (меры, принимаемые до наступления неблагополучного события) червеобразный отросток.
Но теперь это врачебное мнение считается устаревшим. Несмотря на то, что аппендицит — по-прежнему тяжелое и опасное для жизни состояние, удалять невоспаленный отросток кишечника гастроэнтерологи не советуют. Это связано с тем, что орган долгое время считался рудиментом, оставшимся в наследство от предков-пещерных людей, но «лишних» органов у человека нет.
Аппендикс нужен в качестве:
- Утилизации части веществ «про запас».
- В червеобразном отростке живут симбиотические бактерии.
- С помощью аппендикса организм восстанавливается, если погибают основные колонии.

Таким образом, аппендикс служит защитой от дисбактериоза — довольно распространенного диагноза в современном мире. Тем не менее, оперативное вмешательство по-прежнему считается единственным приемлемым вариантом терапии острого аппендицита — состояния, когда происходит воспаление червеобразного отростка слепой кишки. В редких случаях отмечается вялотекущая форма болезни — так называемый, хронический аппендицит, в отличие от острого, он не является показанием к немедленной полостной операции.
Расположение аппендикса человеку без медицинского образования определить сложно. Это связано с тем, что кишечник, в отличие от «зафиксированных» на своих местах органов — сердца, легких, печени, пластичен, петли могут перемещаться внутри брюшной полости.
На точную локализацию влияют такие факторы:
- пол;
- возраст;
- рост;
- телосложение — у худых людей петли распределены свободнее, у полных лежат «теснее»;
- индивидуальные особенности.
Кишечник компактно распределен внутри организма. Чем полнее человек, тем ближе друг к другу лежат петли, соответственно, аппендикс будет находиться выше. Также на этот фактор влияет рост — у детей, невысоких людей меньше физического пространства в брюшной полости и пол. Женщины также отличаются более «плотной» анатомией кишечных петель, поскольку в брюшной полости должно оставаться место для яичников, матки и других гинекологических органов. Соответственно, у мужчин петли лежат несколько более свободно.
Тем не менее, поскольку признаки аппендицита достаточно характерны, можно самостоятельно определить локализацию отростка слепой кишки. В норме этот орган никак не ощущается , человек просто не «знает» о его существовании. Необходимость знать, с какой стороны находится аппендицит, связана со своевременным обращением к врачу, от предварительной самодиагностики может зависеть жизнь человека.
При возникновении боли аппендикс «ищут» так:
- Вертикально — определить локализацию справа. Это и есть место, с какой стороны аппендицит обнаруживается чаще всего.
- Мысленно разделить брюшную полость на две горизонтальные части. Приложить ладонь ниже пупка справа.
- Это и есть приблизительное место нахождения отростка слепой кишки, который и провоцируют болезнь, известную как аппендицит.
Необходимо понимать, что размер брыжейки, количество висцерального (внутреннего) жира и другие факторы значительно влияют на смещение аппендикса. С другой стороны, при воспалении болезненность не локализуется в одной точке, может существенно смещаться . Поэтому любая боль в животе у человека, которого не оперировали по поводу острого аппендицита, всегда в первую очередь, подозрительна на данное заболевание. Квалифицированная диагностика помогает точно поставить диагноз, но симптоматику.
Воспаление червеобразного отростка слепой кишки происходит спонтанно. На данный момент неизвестна какая-либо однозначная причина, провоцирующая острое состояние. Болезнь известна человечеству тысячи лет, первые операции по удалению червеобразного отростка, по данным историков, проводились еще в каменном веке . В античные времена они стали обыденностью, хотя были все еще опасны для жизни из-за отсутствия нормальных лекарств, известных в наше время.
Среди возможных провоцирующих факторов разными врачами-гастроэнтерологами и хирургами упоминаются такие:
- Инфекционный фактор. Эта теория во врачебных кругах остается доминирующей. Она связана с патологическим развитием условно-патогенной микрофлоры, преобладании ее над полезной. В норме «хорошие» бактерии убивают «врагов» кишечника, а в аппендиксе особенно много симбиотических микроорганизмов. Если этот баланс нарушается, запускается патологический процесс.
- Закупорка «привратника». Слепой отросток отделен от остального кишечника привратником, хотя и значительно менее плотным, чем тот, который разделяет желудок и начало петель. Благодаря «привратнику», бактерии могут свободно переходить по мере необходимости. Если этот доступ перекрывается, начинается с одной стороны гибель полезных, с другой — бесконтрольное размножение вредоносных.
- Нехватка питания. Симбионты, обитающие в червеобразном отростке, существуют за счет ресурсов человеческого организма. Они регулярно получают еду, а продукты жизнедеятельности уходят дальше по кишечнику, чтобы быть выведенными из организма наряду с другими токсинами. Недостаток пищи также вызывает массовую гибель симбионтов.
- Застой крови в сосудах червеобразного отростка. Кровь перестает циркулировать, вследствие чего начинается некроз тканей.
Эти факторы описывают механизм аппендицита. С другой стороны, если анализировать, что именно приводит к нежелательным результатам, можно выявить подобные закономерности:
- В группе риска лица, страдающие запорами, поскольку у них образуются каловые камни. Медленная перистальтика чревата закупоркой слепого отростка.
- Аппендицит у женщин порой возникает на фоне инфекций гинекологических органов, когда вредные бактерии «перемещаются» из яичников, труб или матки к другим участкам организма. Расположено все близко, а хронические инфекции могут субъективно почти не ощущаться в течение долгих лет.
- Люди, страдающие хроническими энтеритами, гастритами, колитами и любыми другими воспалительными заболеваниями ЖКТ, также рискуют получить острый приступ аппендицита.
- Кишечные паразиты — иначе говоря, глисты или простейшие вызывают обструкцию на отдельных участках. Червеобразный отросток служит их частой «жертвой».
- Неправильное питание. Переедание, обилие грубой клетчатки, жирной пищи и других трудноперевариваемых продуктов, способны спровоцировать приступ аппендицита.
Однако в подавляющем большинстве случаев причины остаются неизвестными, а заболевание относится к идиопатическим — то есть, возникает «само по себе». Экстренное состояние пропустить невозможно, оно характеризуется яркими симптомами, которые обязательно привлекут к себе внимание больного. Профилактика же сводится к поддержанию правильной работы кишечника, разумной диете без излишеств, своевременному лечению внутренних инфекций.
Все заболевания желудка, кишечника, печени и других внутренних органов могут давать схожую симптоматику. Однако признаки аппендицита все-таки достаточно характерны, тем более что с этой точки зрения заболевание изучено очень хорошо. Определить развитие патологического процесса в червеобразном отростке слепой кишки можно начиная с ранних признаков.
Следует внимательно отнестись к следующим:
- Сильная боль . Не забывайте, что локализация не принципиальна — аппендицит склонен «захватывать» всю брюшную полость, давать иррадиацию в другие участки. Определение, где находится аппендикс, имеет только факультативное значение.
- Боль нарастает постоянно и существенно усиливается при движении. Может быть задействована вся поясница, спина, грудина. У некоторых боль отдается в ноги.
- Симптом Ситковского — популярный диагностический прием, заключается в том, что при аппендиците болевые ощущения усиливаются, если лечь на левый бок.
- Симптом Менделя — еще один характерный диагностический критерий. Если нажать в подвздошной области справа, где расположен отросток, а затем резко отпустить, наблюдается сильный приступ боли.
- Присоединяется тошнота, диарея . Она может быть однократной, каловые массы имеют нормальный или желтоватый вид.
- Учащенное мочеиспускание на фоне боли в животе. Этот же признак характерен для гинекологических воспалений у женщин, поэтому нужна квалифицированная диагностика.
- Температура тела поднимается до 38-39 градусов.
- Язык обложен желтоватым налетом , у человека наблюдается гнилостный запах изо рта.
Даже один из этих симптомов — повод немедленно вызывать «скорую помощь». На ранних стадиях воспаления, удаление отростка прямой кишки — это простая полостная операция, которая практически никогда не вызывает осложнений. С другой стороны, если надеяться на «само пройдет», то патологический процесс развивается. В течение нескольких часов некротизированные ткани могут лопнуть , что вызовет попадание огромного количества болезнетворных бактерий в брюшную полость. Развивается перитонит, который до сих пор часто приводит к летальным исходам.
Редкий вид заболевания — хронический аппендицит . Он подразумевает, что воспаление червеобразного отростка негнойное, нет обструкции, наблюдаются только частичные нарушения функционирования этого органа. Врачи «старой закалки» предпочитают удалять и такие аппендиксы — по принципу, «нет опасного органа — нет и риска для жизни пациента». Однако современные доктора могут рекомендовать консервативное лечение.
Единственное возможное лечение острой формы заболевания — аппендэктомия, то есть полное удаление червеобразного отростка. Несмотря на доказанность полезных функций, отсутствие этого органа практически не влияет на качество жизни человека, не заставляет придерживаться пожизненных диет.
Об операции нужно знать, что:
- чем быстрее поставлен диагноз и пациент оказывается на операционном столе — тем лучше;
- гнойный и некротизированный аппендицит опаснее неосложненного;
- каждый час промедления чреват перитонитом, поскольку отросток может разорваться в любую минуту;
- в течение суток после операции запрещено есть и пить;
- больного держат около недели в стационаре.
Современные способы удаления сделали операцию максимально простой и нетравматичной. Ее проводят в легких случаях под местным наркозом, общий необходим только при тяжелых формах, особенно если есть спайки или уже начал развиваться перитонит. Пациент получает антибиотикотерапию 7-10 дней после хирургического вмешательства в зависимости от назначения врача.
Для абсолютного большинства пациентов удаление аппендикса становится кратким эпизодом в жизни, про который люди быстро забывают. Главный принцип при малейшем подозрении на воспаление аппендикса — сразу же вызвать «скорую помощь» , поскольку диагностика также достаточно простая для профессионалов.
источник
Аппендикс, или червеобразный отросток, — это непарный орган, находящийся в брюшной полости, который имеет трубчатую форму, размерами от 2 до 17 см и более, своим основанием впадает в купол слепой кишки. В отростке имеются те же слои, что и у слепой кишки: серозный, мышечный, подслизистый, слизистый. В одном из них встречаются лимфоидные фолликулы (специфическая ткань, которая похожа по своей функции на миндалины в горле), которые играют огромную роль в образовании воспалительных изменений стенки аппендикса.
Кровоснабжение отростка осуществляется артерией, которая отходит от брыжеечных сосудов, снабжающих тонкий кишечник. Сосуды аппендикса могут иметь разветвления, и всегда проходят в брыжейке, которая состоит из жировой ткани и придает отростку подвижность.
Иннервация отростка (обеспеченность органов и тканей нервными клетками) осуществляется симпатическими и парасимпатическими нервными волокнами. Одним из важных для врачей является факт, что нервные волокна симпатической системы, питающие аппендикс, выходят из солнечного сплетения. Данная анатомическая особенность отмечена знаменитым хирургом Кохером, который описал смещение болей с верхних отделов живота в правую подвздошную область, при остром воспалении аппендикса.
В частности, проекция аппендикса на переднюю брюшную стенку находится в правой подвздошной области, которая ориентировочно располагается ниже и правее пупка, не доходя до правого бедра, т.е. можно сказать, что аппендицит находится у человека с правой стороны ниже пупка.
Как правило, аппендикс отходит от заднего сегмента купола слепой кишки, на 2-3 см ниже илеоцекального угла (место соединения тонкой кишки с толстой кишкой). Различают пять положений аппендикса относительно слепой кишки:
- Нисходящее (40-50%) — расположен в малом тазу;
- Боковое (латеральное) (25%) — размещен ближе к боковой брюшной стенке;
- Внутреннее (медиальное) (17-20 %) — то есть ближе к тонкой кишке;
- Заднее (ретроцекальное, дорсальное) (9-15 %) — при этом он может располагаться за куполом слепой кишки внутрибрюшинно или внебрюшинно, что значительно затрудняет диагностику острого аппендицита;
- Переднее (вентральное) (8-15%) — прилегает к передней брюшной стенке.
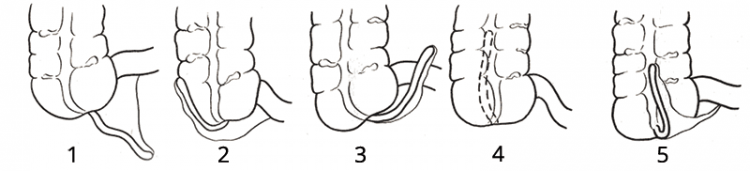
В зависимости от размещения отростка, клиническая картина заболевания у людей может быть разной и имитировать болезни различных органов.
Например, заднее расположение аппендикса может симулировать симптомы почечной колики с болью в пояснице, нарушением мочеиспускания и не выраженными болями в животе. Другой вариант, внутреннее размещения, при котором пациент жалуется на понос, боли по всему животу, что в свою очередь может натолкнуть больного и даже врача на мысль о банальной кишечной инфекции.
Классификация острого аппендицита:
- катаральный — воспаление только слизистой оболочки;
- флегмонозный — поражение слизистой, подслизистой и мышечной оболочки;
- гангренозный — поражение всех слоев органа;
- гангренозно-перфоративный — также поражение всех слоев, однако с наличием патологического отверстия в стенке аппендикса (перфорации).
На сегодняшний день не существует единственной теории развития заболевания. Однако еще в прошлом веке хирурги придавали большое значение некоторым из них, которые и теперь имеют место быть:
- Сосудистая теория. В ее основе лежит нарушение кровоснабжения или оттока крови по сосудам аппендикса, что может быть вызвано различными заболеваниями, такими как сахарный диабет, заболевания крови, атеросклероз сосудов, портальная гипертензия и другие.
- Теория застоя. Нарушение сократимости в червеобразном отростке нередко приводит к задержке каловых масс в просвете органа. При наличии застоя содержимого возникает резкое развитие патогенной бактериальной флоры, что приводит к проникновению бактерий в стенку отростка и его воспалению.
- Теория каловых камней. В аппендиксе иногда может образовываться каловый камень, который может вызвать пролежень стенки отростка и проникновении бактерий во все слои органа.
- Теория глистной инвазии. Наличие в кишечнике человека разных видов паразитических червей, не исключает их попадание в просвет аппендикса и проникновение в его стенку, что вызывает ответную воспалительную реакцию.
- Инфекционная теория. Данное предположение опирается на гистологический анализ удаленных воспаленных и нормальных аппендиксов. При исследовании обнаружено, что причиной развития воспаления стенки отростка являлось бактериальное воздействие на слизистую оболочку. Главным микроорганизмом, который осуществляет воздействие является энтерококк. Эта бактерия в нормальных условиях находится в просвете кишечника, однако при ослаблении организма или повышении вирулентности микроба, она вызывает патологические изменения стенки отростка, способствуя воспалению.
- Гематогенная теория. Теория связана с особенностью строения стенки аппендикса — наличием огромного количества лимфоидной ткани. Как известно, лимфоциты отвечают за защитную реакцию организма против возбудителя болезни. Так же и здесь, при наличии патогенного возбудителя, лимфоидная ткань червеобразного отростка первой, из органов брюшной полости, реагирует на угрозу. Таким образом, воспалительная реакция начинается в аппендиксе, и при постановке правильного диагноза и выполнении своевременной операции, не переходит на другие органы брюшной полости.
Как показывает опыт, своевременное удаление воспаленного аппендикса приостанавливает, а то и вовсе останавливает развитие воспалительного процесса в брюшной полости.
Необходимо запомнить несколько простых симптомов, которые помогут определить аппендицит в домашних условиях:
- боль в животе;
- напряжение мышц брюшной стенки;
- тошнота, иногда рвота;
- общая слабость, недомогание.
Итак, остановимся подробнее на каждой из них.
Подчеркиваю — этот симптом является основополагающим в постановке диагноза острого аппендицита. Хотя в редких случаях данный признак может и не проявиться, например, когда больной проспал его ночью, или не обратил на него внимания, так как периодически имеет проблемы с желудочно-кишечным трактом. Далее боли носят изнуряющий характер и локализуются в основном в правой подвздошной области.
Напряжение мышц брюшной стенки. Этот немаловажный симптом встречается также у большей части больных острым аппендицитом. Он возникает тогда, когда больной хочет покашлять или выполнить любую физическую нагрузку, при этом возникают боли и напряжение мышц брюшной стенки в правой подвздошной области. Если больной сам попробует дотронуться к этой области, то он сможет ощутить, как напрягаются его мышцы.
Этот симптом аппендицита более информативен для врача, который обследует больного, однако если заболевший человек обнаружит у себя данный признак, то он обязательно должен обратиться к специалисту.
Тошнота, иногда рвота. Существует множество диспепсических симптомов при наличии воспаления в органах пищеварительного тракта, но эти два в комплексе создают картину болезни, при которой обязательно нужно обратиться к врачу. Рвота и тошнота не являются специфическими симптомами острого аппендицита, однако часто сопровождают данное заболевание. Тошнота может быть постоянной, а рвота иметь единичный характер.
Общая слабость, недомогание, повышение температуры тела. Повышенная температура, общая слабость появляются при влиянии на организм токсических веществ, которые поступают в кровь при присутствии воспалительного очага, которым может являться воспаленный аппендикс.
У взрослых людей симптомы аппендицита практически ничем не отличаются, однако дифференциальная диагностика может составить некие трудности для врача. Представлю перечень заболеваний, которые могут иметь схожую клиническую картину с острым аппендицитом и встречаются одинаково у мужчин и женщин: воспаление дивертикула Меккеля, болезнь Крона, энтероколит, почечная колика, рак толстой кишки и др.
У женщин симптомы аппендицита схожи с признаками следующих патологий: воспаление придатков матки (аднексит, сальпингит, тубоовариальный абсцесс), нарушенная внематочная беременность, разрыв кисты яичника, овариальный синдром, апоплексия яичника. Главный момент, который нужно усвоить всем — все перечисленные заболевания нуждаются в квалифицированном лечении в клинике, или, как минимум, консультации врача.
У беременных наблюдается стертая картина болезни, которая может ввести в заблуждение при первичном осмотре женщины. Необходимо обратить внимание на период беременности, потому что на поздних сроках плод увеличивается и тем самым расширяет полость матки, которая смещает аппендикс вверх. В этом случае боль может размещаться в правом подреберье, быть не интенсивной и усиливаться при повороте беременной на правую сторону, из-за давления матки на воспаленный аппендикс. В остальном, симптомы схожи – также может быть рвота, тошнота, повышенная температура тела, слабость.
Наиболее безопасным и надежным методом диагностики аппендицита у беременных является УЗИ брюшной полости. При подтверждении диагноза острого аппендицита необходимо срочно выполнить оперативное вмешательство – удалить воспаленный аппендикс.
У детей присутствует некая особенность строения червеобразного отростка и органов брюшной полости:
- широкий и короткий аппендикс в возрасте до 3-4 лет, при этом отсутствует накопление или застой содержимого в просвете аппендикса;
- сравнительно большая площадь брюшины, что может способствовать быстрому всасыванию токсических веществ, и развитию фатального осложнения острого аппендицита – сепсиса;
- наличие короткого большого сальника (этот орган состоит в основном из жировой клетчатки и должен покрывать все органы брюшной полости, однако у детей он не способен этого сделать, что может привести к генерализации гнойного воспаления в брюшной полости).
Острый аппендицит в основном развивается у детей старше 5 лет, однако этот факт не предотвращает наличие аппендицита у новорожденных или младше 5 лет. Протекает острый аппендицит очень бурно и с выраженными общими симптомами. У детей младшего возраста признаками аппендицита могут являться: лихорадка, температура до 39 С, рвота, иногда понос, общая слабость, сонливость, отсутствие двигательной активности.
При осмотре ребенка отмечаются болевые ощущения и напряжение мышц в подвздошной области справа, положительные симптомы раздражения брюшины. Признаки аппендицита у детей старшего возраста, а также течение самого заболевания идентичны взрослым.
Нужно помнить, что любая боль, продолжающаяся более суток, должна вызвать настороженность. В диагностике острого аппендицита помогает УЗИ, а также КТ брюшной полости. Лечение аппендицита у людей пожилого возраста идентичное со всеми категориями население – оперативное удаление воспаленного аппендикса.
В первую очередь при наличии подозрения на острый аппендицит нельзя принимать обезболивающие препараты, так как они могут стереть клиническую картину заболевания. При распознавании у себя симптомов аппендицита, нужно обратиться к врачу немедленно. До приезда врача можно позволить себе выпить таблетку Дротаверина (но-шпа) или сделать внутримышечную инъекцию спазмолитиков (дротаверина или папаверина).
Для подтверждения диагноза острый аппендицит в медицинском учреждении используют следующие диагностические методы:
- общий анализ крови (наблюдается лейкоцитоз со сдвигом формулы влево);
- общий анализ мочи (часто бывает без патологических изменений);
- биохимический анализ крови (на первом этапе воспалительной реакции при остром аппендиците уровень билирубина, мочевины, креатинина, общего белка находятся в пределах нормы, однако при развитии осложнений данные показатели растут);
- УЗИ (в наше время имеет очень высокий процент постановки точного диагноза, при этом врач-диагност может указать на размеры отростка, его расположение, наличие или отсутствие свободной жидкости в брюшной полости);
- компьютерная томография брюшной полости (является золотым стандартом в диагностике острого аппендицита).
Лечение аппендицита без операции, хирургического вмешательства, невозможно, поэтому все пациенты с подозрением на острый аппендицит поступают сразу в хирургическое отделение. Хирург имеет в своем распоряжении всего 2 часа, чтобы определиться с диагнозом. Промедление в данном случае невозможно.
На протяжении 2-х часов можно провести консервативную терапию (спазмолитики, антибиотики, инфузионная терапия) и динамическое наблюдение. Если в совокупности с клинической картиной и ухудшением результатов дополнительных методов обследования хирург установил диагноз острого аппендицита, то пациенту необходима срочная операция.
Хирургический доступ при ранних сроках болезни производится в правой подвздошной области, в косом направлении длинной 7-10 см. При наличии признаков перитонита выполняют срединную лапаротомию, то есть разрез от пупка до лобка. Этот доступ позволяет хорошо санировать брюшную полость, избавиться от накопившегося экссудата и вылечить больного.
В завершении можно сказать, что своевременное обращение к хирургу и отказ от самолечения, позволит избежать осложнений острого аппендицита!
источник
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х10 9 /л при катаральном воспалении до 14-18х10 9 /л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости — тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и др.) прогноз серьезный.
источник
Аппендицит – самое распространенное хирургическое заболевание органов пищеварения, и одно из самых опасных. Опасность заболевания заключается, прежде всего, в его скоротечности и неизбежности появления серьезных, угрожающих жизни осложнений. Вероятность столкнуться с острым аппендицитом в течение жизни довольно высока. Он диагностируется у 5-10% людей.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет. Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины. Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей. Также аппендицит изредка диагностируют и у детей младше 5 лет.
Аппендицитом называют воспаление червеобразного отростка – аппендикса, расположенного в нижней части кишечника. В нормальном состоянии аппендикс – это небольшая трубочка диаметром в 7-10 мм и длиной в 50-150 мм. Она ответвляется от слепой кишки, при этом постепенно сужаясь, и не имеет сквозного прохода.
Функции аппендикса точно не выяснены. Раньше аппендикс рассматривался как простой рудимент, заимствованный человеком у его далеких животных предков с травоядным рационом и ныне функционально бесполезный. Теперь есть серьезные основания полагать, что он играет важную роль в эндокринных и иммунных процессах, а также в формировании микрофлоры кишечника. Доказано, что люди с удаленным аппендиксом имеют проблемы с достаточным количеством полезных микроорганизмов в кишечнике. Однако все же аппендикс не относится к числу жизненно важных органов, без которых организм не может существовать.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка. Аппендикс увеличивается в размерах и становится болезненным. В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу. Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели. Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу. Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
Основные стадии развития аппендицита:
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины возникновения аппендицита у взрослых до сих пор точно не установлены. Однако ученые сходятся в том, что не существует одной-единственной причины аппендицита, общей для всех пациентов. У каждого больного причина может быть своей собственной. В большинстве случаев аппендицит вызывается закупоркой входа червеобразного отростка в прямую кишку. Причины закупорки могут быть разными – например, попадание в отросток каловых камней или инородных тел. Она может быть вызвана и сдавливанием верхней части отростка из-за спаечных процессов, являющихся следствием холецистита или энтерита.
Также большую роль в возникновении аппендицита играют бактерии – энтерококки, стрептококки, стафилококки и кишечная палочка. Чаще всего имеет место сочетание обоих этих факторов. Застой содержимого отростка приводит к ослаблению его внутреннего иммунитета и внедрению болезнетворных бактерий в слизистую оболочку. Также существует теория, согласно которой основная причина аппендицита – спазм сосудов, питающих червеобразный отросток кровью. Еще одна возможная причина – травмы области живота, повлекшие за собой повреждение или перемещение отростка.
К факторам, способствующим заболеванию, следует отнести склонность к запорам, плохую перистальтику кишечника, недостаток растительных волокон в пище, переедание, многие инфекционные заболевания желудочно-кишечного тракта, наличие паразитов. На появление болезни могут влиять и наследственные факторы, а также снижение иммунитета из-за вредных привычек, стрессов, недостатка витаминов и микроэлементов.
Также отмечена повышенная частота возникновения аппендицита у беременных женщин – из-за смещения отростка, вызванного увеличением размеров матки. В случае некоторых заболеваний матки возможно перенос с нее очага воспаления на аппендикс.
Для ранней диагностики аппендицита симптомы имеют важнейшее значение. Их знание позволяет отсечь прочие заболевания ЖКТ, не имеющие отношения к воспалению аппендикса.
Основные признаки аппендицита у взрослых включают:
- Острую боль в животе, в том числе и при надавливании
- Повышение температуры
- Тошноту
- Рвоту
Первые симптомы и признаки острого аппендицита не всегда позволяют однозначно идентифицировать это заболевание. Первоначально болезнь может маскироваться под другую, не столь опасную, и человек может принять приступ аппендицита за почечные колики или гастрит.
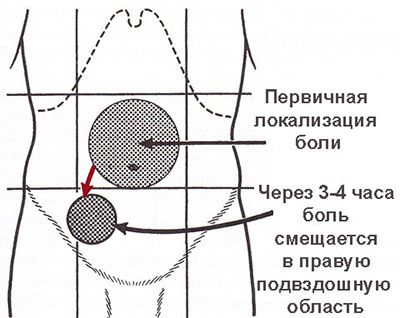
Главный симптом аппендицита – постоянные острые боли в области живота. Как правило, резкая боль появляется неожиданно, чаще всего ночью или утром. В катаральной стадии боль сначала разлита по всему животу или появляется в его верхней части (в эпигастральной области). Но затем боль концентрируется в правой нижней части живота, ниже пупка и чуть выше бедра (в подвздошной области).
Процесс перемещения очага боли носит название симптома Кохера и является одним из главных определяющих признаков болезни. В большинстве случаев он свидетельствует именно об аппендиците, а не о каком-либо другом заболевании желудочно-кишечного тракта. Этот процесс происходит в течение нескольких часов после начала болезни. Характер болей со временем также меняется, они усиливаются, становятся пульсирующими и ноющими. Боль усиливается при смехе и кашле, глубоком вдохе, немного стихает при повороте на правый бок или в положении, когда ноги подогнуты к животу. Боль может также иррадировать в правую ногу и ощущаться при ходьбе. При надавливании на подвздошную область боль обычно почти не ощущается, однако если резко отпустить живот, то появляется сильная боль. Отмечается напряженность брюшной стенки.
С развитием заболевания боль может на некоторое время утихнуть. Но это свидетельствует не об излечении, а лишь о некрозе тканей стенки отростка, в том числе и его нервных окончаний. Однако надавливание на подвздошную область по-прежнему чрезвычайно болезненно. После этой стадии обычно происходит перфорация стенки, гной растекается по брюшине и боль возвращается, усиленная во много раз.
Следует иметь в виду, что иногда аппендикс может быть расположен слева, поэтому в таком случае болеть будет левая часть живота. В некоторых случаях боли могут ощущаться в правом подреберье, в области лобка, таза, поясницы.
Симптомы аппендицита у взрослых также включают расстройства желудочно-кишечного тракта. Прежде всего, это тошнота. Иногда могут отмечаться рвота и понос, не приносящие облегчения. Однако диарея при аппендиците характерна, прежде всего, для детей, у взрослых она встречается реже. Также отмечаются задержка стула, ощущение сухости во рту. При нестандартном положении отростка может появиться задержка мочеиспускания (дизурия). Часто отмечается тахикардия – до 90-100 ударов в минуту.
В начальной фазе заболевания температура повышается незначительно – до +37-38 ºС. Впоследствии температура может даже падать до нормальной, однако в заключительной стадии, предшествующей прорыву гноя наружу, она опять повышается до высоких показателей – +39-40 ºС. При этом боли существенно усиливаются.
В случае появления аппендицита у пожилых людей его симптомы могут быть стерты и незаметны вплоть до перехода заболевания в деструктивную стадию. Боли могут носить тупой характер, тошнота быть незначительной, а такая особенность, как повышенная температура, может вообще отсутствовать. Однако это не значит, что аппендицит протекает у пожилых людей легче. Наоборот, в пожилом возрасте гораздо чаще наблюдаются осложнения аппендицита.
Затруднена диагностика аппендицита и у маленьких детей (до 5 лет). Это связано с тем, что признаки аппендицита у взрослых обычно выражено четче, чем у детей. Иногда аппендицит у ребенка маскируется под простое расстройство желудка. Боли часто не локализованы в подвздошной области, да и порой ребенок не может объяснить где именно у него болит живот. В этом случае следует ориентироваться на такие признаки, как повышение температуры до +38 ºС, обложенность языка, диарею. Однако все эти симптомы могут появляться и при других заболеваниях, поэтому ребенка необходимо показать специалисту.
Фото: plenoy m/Shutterstock.com
Также существует несколько форм атипичного аппендицита, при котором симптомы могут отличаться от стандартных.
- Эмипиема. Форма аппендицита с медленным развитием, при котором симптом Кохера отсутствует, а боль сразу появляется в подвздошной области.
- Ретроцекальный аппендицит. Характеризуется слабыми признаками воспаления брюшины, жидким стулом. Боли часто ощущаются в области поясницы и иррадируют в область бедра.
- Левосторонний аппендицит. Имеет классическую клиническую картину, однако боли ощущаются в левой подвздошной области.
- Тазовый аппендицит. Больше характерен для женщин. Отмечается слабое повышение температуры, дизурия, боль иррадирует в область пупка.
При малейшем подозрении на аппендицит следует вызвать врача. Основанием для обращения к врачу являются любые постоянные боли в области живота, не проходящие в течение 6 часов. До осмотра врача не следует принимать слабительные, антибиотики или прочие желудочно-кишечные препараты, и особенно анальгетики, так как все эти лекарства могут смазать клиническую картину и затруднить постановку диагноза. Также запрещена установка грелки на правую часть живота, поскольку внешний источник тепла способен ускорить развитие болезни. Показан постельный режим. Следует воздержаться от приема пищи. При приходе врача необходимо рассказать ему про все симптомы, о том, как болит живот, и позволить ему провести осмотр.
Для диагностики используется в первую очередь визуальный осмотр и пальпация. Основными симптомами являются напряженный живот, болезненность в правой нижней его части. Однако эти методы не всегда надежны. Используются также такие методы диагностики, как УЗИ, МРТ и компьютерная томография, анализы крови и мочи. При просмотре анализа крови основное внимание обращают на повышенный уровень лейкоцитов в крови (лейкоцитоз). Может проводиться также диагностическое лапароскопическое обследование через отверстие в стенке живота.
Следует учесть, что распознавание недуга может быть затруднено, поскольку симптомы острого аппендицита во многом сходны с другими заболеваниями желудочно-кишечного тракта. К ним относятся острый гастроэнтерит, панкреатит, язва (особенно в случае ее прободения), кишечные или почечные колики, воспалительные процессы матки, растяжение или разрыв мышц живота. Поэтому важно дифференцировать аппендицит от других заболеваний, которые в большинстве не требуют срочного оперативного вмешательства.
Аппендицит обычно лечится хирургическим методом. Он состоит в удалении аппендикса (операции аппендэктомии). В некоторых случаях ему может предшествовать терапия при помощи антибиотиков. Иногда возможно и консервативное лечение, без удаления отростка – в этом случае назначают антибиотики. Как правило, к нему прибегают в том случае, если есть какие-то противопоказания к операции.
Операция по удалению отростка проводится либо традиционным путем, при помощи открытого разреза, либо лапароскопическим методом. Первые 12 часов после операции следует соблюдать постельный режим и избегать приема пищи. В восстановительный период также возможна терапия последствий заболевания при помощи антибиотиков. Длительность восстановительного периода зависит от того, на какой стадии болезни была проведена операция и обычно составляет 1-2 недели.
источник
Если речь идёт о подозрении на аппендицит, то действовать следует быстро, иначе промедление может обернуться для человека опасными последствиями в виде внутрибрюшного кровотечения, сепсиса, гнойного пилефлебита, неограниченного перитонита, который зачастую при несвоевременном медицинском вмешательстве становится причиной летального исхода.
Стоит сказать, что путать понятия «аппендицит» и аппендикс» ненужно. Это абсолютно разные термины. Аппендикс — орган – вытянутый придаток слепой кишки, или первичного отдела толстой кишки, а аппендицит – это острый воспалительный процесс, стремительно развивающийся в этом органе и требующий срочного оперативного вмешательства.
Функции аппендикса до сих пор до конца не изучены. Но точно известно, что этот орган принимает участие в различных иммунных процессах, формирует ферменты, необходимые для пищеварения – липазу, амилазу, обеспечивает контроль за перистальтикой. Кроме того, аппендикс – настоящий «кладезь» полезных бактерий, которые необходимы для нормальной работы организма.
Именно по этим причинам в медицине отказались от удаления этого органа в качестве профилактики аппендицита. Поскольку это сильно влияет на формирование иммунной системы. Кроме того, у человека с удалённым аппендиксом часто нарушено пищеварение, они плохо переносят физические и умственные нагрузки, больше подвержены вирусным и бактериальным инфекциям.
В случае, когда развивается воспалительный процесс в аппендиксе, врачи говорят об аппендиците. В данной ситуации орган обязательно подвергается удалению. А ответственность за формирование иммунитета возьмут на себя другие органы – печень, селезёнка, лимфатические узлы.
Далее речь пойдёт о признаках аппендицита и том, как распознать заболевание на начальной стадии развития и избежать серьёзных осложнений?
В большей степени рискуют заболеть дети, возрастом 5 лет и старше, беременные девушки и взрослые люди от 20 до 30 лет. Развиться острое заболевание придатка слепой кишки может в равной степени как у женщин, так и у мужчин. Редко патологический процесс диагностируется у детей до 5 лет. Это объясняется особенностью лимфоидной системы органа и анатомическим строением аппендикса, который в этом возрасте имеет вид воронки, за счёт чего он с лёгкостью опорожняется.
В единичных ситуациях придаток воспаляется у пожилых людей. Это объясняется обратным развитием лимфосистемы в преклонном возрасте.
Клиника аппендицита зависима от формы и стадии прогрессирования болезни. Рассмотрим каждую из них по отдельности.
В начале развития аппендицит трудно отличается от обычного пищевого расстройства. Сначала больного беспокоит лёгкая болезненность в области живота – в верхней его части. Проявляется данный признак вечером или когда человек спит. Неприятные ощущения очень схожи с признаками гастрита. Они неинтенсивны, тупого характера. Как правило, на этой стадии человек не обращает на эти ощущения внимания, ссылаясь на обычное расстройство желудка.
Места локализации боли при воспалении аппендикса
Далее появляется ощущение тошноты. Отмечается однократная рвота. Через пару часов боль из верхнего отдела иррадиирует в нижний правый. При этом болезненность становится интенсивнее. Человек ощущает давление и пульсацию в брюшине. Со временем боль становится всё сильнее.
Нередко на данной стадии отмечается диарея, частое мочеиспускание. На этом этапе увеличивается температура тела. Как правило, показатели незначительные – в пределах 37-37,5 ͦ С.
Далее наблюдаются интоксикационные признаки, которые проявляются в виде:
- упадка сил;
- боли в голове;
- жажды, сухости в ротовой полости;
- частого сердцебиения;
- общего недомогания.
В завершении первой стадии воспаления придатка боли становятся настолько сильными, что человеку их сложно переносить. При прощупывании живот ещё остаётся мягким, но очень болезненным.
Внимание! Первичная стадия — самая благоприятная для хирургического вмешательства и хорошего исхода. Однако, как правило, большинство людей обращаются к доктору намного позже.
Больной ощущает сильные боли, которые чётко локализуются в подвздошной области — справа. Они пульсирующие и интенсивные. Одновременно с этим человек ощущает тошноту. Сердечный ритм увеличивается до 90 ударов в минуту. Температурные показатели достигают уже 38 ͦ С.
Первичная боль при воспалении аппендицита
Важно! Если на данном этапе посмотреть на живот, то во время вдоха и выдоха правая сторона будет отставать от других частей живота.
В этой стадии живот уже становится твёрдым (справа в нижней области). Здесь можно говорить о том, что воспаление перешло на брюшную полость. Больной чаще всего оказывается в операционной на данной стадии.
На данном этапе больной ощущает облегчение. Но это лишь мнимое ощущение (происходит процесс отмирание нервных клеток отростка, что становится причиной уменьшения чувствительности и исчезновения болевых ощущений).
Наряду с этим интоксикационные признаки становятся более выраженными. Сердечный ритм стремительно увеличивается, возможна многократная рвота.
Важно! На вторые-третьи сутки отмечается понижение температурных показателей. Как правило, они достигают отметки 36 ͦ С.
Живот по-прежнему остаётся твёрдым и вздутым. Перистальтика полностью отсутствует. При прикосновении к области, где располагается аппендикс, ощущается невыносимая боль.
В стенке аппендикса образовывается отверстие. Это процесс сопровождается невыносимой болью в брюшине в нижней его части справа. Ощущения с каждой минутой становятся интенсивнее. На данном этапе облегчения не наблюдается. Боль не прекращается.
Одновременно с этим отмечается:
- непрекращающаяся рвота;
- сильное вздутие и напряжение брюшины;
- тахикардия;
- отсутствие перистальтики;
- показатели термометра достигают максимального уровня;
- светлая поверхность языка темнеет (становится коричневатой).
Прорыв аппендикса становится причиной развития гнойного перитонита и образования в месте прободения гнойника.
В медицине выделяют несколько нехарактерных — атипичных форм острого воспаления придатка слепой кишки.
| Форма аппендицита | Характерные симптомы |
|---|---|
| Эмпиема аппендикса | Характеризуется развитием острого гнойного процесса. Гной концентрируется в области закупорки органа. Это очень редкое заболевание. Отличается от классического аппендицита тем, что боль локализуется сразу в нижней части живота справа. При этом серозная оболочка не затрагивается, а воспаление не переходит на брюшную полость. На начальной стадии развития болезни болезненность несильная. Только через 2-3 дня человек жалуется на нестерпимую боль. Интоксикационные признаки проявляются лишь на 3-5 день. Возможна рвота – однократная или двукратная |
| Ретроцекальный аппендицит | Встречается в 5-12% из всех случаев воспаления аппендикса. Этот тип аппендицита достаточно сложно отличить от обычного кишечного расстройства. Симптомы при этом размыты, что не позволяет вовремя поставить диагноз. На начальной стадии больной ощущает лишь лёгкое раздражение брюшины. По мере прогрессирования отмечается максимальная температура, жидкий стул со слизистым содержимым, ощущение тошноты, позывы к рвоте. Часто пациент указывает на боль в пояснице, которая иррадиирует в подреберье с правой стороны |
| Острый тазовый аппендицит | Развивается у людей с низким расположением аппендикса. Чаще всего – в 9-12% случаев – отмечается у женщин. В этом случае тазовый аппендицит легко спутать с воспалительными заболеваниями половых органов. Для начала патологии характерно возникновение незначительных болей в верхней части брюшины, которые по мере прогрессирования болезни иррадиирует в область над лобком или паховую связку с правой стороны. Как правило, эта патология не сопровождается рвотой или тошнотой. Однако из-за близкого расположения мочевого пузыря и прямой кишки у больного могут наблюдаться кишечные расстройства в виде диареи (в кале присутствует слизь) и частого мочеиспускание. При данном заболевании живот не напряжён |
| Подпечёночный аппендицит | Развивается в случае, когда аппендикс близко расположен к печени. Болезненность под правым ребром заставляет диагностировать скорее острый холецистит, чем аппендицит. При холецистите в подострой форме при пальпации можно обнаружить увеличение в размерах желчного пузыря. При обострённом аппендиците нащупать в брюшине какое-либо патологическое образование невозможно |
| Левосторонний аппендицит острый | Диагностируется у людей с нетипичным местонахождением внутренних органов. Характерны для этой болезни симптомы классического аппендицита. Только проявляться они будут именно с левой стороны |
| Аппендицит беременных | Ещё одна редкая форма воспаления аппендикса. Характеризуется слабо выраженной симптоматической картиной в виде незначительного повышения температурных показателей, раздражения брюшных органов и лёгкой болезненностью в подреберье с правой стороны |
| Хроническая форма | Существует ещё одна форма воспаления придатка начального отдела толстой кишки – хроническая. Встречается редко – в 1% случаев. Характеризуется несильной болезненностью. Сильно начинает болеть, когда человек физически нагружен и кашляет, чихает. Рецидив патологии проявляется так же как и классический аппендицит |
Классификация воспаления аппендикса
Рассматривают несколько источников, провоцирующих воспаление аппендикса в подострой форме.
- Отверстие аппендикса закупоривается каловыми конкрементами (копролитами) и непереваренными пищевыми частичками. Закупорка органа приводит к воспалению из-за застоя его содержимого.
- Попадание в аппендикс патогенов из кишечника – стафилококков, кишечной палочки, энтерококков, анаэробов, стрептококков.
Эти причины тесно связаны друг с другом, поскольку застой содержимого придатка — идеальная средой для роста микробов.
Кроме того, причинами прогрессирования аппендицита в обострённой форме могут быть болезни кишечника инфекционного и паразитарного происхождения. Ещё один источник развития воспаления в придатке слепой кишки является неправильное питание – чрезмерное употребление пищи с большим содержанием белка. Это способствует формированию продуктов белкового распада в полости кишечника и началу процессов гниения.
Запоры также являются источником подострого аппендицита. Невозможность вовремя освободить кишечник оборачивается ростом чужеродной микрофлоры.
Внимание! Испанские учёные провели исследование, в ходе которого было выяснено, что приступ острого аппендицита развивается в 40% случаев после употребления магазинных чипсов и прожаренных семечек. Чаще всего это происходит у детей 14 лет и старше.
Вылечить заболевание можно только хирургическим методом — путём резекции аппендикса. На начальной стадии осуществляется лапароскопическая операция (малоинвазивная). Если развились признаки перитонита, то проводится полостное оперативное вмешательство.
После операции человек остаётся в стационаре под наблюдением докторов 7-10 дней. Срок может продлиться. Это зависит от стадии заболевания, вида операции и осложнений, возникших после хирургического вмешательства.
Полостное оперативное вмешательство при аппендиците
Важно! На Западе лечение острого аппендицита осуществляется антибиотиками. Начинается оно как можно раньше. В России же антибактериальные лекарства применяются в период после проведения операции.
Если человек подозревает у себя аппендицит, то это повод к срочному обращению к доктору. Чем быстрее больной попадёт в операционную, тем меньше вероятность развития осложнений и тем быстрее вернётся к нормальной жизни.
источник







