Запор – нарушение процесса опорожнения прямой кишки. Это часто встречающееся осложнение, вызываемое дисфункцией кишечника в результате проведения хирургических процедур на органах брюшины, в том числе после аппендицита. Причиной становится нарушение эвакуаторной функции кишки. Запоры приводят к хроническому колиту и развитию дисбактериоза, отрицательно влияют на состояние кожи. Частое натуживание приводит к выпадению прямой кишки и образованию геморроя или грыжи.
Задержка дефекации (невозможность сходить в туалет) – в течение 24 часов служит первым признаком запора. В случае послеоперационного периода это время увеличивается до трех-пяти дней. Связано это с тем, что после операции самое главное – выход человека из наркоза. В этот период опасность представляет рвота, поэтому в течение суток после процедуры пациенту запрещён приём еды, включая обильное питье. Если приступы рвоты через сутки не повторяются – больному разрешается приём еды.
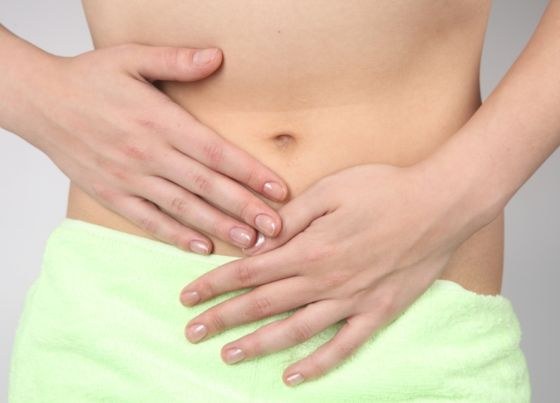
При возникновении затруднёний с дефекацией больной ощущает резкую боль и тяжесть внизу живота, его не оставляет ощущение наполненности.
Невозможность опорожнения приводит к отравлению токсичными элементами, содержащимися в кале. Наступает интоксикация организма – тошнота и рвота, снижается аппетит. Нарушается сон, появляется утомляемость и чувство недомогания. Скопление газов обуславливает появление отрыжки и неприятного привкуса во рту. Кал со временем отвердевает и становится причиной механических повреждений – порезов, через которые легко проникает инфекция. Ослабленный организм получает осложнения в виде инфекционного заболевания.
Удаление аппендицита нарушает нормальную работу внутренних органов, что обуславливает затруднения с дефекацией. Запор после удаления аппендицита вызывается следующими причинами:
- Действие анестезии и другие обезболивающие препараты. Удаление аппендицита – хирургическая операция, требующая применения наркотических и обезболивающих средств. Они – основная причина проблем со стулом. Наркоз вводится на время хирургической процедуры, вызывает расслабление всех мышц тела; обезболивающие средства снижают напряжение мышц живота. Поэтому сразу после хирургической процедуры возникают проблемы в восстановлении тонуса всех мышечных тканей, эвакуаторная функция не происходит в один момент.
- Ограниченная подвижность человека после аппендэктомии. Из-за постельного режима больной малоподвижен, что способствует снижению тонуса всех мышц.
- Спаечные процессы. Уплотнение из соединительной ткани может спровоцировать непроходимость.
- Стрессовое состояние человека. Нервное напряжение, вызванное заболеванием и хирургическим вмешательством, нарушает нормальную деятельность пищеварительной системы.
Скопившиеся плотные каловые массы задерживают выведение газов, из-за чего возникает вздутие живота. Из-за вздутия происходит сдавливание диафрагмы, нарушается сердечная деятельность и функционирование лёгких. Нельзя игнорировать симптомы задержки стула, последствия нарушения плохо отражаются на состоянии здоровья больного. Это провоцирует проблемы послеоперационных швов и травмирует кишечник. Налицо повод хирургам делать повторные оперативные вмешательства и назначать дополнительные лекарства, которые сильнее ослабят организм и сделают его восприимчивым к другим инфекциям. Как только операция завершена, с первых дней начинается профилактика.
После изучения жалоб пациента и личного осмотра врач рекомендует лечение. Основные направления – медикаментозное лечение, гимнастика, диета.
Больному назначаются слабительные лекарства и глицериновые свечи. Используются клизма и микроклизмы – масляные или на основе травяных отваров. Задача этих лекарств – очищение, они помогают исполнять эвакуаторную функцию, но не способствуют улучшению перистальтики кишечника.
Постоянное их применение позволит человеку привыкнуть к вспомогательным веществам, без их использования нарушение дефекации принимает хронический характер. По мере привыкания требуется постоянное увеличение дозы слабительного, и препарат вскоре становится бесполезным. Поэтому слабительное средство – не панацея от этой беды, но лишь элемент борьбы с ним. Если проблемы со стулом вызваны стрессовым состоянием, прописываются успокоительные средства – настойка пустырника или валерианы. Усиливают мышечную активность кишок настойки ромашки, мяты, плодов тмина и семян укропа. Масляные препараты в сочетании с растительными оказывают лечебный эффект.
Для восстановления функциональности кишечника назначается курс лечебной гимнастики, направленный на укрепление мышц тазового дна. Основное условие появления положительного сдвига – это регулярность выполнения упражнений. Полезны пешие прогулки и лёгкие пробежки, если это разрешает врач. Физические нагрузки разрешаются только по рекомендациям специалиста.
Принципы нормализации функционирования желудочно-кишечного тракта:
- Пища принимается порционно пять или шесть раз в день.
- Еда подогревается до комфортной температуры, горячее и холодное исключается.
- Соблюдение водного баланса.
- Исключаются продукты, провоцирующие газообразование.
Сразу после аппендэктомии рацион питания включает в себя кисель, сок, некрепкий чай и нежирный куриный бульон. Через несколько дней добавляются пюре из картофеля, кабачков и тыквы. Затем в меню включаются лёгкие овощные супы и куриные котлеты на пару, фрукты и обезжиренный йогурт. Запрещено принимать в пищу закрепляющие продукты: манную или рисовую кашу, вяжущие фрукты, жирные бульоны из рыбы и мяса.
Расслабляющий эффект дают свёкла, курага и чернослив. Полезным действием обладают продукты с содержанием клетчатки, овсянка, мёд, натуральные соки. Запрещаются копчёности, пряности, шоколад и соления. Твёрдая еда, фаст-фуд, кофе, газировка, алкоголь и сигареты под запретом.
Нормальная работа внутренних органов требуется не только после удаления аппендикса. Простые профилактические меры помогут предотвратить нарушения при дефекации. Установите режим и рацион питания. Пища принимается часто, с перерывами. В перерывах разрешаются лёгкие перекусы. В рацион питания включаются продукты, стимулирующие работу мышц кишок – сухофрукты, свежие фрукты, орехи, отруби.
Снижайте потребление белковых продуктов – мяса, яиц. Избегайте закрепляющих стул продуктов – уберите чёрный чай, хурму, красное вино, какао. Задержку вызывают употребление сыров и мороженое. Помимо сбалансированного рациона питания скорректируйте объём потребления жидкостей. Снижение уровня потребляемой жидкости приведёт к затвердению каловых масс. Это обязательно вода, соки и супы. Крепкий чай, какао, газировка и алкоголь, напротив, приводят к потере жидкости.
Активный образ жизни способствует улучшению работы кишечника. Особенно важны мышцы живота.
Регулярные физические нагрузки на пресс по полчаса в день позволят поддерживать в тонусе мышцы внутренних органов. Плавание, пробежки и прогулки снижают вероятность появления застойных процессов. Кроме режима питания установите режим дефекации. Калоизвержение проводится по утрам. Этот процесс ускоряет выпитый натощак стакан воды. При первых позывах организма надо опорожнять кишечник. Подавление естественных реакций потребностей повлечет расстройства: задержку каловых масс, растяжение стенок кишок.
Пересмотрите отношение к приёму лекарств, их бесконтрольный приём отрицательно сказывается на состоянии здоровья. Без особых показаний врача не злоупотребляйте медикаментами. Обезболивающие лекарства, слабительные и антибиотики негативно сказываются на работе внутренних органов. С осторожностью применяйте сорбенты, препараты железа, антациды и контрацептивы. Врач поможет подобрать аналоги препаратов с минимальным воздействием на пищеварительную систему.
Сохраняйте душевное равновесие. Работа внутренних органов подчиняется нервной системе, любой нервный стресс снимает функциональные качества кишечника, в результате чего начинаются проблемы со стулом.
источник
Аппендицит – это хирургическое заболевание со всеми признаками воспаления: боль, припухлость, краснота, субфебрилитет.
Органом-мишенью является небольшой отросток в переходе между толстым и тонким кишечником, его еще называют аппендиксом и анатомическим ориентиром для хирургов. Распространенность повсеместная.
Практически не болеют грудные дети, так как у них молочное питание, форма аппендикса в виде воронки, отсутствие лимфатического представительства в нем. Зависимости от пола нет. Статистически отмечается увеличение заболеваемости возрастной категории 10-30 лет, возможно, это связано с активной работой лимфатической системы отростка, неправильным питанием.
— гиперподвижность, перегибы отростка (дети);
— тампонада аппендикса калом при запорах (пожилые);
— обтурация непереваренными частицами пищи (семена, зерна);
— воспалительные заболевания кишечника, пищевые инфекции;
— травмы брюшной стенки, ее органов, живота.
— отечность,
— покраснение,
— боль, вследствие сдавления нервных окончаний отростка инфильтратом,
— повышение местной и общей температуры,
— присоединение инфекции и нагноение.
Если на данном этапе не оказать хирургическую помощь, то исход очевиден – прорыв гноя в брюшную полость, перитонит.
1. Боль в животе, а точнее в подвздошной области справа. Однако существует нетипичное расположение: вверху живота, в заднем проходе, в спине, в подвздошной области с левой стороны. Это зависит от расположения отростка и сопутствующих патологических процессов. При пальпации боль усиливается, что является диагностическим признаком.
2. Напряжение мышц брюшного пресса.
3. Щажение больной стороны путем подтягивания ноги к животу.
4. Тошнота, возможно и рвота.
5. Изменение стула в виде поноса или запора.
6. Повышение температуры, чаще незначительное.
Особенности у детей в том, что тяжело собрать анамнез, узнать конкретно, где болит, так как практически все показывают на пупок.
Лица преклонного возраста, в связи со стертой симптоматикой и рядом сопутствующей патологией, требуют особого внимания и повышенной диагностики.
Гистологические формы острого аппендицита (именно для этого после каждой операции все отростки отправляются на гистологическое исследование):
1. Катаральная (более легкая)
2. Деструктивная (тяжелая гнойная):
— флегмонозная,
— гангренозная,
— аппендикулярный инфильтрат.
— в срочном порядке позвонить в скорую помощь;
— положить больного на постель;
— приложить холод на живот.
Нужно учитывать тот факт, что исчезновение боли зачастую связано с переходом заболевания в тяжелую форму и без оперативного лечения здесь не обойтись.
Что нельзя делать при аппендиците:
— заниматься самолечением;
— принимать обезболивающие средства, они могут смазать всю клинику заболевания;
— употреблять пищу и пить воду;
— греть живот из-за возможной перфорации отростка и выброса инфекции в брюшную полость из-за усиления воспаления;
— принимать слабительные, вследствие возможного разрыва аппендикса.
Аппендицит – это желудочно-кишечное заболевание, но гастроэнтеролог мало чем сможет помочь, кроме вызова скорой помощи и госпитализации в хирургическое отделение.
Хирург ставит диагноз на основании:
— осмотра,
— общего анализа крови,
— заключения гинеколога у женщин (симптоматика схожа с аднекситом, разрывом кисты яичника, внематочной беременностью),
— рентгена и УЗИ брюшной полости.
Если на основании вышеперечисленных анализов и симптомов не удается поставить точный диагноз – больной остается в больнице под наблюдением хирурга на сутки, либо выполняется диагностическая лапароскопия. Она позволяет не только оценить ситуацию в брюшной полости, увидеть патологический процесс, его размеры и пределы распространения, но и произвести при необходимости лапароскопическую операцию по устранению воспаленного аппендикса.
Лапароскопия — надежный и достоверный метод лечения и диагностики многих заболеваний брюшной полости, в частности аппендицита. На коже производят маленький разрез 1-3 см. Через него в полость погружается тонкая трубка с видеокамерой на конце, позволяющая визуализировать органы. Для удаления отростка, остановки кровотечения, используют другие канюли. Такой вид операции относят к малоинвазивным. При необходимости всегда можно увеличить доступ путем расширенной открытой операции.
Вариантов лечения немного: лапароскопическая и традиционная открытая аппендэктомия под общим или местным наркозом.
При открытой аппендэктомии разрез производится в подвздошной области справа и с помощью рук хирурга скальпелем удаляется аппендикс. Имеет преимущество перед малоинвазивной — в более широком доступе.
Эндоскопическая операция обеспечивает меньшую кровопотерю, снижение риска осложнений после операции, небольшой рубец.
— правильное питание с большим количеством клетчатки, молочных продуктов;
— отсутствие перееданий;
— соблюдение правил гигиены;
— контроль нормальной работы кишечника, избегание запоров;
— избегание инфекции всеми способами.
Прогноз напрямую зависит от формы аппендицита, сроков обращения человека в больницу. Чаще благоприятный, летальность низкая, при быстром оказании помощи приближается к 0.
источник
Острый аппендицит – заболевание, которое может быть и у ребенка, и у беременной женщины, и у любого взрослого человека. При остром аппендиците почти всегда повышается температура, но главный симптом – боли в правой подвздошной области, которые резко отдают в пах при нажатии в область правого подреберья. Иногда появляется тошнота или боли вокруг пупка. Сама боль похожа на хватки и может периодически затихать. Если в сумме боли длятся более 6 часов — это тревожный признак. Острый аппендицит представляет собой воспаление червеобразного отростка слепой кишки. Маленький отросток длиной около 10 см и диаметром 1 см может стать причиной больших проблем, если при подозрении на аппендицит выбрать неправильную тактику поведения. Многие действия, которые при болях в животе люди делают «на автомате», при аппендиците противопоказаны. Единственная адекватная помощь — это хирургическое вмешательство, поэтому если схватил аппендицит — нужно вызвать скорую и не совершать ненужных действий. Рассмотрим подробнее, о каких действиях идет речь и чем они могут навредить.
Считается, что тепло помогает расслабить мышцы и снять спазм, поэтому при болях в животе многие пытаются воздействовать теплом. Это может быть горячая вода, компресс или грелка на живот. В любых других случаях это действительно может быть уместно, но только не при аппендиците. Воспаление в аппендиксе под воздействием тепла будет только прогрессировать. Развивающееся воспаление может привести к разрыву аппендикса и перитониту.
При запорах действительно могут быть боли, но если есть намеки на аппендицит – принимать слабительное ни в коем случае нельзя. Все слабительные препараты увеличивают объем каловых масс и усиливают сокращения кишечника. Такие волнения в кишечнике для воспаленного аппендикса могут стать «последней каплей» и спровоцировать его разрыв.
По ошибке ставить клизму при остром аппендиците могут из добрых побуждений, руководствуясь логикой, что нужно очистить кишечник, чтобы уменьшить давление на аппендикс. Однако через клизму кишечник заполняется водой, что ,наоборот, только увеличивает давление на воспаленный отросток слепой кишки. Как и в предыдущих случаях, это опасно разрывом аппендикса и распространением воспаления на всю брюшину, поэтому делать клизму нельзя.
Насколько бы неприятными и болезненными ни были ощущения, пытаться их «заглушить» с помощью таблетки нельзя. Во-первых, обезболивание никак не решит проблему, это не лечение. Во-вторых, если заглушить боль, можно упустить время. Боль – это сигнал организма о том, что срочно нужна помощь, если человек перестает ее чувствовать, он начинает полагать, что все прошло само собой и больше делать ничего не нужно. Острая боль, которая бывает при разрыве аппендикса, может оказаться смазанной и не побуждающей срочно обращаться за медпомощью, а в этот период счет идет на часы.
Еда или питье, поступающие в организм, всегда усиливают перистальтические движения кишечника, которые лишний раз «беспокоят» воспалившийся аппендикс. Кроме того, если подозрения на аппендицит подтвердятся – нужно будет делать операцию, поскольку других способов справиться с этим недугом медицина не имеет. Все операции под общим наркозом проводятся на голодный желудок: если от наркоза начнется рвота, пациент рискует захлебнуться рвотными массами. Чтобы быть готовым лечь на операционный стол для вырезания аппендицита, придется отказаться от еды и питья. Из еды допустима буквально пара ложек картофельного пюре, из питья – несколько глотков воды, а лучше просто смачивать водой рот и губы.
Острый аппендицит никогда не проходит сам. Единственный способ вылечиться – это операция по удалению воспаленного отростка. С острым аппендицитом можно проходить от 4 дней, но выход все равно будет один. Поэтому если есть подозрения на воспаление отростка слепой кишки — не стоит пренебрегать медицинским осмотром и вызовом скорой. Чем раньше воспаление будет выявлено, тем больше шансов, что операция пройдет успешно, и не будет иметь страшных последствий. Самое опасное – это пытаться народными методами справиться с аппендицитом. Этим можно только усугубить ситуацию. Также в рамках самолечения нельзя принимать антибиотики: они могут исказить картину болезни и помешают хирургу своевременно поставить диагноз.
По большому счету, все запрещенные при аппендиците действия призваны сохранить воспаленный отросток в покое, минимизировать воздействие на него и не искажать реальную картину болезни. Действия, противопоказанные при аппендиците, должен знать каждый человек, чтобы в экстренной ситуации не наделать ошибок. Если правильно определить аппендицит по симптомам, можно успешно дождаться скорую и не добавить проблем больному.
источник
Если аппендэктомия выполнена по поводу неосложненного катарального, флегмонозного или гангренозного аппендицита, ходить можно и нужно уже через 5-6 часов после операции. Ранняя активизация пациентов всегда приветствуется.
Осложненные формы острого аппендицита (гангренозно-перфоративный, перитонит, периаппендикулярный абсцесс) заставляют воздержаться от ходьбы на 1-2 дня. Все зависит от фактических возможностей больного и решается индивидуально в конкретном случае. Лучше, если перед тем, как самостоятельно идти, несколько минут посидеть на кровати с опущенными ногами. Только после этого под присмотром медперсонала или родственников встать и сделать несколько шагов. Последующая ходьба будет проходить намного легче и безболезненнее.
О полноценном купании после аппендэктомии до снятия швов не может быть и речи. Локальное мытье отдельных участков тела не только разрешается, но и обязательно ежедневно проводится.
Главное условие – вода и гигиенические средства не должны попадать на послеоперационную рану. Полноценное купание может быть разрешено только после снятия швов. Лучше, если на протяжении двух недель оно будет проходить при помощи душа. По происшествии этого времени разрешается купание в любом виде.
Аппендектомия предполагает щадящий режим на протяжение месяца после операции. Тяжелые физические нагрузки противопоказаны 3 месяца. Это значит, что пациенты имеют право находиться на больничном листе 30 дней с момента выполнения операции.
Нагрузки в объёме обычного быта (неспешная и непродолжительная ходьба, домашняя работа) допускаются. Избегать длительного стояния. Соблюдение такого щадящего режима необходимо для нормального рубцевания послеоперационной раны и профилактики её несостоятельности в виде расхождения краев или грыж.
На протяжение месяца после аппендэктомии о профессиональном спорте не может быть и речи. Для поддержания формы спортсменов обязательно проводится лечебная физкультура. Основной её акцент направлен на работу мышц конечностей. Мышцы пресса в этот период должны находиться в состоянии покоя. Через месяц можно и их включать в комплекс упражнений, но не сильно интенсивных.
От бега в течении этого времени также лучше воздержаться. Его заменяют неспешной ходьбой и упражнениями для ног. Тяжелая атлетика в полном объёме допустима не раньше, чем через 3 месяца. Это же правило должны соблюдать любители активных спортивных игр (футбол, волейбол, баскетбол и др.).
Злоупотребление алкогольными напитками категорически противопоказано в любом случае и не зависит от срока послеоперационного периода. Слабоалкогольные напитки и крепкий алкоголь могут употребляться в умеренном количестве не раньше, чем через 3-4 недели.
Если курильщик со стажем прооперирован по поводу острого аппендицита, то никакие рекомендации и предостережения врачей не повлияют на его решение о курении в послеоперационном периоде. Непосредственного влияния на течение раневого процесса курение не оказывает. Но характерно отрицательное действие на дыхательные пути и легкие. Поэтому лучше воздержаться от курения на протяжении 3-х суток при типичном течении послеоперационного периода, чтобы не спровоцировать ларингоспазм. В более сложных случаях осложненного аппендицита этот период должен быть продолжен, как можно дольше.
В первую неделю после аппендэктомии от занятий сексом лучше воздержаться, особенно после осложненных форм аппендицита. Типичное послеоперационное течение допускает нефорсированный половой акт, который не сопровождается сильным напряжением брюшного пресса на 4-5 дней послеоперационного периода. Полноценный секс допустим через неделю после снятия швов.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
11 лучших продуктов для очищения организма
Вся правда о жире на животе — 8 фактов!
Симптоматика категории больных не отличается. В возрасте до двадцати лет чаще болеют юноши и мальчики. Замечено, что у мужчин чаще диагностируются разрывы и некроз слепого отростка кишечника. В возрасте старше двадцати лет чаще болеют женщины. У девочек с двенадцати лет и старше, при клиническом обследовании, следует обязательно учитывать.
Обычно воспаление аппендикса происходит непредсказуемо. Это может произойти как в выходные дома, так и в детском саду, и на прогулке, и даже в гостях. У детей до 3 лет с самого начала заболевания можно заметить отклонения в поведении: они отказываются есть, капризничают, плохо спят и.
В первую очередь подумать об аппендиците вас могут заставить боли в области живота. Чаще всего, если это воспаление аппендикса, то боль локализуется в основном с правой стороны или в районе пупка. Боль может со временем переместиться из центра живота вправо и опуститься вниз, но не доходить до.
Аппендицит — воспаление червеобразного отростка. Яркая клиническая симптоматика, многочисленные нюансы, острого, хронического воспаления делают постановку диагноза, хирургическое лечение аппендицита одновременно легкой и сложной врачебной задачей. Удаление аппендицита (аппендэктомия) – единственный способ радикального лечения острой и хронической формы заболевания.
Экстренная операция. Показанием является острая стадия или обострение хронического, воспаления. Операцию проводят через два-четыре часа после поступления в клинику. Плановая операция. В случае запрета экстренного вмешательства, операцию проводят после устранения угроз. Время проведения плановой операции определяется.
В первую очередь необходимо знать, что воспаление аппендикса не происходит мгновенно, а развивается постепенно, годами.При своевременном лечении интоксикацию кишечника можно уменьшить или, по крайне мере, минимизировать. Рассмотрим наиболее часто используемые народные средства, которые могут помочь при.
В первые 12 часов после операции вообще нельзя употреблять пищу, но в основном, аппетита и так нет. При хорошем самочувствии, в конце первых суток разрешается выпить немного рисового отвара, куриного нежирного бульона или фруктового сладкого киселя.При этом питание должно быть дробным, пищу нужно принимать небольшими порциями по 5-6 раз в день.
источник

Симптомы: острый аппендицит в большинстве случаев начинается внезапными резкими болями в области пупка, которые затем распространяются по всему животу. Иногда боли напоминают схватки. Глубокий вдох и кашель усиливают боль. Одновременно с болью начинается тошнота, задержка стула и газов, в животе урчит, булькает и переливается, ощутимо пучит. Пульс частит, пересыхает во рту, хочется пить. Может повышаться температура. Боли могут концентрироваться и в правом боку, и в пояснице. Приступ острого аппендицита обычно продолжается не более 4 дней. Подробнее о симптомах смотрите тут.
Что происходит? Аппендицит опасен не сам по себе, а своими осложнениями. Такими осложнениями может быть перитонит, абсцессы и сепсис. При перитоните стенка аппендикса прорывается и гной распространяется по брюшной полости. Боль в этом случае захватывает всю площадь живота, отхождение стула и газов задерживается, живот становится напряженным и вздутым, температура тела резко повышается, а пульс становится нитевидным. В этом случае необходимо срочное хирургическое вмешательство.
Если приступ острого аппендицита прошел и операция не была произведена, то аппендицит может приобрести хроническое течение. Тогда слизистая оболочка аппендикса восстанавливается или замещается рубцовой тканью. Соединительная ткань сильно разрастается, и отросток деформируется. Аппендикс может быть фиксирован или принимать необычное положение из-за спаек. Хронический аппендицит периодически обостряется. При этом возникают неприятные ощущения в правой половине живота в области слепой кишки при напряжении, тряской езде, усиленной ходьбе или подъеме по лестнице. Боли могут отдавать в правую ногу или мочевой пузырь.
Характерной для хронического аппендицита является постоянная болезненность в области аппендикса. Обострение хронического аппендицита чаще всего наступает при заболевании гриппом, ангиной или иными инфекциями.
Что делать? При болях в животе и подозрении на аппендицит необходимо немедленно вызвать врача.
Ничего не есть и не пить. При очень сильной жажде дать чайную ложку холодного чая. Никакого слабительного.
Когда тошнота пройдет и боли утихнут, температура упадет, можно дать немного молока с водой, потом переходить на пюре из овощей и бульон (осторожно!).
Доктор О. Морозова рекомендует домашнее средство. При появлении болей надо сейчас же заварить чай из листьев ежевики и пить его. Помогает питье каждый час горячего молока, в котором сварен тмин.
Но если температура будет повышаться до 40° и боли увеличиваться, то это гнойное воспаление. Надо вызвать врача и готовиться к операции, так как гнойный аппендицит лечению не поддается. Врача вызывать при начале поднятия температуры.
Что нельзя делать при подозрении на аппендицит?
Во избежание возникновения прободения и перитонита нельзя прикладывать к больному месту грелку/ставить клизмы, а также принимать обезболивающие препараты.
источник
Аппендицит – это одно из самых распространенных хирургических заболеваний органов брюшной полости. Закупорка просвета аппендикса, который является рудиментом слепой кишки, приводит к развитию воспалительного процесса и требует удаления. В противном случае червеобразный отросток может лопнуть и его содержимое попадет в брюшную полость. Это очень опасное состояние, называемое гнойным перитонитом, при отсутствии экстренной медицинской помощи может привести к сепсису и летальному исходу. Именно поэтому хирургическое лечение аппендицита, предупреждающее развитие серьезного осложнения, является обязательным условием.
Несмотря на то что оперативное удаление воспаленного аппендикса (аппендэктомия), относится к несложным операциям, как и любое другое вмешательство, оно несет определенные последствия или ответные реакции со стороны организма. Одним из самых частых нарушений, развивающихся в послеоперационный период, является запор после аппендицита.
Существует комплекс причин, приводящих к расстройству стула:
- последствие воздействия общих и местных анестетиков (препаратов для наркоза);
- вынужденное ограничение двигательной активности;
- сдерживание позывов к дефекации из-за страха расхождения швов;
- несоблюдение диеты;
- несоблюдение питьевого режима.
Запор после аппендицита нередко сопровождается метеоризмом, приступообразными коликами, головными болями, слабостью и повышенной утомляемостью. В послеоперационный период, когда организм и без того ослаблен, подобные симптомы усугубляют состояние. Поэтому для возвращения к полноценной жизни пациенту требуется проведение дополнительных лечебно-профилактических мероприятий.
Специальная диета. Для восстановления после наркоза и нормализации работы кишечника в первые 2–3 дня после операции пациенту назначается диетический стол № 0. Он включает рисовый отвар, слабый куриный бульон, разведенные фруктовые соки, отвар шиповника, ягодные и фруктовые кисели. Молоко и продукты, вызывающие брожение и газообразование, запрещены. В последующие дни меню разрешается дополнить супами, кашами, отварным нежирным мясом и рыбой, кисломолочными продуктами, овощами и фруктами, содержащими клетчатку. Пища должна быть богатой белками, углеводами и растительными жирами. Ее рекомендуется принимать дробными порциями каждые 2–3 часа.
Поддержание оптимального питьевого режима. Для восполнения дефицита воды, обеспечивающей разжижение и транспортировку питательных веществ, в день нужно выпивать не менее 6–8 стаканов жидкости.
Лечебная физкультура. При отсутствии противопоказаний уже на следующие сутки после операции пациенту разрешается минимальная физическая подвижность. В комплекс ЛФК после аппендэктомии входят дыхательные, статистические и динамические упражнения, стимулирующие работу дыхательной системы и кишечника. Они должны выполняться с разрешения и под строгим контролем специалиста.
Применение слабительных лекарственных средств. Выбор таких препаратов после удаления аппендикса является прерогативой лечащего врача. Подобная предосторожность связана с тем, что механизм действия многих слабительных средств заключается в привлечении жидкости и существенном увеличении объема каловых масс, что неблагоприятно при незаживших швах.
При необходимости проведения медикаментозной терапии оптимально использование мягких слабительных местного действия. Одним из таких средств является МИКРОЛАКС ® . Этот комбинированный препарат выпускается в формате одноразовых микроклизм. При введении в прямую кишку он помогает деликатно размягчить кал и уже через 5–15 минут 1 способствует наступлению слабительного действия. Препарат не оказывает системного влияния на организм. Это позволяет использовать МИКРОЛАКС ® для пациентов различных возрастных групп.
1 Согласно инструкции по медицинскому применению препарата МИКРОЛАКС ® .
источник
Обычно боль появляется внезапно в эпигастральной области (на начальном этапе развития болезни ее часто принимают за боль в желудке). После этого в течение нескольких часов (обычно 6-8, иногда за 12 часов и более) боль усиливается и перемещается вправо, локализуясь в подвздошной области (под правой реберной дугой). Если к этому моменту больному не была оказана помощь, боль становится разлитой, и определить ее локализацию становится сложно. Такая миграция боли – специфический признак воспаления аппендикса.
Аппендикс может располагаться в брюшной полости выше обычного, тогда боль будет сосредоточена почти под ребрами. При других аномальных расположениях червеобразного отростка боль может локализоваться ближе к пупку или в области поясницы.
Аппендицит у беременных женщин характеризуется нестандартной локализацией болевых ощущений из-за смещения внутренних органов.
При аппендиците боль ощущается постоянно, но при этом может на какое-то время ослабевать или усиливаться.
При движении, кашле или перемене положения тела боль становится сильнее, поэтому больные часто передвигаются, держась рукой за правую нижнюю часть живота, или лежат неподвижно на правом боку. При попытке перевернуться или полежать на левом боку боль значительно усиливается.
Если боль при аппендиците внезапно исчезла – это очень грозный признак, свидетельствующий о начале перитонита, сопровождающегося гибелью нервных окончаний.
При пальпации живота боль не становится сильнее, но резко усиливается, если перестать давить на пальпируемую область.
Кроме боли, воспаление аппендикса может сопровождаться напряжением брюшной стенки, тошнотой и рвотой, возможны нарушение стула, учащенное мочеиспускание. Больной чувствует слабость, теряет аппетит, температура обычно поднимается до субфебрильных цифр, иногда наблюдаются головная боль и повышение давления.
У взрослых недомогание при аппендиците обычно выражено слабее, чем у детей, и основным симптомом заболевания является боль в животе. Дети страдают сильнее, в том числе и от боли, у них чаще наблюдается рвота, повышается температура.
У пожилых людей при аппендиците болевой синдром бывает выражен слабо, что нередко приводит к позднему распознаванию болезни и несвоевременному обращению за помощью.
Аппендицит требует лечения в хирургическом стационаре. Обойтись без операции в случае острого аппендицита невозможно, и любое промедление с доставкой больного к врачу грозит серьезными осложнениями. Необходимо без задержки вызвать скорую помощь.
Пытаться облегчить боль самостоятельно не следует. Прием спазмолитиков (но-шпа, папаверин) или обезболивающих препаратов смазывает симптомы и затрудняет диагностику, заставляя терять драгоценное время, кроме того, эффективность этих препаратов при аппендиците обычно невысока.
Ни в коем случае нельзя прикладывать к животу больного тепло или холод. Теплая грелка приведет к распространению воспаления. Не следует самостоятельно пытаться пропальпировать живот больного – из-за неосторожного движения воспаленный отросток может лопнуть, что приведет к излитию гноя в брюшную полость.
Больной не должен пить и есть. Если его мучает жажда, нужно слегка смачивать губы и рот.
Аппендицит является самым распространенным заболеванием в области хирургии. Воспалительный процесс отростка слепой кишки и называется аппендицитом. Чаще всего он встречается у людей от 9-10 и до 30 лет. Но это не означает, что воспаление может не начаться в любом возрасте.
Как проявляется острый аппендицит
Самый главный признак аппендицита – это боль, которая локализуется в правой подвздошной области. Сначала боли имеют тупой характер и четко не локализуются. Больные могут предъявлять жалобы на болевые ощущения в области пупка или верхней части живота. Через 6 часов после начала заболевания боли перемещаются в правый бок.
Появляется тошнота, которая может сопровождаться рвотой. Проблем со стулом у взрослых не наблюдается, у детей могут быть запоры.
Боли могут усиливаться при кашле, смехе, изменении положения тела или чихании. У детей часто повышается температура, у взрослых она может оставаться в пределах нормы или немного повышаться. Происходит увеличение пульса до 120 уд/мин.
Через 3-4 дня состояние может резко ухудшиться. Живот напряжен и резко болезненный. Если операция в этот период не будет проведена, возможен разрыв аппендикса и развитие грозного осложнения – перитонит.
Перитонит характеризуется болями по всему животу и резким ухудшением состояния.
У детей и беременных женщин аппендицит может протекать по особенному. В связи с этим аппендицит часто путают с другими заболеваниями.
Основным и обязательным признаком является боль в животе. Сначала она ощущается по всему животу, преимущественно в верхней части и появляется резко, или же постепенно нарастая, но очень быстрыми темпами. Врачи называют такую боль нечетко локализованной, так как она не сконцентрирована в одном месте.
После увеличения нагноения аппендикса, оно проходит к внешнему слою и передается брюшине, что ведет к усилению и локализации боли в одном месте.
Почти всегда боль сопровождается повышенной температурой, тошнотой и даже рвотой. Но это может продлиться не более суток. Если не предпринять меры, может развиться перитонит. После этого организм сам борется с распространением инфекции, происходит слипание кишечный петель с сальником и между собой. Но резкое движение может возобновить боли и даже усилить их приступы. При этом образованные склейки рвутся, и перитонит принимает форму разлитого. В самых критических случаях, отросток может в первые часы омертветь или прорваться в брюшную полость, выпустив в нее огромное количество микробов.
Боли при остром аппендиците разливаются по всей брюшной полости, в пах, в ноги, в область заднего прохода и таза. Также может показаться, что болеет не аппендикс, а другие органы, боли очень сильные, могут нарастать или быть резкими, как очень сильный удар. Сам отросток находится справа внизу, и боль начинает возрастать именно с этого места.
В первые сутки появления и обострения рекомендуется сделать срочную операцию. Первой помощью, оказанной больному, может быть только полный покой. Ни в коем случае нельзя прикладывать тепло к больному месту. Так как это приведет к умножению инфекции и появлению риска разрыва аппендикса. Если на больную область надавить, то больной почувствует боль, и его мускулатура сократится.
При подозрении на аппендицит у больного собирают анализы, чтобы исключить возможность других заболеваний. Только после этого хирург может провести операцию.
Применение клизм, болеутоляющих и слабительных средств – крайне нежелательно. Так как какие-либо лекарства могут помешать доктору поставить правильный диагноз. Если первые сутки больной смог выдержать без госпитализации, крайне некомпетентно считать, что он выздоровел. Боли в скором времени повторяться с новой силой.
Если не выполнить операцию в необходимые сроки, то врач вынужден будет отложить операцию до рассасывания образовавшегося инфильтрата.
Аппендицит – это поражение аппендикса, отростка слепой кишки. Это наиболее распространённое заболевание в хирургии органов брюшной полости.
Основная причина появления аппендицита считается нарушение оттока содержимого из аппендикса. Это состояние может возникать при закупорке его каловыми массами, различными глистами или опухолями. У детей это чаще вызывается мелкими игрушками.
Внутри аппендикса постоянно продуцируется слизь, которая со временем накапливается внутри в условиях обструкции (закупорки). Это приводит к быстрому повышению давления, из-за малого размера полости отростка. Этот застой слизи провоцирует размножение патогенных микроорганизмов. По мере роста давления возникает ишемия (снижение кровообращения) слизистой отростка. Аппендикс увеличивается в размерах, а оболочка истончается и становится прекрасным входом для бактерий.
Аппендицитом болеть может каждый, не зависимо от возраста и пола. Именно аппендицит является самой распространённой хирургической операцией, которая требует немедленного вмешательства. Это заболевание, к сожалению, не лечится лекарственными препаратами, оно требует только хирургического вмешательства. При первых тревожных симптомах следует немедленно вызвать неотложку, иначе аппендикс может разорваться и содержимое выльется наружу в брюшное пространство и вызовет опасное осложнение, которое называется перитонит. Он, в свою очередь, часто приводит к смертельному исходу.
Хотя аппендицит — достаточно распространённое заболевание, диагноз порой затрудняется поставить даже опытный хирург. Чтобы правильно поставить диагноз, проводится сбор анамнеза (расспрос пациента о его заболевании).
Основную жалобу, которые предъявляют пациенты — это боль. Достаточно часто она возникает в ночное время, либо ближе к утру. Боль локализуется в околопупочной области, но также может распространяться по всему животу. Через несколько часов она уходит в подвздошную область справа. Аппендицит часто сопровождается тошнотой и однократной рвотой.
При осмотре такого больного можно выявить повышенную температуру тела, которая поднимается до 38,5 градусов. Учащается частота сердечных сокращений. В отдельных случаях она может достигать 120 ударов в минуту.
Опасными симптомами аппендицита являются:
- резкое стихание болей на несколько часов. Это может свидетельствовать о разрыве аппендикса и развивающемся перитоните;
- постоянное напряжение мышц живота;
- постоянная тошнота и рвотные позывы, которые не приносят облегчения;
- повышение температуры до 39 градусов, либо её резкое падение до критических отметок;
- спутанность сознания, галлюцинации, бред, угасание рефлексов;
- появление в каловых массах чёрных примесей, это может говорить о кишечном кровотечении.
Первая помощь при аппендиците должна быть оказана правильно, иначе можно спровоцировать осложнение.
- При подозрении на аппендицит надо уложить больного в кровать и вызвать неотложку. Ограничить любые передвижения больного.
- Не давать никаких слабительных лекарственных средств, они могут вызвать разрыв аппендикса.
- На живот можно положить пузырь со льдом. Нельзя ни при каких обстоятельствах прикладывать тёплую грелку с водой. Это чревато последствиями.
- Давать обезболивающие препараты нельзя, иначе можно стереть симптоматику заболевания, тогда правильный диагноз поставить будет сложно.
источник
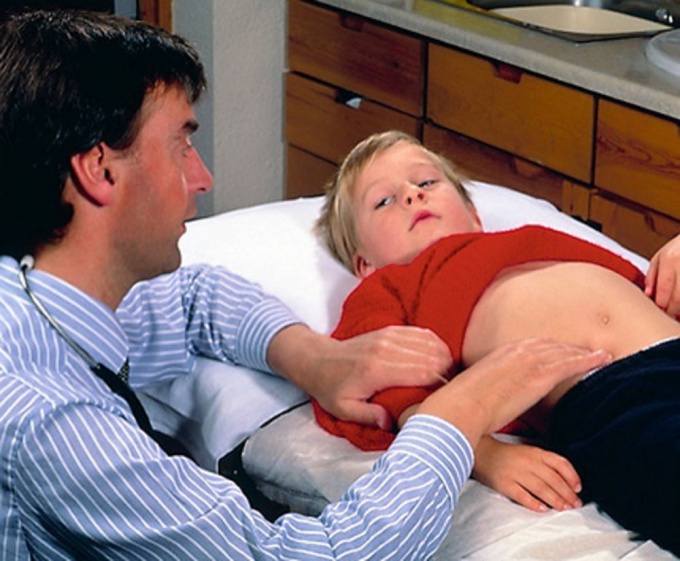
Часто после операции пациент жалуется как на общее недомогание, так и в области кишечника. Нередко он ощущает резкую боль и тяжесть внизу живота, при этом не может опорожниться в течение трех-пяти дней.
Современные операции в большинстве случаев не вызывают серьезных осложнений, однако если организм отреагировал на хирургическое вмешательство запором, в этом нет ничего удивительного. Ведь аппендикс – это отросток слепой кишки, поэтому он учавствует в работе желудочно-кишечного тракта.
Запоры после операции могут быть вызваны следующими причинами:
- Подготовительные процедуры перед операцией. Непосредственно перед хирургическим вмешательством и во время нее пациент принимает на себя груз медикаментозных препаратов, которые готовят его к успешной операции и не позволят ощутить боль (анестетики, обезболивающие лекарства)
- Больной обделяет себя физической нагрузкой. Из-за малой подвижности после операции могут возникнуть проблемы со стулом.
- Наркоз сильно влияет на состояние человека и его кишечника. В нем содержаться различные наркотические вещества, которые пусть и помогают не испытывать боль во время операции, но плохо влияют на нервную и пищеварительную систему.
- Спайки. Они часто образуются в кишечнике после хирургического вмешательства.
- Стресс до и после операции, боязнь ложиться под нож. Может начаться депрессия, которая приведет запору вследствие нервного срыва.
Период после операции очень важен для пациента. В это время он должен быть особенно осторожным и следить за состоянием здоровья.
Сильные страхи до и после операции могут возникнуть у ребенка, поэтому родителям нужно всячески поддерживать детей.
Вылечить запор после удаления аппендикса несложно, если заболевание находится не в запущенном состоянии. Поэтому при первых же подозрениях на запор после того, как была проведена аппендэктомия, нужно начинать лечение.
Специальную диету при запоре после перенесенной операции назначает врач. Пациент должен соблюдать ее как минимум две недели. В некоторых случаях специального рациона нужно придерживаться тридцать, а то и сорок дней.
- Питаться дробно, по 3-4 раза в день
- Употреблять только теплые блюда, не есть остывшую еду
- Убрать из рациона продукты, стимулирующие образование газов (например, белокочанную капусту)
- Пить только чистую питьевую воду часто в течение дня (примерно по 6-8 стаканов по двести грамм)
В первый день после операции стоит воздержаться от пищи. Позволяется смазывать губы теплой минеральной водой, чтобы пациент избавлялся от чувства жажды.
Диета при задержке стула при аппендиците предполагает включение в свой рацион продуктов, содержащих полезные вещества, а также витамины. Обратите особое внимание на еду, содержащую клетчатку, нежирное мясо, кефир. Исключите сладости, мучное, газированные напитки, жирное мясо.
После того, как вы более-менее придете в норму и почувствуете, что постепенно запор уходит, можете также включить в свое меню куриный бульон и рисовый отвар в небольших количествах.
Запоры после удаления аппендикса требуют тщательного подбора лекарств. Исключается самолечение. Обычно доктор назначает больному легкие слабительные, такие как «Дюфалак» и медикаменты, содержащие лактулозу. Такие препараты наиболее безопасны при данных обстоятельствах.
Также используют глицериновые свечи и клизмы в борьбе с задержкой стула.
Чтобы кишечник нормально заработал как после перенесенной операции по удалению аппендикса, так и во время лечения запора, больному нужно активно двигаться.
В первые сорок дней пациенту запрещают тяжелые упражнения (бег и прыжки). Очень хорошо помогает простая ходьба, легкие повороты туловища, наклоны и другие упражнения. Как правило, программа лечебной гимнастики разрабатывается индивидуально по рекомендациям доктора.
Дюфалак является самым безопасным слабительным препаратом, для лечения проблем с кишечником, таких как запор или диарея. Его назначают при различных причин дисфункции кишечника. Например при долихосигме, мегаколоне, спастическом колите или синдроме раздражённого кишечника, дисбактериозе, непроходимость.
Также при необходимости его назначают после различный операциях, особенно после операциях на желудочно-кишечный тракт. Например после резекций участка кишечника или самой распространённой операций, как удаления аппендицита.
Часто после операций кишечник перестаёт нормально работать, отсутствуют позывы на дефекацию или опорожнения происходит с болевыми ощущениями или неполное опорожнения. Для нормализаций стула, врачи после удаления аппендицита назначают сироп Дюфалак, на основе лактулозы, для стимулирования перистальтики кишечника, и восстановления микрофлоры кишечника.
Дюфалак можно начать пить на 3 день после удаления аппендицита. Дозу надо подбирать индивидуально от 5-15 мл до 45 мл. Чаше врачи после операции на кишечник, назначают по 10 мл за 20 мин до еды, 2 раза в день. Курс лечения 10 — 14, в зависимости от результата. Важно увеличит количество употребляемой воды до 2 -2,5 литров. Это улучшает слабительный эффект. Также его можно сочетать с кисломолочными продуктами кефир и лактулоза (Дюфалак). Такое сочетания даёт более сильный слабительный эффект. При необходимости курс можно повторить спустя месяц.
Если у вас отсутствует эффект, дозу можно постепенно увеличить до наступления эффекта (2-3 столовых ложек). Кроме этого необходимо пересмотреть рацион питания, так как это очень важно для нормализации стула. Если есть склонность к запору, тогда пища должна включать больше фруктов, овощей и кисломолочный продуктов, которые запускают кишечник. Такие как чернослив, курага, изюм, свёкла, морковь, яблоки. Как правило, все симптомы с опорожнением и мочеиспусканием нормализуются через неделю после операции по удалению аппендицита. Но диету необходимо соблюдать ещё месяц после выписки из больницы.
Если у Вас возник вопрос по применению Дюфалака и лечения кишечника, вы можете задать их в комментариях, я с радостью отвечу. Берегите себя! Да поможет нам Бог!
Даже минимальное хирургическое вмешательство может стать причиной сбоя многих естественных процессов в организме и вызвать различные отклонения в его функционировании.
Запор после операции может быть спровоцирован следующими факторами:
- длительная терапия антибиотиками. Подобные лекарственные средства способны не только вызвать дисбактериоз, но и нарушить работу пищеварительного тракта. Если же операция проводилась на пищеварительных органах, перистальтика кишечника нарушится в любом случае;
- понижение тонуса мышц во всем теле и ослабление моторики кишечника, вызванное используемым наркозом;
- постельный режим и отсутствие движения;
- неправильный рацион. После хирургического вмешательства медики советуют придерживаться определенной диеты, в пище должно присутствовать большое количество пищевых волокон, кроме того, пациентам рекомендуется пить много дистиллированной воды;
- стрессы и нервные переживания во время операции.
В некоторых случаях запор после операции может также сопровождаться повышением температуры тела, что является достаточно тревожным признаком, поскольку свидетельствует о наличии воспалительного процесса.
Помимо основных причин, недуг также может быть вызван специфическими факторами, характерными для некоторых видов хирургического вмешательства:
- операция на кишечнике. Подобные процедуры относятся к одним из самых опасных, так как они способны вызвать не только запоры, но также застой, непроходимость и вздутие кишок. Такая реакция организма в редчайших случаях приводит к сжатию диафрагмы, что может привести к дисфункции легких и нарушить работу сердечной мышцы. Запор после операции на кишечнике является незначительным осложнением;
- удаление аппендицита. Для того чтобы избежать трудностей с дефекацией после такого вмешательства, пациенту необходимо придерживаться определенной диеты и в первое время употреблять только жидкую пищу и измельченные продукты;
- операция по удалению геморроя. Чтобы минимизировать риск констипации, операция должна проводиться только после тщательного очищения кишечника при помощи клизм. За несколько дней до проведения процедуры пациенту также нужно будет соблюдать специальный режим питания.
Осложнения после аппендицита обычно встречаются лишь при неудачной операции, а также если больной обратился к врачу в самый последний момент. Однако любое хирургическое вмешательство в работу кишечника не проходит бесследно, поэтому большая часть пациентов испытывает после удаления аппендикса проблемы с дефекацией: запор и жидкий стул.
Запоры после вырезания аппендикса может спровоцировать несколько причин:
- Медикаментозная блокада (обезболивающие препараты и анестетики).
- Нарушение перистальтики после наркоза и хирургического воздействия.
- Отсутствие двигательной активности в течение нескольких дней.
- Кишечные спайки (чаще возникают у взрослых и пожилых людей, у ребенка спаек практически не бывает).
- Перенесенный стресс и привычка сдерживать позывы к дефекации после операции.
Жидкий стул после аппендицита отмечается значительно реже, чем запор, однако длиться он может дольше – до нескольких недель. Основная причина диареи – незалеченный воспалительный процесс в кишечнике после удаления аппендикса.
Что делать для восстановления нормального стула после аппендицита? В этой ситуации необходима комплексная программа послеоперационной терапии.
Если у вас нет стула после какой-либо операции, самый очевидный выход – слабительные препараты (сенна, регулакс и др.). Также врачи рекомендуют после аппендицита глицериновые ректальные свечки.
Народные средства избавления от запоров.
Домашняя медицина накопила множество рецептов, помогающих отрегулировать стул и устранить запор, — успокаивающие травяные сборы, клизмы с прохладной водичкой, масла (миндальное, вазелин и касторка), растительные сборы с сенной, корнем крушины и ревеня, укропом и т.д.
Двигательная активность – это гарантия стабильной работы кишечника и быстрого восстановления после операции. В первый месяц после вырезания аппендикса запрещено бегать и прыгать, зато можно подобрать вместе с лечащим врачом индивидуальный комплекс упражнений лечебной физкультуры.
Специальная диета в первые 3-4 недели после удаления аппендицита и особый питьевой режим помогут справиться с задержкой стула.
Специальная диета после операции по удалению аппендикса – это обязательное условие восстановления и возвращения к полноценной жизни.
Диету после аппендицита важно соблюдать как минимум 14 дней независимо от того, есть задержка стула или нет, в идеале – до 30-40 дней.
Основные правила лечебного рациона:
- Дробный принцип питания (5-6 раз в день скромными порциями).
- Все блюда – только в теплом виде.
- Особый питьевой режим – как минимум 6-8 стаканов чистой (нехолодной!) воды в день.
- Исключить продукты, которые стимулируют газообразование, — все бобовые, белокочанную капусту.
В первые сутки после удаления аппендикса запрещена любая еда, можно только смачивать губы минералкой без газа. Потом можно фруктовый кисель, чуть-чуть куриного бульона или рисового отвара. В следующие 2-3 дня в меню добавляются отварной рис, толченый картофель, куриный бульон, кабачковые/тыквенные пюре, протертая вареная курица.
В течение всего месяца в рационе необходимо делать упор на продукты с высоким содержанием клетчатки, злаки, нежирное мясо, кисломолочку. Под запретом – солености и копчености, жирное мясо, газировка, магазинные сладости, фастфуд, жирные сыры.
Что делать, если у вашего ребенка появился запор после операции по вырезанию аппендикса? Лечение в таком случае должно быть осторожным и щадящим: использовать слабительные препараты крайне не рекомендуется, травяные сборы и клизмы – только по рекомендации хирурга или педиатра.
Особый упор при лечении запора у ребенка необходимо делать на послеоперационную диету. Основные принципы детской лечебной диеты – такие же, как и у взрослых. В первые сутки придется ограничиться минеральной негазированной водой, на второй-третий день можно вводить в рацион картофельное и яблочное пюре, паровые нежирные котлетки, вареный рис.
На период восстановления обязательно нужно исключить из детского меню горох с фасолью, капусту, виноград (в том числе соки на его основе) и кукурузу. Не стоит закармливать ребенка фруктами и овощами – всего должно быть в меру.
Если запор после операции у ребенка продолжается больше двух дней, помогут клизмы с гипертоническим раствором – 100-150 мл 10% раствора соли (10 г соли на 100 мл чистой воды).
Задержка стула после удаления аппендицита – явление крайне неприятное, но справиться с этой проблемой в короткие сроки вполне реально. Важно лишь соблюдать лечебную диету, совершать регулярные прогулки и делать лечебную физкультуру, а также следовать всем рекомендациям вашего хирурга.
источник
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Среди лучших слабительных средств мягкого действия можно выделить следующие препараты:
- Гутталакс;
- Лактулоза;
- Дюфалак;
- Экспортал;
- Мукофальк;
- Слабилакс;
- Дульколакс.
Перед их применением необходимо подробно ознакомиться с инструкцией по применению, а также обратить внимание на имеющиеся противопоказания.
К лучшим современным препаратам слабительного действия относят Гутталакс. Он выпускается в виде капель, имеющих прозрачный цвет и слегка вязкую консистенцию. Основным действующим веществом является натрия пикосульфата моногидрат.
Мягкое слабительное Гутталакс назначают при следующих проблемах с кишечником:
- гипотония и атония толстой кишки, провоцирующие запоры;
- при геморрое и анальных трещинах для нормализации стула и размягчения кала;
- синдром раздраженной кишки с наличием запоров;
- дисбактериоз.
Препарат не рекомендуется принимать при непереносимости фруктозы, кишечной непроходимости и острых патологиях брюшной полости. Также медикамент противопоказано применять в случае индивидуальной непереносимости лечебных компонентов, входящих в состав.
Гутталакс применяют на ночь для получения мягкого утреннего стула. В качестве слабительного его можно использовать и для детей с 3-летнего возраста в дозировке, указанной в инструкции.
В случае передозировки лекарство способно вызвать такие побочные реакции, как диарея и обезвоживание. Одновременное принятие Гутталакса и антибиотиков, может уменьшить действие первого.
Беременным капли могут назначаться во 2-3 триместре только врачом.
Для решения проблем со стулом нередко врачами назначается сироп Лактулоза. Мягкое слабительное средство может применяться при хронических запорах, связанных с беременностью, геморроем, оперативным вмешательством на кишечнике, печеночной энцефалопатии. Также его назначают для размягчения стула после удаления геморроидальных узлов.
Лактулозу нельзя использовать в случае ректальных кровотечений, подозрении на аппендицит, лактозной недостаточности и непроходимости кишечника.
Применение слабительного сиропа вместе с антибиотиками может снизить эффективность первого препарата.
Средство можно применять во время беременности и лактации, но только после консультации с врачом.
Медикамент имеет следующие побочные действия:
- избыточный метеоризм в первые дни приема;
- диарея в случае передозировки;
- аллергические реакции.
Прием препарата в дозе выше рекомендуемой, может привести к головным болям, общей слабости, головокружениям.
Лактулозу нельзя применять при болевых ощущениях в животе, наличии рвоты или тошноты.
Диабетики перед началом приема обязательно должны проконсультироваться с врачом.
Если на фоне приема средства развилась диарея, от использования препарата рекомендуется отказаться.
Слабительное мягкое средство Дюфалак выпускается в виде сиропа и имеет следующие показания к применению:
- после операции на кишечнике;
- при геморрое;
- наличие запоров;
- печеночная прекома;
- для размягчения стула после удаления геморроидальных узлов;
- для подготовки кишечника перед хирургическим вмешательством.
Дюфалак нельзя применять при ректальных кровотечениях, непереносимости лактозы, подозрении на аппендицит и кишечной непроходимости.
Слабительное средство этой категории можно применять в период вскармливания грудью и при беременности.
В первые дни приема возможно появление повышенного газообразования, которое обычно проходит через несколько дней.
В случае передозировки могут появиться следующие симптомы:
От приема препарата необходимо отказаться в случае появления аллергических реакций.
Дюфалак с осторожностью применяют при гастрокардиальном синдроме и сахарном диабете.
Длительное применение средства (на протяжении полугода и более) требует контроля уровня хлора, углекислого газа и хлора в крови.
К мягким слабительным препаратам также относят Экспортал, выпускаемый в форме порошка. Его назначают в следующих случаях:
- подготовка кишечника к обследованию и операции;
- запоры на фоне дисбактериоза, диеты и т.д.;
- гипераммонемия;
- печеночная энцефалопатия.
От приема Экспортала следует отказаться пациентам с кишечной непроходимостью, галактоземией, органических поражениях желудочно-кишечного тракта, болях в животе, ректальных кровотечениях или индивидуальной непереносимостью лактитола.
Экспортал можно использовать взрослым и детям с 1 года.
В случае передозировки может наступить диарея или, в редких случаях, рвота. В первые дни приема лекарства иногда возникает повышенный метеоризм.
Экспортал применяют не менее, чем через два часа после приема других лекарственных средств.
Особенностью препарата является то, что его можно принимать диабетикам, так как он не влияет на уровень сахара в крови.
Во время курса лечения рекомендуется употреблять как можно больше жидкости, не менее 1,5 литров в день.
Среди современных слабительных средств заслуживает внимания и препарат мягкого действия Мукофальк, выпускаемый в виде гранул. Он относится к категории фитопрепаратов, основным действующим веществом которого являются семена подорожника овального.
Его назначают при запорах у беременных, анальных трещинах, геморрое, синдроме раздраженного кишечника и функциональной диарее.
Мукофальк противопоказан к приему при кишечной непроходимости, декомпенсированном сахарном диабете и аллергии на входящие в состав компоненты. Средство нельзя применять детям в возрастной категории до 12 лет.
Мукофальк можно применять беременным и кормящим женщинам. Среди побочных действий имеется возникновение повышенного газообразования, которое проходит через несколько дней после начала приема.
Инсулинозависимым диабетикам снижают дозу инсулина при назначении Мукофалька.
Препарат не рекомендуется использовать вместе с противодиарейными лекарствами.
Препарат мягкого слабительного действия Слабилакс можно применять как взрослым, так и детям с самого рождения. Выпускается лекарство в виде оральных капель, в составе которых содержатся натуральные компоненты:
Слабилакс улучшает пищеварение и усиливает перистальтику кишечника, благодаря чему и оказывает мягкий слабительный эффект.
Капли рекомендуется применять при запорах, диетах, проблемах с пищеварением и для очищения организма.
При приеме препарата возможно возникновение аллергических реакций.
Слабилакс противопоказано применять при кишечной непроходимости, острых патологиях брюшной полости, болях в животе, тошноте и рвоте.
При одновременном использовании слабительных капель и диуретиков, а также глюкокортикоидов есть риск возникновения гипогликемии.
В случае передозировки может возникнуть диарея и кишечная колика.
Таблетки от запоров Дульколакс обладают мягким слабительным эффектом. Основным действующим веществом медикамента является бисакодил. Его назначают для нормализации стула и размягчения каловых масс на фоне гипотонии толстой кишки.
Дульколакс противопоказано применять пациентам с кишечной непроходимостью, острых болезнях брюшной полости, обструктивных патологиях кишечника, тяжелой дегидратации, а также при интенсивных болях в области живота. Также таблетки нельзя применять детям до 4 лет и больным с индивидуальной непереносимостью бисакодила.
Средство не рекомендуется употреблять в больших дозах, чем указано в инструкции. В противном случае возможно возникновение диареи, головных болей, гипокалиемии и мочекаменной болезни.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дульколакс не рекомендуется принимать вместе с диуретиками из-за риска нарушения электролитного баланса.
Мягкое слабительное средство Дульколакс можно использовать беременным и в период лактации, но только после консультации с врачом.
В группу заболеваний органов пищеварения входит холецистопанкреатит. Это патология, при которой воспаляются одновременно поджелудочная железа и желчный пузырь. Изначально поражается какой-то 1 орган. Сочетанное воспаление приводит к нарушению процесса пищеварения и выраженному болевому синдрому.
Хронический холецистопанкреатит — это очень распространенное заболевание среди взрослых. Чаще всего первой поражается поджелудочная железа. Проникновение инфекции становится причиной воспаления желчного пузыря. Нередко в нем образуются камни вследствие застоя или изменения состава желчи. При развитии калькулезного холецистита на фоне панкреатита может потребоваться операция.
Распространенность заболевания составляет 5–10%. Холецистопанкреатит все чаще выявляется у молодых людей. Болеют преимущественно мужчины. У женщин в большинстве случаев выявляется калькулезный холецистит. Чаще всего эта патология развивается в возрасте 40–50 лет. Заболевание протекает в острой или хронической форме. В период обострения состояние человека ухудшается. В фазу ремиссии жалобы могут отсутствовать.

- частое употребление спиртных напитков;
- курение;
- неправильное питание;
- аутоиммунные нарушения;
- ожирение;
- прием медикаментов;
- паразитарные заболевания;
- вирусные и бактериальные инфекции;
- гепатит;
- гастродуоденит;
- муковисцидоз.
Панкреатит и холецистит часто развиваются у людей с погрешностями в питании. Факторами риска являются переедание, употребление острой и жирной пищи, газированной воды и большие интервалы между приемами пищи. Инфекционная форма холецистопанкреатита может быть обусловлена проникновением в органы вирусов, микоплазм и бактерий. Реже микробы заносятся из отдаленных очагов при кариесе, тонзиллите, синусите, цистите, пиелонефрите, простатите и другой инфекционной патологии.
Заболевание часто развивается на фоне нерационального применения лекарств (кортикостероидов, НПВС, эстрогенов, цитостатиков). Одновременно с холецистопанкреатитом нередко выявляются воспаление желудка, гепатит и поражение кишечника. Дополнительными факторами являются дискинезия желчевыводящих путей, наследственность, эндокринные расстройства, нарушение нормального состава желчи, аномалии развития органов и атеросклероз.
Данная болезнь характеризуется неспецифическими симптомами. Клиническая картина складывается из признаков панкреатита и холецистита. При остром воспалении возможны следующие признаки:
-
тошнота;
- рвота с примесью желчи;
- повышение температуры тела;
- желтушность склер;
- боль по типу желчной колики.
При холецистопанкреатите боль ощущается в правом подреберье и пояснице. Она иррадиирует в лопатку и верхнюю часть живота.
При холецистите наблюдается субфебрильная температура, но при вовлечении в процесс поджелудочной железы она повышается до 38–39 °C. Приступы острого холецистопанкреатита могут сопровождаться неукротимой рвотой. Многие больные ощущают привкус горечи во рту.
Хроническая форма заболевания протекает более спокойно. Наблюдаются следующие симптомы:
- умеренная боль;
- вздутие живота;
- изжога;
- тошнота;
-
неустойчивый стул;
- снижение аппетита;
- потеря массы тела;
- желтушность кожи и слизистых оболочек;
- сухость и бледность кожи;
- пятнистая сыпь;
- болезненность живота.
При атипичном протекании заболевания возможны дисфагия, запор и дискомфорт в области сердца. При хроническом холецистопанкреатите первые жалобы часто появляются через несколько лет. Боль может продолжаться несколько часов и даже дней. Она сочетается с диспепсией. При образовании в желчном пузыре камней болевой синдром более интенсивный. Развивается желчная колика. Больные предъявляют жалобы на горькую отрыжку и тошноту.
Если лечение холецистопанкреатита не проводится, то развивается осложнения. Возможны следующие последствия этого заболевания:
-
образование камней в желчном пузыре;
- асцит;
- гнойное воспаление желчных протоков;
- реактивный гепатит;
- обтурационная желтуха;
- портальная гипертензия;
- кровотечение;
- изъязвление слизистой поджелудочной железы или желчного пузыря;
- прободение стенки органа;
- потеря массы тела;
- развитие ДВС-синдрома;
- энцефалопатия;
-
эмпиема желчного пузыря;
- сепсис;
- перитонит;
- формирование свищей;
- эмфизема желчного пузыря.
Наиболее опасен инфекционный (бактериальный) тип воспаления. При нем возможно нагноение и распространение микробов с токсинами по крови. Это чревато сепсисом. В случае повреждения желчного пузыря имеется риск попадания содержимого в брюшную полость с развитием перитонита.
Диагноз ставится врачом (гастроэнтерологом или терапевтом) на основании результатов анализов, инструментальных исследований, пальпации и опроса больного. Перед тем как лечить пациентов, необходимо исключить другую патологию, представляющую опасность (язву, острый аппендицит, пиелонефрит, мочекаменную болезнь).
При подозрении на сочетанное воспаление желчного пузыря и поджелудочной железы проводятся следующие исследования:
-
общий и биохимический анализы крови;
- общий анализ мочи;
- копрограмма;
- УЗИ органов брюшной полости;
- КТ или МРТ;
- холангиопанкреатография;
- эндоскопическая ультрасонография;
- дуоденальное зондирование;
- ФЭГДС;
- сцинтиграфия;
- анализ желчи.
В ходе анализа крови выявляются следующие изменения:
- повышение уровня амилазы и липазы;
- высокая концентрация щелочной фосфатазы, АлТ и АсТ;
- повышение уровня общего холестерина и билирубина.
Заподозрить панкреатит можно после радиоиммунного исследования. Оно выявляет повышение эластазы и трипсина. Лечебные процедуры проводятся после УЗИ органов брюшной полости. При холецистопанкреатите наблюдаются признаки расширения желчных протоков, нарушение моторной функции органа, спайки и отек тканей. Иногда в желчном пузыре обнаруживаются камни.

Врач должен выявить специфические симптомы Мюсси, Мерфи и Шоффара. Для исключения заболеваний сердца проводятся электрокардиография и эхография. Большое значение в постановке диагноза имеют данные, полученные в ходе сбора анамнеза. Врач определяет наличие вредных привычек, характер питания и особенности болевого синдрома.
Симптомы и лечение этой патологии известны не каждому. При данном заболевании может понадобиться неотложная помощь. Она требуется при развитии приступа желчной колики. Необходимо:
- успокоить человека;
- удобно уложить;
- подать спазмолитик;
- вызвать скорую помощь.
При сильном болевом синдроме и лихорадке требуется госпитализация. Чаще всего проводится медикаментозное лечение. Применяются следующие лекарства:
-
антибиотики;
- анальгетики;
- метаболические лекарства;
- ферменты;
- блокаторы протонной помпы;
- НПВС;
- ингибиторы протеолиза;
- противорвотные.
При острой форме заболевания назначаются обезболивающие (НПВС, спазмолитики или анальгетики). Хорошо обезболивает спазмолитик Дротаверин. В тяжелых случаях проводятся новокаиновые блокады. На область живота можно приложить грелку со льдом. При развитии острого панкреатита назначаются ингибиторы протеолиза. Они угнетают продукцию панкреатических ферментов.
При остром панкреатите в сочетании с холециститом могут назначаться такие препараты, как Контрикал и Гордокс. При необходимости требуются инфузионные вливания раствора Гемодеза или Реополиглюкина. Для уменьшения отека и выведения ферментов поджелудочной железы из организма назначаются диуретики.

При застое желчи в схему лечения включают лекарства, которые облегчают ее выведение. В тяжелых случаях может потребоваться хирургическое вмешательство. Операция проводится при образовании кист и абсцессов, а также массивном некрозе тканей поджелудочной железы. При холецистопанкреатите возможны следующие виды хирургических вмешательств:
- эндоскопическое дренирование;
- марсупиализация;
- резекция;
- некрэктомия;
- цистогастростомия;
- сфинктеротомия;
- вскрытие абсцессов;
-
панкрэктомия;
- вирсунгодуоденостомия;
- холецистэктомия;
- чрескожная холецистостомия.
Широко распространены лапароскопические операции. При обнаружении камней в желчном пузыре и наличии противопоказаний к операции может проводиться цистолитотрипсия (дробление).
Практикуется лечение народными средствами. К ним относятся отвары и настои на основе трав (бессмертника, кукурузных рылец, зверобоя, шиповника, пижмы, мяты, календулы, ромашки и одуванчика). Вне периода обострения рекомендуется пить минеральные воды. При хроническом холецистопанкреатите показаны физиопроцедуры (СМТ-терапия, электрофорез, рефлексотерапия).
В фазу ремиссии возможны тюбажи с магнезией или сорбитом. Во время обострения заболевания рекомендуется голодание. Можно лишь пить чистую воду. При хроническом холецистопанкреатите всем больным необходимо:
- отказаться от спиртных напитков;
- придерживаться лечебного питания;
- отказаться на время от приема токсичных лекарств.

- уменьшить объем потребляемых жиров;
- отказаться от спиртных напитков;
- употреблять пищу каждые 3–3,5 часа маленькими порциями;
- отказаться от острой и жареной пищи;
- не пить газированные напитки и кофе.
Больным можно включить в меню овощные и фруктовые пюре, каши, кисели, макароны, отварные мясо и рыбу, паровые котлеты и тефтели, сухари из пшеничного хлеба, постный творог, муссы, отварные овощи, арбуз и чернослив. При воспалении желчного пузыря и поджелудочной железы запрещены к употреблению:
- яичные желтки;
- овощи в сыром виде;
- кисло-сладкие фрукты;
-
сдобные хлебобулочные изделия;
- свежий хлеб;
- кофе;
- газированная вода;
- жирные мясо и рыба;
- пряности;
- консервы;
- копчености;
- соления;
- кондитерские изделия с маслом и кремом;
- орехи;
- мороженое.
Лучше готовить пищу на пару. В фазу обострения возможны разгрузочные дни.

- отказаться от алкоголя;
- не курить;
- повысить физическую активность;
- пить больше чистой воды;
- правильно питаться;
- нормализовать вес;
- предупреждать паразитарные заболевания;
- исключить сильный стресс;
- заниматься спортом;
- лечить вирусные и бактериальные заболевания на ранних стадиях.
Таким образом, поджелудочная железа и желчный пузырь часто воспаляются одновременно. При появлении симптомов холецистопанкреатита требуется обратиться к опытному гастроэнтерологу.
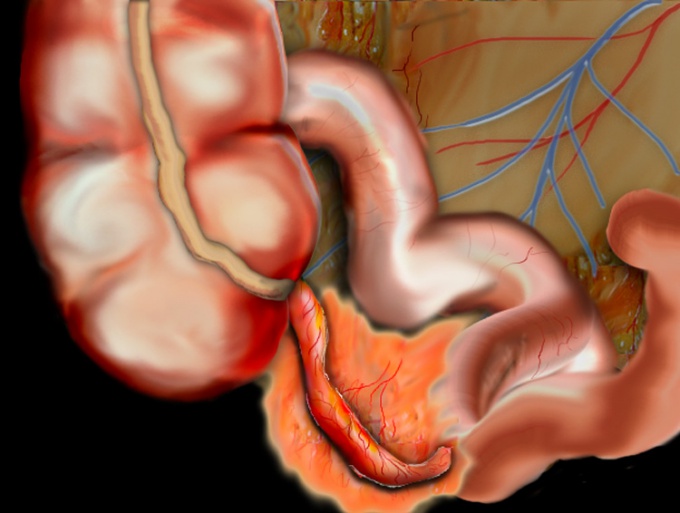
Распознать спайки кишечника до появления первых признаков заболевания практически невозможно. Пациент даже не подозревает о наличии рубцовых изменений. Чаще всего больные обращаются с жалобами, что наталкивают врача на диагноз кишечной непроходимости. Дополнительно проводятся:
1. Изменения в анализе крови могут свидетельствовать о воспалительной реакции. Увеличение лейкоцитов, СОЕ, белки острой фазы подтверждают диагноз. Тогда лечение спаечной болезни дополняется антибиотиками, противовоспалительными средствами.
2. На УЗИ соединительная ткань плохо визуализируется, раздутые газом петли кишечника ухудшают диагностический поиск. Только при выраженных симптомах непроходимости этот метод исследования будет информативным.
3. Рентгенография с контрастированием определяет проходимость всех отделов, структуру, наличие сужений.
4. Диагностическая лапароскопия часто предшествует лечению выявленных после аппендицита спаек. С помощью видеокамеры удается рассмотреть участки поражения, определить необходимость хирургического вмешательства.
Операция является методом выбора. Консервативное же лечение возможно, если боли в животе выражены слабо, признаки непроходимости кишечника отсутствуют. Врач может назначить следующие процедуры:
1. Электрофорез с новокаином, магнием, цинком.
2. Парафиновые аппликации на область передней брюшной стенки. Пациент должен находиться под присмотром, ухудшение состояния является показанием к хирургическому лечению.
3. Лапароскопический доступ осуществляется через разрез в несколько сантиметров, в который вводится специальная аппаратура (камера с освещением, инструменты для рассечения спаек). Если женщина жаловалась на отсутствие беременности, стоит осмотреть маточные трубы. Часто разрастание соединительной ткани затрагивает репродуктивную систему.
4. Лапаротомия предусматривает обширный доступ к органам брюшной полости. Его применяют при распространенных изменениях, когда с помощью лапароскопа невозможно удалить спайки. Перитонит, воспаление, некроз кишечника являются причинами использования прямого доступа.
Даже при сильной боли в животе принимать препараты, что облегчают состояние, нельзя до осмотра доктором. Это может утруднить диагностику, исказить клиническую картину.
Наличие спаек во время беременности осложняет ее течение. У женщины наблюдаются тянущие боли внизу живота. Если в процесс втянута матка, при ее росте неприятные ощущения будут усиливаться. Лечение начинают с нормализации питания, консервативной терапии. Лапароскопия показана, когда вышеупомянутые средства не приносят результата, ведь оперативное вмешательство при беременности крайне нежелательно.
Несвоевременная диагностика или позднее обращение в больницу может привести к опасным для жизни последствиям.
- Кишечная непроходимость. Если рубцевание коснулось петель, часто перекрывается их просвет. Первым признаком такого состояния является отсутствие стула, вздутие живота.
- Некроз. При замещении соединительной тканью сдавливаются сосуды, что кровоснабжают участок кишечника. Длительное отсутствие поступления кислорода приводит к отмиранию тканей. Как пациенты, так и врачи должны ответственно относиться к лечению спаек после аппендицита.
источник








 тошнота;
тошнота; неустойчивый стул;
неустойчивый стул; образование камней в желчном пузыре;
образование камней в желчном пузыре; эмпиема желчного пузыря;
эмпиема желчного пузыря; общий и биохимический анализы крови;
общий и биохимический анализы крови;
 антибиотики;
антибиотики; панкрэктомия;
панкрэктомия; сдобные хлебобулочные изделия;
сдобные хлебобулочные изделия;