Как показывают результаты ургентных операций, в последние годы летальность после них составляет около 50%, что приводит к отказу от хирургического лечения больных с тяжелыми сопутствующими заболеваниями. Такой подход, однако, совершенно неуместен, так как сугубо хирургические серии не отражают истинной картины, потому что, во-первых, оперируется лишь половина больных с разорвавшимися аневризмами, во-вторых, в серии ургентных операций часто попадают больные с так называемой угрозой разрыва, то есть с быстро увеличивающимся диаметром аневризмы и усилением болей. Именно эта группа больных нередко улучшает результаты серии ургентных операций. Bruce Campbell W. (1991 г.) свидетельствует, что при разрыве АБА общая выживаемость составляет лишь 10—20% (из тех, кто оперировался, и тех, кто не успел быть прооперированным).
Установлено, что, несмотря на утяжеление контингента больных, результаты операции в последние годы по сравнению с 50-ми годами значительно улучшились. Этому способствовали такие факторы, как улучшение хирургической техники, более раннее выявление АБА в бессимптомной стадии, учет факторов риска и их профилактика, усовершенствование анестезиологического пособия и реаниматологии в послеоперационном периоде, осуществление клиникой только плановых операций (рис. 53, 54).
Имеет значение и общее количество операций, которые делает тот или иной хирург в год. Hertzer N. R. (1984 г.) показал, что члены Кливлендского сосудистого общества, оперируя более 25 аневризм в год, имеют лучшие результаты, чем те, которые оперируют от 10 до 25 больных в год (соответственно 2,9 и 15,9%). Нет сомнений, что смертность при операциях, произведенных общими
хирургами, несмотря на их профессионализм, будет выше, чем при вмешательствах, выполненных сосудистыми хирургами. Здесь играют роль оснащение госпиталя и оборудование для интенсивной терапии.
Своеобразным субъективным фактором является соотношение больных, которым отказано в операции, и тех, кто был оперирован. Этот показатель колеблется в пределах 10—23%, и, естественно, что тот хирург, который отказывает большей части
Рис. 54. Аортограмма больного Б., через 19 лет после операции резекции су-праренальной аневризмы брюшной аорты с протезированием, с пластикой устья чревного
ствола, протезированием верхней брыжеечной
артерии, левой почечной артерии и имплантацией правой почечной артерии в протез.
больных, проявляя большую осторожность, может ожидать лучший результат.
Статистика показывает, что период времени, выбранный для оценки результатов операции, существенно влияет на снижение летальности. Так, например, если начать изучение результатов 100 операций тотчас после двух смертей у аналогичных больных, то смертность уменьшится до 2 %.
Определенную роль в установлении уровня летальности, принимаемого за какой-то эталон, играет медицинская пресса — сообщения из различных регионов колеблются от 1,3 до 16% и даже от 0 до 26%.
Наиболее серьезное влияние на непосредственные результаты операций и выживаемость больных в отдаленном периоде оказывают послеоперационные осложнения. Как видно из таблицы 20, после резекции АБА возникают кардиальные и почечные осложнения. Кардиальные будут рассмотрены ниже, а основными причинами развития острой почечной недостаточности являются следующие осложнения:
- субренальные аневризмы брюшной аорты;
- сниженный почечный резерв (креатинин сыворотки более 0,02 ммоль/л);
- стенозы почечных артерий;
- тяжелые дегенеративные атероматозные или кальцинозные изменения стенки аорты в области проксимального анастомоза;
- длительное пережатие аорты — более 20—30 мин. По данным таблицы 21, на втором этапе работы кардиальные, легочные осложнения и почечно-печеночная недостаточность значительно уменьшились. По нашему мнению, это объясняется меньшей кровопотерей, снижением времени пережатия аорты, тщательным мониторингом функции сердца, учетом баланса переливаемой жидкости, улучшением хирургической техники, анестезиологического пособия и ухода за больными в реанимационном отделении.
Несмотря на интра- и предоперационную интенсивную помощь и лечение этих больных, летальность при плановых вмешательствах колеблется в настоящее время от 1 до 10%.
Наиболее вероятные серьезные осложнения после операций резекции аневризмы брюшной аорты инфраренальной локализации
| Осложнения | Частота, % | |
| по данным литературы | по данным НЦССХ | |
| Нефатальный инфаркт миокарда 2,9 | 1,2 | |
| Почечная недостаточность 2,5 | 2,9 | |
| Инсульт 1,1 | — | |
| Аортокишечный свищ 1,6 | — | |
| Ишемический колит 0,5 | — | |
| Ампутации нижних конечностей большие 0,4 | ||
| малые 0,8 | — | |
| Инфекция протеза 0,3 | — | |
| Параплегия 0,25 | — |
В таблице 22 представлены результаты плановых операций из западных и отечественных клиник. Летальность варьирует в различных наблюдениях, составляя в среднем около 5%. Летальность 3% и ниже обусловлена, как правило, преобладанием в наблюдаемой серии пациентов с низким количеством факторов риска.
Хотя так называемые «малотравматичные» вмешательства, такие как тромбирование или выключение АБА с последующим экстраанатомическим шунтированием, до сих пор могут успешно использоваться у определенных групп пациентов с АБА, они не сопровождаются меньшим количеством осложнений и летальности (Hollier L. H. et al., 1986г.).
Многочисленными исследованиями доказано, что резекция АБА, предотвращая ее разрыв, продляет жизнь пациента. Однако в отдаленном послеоперационном периоде могут возникать осложнения, характерные для реконструктивной сосудистой
хирургии и имплантации синтетических сосудистых протезов (Hollier L.
- et al., 1992 г.). В таблице 23 представлена частота отдаленных осложнений после резекций АБА. Хотя эти осложнения не столь часты, однако все больные после таких вмешательств требуют постоянного наблюдения с целью возможно более раннего выявления этих осложнений с помощью неинва-зивных методов диагностики (УЗС и РКТ).
Исследования отдаленных результатов аневризмэктомий свидетельствуют о благоприятном течении заболевания после операции. Большинство наблюдений показало, что актуарная кривая выживаемости этих больных соответствует кривой выжи-
Таблица 21
Послеоперационные осложнения, выявленные у 202 больных с неосложненной формой АБА в различные периоды работы
| Послеоперационные осложнения | Число больных | |||
| 1975-1982 гг. | 1983-1993 гг. | Всего | ||
| абс. |% | абс. | |% | абс. | % | |
Инфаркт миокарда Сердечная — недостаточность Транзиторные
кардиальные осложнения 35 29,7 Легочные 13 11,0
Тромбоэмболические 3 2,5
Инфекционные (сепсис, перитонит) 7 5,9
Кровотечение из проксимального анастомоза 7 5,9
Желудочно-кишечное кровотечение 1 0,8
Почечно-печеночная недостаточность 14 11,9
Инфаркт миокарда 4 3,4 1 1,2 5 2,5 Сердечная-недостаточность 9 7,6 3 3,6 12 5,9
16 19,0
3 3,6 3,6
3
- 7 3,7 4 4,8 5 2,8 2 2,9 16 7,9
| Автор | Год | Количество операций | Летальность, % |
| AbuRahma A. F. et al. | 1991 | 332 | 3,6 |
| Покровский А. В. и др. | 1992 | 100 | 5 |
| Franklin H. et al. | 1993 | 288 | 4,9 |
| Szostek M. et al. | 1993 | 730 | 8,2 |
| Poulias G. E. et al. | 1994 | 434 | 2,8 |
| Шах Д. M. и др. | 1997 | 1000 | 2,4 |
| Chen J. С. et al. | 1997 | 1168 | 3,4 |
| Sayers R. D. et al. | 1997 | 313 | 6,7 |
| Белов Ю. В. и др. Спиридонов А. А. и др. | 1999 1999 | 249 470 | 6,7 3,6 |
| Шломин В. В. и др. | 1999 | 68 | 5,4 |
Таблица 23
Поздние (6—12 лет) сосудистые осложнения после резекций АБА, n=1087 (no Plate G. et al., 1985 г.)
| Осложнения | Количество | Количество | Летальность, |
| больных | умерших | % |
Аортокишечная , 10 9 0,9 фистула ‘
Ложные аневризмы 14 1 1,3 Ишемия кишечника 4 4 0,4 Инфекция протеза 3 1 0,3 Всего . 31 15 1,4
Примечание. У66 пациентов дополнительно наблюдались сосудистые осложнения (разрыв грудной аневризмы, тромбоз аневризмы подколенной артерии и др.), однако они не были связаны с резекцией АБА.
ваемости нормальной популяции (Szilagyi D. E. et al., 1966 г.;
Hollier L. Н. et al., 1984 г.; Poulias G. E. et al., 1994 г.), если отсутствуют другие сосудистые поражения, в частности ИБС. Crawford E. S. и соавт. (1981 г.) сообщили, что выживаемость больных без ИБС и гипертензии составляет 84, 49 и 21 % за пять, десять и пятнадцать лет соответственно. Согласно F. S. Olsen и соавт. (1991 г.), пятилетняя выживаемость после резекции плановых, срочных и разрывов АБА составляет 75, 70 и 48% соответственно. Через 6 мес после операции выживаемость пациентов, оперированных планово или срочно (без разрыва), соответствовала выживаемости пациентов для данного возраста в общей популяции, а больных, перенесших операцию по поводу разрыва АБА, — 40% (Olsen P. S. etal., 1991 г.).
Основное влияние на отдаленную выживаемость оказывает невыявленная или нелеченная ИБС. По данным К. W. Johnston (1994 г.), в 44,4% случаев в отдаленном периоде причиной смерти являются кардиальные осложнения. Другой частой причиной смерти в отдаленном периоде является цереброваскулярная патология. Например, в Канадском исследовании (Canadian Aneurysm Study) было выявлено, что инсульты были причиной смерти в 8,3% случаев в отдаленном периоде в сравнении с 5,8% случаев в нормальной популяции (Johnston К. W., 1994 г.).
источник
Под аневризмой брюшной аорты (АБА) понимают превышение нормального диаметра аорты на 50% и более.
У мужчин диаметр аорты ниже почек в норме составляет 2,0 см. Диагноз АБА ставится в тех случаях, когда диаметр аорты равен или превышает 3 см.
Аневризма брюшной аорты (АБА) случайно выявляется у 3,2% взрослого населения во время ультразвукового исследования (УЗИ); у 5% больных с ишемической болезнью сердца (ИБС), и у 10% больных с заболеванием периферических сосудов.
Существуют многочисленные сообщения о семейных случаях аневризмы брюшной аорты (АБА). Поэтому рекомендуется обследовать ближайших родственников больного старше 50 лет. В двух проспективных исследованиях было продемонстрировано, что приблизительно 30% ближайших родственников больных с АБА сами страдают АБА. Предполагается, что генетическая причина аневризмы брюшной аорты (АБА) связана с патологическим коллагеном III типа.
Да. У 40% больных с аневризмой подколенной артерии и у 75% больных с аневризмой бедренной артерии также имеется аневризма брюшной аорты (АБА). При аневризме грудного отдела аорты в 20% случаев одновременно наблюдается аневризма брюшной аорты (АБА). Через 5 или более лет после пластики подпочечной аневризмы брюшной аорты (АБА) у 5% больных развивается аневризма аорты проксимальнее протеза.
Нет. Аорта разветвляется на уровне пупка. Таким образом, пульсирующее образование находится в эпигастрии. При объективном осмотре можно выявить только достаточно большие аневризмы брюшной аорты (АБА) у худых больных.
Рентгенография живота или поясничного отдела позвоночника в прямой проекции позволяет диагностировать около 20% скрытых аневризм брюшной аорты (АБА). Тонкий ободок кальцификации является диагностическим признаком аневризмы. Большинство аневризм брюшной аорты (АБА) содержат слишком мало кальция, и поэтому не визуализируются на рентгенограммах.
Ультразвуковое исследование (УЗИ) брюшной полости позволяет определить поперечные и продольные размеры аневризмы с точностью до 0,3 см.
Это компьютерная томография (КТ) с контрастным усилением, позволяющая определить диаметр аорты с точностью до 0,2 см. При КТ хорошо визуализируются венозные аномалии (расположение левой почечной вены позади или вокруг аорты, удвоение или левостороннее положение нижней полой вены), которые значительно влияют па тактику хирургического лечения.
Хотя КТ является идеальным методом диагностики разрыва аневризмы (чувствительность 92% и специфичность 100%), она менее информативна для диагностики распространения аневризмы на надпочечную часть аорты (чувствительность 83% и специфичность 90% с положительной прогностической ценностью).
До разрыва диагностируется менее трети аневризм. Неожиданный приступ боли в животе является наиболее частым симптомом (82%) разорвавшейся апвризмы. Пожилой больной с артериальной гипотензией и остро возникшей болью в нижней части спины должен расцениваться как больной с разрывом аневризмы, пока не доказано обратное.
Больным с нестабильной гемодинамикой и пульсирующим образованием в животе следует записать электрокардиограмму для исключения инфаркта миокарда непосредственно перед срочной диагностической лапароскопией. Время терять нельзя.
Больные в глубоком шоке и/или с остановившимся на момент обследования сердцем имеют мало шансов на выживание. Преклонный возраст, старческое слабоумие, метастазы рака и другие тяжелые заболевания в терминальной стадии должны заставить вас задуматься о целесообразности операции.
Около половины больных с разрывом аневризмы брюшной аорты (АБА) умирают па догоспитальном этапе. Четверть больных, поступивших в клинику, не доживают до операционного стола.
Из-за опасности критического падения артериального давления во время вводного наркоза анестезию начинают только при полной готовности к разрезу, когда операционное поле обработано и обложено салфетками. Ключом к успешному исходу операции при разрыве аневризмы брюшной аорты (АБА) является быстрое пережатие центральной части аорты.
Пережатие аорты осуществляется па уровне диафрагмы (внутрибрюшное кровотечение с нестабильной гемодинамикой или забрюшинная гематома, распространяющаяся проксимальнее левой почечной вены) или ниже почечных артерий (при низко расположенной забрюшинной гематоме и стабильной гемодинамике). Внутрипросветная окклюзия аорты баллонным катетером осуществляется при открытом внутрибрюшном кровотечении.
После остановки кровотечения и стабилизации гемодинамики зажимы перекладываются в более стандартное положение ниже почечных артерий. Чтобы предотвратить повреждение подвздошной вены, кровотечение из дистальной аорты останавливается баллонным катетером или тампонами.
Симптоматичные аневризмы брюшной аорты (АБА) быстро расширяются и имеют высокий риск разрыва. Поэтому большинство сосудистых хирургов сходятся во мнении, что такие аневризмы брюшной аорты (АБА) следует как можно быстрее оперировать.
При высоком риске разрыва симптоматичных аневризм брюшной аорты (АБА) или при разрыве аорты с образованием пульсирующей гематомы успешно применяются эндоваскулярные синтетические протезы, которые устанавливаются как в аорту, гак и в подвздошные артерии.
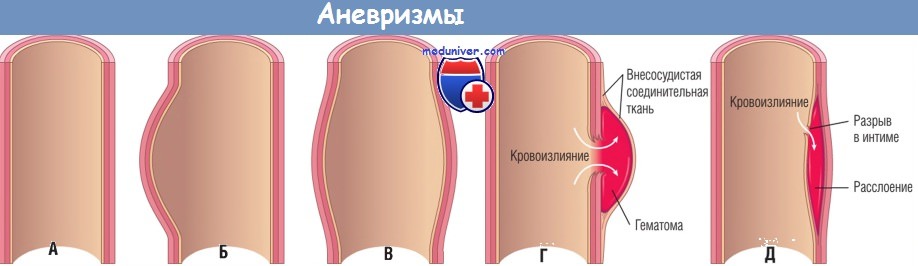
(А) Нормальный сосуд.
(Б) Истинная аневризма, мешковидный тип: стенка локально выпячивается наружу и может быть истонченной.
(В) Истинная аневризма, веретенообразный тип: тотальное расширение сосуда без разрыва.
(Г) Ложная аневризма: разрыв стенки и скопление крови (гематома), ограниченное снаружи прилегающей внесосудистой соединительной тканью.
(Д) Расслоение: кровь, проникая в стенку сосуда, расслаивает ее.
На рисунке видно, что кровь проникает из просвета через разрыв в интиме, однако расслоение также может произойти в результате разрыва vasa vasorum в медии.
Риск разрыва аневризмы брюшной аорты (АБА) диаметром 5 см в течение года составляет 4%. Этот риск возрастает с увеличением размера аневризмы (при АБА диаметром 7 см риск разрыва в течение года составляет 20%).
Средняя скорость расширения аневризмы брюшной аорты (АБА) составляет 0,4 см/год. Тем не менее 20% всех АБА с течением времени не увеличиваются. И наоборот, 20% аневризм увеличиваются со скоростью больше 0,5 см/год. Быстрое расширение аневризмы (0,5 см за 6 месяцев) является прогностическим фактором разрыва и служит показанием к операции.
18. Необходимо ли при аневризме брюшной аорты (АБА) проводить полномасштабное кардиологическое обследование?
Этот вопрос неясен. Частота сопутствующей ИБС у больных с аневризмой брюшной аорты (АБА) превышает 50%, а основной причиной периоперационной и отдаленной летальности является инфаркт миокарда.
Традиционно ангиография показана для определения размера проксимальной шейки аневризмы, выявления сопутствующей облитерации висцеральных сосудов, заболеваний почечных артерий, аневризм или облитерирующего заболевания периферических артерий и визуализации висцерального кровообращения после колэктомии.
Спиральная КТ дает трехмерное изображение контуров и аневризмы и висцеральных артерий. Основным недостатком метода является его высокая стоимость, а основным достоинством — получение потенциально полезной информации при планировании и проведении эндоваскулярного протезирования аорты. Для визуализации висцеральных сосудов, аорты и подвздошных артерий также применяется магнитно-резонансная ангиография. Основным недостатком метода является необходимость задержки больным дыхания для устранения респираторных артефактов.
Протезирование брюшной аорты может равно успешно выполняться как трансабдоминальиым, так и экстраперитонеальным доступами. Трансабдоминальный доступ обеспечивает лучший обзор сосудов таза, тогда как при экстраперитонеальном доступе лучше визуализируется аорта выше почечных артерий и сокращается количество послеоперационных легочных осложнений.

(а) Вид снаружи: крупная аневризма аорты с разрывом (стрелка).
(б) Вид изнутри: стенка аневризмы крайне тонкая, просвет заполнен крупным слоистым, но в основном неорганизованным тромбом; место разрыва показано зондом.
Эндоваскулярные протезы представляют собой большие стенты с покрытием, которые проводятся через бедренную артерию под рентгенологическим контролем и выключают аневризму из кровообращения. При этом пет необходимости в разрезе живота и пережатии аорты. Результаты эндоваскулярного выключения АБА противоречивы. Широкое исследование, посвященное эндоваскулярному протезированию, продемонстрировало успешную имплантацию стентов в 85% случаев и отсутствие интраоперационной летальности. Однако в 44% случаев отмечалось подтекание крови в пространство вокруг протеза. За время дальнейшего наблюдения половина таких стентов затромбировались.
Хирургическое лечение показано, когда аневризма брюшной аорты (АБА) достигает 5 см в диаметре. Единственной целью пластики асимптоматичных аневризм брюшной аорты (АБА) является предотвращение их последующего разрыва и смерти. Таким образом, прогнозируемая продолжительность жизни всех кандидатов на операцию должна составлять не менее 5 лет.
Двумя наиболее важными моментами являются: (1) расположение артериальных зажимов и (2) тип протеза. В большинстве случаев зажимы на аорту накладываются ниже почечных артерий. Такое положение зажимов позволяет избежать длительной ишемии почек. Аневризма вскрывается после пережатия проксимального и дистального участков аорты. Устья поясничных артерий ушиваются для предотвращения кровотечения из коллатералей. Нижняя брыжеечная артерия часто уже облитерирована, по если она проходима и в ней нет ретроградного кровотечения, может потребоваться ее реплантация.
Почечная недостаточность (повышение уровня креатинина) и ишемия кишечника (кровавый понос).
— Вернуться в оглавление раздела «Хирургия»
источник
В настоящее время ускоренный ритм жизни, нехватка времени, постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что человек не уделяет должного внимания своему здоровью, даже если его что – то беспокоит. Однако, следует помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, при развитии осложнений могут привести к плачевному исходу. Особенно это касается аневризмы брюшного отдела аорты.
Аорта является самым крупным и важным сосудом в организме человека. Эта артерия разносит кровь от сердца по другим органам и располагается вдоль позвоночника в грудной и брюшной полостях. Диаметр ее в брюшной полости составляет от 15 до 32 мм, и именно в этом отделе чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание, выбухание стенки сосуда, вызванное ее атеросклеротическим, воспалительным или травматическим повреждением.
Выделяют следующие виды аневризм брюшной аорты:
- по локализации поражения: супраренальная, инфраренальная (над и под местом отделения от аорты почечных артерий, соответственно), тотальная (на всем протяжении).
- по диаметру : малая (3 – 5 см в диаметре), средняя (5 – 7 см), большая (более 7 см), гигантская (в разы превышающая нормальный диаметр сосуда).
- по характеру: не осложненная и осложненная (разрыв, расслаивание, образование тромбов на стенке аорты).
- по форме : мешотчатая и веретенообразная. Различия их в том, что выпячивание мешотчатой формы захватывает менее половины диаметра, если представить аорту в поперечном сечении, а веретенообразная аневризма – это выбухание стенки практически по всему диаметру.
- по строению стенки выпячивания : истинная, ложная и расслаивающая. Истинная аневризма образована всеми оболочками сосудистой стенки (внутренней, средней и наружной), а ложная представлена рубцовой тканью, замещающей нормальную стенку аорты в этом участке. Расслаивающая аневризма представляет собой расхождение оболочек стенки сосуда и затекание крови между ними.
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы в том, что истонченная в месте выпячивания стенка может не выдержать давления крови и разорваться, что приведет к летальному исходу. Смертность при этом осложнении высока и составляет 75%.
Причины формирования аневризмы:
- Атеросклероз является самой частой причиной аневризмы. В 73 – 90% выпячивание стенки брюшной аорты вызвано отложением атеросклеротических бляшек с повреждением внутренней выстилки сосуда.
- Воспалительные поражения аорты при туберкулезе, сифилисе, микоплазмозе, неспецифическом аортоартериите, бактериальном эндокардите, ревматизме.
- Генетические нарушения , обуславливающие слабость сосудистой стенки (соединительнотканная дисплазия, синдром Марфана).
- Травматические повреждения сосудистой стенки могут возникнуть после закрытых травм живота, груди или позвоночника.
- Постоперационные ложные аневризмы из анастомозов крайне редко могут сформироваться после операций на аорте.
- Грибковые (микотические) поражения аорты у лиц с иммунодефицитом (ВИЧ — инфекция, наркомания) или вследствие попадания грибка — возбудителя в кровь (сепсис).
- мужской пол — мужчина страдают чаще женщин, хотя и у женщин аневризмы тоже встречаются.
- возраст более 50 – 60 лет — по мере старения организма нарушается эластичность сосудов, что обуславливает подверженность стенки аорты к действию повреждающих факторов.
- отягощенная наследственность – наличие у близких родственников аневризмы, дисплазия соединительной ткани, имеющая генетическую предрасположенность.
- курение негативно влияет на сердечно — сосудистую систему в целом, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов, влияют на уровень артериального давления, повышая риск развития гипертонии.
- злоупотребление алкоголем также оказывает токсическое действие на сосуды.
- сахарный диабет — глюкоза, которая не может усваиваться клетками из крови, повреждает внутреннюю оболочку сосудов и аорты, способствуя отложению
- избыточный вес
- артериальная гипертензия (см. препараты для снижения давления).
- повышенный уровень холестерина
Не осложненная аневризма малых размеров может никак себя не проявлять клинически в течение нескольких лет, и выявляется случайно при прохождении обследования по поводу других заболеваний. Образование более значимых размеров проявляется следующими признаками:
- самый частый симптом аневризмы – тупые боли в животе тянущего, распирающего характера
- дискомфорт и чувство тяжести в левой околопупочной области
- ощущение пульсации в животе
- нарушения пищеварения – тошнота, отрыжка, неустойчивый стул, отсутствие аппетита
- боли в пояснице, онемение и похолодание нижних конечностей
Если пациент замечает у себя эти признаки, следует обратиться к врачу для прохождения обследования, так как они могут оказаться симптомами аневризмы брюшной аорты.
При отсутствии симптомов, диагноз может быть установлен случайно, например, при проведении УЗИ по поводу заболеваний желудка, кишечника, почек.
При наличии клинических признаков аневризмы, врач, заподозривший данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней брюшной стенки в положении лежа на спине, при аускультации брюшной полости выслушивается систолический шум в проекции аневризмы, при пальпации живота прощупывается объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшного отдела аорты – позволяет визуализировать выпячивание в стенке аорты, определить локализацию и протяженность аневризмы, оценить скорость и характер кровотока в данном участке, выявить атеросклеротическое поражение стенки и наличие пристеночных тромбов.
- КТ ил МРТ брюшной полости могут быть назначены для уточнения локализации образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза по результатам предыдущего обследования. Заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентген снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативна, если в стенках аневризмы отложены соли кальция и произошло их обезыствление. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств:
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- антикоагулянты и антиагреганты (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. статины — вред или польза) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты (НПВС-диклофенак, кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
После ушивания операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением до 5 – 7 суток. После этого еще две – три недели или дольше, в зависимости от течения постоперационного периода, пребывает в профильном отделении, и выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике по месту жительства.
- острый инфаркт миокарда
- острый инсульт (не ранее, чем через 6 недель после его возникновения)
- хроническая сердечная недостаточность на поздних стадиях
- тяжелая недостаточность функции печени и почек
- острые инфекционные заболевания
- декомпенсация сопутствующих заболеваний (сахарный диабет, бронхиальная астма и др)
- острая хирургическая патология (панкреатит, аппендицит, холецистит и др).
В связи с тем, что при подготовке к плановому вмешательству пациент и врач располагают временем, в отличие от осложненной аневризмы, пациент может быть тщательно обследован с учетом возможных противопоказаний и оценки компенсаторных возможностей организма.
Противопоказаний для экстренной операции нет, так как операционный риск в разы меньше, чем смертность от осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть взят на операционный стол.
В 90 – х годах прошлого века аргентинским ученым было опробовано устройство для протезирования аорты, названное графт – стентом. Это протез аорты, представляющий собой ствол и две ножки, подводимый катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляющийся в стенках аорты специальными крючками.
- Операция является эндоваскулярной, проводится без разреза передней брюшной стенки под местным или общим наркозом. Длительность 1 – 3 часа.
- Достоинства эндопротезирования аорты – малая травматичность, в сравнении с открытой операцией, и более быстрое восстановление организма.
- Недостатки – в связи с тем, что сама аневризма не иссекается, а протез вставляется как бы внутрь выпячивания, аневризма продолжает существовать. Постепенно выпячивание стенки аорты распространяется выше места прикрепления стента, что приводит к развитию новых путей кровотока, формированию тромбов, расслаиванию стенки сосуда, и, как следствие, повышает риск развития осложнений. Часто эти процессы требуют проведения обычной операции, поэтому, несмотря на хорошие результаты в раннем периоде после эндопротезирования, оно проводится реже, чем открытая операция.
Массовое распространение эндопротезирования ограничено немалыми затратами клиники на закупку графт – стентов (стоимость одного протеза за рубежом составляет порядка 500 тысяч рублей, стоимость самой операции 20 – 40 тысяч рублей), тем более что стент должен быть изготовлен индивидуально для конкретного пациента. В России данная операция относится к высокотехнологичным видам помощи, и в некоторых клиниках проводится по квотам Минздрава РФ. Открытые операции, тем более в экстренном порядке, проводятся бесплатно.
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Обусловлена постепенным истончением стенок аорты и проникновением крови в стенку сосуда, расслаивающей ее оболочки. Такая гематома распространяется все дальше, пока стенка не лопнет под воздействием кровяного давления и не произойдет разрыв аорты.
- симптомы: резкие боли в животе или спине, резкая слабость, бледность, снижение артериального давления, холодный профузный пот, потеря сознания, коллапс, шок и смерть. Иногда пациента могут даже не успеть довезти до больницы.
- диагностика : экстренное УЗИ брюшной полости, по показаниям – КТ или МРТ.
- лечение : экстренная операция.
Происходит прорыв крови из аорты в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны таковым при расслаивающей аневризме аорты. Шоковое состояние и летальный исход обусловлены массивной кровопотерей и нарушениями работы сердца.
Редко развивается полная закупорка тромботическими массами всего просвета, в основном происходит формирование пристеночных тромбов, которые с током крови могут перенестись в менее крупные артерии и вызвать перекрытие их просвета (почечные, подвздошные артерии, артерии нижних конечностей).
- признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- диагностика: УЗИ и дуплексное сканирование
- лечение: антикоагулянтная терапия, хирургическое извлечение тромба.
До операции. Если аневризма малых размеров (до 5 см), и не планируется плановая операция, врачи занимают выжидательную тактику и наблюдают за пациентом. Пациент должен раз в полгода посещать врача для обследования, если рост аневризмы быстрый (более чем на 0.5 см в полгода), ему будет назначена операция.
После операции пациент посещает врача ежемесячно на первом году, затем раз в полгода на втором году и далее раз в год.
И до, и после операции, пациент должен принимать назначенные врачом лекарства. Рекомендуется соблюдать следующие несложные мероприятия по ведению здорового образа жизни для профилактики роста аневризмы и осложнений:
- Правильное питание и снижение избыточного веса . Исключается жирная, жареная, острая, соленая пища. Ограничиваются животные жиры, кондитерские изделия. Рекомендуются свежие овощи и фрукты, злаковые, кисломолочные изделия, нежирные сорта птицы, мяса и рыбы, соки, компоты, морсы. Прием пищи 4 – 6 раз в день, небольшими порциями. Продукты лучше готовить в паровом, отварном, протертом виде.
- Снижение уровня холестерина – прием статинов по назначению врача, ограничение поступления холестерина с пищей.
- Контроль за уровнем артериального давления – исключение психоэмоциональных стрессов, тяжелого физического труда, регулярный прием лекарств, нормализующих давление, ограничение поваренной соли в пище.
- Полный отказ от курения и алкоголя . Доказано, что курение провоцирует рост аневризмы, а алкоголь повышает давление, что может спровоцировать сосудистую катастрофу.
- Исключение значительных физических нагрузок (в раннем послеоперационном периоде полный постельный режим с постепенным восстановлением двигательной активности). Занятия спортом противопоказаны. Допустима ходьба пешком на незначительные расстояния.
- Коррекция сопутствующих заболеваний — сахарный диабет, заболевания сердца, печени, почек и др.
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% — в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
источник
Автореферат и диссертация по медицине (14.00.27) на тему: Отдаленные результаты и качество жизни больных после резекции аневризм брюшной аорты
Автореферат диссертации по медицине на тему Отдаленные результаты и качество жизни больных после резекции аневризм брюшной аорты
Отдаленные результаты и качество жизни больных после резекции аневризм брюшной аорты
14 00 27 — хирургия 14 00 44 — сердечно-сосудистая хирургия
диссертации на соискание ученой степени кандидата медицинских наук
Диссертационная работа выполнена в Московском областном научно-исследовательском клиническом институте им М Ф Владимирского
Доктор медицинских наук, профессор Лобаков Александр Иванович
Доктор медицинских наук Попов Вадим Анатольевич
Доктор медицинских наук, профессор Леменев Владимир Леонович
НИИ Скорой Помощи им Н В Склифосовского Департамента здравоохранения г Москвы
Доктор медицинских наук, профессор Мазурин Валентин Сергеевич
ГУ МОНИКИ им МФ Владимирского
Научный Центр сердечно-соудистой хирургии им А Н Бакулева РАМН
Защита состоится «30» » 2008 года в 14 00 часов на заседании
Диссертационного Совета Д 208 049 01 при Московском областном научно-исследовательском клиническом институте им М Ф Владимирского по адресу: 129110, г Москва, Щепкина 61\2, корпус 15, конференц-зал
С диссертацией можно ознакомиться в научно-медицинской библиотеке ГУМОНЖИМФ Владимирского
Автореферат разослан » ¿.¿^о ^_ 2008 года
Ученый секретарь Диссертационного Совета доктор медицинских наук, профессор
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Аневризма брюшной аорты (АБА) — одна из самых распространенных локализаций аневризм артериальной системы человека Само по себе наличие АБА представляет непосредственную угрозу для жизни пациента, а естественное течение заболевания неизбежно приводит к неблагоприятному исходу Протезирование брюшной аорты на сегодняшний день является признанным стандартом лечения больных с аневризмами брюшной аорты (АБА) Операция, устраняя угрозу разрыва, обеспечивает благоприятный прогноз жизни при АБА За последние десятилетия удалось достигнуть впечатляющих успехов и значительно улучшить ближайшие результаты хирургического лечения летальность после резекций аневризм брюшной аорты в большинстве литературных сообщений не превышает 5-7% Рост заболеваемости АБА и непосредственные хорошие результаты операции обуславливают неуклонный рост количества резекций АБА во всем мире Однако, при оценке результатов операций следует учитывать тот факт, что пациенты с АБА — это группа больных высокого хирургического риска, большинство из которых, старших возрастных групп с множеством сопутствующих заболеваний (Yusuf К, et al, 2007) Соответственно риск вмешательства должны быть объективно соотнесены с выживаемостью больных в отдаленном послеоперационном периоде и прогнозом естественного течения заболевания До сего времени этот вопрос остается недостаточно изученным Выживаемость больных после резекции АБА по мнению одних авторов (Powell JT, et al 2007) соответствует выживаемости в общей популяции, а по мнению других — (Stroup D F, 2000) реконструктивная операция сама по себе может сокращать продолжительность жизни больных Именно такая профилактическая направленность наблюдения за больными после операции по поводу АБА может обеспечить улучшения отдаленных результатов операций.
Непосредственно с выживаемостью пациентов связан другой важный аспект оценки отдаленных результатов резекций АБА — изучение качества жизни (КЖ) Именно качество жизни рекомендуется к рассмотрению, как самостоятельный критерий оценки эффективности лечения, по значимости близким или не уступающим клиническим (Hill А В , et al, 2007) Важность определения КЖ напрямую вытекает из определения здоровья ВОЗ (1995) как «состояния полного физического, умственного и социального благополучия, а не только отсутствия заболевания или физических недостатков» Следовательно, идеальной целью любого лечения является достижение такого состояния. На сегодняшней день в литературе нечасто встречаются исследования отдаленных результатов и КЖ больных после резекции АБА.
Таким образом, изучение отдаленных результатов и качества жизни больных после резекций АБА является актуальной проблемой обусловленной распространенностью данного заболевания и неуклонным ростом резекций АБА, что и определило цель нашего исследования
Улучшение результатов хирургического лечения и качества жизни больных в отдаленные сроки после резекции аневризм брюшной аорты
1 Изучить отдаленные результаты операций резекции аневризм брюшного отдела аорты в зависимости от клинического течения и сопутствующих заболеваний, выявить факторы влияющие на отдаленные результаты операций
2 Определить продолжительность жизни и причины летальности в отдаленные сроки операции у больных, оперированных по поводу аневризм брюшной аорты
3 Определить возможность применения опросников общего назначения для изучения качества жизни у больных с аневризмами брюшной аорты.
4 Изучить факторы, влияющие на качество жизни больных после операций по поводу аневризм брюшной аорты
5 Основываясь на изучении отдаленных результатов и качества жизни больных разработать комплекс мер по улучшению выживаемости и повышению уровня КЖ у пациентов после операций резекции АБА
1 Впервые изучены отдаленные результаты операций резекции аневризм брюшной аорты в зависимости от клинического течения основного заболевания.
2 Определены факторы влияющие на отдаленную выживаемость и выявлены основные причины летальных исходов в отдаленные сроки у пациентов перенесших операцию резекцию АБА
3 Впервые установлено и доказано, что в отдаленные сроки операции протезирования брюшной аорты по поводу АБА, определяющим фактором выживаемости больных является не основное заболевание, а прогрессирование нарушений кровообращения в жизненно важных артериальных бассейнах
4 Впервые изучена и доказана возможность использования опросника общего назначения для определения качества жизни MOS SF — 36 у больных после операции резекции АБА и определены факторы влияющие на КЖ у данной группы пациентов.
5 На основании изучения отдаленных результатов, доказана необходимость своевременной коррекции нарушений кровотока в коронарном и цереброваскулярном бассейнах для улучшения выживаемости и повышения уровня КЖ у пациентов после операции по поводу АБА
6 Впервые изучены особенности динамики КЖ у различных клинических групп пациентов после протезирования брюшной аорты по поводу АБА
Положения, выносимые не защиту:
1 Отдаленные результаты хирургического лечения АБА свидетельствуют о высокой эффективности операции резекции аневризмы брюшной аорты, обеспечивающей хорошую выживаемость и качество жизни оперированных больных
2 Резекция аневризмы брюшной аорты устраняет возможность разрыва АБА и позволяет значительно улучшить показатели выживаемости и КЖ Отдаленные результаты и КЖ пациентов после резекции АБА соответствуют таковым в приведенной популяции по полу и возрасту
3 Основными факторами влияющими на выживаемости и КЖ в отдаленном послеоперационном периоде резекции АБА является прогрессирование сопутствующих поражений жизненно важных артериальных бассейнов
4 Своевременная коррекция нарушенного кровотока в коронарном и цереброваскулярном бассейне может улучшить отдаленные результаты и качество жизни больных после резекций АБА.
5 Для изучения качества жизни после операций по поводу АБА возможно применять опросники общего назначения MOS SF — 36
Практическая значимость работы
1. В работе выполнено сравнение результатов хирургического лечения больных в зависимости от клинического течения и наличия сопутствующих заболеваний
2. На основании изучения отдаленных результатов и качества жизни больных предложены практические рекомендации для улучшения результатов резекции аневризм аорты, в частности необходимость превентивной коррекций кровотока в коронарном и цереброваскулярном бассейнах
3. Доказана практическая целесообразность определения качества жизни при изучении результатов лечения пациентов с АБА
4 Разработана тактика и даны рекомендации по ведению больных после резекции АБА в отдаленном послеоперационном периоде в зависимости от тяжести сопутствующих заболеваний и наличия осложнений
Внедрение результатов работы:
Результаты диссертационной работы внедрены в клиническую практику отделения хирургии сосудов и ишемической болезни сердца и отделения абдоминальной хирургии МОНИКИ им М Ф Владимирского
Материалы диссертации доложены и обсуждены на девятом всероссийском съезде сердечно-сосудистых хирургов (Москва 2004г), Десятой ежегодной сессии научного центра сердечно-сосудистой хирургии им АН Бакулева РАМН (Москва 2006г), Двенадцатый съезд сердечнососудистых хирургов НЦССХ им АН Бакулева РАМН (Москва 2006г.), Одиннадцатой ежегодной сессии научного центра сердечно-сосудистой хирургии им А Н Бакулева РАМН (Москва 2007г), Двенадцатой ежегодной сессии научного центра Сердечно-сосудистой хирургии им АН Бакулева РАМН (Москва 2008г), совместной научной конференции отделения хирургии сосудов и ишемической болезни сердца, кафедры хирургии ФУВ МОНИКИ им. М.Ф. Владимирского, отделения абдоминальной хирургии и кардиохирургии ГУ МОНИКИ им М Ф Владимирского (16 мая 2008)
Публикации: По теме диссертации опубликовано 7 печатаных работ в периодических изданиях и сборниках научных трудов
Объем и структура работы: диссертация изложена на 124 стр, состоит из оглавления, введения, 4 глав, заключения, выводов, практических рекомендаций, 1 приложения, иллюстрирована 27 таблицами и 29 рисунками
Библиографический список содержит 198 источников, в том числе 76 отечественных, 122 зарубежных авторов
ОСНОВНОЕ СОДЕРЖАНИЕ РАБОТЫ Характеристика больных и методы исследования.
Проведен анализ результатов обследования и хирургического лечения 238 пациентов, оперированных с 1 января 1994 года по 1 января 2004года в отделении хирургии сосудов и ишемической болезни сердца МОНИКИ им. М.Ф. Владимирского по поводу аневризм брюшной аорты Оценены результаты исследований, выполняемых на всех этапах лечения и наблюдения, включая до-, интра-, ранний и отдаленный послеоперационные периоды Мужчин было 200, женщин 38 средний срок наблюдения после операции составил 7,2 лет (от 6 месяцев до 10 лет)
Возраст больных колебался от 52 до 83 лет и в среднем составил 66,1 + 8,5 лет Большинство пациентов было в возрастной группе от 61 до 70 лет (45,9 %) Почти треть больных (35,6 %) были люди трудоспособного возраста Преобладание пациентов старше 60 лет (65,1 %) является характерным для данного заболевания До 60 лет 65 пациентов, с 61 до 70 лет — 109 пациентов? с 71 до 80 лет — 46 и старше 80 лет 18 пациентов
Основной причиной развития АБА во всех наблюдениях являлся атеросклероз
Для сравнительного анализа результатов все пациенты были разделены на три группы Первую группу составили пациенты, у которых аневризмы протекали асимптомно и выявлены при обследований больных по поводу другого заболевания или при скрининговом ультразвуковом обследовании — 84 больных (35,3 %) Вторую группу составили 101 (42,4 %) больной с симптомными аневризмами и наличием болевого синдрома или так называемые «срочные (без разрыва)» АБА Третью группу составили больные с разрывами аневризм брюшной аорты — 53 (22,3 %)
Средний возраст пациентов I группы (асимптомные АБА) составил 60,5+5,8 лет, при этом большинство пациентов были в возрастной группе до 60 лет Во II и III группе большинство пациентов были в возрастной группе от 61 до 70 лет, соответственно 65,2 + 7,5 лет и 68 + 8,8 лет
Ведущим сопутствующим заболеванием у данной категории пациентов явилась ИБС (140 (58,8%)) Треть всех больных 79 (33,2%) с АБА имели постинфарктные рубцовые изменения Трансмуральные изменения наблюдались у 58 (24,7%) больных 25 (10,5%) пациентов инфаркт миокарда перенесли два или более раза. У 20 (8,4%) больных в анамнезе были указания на явления сердечной недостаточности Желудочковые нарушения ритма в виде экстрасистолий, бигеминии, тригеминии наблюдались у 19(7,98%) пациентов ИБС имела более тяжелое течение у больных П и III группы больных
Вторым, но не менее распространенным сопутствующим заболеванием явилась артериальная гипертензия который отмечено у 124(52,1%) Хроническая цереброваскулярная недостаточность до операции была у 41 (17 2%) пациентов, из них инсульт перенесли 8 (19,51%) Следует подчеркнуть довольно частое наличие нескольких сопутствующих заболеваний у одного и того же больного Среднее количество сопутствующих заболеваний составило 5,1 + 14 от (1-11) Причем у мужчин сочетание нескольких сопутствующих заболеваний наблюдались чаще 6,4 + 2,1мм, чем у женщин 4,8 + 1,2мм.
Пациенты обследовались лабораторными и инструментальными методами исследования В плане обследования из инструментальных методов диагностики использовались следующие неинвазивные методы. ЭКГ, ЭХО-КГ, УЗДГ и ДС+ЦК ветвей дуги аорты и сосудов нижних конечностей Из инвазивных методов диагностики использовались рентгеноконтрастная ангиография, компьютерная томографическая ангиография
Качество жизни изучено с помощью опросника общего назначения -MOS 36 — Item Short-Form Health Survey, или MOS SF — 36 Следует отметить, что опросник SF — 36 широко распространен в мире, переведен на многие языки мира, в том числе и на русский, нередко используется у больных с сосудистой патологией
Данный опросник позволяет получить обобщенную характеристику состояния пациентов и подробную характеристику здоровья, а так же влияния лечения и сопутствующих заболеваний на качество жизни
В ближайшем послеоперационном периоде (госпитальный — 30 дневной период) умерло 34 (14,28%) больных. Летальность в группе больных с асимптомным течением АБА составила 2,38% — (2 из 84), с симптомным -5,94% (6 из 101) Во всех случаях в этих группах пациентов причинами смерти явились кардиальные осложнения Летальность после разрывов АБА составило 49,05% (26 больных из 53) Причиной смерти после операции по поводу разрыва АБА были: кардиальные — у 10 больных, почечные — 9, полиорганная недостаточность — 3, кровотечение — 2, дыхательная недостаточность — 1, гангрена кишечника — 1
В ближайшем послеоперационном периоде тромбоз эксплантата мы наблюдали у 3 (1,26%) пациентов
У 13 (5,56%) пациентов (из 238 первично оперированных) в различные сроки после операции произошел тромбоз бранши или всего эксплантата В 8 (3,36%) случаев наблюдался тромбоз одной бранши бифуркационного протеза, в 5 (2,1%) — тромбоз всего протеза
Анализ данных выполнен с помощью прикладных программ Statistica 7,0 (программный пакет фирмы Stat Soft). Выводы проверены с помощью критериев Манна — Уитни, Колмогорова — Смирнова Так же при статистической обработки результатов применяли- при сравнении независимых групп U — критерий Манна — Уитни, при сравнений зависимых групп — критерий Вилкоксона Для оценки выживаемости использовали
Таблицу Жизни (Life Table) Различия между группами считали статистически достоверными при Р меньшим или равным 0,05
Результаты лечения пациентов с аневризмой брюшной аорты.
Приступая к анализу отдаленных результатов хирургического лечения аневризм брюшного отдела аорты, прежде всего, следует определить критерии оценки результатов лечения Из-за отсутствия общепринятой методики и шкал полноценной оценки отдаленных результатов хирургического лечения аневризм, в качестве основных критериев мы рассматривали выживаемость пациентов в отдаленном послеоперационном периоде, первичную и вторичную проходимость эксплантатов, отдаленную смертность, поздние послеоперационные осложнения и качество жизни пациентов Так же были проанализированы влияние возраста, исходного дооперационного клинического статуса пациента, наличие сопутствующих заболеваний и их влияние на отдаленные результаты, и качество жизни пациентов
Отдаленные результаты операций.
Из 204 выживших больных под наблюдением осталось 190 Выпали из исследования 14 пациентов (6,86%)
Из 190 больных в отдаленном периоде после операции умерло 80 больных (42,10 %) Кумулятивный уровень выживаемости через 1, 5 и 10 лет составил соответственно — 95,1%, 78,2%, 47,5%
В структуре причин летальности преобладают кардиальные причины и злокачественные новообразования В 3 случаях тромбоэмболия легочных артерий, в 1 случае причиной смерти оказался хронический ангиогенный сепсис (таб 1)
Причина летальных исходов в отдаленном послеоперационном периоде
Причины смерти Количество %
Кардиальные осложнения 26 32,5
Злокачественные новообразования 22 27,5
Острое нарушение мозгового кровообращения 4 5
Тромбоэмболия легочной артерии 3 3,75
Инфекция эксплантата (ангиогенный сепсис) 1 1,25
Прободная язва желудка и ДПК 2 2,5
Некроз кишки (тромбоз ВБА) 1 1,25
Желудочно-кишечное кровотечение 2 2,5
Алкогольный цирроз печени 1 1,25
Разрыв грудной аневризмы 2 2,5
Неизвестные причины 10 12,5
В возрастной группе до 60 лет — (62 больных), в отдаленном периоде умерло тринадцать (причинами смерти явились инфаркт миокарда- 1, злокачественные новообразования — 2 случаев, ТЭЛА — 2 случаев) В группе 61-70 лет — (100 пациентов), умерло 43 пациента, основными причинами смерти в этой группе стали кардиальные осложнения — 14 случаев, злокачественные новообразования — 12 случаев В группе больных 71-80 лет — (33 пациента) и старше 80 лет — (9 пациентов), умерли соответственно 19 и 4 больных Основными причинами смертей в этих группах явились кардиальные осложнения (9 и 2 пациента соответственно), злокачественные опухоли (7 и 1), острые нарушения мозгового кровообращения (2 и 1). Осложнения язвенной болезни желудка и двенадцати перстной кишки явились причинами смерти в 3 случаях в группе больных 61-70 лет У одного больного из этой же группы причиной смерти был разрыв аневризмы грудного отдела аорты (таб 1) Таким образом, мы обнаружили
преобладание кардиальных и онкологических причин смерти во всех группах
При рассмотрении выживаемости в зависимости от исходной клинической формой аневризмы брюшной аорты, нами получено статистически значимое различие (Р=0,046) в группах больных со асимптомной, манифестированной и в группе с разрывом Из 82 (35,3%) пациентов с асимптомной формой (I — группа), в отдаленном послеоперационном периоде от различных причин умерли 26 Из 95 (46,56%) пациентов с манифестированной формой АБА (II — группа) умерли 39 Из 27 (13,23%) пациентов с разрывом АБА, умерли 16 пациентов
В течение первого года после реконструктивной операции, кумулятивная выживаемость в группах пациентов со асимптомной формой, манифестированной формой и с разрывом АБА мало отличается Однако, со второго года отмечается статистически значимые различия в выживаемости (Р=0,043).
123456789 10 время в годах от момента операции
Рис. № 1 Актуарная кривая выживаемости в группах больных с асимптомной, мапфестированной формой и разрывом АБА.
Кумулятивная выживаемость в группах больных с асимптомной формой АБА через 1,3,5, 7 и 10 лет составила соответственно — 97,1%; 93,6%; 84,4%, 73,3% и 54,9% В группе пациентов с манифестированной формой АБА —
97,03%, 86,9%, 65,6%, 50,1% и 31,3% У пациентов с разрывом АБА — 92,8%, 77,9%, 52,4%, 30,8% и 16,9% (рис. №1).
Нами не было получено статистически достоверного различия в кумулятивной выживаемости между группами больных страдающих, и не страдающих ИБС (Р 70%
время в годах от момента операции
Рис. № 4. Актуарная кривая выживаемости пациентов с различной степенью
Сравнительно низкую смертность от церебрально-сосудистых осложнений можно отчасти объяснить тем, что 7-и больным в связи с
выраженной недостаточностью мозгового кровообращения, произведена каротидная эндартерэктомия, который является высокоэффективным методом профилактики ОНМК Кумулятивная выживаемость у вышеперечисленных пациентов течение первых двух лет не зависит от наличия и отсутствия поражения брахиоцефальных артерий и составляет 97% Выживаемость через 3 года, среди больных со стенозами ВСА до 70%, составляет 90,2% и статистически значимо не отличается от таковой в группе пациентов без поражения ВСА (93,7%), и у пациентов со стенозом ВСА более 70% — 84,9% (Р= 0 4) однако уже 5 — летняя выживаемость у пациентов со стенозами ВСА более 70% (53,3%) значительно ниже таковой в группах без поражения брахиоцефальных артерий (82,3%), и со стенозами ВСА менее 70% — 87,1% (Р = 0,007)
Кумулятивная выживаемость в группе пациентов без кальциноза аорты и бедренных артерий через 1, 5, 7 и 10 лет составила соответственно 97,1%, 83,1%), 72,5% и 56,3% В группе пациентов с кальцинозом (47 пациентов), кумулятивная выживаемость через 1, 5 и 7 лет составила соответственно 97,01%, 68,5%, и 47,6% При сравнении кумулятивной выживаемости в группе больных с кальцинозом аорты и бедренных артерий с группой больных без кальциноза, обнаружена статистически значимая разница (Р=0,006) уже через 2 года резекции аневризмы брюшной аорты. Таким образом, кальциноз аорты можно считать предиктором выживаемости у больных с аневризмой брюшной аорты.
Качество жизни после резекции АБА
При оценке результатов резекции АБА так же изучено достигнутое в результате операций качество жизни (КЖ) больных КЖ рекомендуется к рассмотрению, как самостоятельный критерий оценки эффективности лечения, по значимости близко к клиническим
У пациентов с АБА до операции значительно снижены показатели физической активности, общего здоровья, роли физических и эмоциональных
проблем в ограничении жизнедеятельности, болевого фактора, статистически не достоверно снижены социальная активность, жизнеспособность, психическое здоровье
Показатели КЖ до операции у пациентов с ЛБА, показатели здоровой популяции и
ПАРАМЕТРЫ КЖ Среднее (больные) I-группа П-группа Ш- группа Среднее [здоровые) Значение Р
Физическая активность (ФА) 31,5 79 34,0 5,6 79,1 р
Ролевые ограничения вследствие физ проблем (РФ) 33,4 62,8 38,0 2,1 64 >>—() 0001
Социальная активность (СА) 59,6 67,9 64,1 1,5 68,2 Р=0,1261
Болевой фактор (БФ) 37,2 62,7 40,0 1.2 65,3 Р=0 0000
Психическое здоровье (Г13) 60,5 60 52,2 8,2 58,1 Р=0Д518
Ролевые ограничения вследствие эмоц проблем (РЭ) 37,2 66,5 42,7 6,4 66,8 Р=0,0000
Жизнеспособность (ЖС) 52,8 54,6 50,1 1,2 55,6 Р=0,5310
Общее здоровье (03) 36,8 53,8 38,0 0,5 52,4 Р=0 0000
КЖ пациентов с асимптомной формой, по данным опросника 8Б — 36, статистически не значимо снижено по всем показателям кроме показателя Психическое здоровье (ПЗ), при сравнении с здоровой популяцией Показатели психического здоровья не отличаются от аналогичных показателей здоровой популяции У пациентов с манифестированной формой АБА дооперационные показатели КЖ статистически значимо снижены по показателям физическая активность (ФА), ролевые ограничения вследствие физ проблем (РФ), болевой фактор (БФ), общее здоровье (03) Статистически незначимы, снижены лишь показатели социальная активность (СА), психическое здоровье (ПЗ), жизнеспособность (ЖС) Что свидетельствует о преимущественном влиянии заболевания (при манифестированной форме) на физическую составляющую жизни больных
КЖ пациентов с осложненными формами АБА, статистически значимо снижено практически по всем восьми показателям Что свидетельствует о влиянии осложненной формы заболевания и на физическую, и психическую составляющую жизни больных
В ближайшем послеоперационном периоде (до 3 месяцев) у группы пациентов с манифестированной формой выявлено повышение КЖ по всем показателям Однако, статистически достоверный прирост показателей наблюдается по шкалам физическая активность (ФА), болевой фактор (БФ) Что объясняется отсутствием болевого симптома, ограничением жизнеспособности в следствии проявлении клинической симптоматики АБА Данная тенденция роста КЖ, по всем показателям продолжается весь период наблюдения у пациентов с манифестированной формой К 12 месяцу после реконструктивной сосудистой операции показатели КЖ равняются с КЖ здоровой популяции (таб 3)
Качество жизни пациентов с манифестированной формой АБА через 12 месяцев после операции и сравнение с показателями КЖ здоровой популяции.
ПАРАМЕТРЫ КЖ 12 месяцев после опер Среднее (здоровые) 8Б Значение Р
Физическая активность (ФА) 76,3 22,1 79,1 22,9 Р>0,001
Ролевые ограничения вследствие физ проблем (РФ) 63,9 35,7 64 37,5 Р>0,001
Социальная активность (СА) 67,2 22,5 68,2 22,3 Р>0,001
Болевой фактор (БФ) 65 24,9 65,3 25,1 Р>0,001
Психическое здоровье (ПЗ) 58 16,9 58,1 16,5 Р>0,001
Ролевые ограничения вследствие эмоц проблем (РЭ) 67,2,5 34,4 66,8 37,0 Р>0,001
Жизнеспособность (ЖС) 56,3 18,2 55,6 18,0 Р>0,001
Общее здоровье (03) 51,5 18,9 52,4 18,4 Р>0,001
Иная картина наблюдается у пациентов с осложненной формой АБА в ближайшем послеоперационном периоде (до 3 месяцев) у пациентов с осложненной формой выявлено статистически достоверное повышение КЖ по всем восьми показателям Что объясняется отсутствием проявлений клинической симптоматики при осложненных формах АБА Данная тенденция роста КЖ, по всем показателям продолжается весь период наблюдения Однако, к 12 месяцу после реконструктивной сосудистой операции показатели КЖ остаются статистически достоверно сниженным по всем показателям при сравнении с здоровой популяцией. Несмотря на то, что у больных с осложненной формой АБА показатели физической активности, и болевого фактора повышается после операции, роль физических проблем в ограничении жизнедеятельности остается такой же значимой, как и до операции Абсолютные значения показателей социальной активности, психического здоровья, жизнеспособности и общего здоровья повышается, однако не достигает до соответствующих показателей здоровой популяции и остается статистически значимо сниженным (таб 4)
Качество жизни пациентов с осложненной формой ЛБА через 12 месяцев после операции и у здоровой популяции.
ПАРАМЕТРЫ КЖ 12 месяцев после опер Среднее (здоровые) Значение Р
Физическая активность (ФА) 48,9 20,3 79,1 Р’0 001
Ролевые ограничения вследствие физ проблем (РФ) 53,6 32,2 64 Р о,об |p Авагян, Масис Манучарович :: 2008 :: Москва
1.1 Результаты реконструктивных операций при АБА
Естественные течение аневризм брюшной аорты 17 Результаты реконструктивных операций при АБА в отдаленном послеоперационном периоде
Осложнения хирургического лечения больных АБА
1.2 Качество жизни больных с АБА
Определение понятия «Качество жизни»
Методы оценки качество жизни больных с АБА
Качество жизни больных с аневризмой брюшной аорты
Общая характеристика клинических наблюдений и методы исследования
2.1 Клинические наблюдения
2.3 Методы исследования и характеристика пациентов участвовавших в исследовании качества жизни
Основные факторы риска при хирургическом лечении аневризм брюшного отдела аорты
Отдаленные результаты хирургического лечения АБА
3.1. Выживаемость после хирургического лечения АБА. Причины летальных исходов. Факторы, влияющие на выживаемость
3.2. Первичная проходимость эксплантатов после резекции АБА
3.3. Поздние осложнения после резекции АБА
Качество жизни пациентов с АБА до и после резекции АБА
4.1 Качество жизни пациентов с АБА до оперативного вмешательства
4.2 Качество жизни пациентов с АБА в отдаленном периоде после резекции
Увеличение заболеваемости атеросклерозом, совершенствование и распространение современных неинвазивных методов диагностики определили рост числа больных с аневризмами брюшного отдела аорты (Покровский А. В.2007г.). Подтверждают эти положения наблюдения многих авторов: Fowkers F. G. и соавторы указывают на то что в Англии произошло 20-кратное увеличение случаев диагностики аневризм брюшного отдела аорты за период наблюдения с 1950 по 1984гг. Если в 1951 году в США на 100 тысяч населения выявлялось 4,7 случаев аневризм брюшной аорты, то к 1990 году этот показатель возрос в 7 раз и составил 31,9 случаев. Соответственно возросла и смертность от аневризм брюшного отдела аорты. Например, от разрыва аневризмы брюшного отдела аорты ежегодно умирают около 15000 человек в США.
На сегодняшний день, важнейшим достижением является то, что летальность при плановых операциях по поводу АБА не превышает 4-5%. Этот процент становится ощутимым, если учесть все возрастающее количество операций по поводу аневризм брюшной аорты. Если же учесть высокую летальность при разрывах аневризм брюшной аорты, не наблюдающейся особую тенденцию к снижению, несмотря на улучшение результатов плановых операции, то станет ясным актуальность разработки мероприятий по улучшению результатов лечения аневризм брюшной аорты и качество жизни больных в ближайшие и отдаленные сроки операции. Успехи сосудистой хирургии отнюдь не решили всех вопросов, касающихся безопасности и эффективности оперативных вмешательств при этой тяжелой патологии. (Мартынов А. А., Белов Ю. В. 1989г, AKKerdijk G. J. 1998г., Jonston К. W. 1990).
Значительное число периоперационных осложнений обусловлена, прежде всего, наличием, как правило, нескольких сопутствующих заболеваний, что закономерно с учетом пожилого возраста большинство больных: они встречаются более чем у 25% пациентов, причем в 9-15% случаев их можно отнести к тяжелым. Чаще всего, течение периоперационного периода сопровождают: кардиальные (в 10-20% случаев), почечные (в 2-7%), цереброваскулярные (в 0,5-1%) и гастроэнтерологические (в 10-18%o) осложнения, существенно отягощающие течение и прогноз хирургического лечения.
Несмотря на многочисленные исследования, посвященные анализу причин летальности при резекции аневризм брюшной аорты (Yasher J. J. Et al 1972., Crawford E. S. et al 1981r., Nuchburg B. et al 1987г., Покровский А. В. 2002г.), до настоящего времени не дана четкая оценка влияния каждого из наиболее частых и тяжелых сопутствующих заболеваний на исход хирургического вмешательства. Установление сопутствующих заболеваний, проведение соответствующих лечебных мероприятий, направленных на минимизацию их влияния на течение и результатов хирургического лечения, в частности, имеет большое значение в оптимизации показаний к операции и в проведении в интра- и послеоперционном периоде, лечебно-профилактических мероприятий, что в совокупности способствует улучшению результатов хирургического лечения.
Эффективность лечения все более и более активно анализируется на международном уровне. После утверждения в США концепции «управляемой медицинской помощи» оценка КЖ приобрела особое значение.
Значительное место в оценке результатов лечения после проведения сосудистых реконструктивных операций, кроме таких показателей как выживаемость, кумулятивная проходимость шунтов, сохранение конечности и т.д.; занимают социальные, психические и эмоциональные проблемы, связанные с основным заболеванием, что входит в понятие «качество жизни». Однако, значительное количество больных, успешно перенесших сосудистую реконструктивную операцию, в послеоперационном периоде предъявляют ряд жалоб, не позволяющих однозначно утверждать, об успехе сосудистой реконструкции этой категории больных.
Сведения об изучении качества жизни пациентов после резекции аневризмы брюшной аорты носят единичный характер. В то же время изучение этого вопроса, является важным дополнением при оценке отдаленных результатов операций, в частности при асимптомном течении аневризм. Из имеющихся данных можно заключить, что плановая резекция аневризм брюшной аорты не оказывает отрицательного влияния на качестве жизни больных (Rhorer М. J. et al., 1988; Maqee Т. R. Et al., 1992; Mangione С. M. Et al., 1997). Между тем в британском исследовании малых аневризм (UK Small Aneurism Stud) отмечается снижение некоторых показателей качества жизни после операции по сравнению с группой неоперированных больных.
В настоящее время имеются разные методы оценки качества жизни больных: Euro-QoL, Нотингемский профиль здоровья (NHP), SF-36 и SF-12.
В разных клиниках пользуются, порой собственными шкалами оценки качества жизни, значительно отличающаяся от общепринятых. Единым является одно: интегрирование в единую оценку «технических» результатов и статических показателей оперативного лечения оценки пациентом собственного психического здоровья, физической активности, включая эмоциональный компонент (Garratt A. et al., 2002). ;
Проведение исследований в данном направлении весьма актуально и имеет большое практическое значение. Изучение отдаленных результатов и качество жизни пациентов после резекции аневризм брюшного отдела аорты позволит создать оптимальную программу обследования, предоперационной подготовки и послеоперационного ведения. Результаты этих исследований позволят приблизиться к решению основной задачи- улучшению результатов операций при аневризмах брюшного отдела,аорты и предотвратить развитие осложнений, наблюдаемые в различные сроки отдаленного послеоперационного периода.
Улучшение результатов хирургического лечения и качества жизни больных в отдаленные сроки после резекции аневризм брюшной аорты.
1. Изучить отдаленные результаты операций резекции аневризм брюшного отдела аорты в зависимости от клинического течения и сопутствующих заболеваний, выявить факторы влияющие на отдаленные результаты операций.
2. Определить продолжительность жизни и причины летальности в отдаленные сроки операции у больных, оперированных по поводу аневризм брюшной аорты.
3. Определить возможность применения опросников общего назначения для изучения качества жизни у больных с аневризмами брюшной аорты.
4. Изучить факторы, влияющие на качество жизни больных после операций по поводу аневризм брюшной аорты
5. Основываясь на изучении отдаленных результатов и качества жизни больных разработать комплекс мер по- улучшению выживаемости и повышению уровня КЖ у пациентов после операций резекции АБА.
1. Впервые изучены отдаленные результаты операций резекции аневризм брюшной аорты в зависимости от клинического течения основного заболевания.
2. Определены факторы влияющие на отдаленную выживаемость и выявлены основные причины летальных исходов в отдаленные сроки у пациентов перенесших операцию резекцию АБА.
3. Впервые установлено и доказано, что в отдаленные сроки операций протезирования брюшной аорты по поводу АБА, определяющим фактором выживаемости больных является не основное заболевание, а прогрессирование нарушений кровообращения в жизненно важных артериальных бассейнах.
4. Впервые изучена и доказана возможность использования опросника общего назначения для определения качества жизни MOS SF — 36 у больных после операции резекции АБА и определены факторы влияющие на КЖ у данной группы пациентов.
5. На основании изучения отдаленных результатов, доказана необходимость своевременной коррекции нарушений кровотока в коронарном и цереброваскулярном бассейнах для улучшения выживаемости и повышения уровня КЖ у пациентов после операции по поводу АБА.
6. Впервые изучены особенности динамики КЖ у различных клинических групп пациентов после протезирования брюшной аорты по поводу АБА.
Положения, выносимые не защиту:
1. Отдаленные результаты хирургического лечения АБА свидетельствуют о высокой эффективности операции резекции аневризмы брюшной аорты, обеспечивающей хорошую выживаемость и качество жизни оперированных больных
2. Резекция аневризмы брюшной аорты устраняет возможность разрыва АБА и позволяет значительно улучшить показатели выживаемости и КЖ. Отдаленные результаты и КЖ пациентов после резекции АБА соответствуют таковым в приведенной популяции по полу и возрасту.
3. Основными факторами влияющими на выживаемости и КЖ в отдаленном послеоперационном периоде резекции АБА является прогрессирование сопутствующих поражений жизненно важных артериальных бассейнов.
4. Своевременная коррекция нарушенного кровотока в коронарном и цереброваскулярном бассейне может улучшить отдаленные результаты и качество жизни больных после резекций АБА.
5. Для изучения качества жизни после операций по поводу АБА возможно применять опросники общего назначения MOS SF — 36
Практическая значимость работы
1. В работе выполнено сравнение результатов хирургического лечения больных в зависимости от клинического течения и наличия сопутствующих заболеваний.
2. На основании изучения отдаленных результатов и качества жизни больных предложены практические рекомендации для улучшения результатов резекции аневризм аорты, в частности необходимость превентивной коррекций кровотока в коронарном и цереброваскулярном бассейнах.
3. Доказана практическая целесообразность определения качества жизни при изучении результатов лечения пациентов с АБА.
4. Разработана тактика и даны рекомендации по ведению больных после резекции АБА в отдаленном послеоперационном периоде в зависимости от-тяжести сопутствующих заболеваний и наличия осложнений.
Внедрение результатов работы:
Результаты диссертационной работы внедрены в клиническую практику отделения хирургии сосудов и ишемической болезни сердца и отделения абдоминальной хирургии МОНИКИ им. М.Ф. Владимирского.
Материалы диссертации доложены и обсуждены на: девятом всероссийском съезде сердечно-сосудистых хирургов (Москва 2004г.), Десятой ежегодной сессии научного центра сердечно-сосудистой хирургии им А.Н. Бакулева РАМН (Москва 2006г.), Двенадцатый съезд сердечно-сосудистых хирургов НЦССХ им. А.Н. Бакулева РАМН. (Москва 2006г.), Одиннадцатой ежегодной сессии научного центра сердечно-сосудистой хирургии им А.Н. Бакулева РАМН (Москва 2007г.), Двенадцатой ежегодной сессии научного центра Сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН (Москва 2008г.), совместной научной конференции отделения хирургии сосудов и ишемической болезни сердца, кафедры хирургии ФУВ МОНИКИ им. М.Ф.
Владимирского, отделения абдоминальной хирургии и кардиохирургии ГУ МОНИКИ им М.Ф. Владимирского (16 мая 2008).
Публикации: По теме диссертации опубликовано 7 печатаных работ в периодических изданиях и сборниках научных трудов.
Объем и структура работы: диссертация изложена на 124 стр., состоит из оглавления, введения, 4 глав, заключения, выводов, практических рекомендаций, 1 приложения, иллюстрирована 27 таблицами и 29 рисунками. Библиографический список содержит 198 источников, в том числе 76 отечественных, 122 зарубежных авторов.
Приношу сердечную благодарность моему учителю, доктору медицинских наук, профессору П.О. Казанчяну, научному руководителю, доктору медицинских наук Попову Вадиму Анатольевичу за постоянную научную и практическую помощь, а так же за моральную поддержку.
Искренняя благодарность всем сотрудникам отделения хирургии сосудов и ишемической болезни сердца МОНИКИ за постоянную помощь и содействие в выполнении данной работы.
источник