Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
Российского государственного медицинского института Росздрава
Патологические выпячивания стенок артериальных сосудов диагностируются достаточно сложно. Причиной этого являются особенности клинического течения заболевания и его симптоматики. Аневризма сосудов головного мозга возникает бессимптомно и обычно выявляется случайно, когда пациент обращается к неврологу с абсолютно другим заболеванием. Диагностика аневризмы проходит в несколько этапов: осмотр врача-невролога, рентгенологическое обследование, магниторезонансная ангиография и люмбальная пункция. Только на последних двух этапах медобследования пациента врач может судить о наличии заболевания.
Аневризма сосудов головного мозга — это серьезная патология, своевременная диагностика которой может предотвратить ужасные последствия: инвалидность или летальный исход. Любое расширение просвета одного, а возможно, и нескольких сосудов, которые находятся возле тканей мозга, характеризует аневризму. Заболевание имеет врожденный либо приобретенный характер. В процессе возникновения аневризма повреждает кровеносные сосуды, причем чаще всего — артерии. Поэтому очень высок риск разрыва их стенок, а следовательно может произойти внутричерепное кровоизлияние, вызывающее неврологические нарушения.
Частоту развития мозговой аневризмы сложно оценить. Все потому, что болезнь протекает без проявления видимых симптомов. Согласно клиническим данным и статистике, выпячивание стенки артерии встречается у 10-12 больных из 100 тысяч. Половина аневризм, выявленных в результате патологоанатомических экспертиз, не разрываются. Поэтому и признаки заболевания не проявляются. Диагностика и лечение аневризмы аорты может предотвратить тяжелые последствия: инвалидность, смертельный исход. В современной медицинской практике единственным и самым эффективным лечением внутричерепной аневризмы считается хирургическое вмешательство. Расширение стенок сосудов головного мозга наиболее часто диагностируют у женщин, чем у мужчин. Итак, как распознать аневризму и какой метод определения патологии считается наиболее точным?
Диагностика аневризмы сосудов головного мозга проводится комплексно. Ее задача состоит не только в том, чтобы определить наличие аневризмы, но и обнаружить имеющиеся патологии. Чтобы диагностировать патологические расширения сосудистых стенок используют различные методы исследования, что в большей или меньшей степени помогают определить заболевание:
- физикальный или физический;
- медицинской визуализации;
- электрокардиография;
- электроэнцефалография;
- люмбальная пункция;
- анализ крови.
Состоит из целого комплекса мероприятий. Специалист проводит общий осмотр пациента, а именно:
- Пальпация. Заключается в физическом обследовании человека: невролог надавливает на разные части тела, ищет области, где наиболее ярко проявляется боль, исследует существующие новообразования на коже. При аневризме сосудов головного мозга ощупывание дает мало информации о заболевании, но оно помогает определять дополнительные проблемы.
- Аускультация. При помощи разных медицинских приборов (стетоскоп, фонендоскоп, стетофонендоскоп) врач выслушивает посторонние звуки. Это метод эффективен в выявлении любых аномальных шумов и гулов сердца и сосудов.
- Измерение кровяного давления. Достаточно распространенный метод исследования всех пациентов, у кого наблюдаются проблемы с кровеносными сосудами: тромбообразование, холестериновые бляшки, потеря эластичности стенок. Этот способ определяет общее состояние организма на данный момент и позволяет выявить причину образования мозговой аневризмы. Например, пониженное артериальное давление говорит о большой внутренней кровопотери или о патологических изменениях в сосудистых стенках.
- Неврологический осмотр. Врач изучает состояние мышечных и кожных рефлексов, наблюдает за двигательной активностью больного.
Этим методом исследования больного можно получить полную картину внутренних органов человека без оперативного вмешательства. Полученные данные дополнят картину заболевания и дадут возможность установить диагноз пациента.
| Название | Принцип проведения | Что определяет |
|---|---|---|
| Компьютерная томография (КТ) | Используется рентгеновское излучение, благодаря которому можно получить изображение в срезе необходимой глубины. | распознает самые маленькие образования, их месторасположение; |
| симптомы внутричерепного кровотечения; | ||
| имеющиеся тромбообразования в полости аневризмы. | ||
| Магниторезонансная томография (МРТ) | Дает возможность получить послойные снимки с высоким разрешением, изображения сосудов головы в деталях, которые часто не просматриваются на КТ. | расширение сосудистых стенок; |
| признаки кровоизлияния мозга; | ||
| передавливание нервных волокон и клеток. | ||
| Ангиография | При такой процедуре в сосудистое русло пациента вводится контрастное вещество, видимое рентгеновскими лучами, оно абсолютно безвредно для человека. | точно определяет наличие и месторасположение аневризмы; |
| выявляет степень закупорки артерий. | ||
| Доплеровское ультразвуковое исследование (УЗИ) | К отдельным участкам головы прикладывают датчик, который исследует состояние сосудов головы. | область с нарушением кровотока; |
| резкое расширение артерий. |
Являются методами графической регистрации электрической активности сердца и мозга. ЭКГ при аневризме сердца помогает определить заболевание и сердечные патологии. Но при аневризме сосудов головного мозга использование электрокардиограммы дает мало информации.
Второй метод исследования выявляет различные неврологические проблемы, определяет область повреждения головного мозга, проводит дифференциальную диагностику некоторых заболеваний, которые достаточно схожи с аневризмами. Электроэнцефалограмму (ЭЭГ) часто проводят во время оперативного вмешательства, чтобы следить за мозговой активностью пациента.
Метод люмбальной (поясничной, спинномозговой) пункции заключается в проколе трех мозговых оболочек в области поясничного отдела для получения жидкости. Эту процедуру проводит высококвалифицированный специалист с соблюдением всех гигиенических требований. Если процедура проводится правильно, то риск осложнений сводится к единичным случаям. Поясничный прокол обычно делают тогда, когда предыдущие исследования не дают возможности определить заболевание.
Общий и биохимический анализы дают возможность определить тесно связанные патологии и степень риска, если понадобится операция. Для определения аневризмы, пациенту следует сдать основные анализы крови в лаборатории:
- общий с подсчетом количества тромбоцитов, чтобы определить наличие инфекций в организме, степень анемии;
- для определения протромбинового индекса, который показывает состояние свертываемости крови, и уровня электролитов.
Кроме описанных методов исследования аневризм немаловажным является общий сбор информации о жизни и самочувствии пациента. Невролог обязательно беседует с пациентом и его родственниками, чтобы определить историю болезни.
Общаясь с пациентом, врач делает акцент на следующих показателях:
- возможные симптомы проявления заболевания, которые беспокоят больного;
- начальная стадия проявления заболевания (если таковая имеется);
- существующие другие системные заболевания или патологии;
- лечение больного, которое проходит в домашних условиях;
- возможные травмы;
- аллергические реакции на что-либо;
- история болезней семьи и близких родственников, чтобы определить возможную генетическую предрасположенность.
Аневризма мозга опасна тем, что в самый неожиданный момент разорваться сосуд и произойти кровоизлияние в мозг. А это чревато в лучшем случае — инвалидностью, в худшем — летальным исходом. Комплексные исследования аневризмы дадут четкое определение состояния больного, помогут определить сопутствующие патологии, определить степень увеличения стенок кровеносных сосудов головы, четкое месторасположение аневризмы и ее размер.
источник
Наиболее типичным электрокардиографическим признаком аневризмы сердца является стабилизация изменений, свойственных острому или подострому периоду инфаркта миокарда, на протяжении многих месяцев и лет. В большинстве случаев на ЭКГ видно трансмуральное поражение какого-либо отдела левого желудочка, т. е. зубец QS и подъем сегмента ST в различных отведениях в зависимости от локализации поражения.
Нередко там же отмечаются глубокие коронарные зубцы Т. Иногда зубец QS выявляется только при регистрации ЭКГ с места патологической пульсации. Во многих случаях есть нарушения внутрижелудочковой проводимости, эктопические аритмии.
Основные признаки аневризмы сердца чаще наглядно выявляются при аневризмах передней стенки левого желудочка, несколько меньше – при поражении боковой стенки. На рисунке приведена ЭКГ больного 61 года с диагнозом: ишемическая болезнь сердца, кардиосклероз после перенесенного трансмурального инфаркта миокарда, стенокардия покоя и напряжения, недостаточность кровообращения НА степени.
На ЭКГ можно видеть картину неполной блокады правой ножки пучка Гиса (увеличение времени внутреннего отклонения в отведении V1). Зубцы QS с невысоким подъемом сегмента ST в отведениях I, V2 – V6, патологический зубец Q в отведении aVL, инверсия зубца Т во всех этих отведениях при отсутствии динамики в течение ряда месяцев указывают на обширную хроническую аневризму передней и боковой стенок левого желудочка.
При аневризме заднедиафрагмального отдела левого желудочка может регистрироваться зубец QS с подъемом сегмента ST в отведениях III и aVF, но нередко эти признаки нечеткие. Возможна картина острого нетрансмурального поражения с характерным для аневризмы сердца отсутствием динамики на ЭКГ.
При аневризмах высоких отделов боковой стенки и заднебазальных отделов левого желудочка типичные изменения ЭКГ в общепринятых отведениях нередко вовсе отсутствуют.
«Практическая электрокардиография», В.Л.Дощицин
Изолированный инфаркт правого желудочка является большой редкостью. Чаще наблюдается поражение правого желудочка одновременно с инфарктом передней или задней стенки левого желудочка. У больных с заднедиафрагмальным инфарктом миокарда вовлечение в процесс правого желудочка, как правило, отражается на ЭКГ в отведениях V3R и V4R. Наиболее информативным признаком вовлечения правого желудочка является подъем сегмента ST в этих отведениях…
Изолированное поражение предсердий наблюдается очень редко. Чаще инфаркт задней стенки левого желудочка распространяется на предсердия. При инфаркте предсердия обычно бывают нарушения предсердного ритма и проводимости, в частности мерцание и трепетание предсердий, предсердная пароксизмальная тахикардия, синоаурикулярная и внутрипредсердная блокада и др. Нередко у таких больных эти нарушения стойкие или упорно рецидивирующие. Однако указанные расстройства ритма и…
При мелкоочаговых инфарктах комплекс QRS ЭКГ не претерпевает существенных изменений, т. е. не выявляется патологического зубца Q и снижения амплитуды зубца R. Изменения касаются главным образом формы зубца Т и положения сегмента ST. В отведениях, регистрирующих потенциалы пораженной области, зубцы Т чаще инвертированные, глубокие: сегмент ST, как правило, смещен ниже изоэлектрической линии, что характерно для…
Электрокардиографическая диагностика инфаркта миокарда в некоторых случаях весьма затруднительна, так как изменения ЭКГ, напоминающие признаки очагов ишемии, повреждения и некроза, бывают при ряде физиологических и патологических состояний [Halhuber M. J. etal., 1978; Goldberger A. L., 1984, и др.]. Позиционные изменения желудочкового комплекса иногда имитируют на ЭКГ признаки инфаркта. В частности, как указывалось выше, при повороте…
Блокада ветвей пучка Гиса нередко затрудняет диагностику инфаркта миокарда по ЭКГ. Наибольшие затруднения вызывает блокада левой ножки, при которой возможны желудочковый комплекс типа QS и подъем сегмента ST в правых грудных отведениях. Это может, с одной стороны, имитировать признаки острого переднего инфаркта миокарда, а с другой – скрывать его электрокардиографические проявления. При блокаде левой ножки…
источник
Аневризма сердца представляет собой мешковидное истончение и выпячивание стенки одной из сердечной камер. Впервые такая патология была описана в 1757 году известным английским хирургом и анатомом Гюнтером. Позднее стало известно, что почти в 95% случаев причиной появления таких выпячиваний на сердце становится инфаркт миокарда, и они выявляются у 10-35% пациентов, перенесших это опасное заболевание.
Наиболее часто аневризма сердца появляется именно на левом желудочке и сопровождается резким снижением или полным отсутствием сократительной способности поврежденного участка сердечной стенки. В более редких случаях выпячивание возникает на правом желудочке или межжелудочковой перегородке. Почти 68% пациентов с таким патологическим изменением сердечной стенки являются мужчинами 40-70 лет. Размеры аневризмы могут колебаться от 1 до 20 см в диаметре.
В этой статье мы ознакомим вас с причинами, разновидностями, симптомами, методами диагностики, лечения и прогнозами аневризм сердца. Эта информация поможет вам составить мнение о такой опасной патологии, и вы сможете задать возникающие у вас вопросы своему лечащему кардиологу.
Самой частой причиной возникновения аневризмы сердца становится трансмуральный инфаркт. Большинство выпячиваний выявляется в области верхушки и передне-боковой стенки левого желудочка, и только 1% образуется на задней стенке этой камеры сердца, правом предсердии или желудочке и межжелудочковой перегородке.
При массивном некрозе сердечной мышцы разрушается структура миокарда. Камеры сердца постоянно испытывают давление, создаваемое самим органом, и из-за этого некротизированный участок стенки постоянно растягивается, истончается и, со временем, выпячивается.
Способствовать более быстрому развитию аневризмы сердца могут следующие факторы:
Влиять на возникновение хронической аневризмы сердца может развивающийся после инфаркта кардиосклероз. В таких случаях мешковидное выпячивание формируется в области появления постинфарктного рубца.
Намного реже аневризма сердца может возникать из-за других причин:
- Инфекционные заболевания (стрептококковая инфекция, дифтерия, вирусы гриппа, Эпштейна-Барра или Коксаки, кандидоз). Инфекционный агент попадает в сердце и вызывает развитие миокардита. Воспалительный процесс в сердечной мышце приводит к гибели клеток, и часть миокарда замещается соединительной тканью. В определенных условиях у больного может развиваться диффузный кардиосклероз, приводящий к истончению и выпячиванию стенки сердца.
- Внутриутробные пороки развития сердца. Под воздействием различных факторов клетки сердца плода начинают делиться неправильно, и в тканях миокарда появляются склонные к выпячиванию участки, состоящие из других тканей. После рождения и раскрытия легких сердечные стенки начинают испытывать большее давление, и на патологических участках миокарда образуется врожденная аневризма. Спровоцировать такие пороки развития миокарда могут следующие воздействующие на организм матери причины: алкоголизм, курение, прием некоторых лекарств, воздействие производственных токсических веществ, перенесенные инфекционные заболевания (корь, краснуха и пр.).
- Травмы. Любое травматическое повреждение стенок сердца (например, при ножевом ранении или во время хирургической операции) вызывает возникновение рубца и развитие миокардита или очагового кардиосклероза. Впоследствии в первые дни или недели после травмы на сердечной стенке формируется аневризма. Такие выпячивания склонны к быстрому увеличению в размерах и разрыву. Именно поэтому их выявление всегда является поводом для проведения срочной кардиохирургической операции, способной предупредить разрыв сердца.
- Токсический миокардит. Это заболевание может вызываться различными попадающими в кровь больного токсическими соединениями: химическими или лекарственными веществами (ядами змей и насекомых, аллергенами, некоторыми антибиотиками, Метилдопой, алкоголем и пр.), повышенным количеством мочевой кислоты (при заболеваниях почек) или тироксина (при тиреотоксикозе). Токсины вызывают воспаление миокарда и приводят к развитию кардиосклероза, который и может провоцировать возникновение аневризмы.
- Ионизирующее излучение. Радиация в редких случаях может вызывать развитие кардиосклероза. Такая патология возникает только при попадании мощного потока ионизирующего излучения (например, при радиолучевой терапии новообразований средостения). Формирование аневризмы в таких случаях происходит достаточно медленно (на протяжении нескольких лет).
- Системные воспалительные заболевания. Ряд этих патологий может осложняться миокардитом и кардиосклерозом. Обычно такие последствия наблюдаются при затяжном ревматическом миокардите, и особенно агрессивно это заболевание протекает у детей. Вырабатываемые организмом антитела поражают клетки миокарда, и постоянное повреждение тканей повышает вероятность развития аневризмы.
- Идиопатический кардиосклероз. Это редкое заболевание вызывается невыясненными причинами и прогрессирует медленно. Стенки сердца постепенно утрачивают свою прочность и эластичность, и к старости у больного на левом желудочке может образовываться аневризма.
Аневризмы сердца классифицируются специалистами по разным параметрам, и определение принадлежности выпячивания к той или иной группе позволяет специалистам не только выбирать тактику лечения, но составлять предварительный прогноз заболевания. Для классификации аневризмы больному назначается Эхо-КГ – исследование, позволяющее выявить множество характеристик выпячивания сердечной стенки.
В зависимости от сроков появления выделяют следующие виды аневризм:
- острые – возникают в первые 14 дней после перенесенного инфаркта, плохо прогнозируются, могут разрываться или переходить в подострые;
- подострые – возникают на 3-8 неделе после перенесенного инфаркта, риск их разрыва снижается;
- хронические – возникают на более поздних сроках, чем подострые, имеют более прочные стенки и разрываются реже.
Классификация аневризм сердца по диаметру довольно условна:
- малая – своим строением почти не отличается от постинфарктного рубца, более заметна во время систолы;
- средняя – диаметр может достигать нескольких сантиметров, не выходит за перикард;
- гигантская – ее размеры значительно изменяют форму сердца, а ее объем может приближаться к объему левого желудочка.
Размер сердечной аневризмы во многом влияет на прогноз заболевания – большое выпячивание более склонно к разрыву и осложненному течению.
В зависимости от формы аневризма сердца может быть:
- Диффузная. Обычно такая аневризма имеет небольшой диаметр, объем и формируется на месте обширного инфаркта. У такого образования широкое основание, а дно не сильно выпячивается и находится почти на одном уровне с миокардом. Диффузные аневризмы редко разрываются, но при их росте вероятность такого осложнения может увеличиваться.
- Мешковидная. Такое образование тоже имеет широкое основание, но его дно выпячивается сильнее. В полости этой аневризмы часто застаивается кровь, и могут формироваться тромбы. В отличие от диффузной аневризмы, выпячивание имеет более тонкую стенку и в большей мере склонно к разрыву.
- Грибовидная. Такие выпячивания могут появляться на небольших участках рубцовых тканей. Их устье довольно узкое, а полость больше расширяется под давлением крови. По форме аневризма напоминает перевернутый кувшин. Ее стенки более тонкие и склонны к разрыву.
- «Аневризма в аневризме». Такое выпячивание является наиболее опасным, т.к. оно представляет собой и диффузное, и мешковидное образование. Эти аневризмы наиболее склонны к разрыву и указывают на тяжелое нарушение структуры тканей сердца.
По данным статистики, наиболее часто выявляются диффузные или мешковидные сердечные аневризмы.
В зависимости от структуры стенки аневризма может быть:
- мышечная – состоит преимущественно из мышечной ткани;
- фиброзная – состоит преимущественно из соединительной ткани;
- фиброзно-мышечная – состоит и из фиброзной, и из мышечной ткани.
Такая классификация редко представляет клиническое значение, т.к. вероятность разрыва аневризмы в большей мере зависит от толщины стенки, а не от ее состава.
В зависимости от механизма появления сердечная аневризма может быть:
- истинная – состоит почти из таких же слоев, как и стенка сердца, но содержит большее количество соединительной ткани;
- физиологическая – состоит из почти не измененной ткани миокарда, которая по каким-то причинам перестала сокращаться;
- ложная – выпячивание ограничивается фиброзными спайками и перикардом, по сути, оно является небольшим разрывом миокарда, сквозь который кровь поступает в сформировавшуюся патологическую полость.
Жалобы и признаки при аневризмах сердца могут быть очень вариабельными. Во многом их проявления зависят от причин развития, места расположения и размера образования. В некоторых случаях после инфаркта миокарда аневризма может никак себя не проявлять или больной связывает появление тех или иных симптомов с периодом выздоровления после тяжелого недуга.
Обычно при аневризмах сердца возникают следующие симптомы:
Этот признак является обязательным для аневризмы сердца и возникает у всех больных. Обычно его появление связано с нарушением кровообращения в сосудах сердца.
Возникновение болей при сердечных аневризмах связано со следующими процессами:
- аритмии;
- перегрузка миокарда;
- зарастание сосудов;
- компрессия тканей и органов (при гигантских аневризмах).
Обычно при сердечных аневризмах боль локализируется прямо за грудиной или слегка смещена влево. Она проявляется в виде приступов и может возникать из-за физического переутомления, после приема алкоголя, курения или воздействия других внешних причин.
Изменения ритма при сердечных аневризмах выявляются часто. Обычно аритмии возникают периодически и устраняются самостоятельно через небольшой промежуток времени. При длительном присутствии нарушения ритма такой симптом рассматривается уже как осложнение аритмии – пароксизмальная тахикардия.
Изменения ритма при сердечной аневризме могут быть следующими:
- ощущение коротких перебоев в ударах сердца (оно как бы останавливается);
- учащение или замедление пульса (более 100 или менее 60 ударов в минуту).
Нарушения ритма при аневризмах часто провоцируются физической или эмоциональной нагрузкой. Их появление связано с возникновением структурных нарушений в проводящей системе сердца – волокон, отвечающих за проводимость нервных импульсов. Кроме этого, аритмия может провоцироваться перегрузкой сердца кровью.
В норме человек не ощущает, как бьется сердце. Появление сердцебиения вызывается или чрезмерно сильным сокращением миокарда, или аритмией. При возникновении аневризмы объем левого желудочка увеличивается, и эта камера сердца начинает плотно прилегать к области ребер. Из-за этого биение сердца начинает ощущаться.
Этот симптом часто наблюдается при сердечных аневризмах. Он выражается в нарушении ритма и глубины дыхания и появляется периодически. Его возникновение связано с левожелудочковой недостаточностью.
Появление аневризмы всегда влечет за собой развитие застойной сердечной недостаточности. Сердце перестает перекачивать необходимый объем крови, и в результате нервная система и скелетные мышцы перестают получать достаточное количество обогащенной кислородом крови. Из-за этого мышечная ткань не может функционировать в полную силу и больной начинает ощущать слабость, вялость и быструю утомляемость.
Этот симптом присутствует почти у всех пациентов и более выражен при гигантских аневризмах.
Бледность кожных покровов при всех патологиях сердца объясняется недостаточной сократительной способностью миокарда. К коже поступает меньшее количество крови, и из-за недостатка кислорода сосуды сокращаются и входят в режим «экономии». Вначале у больного бледнеет кожа на лице и конечностях. Кроме этого, недостаточное кровообращение в кожных покровах может вызывать возникновение жалоб на постоянное замерзание рук и ног, ощущения онемения и снижения чувствительности.
Этот симптом появляется не у всех больных с сердечной аневризмой. Обычно он возникает при больших выпячиваниях, которые сдавливают часть тканей легких и вызывают раздражение чувствительной плевры. Кашель обычно возникает при попытках глубоко вдохнуть. Как правило, он не сопровождается появлением мокроты или хрипами.
Еще одной причиной появления кашля при аневризме сердца может становиться застой крови в малом круге кровообращения. Он может сопровождаться отделением мокроты и хрипами.
При длительном течении аневризмы аорты, осложненной сердечной недостаточностью, у больного возникают следующие состояния и симптомы:
- стенокардия покоя или напряжения;
- обморочные состояния;
- вздутие вен шеи;
- отечность;
- скопление жидкости в плевральной или брюшной полости;
- увеличение печени;
- фиброзный перикардит.
Отсутствие лечения аневризмы сердца может приводить к следующим осложнениям:
- разрыв аневризмы;
- ТЭЛА;
- повторный инфаркт миокарда;
- окклюзия сосудов ног (вплоть до гангрены);
- инсульт;
- окклюзия мезентеральных сосудов;
- инфаркт почки;
- летальный исход.
Разрыв острой аневризмы сердца обычно происходит на 2-9 сутки после перенесенного инфаркта и приводит к смерти больного. А при хроническом течении патологии разрыв образования наблюдается достаточно редко.
Обычно разрыв аневризмы происходит внезапно и проявляется следующими признаками:
- резкая бледность, сменяющаяся синюшностью;
- холодный пот;
- вздутие вен на шее;
- утрата сознания;
- похолодание рук и ног;
- хриплое и шумное дыхание, переходящее в поверхностное и редкое.
В большинстве случаев при разрыве аневризмы сердца летальный исход наступает мгновенно.
Заподозрить появление аневризмы сердца врач может по появлению характерных симптомов или при появлении прекордиальной пульсации, ощущающейся на грудной стенке и усиливающейся при каждом сокращении миокарда. Кроме этого, важное значение в своевременном выявлении таких образований отводится регулярному обследованию пациентов, перенесших инфаркт миокарда.
Для выявления аневризмы сердца могут использоваться следующие инструментальные методы диагностики:
- ЭКГ – в результатах выявляются признаки трансмурального инфаркта, которые не изменяются стадийно, а имеют «застывший» характер;
- Эхо-КГ – позволяет выявить место расположения, размер, форму аневризмы, степень истончения стенок выпячивания, наличие тромботических поражений полости или присутствие крови в перикарде;
- МРТ или МСКТ сердца – позволяют детально изучить все параметры аневризмы (размер, объем, локализацию и пр.);
- ПЭТ сердца – выполняется для оценки жизнеспособности миокарда в области аневризмы;
- сцинтиграфия миокарда – обычно используется для составления наиболее эффективного плана лечения.
В некоторых случаях больным с аневризмой сердца могут назначаться другие дополнительные методы обследования:
Обычно для лечения аневризмы больному назначается хирургическое вмешательство, т.к. консервативные методики не способны устранять основную проблему. Медикаментозные курсы терапии могут проводиться только в тех случаях, когда возникает необходимость откладывать операцию и для профилактики развития осложнений.
После выявления аневризмы больному предлагается госпитализация для проведения более детального обследования. Если у него не выявляется риск разрыва аневризмы и признаков тяжелой сердечной недостаточности, то кардиохирургическая операция может откладываться, а консервативная терапия и постоянное диспансерное наблюдение у кардиолога проводятся в амбулаторном порядке.
В некоторых случаях больной сам отказывается от проведения операции или она не может выполняться из-за присутствия противопоказаний. В таких случаях медикаментозная поддерживающая терапия может проводиться всю жизнь.
Показаниями к выполнению кардиохирургической операции при сердечной аневризме становятся следующие клинические случаи:
- нарушения ритма (выраженная тахикардия, аритмия);
- стенокардия, не поддающаяся медикаментозной коррекции;
- быстро прогрессирующая сердечная недостаточность;
- выявление тромбов при Эхо-КГ или появление эпизодов тромбоэмболий;
- ложная аневризма;
- разрыв аневризмы.
Все вышеописанные случаи всегда сопровождаются высоким риском для жизни больного и, по данным статистики, в 7 раз чаще приводят к смерти, чем бессимптомно протекающие аневризмы сердца.
При сердечных аневризмах могут выполняться различные хирургические операции, и выбор методики зависит от клинического случая. Они могут быть паллиативными или радикальными.
Радикальные хирургические вмешательства при аневризме сердца могут выполняться по следующим методикам:
- резекция аневризмы – выполняется при аневризмах желудочка или предсердия;
- септопластика по Кули – проводится при аневризме межжелудочковой перегородки.
Эти хирургические вмешательства выполняются на открытом сердце и почти всегда проводятся на неработающем органе (т.е. после подключения к аппарату искусственного кровообращения). После иссечения мешка аневризмы и измененных тканей хирург может применить различные реконструктивные методики или укрепить место наложения швов синтетическими материалами.
При выявлении коронарной недостаточности резекция аневризмы может дополняться проведением аортокоронарного шунтирования. В некоторых случаях такие кардиохирургические вмешательства могут дополняться аннулопластикой или протезированием сердечного клапана.
Иногда радикальные операции не могут выполняться, и в таких случаях больному проводится паллиативное вмешательство. Во время его выполнения стенки аневризмы укрепляют полимерными материалами, которые способны препятствовать разрыву образования.
После хирургического лечения больному назначается курс медикаментозной терапии. Как правило, выписка из стационара проводится через несколько недель после операции.
После резекции или пластики сердечной аневризмы возможно развитие следующих осложнений:
- повторный инфаркт миокарда – 5%;
- аритмия – 10%;
- тромбоэмболия мозговых и периферических сосудов – 8%;
- левосторонняя сердечная недостаточность – 23%;
- несостоятельность швов и кровотечение – редко и обычно только после гнойных осложнений;
- летальный исход – от 12 до 20%.
Цель назначения лекарственных средств при сердечных аневризмах направлена на снижение нагрузки на сердце и профилактику тромбообразования. Для этого больному может рекомендоваться прием следующих препаратов:
- бета-адреноблокаторы – назначаются для нормализации ритма и ослабления сердечных сокращений;
- органические нитраты – используются при необходимости устранения кардиалгий, нормализации коронарного кровообращения и расширения сосудов сердца;
- мочегонные – назначаются при артериальной гипертензии для снижения давления и уменьшения нагрузки на сердце;
- тромболитики – применяются для разжижения крови и профилактики тромбообразования и тромбоэмболий.
Выбор препаратов для лечения сердечной аневризмы, подбор дозировок и длительность приема определяется врачом индивидуально для каждого пациента. Составление плана консервативной терапии зависит от показателей крови, данных Эхо-КГ и ЭКГ, сопутствующих заболеваний. Самолечение при такой патологии недопустимо, т.к. может приводить к разрыву аневризмы и летальному исходу.
Аневризма сердца является опасной патологией, и ее прогнозы часто бывают неблагоприятными. Несмотря на высокий риск развития осложнений, связанных с выполнением операции по ее устранению, такой метод лечения является наиболее предпочтительным. После кардиохирургического вмешательства прогноз становится более благоприятным.
Однако в некоторых случаях хирургическое лечение не может проводиться из-за присутствия противопоказаний. Такие операции иногда не могут выполняться из-за возраста больного или сопутствующих заболеваний. Плохой прогноз для таких пациентов объясняется такими последствиями:
- существенное ухудшение качества жизни;
- опасные осложнения сердечной аневризмы;
- рост аневризмы, приводящий к еще более тяжелым осложнениям.
Прогноз при сердечной аневризме может зависеть от следующих факторов:
- размер аневризмы – чем больше размер выпячивания, тем хуже прогноз;
- форма аневризмы – более опасны грибовидные выпячивания или «аневризма в аневризме»;
- место расположения аневризмы – более опасны выпячивания на стенках левого желудочка;
- скорость прогрессирования сердечной недостаточности – прогноз ухудшается при низких показателях фракции выброса (объема выталкивающейся из левого желудочка крови);
- сопутствующие заболевания – некоторые патологии способны негативно влиять на работу сердца и ухудшают прогноз аневризмы;
- возраст – с возрастом стенка сердца становится менее прочной, создавая большую вероятность осложнений и разрыва аневризмы, а выполнение операции может быть противопоказано из-за возраста или сопутствующих заболеваний.
По данным статистики, при невозможности выполнения хирургического вмешательства для устранения сердечной аневризмы большинство пациентов умирает в первые 2-3 года после появления патологии.
Аневризма сердца является опасной патологией и проявляется неприятными симптомами, которые способны полностью изменять уклад жизни больного. При выявлении такой патологии рекомендуется проведение хирургической операции, а при невозможности вмешательства пациенту рекомендуется постоянное диспансерное наблюдение у кардиолога и прием медикаментозных препаратов, способствующих снижению нагрузки на сердце и предупреждающих развитие тяжелых осложнений. Нередко сердечные аневризмы становятся причиной инвалидизации или смерти больного.
источник
Аневризмы мозговых сосудов представляют собой патологию с характерной триадой симптомов: общих, неврологических и гемодинамических. Сложность своевременной диагностики определяется их многообразием и неспецифичностью, а в ряде случаев – полным отсутствием. Выраженная коморбидность (наличие сразу нескольких заболеваний) также способствует затрудненному и несвоевременному выявлению болезни.
Показывает ли МРТ головного мозга аневризму и как еще ее можно определить? Рассмотрим алгоритм диагностики в деталях.
Обследование рекомендовано лицам, у которых наблюдаются следующие симптомы:
- Упорные головные боли, не купируемые приемом анальгетиков;
- Шаткая походка;
- Отставание одной ноги при ходьбе;
- Снижение зрения и слуха без видимых причин;
- Опущение век;
- Склонность к обморокам;
- Высокая гипертензия, не купируемая приемом гипотензивных средств;
- Чувство «распирания» в голове;
- Судороги;
- Преходящее онемение конечностей, мимических мышц, языка.
Последовательность выявления и постановки диагноза для плановых больных:
- Опрос (у невролога, нейрохирурга, терапевта);
- Осмотр (неврологом, офтальмологом, терапевтом);
- Объективное обследование;
- Лабораторная диагностика;
- Люмбальная пункция;
- Рентгенография черепа;
- Транскраниальная допплерография;
- Ангиография сосудов шеи (что такое ангиография сосудов?);
- ЭЭГ;
- КТ;
- МРТ.
Алгоритм диагностики у экстренных больных, поступивших с подозрением на осложнения, сокращается:
- Опрос и осмотр (если больной в сознании);
- Определение жизненных показателей (давление, частота дыхания и сердцебиения);
- Лабораторное обследование;
- Ангиография сосудов шеи;
- КТ (или МРТ).
Предлагаем узнать о таких методиках диагностики, как УЗДГ и РЭГ.
В «золотой стандарт» диагностики входят ангиография, КТ и МРТ. Данные методы служат непосредственному выявлению выпячивания и позволяют охарактеризовать его параметры.
В анамнезе – хронические сосудистые, дегенеративные и системные заболевания (атеросклероз, гипертензия, заболевания артерий). Возможно указание на перенесенный инфаркт или инсульт.
Жалобы – на головные боли, шум в ушах, обмороки, исчезновение чувствительности и обоняния, снижение слуха, миопия, вспышки и «мушки» перед глазами, нарушения походки (семенящая, симптом «пингвиньей походки».
Диагностика по жалобам затруднена, поскольку пациенты могут указывать на симптомы сопутствующих болезней (одышка, гипертонические кризы, отеки, бессонница).
Осмотр у терапевта позволяет выявить нарушения походки, покраснение лица, шеи и зоны декольте, одышку. Осмотр у невролога – менингеальные знаки (ригидность шейных мышц, симптомы Брудзинского, симптомы натяжения), нисходящий нистагм, исчезновение зрачкового рефлекса, расширение зрачков (мидриаз). Осмотр у офтальмолога позволяет выявить сужение артерии и расширение вен сетчатки.
Метод позволяет заподозрить аневризму лишь косвенно. Выявляют признаки сопутствующих заболеваний (отеки ног, артериальную гипертензию, одышку), а также проявления основной патологии: тахикардию, видимое набухание мягких тканей головы и симптом очков (при гидроцефалии).
В биохимическом анализе крови возможно обнаружение повышенного уровня глюкозы (более 6,2 ммоль/л), холестерина (более 5,12 ммоль/л), триглицеридов (более 1,82 ммоль/л). Косвенно указывает на патологию лейкоцитоз (до 15000-20000/л) в общем анализе крови.
Ликвор вытекает под давлением. Высокий цитоз. В полученном ликворе – примесь крови (эритроциты), ксантомная жидкость.
Метод выполняется редко ввиду низкой эффективности. Косвенно на аневризму указывают изменение формы борозд костей черепа, сглаженность их внутренней поверхности. Рентгенография позволяет дифференцировать аневризму с опухолями, кистами и другими новообразованиями нервной ткани.
Метод позволяет определить скорость кровотока в пораженной и здоровых артериях. Специфическим симптомом является повышение индекса Линдегаарда более 6 (соотношения скоростей кровотока во внутренней сонной и среднемозговой артериях).
Косвенные признаки — изменение контура сосуда и ограниченное расширение его диаметра. Явными признаками осложненной аневризмы служат подтекание контраста за пределы сосудистой сети, тень пристеночного тромба. При мешотчатой разновидности выявляется округлая тень с шейкой, при веретеновидной – участок равномерно расширенной сосудистой стенки.
Метод позволяет зарегистрировать исчезновение нормальных электрических импульсов с поверхности мозга (альфа-ритма). Появляются патологические дельта- и тета-волны.
Выявляют округлое образование, заполненное кровью и связанное с артерией, окруженное зоной локального отека. При веретеновидных образованиях сосуд имеет колбообразное расширение, плавно переходящее в здоровую зону. Определяются сосудистый спазм ниже расширения, сдавление костей черепа и мозговых структур (при большом скоплении крови), очаг геморрагического инсульта.
Достоверно указывает на аневризму выявление образования, связанного с артерией и заполненного кровью. Дополнительные признаки – отек мозговой ткани, скопление крови в желудочках мозга, внутримозговое и субарахноидальное кровоизлияние, очаги некроза.
- Основные виды аневризм головного мозга и их характеристика.
- Самая распространенная форма — мешотчатая.
- Симптомы, экстренная помощь и последствия разрыва аневризмы.
- Современные хирургические подходы к лечению. Когда можно обойтись без операции?
Церебральную аневризму дифференцируют со следующими патологиями:
- Ангиома и ангиосаркома;
- Киста;
- Опухоль;
- Ушиб мозга;
- Кровоизлияние в мозг (субарахноидальное, субдуральное, внутрижелудочковое);
- Травма;
- Сосудистая мальформация.
- Ангиома и ангиосаркома – опухоли, развивающиеся из стенки сосуда. В отличие от аневризмы, опухоли более склонны к прогрессивному росту, сдавлению тканей и костей черепа.
Образования часто бывают заполнены кровью, легкоранимы и склонны к распаду, что причиняет больному нестерпимые головные боли. Метод подтверждения диагноза – послеоперационная биопсия.
Инструментальная диагностика часто не позволяет отличить опухоль диаметром менее 1 см от аневризмы.
Рентгенография позволяет определить сдавление черепа, костную опухоль (остеому). С помощью КТ и МРТ достоверно характеризуют размеры, форму и локализацию образования, однако окончательный диагноз выставляют с помощью биопсии.
Диагностика церебральных аневризм – это комплекс мероприятий, включающий в себя врачебное, лабораторное и инструментальное обследования. Обращение за медицинской помощью рекомендовано всем лицам, имеющим симптомы данного заболевания. Среди групп риска проводится профилактический скрининг, направленный на выявление аневризм на ранних стадиях.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аневризма сердца – весьма опасная патология, заключающаяся в появлении на какой-либо из сердечных стенок или перегородок ослабленного ограниченного участка мышечной ткани, который не способен сопротивляться давлению крови и начинает выбухать наружу или же выбухать и западать попеременно в зависимости от фазы сердечного цикла.

Образование сердечной аневризмы может сопровождаться появлением следующей симптоматики:
- непривычная слабость из-за застойных явлений в сердце, вследствие чего оно перекачивает недостаточный объем крови, а значит, нервная система и мышцы испытывают дефицит необходимого им кислорода, поступающего к ним с кровью,
- приступообразные боли за грудиной (возникают далеко не всегда),
- учащение или замедление пульса (более 100 или меньше 60 ударов в минуту),
- сбитый сердечный ритм с кратковременными остановками,
- нарушение дыхательного ритма, называемое одышкой,
- бледный оттенок кожи (особенно на лице и конечностях), что характерно для патологий сердца, при которых наблюдается нарушение кровоснабжения тканей,
- сухой невыраженный кашель вследствие сдавливания легкого (при больших аневризмах),
- ощущение сильного биения сердца вследствие нарушения ритма или усиленных сокращений сердечной мышцы (характерно для аневризмы левого сердечного желудочка).
Но коварство аневризмы сердца в том и заключается, что вышеуказанная симптоматика может присутствовать в полном объеме (при крупных аневризмах), частично или отсутствовать вообще. Последнее не только затрудняет диагностику, но и приводит к тому, что аневризму врачи обнаруживают случайно, когда она достигает уже значительных размеров и ее лечение становится затруднительным.
Винить врачей в этом трудно, ведь они ориентируются в первую очередь на жалобы пациентов. Но если пациента ничего не беспокоит, вряд ли он захочет проходить дорогостоящее обследование на всякий случай, вдруг что-нибудь да обнаружится.
В подавляющем большинстве случаев врачам приходится иметь дело с диффузной формой аневризмы небольших и средних размеров. Течение болезни в этом случае не омрачено неприятными и тревожными симптомами. Пациенты, не ощущая себя больными, иногда относятся к своему заболеванию несерьезно, позволяя себе пропускать профилактические осмотры у кардиолога.
Но это все нюансы. На практике, когда пациент приходит к врачу с жалобами или без, диагностика аневризмы сердца начинается с физикального осмотра, а затем уже пациенту предлагают пройти дальнейшее обследование. Если человек сначала обращается к терапевту с тревожащими его симптомами, то впоследствии при подозрении на болезни сердца он будет перенаправлен к кардиологу, который продолжит обследование, поставит диагноз и при необходимости назначит соответствующее лечение.
Во время физикального осмотра пациента доктор проводит 4 обязательные процедуры: пальпацию, перкуссию, аскультацию и измерение АД.
Пальпация при аневризме сердца оправдана тем моментом, что в большинстве случаев сама аневризма располагается либо на передней стенке, либо в верхушке левого желудочка, расположенного в непосредственной близости от передней стенки грудной клетки. Во время пальпации врач может почувствовать разницу между пульсацией здоровой части сердца и аневризмы (так называемый симптом коромысла).
Удары верхней части левого желудочка о грудную стенку называются верхушечным толчком, который определяется лишь у 70 % здоровых людей. Но здесь играет роль не только наличие самого толчка, но и его диаметр. На аневризму может указывать как появление верхушечного толчка, если он ранее не ощущался, так и увеличение его диаметра (свыше 2 см). К тому же сила толчка при аневризме заметно снижена.
Перкуссия – это ничто иное как простукивание грудной клетки при помощи пальца с целью выявления границ сердца. В области аневризмы значительных размеров границы будут несколько сдвинуты, а звук в этой области будет глухим.
Аускультация представляет собой прослушивание звуков в области сердца при помощи стетоскопа. На аневризму могут указывать шум во время систолы и так называемый «мышиный» шум, когда кровь течет через устье аневризмы.
Измерение АД актуально при различных патологиях сердечно-сосудистой системы. В случае аневризмы сердца артериальное давление обычно оказывается повышенным, а прогноз болезни в большой степени зависит от величины показателей АД.
Во время физикального осмотра пациента врач может обнаружить некоторые признаки, указывающие на возможное развитие аневризы. Это дает ему все основания назначать более углубленное инструментальное обследование.

К основным методам инструментальной диагностики при аневризме сердца можно отнести:
- Электрокардиографию. Да, такой широко распространенный и достаточно старый диагностический метод как ЭКГ при аневризме сердца занимает одно из лидирующих мест уже многие годы. Благодаря его общедоступности и дешевизне пройти обследование может любой, кого волнует, как работает его сердце.
Аппарат регистрирует проводимость биоэлектрических импульсов в различных частях сердечной мышцы, что дает возможность не только выявить появление аневризмы, но и определить ее местоположение.
ЭКГ обязательно проводится в течение некоторого времени после инфаркта миокарда, являющегося частой причиной появления аневризмы. Если в течение первого месяца на кардиограмме наблюдается отсутствие нормальной динамики (застывшая кардиограмма), скачок в области сегмента ST, нехватка последнего отрицательного зубца (обозначается как Т), признаки нарушения сердечного ритма, это с большой вероятностью указывает на развитие острой или хронической (показатели сохраняются более 1,5 месяца) аневризмы.
- Эхокардиографию, которую иначе называют УЗИ сердца. Этот метод считается основным диагностическим методом при аневризме сердца, поскольку он позволяет поставить диагноз со 100%-ной точностью.
Благодаря отражению ультразвуковых волн от преград различной плотности, можно получить на экране изображение сердца в виде простой или объемной картинки.
Благодаря этому методу можно визуально оценить аневризму (размер и конфигурацию), а также выявиттромбы внутри нее. Причем выявить можно даже маленькие аневризмы по тонким участкам миокарда и отставаниям от нормального ритма сердца. Можно увидеть даже небольшие аневризмы, которые визуализируются лишь в фазе систолы, и кровь в полости сердечной сумки. По ЭхоКГ можно оценить ширину перешейка (для исключения ложной аневризмы), работу сердечных клапанов, размер и объем желудочков и предсердий, характеристики кровотока.
- ПЭТ-сцинтиграфию миокарда, основанную на введении в кровоток контрастного вещества, которое не накапливается в полости аневризмы (либо, наоборот, накапливается лишь в этой области), что позволяет легко обнаружить ослабленный участок сердца. Этот метод считается более сложным и дорогостоящим, к тому же он дает меньше информации, чем УЗИ, поэтому к нему прибегают намного реже.
Для выявления жизнеспособности пораженного участка миокарда этот метод могут использовать параллельно со стресс-ЭхоКГ, когда искусственно создается стрессовая ситуация благодаря введению лекарств или под влияние физической нагрузки.
- Рентгенографию, которая применяется лишь в тех случаях, когда нет возможности провести более информативное исследование. Рентгеновский снимок покажет границы сердца и крупные аневризмы, в то время как мелкие так и останутся незамеченными. По результатам обследования можно увидеть увеличение размеров сердца и застойные явления в малом круге кровообращения.
Дополнительно пациенту могут быть назначены следующие исследования:
- Вентрикулография (рентгеновское исследование желудочков сердца с применением контрастных веществ).
- МСКТ или МРТ сердца (сканирование сердца при помощи рентгеновских лучей или радиоволн).
- Зондирование полостей сердца при помощи сердечного катетера.
- Коронарография (оценка кровотока).
- Электрофизиологическое исследование (ЭФИ) сердца.
Кроме этого, пациенту назначают некоторые виды анализов, такие как общий и биохимический анализы крови (на маркеры некроза, присутствующие при инфаркте миокарда), общий анализ мочи для диагностирования возможных сопутствующих патологий.
Поскольку метод электрокардиографического исследования очень популярен при различных заболеваниях сердечно-сосудистой системы, есть смысл остановиться на нем более подробно. Пусть этот метод и не дает 100%-ной гарантии выявления аневризмы сердца, но он позволяет выявить нарушения в работе сердца, что само по себе является поводом для более тщательного обследования пациента и дальнейшего наблюдения его у кардиолога.
Процедура ЭКГ недорогая, но доступная буквально во всех больницах и поликлиниках. Кардиограмму человек сразу же получает на руки, правда, расшифровку результатов придется доверить опытному терапевту или кардиологу, поскольку для непрофессионала они никакой полезной информации не несут.
Показаниями к проведению процедуры могут выступать как подозрение на патологии сердечно-сосудистой системы, так и обследование в связи с болезнями нервной системы, различных внутренних органов, кожи и т.д. Проводится она и при профилактических осмотрах пациентов, стоящих на учете у кардиолога, а также при возникающих жалобах на работу сердца.
Иногда проведения ЭКГ с расшифровкой результатов требует профессиональная деятельность. Тогда этот пункт включается в бланк профосмотра.
ЭКГ рекомендуется проводить и перед оперативными вмешательствами, особенно если требуется введение анестезии.
При аневризме сердца ЭКГ проводится в обычном режиме. Пациент раздевается до пояса и освобождает от одежды нижнюю часть ног. После этого ложится на кушетку, и врач крепит к телу в области сердца, кистей рук и голени несколько электродов, обеспечивая их полное прилегание. Аппарат регистрирует электрические импульсы, поступающие от электродов, расположенных в разных частях тела, и записывает их на бумагу.
Медицинский сотрудник, проводящий процедуру, говорит пациенту, когда надо спокойно ровно дышать, а когда необходимо задержать дыхание.
ЭКГ считается одной из самых безопасных и доступных процедур, которые не могут нанести вред организму. Пациент не подвергается облучению или воздействию тока большой силы, поэтому не страдают даже кожные покровы, не говоря уже о внутренних органах.
Изменения на кардиограмме дают возможность врачу увидеть, как работает сердце пациента и насколько велики и опасны нарушения его работы.

источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
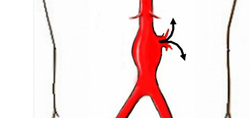
При отсутствии своевременного лечения у больных с аневризмой аорты могут появиться следующие осложнения:
- Образование тромбов. В полости аневризмы, будь она веретенообразной или мешковидной, нарушается нормальный ток крови. В нем образуются завихрения, что может привести к образованию тромбов. Тромб в данном случае будет представлять собой склеившиеся тромбоциты. Находясь в полости аневризмы, тромб не особенно мешает току крови. Однако, покинув аневризму, тромб может застрять в сосудах меньшего диаметра. Предсказать, где именно произойдет тромбоз, практически невозможно. Блокированной может оказаться мозговая артерия (с картиной ишемического инсульта), артерии почки, печени, конечностей. Тромбоз останавливает поступление артериальной крови в соответствующий орган, что ведет к быстрой гибели тканей. Нередко тромбоз заканчивается смертью пациента. Проблема заключается в том, что аневризма может никак себя не проявлять, и пациент не подозревает о наличии у него заболевания. В то же время, нарушения кровотока уже существуют, и инсульт, например, станет первым (и зачастую последним) проявлением болезни.
- Пневмония.Пневмония может быть следствием аневризмы грудной аорты, если последняя пережимает бронхи или давит на трахею. В норме эпителий воздуховодных путей выделяет определенной количество слизи, которая очищает бронхи и увлажняет воздух. Сдавление же приводит к тому, что слизь скапливается в определенном отделе легкого. Здесь создаются благоприятные условия для развития инфекции. Если она попадает, то развивается пневмония.
- Пережатие желчевыводящих протоков. Аневризмы в верхней части брюшной аорты соседствуют с множеством различных органов. Крупная аневризма может, например, пережать желчевыводящие протоки, который идут от желчного пузыря к двенадцатиперстной кишке. При этом, во-первых, нарушается отток желчи из желчного пузыря, и, во-вторых, ухудшается процесс пищеварения. Возрастает риск холецистита, панкреатита, а больной может страдать от диареи, запоров, метеоризма.
- Риск заболеваний сердца. Аневризма грудной аорты значительных размеров может сдавливать нервные сплетения, регулирующие работу сердца. Из-за этого у больных иногда наблюдаются стойкая брадикардия или тахикардия. Кроме того, в самой грудной аорте давление зачастую возрастает, из-за чего создается дополнительная нагрузка на левый желудочек. В результате могут произойти необратимые изменения в аортальном клапане сердца или в сердечной мышце. Даже после удаления аневризмы и нормализации давления нарушения в работе сердца могут остаться.
- Ишемия нижних конечностей. Ишемией называется кислородное голодание тканей. В нижние конечности артериальная кровь может попадать в меньших количествах из-за инфраренальной аневризмы аорты (расположенной ниже места отхождения почечных артерий). Недостаток же кислорода ведет к ухудшению восстановления клеток. Повышается риск обморожений, трофических язв (из-за недостатка питания) и других повреждений мягких тканей. Аневризма в данном случае будет играть роль провоцирующего фактора.
Разрыв аневризмы, безусловно, является самым опасным из осложнений. Именно риск разрыва объясняет необходимость хирургического решения проблемы при первой возможности. Поскольку стенки аневризмы тоньше и менее эластичны, чем на других участках сосуда, даже незначительное повышение артериального давления или травмы могут вызвать разрыв. Последствия же разрыва почти всегда ведут к смертельному исходу. Аорта имеет большой диаметр, и за короткий отрезок времени через нее проходит значительный объем крови. Через дефект, образовавшийся при разрыве аневризмы, кровь начинает попадать в свободную грудную или брюшную полость (в зависимости от расположения аневризмы). Массивное внутреннее кровотечение зачастую не дает врачам времени даже довезти больного до операционной.
Разрыв существующей аневризмы аорты могут спровоцировать следующие факторы:
- физическая нагрузка;
- травмы и падения;
- прием некоторых медикаментов (особенно повышающих давление);
- психоэмоциональный стресс.
Чаще и быстрее всего разрываются расслаивающие аневризмы аорты, так как их стенка обладает меньшей прочностью. Однако даже такие образования редко разрываются в состоянии покоя.
При разрыве аневризмы аорты у пациента могут появиться следующие симптомы:
- внезапная слабость;
- потеря сознания;
- шум в ушах;
- внезапная боль;
- быстрое побледнение кожи;
- появление темного пятна на коже живота (при скоплении большого количества крови в брюшной или забрюшинной полости).
Пациенту с разрывом аневризмы аорты необходимо срочное хирургическое вмешательство для устранения кровотечения и реанимационные мероприятия для поддержания жизненно важных процессов.
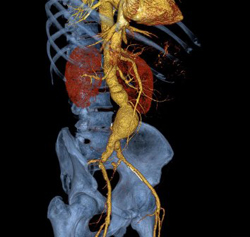
Заподозрив аневризму аорты, необходимо обратиться к семейному врачу-терапевту или кардиологу. Именно они могут квалифицированно провести первичное обследование и назначить дальнейшие анализы и обследования. Целенаправленный поиск аневризмы грудной или брюшной аорты в большинстве случаев оказывается успешным. Врачам удается обнаружить само образование, а также собрать все необходимые данные (форма, тип, размеры и др.).
Целью осмотра пациента является сбор информации без привлечения дополнительных методов обследования. Врач пытается выявить видимые нарушения и отклонения от нормы. Данное обследование иногда позволяет с высокой долей вероятности поставить правильный диагноз даже без привлечения дополнительных средств.
При физикальном осмотре используют следующие методы исследования:
- Визуальный осмотр. Визуально при аневризмах аорты удается получить очень мало информации. Какие-либо изменения в форме грудной клетки наблюдаются крайне редко и только в тех случаях, когда пациент прожил с крупной аневризмой грудной аорты хотя бы несколько лет. При аневризме же брюшной аорты крупных размеров иногда можно наблюдать пульсацию, которая передается на переднюю брюшную стенку. Кроме того, при разрыве аневризмы на брюшной стенке иногда можно наблюдать фиолетовые пятна – признак массивного внутреннего кровотечения. Однако данный симптом почти никогда не появляется на передней брюшной стенке (обычно на боку), так как аорта расположена забрюшинно (отделена от кишечника, желудка и других органов задним листком брюшины), и кровоизлияние происходит, в первую очередь, в забрюшинное пространство.
- Перкуссия. Перкуссия заключается в выстукивании полостей тела для определения границ разных органов на слух. При аневризме брюшной аорты можно таким способом определить приблизительные размеры и расположение образования. Часто область притупления перкуторного звука совпадает с зоной «сосудистого пучка». Тогда, по данным перкуссии, эта зона будет расширена. Кроме того, при крупной аневризме грудной аорты могут быть несколько сдвинуты границы сердца или средостения. При аневризме брюшной аорты перкуссия менее информативна, так как сосуд проходит по задней стенке брюшной полости. Пальпация в этом случае будет информативнее.
- Пальпация. Прощупывание грудной полости практически невозможно из-за реберного каркаса, поэтому в диагностике аневризмы грудной аорты пальпация почти не используется. При аневризме же брюшной полости часто можно обнаружить пульсирующее в такт сердцу образование. Это красноречиво говорит именно о наличии аневризмы, так как при других заболеваниях такие образования не встречаются. Кроме того, к пальпации можно отнести обнаружение пульса. Если частота или наполнение пульса различно на разных руках или на сонных артериях, это может говорить о наличии аневризмы дуги аорты. Ослабленная или отсутствующая пульсация на бедренных артериях (или разная частота на разных ногах) может указывать на инфраренальную аневризму.
- Аускультация. Выслушивание с помощью стетофонендоскопа (слушалки) является весьма распространенным и ценным методом диагностики. При аневризме брюшной аорты, приложив стетоскоп к месту проекции аневризмы, можно услышать усиленный шум тока крови. При аневризме же грудной аорты патологические изменения могут быть различными — металлический акцент второго тона над аортой, систолический шум в точке Боткина и др.
- Измерение давления. Чаще всего у пациентов с аневризмой обнаруживают гипертонию (повышение давления). При аневризмах дуги аорты больших размеров давление на разных руках может быть различным (разница более 10 мм рт. ст.).
При обнаружении характерных симптомов во время физикального обследования врач назначает другие диагностические мероприятия для подтверждения диагноза.
Рентгенография является наиболее распространенным методом визуализации органов брюшной или грудной полости. Рентгеновские лучи, проходя сквозь ткани, по-разному задерживаются ими. Так появляются границы на снимке. Они говорят об участках (органах, тканях, образованиях) с различной плотностью. При аневризме грудной аорты часто можно видеть либо один из краев полости аневризмы (например, выбухание дуги аорты), либо все расширение сосуда. Зависит это от качества снимка и расположения аневризмы.
Также с помощью рентгеновского излучения возможно исследование с контрастом (аортография). При этом в аорту вводят особое вещество, которое интенсивно окрашивает сосуд на снимке. Таким образом, врач получает четкие границы сосуда и его основных ветвей. Хорошо определяется форма и размер аневризмы, ее расположение. На практике, однако, контрастное исследование применяют редко. Во-первых, это инвазивная (травматичная) процедура, так как необходимо введение в аорту специального катетера через бедренную артерию. Из-за этого существует риск кровотечения, занесения инфекции и др. Во-вторых, при наличии аневризмы (особенно расслаивающей) высок риск спровоцировать разрыв во время проведения исследования. Поэтому данная процедура проводится только по особым показаниям.
Ультразвуковое исследование основано на прохождении через ткани звуковых волн. Отражаясь, эти волны улавливаются особым датчиком, а компьютер на основе полученной информации строит изображение, понятное для врача. В медицинской практике при аневризмах аорты УЗИ является одной из самых распространенных диагностических процедур. Это объясняется тем, что в режиме допплер аппарат УЗИ может также измерять скорость кровотока. Данная информация очень важна именно в случае аневризм, так как при них появляются завихрения в потоке, а в некоторые сосуды не поступает достаточное количество крови.
УЗИ для пациентов с аневризмой аорты имеет следующие преимущества:
- относительно низкая стоимость;
- безболезненное и безопасное для пациента исследование;
- немедленное получение результата;
- длительность исследования всего 10 – 15 минут;
- возможность определения формы и размеров аневризмы;
- возможность обнаружения некоторых осложнений аневризмы;
- возможность оценки кровотока в аорте и ее ветвях;
- возможность обнаружения формирующихся тромбов.
В целом УЗИ более распространено в диагностике аневризмы брюшной аорты. Брюшная стенка тоньше, и картинка, которую получает врач, точнее. При исследовании же аневризмы грудной аорты можно обнаружить также ряд патологий сердца и легких, что тоже важно для лечения. Метод исследования органов грудной полости с помощью ультразвуковых волн называется эхокардиографией (ЭхоКГ).
Магнитно-резонансная томография и компьютерная томография являются различными по принципу действия диагностическими методами, но в целом у них много общего. Обе процедуры являются весьма информативными, но и дорогостоящими, поэтому назначают их не всем пациентам. Часто к данным методам исследования прибегают перед плановой операцией по удалению аневризмы аорты. В этом случае необходимо собрать как можно больше информации об образовании.
При проведении МРТ используется особое свойство ядерно-магнитного резонанса. Изображение получается путем помещения пациента в мощное электромагнитное поле, в котором компьютер улавливает движения ядер водорода. Формируется высокоточное изображение, на котором видна не только объемная форма аневризмы, но даже толщина ее стенок. Все это является очень важным при составлении прогноза для пациента и для решения о хирургическом лечении. Исследование длится примерно 15 – 20 минут, в течение которых пациенту нельзя двигаться.
МРТ имеет следующие противопоказания:
- ушные импланты и встроенные слуховые аппараты;
- наличие металлических штифтов или пластин после перенесенных операций;
- наличие кардиостимулятора;
- некоторые виды протезов клапанов сердца.
Важным плюсом МРТ является то, что данная процедура позволяет оценить также кровоток в отдельных сосудах, а не только получить изображение самой аневризмы. Врачи получают возможность оценить расстройства кровообращения и заподозрить ряд сопутствующих нарушений.
При компьютерной томографии способ получения изображения несколько иной. Как и в случае рентгенографии, речь идет о различии в поглощении рентгеновского излучения у разных тканей тела. В современных томографах источник излучения вращается вокруг пациента, выполняя целый ряд снимков. Затем компьютер моделирует результат. В итоге получается серия высокоточных снимков-срезов. Опытный врач по результатам компьютерной томографии может не только обнаружить изменения в строении аорты, но и определить их размер, положение и другие особенности. Еще более информативной КТ делает возможность использования контраста. Введение контрастного вещества в сосуд позволяет получить компьютерную модель сосудов пациента в формате 3D. Интенсивность же рентгеновского излучения за процедуру остается маленькой, несмотря на выполненную серию снимков. Абсолютным противопоказанием для проведения данной процедуры является беременность (есть риск для плода).
Электрокардиография является недорогим и безболезненным методом исследования, который направлен на оценку электрической активности сердца. При подозрении на аневризму грудной или брюшной аорты рекомендуется снимать электрокардиограмму сразу по нескольким причинам. Во-первых, у пациентов с болями в грудной клетке это поможет дифференцировать аорталгию от ангинозных болей (ишемическая болезнь сердца), которые можно легко спутать. Во-вторых, атеросклероз, который является наиболее частой причиной аневризмы аорты, часто поражает и коронарные сосуды, повышая риск инфаркта. Желательно выявить данные нарушения с помощью ЭКГ до начала лечения. В-третьих, иногда на ЭКГ можно заметить и специфические изменения, характерные именно для аневризмы аорты. Также с помощью данного исследования иногда обнаруживают изменения в работе сердца, которые являются осложнениями аневризмы. Перед проведением операции для удаления аневризмы и во время нее ЭКГ снимается постоянно.
Основными преимуществами ЭКГ является скорость проведения исследования (стандартная процедура длится около 10 минут), безопасность для пациента (процедура не имеет абсолютных противопоказаний) и немедленное получение результата. Полученную запись должен внимательно изучить врач-кардиолог, который по ней может получить самую разную информацию о работе сердца.
В большинстве случаев анализ крови или анализ мочи у пациентов с аневризмой аорты не будет иметь специфических изменений. Стандартный общий и биохимический анализ крови назначают скорее с целью выявить возможную причину образования аневризмы уже после того как сама аневризма обнаружена.
У пациентов с аневризмой аорты могут быть выявлены следующие изменения в лабораторных анализах:
- Изменение уровня лейкоцитов. Может наблюдаться при некоторых инфекциях, которые, в свою очередь, являются причиной развития аневризмы. Уровень лейкоцитов обычно повышается при острых инфекционных процессах и снижается – при хронических. При хронических также растет доля несегментированных нейтрофилов в лейкоцитарной формуле.
- Изменения свертываемости крови. Исследование уровня тромбоцитов, факторов свертывания и ряда других показателей часто изменяется, если в полости аневризмы формируются тромбы.
- Повышенный уровень холестерина. Гиперхолестеринемией называется повышение уровня холестерина в крови до 5 ммоль/л и более. Чаще всего это указывает на атеросклеротическое поражение аорты. Косвенно об этом также говорит повышенный уровень триглицеридов или липопротеинов низкой плотности (даже если общий холестерин в норме).
- В анализе мочи в редких случаях могут обнаруживаться примеси крови (микрогематурия), которые обнаруживают при специфическом анализе.
Однако все эти изменения являются не обязательными, обнаруживаются не на всех стадиях болезни и далеко не у всех пациентов.
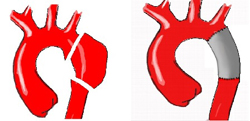
Важной частью лечения является профилактика разрыва аневризмы. Она включает изменение образа жизни, питания, некоторых привычек пациента. Соблюдение профилактических мер позволит пациенту лучше подготовиться к операционному лечению (оно будет не срочным по поводу расслоения или разрыва, а плановым).
Профилактика образования и разрыва аневризмы включает следующие рекомендации:
- прекращение курения является, пожалуй, наиболее важной мерой как для профилактики развития аневризмы, так и для задержки увеличения диаметра уже существующей аневризмы грудной аорты;
- нормализация артериального давления (в том числе с помощью медикаментозных средств);
- нормализация массы тела, при необходимости с помощью диетолога;
- соблюдение диеты с низким содержанием холестерина для профилактики атеросклероза;
- отказ от серьезных физических нагрузок;
- профилактика психоэмоционального стресса (вплоть до приема седативных препаратов).
Учитывая, что причины образования аневризмы аорты могут быть различными, могут потребоваться и другие профилактические меры. Их определяет и объясняет пациенту лечащий врач после обследования.
Естественное течение такого заболевания как аневризма аорты — это неуклонное и прогрессирующее увеличение аневризмы в диаметре, с последующим ее разрывом. На данный момент в медицине не существует достаточно надежных медикаментозных средств, которые могли бы предотвратить развитие дегенеративных процессов в стенке аорты и дальнейший рост аневризмы. Соответственно адекватным лечением может быть только хирургическое вмешательство с резекцией (удалением) пораженного участка и его замещением.
Но в следующих случаях необходимо прибегать к медикаментозным препаратам, для того чтобы максимально надолго задержать рост аневризмы и облегчить симптомы заболевания:
- При небольшом диаметре патологического участка в аорте (до 5 см) в период динамического наблюдения за пациентом с аневризмой грудной аорты.
- При тяжелых сопутствующих заболеваниях, когда риск от проведения операции превышает риск разрыва самой аневризмы. К этим состояниям относятся острые расстройства коронарного кровообращения, острые расстройства мозгового кровообращения, сердечная недостаточность II – III степени.
- В период подготовки к оперативному вмешательству.
Для каждого пациента лечащий врач подбирает собственную схему лечения в зависимости от типа и размеров образования, а также в зависимости от симптомов и жалоб больного. Однако существует несколько групп препаратов, которые назначают наиболее часто.
При аневризмах грудной или брюшной аорты могут быть назначены лекарства со следующим эффектом:
- препараты, уменьшающие ЧСС (частоту сердечных сокращений);
- препараты для снижения артериального давления;
- препараты, снижающие уровень холестерина.
Для уменьшения ЧСС чаще всего используются бета-адреноблокаторы, влияющие на иннервацию сердца. При противопоказаниях к применению бета-блокаторов может назначаться верапамил из группы блокаторов кальциевых каналов. Необходимо замедлять ЧСС до 50 — 60 ударов в минуту. Это существенно снижает нагрузку на стенки аорты и уменьшает вероятность осложнений.
Препараты для снижения ЧСС у пациентов с аневризмой аорты
Артериальное давление тоже необходимо снижать для уменьшения напряжения в стенке аорты. В этих целях используются блокаторы кальциевых каналов, ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента). Для каждого пациента лечащий врач подбирает препараты той группы, которая лучше всего подходит именно ему. В некоторых случаях возможна комбинация препаратов. Зависит назначение от причин, которые вызывают гипертонию.
Препараты для снижения артериального давления у пациентов с аневризмой аорты
Атеросклероз является фактором риска быстрого роста аневризмы, способствуя ослаблению стенки сосуда. Своевременное лечение может надолго задержать прогрессирование процесса. Используются препараты из группы статинов, фибраты, секвестранты желчных кислот. Препарат для лечения конкретного пациента выбирает врач, ориентируясь по результатам анализов.
Препараты для снижения уровня холестерина у пациентов с аневризмой аорты
При различных осложнениях аневризмы аорты или сопутствующих нарушениях у пациента могут потребоваться и другие препараты. Например, если аневризма аорты появилась на фоне системной инфекции, необходим курс лечения антибиотиками, которые эффективны против микроба-возбудителя. Также могут назначаться различные витаминные комплексы, препараты для укрепления сосудистой стенки, лекарства против образования тромбов. Однако единых стандартов лечения нет. Специалист ориентируется по ситуации, исходя из нарушений, обнаруженных у пациента. Самолечение вышеперечисленными препаратами без консультации врача очень опасно. Неправильный подбор дозы может ускорить разрыв аневризмы или дать избыточную нагрузку на другие внутренние органы.
В настоящее время выделяют следующие противопоказания к хирургическому лечению аневризмы аорты:
- острые расстройства кровообращения в сосудах сердца;
- недостаточность кровообращения II или III степени;
- серьезные проблемы с кровообращением в сосудах головного мозга (при наличии соответствующих неврологических проблем);
- невозможность адекватной реваскуляризации как минимум глубоких артерий бедра (после операции будет недостаточное кровообращение).
Перенесенный инфаркт миокарда при стабильной электрокардиограмме в течение трех месяцев или перенесенный инсульт шесть недель назад (при отсутствии неврологических нарушений) не относятся к противопоказаниям. Таким пациентам может быть проведено хирургическое удаление аневризмы.
В целом же в каждом отдельном случае возможность хирургического лечения и его план рассматривается отдельно. На длительность операции и ее сложность влияет вид аневризмы, ее расположение, наличие осложнений.
Для обнаружения противопоказаний и полноценного предоперационного обследования пациента назначают следующие процедуры:
- детальное обследование состояния дыхательной системы (спирография);
- оценка состояния почек, с целью исключения скрытой почечной недостаточности;
- обязательной является оценка состояния кровеносных сосудов нижних конечностей, а также коронарных артерий и артерий малого круга кровообращения;
- определение чувствительности к антибиотикам, назначаемым в отношении стафилококков и кишечной палочки (эти микроорганизмы чаще всего вызывают послеоперационные осложнения).
Независимо от вида аневризм антибиотикотерапия назначается заранее (обычно за 24 часа до операции) в качестве профилактики послеоперационных осложнений. За сутки в крови появляется достаточная концентрация антибиотика, чтобы не допустить размножения патогенных (болезнетворных) бактерий.
В настоящее время существует несколько вариантов хирургического лечения аневризмы аорты:
- Классическое хирургическое вмешательство. Под классическим вмешательством понимают масштабную полостную операцию с общим наркозом и широким рассечением тканей. Целью является удаление участка аорты с аневризмой и ее замены (обычно протезом). В результате кровоток по аорте восстанавливается полностью. Большим минусом такой операции является ее травматичность. Высок риск осложнений во время и после операции. Даже при отсутствии осложнений пациент, как правило, долго восстанавливается и надолго теряет трудоспособность.
- Эндоваскулярная хирургия. Под эндоваскулярной хирургией понимают совокупность методов, при которых не происходит масштабного рассечения тканей. Все необходимые инструменты подводятся к аневризме по другим сосудам (часто через бедренную артерию). В зависимости от типа и размеров аневризмы существует несколько вариантов вмешательства. Иногда в просвет сосуда устанавливают особую укрепляющую сетку, которая предотвращает рост или расслоение образования. При мешотчатых аневризмах небольших размеров порой прибегают к «пломбированию» устья. В настоящее время существует довольно широкий спектр манипуляций через эндоваскулярный доступ. Однако все они выполняются, как правило, при небольших мешотчатых аневризмах, когда нет серьезной угрозы разрыва.
Если речь идет о расслоении аневризмы, разрыве или других осложнениях, либо риск разрыва, по мнению врачей, очень высок, выполняется только обычное хирургическое вмешательство. Оно дает более обширный доступ к аорте, позволяет надежнее устранить проблему и хорошо осмотреть другие слабые участки сосуда, если таковые имеются. Также классическая хирургия является единственным вариантом лечения при больших и гигантских веретенообразных аневризмах.
Поскольку основным методом лечения аневризмы является хирургическое вмешательство, ни одно народное средство не может полностью излечить данный недуг. Их использование возможно только в качестве профилактического симптоматического лечения. Например, некоторые народные средства обладают хорошим успокаивающим эффектом (важно для профилактики стресса), другие – понижают артериальное давление. Однако в большинстве случаев имеются более эффективные фармацевтические аналоги, обладающие более выраженным и быстрым действием. К народным средствам разумно обращаться при наличии противопоказаний или при непереносимости лекарств.
В качестве альтернативы медикаментозному лечению иногда используют следующие народные средства:
- Настой зелени укропа. Одну столовую ложку мелко нарезанного укропа настоять в 400 мл кипятка. Эту порцию разделить на 3 части и выпить в течение суток.
- Настой боярышника. Плоды красного боярышника хорошо высушить и измельчить. Для приготовления настоя необходимо две ложки из полученного порошка. Залить порошок 300 мл кипящей воды и настаивать в течение получаса. Разделить на три части и употреблять за 30 минут до принятия пищи.
- Настой левкойного желтушника. Этот настой готовится из двух столовых ложек желтушника. Заливается 150 мл закипевшей воды. Выпивать по 15 мл 5 раз в день. Можно добавить сахар в приготовленный настой для улучшения вкуса.
- Отвар бузины. Для приготовления этого отвара необходим корень сибирской бузины. Вскипятить 200 мл воды, добавить измельченный корень бузины, дать прокипеть на маленьком огне в течение 15 минут. Снять с огня и настаивать еще 30 минут. Полученный отвар процедить, перелить в стеклянную посуду. Выпивать по одной столовой ложке 3 раза в день.
Необходимо понимать, что ни одно из рекомендованных выше средств не окажет наиболее важного эффекта — замедления роста аневризмы. При применении средств народной медицины возможно лишь временное облегчение симптомов заболевания, таких как одышка или отеки. Поэтому полагаться на фиторецепты совершенно недопустимо. Полное излечение может гарантировать только своевременное обращение к врачам и проведение хирургического лечения.
Прогноз для пациентов с аневризмой аорты зависит от целого ряда различных факторов. Их стараются выявить при поступлении пациента, чтобы понять, насколько срочно необходимо лечение. Определяют как можно более точно тип и размер аневризмы. После этого лечащий врач (обычно хирург) составляет приблизительный план дальнейших исследований и лечения.
На прогноз при аневризме аорты влияют следующие факторы и показатели:
- Форма аневризмы. Как правило, наиболее опасны расслаивающие аневризмы. Наилучший прогноз чаще всего для веретенообразных истинных аневризм, стенки которых более прочные.
- Причина образования. Аневризмы, появившиеся на фоне атеросклероза, растут медленнее. При сифилисе прогноз хуже, так как болезнь, добравшаяся до стенки аорты, уже на поздней стадии, и могут быть поражены другие органы. При врожденных заболеваниях соединительной ткани прогноз в целом плохой, так как не существует эффективного лечения.
- Размер аневризмы. Аневризмы большего размера чаще всего вызывают больше симптомов и имеют склонность к разрыву. Прогноз для них будет хуже.
- Возраст пациента. Атеросклеротические аневризмы обычно образуются у людей старше 40 лет. При этом у них могут быть различные сопутствующие заболевания — ишемическая болезнь сердца, проблемы с почками или печенью и др. Все это может стать относительным или даже абсолютным противопоказанием к хирургическому лечению. Прогноз, разумеется, ухудшается.
- Стадия болезни. Свежие аневризмы, образовавшиеся в течение последних недель, имеют худший прогноз, потому что врачам труднее оценить угрозу разрыва. Подострые аневризмы имеют лучший прогноз.
- Расположение аневризмы. Трудно сказать, какие аневризмы опаснее — грудной или брюшной аорты. В обоих случаях разрыв чаще всего приводит к смерти пациента. Важным фактором является то, какие ветви аорты затронуты аневризмой. Это во многом предопределяет объем и сложность хирургического вмешательства (особенно, если речь идет о протезировании). Наихудший прогноз будет для множественных аневризм аорты, расположенных и в грудной, и в брюшной полости.
В целом аневризма аорты без операционного лечения считается заболеванием с плохим прогнозом. Само наличие аневризмы указывает на возможность ее разрыва с летальным внутренним кровотечением. Возможности же профилактических методов и медикаментозной терапии не безграничны. Если же пациенту было успешно проведено хирургическое лечение, то прогноз благоприятный. Повторное образование аневризмы или другие осложнения после операции возможны, но они не представляют уже такой серьезной опасности. В этом случае прогноз будет больше зависеть от самого пациента (будет ли он добросовестно следовать предписаниям врачей).
Группу инвалидности присваивает медико-социальная экспертиза, состоящая из специалистов нескольких направлений. В принципе, каждый случай рассматривается индивидуально. Основным критерием для получения группы является трудоспособность – возможность выполнять различную нагрузку без серьезного вреда для здоровья и возможность самообслуживания в быту. Если пациент не может работать или ухаживать за собой, врачи оценивают серьезность ситуации и определяют группу инвалидности.
При аневризме грудной или брюшной аорты поначалу речь об инвалидности не идет. Сначала необходимо пройти полноценный курс лечения, который включает и хирургическую коррекцию данной патологии. Другими словами, пока у врачей есть варианты лечения, пациента на медико-социальную экспертизу не направляют.
После хирургического лечения должно пройти определенное время — обычно от полугода до 1 – 2 лет. В этот период пациент посещает реабилитационные центры, которые делают все возможное, чтобы восстановить здоровье. При отсутствии осложнений или серьезных последствий болезни (или операции) пациента признают здоровым. Разумеется, снова не встает вопрос о получении группы инвалидности.
Если же пациент после курса реабилитации не избавляется от серьезных последствий операции или болезни, его направляют на медико-социальную экспертизу. При аневризме брюшной или грудной аорты такими последствиями могут быть, например, нарушения работы сердца, ухудшение кровоснабжения отдельных органов. Иногда заболевания, приведшие к образованию аневризмы (синдром Марфана и ряд других врожденных заболеваний), прогрессируют, и пациент получает группу не столько из-за аневризмы, сколько по поводу основной патологии. При синдроме Марфана, например, отмечается слабость суставов, серьезное ухудшение зрения, пороки сердца. Медико-социальная экспертиза будет рассматривать эти проявления в совокупности.
Неоперированная аневризма аорты тоже может стать поводом для получения группы инвалидности. Например, если у пациента имеется аневризма, но есть серьезные противопоказания к операции (нарушения работы сердца, легких, почек, печени и другие сопутствующие патологии). Все это ставит врачей в тупик, так как решить проблему хирургическим путем становится невозможно. Риск от операции становится слишком высок. Поскольку пациенту приходится постоянно считаться с риском разрыва аневризмы и другими осложнениями, он вынужден часто посещать врачей и регулярно принимать различные лекарства. Это может стать поводом для его направления на медико-социальную экспертизу.
источник


