В настоящее время ускоренный ритм жизни, нехватка времени, постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что человек не уделяет должного внимания своему здоровью, даже если его что – то беспокоит. Однако, следует помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, при развитии осложнений могут привести к плачевному исходу. Особенно это касается аневризмы брюшного отдела аорты.
Аорта является самым крупным и важным сосудом в организме человека. Эта артерия разносит кровь от сердца по другим органам и располагается вдоль позвоночника в грудной и брюшной полостях. Диаметр ее в брюшной полости составляет от 15 до 32 мм, и именно в этом отделе чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание, выбухание стенки сосуда, вызванное ее атеросклеротическим, воспалительным или травматическим повреждением.
Выделяют следующие виды аневризм брюшной аорты:
- по локализации поражения: супраренальная, инфраренальная (над и под местом отделения от аорты почечных артерий, соответственно), тотальная (на всем протяжении).
- по диаметру : малая (3 – 5 см в диаметре), средняя (5 – 7 см), большая (более 7 см), гигантская (в разы превышающая нормальный диаметр сосуда).
- по характеру: не осложненная и осложненная (разрыв, расслаивание, образование тромбов на стенке аорты).
- по форме : мешотчатая и веретенообразная. Различия их в том, что выпячивание мешотчатой формы захватывает менее половины диаметра, если представить аорту в поперечном сечении, а веретенообразная аневризма – это выбухание стенки практически по всему диаметру.
- по строению стенки выпячивания : истинная, ложная и расслаивающая. Истинная аневризма образована всеми оболочками сосудистой стенки (внутренней, средней и наружной), а ложная представлена рубцовой тканью, замещающей нормальную стенку аорты в этом участке. Расслаивающая аневризма представляет собой расхождение оболочек стенки сосуда и затекание крови между ними.
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы в том, что истонченная в месте выпячивания стенка может не выдержать давления крови и разорваться, что приведет к летальному исходу. Смертность при этом осложнении высока и составляет 75%.
Причины формирования аневризмы:
- Атеросклероз является самой частой причиной аневризмы. В 73 – 90% выпячивание стенки брюшной аорты вызвано отложением атеросклеротических бляшек с повреждением внутренней выстилки сосуда.
- Воспалительные поражения аорты при туберкулезе, сифилисе, микоплазмозе, неспецифическом аортоартериите, бактериальном эндокардите, ревматизме.
- Генетические нарушения , обуславливающие слабость сосудистой стенки (соединительнотканная дисплазия, синдром Марфана).
- Травматические повреждения сосудистой стенки могут возникнуть после закрытых травм живота, груди или позвоночника.
- Постоперационные ложные аневризмы из анастомозов крайне редко могут сформироваться после операций на аорте.
- Грибковые (микотические) поражения аорты у лиц с иммунодефицитом (ВИЧ — инфекция, наркомания) или вследствие попадания грибка — возбудителя в кровь (сепсис).
- мужской пол — мужчина страдают чаще женщин, хотя и у женщин аневризмы тоже встречаются.
- возраст более 50 – 60 лет — по мере старения организма нарушается эластичность сосудов, что обуславливает подверженность стенки аорты к действию повреждающих факторов.
- отягощенная наследственность – наличие у близких родственников аневризмы, дисплазия соединительной ткани, имеющая генетическую предрасположенность.
- курение негативно влияет на сердечно — сосудистую систему в целом, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов, влияют на уровень артериального давления, повышая риск развития гипертонии.
- злоупотребление алкоголем также оказывает токсическое действие на сосуды.
- сахарный диабет — глюкоза, которая не может усваиваться клетками из крови, повреждает внутреннюю оболочку сосудов и аорты, способствуя отложению
- избыточный вес
- артериальная гипертензия (см. препараты для снижения давления).
- повышенный уровень холестерина
Не осложненная аневризма малых размеров может никак себя не проявлять клинически в течение нескольких лет, и выявляется случайно при прохождении обследования по поводу других заболеваний. Образование более значимых размеров проявляется следующими признаками:
- самый частый симптом аневризмы – тупые боли в животе тянущего, распирающего характера
- дискомфорт и чувство тяжести в левой околопупочной области
- ощущение пульсации в животе
- нарушения пищеварения – тошнота, отрыжка, неустойчивый стул, отсутствие аппетита
- боли в пояснице, онемение и похолодание нижних конечностей
Если пациент замечает у себя эти признаки, следует обратиться к врачу для прохождения обследования, так как они могут оказаться симптомами аневризмы брюшной аорты.
При отсутствии симптомов, диагноз может быть установлен случайно, например, при проведении УЗИ по поводу заболеваний желудка, кишечника, почек.
При наличии клинических признаков аневризмы, врач, заподозривший данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней брюшной стенки в положении лежа на спине, при аускультации брюшной полости выслушивается систолический шум в проекции аневризмы, при пальпации живота прощупывается объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшного отдела аорты – позволяет визуализировать выпячивание в стенке аорты, определить локализацию и протяженность аневризмы, оценить скорость и характер кровотока в данном участке, выявить атеросклеротическое поражение стенки и наличие пристеночных тромбов.
- КТ ил МРТ брюшной полости могут быть назначены для уточнения локализации образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза по результатам предыдущего обследования. Заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентген снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативна, если в стенках аневризмы отложены соли кальция и произошло их обезыствление. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств:
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- антикоагулянты и антиагреганты (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. статины — вред или польза) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты (НПВС-диклофенак, кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
После ушивания операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением до 5 – 7 суток. После этого еще две – три недели или дольше, в зависимости от течения постоперационного периода, пребывает в профильном отделении, и выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике по месту жительства.
- острый инфаркт миокарда
- острый инсульт (не ранее, чем через 6 недель после его возникновения)
- хроническая сердечная недостаточность на поздних стадиях
- тяжелая недостаточность функции печени и почек
- острые инфекционные заболевания
- декомпенсация сопутствующих заболеваний (сахарный диабет, бронхиальная астма и др)
- острая хирургическая патология (панкреатит, аппендицит, холецистит и др).
В связи с тем, что при подготовке к плановому вмешательству пациент и врач располагают временем, в отличие от осложненной аневризмы, пациент может быть тщательно обследован с учетом возможных противопоказаний и оценки компенсаторных возможностей организма.
Противопоказаний для экстренной операции нет, так как операционный риск в разы меньше, чем смертность от осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть взят на операционный стол.
В 90 – х годах прошлого века аргентинским ученым было опробовано устройство для протезирования аорты, названное графт – стентом. Это протез аорты, представляющий собой ствол и две ножки, подводимый катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляющийся в стенках аорты специальными крючками.
- Операция является эндоваскулярной, проводится без разреза передней брюшной стенки под местным или общим наркозом. Длительность 1 – 3 часа.
- Достоинства эндопротезирования аорты – малая травматичность, в сравнении с открытой операцией, и более быстрое восстановление организма.
- Недостатки – в связи с тем, что сама аневризма не иссекается, а протез вставляется как бы внутрь выпячивания, аневризма продолжает существовать. Постепенно выпячивание стенки аорты распространяется выше места прикрепления стента, что приводит к развитию новых путей кровотока, формированию тромбов, расслаиванию стенки сосуда, и, как следствие, повышает риск развития осложнений. Часто эти процессы требуют проведения обычной операции, поэтому, несмотря на хорошие результаты в раннем периоде после эндопротезирования, оно проводится реже, чем открытая операция.
Массовое распространение эндопротезирования ограничено немалыми затратами клиники на закупку графт – стентов (стоимость одного протеза за рубежом составляет порядка 500 тысяч рублей, стоимость самой операции 20 – 40 тысяч рублей), тем более что стент должен быть изготовлен индивидуально для конкретного пациента. В России данная операция относится к высокотехнологичным видам помощи, и в некоторых клиниках проводится по квотам Минздрава РФ. Открытые операции, тем более в экстренном порядке, проводятся бесплатно.
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Обусловлена постепенным истончением стенок аорты и проникновением крови в стенку сосуда, расслаивающей ее оболочки. Такая гематома распространяется все дальше, пока стенка не лопнет под воздействием кровяного давления и не произойдет разрыв аорты.
- симптомы: резкие боли в животе или спине, резкая слабость, бледность, снижение артериального давления, холодный профузный пот, потеря сознания, коллапс, шок и смерть. Иногда пациента могут даже не успеть довезти до больницы.
- диагностика : экстренное УЗИ брюшной полости, по показаниям – КТ или МРТ.
- лечение : экстренная операция.
Происходит прорыв крови из аорты в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны таковым при расслаивающей аневризме аорты. Шоковое состояние и летальный исход обусловлены массивной кровопотерей и нарушениями работы сердца.
Редко развивается полная закупорка тромботическими массами всего просвета, в основном происходит формирование пристеночных тромбов, которые с током крови могут перенестись в менее крупные артерии и вызвать перекрытие их просвета (почечные, подвздошные артерии, артерии нижних конечностей).
- признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- диагностика: УЗИ и дуплексное сканирование
- лечение: антикоагулянтная терапия, хирургическое извлечение тромба.
До операции. Если аневризма малых размеров (до 5 см), и не планируется плановая операция, врачи занимают выжидательную тактику и наблюдают за пациентом. Пациент должен раз в полгода посещать врача для обследования, если рост аневризмы быстрый (более чем на 0.5 см в полгода), ему будет назначена операция.
После операции пациент посещает врача ежемесячно на первом году, затем раз в полгода на втором году и далее раз в год.
И до, и после операции, пациент должен принимать назначенные врачом лекарства. Рекомендуется соблюдать следующие несложные мероприятия по ведению здорового образа жизни для профилактики роста аневризмы и осложнений:
- Правильное питание и снижение избыточного веса . Исключается жирная, жареная, острая, соленая пища. Ограничиваются животные жиры, кондитерские изделия. Рекомендуются свежие овощи и фрукты, злаковые, кисломолочные изделия, нежирные сорта птицы, мяса и рыбы, соки, компоты, морсы. Прием пищи 4 – 6 раз в день, небольшими порциями. Продукты лучше готовить в паровом, отварном, протертом виде.
- Снижение уровня холестерина – прием статинов по назначению врача, ограничение поступления холестерина с пищей.
- Контроль за уровнем артериального давления – исключение психоэмоциональных стрессов, тяжелого физического труда, регулярный прием лекарств, нормализующих давление, ограничение поваренной соли в пище.
- Полный отказ от курения и алкоголя . Доказано, что курение провоцирует рост аневризмы, а алкоголь повышает давление, что может спровоцировать сосудистую катастрофу.
- Исключение значительных физических нагрузок (в раннем послеоперационном периоде полный постельный режим с постепенным восстановлением двигательной активности). Занятия спортом противопоказаны. Допустима ходьба пешком на незначительные расстояния.
- Коррекция сопутствующих заболеваний — сахарный диабет, заболевания сердца, печени, почек и др.
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% — в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
источник
Аневризма брюшной аорты – это локальное расширение просвета брюшной части аорты, развивающееся вследствие патологического изменения ее стенок или аномалии их развития. Среди всех аневризматических поражений кровеносных сосудов аневризма брюшной аорты составляет 95%. Заболевание диагностируется у каждого двадцатого мужчины в возрасте старше 60 лет, женщины страдают реже.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год). Со временем стенки сосуда растягиваются настолько, что в любой момент готовы разорваться. Разрыв аневризмы сопровождается массивным внутренним кровотечением и гибелью пациента.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
Наиболее часто клиницистами применяется классификация аневризм брюшной аорты, основанная на особенностях анатомического расположения патологических расширений:
- инфраренальные аневризмы, т. е. локализующиеся ниже ответвления почечных артерий (наблюдаются в 95% случаев);
- супраренальные аневризмы, т. е. расположенные выше места отхождения ренальных артерий.
По строению стенки мешка аневризмы брюшной аорты подразделяются на ложные и истинные.
- расслаивающие;
- веретенообразные;
- диффузные;
- мешотчатые.
В зависимости от причины возникновения аневризмы брюшной аорты могут быть врожденными (связаны с аномалиями строения сосудистой стенки) или приобретенными. Последние, в свою очередь, подразделяются на две группы:
- Воспалительные (инфекционные, инфекционно-аллергические, сифилитические).
- Невоспалительные (травматические, атеросклеротические).
- неосложненные;
- осложненные (тромбированные, разорвавшиеся, расслаивающие).
В зависимости от диаметра участка расширения аневризмы брюшной аорты бывают малыми, средними, большими и гигантскими.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза.
А. А. Покровским была предложена классификация аневризм брюшной аорты, в основе которой распространенность патологического процесса:
- Инфраренальная аневризма, обладающая длинными проксимальным и дистальным перешейками.
- Инфраренальная аневризма, располагающая выше уровня бифуркации (раздвоения) брюшной аорты, имеющая длинный проксимальный перешеек.
- Инфраренальная аневризма, распространяющаяся на область бифуркации брюшной аорты, а также подвздошные артерии.
- Тотальная (инфраренальная и супраренальная) аневризма брюшной аорты.
Результаты многочисленных исследований показали, что основным этиологическим фактором аневризмы брюшной аорты, как, впрочем, и других локализаций данного патологического процесса (грудная аорта, дуга аорты), является атеросклероз. В 80-90% случаев развитие заболевания обусловлено именно им. Значительно реже развитие приобретенных аневризм брюшной аорты связано с воспалительными процессами (ревматизм, микоплазмоз, сальмонеллез, туберкулез, сифилис, неспецифический аортоартериит).
Нередко аневризма брюшной аорты формируется у пациентов, имеющих врожденную неполноценность строения сосудистой стенки (фиброзно-мышечная дисплазия).
Причины появления травматической аневризмы брюшной аорты:
- травмы позвоночника и брюшной полости;
- технические погрешности при выполнении реконструктивных операций (протезирование, тромбоэмболэктомия, стентирование или дилатация аорты) или ангиографии.
Факторами, повышающими риск формирования аневризмы брюшной аорты, являются:
- курение – курильщики составляют 75% от всех пациентов с данной патологией, чем больше стаж курения и количество ежедневно выкуриваемых сигарет, тем выше риск развития аневризмы;
- возраст старше 60 лет;
- мужской пол;
- наличие данного заболевания у близких родственников (наследственная предрасположенность).
Разрыв аневризмы брюшной аорты чаще всего происходит у пациентов, страдающих хроническими бронхолегочными заболеваниями и/или артериальной гипертензией. Помимо этого, на риск разрыва оказывают влияние размер и форма аневризмы. Симметричные аневризматические мешки разрываются реже, чем ассиметричные. А гигантские расширения, достигающие 9 см в диаметре и более, в 75% случаев разрываются с массивным кровотечением и быстрой гибелью больных.
В большинстве случаев аневризма брюшной аорты протекает без каких-либо клинических признаков и диагностируется случайно при проведении обзорной рентгенографии брюшной полости, ультразвукового исследования, диагностической лапароскопии или обычной пальпации живота, выполняемых в связи с другой абдоминальной патологией.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год).
В иных случаях клиническими симптомами аневризмы брюшной аорты могут быть:
- боли в области живота;
- чувство распирания или тяжести в животе;
- ощущение пульсации в животе.
Боль ощущается в левой половине живота. Ее интенсивность может быть от слабо выраженной до нестерпимой, требующей назначения инъекций обезболивающих препаратов. Часто боль отдает в паховую, крестцовую или поясничную область, в связи с чем ошибочно ставится диагноз радикулита, острого панкреатита или почечной колики.
Когда растущая аневризма брюшной аорты начинает оказывать механическое давление на желудок и двенадцатиперстную кишку, это приводит к развитию диспепсического синдрома, для которого характерны:
В ряде случаев аневризматический мешок смещает почку и сдавливает мочеточник, приводя тем самым к формированию урологического синдрома, который клинически проявляется дизурическими расстройствами (учащенные, болезненные, затрудненные мочеиспускания) и гематурией (примесь крови в моче).
Если аневризма брюшной аорты сдавливает тестикулярные сосуды (артерии и вены), у больного возникает боль в области яичек, а также развивается варикоцеле.
Компрессия спинномозговых корешков увеличивающимся выпячиванием брюшной аорты сопровождается формированием ишиорадикулярного симптомокомплекса, для которого характерны стойкие боли в области поясницы, а также двигательные и чувствительные расстройства в нижних конечностях.
Аневризма брюшной аорты способна становиться причиной хронического нарушения кровоснабжения в нижних конечностях, что приводит к трофическим расстройствам и перемежающейся хромоте.
При разрыве аневризмы брюшной аорты у больного возникает массивное кровотечение, способное за несколько секунд привести к летальному исходу. Клиническими симптомами этого состояния являются:
- внезапная интенсивная боль (так называемая кинжальная боль) в области живота и/или поясницы;
- резкое падение артериального давления, вплоть до развития коллапса;
- ощущение сильной пульсации в брюшной полости.
Особенности клинической картины разрыва аневризмы брюшной аорты определяются направлением кровотечения (мочевой пузырь, двенадцатиперстная кишка, нижняя полая вена, свободная брюшная полость, забрюшинное пространство). Для забрюшинного кровотечения характерно возникновение стойкого болевого синдрома. Если гематома увеличивается в сторону малого таза, то боль иррадиирует в промежность, пах, половые органы, бедро. Высокая локализация гематомы часто манифестирует под маской сердечного приступа.
Внутрибрюшинный разрыв аневризмы брюшной аорты приводит к быстрому развитию массивного гемоперитонеума, отмечается резкая болезненность и вздутие живота. Симптом Щеткина – Блюмберга положителен во всех отделах. Перкуторно определяют наличие в брюшной полости свободной жидкости.
Одновременно с симптомами острого живота при разрыве аневризмы аорты возникают и быстро усиливаются симптомы геморрагического шока:
- резкая бледность слизистых оболочек и кожных покровов;
- сильная слабость;
- холодный липкий пот;
- заторможенность;
- нитевидный пульс (частый, низкого наполнения);
- выраженное снижение артериального давления;
- уменьшение диуреза (количества отделяемой мочи).
При внутрибрюшинном разрыве аневризмы брюшной аорты очень быстро наступает летальный исход.
Если происходит прорыв аневризматического мешка в просвет нижней полой вены, это сопровождается формированием артерио-венозной фистулы, симптомами чего являются:
- боли, локализующиеся в области живота и поясницы;
- образование в брюшной полости пульсирующей опухоли, над которой хорошо выслушиваются систоло-диастолические шумы;
- отек нижних конечностей;
- тахикардия;
- нарастающая одышка;
- значительная общая слабость.
Постепенно нарастает сердечная недостаточность, что становится причиной летального исхода.
Разрыв аневризмы брюшной аорты в просвет двенадцатиперстной кишки приводит к внезапно возникающему массивному желудочно-кишечному кровотечению. У больного резко падает артериальное давление, возникает кровавая рвота, нарастает слабость, безразличие к окружающему. Кровотечение при данном типе разрыва сложно диагностировать от желудочно-кишечных кровотечений, обусловленных другими причинами, например, язвенной болезнью желудка и двенадцатиперстной кишки.
В 40% случаев аневризмы брюшной аорты представляют собой случайную диагностическую находку при проведении клинического или рентгенологического исследования по другому поводу.
Предположить наличие заболевания можно на основании данных, полученных при сборе анамнеза (указание на семейные случаи заболевания), общего осмотра пациента, аускультации и пальпации живота. У худощавых пациентов иногда удается пропальпировать в брюшной полости пульсирующее безболезненное образование, обладающее плотноэластичной консистенцией. В ходе аускультации над областью этого образования можно прослушать систолический шум.
Самым доступным и дешевым методом диагностики аневризмы брюшной аорты является обзорная рентгенография брюшной полости. На рентгенограмме визуализируется тень аневризмы, причем в 60% случаев отмечается кальцификация ее стенок.
Ультразвуковое исследование и компьютерная томография позволяют с большой точностью определить размеры и локализацию патологического расширения. Помимо этого, по данным компьютерной томографии врач может оценить взаимное расположение аневризмы брюшной аорты и других висцеральных кровеносных сосудов, выявить возможные аномалии сосудистого русла.
Ангиография показана пациентам с артериальной гипертензией при выраженной или нестабильной стенокардии, значительным стенозом почечных артерий, больным с подозрением на ишемию брыжейки, а также пациентам с симптомами окклюзии (закупорки) дистальных артерий.
При наличии показаний могут применяться и другие методы инструментальной диагностики, например, лапароскопия, внутривенная урография.
Наличие у пациента аневризмы брюшной аорты является показанием к проведению хирургического лечения, особенно если размеры выпячивания увеличиваются более чем на 0,4 см в год.
Основной операцией при аневризме брюшной аорты является аневризмэктомия (иссечение аневризматического мешка) с последующей пластикой удаленного участка кровеносного сосуда протезом из дакрона или другого синтетического материала. Хирургическое вмешательство выполняется через лапаротомический доступ (разрез брюшной стенки). Если в патологический процесс оказываются втянутыми и подвздошные артерии, то выполняют бифуркационное аорто-подвздошное протезирование. До, во время и в первые сутки после операции проводят наблюдение за давлением в сердечных полостях и величиной сердечного выброса с помощью катетера Суона – Ганца.
Противопоказаниями к выполнению плановой операции при аневризме брюшной аорты являются:
- острые нарушения мозгового кровообращения;
- свежий инфаркт миокарда;
- терминальная стадия хронической почечной недостаточности;
- тяжелая степень сердечной и дыхательной недостаточности;
- распространенная окклюзия подвздошных и бедренных артерий (частичная или полная блокировка по ним кровотока).
При разрыве аневризмы брюшной аорты операция выполняется по жизненным показаниям в экстренном порядке.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
В настоящее время сосудистые хирурги отдают предпочтение малоинвазивным методам лечения аневризмы брюшной аорты. Одним из них является эндоваскулярное протезирование участка патологического расширения при помощи имплантируемого стент-графта (специальной металлической конструкции). Стент устанавливают так, чтобы он полностью покрыл всю протяженность аневризматического мешка. Это приводит к тому, что кровь перестает оказывать давление на стенки аневризмы, тем самым предотвращается риск ее дальнейшего увеличения, а также разрыва. Данная операция при аневризме брюшной аорты отличается минимальной траматичностью, низким риском развития осложнений в послеоперационном периоде, коротким реабилитационным периодом.
Основными осложнениями аневризмы брюшной аорты являются:
- разрыв аневризматического мешка;
- трофические расстройства в нижних конечностях;
- перемежающаяся хромота.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза. Операционная летальность при выполнении плановой операции составляет 6–10%. Экстренные хирургические вмешательства, выполняемые на фоне разрыва стенки аневризмы, заканчиваются летальным исходом в 50-60% случаев.
Для своевременного выявления аневризмы брюшной аорты пациентам, страдающим атеросклерозом или имеющим отягощенный анамнез по данной сосудистой патологии, рекомендуется систематическое врачебное наблюдение с периодическим инструментальным обследованием (рентгенография брюшной полости, УЗИ).
Немаловажное значение в профилактике формирования аневризмы имеет отказ от курения, активное лечение инфекционных и системных воспалительных заболеваний.
Видео с YouTube по теме статьи:
источник
Аневризма брюшного отдела аорты — это расширение и истончение стенок самого главного сосуда тела человека. Это грозное заболевание поначалу себя никак не проявляет. При прогрессировании болезни и отсутствии своевременного лечения, может случиться разрыв аорты, и как следствие, массивное кровотечение, которое нередко заканчивается летальным исходом. Своевременное обращение к специалисту, качественная консультативная, диагностическая и хирургическая помощь позволяет предотвратить прогрессирование заболевания и обеспечить профилактику опасного для жизни осложнения — разрыва аневризмы.
Аорта — самый большой сосуд в организме человека, который уносит кровь от сердца к органам и конечностям . Верхний отдел аорты проходит внутри грудной клетки, этот отдел называется грудной аортой. Нижняя часть находится в брюшной полости и называется брюшной аортой. Она доставляет кровь к нижней части тела . В нижней части живота брюшная аорта делится на два крупных сосуда — подвздошные артерии, которые несут кровь к нижним конечностям .
Стенка аорты состоит из трех слоев: внутренний (интима), средний (медиа), наружный (адвентиция).
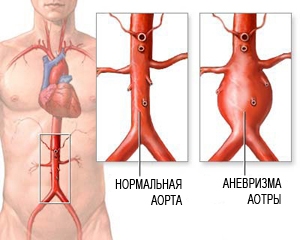
Аневризма аорты представляет большой риск для здоровья, так как она может разорваться. Разорванная аневризма может вызвать массивное внутреннее кровотечение, которое, в свою очередь, приводит к шоку или смертельному исходу.
Аневризма аорты брюшной полости может вызывать и другие серьезные проблемы для здоровья. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы, которые с током крови продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа или потери нижней конечности. К счастью, если диагностировать аневризму аорты на ранних стадиях, то лечение может быть своевременным, безопасным и эффективным.
Выделяют «истинную» и «ложную» аневризмы аорты. Истинная аневризма развивается вследствие постепенного ослабления всех слоев стенки аорты. Ложная аневризма, как правило, является результатом травмы. Она формируется из соединительной ткани, окружающей аорту. Полость ложной аневризмы заполняется кровью через возникшую в стенке аорты трещину. Сами стенки аорты в формировании аневризмы не участвуют.
В зависимости от формы выделяют:
- мешотчатую аневризму — расширение полости аорты только с одной стороны;
- веретенообразную (фузиформную) аневризму — расширение полости аневризмы со всех сторон;
- смешанную аневризму — сочетание мешотчатой и веретенообразной форм.
Причины развития аневризм брюшной аорты весьма разнообразны. Самой частой причиной развития аневризмы является атеросклероз. На долю атеросклеротических аневризм приходится 96% от общего числа всех аневризм. Помимо этого заболевание может быть как врожденными (фибромускулярная дисплазия, кистозный медионекроз Эрдгейма, синдром Марфана и др.), так и приобретенным (воспалительные и невоспалительные). Воспаление аорты возникает при внедрении различных микроорганизмов (сифилис, туберкулез, сальмонеллёз и пр.) или как результат аллергическо-воспалительного процесса (неспецифический аортоартериит). Невоспалительные аневризмы наиболее часто развиваются при атеросклеротическом поражении аорты. Реже являются результатом травмы её стенки.
- Артериальная гипертензия;
- Курение;
- Наличие аневризм у других членов семьи. Что свидетельствует о роли наследственного фактора в развитии этого заболевания;
- Пол: мужчины в возрасте старше 60 лет (у женщин аневризмы брюшного отдела аорты возникают реже).
У большинства пациентов аневризмы брюшной аорты протекают без каких-либо проявлений и являются случайной находкой при обследованиях и операциях по другому поводу.
- Ощущение пульсации в животе, подобной сердцебиению, неприятное ощущение тяжести или распирания.
- Тупая, ноющая боль в животе, в области пупка, чаще слева.
Важное значение имеют косвенные признаки аневризмы брюшной аорты:
- Абдоминальный синдром. Проявляется появлением отрыжки, рвоты, неустойчивого стула или запоров, отсутствием аппетита и похуданием;
- Ишиорадикулярный синдром. Проявляется болями в пояснице, нарушениями чувствительности и расстройствами движений в нижних конечностях;
- Синдром хронической ишемии нижних конечностей. Проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей;
- Урологический синдром. Проявляется болями и тяжести в пояснице, нарушением мочеиспускания, появлением крови в моче.
Предвестниками разрыва может быть усиление болей в животе.
При разрыве аневризмы, пациент внезапно ощущает усиление или появлении боли в животе, иногда «отдающую» в поясницу, паховую область и промежность, а также выраженную слабость, головокружение. Это симптомы массивного внутреннего кровотечения. Развитие такой ситуации опасно для жизни! Пациенту нужна экстренная медицинская помощь!
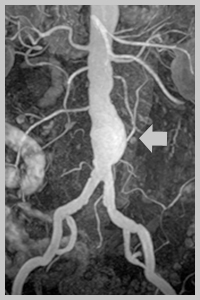
При необходимости исследуется брюшной и грудной отдел аорты.
Существует несколько методик лечения аневризмы аорты. Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
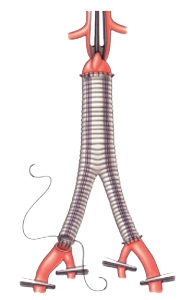
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
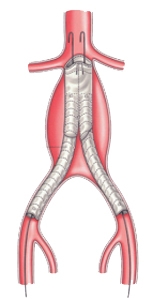
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
источник
Среди серьезных патологий, которые при определенных условиях могут привести к летальному исходу, одно из первых мест занимает аневризма аорты брюшной полости. Термин «аневризма» означает патологическое расширение участка сосуда: сосудистая стенка при этом растягивается и ослабевает, в результате чего может возникнуть расслоение и разрыв сосуда. Кроме этого, высоким остается и риск формирования тромбов в пораженной самой крупной артерии.
Так как аорта является одним из основных жизненно важных сосудов, то подобные изменения в ней могут стоить больному не только здоровья, но и жизни.

Аневризма аорты принадлежит к ряду наиболее опасных патологий. Вследствие разрыва аневризмы из жизни ушли такие известные лица, как Альберт Эйнштейн, Шарль де Голль, актер Андрей Миронов и певец Евгений Белоусов. Причем всю жизнь никто из этих людей не подозревал, что имеет такое серьезное заболевание.
Рассматривая статистические данные, можно обнаружить, что аневризма аорты брюшной полости у мужского населения после 60 лет диагностируется в 3-5% случаев. В детском возрасте болезнь наблюдается очень редко и связана с генетикой.
В общем, заболевание считается достаточно распространенным. Например, во время вскрытия аневризму находят у 7% людей. При этом не во всех случаях гибель наступала именно по этой причине. Тем не менее, аневризма аорты брюшной полости находится на десятом месте в списке наиболее распространенных причин летальных исходов.
Среди всех локализаций аневризмы расширение брюшного отдела аорты встречается чаще всего – у 37% пациентов. Аневризма восходящего отдела диагностируется у 23% больных, аневризма аортальной дуги – у 19% пациентов, а аневризма нисходящего отдела грудной аорты – у 19,5% больных.

В подавляющем большинстве ситуаций развитие аневризмы брюшного отдела аорты связано с атеросклеротическими преобразованиями в сосудах. Механизм несложен: процесс образования атеросклеротических бляшек приводит к повреждению внутреннего сосудистого слоя, что и приводит к истончению стенки и появлению выпячивания.
Тем не менее, имеется и ряд других вероятных причин заболевания:
- воспалительные реакции в аорте, например, у больных туберкулезом, сифилисом, ревматизмом, микробным эндокардитом, микоплазмозом, аортоартериитом неспецифической этиологии;
- врожденные аномалии развития сосуда, к которым можно отнести болезнь Марфана и дисплазию соединительной ткани;
- повреждения брюшного отдела аорты в результате травм брюшной полости, грудной клетки или позвоночного столба;
- послеоперационные осложнения после проведения вмешательств на артерии;
- сепсис и грибковые инфекции, затрагивающие аорту.

Под факторами риска подразумеваются все факторы, предрасполагающие к развитию заболевания. Их можно условно подразделить на те, которые можно устранить, и те, от которых избавиться уже нельзя.
- Неустранимые факторы:
- пожилой возраст;
- мужской пол (у мужчин аневризма развивается чаще);
- неблагоприятная наследственность (если среди родственников уже встречались случаи аневризмы брюшной аорты).
- Устранимые факторы:
- вредные привычки (в частности, курение);
- повышенное кровяное давление;
- высокий предел холестерина в крови;
- высокий предел сахара в крови;
- значительные погрешности в питании;
- значительный лишний вес;
- гиподинамия.
Чтобы грамотно предупредить развитие аневризмы аорты брюшной полости, необходимо полностью устранить или минимизировать влияние устранимых факторов риска. Для этого нужно, в первую очередь, скорректировать свой образ жизни и питание.

Помимо дефекта развития аортальной стенки в появлении аневризмы участвуют и другие физические и физиологические факторы. Расширение сосуда наиболее часто происходит на участках чрезмерного функционального напряжения, в зоне усиленного кровотока, нестандартной пульсовой амплитуды и пр. Постоянное повреждение артерии на фоне усиленной ферментной активности приводит к разрушению эластичного каркаса и к развитию неспецифических признаков дегенерации в сосудистой стенке.
Уже сформированная аневризма постепенно прогрессирует, так как напряженность в стенке увеличивается по мере диаметрального расширения сосуда. Внутри аневризмы кровообращение замедляется, наблюдается своего рода турбулентность. В дистальный отдел попадает менее половины объема крови, которая находится внутри аневризмы. Это объясняется тем, что при попадании в поврежденную зону аорты кровь расходится по ходу стенок, тогда как центральное течение сдерживается турбулентным процессом и сгустками крови, которые находятся в полости. Сгустки внутри аневризмы служат фактором дальнейшего развития тромбоэмболии дистальных аортальных веток.

В подавляющем большинстве случаев аневризма аорты брюшной полости не проявляет себя какими-либо симптомами. Пациент ни на что не жалуется, да и врач при обычном осмотре не сможет заподозрить неладное. В этом и состоит главная опасность болезни.
К сожалению, часто первым признаком аневризмы является её разрыв, который влечет за собой гибель пациента почти в 90% случаев. Разрыв сопровождается внезапной бледностью кожи, потерей сознания. Если не провести немедленное оперативное вмешательство, то пациент погибает.
Так как симптоматика у большинства больных отсутствует, аневризму можно обнаружить лишь при прохождении диагностики – во время таких исследований, как УЗИ, рентген и пр. Реже аневризмы замечают при проведении полостных хирургических вмешательств на брюшной полости.
В редких случаях, когда аневризма достигает значительных размеров, могут наблюдаться первые признаки:
- давящая боль в верхней части брюшной стенки – интенсивная, приступообразная, отдающая в область поясницы или крестца;
- ощущение пульсации в животе – особенно во время нагрузок, при повышении внутрибрюшного давления.
При больших размерах аневризмы может нарушаться работа рядом расположенных органов.

Известно несколько различных классификаций данного заболевания.
- По местоположению:
- инфраренальная аневризма, при которой расширение находится ниже от участка расхождения почечных артерий;
- супраренальная аневризма, при которой расширение находится выше от участка расхождения почечных артерий.
- По этиологии:
- наследственная аневризма;
- приобретенная аневризма.
- По характеру:
- истинная аневризма с послойным расширением всего участка артерии и формированием «мешка»;
- ложная аневризма, которая сопровождается накоплением крови между слоями.
- По форме:
- веретенообразная аневризма с расширением по всей окружности;
- мешковидная аневризма с локальным выпячиванием, не превышающем ½ диаметра сосуда.
- По размерам:
- малая аневризма – от трех до пяти сантиметров;
- средняя аневризма – от пяти до семи сантиметров;
- крупная аневризма – размер превышает семь сантиметров.

Аневризма аорты брюшной полости очень опасна – и, в первую очередь, тем, что долго не обнаруживает себя какими либо симптомами. Однако, вопреки мнению многих, отсутствие симптомов вовсе не означает, что опасности нет. Самое опасное осложнение – разрыв сосуда, может возникнуть и без предварительных признаков заболевания.
Аневризма способна разрываться по таким причинам:
- при отсутствии адекватного лечения (если доктор настаивает на операции, то её обязательно необходимо сделать, иначе под угрозой окажется жизнь пациента);
- во время физической нагрузки, которая категорически противопоказана всем больным с аневризмой;
- при повышенном кровяном давлении;
- при употреблении продуктов, повышающих газообразование в кишечнике;
- при усугублении атеросклеротических изменений в сосудах, при прогрессирующем туберкулезе или сифилисе.
Кроме разрыва, могут случаться и другие осложнения, которые гораздо менее опасны:
- частые диспепсические расстройства;
- нарушения мочеиспускания, боли в области проекции почек;
- нарушения чувствительности, парезы;
- повышенная степень тромбообразования, ишемия.
Аневризма может осложниться разрывом, который сопровождается сильнейшим кровотечением, коллаптоидным и шоковым состоянием, острой недостаточностью сердечной деятельности.
Нарушенная сосудистая стенка – аневризма – может прорываться в полости перикарда или плевры, в полость пищевода, в систему верхней полой вены, в брюшную полость. Состояние больного во всех случаях разрыва резко критическое: оно может сочетаться с синдромом верхней полой вены, гемоперикардом и гемотораксом, тампонадой сердца, а также с любым внутренним кровотечением.
Если внутри аневризмы находились тромбы, то их отрыв приводит к клинике острого сосудистого тромбоза. Наблюдается посинение и боль в пальцах конечностей, кровоизлияния по типу ливедо, невозможность ходить. Если тромб проходит в почечные артерии, то возникает повышение артериального давления по риноваскулярному типу, а также почечная недостаточность.
При попадании тромба в артерии мозга развивается острый инсульт.

Многим пациентам диагноз аневризмы аорты брюшной полости устанавливают случайно, к примеру, во время ультразвуковой диагностики болезней пищеварительной системы или почек.
Ели же пациент уже имеет какие-либо определенные жалобы, то доктор, предположив наличие аневризмы, рекомендует провести дополнительную диагностику.
Вначале врач проводит осмотр, определяет пульсирование в брюшной стенке при горизонтальном положении больного. При прослушивании области живота обнаруживается систолический шум в зоне расположения аномалии. При прощупывании можно определить выступающее пульсирующее новообразование, напоминающее опухоль – это и есть аневризма.
Анализы входят в перечень обязательных исследований, и включают в себя:
- общий анализ крови;
- биохимия крови;
- определение содержания холестерина в крови;
- определение глюкозы крови;
- ревмопробы.
Анализы считаются вспомогательными видами диагностики: исключительно по результатам анализов поставить диагноз аневризмы нельзя.
Инструментальная диагностика включает в себя такие исследовательские методы:
- Ультразвуковое исследование в сочетании с дуплексным сканированием – помогает рассмотреть сосудистую аномалию, уточнить её расположение и размеры, определить скорость и качество кровообращения в пораженной зоне, обнаружить признаки атеросклероза и тромбоза.
- Компьютерная томография и магнитно-резонансная томография – применяются для более четкой и подробной визуализации аневризмы.
- Ангиография с контрастированием – применяется только для уточнения отдельных неясных моментов.
- Рентген при аневризме используется только тогда, когда на стенках пораженного сосуда присутствуют отложения кальция.

Дифференциальная диагностика аневризмы требуется часто, так как для многих заболеваний характерна общая клиническая картина. Например, пульсированием могут сопровождаться и опухолевые процессы в желудке и поджелудочной железе, и увеличенные лимфоузлы.
Опухоль обладает плотной структурой, неровной поверхностью. Она трудно подвижна, и не выявляет систолического шума (только при сдавливании опухолью чревной и верхней брыжеечной артерии). Для уточнения диагноза применяют фиброгастроскопию, лапароскопию, аортографию и УЗИ.
Опухолевый процесс в почке или такая аномалия, как подковообразная почка, тоже может быть принята за аневризму. Зачастую с аневризмой путают опущенную блуждающую почку, приближенную к аорте. Такую почку легко сместить при прощупывании, она не отличается систолическим шумом, а применение изотопной сцинтиграфии позволяет верно установить диагноз.
Окончательно подтвердить аневризму помогает аортография: этот метод позволяет дифференцировать заболевание от брыжеечной лимфосаркомы, от изгиба аорты на фоне повышенного артериального давления.
Аневризма лечится только хирургическим способом, вне зависимости от её размеров и наличия или отсутствия симптоматики. Медикаментозная терапия может назначаться только тогда, когда отсутствует возможность проведения полноценного вмешательства.
Никакое лекарственное средство не сможет снизить степень опасности разрыва сосуда, и тем более – устранить такую аномалию, как аневризма аорты. Однако при помощи операции проблема устраняется: хирург удаляет ослабленный участок сосуда и восстанавливает его контуры и прочность.
Лекарства при аневризме применяют преимущественно для профилактики осложнений, насколько это возможно. Врач может назначить такие медикаменты:
- Кардиотропные средства:
- Престариум принимают один раз в сутки с утра до завтрака. Дозировку определяет врач. Препарат может вызывать частые головные боли и ухудшение зрения.
- Верапамил принимают по 80-120 мг трижды в сутки. Во время приема могут возникать диспепсические явления, учащение мочеиспускания, приступы стенокардии.
- Рекардиум назначают по 12,5 мг ежедневно, в течение двух недель. Более длительный прием может сопровождаться сухостью во рту, заложенностью носа, повышением кровоточивости.
- Нолипрел принимают утром, по одной таблетке ежедневно. Лечение может сопровождаться появлением парестезий, головными болями, расстройствами сна.
- Антитромботические средства:
- Кардиомагнил принимают по 75-150 мг ежедневно. Препарат может вызвать аллергическую реакцию, изжогу и обострение воспалительных процессов в пищеварительном тракте.
- Тромбо АСС принимают до еды, по 50-100 мг один раз в сутки, периодически контролируя показатели свертываемости крови.
- Клопидогрель принимают по 75 мг один раз в сутки. Продолжительность лечения – не меньше одного месяца.
- Средства для нормализации содержания холестерина в крови:
- Аторвастатин назначают по 10 мг в сутки, с возможной дальнейшей коррекцией дозировки. Изредка во время лечения возникает желтуха, боли в мышцах, инсомния.
- Розувастатин назначают по 5-10 мг в сутки, но в дальнейшем дозу пересматривают в индивидуальном порядке. Среди нежелательных эффектов препарата можно назвать полинейропатии, боли в суставах, желтуху, понос.
- Медикаменты, нормализующие содержание глюкозы в крови у пациентов, страдающих сахарным диабетом.
Для дополнительного укрепления сосудистой стенки при аневризме аорты нужно включать в схему лечения и витаминные препараты. Какие из них наиболее эффективны и популярны?
- Аскорутин – это комбинация рутина и аскорбиновой кислоты. Препарат снижает ломкость сосудов, ускоряет восстановление тканей и нормализует обмен углеводов.
- Аспаркам – это препарат калия и магния. Аспаркам улучшает сердечную деятельность, нормализует баланс электролитов, обладает антиаритмическим свойством.
- Витрум кардио – поливитаминно-минеральный комплексный препарат, который рекомендуется в качестве профилактического средства для предупреждения развития ишемии миокарда, атеросклероза, а также осложнении после инсульта.
- Доппельгерц Кардиовитал – это препарат, действие которого основано на кардиотонических и седативных свойствах боярышника.
Известно достаточно много поливитаминов, укрепляющих сосуды. Однако лучший препарат поможет подобрать врач, учитывая все показания и противопоказания к применению того или иного средства.
Физиотерапия в большинстве случаев противопоказана при аневризме аорты брюшной полости, так как может спровоцировать усиление кровообращения в пораженном участке артерии и усугубление состояния пациента.
Народные рецепты могут стать отличным дополнением к традиционной терапии аневризмы аорты. Однако применение таких рецептов вовсе не означает возможность отказа от операции, так как это единственный способ полностью устранить проблему.
- Для улучшения прогноза при аневризме принимают лекарство на основе сухой бузины. Одна столовая ложка бузины настаивается в стакане кипятка в течение получаса. Настой принимают по 1 ст. л. трижды в сутки.
- Заваривают в 200 мл кипятка 2-3 ст. л. желтушника. Принимают по 1 ст. л. настоя 4 раза в сутки, с медом.
- Хорошо укрепляет сосуды настой из обыкновенного укропа. Для приготовления лекарства 1 ст. л. укропа настаивают в одном литре кипящей воды, выпивают в течение дня.
- Перемалывают в кофемолке сухие плоды боярышника. Заваривают 2 ст. л. порошка в 0,5 л кипящей воды, настаивают до остывания и принимают трижды в сутки между приемами пищи.

Растение омела белая понижает артериальное давление, улучшает состояние сосудов при атеросклерозе. Настой растения в количестве 200 мл выпивают небольшими глотками на протяжении дня. Длительность такого лечения составляет один месяц.
Настой на основе цвета боярышника пьют по 100 мл утром и вечером. Настойку боярышника можно употреблять по 30 капель 3 раза в сутки до приема пищи.
Профилактический гипотензивный эффект при аневризме аорты демонстрируют препараты пустырника. Настой пустырника рекомендуется принимать по столовой ложке до 4-х раз в сутки. Настойку принимают по 40 капель с водой до 4-х раз в сутки.
Начальная длительность лечения такими препаратами составляет один месяц. В дальнейшем, при необходимости, можно принимать препараты по 10 дней в течение каждого месяца.
Кроме этого, рекомендуется пить чаи с добавлением ягод черноплодной рябины, травы хвоща и тысячелистника, листьев мать-и-мачехи и березы.
Наиболее часто врачи-гомеопаты рекомендуют проводить лечение аневризмы таким гомеопатическим средством, как Калькарея Флюорика в разведении 3, 6, 12. Также можно применять и другие препараты, с зависимости от имеющейся симптоматики.
- Платина – разведение 3, 6, 12, 30;
- Аконит – разведение 3х, 3, 6, 12, 30;
- Бриония – разведение 3х, 3, 6;
- Белладонна – разведение 3х, 3, 6;
- Гельземиум – разведение 3х, 3, 6;
- Дросера Ротундифолия – разведение 3х, 3, 6, 12.
При выборе препарата гомеопатии определяется с учетом конституционального типа пациента. Врач подбирает средство, подходящее только для данного конкретного случая.
Можно принимать такие препараты в комплексе – тогда эффект при аневризме будет лучше и продолжительнее.
Хирургическое вмешательство может проводиться как планово, так и срочно. Прямое показание к операции – это аневризма без осложнений, размеры которой превышают 50 мм. Срочная операция проводится при расслоении или разрыве сосуда.
Хирургическое лечение аневризмы проводят с применением общей анестезии и аппарата ИК. Хирург проводит разрез в передней брюшной стенке, освобождая доступ к брюшному отделу аорты. Далее врач зажимает сосуд сверху и снизу, отсекает расширенный участок и устанавливает искусственный имплантат к ненарушенным частям сосуда.
Имплантат, или протез, это трубчатый элемент, хорошо принимаемый организмом и не требующий замены в течение всего периода эксплуатации. В отдельных случаях устанавливают протез с раздвоением на конечном отрезке. Вмешательство при аневризме продолжается от 2-х до 4-х часов.
После операции пациента помещают в реанимацию, где он может пребывать до одной недели. После реанимации больного могут поместить в отделение кардиологии, сосудистой хирургии или кардиохирургии.
При проведении операции эндоваскулярным методом в поврежденный участок сосуда вводят имплант Стент-Графт, с помощью которого восстанавливают структуру и кровообращение в артерии. Такую операцию проводят, используя эпидуральный наркоз. Доктор делает прокол в паховой зоне, сквозь него вводит специальный катетер и доводит посредством него имплантат к аневризме. После установки и раскрытия устройства формируется проток, обеспечивающий нормальный кровоток в сосуде. Эндоваскулярная операция лучше переносится пациентами, однако эффект от неё может оказаться недолгим – медиками не гарантируется отсутствие необходимости в повторной операции.
Коррекция питания при аневризме аорты должна быть направлена на оптимизацию рациона. Нужно убавить объем употребляемого животного жира, холестерина, быстроусвояемых углеводов, а также снизить суточную калорийность, что особенно актуально при наличии лишнего веса.
Чтобы добиться поставленных целей, нужно соблюдать такие правила:
- Практически исключить употребление животного жира в любом виде: это может быть сало, жирное мясо, сливочное масло, сливки.
- Исключению подлежат и обжаренные продукты.
- Резко ограничить употребление обычной соли до 5 г в сутки, а при повышенном давлении – до 2-3 г в сутки.
- Ограничить употребление сладостей.
- Повысить долю свежих овощей и фруктов в ежедневном меню.
- Мясо по возможности заменять морской рыбой.
При аневризме аорты очень важно следить за своим весом, так как лишние килограммы также способствуют повышению внутрибрюшного давления. Рекомендованные показатели индекса массы тела – от 18,5 до 24,9 кг на м 2 , а показатели окружности живота – меньше 90 см у женщин и меньше 100 см у мужчин.
При выраженном ожирении следует обратиться к специализированным специалистам, таким как диетолог и эндокринолог.

источник
