Разрыв – одно из самых распространенных осложнений аневризмы брюшной аорты. Патология отличается острым течением, характерной клиникой и высоким уровнем летальности.
Риск разрыва аневризмы в среднем составляет 80-85% и повышается у больных с острыми сердечно-сосудистыми состояниями. Патология чаще диагностируется у мужчин, но у женщин чаще разрывается.
Причины — расслоение, механическая травма или медицинская ошибка. К разрыву предрасполагает перерастяжение сосудистой стенки, теряющей физиологическую эластичность вследствие сосудистых заболеваний.
Воспалительные ферменты (цитокины, протеиназы, коллагеназы) приводят к необратимому ремоделированию аорты, стенка которой становится растяжимой и истонченной. Потеря структурной целостности вызывает предрасположенность аорты к дополнительной травматизации.
- Лица старше 50 лет;
- Мужчины;
- Больные, страдающие хроническими сосудистыми заболеваниями;
- Перенесшие инфаркт миокарда или острое нарушение мозгового кровообращения;
- Беременные;
- Курящие;
- Страдающие атеросклерозом, гиперлипидемией.
- Гипертонический криз;
- Стресс;
- Физическое перенапряжение;
- Травма (в т.ч. падение, удары спиной);
- Агрессивный массаж спины.
Классическая триада симптомов:
- Кратковременная гипертензия, переходящая в стойкую гипотонию;
- Острая боль;
- Видимая пульсация в околопупочной области.
Начало острое и характеризуется приступом внезапной сковывающей боли в спине. Боль может быть раздирающей, жгучей, она быстро распространяется на область живота или таза и принимает опоясывающий характер.
Другие симптомы:
- Беспокойство, страх смерти;
- Поверхностное частое дыхание;
- Учащенное сердцебиение;
- Головокружение, переходящее в обморок;
- «Мраморная» бледность кожи;
- Холодный пот;
- Кишечное кровотечение;
- Потеря чувствительности ног.
Как правило, пациенты не могут находиться в вертикальном или сидячем положении. Внутренняя кровопотеря приводит к коллапсу – острой сосудистой недостаточности, которая характеризуется резким падением давления (систолическое значение может доходить до 70-50 мм рт.ст.).
Дальнейшая картина складывается из явлений шока – острой печеночной, почечной и сердечно-легочной недостаточности на фоне нарушения мозгового кровообращения:
- Отсутствие дыхания;
- Отсутствие пульса на периферических артериях;
- Расстройства сознания.
Алгоритм действий при обнаружении человека с симптомами разрыва:
- Вызвать скорую помощь;
- Изолировать больного от окружающих, перенести в безопасное место на горизонтальную поверхность;
- Приподнять ноги и опустить голову (улучшить приток крови к мозгу);
- Обеспечить приток свежего воздуха;
- Если человек в сознании – предложить анальгетик;
- Расстегнуть верхние пуговицы одежды, ослабить пояса.
При отсутствии дыхания и пульса на периферических артериях следует начать сердечно-легочную реанимацию по схеме «2 вдоха на 30 компрессий». Однако при неуверенности в собственных навыках рекомендуется дождаться скорой помощи.
Диагностика у экстренных пациентов направлена на оценку клинической картины и визуализацию разрыва:
- При осмотре пациенты бледные, без сознания, часто без признаков дыхания и кровообращения. В области поясницы обнаруживают обширные кровоподтеки – признак образовавшейся гематомы (симптом Грея-Тернера).
- По данным ЭКГ – тахикардия, фибрилляция желудочков или отсутствие сердечных сокращений.
- Лабораторные данные. Клинический анализ крови зачастую в пределах нормы.
- Рентгенография – скопление крови в забрюшинном пространстве, признаки острой кишечной непроходимости, отсутствие мочи.
- УЗИ – локальное расширение диаметра брюшной аорты, дефект сосудистой стенки, тромб, кровоизлияние в брюшную полость или забрюшинное пространство.
- КТ (МРТ) — дефект сосудистой стенки, локальный отек, геморрагическое пропитывание клетчатки забрюшинного пространства, спазм висцеральных сосудов, тромбы.
По приезду скорой помощи пациента транспортируют в стационар сосудистой хирургии. Параллельно проводятся следующие мероприятия:
- Внутривенное обезболивание (наркотическими анальгетиками);
- Поддержание дыхания с помощью кислородной маски, мешка Амбу;
- Контроль гемодинамики и адекватного сердечного выброса (адреналин, атропин, допамин в индивидуальных дозах);
- ЭКГ.
Госпитальный этап включает в себя:
- Диагностику (выполняют 1-2 диагностических метода в зависимости от оснащенности ЛПУ);
- Врачебный консилиум;
- Неотложную операцию.
Эндоваскулярное вмешательство не выполняется. Предпочтение отдают открытой полостной операции со вскрытием брюшной полости, что позволяет оценить степень кровотечения и прогноз. Операция проводится бригадой хирургов под контролем визуализирующего исследования.
Алгоритм хирургического вмешательства:
- Общее обезболивание.
- Подключение искусственного кровообращения.
- Гипотермия головного мозга (снижение температуры с целью защиты от ишемии).
- Вскрытие брюшной полости срединным или левосторонним доступом.
- Обнажение подкожно-жировой клетчатки, сдвигание мышц передней брюшной стенки;
- Остановка кровотечения (зажим, наложение временного шва).
- Ревизия брюшной полости (осмотр петель кишечника на предмет некроза, при необходимости – удаление отмершей части кишечника).
- Резекция аневризмы.
- Установка трубчатого протеза анастомозом «конец в конец». При вовлечении подвздошных артерий — установка протеза с бифуркацией (по типу «рогатки»).
- Контроль эффективности наложения анастомоза (восстановления кровотока в висцеральных артериях) с помощью ангиографии.
- Наложение швов на брюшную стенку.
Прогноз неблагоприятный. Смертность в ближайшие сроки после разрыва достигает 90%, во время оперативного вмешательства – 70%. Трехлетняя выживаемость после операции достигает 45-50%.
- Внутриоперационное ранение мочеточника или почечных артерий;
- Тромбоэмболия;
- Коллапс;
- Шок;
- Инфицирование;
- Некроз кишечника.
Отдаленные последствия:
- Тромбоз протеза;
- Тромбоэмболия висцеральных или подвздошных артерий;
- Гангрена;
- Хроническая сосудистая недостаточность;
- Хроническая почечная недостаточность.
Мер, позволяющих предотвратить патологию у 100% больных, не существует. Профилактика направлена на исключение триггерных ситуаций и включает:
- Контроль АД на уровне до 140/90;
- Отказ от курения;
- Непрерывное лечение атеросклероза, сердечно-сосудистых заболеваний;
- Контроль массы тела в пределах возрастных норм;
- УЗИ брюшной аорты 2 раза в год (контроль динамики роста аневризмы);
- Профилактику сезонных инфекций;
- Минимизацию профессионального и бытового травматизма.
Разрыв аневризмы брюшного отдела аорты – это острая хирургическая патология, характеризующаяся яркой клиникой и высоким риском летального исхода. Нарушение целостности брюшного отдела аорты приводит к острой ишемии нижних конечностей, органов живота и таза.
При появлении первого признака разрыва (острой разлитой боли в спине или околопупочной области) необходимо немедленно обратиться к врачу. Лечение оперативное – экстренное протезирование брюшной аорты.
источник
Практически все люди (более 90%), у которых диагностируется разрыв аорты, погибают – это факт. Нередко нарушение целостности сосудов путают с заболеваниями сердца – инфарктом и инсультом. При патологии сердечной деятельности у больного гораздо больше вероятность выжить, нежели при разрыве стенки сосудов.
Среди знаменитостей, ушедших из жизни по вине этого коварного заболевания, можно назвать Альберта Энштейна, Андрея Миронова, Шарля де Голля, Женю Белоусова. Такое явление возникает внезапно и заранее предугадать его появление практически невозможно, хотя разрушающие процессы в сосуде начинаются немного ранее, если патология аорты не вызвана травмой.
Сначала стенка сосуда начинает расслаиваться, в промежуток между слоями проникает кровь, что способствует еще большему расслоению тканей и разрыву наружных слоев оболочки сосуда (их всего три). Кровь создает избыточное давление, и наружные слои растягиваются (возникают аневризмы). Когда нарушается целостность последнего слоя – диагностируют разрыв аорты. От начала расслоения стенки до ее разрыва редко проходит более суток (чаще проходит не более нескольких часов).
Случается и другой сценарий: происходит самостоятельное излечение больного. После образования аневризмы (выпячивания истонченной сосудистой стенки) давление крови, идущей от сердца, внутри слоев оболочки разрывает не наружный, а внутренний слой (интиму). Тогда давление между слоями клеток нормализуется, и аневризмы самоизлечиваются.
Выявлено, что люди, страдающие от некоторых заболеваний более склонны к появлению аневризмы и ее последующему разрыву. Причины могут скрываться в следующих процессах:
- Атеросклероз и ишемия стенок аорты.
- Сифилис.
- Гипертоническая болезнь, либо часто возникающие значительные колебания уровня артериального давления.
- Заболевания, связанные с патологиями развития крупных сосудов сердца (незаращение протоков, гипоплазия, коарктация, синдром Марфана, двойная дуга и другие).
- Острые заболевания инфекционной природы, вызывающие очаговый некроз (либо некрозы) медии сосуда.
- Повреждение стенки аорты сопутствующими заболеваниями ЖКТ (рак пищевода, спондилит, пенетрация язвы двенадцатиперстной кишки или пищевода) или механически (инородное тело).
- Травма брюшной полости, грудной клетки (чаще закрытые травмы).
- Лишний вес в совокупности с малоподвижным образом жизни.
- Табакокурение.
- Генетическая предрасположенность.
- Сахарный диабет.
Основные причины разрыва аорты кроются в образовании аневризмы, которая провоцируется перечисленными факторами. Кроме того, после 50 лет резко увеличивается риск развития патологии сосудов, включая выпячивание стенок аорты.
Наиболее часто аорта разрывается в брюшной полости, хотя возможно нарушение ее целостности в грудной полости, либо в области ее расхождения на меньшие артерии.
При разрыве сосудистой стенки человек испытывает следующие симптомы:
- Резкая боль (может напоминать острый живот), имеющая жгущий, давящий, раздирающий или рвущий характер.
- Пульс становится нитевидным.
- Невооруженным глазом отмечается бледность кожи.
- На коже выступает холодный пот.
- Нередко человек теряет сознание.
- Врачи выявляют внутреннее кровотечение в брюшной полости, либо за грудной клеткой.
- Терминальный геморрагический шок.
Наблюдается плотное пульсирующее распространяющееся образование в области живота – вытекающая кровь из брюшной аорты (гематома). Гематома может сдавливать другие сосуды, смещать границы органов грудной клетки. Симптомы разрыва аорты в брюшной полости могут напоминать паранефрит, почечную колику (из-за сдавливания сосудов, питающих почки).
При разрыве аорты сердца у врачей всего несколько часов (а иногда и минут), чтобы спасти больного. Поэтому чрезвычайно важно выявить аневризму, пока она еще не разорвала сосудистую стенку.
Признаки патологии главного сосуда сердца могут никак не проявляться, однако, если тщательно следить за состоянием здоровья, можно определить некоторые симптомы аневризмы брюшной аорты:
- Если место расположения аневризмы находится в непосредственной близости от сердца, то человек может испытывать болезненность в грудной полости. Нередко неприятные ощущения мигрируют в область шеи, плеча или спины, если наблюдается патология стенки восходящей области аорты.
- Если место расположения аневризмы находится на некотором отдалении от сердца в нисходящей области, то ощущается болезненность в области живота.
- Если аневризма располагается на брюшной аорте, то болевые симптомы распространяется на область всего живота и поясничный отдел.
Возможно сдавливание аневризмой других органов человека, в этом случае симптомы могут быть схожими с заболеваниями этих органов:
- Сдавливание бронхов и трахей вызывает настойчивый кашель (чаще сухой) и одышку.
- Сдавливание возвратного нерва (отвечает за мышечную работу гортани) может вызвать осиплость, хрипоту или полную потерю голоса. Может также появиться затруднение и болезненность при глотании, в случае сдавливания пищевода.
Нередко брадикардия наблюдается при начальных этапах повреждения стенки брюшной аорты (расслаивающейся аневризмы), на более поздних стадиях она может прейти в тахикардию (когда уже произошел разрыв стенки сосуда).
Выявить разрывы аорты и аневризмы, расположенные в различных местах организма можно при помощи современны медицинских методик:
- Ультразвук. Информативный неинвазивный метод, позволяющий точно определить размер аневризмы, место локализации и размеры парааортальной гематомы.
- Компьютерная томография. Проводится непосредственно перед хирургическим вмешательством, точно позволяет определить размеры и локализацию аневризмы, разрыва сосудов, определяет размер стента (специальной конструкции, позволяющей расширить просвет аорты).
- Аортография. Проводится с заполнением контрастным веществом полости аорты (при помощи катетера) с последующей множественной рентгенографией. Далее врач изучает снимки и выявляет патологии аорты, в том числе выпячивания и разрывы. В процессе медицинской манипуляции проводится перфорация крупного сосуда, которая может угрожать осложнениями (кровотечением, тромбозом, эмболией и другими), при исследовании брюшной аорты введение катетера осуществляется вблизи позвоночника, что тоже может угрожать осложнениями.
- Лапароскопия. Хирургическое вмешательство, позволяющее определить наличие крови в брюшной полости, забрюшинной клетчатке. Также является инвазивным обследованием с возможным развитием осложнений.
В первую очередь врач проводит ультразвуковое исследование, если его невозможно осуществить, либо оно оказалось малоинформативным, проводятся другие манипуляции.
В процессе обследования также необходимо контролировать уровень АД и изучить кардиограмму пациента в динамике, поскольку симптомы могут напоминать инфаркт миокарда сердца, инсульт или другие заболевания сердца.
В первую очередь при разрыве аорты проводится симптоматическая терапия:
- Обезболивание (внутримышечно вводится морфин).
- При коллаптоидных реакциях внутривенно или подкожно может быть введен допамин, либо мезатон с последующим контролем артериального давления.
- При повышенном давлении вводятся гипотензивные лекарственные средства (нитропруссид натрия, магния сульфат) внутривенно.
Больного срочно госпитализируют в отделение сосудистой хирургии. В условиях стационара проводится дальнейшее обследование и, при условии подтверждения диагноза (симптомы сходны с заболеваниями сердца), проводят хирургическое вмешательство.
Консервативного лечения разрыва аорты не существует. В экстренном порядке проводится замена поврежденного участка сосуда синтетическим протезом. Материал «заменителя» аорты обладает высокой биосовместимостью и может устанавливаться на продолжительный срок.
- Полостная операция.
- Эндопротезирование.
К недостатками такого вмешательства можно отнести:
- Тяжелый общий наркоз, который не в силах перенести люди пожилого возраста.
- Значительная кровопотеря (восполнение крови осуществляется переливанием).
- Существенная область хирургического вмешательства.
- Длительный период реабилитации (до 3 месяцев).
- Необходимость проведения шунтирования и стентирования при ишемической болезни сердца.
- Протезы, применяемые для полостной операции, являются более долговечными, чем протезы для эндопротезирования.
- За больным требуется обычный уход, не требующий частого и тщательного наблюдения.
Эндоваскулярный метод имеет свои недостатки и преимущества.
- Эндопротезирование невозможно провести при высокой извилистости сосудов и существенном растяжении участка аорты.
- За пациентом необходим практически постоянный контроль для своевременного принятия мер по дополнительному укреплению сосудистой стенки.
- В случае несоблюдения медицинских предписаний возможно повторное расширение сосудистой стенки (необходимо тщательно следить за давлением и принимать противоатеросклеротические препараты).
- Малая травматичность операционного вмешательства и возможность проведения у людей пожилого возраста.
- Не требуется общей анестезии (только местный наркоз).
- Нет нужды искусственно вентилировать легкие.
- Малая кровопотеря, не требующая переливания крови.
- Выписка пациента осуществляется уже на 3-4 сутки.
- После такого вида вмешательства кишечник сохраняет свою нормальную функцию.
Выбор варианта лечения осуществляется врачом в индивидуальном порядке, после того, как изучены симптомы заболевания, проведены дополнительные исследования и точно установлен диагноз.
В случае обнаружения аневризмы в зависимости от показаний может быть проведено 3 схемы лечения:
- Проводится стентирование – установка специального каркаса из металла или пластика. Это придает дополнительную прочность сосудистой стенке и предотвращает разрыв аорты.
- Проводится операция по замене поврежденного участка сосуда протезом (аналогично лечению разрыва аорты) во время полостной операции.
- Проводится эндопротезирование – части протеза вводятся по отдельности через крупные сосуды, а сборка осуществляется непосредственно в зоне патологии. Операция возможна при протезировании брюшной аорты.
К профилактическим мероприятиям можно отнести своевременное лечение заболеваний, способных вызвать аневризму (атеросклероз, сахарный диабет и другие), тщательное отслеживание артериального давления и своевременное принятие гипотензивных препаратов. Также необходимо исключить травмы, тяжелую физическую нагрузку и после 50 лет периодически проводить ультразвуковое обследование для обнаружения аневризм и их лечения.
Рекомендуем ознакомиться с материалом о том, чем опасна аневризма аорты.
источник
Самым распространенным заболеванием, среди патологий сосудистой стенки, является аневризма брюшной аорты. Это опасная болезнь, если вовремя не обнаружить образование и не принять меры по его лечению и удалению, прогноз может оказаться весьма печальным.
Это происходит из-за того, что аорта является самым крупным сосудом человеческого организма, каждую секунду через нее проходит огромное количество крови. Любая аневризма имеет склонность к росту и последующему разрыву. Если произойдет разрыв аневризмы брюшной аорты, то исход будет крайне неблагоприятным.
Аневризма брюшины имеет сложную классификацию, которая определяется несколькими признаками:
- Локализация. По месту своего нахождения дефект может быть супраренальным, инфраренальным и тотальным. Первые два положения означают нахождение образования над местом ответвления от аорты других сосудов, и под ним. Тотальная локализация означает дефект аорты на всем протяжении;
- Диаметр. Еще один важный признак, исходя из его значения, принимаются решения о лечении или удалении аневризмы. Аномалия до 5 см является малой, от 5 до 7 см – средней, более 7 – большой. Если речь идет об образовании, которые в несколько раз больше окружности самой аорты, то она называется гигантской;
- Характер. По характеру можно различать аневризму без осложнений и с осложнениями (например, разрывы, расслаивание сосудистых стенок, тромбоз);
- Форма. Бывает мешотчатой и веретенообразной. В первом случае аневризма образуется на одной из сторон стенки аорты и начинает увеличиваться в виде мешочка, напоминая собой ягоду на кусте. Вторая форма является более сложной, поскольку дефект образуется на всей окружности;
- Строение стенки выпячивания. Оно может быть истинным, ложным и расслаивающим. Истинная аневризма охватывает все слои сосудистой стенки, ложная представлена в виде рубца, а расслаивающая образована из крови, попавшей между разошедшимися слоями стенки.
Кроме заявленных классифицируемых видов, аневризма имеет разделение по описанию А.А. Покровского:
- Первый тип – аневризма инфраренального отдела аорты с характерным для нее перешейком с небольшой протяженностью.
- Второй тип – инфраренальная аневризма с перешейком, достигающим места разветвления аорты на более мелкие сосуды.
- Третий тип – инфраренальная аневризма с распространением на разветвление аорты и захватом начала артерий.
- Четвертый тип означает тотальную или повсеместную аневризму брюшного отдела аорты.
Так же аномалия может быть воспалительной, не воспалительной, врожденная и приобретенная.
Самым частым фактором, провоцирующим возникновения дефекта аорты, являются атеросклеротические бляшки. Более 80% случаев возникшей аневризмы приходится на поражение атеросклерозом слоев сосудистой стенки.
- Воспаление. Заболевания, провоцирующие воспалительный процесс – туберкулез, сифилис, микоплазмоз, неспецифический аортоартериит, бактериальный эндокардит, ревматизм;
- Генетика. Дефекты в генетическом плане влияют на разрастание образования, например, дисплазия соединительной ткани;
- Травмы. Стенки сосудов могут быть подвержены травматическому воздействию;
- Последствия оперативного вмешательства. В редких случаях анастомозы на аорте переходят в аневризмы;
- Грибковые заболевания. Зарегистрированы случаи, когда иммунодефицит или заражение крови были причинами развития грибкового поражения аорты.
Факторами риска для развития сосудистой патологии в брюшной полости могут стать:
- Принадлежность к сильному полу, у женщин поражения составляют небольшой процент.
- Возраст. Лица старше 50 лет должны обратить внимание на повышенный риск сосудистой патологии, для чего необходимо проходить ежегодные профосмотры.
- Наследственность. Если у близких родственников имеется аневризма или предрасположенность к ним, значит и у самого больного риск развития аномалии повышается.
- Вредные привычки. Никотин и алкоголь пагубно отражаются на состоянии сосудистой стенки. Кроме того, никотин является фактором риска для развития атеросклероза.
- Сахарный диабет. Не усваиваемая глюкоза имеет свойство откладываться на стенках сосудов, провоцируя их разрушение.
- Лишний вес. Особенно опасно так называемое «скрытое ожирение», когда на внутренних органах образуется большой слой жира, который давит на внутренние органы, смещает их.
- Высокое артериальное давление.
- Высокий уровень холестерина в крови, это предпосылка для развития атеросклероза.
Стоит упомянуть и риск для разрыва уже имеющейся аневризмы в брюшной полости. Это гипертонический криз, неадекватная нагрузка и травмы живота.
Как и большинство аномалий иных локализаций, аневризмы брюшного отдела в начальной стадии развиваются бессимптомно. Проводя обследование организма в плане профилактики или уточнения другого диагноза, можно обнаружить характерное образование на брюшной аорте.
Самым распространенным признаком при увеличении образования в брюшной полости, становится боль. Это происходит из-за того, что растущее образование начинает оказывать давление на расположенные рядом нервы. Часто боль отдает в нижнюю часть живота и спины, поэтому при диагностике данной патологии может возникнуть необходимость дифференцировать его с похожими по симптомам болезнями.
Другие симптомы могут быть менее характерными для аневризмы, прежде всего это относится к проявлениям желудочно-кишечной патологии: тошнота, рвота, проблемы со стулом. К этому приводит близость брюшной аорты и кишечника.
Еще одним вариантом развития болезни становятся симптомы по урологической линии из-за давления на почки и мочеточник: кровь в моче, расстройство мочеиспускания.
Болезненные ощущения в пояснице, проблемы с движением ног могут возникнуть из-за компрессии нервов спинного мозга и некоторых позвонков. Последствием этого давления может стать хроническая ишемия, результатом которой будет перемежающая хромота и трофические симптомы.
В спокойном состоянии, даже при склонности к росту, аневризма не доставляет больному сложностей, связанных с риском для жизни. Однако, картина резко меняется, когда происходит разрыв аневризмы.
Основным комплексом признаков, позволяющих заподозрить разрыв аневризмы, становится: сильная боль, коллапс и пульсация брюшной стенки.
В зависимости от направления разрыва формируются характерные признаки:
- Разрыв в забрюшинное пространство: постоянная боль, отдает в бедра и промежность. Кровь изливается в небольшом количестве, около 200 мл;
- Разрыв в пространство брюшины: быстрое развитие, геморрагический шок. Кожа становится бледной, выступает холодный пот, пульс становится нитевидным и частым, артериальное давление резко падает. Живот характерно увеличивается, становится резко болезненным, при обследовании можно обнаружить большое количество жидкости в полости. Это самый опасный вид разрыва аневризмы, поскольку даже в условиях стационара его сложно купировать, здесь практически 100% летальны исход;
- Разрыв в нижнюю полую вену: начинается слабость, одышка, учащенное сердцебиение. Кроме этого начинают отекать нижние конечности. Локально ощущается боль, пульсация. Плюс данного вида разрыва в том, что вся симптоматика проявляется постепенно, давая возможность принять экстренные меры;
- Разрыв в 12-перстную кишку: профузное желудочно-кишечное кровотечение, коллапс, кровавая рвота и кал, пропитанный кровью (мелена).
Диагностика данного состояния начинается тогда, когда обнаружены некоторые признаки наличия этой патологии. Подтвердить свои предположения врач может уже при осмотре. Если у пациента нет жировой прослойки на животе, то в положении лежа можно наблюдать пульсирующий участок над пупком. С помощью пальпации этого участка обнаруживается характерное образование, с плотной структурой и безболезненное. С помощью аускультации специалист выслушивает на этом участке систолический шум.
Чтобы уточнить и подтвердить результаты осмотра, врач назначает дополнительные методы исследования:
- УЗИ и дуплексное сканирование брюшного отдела аорты. С помощью этого метода можно просмотреть аневризму, уточнить ее местонахождение, размеры. Также выясняют наличие атеросклеротических бляшек и тромбов.
- КТ или МРТ. Исследование брюшной полостью этими методами дает возможность детально увидеть локализацию аневризмы, а также оценить степень ее распространения на окружающие сосуды.
- Ангиография. Является уточняющей мерой в том случае, когда возникают сомнения или двоякое трактование результатов предыдущих исследований. Метод заключается в том, что в одну из периферических вен вводится специальное вещество, а затем делают снимки на рентгеновском аппарате, когда оно попадет в просвет аорты.
- Рентгенография. Показана в том случае, если стенки аневризмы окружены обезыствленными солями кальция. В этом случае можно увидеть локализацию и размеры образования. В иных случаях метод не информативен.
Помимо инструментальной диагностики, необходимо сделать общие анализы крови и мочи, выявить биохимические показатели, наличие холестерин, уровень глюкозы.
Терапевтическое лечение аневризмы невозможно, так как нет лекарств, устраняющих данный дефект сосудистой стенки. Эта аномалия является абсолютным показателем для хирургического вмешательства.
Операция по резекции аневризмы до недавних пор считалась оптимальной. С ее помощью через лапаротомический разрез удалялась поврежденная часть аорты, а на ее место вставал гомопрансплантат. Если дефект распространялся на разветвленные части сосуда, то изготавливался специальный протез, заменяющий природные ткани.
Летальность такого метода составляет до 8% всех случаев. Кроме того, для такого вида оперативного вмешательства существуют противопоказания:
- Инфаркт миокарда, развившийся меньше месяца до операции;
- Недавнее острое нарушение мозгового кровообращения;
- Недостаточность сердечной, легочной или почечной системы.
Научные достижения позволяют уменьшить появление осложнений. Эндопротезирование является оптимальным вариантом, в его ходе через небольшой разрез на одной из бедренных артерий вводят стент-графт, контролируя его продвижение до брюшной аорты при помощи рентгенотелевидения. Лечение аневризмы с помощью этого метода помогает изолировать образование, одновременно создавая новое русло для течения крови.
Разумеется и здесь существуют риски и осложнения, например сдвижение стента в сторону от аневризмы. Однако даже такая вероятность крайне мала.
Аневризма брюшной аорты является непредсказуемым заболеванием. Однако можно с уверенностью утверждать, что без лечения вероятность летального исхода практически 100%. Особенно это касается средних и больших образований, склонных к росту.
Что касается разрыва аорты, то в большинстве случаев больные погибают еще до оказания профессиональной медицинской помощи. Если же их удается довезти до стационара и провести экстренную операцию, то шансы выжить оказываются лишь у 10% пациентов.
В случае обнаружения аневризмы и последующем удалении ее с помощью современных методов лечения, прогноз благоприятный, к прежнему образу жизни возвращаются около 70% больных.
источник
Аневризма брюшной аорты – это локальное расширение просвета брюшной части аорты, развивающееся вследствие патологического изменения ее стенок или аномалии их развития. Среди всех аневризматических поражений кровеносных сосудов аневризма брюшной аорты составляет 95%. Заболевание диагностируется у каждого двадцатого мужчины в возрасте старше 60 лет, женщины страдают реже.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год). Со временем стенки сосуда растягиваются настолько, что в любой момент готовы разорваться. Разрыв аневризмы сопровождается массивным внутренним кровотечением и гибелью пациента.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
Наиболее часто клиницистами применяется классификация аневризм брюшной аорты, основанная на особенностях анатомического расположения патологических расширений:
- инфраренальные аневризмы, т. е. локализующиеся ниже ответвления почечных артерий (наблюдаются в 95% случаев);
- супраренальные аневризмы, т. е. расположенные выше места отхождения ренальных артерий.
По строению стенки мешка аневризмы брюшной аорты подразделяются на ложные и истинные.
- расслаивающие;
- веретенообразные;
- диффузные;
- мешотчатые.
В зависимости от причины возникновения аневризмы брюшной аорты могут быть врожденными (связаны с аномалиями строения сосудистой стенки) или приобретенными. Последние, в свою очередь, подразделяются на две группы:
- Воспалительные (инфекционные, инфекционно-аллергические, сифилитические).
- Невоспалительные (травматические, атеросклеротические).
- неосложненные;
- осложненные (тромбированные, разорвавшиеся, расслаивающие).
В зависимости от диаметра участка расширения аневризмы брюшной аорты бывают малыми, средними, большими и гигантскими.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза.
А. А. Покровским была предложена классификация аневризм брюшной аорты, в основе которой распространенность патологического процесса:
- Инфраренальная аневризма, обладающая длинными проксимальным и дистальным перешейками.
- Инфраренальная аневризма, располагающая выше уровня бифуркации (раздвоения) брюшной аорты, имеющая длинный проксимальный перешеек.
- Инфраренальная аневризма, распространяющаяся на область бифуркации брюшной аорты, а также подвздошные артерии.
- Тотальная (инфраренальная и супраренальная) аневризма брюшной аорты.
Результаты многочисленных исследований показали, что основным этиологическим фактором аневризмы брюшной аорты, как, впрочем, и других локализаций данного патологического процесса (грудная аорта, дуга аорты), является атеросклероз. В 80-90% случаев развитие заболевания обусловлено именно им. Значительно реже развитие приобретенных аневризм брюшной аорты связано с воспалительными процессами (ревматизм, микоплазмоз, сальмонеллез, туберкулез, сифилис, неспецифический аортоартериит).
Нередко аневризма брюшной аорты формируется у пациентов, имеющих врожденную неполноценность строения сосудистой стенки (фиброзно-мышечная дисплазия).
Причины появления травматической аневризмы брюшной аорты:
- травмы позвоночника и брюшной полости;
- технические погрешности при выполнении реконструктивных операций (протезирование, тромбоэмболэктомия, стентирование или дилатация аорты) или ангиографии.
Факторами, повышающими риск формирования аневризмы брюшной аорты, являются:
- курение – курильщики составляют 75% от всех пациентов с данной патологией, чем больше стаж курения и количество ежедневно выкуриваемых сигарет, тем выше риск развития аневризмы;
- возраст старше 60 лет;
- мужской пол;
- наличие данного заболевания у близких родственников (наследственная предрасположенность).
Разрыв аневризмы брюшной аорты чаще всего происходит у пациентов, страдающих хроническими бронхолегочными заболеваниями и/или артериальной гипертензией. Помимо этого, на риск разрыва оказывают влияние размер и форма аневризмы. Симметричные аневризматические мешки разрываются реже, чем ассиметричные. А гигантские расширения, достигающие 9 см в диаметре и более, в 75% случаев разрываются с массивным кровотечением и быстрой гибелью больных.
В большинстве случаев аневризма брюшной аорты протекает без каких-либо клинических признаков и диагностируется случайно при проведении обзорной рентгенографии брюшной полости, ультразвукового исследования, диагностической лапароскопии или обычной пальпации живота, выполняемых в связи с другой абдоминальной патологией.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год).
В иных случаях клиническими симптомами аневризмы брюшной аорты могут быть:
- боли в области живота;
- чувство распирания или тяжести в животе;
- ощущение пульсации в животе.
Боль ощущается в левой половине живота. Ее интенсивность может быть от слабо выраженной до нестерпимой, требующей назначения инъекций обезболивающих препаратов. Часто боль отдает в паховую, крестцовую или поясничную область, в связи с чем ошибочно ставится диагноз радикулита, острого панкреатита или почечной колики.
Когда растущая аневризма брюшной аорты начинает оказывать механическое давление на желудок и двенадцатиперстную кишку, это приводит к развитию диспепсического синдрома, для которого характерны:
В ряде случаев аневризматический мешок смещает почку и сдавливает мочеточник, приводя тем самым к формированию урологического синдрома, который клинически проявляется дизурическими расстройствами (учащенные, болезненные, затрудненные мочеиспускания) и гематурией (примесь крови в моче).
Если аневризма брюшной аорты сдавливает тестикулярные сосуды (артерии и вены), у больного возникает боль в области яичек, а также развивается варикоцеле.
Компрессия спинномозговых корешков увеличивающимся выпячиванием брюшной аорты сопровождается формированием ишиорадикулярного симптомокомплекса, для которого характерны стойкие боли в области поясницы, а также двигательные и чувствительные расстройства в нижних конечностях.
Аневризма брюшной аорты способна становиться причиной хронического нарушения кровоснабжения в нижних конечностях, что приводит к трофическим расстройствам и перемежающейся хромоте.
При разрыве аневризмы брюшной аорты у больного возникает массивное кровотечение, способное за несколько секунд привести к летальному исходу. Клиническими симптомами этого состояния являются:
- внезапная интенсивная боль (так называемая кинжальная боль) в области живота и/или поясницы;
- резкое падение артериального давления, вплоть до развития коллапса;
- ощущение сильной пульсации в брюшной полости.
Особенности клинической картины разрыва аневризмы брюшной аорты определяются направлением кровотечения (мочевой пузырь, двенадцатиперстная кишка, нижняя полая вена, свободная брюшная полость, забрюшинное пространство). Для забрюшинного кровотечения характерно возникновение стойкого болевого синдрома. Если гематома увеличивается в сторону малого таза, то боль иррадиирует в промежность, пах, половые органы, бедро. Высокая локализация гематомы часто манифестирует под маской сердечного приступа.
Внутрибрюшинный разрыв аневризмы брюшной аорты приводит к быстрому развитию массивного гемоперитонеума, отмечается резкая болезненность и вздутие живота. Симптом Щеткина – Блюмберга положителен во всех отделах. Перкуторно определяют наличие в брюшной полости свободной жидкости.
Одновременно с симптомами острого живота при разрыве аневризмы аорты возникают и быстро усиливаются симптомы геморрагического шока:
- резкая бледность слизистых оболочек и кожных покровов;
- сильная слабость;
- холодный липкий пот;
- заторможенность;
- нитевидный пульс (частый, низкого наполнения);
- выраженное снижение артериального давления;
- уменьшение диуреза (количества отделяемой мочи).
При внутрибрюшинном разрыве аневризмы брюшной аорты очень быстро наступает летальный исход.
Если происходит прорыв аневризматического мешка в просвет нижней полой вены, это сопровождается формированием артерио-венозной фистулы, симптомами чего являются:
- боли, локализующиеся в области живота и поясницы;
- образование в брюшной полости пульсирующей опухоли, над которой хорошо выслушиваются систоло-диастолические шумы;
- отек нижних конечностей;
- тахикардия;
- нарастающая одышка;
- значительная общая слабость.
Постепенно нарастает сердечная недостаточность, что становится причиной летального исхода.
Разрыв аневризмы брюшной аорты в просвет двенадцатиперстной кишки приводит к внезапно возникающему массивному желудочно-кишечному кровотечению. У больного резко падает артериальное давление, возникает кровавая рвота, нарастает слабость, безразличие к окружающему. Кровотечение при данном типе разрыва сложно диагностировать от желудочно-кишечных кровотечений, обусловленных другими причинами, например, язвенной болезнью желудка и двенадцатиперстной кишки.
В 40% случаев аневризмы брюшной аорты представляют собой случайную диагностическую находку при проведении клинического или рентгенологического исследования по другому поводу.
Предположить наличие заболевания можно на основании данных, полученных при сборе анамнеза (указание на семейные случаи заболевания), общего осмотра пациента, аускультации и пальпации живота. У худощавых пациентов иногда удается пропальпировать в брюшной полости пульсирующее безболезненное образование, обладающее плотноэластичной консистенцией. В ходе аускультации над областью этого образования можно прослушать систолический шум.
Самым доступным и дешевым методом диагностики аневризмы брюшной аорты является обзорная рентгенография брюшной полости. На рентгенограмме визуализируется тень аневризмы, причем в 60% случаев отмечается кальцификация ее стенок.
Ультразвуковое исследование и компьютерная томография позволяют с большой точностью определить размеры и локализацию патологического расширения. Помимо этого, по данным компьютерной томографии врач может оценить взаимное расположение аневризмы брюшной аорты и других висцеральных кровеносных сосудов, выявить возможные аномалии сосудистого русла.
Ангиография показана пациентам с артериальной гипертензией при выраженной или нестабильной стенокардии, значительным стенозом почечных артерий, больным с подозрением на ишемию брыжейки, а также пациентам с симптомами окклюзии (закупорки) дистальных артерий.
При наличии показаний могут применяться и другие методы инструментальной диагностики, например, лапароскопия, внутривенная урография.
Наличие у пациента аневризмы брюшной аорты является показанием к проведению хирургического лечения, особенно если размеры выпячивания увеличиваются более чем на 0,4 см в год.
Основной операцией при аневризме брюшной аорты является аневризмэктомия (иссечение аневризматического мешка) с последующей пластикой удаленного участка кровеносного сосуда протезом из дакрона или другого синтетического материала. Хирургическое вмешательство выполняется через лапаротомический доступ (разрез брюшной стенки). Если в патологический процесс оказываются втянутыми и подвздошные артерии, то выполняют бифуркационное аорто-подвздошное протезирование. До, во время и в первые сутки после операции проводят наблюдение за давлением в сердечных полостях и величиной сердечного выброса с помощью катетера Суона – Ганца.
Противопоказаниями к выполнению плановой операции при аневризме брюшной аорты являются:
- острые нарушения мозгового кровообращения;
- свежий инфаркт миокарда;
- терминальная стадия хронической почечной недостаточности;
- тяжелая степень сердечной и дыхательной недостаточности;
- распространенная окклюзия подвздошных и бедренных артерий (частичная или полная блокировка по ним кровотока).
При разрыве аневризмы брюшной аорты операция выполняется по жизненным показаниям в экстренном порядке.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
В настоящее время сосудистые хирурги отдают предпочтение малоинвазивным методам лечения аневризмы брюшной аорты. Одним из них является эндоваскулярное протезирование участка патологического расширения при помощи имплантируемого стент-графта (специальной металлической конструкции). Стент устанавливают так, чтобы он полностью покрыл всю протяженность аневризматического мешка. Это приводит к тому, что кровь перестает оказывать давление на стенки аневризмы, тем самым предотвращается риск ее дальнейшего увеличения, а также разрыва. Данная операция при аневризме брюшной аорты отличается минимальной траматичностью, низким риском развития осложнений в послеоперационном периоде, коротким реабилитационным периодом.
Основными осложнениями аневризмы брюшной аорты являются:
- разрыв аневризматического мешка;
- трофические расстройства в нижних конечностях;
- перемежающаяся хромота.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза. Операционная летальность при выполнении плановой операции составляет 6–10%. Экстренные хирургические вмешательства, выполняемые на фоне разрыва стенки аневризмы, заканчиваются летальным исходом в 50-60% случаев.
Для своевременного выявления аневризмы брюшной аорты пациентам, страдающим атеросклерозом или имеющим отягощенный анамнез по данной сосудистой патологии, рекомендуется систематическое врачебное наблюдение с периодическим инструментальным обследованием (рентгенография брюшной полости, УЗИ).
Немаловажное значение в профилактике формирования аневризмы имеет отказ от курения, активное лечение инфекционных и системных воспалительных заболеваний.
Видео с YouTube по теме статьи:
источник
Аневризма аорты брюшной полости: симптомы, лечение, операция. Можно ли выжить при разрыве аневризмы брюшной аорты
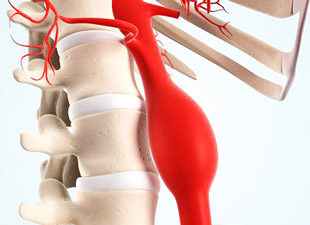
Аортой называют наиболее крупный и важный сосуд в организме человека. Он выходит из аортального сердечного сочленения и первым принимает кровь, выброшенную при сокращении сердца. Аорта делится на два отдела – грудной и брюшной. Первый тянется до нижней части диафрагмы, второй – от диафрагмы до места разветвления на 2 подвздошные артерии. В этом промежутке находятся аорты, питающие внутренние органы (печень, почки, желудок, селезенку, поджелудочную железу).
В артериях всегда сохраняется высокое давление. Любые структурные изменения в стенках сосудов ведут к потере ими эластичности. Под давлением крови стенки локально растягиваются и выпячиваются. Внешне аневризма выглядит как аортальное утолщение. Однако изменения затрагивают сосуд изнутри – изменяется диаметр его просвета. Состояние сопровождается снижением способности аорты противостоять давлению, постепенным разрушением и истончением стенок аневризмы. Это чревато их разрывом и внутренними кровоизлияниями.
Патологию диагностируют у 1% населения. Пациентами чаще оказываются мужчины старше 60 лет. 30% больных не попадают к врачу из-за бессимптомного развития патологии. 40% пациентов госпитализируются в срочном порядке из-за развития осложнений аневризмы. Состояние опасно для жизни. Летальность осложнений составляет 97% и более.
К провокаторам патологии можно отнести все факторы, негативно влияющие на состояние сосудов (курение, неправильный образ жизни, недостаток питательных веществ, гипертоническая болезнь). Значительное локальное расширение аорты может быть вызвано аутоиммунными патологиями, генетической предрасположенностью, инфекциями и системными заболеваниями. Своевременное определение причины помогает подобрать оптимальную тактику лечения, однако в большинстве случаев изменения в аорте имеют полиэтиологическое происхождение (сразу несколько причин).
Согласно статистике, у 85% больных с аневризмой есть атеросклероз. При этой болезни на стенках сосудов формируются холестериновые бляшки. Они активизируют слабый воспалительный процесс в стенках, который приводит к разрастанию эпителиальной ткани, замещении ее на фиброзную. Подобные метаморфозы снижают эластичность аорты, нарушают ее тонус. Под действием давления (которое возрастает при сужении просвета) она растягивается либо наблюдается расслоение стенки с возникновением ложного кровотока.
На качество стенок сосудов в значительной степени влияет активность различных ферментов, синтез которых регулируется на уровне генетического материала. Доказано, что наличие аневризмы брюшной аорты у отца повышает такой риск для сына на 50%. Соответственно, предрасположенность к патологии передается «по наследству» ближайшим родственникам, чаще по мужской линии. Аневризма может образоваться из-за врожденных аномалий строения сосудов. Например, при фиброзно-мышечной аортально-артериальной дисплазии, синдроме Марфана, патологических сужениях сосуда и нарушениях его ветвления.
Фиброзное перерождение аортальной стенки могут вызывать слабые и активные воспалительные процессы в близлежащих или собственных тканях сосуда. Такие состояния вызывают аутоиммунные реакции (аортоартериит), когда ткани сосудов повреждаются собственными антителами из-за неадекватного иммунного ответа.
Аневризмы возникают на фоне вирусных и бактериальных инфекций (цитомегаловирус, герпес, хламидиоз, кишечные инфекции) при особой чувствительности человека к возбудителю. В данном случае воспалительные изменения происходят в окружающих аорту тканях, а ее стенки растягиваются посредством формирующихся спаек.
Спровоцировать аневризму может продолжительное течение опасных системных инфекций (туберкулез, сифилис). Механизм расширения сосуда аналогичный.
Стенки аорты ослабевают и теряют эластичность на фоне открытых и закрытых травм (удары тупыми предметами в область живота, груди, огнестрельные, ножевые ранения), а также открытых вмешательств на органах брюшной полости. Определенную роль в появлении аневризмы играют эндоваскулярные операции (внутри сосудов). Например, при удалении тромбов.
Врачи рассматривают ряд факторов, которые не способны вызвать аневризму самостоятельно, однако существенно повышают риск ее развития на фоне перечисленных выше явлений и усугубляют течение уже существующей патологии. К таковым относят:
p, blockquote 13,0,0,0,0 —>
- курение и злоупотребление алкоголем (способствуют перепадам артериального давления);
- метаболические расстройства (диабет, ожирение);
- возраст старше 50 лет (из-за естественной утраты сосудами своей эластичности);
- принадлежность к мужскому полу;
- артериальная гипертензия (чем больше стаж, тем выше риск аневризмы).
Возрастной фактор связан и с естественным расширением просвета аорты на 0,5-0,7 см по причине снижения сосудистого тонуса.
Аневризма брюшной аорты склонна к прогрессированию, именно поэтому больных пристально наблюдают и рекомендуют операцию при стремительном увеличении размеров расширения. Опасность состояния кроется в осложнениях. Наиболее серьезное – разрыв аневризмы с серьезным кровоизлиянием. Почти все пациенты умирают несмотря на время и качество оказания медицинской помощи. Дело в том, что аортальные кровотечения слишком обильные и стремительные.
Другой вариант осложнения – тромбоз аневризмы или расслоение стенки аорты с формированием своеобразного «кармана». В первом и втором случае постепенно сужается просвет сосуда, что ведет к нарушениям кровообращения в зонах артериального кровоснабжения. Пострадать могут внутренние органы, одна или обе нижние конечности. Ишемия ведет к функциональным и структурными изменениям в тканях. При острых нарушениях кровообращения развивается их некроз.
Аневризмы аорты различают по размерам, типам, сути, форме, сложности. Подробная дифференциация необходима для правильной тактики ведения больных. Для самих пациентов уточнения диагноза роли не играют (кроме размеров и локализации). Опасность и риски почти для всех видов аневризмы одинаковы.
Аневризма брюшной аорты может быть врожденной (спровоцированной генетическими аномалиями или нарушениями развития). Приобретенная патология появляется на фоне других заболеваний или влияния негативных факторов (травмы, атеросклероз, инфекции).
Различают истинную и ложную аневризмы брюшной аорты. В первом случае говорят о реальном истончении стенок с их последующим расширением. Во втором – о локальном выпячивании из-за расслоения аорты или повреждений ее структуры другого характера.
Расширение аорты по всей или большей протяженности без четких границ и изменений диаметра называют диффузной или веретенообразной аневризмой брюшной аорты. Если утолщение занимает несколько сантиметров, четко отграничено от остальных участков, включает равномерное расширение стенок по всей окружности, говорят об очаговой или ограниченной аневризме. Если стенки растягиваются частично, формируя выпячивание с одной стороны, аневризму классифицируют как мешотчатую.
Если в просвете аневризмы обнаружен тромб, выраженные воспалительные, дегенеративные изменения или перфорация, патологию характеризуют как осложненную. Аневризма с умеренным растяжением стенок, без признаков сужения просвета изнутри и тромбоза будет классифицирована, как неосложненная.
В зависимости от параметров врачи определяют необходимость и срочность хирургического вмешательства. Малые аневризмы (3-5 см) подлежат регулярному наблюдению и изучению скорости прогрессирования. Если образование растет на 0,6 и более см за полгода, будет назначена операция. При отсутствии динамики роста пациенту подберут консервативное лечение и назначат регулярные обследования.
Средние (до 7 см), большие (до 10 см) и гигантские (в 8-10 раз толще нормы) аневризмы являются показанием для хирургической операции. Чем больше размер, тем выше в ней необходимость.
Если аневризма находится ниже мест ответвления почечных артерий, ее называют инфраренальной. Такие образования менее опасны для жизни, их проще устранить хирургическим путем. Супраренальные аневризмы находятся выше почечных артерий. Здесь отходят другие кровоснабжающие сосуды ко внутренним органам. Такие аневризмы опаснее, их сложнее оперировать, а риск появления осложнений выше.
В зависимости от того, какие участки аорты находятся в зоне аневризмы, патологию подразделяют на 4 типа:
p, blockquote 26,0,0,0,0 —>
- первый – аневризма имеет выраженные и достаточные по протяженности перешейки (дистальный и проксимальный);
- второй – проксимальный перешеек есть, однако в процесс вовлечена аортальная бифуркация (место раздвоения);
- третий – поражены бифуркация и подвздошные артерии;
- четвертый – затронуты верхняя и нижняя часть сосуда (комбинированная инфра- и супраренальная аневризма).
В 50-60% случаев аневризма брюшной аорты не проявляется какими-либо симптомами. Патологию выявляют случайно (во время УЗИ, рентгена, доплера) при обследовании на предмет других заболеваний. Приблизительно 30% случаев развития острой симптоматики свидетельствуют об осложненном течении патологии и требуют срочной госпитализации больного.
Симптоматика меняется по мере увеличения аортального расширения. Гигантские аневризмы сдавливают внутренние органы и другие сосуды. При этом возникают неспецифические симптомы, маскирующие патологию под другие заболевания.
Больной может ощущать неопределенное давление в животе. Иногда возникают тупые, разлитые боли. Чаще они отдают в левую часть брюшной полости. При внушительных размерах аневризмы больной может самостоятельно прощупать опухолевидное уплотнение в животе в области пупка без четких границ. Оно несколько болезненно при надавливании, даже кончиками пальцев ощущается пульсация. Уплотнение фиксированное и не смещается пальцами.
Из неспецифических симптомов отмечаются перепады давления и общая слабость на этом фоне. Почти все пациенты с аневризмой долго страдают от гипертонии.
Расширение аорты может провоцировать повышение давления. В совокупности факторы взаимно усиливают друг друга. При нарушении кровообращения во внутренних органах возникают периодические боли, выдающие аневризму за другие патологии.
В зависимости от того, какой орган страдает от ишемии, возникают специфические синдромы. Связь аорты со всеми структурами брюшной полости обусловливает разнообразие клинической картины.
Сдавливание и неполноценное кровообращение в органах ЖКТ проявляется абдоминальным синдромом. Больной страдает от:
p, blockquote 33,0,0,0,0 —>
- периодической тошноты;
- спастических болей;
- отрыжки;
- запоров;
- поноса.
Смещение одной или обеих почек, сдавливание мочеточников проявляется урологическим синдромом. Пациент страдает от поясничных болей, замечает задержки или нарушения мочеиспускания. Обычно это воспринимают за проявления почечной колики, пиелонефрита, мочекаменной болезни.
Сдавливание корешков позвоночного столба провоцирует ишиорадикулярный синдром. Больного беспокоят боли в пояснице, резкий дискомфорт по ходу крупных нервов, возникают признаки радикулита, невралгии.
Ишемический синдром распространяется на нижние конечности при нарушениях проходимости подвздошных артерий. Пациент жалуется на:
p, blockquote 38,0,0,0,0 —>
- болезненные ощущения при ходьбе;
- ноющие боли в состоянии покоя;
- парестезии (ощущение бегающих мурашек);
- нарушения чувствительности;
- похолодание и бледность нижних конечностей;
- появление трофических язв;
- перемежающуюся хромоту.
С подобными симптомами обращаются к гастроэнтерологу, нефрологу, ортопеду, вертебрологу. Если основная патология не обнаруживается в ходе диагностики, пациент долго и безрезультативно лечит несуществующие заболевания, а аневризма прогрессирует. Лечением патологии занимаются сосудистый или кардиохирург.
Иногда типичные симптомы аневризмы появляются уже в момент развития осложнений. Основные из них:
p, blockquote 40,0,0,0,0 —>
- резкое понижение давления;
- острые (жгучие, колющие, режущие) боли в животе или в области спины;
- ощущение пульсации.
Признаки зависят от направления кровотечения. Возможная симптоматика представлена в таблице ниже.
Таблица ㅡ Симптомы разрыва аорты
p, blockquote 42,0,0,0,0 —>
| Направление кровотечения | Характерные симптомы |
| Забрюшинное пространство | Продолжительная сильная боль |
| В малый таз | Боли и спазмы в паху, бедрах |
| Брюшная полость | Симптомы сердечного приступа, абдоминальные боли, увеличение живота и булькающие звуки внутри |
| В нижнюю полую вену | Боль внизу живота, отеки ног, учащение пульса, одышка |
| В просвет 12-перстной кишки | Тошнота, рвота с примесями крови, кровавый кал |
Внешние признаки разрыва аневризмы включают резкую слабость и апатичность больного, внезапное снижение уровня давления, бледность кожи, холодный пот, отсутствие мочи, слабый нитевидный пульс.
Врач может заподозрить патологию по симптомам. Посоветовать более детальную диагностику состояния аорты могут на УЗИ и других аппаратных манипуляциях, если неравномерные очертания аорты привлекут внимание специалиста. Также специальную диагностику назначают по результатам анализа и осмотра больного. Если в процессе пальпации живота врач обнаруживает характерное уплотнение.
Для оценки состояния аорты назначают:
p, blockquote 45,0,0,0,0 —>
- рентгенографию брюшной полости – дает информацию о состоянии и положении внутренних органов, отражает деформацию стенок аорты (особенно отчетливо при отложении кальциевых солей на ее стенках);
- ангиография – исследование состояния сосудов с помощью рентгенконтрастного вещества, отражает размеры сосудов, их контуры;
- МРТ или КТ – наиболее информативные методы, дают полные сведения о состоянии сосуда;
- УЗИ и доплер – с их помощью оценивают контуры аорты, направление и скорость кровообращения, особенности строения стенок, наличие тромбов.
Лабораторное обследование (анализ мочи, общий и биохимический анализы крови, ревмопробы) нужно для оценки состояния организма в целом и дифференцирования аневризмы от других заболеваний с похожими симптомами.
В процессе постановки диагноза важно не только выявить саму аневризму, но и точно установить ее форму, размер, контуры, распространенность, локализацию. Все эти сведения предопределяют лечение.
Ранее достоверным диагностическим признаком аневризмы аорты считался диаметр ее участков более 3 см. По последним исследованиям этот факт не всегда можно считать поводом для постановки диагноза. На размер сосуда влияет множество факторов. Ее расширение провоцируют возрастные изменения, перепады давления. У мужчин аорта естественным образом больше, чем у женщин. Дистальная часть в среднем на 0,3-0,5 см уже, чем по всей протяженности. Из-за вариабельности размеров сосуда врач может поставить диагноз, даже если аорта тоньше 3 см. Предпосылками выступают:
p, blockquote 48,0,0,0,0 —>
- если дистальная часть (ниже отхождения почечных артерий) больше, чем брюшная на 50%;
- расширение имеет веретенообразную форму и на 0,5 см превышает норму;
- мешковидное расширение любой протяженности и размеров.
Такой диагноз означает пожизненное наблюдение пациента у флеболога или кардиолога. Существует только один способ лечения патологии – радикальный – хирургическая операция. Небольшие утолщения, не увеличивающиеся в размерах, не являются показанием к вмешательству. В таком случае больному назначают консервативную терапию, направленную на профилактику распространения патологического процесса. Излечить аневризму без помощи хирурга невозможно.
После операции по устранению аневризмы и при ее небольших размерах больному дают общие рекомендации по образу жизни. Они направлены на профилактику разрыва стенок сосуда. Пациент должен:
p, blockquote 51,0,0,1,0 —>
- полноценно отдыхать, спать не менее 8 часов в сутки;
- исключить чрезмерные физические нагрузки;
- не поднимать слишком тяжелых предметов;
- не делать резких движений;
- заниматься только статичными видами спорта – йога, пилатес (при полном восстановлении после операции и нормальном самочувствии);
- избегать стрессов;
- постоянно контролировать уровень артериального давления.
Больному назначают лекарственные препараты для устранения симптомов гипертонической болезни (Амлодипин, Бисопролол, Тризипин и другие), холестеринснижающие средства (Аторвастатин, Симвастатин, Торвакард), антитромботические препараты (Клопидогрель, Варфарин). Эти лекарства нужно принимать постоянно и регулярно, отменить медикаментозную терапию может только врач.
Практики народной медицины при таком диагнозе рекомендуют обогатить рацион источниками витаминов и минералов, флавоноидов и фитостеролов. Необходимо ежедневно употреблять ягоды, богатые аскорбиновой кислотой (смородину, клюкву, малину, облепиху). Они обладают противовоспалительными свойствами и улучшают реологические свойства крови.
Для общего укрепления организма советуют употреблять продукты пчеловодства. Оптимальный вариант – пыльца в вместе с медом. Суточная доза составляет 1 чайную ложку в сутки.
Из сухофруктов и орехов можно приготовить полезное для сердца и сосудов средство. Для этого смешивают грецкий и кедровый орех, миндаль, пропускают через мясорубку. Аналогичным образом обрабатывают равные количества чернослива, кураги, изюма, инжира. Перемешивают, заливают медом, плотно складывают в банку. Употребляют по 2 чайных ложки 3 раза в день (если нет диабета).
p, blockquote 56,0,0,0,0 —>
- настой боярышника – 2 столовые ложки плодов измельчают, заливают стаканом кипятка, настаивают 3 часа, процеживают, принимают 3 раза в сутки равными количествами;
- трава чистотела – сушеные листья и молодые побеги измельчают, заливают столовую ложку сырья стаканом кипятка, через 15 минут процеживают, принимают внутрь по 50 мл, 3 раза в день;
- ягоды калины – перетирают с сахаром, складывают в банку, хранят в холодильнике, добавляют по 1 столовой ложке в зеленый чай.
Нужно понимать, что одними народными средствами вылечиться нельзя. Пациент должен консультироваться с врачом перед тем, как принимать настои или отвары, регулярно проходить обследования. Предпочтение исключительно нетрадиционных способов лечения может стать причиной промедления и плачевного исхода.
Операции по устранению аневризмы дорогостоящие и сложные. Они имеют множество противопоказаний, чреваты осложнениями. Принадлежность к старшей возрастной группе и наличие хронических заболеваний дополнительно ухудшают прогнозы. Доля успешных вмешательств составляет около 75%. Не исключено летальное завершение радикального лечения. Операция противопоказана, если:
p, blockquote 58,0,0,0,0 —>
- менее месяца назад пациент перенес инфаркт;
- менее полутора месяцев назад был инсульт;
- у больного сердечно-легочная недостаточность;
- выявлены обширные растяжения аорты, вовлечены в процесс подвздошные артерии.
Таблица ㅡ Показания для хирургического лечения аневризмы брюшной аорты
p, blockquote 59,0,0,0,0 —>
| Состояние больного | Срочность вмешательства |
| Большие аневризматические растяжения (больше 6 см) у молодых пациентов | Оперируют срочно из-за высокого риска разрыва |
| Стремительно прогрессирующие аневризмы у всех пациентов | Оперируют срочно |
| Аневризмы выше почечных артерий вне зависимости от динамики | Оперируют планово |
| Любые аневризмы у людей, старше 70 лет | Оперировать нежелательно |
| Надрыв или разрыв аневризмы | Оперируют экстренно по жизненным показаниям |
Классический способ радикального лечения аневризмы – открытая операция на брюшной полости с установкой гомотрансплантата. Поврежденную часть аорты иссекают, вводят протез. При необходимости протезируют ответвляющиеся артерии. Риск летальности операции достигает 8%.
Менее травматичным способом считается эндопротезирование аорты стент-графтом, который вводят в сосуд в рентген-операционной через бедренную артерию. Таким образом создается новый просвет для прохождения крови, существенно снижается риск разрыва. Ткани аорты ушивают вокруг протеза. Операция редко осложняется инфекцией, легче переносится больными всех возрастов. Однако есть риск осложнений в виде миграции эндоваскулярного протеза.
Если у человека есть сопутствующие заболевания либо он прошел несколько операций ранее, а также для пожилых пациентов открытые операции крайне нежелательны. В таком случае предпочтительна установка стент-графа (сетчатого протеза). На деле и такие манипуляции могут быть затруднены, если у человека от природы слишком узкий просвет аорты либо аневризма находится в местах активного ее деления.
Для «трудных» пациентов врачи стали применять операции на роботизированных комплексах. С их помощью внутрь аорты под видеонаблюдением вводится роботизированная техника. Хирург управляет ей извне. Во время операции иссекаются поврежденные стенки аорты и заменяются синтетической тканью. Таким образом можно устранить асимметрические аневризмы, обойтись без установки целого протеза. Несмотря на сложность манипуляции и необходимость «ювелирной» точности хирурга, подобные вмешательства реже ведут к осложнениям (инфекциям и тромбозу).
Пятилетняя выживаемость пациентов после радикального лечения аневризмы составляет 75%. Успешность операций зависит от своевременности постановки диагноза. Чем меньше у больного сопутствующих патологий, тем больше шансы на благоприятный исход и приживаемость синтетических протезов.
Для пациентов, которым невозможно провести хирургическое вмешательство, прогноз намного хуже. Выживаемость после обнаружения аневризмы редко превышает 2 года. Около 60% больных умирают от осложнений, даже не подозревая о своей болезни. В последнее время тенденция к ранней диагностике повышается. Контингент пациентов, которым можно провести операцию, расширяется из-за внедрения в медицинскую практику новых хирургических методов.
Профилактика осложнений аневризмы аорты состоит в регулярном прохождении комплексных профилактических обследований. При установленной патологии неоперируемые пациенты должны наблюдаться каждые 3 месяца, сдавать анализы, беспрекословно соблюдать врачебные рекомендации.
Аневризма брюшной аорты – это патологическое расширение участков аорты в брюшной полости. Такая локализация сосудистого растяжения составляет 95% от всех аневризмов. Патология отличается коварством и непредсказуемостью, угрожает жизни пациента при разрыве или повреждении стенки сосуда. Спровоцировать его могут физические нагрузки и перепады артериального давления. Аневризму чаще диагностируют случайно, затем наблюдают на протяжении полугода. Если проявляется тенденция к увеличению, патологию лечат хирургическим путем. Эффективных препаратов или альтернативных методов лечения на данный момент не разработано.
источник