Аневризма восходящего отдела аорты – ограниченное расширение начальной части аорты, вызванное растяжением слоев ее стенки, коды по МКБ-10 — I71.0, I71.9.
Восходящий отдел – это участок аорты между левым желудочком и дугой. Простирается от аортального клапана до места отхождения плечеголовного ствола.
Распространенность — 2,7% всех аневризм аорты. Мужчины страдают в 2 раза чаще женщин. У детей патология встречается в составе генетических синдромов и врожденных пороков.
- Атеросклероз (80%);
- Генетические синдромы (Данло-Элерса, Тернера, Лойеса-Дитца, Марфана);
- Семейная наследственная аневризма;
- Синдром артериальной извитости;
- Аневризмо-остеоартрит;
- Гипертоническая болезнь;
- Сифилис;
- Аортоартериит.
Независимо от природы в аорте развиваются воспалительно-дистрофические явления: стенка истончается, вытягивается и деформируется. Высокая скорость кровотока приводит к ее дополнительной травматизации.
Синусы Вальсальвы поражаются в 50-73% случаев, сам восходящий отдел – в 35-40% случаев. По форме различают мешотчатые и диффузные аневризмы, которые выявляются одинаково часто.
- Одиночные — в 95-97%;
- Множественные – 3-5%.
Ложные аневризмы выявляются у 8-10% пациентов, истинные – у 90% больных. О ложных и истинных аневризмах читайте здесь.
Размеры аневризм восходящего отдела аорты:
- Малые — до 3 см (70-78%);
- Средние — 3-5 см (3-4%);
- Крупные — 5-7 см (1,2-2%);
- Гигантские — более 10 см (0,5-1,5%).
Аневризмы, появляющиеся на фоне врожденных заболеваний, развиваются в пределах 2-4 недель, вследствие приобретенных — в течение 2-10 месяцев.
- Расслоение и разрыв (10-12%);
- Коронарная недостаточность (54-57%);
- Инфаркт миокарда (9-12%);
- Тромбоэмболия (5-6%);
- Аортальная недостаточность (40-50%);
- Внезапная смерть (1,2%).
При патологии развиваются ишемия и спазм коронарных артерий, обуславливающие клинику:
- Болевой синдром;
- Ухудшение состояния при эмоциональном напряжении, ночью, в положении лежа;
- Снижение толерантности к физической нагрузке;
- Одышка;
- Частое сердцебиение;
- Повышение давления.
Особенности гипертонических кризов:
- Длительно не купируются гипотензивными средствами;
- Возникают часто (до 1-2 раз в месяц);
- Величина систолического давления доходит до 200-240 мм рт. ст.
Другие симптомы аневризмы восходящей аорты сердца:
- Чувство распирания в груди;
- Изменение голоса;
- Боли при глотании, кашле;
- Боли в грудной клетке на высоте вдоха.
Характер болей при аневризме восходящего отдела аорты:
- Возникают при физической или эмоциональной нагрузке;
- Локализованы за грудиной на уровне 2-5 межреберий;
- По типу – колющие, режущие, сдавливающие.
Заболевание часто имитирует ишемическую болезнь, поэтому диагностика нередко оказывается несвоевременной.
Расслоение приводит к острой ишемии сердца и сдавлению средостения. Главным проявлением становится острый коронарный синдром (ОКС):
- Приступ болей за грудиной жгучего, давящего характера;
- Иррадиация болей в спину, лопатки, левое плечо, в живот, в шею;
- Отсутствие реакции на анальгетики (нитраты);
- Продолжительность – более 15-20 минут.
Другие симптомы:
- Перебои в работе сердца;
- Одышка;
- Повышение давления;
- Тахикардия;
- Чувство распирания в грудной клетке;
- Бледность;
- Потливость;
- Чувство страха;
- Внезапная смерть.
Прогноз неблагоприятный. Более 50% больных погибают на догоспитальном этапе. При развитии инфаркта чаще всего поражается стенка левого желудочка, что осложняет лечение и прогноз для выздоровления.
Подробности о расслаивающейся аневризме аорты вы можете узнать в этом материале.
Диагностика включает в себя опрос, объективное, лабораторное и инструментальное обследования.
- Опрос и осмотр. Анамнез – стенокардия, генетические заболевания, осложненная наследственность. При осмотре — бледность кожи, покраснение и одутловатость лица и шеи, набухание шейных вен;
- Объективное обследование. Локальная боль за грудиной на уровне 2-5 межреберий. Перкуторно – границы сердца смещены по проекции аневризмы. Аускультативно – непрерывный или диастолический шум (сопутствующая аортальная недостаточность);
- Рентгенография. Тень восходящего отдела искривлена, косо поднимается в сторону верхушки правого легкого. При мешотчатых аневризмах выявляется дополнительная круглая дуга. Возможно обнаружение кальцинатов;
- ЭКГ. Повышение вольтажа зубца R, подъем ST, тахикардия, эстрасистолы. При поздней диагностике — признаки инфаркта (зубец Q, подъем зубца Т);
- Лабораторные данные. Умеренный лейкоцитоз, повышение СОЭ. При развитии инфаркта – повышение АЛТ, АСТ, миоглобина, тропонина, МВ-КФК, ЛДГ;
- ЭхоКГ. Увеличение диаметра восходящего отдела более 3.5-4 см, сопутствующая аортальная недостаточность (обратный заброс крови), спазм коронарных артерий, тромбы;
- Аортография. Деформация контура восходящего отдела, мешотчатое выпячивание, связанное с аортой. При расслоении – ложный канал кровотока, пристеночная гематома;
- КТ (МРТ). Определение точных размеров аневризмы, толщины ее стенки, выявление тромба, отека мягких тканей.
Терапия начинается с момента постановки диагноза. Лечение может быть консервативным и хирургическим. Показания к консервативной терапии:
- Отсутствие жалоб;
- Неосложненное течение;
- Диаметр образования не более 5 см.
Консервативное лечение включает в себя:
- Контроль давления и частоты сердцебиения;
- Прием бета-блокаторов, блокаторов кальциевых каналов, ингибиторов АПФ;
- Прием кардиопротекторов (триметазидин).
- Наличие жалоб.
- Диаметр более 5 см.
- Рост более 4 мм в год.
- Ишемия сердца.
- Сдавление средостения.
- Риск расслоения.
- Операция Якоба – протезирование синусов Вальсальвы.
- Операция Бенталла-Де-Боно — комбинированное протезирование восходящего отдела вместе с аортальным клапаном. Применяется при сочетании патологии с аортальной недостаточностью.
- Операция по Дэвиду – установка протеза только на восходящий отдел. Применяется у больных с нормально функционирующим аортальным клапаном.
- Супракоронарное протезирование – ограниченное протезирование восходящего отдела при сохранных коронарных артериях.
- Операция по Борсту – обширная операция внутрисосудистой установки протеза на всем протяжении. Применяется при расслоении, распространившемся на дугу аорты.
Все операции проводятся по общему алгоритму. Техника проведения:
- Общее обезболивание.
- Подключение искусственного кровообращения.
- Срединная стернотомия.
- Обнажение и вскрытие перикарда.
- Осмотр восходящего отдела аорты.
- Вскрытие аневризмы под контролем КТ, ее удаление вместе с тромбом.
- Установка протеза.
- Ушивание сердца и грудной полости.
Ранний послеоперационный период проводится в реанимации (1-2 суток) и включает стабилизацию жизненных функций и давления.
Далее пациент переводится в кардиологическое отделение до полного клинического улучшения (до 3 недель). После выписки пациент переходит на пожизненное наблюдение кардиолога по месту жительства.
Реабилитация включает в себя:
- Диету;
- Умеренную физическую нагрузку (ходьбу, дыхательную гимнастику);
- Посещение кардиологической школы.
Полная реабилитация длится 3-6 месяцев.
- Ближайшие осложнения: ранение сердца, расхождение швов, фибрилляция желудочков, кровотечение, тромбоз анастомоза.
- Поздние осложнения: аритмия, разрыв по рубцу, реакция на протез.
Исход без лечения неблагоприятный, уровень летальности достигает 12%. Утяжеляют прогноз:
- Возраст старше 55 лет;
- Ожирение;
- Сопутствующие заболевания;
- Поздняя диагностика.
После лечения прогноз относительно благоприятный. Большинство пациентов остаются трудоспособны, но вынуждены перейти на более простые виды труда. Качество жизни снижено из-за сопутствующих заболеваний. Пациентам рекомендовано проведение профосмотра у кардиолога не менее 1 раза в год.
Аневризма восходящей аорты — это редкая сосудистая патология, приводящая к поражению коронарных артерий и аортальной недостаточности. Течение заболевания может длительно имитировать ишемическую болезнь сердца.
Профилактика направлена на минимизацию факторов риска – исключение курения, контроль АД, уровня сахара и холестерина в крови. При обнаружении патологии проводится комплексное лечение, самым эффективным методом является протезирование аорты.
источник
В настоящее время ускоренный ритм жизни, нехватка времени, постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что человек не уделяет должного внимания своему здоровью, даже если его что – то беспокоит. Однако, следует помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, при развитии осложнений могут привести к плачевному исходу. Особенно это касается аневризмы брюшного отдела аорты.
Аорта является самым крупным и важным сосудом в организме человека. Эта артерия разносит кровь от сердца по другим органам и располагается вдоль позвоночника в грудной и брюшной полостях. Диаметр ее в брюшной полости составляет от 15 до 32 мм, и именно в этом отделе чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание, выбухание стенки сосуда, вызванное ее атеросклеротическим, воспалительным или травматическим повреждением.
Выделяют следующие виды аневризм брюшной аорты:
- по локализации поражения: супраренальная, инфраренальная (над и под местом отделения от аорты почечных артерий, соответственно), тотальная (на всем протяжении).
- по диаметру : малая (3 – 5 см в диаметре), средняя (5 – 7 см), большая (более 7 см), гигантская (в разы превышающая нормальный диаметр сосуда).
- по характеру: не осложненная и осложненная (разрыв, расслаивание, образование тромбов на стенке аорты).
- по форме : мешотчатая и веретенообразная. Различия их в том, что выпячивание мешотчатой формы захватывает менее половины диаметра, если представить аорту в поперечном сечении, а веретенообразная аневризма – это выбухание стенки практически по всему диаметру.
- по строению стенки выпячивания : истинная, ложная и расслаивающая. Истинная аневризма образована всеми оболочками сосудистой стенки (внутренней, средней и наружной), а ложная представлена рубцовой тканью, замещающей нормальную стенку аорты в этом участке. Расслаивающая аневризма представляет собой расхождение оболочек стенки сосуда и затекание крови между ними.
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы в том, что истонченная в месте выпячивания стенка может не выдержать давления крови и разорваться, что приведет к летальному исходу. Смертность при этом осложнении высока и составляет 75%.
Причины формирования аневризмы:
- Атеросклероз является самой частой причиной аневризмы. В 73 – 90% выпячивание стенки брюшной аорты вызвано отложением атеросклеротических бляшек с повреждением внутренней выстилки сосуда.
- Воспалительные поражения аорты при туберкулезе, сифилисе, микоплазмозе, неспецифическом аортоартериите, бактериальном эндокардите, ревматизме.
- Генетические нарушения , обуславливающие слабость сосудистой стенки (соединительнотканная дисплазия, синдром Марфана).
- Травматические повреждения сосудистой стенки могут возникнуть после закрытых травм живота, груди или позвоночника.
- Постоперационные ложные аневризмы из анастомозов крайне редко могут сформироваться после операций на аорте.
- Грибковые (микотические) поражения аорты у лиц с иммунодефицитом (ВИЧ — инфекция, наркомания) или вследствие попадания грибка — возбудителя в кровь (сепсис).
- мужской пол — мужчина страдают чаще женщин, хотя и у женщин аневризмы тоже встречаются.
- возраст более 50 – 60 лет — по мере старения организма нарушается эластичность сосудов, что обуславливает подверженность стенки аорты к действию повреждающих факторов.
- отягощенная наследственность – наличие у близких родственников аневризмы, дисплазия соединительной ткани, имеющая генетическую предрасположенность.
- курение негативно влияет на сердечно — сосудистую систему в целом, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов, влияют на уровень артериального давления, повышая риск развития гипертонии.
- злоупотребление алкоголем также оказывает токсическое действие на сосуды.
- сахарный диабет — глюкоза, которая не может усваиваться клетками из крови, повреждает внутреннюю оболочку сосудов и аорты, способствуя отложению
- избыточный вес
- артериальная гипертензия (см. препараты для снижения давления).
- повышенный уровень холестерина
Не осложненная аневризма малых размеров может никак себя не проявлять клинически в течение нескольких лет, и выявляется случайно при прохождении обследования по поводу других заболеваний. Образование более значимых размеров проявляется следующими признаками:
- самый частый симптом аневризмы – тупые боли в животе тянущего, распирающего характера
- дискомфорт и чувство тяжести в левой околопупочной области
- ощущение пульсации в животе
- нарушения пищеварения – тошнота, отрыжка, неустойчивый стул, отсутствие аппетита
- боли в пояснице, онемение и похолодание нижних конечностей
Если пациент замечает у себя эти признаки, следует обратиться к врачу для прохождения обследования, так как они могут оказаться симптомами аневризмы брюшной аорты.
При отсутствии симптомов, диагноз может быть установлен случайно, например, при проведении УЗИ по поводу заболеваний желудка, кишечника, почек.
При наличии клинических признаков аневризмы, врач, заподозривший данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней брюшной стенки в положении лежа на спине, при аускультации брюшной полости выслушивается систолический шум в проекции аневризмы, при пальпации живота прощупывается объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшного отдела аорты – позволяет визуализировать выпячивание в стенке аорты, определить локализацию и протяженность аневризмы, оценить скорость и характер кровотока в данном участке, выявить атеросклеротическое поражение стенки и наличие пристеночных тромбов.
- КТ ил МРТ брюшной полости могут быть назначены для уточнения локализации образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза по результатам предыдущего обследования. Заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентген снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативна, если в стенках аневризмы отложены соли кальция и произошло их обезыствление. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств:
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- антикоагулянты и антиагреганты (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. статины — вред или польза) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты (НПВС-диклофенак, кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
После ушивания операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением до 5 – 7 суток. После этого еще две – три недели или дольше, в зависимости от течения постоперационного периода, пребывает в профильном отделении, и выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике по месту жительства.
- острый инфаркт миокарда
- острый инсульт (не ранее, чем через 6 недель после его возникновения)
- хроническая сердечная недостаточность на поздних стадиях
- тяжелая недостаточность функции печени и почек
- острые инфекционные заболевания
- декомпенсация сопутствующих заболеваний (сахарный диабет, бронхиальная астма и др)
- острая хирургическая патология (панкреатит, аппендицит, холецистит и др).
В связи с тем, что при подготовке к плановому вмешательству пациент и врач располагают временем, в отличие от осложненной аневризмы, пациент может быть тщательно обследован с учетом возможных противопоказаний и оценки компенсаторных возможностей организма.
Противопоказаний для экстренной операции нет, так как операционный риск в разы меньше, чем смертность от осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть взят на операционный стол.
В 90 – х годах прошлого века аргентинским ученым было опробовано устройство для протезирования аорты, названное графт – стентом. Это протез аорты, представляющий собой ствол и две ножки, подводимый катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляющийся в стенках аорты специальными крючками.
- Операция является эндоваскулярной, проводится без разреза передней брюшной стенки под местным или общим наркозом. Длительность 1 – 3 часа.
- Достоинства эндопротезирования аорты – малая травматичность, в сравнении с открытой операцией, и более быстрое восстановление организма.
- Недостатки – в связи с тем, что сама аневризма не иссекается, а протез вставляется как бы внутрь выпячивания, аневризма продолжает существовать. Постепенно выпячивание стенки аорты распространяется выше места прикрепления стента, что приводит к развитию новых путей кровотока, формированию тромбов, расслаиванию стенки сосуда, и, как следствие, повышает риск развития осложнений. Часто эти процессы требуют проведения обычной операции, поэтому, несмотря на хорошие результаты в раннем периоде после эндопротезирования, оно проводится реже, чем открытая операция.
Массовое распространение эндопротезирования ограничено немалыми затратами клиники на закупку графт – стентов (стоимость одного протеза за рубежом составляет порядка 500 тысяч рублей, стоимость самой операции 20 – 40 тысяч рублей), тем более что стент должен быть изготовлен индивидуально для конкретного пациента. В России данная операция относится к высокотехнологичным видам помощи, и в некоторых клиниках проводится по квотам Минздрава РФ. Открытые операции, тем более в экстренном порядке, проводятся бесплатно.
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Обусловлена постепенным истончением стенок аорты и проникновением крови в стенку сосуда, расслаивающей ее оболочки. Такая гематома распространяется все дальше, пока стенка не лопнет под воздействием кровяного давления и не произойдет разрыв аорты.
- симптомы: резкие боли в животе или спине, резкая слабость, бледность, снижение артериального давления, холодный профузный пот, потеря сознания, коллапс, шок и смерть. Иногда пациента могут даже не успеть довезти до больницы.
- диагностика : экстренное УЗИ брюшной полости, по показаниям – КТ или МРТ.
- лечение : экстренная операция.
Происходит прорыв крови из аорты в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны таковым при расслаивающей аневризме аорты. Шоковое состояние и летальный исход обусловлены массивной кровопотерей и нарушениями работы сердца.
Редко развивается полная закупорка тромботическими массами всего просвета, в основном происходит формирование пристеночных тромбов, которые с током крови могут перенестись в менее крупные артерии и вызвать перекрытие их просвета (почечные, подвздошные артерии, артерии нижних конечностей).
- признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- диагностика: УЗИ и дуплексное сканирование
- лечение: антикоагулянтная терапия, хирургическое извлечение тромба.
До операции. Если аневризма малых размеров (до 5 см), и не планируется плановая операция, врачи занимают выжидательную тактику и наблюдают за пациентом. Пациент должен раз в полгода посещать врача для обследования, если рост аневризмы быстрый (более чем на 0.5 см в полгода), ему будет назначена операция.
После операции пациент посещает врача ежемесячно на первом году, затем раз в полгода на втором году и далее раз в год.
И до, и после операции, пациент должен принимать назначенные врачом лекарства. Рекомендуется соблюдать следующие несложные мероприятия по ведению здорового образа жизни для профилактики роста аневризмы и осложнений:
- Правильное питание и снижение избыточного веса . Исключается жирная, жареная, острая, соленая пища. Ограничиваются животные жиры, кондитерские изделия. Рекомендуются свежие овощи и фрукты, злаковые, кисломолочные изделия, нежирные сорта птицы, мяса и рыбы, соки, компоты, морсы. Прием пищи 4 – 6 раз в день, небольшими порциями. Продукты лучше готовить в паровом, отварном, протертом виде.
- Снижение уровня холестерина – прием статинов по назначению врача, ограничение поступления холестерина с пищей.
- Контроль за уровнем артериального давления – исключение психоэмоциональных стрессов, тяжелого физического труда, регулярный прием лекарств, нормализующих давление, ограничение поваренной соли в пище.
- Полный отказ от курения и алкоголя . Доказано, что курение провоцирует рост аневризмы, а алкоголь повышает давление, что может спровоцировать сосудистую катастрофу.
- Исключение значительных физических нагрузок (в раннем послеоперационном периоде полный постельный режим с постепенным восстановлением двигательной активности). Занятия спортом противопоказаны. Допустима ходьба пешком на незначительные расстояния.
- Коррекция сопутствующих заболеваний — сахарный диабет, заболевания сердца, печени, почек и др.
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% — в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
источник
Без хирургического лечения аневризма аорты представляет угрозу для жизни пациента, так как при увеличении артериального давления, резких физических нагрузках, травмах происходит ее разрыв с массивным внутренним кровотечением и летальным исходом. Операция может быть проведена через открытый доступ или эндоваскулярным методом. Восстановительный период длительный, рекомендуется щадящий режим и контроль артериального давления, диспансерный учет кардиолога.
При бессимптомном течении болезни рекомендовано консервативное лечение под постоянным наблюдением лечащего врача. Показаниями к оперативному вмешательству являются:
- размер аневризмы грудного отдела аорты более 6 см, а восходящего и брюшного – свыше 5 см;
- темп роста за 6 месяцев превышает 6 мм;
- мешковидная форма;
- интенсивная боль и признаки сдавления соседних органов;
- расслоение и разрыв требуют срочной операции.
При любом из этих состояний несвоевременное хирургическое лечение может быть фатальным для пациента.
А здесь подробнее о коарктации аорты.
Псевдоаневризма аорты является крайне опасным для жизни состоянием, поэтому операция стентирования проходит по экстренным показаниям и только открытым способом. Установка металлического каркаса (стента) может быть одним из этапов протезирования (замещения поврежденного участка синтетическим протезом) или самостоятельным видом лечения.
Операция протезирования аорты заключается в замене пораженного участка на протез из синтетического материала. Применяют 2 вида хирургического вмешательства – открытый с рассечением грудины, подключением к аппарату искусственного кровообращения и эндоваскулярный.
Последний предусматривает установку протеза через катетер. Его проводят в бедренную артерию и под контролем рентгенографии размещают в нужном сегменте. После фиксации протез укрепляется ниже и выше места аневризмы.
Травматичность внутрисосудистой операции гораздо ниже, а для восстановления вместо 0,5-1 месяца нужно 2-3 дня. Пока этот вид лечения новый, используется ограничено, а его преимущества и недостатки находятся в стадии изучения.
При поражении дуги и брюшной аорты используют резекцию (иссечение) аневризматического мешка и протезирование. Особенностями лечения восходящего отдела является возможность одновременной замены аортального клапана.
Для избавления от аневризмы восходящего отдела аорты могут применять несколько видов операций:
- замена пораженной части аортальной стенки;
- одновременная установка искусственного клапана;
- реконструкция корня (место соединения с сердцем), но клапан остается нетронутым;
- имплантация (вживление) стента.
Дуга аорты при наличии аневризмы заменяется протезом такими способами:
- полное протезирование – соединение конец в конец;
- частичное (на небольшом сегменте);
- реконструкция (замена) всей дуги;
- комбинированные протезы – дуга и восходящая часть.
При наличии аневризмы брюшной артерии операция проходит через рассечение передней стенки живота. Аортальные оболочки разрезают, удаляют кровяные сгустки, отложения холестерина. Затем вшивают протез, проверяют его фиксацию.
Оперативное вмешательство может быть проведено двумя вариантами – при открытом доступе в грудную клетку или брюшную полость, а также при эндоваскулярной катетеризации с установкой стента. Хотя второй метод сокращает длительность реабилитационного периода, он показан не всем пациентам.
Проводится проникновение в грудную клетку через разрез грудины. Аорта при помощи зажимов отключается от кровотока. После отсечения мешковидной аневризмы отверстие ушивается или накладывается синтетический лоскут. При наличии веретенообразного образования пациент подсоединяется к аппарату искусственного кровообращения (АИК). Измененная часть сосуда удаляется, а дефект перекрывается трансплантатом.
Вначале, через 6 канюль, проводится подключение к оксигенатору аппарата искусственного кровообращения головного и спинного мозга, сердца, органов брюшной полости. Аорта при помощи зажимов изолируется, аневризма вырезается, на ее место ставится трансплантат.
Чаще всего в этом месте расположены веретенообразные аневризмы. Особенностью операции является то, что кровь в верхнюю половину тела поступает из сердца, а в нижнюю – через АИК по созданному шунту. На аорту накладывают поперечные зажимы и удаляют часть сосуда с аневризмой, затем на оставшиеся части подшивается протез.
Для уточнения места и распространения поражения сосуда до операции обязательно проводится аортография. Если расслоение происходит в восходящей и начальной части дуги аорты, то проводится удаление аневризмы по обычной методике, при недостаточности аортального клапана устанавливают искусственный.
При расположении аневризмы до диафрагмы аорта рассекается, обе стенки вначале сшиваются, образуя единую трубку. Потом соединяют разрезанные части между собой, используя трансплантат.
Наиболее опасная локализация, так как от аорты отходят почечные, печеночные и спинномозговые артерии, а также сосуды, питающие желудок и кишечник. После доступа через грудную клетку и брюшную полость, наложения зажимов, проводится продольный разрез на аорте. Формируется обходной путь кровоснабжения для всех крупных сосудов по очереди. Аневризма иссекается, а на аорту ставится защитный протез.
Недостатками открытых операций являются высокая травматичность, длительное передавливание аорты, нарушающее питание органов, риск послеоперационных осложнений.
Поэтому при наличии показаний рекомендуется эндоваскулярная установка на место аневризмы стент-графта.
Через него кровь течет вдоль сосуда, а полость аневризмы оказывается изолированной. Со временем там происходит образование тромба, который замещается соединительной тканью.
Операция проводится через бедренную артерию. В нее вводится трубка со сложенным стентом, под контролем рентгена она проводится к месту аневризмы, а затем стент-графт раскрывается. Проводящая система удаляется. Достоинства этого способа:
- время пребывания в стационаре сокращается до 2 — 3 дней;
- весь период реабилитации длится около 14 дней, что в несколько раз меньше, чем при обычной операции;
- нет большого разреза и потери крови;
- можно оперировать пожилых пациентов с тяжелыми заболеваниями.
Эндоваскулярные методики при аневризме не лишены недостатков, так как полость может не перекрыться полностью, что может потребовать повторной операции.
О хирургическом лечении аневризмы аорты смотрите в этом видео:
Если для операции был выбран открытый способ, то больной находится в больнице не менее 14 дней, после чего, при нормальном состоянии протеза аорты, удаляют швы и выписывают домой. Эндоваскулярные операции требуют 2 — 3 дневного контроля в условиях отделения сосудистой хирургии.
В период пребывания в стационаре могут возникнуть такие осложнения:
- кровотечение из швов на аорте;
- тромбоэмболические закупорки сосудов;
- отек легких;
- воспаление раны;
- почечная недостаточность.
Поэтому перед тем, как пациент может быть выписан, ему проводят рентгенологическое и лабораторное обследование.
При любых хирургических вмешательствах (стоматология, гинекология, урология, ЛОР) проводится антибиотикотерапия, антикоагулянты препятствуют тромбообразованию, а группа гипотензивных средств позволяет корректировать гемодинамику.
Без своевременного лечения аневризма приводит к гибели больного от внутреннего кровотечения. Хотя традиционное оперативное вмешательство остается довольно травматичным, но оно дает надежду на выздоровление. Если же произошел разрыв аневризмы, то шансы на жизнь без лечения исчезают, даже после операции уровень смертности около 90%.
Разрыв брюшного отдела аорты при аневризме
После плановых операций больше половины больных живут свыше пяти лет. Отдаленные последствия могут проявляться в таких состояниях:
- тромбозы сосудов;
- свищ в кишечнике при удалении аневризмы брюшной артерии;
- нагноение протеза;
- нарушение половой функции.
Аневризма относится к тяжелой сосудистой патологии, и ее оперативное лечение не удаляет причину появления. Поэтому для предотвращения подобных нарушений после операции необходимо:
- полностью отказаться от курения и алкоголя;
- в первый месяц соблюдать щадящий режим и не допускать сильной эмоциональной или физической нагрузки;
- не поднимать тяжести свыше 5 кг;
- вес должен быть не выше возрастной нормы с учетом роста;
- каждый день не менее 2 раз измерять артериальное давление и поддерживать его на уровне 130/85 мм рт. ст.;
- через 4 — 6 месяцев нужно приступить к тренировкам: ходьба, плавание, а затем легкий бег;
- для правильного подбора нагрузки рекомендуется тест на велоэргометре.
Задача лечебного питания после операции – это нормализация работы кишечника и создание оптимальных условий для восстановления кровообращения в брюшной полости.
Поэтому используют такие правила построения рациона:
- Ежедневное включение в меню продуктов со слабительными свойствами: чернослив, курага, кисломолочные напитки, отруби (через месяц после операции), сок из моркови или тыквы, овсяная каша, растительное масло.
- Исключение компонентов питания, вызывающих повышенное газообразование и раздражающих кишечник: капуста, бобовые, белый хлеб, виноград, газированные напитки.
- Мясо и рыба должны быть нежирными, готовят их в отварном или запеченном виде.
- Соль не превышает 3 — 5 г в день (добавлять только в готовые блюда), воды можно пить до 1 литра.
- Не рекомендуется пить кофе, какао и крепкий чай.
- Под запретом острые и жареные блюда, субпродукты, навары, животные жиры.
Питание дробное – небольшими порциями 5 — 6 раз в день. При боли в животе пищу нужно хорошо разваривать и протирать.
Операция при аневризме аорты – это единственный способ лечения, ее своевременное проведение дает шанс на выздоровление. Объем и способ хирургического вмешательства определяется локализацией и размером аневризмы. Постоперационный период зависит от состояния пациента и наличия сопутствующих болезней.
Что означает замена аорты на сердце?
Так называют операцию, которая проходит в месте выхода аорты из левого желудочка. Она предусматривает замену протезом пораженной части при нетронутых клапанных створках или одновременную установку нового аортального клапана.
Бывает ли аневризма аорты после операции на сердце?
При замене аортального клапана из-за его порока возможно травматическое повреждение стенки аорты. Из-за высокого давления крови в этом месте может образоваться аневризма. Для лечения проводится повторное вмешательство с протезированием аорты.
Какие возможны осложнения после операции удаления аневризмы брюшной аорты?
К числу общих осложнений относятся: кровотечение, инфицирование послеоперационной раны. Бывает ухудшение течения стенокардии, сердечной недостаточности. В послеоперационном периоде возможна пневмония, снижение двигательной активности кишечника (парез), нарушение кровообращения головного мозга, ухудшение работы почек. Все эти последствия гораздо чаще бывают, если операция проводится по жизненным показаниям, без предварительной подготовки.
Сколько длится операция по удалению аневризмы?
Средняя продолжительность удаления аневризмы с протезированием составляет от 3 до 5 часов.
Сколько стоит операция по удалению аневризмы?
Стоимость операций на аорте при аневризме может быть в пределах от 33 тысяч до 220 тысяч рублей, 12-80 тысяч гривен. Цена зависит от объема заменяемого сосуда, его расположения, вида протеза, необходимости одновременной коррекции клапана.
Какая нужна анестезия при операциях на аорте?
Все хирургические виды вмешательства на аорте проходят под общим наркозом. Применяют ингаляционный метод, спинномозговую, внутривенную анестезию, комбинированный вариант.
Сколько идет операция эндоваскулярного протезирования?
При внутрисосудистой установке протеза операция продолжается от 2 до 4 часов.
А здесь подробнее о шунтировании сосудов сердца.
Реабилитация длительная, на диспансерном учете больной находится не менее года. В этот период нужно ежедневно контролировать артериальное давление и придерживаться рекомендаций врача относительно питания, физической активности и приема медикаментов.
После 65 лет нестенозирующий атеросклероз брюшного отдела аорты и подвздошных вен встречается у 1 из 20 человек. Какое лечение допустимо в этом случае?
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Если выявлена аневризма сердца, операция может стать единственным шансом на спасение, только с ней прогноз улучшается. Жить без операции в целом можно, но только в том случае, если аневризма, например, левого желудочка очень маленькая.
Выполняется резекция аневризмы при сосудистых патологиях, угрожающих жизни. Резекция брюшной аорты с протезированием позволяет избежать обильного кровотечения и смерти пациента.
Проводится реконструкция сосудов после их разрыва, травмы, при образовании тромбов и т. д. Операции на сосудах довольно сложные и опасные, требуют высокой квалификации хирурга.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Возникает аневризма бедренной артерии из-за множества факторов. Симптомы могут остаться незамеченными, есть ложная аневризма. Если случился разрыв, то необходима срочная госпитализация и операция.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Выпячивание или аневризма сонной артерии может быть врожденным состоянием. Также она бывает левой и правой, внутренней и внешней, мешотчатой или веретенообразной. Симптомы проявляются не только в виде шишки, но и нарушении самочувствия. Лечение — только операция.
источник
Рассматриваемый недуг — патологическое выпячивание, локализующееся в области сердца. Причиной такого явления может быть истончение, растяжение стенок аорты, левого желудочка, межжелудочковой перегородки. Самый эффективный метод лечения болезни — операция. Но хирургические манипуляции по удалению аневризмы сердца продолжительны, сложны и имеют множество противопоказаний.
При принятии решения о целесообразности хирургического лечения рассматриваемой патологии врач должен учесть несколько важных моментов.
- Наличие/отсутствие симптоматики заболевания. Если аневризма сердца никак не проявляет себя, не влияет на качество жизни больного, ее размер незначителен, доктор ограничивается консервативным лечением. В таких случаях пациент должен находиться под регулярным наблюдением у кардиолога: рост аневризмы, появление симптомов могут быть основанием для назначения операции.
-
Уровень гемодинамических нарушений. Если аневризма сердца не провоцирует сбоев в кровообращении (что можно выяснить только после проведения комплексного обследования), хирургическое лечение может быть заменено консервативным.
- Размер патологического образования.
- Вид аневризмы сердца.
- Работоспособность части желудочка сердца, которая не вовлечена в процесс образования аневризмы.
- Общее состояние больного.
Устранение аневризмы сердца необходимо в ряде случаев.
- Отмечается резкое увеличение параметров аневризмы. Аневризмы больших размеров (в том числе те, что не проявляются), нуждаются в хирургическом вмешательстве.
- У больного фиксируется сердечная недостаточность I или II степени.
- Имеет место быть врожденная аневризма сердца.
- Разрыв стенок левого желудочка.
- В полости левого желудка/аневризмы присутствует тромб. При игнорировании указанного явления в будущем этот тромб может «выйти» из аневризмы, что повлечет за собой тромбоз. Пристеночные тромбы, согласно статистическим данным, зачастую провоцируют тромбоэмболии.
- Имеет место быть аритмия сердца, которая возникла на фоне рассматриваемого недуга и не поддается медикаментозному лечению.
Противопоказания для осуществления хирургических манипуляций на сердце с целью удаления аневризмы делят на 2 группы.
К данной группе относятся ряд болезней.
- Серьезные сбои в работе почек, печени.
- Инфицирование организма.
- Онкозаболевания.
- Легочная недостаточность, носящая хронический характер.
- Сердечная недостаточность III ст.
- Непереносимость наркоза.
- Тяжелая форма сахарного диабета.
- Повышение температуры тела.
Есть и оносительные противопоказания.
- Возраст больного: после пересечения 65-летнего рубежа риск неблагоприятного исхода/послеоперационных осложнений возрастает.
- Незначительный промежуток времени после перенесения инфаркта миокарда. Зачастую хирургические манипуляции по поводу аневризмы оптимально проводить по истечению 4-х месяцев (минимум) с момента инфаркта. Это время необходимо для формирования рубцовой ткани. Однако при прогрессивном росте аневризмы операция может быть проведена раньше.
- Бессимптомное течение болезни.
- Плохая сократительная способность миокарда.
- Легочная гипертензия.
Для осуществления хирургических манипуляций на сердце применяют специальный аппарат, который обеспечивает искусственное кровообращение. Посредством этого прибора возможно произвести хирургическое лечение на неработающем сердце.
Перед проведением операции по удалению аневризмы сердца, необходимо выполнить ряд важных мероприятий.
-
Произвести комплексное обследование больного в условиях стационара. В ходе диагностирования нужно установить параметры аневризмы, ее точное место расположения, общее состояние больного.
- Отменить прием лекарственных препаратов (в т. ч. предназначенных для устранения симптомов аневризмы). Если пациент принимает медикаменты, нужные для устранения иных патологий, об этом следует проинформировать кардиохирурга.
- Не употреблять пищу/воду за 12 часов до начала операции. При нарушении указанного запрета нужно произвести очистку организма (клизма).
К перечню главных задач хирургического лечения по поводу устранения рассматриваемого недуга относят:
- устранение выпячивания;
- ликвидацию рубцовой ткани;
- восстановление структуры левого желудочка (пластика).
Для проведения указанной операции используют интубационный наркоз, обеспечивают искусственное кровообращение. На момент оперирования показатели сердечной активности находятся под строгим контролем.
Алгоритм проведения операции
- Выполнение срединной стернотомии.
- Обнажение сердца. Для этого оперирующий производит рассечение плевральной оболочки, перикарда.
- Осмотр левого желудочка.
- Поиск точного расположения аневризмы: в условиях применения кардиоплегии объем указанного выпячивания немного уменьшается.
- Установка канюлей в аорту, полые вены. Оперирующий тщательно следит за отсутствием воздуха в канюли перед ее внедрением в полость кровеносных сосудов.
- Принудительная остановка сердца. Поддержание биологической активности пациента будет возможно благодаря подключению к нему прибора искусственного кровообращения.
- Вскрытие патологического выпячивания. Осмотр состояния левого желудочка, ликвидация кровяных сгустков.
- Удаление рубцовой ткани при помощи специального мединструмента.
- Коррекция структуры левого желудочка (вентрикулопластика).
Существует несколько методов вентрикулопластики. В наши дни популярностью пользуются некоторые из них.
- Пластика по методу Кули. Ее также именуют линейной пластикой левого желудочка. Суть ее проведения состоит в иссечении дефектных тканей с последующим наложением линейных швов на левый желудочек сердца. Указанные швы комплектуются тефлоновыми прокладками.
- Пластика по методу Жатане (кисетная ветрикулопластика). Актуальна для небольших выпячиваний в районе верхушки сердца. После устранения аневризмы зону рубца затягивают кисетным швом. Сверху осуществляют вшивание стенки левого желудочка.
- Пластика по методу Дор (эндоветрикулярная пластика). Данная методика дает возможность уберечь межжелудочковую артерию, что позволяет провести шунтирование в будущем. При выполнении рассматриваемой процедуры кардиохирург, после рассечения аневризмы, вшивает в нее заплату (биологическую/искусственную). Зона над заплатой закрывается сшитыми между собой частями аневризматического мешка.
Если причина образования аневризмы — ишемическая болезнь сердца/инфаркт миокарда, через определенный промежуток времени проводят аортокоронарное шунтирование. В качестве шунта зачастую используют биологический материал, взятый непосредственно у больного: лучевую (зона предплечья), внутривенную грудную (зона грудной стенки) артерию, вену. Один конец внедряемой вены/артерии сшивают с веной, другой — с коронарной артерией. Таким образом обеспечивается полноценная циркуляция крови в обход пораженным (вследствие атеросклероза) сосудам. Для проведения манипуляции больного подключают к аппарату искусственного кровообращения. Процедура длится около 3-х часов.
Аортокоронарное шунтирование помогает избавиться от массы проблем, связанных с работой сердца (стенокардия, тахикардия, брадикардия), однако оно не устраняет причину всех этих негативных явлений. Поэтому пациентам, которым была проведена подобная операция, нужно придерживаться предписаний доктора, следить за правильным образом жизни.
Перечень отрицательных явлений, что могут возникнуть после хирургического лечения рассматриваемой болезни, достаточно разнообразен.
- Дефекты сократительных возможностей миокарда, что может проявляться в виде нарушений ритма сердца, сердечной недостаточностью.
- Инфаркт миокарда.
-
Нарушение работоспособности головного мозга вследствие тромбоэмболии его кровеносных сосудов. Зачастую такое явление провоцирует развитие сердечной недостаточности.
- Ухудшение умственных способностей прооперированного, возникающее в результате использования аппарата искусственного кровообращения. Со временем (но не всегда) происходит восстановление умственных возможностей пациента.
- Погрешности в работе органов дыхательной системы: нарушение газообмена, плеврит, пневмония, недостаточное кровоснабжение легких. Причиной этого служит малоподвижность грудной клетки, слабость дыхательной мускулатуры.
- Воспалительные явления.
С целью восстановления трудоспособности, здоровья, сохранения жизни, в послеоперационном периоде прооперированный должен выполнять комплекс мероприятий.
Весь комплекс мер по реабилитации такого рода можно поделить на три группы.
Мероприятия, которые показаны в первые дни после операции (на момент пребывания в стационаре): прием лекарственных препаратов (антибиотики, болеутоляющие, седативные препараты), дыхательная гимнастика, массаж.
Мероприятия, которые показаны после выписки из больницы (первые 3-4 месяца): ранний послебольничный этап. Через 3 недели после хирургического лечения аневризмы больные могут жаловаться на болевые ощущения в груди. Для врача важно выявить точную причину таких болей (стенокардия, послеоперационная рана). Главной целью медикаментозного лечения на данном этапе является минимизация болей в грудной клетке.
Физическая реабилитация предусматривает применение различных видов лечебной физкультуры.
- Дозированная ходьба, адекватно подобранный режим двигательной активности (в течение каждого дня). Постепенно следует увеличивать физические нагрузки, не забывая об отдыхе.
- Лечебная гимнастика, нацеленная на укрепление мышц диафрагмы. Выполнять дыхательные упражнения следует ежедневно, не менее 15 минут в день.
- Массаж (воротниковая зона, спина, боковая поверхность грудной клетки) благоприятствует уменьшению боли, улучшению кровообращения, оказывает успокаивающий эффект. Прохождение полного курса массажа (12-14 процедур) будет способствовать улучшению проходимости бронхов, устранению кардиалгий. Однако рассматриваемая процедура имеет ряд противопоказаний, и только лечащий врач может принять решение о допустимости массажа в послеоперационном периоде.
- Бальнеотерапия (принятие углекислых ванн).

Психологическая реабилитация прооперированного заключается в получении им нужной информации (перспективность послеоперационного лечения, возможности современной медицины и т. д.) в ходе беседы с лечащим врачом. В некоторых случаях пациентам необходима специальная психологическая поддержка.
Мероприятия, которые показаны в позднем послебольничном периоде. Сюда относят санаторно-курортное оздоровление, которое включает бальнеотерапию, массаж, лечение минеральными водами.

источник
Без хирургического лечения аневризма аорты представляет угрозу для жизни пациента, так как при увеличении артериального давления, резких физических нагрузках, травмах происходит ее разрыв с массивным внутренним кровотечением и летальным исходом. Операция может быть проведена через открытый доступ или эндоваскулярным методом. Восстановительный период длительный, рекомендуется щадящий режим и контроль артериального давления, диспансерный учет кардиолога.
При бессимптомном течении болезни рекомендовано консервативное лечение под постоянным наблюдением лечащего врача. Показаниями к оперативному вмешательству являются:
- размер аневризмы грудного отдела аорты более 6 см, а восходящего и брюшного – свыше 5 см; темп роста за 6 месяцев превышает 6 мм; мешковидная форма; интенсивная боль и признаки сдавления соседних органов; расслоение и разрыв требуют срочной операции.
При любом из этих состояний несвоевременное хирургическое лечение может быть фатальным для пациента.
А здесь подробнее о коарктации аорты.
Оперативное вмешательство может быть проведено двумя вариантами – при открытом доступе в грудную клетку или брюшную полость, а также при эндоваскулярной катетеризации с установкой стента. Хотя второй метод сокращает длительность реабилитационного периода, он показан не всем пациентам.
Проводится проникновение в грудную клетку через разрез грудины. Аорта при помощи зажимов отключается от кровотока. После отсечения мешковидной аневризмы отверстие ушивается или накладывается синтетический лоскут. При наличии веретенообразного образования пациент подсоединяется к аппарату искусственного кровообращения (АИК). Измененная часть сосуда удаляется, а дефект перекрывается трансплантатом.
Вначале, через 6 канюль, проводится подключение к оксигенатору аппарата искусственного кровообращения головного и спинного мозга, сердца, органов брюшной полости. Аорта при помощи зажимов изолируется, аневризма вырезается, на ее место ставится трансплантат.
Чаще всего в этом месте расположены веретенообразные аневризмы. Особенностью операции является то, что кровь в верхнюю половину тела поступает из сердца, а в нижнюю – через АИК по созданному шунту. На аорту накладывают поперечные зажимы и удаляют часть сосуда с аневризмой, затем на оставшиеся части подшивается протез.
Для уточнения места и распространения поражения сосуда до операции обязательно проводится аортография. Если расслоение происходит в восходящей и начальной части дуги аорты, то проводится удаление аневризмы по обычной методике, при недостаточности аортального клапана устанавливают искусственный.
При расположении аневризмы до диафрагмы аорта рассекается, обе стенки вначале сшиваются, образуя единую трубку. Потом соединяют разрезанные части между собой, используя трансплантат.
Наиболее опасная локализация, так как от аорты отходят почечные, печеночные и спинномозговые артерии, а также сосуды, питающие желудок и кишечник. После доступа через грудную клетку и брюшную полость, наложения зажимов, проводится продольный разрез на аорте. Формируется обходной путь кровоснабжения для всех крупных сосудов по очереди. Аневризма иссекается, а на аорту ставится защитный протез.
Недостатками открытых операций являются высокая травматичность, длительное передавливание аорты, нарушающее питание органов, риск послеоперационных осложнений.
Поэтому при наличии показаний рекомендуется эндоваскулярная установка на место аневризмы стент-графта. Через него кровь течет вдоль сосуда, а полость аневризмы оказывается изолированной. Со временем там происходит образование тромба, который замещается соединительной тканью.
Операция проводится через бедренную артерию. В нее вводится трубка со сложенным стентом, под контролем рентгена она проводится к месту аневризмы, а затем стент-графт раскрывается. Проводящая система удаляется. Достоинства этого способа:
- время пребывания в стационаре сокращается до 2 — 3 дней; весь период реабилитации длится около 14 дней, что в несколько раз меньше, чем при обычной операции; нет большого разреза и потери крови; можно оперировать пожилых пациентов с тяжелыми заболеваниями.
Эндоваскулярные методики при аневризме не лишены недостатков, так как полость может не перекрыться полностью, что может потребовать повторной операции.
О хирургическом лечении аневризмы аорты смотрите в этом видео:
Если для операции был выбран открытый способ, то больной находится в больнице не менее 14 дней, после чего, при нормальном состоянии протеза аорты, удаляют швы и выписывают домой. Эндоваскулярные операции требуют 2 — 3 дневного контроля в условиях отделения сосудистой хирургии.
В период пребывания в стационаре могут возникнуть такие осложнения:
- кровотечение из швов на аорте; тромбоэмболические закупорки сосудов; отек легких; воспаление раны; почечная недостаточность.
Поэтому перед тем, как пациент может быть выписан, ему проводят рентгенологическое и лабораторное обследование.
При любых хирургических вмешательствах (стоматология, гинекология, урология, ЛОР) проводится антибиотикотерапия, антикоагулянты препятствуют тромбообразованию, а группа гипотензивных средств позволяет корректировать гемодинамику.
Без своевременного лечения аневризма приводит к гибели больного от внутреннего кровотечения. Хотя традиционное оперативное вмешательство остается довольно травматичным, но оно дает надежду на выздоровление. Если же произошел разрыв аневризмы, то шансы на жизнь без лечения исчезают, даже после операции уровень смертности около 90%.
Разрыв брюшного отдела аорты при аневризме
После плановых операций больше половины больных живут свыше пяти лет. Отдаленные последствия могут проявляться в таких состояниях:
- тромбозы сосудов; свищ в кишечнике при удалении аневризмы брюшной артерии; нагноение протеза; нарушение половой функции.
Аневризма относится к тяжелой сосудистой патологии, и ее оперативное лечение не удаляет причину появления. Поэтому для предотвращения подобных нарушений после операции необходимо:
- полностью отказаться от курения и алкоголя; в первый месяц соблюдать щадящий режим и не допускать сильной эмоциональной или физической нагрузки; не поднимать тяжести свыше 5 кг; вес должен быть не выше возрастной нормы с учетом роста; каждый день не менее 2 раз измерять артериальное давление и поддерживать его на уровне 130/85 мм рт. ст.; через 4 — 6 месяцев нужно приступить к тренировкам: ходьба, плавание, а затем легкий бег; для правильного подбора нагрузки рекомендуется тест на велоэргометре.
А здесь подробнее о шунтировании сосудов сердца.
Задача лечебного питания после операции – это нормализация работы кишечника и создание оптимальных условий для восстановления кровообращения в брюшной полости.
Поэтому используют такие правила построения рациона:
- Ежедневное включение в меню продуктов со слабительными свойствами: чернослив, курага, кисломолочные напитки, отруби (через месяц после операции), сок из моркови или тыквы, овсяная каша, растительное масло.
- Исключение компонентов питания, вызывающих повышенное газообразование и раздражающих кишечник: капуста, бобовые, белый хлеб, виноград, газированные напитки. Мясо и рыба должны быть нежирными, готовят их в отварном или запеченном виде. Соль не превышает 3 — 5 г в день (добавлять только в готовые блюда), воды можно пить до 1 литра. Не рекомендуется пить кофе, какао и крепкий чай. Под запретом острые и жареные блюда, субпродукты, навары, животные жиры.
Питание дробное – небольшими порциями 5 — 6 раз в день. При боли в животе пищу нужно хорошо разваривать и протирать.
Операция при аневризме аорты – это единственный способ лечения, ее своевременное проведение дает шанс на выздоровление. Объем и способ хирургического вмешательства определяется локализацией и размером аневризмы. Постоперационный период зависит от состояния пациента и наличия сопутствующих болезней.
Реабилитация длительная, на диспансерном учете больной находится не менее года. В этот период нужно ежедневно контролировать артериальное давление и придерживаться рекомендаций врача относительно питания, физической активности и приема медикаментов.
Если выявлена аневризма сердца, операция может стать единственным шансом на спасение, только с ней прогноз улучшается. Жить без операции в целом можно, но только в том случае, если аневризма, например, левого желудочка очень маленькая.
После 65 лет нестенозирующий атеросклероз брюшного отдела аорты и подвздошных вен встречается у 1 из 20 человек. Какое лечение допустимо в этом случае?
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Выполняется резекция аневризмы при сосудистых патологиях, угрожающих жизни. Резекция брюшной аорты с протезированием позволяет избежать обильного кровотечения и смерти пациента.
Проводится реконструкция сосудов после их разрыва, травмы, при образовании тромбов и т. д. Операции на сосудах довольно сложные и опасные, требуют высокой квалификации хирурга.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Возникает аневризма бедренной артерии из-за множества факторов. Симптомы могут остаться незамеченными, есть ложная аневризма. Если случился разрыв, то необходима срочная госпитализация и операция.
Выпячивание или аневризма сонной артерии может быть врожденным состоянием. Также она бывает левой и правой, внутренней и внешней, мешотчатой или веретенообразной. Симптомы проявляются не только в виде шишки, но и нарушении самочувствия. Лечение — только операция.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Все заболевания, касающиеся сердечно-сосудистой системы, считаются наиболее опасными и довольно тяжело отражаются на здоровье людей. К ним относится аневризма сердечной аорты. Это недуг, при котором проявляется увеличение аорты в связи с перенесенной травмой, инфекцией, наследственностью. Аорта удлинена — что это?
Медицинская наука связывает эту патологию с расширением стенок аорты неестественного характера, при этом происходит расслабление сердечной мускулатуры. Как правило, аневризма наблюдается на конкретном участке и не превышает размеров в 3-5 сантиметров.
При диагностике заболевания, можно наблюдать новообразования в виде опухолей на поверхности сердца. Этим и характеризуется аневризма. Это довольно опасное заболевание, при нем увеличенная аорта в размерах, может производить сдавливание наиболее мелких сосудов, они, в свою очередь, питают сердце.
При этом, размеры сосудистых стенок могут резко отличаться от нормальных, и составлять разницу в 2-3 раза.
В медицинской практике болезнь подразделяют на несколько видов, причем каждый из них зависит от места ее локализации и признаков.
По внешнему виду деление происходит на:
- Плоскую – расположение наблюдается на одном уровне с сердцем и углубление ее вовнутрь. Грибовидную – имеет сходство с грибом, шляпка его опоясывает в полной мере самый опасный участок. Мешковидную – значительное увеличение в объемах происходит с одной стороны, но с другой заметна впадина. Расслаивающую – расслоение происходит в области аорты. Диффузную – постоянно изменяет свою форму, зависит от артериального давления.
Что касается самого заболевания, то оно разделяется на 3 стадии и каждое из них имеет свои характерные особенности:
Острая – по своим признакам наиболее опасная. Причиной является то, что образовывается она стремительно на фоне воспалительных заболеваний или инфарктов. Всего за несколько дней может произойти разрыв стенок, что может привести к смертельному исходу. В этом случае требуется незамедлительное вмешательство хирургов и, в дальнейшем, длительная реабилитация. Подострая – происходит как последствие недугов сердца и перенесенных операций на него, отмечено наличием рубцов. Состояние может наблюдаться в течение до 3 месяцев и иметь менее острую или сдержанную особенность. Хроническая – болезненное состояние протекает в ровной форме, без определенных скачков и острых приступов боли.
При поверхностном обследовании, аневризму могут путать с иными сердечными заболеваниями, поэтому существует определенная классификация, которая помогает выявлять достоверность выявленных симптомов:
- Истинная – выявленная картина имеет полные совпадения с диагностированием. Ложная – жалобы не совпадают с результатами выявленных исследований, при этом обнаруживаются опухоли, которые не имеют отношения к данной болезни. Функциональная – наличие минимальных изменений сосудистых стенок, последствиями чего утрачена полностью или частично способность сокращаться в нормальных пределах.
Довольно часто, заболевание протекает незаметно, без каких-либо проявлений. Выявляется оно практически всегда случайным образом, к примеру, при прохождении осмотров либо при подробном исследовании совершенно другого органа:
- Жалобы выявляются в тех случаях, когда аневризма начинает очень быстро расти, или уже прогнозируется ее порыв. Аневризма восходящей аорты сердца характеризуется яркой картиной с клинической стороны, причиной этому обнаруживается определенное местоположение. Патологическое развитие характеризуется сильным давлением на область ребер или грудной позвоночный отдел. Возникает кашель. От сдавливания бронхов наблюдается одышка. Сердцебиение довольно учащенное. Голос становится хриплым. Жгучая сильная боль в районе спины, которая не проходит даже при приеме лекарственных средств. Слабость. Головокружение. Отеки конечностей.
При осмотре больного, врач обращает внимание на внешние признаки: деформирование грудной клетки, удлиненные ладони, высокий рост.
К великому сожалению медиков, первым симптомом патологической болезни может послужить непосредственно разрыв аорты. Характеризуется это состояние сильнейшим кровотечением в пищеварительные органы. Сопровождается это рвотой с кровяными сгустками, сильнейшим болевым ощущением за грудной клеткой, которые плавно уходят вниз по позвоночному отделу.
- Выявить аневризму мгновенно бывает довольно затруднительно. Заболевание не характеризуется никакими признаками, и даже осмотр терапевта может не найти патологического отклонения. Далее, симптомы болезни очень похожи с иными недугами. Если больной жалуется на кашель, болевые симптомы в районе груди, это, чаще всего, связывается с простудными болезнями. Далее, такое выявление, как аневризма в практике медиков встречается редко, поэтому у них сразу не возникают подозрения именно по этой болезни. Если имеются подозрения, то необходимо сразу посетить кардиолога, именно он сможет квалифицированно провести необходимое обследование.
При диагностировании, доктор назначает ряд нужных исследований.
- Физикальное обследование. Проводится общий осмотр пациента, без привлечения дополнительных способов. Проведение рентгена. Ультразвуковое исследование. Результаты выявляются практически сразу, обследо вание имеет ряд преимуществ:
- Низкая цена. Процедура безопасная. Результат выдается сразу. Исследовательский осмотр продолжается 10-15 мин. Определение объемов и присутствие аневризмы. Выявление осложнений. Нахождение нарастающих тромбов.
МРТ и КТ. Процедуры довольно дорогостоящие, но выдают все необходимые сведения о болезни. Чаще, к таким процедурам прибегают перед операционным вмешательством. ЭКГ. Исследование направлено на изучение работы сердца. Могут выявиться заболевания, которые имеют сходства с аневризмой. Анализы. Пациент сдает на исследование мочу и кровь. Если присутствует заболевание, то в крови могут наблюдаться изменения количества лейкоцитов, свертываемость, процент холестерина завышен. В анализах мочи, редко, но может наблюдаться кровь.
Выделяются множество причин, которые могут спровоцировать изменение:
- Атеросклероз. Предлагаем вам прочитать нашу статью о том, что это такое атеросклероз аорты, симптомы и лечение. Недуги инфекционного характера. Медионекроз. Полученные травмы различной степени тяжести. Наследственность.
Стоит отметить, что аневризма может начать свое развитие в любом месте сердечной аорты, причем чаще это наблюдаются у мужчин, чем у женщин.
Среди признаков, которые способствуют развития болезни, являются:
Возраст больного. Чаще всего, выявляется у тех, возраст которых превышает 50 лет. Симптомы гипертонии артериальной. Наличие вредоносных привычек: курение, прием алкогольных напитков. Гены.
Основной причиной возникновения является дистрофическое изменение, проявление которой остается неизвестной. Именно по этой причине существует риск внезапного летального исхода, при нем наблюдается расслоение аорты и сбои в деятельности клапанного аппарата.
Недавно я прочитала статью, в которой рассказывается о Монастырском чае для лечения заболеваний сердца. При помощи данного чая можно НАВСЕГДА вылечить аритмию, сердечную недостаточность, атеросклероз, ишемическую болезнь сердца, инфаркт миокарда и многие другие заболевания сердца, и сосудов в домашних условиях. Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик.
Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью. Читать далее »
Плановое исцеление болезни включает в себя 2 вида лечения: медикаментозное и оперативное:
К медикаментозному методу относится прием лекарственных препаратов, которые могут повлиять на стенки сосудов, увеличивая их эластичное состояние. Антикоагулянты приводят к нормальной деятельности микроциркуляции, максимально укрепляют аортные стенки, не дают увеличиваться аневризме. Прибегнуть к оперативному вмешательству можно в следующих случаях:
- Мгновенное увеличение в размерах аневризмы, при повышении ее в диаметре свыше 5 см. Внутренне кровотечение по причине разрыва аорты. Полученная травма, в результате которой грудная клетка давит на аорту, чем чинит препятствия для сердца нормально функционировать.
При хирургическом вмешательстве рассматривают 3 вида лечения:
Ушивание. Рассекают слабые стенки и сшивают наиболее плотные части. Резекция. Сердце отключается, переводится на искусственное питание, в этот момент полностью удаляют аневризму. Здоровые стенки сосудов между собой сшивают. Укрепление стенок. В аорту, где разместилась аневризма, вводят растворы, которые эффективно влияют на самостоятельное сокращение сосуда.
Выбор способа лечения недуга полностью зависит от того, как протекает болезнь, на какой она стадии и, конечно, от особенностей организма.
Аневризма довольно долго может протекать без выявления каких-либо симптомов. Наиболее опасным из всех последствий это ее разрыв, что непременно приведет к смертельному исходу, если своевременно не обратиться за помощью медиков.
Однако и без него могут возникнуть ряд осложнений, если проигнорировать выявленное заболевание:
Появление тромбов. Нарушается нормальная работа движения крови, происходят различные завихрения, что ведет к формированию тромбов. Пневмония. Как следствие аневризмы, появляется это заболевание, когда происходит пережим бронхов и после этого создаются весьма благоприятные условия для образования этой болезни. Риск возникновения сердечных болезней. Если аневризма имеет большие размеры, она сдавливает нервные окончания, которые непосредственно влияют на деятельность сердца. По этой причине у больного возникает тахикардия и возникает усиленная нагрузка на левый желудок. Даже в случае удаления аневризмы, нарушения в деятельности сердца могут остаться. Разрыв аневризмы. Относится к самым опасным осложнениям.
 Уровень гемодинамических нарушений. Если аневризма сердца не провоцирует сбоев в кровообращении (что можно выяснить только после проведения комплексного обследования), хирургическое лечение может быть заменено консервативным.
Уровень гемодинамических нарушений. Если аневризма сердца не провоцирует сбоев в кровообращении (что можно выяснить только после проведения комплексного обследования), хирургическое лечение может быть заменено консервативным.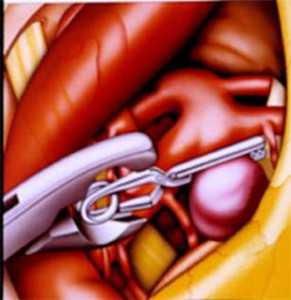 Произвести комплексное обследование больного в условиях стационара. В ходе диагностирования нужно установить параметры аневризмы, ее точное место расположения, общее состояние больного.
Произвести комплексное обследование больного в условиях стационара. В ходе диагностирования нужно установить параметры аневризмы, ее точное место расположения, общее состояние больного.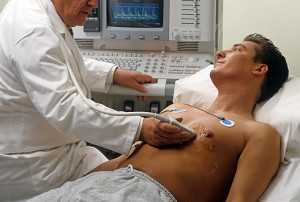 Нарушение работоспособности головного мозга вследствие тромбоэмболии его кровеносных сосудов. Зачастую такое явление провоцирует развитие сердечной недостаточности.
Нарушение работоспособности головного мозга вследствие тромбоэмболии его кровеносных сосудов. Зачастую такое явление провоцирует развитие сердечной недостаточности.