Гипохромная анемия или, как ее еще называют, гипохромия – это заболевание, которое характеризуется снижением уровня гемоглобина в крови. Обнаружить данную патологию можно благодаря простому исследованию – клиническому анализу крови.
Гипохромная анемия – это не одно заболевание. Под этим термином объединяются сразу несколько разновидностей анемий. Однако каждая из них характеризуется снижением уровня гемоглобина в крови. Гемоглобин – это белок, который содержит в своем составе железо. Гемоглобин транспортируется эритроцитами и отвечает за газовый обмен в организме. Если уровень гемоглобина в крови падает, то это приводит к развитию гипоксии органов и тканей. В результате, они не в состоянии нормально функционировать, что серьезно сказывается на здоровье человека.
Если обратиться к греческому языку, то можно узнать, что анемия переводится как малокровие. Это понятие как нельзя лучше отражает суть данного нарушения. Анемия может сопутствовать самым разнообразным заболеваниям, которые тем или иным образом связаны с системой кроветворения.
Кроме того что при гиперхромии снижается уровень гемоглобина в крови, в ней падает численность эритроцитов. Люди, страдающие анемией, в большей степени подвергаются атакам различных вирусов и бактерий. Установлено, что пациенты с анемий в 2 раза чаще обращаются к врачам по поводу кишечных и респираторно-вирусных инфекций.
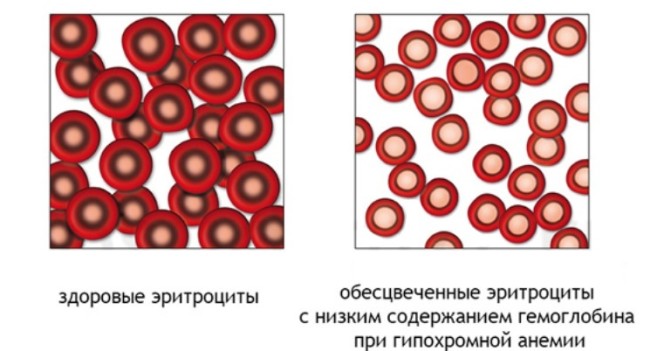
Гиперхромная анемия характеризуется снижением цветового показателя крови. Эритроциты изменяют свою нормальную форму двояковогнутого диска на кольцеобразную форму. В середине таких красных кровяных телец появляется светлый круг, который окаймлен темным кольцом.
Анемия является распространенным нарушением не только среди взрослых людей, но и среди детей. Сразу после рождения ребенок имеет определенный запас железа, который он получил от матери. Если эти запасы не пополнять, то у малыша разовьется анемия.
В зависимости от разновидности анемии будут отличаться причины, приводящие к ее развитию.
Кровотечения, сопровождающиеся потерями крови в больших объемах: при длительных и обильных менструациях, во время операции или на фоне полученной травмы.
Погрешности в питании с недостаточным поступлением в организм витаминов и минералов с пищей. Зачастую по поводу анемии к врачам обращаются вегетарианцы и люди, придерживающиеся строгих диет.
Скрытые внутренние кровотечения, которые могут присутствовать на постоянной основе, либо возобновляться время от времени. Такие кровопотери человек может не замечать. Их источниками часто являются больные десна, воспаленные геморроидальные узлы, пораженные стенки кишечника или желудка, матка и яичники.
Инфекционные заболевания, имеющие хроническое течение. К ним относят туберкулез и гепатит. Железо в организме перераспределяется и плохо всасывается. У людей в преклонном возрасте к анемии часто приводят болезни почек и печени.
Отравление организма различными ядами и химикатами.
Во время вынашивания плода организм женщины нуждается в железе в большей мере, чем в обычные периоды ее жизни. Поэтому беременность всегда сопряжена с риском развития анемии.
Паразитарные инвазии, в частности, заражение глистами, могут приводить к развитию анемии.
Всевозможные патологии крови могут стать причиной развития анемии.
К гибели красных кровяных телец приводят аутоиммунные заболевания, что также способствует развитию анемии.
Отдельно нужно отметить причины анемии у малышей, недавно появившихся на свет, а также у детей, которые родились недоношенными.
Резус-конфликт матери и ребенка.
Заражение плода во время его внутриутробного развития вирусами гепатита, краснухи или иными заболеваниями.
Серьезные погрешности в меню беременной женщины.
Полученные во время родов травмы.
Если кормить ребенка неправильно, не соблюдая рекомендации педиатра, то это в обязательном порядке приведет к развитию анемии. Часто подобная ситуация наблюдается у детей, которые питаются искусственными смесями.
Подростки также находятся в группе риска по развитию анемии. Способствует этому гормональная перестройка и периоды активного роста организма.
Симптомы гипохромной анемии легкой степени тяжести можно действительно спутать с хронической усталостью, с нервным перенапряжением или физическим переутомлением. Однако тяжесть их проявления напрямую зависят от стадии анемии по гемоглобину. Чем его в крови меньше, тем заметнее будут признаки имеющегося малокровия.
К первым симптомам анемии относят:
Ухудшение самочувствия, что проявляется в легком недомогании.
Ослабление концентрации внимания.
Постоянное чувство физической усталости.
В зависимости от того, какая у человека степень тяжести анемии, будут различаться ее симптомы. Об этом можно узнать из таблицы.
Первая (легкая) степень тяжести
Зачастую симптомы нарушения отсутствуют, человек не знает о своей патологии. Возможна незначительная слабость и легкое недомогание.
У больного кружится голова.
Пациент может замечать у себя одышку, которой не было ранее.
Кожа и слизистые оболочки приобретают неестественную бледность.
Сердце начинает биться чаще.
Периодически возникает чувство онемения рук и ног.
Изменяются вкусовые предпочтения, искажается обоняние.
Если не лечить анемию, то возможен летальный исход.
У ребенка симптомы анемии могут не проявляться вовсе. Зачастую данное нарушение диагностируют только после сдачи крови на анализ. Чтобы не пропустить начало анемии, взрослые должны внимательно следить за состоянием здоровья ребенка.
Настораживать должны такие проявления, как:
Ребенок выглядит очень бледным по сравнению со своими сверстниками.
Малыш плохо спит. У него отсутствует аппетит.
В уголках рта могут появляться небольшие трещины.
Физическое и умственное развитие ребенка задерживается.
Если не лечить анемию, то она становится причиной серьезных проблем со здоровьем, а в тяжелых случаях может даже привесит к летальному исходу.
Гипохромная железодефицитная анемия может быть нескольких видов, среди которых:
Микроцитарная железодефицитная анемия. Именно этот вид анемии является самым распространенным. Развивается нарушение на фоне кровотечений, при недостаточном поступлении железа извне (с пищей), либо при условии, что организм не в состоянии этот микроэлемент адекватно усваивать. Также этот вид анемии часто диагностируется у кормящих матерей и у беременных. В группу риска входят дети и женщины детородного возраста.
Сидероахрестическая, или как ее называют, железонасыщенная анемия. Этот вид нарушения характеризуется нормальным уровнем железа в крови, но всасываться оно не может, что приводит к снижению численности молекул гемоглобина в эритроцитах. Такой анемии в большей степени подвержены пожилые люди, алкоголики, а также пациенты, перенесшие отравление ядохимикатами, либо лекарственными препаратами.
Железоперераспределительная анемия развивается в том случае, когда уровень железа в крови повышается на фоне разрушения эритроцитов. Подобное состояние нередко сопутствует туберкулезу, а также заболеваниям, сопровождающимся гнойными процессами.
Анемия смешанного типа. Такая анемия развивается на фоне нехватки в организме витамина В12 и железа. Человек, страдающий подобным нарушением, часто устает, у него ухудшается естественная защита организма, наблюдаются отеки, сосредоточенные в области рук.
У многих людей, впервые столкнувшихся с диагнозом «гипохромная анемия», возникает вопрос – что это такое: наследственное или приобретенное заболевание? На самом деле патология может передаваться по наследству и развиваться в течение жизни. Врожденная форма анемии манифестирует при наличии иных болезней крови, а приобретенная форма – это следствие оперативных вмешательств, инфекции и интоксикаций.
Всемирная организация здравоохранения приводит устрашающие статистические данные. По их сведениям, от анемии страдает каждая 3 женщина и каждый 4 мужчина на планете. Причем нарушение протекает у них в хронической форме. Причиной тому являются скрытые болезни, погрешности в рационе, что способствует нехватке железа для нормальной выработки гемоглобина. При этом сами люди не обращаются к врачам за помощью. Они считают, что их повышенная утомляемость и плохое самочувствие напрямую связано с частыми стрессами и физической усталостью.
Чтобы выставить диагноз доктор осматривает пациента и выслушивает его жалобы. В обязательном порядке врач уточняет, страдали ли от анемии ближайшие кровные родственники. Следующим этапом диагностики является проведение лабораторных исследований. Обязательно сдают кровь на анализ, чтобы подсчитать уровень эритроцитов и гемоглобина в ней.
источник
Клинический анализ крови — наиболее простое исследование, которое помогает выявить серьёзные заболевания. Показатель низкого уровня гемоглобина является признаком гипохромной анемии, или гипохромии.
Гипохромная анемия — собирательный термин для нескольких видов анемий. Характеризуется снижением уровня гемоглобина (железосодержащий белок, присутствующий в составе клеток крови). Это приводит к кислородному голоданию органов и тканей организма. В результате нехватки кислорода они перестают выполнять свои функции, что чревато серьёзными осложнениями.
Анемия с греческого переводится как малокровие. Может встречаться при любом заболевании, которое каким-либо образом связано с поражением крови.
Важно! Люди с низким уровнем гемоглобина болеют в 2 раза чаще кишечными инфекциями и ОРЗ.
При малокровии уменьшается не только уровень гемоглобина и эритроцитов, но и изменяется цветовой показатель. Кровяные клетки также меняют размер и форму, они приобретают вид кольца с просветлением в середине и тёмным ободком по краям.
Проблема анемии часто встречается в педиатрической практике. При рождении у малыша вырабатывается определённое количество железа. В последующем его необходимо пополнять. Если этого не происходит, вероятность появления болезни повышается.
Причины зависят от вида анемии. Однако чаще всего провоцируют заболевание:
- обильные кровотечения (менструации, послеоперационные или сильные травмы);
- несбалансированное питание с недостаточным количеством витаминов, белков. Характерно для людей, которые придерживаются строгой диеты, а также для вегетарианцев;
- внутренние кровоизлияния. Кровопотери могут быть незначительными, но постоянными (частыми). К ним относятся кровоточивость дёсен, геморрой, заболевания ЖКТ. При миоме (доброкачественной опухоли) матки и кисте яичников их полости заполняются кровью, гемоглобин превращается в другие соединения и постепенно рассасывается. В медицине такое явление называется «псевдопотеря крови»;
- хронические инфекционные болезни — при туберкулёзе, энтероколите, гепатите происходит перераспределение железа или его плохое усвоение. У пожилых людей анемию часто провоцируют болезни печени, почек;
- интоксикация, отравление химическими элементами — встречается при железонасыщенной анемии;
- беременность — в этот период организму требуется повышенное количество железа;
- глисты;
- заболевания крови;
- аутоиммунные болезни провоцируют гибель эритроцитов, что приводит к снижению гемоглобина.
Анемия у новорождённых и недоношенных детей появляется при:
- резус-конфликте;
- инфицировании плода в период вынашивания вирусами герпеса, краснухи;
- неправильном питании будущей мамы;
- родовой травме.
У грудничка заболевание может развиться вследствие неправильного питания. В основном это происходит при искусственном вскармливании.
Гипохромная анемия часто встречается в подростковом возрасте, когда происходит изменение гормонального фона.
Медики выделяют несколько видов гипохромной анемии:
- железодефицитная (микроцитарная) – встречается наиболее часто. Причиной могут стать частые кровотечения, недостаток железа и его плохая усвояемость, физиологические процессы (лактация, беременность). Наблюдается больше у детей и молодых женщин;
- железонасыщенная (сидероахрестическая) – характеризуется нормальным уровнем железа в крови, однако этот элемент не всасывается, в результате чего гемоглобин не вырабатывается. Чаще встречается у людей преклонного возраста. Патология наблюдается при алкогольной интоксикации, отравлениях ядами или химическими веществами, длительном употреблении лекарственных препаратов;
- железоперераспределительная — возникает при большой концентрации железа в крови после распада эритроцитов (красных кровяных клеток). Заболевание часто встречается при туберкулёзе, гнойных инфекционных процессах;
- смешанная — развивается вследствие дефицита витамина В12 и железа. Среди основных симптомов выделяют быструю утомляемость, снижение иммунитета, отёчность верхних конечностей.
Болезнь может носить наследственный или приобретённый характер.
- Приобретённая форма возникает после перенесённых операций, инфекционных заболеваний, при отравлениях.
- Врождённая анемия встречается при болезнях крови.
По данным ВОЗ, каждая третья женщина и каждый шестой мужчина страдают хронической формой болезни. Дело в том, что хронические заболевания, несбалансированное питание, диеты приводят к недостатку железа в организме и снижению уровня гемоглобина. Больные привыкают к слабости, плохому самочувствию, объясняя это переутомлением и стрессами.
Длительное время больные не обращают внимания на ухудшение состояния, списывая плохое самочувствие на стрессы и усталость.
Симптомы полностью зависят от степени тяжести анемии. Сначала все пациенты жалуются на:
- общее недомогание;
- быструю усталость;
- нарушение внимание;
- снижение физической выносливости;
- сонливость.
Симптомы выражены слабо. Присутствуют слабость, недомогание.
- онемение конечностей;
- хрупкость ногтей;
- выпадение волос;
- нарушения вкуса и обоняния.
Эта степень заболевания может привести к смерти.
У детей, особенно грудного возраста, симптомы выражены слабо. Диагностировать заболевание часто удаётся только после сдачи анализа крови. Родителям необходимо обратить внимание на следующие признаки:
- бледные кожные покровы;
- плохой сон и аппетит;
- вялость;
- частые простудные заболевания;
- трещинки в уголках рта;
- отставание в физическом и психомоторном развитии.
Длительное игнорирование заболевание может привести к летальному исходу, поэтому патология нуждается в обязательном лечении.
В первую очередь врач проводит внешний осмотр, изучает клинические проявления, наследственные патологии. Диагноз подтверждается на основании исследования общего анализа крови, в котором показан уровень гемоглобина и количество эритроцитов (красных кровяных клеток), позволяющих определить тип анемии и цветовой показатель.
Норма гемоглобина, г/л
Патология, г/л
 Феррум Лек
Феррум Лек  Фенюльс
Фенюльс  Гемофер
Гемофер Средства народной медицины принимают только в качестве поддерживающей терапии и в комплексе с лекарственными препаратами.
- Утром рекомендуется съедать по 100–150 г тёртой моркови со сметаной.
- В течение дня употреблять по несколько кусочков варёной тыквы.
- Крапива улучшает состав крови, повышает уровень гемоглобина и эритроцитов. Для приготовления настоя необходимо измельчить 10 г листьев, запарить стаканом кипятка и настоять 10 мин. Жидкость принимать по 1 ст. л. 3 раза в день.
- Смесь из сухофруктов. Измельчить курагу, чернослив, изюм, инжир, шиповник в равных пропорциях, добавить мёд. Принимать 3–4 раза в день по 1 ст. л.
- Отвар шиповника.
В комплексе с медикаментозным лечением больным рекомендована диетотерапия.
- Ежедневно в рационе должно присутствовать не менее 130–150 г белков животного происхождения (говядина, телятина).
Белки способствуют выработке гемоглобина и эритроцитов.
- рыба, мясо, печень (нежирные);
- творог;
- грибы;
- яйца;
- чёрный и белый хлеб;
- дрожжи;
- гранатовый сок;
- бобовые (горох, фасоль, чечевица);
- ягоды и фрукты с большим содержанием витамина С — шиповник, чёрная смородина, гранатовый сок.
Употреблять в чистом виде гранатовый сок не рекомендуется, лучше разводить его со свекольным в пропорции 1:1.
Продукты, которые препятствуют всасыванию железа:
- овсянка, пшено;
- чай;
- листовая зелень;
- молочные продукты;
- кофе;
- блюда с высоким содержанием жиров.
Продукты, которые следует исключить из рациона — галерея
| I завтрак | II завтрак | Обед | Полдник | Ужин |
|
|
|
|
|
- Каша из проса. Замочить 250 г хлопьев в 500 мл яблочного сока на ночь. Утром проварить смесь в кастрюле с толстым дном в течение 10 мин. В просе содержатся микроэлементы, которые необходимы для укрепления иммунитета.
- Печёная свёкла. Овощ вымыть, обрезать побеги на высоту 1,5 см от корнеплода. Смазать обильно оливковым маслом, присолить морской солью. Запекать в духовом шкафу при температуре 175°С около 45 мин.
- Напиток из дрожжей. 10 г живой культуры растереть в 100 мл воды, оставить на 50 мин. Пить небольшими глотками.
- Ягодный салат. Для приготовления потребуется взять по 50 г малины, ежевики, клубники. Добавить 1 банан и яблоко. Фрукты смешать, сбрызнуть лимонным соком и полить жидким мёдом (1 ст. л.).
- Морс из рябины. 100 г сушёных ягод измельчить, добавить 300 г цветов рябины и 10 г мяты. Залить кипятком в пропорции 2 ст. л. на 200 мл воды. Остудить.
При своевременном обращении к врачу прогноз в большинстве случаев благоприятный. При отсутствии лечения гипохромная анемия может привести к:
- снижению иммунитета;
- задержке роста, умственного и психомоторного развития (у детей);
- развитию кардиомиопатии — при недостаточном поступлении кислорода сердце начинает работать с удвоенной силой. Это приводит к сердечной недостаточности;
- увеличению печени;
- хронической анемии.
Низкий уровень гемоглобина негативно сказывается на нервной системе.
Основной профилактической мерой считается правильное и сбалансированное питание. В рационе должны присутствовать продукты, богатые железом.
- Говяжья печень, почки.
- Перепелиные и куриные яйца.
- Свежие овощи и фрукты — брюссельская капуста, хурма, гранат, свёкла, курага.
Особое внимание на профилактику анемии следует обратить женщинам, поскольку из-за менструации они теряют крови в два раза больше, чем мужчины.
При появлении первых признаков недомогания следует сразу обратиться к врачу и пройти комплексное обследование. В противном случае гипохромная анемия может привести к серьёзным проблемам со здоровьем.
источник
Гипохромная анемия – термин, которым обозначаются несколько видов анемии и который применяется к изменению цветового показателя крови ниже 0,8. При этой группе нарушений уровень гемоглобина, обеспечивающего рубиновый оттенок крови, снижается, и цвет ее меняется.
Причины гипохромной анемии могут быть физиологическими. Так, она наблюдается у подростков в период гормональных изменений, у беременных женщин в момент формирования плацентарного круга кровообращения. Это состояние также может наблюдаться при нарушении питания – у приверженцев строгих диет, вегетарианцев, а также младенцев, находящихся на искусственном вскармливании.
Чаще всего гипохромия сопровождает какое-либо заболевание. У новорожденных и недоношенных детей она возникает из-за резус-конфликта, внутриутробного инфицирования вирусами герпеса или краснухи, неправильного питания матери во время вынашивания, а также при родовой травме.
У взрослых причиной гипохромной анемии может быть обильное кровотечение, которое, в свою очередь, вызывают бытовые травмы и ранения, послеоперационные травмы и даже сильная менструация у женщин. Нередко гипохромия развивается при внутренних кровоизлияниях, когда кровопотери незначительные, но частые. Это может наблюдаться при кровоточивости десен, геморрое, заболеваниях ЖКТ, опухолевых процессах.
Гипохромия сопровождает хронические инфекционные болезни, при которых нарушаются процессы усвоения и перераспределения железа, – туберкулез, энтероколит, гепатит. У пожилых людей анемия может возникнуть при болезни печени и почек.
Гипохромная анемия развивается при отравлении химическими элементами, токсинами глистов. И, конечно, это явление можно наблюдать при заболеваниях крови и аутоиммунных патологиях, приводящих к гибели эритроцитов и снижению гемоглобина.
Гипохромная анемия имеет несколько механизмов развития. В соответствии с ними она подразделяется на железодефицитную или микроцитарную, сидероахрестическую или железонасыщенную и железораспределительную.
Железодефицитная анемия – самый распространенный вид гипохромии. Она связана с дефицитом железа в организме. Это состояние может развиться вследствие кровотечения или же отсутствия микроэлемента в пище. Такое состояние иногда наблюдается после хирургических операций на органах желудочно-кишечного тракта или при постоянной диарее. Дефицит может возникнуть при повышенной потребности в железе, что наблюдается, к примеру, при беременности и лактации. Наконец, железо может просто не поступать в пищу, если человек не употребляет мяса и продуктов, которые восполняют потребности в этом микроэлементе.
Сидероахрестическая анемия по-другому называется железонасыщенной. В этом случае микроэлемент поступает с пищей в достаточном количестве, но организм не может его усвоить и использовать в производстве гемоглобина. Эта ситуация наблюдается у людей преклонного возраста, а также при отравлении токсинами, например, у работников предприятий химической промышленности или у людей, пострадавших от выброса в атмосферу химических загрязнителей. Такое состояние может наступить и при длительном лечении некоторыми медикаментами.
Железораспределительная анемия – состояние, при котором железо в необходимом количестве поступает в организм и усваивается, но по ряду патологических причин наступает массовый распад эритроцитов (красных кровяных клеток), в результате чего концентрация железа в крови повышается. Такое состояние наблюдается при туберкулезе и гнойных инфекционных процессах.
Также возможна смешанная форма гипохромной анемии, сочетающая разные патологические процессы. Это происходит при дефиците витамина В12 и железа.
Симптомы анемии зависят от степени ее тяжести. Первая степень – самая легкая, человек жалуется на общее недомогание, быстро устает физически, у него снижается концентрация внимания, появляется сонливость.
Вторая степень анемии – средняя. В этой стадии к ранее описанным симптомам присоединяется одышка, головокружение, учащенное сердцебиение, кожа становится бледной.
На третьей, тяжелой стадии анемии наблюдается онемение конечностей, ногти и волосы истончаются, нарушается вкус и обоняние. При отсутствии лечения анемия тяжелой степени может привести к смерти.
У детей симптомы гипохромной анемии выражены меньше. Кроме того, малыши не всегда могут описать свои ощущения, поэтому анемия у них диагностируется по результатам лабораторных анализов. Родителям необходимо обратиться к врачу, если у ребенка бледные кожные покровы и трещинки в уголках рта, плохой аппетит и сон, вялость, если он часто простужается, отстает в физическом и психомоторном развитии.
При диагностике гипохромной анемии играют роль два показателя – уровень гемоглобина, который у здоровых взрослых людей составляет примерно 120–160 г/л, и цветовой показатель крови, норма которого – 0,85–1,15. Гипохромия диагностируется, когда цветовой показатель эритроцитов опускается ниже 0,8.
При анемии первой степени цветовой показатель не превышает 0,8, а уровень гемоглобина обычно выше 90 г/л. При анемии второй степени цветовой показатель ниже 0,8, а гемоглобин держится в диапазоне 70–90 г/л. При третьей степени анемии цветовой показатель ниже 0,8, гемоглобин – ниже 70 г/л.
Основной диагностический признак гипохромной анемии – гипохромия эритроцитов. У этого явления есть три степени выраженности. При гипохромии первой степени площадь поверхности эритроцита увеличивается по сравнению со здоровыми клетками, в центре появляется зона просветления. При гипохромии второй степени окрашенной в розовый цвет остается только периферическая часть клетки. При третьей степени окрашена только мембрана эритроцита, из-за чего он выглядит бледным с красным кольцом по краям.
В зависимости от типа гипохромной анемии будут отмечены и другие изменения в общем анализе крови. При железодефицитной анемии уровень сывороточного железа будет понижен, при железонасыщенной и железораспределительной – в норме.
Лечение гипохромной анемии назначают только после определения формы заболевания и устранения его причин. Если анемия вызвана кровотечением, то его нужно ликвидировать. Если дефицит железа образовался в связи с неполноценным питанием, то лечение обязательно включает продукты, богатые белком и железом. Если анемия вызвана инфекционным или воспалительным заболеванием, то в первую очередь лечат основной недуг.
Симптоматическое лечение железодефицитной анемии включает прием железосодержащих препаратов до нормализации уровня гемоглобина, то есть примерно в течение 4–8 недель. Основные препараты на отечественном рынке – Феррум Лек, Гемофер, Фенюльс, Сорбифер дурулес, Феррофольгамма, Тардиферрон, Ферретаб. В условиях стационара, когда необходимо исключить аллергические проявления или при острых кровопотерях и заболеваниях ЖКТ, препараты железа могут быть назначены в виде инъекций. Инъекции показаны при тяжелой форме анемии. В крайних случаях возможно переливание эритроцитарной массы.
При недостатке витамина В12 назначаются инъекции Цианокобаламина на срок 1–2 месяца. При железонасыщенной анемии показан витамин В6. Сроки приема определяет врач.
Диета при лечении гипохромной анемии включает ежедневный прием 130–150 г белков (предпочтительно красного мяса). Это строительный элемент для организма, который способствует выработке гемоглобина и эритроцитов. Стоит употреблять ежедневно 100 г печени, а также рыбные, мясные или грибные бульоны, яйца, творог. Из народных рецептов в рацион полезно включать отвар шиповника, смеси сухофруктов (измельченная курага, чернослив, изюм, инжир, шиповник в равных пропорциях, подслащенные медом) по 1 ст. л. 3–4 раза в день. Показан отвар крапивы, 100–150 г тертой моркови со сметаной, вареная тыква.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
источник
Гипохромная анемия – это одно из общих названий для всех форм анемий, которые характеризуются недостатком гемоглобина, где количественный цветовой показатель в крови составляет менее 0,8. В основном при гипохромных анемиях нарушается образование гемоглобина из-за снижения эритроцитов даже в незначительных количествах. Это происходит вследствие дефицита железа, наследственных патологий в образовании гемоглобина и хронического отравления свинцом.
Среди гипохромных анемий выделяют железодефицитную анемию, талассемию, патологическое изменение синтеза органических соединений (порфиринов) и анемию, возникающую при некоторых хронических заболеваниях.
Недостаток железа является главной и частой причиной гипохромной анемии. Около 10% женщин, находящихся в детородном возрасте, страдают железодефицитной гипохромной анемией, а 20% – имеют скрытую форму дефицита железа.
Кровопотери также относятся к причинам возникновения анемии. В одном миллилитре крови содержится около 0,45 мг железа, таким образом, в период менструации женщина в среднем теряет почти 30 мг. В организме, при неправильном получении железа одновременно с пищей, даже во время незначительного менструального цикла, может нарушиться его баланс и дать началу появления железодефицитной анемии гипохромной. Также имеющиеся разного вида гинекологические заболевания могут стать причиной развития такой анемии. А вот в постменопаузальный период для многих женщин, а также мужчин первым местом среди причин недостатка железа являются желудочно-кишечные кровопотери в результате разного вида опухолей, язв, геморроидальных вен пищевода, дивертикулёза, полипоза кишечника.
Кроме этого, первыми признаками рака прямой кишки и толстого кишечника является именно недостаток железа в организме. Поэтому при наличии железодефицитной анемии все пациенты после сорока лет подлежат обязательному обследованию на определение опухолей с этой локализацией. Иногда имеется некоторая связь между железодефицитной анемией гипохромной и болезнью Крона, а также язвенным колитом неспецифической этиологии и приёмом, например, аспирина и преднизолона. К тому же причинами данных анемий является донорство, носовые кровотечения, геморрагический васкулит, частый анализ крови для проведения разного вида исследований.
Состояние железодефицитной анемии очень часто появляется у беременных женщин в результате повышенного потребления железа, которое необходимо для развития плаценты и плода.
Гипохромная анемия нередко развивается и в период полового созревания, когда в организме присутствует недостаточное количество железа, компенсируемое только его неполноценным поступлением. Алиментарный фактор считается редкой причиной железодефицитной анемии. А в возникновении талассемии, как одной из форм гипохромной анемии, является сниженный синтез в бета-полипептидной цепи, которые образуются двумя парами генов.
Гетерозиготная форма, имеющая один генетический дефект, обычно протекает без каких-либо клинических проявлений. А вот та же форма, в которой происходят патологические изменения во втором и четвёртом гене, подвергается развитию микроцитарной гипохромной анемии с лёгкой или умеренной степенью тяжести. В основном такие пациенты являются носителями этого заболевания. Развитию тяжёлой анемии способствует гомозиготная форма болезни, при которой аномалия происходит в трёх из четырёх генах, повреждающих цепь бета-талассемии. Почти 25% этой формы анемии приходится на чернокожие расы.
Клиническая картина гипохромных анемий характеризуется повышенной утомляемостью, снижением аппетита, неспособностью выполнять некоторые физические нагрузки, головокружением.
Для железодефицитной анемии также свойственна тканевая сидеропения и хорошо выражена мышечная слабость, которая обусловлена сниженным уровнем ферментов, находящихся в мышцах. В результате этого ногти становятся ломкими, а кожа сухой, часто выпадают волосы и появляется ангулярный хейлий. У многих больных меняется вкус, который отмечается желанием съесть зубную пасту, глину, мел. Тканевой дефицит железа выражается ложкообразными ногтями, появляется дисфагия, недержание мочи во время кашля или смеха, нарушается секреция в желудке.
При гипохромной анемии происходит снижение концентрации гемоглобина в большем количестве, чем эритроцитов, поэтому и снижается цветовой показатель. Часто отмечается микроцитоз, но иногда встречается анизоцитоз и пойкилоцитоз. В костном мозге обнаруживают увеличение процентного содержания клеток, находящихся в эритробластическом ряде с определённой задержкой в созревании. Такая форма гипохромной анемии диагностируется без особых трудностей на основе гематологических и клинических показателях.
Симптоматика гипохромной анемии при опухолях проявляется как анемия неясной этиологии. Больные очень часто жалуются только на слабость, а некоторые пациенты в анамнезе имеют даже выраженный эффект от терапии с применением железосодержащих препаратов. И только рентгенологическое исследование, а также анализы крови раскрывают полную картину заболевания. Но, к сожалению, иногда врач успокаивается при отрицательных рентгенологических результатах, поэтому и пропускает опухоли на ранних стадиях.
Иногда, при эрозивном гастрите отмечается сильная кровопотеря, которая не компенсируется железосодержащими препаратами. Кроме того, грыжи в пищевом отверстии диафрагмы, протекающие без болевых симптомов и расстройств со стороны ЖКТ, но характеризующиеся всеми признаками гипохромной железодефицитной анемии, могут усилиться и стать нестерпимыми. В других случаях пациенты жалуются на переполненное чувство за грудной клеткой после приёма пищи, на боль в сердце, как при стенокардии, рвоту.
А вот болезнь Крона должна стать сигналом умеренной гипохромной анемии, которая характеризуется неясными воспалениями, поносами и болями в области живота, повышенной температурой тела, а также кровопотерей из ЖКТ.
Хроническая гипохромная анемия выявляется при анкилостолидозе, которая может продолжаться довольно долго. В этот момент характерны боли в эпигастральной области, тошнота, рвота и понос. Также продолжает уходить кровь из кишечника, поэтому происходит потеря и железа, и белка, приводящего к гипопротеинемии.
У детей, как и у взрослых, выделяют две основные формы гипохромных анемий – это железодефицитная и латентная. Для последней формы характерен изолированный дефицит железа в тканях без анемии. Такая железодефицитная анемия очень часто встречается среди детей младшего возраста. Данное заболевание в основном развивается вследствие недополученного железа при многоплодной беременности или недоношенности, а также, если ребёнок отказывается от еды.
Сам дефицит железа становится причиной ряда нарушений в ЖКТ, которые усугубляют этот недостаток. Огромную роль в этом дисбалансе играет питание ребёнка. Дети грудного и раннего возраста отстают от многих сверстников и в речевом развитии, и в психомоторном. Но, начиная уже с двух – трёх лет у детей наблюдают относительную компенсацию, при которой количество гемоглобина увеличивается до нормы, а вот латентный недостаток железа может присутствовать.
Условиями для появления гипохромной анемии у детей является период полового созревания, особенно это касается девушек. Этот период характеризуется потребностью железа в повышенных количествах в результате появления менструаций и усиленного роста организма. Очень часто в этот момент присоединяются сниженный иммунитет и плохое питание, которое может быть связано с похудением.
Не последнюю роль играют и гормоны. Так, например, андрогены помогают процессу эритропоэзу и активно утилизируют железо, а вот эстрогены практически себя не проявляют. При нарастании железодефицитной анемии усиливается вялость, раздражительность и апатия. У детей появляются жалобы на головокружение и частые головные боли, которые приводят к ухудшению памяти. Также прослушиваются усиленная одышка и приглушённые тоны сердца. На электрокардиограмме отмечаются все признаки изменений стенок миокарда гипоксического и дистрофического характера. Конечности ребёнка на ощупь всегда холодные. У многих детей, больных среднетяжёлой и тяжёлой гипохромной анемией, наблюдается увеличение печени и селезёнки, особенно если присутствует дефицит витаминов и белка, а также активный рахит у грудничков. Происходит снижение выделения желудочного сока, нарушается абсорбция микроэлементов, витаминов и аминокислот, а также снижаются иммунитет и неспецифические факторы защиты.
Заместительная терапия препаратами железа считается основополагающим методом в лечении пациентов с железодефицитной анемией. Для этого используют Лактат, Сульфат или Карбонат железа. Чаще других назначают Сульфат железа – 300 мг три раза в день. Очень часто для лечения гипохромной анемии используют и такие препараты как Ферроплекс, Феромид, Ферроградумент, называющиеся комбинированными.
Все солесодержащие препараты железа сильно раздражают слизистую поверхность желудка и кишечника, поэтому почти пять процентов больных имеют побочные реакции организма в виде тошноты, рвоты и поноса. Этот дискомфорт приходится убирать с помощью уменьшения дозы препарата, сокращения сроков лечения, а иногда даже отменяя лекарственный препарат, что в результате приводит к плохим показателям в лечении. Некоторые пациенты стараются принимать в пищу продукты, в которых содержится железо, но это всё равно не может заменить железосодержащие препараты, тем более вылечить гипохромную анемию. Поэтому в среднем, терапия препаратами железа, чтобы достичь желаемого результата, должна составлять около шести месяцев. Это очень важно для восполнения недостающего количества железа в организме, с последующим его запасом в нём.
При некоторых клинических показаниях назначают внутривенно железосодержащие препараты, а при тяжёлой форме гипохромной анемии применяют вливание эритроцитарной массы. Но самое важное в лечение данного заболевания в первую очередь остаётся устранение факторов его развития. Это касается терапии основного заболевания, которое стало причиной возникновения данной патологии, а затем назначается лечение специфического характера. Оно всегда зависит от формы гипохромной анемии.
Для лечения гомозиготной талассемии гипохромной применяют трансфузии эритроцитов уже с раннего возраста. В основном используют размороженные виды эритроцитов. Вначале проводят курс ударной терапии, которая включает до десяти трансфузий на протяжении двух или трёх недель, и достигают увеличение гемоглобина до 120–140 г/л. После этого назначение вливаний снижают. Данная терапия гипохромной анемии с применением переливаний, улучшает не только общее состояние больного, но и уменьшает значительные изменения в скелете, размеры селезёнки, снижает частоту возникновения у таких детей инфекций в тяжёлых формах, а также улучшает их физическое развитие. Такое лечение надолго продлевает пациентам жизнь. Но иногда, после применения этой терапии, возникают некоторые осложнения в виде пирогенных реакций, повышенного гемолиза и судорог. Кроме того, трансфузионная терапия может стать причиной гемосидероза многих органов. Поэтому при лечении этой формы анемии обязательно назначают Десферал. Он своевременно выводит из организма избыточное количество железа. Доза назначения этого препарата зависит от возраста больного и перелитого количества эритроцитов. Маленьким детям вводят его внутримышечно по 10 мг/кг, подросткам – 500 мг в сутки. Десферал также рекомендуют применять с аскорбиновой кислотой по 200–500 мг, которая усиливает его действие.
В некоторых случаях, когда пальпируют селезёнку, значительно увеличенную в размерах, и ко всем симптомам основной анемии присоединяется тромбоцитопения и лейкопения, показано проведение спленэктомии.
Лечение талассемии гомозиготной этиологии, как одной из форм гипохромной анемии, не даёт серьёзных ремиссий, но значительно улучшает жизнь больных. При терапии гетерозиготной талассемии важно помнить, что все препараты железа крайне противопоказаны. Так как эта форма гипохромной анемии всегда имеет избыточное содержание в организме железа. Поэтому у больных, которые будут принимать железосодержащие препараты, состояние будет крайне ухудшаться в отличие от тех пациентов, которые не станут их получать. А это в результате может стать причиной тяжёлой декомпенсации и гибели больных от различных проявлений гемосидероза.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Ж елезодефицитная анемия (ЖДА) определяется как клинико-гематологический синдром, в основе которого лежит нарушение синтеза гемоглобина вследствие дефицита железа, развивающегося при различных патологических (физиологических) процессах. Наряду с развернутым симптомокомплексом ЖДА выделяют так называемый скрытый дефицит железа, характеризующийся снижением содержания железа в депо (запасах) и сыворотке при сохраняющихся нормальных показателях гемоглобина. Скрытый дефицит железа является предстадией ЖДА, которая развивается при дальнейшем прогрессировании и отсутствии его компенсации.
ЖДА является самым распространенным анемическим синдромом и составляет приблизительно 80% всех анемий. По данным ВОЗ, число людей с дефицитом железа достигает во всем мире 200 млн. К наиболее уязвимым в отношении развития ЖДА группам населения относятся дети младших возрастов, беременные, женщины детородного возраста. В развитых странах Европы и на территории России около 10% женщин детородного возраста страдают ЖДА, а у 20% женщин наблюдается скрытый дефицит железа [1,2]. Частота железодефицитных состояний в виде скрытого дефицита железа в некоторых регионах России (Север, Восточная Сибирь, Северный Кавказ) достигает 50-60% [3, 4]. Распространенность ЖДА у детей в России и в развитых европейских странах составляет около 50%.
Клинические проявления ЖДА обусловлены, с одной стороны, наличием анемического синдрома, а с другой — дефицитом железа (гипосидерозом).
Анемический синдром проявляется хорошо известными и неспецифическими для анемии любого происхождения симптомами (головокружения, шум в ушах, мелькание мушек перед глазами, одышка, сердцебиение и др.). В большинстве случаев снижение уровня гемоглобина происходит постепенно (в отличие от острых кровопотерь), при этом различные органы адаптируются к анемии, в связи с чем жалобы больных не всегда соответствуют показателям содержания гемоглобина. Многие пациенты, особенно женщины, свыкаются со своим недомоганием, приписывая его переутомлению, психическим и физическим перегрузкам. Нередко больные впервые обращаются или попадают к врачу в связи с такими неожиданными и вызывающими у них обеспокоенность ситуациями, как обморочные состояния, связанные с ними падения, а также по поводу длительно сохраняющейся астении и снижения работоспособности после перенесенных вирусных и других респираторных инфекций. При снижении содержания гемоглобина у больных ишемической болезнью сердца (ИБС) могут учащаться приступы стенокардии, увеличивается потребность в нитроглицерине, снижается толерантность к физической нагрузке. В ряде случаев стенокардические жалобы являются ведущими в клинической картине, в связи с чем больные госпитализируются по поводу нестабильной стенокардии или с подозрением на инфаркт миокарда. При наличии выраженной анемии могут появляться признаки сердечной недостаточности, характеризующейся увеличением минутного объема крови (анемическое сердце), а в случаях предсуществующей сердечной недостаточности последняя на фоне развития анемии может усугубляться, становиться рефрактерной к лечению. У больных с дисциркуляторными энцефалопатиями, особенно в пожилом возрасте, на фоне развития ЖДА и тканевой гипоксии головного мозга наступает декомпенсация имеющегося сосудистого поражения головного мозга.
Синдром гипосидероза. Клинические проявления гипосидероза связаны с тканевым дефицитом железа, необходимого для функционирования органов и тканей. Основная симптоматика гипосидероза наблюдается со стороны эпителиальных тканей (кожа и ее придатки, слизистые оболочки) в результате снижения активности некоторых железосодержащих тканевых энзимов, в частности цитохромов. Отмечаются сухость кожи, нарушение целостности эпидермиса. В углах рта появляются изъязвления, трещины с воспалительным валом (ангулярный стоматит). Типичными клиническими проявлениями гипосидероза являются ломкость и слоистость ногтей, их поперечная исчерченность. Ногти становятся плоскими, иногда принимают вогнутую ложкообразную форму (койлонихии).
Некоторые больные отмечают чувство жжения языка. Возможно извращение вкуса в виде неукротимого желания есть мел, зубную пасту, пепел и тому подобное, а также пристрастие к некоторым запахам (ацетон, бензин). Морфологическим субстратом проявлений гипосидероза со стороны слизистых ротовой полости являются атрофия, гиперкератоз, вакуолизация эпителия с резким снижением содержания в эпителиальных клетках дыхательных ферментов (цитохромоксидазы и сукцинатдегидрогеназы). Одним из признаков гипосидероза является затруднение глотания сухой и твердой пищи (сидеропеническая дисфагия), что вынуждает врача подозревать опухолевое поражение пищевода. У девочек, реже у взрослых женщин возможны дизурические расстройства, иногда недержание мочи при кашле, смехе, что придает урологическую направленность обследованию подобных пациентов. У детей могут наблюдаться симптомы ночного энуреза [2]. Возникают дистрофические изменения клеток слизистой желудка, главным образом его тела, с развитием в ряде случаев секреторной недостаточности и появлением соответствующей клинической симптоматики (чувство тяжести, боли), выраженной не столь отчетливо, как при гастритах иного происхождения.
К симптомам, связанным с дефицитом железа, относится мышечная слабость, наблюдающаяся у большинства больных ЖДА и связанная не только с анемией, но и с дефицитом железосодержащих ферментов.
При осмотре больных обращает на себя внимание бледность кожи, которая часто имеет алебастровый или зеленоватый оттенок. Отсюда старое название данного вида анемии – хлороз (зелень). Часто у больных ЖДА отмечается отчетливая “синева” склер (симптом голубых склер). Считается, что чувствительность и специфичность данного признака составляют соответственно 89 и 64% [5]. Данный феномен объясняют тем, что при дефиците железа возникают дистрофические изменения роговицы глаза, через которые просвечиваются сосудистые сплетения, создающие “синеву”. Этот привлекающий внимание при осмотре больных с анемией признак позволяет врачу заподозрить железодефицитный характер анемии и определить направление диагностического поиска.
Лабораторные признаки ЖДА. Основным лабораторным признаком, позволяющим заподозрить железодефицитный характер анемии, является низкий цветовой показатель, отражающий содержание гемоглобина в эритроците и представляющий собой расчетную величину. Поскольку при ЖДА нарушен синтез гемоглобина из-за недостатка “строительного” материала, а продукция эритроцитов в костном мозге снижается незначительно, то рассчитываемый цветовой показатель всегда ниже 0,85, часто составляет 0,7 и менее (все ЖДА являются гипохромными !).
При использовании в лабораторной практике современных анализаторов имеется возможность непосредственного определения среднего содержания гемоглобина в одном эритроците (МСН; в норме 27-35 пг) и среднего содержания гемоглобина в эритроцитах (МСНС; норма 31-36 г на 100 мл крови).
Морфологически при гипохромных анемиях выявляют гипохромные эритроциты, которые преобладают в мазке периферической крови и характеризуются наличием широкого просветления в центре эритроцита.
Эритроцит при этом напоминает бублик или кольцо (анулоцит). Кроме того, в мазке крови больных ЖДА часто встречаются микроциты, в которых содержание гемоглобина меньше, чем в эритроцитах обычного размера.
В мазке периферической крови наряду с микроцитозом отмечаются анизоцитоз и пойкилоцитоз, т. е. встречаются эритроциты неодинаковой величины и различных форм, количество сидероцитов (эритроциты с гранулами железа, выявляемого при специальной окраске) резко снижено по сравнению с нормой, вплоть до полного их отсутствия. Содержание ретикулоцитов в крови, как правило, в пределах нормы, за исключением случаев выраженной кровопотери при соответствующей патологии (обильные носовые и маточные кровотечения) или на фоне лечения препаратами железа. Количество лейкоцитов и тромбоцитов обычно не изменено. У некоторых больных может наблюдаться тромбоцитоз, исчезающий после коррекции ЖДА.
Морфологическое исследование костного мозга для диагностики ЖДА малоинформативно и может иметь значение лишь при специальной окраске на железо и подсчете сидеробластов (эритроидные клетки костного мозга с гранулами железа), количество которых у больных ЖДА значительно снижено.
Содержание железа в сыворотке крови, взятой до начала терапии препаратами железа, снижено, часто значительно. В норме содержание железа в сыворотке у мужчин и женщин составляет соответственно 13-30 и 12-25 мкмоль/л. Наряду с определением концентрации железа в сыворотке диагностическое значение имеет оценка общей железосвязывающей способности сыворотки (ОЖСС), отражающей степень “голодания” сыворотки и насыщения трансферрина железом. Метод заключается в том, что к сыворотке обследуемого прибавляют заведомый избыток железа, часть которого связывается с белком, а другая, несвязанная часть удаляется посредством абсорбции на ионообменной смоле. После этого определяют содержание железа, связанного с белком, и рассчитывают количество железа, которое может связать 1 л сыворотки. Этот показатель и отражает ОЖСС (в норме 30-85 мкмоль/л). Разница между показателями ОЖСС и сывороточным железом отражает латентную железосвязывающую способность, а отношение железа сыворотки к ОЖСС, выраженное в процентах, отражает процент насыщения трасферрина железом (норма 16-50%).
У больных ЖДА отмечаются повышение ОЖСС, значительное повышение латентной железосвязывающей способности и уменьшение процента насыщения трансферрина.
Поскольку запасы железа при ЖДА истощены, отмечается снижение содержания в сыворотке ферритина – железосодержащего белка, уровень которого отражает наряду с концентрацией гемосидерина величину запасов железа в депо. Снижение уровня ферритина в сыворотке является наиболее чувствительным и специфичным лабораторным признаком дефицита железа и подтверждает железодефицитный характер анемического синдрома. Содержание ферритина в норме составляет в среднем 15-150 мкг/л ( у менструирующих женщин показатели ниже, чем у мужчин). Оценка запасов железа может быть проведена посредством определения содержания железа в моче после введения некоторых комплексонов, связывающих железо и выводящих его с мочой. С этой целью используется десферал (десфероксамин). После внутривенного введения 500 мг десферала в норме выводится от 0,8 до 1,2 мг железа, в то время как у больных ЖДА или при наличии скрытого дефицита железа количество выделяемого с мочой железа снижается до 0,2 мг и менее. В то же время при избыточном содержании железа в депо при некоторых анемиях, при которых железо не используется эритроидными клетками, количество железа, выделяемого с мочой после введения десферала, превышает норму.
Другой способ оценки запасов железа — окраска мазков крови и костного мозга на железо и подсчет количества сидероцитов и сидеробластов. Число этих клеток при ЖДА значительно снижено.
Диагностический поиск при подозрении на ЖДА может быть условно представлен в виде нескольких последовательных этапов [1].
1. Диагностика гипохромной анемии представляет наиболее важный этап, так как именно гипохромный характер анемии является ключевым признаком, позволяющим заподозрить в первую очередь ЖДА (все ЖДА являются гипохромными !) и определить дальнейшее направление диагностического поиска. В связи с этим врач-клиницист при трактовке результатов анализа крови должен обязательно обращать внимание не только на цветовой показатель (может быть рассчитан неправильно при ошибочном подсчете лаборантом количества эритроцитов), но и на морфологическую картину эритроцитов, которая отражается в анализе врачом-лаборантом, просматривающим мазок (например, гипохромия, микроцитоз и т.д.).
2. Дифференциальный диагноз гипохромной анемии. Наличие гипохромной анемии делает весьма вероятным предположение о наличии ЖДА, которая формирует основную группу среди гипохромных анемий, однако не исключает гипохромные анемии другого происхождения (не все гипохромные анемии являются железодефицитными!). В связи с этим на данном этапе диагностического поиска необходимо проведение дифференциальной диагностики между ЖДА и так называемыми сидероахрестическими (ахрезия – неиспользование) анемиями. При сидероахрестических анемиях (групповое понятие), обозначаемых также как железонасыщенные анемии, содержание железа в организме находится в пределах нормы или даже имеется его избыток.
Однако в силу различных причин железо не используется для построения гема в молекуле гемоглобина, что в итоге ведет к образованию гипохромных эритроцитов с низким содержанием гемоглобина. Неиспользованное железо поступает в запасы, откладывается в органах и тканях (печень, поджелудочная железа, кожа, макрофагальная система и др.), приводя к развитию гемосидероза.
Правильно распознавать ЖДА и отличить ее от сидероахрестических анемий чрезвычайно важно, так как ошибочный диагноз ЖДА у больных железонасыщенными анемиями может повлечь за собой неоправданное назначение этим больным препаратов железа, что в данной ситуации приведет к еще большей “перегрузке” органов и тканей железом, при этом лечебный эффект будет отсутствовать.
Основные виды гипохромных анемий, с которыми следует проводить дифференциальный диагноз ЖДА:
- анемии, связанные с нарушением синтеза гема, возникающие в результате угнетения активности некоторых ферментов (гемсинтетаза), обеспечивающих включение железа в молекулу гема. Этот ферментный дефект может иметь наследственную природу (наследственные сидероахрестические анемии) или возникать в результате воздействия некоторых медикаментов (изониазид, ПАСК и др.), алкогольной интоксикации, контакта со свинцом и т. п.
Гипохромная анемия может быть одним из проявлений хронической свинцовой интоксикации, при которой нарушен синтез порфиринов – составной части молекулы гема;
- талассемия, относящаяся к группе наследственных гемолитических анемий, связанных с нарушением синтеза глобина – белковой части гемоглобина. Заболевание имеет несколько вариантов и характеризуется признаками гемолиза (ретикулоцитоз, повышение уровня непрямого билирубина, увеличение селезенки), высоким содержанием железа в сыворотке и в депо, гипохромной анемией. Фактически при талассемии речь также идет о сидероахрезии, т.е. о неиспользовании железа, но не в результате дефектов ферментов, участвующих в синтезе гема, а вследствие нарушения процесса построения молекулы гемоглобина в целом из-за патологии глобиновой его части;
- анемии, связанные с хроническими заболеваниями. Этим термином принято обозначать группу анемий, возникающих у больных на фоне различных заболеваний, чаще всего воспалительного характера (инфекционных и неинфекционных).
Примером могут служить анемии при нагноительных заболеваниях различной локализации (легкие, брюшная полость, остеомиелит), сепсисе, туберкулезе, инфекционном эндокардите, ревматоидном полиартрите, злокачественных опухолях при отсутствии кровопотерь. При всем многообразии патогенетических механизмов анемии в данных ситуациях одним из основных считается перераспределение железа в клетки макрофагальной системы, активирующейся при воспалительных и опухолевых процессах. Поскольку истинного дефицита железа при этих анемиях не наблюдается, более оправданно говорить не о ЖДА, а о железоперераспределительных анемиях. Последние носят, как правило, умеренно гипохромный характер, содержание железа в сыворотке может быть незначительно снижено, ОЖСС обычно в пределах нормы или умеренно снижена, что отличает этот вариант анемий от ЖДА. Характерно повышение уровня ферритина в крови. Понимание и правильная трактовка патогенетических механизмов развития анемий при вышеуказанных заболеваниях позволяют врачу воздерживаться от назначения этим больным препаратов железа, которые обычно малоэффективны.
Таким образом, о наличии ЖДА можно говорить в случаях гипохромной анемии, сопровождающейся снижением содержания сывороточного железа, повышением ОЖСС, снижением концентрации ферритина. Во избежание ошибок при трактовке результатов определения содержания железа в сыворотке врач должен учитывать целый ряд факторов, влияющих на полученные показатели:
если исследование проводится после приема препаратов железа (даже на протяжении короткого промежутка времени), то полученные показатели не отражают истинного содержания железа в сыворотке. В связи с этим исследование должно проводиться до начала лечения препаратами железа.
Если последние были назначены, то исследование может проводиться не ранее чем через 7 дней после их отмены;
- трансфузии эритроцитов, нередко проводимые до уточнения природы анемии (выраженное снижение уровня гемоглобина, признаки сердечной недостаточности и т. д.), также искажают оценку истинного содержания железа в сыворотке;
- для исследования сыворотки на содержание железа должны использоваться специальные пробирки, дважды промытые дистиллированной водой, так как использование для мытья водопроводной воды, содержащей незначительные количества железа, влияет на результаты исследования. Для высушивания пробирок не следует использовать сушильные шкафы, так как с их стенок при нагревании в посуду попадает незначительное количество железа;
- в настоящее время для исследования железа принято использовать в качестве реактива батофенантралин, образующий с ионами железа цветной комплекс со стойкой окраской и высоким молярным коэффициентом экстинкции; точность метода довольно высока;
- кровь для анализа следует брать в утренние часы, так как имеют место суточные колебания концентрации железа в сыворотке ( в утренние часы уровень железа выше). Кроме того, необходимо иметь в виду, что на показатели содержания железа в сыворотке оказывают влияние фаза менструального цикла (непосредственно перед менструацией и во время нее уровень сывороточного железа выше), беременность (повышение содержания железа в первые недели беременности), прием оральных контрацептивов (повышение), острые гепатиты и циррозы печени (повышение). Могут наблюдаться случайные вариации исследуемых показателей.
3. Выявление причины ЖДА. После подтверждения железодефицитного характера анемии, т. е. верификации синдрома ЖДА, не менее важной задачей является установление причины данного анемического синдрома. Распознавание причины развития ЖДА в каждом конкретном случае является конечным этапом диагностического поиска. Ориентация на нозологическую диагностику очень важна, так как в большинстве случаев при лечении анемии можно воздействовать на основной патологический процесс.
Основными причинами развития ЖДА являются хронические кровопотери, нарушение всасывания в кишечнике, повышенная потребность в железе, нарушение его транспорта, алиментарная недостаточность. Каждая из указанных причин обычно характерна для определенного контингента больных ЖДА и встречается в соответствующих клинических ситуациях. Так, повышенная потребность в железе лежит в основе ЖДА у беременных и кормящих матерей. У менструирующих женщин основной причиной ЖДА являются меноррагии, а у детей — алиментарная недостаточность.
Хронические кровопотери занимают основное место среди причин ЖДА. Эти кровопотери характеризуются, как правило, небольшим объемом теряемой крови, малой продолжительностью, часто происходят незаметно для больных и не всегда адекватно оцениваются как причина ЖДА врачами различных специальностей. Врачи зачастую забывают о различных механизмах развития анемии при острых и хронических кровопотерях или недооценивают эти механизмы. Если при острых кровопотерях анемия развивается в результате уменьшения массы эритроцитов и зависит как от степени кровопотери, так и от компенсаторной активации эритропоэза, то хронические кровопотери (даже незначительные по объему, но относительно длительные) приводят со временем к истощению запасов железа с последующим развитием ЖДА. Если считать, что в 1 мл крови содержится 0,5 мг железа, то ежедневная потеря 2-3 чайных ложек крови (10 мл, т.е. 5 мг железа) при наличии у больного, например, кроточащего геморроя превышает суточное поступление железа, что истощает его запасы и является фактором риска ЖДА.
Основные источники хронических кровопотерь, которые могут привести к развитию ЖДА, следующие.
1. Желудочно-кишечный тракт (ЖКТ). Кровопотери из ЖКТ являются наиболее частой причиной ЖДА у мужчин и неменструирующих женщин, они могут возникать при различных заболеваниях на всем протяжении ЖКТ:
- кровотечения из десен;
- эрозивный эзофагит (часто вследствие рефлюкса при недостаточности кардии);
- варикозные вены пищевода и кардиального отдела желудка (при циррозах печени и других формах портальной гипертонии);
- острые и хронические эрозии желудка (часто медикаментозной природы);
- язвенная болезнь желудка и двенадцатиперстной кишки;
- опухоли желудка (чаще злокачественные);
- опухоли тонкой кишки (редко);
- дивертикулез тонкой кишки (дивертикул Меккеля);
- терминальный илеит (болезнь Крона);
- дивертикулярная болезнь кишечника (часто при дивертикулитах);
- неспецифический язвенный колит;
- кровоточащий геморрой.
Распознавание источника хронической кровопотери требует от врача тщательного обследования ЖКТ (в ряде случаев неоднократного) с использованием современных методов (рентгенологических, ультразвуковых, эндоскопических, радиоизотопных и др.).
Иногда источником хронических кровопотерь из ЖКТ может быть дивертикул Меккеля, представляющий собой врожденную аномалию (дефект развития желчного протока) и локализующийся в тонкой кишке, чаще на расстоянии 10-20 см от слепой кишки. Слизистая оболочка дивертикула иногда напоминает слизистую желудка, вырабатывает соляную кислоту и пепсин, из-за чего образуются язвы и происходят кровотечения, приводящие к развитию ЖДА.
Симптоматика со стороны органов брюшной полости неспецифична и часто вообще отсутствует. Источник кровотечения можно выявить лишь при лапаротомии.
2. Маточные кровопотери являются основной причиной ЖДА у женщин детородного возраста и могут наблюдаться при следующих состояниях:
- меноррагии различного генеза (дисфункция тромбоцитов и др.);
- дисфункциональные маточные кровотечения;
- миома матки;
- эндометриоз;
- злокачественные опухоли матки;
- наличие внутриматочных контрацептивов;
- задержка плаценты.
Особого внимания заслуживает большая группа женщин, страдающих меноррагиями, у которых специалист-гинеколог не обнаруживает при обследовании какой-либо патологии и причина меноррагии остается неясной.
Получив от гинеколога заключение “данных, свидетельствующих о наличии гинекологической патологии, нет”, подтверждающее отсутствие связи между анемией и имеющимися менструальными кровопотерями, врач-терапевт начинает новый цикл обследования больной в попытке установить истинную природу анемического синдрома. Между тем простой подсчет приблизительного количества теряемого с менструальной кровью железа позволяет оценить истинное клиническое значение меноррагий в развитии ЖДА при отсутствии компенсации этих потерь. Так, средняя менструальная кровопотеря составляет около 50 мл (25 мг железа), что и определяет дополнительные (около 1 мг в сутки) по сравнению с мужчинами потери железа. В то же время известно, что у женщин, страдающих меноррагиями различного генеза, количество теряемой за одну менструацию крови достигает 200 мл (100 мг железа) и более и, следовательно, суточные потери железа составляют около 4 мг. В подобных ситуациях потеря железа за 1 сут уже превышает его поступление на 1 мг, за 1 мес – на 30 мг, а за 1 год дефицит железа достигает 360 мг. Нетрудно понять, что в условиях продолжающихся меноррагий при отсутствии компенсации потерь железа и по мере истощения его запасов у женщин развивается дефицит железа и в последующем — ЖДА. Сроки развития ЖДА при этом зависят от выраженности меноррагий, величины исходных запасов железа, наличия других факторов риска развития ЖДА. С учетом этого врач-интернист при выявлении причин анемии у женщин детородного возраста должен получить информацию о продолжительности менструации (число дней), ее интенсивности (наличие сгустков, количество меняемых прокладок и т. д.), продолжительности цикла (число дней), длительности наличия меноррагий (месяцы, годы).
Следует обсудить эти вопросы совместно с гинекологом в попытках найти оптимальные пути ведения таких больных.
3. Кровопотери в замкнутые полости. Наиболее часто речь идет об эндометриозе – эктопическом разрастании эндометрия, чаще всего в мышечном и подслизистом слое матки, реже – экстрагенитально (легкие, ЖКТ и т. д.). Происходящие циклические изменения в очагах эндометриальной ткани приводят к кровотечениям в замкнутые полости, например между мышечным и подслизистым слоем или внутрь мышечного слоя матки. При этом излившееся с кровью железо повторно не используется для эритропоэза и формируется дефицит железа. В ряде случаев эктопические очаги эндометрия сообщаются с полостью матки, в связи с чем отмечаются меноррагии.
Кровопотери в замкнутые полости наблюдаются также при изолированном легочном сидерозе и так называемых гломических опухолях.
В основе изолированного легочного сидероза лежит поражение базальной мембраны альвеол. При этом в полость альвеол выходят эритроциты, поглощаемые альвеолярными макрофагами, которые содержат гемосидерин и выявляются в большом количестве в альвеолах, альвеолярных ходах, интерстициальной ткани. Возникающие у этих больных анемии носят истинный железодефицитный характер, так как железо, поглощенное макрофагами, не утилизируется для эритропоэза. Заболевание можно заподозрить у молодых пациентов с гипохромной анемией, сочетающейся с кровохарканьем (необязательный признак), иногда лихорадкой, рентгенологическими признаками диффузного поражения легких (мелкие или крупные очаговые тени на фоне сетчатого уплотнения легочной ткани). Известную помощь в диагностике может оказать обнаружение гемосидерина в мокроте или бронхоальвеолярной жидкости при исключении вторичного легочного гемосидероза (митральный стеноз, врожденный порок сердца). Сочетание легочного сидероза с поражением почек, напоминающим картину гломерулонефрита, называют синдромом Гудпасчера.
Гломические опухоли возникают в замыкающих артериях, встречающихся в некоторых артериовенозных анастомозах, например в легких, плевре, кишечнике, желудке. Эти опухоли, особенно при изъязвлении, могут приводить к кровопотерям и развитию ЖДА.
4. Носовые кровотечения являются причиной развития ЖДА главным образом у больных с геморрагическими диатезами (наследственная геморрагическая телеангиэктазия, тромбоцитопенические пурпуры).
5. Гематурии как причины ЖДА могут иметь место при хроническом гематурическом нефрите, IgA-нефропатии, мочекаменной болезни, внутрисосудистом перманентном гемолизе (болезнь Маркьяфавы). Следует иметь в виду, что гематурии не всегда клинически манифестируют макрогематурией и выявляются лишь при исследовании осадка мочи, в частности посредством окраски на гемосидерин при подозрении на гемоглобинурию.
6. К развитию ЖДА могут приводить и так называемые ятрогенные кровопотери, в том числе частые заборы крови для исследований, кровопускания у больных эритремией и эритроцитозом, кровопотери во время процедуры гемодиализа у больных с хронической почечной недостаточностью.
Возможно развитие ЖДА у доноров, особенно при наличии других факторов риска (меноррагии, хронические инфекции и др.). У определенной категории больных, главным образом в психиатрической практике, ЖДА может развиваться при искусственно вызываемых кровотечениях, чаще всего из урогенитального тракта.
7. Нарушение всасывания железа. Поскольку всасывание железа происходит в двенадцатиперстной и проксимальных отделах тонкой кишки, все патологические процессы в этих отделах кишечника могут приводить к развитию дефицита железа. Основными среди них являются:
- энтериты различной этиологии с развитием синдрома недостаточности всасывания;
- резекции тонкой кишки по поводу различных заболеваний (непроходимость, опухоли и др.), ведущие к уменьшению площади всасывания железа;
- резекция желудка по методу Бильрот II (конец в бок), когда происходит выключение части двенадцатиперстной кишки.
Выявление вышеуказанных состояний, как правило, не представляет для врача особых трудностей; они могут быть распознаны на основании клинической картины или анамнестических сведений.
8. Повышенная потребность или повышенный расход железа. Такая причина ЖДА обычно имеет место при беременности, лактации, в период интенсивного роста у девушек и подростков (реже).
У беременных наиболее частой причиной анемий является дефицит железа, особенно при повторных и частых беременностях, многоплодии. Часто ЖДА развивается у женщин, рожавших с интервалом менее 3 лет, так как за этот период не успевают компенсироваться дополнительные затраты железа в предшествующую беременность. Иногда имеющийся у женщин до беременности скрытый дефицит железа манифестирует во время беременности в развернутую картину ЖДА. Риск развития ЖДА у беременных выше при наличии других факторов риска (алиментарная недостаточность, хронические кровопотери и др.). Наряду с дефицитом железа и более редко встречающимся дефицитом фолиевой кислоты причиной снижения уровня гемоглобина у беременных может быть гемодилюция вследствие задержки жидкости (повышение секреции ЛДГ, альдостерона и др.). При этом обычно отсутствует гипохромия эритроцитов, содержание железа в сыворотке в пределах нормы или умеренно снижено. Длительные и частые лактации также могут приводить к развитию ЖДА, особенно при наличии других факторов риска.
В клинической практике встречаются случаи ЖДА у девушек, реже у подростков, у которых отсутствуют хронические кровопотери, признаки нарушения кишечного всасывания и инфекционно-воспалительного процесса. В то же время у этих пациентов наблюдаются астенические проявления, некоторое отставание в развитии, частые заболевания в детском возрасте. В прошлом эти варианты анемий обозначались как ранний хлороз. Проведенные исследования позволили установить, что матери этих пациентов во время беременности страдали ЖДА, лечение которой было неадекватным либо вообще не проводилось. В связи с этим плод получил недостаточное количество железа и родившиеся дети имели скрытый его дефицит, который не проявлялся до тех пор, пока организм не испытывает повышенной потребности в железе (интенсивный рост органов и тканей, появление менструальных кровопотерь у девочек и др.).
Повышенная потребность в железе или его относительный дефицит может наблюдаться у больных В12-дефицитной анемией на фоне лечения витамином В12, когда при возникновении интенсивного нормобластического кроветворения требуется количество железа, превышающее имеющиеся запасы.
Нарушение транспорта железа из крови, приводящее к развитию ЖДА, может иметь место при снижении в крови уровня трансферрина – белка, связывающегося с железом для переноса его в молекулу гемоглобина. Подобные ситуации могут возникать при гипопротеинемиях различного генеза (нефротический синдром с выраженной протеинурией, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), при которых снижается уровень не только альбумина, но и глобулинов, к которым и относится трансферрин.
Выраженное снижение концентрации трансферрина может носить генетический характер.
9. Алиментарная недостаточность способствует возникновению ЖДА вследствие недостаточного поступления железа с пищевыми продуктами, а также низкого потребления белка. Подобные нарушения могут иметь значение у пациентов с низким социально-экономическим уровнем жизни, вегетарианцев, у больных с психической анорексией.
При установлении причины ЖДА основные терапевтические мероприятия должны быть направлены на устранение выявленной причины (лечение энтеритов, оперативное лечение миомы матки, опухоли кишечника и т.д.). В ряде случаев заболевание, лежащее в основе ЖДА, плохо поддается радикальному лечению (геморрагические телеангиэктазии, меноррагии), в связи с чем приходится ограничиваться патогенетической терапией. Основой патогенетической терапии ЖДА является применение лекарственных препаратов железа внутрь или парентерально. В подавляющем большинстве случаев при отсутствии специальных показаний препараты железа следует назначать внутрь.
Для восстановления уровня гемоглобина у больных ЖДА необходимо, чтобы суточная доза двухвалентного железа (всасывается только оно) составляла 100-300 мг с учетом истощенных запасов железа (около 1,5 г). Индивидуальные колебания определяются скоростью эритропоэза, степенью истощения запасов железа и рядом других факторов. В связи с этим при выборе препарата железа, его суточной дозировки следует ориентироваться не только на общее содержание в нем железа, но главным образом на количество двухвалентного железа, содержащегося в данном препарате. В таблице представлены основные лекарственные препараты железа, указаны содержание в них других компонентов, количество общего и двухвалентного железа, суточная дозировка препарата.
источник