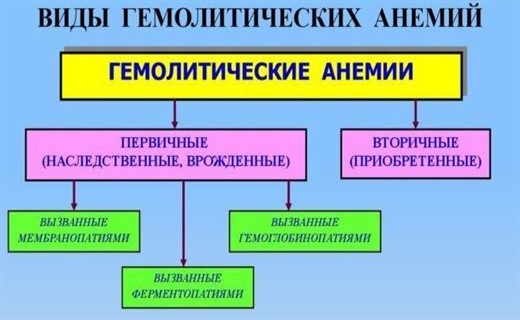
Эти анемии характеризуются патологически повышенным разрушением эритроцитов и могут быть наследственными и приобретенными. Из этой статьи вы узнаете что такое гемолитическая анемия у детей — клинические рекомендации, симптомы и классификацию заболевания, а также о том, как проводится лечение болезни крови.
D58 Другие наследственные гемолитические анемии
D59 Приобретенная гемолитическая анемия
Болезнь крови возникает в результате усиленного разрушения клеток эритроидного ряда. Они могут быть:
- наследственными или приобретёнными;
- с внутрисосудистым или внутриклеточным типом гемолиза;
- связанными с внутренними аномалиями самих эритроцитов (RBC) или внешними воздействиями.
В клинической картине преобладают желтуха и геморрагический синдром. В анализе крови снижены концентрация НЬ, содержание эритроцитов и тромбоцитов. Выражены анизоцитоз, пойкилоцитоз, микросфероцитоз, выявляют «шиловидные», «шлемовидные» клетки и фрагменты RBC.
В биохимическом анализе крови — повышение ЛДГ, непрямого билирубина, возможно снижение сывороточного железа из-за потери его с мочой. В моче — гемосидеринурия, реже — гемоглобинурия.
Прямая проба Кумбса отрицательна. Дифференциально-диагностический критерий — сочетание малокровия, фрагментации красных кровяных телец, лейкоцитоза и тромбоцитопении.
Клиническая картина, которой проявляется гемолитическая анемия у детей разнообразна — от бессимптомных форм до угрожающей жизни. Для анемии характерна триада симптомов: желтуха, спленомегалия, малокровие. Часто возникают задержка физического развития, аномалии черепа и лицевого скелета. В анализах крови выявляют снижение концентрации НЬ, ретикулоцитоз, микросфероцитоз, смещение кривой Прайс-Джонса влево. Снижена осмотическая стойкость эритроцитов. Течение среднетяжёлой и тяжёлой форм болезни иногда сопровождается обострениями.
- Обострение возникает спонтанно или на фоне инфекции: появляется или усиливается желтуха, нарастают размеры селезёнки, она становится болезненной. В крови снижаются концентрация НЬ и содержание красных кровяных телец, нарастает ретикулоцитоз, повышается концентрация непрямого билирубина и ЛДГ. Первый криз, протекающий атипично и редко диагностируемый, способен развиться в период новорождённости.
- Апластический криз при гемолитической анемии обычно провоцирует парвовирусная инфекция (парвовирус В19), оставляющая стойкий иммунитет, поэтому такой криз развивается у пациентов один раз в жизни. Быстро снижаются концентрация НЬ и содержание RBC, иногда — лейкоцитов и тромбоцитов. Содержание билирубина и количество ретикулоцитов не увеличиваются. Состояние больных часто бывает тяжёлым из-за развивающихся гипоксемии и гипоксии. Относительно часто у больных наследственным сфероцитозом развивается желчнокаменная болезнь.
- Клинически симптомы проявляются бледностью с лимонно-желтым оттенком, периодически — явной желтухой, задержкой физического, а иногда и психического развития, врожденными стигмами (башенный череп, широкая переносица, высокое небо, прогнатизм и т. д.);
- Выражены изменения сердечно-сосудистой системы;
- Значительное увеличение и уплотнение селезенки, в меньшей степени — печени;
- Гипогенитализм;
- Периодические гемолитические и апластические (гипорегенераторные) обострения, резко усиливающие проявления гипер- или гипорегенераторного малокровия.
При гемолитической анемии характерны такие лабораторные признаки:
- микросфероцитоз при наличии нормохромных или слабогиперхромных эритроцитов и высокий цветовой показатель;
- снижение минимальной осмотической стойкости красных кровяных телец при повышенной максимальной;
- ретикулоцитоз, достигающий 40 — 50% и более;
- повышение уровня непрямого билирубина при отрицательной пробе Кумбса;
- богатство клеточных элементов с преобладанием эритроидного ростка в пунктате костного мозга.
Апластические кризы, продолжающиеся обычно 1-2 нед., сопровождаются такими симптомами: повышением температуры тела, адинамией, обмороками, головной болью, резкой бледностью (без желтухи), незначительным увеличением селезенки. Одновременно отмечаются снижение цветового показателя, гипохромия красных кровяных телец, ретикулоцитопения, реже тромбоцитопения, угнетение эритроидного ростка костного мозга.
Вне приступа при лёгкой и среднетяжёлой форме лечение малокровия не проводят. При обострении необходимы: инфузионная терапия, переливание эритроцитарной массы при снижении концентрации НЬ менее 70 г/л. Спленэктомия показана при тяжёлой или осложнённой среднетяжёлой форме.
Перед операцией желательно провести вакцинацию поливалентной пневмококковой и менингококковой вакцинами, а также вакциной гемофильной палочки, так как после спленэктомии пациенты подвержены риску более частых и тяжёлых вирусных и бактериальных инфекций.
Ребятам до 6 лет, у которых диагностированы симптомы анемии, предпочтительно проведение альтернативной операции — рентгенэндо-васкулярной окклюзии сосудов селезёнки, сохраняющей функцию органа и уменьшающей гемолиз.
Включает терапию, а также плазмаферез, трансфузии больших доз свежезамороженной плазмы, в случае необходимости — эритроцитарной массы. Разрабатывают новые методы с применением высоких доз внутривенно вводимого Ig (400 мг/кг/сут и более) и ингибиторов апоптоза.
Методом выбора, которым будет проводиться лечение гемолитической анемии является спленэктомия в возможно более ранние сроки, что не ликвидирует заболевания, но приводит к исчезновению или облегчению клинических симптомов. В периоды приступов показаны постельный режим, «печеночный» стол, симптоматическая терапия, гемотрансфузии только при снижении уровня гемоглобина до 70 г/л. При арегенераторных кризах — ежедневное введение эритроцитной массы (7 мл/кг), преднизолон внутрь (1 — 1,5 мг/кг в сутки), 5 — 10% раствор глюкозы с инсулином и витаминами С, B1, B2 внутривенно, витамины B12 (100 — 200 мкг/кг) и В6 (15 — 50 мг/сут) внутримышечно. Стимуляция эритропоэза проводится до появления ретикулоцитарной реакции.
Прогноз: при правильном и своевременном лечении прогноз благоприятный.
Эти заболевания обусловлены врожденным снижением активности ферментов красных кровяных тел, чаще всего глюкозо-6-фосфатдегидрогеназы (Г-6-ФД). Проявляются обострениями в любом возрасте. Гемолиз провоцируется стрессовыми ситуациями, интеркуррентными заболеваниями, употреблением в пищу конских бобов (фавизм), приемом медикаментов и витаминов: сульфаниламидов, нитрофуранов, салицилатов, производных хинина, антиоксидантов, аскорбиновой кислоты, синтетических аналогов витамина К и т.д. В периоде новорожденности подобный криз гемолитической анемии способен послужить одним из патогенетических факторов развития билирубиновой энцефалопатии (ядерная желтуха) даже при отсутствии иммунологического конфликта. Острый гемолиз сопровождается значительным малокровием (нормо- или макроцитарной, гиперрегенераторной), появлением в эритроцитах телец Гейнца, реже — гемоглобинурией, анурией, гиповолемическим шоком. диагноз подтверждается прямым определением наличия Г-6-ФД и других ферментов (пируваткиназа, система глутатиона).
При остром приступе отменяют препараты лечения, вызвавшие гемолиз, и внутривенно вводят раствор глюкозы.
- При тяжелом малокровии производят гемотрансфузию;
- При гипербилирубинемии у новорожденных — заменное переливание крови;
- При длительной анурии показан экстракорпоральный диализ
Прогноз лечения гемолитической анемии в большинстве случаев благоприятен.
Малокровие вызывается образованием антиэритроцитарных аутоантител под воздействием физико-химических факторов (радиация, ожоги, инсоляция, обморожение и т. д.), бактериальных и вирусных инфекций и токсинов, медикаментозных средств, с последующим распадом красных кровяных телец. Отмечаются у мальчиков и девочек всех возрастов, начиная с периода новорожденности.
В отличие от дефицитных анемий, симптомы развиваются остро, в виде криза с тяжелым малокровием, незначительной желтухой, лихорадочной реакцией вплоть до гипертермии, явлениями интоксикации, преимущественным увеличением печени, анемия нормо- или гиперхромная, гиперрегенераторная (со 2 — 4-го дня болезни), уровень непрямого билирубина повышен умеренно, сывороточного железа — значительно. Прямая проба Кумбса у большинства больных отрицательна, но положительна агрегатгемо-агглютинационная проба по Идельсону. В пунктате костного мозга — раздражение эритроидного роетка.
Лечение гемолитической анемии проводят используя глюкокортикоидную терапию, эффективную у 2/3 больных. При отсутствии эффекта применяются иммунодепрессанты (6-меркаптопурин, азатиоприн), облучение тимуса, тимэктомия, спленэктомия. В момент обострения при резком снижении гемоглобина производят переливание отмытых RBC или крови специально подобранного донора.
Прогноз лечения: в большинстве случаев благоприятный, достигается клиническая ремиссия или полное выздоровление; иногда возможен летальный исход.
Лечение проводится с помощью лекарственных препаратов (например, салицилатов, сульфаниламидов, нитрофуранов), однако после их приема возможны развитие гемолиза эритроцитов и повышение концентрации билирубина в крови.
Эритроцитарные мембранопатии (наследственный сфероцитоз, или болезнь Минковского-Шоффара). Наследственный сфероцитоз, или анемия Минковского-Шоффара, чаще проявляется в возрасте 3-15 лет. Инфантильный пикноцитоз способен развиться уже в первые дни жизни, у недоношенных — на 3-4-й неделе, особенно при дефиците витамина Е. В результате гемолиза развивается преходящая гипербилирубинемия. Если удаётся предупредить развитие ядерной желтухи, прогноз, как правило, благоприятный.
Наследственная сфероцитарная анемия (Минковского — Шоффара) характеризуется повышенным гемолизом, происходящим в органах ретикулоэндо-телиальной системы в связи с врожденным дефектом липидных структур оболочки красных кровяных тел, который приводит к проникновению в клетку ионов натрия и потере АТФ. Продолжительность жизни неполноценных RBC составляет всего 8 — 10 дней. Разрушаются они преимущественно в селезенке. Первые симптомы гемолитической анемии у детей могут быть обнаружены в любом возрасте, начиная с периода новорожденности.
Распространённость наследственного сфероцитоза или болезни Минковского-Шоффара — около 1:5000 без учёта лёгких и бессимптомных форм болезни.
В 70% случаев болезнь Минковского-Шоффара — 5R, в 30% — возникает в результате спонтанных мутаций. В основе недуга лежит молекулярный дефект белков мембраны эритроцита, снижающий их осмотическую стойкость. Длительность жизни красных кровяных телец уменьшается до 8-10 дней, дефектные клетки разрушаются в селезёнке.
Из гемоглобинопатии наиболее распространена серповидноклеточная анемия. К этой же группе относят и талассемию. Гемоглобинопатии возникают в результате нарушения синтеза НЬ вследствие мутации генов глобиновых цепей. Болезни этой группы распространены в странах тропического и субтропического пояса, развиваются, как правило, к концу первого года жизни.
Из эритроцитарных ферментопатий наиболее распространена анемия, обусловленная недостаточностью глюкозо-фосфат-дегидрогеназы. Недостаточность этого фермента чаще выявляют у жителей Средиземноморья, Востока, Азии, Африки. Заболевание проявляется у новорождённых.
Появляются в связи с травматической фрагментацией эритроцитов. Причинами механического разрушения могут быть следующие факторы:
- Стеноз или аневризма аорты.
- Сужения или обструкция мелких кровеносных сосудов (ДВС, гемолитико-уремический синдром, синдром Мошкович, системные васкулиты, болезни почек и печени, стрептококковая пневмония).
- Повреждение клапанами сердца и крупных сосудов (протезы клапанов).
- Бег на большие дистанции, занятия контактными видами спорта и др. Основные причины фрагментации эритроцитов в мелких сосудах: повреждение самих сосудов, образование тромбов и фибриновых нитей в кровотоке.
Наиболее распространённый вариант этой группы малокровия, развивающаийся в результате иммунного конфликта — образования AT к изменённым поверхностным Аг собственных RBC.
Образовавшиеся комплексы «эритроцитАТ» либо подвергаются агглютинации друг с другом при незначительном воздействии холода (внутрисосудистый гемолиз), либо поглощаются макрофагами селезёнки (внутриклеточный гемолиз).
Классификация (основана на различии аутоантител):
- Тепловые AT (реагируют с эритроцитами при температуре тела не менее 37 °С);
- Холодовые AT (реагируют с красными тельцами при температуре менее 37 °С);
- Двухфазные гемолизины (фиксируются на RBC при охлаждении какого-либо участка тела и вызывают гемолиз при последующем повышении температуры тела до 37 °С).
Распространённость составляет 1:75 000 — 1:80 000, причём у 80% больных любого возраста гемолитическая анемия вызвана тепловыми AT (агглютининами). У малышей в 79% случаев они направлены против RhAr. Реже наблюдают малокровие с холодовыми AT, чаще после вирусной инфекции у детей раннего возраста и пожилых людей.
Эта болезнь бывает как идиопатической, так и симптоматической (при вирусных инфекциях, лимфопролиферативных заболеваниях, гистиоцитозах, приёме лекарственных препаратов).
Симптомы гемолитической анемии часто начинаются с острого приступа при сочетании внутриклеточного и внутрисосудистого гемолиза. У больного внезапно повышается температура тела, появляются слабость, одышка, тахикардия, желтушность кожи и слизистых оболочек, коричневое или бурое окрашивание мочи, увеличиваются печень и селезёнка. При постепенном начале возникают артралгии, боли в животе.
В анализе крови выявляют нормо или гиперхромное малокровие, анизоцитоз, небольшой ретикулоцитоз. Возможно развитие нормобластоза, сфероцитоза, тромбоцитопении, лейкоцитоза со сдвигом лейкоцитарной формулы влево. Увеличивается СОЭ. Проба Кумбса положительная (проба выявляет комплекс «эритроцитАТ»).
Основные принципы лечения:
- блокирование синтеза аутоантител (преднизолон, цитостатики, циклоспорин),
- ограничение доступа AT к клеткаммишеням (очищенный высокодозный Ig, преднизолон),
- стимуляция регенерации клеток крови (фолиевая кислота).
- применяют и оперативное лечение (спленэктомию).
- при необходимости проводят трансфузии отмытых эритроцитов.
Теперь вам известно все о лечении и симптомах гемолитической анемии у детей. Здоровья вашему ребенку!
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «07» декабря 2017 года
Протокол № 34
Гемолитические анемии – большая гетерогенная по патогенезу группа заболеваний, имеющая общие клинические симптомы в виде желтушности кожи и слизистых оболочек, спленомегалии, реже гепатомегалии, темного цвета мочи (при внутрисосудистом гемолизе) и лабораторные признаки.
NB! К лабораторным критериям гемолитических анемий относятся ретикулоцитоз, гипербилирубинемия преимущественно за счёт непрямого билирубина, повышение 1-й и 2-й фракции ЛДГ, уробилиногена мочи, снижение гемоглобина.
| МКБ-10 | |
| Код | Название |
| D55-59 | Гемолитическая анемия |
Дата разработки протокола: 2017 год.
Пользователи протокола: ВОП, терапевты, гематологи, педиатры, онкологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| GPP | Наилучшая клиническая практика |
| I. Наследственненные гемолитические анемии: | |
| Дефект мембраны: | · наследственный сфероцитоз; · наследственный эллиптоцитоз. |
| НГА, обусловленные изыманиями активности ферментов эритроцитов: | · дефицит глюкозо-6-фосфатдегидрогеназы |
| Гемоглобинопатии: | · серповидно-клеточная анемия · талассемия · талассемия; · гемоглобиноз С; · гемоглобиноз Е. |
| · Приобретенная гемолитическая анемия: | |
| Аутоиммунные гемолитические анемии: | · гемолитическая анемия, связанная с трансфузиями; · гемолитическая анемия новорожденных; · гемолитическая анемия с холодовыми и тепловыми агглютининами. |
| Механические (травматические) гемолитические анемии: | · ПГА, индуцированная химическими агентами; · ПГА, индуцированная инфекцией. |
· Бессимптомная форма обнаруживается случайно при лабораторном обследовании здоровых родителей больных детей или у взрослых пациентов с желчекаменной болезни.
· Лёгкая форма – гемолиз может проявляться во время инфекционного заболевания, а также при повышенной физической нагрузке.
· Средне-тяжёлая форма имеет хроническое, рецидивирующее течение. Обострение или гемолитический криз, возникающий спонтанно, либо на фоне инфекции, сопровождается усилением гемолиза с нарастанием анемии, желтухи, спленомегалии, интоксикации. Вне криза сохраняются умеренно-выраженные симптомы желтухи и спленомегалия.
· Тяжелая форма — дети отстают в развитии, имеют костные деформации черепа, в виде выраженных лобных и теменных бугров, за счёт расширения плацдарма кроветворения. Спленоэктомия у таких больных лишь частично компенсируют гемолиз. Эритроциты больного ребенка при тяжелой форме заболевания эритроциты живут 3-4 дня, это требует постоянных гемотрансфузий.
Таблица 1. По степени тяжести (Perrotta S., Gallagher P.G., Mohandas N. Hereditary spherocytosis) [3]:
| Показатель | Минимальная (бессимптомная) | Легкая | Среднетяжелая | Тяжелая |
| Гемоглобин, г/л | >120 | 100 – 120 | 80 – 120 | 60 – 80 |
| Ретикулоциты, % | 3 – 6 | >6 | >10 | |
| Билирубин общий, мкмоль/л | 17 — 34 | >34 | >51 |
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии постановки диагноза:
| Параметр | Характеристика |
| Клинические данные | Анемия, желтуха и спленомегалия |
| Признаки гемолиза | Повышение билирубина, ЛДГ и Ретикулоцитоз, моча тёмного цвета. |
| Общий анализ крови, выполненный на автоматическом гематологическом анализаторе | Снижение гемоглобина, уменьшение MCV, повышение MCHC, MSCV (средний объем сферичной клетки), увеличение % гиперхромных клеток, повышение RDW, увеличение количества ретикулоцитов |
| Мазок периферической крови | Аномальная морфология эритроцитов, наличие сфероцитов |
| Основными синдромами при гемолитических анемиях являются: · анемия носит нормохромный, нормоцитарный, гиперрегенираторный характер с быстро нарастающей слабостью и плохой адаптацией даже к умеренному снижению гемоглобина; · желтуха, характеризующаяся желтым окрашиванием склер, слизистой оболочки полости рта, кожи; · спленомегалия различной степени выраженности. При гемолитическом кризе признаки тяжелой анемии являются выраженными на фоне острого начала: · лихорадки; · боли в животе; · головной боли; · рвоты; · олигурии и анурии с последующим развитием шока. Синдром гемолиза, который может проявляться жалобами на: · иктеричность кожи и видимых слизистых оболочек (желтуха); · потемнение мочи. · при внутрисосудистом гемолизе цвет мочи может быть от розового до почти черного. Цвет зависит от концентрации гемоглобина, степени диссоциации гема. Цвет мочи при гемоглобинурии необходимо отличать от гематурии, когда при микроскопическом исследовании видны целые эритроциты. · появление чувствительности при давлении, чувства тяжести или боли в левом подреберье, связанные с увеличением селезенки. Чаще степень увеличения селезенки имеет незначительный или умеренный характер. Анамнез: · клинические проявления ГА на момент осмотра – какие и в какой степени тяжести эпизоды (болевые кризы, недомогания и т.п.), были за прошедшие с момента последнего времени осмотра; · предшествующие заболевания, прививки, прием медикаментов и др. · наличие/отсутствие головных болей, приапизма, болей в животе, ночного энуреза, каких-либо неврологических проявлений, которые могли бы свидетельствовать о возможном инсульте; · семейный анамнез при наследственных формах: отягощенная наследственность по наличию гемолитической анемии, ЖКБ. |
| Результаты физикального обследования определяется степенью тяжести заболевания, частотой проявлений гемолитических кризов, наличием осложнений. В стадии компенсации состояние удовлетворительное, может отмечаться легкая субиктеричность кожных покровов, видимых слизистых, небольшая спленомегалия. При гемолитическом кризе: · состояние средней тяжести или тяжелое; · бледность кожи и слизистых; · расширение границ сердца, глухость тонов, тахикардия, систолический шум на верхушке; · одышка; · слабость; · головокружение; · билирубиновая интоксикация: иктеричность кожи и слизистых, тошнота, рвота, боли в животе, головокружение, головные боли, лихорадка, в некоторых случаях расстройства сознания, судороги; · при внутриклеточном гемолизе: гепатоспленомегалия; · при смешанном и внутрисосудистом гемолизе: изменение мочи за счет гемоглобинурии. |
Лабораторные исследования:
· общий анализ крови – с подсчетом ретикулоцитов и морфологической оценкой эритроцитов (средний диаметр эритроцитов, индекс сферичности (норма >3,5),
индекс овалоцитоза (норма >0,85), % содержание морфологических форм
эритроцитов);
· биохимический анализ крови – общий билирубин и его фракции, ЛДГ, АСТ,
АЛТ, ЩФ, холестерин. Концентрация билирубина в сыворотке крови повышена за счет непрямой фракции различной степени выраженности;
· осмотическая резистентность эритроцитов до и после инкубации — эритроциты быстро гемолизируются в гипотоническом растворе натрия хлорида (гемолиз начинается в 0,6–0,7% растворе);
· общий анализ мочи – определение гемосидерина;
· анализ кала – обнаруживается стеркобилиноген;
· иммуноферментный анализ – стандартом диагностики ПНГ считается иммунофенотипирование клеток периферической крови на наличие ПНГ–клона. В заключении по исследованию указывается размер ПНГ-клона в эритроцитах (CD 59 -), гранулоцитах (CD16 -, CD24 -) и моноцитах (CD14 -).
| Лабораторное исследование при анемии Минковского-Шоффара: · наблюдается анемия различной степени тяжести. У 25 % больных анемия может не отмечаться вследствие компенсации. Средний объем эритроцита, среднее содержание гемоглобина в эритроците, цветной показатель могут быть нормальными, повышенными, сниженными; · выраженный ретикулоцитоз; · количество лейкоцитов, тромбоцитов нормальное, повышается после спленэктомии. В мазках крови единичные микросфероциты (эритроциты меньших размеров, гиперхромные, без центрального просветления, пойкилоцитоз); · уменьшение среднего объема эритроцитов при эритроцитометрии и смещение эритроцитометрической кривой влево. |
| Лабораторное исследование при анемии Г-6-ФД: · во время криза: анемия тяжелой степени, лейкоцитоз со сдвигом влево. Морфология эритроцитов при кризе: наличие телец Гейнца, фрагментированных клеток. Через 4–5 дней появляется ретикулоцитоз с пиком через 10–20 дней; · анемия макро- или микроцитарная, в мазках периферической крови отмечается аномалия окраски, формы, наличие телец Гейнца; · при массивном внутрисосудистом гемолизе — гемоглобинурия; · диагноз недостаточности Г-6-ФДГ должен основываться на прямом определении активности фермента. Показано определение активности Г-6-ФДГ у родственников больного. |
| Лабораторное исследование при Талассемии: · основным диагностическим критерием является выявление HbF, А2, Н при исследовании типов гемоглобина; · в анализе периферической крови при большой талассемии тяжелая гипохромная микроцитарная анемия, эритробластоз, нормобластоз, ретикулоцитоз. В мазке выявляются мишеневидные эритроциты; · осмотическая резистентность эритроцитов высокая (гемолиз может на- ступать даже в 0,1–0,2% р-ре натрия хлорида); · на фоне частых гемотрансфузий повышается уровень сывороточного железа, ферритина; · на рентгенограмме: остеопороз, симптом «щетки», «рыбьи» позвонки. |
| Лабораторное исследование при Серповидноклеточной болезни: · основным методом постановки диагноза является электрофорез гемоглобинов, который выявляет повышение содержания HbS; · при сочетании серповидноклеточной анемии и -талассемии повышены концентрации HbF и HbА2. · в анализе крови: нормохромная нормоцитарная анемия различной степени тяжести, анизоцитоз, пойкилоцитоз, при кризе можно обнаружить серповидно-клеточные эритроциты, мишеневидные эритроциты, умеренный ретикулоцитоз; · Часто наблюдается лейкоцитоз, тромбоцитоз вследствие демаркации периферического пула лейкоцитов на фоне микроциркуляторных нарушений, повышенной костномозговой функции, функциональной асплении. · определенные βS-гаплотипы и отсутствие делеции α-глобиновых генов (УД С). Выделяют несколько видов кризов при серповидноклеточной болезни. · Вазоокклюзионный криз: может возникать на фоне провоцирующих факторов как ежедневно, так и несколько раз в году. Характерны тканевая гипоксия и инфаркты органов вследствие нарушения микроциркуляции серповидно измененными эритроцитами. Сопровождается развитием параличей (стаз в мозговых сосудах), гематурией (стаз в почечных капиллярах), асептическим некрозом костей, кожными язвами, кардиомегалией, миалгией, инфарктом легкого, печени, селезенки. Частые кризы могут привести к фиброзу селезенки, функциональной асплении, циррозу печени. Во всех случаях характерен выраженный болевой синдром. Криз обычно разрешается в течение от нескольких часов до нескольких дней. · Секвестрационный криз: появляется у детей и очень редко — у взрослых. Вследствие неустановленных причин у больных со значительной спленомегалией наблюдается внезапная пассивная секвестрация эритроцитов в селезенке, что может вызвать артериальную гипотензию и привести к внезапной смерти. · Гемолитический криз: постоянный умеренный гемолиз эритроцитов отмечается всегда, но иногда может произойти внезапный массивный гемолиз с резким снижением Hb (наблюдается редко). · Апластический криз: чаще вызывают парвовирус человека В19 и состояния, сопровождающиеся дефицитом фолатов. |
| Лабораторное исследование при Иммунной гемолитической анемии: · определение антиэритроцитарного антитела методом прямой и непрямой пробы Кумбса; · в клиническом анализе крови: анемия среднетяжелой/тяжелой степени, нормохромная, нормоцитарная, ретикулоцитоз. В случае острейшего и острого начала — лейкоцитоз, нейтрофилез со сдвигом влево; · нарушение билирубинового обмена за счет непрямой фракции. |
| · миелограмма – характеризуется гиперплазией всех ростков с преобладанием эритроидного; · ЭМА-тест – тест с флюоресцентным красителем эозин-5-малеимид, этот тест наиболее часто используется для оценки НС. ЭМА-тест методом проточной цитометрии может помочь дифференцировать наследственный пиропойкилоцитоз (HPP, MCV |
| · консультация гепатолога – для диагностики и лечения вирусного гепатита; · консультация инфекциониста – при подозрении на вирусные инфекции; · консультация кардиолога – при неконтролируемом АГ, хроническая сердечная недостаточность, нарушения сердечного ритма и проводимости; · консультация других узких специалистов – по показаниям. |
Диагностический алгоритм
Гемолитическая анемия
| Диагноз | Обоснование для дифференциальной диагностики | Обследование | Критерии исключения диагноза |
| Постгеморрагическая анемия | Значительное снижение уровня гемоглобина при высоком уровне ретикулоцитов. | Нормальный гаптоглобин, билирубин и ЛДГ. Микроцитарная анемия. Дефицит железа. Кал на скрытую кровь может быть положительным. | История и физическое обследование часто идентифицируют источник кровопотери. |
| Анемия, вследствие нарушения продукции эритроцитов, обусловленные различными факторами. | Низкий уровень гемоглобина | Снижения выработки эритроцитов, обусловленные различными причинами нарушением функции костного мозга (миелофиброз, миелодиспластический синдром, миелосуппрессия, апластическая анемия), а также анемии при хронических заболеваниях и в следствии дефицита (железа, цианокобаламин, фолиевая кислота (УДС). Клиническая оценка зависит от основной причины. | Низкий уровень ретикулоцитов, признаки гемолиза отсутствуют. |
| Трансфузионная гемолитическая реакция. | Реакция возникает вовремя или сразу после переливания крови. Симптомы острых реакций могут включать: · озноб; · лихорадка; · головная боль; · бледность; · боль в месте инфузии; · боли в животе, спине или груди. |
Признаки острых реакций включают:
· зуд;
· диспноэ;
· крапивница;
· гипотония;
· гемоглобинурия;
· хрипы;
· стридор.
Сбор анамнеза о предшествующих трансфузиях и реакциях при них; Симптомы и признаки ТГР могут возникать от нескольких дней до нескольких недель после переливания и включают:
· бледность;
· желтуха;
· гемоглобинурия;
· пурпура;
· ДВС-синдром.
Может присутствовать несовместимость по ABO-системе между реципиентом и донором.
В случаях анафилактической реакции уровни IgA в сыворотке низкие, а антитела против IgA положительные.
Получить консультацию по медтуризму
Получить консультацию по медтуризму
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение:
Режим: общий.
Диета: стол №5.
Медикаментозное лечение: нет.
Индикаторы эффективности лечения:
· своевременная диагностика;
· отсутствие гемолитических, болевых кризов;
· снижение степени осложнений;
· улучшение качества жизни.
| Вакцина пневмококковая полисахаридная конъюгированная адсорбированная инактивированная, жидкая, 13 валентная |
| Азитромицин (Azithromycin) |
| Алгелдрат (Algeldrate) |
| Амоксициллин (Amoxicillin) |
| Ацикловир (Acyclovir) |
| Бензатин бензилпенициллин (Benzathine benzylpenicillin) |
| Бензилпенициллин (Benzylpenicillin) |
| Вакцина дифтерийно-столбнячная (Diphtheria-tetanus vaccine) |
| Вакцина для профилактики дифтерии, коклюша, полиомиелита, столбняка и инфекций, вызываемых гемофильной инфекцией типа b (Diphtheria, tetanus, pertussis, polio and Haemophilus influenzae type b) |
| Вакцина против гепатита В (Hepatitis B vaccine) |
| Вакцина против гриппа (Influenza vaccine) |
| Вакцина против кори, краснухи и эпидемического паротита (The vaccine against measles, mumps and rubella) |
| Вакцина против полиомиелита (The polio vaccine) |
| Гентамицин (Gentamicin) |
| Гидроксикарбамид (Hydroxycarbamide) |
| Дексаметазон (Dexamethasone) |
| Диклофенак натрия (Diclofenac sodium) |
| Ибупрофен (Ibuprofen) |
| Иммуноглобулин G человеческий нормальный (Immunoglobulin G human normal) |
| Каптоприл (Captopril) |
| Клавулановая кислота (Clavulanic acid) |
| Магния гидроксид (Magnesium hydroxide) |
| Меропенем (Meropenem) |
| Нимодипин (Nimodipine) |
| Омепразол (Omeprazole) |
| Панкреатин (Pancreatin) |
| Парацетамол (Paracetamol) |
| Пиперациллин (Piperacillin) |
| Пневмококковая вакцина (Pneumococcal vaccine) |
| Преднизолон (Prednisolone) |
| Ритуксимаб (Rituximab) |
| Симетикон (Simethicone) |
| Тазобактам (Tazobactam) |
| Флуконазол (Fluconazole) |
| Фолиевая кислота (Folic acid) |
| Цефтазидим (Ceftazidime) |
| Цианокобаламин (Cyanocobalamin) |
| Циклоспорин (Cyclosporine) |
| Циклофосфамид (Cyclophosphamide) |
| Эритромицин (Erythromycin) |
| Эритроцитарная масса |
| Этамзилат (Etamsylate) |
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента:
Немедикаментозное лечение:
Режим: II, III;
Диета: стол №5.
Медикаментозное лечение:
Подходы к лечению гемолитических анемий определяются формой заболевания, первостепенной задачей является устранение гемолизирующего фактора.
План мероприятий:
1) гемотрансфузия отмытых эритроцитов (при случае снижения концентрации красных кровяных телец до критических показателей);
2) для устранения симптомов (иктеричность кожи и видимых слизистых оболочек, анемия, острый болевой криз);
3) и нормализации размеров печени и селезёнки показано применять глюкокортикоидные гормоны.
4) при аутоиммунной гемолитической анемии план лечения дополняется цитостатиками, также возможно оперативный метод лечения спленэктомия.
5) При дефиците фолатов (в гемограмме нарастает показатель MCV) назначение препаратов, содержащих цианокобаламин и фолиевую кислоту [4] (фолиевая кислота при длительной гормональной терапии).
Медикаментозное лечение в зависимости от формы:
| Группа пациентов | Линия лечения | Лечение | УД, ссылка |
| Наследственные: Дефект мембраны эритроцитов. | Первая линия терапии | Спленоэктомия+сопроводительная терапия: 1) Спленэктомия не показана больным с асимтоматическим течением заболевания. 2) С целью профилактики тяжелых инфекционных осложнений перед или после спленэктомии рекомендуется профилактическая вакцинация антипневмококковой вакциной. 3) При гемолитическом кризе заместительная гемотрансфузия по жизненным показаниям в дозе 8–10 мг/кг, дезинтоксикационная терапия, коррекция водно-электролитного баланса, сердечно-сосудистые препараты по показаниям. Глюкокортикоиды и препараты железа нецелесообразны. При арегенераторном кризе показаны кортикостероиды коротким курсом в дозе 1–1,5 мг/кг. |
Grade A
Серповидно-клеточная болезнь, талассемии.
линия
терапии
1) Основная терапия направлена на лечение осложнений.
2) Для повышения эритропоэза длительно назначаются препараты фолиевой кислоты. Трансфузии эритроцитов обычно не проводят, однако профилактические заменные трансфузии крови могут снизить количество кризов.
3) Сопроводительная терапия: во время криза больного следует назначать адекватную гидратацию и обезболивающие средства, эффективно назначение кислорода.
4) Осторожно проводится общее обезболивание (смотреть Приложение 1, 2, 3, 4], из-за высокого риска гемолитического криза.
5) Детям раннего и младшего возраста рекомендуется профилактическая вакцинация пневмококковой вакциной.
При инфекционных осложнениях показано назначение антибиотиков широкого спектра.
1) Исключение препаратов, вызвавшие кризис;
2) Лечение инфекции, декомпенсации сахарного диабета, на фоне которых возник криз.
3) У новорожденных при выраженной гипербилирубинемии проводят заменное переливание крови.
4) Дезинтоксикационная терапия, коррекция объема циркулирующей крови, кислотно-щелочного равновесия.
5) Заместительная гемотрансфузия при тяжелой анемии на фоне антикоагулянтов (массивный гемолиз эритроцитов ведет к высвобождению тромбопластических субстанций и провоцирует ДВС-синдром).
6) При массивном внутрисосудистом гемолизе показан плазмаферез, при острой почечной недостаточности — гемодиализ.
Профилактические прививки проводятся только по эпидемиологическим показаниям.
Реакция Кумбса положительная.
Аутоиммунная гемолитическая анемия.
2) Основным методом лечения является монотерапия стероидами — преднизолон в суточной дозе 2 мг/кг, разделенной на 2–3 приема. Курс должен составлять не менее 4 недель с постепенной отменой под контролем ретикулоцитоза и при отрицательной пробе Кумбса. Внутривенное введение иммуноглобулинов по 0.5-1г/кг в сутки в течение 5 дней.
2) Гемотрансфузии производят только по жизненным показаниям: отмытые эритроциты по индивидуальному подбору.
1) Ритуксимаб** по 375 мг/м 2 , препарат вводят внутривенно, 1 раз в неделю, до 4х инъекций на курс;
2) Иммунодепрессанты: азатиоприн* (УДС) 1,5–2 мг/кг в сутки в 3–4 приема. В случае необходимости суточная доза может быть увеличена до 200–250 мг в 2–4 приема ; циклофосфамид 2–3 мг/кг с индивидуальным подбором режима и дозы, циклоспорин А– 100-250 мг/кг/сут, не менее 6 месяцев.
При отсутствии эффекта от гормональной терапии, если доказана секвестрация эритроцитов в селезенке, решается вопрос о проведении спленоэктомии.
Терапия второй линии
1) Отмена провоцирующего лекарственного препарата, посиндромная терапия: борьба с анафилактическим шоком, ДВС-синдромом, ОПН, интоксикацией, гемотрансфузионная коррекция.
2) При отсутствие эффекта от отмены лекарственного препарата в течении 3х недель, проводится монотерапия стероидами в дозе 1мг/кг/день, с постепенной отменой в течении 2 месяцев.
Перечень основных лекарственных средств:
| МНН препарата | Доза, кратность, длительность применения | УД, ссылка | |
| Иммуносупрессивные препараты | |||
| преднизолон | для детей: начальная доза — 1-2 мг на кг массы тела в сутки в три или четыре приема, поддерживающая — 0.3-0.6 мг/кг/сут. | УД С [1,2,5,9] | |
| дексаметазон | Дозирование у детей старше 6 лет Рекомендуемая доза составляет от 0.08 мг до 0,3 мг/кг массы тела или от 2.5 мг до 10 мг/м2 площади поверхности тела, разделённая на 3 или 4 приёма. Детям – в/м в дозе 0,02776-0,16665 мг/кг каждые 12-24 ч. | УД В [1,2,5,9] | |
| иммуноглобулин человеческий Ig G | для в/в введения 10%, 2 гр/20 мл 1 мл на кг массы: рассчитанную дозу можно ввести в 2-3 приема с интервалом 24 ч. | УД D [1,2,5,9] | |
| иммуноглобулин человеческий Ig G | для в/в введения 10%, 5 гр/50 мл 1 мл на кг массы: рассчитанную дозу можно ввести в 2-3 приема с интервалом 24 ч. | УД D [1,2,5,9] | |
| циклофосфамид | перорально циклофосфамид назначается в дозе 2-6 мг/кг/день, что эквивалентно 120-240 | УД С [1,2,5,9] | |
| циклоспорин А | 2 –7 мг/кг/сут (в 2 приема) | УД В [1,2,5,9] | |
| ритуксимаб | концентрат для приготовления раствора для инфузий 10 мг/мл – 10 мл, 50 мл | УД С [1,2,5,9] | |
| Антиметаболиты | |||
| гидроксикарбомид | УД [1,2,5,9] | ||
| Противогрибковые препараты | |||
| флуконазол | 3–12 мг/кг/сут. Не следует превышать максимальную суточную дозу 400 мг у детей. 1 раз в сутки | УД В [1,2,5,7] | |
| Антимикробные препараты | |||
| азитромицин или | внутрь, 500 мг в сутки | УД В [1,2,5,8] | |
| пиперациллин/ тазобактам или | детей старше 12 лет с нормальной функцией почек составляет 4 г пиперациллина/0.5 г тазобактама каждые 8 часов. Общая суточная доза зависит от степени тяжести и локализации инфекции и может варьироваться от 2 г пиперациллина/0.25 г тазобактама до 4 г пиперациллина/0,5 г тазобактама, вводимых каждые 6, 8 и 12 часов. Пациенты детского возраста (от 2 до 12 лет): рекомендуемая доза составляет 100 мг пиперациллина/12,5 мг тазобактама на кг массы тела каждые 8 ч. Общая суточная доза зависит от степени тяжести и локализации инфекции и может варьироваться от 80 мг пиперациллина/10 мг тазобактама до 100 мг пиперациллина/12,5 мг тазобактама на кг массы тела, вводимых каждые 6 или 8 часов. Максимальная суточная доза не должна превышать 4 г пиперациллина/ 0.5 г тазобактама. Детям младше 2 лет препарат назначать по показаниям. | УД В [1,2,5,8] | |
| цефтазидим или | Дети с массой тела менее 40 кг и дети старше 2 месяцев – в виде инъекций: – от 100 мг до 150 мг/кг/сут-ки в три введения, максимальная суточная доза 6 г. и дети с массой тела более 40 кг максимальная суточная доза – 9 г/сутки | УД В [1,2,5,8] | |
| эритромицин | Дети старше 6 лет Обычно применяют от 30 мг/кг до 50 мг/кг массы тела в сутки, разделенных на 3-4 приема, или каждые 6-8 ч. При тяжелых инфекциях дозу можно увеличить в два раза и применять каждые 6 ч. Применяется только для детей, у которых однократная доза составляет не менее одной таблетки (NB!таблетки нельзя делить). Если имеются проблемы с глотанием, следует использовать другие формы (например, сироп). Максимальная суточная доза − 4 г. | УД С [1,2,5,8] | |
| амоксоциллин + клавулановая кислота | новорожденные по 30 мг/кг каждые 12 часов; дети от 1 до 3 месяцев по 30 мг/кг каждые 12 часов; дети от 3 месяцев до 18 лет по 30 мг/кг (максимально 1,2 г) каждые 8 часов | УД В [1,2,5,8] | |
| меропенем | Дети в возрасте от 3 месяцев до 11 лет с массой тела менее 50 кг — 10-40 мг/кг У детей массой тела более 50 кг следует использовать дозы, рекомендованные для взрослых до 2 г три раза в день | УД В [1,2,5,8] | |
| гентамицин | Суточные дозы составляют: новорожденным и детям грудного возраста – 2 – 5 мг/кг, детям в возрасте от 1 года до 5 лет – 1,5 – 3 мг/кг, 6 – 14 лет – 3 мг/кг. Максимальная суточная доза для детей всех возрастных групп составляет 5 мг/кг. Препарат вводят 2 – 3 раза в сутки | УД В [1,2,5,8] | |
| бензатин бензилпенициллин | 600 000 – 1 200 000 МЕ для детей, в зависимости от возраста. Детям до 12 лет или с массой тела до 30 кг – 600 000 МЕ, детям старше 12 лет или с массой тела более 30 кг – 1 200 000 МЕ. | УД С [1,2,5,8] | |
| Противовирусные препараты | |||
| ацикловир | крем для наружного применения 5%-5,0 Дети в возрасте 6 лет и старше:800 мг четыре раза в сутки; дети в возрасте от 2 до 5 лет: 400 мг*4 раза в сутки. Дети в возрасте до 2 лет: 200 мг *4 раза в сут. | УД С | |
| МНН препарата | Доза, кратность, длительность применения | УД, ссылка |
| Антацидные препараты: | ||
| алгелдрат+магния гидроксид+симетикон | Для приема внутрь, детям (старше 14 лет) рекомендуется принимать по 10 мл 4 раза в сутки. Максимальная суточная доза не должна превышать 60 мл в сутки. | УД В [1,7] |
| Ингибиторы протонной помпы: | ||
| омепразол | Дозировка для детей старше 12 лет 1 мг/кг/сут | УД В [1,7] |
| Ферментный препарат: | ||
| панкреатин | капсула для приёма внутрь 10000 МЕ. 1000 липазных ЕД/кг на каждый прием пищи для детей младше четырех лет и 500 липазных ЕД/кг во время приема пищи для детей старше 4 лет и взрослых. | УД С [1,7] |
| Ингибиторы АПФ (NB! ** применять с информированного согласия родителей): | ||
| каптоприл** | таблетка для приёма внутрь 12,5 мг | УД D [1,7] |
| Гемостатический препарат: | ||
| этамзилат натрия | Суточная доза для детей составляет половину дозы для взрослых. 2-4 мл (250 — 500 мг) каждые 4-6 часов до исчезновения риска развития кровотечения. В неонатологии: препарат должен вводиться внутримышечно 10 мг/кг массы тела (0,1 мл = 12,5 мг), в течение 2 часов после рождения, и затем каждые 6 часов в течение 4 дней | УД D [1,7] |
| Блокаторы кальциевых каналов: | ||
| нимодипин | по 0,03 г (30 мг), 0,02% раствор по 50 мл (всего 10 мг) | УД В [1,7] |
| Витамины (NB! **применять с информированного согласия родителей): | ||
| Фолиевая кислота** [10] | по 1 мг. | УД С [1,7] |
| Цианокобаламин | При анемиях, связанных с дефицитом цианокобаламина, вводят по 0,1 – 0,2 мг 1 раз в 2 дня, при анемии Аддисона-Бирмера с явлениями фуникулярного миелоза и при макроцитарных анемиях с поражениями нервной системы – по 0,5 мг и более на инъекцию в первую неделю ежедневно, а затем с интервалами до 5 – 7 дней. При постгеморрагических и железодефицитных анемиях назначают по 0,03-0,1мг 2 – 3 раза в неделю, при апластических анемиях в детском возрасте и у недоношенных – по 0,03 мг в день в течение 15 дней. | УД С [1,7] |
| Дозовый режим неопиоидных аналгетиков | ||
| Препарат | Доза для взрослых и детей с массой тела >50 кг | Доза для детей с массой тела | Примечание |
| парацетамол | 650-1000 мг каждые 4 часа | 10-15 мг/кг/каждые 4 часа, внутрь 15-20 мг/кг каждые 4 часа – ректально | Достаточное питье, с осторожностью при заболеваниях печени |
| НПВП С осторожностью при почечной и сердечной недостаточности | |||
| Ибупрофен | 400-600 мг каждые 6-8 часов | 10 мг/кг каждые 6-8 часов. 4 до 12 лет с весом тела от 16 до 39 кг. Максимальная суточная доза для детей составляет 20-30 мг/кг массы тела, в 3-4 приема. дети старше 12 лет: Рекомендуемая доза составляет 600-1800 мг ежедневно, разделенная на несколько приемов | С осторожностью при нарушении функции печени, почек, заболеваниях сердечно-сосудистой системы, с указаниями в анамнезе на язвенную болезнь желудка и/или двенадцатиперстной кишки, кровотечения из ЖКТ. |
| Диклофенак натрия | 50 мг каждые 8 часов | детям старше 6 лет (2 мг/кг в 2 или 3 приема). Детям старше 14 лет и подросткам назначают препарат в дозе из расчета 0,5-2 мг/кг массы тела/сут (в 2-3 приема, в зависимости от тяжести заболевания). Максимальная суточная доза не должна превышать 150 мг. | С осторожностью применять вместе с антикоагулянтами и противодиабетическими средствами, а также пациентам с заболеваниями печени и почек, больным артериальной гипертензией, с сердечной недостаточностью. В процессе терапии препаратом необходимо осуществлять контроль за функциями печени и почек, за составом периферической крови. При внутримышечном введении курс лечения — не более 5 суток. |
Применение трансфузий эритроцитарной массы:
Показания:
Трансфузии эритроцитной массы при наследственном сфероцитозе – эффективный метод лечения тяжелых, потенциально летальных случаев анемии и показан при снижении Hb менее 60 г/л. При тяжелой форме НС у детей раннего возраста (до 3-х лет) по показаниям ежемесячные заместительные трансфузии эритроцитной массы.
Трансфузионная терапия (УДС).
Незначительное количество пациентов с СКБ имеют частые и крайне тяжелые болевые кризы. Данные пациенты имеют очень низкое качество жизни. Есть эмпирическое доказательство, что регулярные трансфузии эритроцитной массы могут прекратить изнуряющую боль.
Трансфузионная терапия (УДС).
В случае глубокой анемии требуются трансфузии эритроцитарной массы. Наиболее часто трансфузии требуются у больных HbSS, наименее часто – HbSC. Описан случай комбинированного лечения без использования эритроцитной массы у ребенка с HbSD: однократное введение ВВИГ в дозе 1 г/кг в сочетании с ежедневными инъекциями рекомбинантного эритропоэтина в дозе 100 Ед/кг. На 4-й день терапии был отмечен существенный прирост числа ретикулоцитов. В настоящее время ВВИГ рассматривается как терапия выбора при ТКА.
Хирургическое вмешательство:
· Спленэктомия (УДB)
Показания для проведения вмешательства:
· тяжелая форма гемолитической анемии Минковского-Шоффара;
· развитие гиперспленизма, проявляющегося тромбоцитопенией, лейкопенией;
· формирование желчекаменной болезни;
· течение болезни с частыми кризами, сопровождающимися задержкой развития, склонностью к инфекционным заболеваниям, костными деформациями, нарушающими качество жизни пациентов;
· перед проведением спленоэктомии детям показано введение вакцин Haemophilus influenzae типа b + S.pneumoniae + N.Meningitidis.
Возраст:
· тяжелая форма в возрасте не ранее 3 лет;
· средне-тяжелая форма в возрасте 6-12 лет;
· легкая форма – при наличии камней в желчном пузыре при одномоментном выполнении спленэктомии и холецистэктомии в любом возрасте старше 6 лет;
· при высокой билирубинемии и ретикулоцитозе, при нормальном Hb в возрасте старше 6 лет (для предотвращения развития желчнокаменной болезни).
Противопоказания для проведения вмешательства:
· дети младше 5 лет.
Дальнейшее ведение:
· регулярное наблюдение гематолога: легкая и среднее и тяжелая формы 1 раз в год, тяжелая форма ежемесячно;
· при каждом посещении необходимо оценивать общее состояние здоровья, физическое развитие ребенка, размер селезенки и толерантность к физической нагрузке;
· саплементация фолатами проводится при тяжелом и среднетяжелом течении НС, и не обязательна при легкой форме (УД C). Ежедневная доза должна быть 2,52 мг/сут в возрасте до 5 лет, и 5мг/сут старше 5 лет;
· проведение лабораторного и инструментального обследования – общий анализ крови с подсчетом ретикулоцитов (при легкой форме 1раз в год; при средн-тяжелой форме 1 раз в год при интеркуррентных заболеваниях; при тяжелой форме – ежемесячно);
· биохимический анализ крови (общий билирубин и его фракции; АЛТ, АСТ, ЛДГ, ЩФ) – при легкой и средне-тяжелой форме – 1 раз в год; при тяжелой форме – 1 раз в 1-3 мес.;
· ультразвуковое исследование органов брюшной полости – при легкой форме каждые 3-5 лет; при средне тяжелой форме ежегодно; при тяжелой форме ежегодно до спленэктомии, далее каждые 3-5 лет;
· определение содержания фолатов в сыворотке крови – только тем, кто не получает саплементации фолатами;
· ферритин сыворотки – ежеквартально пациентам, получающим, заместительные трансфузии эритроцитарной массой;
· пациенты, после спленэктомии, должны получать профилактические антибиотики. Никаких предосторожностей не требуется для тех, кто лечится кортикостероидами или ритуксимабом**, хотя пациенты с диабетом требуют более тщательного контроля уровня глюкозы в крови (NB! **препарат назначать после информированного согласия родителей);
· пациенты с дефицитом глюкозо-6-фосфатдегидрогеназы должны избегать препараты, которые могут вызвать гемолиз: нафталин, сульфонамиды, нитрофурантоин, салицилаты, нитриты, дапсон, рибавирин, феназопиридин или паракват.
· биохимический анализ крови в динамике проводится при наличии показаний;
· серологическое исследование маркеров ВИЧ, гепатитов В и С, проводятся через 3 месяца после выписки из стационара и через 3 месяца от каждой трансфузии препаратов крови.
· Пенициллинопрофилактика (пациенты с СКБ) – проводится у детей раннего возраста, начиная с 2 месячного возраста, должны получать бензилпенициллин (дозовый режим: 5 лет — 250 мг два раза в сутки (УДА); бензатинбензилпенициллин (дозовый режим: 1,2 млн. МЕ внутримышечно каждые 3 недели) или эритромицин (дозовый режим: 20 мг/кг/сут в два приема) (УДС);
· Вакцинопрофилактика (Приложение 6). Вакцинация против пневмококковой инфекции – на первом году жизни – коньюгированная пневмококковая вакцина, начиная с 2 лет (24-27 мес.) и далее каждые 5 лет введение полисахаридной пневмококковой вакцины (УДВ). Вакцинация против гепатита в соответствии с национальным календарем прививок (УДС). Ежегодная вакцинация против гриппа (УДС).
· Санация очагов инфекции (зубная полость, миндалины, аденоиды, придаточные пазухи носа, мочевыводящая система).
Условие передачи пациента по месту жительства:
· педиатр (детский гематолог) по месту жительства руководствуется рекомендациями, данными специалистами стационара;
· частота осмотра пациента с ГА составляет 1 раз в 2-4 недели в первые 3 месяца лечения, далее в зависимости от клинического состояния и гематологической динамики, но не реже 1 раза в 2 месяца.
Инструментальные исследования проводятся при наличии клинических показаний.
Индикаторы эффективности лечения:
· улучшение качества жизни;
· купирование гемолитических кризов;
· отсутствие осложнений;
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· верификация диагноза;
· спленоэктомия.
Показания для экстренной госпитализации:
· Гемолитический криз.
NB! (тяжелое патологическое состояние, характеризующееся массивным разрушением эритроцитов, быстрым возникновением нормохромной гиперрегенераторной анемии, синдромов желтухи, гиперкоагуляции, следствием чего являются выраженные гипоксический, интоксикационный синдромы, тромбозы, острая почечная недостаточность, представляющие угрозу жизни больного).
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Клинические рекомендации «Детская гематология» под редакцией А.Г Румянцева, А.А. Масчана, Е.В Жуковского 2015. – стр.148-149, таблица №18. 2) Клиническая гематология детского возраста/под ред. Б.И. Кузник, О.Г. Максимова 2015.-89-127 с. 3) UpToDate:«Overview of hemolytic anemias in children» Author Jenny M Despotovic, DO, MS Section Editor: Donald H Mahoney, Jr, MD Deputy Editor: Carrie Armsby, MD, MPH; 4) UpToDate:«Hereditary spherocytosis: Mechanism of hemolysis and pathogenesis» Author: William C Mentzer, MDSection, Editor:Stanley L Schrier, MD Deputy Editor: Jennifer S Tirnauer, MD 5) UpToDate: «Hereditary spherocytosis: Clinical features, diagnosis, and treatment» 6) Author: William C Mentzer, MD; Section Editor: Stanley L Schrier, MD, Deputy Editor: Jennifer S Tirnauer, MD; 7) UpToDate: Overview of the clinical manifestations of sickle cell diseaseAuthor:Elliott P Vichinsky, MD Section Editor: Stanley L Schrier, MD Deputy Editor: Jennifer S Tirnauer, MD; 8) Клинические рекомендации «Детская гематология» под редакцией А.Г Румянцева, А.А. Масчана, Е.В Жуковского 2015. — 82-145 9) ROBERT S. HILLMAN, M.D. Chairman Emeritus, Department of Medicine Hematology in Clinical Practice (fifth edition) 10) Oxford handbook of Clinical Haematology. Drew Provan/Charles R.J.Singer/Trevor Baglin/Inderjeet Dokal.-56-97 11) Harrison’s Principles of Internal Medicine (Section of Hematopoiesis and Hemostasis) 12) BMJ Best Practice: Haemolytic anemia. John Densmore, MD, PhD Associate Professor of Clinical Medicine Department of Medicine. University of Virginia Charlottesville. 13) British journal of Hematology. The diagnosis and management of primary autoimmune haemolytic anaemia Quentin A. Hill, Robert Stamps,Edwin Massey, John D. Grainger, Drew Provan, Anita Hill. 14) 13. Dussadee K, Taka O, Thedsawad A, Wanachiwanawin W. Incidence and risk factors of relapses in idiopathic autoimmune hemolytic anemia. J Med Assoc Thai. 2010;93(Suppl 1):S165–S170;. 15) 14. Lechner K, Jager U. How I treat autoimmune hemolytic anemias in adults. Blood. 2010;16:1831–8; 16) 15. Dierickx D, Verhoef G, Van Hoof A, Mineur P, Roest A, Triffet A, et al. Rituximab in autoimmune haemolytic anaemia and immune thrombocytopenic purpura: a Belgian retrospective multicentric study. J Intern Med. 2009; 266:484–91. 17) 16. Maung SW, Leahy M, O’Leary HM, Khan I, Cahill MR, Gilligan O, et al. A multi-center retrospective study of rituximab use in the treatment of relapsed or resistant warm hemolytic anemia; 18) 17. Am J Hematol. 2015 Mar; 90(3):187-92. doi: 10.1002/ajh.23888. Epub 2014 Nov 24.- Clinical outcomes of splenectomy in children: report of the splenectomy in congenital hemolytic anemia registry. 19) Red blood cell transfusion in newborn infants https://www.cps.ca/en/documents/position/red-blood-cell-transfusion-newborn-infants 20) ICSH guidelines for the laboratory diagnosis of nonimmune hereditary red cell membrane disorders Authors M.-J. King, L. Garçon,J. D. Hoyer,A. Iolascon,V. Picard,G. Stewart,P. Bianchi,S.-H. Lee,A. Zanella, and for the International Council for Standardization in Haematology http://onlinelibrary.wiley.com/doi/10.1111/ijlh.12335/full
| АГ | артериальная гипертензия; |
| АД | артериальное давление; |
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| ВВИГ | внутривенная высокодозная иммуноглобулинтерапия |
| ГА | гемолитическая анемия |
| ГГТП | гаммаглютамилтранспептидаза |
| ГУС | гемолитико-уремический синдром |
| Г-6-ФД | глюкозо-6-фосфатдегидрогеназа |
| ДВС-синдром | диссеминированное внутрисосудистое свёртывание |
| ЖКБ | желчекаменная болезнь |
| ИВБДВ | интегрированное ведение болезней детского возраста |
| ИВЛ | искусственная вентиляция легких |
| ИТП | иммунная тромбоцитопения |
| КТ | компьютерная томография |
| КЩС | кислотно-щелочное состояние |
| ЛДГ | лактатдегидрогеназа |
| МАГА | микроангиопатическая гемолитическая анемия |
| МНН | международное непатентованное название |
| МРТ | магнитно-резонансная томография |
| НПВП | нестероидные противовоспалительные препараты |
| НС | наследственный сфероцитоз |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОРЭ | осмотическая резистентность эритроцитов |
| ОНМК | острое нарушение мозгового кровообращения |
| ОРЭ | осмотическая резистентность эритроцитов |
| ПАТ | прямой антиглобулиновый тест (реакция Кумбса) |
| ПНГ/ПГА | пароксизмальная ночная гемоглобинурия |
| ПВ/ТВ | протромбиновое время/тромбиновое время |
| СКБ | серповидно-клеточная болезнь |
| ТГР | трансфузионная гемолитическая реакция |
| ТКА | трансзиторная клеточная аплазия |
| УЗИ | ультразвуковое исследование |
| УД | уровень доказательности |
| ХЗ | хроническое заболевание |
| ЛДГ | лактатдегидрогеназа |
| ЧД | частота дыхания; |
| ЧСС | частота сердечных сокращений; |
| ЩФ | щелочная фосфатаза |
| ЭКГ | электрокардиография; |
| ЭМА-тест | тест с флюоресцентным красителем эозин-5-малеимид |
| ЭхоКГ | эхокардиография; |
| ЭЭГ | электроэнцефалография |
| Ig | иммуноглобулин |
| G6PD | глюкозо-6-фосфатдегидрогеназа |
| Hb | гемоглобин |
| HbА2 | взрослый тип гемоглобина |
| HbF | фетальный гемоглобин |
| HbSS | аномальный вид гемоглобина при серповидно-клеточной анемии |
| HbSC | аномальный вид гемоглобина при серповидно-клеточной анемии |
| HbSD | аномальный вид гемоглобина |
| HPP | аномальный вид гемоглобина |
| MSCV | средний объем сферического эритроцита |
| MCHC | средняя концентрация гемоглобина в эритроците |
| MCV | средний объём эритроцитов |
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков:
1) Кыздарбекова Забира Нурахметовна – заведующая отделением онкологии №2, первая категория, Корпоративного фонда «UMC» ННЦМД, г. Астана;
2) Тастанбекова Венера Булатовна – детский врач гематолог/онколог, Корпоративного фонда «UMC» ННЦМД, г. Астана;
3) Нургалиев Даир Жванышевич – д.м.н., заведующая отделением онкологии №1, высшая категория, Корпоративного фонда «UMC» ННЦМД, г. Астана;
4) Манжуова Ляззат Нурпапаевна – кандидат медицинских наук, медицинский директор РГКП «Национальный центр педиатрии и детской хиургии», г.Алматы;
4) Калиева Шолпан Сабатаевна – кандидат медицинских наук, доцент, заведующая кафедрой клинической фармакологии и доказательной медицины, РГП на ПХВ «Карагандинский государственный медицинский университет».
Указание на отсутствие конфликтов: нет.
Список рецензентов:
1) Кемайкин Вадим Матвеевич – кандидат медицинских наук, врач гематолог высшей квалификационной категории, онкогематолог Министерства здравоохранения и социального развития Республики Казахстан, г. Астана, «Национальный научный центр онкологии и трансплантологии», руководитель департамента онкогематологии и трансплантации костного мозга.
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение №1
Приложение №2
Приложение №3
Приложение №4
Приложение 5
Алгоритм действий при неотложных ситуациях:
Приложение 6
Рекомендуемый график вакцинопрофилактики детей с СКБ (уровень убедительности доказательства В, С)
| Вакцина | Возраст введения |
| Вакцина против дифтерии, столбняка, коклюша, полиомиелита, гемофильной тип В инфекции + коньюгированная вакцина против 13 серотипов пневмококка | 3 мес. |
| Вакцина против дифтерии, столбняка, коклюша, полиомиелита, гемофильной тип В инфекции + вакцина против менингококковой инфекции тип С | 4 мес. |
| Вакцина против дифтерии, столбняка, коклюша, полиомиелита, гемофильной тип В инфекции + коньюгированная вакцина против 13 серотипов пневмококка + вакцина против менингококковой инфекции тип С | 5 мес. |
| Вакцина против гепатита В* + вакцина против гемофильной тип В инфекции + вакцина против менингококковой инфекции тип С | 12 мес. |
| Вакцина против кори, краснухи и паротита + вакцина против гепатита В* + коньюгированная вакцина против 13 серотипов пневмококка | 13 мес. |
| Вакцина против дифтерии, столбняка, коклюша, полиомиелита, гемофильной тип В инфекции + Вакцина против гепатита В* | 18 мес. |
| Вакцина против полиомиелита + 23 валентная полисахаридная пневмококковая вакцина | 2 года |
| Вакцина против полиомиелита, дифтерии, столбняка | 6 лет |
| 23 валентная полисахаридная пневмококковая вакцина | 7 лет |
| Вакцина против дифтерии, столбняка | 11 лет |
| 23 валентная полисахаридная пневмококковая вакцина | 12 лет |
| Вакцина против дифтерии, столбняка** + 23 валентная полисахаридная пневмококковая вакцина*** | 17 лет |
| Вакцина против гриппа | Ежегодно, начиная с 6 мес. |
* если вакцинация не проведена на первом году жизни;
** далее каждые 10 лет жизни;
*** далее каждые 5 лет жизни.
источник