Повышение мышечного тонуса, аппетита, уменьшение слабости, головокружения, улучшение самочувствия
Начало ретикулоцитарной реакции
Максимум ретикулоцитарной реакции
Начало увеличения содержания гемоглобина (адекватные дозы Fe 2+ )
Исчезновение имевшегося недержания мочи
Достижение нижней границы нормы содержания гемоглобина (115-120 г/л)
Достижение нижней границы нормы содержания гемоглобина на фоне низких доз Fe 2+
Уменьшение выраженности меноррагии, глоссита, дисфагии, дистрофических изменений ногтей и волос и др.
Полная нормализация концентрации гемоглобина, эритроцитов и Fe 2+ в сыворотке крови
Появление гемосидерина в костном мозге
Нормализация запасов железа в организме, ферритина и трансферрина плазмы, абсорбции железа
Нормализация желудочной секреции и структуры слизистой оболочки желудка (у части пациентов)
Эффективность лечения препаратами железа оценивается через месяц; при этом увеличение концентрации гемоглобина должно составлять 1 г/л в сутки. При отсутствии адекватного ответа на прием достаточной дозы препарата железа больной должен быть обследован повторно для выявления нераспознанного заболевания; иногда диагностируют полидефицитную анемию — сочетанный дефицит железа и витамина В12 или фолиевой кислоты. В подобных случаях лечение проводят комбинированными ферропрепаратами с добавлением фолатов, витамина В12: ировита, ви-фера, ферро-фолгаммы.
Следует учитывать, что некоторые комбинированные препараты, например ферро-фолгамма, абсолютно противопоказаны при мегалобластной анемии на фоне изолированного дефицита витамина В12 или фолиевой кислоты, а также при сидероахрестической анемии, гемосидерозе и других анемиях с повышенным содержанием железа в организме.
С целью уменьшения морфофункциональных изменений органов при железодефицитных анемиях предложено использовать наряду с ферропрепаратами пантогематоген (субстанции крови алтайского марала с макро- и микроэлементами, аминокислотами, липидами). Включение пантагематогена приводит не только к быстрой нормализации показателей красной крови, но и к более быстрому восстановлению работоспособности, снижению сонливости и других симптомов, развивающихся вследствие морфофункциональных нарушений внутренних органов. Пантогематоген рекомендуется принимать в течение 6 нед. по 150 мг в капсулах или эту же дозу в течение 2 нед. с перерывом на 2 нед. тоже в течение 6 нед.; пантогематоген принимают за 15-30 мин до еды, запивая водой или фруктовым соком.
Развитие ретикулоцитарного криза (увеличение количества ретикулоцитов на 7-10-й день от начала ферротерапии) — показатель эффективности лечения. Срок нормализации гемоглобина зависит от его исходного уровня, а также от того, продолжается ли действие анемизирующего фактора — неустраненного или нераспознанного. Нормализация уровня гемоглобина свидетельствует о насыщении мобильного пула железа; для насыщения запасов железа необходимо продолжить ферротерапию еще в течение 2-3 мес. Дальнейшая тактика зависит от конкретной ситуации. При устранении анемизирующего фактора лечение прекращают, при сохранении — проводят поддерживающие курсы терапии препаратами железа. Например, при обильных и продолжительных менструациях препараты железа рекомендуют принимать не только в период месячных, но и еще несколько дней после их окончания.
Показания к назначению парентеральных препаратов железа:
обширная резекция тонкой кишки;
энтерит с синдромом мальабсорбции;
синдром мальабсорбции при любом другом заболевании;
острая и массивная кровопотеря;
тяжелые формы железодефицитных анемий.
Препараты железа для парентерального введения применяются внутривенно и внутримышечно. Эффект наступает не раньше, чем при приеме внутрь (если железо хорошо всасывается). Железо в препаратах для парентерального введения находится в соединении с сорбитом или декстраном в неионизированной форме. При этом сорбитол железа в крови соединяется с трансферрином, а затем оседает в клетках костного мозга и печени; декстран железа не соединяется с трансферрином, а кумулируется в клетках ретикулогистиоцитарной системы.
Особенность распределения разных соединений железа в органах и тканях лежит в основе их применения. Железа декстран вводится однократно в полной курсовой дозе, медленно, без предварительной отмены перорального препарата железа; железа сорбитол вводится по 2-5 мл ежедневно или через день, постепенно увеличивая дозу до достижения полной курсовой дозы, как правило, после предварительной отмены перорального препарата железа.
Побочные эффекты и осложнения при применении препаратов железа наблюдаются довольно часто. При приеме внутрь они выражаются в появлении симптомов желудочной и кишечной диспепсии, металлического вкуса во рту, темной окраски кала и зубов.
Осложнения при использовании парентеральных препаратов железа проявляются коллапсом, шоком, аллергической реакцией и даже могут привести к смерти. Острое отравление железом характеризуется болью в животе, кровавым поносом, судорогами, коллапсом; смерть наступает в 20% случаев. В 80% случаев пациент постепенно выздоравливает, однако вследствие тяжелых дистрофических изменений в кишечнике могут формироваться стриктуры, требующие оперативного вмешательства. С учетом серьезных осложнений парентеральное применение препаратов железа возможно и допустимо только по строгим показаниям, под контролем врача, преимущественно в стационаре, а введение декстрана железа — в отделении реанимации. Даже легкая аллергическая реакция в анамнезе у больного является противопоказанием для применения парентеральных препаратов железа.
Лечение осложнений включает: диету (сырые яйца, молоко), затем немедленно вводят парентерально дефероксамин по 1-2 г, промывают желудок раствором дефероксамина из расчета 2 г на 1 л воды. После опорожнения желудка вводят дефероксамин в количестве 10 мг в 50 мл воды. 100 мг дефероксамина связывают 8,5 мг железа. Побочные эффекты уменьшаются или исчезают при снижении дозы препаратов железа, правильном приеме его — после еды или между приемами пищи.
Профилактика железодефицитной анемии состоит в лечении основного заболевания — причины железодефицитной анемии. При хронической кровопотере, непрерывно рецидивирующем течении основного заболевания необходимы профилактические курсы лечения препаратами железа, исходя из уровня гемоглобина.
Профилактический прием препаратов железа необходим донорам, систематически сдающим кровь, женщинам с повторными беременностями и родами, а также с обильными менструациями, при хронических заболеваниях кишечника (у этой категории людей часто наблюдается скрытый дефицит железа без лабораторных признаков анемии). С профилактической целью можно использовать жидкий препарат двухвалентного железа — гемофер, применяемый в педиатрии, в 1 мл которого содержится 157 мг железа, — в дозе 0,3-0,5 мл Зраза в день. При меноррагии с целью уменьшения кровопотери используют настой крапивы из расчета 10 г на 200 мл воды; по 1 /2 ст. л. 3 раза в день. При атоническом маточном кровотечении рекомендуется настой из листьев барбариса по 25-30 капель 3 раза в день. При геморроидальном кровотечении используют местно отвар стальника пашенного.
При заболеваниях ЖКТ с нарушенным усвоением железа можно рекомендовать парентеральное введение декстрана железа 1 раз в месяц по 1 мл (50 мг).
источник
В статье представлены основные патогенетические механизмы развития железодефицитной анемии у беременных. Исследована эффективность терапии железодефицитной анемии у беременных препаратом Мальтофер. Показано, что терапия железодефицитной анемии у беременных и родильниц препаратом Мальтофер является высокоэффективной, приводит к нормализации показателей гемограммы, улучшению общего состояния, снижению акушерских и неонатальных осложнений.
В статье представлены основные патогенетические механизмы развития железодефицитной анемии у беременных. Исследована эффективность терапии железодефицитной анемии у беременных препаратом Мальтофер. Показано, что терапия железодефицитной анемии у беременных и родильниц препаратом Мальтофер является высокоэффективной, приводит к нормализации показателей гемограммы, улучшению общего состояния, снижению акушерских и неонатальных осложнений.
Железодефицитная анемия (ЖДА) – одно из наиболее распространенных осложнений при беременности, которое развивается вследствие нарушения равновесия между повышенным расходом железа и его поступлением в организм. ЖДА оказывает неблагоприятное влияние на состояние матери, плода и новорожденного [1, 2].
Современный образ жизни и питания предрасполагает к тому, что дефицит железа весьма распространен как в развивающихся, так и в развитых странах. В странах с высоким уровнем жизни населения и более низкой рождаемостью ЖДА диагностируют у 8–20% беременных, тогда как в экономически неблагоприятных регионах частота ЖДА у беременных достигает 80% [3].
На фоне ЖДА существенно ухудшается как течение беременности и родов, так и состояние плода. У беременных с анемией значительно выше риск самопроизвольного выкидыша и преждевременных родов, хронической гипоксии и задержки внутриутробного роста плода. Роженицы чаще подвержены слабости родовой деятельности и кровотечениям, родильницы – гнойно-воспалительным процессам и другим осложнениям послеродового периода [4].
Дефицит железа во время беременности и лактации
Железо – это микроэлемент, который попадает в организм только алиментарным путем. Недостаточное поступление железа в организм возможно либо при низком его содержании в пищевом рационе, либо при общем ограничении принимаемой пищи. При сбалансированном питании в желудочно-кишечный тракт (ЖКТ) ежедневно с пищей поступает около 20–30 мг железа, из которого только 1–2 мг попадает в плазму крови. Место всасывания железа – тонкий кишечник. В пище железо находится в трехвалентном виде. Снижение всасывания железа – достаточно распространенная причина возникновения его дефицита, оно возможно при различных заболеваниях ЖКТ, таких как гастриты и энтериты, а также при резекции желудка и кишечника. Кроме того, всасывание двухвалентного железа, в отличие от трехвалентного, может снижаться при взаимодействии этого микроэлемента с определенными лекарственными средствами и пищевыми ингредиентами.
Недостаточное поступление железа в организм в результате определенного пищевого поведения и сниженного всасывания его в ЖКТ – это те причины развития железодефицитного состояния, которые не имеют гендерных различий. Остальные причины дефицита железа, а именно повышение потребности в нем при различных физиологических состояниях и хронической кровопотере, встречаются в основном у женщин, поэтому частота развития ЖДА у них в несколько раз выше, чем у мужчин. В первую очередь ЖДА наблюдается при беременности и лактации.
Потребность в железе во время беременности увеличивается на 1070 мг, расходование его распределяется следующим образом: 300 мг на формирование плода, 100 мг для плаценты и пуповины, 50 мг для увеличения размеров матки, 620 мг на обеспечение собственных потребностей и увеличения эритроцитарной массы [5]. Плод расходует железо не только для обеспечения собственного эритропоэза, но и для функционирования тканей своего организма, а в последние два месяца – для образования резервов в печени, селезенке и костном мозге. Для обеспечения этих процессов суточная потребность в железе в период беременности и нормально протекающих родов удваивается [6]. Часть требуемого количества микроэлемента компенсируется увеличением резорбции алиментарного железа в кишечнике, которая достигает 2,5–3,0 мг в сутки. Но, несмотря на это, расход железа превышает его поступление в среднем на 250 мг. В физиологических условиях эта недостаточность компенсируется выведением из депо запасов железа, что не отражается на общем состоянии и гематологических показателях. За период беременности депо железа уменьшается в среднем на 50%. При истощении запасов развивается ЖДА, чаще к третьему триместру беременности. Практически у 90% беременных ко второй половине гестационного периода отмечается дефицит железа [7].
Во время беременности в организме женщины происходят существенные изменения во многих органах и системах, в том числе затрагивающие систему крови. Например, на 50% от исходного увеличивается объем циркулирующей крови, составляя 10% массы тела женщины, тогда как вне беременности этот показатель не превышает 0,5%. Увеличение объема циркулирующей крови происходит в основном за счет прироста на 40% объема циркулирующей плазмы, тогда как объем циркулирующих эритроцитов увеличивается всего лишь на 15%. Такие изменения активируют обменные процессы в плаценте, способствуя переходу через плаценту органических веществ, электролитов, газов и т.д., улучшают обмен веществ в материнском организме, вызывая дилюцию фетальных продуктов жизнедеятельности и облегчение их выведения, предупреждают тромбообразование. Эти транзиторные изменения крови носят название олигоцитемической гиперволемии, синонимами которой являются гиперплазмия беременных, гиперволемия, гемодилюция, гидремия, псевдоанемия [8]. Закономерным результатом вышеуказанных физиологических изменений становятся снижение среднего значения гемоглобина, уменьшение количества эритроцитов приблизительно на 10%, снижение гематокрита на 5–7%, нижняя граница нормы которого устанавливается на 32–34%. Цветовой показатель при этом колеблется в пределах 0,9–1,05, а количество ретикулоцитов может повышаться.
До настоящего времени нет единого мнения о том, считать гиперплазмию беременных физиологическим или патологическим железодефицитным состоянием. Некоторые авторы рассматривают физиологическую гидремию как самую легкую форму анемии, вызванной беременностью и не существующей вне ее. Другие авторы не считают это патологическим состоянием, в пользу чего говорит отсутствие морфологических изменений эритроцитов [9].
Допустимыми пределами физиологической гемодилюции при беременности считаются снижение показателей гемоглобина до 110 г/л, эритроцитов – до 3,6 × 10 12 /л, гематокрита – до 32–34%. Эти показатели у небеременных женщин считаются нормальными при значениях гемоглобина от 120 до 140 г/л, эритроцитов – 3,7–4,7 × 10 12 /л, гематокрита – от 36 до 42%. Дальнейшее снижение показателей красной крови в условиях повышенной потребности организма беременной в железе следует расценивать как истинную анемию [10].
Экспертами Всемирной организации здравоохранения принята следующая классификация анемии у беременных:
- анемия легкой степени тяжести – концентрация гемоглобина в крови от 90 до 110 г/л;
- умеренно выраженная анемия – концентрация гемоглобина в крови от 89 до 70 г/л;
- тяжелая анемия – концентрация гемоглобина в крови менее 70 г/л.
Во время лактации суточная потребность в железе увеличивается в десять раз. Потери железа при каждой беременности, родах и за время лактации составляют 700–900 мг (до 1 г). Дефицит железа, обусловленный беременностью и лактацией, восполняется в течение двух – четырех лет [10, 11]. Если женщина повторно рожает раньше этого срока, у нее неизбежно развивается анемия.
Клинические проявления железодефицитных состояний зависят от степени дефицита железа, скорости его развития и включают симптомы анемии и тканевого дефицита железа (сидеропению). Биологическая значимость железа определяется его участием в тканевом дыхании. В связи с этим для ЖДА у беременных характерны тканевая гипоксия и связанные с этим осложнения. В легких случаях анемии общие симптомы могут отсутствовать, поскольку компенсаторные механизмы (усиление эритропоэза, активация функций сердечно-сосудистой и дыхательной систем) удовлетворяют физиологическую потребность тканей в кислороде. Клиническая симптоматика наблюдается обычно при анемии средней тяжести и нарастает при тяжелой анемии. Она обусловлена неполным обеспечением кислородом и проявляется следующими жалобами:
- общая слабость, быстрая утомляемость;
- головокружение, головные боли, шум в ушах;
- сердцебиение, неприятные ощущения в области сердца;
- одышка;
- обмороки;
- бессонница;
- извращение вкусовых ощущений;
- нарушение глотания с ощущением инородного тела в горле (синдром Пламмера – Винсона).
Мальтофер в лечении железодефицитной анемии
При выявлении причины развития ЖДА (энтерит, алиментарная недостаточность и др.) основное лечение должно быть направлено на ее устранение. В коррекции дефицита железа и уровня гемоглобина у больных ЖДА предпочтение следует отдавать лекарственным препаратам, а не продуктам питания, содержащим железо.
В большинстве случаев для коррекции дефицита железа в отсутствие специальных показаний препараты железа назначают внутрь. Парентеральный путь введения препаратов железа у большинства беременных без специальных показаний считается нецелесообразным [11, 12].
Одним из наиболее эффективных препаратов для лечения ЖДА является Мальтофер (VIFOR (International) Inc., Швейцария). Препарат Мальтофер содержит железо в виде полимальтозного комплекса гидроокиси железа (III). Железо в гидроксид-полимальтозном комплексе находится в связанном виде, подобном состоянию железа в ферритине. Комплекс стабилен и не расщепляется в обычных физиологических условиях, не выделяет железо в виде свободных ионов, по структуре сходен с естественными соединениями железа. Его молекула имеет большую молекулярную массу – 50 кД, которая настолько велика, что ее диффузия через мембраны слизистой оболочки кишечника приблизительно в 40 раз меньше, чем у гексагидрата железа (II). Комплекс состоит из центральной решетки, образованной ядрами трехвалентного железа, окруженной массой молекул полимальтозы. Он не обладает прооксидантными свойствами, которые могут приводить к окислению липопротеидов низкой и очень низкой плотности. Кроме того, препарат не содержит декстранов, повышающих вероятность развития анафилактических реакций [2, 5, 7, 12].
Структура Мальтофера сходна с естественным соединением железа ферритином. Благодаря такому сходству железо (III) поступает из кишечника в кровь путем активного транспорта. Всосавшееся железо связывается с ферритином и хранится в организме, преимущественно в печени. Затем в костном мозге оно включается в состав гемоглобина. Существует корреляция между выраженностью дефицита железа и уровнем его всасывания (чем больше выраженность дефицита железа, тем лучше всасывание).
В связи с вышеизложенным после приема Мальтофера внутрь железо комплекса активно абсорбируется преимущественно в двенадцатиперстной и тощей кишке посредством обмена с железосвязывающими белками, находящимися в гастроинтестинальной жидкости и эпителии слизистой оболочки ЖКТ. Необходимо подчеркнуть, что из кишечника железо поступает в кровь только путем активного всасывания, что объясняет невозможность передозировки препарата и интоксикации в отличие от простых солей железа, всасывание которых происходит по градиенту концентрации. Степень абсорбции зависит не только от выраженности дефицита железа, но и от дозы препарата (чем выше доза, тем хуже абсорбция). Невсосавшаяся часть железа выводится из организма с калом [13].
Экспериментальное изучение влияния Мальтофера на репродукцию у животных не выявило какого-либо риска для плода. Результаты контролируемых исследований с участием беременных не продемонстрировали вредных воздействий препарата на мать и плод в первом триместре беременности. Не обнаружено доказательств тератогенного воздействия Мальтофера во время первого триместра, то есть возможность его отрицательного влияния на плод маловероятна [13].
Клинический опыт показывает, что пероральные препараты железа, особенно его простые соли, вызывают неприятные побочные явления, включающие тошноту, боли в животе, диарею и запор. Индивидуальная чувствительность к терапии железом варьируется.
Фармакокинетические и клинические исследования, проведенные с применением препарата Мальтофер, показали, что компоненты пищи и другие лекарства не снижают биодоступность железа [13]. Мальтофер может приниматься во время еды и одновременно с другими препаратами в отличие от простых солей железа, которые рекомендуется принимать минимум за час до приема пищи.
В настоящее время Мальтофер включен в протокол ведения больных ЖДА, утвержденный Минздравом России. Согласно указанному документу, продолжительность лечения клинически выраженного дефицита железа (ЖДА) составляет три – пять месяцев до нормализации уровня гемоглобина. После этого прием препарата следует продолжить в дозировке для лечения латентного дефицита железа в течение еще нескольких месяцев, а для беременных – минимум до родов для восстановления запасов железа. Продолжительность терапии латентного дефицита железа составляет один-два месяца.
Доза препарата рассчитывается индивидуально и адаптируется в соответствии с общим дефицитом железа по следующей формуле: общий дефицит железа (мг) = масса тела (кг) × (нормальный уровень гемоглобина – уровень гемоглобина больного) (г/л) × 0,24 + железо запасов (мг).
Данные по безопасности, полученные во время клинических исследований препарата Мальтофер, свидетельствуют о низкой частоте побочных эффектов, что обеспечило большую комплаентность лечения по сравнению с препаратами простых солей железа, особенно при применении препарата у беременных, младенцев и детей. Только в редких случаях наблюдались симптомы раздражения ЖКТ, такие как чувство переполнения желудка, давление в области эпигастрия, тошнота, запор или диарея.
После нормализации уровня гемоглобина рекомендуется продолжить прием антианемических препаратов внутрь в профилактических дозах в течение шести месяцев [4, 6]. Лечение ЖДА всегда длительно, а эффективность напрямую зависит от переносимости препарата пациентом: хорошая переносимость обеспечивает высокую приверженность к лечению и, таким образом, увеличивает вероятность успеха терапии. Современные пероральные препараты железа редко вызывают значительные побочные явления, требующие отмены приема и перехода на парентеральный путь введения. Нежелательные явления на фоне применения пероральных препаратов железа обычно возникают со стороны ЖКТ: тошнота, металлический привкус во рту, запор (что, возможно, объясняется связыванием в кишечнике сероводорода, стимулирующего перистальтику), реже – диарея, анорексия.
Изучение эффективности терапии железодефицитной анемии у беременных препаратом Мальтофер.
Под наблюдением в течение 2016–2017 гг. находилось 62 беременных с одноплодной беременностью и ЖДА легкой степени тяжести. Критерии включения в исследование: концентрация гемоглобина от 90 до 110 г/л, сывороточного железа 12,5 мкмоль/л и ниже, ферритина ≤ 20 мкг/л, гестационный срок 28 недель и более.
Основную группу составили 35 беременных, получавших препараты железа, группу сравнения – 27 беременных, не получавших препараты железа. Для терапии ЖДА в основной группе использовали препарат Мальтофер (железа (III) гидроксид полимальтозат, эквивалентно 100 мг железа) в дозе по одной жевательной таблетке два раза в день. Средняя продолжительность лечения составила 43,6 ± 2,4 дня. Эффективность терапии оценивали по динамике гематологических показателей и показателей обмена железа.
Всем беременным была рекомендована лечебная диета № 11, подразумевающий употребление повышенного количества белковой пищи, которая в свою очередь улучшает усвояемость железа организмом и необходима для построения гемоглобина. Кроме того, в меню беременных включались продукты, богатые микроэлементами, участвующими в кроветворении (железо, кобальт, цинк, марганец). Перечисленные микроэлементы содержатся во многих крупах, мясных продуктах, овощах и зелени. Кроме того, рекомендовалось употреблять продукты, ускоряющие всасывание железа: овощи и фрукты, богатые аскорбиновой кислотой (цитрусовые, киви, кисло-сладкие ягоды, сладкий перец, бобовые).
Пациентки обеих групп были сопоставимы по возрасту и паритету. Возраст беременных колебался от 20 до 37 лет и в среднем составил 26,4 ± 1,6 года для пациенток основной группы и 25,4 ± 2,1 года – для группы сравнения. Исходное значение гемоглобина в основной группе колебалось от 90 до 110 г/л и в среднем составило 100,3 ± 2,0 г/л, в группе сравнения – 104,2 ± 1,3 г/л.
У всех беременных до и через шесть недель после начала исследования измерялись гематологические и феррокинетические параметры: гемоглобин, гематокрит, эритроциты, сывороточное железо, сывороточный ферритин, трансферрин, а также определялся коэффициент насыщения трансферрина железом. После родов, на третьи сутки, определяли уровень гемоглобина, гематокрита, эритроцитов.
Количество эритроцитов, концентрацию гемоглобина в периферической крови, гематокрит определяли на приборе Micros 60 (Франция), концентрацию железа, ферритина и трансферрина в сыворотке – на биохимическом анализаторе Коnе Ultra (Финляндия) с использованием стандартных реактивов. Коэффициент насыщения трансферрина железом, отражающий процент насыщения трансферрина железом, определяли по стандартной формуле. Статистическая обработка результатов выполнялась с использованием прикладных программ для статистической обработки Excel версия 7.0, раздел программы «Анализ данных». Различия между сравниваемыми величинами признавали статистически достоверными при уровне значимости р
источник
Рассмотрено применение препаратов железа на основе гидроксид-полимальтозного комплекса в лечении железодефицитной анемии. Показано, то они сопоставимы по эффективности с солевыми препаратами железа, но при их использовании значительно реже возникают нежел
Application of iron preparations based on hydroxide-polimaltosis for complex treatment of iron-deficiency anemia is examined. It is stated that in terms of efficiency they can be compared with the salt preparations of iron, but with their use undesirable phenomena appears considerably more rarely.
В настоящее время фармацевтическая промышленность выпускает довольно большое количество препаратов железа для лечения железодефицитной анемии (ЖДА) и продолжается разработка новых препаратов. Возникла необходимость классифицировать препараты железа (рис. 1) и описать их свойства для того, чтобы облегчить выбор. В зависимости от способа введения в организм препараты железа делятся на пероральные и парентеральные (внутривенные, внутримышечные). Пероральные препараты могут содержать различные соли железа (молекулы небольшого размера) или гидроокись железа с полимальтозным комплексом (молекулы большого размера, более 50 кД). Пероральные препараты железа могут быть простыми, т. е. содержащими только соединение железа, или комбинированными с добавлением других веществ (аскорбиновой кислоты, фолиевой кислоты, витамина В12, микроэлементов и других веществ). Комплексы железа для внутривенного введения могут содержать декстран (высокомолекулярный или низкомолекулярный), сахарозу или карбоксимальтозу.
Многие годы «золотым стандартом» среди пероральных препаратов железа являлся сульфат железа. Последний представляет собой солевой препарат железа, который недорог в производстве и, соответственно, имеет невысокую стоимость. Кроме того, оказалось, что сульфат железа обладает высокой всасываемостью в организме, которая выше, чем у глюконата, хлорида или фумарата железа. По этой причине в настоящее время выпускается большое количество препаратов железа, содержащих сульфат железа (Актиферрин, Гемофер пролонгатум, Сорбифер Дурулес, Тардиферон, Ферроплекс, Ферроградумет, Ферро-Фольгамма и др.) [1].
При использовании солевых препаратов железа возможно локальное раздражение слизистой оболочки желудка в месте растворения препарата и слизистой оболочки двенадцатиперстной кишки, где преимущественно происходит всасывание препарата. Процесс всасывания является пассивным, быстрым и дозозависимым. В связи с низкой молекулярной массой солевые препараты железа могут всасываться в большом количестве, приводя к опасным для организма концентрациям, что может вызвать интоксикацию и отравление. Диссоциация солей двухвалентного железа происходит в желудочно-кишечном тракте и сопровождается выделением свободных ионов железа. Следующим процессом метаболизма солевых препаратов железа является окисление, которое осуществляется также в желудочно-кишечном тракте и заключается в переходе двухвалентного железа в трехвалентное. Последнее поступает в кровь и в плазме связывается с транспортным белком — трансферрином и в виде этого комплекса (металлопротеина) направляется в костный мозг и органы депо железа (печень, селезенка). Возврат железа из этих органов осуществляется через лимфатическую систему. Нарушение процесса окисления приводит к высвобождению электронов, образованию свободных радикалов, активации перекисного окисления липидов, повреждению клеток паренхиматозных органов.
В процессе лечения ЖДА солевыми препаратами железа могут возникнуть следующие проблемы:
- плохая переносимость из-за проявлений токсичности в основном для желудочно-кишечного тракта (боли в желудке, тошнота, рвота, запор, понос), что заставляет применять солевые препараты железа в режиме низких доз (3 мг/кг в сутки);
- возможное взаимодействие с другими препаратами, что требует изучения инструкций всех препаратов, применяемых у конкретного больного;
- взаимодействие с пищей, так как существуют продукты, снижающие (танин, кофеин, большие количества белка) и повышающие (аскорбиновая кислота, кислые соки) всасывание солевых препаратов железа;
- выраженный металлический привкус;
- окрашивание эмали зубов и десен, иногда стойкое;
- возможность передозировки и отравлений вследствие пассивного, неконтролируемого самим организмом всасывания вещества с низкой молекулярной массой. Отравления солевыми препаратами железа составляют всего 1,6% от всех случаев отравлений у детей, но в 41,2% случаев они заканчиваются летально [2];
- частый отказ пациентов от лечения, низкая выполнимость курса лечения (комплаенс): 30–35% и более детей и беременных женщин, которые начали лечение, вскоре его прекращают [3].
.jpg)
Препараты железа на основе ГПК обладают следующими свойствами и преимуществами перед солевыми препаратами железа [5]:
- высокая эффективность;
- высокая безопасность, нет риска передозировки, интоксикации и отравлений;
- не темнеют десны и зубы;
- препараты имеют приятный вкус;
- отличная переносимость, которая определяет регулярность приема препарата;
- отсутствует взаимодействие с другими лекарственными средствами и продуктами питания;
- препараты обладают антиоксидантными свойствами;
- разработаны лекарственные формы для всех возрастных групп пациентов (капли, сироп, таблетки).
На сегодняшний день в арсенале врача имеются современные препараты трехвалентного железа на основе различных полисахаридных комплексов [1]: пероральные препараты железа на основе ГПК (Мальтофер, Мальтофер Фол, Феррум Лек); препараты железа на основе ГПК (Феррум Лек — раствор для внутримышечного введения); препараты железа на основе гидроксид сахарозного комплекса (Венофер — раствор для внутривенного введения); препараты железа на основе карбоксимальтозата (Феринжект) и другие.
Международной тенденцией является смена солевых препаратов железа на препараты железа на основе ГПК [6].
ЖДА — самое «благодарное» гематологическое заболевание и должна вылечиваться сразу и навсегда, что и наблюдается в большинстве случаев. Причинами неуспешного лечения ЖДА препаратами железа являются:
- неправильно поставленный диагноз и не железодефицитный характер анемии;
- не обнаруженный и не устраненный источник кровопотери при хронической постгеморрагической анемии, которая по патогенезу также является железодефицитной;
- низкая дозировка препаратов железа, примененная в лечении;
- невыполнение необходимой длительности курса лечения;
- у больного имеется нарушение всасывания препаратов железа;
- у больного имеется железорефрактерная ЖДА [7, 8], обусловленная мутациями в гене TMPRSS6, в лечении которой пероральные препараты железа неэффективны.
Лечение латентного дефицита железа (ЛДЖ), который рассматривается как предстадия ЖДА и характеризуется снижением запасов железа в депо при нормальной концентрация гемоглобина, проводится пероральными препаратами железа в 50-процентной дозировке в течение 2 мес [9]. Основная задача лечения ЛДЖ — пополнить запасы железа в депо и не дать этому состоянию перейти в ЖДА.
.gif)
Особенностью лечения указанных двух форм дефицита железа (ЛДЖ и ЖДА) является длительное применение пероральных препаратов железа, при котором часто возникают указанные выше нежелательные явления [11].
Показано, что препараты железа на основе ГПК обладают сходной с сульфатом железа биодоступностью [12], обладают стабильной структурой молекулы, имеют контролируемую абсорбцию железа из комплекса [13]. Метаанализ сравнительных исследований [14] подтвердил одинаковую эффективность препаратов железа на основе ГПК и сульфата железа в лечении ЖДА.
В литературе имеется большое количество работ, в которых сравнивается эффективность и переносимость различных солевых препаратов железа и препаратов железа на основе ГПК. Однако лишь недавно были опубликованы результаты рандомизированных исследований, которые являются наиболее доказательными в медицине. Например, в работе B. Yasa и соавт. [15] проведено сравнение эффективности лечения ЖДА и переносимости препаратов железа. Больные были рандомизированы на 2 группы: 1-я группа (52 пациента) получала лечение препаратом железа на основе ГПК в дозе 5 мг/кг в сутки в 1 прием, 2-я группа (51 больной) — сульфат железа в дозе 5 мг/кг в сутки в 2 приема. Эффективность лечения оценивали по приросту концентрации гемоглобина в двух точках — к концу 1-го и к концу 4-го месяцев лечения. Прирост концентрации гемоглобина у пациентов, которые получали препарат железа на основе ГПК, к концу 1-го и 4-го месяца в среднем составил 12 ± 9 и 23 ± 13 г/л соответственно (в обоих случаях р = 0,001 по сравнению с исходной концентрацией гемоглобина), а у пациентов, которые получали сульфат железа, — 18 ± 17 и 30 ± 23 г/л соответственно (в обоих случаях р = 0,001 по сравнению с исходной концентрацией гемоглобина). Статистически значимых различий между группами не получено. Переносимость препаратов оценивали с помощью регистрации нежелательных явлений (боли в животе, тошнота, запоры или сочетание этих симптомов). Нежелательные явления были зарегистрированы у 26,8% пациентов, которые получали препарат железа на основе ГПК, и у 50,8% пациентов, которые получали сульфат железа (р = 0,012).
Таким образом, препараты железа на основе ГПК сопоставимы по эффективности с солевыми препаратами железа, но при их использовании значительно реже возникают нежелательные явления, что обосновывает все возрастающий интерес врачей к препаратам этой группы.
- Регистр лекарственных средств России. Энциклопедия лекарств. Ежегодный сборник: htpp://www.rlsnet.ru.
- Кольцов О. В. Особенности клинической картины, диагностики и лечения случайных отравлений ферросодержащими препаратами у детей. Автореф. дис. … канд. мед. наук. Новосибирск, 2002.
- Macdougall I. C. Strategies for iron supplementation: oral versus intravenous // K >gormonalnayadiagnostika0/ferritinkakmarkerzhelezodefitsitnoyanemiiiopuholeviymarker.html.
- Мальтофер. Монография по препарату. Третье переработанное издание. М.: Мега Про; 2001.
- Information Management System — database management. Ex Man prices, www.imshealth.com.
- Finberg K. E. Iron-refractory iron deficiency anemia // Semin Hematol. 2009; 46 (4): 378–386.
- Tchou I., Diepold M., Pilotto P. A., Swinkels D., Neerman-Arbez M., Beris P. Haematologic data, iron parameters and molecular findings in two new cases of iron-refractory iron deficiency anaemia // Eur J Haematol. 2009; 83 (6): 595–602.
- Диагностика и лечение железодефицитной анемии у детей: Пособие для врачей. Под ред. А. Г. Румянцева и Н. А. Коровиной. М., 2004, 45 с.
- WHO, UNICEF, UNU. >2007; 57 (6 A): 431–438.
- Yasa B., Agaoglu L., Unuvar E. Efficacy, tolerability, and acceptability of iron hydroxide polymaltose complex versus ferrous sulfate: a randomized trial in pediatric patients with iron deficiency anemia // Int J Pediatr. 2011; 2011: 524–520.
В. М. Чернов*, доктор медицинских наук, профессор, член-корреспондент РАЕН
И. С. Тарасова** , 1 , кандидат медицинских наук
* ФНКЦ ДГОИ им. Дмитрия Рогачева МЗ РФ,
** ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
источник
Н.И. Стуклов, Е.Н. Семенова
ФГБОУ ВПО Российский университет дружбы народов, Москва
Рассмотрен современный взгляд на проблему железодефицитной анемии (ЖДА) с точки зрения эпидемиологии, этиологии, патогенеза. Описаны известные в настоящее время механизмы регуляции обмена железа, приведены наиболее важные данные литературы и результаты собственных исследований. Основываясь на рекомендациях по лечению больных ЖДА, авторы представляют описанный в литературе и собственный клинический опыт использования железосодержащих препаратов и рассматривают полученные результаты. В рамках статьи авторы объясняют механизмы низкой эффективности лечения при ЖДА и предлагают способы решения проблемы с учетом опубликованных в литературе последних научных исследований.
Ключевые слова: анемия; обмен железа; сидеропенический синдром; лечение железодефицитной анемии.
N.I. Stuklov, E.N. Semenova
Russian University of People’s Friendship, Moscow, Russia
Modern views of epidemiology, etiology and pathogenesis of iron deficiency anemia are considered. Mechanisms of iron metabolism regulation are described based on the most important literature data and the results of the authors ’ research. The authors present their own and literature clinical experience of using iron-containing drugs with reference to the existing recommendations on the treatment of iron deficiency anemia. Causes of low treatment efficiency are discussed and the ways to address this problem are proposed based on the published results of clinical research.
Key words: anemia; iron metabolism; sideropenic syndrome; treatment of iron deficiency anemia.
Анемии (греч. αναιμια — бескровие) определяются как ряд клинических состояний, связанных со снижением уровня гемоглобина менее 120 г/л у женщин и менее 130 г/л у мужчин; (ВОЗ, 2001) и (или) гематокрита ( менее 36,4% соответственно), что обусловлено уменьшением количества эритроцитов или содержания гемоглобина в них [1]. В настоящее время железодефицитная анемия (ЖДА) является самым распространенным состоянием, связанным со снижением уровня гемоглобина, поэтому ее признают государственной проблемой более чем в 100 странах мира, где разрабатываются программы, направленные на профилактику и снижение заболеваемости. ЖДА чаще выявляется у представителей наиболее социально значимых и незащищенных слоев населения — у женщин детородного возраста и детей. Количество больных анемией в указанных группах, по данным ВОЗ (2001), превышает 1 млрд [2]. В итоге ЖДА является причиной роста материнской и детской смертности [3].
Регуляция обмена железа.
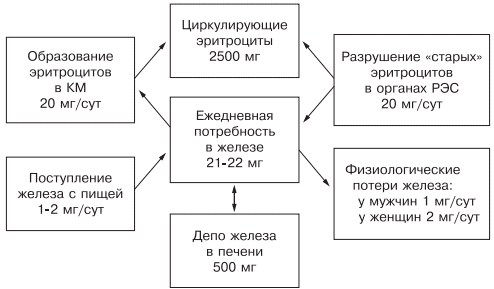
Ежедневно организму для нормальной жизнедеятельности требуется 20—25 мг железа, причем экзогенного железа необходимо только 1— 2 мг: женщинам — 2 мг (из-за физиологической кровопотери), а мужчинам — 1—1,5 мг. Около 20 мг железа поступает из «старых» разрушенных эритроцитов, столько же расходуется на синтез нового гемоглобина.
Железо накапливается в органах ретикулоэндотелиальной системы (до 500 мг), остальные запасы железа на 70% сосредоточены в гемоглобине, что и обусловливает развитие ЖДА при хронической кровопотере (рис. 1).
Рис. 1. Схема обмена железа.
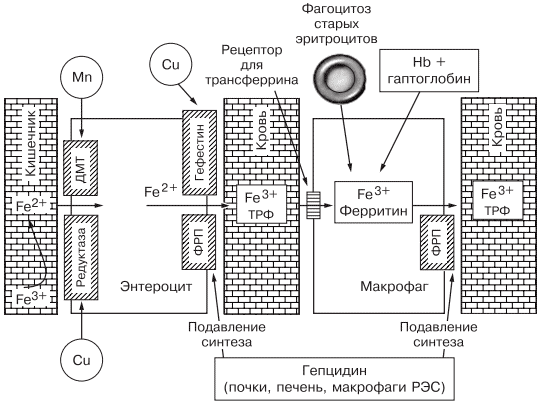
Всасывание железа происходит в верхних отделах тонкой кишки, причем этот процесс требует участия множества белков. В основном до 70—80% железа усваивается в двухвалентном состоянии (гемовое железо, содержащееся в основном в мясе, меньше — в печени и рыбе). При поступлении в кишечник растительного трехвалентного железа с помощью медьзависимой ферроредуктазы на апикальной мембране энтероцитов или под действием витамина С оно восстанавливается до двухвалентного. Двухвалентное железо через марганецзависимые белки — транспортеры двухвалентных металлов (ДМТ — двухвалентный металлотранспортер) поступает в энтероцит, а затем через белок ферропортин на базальной мембране — в кровь, где с помощью медьзависимых феррооксидаз (гефестина, расположенного на базальной мембране и связанного с ферропортином, и церулоплазмина, находящегося в плазме) окисляется до трехвалентного состояния, чтобы связаться с транспортным белком — трансферрином (рис. 2). Только очень незначительная часть железа, образуя комплекс с муцином, может поступить в энтероциты путем пиноцитоза [4, 5].
Рис. 2. Схема регуляции обмена железа.
Универсальным регулятором метаболизма железа является гепцидин [6—9], который блокирует транспорт железа, причем этот механизм реализуется с помощью регуляции активности белка ферропортина, т.е. путем воздействия на высвобождение железа из клеток кишечника и макрофагов ретикулоэндотелиальной системы [10—13]. Увеличение количества железа в организме ведет к стимуляции синтеза гепцидина, что уменьшает абсорбцию железа в кишечнике и его транспорт в циркуляцию. В свою очередь уменьшение абсорбции железа в кишечнике ведет к угнетению синтеза гепцидина в печени и по обратной связи — к восстановлению захвата железа из пищи и кишечника (см. рис. 2) [14—18]. Помимо железорегуляторной функции, гепцидин оказывает выраженное бактерицидное действие, является белком воспаления, его уровень повышается при инфекционных, воспалительных, опухолевых заболеваниях, блокируя выход железа в кровь [6]. Такой эффект гепцидина отрицательно влияет на рост бактерий, опухолей, блокирует избыточный воспалительный процесс. В работе, проведенной в 2011 г. [19], доказана роль гепцидина как основного фактора развития ЖДА у женщин с гинекологическими заболеваниями без патологической кровопотери. Показатели гепцидина в указанной группе составили 108,75 ± 40,08 нг/л (референсные значения 60— 85 нг/л), что обусловило резкое уменьшение содержания ферропортина — 0,43 ± 0,21 нг/л (референсные значения 3,1 ± 0,2 нг/л) и привело к нарушению поступления железа из кишечника в кровь [19].
Железо, которое остается внутри клеток, депонируется в виде ферритина, количество которого в крови прямо пропорционально содержанию железа в депо [20].
Клиническая картина и диагностические критерии.
Дефицит железа приводит к нарушению синтеза гемоглобина в эритрокариоцитах костного мозга, уменьшению содержания миоглобина в мышцах, активности цитохромов и каталаз в митохондриях клеток, миелопероксидазы в нейтрофилах [21—23].
В настоящее время выделяют несколько этапов развития дефицита железа [5, 24].
1. Предрасположенность к развитию дефицита железа (вегетарианство, подростковый возраст в сочетании с нарушением менструального цикла у девочек, частые роды, наличие хронических болезней желудочно-кишечного тракта — ЖКТ, заболеваний женской репродуктивной системы, связанных с кровопотерей).
2. Предлатентный дефицит железа. На этой стадии нет никаких лабораторных критериев дефицита железа, однако можно определить повышение абсорбции трехвалентного железа в ЖКТ, которое может превышать 50% (в норме 10—15%).
3. Латентный дефицит железа характеризуется развитием сидеропенического синдрома и уменьшением запасов железа в организме (по данным лабораторных исследований).
4. ЖДА. Диагноз устанавливается при уровне гомоглобина менее 120 г/л у женщин и 130 г/л у мужчин. Выделяют следующие стадии ЖДА:
В основе патологии эритропоэза при дефиците железа лежит нарушение синтеза гема, в результате которого уменьшается количество гемоглобина в эритрокариоцитах костного мозга, что проявляется на первом этапе гипохромией эритроцитов, а в дальнейшем — развитием гипохромной микроцитарной анемии.
Клинические проявления ЖДА связаны с развитием как сидеропенического синдрома, для которого характерны выраженная мышечная слабость, нарушение целостности слизистых оболочек, кожи, ее придатков (ломкость и расслаивание ногтей, выпадение волос), снижение иммунитета, так и непосредственно симптомов анемии (головокружение, мелькание «мушек» перед глазами, сонливость, снижение работоспособности).
Наиболее характерным лабораторным признаком ЖДА являются гипохромия, микроцитоз эритроцитов, анизоцитоз. О гипохромии эритроцитов свидетельствуют цветовой показатель менее 0,8, среднее содержание гемоглобина в эритроците менее 28 пг, средняя концентрация гемоглобина в эритроците менее 290 г/л. О микроцитозе говорят, когда средний диаметр эритроцита менее 7 мкм, а средний объем эритроцита — менее 80 фл [21, 22, 24].
Параметры обмена железа широко используются в клинической практике, но в связи с отсутствием четко определенных значений, доказывающих наличие ЖДА, высокой стоимостью исследования и большим количеством больных их применение не всегда оправдано. Так, показатель ферритина сыворотки (ФС) как единственный маркер, отражающий запасы железа в организме и используемый для верификации и дифференциальной диагностики ЖДА, по мнению разных исследователей [5, 20], варьирует от 15 до 100 мкг/л. Известно, что показатель ФС является положительным маркером воспаления, а количество его определяется белково-синтетической функцией печени. В настоящее время для установления диагноза ЖДА принято считать достоверным показатель ФС менее 30 мкг/л [25]. Уровень такого транспортного белка, как трансферрин, как правило, повышен при недостатке железа, однако при наличии инфекции его содержание уменьшается и не может использоваться в диагностике ЖДА [26]. Тем более изменчивы такие параметры обмена железа, как железосвязывающая способность (общая и латентная) и коэффициент насыщения трансферрина железом, так как они рассчитываются исходя из содержания трансферрина и сывороточного железа, а последний показатель вообще не имеет связи с содержанием железа в организме и зависит от времени, в которое проведено исследование, и приема пищи [21]. Значения коэффициента насыщения трансферрина железом у больных ЖДА, по опубликованным данным, могут составлять от 15 до 20%. Наиболее точным методом диагностики ЖДА в настоящее время считается подсчет растворимых рецепторов для трансферрина, однако этот метод не используется в качестве рутинного из-за отсутствия единого способа детекции, высокой стоимости исследования, невозможности интерпретировать результат при наличии любых пролиферативных процессов [26].
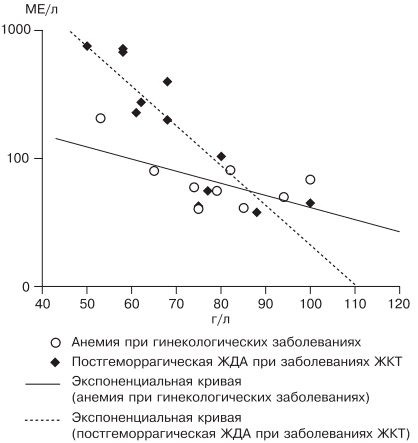
Наиболее частыми причинами ЖДА являются как физиологические, так и патологические состояния. В группу риска развития ЖДА входят недоношенные дети, так как у них не успевает сформироваться депо железа, и подростки, которым требуется больше железа в связи с быстрым ростом организма [27]. Наиболее часто ЖДА развивается при беременности. В период беременности, родов и лактации в среднем расходуется до 1000 мг железа, что в 2 раза больше его запасов в депо [28]. Репродуктивный возраст у женщин связан с повышенной потерей железа при менструациях; этот недостаток компенсируется увеличением всасывания железа в ЖКТ, что в настоящее время объясняется изменением влияния гепцидина. При наличии гиперполименореи, однако, такой баланс нарушается в связи с увеличением кровопотери [29, 30], при сопутствующих заболеваниях ЖКТ нарушается всасывание железа и развивается ЖДА [6, 19]. Часто у женщин меноррагии имеют органические причины: полипы, эндометрит, миома матки, аденомиоз, открывающийся в полость матки; мало того, такие заболевания, как миома матки и дисплазия шейки матки, оказывают влияние на развитие анемии и без патологической кровопотери [5, 19, 30]. Указанный механизм связан с увеличением содержания гепцидина в крови и снижением активности эритропоэза, доказанным синдромом неадекватной выработки эритропоэтина. В настоящее время продукцию эритропоэтина принято считать неадекватной при отношении определяемого эритропоэтина к предполагаемому (О/П log эритропоэтина менее 0,9) [28, 31]. Так, В.А. Бурлевым и Е.Н. Коноводовой [32] при обследовании женщин с миомой матки выявлено отношение О/П log эритропоэтина менее 0,8, а при обследовании гинекологических больных с анемией без нарушения менструальной функции в 2011 г. отношение О/П log эритропоэтина составило 0,89 (рис. 3). Для всех женщин с диагностированной ЖДА необходимо обязательное обследование у гинеколога. В случае обнаружении ЖДА у мужчин, наоборот, показано исключение заболеваний ЖКТ.
Рис. 3. Зависимость между уровнем гемоглобина и сывороточного эритропоэтина (логарифмическая шкала и экспоненциальные кривые) у больных с постгеморрагической ЖДА при заболеваниях ЖКТ (предполагаемый эритропоэтин) и анемии при гинекологических заболеваниях (определяемый эритропоэтин) [5].
Помимо повышенной потребности в железе и хронической кровопотери, патологическими состояниями, способными вызывать развитие ЖДА, являются различные нарушения всасывания железа и поступления его с пищей (в том числе и обусловленные вегетарианством), нарушения транспорта железа (гипотрансферринемии при заболеваниях печени и наследственные атрансферринемии) [21].
Таким образом, гипохромная микроцитарная анемия, особенно при наличии характерной для сидеропенического синдрома клинической картины, даже без исследования обмена железа может определяться как ЖДА при условии полноценного клинического и инструментального обследования больного и установления причины ее развития [5].
Лечение.
Современная тактика лечения при ЖДА в настоящее время направлена на устранение этиологического фактора и восполнение запасов железа в организме [4, 5]. Наиболее оправдано более физиологическое пероральное применение препаратов железа; парентерально препараты можно использовать только при доказанном дефиците железа. Перорально следует назначать препараты железа в высоких дозах (от 200 до 300 мг/сут), что, однако, может приводить к возникновению диспепсических явлений, поэтому (особенно в детской и акушерской практике) рекомендуется постепенное повышение дозы до терапевтической, а при достижении нормальных значений уровня гемоглобина — ее снижение [20].
Степень абсорбции двухвалентных солей железа в несколько раз выше, чем трехвалентных, так как они пассивно диффундируют через каналы ДМТ-белков [33], поэтому препараты, содержащие двухвалентное железо, дают быстрый эффект и нормализуют уровень гемоглобина в среднем через 1—2 мес, а нормализация депо железа происходит уже через 3—4 мес от начала лечения в зависимости от степени тяжести анемии и дозы препарата. Препараты, содержащие железо в трехвалентном состоянии, требуют более длительного применения, а в случае дефицита меди в организме будут неэффективны. Нормализация уровня гемоглобина при лечении препаратом трехвалентного железа наступит только через 2—4 мес, а нормализация показателей депо железа — через 5—7 мес от начала терапии [5, 19, 33]. Степень абсорбции отражается и на частоте развития побочных эффектов. Уменьшить нежелательное влияние таблетированных препаратов железа на ЖКТ можно, принимая их во время еды, но при этом уменьшается всасывание железа. Лучше (но также с потерей эффективности) использовать формы с замедленным высвобождением, так как часть препарата будет высвобождаться в нижних отделах ЖКТ, где железо практически не всасывается [34]. Несмотря на рекомендации ВОЗ по применению для лечения ЖДА препаратов двухвалентного железа как более эффективных, препараты с низкой биодоступностью на основе трехвалентного железа активно применяются благодаря их лучшей переносимости.
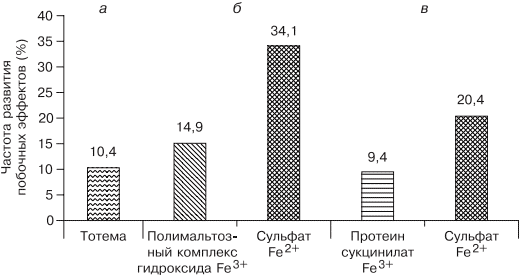
В современной клинической практике используются различные варианты сочетаний двухвалентного железа с витаминами С, В9, В12, что позволяет минимизировать побочные эффекты и одновременно повысить эффективность терапии, однако переносимость такого лечения до настоящего времени была основным лимитирующим фактором [20, 33]. Анализ переносимости различных препаратов железа более чем у тысячи пациентов показал, что современная жидкая форма двухвалентного железа (препарат тотема, лаборатория Иннотек Интернасиональ, Франция) по количеству побочных эффектов не превышает таковые у трехвалентного (рис. 4) [4]. Такой эффект достигается равномерным распределением препарата по слизистой оболочке желудка и его высокой биодоступностью. Двухвалентное железо равномерно и максимально эффективно проникает в энтероциты и, не накапливаясь в них, поступает в кровь. Это обусловлено наличием в составе препарата меди и марганца, которые входят в состав ДМТ-белков и гефестина, окисляющего железо, что способствует наилучшему его метаболизму (см. рис. 2) [33]. Помимо этого, указанные металлы участвуют в работе системы антиоксидантов, наиболее важными составляющими которой являются Cu, Zn-супероксиддисмутаза, Mn-супероксиддисмутаза (в митохондриях), каталаза, глутатионпероксидаза и глутатион. При уменьшении антиоксидантной защиты происходит сдвиг в сторону избыточного накопления свободных радикалов, что обусловливает их повреждающее действие на клетки. Следует понимать, что процесс активации перекисного окисления липидов запускается ионами двухвалентного железа, что проявляется частым развитием побочных эффектов при лечении препаратами железа. Наличие меди и марганца в составе тотемы уменьшает образование свободных радикалов, что улучшает переносимость препаратов железа [37].
Пациентам с заболеваниями ЖКТ назначать препараты железа перорально следует с осторожностью, причем острые заболевания, такие как язва желудка и двенадцатиперстной кишки, эрозивный гастрит, являются противопоказаниями; также не следует использовать указанный метод лечения у больных с заболеваниями тонкой кишки (болезнь Крона, целиакия, мальабсорбция) или отсутствием ее части.
Рис. 4. Сравнение результатов исследований безопасности применения различных железосодержащих препаратов.
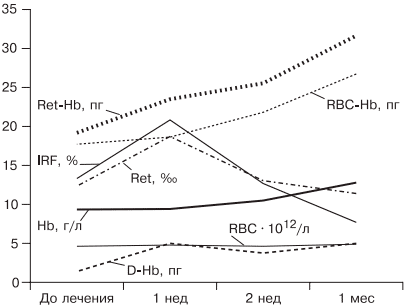
При лечении больных ЖДА остро стоит вопрос оценки эффективности терапии, так как часто ЖДА диагностируется у соматически тяжелых больных с крайне низким уровнем гемоглобина. Попытки ранней диагностики, как правило, связаны с исследованием количества ретикулоцитов [38], однако в настоящее время такой подход не является доказательным, так как часто ретикулоцитоз возникает компенсаторно при наличии кровотечения. В работе [5, 9] показано, что наиболее достоверными показателями, указывающими на хороший эффект препаратов железа, служат появление молодых форм ретикулоцитов и увеличение дельты гемоглобина (разницы между средним содержанием гемоглобина в ретикулоците и эритроците) уже через 1 нед после начала лечения (рис. 5).
Рис. 5. Динамика гемоглобина эритроцитов (RBC), количества ретикулоцитов (Ret), фракции незрелых ретикулоцитов (IRF-) среднего содержания гемоглобина в эритроците (RBC-Hb), среднего содержания гемоглобина в ретикулоците (Ret-Hb), дельты гемоглобина (D-Hb) при лечении ЖДА в течение 1 мес.
Основным критерием положительного ответа на терапию ЖДА является прирост уровня гемоглобина через 1 мес после начала применения препаратов железа, однако рекомендации разных организаций по этому вопросу не согласуются друг с другом. Минимальным приростом уровня гемоглобина в периферической крови для признания терапии эффективной является его увеличение более чем на 10 г/л за 1 мес (Центр по контролю и профилактике заболеваний в США) [39]. В нашем исследовании, проведенном при лечении 61 пациентки с гинекологической патологией и заболеваниями ЖКТ, у которых лечение привело к полному восстановлению показателей гемоглобина и обмена железа, прирост уровня гемоглобина в течение первого месяца составил от 10 до 50 г/л с медианой прироста 30 г/л [19]. Поэтому с учетом большого количества сопутствующих заболеваний у больных ЖДА и доказанной роли гепцидина в нарушении метаболизма железа за оптимальный критерий оценки эффективности терапии лучше принять прирост уровня гемоглобина более 10 г/л за 1 мес [5].
При отсутствии прироста уровня гемоглобина, согласно указанным критериям, необходимо обязательно исследовать обмен железа, провести диагностический поиск, исключить другой механизм развития анемии. При подтверждении абсолютного дефицита железа и отсутствии злокачественной опухоли следует перейти на парентеральное применение препаратов железа со строго рассчитанной терапевтической дозой. При назначении препаратов парентерально предпочтение следует отдавать внутривенному пути введения. Наиболее часто в настоящее время используются венофер (100 мг в 5 мл), космофер, феринъект (50 мг в 1 мл). За один раз, как правило, вводят 100—200 мг, но, используя феринъект, это количество можно увеличить до 1000 мг. Эти препараты должны применяться только при наличии показаний, доказанном абсолютном дефиците железа и невозможности перорального применения. Существенным недостатком парентерального применения является то, что необходимо использовать строго рассчитанное количество препарата, врач может назначать препараты только в условиях стационара, применение препаратов ограничено из-за наличия большого количества тяжелых побочных реакций (анафилактический шок, аллергические реакции, передозировка железа, системный гемосидероз, локальный гемосидероз тканей). Кроме того, как правило, есть ограничения парентерального применения препаратов при беременности, особенно в ранние сроки.
В случае отсутствия гипоферритинемии есть основания проводить лечение анемии с использованием препаратов рекомбинантного человеческого эритропоэтина, эффективность которого доказана при терапии ЖДА в поздние сроки беременности [28] и у больных с миомой матки [40, 41]. Такую тактику необходимо выбирать у больных с доказанными хроническими воспалительными или инфекционными заболеваниями, доброкачественными опухолями при наличии синдрома неадекватной степени тяжести анемии выработки эритропоэтина [5, 19, 28].
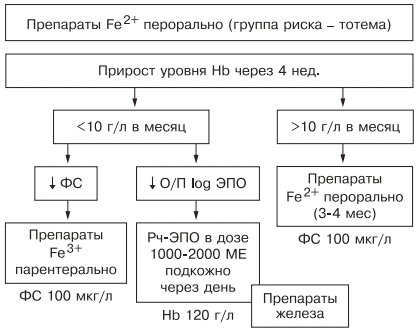
Таким образом, оптимальным у больных с наличием гипохромной микроцитарной анемии является выявление причины развития дефицита железа, после чего следует начинать лечение. Если есть сомнения в железодефицитном характере анемии, лучше проверить обмен железа, подтвердив диагноз ЖДА низкими показателями ФС и насыщения трансферрина железом. Далее следует устранить хроническое заболевание, остановить кровотечение, убрать погрешности в диете и начать пероральный прием препаратов железа (с обязательным учетом противопоказаний). Лечение следует начинать с двухвалентных препаратов железа. При наличии хронических воспалительных, пролиферативных, инфекционных заболеваний лучше использовать жидкую лекарственную форму (препарат тотема), содержащую в своем составе глюконат двухвалентного железа, медь и марганец. Через 1 мес следует определить прирост уровня гемоглобина и если он выше 10 г/л в месяц — продолжить лечение, если нет — пересмотреть диагноз (рис. 6).
Рис. 6. Схема лечения ЖДА.
При использовании препаратов железа необходимо ориентироваться на показатель ФС, целевое значение которого должно составлять около 100 мкг/л, после чего можно остановить лечение (поздние критерии эффективности терапии [39]). При пероральном приеме препаратов достаточно подтвердить нормализацию содержания ФС через 3 мес терапии, при назначении препаратов железа внутривенно этот показатель необходимо проверять каждую неделю. Лечение препаратами рекомбинантного человеческого эритропоэтина опасно из-за возможности развития эритроцитоза и тромботических осложнений, поэтому ориентироваться прежде всего необходимо на уровень гемоглобина, целевая концентрация которого не должна превышать 120 г/л [42].
Таким образом, ЖДА представляет собой важную социально значимую проблему, а ее диагностика и лечение до сих пор являются трудной задачей. Только выполнение современных рекомендаций позволит существенно повысить качество и эффективность оказания медицинской помощи больным ЖДА.
Сведения об авторах:
Российский университет дружбы народов, Москва
Кафедра госпитальной терапии с курсом клинической лабораторной диагностики Стуклов Николай Игоревич — д-р мед. наук, проф. кафедры; руководитель курса гематологии;
Семенова Елена Николаевна — учебный мастер кафедры.
источник
_500.gif)