Лейкозы. Анемия (малокровие) – это полиэтиологическое заболевание, характеризующееся понижением содержанием гемоглобина
Анемии и лейкозы у детей
Анемия (малокровие) – это полиэтиологическое заболевание, характеризующееся понижением содержанием гемоглобина, часто в сочетании с уменьшением количества эритроцитов.
Клиника.Заболевание проявляется изменением внешних признаков (бледностью кожных покровов, слизистых, склер), слабостью, головокружением, одышкой, тахикардией, нарушением памяти, появлением нарушений со стороны мышечной системы (слабости, снижения тургора тканей), отклонениями в центральной нервной системе (вялостью, апатией, легкой возбудимостью), функциональными нарушениями со стороны сердечно-сосудистой системы (расширением границ, появлением систолического шума), развитием гепатомегалии и спленомегалии, уменьшением в крови общего количества гемоглобина, эритроцитов, их осмотической стойкости.
Классификация анемий.Первичные (наследственные) и вторичные (приобретенные).
1) дефицитные анемии, железодефицитные, витаминодефицитные, протеинодефицитные;
2) гипо– и апластические анемии: врожденная анемия Фанкони, анемия Даймонда – Блекфена, приобретенные анемии;
3) гемолитические анемии: сфероцитарная, серповидно-клеточная, аутоиммунная.
1) легкая анемия – гемоглобин в пределах 90 – 110 г/л, число эритроцитов снижается до 3 млн;
2) анемия средней тяжести – гемоглобин 70 – 80 г/л, число эритроцитов снижается до 2,5 млн;
3) тяжелая анемия – гемоглобин ниже 70 г/л, число эритроцитов ниже 2,5 млн.
Железодефицитные анемиихарактеризуются снижением содержания гемоглобина из-за дефицита железа, связаны с нарушением синтеза порфиринов, талассемии, содержания эритроцитов в результате его нарушения при поступлении, усвоении или патологических потерь.
Этиология.Антенатальные причины:
1) нарушение маточно-плацентарного кровообращения, плацентарная недостаточность (токсикозы, угроза прерывания и перенашивания беременности, гипоксемический синдром, обострение соматических и острых инфекционных заболеваний);
2) фетоматеринские и фетоплацентарные кровотечения;
4) недоношенность, многоплодие;
5) глубокий и длительный дефицит железа в организме беременной.
1) фетоплацентарная трансфузия;
2) преждевременная или поздняя перевязка пуповины;
3) интернатальные кровотечения из-за травматических акушерских пособий и (или) аномалий развития плаценты и сосудов пуповины.
1) недостаточное поступление железа с пищей (раннее искусственное вскармливание, использование неадаптированных молочных смесей, вскармливание коровьим или козьим молоком, несбалансированная диета, лишенная достаточного содержания мясных продуктов);
2) повышение потребности в железе у детей с ускоренными темпами роста (недоношенные, дети с большой массой тела при рождении, дети с лимфатическим типом конституции, дети пре– и пубертатного периода);
3) повышенная потеря железа из-за кровотечений различной этиологии, нарушения кишечного всасывания (наследственные и приобретенные синдромы мальабсорбции, хронические заболевания кишечника, гемморагические маточные кровотечения у девочек в период становления менструального цикла в пубертате), нарушение обмена железа в организме из-за гормональных нарушений (пре– и пубертатный гормональный дисбаланс), нарушения транспорта железа из-за снижения активности или содержания трансферрина в организме.
Клиника.В анамнезе – недостаточное, неправильное питание, вялость, повышенная утомляемость, сухость, шероховатость кожных покровов, ломкость ногтей, искривление и поперечная исчерченность ногтей, выпадение волос, извращения вкуса и обоняния, астеновегетативные нарушения, нарушения процессов кишечного всасывания, сердцебиение, одышка при физической нагрузке. По содежанию гемоглобина и эритроцитов анемии делятся на легкие (гемоглобин в пределах 90 – 109 г/л, эритроцитов менее 4 – 3,5 x 10 12 ), анемии средней тяжести (гемоглобин в пределах 89 – 70 г/л, эритроцитов менее 3,5 x 10 12 ), тяжелые анемии (гемоглобин менее 70 г/л, эритроциты менее 2,5 x 10 12 ).
Диагностика– на основании клинических и лабораторных данных. в анализе крови – уменьшение эритроцитов, гемоглобина, концентрации сывороточного железа, уменьшение элементов крови, анизоцитоз, пойкилоцитоз. Цветовой показатель обычно низкий (иногда ниже 0,5); выраженная гипохромия эритроцитов, их анизоцитов, пойкилоцитоз; СОЭ обычно незначительно увеличена. Важнейший показатель болезни – снижение уровня железа в сыворотке (норма – 13 – 28 ммоль/л для мужчин; 11 – 26 ммоль/л для женщин). Низкий уровень сывороточного железа и ферритина, а также повышение уровня общей железосвязывающей способности сыворотки.
Лечениенапрвлено на устранение дефицита железа и восстановление необходимого его запаса в организме. Терапию необходимо начать с устранения причин ее вызывающих и организации правильного, сбалансированного питания (в рацион должны включаться продукты, богатые витаминами и железом, особенно мясные). Лечение парентерально вводимыми препаратами железа менее эффективно, чем прием его в виде таблеток внутрь.
Для внутримышечного введения применяют жектофер, фербитол, Феррум Лек и др. Последний препарат выпускают и для внутривенного введения. Показанием к парентеральному введению железа при железодефицитной анемии служат тяжелые энтериты, состояния после обширных резекций тонкой кишки (но не резекций желудка). Дозы назначают из расчета 1,5 мг железа на 1 кг массы тела в сутки. Жектофер вводят в/м по 2 мл в день больному с массой тела 60 кг. Переливание крови при содержании гемоглобина ниже 60 г/л. Прием препаратов железа усиливает костномозговую продукцию эритроцитов и сопровождается подъемом уровня ретикулоцитов в крови через 8 – 12 дней после начала терапии (факт, имеющий дифференциально-диагностическое значение).
Прогнозблагоприятный. Диспансерное наблюдение в течение 12 месяцев.
Анемии, связанные с дефицитом витамина В12независимо от причин этого дефицита характеризуются появлением в костном мозге мегалобластов, внутрикостномозговым разрушением эритроцитов, тромбоцитопенией и нейтропенией, атрофическими изменениями слизистой оболочки желудочно-кишечного тракта и изменениями нервной системы.
Этиология.Недостаточность витаминов редко бывает экзогенной (чаще эндогенной) природы, связанной с повышенным потреблением (при гельминотозах) и нарушением их всасывания различной природы (при заболеваниях желудка, синдроме мальабсорбции).
Патогенез.Дефицит витамина В12 чаще связан с нарушением выработки гликопротеина, соединяющегося с пищевым витамином В12 и обеспечивающего его всасывание (внутренний фактор). Нередко первые признаки заболевания появляются после перенесенного энтерита, гепатита. В первом случае это связано с нарушением всасывания витамина В12 в тонкой кишке, во втором – с расходованием его запасов в печени, являющейся основным депо витамина В12. Развитие В12-дефицитной анемии после тотальной гастрэктомии (когда полностью ликвидируется секреция внутреннего фактора) происходит через 5 – 8 лет и более после операции. В течение этого срока больные живут запасами витамина в печени при минимальном пополнении его за счет незначительного всасывания в тонкой кишке, не соединенного с внутренним фактором витамина. Редкой формой В12-дефицитной анемии является нарушение ассимиляции витамина при инвазии широким лентецом, когда паразит поглощает большое количество витамина В12. Причинами нарушенного всасывания витамина В12 при поражении кишечника могут быть тяжелый хронический энтерит, дивертикулез тонкой кишки, терминальный илеит, возникновение слепой петли тонкой кишки после операции на ней.
Клиникадефицита витамина В12 характеризуется поражением кроветворной ткани, пищеварительной и нервной систем. Появляются слабость, утомляемость, сердцебиения при физической нагрузке. Желудочная секреция угнетена, возможна стойкая ахлоргидрия. Нередко наблюдаются признаки глоссита – полированный язык, ощущение жжения в нем. Кожные покровы слегка желтушны, в сыворотке крови увеличен уровень непрямого билирубина (за счет повышенной гибели гемоглобинодержащих мегалобластов костного мозга). Определяется небольшое увеличение селезенки, реже печени.
Диагностика– на основании клинических и лабораторных данных. В анализе крови – гиперхромная анемия, лейкопения, тромбоцитопения, резко выраженный анизоцитоз эритроцитов наряду с очень крупными (более 12 мкм в диаметре) клетками – мегапоцитами, резчайший пойкилоцитоз, повышенное насыщение эритроцитов гемоглобином – гиперхромия, появление полисегментированных нейтрофилов, гиперхромный, реже нормохромный характер анемии, тромбоцитопения, лейкопения. Исследование костного мозга обнаруживает резкое увеличение в нем числа элементов эритроидного ряда с преобладанием мегалобластов. Клетки красного ряда, очень напоминающие мегалобласты, могут встречаться при остром эритромиелозе, который, как и В12-дефицитная анемия, сопровождается небольшой желтушностью, часто сочетается с лейко– и тромбоцитопенией. Однако при этом лейкозе нет столь выраженного анизо– и пойкилоцитоза, как при В12-дефицитной анемии, а главное – в костном мозге наряду с мегалобластоподобным и клетками встречаются в большом количестве миелобласты или недифференцируемые бласты. В сомнительных случаях следует после пункции костного мозга начать терапию витамином В12, которая при В12-дефицитной анемии через 8 – 10 дней приведет к резкому возрастанию в крови процента ретикулоцитов (рецикулоцитарный криз), подъему уровня гемоглобина, исчезновению в крови выраженного анизоцитоза, а в костном мозге – мегалобластов.
Лечение.Цианкобаламин (витамин В12) вводят ежедневно п/к в дозе 200 – 500 мгк 1 раз в день в течение 4 – 6 недель. После нормализации кроветворения и состава крови, наступающей через 1,5 – 2 месяца, витамин вводят 1 раз в неделю в течение 2 – 3 месяцев, затем в течение полугода 2 раза в месяц (в тех же дозах, что и в начале курса). В дальнейшем больных следует поставить на диспансерный учет; профилактически им вводят витамин В12 1 – 2 раза в год короткими курсами по 5 – 6 инъекций. Эта рекомендация может быть изменена в зависимости от динамики показателей крови, состояния кишечника, функции печени.
Фолиево-дефицитная анемия– мегалобластная анемия, сходная с проявлениями с В12-дефицитной анемии; развивается при дефиците фолиевой кислоты. Нарушение всасывания фолиевой кислоты наблюдается у беременных, страдающих гемолитической анемией, у недоношенных детей, при вскармливании их козьим молоком, у лиц, перенесших резекцию тонкой кишки, при целиакии, а также при длительном приеме противосудорожных препаратов типа фенобарбитала, дифенина.
Клиникааналогична, как при дефиците витамина В12.
Диагностика– на основании клинических и лабораторных данных. В анализе крови – снижение уровня фолиевой кислоты в эритроцитах и сыворотке крови.
Профилактика.Назначение фолиевой кислоты лицам, перенесшим ее дефицит, беременным, болеющим гемолитической анемией.
Гипо– и апластические анемии.В основе этого заболевания лежит уменьшение продукции клеток костного мозга.
Гемолитические анемииразвиваются вследствие разрушения эритроцитов, характеризуются увеличением в крови содержания продуктов распада эритроцитов – билирубина или свободного гемоглобина или появлением гемосидерина в моче. Важный признак – значительное нарастание в крови ретикулоцитов за счет повышения продукции клеток красной крови. Костный мозг при гемолитических анемиях характеризуется значительным увеличением числа клеток красного ряда.
Анемия постгеморрагическая острая– малокровие вследствие острой кровопотери в течение короткого срока.
Этиология.Причиной кровопотери могут быть травмы, хирургическое вмешательство, кровотечение при язве желудка или двенадцатиперстной кишки, из расширенных вен пищевода, при нарушении гемостаза, внематочной беременности, заболеваниях легких и т. п.
Патогенезскладывается из явлений острой сосудистой недостаточности, обусловленной острым опустошением сосудистого русла, потерей плазмы; при массивной кровопотере наступает и гипоксия из-за потери эритроцитов, когда эта потеря уже не может быть компенсирована ускорением циркуляции за счет учащения сердечных сокращений.
Клиника.Сосудистые нарушения (сердцебиение, одышка, падение артериального и венозного давления, бледность кожных покровов и слизистых оболочек).
Лечениеначинают с остановки кровотечения.
Наследственные анемии, связанные с нарушением синтеза порфиринов (сидероахрестические анемии), характеризуются гипохромией эритроцитов, повышением уровня сывороточного железа, отложением железа с картиной гемосидероза органов.
Патогенезсвязан с нарушением синтеза протопорфирина, что ведет к нарушению связывания железа и накоплению его в организме при резко нарушенном образовании гемоглобина.
Клиника.Жалобы отсутствуют или отмечают небольшую слабость, утомляемость. Чаще страдают мужчины. Болезнь наследуется по рецессивному типу, наследование сцеплено с Х-хромосомой. В начале болезни отмечается небольшое увеличение селезенки, в дальнейшем в связи с повышенным отложением железа в органах развивается гемосидероз печени (печень увеличивается и становится плотной), поджелудочной железы (появляется картина сахарного диабета). Накопление железа в сердечной мышце приводит к тяжелой недостаточности кровообращения, гемосидероз яичек сопровождается развитием евнухоидизма. Иногда кожа приобретает серый оттенок.
Диагностика– на основании клинических и лабораторных данных. В анализе крови – выраженная гипохромия эритроцитов (цветовой показатель 0,4 – 0,6), уровень гемоглобина снижен, в меньшей степени изменено число эритроцитов, повышен уровень сывороточного железа. Морфологически отмечают анизоцитоз, пойкилоцитоз, иногда небольшое количество мишеневидных форм. Содержание ретикулоцитов обычно нормальное.
Лечение.Назначают пиридоксин (витамин В6) по 1 мл 5%-ного раствора в/м 2 раза в день. При эффективной терапии через 1,5 недели резко возрастает содержание ретикулоцитов, а затем повышается и уровень гемоглобина.
Мегалобластные анемии– группа анемий, общим признаком которых служит обнаружение в костном мозге своеобразных эритрокариоцитов со структурными ядрами, сохраняющими эти черты на поздних стадиях дифференцировки (результат нарушения синтеза ДНК и РНК в клетках, называемых мегалобластами), в большинстве случаев мегалобластная анемия характеризуется цветовым показателем выше единицы. Поскольку синтез нуклеиновых кислот касается всех костномозговых клеток, частыми признаками болезни являются уменьшение числа тромбоцитов, лейкоцитов, увеличение числа сегментов в гранулоцитах.
Лейкозы – это общее название злокачественных опухолей возникающих из кроветворных клеток и поражающих костный мозг. Заболеваемость колеблется от 1 до 5 на 1 000 000 детского населения с пиком в возрасте от 2 до 4 лет. Хронический миелолейкоз – это опухоль, возникающая из дифференцирующихся клеток – предшественников миелопоэза.
Этиология.Не установлена, но наиболее распространенная теория – вирусно-генетическая. Роль факторов, ослабляющих реактивность организма: иммунодефицитные состояния, хромосомные аномалии, врожденная и гипопластическая анемия Фанкони, ионизирующее излучение, акселерация с лимфатизмом.
Патогенез.Лейкозные клетки являются потомством одной мутировавшей костномозговой кроветворной клетки, утратившей способность к созреванию, но сохраняющей способность к размножению.
Опухолевая прогрессия при лейкозах: угнетение нормальных ростов кроветворения, изменение морфологии пораженной кроветворной клетки и исходящего из ее клона опухолевых клеток, метастазирующих и растущих вне органов кроветворения; выделение лейкозными клетками веществ, угнетающих нормальное кроветворение; самоподдерживаемость лейкемического клона и динамичность его свойств в процессе лечения с приобретением большой агрессивности и устойчивости к действию цитостатиков.
Классификация:острые лейкозы (могут быть лимфобластными и миелобластными) и хронические лейкозы.
Клиника.Основные синдромы – это анемический, интоксикационный, геморрагический, пролиферативный, костно-суставной, поражение внутренних органов, нервной системы, инфекционные осложнения.
Диагностика– на основании клинических и лабораторных данных, анализа периферической крови, миелограммы, цитохимического исследования бластов крови и костного мозга.
Дифференциальный диагнозпроводят с инфекционным мононуклеозом, инфекционным лимфоцитозом, лейкемоидными реакциями при инфекционных заболеваниях, лекарственной болезни и отравлениях.
Лечениепрепаратами, обладающими иммунодепрессивным и цитостатическим эффектами по периодам индукции, консолидации, реиндукции. Симптоматическая терапия, лечение инфекционных осложнений.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Кровь подвержена различным заболеваниям, как и любой другой орган. Даже на общем приеме у терапевта или посмотрев на себя в зеркало, сразу их распознать невозможно. Признаки заболевания крови проявляются постепенно и этих заболеваний, к сожалению, очень много
Кроме редких случаев болезней крови, таких, как гемофилия (не свертываемость крови), которая передается по наследству по женской линии к мужчине, существуют еще и заболевания, которые встречаются у любого человека. Вот самые распространенные болезни крови.
Это заболевание возникает в двух случаях:
- Когда понижено содержание гемоглобина в эритроцитах.
- Или уменьшено количество эритроцитов в крови.
Причинами появления анемии считается пониженная продукция гемоглобина или эритроцитов, их потеря при сильных кровотечениях или ускоренное разрушение.
Также развитие этого заболевания может быть связано с неправильным питанием, гормональными нарушениями, заболеваниями желудочно-кишечного тракта, климаксом и аутоиммунными состояниями. Иногда симптомы анемии встречаются при онкологических и инфекционных заболеваниях.
Симптомы при анемии:
1. Повышенная утомляемость, слабость, сонливость, пониженная работоспособность.
2. Раздражительность, частая смена настроения.
3. Шум в ушах, головные боли, „круги” перед глазами, головокружения.
4. При небольших физических нагрузках и даже в состоянии покоя возникает одышка и усиливается сердцебиение.
Народная медицина советует при анемии:
Плоды шиповника. На 1 литр воды засыпать 5 столовых ложек шиповника и прокипятить в течение 10-15 минут. Затем обернуть в ткань и поставить на ночь в теплое место. Готовый настой можно пить как чай в любое время.
Свежая морковь. Потереть на терке 100 грамм моркови и смешать с растительным маслом или сметаной. Съедать вкусный салатик утром, натощак.
В дополнение „Здоровая жизнь” предлагает принять во внимание советы: „Как повышать гемоглобин?”.
Клетки крови, как и любые клетки нашего организма, могут перерождаться в злокачественные. Обычно такая трансформация случается с лейкоцитами, из-за чего и развивается болезнь крови — лейкоз.
Как ни странно, причину возникновения лейкозов пока установить не получается. Острый лейкоз – это быстрое бессистемное накопление несозревших белых кровяных телец в костном мозге, когда здоровые клетки замещаются опухолевыми.
Вследствие чего костный мозг теряет способность создавать здоровые клетки крови и развивается нехватка тромбоцитов, которые сворачивают кровь и эритроцитов (белых кровяных телец).
Диагностировать лейкоз можно пройдя исследование костного мозга, молекулярно-генетическое исследование, сдав биохимический и общий анализ крови, а также пройти специальное иммунофенотипирование.
Народная медицина советует при лейкозе:
Настойка из аира болотного. Смешать полкило меда, 200 грамм сушеных корней аира и поллитра коньяка. Настоять две недели в темном месте и принимать по столовой ложке 3 раза в день за полчаса до приема пищи.
Яблочный уксус снижает уровень лейкоцитов. Растворить чайную ложку уксуса в стакане воды, добавив немного меда. Принимать можно без особых ограничений.
Каштан. В стакане кипятка заварить 1 столовую ложку сухих цветков конского каштана, настоять 5-6 часов и принимать по четверти стакана несколько раз в день.
Понравилась статья? Нажмите на самую красивую кнопку!
источник
- Апластическая анемия — тяжелая форма анемии.
- Если у вас лейкемия, раковые клетки крови могут вытеснять здоровые клетки крови.
- И лейкемия, и лечение этого могут привести к анемии.
Если у вас есть лейкемия и симптомы, такие как крайняя усталость, головокружение или бледность, у вас также может быть анемия. Анемия — это состояние, при котором у вас необычно низкий уровень эритроцитов. Подробнее о связи между лейкемией и анемией.
Костный мозг — это губчатый материал, найденный в середине некоторых ваших костей. Он содержит стволовые клетки, которые развиваются в клетки крови. Лейкемия возникает, когда раковые клетки крови формируются в вашем костном мозге и вытесняют здоровые клетки крови.
Тип вовлеченных клеток крови определяет тип лейкемии. Некоторые виды лейкемии являются острыми и быстро развиваются. Другие являются хроническими и растут медленно.
Самый распространенный тип людей с анемией — железодефицитная анемия. Низкий уровень железа в организме может вызвать это. Апластическая анемия — тяжелая форма анемии, которая может возникнуть из-за воздействия:
Знаете ли вы? Хотя лейкемия встречается чаще всего у детей в возрасте до 15 лет или взрослых старше 55 лет, это может произойти в любом возрасте.
- широкий спектр лекарств и химических веществ
- ионизирующая радиация
- некоторые вирусы
- аутоиммунное расстройство
Он также может быть связан с лейкемией и лечения рака.
Анемия может вызвать один или несколько из этих симптомов:
- усталость
- одышка
- головокружение
- легкомысленность
- быстрый или нерегулярный сердечный ритм
- бледная кожа
- частые инфекции
- легкие кровоподтеки
- носовые кровотечения
- кровоточащие десны
- головные боли
- разрезы, которые кровоточат чрезмерно
РекламаРекламаРеклама
У вашего тела может быть недостаточно эритроцитов по ряду причин. Ваше тело не может сделать достаточно, чтобы начать или даже уничтожить эритроциты, которые у вас есть. Вы также можете быстрее потерять эритроциты, когда вы кровотечение, из-за травмы или менструации.
Если у вас лейкемия, как сама болезнь, так и процедуры лечения могут вызывать развитие анемии.
Химиотерапия, радиация и некоторые наркотики, используемые для лечения лейкемии, могут вызвать апластическую анемию. Это связано с тем, что некоторые методы лечения рака не позволяют костному мозгу создавать новые здоровые клетки крови. Сначала выпадают клетки лейкоцитов, затем количество тромбоцитов и, наконец, количество эритроцитов. Анемия из-за лечения рака может быть обратимой после окончания лечения или может продолжаться несколько недель.
Сам лейкемия также может вызывать анемию.Поскольку лейкозные клетки крови быстро размножаются, для нормальной эритроцитов остается мало места. Если количество красных кровяных телец падает слишком низко, может произойти анемия.
Лечение рака может вызвать снижение аппетита, тошноту и рвоту. Это часто затрудняет употребление питательной, богатой железом диеты. Это может привести к железодефицитной анемии.
Если ваш врач думает, что у вас анемия, они будут заказывать анализы крови, чтобы проверить уровни крови и уровни тромбоцитов. Они также могут заказать биопсию костного мозга. Во время этой процедуры небольшой образец костного мозга удаляется из большой кости, такой как ваша бедро. Образец исследуется для подтверждения диагноза анемии.
Узнать больше: 7 важных симптомов лейкемии у детей »
Лечение анемии зависит от тяжести ваших симптомов и причины вашей анемии.
Если химиотерапия вызывает анемию, ваш врач может назначить инъекционные препараты, такие как Epogen или Aranesp. Эти препараты говорят, что ваш костный мозг производит больше эритроцитов. Они также могут вызывать серьезные побочные эффекты, такие как сгустки крови или повышенный риск смерти. В результате вы должны использовать самую низкую дозу, возможную только до тех пор, пока она требуется для регулирования уровней эритроцитов.
Ваш доктор может рекомендовать вам принимать добавки железа для лечения железодефицитной анемии.
Если анемия возникает из-за потери крови, вашему врачу необходимо будет определить причину и лечить ее. Поскольку кровоток часто встречается в желудочно-кишечном тракте, ваш врач может рекомендовать колоноскопию и эндоскопию для просмотра вашего желудка и кишечника.
Для лечения острой анемии иногда требуется переливание крови. Одной из переливаний может быть недостаточно для борьбы с анемией в долгосрочной перспективе.
Согласно медицине Джона Хопкинса, врачи-ученые обнаружили химиотерапевтический препарат, называемый циклофосфамидом, который помогает лечить апластическую анемию без ущерба для стволовых клеток, образующих кровь и костный мозг. Другие методы лечения апластической анемии включают переливание крови, медикаментозную терапию и трансплантацию костного мозга.
Если вы считаете, что у вас анемия, вы должны проконсультироваться с врачом. Они проанализируют ваши симптомы и закажу необходимые тесты для постановки диагноза. Не пытайтесь самостоятельно диагностировать или самостоятельно лечить анемию, особенно если у вас лейкоз или какое-либо другое заболевание. При лечении анемия управляема или излечима. Это может вызвать серьезные симптомы, если вы не получите лечения.
Если у вас есть анемия, вы можете ожидать появления симптомов, таких как усталость и слабость, до тех пор, пока количество клеток крови не улучшится. Симптомы часто быстро улучшаются после начала лечения. Тем временем выполнение следующих действий может помочь вам справиться:
- Слушайте сигналы своего тела и отдыхайте, когда вы устали или не чувствуете себя хорошо.
- Придерживайтесь обычного расписания сна.
- Обратитесь за помощью к еде и домашним работам.
- Ешьте здоровую диету, богатую питательными веществами, включая яйца, богатые железом, красное мясо и печень.
- Избегайте действий, которые могут увеличить риск кровотечения.
Если вы не испытываете облегчения при лечении или у вас одышка при покое, боль в груди или слабость, вы должны немедленно обратиться за медицинской помощью.
Если у вас есть лейкемия и развивается анемия, ваш врач будет работать с вами, чтобы облегчить ваши симптомы. Многие варианты лечения могут уменьшить побочные эффекты анемии во время лечения рака. Чем раньше вы обращаетесь за лечением, тем меньше вероятность того, что у вас возникнут серьезные осложнения.
Продолжайте читать: Лучшие лейкозные блоги года »
источник
1.продукция аутоантител к эритроцитам
2.нарушение продукции эритропоэтина
3.нарушение образования эритроцитов в костном мозге *
4.нарушение всасывания железа
5.дефицит витаминов и микроэлементов
Основное различие острых и хронических лейкозов
1. характер начала заболевания
2. продолжительность жизни
3. степень созревания опухолевых клеток*
4. выраженность клинических синдромов
Хронический лимфолейкоз характеризуется
1. относительным лимфоцитозом
2. абсолютным лимфоцитозом в крови более 3х10/л
3. абсолютным лимфоцитозом более 5х10/л
4. абсолютным лимфоцитозом более 10х10/л *
Гемофилии относятся к геморрагическим диатезам, обусловленным
1. нарушением плазменного звена гемостаза *
2. нарушением мегакариоцитарно-тромбоцитарной системы
3. нарушением сосудистой системы
4. сочетанными нарушениями
71) Инфекционный эндокардит это:
1. Аутоиммунное заболевание, поражающее клапанный аппарат сердца
2. Инфекционное заболевание, протекающее по типу сепсиса, поражающее клапанный аппарат сердца*
72) Особенность пульса при аортальном стенозе:
4. аритмичный, разного наполнения
73) Первая жалоба больного с митральным стенозом:
1. отеки на нижних конечностях
Геморрагический васкулит (болезнь Шенлейн-Геноха) относится к геморрагическим диатезам, обусловленным
1. нарушением плазменного звена гемостаза.
2. нарушением мегакариоцитарно-тромбоцитарной системы
3. нарушением сосудистой системы *
4. сочетанными нарушениями
Клинические признаки тромбоцитопении появляются при уровне тромбоцитов
76) Механизм (рефлекс) Китаева:
1. спазм легочных артериол*
3. дилятация легочных артериол
Повышенное разрушение тромбоцитов при болезни Верльгофа вызвано
1. образованием антитромбоцитарных антител, относящихся к классу IgG. *
2. дефицитом гликопротеинов IIb/IIIa на мембранах тромбоцитов, ведущий к нарушению их взаимодействия с агрегирующими агентами
3. снижением содержания фибриногена в тромбоцитах
4. повышением агрегационных свойств тромбоцитов при нестабильности их мембран
78) Критическим митральный стеноз называется при площади митрального отверстия:
4. при всех перечисленных заболеваниях
В I триместре беременности для лечения пиелонефрита можно назначить
1. полусинтетические пенициллины; *
4. карбенициллина динатриевую соль.
Для диагностики В12-дефицитной анемии необходимо выявить
1. гиперхромную, гиперрегенераторную, макроцитарную анемию
2. гиперхромную, гипорегенераторную, микроцитарную анемию
3. гипохромную, гипорегенераторную, макроцитарную анемию
4. гиперхромную, гипорегенераторную, макроцитарную анемию*
Наиболее частая причина железодефицитной анемии
Наиболее информативный показатель для подтверждения диагноза железодефицитной анемии
1.общая железосвязывающая способность сыворотки крови
2. уровень гемоглобина в клиническом анализе крови
Если у больного имеется анемия, тромбоцитопения, бластоз в периферической крови, то следует думать о
2. железодефицитной анемии
Дата добавления: 2016-10-23 ; просмотров: 691 | Нарушение авторских прав
источник
Среди основных заболеваний крови нужно выделить два: анемию, или малокровие, — уменьшение численности эритроцитов в крови, это заболевание считается одним из самых распространенных; и лейкемию, или рак крови, при котором поражаются лейкоциты, — течение может быть очень тяжелым, если не проводить надлежащего лечения.
Анемия развивается тогда, когда в крови наблюдается снижение уровня гемоглобина. Известно, что его концентрация в крови изменяется согласно возрасту, полу и другим характеристикам. Однако можно сказать, что заболевание присутствует, если уровень гемоглобина ниже 13 г на 100 мл крови у взрослых мужчин, ниже 12 г на 100 мл крови у женщин и ниже 11 г на 100 мл крови у детей и беременных женщин. Тем не менее часто бывает, что уменьшение количества гемоглобина происходит из-за уменьшения количества эритроцитов, — это случается не всегда: у человека может не быть анемии, а количество эритроцитов уменьшится, но при этом содержание гемоглобина в каждом эритроците увеличится; и наоборот, может случиться, что количество эритроцитов останется прежним, а количество гемоглобина в каждом из них уменьшится, — тогда речь идет об анемии.
При анемии ткани организма не получают должного количества кислорода для нормальной работы. Причины анемии могут быть различны: иногда анемия является причиной кровотечений, вследствие которых человек теряет эритроциты с гемоглобином; иногда проблема заключается в неспособности организма образовывать гемоглобин или эритроциты из-за плохой наследственности или дефицита элементов, необходимых для образования гемоглобина, например железа, фолиевой кислоты или витамина В12; бывает также, что сам организм разрушает эритроциты более интенсивно, чем обычно (гемолитическая анемия) и т.д. При тяжелых формах анемии прибегают к переливанию крови.
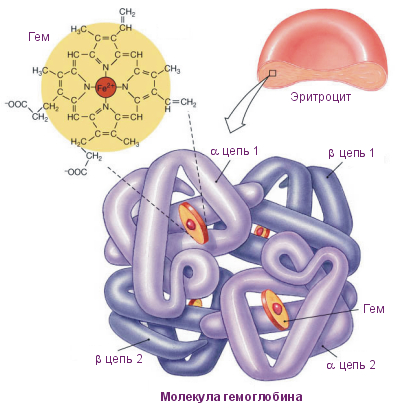
Это пигмент, окрашивающий красные кровяные тельца и переносящий кислород к тканям. Состоит из двух основных элементов, благодаря которым получил свое название: соединения железа (гемо) и белка (глобин). Именно атомы железа отвечают за присоединение кислорода, его перенос к тканям, а также за красный цвет крови. Когда в крови высоко содержание кислорода (О2) и кровь обогащается кислородом в легких, каждая молекула гемоглобина может присоединить до четырех молекул кислорода, которые соединяются с соответствующими атомами железа, — это соединение гемоглобина называется оксигемоглобином. Когда концентрация кислорода снижается и ему на смену приходит углекислый газ (С02), остаточный продукт клеточного метаболизма, гемоглобин высвобождает молекулы кислорода, чтобы обогатить ими ткани, и присоединяет молекулы углекислого газа, чтобы перенести их к легким, — такое соединение гемоглобина называется карбоксигемоглобином. В легких гемоглобин освобождается от молекул углекислого газа, которые человек выдыхает, и вновь присоединяет молекулы кислорода — таким образом, гемоглобин играет ключевую роль в газообмене и транспорте газов организма с окружающей средой.
Лейкемия — это заболевание, при котором в человеческой крови возрастает количество аномальных белых кровяных телец, которые принимают различные формы, из-за нарушения процесса образования многоядерных лейкоцитов (гранулоцитов), вырабатываемых в костном мозге, или повышения количества лимфоцитов, вырабатываемых в костном мозге и лимфатических тканях. Аномальные белые кровяные тельца, которые много раз проходят по кровотоку в больших количествах, скапливаются в костном мозге, вторгаются в костномозговую ткань и занимают место, предназначенное для формирования здоровых кровяных телец, — в этом и заключается основная причина заболевания: одновременно организм вырабатывает больше аномальных белых телец и меньше здоровых клеток крови, не только белых кровяных телец, но и эритроцитов и тромбоцитов.
Неспособность организма вырабатывать материнские клетки белых кровяных телец и их чрезвычайное увеличение возникают из-за мутации генов, причины которой неизвестны, но иногда она является следствием радиационного излучения или наличия в организме канцерогенных веществ. Результатом становятся острые формы лейкемии, которые развиваются так стремительно, что угрожают жизни человека уже через несколько недель или месяцев, и хронические, которые развиваются намного медленнее, когда первые симптомы проявляются лишь через несколько лет. В последнее время лейкемию лечат рентгено- и химиотерапией, а также посредством пересадки костного мозга — такие методы лечения помогают преодолеть заболевание и в большинстве случаев способствуют полному выздоровлению.
источник
Лейкоз — тяжелое заболевание крови, которое относится к неопластическим (злокачественным). В медицине оно имеет еще два названия — белокровие или лейкемия. Это заболевание не знает возрастных ограничений. Им болеют дети в разном возрасте, в том числе и грудные. Оно может возникнуть и в молодости, и в среднем возрасте, и в старости. Лейкоз в равной степени поражает, как мужчин, так и женщин. Хотя, согласно статистике, люди с белым цветом кожи заболевают им значительно чаще, чем темнокожие.
При развитии лейкоза происходит перерождение определенного вида кровяных клеток в злокачественные. На этом основывается классификация заболевания.
- При переходе в лейкозные клетки лимфоцитов (кровяных клеток лимфатических узлов, селезенки и печени) оно название носит название ЛИМФОЛЕЙКОЗ.
- Перерождение миелоцитов (кровяных клеток, образующихся в костном мозгу) приводит к МИЕЛОЛЕЙКОЗУ.
Перерождение других видов лейкоцитов, приводящее к лейкозу, хотя и встречается, но гораздо реже. Каждый из этих видов делится на подвиды, которых достаточно много. Разобраться в них под силу только специалисту, на вооружении которого имеется современная диагностическая техника и лаборатории, оснащенные всем необходимым.
Деление лейкозов на два основополагающих вида объясняется нарушениями при трансформации разных клеток – миелобластов и лимфобластов. В обоих случаях вместо здоровых лейкоцитов в крови появляются лейкозные клетки.
Помимо классификации по типу поражения, различают острый и хронический лейкоз. В отличие от всех других заболеваний, эти две формы белокровия не имеют ничего общего с характером протекания болезни. Их особенность в том, что хроническая форма практически никогда не переходит в острую и, наоборот, острая форма ни при каких обстоятельствах не может стать хронической. Лишь в единичных случаях, хронический лейкоз может быть осложнен острым течением.
Это обусловлено тем, что острый лейкоз возникает при трансформации незрелых клеток (бластов). При этом начинается их стремительное размножение и происходит усиленный рост. Этот процесс невозможно контролировать, поэтому вероятность смертельного исхода при этой форме заболевания достаточна высока.
Хронический лейкоз развивается, когда прогрессирует рост видоизмененных полностью созревших кровяных клеток или находящихся в стадии созревания. Он отличается длительностью протекания. Пациенту достаточно поддерживающей терапии, чтобы его состояние оставалось стабильным.
Что именно вызывает мутацию кровяных клеток, в настоящее время до конца не выяснено. Но доказано, что одним из факторов, вызывающих белокровие является радиационное облучение. Риск возникновения заболевания появляется даже при незначительных дозах радиации. Кроме этого, существуют и другие причины лейкоза:
- В частности, лейкоз могут вызвать лейкозогенные лекарственные препараты и некоторые химические вещества, применяемые в быту, например, бензол, пестициды и т.п. К лекарствам лейкозогенного ряда относятся антибиотики пенициллиновой группы, цитостатики, бутадион, левомицитин, а также препараты, используемые в химиотерапии.
- Большинство инфекционно-вирусных заболеваний сопровождается вторжением вирусов в организм на клеточном уровне. Они вызывают мутационное перерождение здоровых клеток в патологические. При определенных факторах эти клетки-мутанты могут трансформироваться в злокачественные, приводящие к лейкозу. Самое большое количество заболеваний лейкозом отмечено среди ВИЧ-инфицированных.
- Одной из причин возникновения хронического лейкоза является наследственный фактор, который может проявить себя даже через несколько поколений. Это — самая распространенная причина заболевания лейкозом детей.

При лейкозе большое значение имеет правильно поставленный диагноз и своевременно начатое лечение. На начальной стадии симптомы лейкоза крови любого вида больше напоминают простудные и некоторые другие заболевания. Прислушайтесь к своему самочувствию. Первые проявления белокровия проявляются следующими признаками:
- Человек испытывает слабость, недомогание. Ему постоянно хочется спать или, наоборот, сон пропадает.
- Нарушается мозговая деятельность: человек с трудом запоминает происходящее вокруг и не может сосредоточиться на элементарных вещах.
- Кожные покровы бледнеют, под глазами появляются синяки.
- Раны долго не заживают. Возможны кровотечения из носа и десен.
- Без видимой причины повышается температура. Она может длительное время держаться на уровне 37,6º.
- Отмечаются незначительные боли в костях.
- Постепенно происходит увеличение печени, селезенки и лимфатических узлов.
- Заболевание сопровождается усиленным потоотделением, сердцебиение учащается. Возможны головокружения и обмороки.
- Простудные заболевания возникают чаще и длятся дольше обычного, обостряются хронические заболевания.
- Пропадает желание есть, поэтому человек начинает резко худеть.
Если вы заметили у себя следующие признаки, то не откладывайте визит к гематологу. Лучше немного перестраховаться, чем лечить болезнь, когда она запущена.
Это — общие симптомы, характерные для всех видов лейкемии. Но, для каждого вида имеются характерные признаки, особенности течения и лечения. Рассмотрим их.
Этот вид лейкоза наиболее часто встречается у детей и юношей. Острый лимфобластный лейкоз характеризуется нарушением кроветворения. Вырабатывается излишнее количество патологически измененных незрелых клеток — бластов. Они предшествуют появлению лимфоцитов. Бласты начинают стремительно размножаться. Они скапливаются в лимфатических узлах и селезенке, препятствуя образованию и нормальной работе обычных кровяных клеток.
Болезнь начинается с продромального (скрытого) периода. Он может продолжаться от одной недели до нескольких месяцев. У заболевшего человека нет определенных жалоб. Он просто испытывает постоянное чувство усталости. У него появляется недомогание из-за повышенной до 37,6° температуры. Некоторые замечают, что у них увеличились лимфатические узлы в зоне шеи, подмышек, паха. Отмечаются незначительные боли в костях. Но при этом человек продолжает выполнять свои трудовые обязанности. Через какое-то время (у всех оно разное) наступает период ярко выраженных проявлений. Он возникает внезапно, с резким усилением всех проявлений. При этом возможны различные варианты острой лейкемии, на возникновение которых указывают следующие симптомы острого лейкоза:
- Ангинозные (язвенно-некротические), сопровождающиеся ангиной в тяжелой форме. Это — одно из самых опасных проявлений при злокачественном заболевании.
- Анемические. При этом проявлении начинает прогрессировать анемия гипохромного характера. Количество лейкоцитов в крови резко возрастает (с нескольких сотен в одном мм³ до нескольких сот тысяч на один мм³). О белокровии свидетельствует то, что более 90% крови состоит из клеток-родоначальников: лимфобластов, гемогистобластов, миелобластов, гемоцитобластов. Клетки, от которых зависит переход к созревшим нейтрофилам (юные, миелоциты, промиэлоциты) отсутствуют. В результате, число моноцитов и лимфоцитов снижается до 1%. Понижено и количество тромбоцитов.
Гипохромная анемия при лейкозе
- Гемморагические в виде кровоизлияний на слизистую, открытые участки кожи. Возникают истечения крови из десен и носа, возможны маточные, почечные, желудочные и кишечные кровотечения. В последней фазе могут возникнуть плевриты и пневмонии с выделением геморрагического экссудата.
- Спленомегалические — характерное увеличение селезенки, вызываемое повышенным разрушением мутированных лейкоцитов. При этом больной испытывает чувство тяжести в области живота с левой стороны.
- Нередки случаи, когда лейкемический инфильтрат проникает в кости ребер, ключицы, черепа и т.д. Он может поражать костные ткани глазной впадины. Эта форма острого лейкоза носит название хлорлейкемии.
Клинические проявления могут сочетать в себе различные симптомы. Так, например, острый миелобластный лейкоз редко сопровождается увеличением лимфатических узлов. Это не типично и для острого лимфобластного лейкоза. Лимфатические узлы приобретают повышенную чувствительность только при язвенно-некротических проявлениях хронического лимфобластного лейкоза. Но все формы заболевания характеризуются тем, что селезенка приобретает большие размеры, снижается артериальное давление, учащается пульс.
Острая лейкемия наиболее часто поражает детские организмы. Самый высокий процент заболевания — в возрасте от трех до шести лет. Острый лейкоз у детей проявляется следующими симптомами:
- Селезенка и печень — увеличены, поэтому ребенок имеет большой живот.
- Размеры лимфатических узлов также превышают норму. Если увеличенные узлы расположены в зоне грудной клетки, ребенка мучает сухой, изнуряющий кашель, при ходьбе возникает одышка.
- При поражении мезентеральных узлов появляются боли в области живота и голеней.
- Отмечается умеренная лейкопения и нормохромная анемия.
- Ребенок быстро устает, кожные покровы — бледные.
- Ярко выражены симптомы ОРВИ с повышенной температурой, которые могут сопровождаться рвотой, сильной головной болью. Нередко возникают припадки.
- Если лейкоз достиг спинного и головного мозга, то ребенок может терять равновесие во время ходьбы и часто падать.
Лечение острого лейкоза проводится в три этапа:
- Этап 1. Курс интенсивной терапии (индукции), направленный на снижение в костном мозге количества бластных клеток до 5% . При этом в обычном кровотоке они должны отсутствовать полностью. Это достигается химиотерапией с использованием многокомпонентных препаратов-цитостатиков. Исходя из диагноза, могут быть использованы также антрациклины, гормоны-глюкокортикостероиды и прочие препараты. Интенсивная терапия дает ремиссию у детей — в 95 случаях из 100, у взрослых — в 75%.
- Этап 2. Закрепление ремиссии (консолидация). Проводится с целью избежать вероятности возникновения рецидива. Этот этап может продолжаться от четырех до шести месяцев. При его проведении обязателен тщательный контроль гематолога. Лечение проводится в клинических условиях или в стационаре дневного пребывания. Используются химиотерапевтические препараты (6-меркаптопурин, метотрексат, преднизалон и др.), которые вводятся внутривенно.
- Этап 3. Поддерживающая терапия. Это лечение продолжается в течение двух-трех лет, в домашних условиях. Используются 6-меркаптопурин и метотрексат в виде таблеток. Пациент находится на диспансерном гематологическом учете. Он должен периодически (дату посещений назначает врач) проходить обследование, с целью контроля качества состава крови
При невозможности проведения химиотерапии по причине тяжелого осложнения инфекционного характера, острый лейкоз крови лечится переливанием донорской эритроцитарной массы — от 100 до 200 мл трижды через два-три-пять дней. В критических случаях проводится трансплантация костного мозга или стволовых клеток.
Многие пытаются лечить лейкоз народными и гомеопатическими средствами. Они вполне допустимы при хронических формах заболевания, в качестве дополнительной общеукрепляющей терапии. Но при остром лейкозе, чем быстрее будет проведена интенсивная медикаментозная терапия, тем выше шанс на ремиссию и благоприятнее прогноз.
Если начало лечения сильно запоздало, то смерть больного белокровием может наступить в течение нескольких недель. Этим опасна острая форма. Однако современные лечебные методики обеспечивают высокий процент улучшения состояния больного. При этом у 40% взрослых людей достигается стойкая ремиссия, с отсутствием рецидивов более 5-7 лет. Прогноз при остром лейкозе у детей — более благоприятный. Улучшение состояния в возрасте до 15 лет составляет 94%. У подростков старше 15-летнего возраста эта цифра немного ниже — всего 80%. Выздоровление детей наступает в 50 случаях из 100.
Неблагоприятный прогноз возможен у грудных детей (до года) и достигших десятилетнего возраста (и старше) в следующих случаях:
- Большая степень распространения болезни на момент точного диагностирования.
- Сильное увеличение селезенки.
- Процесс достиг узлов средостения.
- Нарушена работа центральной нервной системы.
Хронический лейкоз делится на два вида: лимфобластный (лимфолейкоз, лимфатическая лейкемия) и миелобластный (миелолейкоз). Они имеют различные симптомы. В связи с этим для каждого из них требуется конкретная методика лечения.
Для лимфатической лейкемии характерны следующие симптомы:
- Потеря аппетита, резкое похудение. Слабость, головокружение, сильные головные боли. Усиление потоотделения.
- Увеличение лимфатических узлов (от размера с небольшую горошину до куриного яйца). Они не связаны с кожным покровом и легко перекатываются при пальпации. Их можно прощупать в области паха, на шее, подмышками, иногда в полости живота.
- При увеличении лимфатических узлов средостения, происходит сдавливание вены и возникает отек лица, шеи, рук. Возможно их посинение.
- Увеличенная селезенка выступает на 2-6 см из-под ребер. Примерно на столько же выходит за края ребер и увеличенная печень.
- Наблюдается частое сердцебиение и нарушение сна. Прогрессируя, хронический лимфобластный лейкоз вызывает у мужчин снижение половой функции, у женщин — аменорею.
Анализ крови при таком лейкозе показывает, что в лейкоцитарной формуле резко увеличено количество лимфоцитов. Оно составляет от 80 до 95 % . Количество лейкоцитов может достигать 400 000 в 1 мм³. Кровяные пластинки — в норме (или немного занижены). Количество гемоглобина и эритроцитов — значительно снижено. Хроническое течение болезни может быть растянуто на период от трех до шести-семи лет.
Особенность хронического лейкоза любого вида в том, что он может протекать годами, сохраняя при этом стабильность. В этом случае, лечение лейкоза в стационаре можно и не проводить, просто периодически проверять состояние крови, при необходимости, заниматься укрепляющей терапией в домашних условиях. Главное соблюдать все предписания врача и правильно питаться. Регулярное диспансерное наблюдение — это возможность избежать тяжелого и небезопасного курса интенсивной терапии.
Фото: повышенное число лейкоцитов в крови (в данном случае – лимфоцитов) при лекозе
Если наблюдается резкий рост лейкоцитов в крови и состояние больного ухудшается, то возникает необходимость проведения химиотерапии с использованием препаратов Хлорамбуцил (Лейкеран), Циклофосфан и др. В лечебный курс включены также антитела-моноклоны Кэмпас и Ритуксимаб.
Единственный способ, который дает возможность полностью вылечить хронический лимфолейкоз — трансплантация костного мозга. Однако эта процедура является очень токсичной. Ее применяют в редких случаях, например, для людей в молодом возрасте, если в качестве донора выступают сестра или брат пациента. Необходимо отметить, что полное выздоровление дает исключительно аллогенная (от другого человека) пересадка костного мозга при лейкозе. Этот метод используется при устранении рецидивов, которые, как правило, протекают намного тяжелее и труднее поддаются лечению.
Для миелобластного хронического лейкоза характерно постепенное развитие болезни. При этом наблюдаются следующие признаки:
- Снижение веса, головокружения и слабость, повышение температуры и повышенное выделение пота.
- При этой форме заболевания нередко отмечаются десневые и носовые кровотечения, бледность кожных покровов.
- Начинают болеть кости.
- Лимфатические узлы, как правило, не увеличены.
- Селезенка значительно превышает свои нормальные размеры и занимает практически всю половину внутренней полости живота с левой стороны. Печень также имеет увеличенные размеры.
Хронический миелобластный лейкоз характеризуется увеличенным количеством лейкоцитов — до 500000 в 1 мм³, пониженным гемоглобином и сниженным количеством эритроцитов. Болезнь развивается в течение двух-пяти лет.
Лечебная терапия хронического миелобластного лейкоза выбирается в зависимости от стадии развития заболевания. Если оно находится в стабильном состоянии, то проводится только общеукрепляющая терапия. Пациенту рекомендуется полноценное питание и регулярное диспансерное обследование. Курс общеукрепляющей терапии проводится препаратом Миелосан.
Если лейкоциты начали усиленно размножаться, и их количество значительно превысило норму, проводится лучевая терапия. Она направлена на облучение селезенки. В качестве первичного лечения используется монохимиотерапия (лечение препаратами Миелобромол, Допан, Гексафосфамид). Они вводятся внутривенно. Хороший эффект дает полихимиотерапия по одной из программ ЦВАМП или АВАМП. Самым эффективным лечением лейкоза на сегодняшний день остается трансплантация костного мозга и стволовых клеток.
Дети в возрасте от двух до четырех лет часто подвергаются особой форме хронической лейкемии, которая называется ювенальный миеломоноцитарный лейкоз. Он относится к наиболее редким видам белокровия. Чаще всего им заболевают мальчики. Причиной его возникновения считаются наследственные заболевания: синдром Нунан и нейрофиброматоз I типа.
На развитие заболевания указывают:
- Анемия (бледность кожных покровов, повышенная утомляемость);
- Тромбоцитопения, проявляющаяся носовыми и десневыми кровотечениями;
- Ребенок не набирает веса, отстает в росте.
В отличие от всех других видов лейкемии, эта разновидность возникает внезапно и требует незамедлительного медицинского вмешательства. Миеломоноцитарный ювенальный лейкоз практически не лечится обычными терапевтическими средствами. Единственный способ, дающий надежду на выздоровление, — это аллогенная пересадка костного мозга, которую желательно провести в максимально короткие сроки после диагностирования. Перед проведением этой процедуры ребенок проходит курс химиотерапии. В отдельных случаях возникает необходимость в спленэктомии.
Родоначальниками клеток крови, которые образуются в костном мозге, являются стволовые клетки. При определенных условиях, процесс созревания стволовых клеток нарушается. Они начинают бесконтрольное деление. Этот процесс носит название миелоидный лейкоз. Чаще всего этому заболеванию подвержены взрослые люди. У детей он встречается крайне редко. Причиной миелоидного лейкоза является хромосомальный дефект (мутация одной хромосомы), который носит название «филадельфийская Rh-хромосома».
Болезнь протекает медленно. Симптомы выражены неясно. Чаще всего заболевание диагностируется случайно, когда анализ крови проводится во время очередного профосмотра и пр. Если возникло подозрение на лейкоз у взрослых, то выдается направление на проведение биопсического исследования костного мозга.
Фото: биопсия для диагностики лейкоза
Различают несколько стадий болезни:
- Стабильная (хроническая). На этой стадии в костном мозге и общем кровотоке количество бластных клеток не превышает 5%. В большинстве случаев больному не требуется госпитализации. Он может продолжать работать, проводя в домашних условиях поддерживающее лечение противораковыми препаратами в виде таблеток.
- Ускорение развития болезни, во время которого количество бластных клеток возрастает до 30%. Симптомы проявляются в виде повышенной утомляемости. У больного возникают носовые и десневые кровотечения. Лечение проводится в условиях стационара, внутривенным введением противораковых препаратов.
- Бластный криз. Наступление этой стадии характеризуется резким увеличением бластных клеток. Для их уничтожения требуется интенсивная терапия.
После проведенного лечения наблюдается ремиссия — период, во время которого количество бластных клеток возвращается к норме. PCR-диагностика показывает, что «филадельфийской» хромосомы больше не существует.
Большинство видов хронического лейкоза настоящее время успешно лечатся. Для этого группой экспертов из Израиля, США, России и Германии были разработаны специальные протоколы (программы) лечения, включающие лучевую терапию, химиотерапевтическое лечение, лечение стволовыми клетками и пересадкой костного мозга. Люди, которым поставлен диагноз лейкоз хронический, могут жить достаточно долго. А вот при остром лейкозе живут очень мало. Но и в этом случае все зависит от того, когда начат лечебный курс, его эффективности, индивидуальных особенностей организма и прочих факторов. Немало случаев, когда люди «сгорали» за несколько недель. В последние годы, при правильном, своевременно проведенном лечении и последующей поддерживающей терапии, срок жизни при острой форме лейкоза увеличивается.
Онкологическое заболевание крови, при развитии которого костный мозг производит чрезмерное количество лимфоцитарных клеток, называется волосатоклеточный лейкоз. Оно возникает в очень редких случаях. Для него характерно медленное развитие и течение болезни. Лейкозные клетки при этом заболевании при многократном увеличении имеют вид небольших телец, обросших “волосами”. Отсюда и название заболевания. Встречается эта форма лейкоза в основном у мужчин пожилого возраста (после 50 лет). Согласно статистике, женщины составляют только 25% общего числа заболевших.
Различают три вида волосатоклеточного лейкоза: рефракторный, прогрессирующий и нелеченный. Прогрессирующая и нелеченная формы — наиболее распространенные, так как основные симптомы заболевания, большинство больных связывают с признаками наступающей старости. По этой причине они обращаются к врачу с большим опозданием, когда болезнь уже прогрессирует. Рефракторная форма волосатоклеточного лейкоза является самой сложной. Она возникает, как рецидив после ремиссии и практически не поддается лечению.
Лейкоцит с “волосками” при волосатоклеточном лейкозе
Симптомы этого заболевания не отличаются от других разновидностей лейкоза. Выявить эту форму можно только проведя биопсию, анализ крови, иммунофенотипирование, компьютерную томографию и аспирацию костного мозга. Анализ крови при лейкозе показывает, что лейкоциты в десятки (в сотни) раз превышают норму. При этом количество тромбоцитов и эритроцитов, а также гемоглобин снижаются до минимума. Все это является критериями, которые свойственны данному заболеванию.
- Химиотерапевтические процедуры с использованием кладрибина и пентосатина (противораковых препаратов);
- Биологическую терапию (иммунотерапию) препаратами Интерферон альфа и Ритуксимаб;
- Хирургический метод (спленэктомия) — иссечение селезенки;
- Пересадку стволовых клеток;
- Общеукрепляющую терапию.
Лейкоз — распространенное заболевание крупного рогатого скота (КРС). Есть предположение, что лейкозогенный вирус может передаваться через молоко. Об этом свидетельствуют опыты, проводимые на ягнятах. Однако, исследований о воздействии молока от зараженных лейкозом животных на человека, не проводилось. Опасным считается не сам возбудитель лейкоза КРС (он погибает во время нагревания молока до 80°С), а канцерогенные вещества, которые невозможно уничтожить кипячением. К тому же, молоко больного лейкозом животного способствует снижению иммунитета человека, вызывает аллергические реакции.
Молоко от коров, больных лейкозом, категорически запрещается давать детям, даже после термической обработки. Взрослые люди могут употреблять в пищу молоко и мясо животных больных лейкозом исключительно после обработки высокими температурами. Утилизируют только внутренние органы (ливер), в которых в основном размножаются лейкозные клетки.
источник