Гипоплазия зрительного нерва – аномалия развития, которая встречается у новорожденных детей. Термин гипоплазия переводится с греческого, как ослабление формирования, в данном случае – ткани. Патология встречается в основном у новорожденных детей и представляет собой недостаточное развитие аксонов при нормальных опорных тканях.
Зрительный нерв – парное образование, отвечающее за проводимость данных с глаза на зрительный тракт. Топографически начало идет с сетчатки – задней стенки глаза, воспринимающей зрительную информацию. Нервы обоих глаз идут к середине мозга, где частично перекрещиваются. Зрительный перекрест «перекидывает» нерв, отвечающий за боковое зрение каждого на другую сторону. Получаемая информация с правой стороны нерва человека обрабатывается левым полушарием, а с левой стороны – правым.
После перекреста пары зрительного нерва сливаются в более крупный и переходят в зрительный тракт. Зрительный тракт представляет собой разветвление волокон, которое ведет к зрительной коре мозга. Она находится в затылочной части. Потому, если человека ударить по затылку, то у него временно потемнеет в глазах.
Гипоплазия представляет собой недостаточность развития ткани в зрительных нервах. При этом она развивается как с одной стороны, так и симметрично – это ведет к односторонней или полной потере зрения у детей.
Данные статистики говорят, что из всех случаев врожденной слепоты у детей, гипоплазия составляет 5% от общего числа.
Гипоплазия возникает в момент развития периферической нервной системы во внутриутробном периоде. Врачами раньше считалось, что у детей нарушение развивается во время 4–6 недели, но эта теория не подтверждалась другими находками в строении тканей. Также гипоплазия часто совпадала с другими изменениями в головном мозге, происходящих при регрессии аксонов.
Гипоплазия часто сочетается с другими аномалиями развития полушарий. Значит, проблемы с нервом заключаются в регуляции внутренней миграции нейронов. Около половины сочетаются с опухолями, которые своим образованием мешают нормальному развитию нервной пары.
В случае гипоплазии можно выделить следующие предполагаемые причины развития:
- Нарушения деления клеток зародыша;
- Уменьшения количества околоплодных вод в плаценте;
- Ионизирующее излучение, воздействующее на будущих детей;
- Травмы материнского организма во время развития плода;
- Воздействия агрессивных факторов – высоких и низких температур, работы с токсичными веществами;
- Курение во время беременности;
- Попадание в организм алкоголя, наркотических и токсичных средств через лекарства;
- Инфекции и бактериальные заболевания.
Гипоплазия, происходящая по причине патологий деления клеток детей, в части случаев обусловлена генетически. Защитить себя от этого никак нельзя, однако, данные генетические мутации редки. Уменьшение массы вод является следствием болезней организма женщины либо генетической предрасположенности.
Ионизация для детей крайне губительна, поскольку приводит к мутациям и нарушениям в структуре ДНК и всех видов РНК.
Значение имеет вид гипоплазии. В зависимости от вида попавших изотопов, будут наблюдаться разные последствия. Изотоп имеет свое время полураспада и величину облучения. Поэтому, даже облучение до беременности имеет шансы принести вред развитию.
Гипоплазия, полученная вследствие травм беременной женщины, тоже относится к нарушениям деления клеток. К травмам могут относиться как физические, так и моральные. Стресс повышает выброс гормонов, которые попадают в кровь и приводят к генетическим мутациям плода.
Факторы окружающей нас среды подстраивают иммунный и гормональный ответ женщины. Токсические вещества выбивают наши гены из структуры дезоксирибонуклеиновых кислот. К ним относятся никотин, углекислоты, попадающие при вдыхании дыма, ацетальдегид, являющийся метаболитом этанола. Список дополняют вещества, которые содержатся в некоторых лекарствах. Необходимо советоваться с врачом по поводу принимаемых препаратов.
Медики к инфекциям относят краснуху и токсоплазмоз. Краснуха, возбуждаемая вирусом рубеллы, вызывает легкую степень заболевания у взрослого человека, но приводит к серьезным последствия у плода, лечение которых зачастую невозможно. Гипоплазия в таком случае не самое страшное – проявляются заболевания и вовсе несовместимые с жизнью. Токсоплазмоз, возбудимый бактериями токсоплазма, имеет такое же губительное влияние.
Если гипоплазия протекает без нарушений формации остального мозга и ребенок теряет функцию зрения одного глаза, то он имеет шансы выжить.
Хоть остальные органы и в норме, со зрительным аппаратом развиваются осложнения, на ликвидацию которых и направляется будущая терапия. Из осложнений, поддающихся терапии, можно выделить амблиопию и косоглазие. Амблиопию врачи ещё называют синдромом «ленивого» глаза. Пораженный глаз передает расплывчатую картинку, что влияет на развитие депривации зрительного аппарата. Косоглазие также ведет к депривации.
Данная патология у ребенка почти не лечится. Все будет зависеть от тяжести нарушения нерва. Обнаружение заболевания проходит не сразу, но от скорости постановки диагноза зависит то, насколько быстро удастся начать лечение.
При одностороннем нарушении нерва терапевтические действия направлены на устранение депривации. Работа ведется методом аутотренинга недоразвитого нерва. Лечение аутотренингом дает результаты в младшем возрасте, когда ЦНС ещё развивается. Врачи скептически относятся к терапии при недоразвитом нерве, но наука не стоит на месте и тренировки дают результаты.
В случае с косоглазием ведется лечение методом дозированной окклюзии здорового глаза. Доступ крови перекрывается, повышая нагрузку на больной глаз – это приводит к хорошим результатам, устраняя косоглазие. Порой после курса терапии наблюдается рецессия в косоглазии.
Лечение будет зависеть от скорости постановки диагноза. Первые терапевтические действия проводятся ещё на первых неделях жизни. Последующие осмотры врачи советуют посещать на 2, 4, 6 и 12 месяце постнатального развития.
Профилактические меры лучше принимать ещё до беременности:
- Токсоплазмоз, приобретаемый ещё до беременности, наносит критически непоправимый вред плоду. Следует сдать тест ещё до зачатия и ограничить контакт с животными, бывающими на улице. Положительный тест сигнализирует о потребности отказаться от зачатия до выздоровления.
- Вы и ваш партнер должны отказаться от употребления алкоголя и сигарет. Мужские сперматозоиды обновляются раз в 3 месяца, потому ограничьте себя от употребления токсических веществ. Во время беременности нельзя пить, курить и вдыхать табачный дым.
- Избегайте контакта с больными людьми. Лечение гриппа в пренатальный период тоже ничем полезным для ребенка не скажется. Надо понимать, что даже аспирин приводит к отсутствию необходимых процессов тромбоцитоза в крови, что приведет к мальформации и выкидышу.
- Главной профилактикой является своевременный поход к врачу. Не пренебрегайте возможностью и консультируйтесь с вашим терапевтом на всех периодах беременности. Информация, которую вы получите в интернете является лишь «ориентирующей». Самолечение приводит к наихудшим результатам, в случае недоразвитости нерва, а отречение от рекомендаций при беременности грозит этим.
источник
На основании данных мировой литературы и результатов собственных исследований нами сформулирован комплекс офтальмологических и злектрофизиологических симптомов альбинизма:
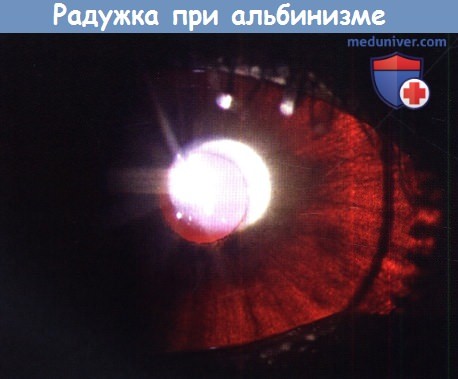
- малопигментированная радужка;
гипопигментация глазного дна, отсутствие фовеального рефлекса;
значительное снижение остроты зрения;
нарушение рефракции, чащегиперметропия средней степени, сопровождающаяся астигматизмом;
горизонтальный толчкообразный нистагм, уменьшение его интенсивности с возрастом;
светобоязнь разной степени выраженности;
К электрофизиологическим симптомам альбинизма относится значительное увеличение (по сравнению с нормой) амплитуды а-волны общей ЭРГ и уменьшение латентных периодов а- и b-волн, увеличение латентных периодов и амплитуды а- и b-локальной ЭРГ, уменьшение амплитуды и раздвоение пика PI00 зрительных вызванных потенциалов.
Один из первых симптомов, выявляемых при осмотре больных с альбинизмом, — светобоязнь, которая частично обусловлена недостатком пигмента в глазу, а следовательно, попаданием слишком большого количества света на сетчатку.
При биомикроскопии в проходящем свете выявляют симптом трансиллюминации. Этот признак может быть выявлен не только у больных с альбинизмом, но ну женщин — носителей гена Х-связанного ГКА, а также у гетерозигот по ГКА.
При офтальмоскопическом исследовании у пациентов с альбинизмом выявляют малопигментированное глазное дно с просвечивающими хороидальными сосудами. Фовеальный рефлекс отсутствует. Так называемая фовеальная гипоплазия при альбинизме впервые описана еще в 1920 г., на что ссылаются многие авторы, в том числе I.R?ssel-Eggit и соавт. (1990). Результаты гистологических исследований свидетельствуют о том, что при альбинизме нарушено соотношение фоторецепторов и ганглиозных клеток в макулярной области, что приводит к ухудшению качества изображения, формирующегося в центральной ямке сетчатки, и нарушению центральной фиксации. Следовательно, более точным будет термин «дисплазия» макулярной области при альбинизме, что подтверждается полученными нами результатами функциональных исследований макулярной области у пациентов с альбинизмом.
В центральной области сетчатки при альбинизме отсутствуют фовеальное углубление, а следовательно, и фовеальный рефлекс. Снижен уровень пигментации макулы, что связано с уменьшением (по сравнению с нормой) количества пигмента ксантофилла в макуле. Часто можно видеть ретинальные сосуды, пересекающие макулу (этот признак наблюдается не всегда), иногда сосуды сетчатки, наоборот, редуцированы. Возможна гипоплазия диска зрительного нерва.
Нарушения рефракции при альбинизме встречаются довольно часто, в основном это астигматизм, сочетающийся с гиперметропией и, реже, с миопией.
Косоглазие является непостоянным признаком альбинизма и чаше отмечается при ГКА.
Нистагм характерен для всех форм альбинизма, сопровождающихся зрительными нарушениями. Чаще выявляется горизонтальный нистагм, однако наблюдают и вертикальный нистагм, иногда с присоединением ротаторного компонента. У многих новорожденных с альбинизмом в течение нескольких недель после рождения нистагм отсутствует или непостоянен, а нистагмоидные движения у детей значительно отличаются от таковых у взрослых. И.Л. Смольянинова и соавт. (1986) отметили, что нистагм у больных с альбинизмом появлялся на 3—4-й неделе постнатального развития, что совпадает с временем формирования фиксационного рефлекса.
Характеристики нистагма при альбинизме очень вариабельны. На интенсивность нистагма, как и на остроту зрения, могут оказывать влияние такие факторы, как направление взора, наклон головы, попытка фиксации, стресс или усталость. Так же как при врожденном идиопатическом нистагме, у некоторых больных с альбинизмом проявляется «нуль-зона», в которой наблюдается минимальная интенсивность нистагма. Если «нуль-зона» обнаруживается при эксцентрической позиции взора, то отклонение головы от нормального положения является адаптивной реакцией с целью зафиксировать взгляд в позиции максимальной стабильности, в которой достигается максимально возможная острота зрения. У некоторых больных наблюдаются непроизвольные качательные движения головы в горизонтальном или вертикальном направлении. Необычной формой врожденного нистагма при альбинизме является «периодический чередующийся нистагм». Это резкий горизонтальный нистагм, при котором его быстрые компоненты разделяются короткой паузой в движении глаз.
Временной период каждого цикла варьирует и может быть асимметричным (колебание в одном направлении длится дольше, чем в другом). R.V. Abadi (1994) показал, что описанная разновидность нистагма наблюдается примерно у 20—30 % пациентов с альбинизмом, причем изменение позиции взора влияет на периодичность нистагма.
У людей с врожденным нистагмом, в том числе с альбинизмом, отсутствует нормальный оптокинетический рефлекс. У пациентов с горизонтальным нистагмом оптокинетический рефлекс (нистагм) вызывается только в ответ на горизонтальную оптокинетическую стимуляцию.
Анализируя характеристики нистагма и время его проявления, можно предположить, что нистагм при альбинизме вторичен и его появление обусловлено нарушением формирования макулярной области, зрительного нерва, первичных и вторичных зрительных центров. Отмеченное уменьшение интенсивности нистагма с возрастом можно объяснить развитием адаптационных механизмов и, возможно, тенденцией к развитию парамакулярной фиксации.
Острота зрения. По данным литературы, один из основных факторов, оказывающих влияние на формирование остроты зрения при альбинизме, — низкое качество изображения, формирующегося на сетчатке. Это обусловлено оптической нечеткостью (в результате сильных изменений рефракции), повышенным рассеянием света внутри глаза (из-за недостатка пигмента), отсутствием на сетчатке полностью дифференцированного центрального пятна. Некоторые авторы не исключают влияния на остроту зрения повреждающего действия видимого света на сетчатку глаз при альбинизме, а также функциональных нарушений, сопровождающихся снижением световой, цветовой и контрастной чувствительности.
Острота зрения при альбинизме варьирует в широких пределах (от 1,0 до сотых долей), в среднем составляя 0,1-0,4. Кроме того, показано отсутствие или незначительное влияние оптической коррекции на остроту зрения у большинства пациентов с альбинизмом в процессе непосредственного подбора очков. Ретинальная острота зрения у пациентов с альбинизмом, по нашим данным, в среднем составляет 0,26 ± 0,04.
Клиническая рефракция при альбинизме характеризуется значительным разбросом и высокой частотой астигматизма. Рефракционная кривая, полученная при обследовании пациентов с альбинизмом (по сфероэквиваленту), значительно более пологая, чем кривая, зафиксированная в неотобранной популяции. Пик рефракционной кривой при альбинизме смещен в сторону гиперметропии. Астигматизм выявляют у 31 % пациентов с альбинизмом — значительно чаще, чем в неотобранной популяции, его средняя величина составляет 2 лир; при этом астигматизм прямого типа наблюдается у 60 % больных с астигматизмом.
R. Аbadi и соавт. (1990) определили пределы зрительного разрешения при альбинизме. Влияние вынужденных колебаний глаз на зрительное разрешение оценивали у пациентов как с альбинизмом, так и с врожденным нистагмом. У больных с нистагмом наблюдалась линейная зависимость между медленной фазой движения глаз и минимальным углом разрешения (при медленных движениях разрешающая способность была выше), в то время как у больных с альбинизмом существовал промежуток критических значений медленных движении, за пределами которого острота зрения не повышалась. Эти данные еще раз свидетельствуют о наличии множества факторов, влияющих на формирование максимально возможной остроты зрения при альбинизме.
Генетически обусловленное нарушение формирования зрительной системы при альбинизме позволило предположить возможное нарушение функционирования контрастного, цветового и светового каналов зрительной системы. При исследовании центрального и периферического полей зрения, а также яркостной чувствительности в точке фиксации с помощью статической компьютерной периметрии выявлено, что для альбинизма характерны снижение яркостной чувствительности в точке фиксации и относительные скотомы разной степени выраженности, чаще всего располагающиеся в центральной части поля зрения.
При исследовании цветового зрения по таблицам Рабкина Э.Н. Эскина и соавт. (1995) у 40 % больных с альбинизмом выявили нарушения цветового зрения по типу аномальной трихромазми, чаще дейтераномалии или сочетания протаномалии и дейтераномалии.
Пространственная контрастная чувствительность. Описаны yарушения пространственного восприятия при альбинизме. По данным D. Loshin (1983), при исследовании функции ПКЧ с предъявлением синусоидальных решеток у больных с альбинизмом обнаруживается ее снижение. Происходит также смещение пика максимальной чувствительности в сторону низких пространственных частот. Если у здоровых обследуемых функция ПКЧ при горизонтальной и вертикальной ориентации решеток одинакова, то у больных с альбинизмом при пороговых уровнях контраста ПКЧ для горизонтально ориентированных полос выше, чем для вертикальных. Это обусловлено горизонтальным движением глаз при нистагме. Ю.Е. Шелепин и соавт. (1985, 1992), напротив, предполагают, что возможной причиной нарушения ПКЧ является нарушение организации рецептивных полей зрительной системы.
A.M. Шамшинова и соавт. (1997) у пациентов с альбинизмом исследовали ПКЧ к ахроматической и цветным синусоидальным решеткам, предъявляемым на экране монитора. Зарегистрировано снижение (по сравнению с нормой) ПКЧ во всем диапазоне пространственных частот; причем наиболее значительные изменения зафиксированы в области сред них и высоких пространственных частот, отмечались «провалы» в области низких пространственных частот (от 0,7 до 1,0 цикл/град) и отсутствие чувствительности в диапазоне высоких пространственных частот (15— 22 цикл/ град). На рис. 13.3 приведены данные клинического наблюдения. Наибольшие изменения ПКЧ при альбинизме выявлены при предъявлении красно-черной и зелено-черной решеток, что выражалось в полном отсутствии ПКЧ в зоне от 2,8 до 22 цикл/град (диапазон частично средних и высоких пространственных частот).
Изменение ПКЧ при альбинизме свидетельствует о нарушении взаимодействия между нейронами сетчатки, так как в основе восприятия пространственной частоты лежит нейрофизиологическая структура сетчатки с различными рецептивными полями в центре и на периферии. В пользу гипотезы о нарушении межрецептивных взаимодействий свидетельствуют результаты статической компьютерной периметрии при альбинизме, при которой нарушения слабо выражены и выражаются лишь в незначительном снижении чувствительности в центральной части поля зрения. Снижение ПКЧ и нарушение цветоощущения, описанные выше, может быть связано и с поражением парвосистемы, прежде всего ее периферического звена — фотохимического превращения пигментов.
Э.Н. Эскина и соавт. 1997) выявили положительную корреляцию между остротой зрения и максимальным значением ПКЧ и при этом практически полное отсутствие корреляции остроты зрения и пространственной частоты, соответствующей максимальному значению ПКЧ. Этот факт может быть объяснен нарушением центральной фиксации у больных с альбинизмом и доминирующим вкладом в процесс формирования остроты зрения парафовеальной зоны.
Электрофизические исследования при альбинизме. Современные представления об электрофизиологии органа зрения позволяют изучать патофизиологические механизмы нарушения зрительных функций и локализовать уровень поражения зрительного анализатора.
Электроретинография. Показано, что для альбинизма характерно увеличение амплитуды а- и b-волн ЭРГ и уменьшение их латентного периода. I. R?ssel-Eggitи соавт. (1990) показали, что после 3-часовой темновой адаптации, когда функционирует только палочковая система сетчатки, при альбинизме выявляется значительно большая, чем в норме, амплитуда а-волны, схожая с таковой а-волны ЭРГ, зарегистрированной в норме с расширенными зрачками. Этот факт объясняется увеличенным световым потоком, попадающим на сетчатку в связи с отсутствием или уменьшением количества пигмента в радужке и сетчатке, характерным для альбинизма. Это явление и обусловливает уменьшение латентных периодов а- и b-волн ЭРГ при альбинизме. И.Л. Смольянинова и соавт. (1986), а затем Э.Н. Эскина (1995) выявили при анализе общей ЭРГ изменение отношения амплитуды b-волны к амплитуде а-волны при альбинизме. Если в норме это отношение, по данным W. Siskel (1987), составляет 6,8:1, то при альбинизме — 5 : 1. Указанное нарушение свидетельствует о нарушении синаптического взаимодействия между наружными и внутренними слоями сетчатки и развитии торможения на уровне внутренних слоев сетчатки.
При регистрации локальной ЭРГ, которая позволяет исследовать биоэлектрическую активность макулярной области у пациентов с альбинизмом обнаружено характерное увеличение амплитуды а- и b-волн по сравнению с нормальным значением и удлинение латентности пика b-волны (рис. 13.4).
Увеличение латентных периодов а- и b-волн локальной ЭРГ в отличие от их уменьшения в общей ЭРГ объясняется замедлением межнейрональной передачи информации в макулярной области, а также различиями в фотохимических реакциях в палочковой и колбочковой системах. Несмотря на то что отсутствие нормального макулярного рефлекса при альбинизме дало основание для употребления термина «гипоплазия макулярной области», полученные нами данные свидетельствуют о том, что этот термин, принятый в литературе, не отражает действительного анатомического и функционального состояния центральной зоны сетчатки при этой патологии. Для истинной гипоплазии макулярной области характерно отсутствие электрической активности сетчатки, обусловленное недоразвитием кдн функциональной несостоятельностью клеточных элементов этой зоны, в то время как гистологические и функциональные исследования при альбинизме выявили увеличение плотности ганглиозных клеток сетчатки в макулярной области и более высокую, чем в норме, электрическую активность сетчатки в этой зоне.
Зрительные вызванные потенциалы. При исследовании зрительных вызванных корковых потенциалов (ЗВКП) у больных с альбинизмом наиболее часто отмечается их асимметрия при монокулярной стимуляции реверсивным шахматным паттерном у взрослых и при использовании вспышки у детей. Выявлены межполушарная асимметрия ЗВКП, уменьшение амплитуды (в 59 % наблюдений) и увеличение латентного периода на контралатеральной стороне (в 88 %). В группе детей с нормальной пигментацией и нистагмом указанных отклонений от нормы не обнаружено. Е. Russel-Eggitt и соавт. (1990) на стороне, противоположной стимулируемому глазу, обнаружили дополнительный компонент с длительностью латентного периода 80 мс и позитивный компонент с более вариабельной формой пика и латентности, который назван авторами компонентом латерализации. Подобные проявления не наблюдались у людей с нормальной пигментацией или гетерозигот по этому признаку. Аналогичные изменения обнаружены у взрослых (старше 18 лет) с альбинизмом при стимуляции шахматным паттерном. Описанная латерализация объясняется патологией зрительного тракта и ретинотопическими нарушениями в зрительных центрах.
Как известно, компонент Р100 (ЗВКП), генерируемый в первичных и вторичных зрительных центрах, отражает преимущественно функциональное состояние и передачу информации от макулярной области.
Картирование ЗВКП раскрыло новые возможности в изучении топографии зрительной системы.
Проведенные Э.Н. Эскиной (1996) исследования отразили известные анатомические нарушения зрительного пути при альбинизме. Кроме того, в результате картирования ЗВКП автором были выделены следующие типы распространения ЗВКП у пациентов с альбинизмом:
- раздвоение (Р100 и Р145) или значительное расширение пика Р100 (слияние пиков) в обоих полушариях при стимуляции каждого глаза у 40 % пациентов с доминантой в контралатеральной гемисфере (рис. 13.5);
Позднее при проведении электроэнцефалографии получены данные о преобладании односторонней ? -активности у пациентов с альбинизмом.
Характерные электрофизиологические симптомы, выявляемые у больных с альбинизмом, позволяют дифференцировать альбинизм и другие патологические состояния, обусловленные колбочковой дисфункцией, идиопатическим нистагмом, а также определить уровень нарушений, влияющих на формирование зрительных функций при этой патологии.
источник
Традиционно альбинизм классифицируют в зависимости от фенотипических проявлений на две большие категории. Глазо-кожный Альбинизм (ГКА) и Глазной Альбинизм (ГА)
Вследствие последних молекулярно-генетических исследований, классификация альбинизма претерпела некоторые изменения. Теперь наряду с фенотипом стали учитывать и генотип. Это привело к переопределению существующих фенотипических категорий и появлению новых подвидов, основанных на той или иной генетической мутации. Далее приведена современная классификация альбинизма.
ГКА характеризуется отсутствием или уменьшением количества меланина в коже, волосах, зрительной системе (включая зрительный нерв). Недостаток пигмента в коже не только отражается на ее цвете, но и повышает риск возникновения рака кожи. Как показано в таблице 1, ГКА разделяется на подвиды в зависимости от различных генетических мутаций.
ТАБЛИЦА 1: Глазо-кожный альбинизм
(Тиразиназо–позитивный ГКА, бурый ГКА)
ГА характеризуется изменениями только в зрительной системе и без каких-либо изменений в цвете кожи и волос. Как показано в Таблице 2, эта категория делится на 2 основных типа: глазной альбинизм 1 (ГА 1) и аутосомно-рецессивный глазной альбинизм (АРГА).
Таблица 2: Типы глазного альбинизма
Меланин – это пигмент, который защищает кожу человека от ультрафиолетовых лучей. Под солнцем кожа человека обычно приобретает загар, что является результатом повышения уровня меланина в коже. В тех же условиях альбиносы из-за недостатка меланина могут получить солнечный ожог.
Меланин важен не только для кожи, но и для глаз и мозга, хотя его роль в этих органах пока не изучена.
Присутствие меланина во время развития глаза очень важно! Фовеа не может развиваться правильно, если меланина не хватает (нормальное развитие других частей сетчатки не зависит от присутствия меланина). Недостаток меланина в сетчатке также негативно влияет на развитие зрительных нервов, соединяющих сетчатку с мозгом. Точное количество пигмента, необходимого для нормального развития глаза, на сегодняшний день неизвестно и новые научные исследования должны пролить свет на этот вопрос.
Меланин образуется в меланосомах – органеллах клеток – меланоцитов. Меланоциты находятся в коже, волосяных фолликулах и пигментированных тканях глаза. Меланин образуется вследствие серии реакций, которые превращают тирозин в два типа меланина: черно-коричневый эумеланин и светло-красный феоомеланин. Генетические мутации протеинов и энзимов во время этой серии реакций неизбежно приводят к снижению синтеза меланина.
Патогенез глазных изменений
- Аномальный перекрест зрительных нервов, который вызывается неправильной ретиногеникулярной проекцией. Считается, что меланин определяет правильную маршрутизацию роста нейронов в головном мозгу. Как следствие, когда пигментация не завершена, развивающийся оптический тракт полностью пересекается в хиазме. У неальбиносов 45% аксонов из височной стороны сетчатки остаются неперекрещенными, когда они проходят через хиазму и проецируются на ипсилатеральное коленчатое ядро с той же стороны. Большинство этих волокон обслуживают центральные 20% височной сетчатки. У альбиносов же большинство этих волокон пересекаются в хиазме и вступают в контакт с нейронами латерального коленчатого ядра с противоположной стороны. Это ведет к доминированию монокулярного зрения и снижению глубины бинокулярного зрения.
- Рассеивание света в глазу ведет к светобоязни и снижению остроты зрения. Полупрозрачная радужка пропускает увеличенное количество света в глаз. У таких пациентов обычно превышающая норму ЭРГ (электроретинография).
- Считается, что индуцированное светом повреждение сетчатки сказывается на снижении остроты зрения. Предполагается, что при увеличенном светорассеивании высвобождаются свободные радикалы, что ведет к нетермическому световому повреждению сетчатки. Также считается, что меланин способен защищать сетчатку, связывая эти свободные радикалы.
- Гипоплазия фовеолы — самый значимый фактор, вызывающий снижение остроты зрения. Фовеолярный желтый пигмент отсутствует. На сегодняшний день, этиология гипоплазии макулярной области известна не полностью; однако это может быть вызвано пониженным уровнем меланина в пигментном эпителии сетчатки (ПЭС).
- Врожденный нистагм обычно возникает в первые три месяца жизни и может привести к ошибочному диагнозу врожденного моторного нистагма.
- Вызванное светом субклиническое повреждение роговичного эпителия и его связей с боуменовой мембраной обуславливает снижение адгезии роговичного эпителия при лазерной рефракционной хирургии (LASIC), что ведет к высокому риску возникновения эрозии эпителия у пациентов с альбинизмом после лазерных рефракционных операций. Возможно, увеличенное рассеивание света способствует образованию свободных радикалов, которые ведут к нетермическому световому повреждению связывающих эпителий белков. Кроме того считается, что меланин может играть защитную роль в связывании свободных радикалов.
- Альбинизм не является причиной повышенной смертности и их жизненный цикл такой же, как и у здоровых людей. Пониженный уровень меланина в коже, глазах и волосах не сказывается на соматическом здоровье. Рост и интеллектуальное развитие детей с альбинизмом — нормальные.
- Заболевание альбинизмом сопровождается нарушением зрения, светочувствительной кожей и повышенным риском рака кожи. Люди, которые имеют синдромы, ассоциированные с альбинизмом (например, синдром Hermansky-Pudlak) могут иметь пониженный слух или нарушения свертываемости крови. Альбинизм также имеет социальные последствия, поскольку больные могут чувствовать себя чужыми из-за внешнего вида, отличающегося от членов их семей, коллег и других представителей той же этнической группы.
- Альбинизм встречается у всех народов
- Родители большинства детей с альбинизмом имеют нормальный цвет глаз , характерный для их этнической группы.
- Наиболее часто синдром Hermansky-Pudlak встречается среди пуэрториканцев.
Пациентам с явным кожным альбинизмом поставить диагноз достаточно легко, чего нельзя сказать про более скрытые формы и про пациентов с глазным альбинизмом. Пациенты с глазным альбинизмом часто жалуются на снижение центрального зрения и светобоязнь. Жалобы пациентов с кожным альбинизмом включают повышенную чувствительность кожи к солнечным лучам.
При некоторых типах альбинизма , могут наблюдаться различные иные проявления. Так при синдроме Hermansky-Pudlak легко появляются гематомы (синяки) , часто наблюдается кровотечение из носа, повышенная кровоточивость после хирургических операций или лечения зубов. При синдроме Chediak-Higashi чаще возможно возникновений инфекций.
- Глазокожный альбинизм
- Глазокожный альбинизм 1 А
- ГКА 1А (классический тирозиназо-отрицательный ГКА) — самая тяжелая форма глазо-кожного альбинизма. Он появляется в результате таких мутаций как nonsense, ошибка рамки считывания , и missense гена тирозиназы на хромосоме 11 (band 11q24). Эти нульмутации продуцируют абсолютно неактивный фермент тирозиназу, что ведет к полному отсутствию производства пигмента меланина в течение всей жизни пациента.
- Типичный фенотип — это белые волосы и кожа, и голубая полупрозрачная радужка. На коже нет никаких пигментных изменений, однако могут быть беспигментные невусы. Из-за отсутствия пигментации кожа таких альбиносов не способна загорать. Также повышен риск появления солнечных ожогов и рака кожи. Такой фенотип встречается одинаково во всех этнических и возрастных группах. Острота зрения обычно снижена и составляет около 20/400 (0.05 в десятичной дроби, используемой в России, что соответствует 5 % от нормы). В этом подтипе светобоязнь и нистагм наиболее выражены. Анализ волосяных луковиц на тирозиназу обычно отрицательный.
Глазокожный альбинизм 1
ГКА это расстройство, которое появляется в результате мутации в гене тирозиназы , который находится на 11 хромосоме ( band 11q14-21). Несколько разных типов мутаций гена тирозиназы (missense, nonsense, и сдвиг рамки считывания) ответственны за появление двух типов ГКА ( ГКА 1А и ГКА 1В ). Мутация может привести к тому, что тирозиназа будет отсутствовать вовсе или будет производиться пониженный уровень тирозиназы. В первом случае это будет ГКА 1А, а во втором — ГКА 1В.
Важная отличительная характеристика ГКА 1 — это наличие видимой гипопигментации при рождении. Большинство людей с ГКА 1 ( особенно ГКА 1А) имеют белые волосы, молочно-белую кожу и голубые радужки при рождении. Радужка может быть голубой и очень светлой, она пропускает свет и в окружающем свете или при ярком освещении может приобретать розовый и красный оттенки. Однако, с возрастом радужка обычно становится более темной и ее способность пропускать свет может снизиться.
- Х-связанный ихтиоз, синдром Каллмана (Kallmann), Х-связанная рецессивная хондродисплазия punctata, поздне-начинаюшаяся сенсорная глухота, микрофтальмия и линейные нарушения кожи (microphthalmia and linear skin defects – MLS) – все они близко связаны с геном ГА 1. Все эти сопредельные генные синдромы включают нарушения в регионе Xp22.3. Когда пораженный регион включает ген ГА 1, проявляется альбиносный фенотип.
- Начните с внешнего осмотра, проверьте волосы и цвет кожи на отсутствие пигментации.
- Проведите полное офтальмологическое обследование, включая исследование щелевой лампой и осмотр глазного дна. Глазные особенности, общие для всех видов альбинизма включают в себя:
- Аномалии рефракции и астигматизм.
- Нистагм (может компенсироваться наклоном головы, что позволяет улучшить зрение).
- Отсутствие пигментации радужки (обычно серо-голубая или светло-коричневая) и ее прозрачность.
- Косоглазие
- Фовеолярная гипоплазия
- Нарушение бинокулярного зрения
- Положительный угол каппа у пациентов с врожденным нистагмом связан с альбинизмом. Патологическая физиология позитивного угла каппа может быть связана с аномальным перекрещением оптических аксонов, которые характерны для глазной системы у альбиносов.
- Нистагм и просвечивание радужки при тирозиназо — негативном альбинизме (ВИДЕО)
- Если есть подозрение на альбинизм, необходимо предпринять следующие шаги, чтобы определить точный тип альбинизма:
- Оцените фенотип. Если у пациента (новорожденного или взрослого) совершенно отсутствует пигмент в волосах и коже, это, скорее всего, ГКА 1. Если минимальное количество меланина все же есть, диагноз – ГКА 1B, ГКА 2 или ГКА 3.
- Подозрение на синдром Chediak-Higashi (CHS) может возникнуть, если у пациента серебристые волосы и нейтрофилы с большими включениями в мазке крови . Синдром Hermansky-Pudlak (HPS) – возможный диагноз, если гипопигментация минимальная или средняя и сопровождается уменьшенной свертываемостью крови.
- Если есть подозрение на ГКА 1А, надо проверить волосяные луковицы (. ), чтобы подтвердить диагноз. Отрицательный результат говорит в пользу ГКА 1А. Однако, позитивные результат может свидетельствовать о присутствии ГКА 1В, ГКА 2, ГКА 3 или ГА 1.
- Пациент с минимальным пигментом и позитивным анализом волосяных луковиц может иметь ГКА 1В, ГКА 2 или ГКА 3. Если у пациента только глазные проявления, кожа и волосы пигментированы, а анализ волосяных луковиц положителен – возможно, это ГА 1.
- Чтобы отличить ГКА 1В, ГКА 2 и ГКА 3, можно провести последовательный генный анализ тирозиназы, Р протеина и TRP-1. К сожалению, эти тесты не всегда доступны. Альтернативной проверкой (если доступна) может служить биопсия кожи . Культура меланоцитов может быть проверена на функции тирозиназы, Р протеина и TRP-1.
- Если есть подозрение на ГА 1, можно сделать биопсию кожи и проанализировать на присутствие макромеланосом. Может также потребоваться осмотр глазной системы родственников женского пола. Поскольку нарушение – Х связано и рецессивно, женщины могут быть носителями. Обычно у них бывает mud-splattered fundus.
- Альбинизм не вызывает задержки в развитии или умственной отсталости. Если это присутствует – проверьте другие болезни при диагностике.
источник
Глазные проявления альбинизма общие для всех генетических типов заболевания, однако наблюдается вариабельная экспрессия, зависящая главным образом от того, выполняет ли продукт мутантного гена какую-либо функцию, а не от того, какой ген изменен:
• Сниженная острота зрения и задержка развития зрительных функций.
• Нистагм.
• Гипоплазия центральной ямки.
• Гипопигментация радужки, глазного яблока и сетчатки.
• Светобоязнь, бликование и ослепляемость вследствие светорассеяния в глазу.
• Косоглазие.
• Сниженный стереопсис.
• Аномалии рефракции (астигматизм, близорукость, дальнозоркость).
• Аномалии хиазмальных и более проксимальных отделов зрительных путей.
• Аномальные слуховые пути?
• Нарушения поведения, связь с аутизмом?
У некоторых пациентов с окулокутанным аутизмом 2 и 4 типов может наблюдаться такая же недостаточность пигмента, как при окулокутанном аутизме 1 типа у гомозигот по нуль-мутации гена тирозиназы; фенотипически такие больные неразличимы. Глазной фенотип некоторых индивидов с окулокутанным альбинизмом второго и четвертого типов неотличим от глазного фенотипа пациентов с окулокутанным альбинизмом первого типа и с синдромом Германски-Пудлака при легких нарушениях гемостаза.
Острота зрения снижена вследствие особенностей анатомии центральной ямки, уменьшения времени фовеолярной фиксации на фоне нистагма, аномалий рефракции, ослепляющих бликов вследствие рассеяния света в глазу и амблиопии.
Выраженное улучшение остроты зрения по результатам поведенческих тестов происходит в возрасте 3-5 месяцев, что совпадает с развитием быстрой фазы нистагма. Конечная острота зрения варьирует от почти нормальной до, гораздо чаще, около logMAR 1,0 с коррекцией для дали (20/30-20/400). Острота зрения тех альбиносов, у которых происходит выработка пигмента, может повышаться в подростковом возрасте.
Даже при тяжелой аномалии острота зрения для близи остается хорошей, несмотря на уменьшение рабочего расстояния на короткие промежутки времени. С возрастом, особенно в школьные годы, возрастает нагрузка на глаза, и, поскольку уменьшается способность к аккомодации, конвергенция и близкая фиксация становятся все более трудными. Дети с эксцентричной нулевой точкой нистагма или предпочитающие рассматривать объекты на минимальном расстоянии, чему способствует некорригиро-ванная близорукость, могут отказываться от ношения очков.
Раннее выявление и коррекция аномалий рефракции очками или контактными линзами может уменьшить степень амблиопии. Форма нистагма меняется с развитием ребенка и может быть изменена с помощью операции на глазодвигательных мышцах, лекарственных препаратов и жестких контактных линз. Альбинизм не связан с развитием дистрофии сетчатки и прогрессирующим ухудшением зрения, за исключением редкого варианта синдрома Чедиака-Хигаси.
Альбиносы часто страдают от светорассеяния в глазу (снижение контрастности изображения на сетчатке как результат внутриглазного светорассеяния), поскольку в глаз поступает большее количество света через полупрозрачные радужку и стенку глазного яблока и меньшее количества света поглощается пигментным эпителием сетчатки.
Освещенность можно снизить с помощью головного убора с длинным козырьком, нижняя поверхность которого сшита из темной матовой ткани. Панама типа «легионер» (панама или кепка с пришитым к ней сзади лоскутом ткани, спадающим на шею и плечи) защищает шею и прикрывает голову с боков. Фотохромные линзы часто недостаточно темные.
Следует начинать с нейтральных серых очков с коэффициентом светопропускания (light transmission factor — LTF) 20%. Более темные линзы с коэффициентом светопропускания 5% требуют наличия боковых щитков, чтобы видеть сквозь очковыe стекла. Контактные линзы также могут быть равномерно затемнены, но это изменит внешний вид глаз. Синие линзы с серым зрачком могут оказаться более приемлемыми.
Макулярная область в различной степени недоразвита. Может наблюдаться аномальный сосудистый рисунок с проходящими через центральную ямку сосудами. Оптическая когерентная томография вместе с исследованием зрительных вызванных потенциалов помогает дифференцировать альбинизм от идиопатического нистагма:
• Уменьшение глубины центральной ямки, более толстая сетчатка в зоне фовеа и наличие в центре фовеолярной зоны нескольких внутренних слоев сетчатки, в норме отсутствующих.
• Тонкий слой ядер фоторецепторов (в русскоязычной номенклатуре — наружный ядерный слой,— прим, перев.) в зоне центральной ямки и меньший объем макулярной зоны по сравнению со здоровыми индивидами.
Асимметричные перекрестные зрительные вызванные потенциалы (ЗВП, visual evoked potential — VEP) — признак всех форм альбинизма. Аномалия зрительного пути — хода аксонов ганглиозных клеток сетчатки — выявляется при исследовании ЗВП при монокулярной стимуляции, при сравнении ответов с электродов с каждой стороны от средней линии и сравнении проекций при стимуляции половины поля зрения.
У кошек с окулокутанным альбинизмом 1 типа и синдромом Германски-Пудлака отмечается уменьшение размеров и нарушение ламинарной структуры ядра наружного коленчатого тела. Наблюдается тяжелое поражение бинокулярных нейронов корковых полей 17,18 и 19. При функциональной МРТ здоровых индивидов бинокулярная стимуляция вызывает активацию обоих полушарий от затылочного полюса вглубь шпорной борозды. У альбиносов выявляется некоторая асимметрия между затылочными долями.
Обычно альбиносы имеют нормальный или даже выше нормального уровень интеллекта. Отношения с другими детьми могут быть осложнены их необычным внешним видом, тем, что, пытаясь разглядеть другого человека, они подходят ближе, нарушают «личное пространство» и не узнают друзей на расстоянии. Раннее образование может быть затруднено, поскольку некоторые маленькие дети с альбинизмом не способны долго концентрировать внимание.
В более старшем возрасте, в школе, дети с альбинизмом часто достигают высоких результатов. Описания отдельных случаев указывают на редко встречающуюся связь альбинизма с аутизмом.
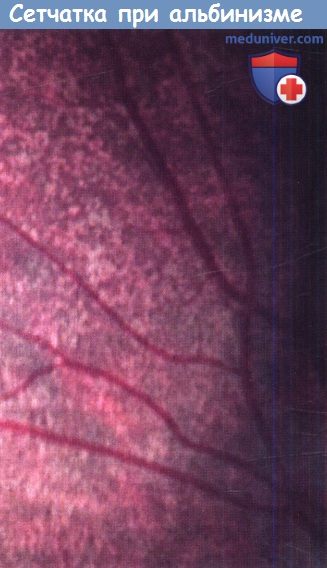
Периферия сетчатки женщины — носителя гена Х-сцепленного глазного альбинизма (ОА1) с пигментацией по типу «брызг грязи». 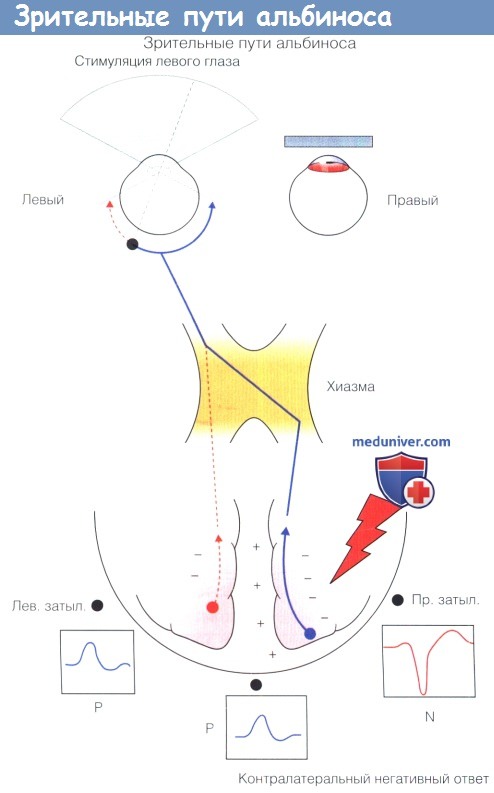
«Перекрестная асимметрия» зрительных вызванных потенциалов, наблюдающаяся при альбинизме,
возникает вследствие перекреста в хиазме большего количества нервных волокон, чем в норме.
При стимуляции левого глаза максимальная электрическая активность регистрируется в зрительной коре справа, а максимальный положительный ответ — над правым полушарием.
При стимуляции правого глаза происходит обратное. 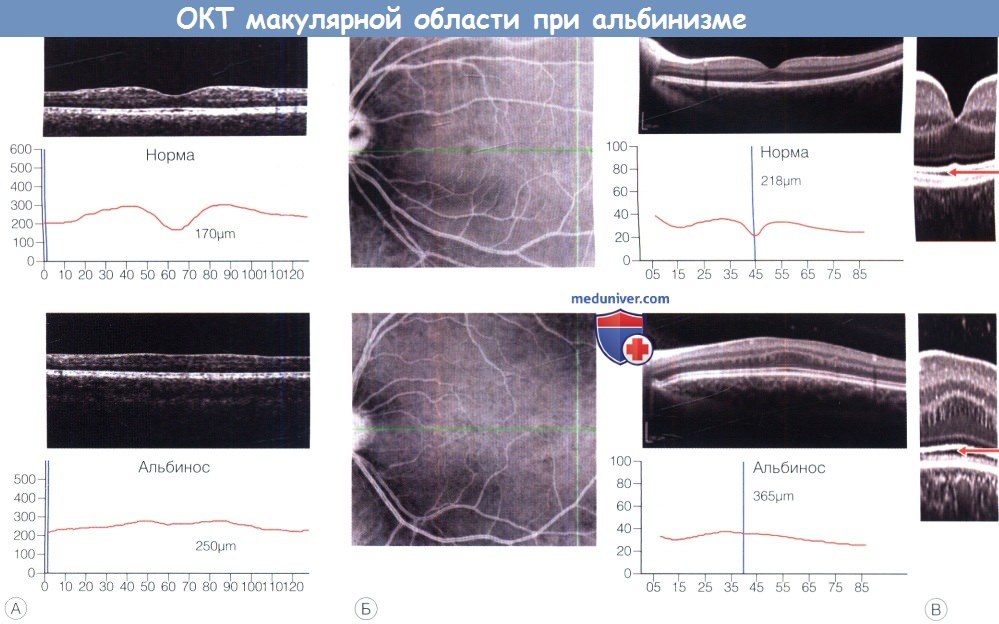
источник
Аплазия диска зрительного нерва — его врожденное отсутствие, является редкой одно- или двусторонней аномалией. Она часто сочетается с другими пороками развития глаза и центральной нервной системы. В случаях истинной аплазии отсутствуют диск и волокна зрительного нерва, ретинальные ганглиозные клетки и ретинальные сосуды. Зрительные функции отсутствуют.
Одним из вариантов аномалии является аплазия нервных структур при нормальном развитии мезодермальных элементов в стволе зрительного нерва и центральных сосудов. Эта аномалия называется аплазией диска или третьего нейрона, сетчатки.
Гипоплазия диска зрительного нерва встречается чаще, чем его аплазия, но также довольно редко. При гипоплазии диск зрительного нерва на одном или обоих глазах уменьшен в размере до 1/3—1/2 его нормальной величины. Нередко он окружен зоной пигментации. Сосудистая система диска нормально развита, реже отмечается извитость сосудов. При рентгенологическом исследовании иногда выявляют уменьшение размера зрительного отверстия, что свидетельствует о распространении гипоплазии в проксимальном направлении.
Гипоплазия диска зрительного нерва нередко сочетается с микрофтальмом, аниридией, недоразвитием глазницы. Одновременно могут наблюдаться задержка психофизического развития, гемиатрофия лица на стороне поражения. Зрительные функции резко нарушены и зависят от степени гипоплазии. При сочетании гипоплазии диска зрительного нерва с нистагмом и косоглазием, а также ее слабой выраженности необходимо проводить дифференциальную диагностику с амблиопией.
Анатомическая сущность аплазии и гипоплазии диска зрительного нерва состоит в отсутствии всех или части зрительно-нервных волокон. Аномалия возникает в результате задержки врастания волокон в канал зрительного нерва, вследствие чего они не достигают диска.
Ямки (углубления) в диске зрительного нерва — нередко встречающаяся врожденная аномалия, патогенез которой не совсем ясен. В. Н. Архангельский (1960) рассматривает ее как вариант гипоплазии диска с частичной задержкой врастания нервных волокон, другие авторы связывают формирование ямок с внедрением складок рудиментарной сетчатки в межвлагалищные пространства зрительного нерва.
Ямки легко выявляются при офтальмоскопическом исследовании в виде темноватых пятен (так как дно их не освещается офтальмоскопом) с четкими краями, овальной, округлой и щелевидной формы. Чаще ямки располагаются в височной части диска, ближе к его краю. Размер их колеблется от 1/2 до 1/8 диаметра диска, глубина варьирует от чуть заметной до 25 дптр, иногда дна совсем не видно. Нередко оно прикрыто сероватой вуалеобразной тканью; на дне могут быть видны сосуды. Аномалия чаще односторонняя. Ямки могут быть единичными (чаще) и множественными (до 2—4). Центральные сосуды, как правило, не изменены и обходят ямку. Более чем в половине случаев при этой аномалии в глазу выявляют цилиоретинальную артерию.
Функции глаза нередко не изменены. Однако могут выявляться дефекты поля зрения: увеличение слепого пятна, секторальные выпадения, реже центральные и парацентральные скотомы. Снижение зрения обычно связано с разнообразными макулярными изменениями — от картины центральной серозной ретинопатии, отека разной степени выраженности, макулярных кист, кровоизлияний, различных пигментных нарушений до грубых дегенеративных очагов.
Патогенез изменений в макулярной зоне не совсем ясен. В связи с расположением ямок в височной части диска может нарушаться питание макулы. Результаты флюоресцентной ангиографии свидетельствуют о наличии субретинального тока жидкости от ямки к желтому пятну, что, очевидно, связано с нарушением проницаемости сосудов в области ямки.
Увеличение диска зрительного нерва (megalopapilla) — редко встречающаяся аномалия, одно- или двусторонняя. Диски могут быть увеличены в разной степени, иногда отмечается почти удвоение их площади. Аномалия скорее всего связана с увеличением количества мезодермальной или поддерживающей ткани при инвазии зрительного стебелька. Острота зрения может быть снижена в разной степени.
Инверсия диска зрительного нерва — его обратное, перевернутое расположение. Отличается от обычного состояния лишь офтальмоскопической картиной: отмечается поворот диска на 180° или, реже, 90° и менее. Инверсия диска может сочетаться с врожденным конусом, нередко сопровождается аномалиями рефракции, вследствие чего снижается острота зрения.
Описано несколько случаев расположения диска в необычных позициях, сагиттально с назальной или височной стороны. В этих случаях желтое пятно обычно тоже смещено, глазное яблоко отклоняется, образуя угол у.
Врожденная экскавация диска зрительного нерва — косое расположение его склерального канала, внешне сходна с глаукоматозной экскавацией. Формируется за счет косого хода канала зрительного нерва, при этом диск имеет форму вертикально расположенного овала, носовой край его выдвинут вперед и несколько нависает, ход идущих через него сосудов, как при обычной экскавации. Часто сочетается с аномалиями рефракции.
Удвоение диска зрительного нерва чаще сочетается с удвоением на определенном протяжении самого нерва. Редко встречающаяся аномалия чаще односторонняя. На глазном дне выявляются два диска, каждый со своими сосудами. Дополнительный диск обычно меньшего размера, нередко связан с краем основного диска и может располагаться в любой позиции. Степень удвоения может быть менее выражена: офтальмоскопически на одном диске ретинальные сосуды выходят из двух разных углублений.
Врожденные псевдоневриты (ложные невриты) одна из наиболее часто наблюдающихся аномалий зрительного нерва (до 0,2% в популяции). В большинстве случаев аномалия двусторонняя (до 80% случаев). Иногда проявляется в виде семейной патологии. Морфологическая основа аномалии — гиперплазия глиальной и соединительной ткани в интраокулярной порции зрительного нерва.
Клиническая картина представлена признаками неврита: диск зрительного нерва гиперемирован, с нечеткими границами. При небольших степенях нечеткая лишь носовая граница диска, в выраженной форме — все границы смыты. Нередко наблюдаются атипичное ветвление и извилистость сосудов на диске, однако калибр их не изменен. В большинстве случаев наблюдается гиперметропия высокой степени.
Псевдоневриты необходимо дифференцировать от истинных невритов, папиллита, в отличие от которых при псевдоневритах отсутствует перипапиллярный отек, геморрагии и экссудат на диске, сосуды нормального калибра, процесс не прогрессирует, зрительные функции не нарушены. Острота зрения при псевдоневрите может быть снижена в связи с аномалией рефракции и повышается при ее коррекции. Дети с псевдоневритом должны находиться под диспансерным наблюдением и должны быть проконсультированы невропатологом и отоларингологом.
Миелиновые волокна диска зрительного нерва и сетчатки — одна из часто встречающихся аномалий, при которой миелинизация захватывает волокна зрительного нерва и распространяется за решетчатую пластинку внутрь глаза на диск и сетчатку. Наблюдается характерная офтальмоскопическая картина: блестящие пятна белого цвета с зазубренными неровными краями, по форме напоминающие языки пламени, лисьи хвосты, веерообразно отходят от диска к сетчатке, прикрывая ее сосуды. Зрение обычно не нарушается, слепое пятно увеличено. Острота зрения может быть снижена при локализации миелиновых волокон в макулярной области.
Пигментация диска зрительного нерва характеризуется отложением глыбок пигмента на диске, чаще в области сосудистой воронки, по ходу сосудов. Реже весь диск покрыт пигментом. Зрительные функции, как правило, не нарушены.
Источником пигмента при этой аномалии могут быть клетки пигментного эпителия сетчатки или хроматофоры хориоидеи, которые проникают в ткань диска в период существования зародышевой щели, входя в глаз вместе с центральными сосудами. Пигмент локализуется в слое нервных волокон. Пигментация диска может наблюдаться и при меланозе глаза, когда интенсивно пигментированная решетчатая пластинка видна при офтальмоскопическом исследовании.
Врожденный конус офтальмоскопически представляет собой белую полулунную (серповидную) зону у края диска зрительного нерва. В отличие от миопического конуса может локализоваться в любой части диска, наиболее часто — в его нижних отделах. Сам диск при этом овальный, его длинная ось параллельна оси конуса.
Патогенетически формирование врожденного конуса связано с дефектом закрытия эмбриональной щели. В зоне конуса отмечается дефект развития пигментного эпителия, мембраны Бруха, ядерного слоя сетчатки и сосудистой оболочки. Дно конуса сформировано из склеры, над которой проходят неизмененные волокна зрительного нерва. С противоположной от конуса стороны сосудистая оболочка и сетчатка, наоборот, как бы вдаются в зрительный нерв, формируя здесь острый, приподнятый край.
При пигментации нередко наблюдается снижение остроты зрения за счет сопутствующих аномалий, чаще гиперметропического астигматизма высоких степеней.
Истинные, изолированные колобомы, при которых наблюдается аномалия лишь зрительного нерва, встречаются крайне редко. Чаще они сочетаются с эктазиями склеры, колобомами хориоидеи и сетчатки, а также с другими аномалиями.
Возникновение колобомы зрительного нерва, как и других колобом, связано с нарушением процесса закрытия зародышевой щели. Колобомы разнообразны по форме и величине. На месте диска зрительного нерва видно углубление круглой, овальной или треугольной формы с четкими границами, окаймленное пигментом. Размеры этого углубления больше диаметра самого диска в 2—3 раза. Истинные границы диска при этом не видны и лишь намечаются на фоне большого дефекта хориоидеи в верхней части колобомы.
Сосудистый пучок располагается на различных участках и значительно изменен. Одна часть сосудов (обычно верхние) выходит из самого диска зрительного нерва, другая — значительно ниже и перегибается через край хориоидеи и сетчатки. Сосуды могут выходить также одним пучком или равномерно по всему краю колобомы. Зрение при колобомах зрительного нерва обычно значительно нарушено.
Реже наблюдается форма колобомы зрительного нерва, называемая «перипапиллярная истинная стафилома», при которой нормальный диск располагается на дне углубления правильной цилиндрической формы.
Синдром «утреннего сияния» — врожденная аномалия развития, при которой диск зрительного нерва значительно увеличен, сероватого цвета, с глубокой воронкообразной экскавацией, напоминает по форме цветок. В центре диска на месте отсутствующих центральных сосудов лежит серо-белая ткань, по краю выходят многочисленные сосуды уменьшенного калибра. Вокруг диска образуется широкое сероватое кольцо пигмента. Острота зрения резко снижена. Аномалия нередко сочетается с персистенцией артерии стекловидного тела (задняя порция первичной гиалоидной системы), врожденной катарактой, близорукостью высокой степени, астигматизмом.
Аномалия характеризуется наличием округлых рефлектирующих образований на диске. По данным одних авторов, друзы состоят из гиалина (гиалиновые тельца), другие считают, что они образуются из клеточного вещества. Предполагают, что друзы диска зрительного нерва — следствие эмбриональной мезодермальной дисплазии; проявляются в разном возрасте. Аномалия, как правило, двусторонняя, однако друзы расположены на обоих глазах несимметрично.
Различают поверхностные (явные), глубокие, скрытые и ампутированные друзы. Поверхностные друзы представляют собой белесоватые или желтоватые, полупрозрачные, округлые, одиночные или множественные, в виде конгломератов образования, выступающие над поверхностью диска. Они чаще локализуются у носового края диска или вблизи сосудов, могут находиться в центре диска, а также в перипапиллярной области. Края диска неправильной конфигурации за счет выступающих друз, которые лучше видны в непрямом красном свете.
При выраженном процессе диск увеличен, проминирует в стекловидное тело. Глубокие друзы не видны при обычной офтальмоскопии, не выявляются при косом освещении в непрямом красном свете. Скрытые друзы находятся глубоко в ткани диска зрительного нерва и проявляются лишь в патологической проминенции диска.
Для друз характерно необычное строение и расположение сосудов: наличие цилиоретинальной артерии, ранне ветвление сосудов, их извитость, необычный ход с наличием инверсий, сосудистых пучков, петель. В редких случаях возникают геморрагии вследствие сдавления сосудов или прямого влияния на них. Кровоизлияния, как правило небольшие, могут наблюдаться в слое нервных волокон диска, в стекловидном теле, а также в перипапиллярной области.
Острота зрения при друзах не снижена, однако у 80—90% больных наблюдаются дефекты поля зрения.
У детей друзы диска зрительного нерва часто сочетаются с различными неврологическими нарушениями в виде симптомов легкой дисфункции головного мозга, а также мигрени и эпилептиформных симптомов. Почти у 50% больных выявляется патологическая ЭЭГ. Наличие этих признаков свидетельствует о том, что друзы — лишь локальный признак, отражающий более обширное нарушение развития в эмбриональном периоде.
Друзы необходимо дифференцировать от застойного соска зрительного нерва, для исключения которого необходимо проводить повторные офтальмоскопические и кампиметрические исследования.
Заднее первичное гиперпластическое стекловидное тело возникает в результате нарушения обратного развития первичного зародышевого стекловидного тела и гиалоидной системы, относится к аномалиям развития стекловидного тела. Однако нередко встречаются случаи, когда изменения ограничены областью заднего полюса глаза, такую аномалию рассматривают в разделе патологии зрительного нерва. Больные обычно обращаются к врачу по поводу монокулярного снижения зрения или косоглазия.
Аномалия чаще односторонняя. При офтальмоскопии выявляются деформированный диск зрительного нерва, нередко с нечеткими границами. Физиологическая экскавация отсутствует, диск деколорирован. У 50% больных наблюдаются радиальные складки сетчатки и тяжи, преретинальный глиоз от диска к желтому пятну. Характерны изменения сосудов диска — их извитость, неравномерность, аномальное ветвление, формирование петель. Аномалию необходимо дифференцировать от воспалительных заболеваний и других врожденных аномалий зрительного нерва. Лечение не проводят.
По локализации процесса различают воспаление интрабульбарного (папиллит, собственно неврит) и ретробульбарного (воспаление орбитальной, интраканаликулярной, внутричерепной частей) отделов зрительного нерва. Это деление в значительной мере условно, так как воспалительный процесс ретробульбарного отдела зрительного нерва может распространяться на область диска и наоборот.
Выделение особой формы — папиллита, или собственно неврита, обусловлено тем, что диск является единственной видимой частью зрительного нерва и морфологически отличается от других его отделов. Волокна диска лишены миелиновой оболочки, в его структуре нет соединительнотканных перемычек. Диск может вовлекаться в процесс при различной внутриглазной патологии (увеиты, эндофтальмиты и др.). Воспалительный процесс зрительного нерва чаще распространяется как на его ствол, так и на оболочки, значительно реже ограничивается одними оболочками и поверхностными слоями нервных волокон.
Соответственно этому различают неврит и периневрит. Воспалительный процесс в стволе зрительного нерва интерстициального характера, нервные волокна вовлекаются в процесс вторично. Скопление экссудата в межвлагалищных пространствах, мелкоклеточная инфильтрация тканей приводит к сдавлению и отеку нервных волокон, его гипоксемии и гипоксии, кровоизлияниям в ткань нерва, пролиферации соединительнотканных элементов, вследствие чего в дальнейшем развивается атрофия нервных волокон, которые замещаются соединительной тканью и нейроглией.
Причиной развития невритов могут быть воспалительные заболевания головного мозга и его оболочек (менингит, энцефалит, абсцесс головного мозга), острые и хронические инфекции (грипп, корь, ветряная оспа, бруцеллез, эпидемический паротит), очаги местного воспаления (синуситы, болезни зубов, носоглотки), заболевания внутренних органов, глистные инвазии, воспалительные заболевания глазного яблока и глазницы, интоксикации, болезни обмена и др.
Определение этиологии невритов нередко представляет большие трудности; у 30—50% детей этиологию установить не удается.
Неврит зрительного нерва (папиллит) — воспалительный процесс в его интраокулярной части. У детей неврит встречается относительно чаще, чем у взрослых. В острой фазе заболевания дети жалуются на снижение зрения, головную боль (чаще, чем у взрослых), иногда боли при движениях глазных яблок. Офтальмоскопическая картина характеризуется гиперемией диска зрительного нерва, затушеванностью его границ, умеренным расширением и в ряде случаев извитостью сосудов, появлением экссудата на поверхности диска, по ходу сосудов, в сосудистой воронке.
Могут возникать кровоизлияния в ткань диска и сетчатку. При резко выраженном неврите диск почти сливается с окружающей тканью, вся его поверхность покрывается кровоизлияниями и белесоватыми очагами экссудата, в задних слоях стекловидного тела появляются помутнения. Для неврита характерно отсутствие проминенции диска; выстояние его, если и наблюдается, то бывает очень незначительным и редко превышает 1,0—2,0 дптр.
Процесс чаще односторонний, однако двусторонние поражения у детей наблюдаются чаще, чем у взрослых, — у 30—50%.
Зрительные функции нарушаются рано и резко, что связано как с разрушением части нервных волокон в очаге воспаления, так и нарушением функции сохранившихся волокон. Степень снижения остроты зрения различна и зависит от вовлечения в процесс папилломакулярного пучка. Одновременно нарушается цветоощущение. Изменения поля зрения чаще проявляются в равномерном или неравномерном сужении его границ; могут возникать центральные и парацентральные скотомы.
Диагноз неврита зрительного нерва устанавливают на основании характерной картины глазного дна и нарушения зрительных функций. Целесообразно использовать прямую офтальмоскопию в бескрасном свете, позволяющую выявить мелкие кровоизлияния. Дифференциальную диагностику проводят с застойным соском зрительного нерва и псевдоневритом.
Ретробульбарный неврит — воспаление зрительного нерва за глазным яблоком, между глазным яблоком и хиазмой.
Условно выделяют воспаление оболочек — периневрит, периферический интерстициальный неврит и осевой, или аксиальный неврит с поражением папилломакулярного пучка. Последний представляет собой основную, наиболее часто встречающуюся форму ретробульбарного неврита. Эти типы поражения зрительного нерва могут встречаться в различных сочетаниях, характеризующихся многообразной симптоматикой. Поражение преимущественно одностороннее.
Основной причиной развития ретробульбарного неврита у детей, как и у взрослых, является рассеянный склероз, который наблюдается у 20—80% больных. Заболевание более характерно для лиц молодого возраста, но наблюдается и у детей. Поражение зрительного нерва может быть на протяжении длительного периода (10—15 лет) единственным признаком этого тяжелого заболевания. Характерно, что при рассеянном склерозе ретробульбарный неврит может рецидивировать, протекая длительно. Появление каких-либо общих симптомов (сильная утомляемость, ослабление брюшных и других рефлексов) должны настораживать окулиста.
Помимо рассеянного склероза, причиной острого и хронического ретробульбарного неврита могут быть различные инфекционные заболевания, воспаления околоносовых пазух, энцефаломиелиты, сопровождаемые демиелинизацией нервных волокон, и др.
Ретробульбарный неврит зрительного нерва проявляется быстрым снижением остроты зрения, появлением в поле зрения центральных и парацентральных скотом, расстройствами цветоощущения. Характерным признаком являются боли при движениях глазного яблока, что связано с вовлечением в воспалительный процесс сухожильного кольца, от которого начинаются почти все наружные мышцы глазного яблока.
Изменения глазного дна незначительны и зависят от локализации процесса. При воспалении значительно удаленного от глазного яблока участка нерва глазное дно, как правило, не изменяется; в случаях локализации процесса в области, расположенной близко к диску, появляются слабовыраженные признаки неврита — легкая гиперемия и нечеткость границ диска, небольшое расширение вен.
Выраженные изменения глазного дна наблюдаются в исходе процесса, когда развивается нисходящая атрофия зрительного нерва. Часто возникает побледнение височной половины диска, что связано с преимущественным поражением папилломакулярного пучка при ретробульбарном неврите. Течение заболевания может быть острым и хроническим. Прогноз более благоприятен при остром течении процесса.
Диагностика ретробульбарного неврита, основывающаяся на характерных признаках, у детей затруднена из-за того, что у них сложно исследовать зрительные функции. Дифференцировать заболевание необходимо от опухоли головного мозга, которая может сдавливать интракраниальную часть зрительного нерва.
Оптикохиазмальный арахноидит — воспаление зрительного нерва в его интракраниальной части вместе с хиазмой. У детей заболевание наблюдается редко. Чаще развивается при базальных арахноидитах, когда воспалительный процесс распространяется на зрительный нерв и хиазму. Заболевание характеризуется резким снижением остроты зрения и изменениями поля зрения хиазмального типа.
Изменения диска зрительного нерва в острой фазе заболевания могут отсутствовать или быть незначительными в виде небольшой гиперемии и отека. В дальнейшем через несколько месяцев развивается нисходящая атрофия зрительного нерва. Образование рубцовой ткани вокруг хиазмы и зрительного нерва приводит к вторичным выраженным атрофическим изменениям. Заболевание протекает тяжело. Лечение этих больных необходимо проводить в нейрохирургическом стационаре.
Помимо определения остроты, поля зрения и цветоощущения, проведения офтальмоскопии (прямая, обратная, в бескрасном свете), в настоящее время при диагностике невритов зрительного нерва обязательно применяют электрофизиологические методы, в частности исследование вызванных потенциалов зрительного нерва. Почти во всех случаях при папиллитах и активном ретробульбарном неврите увеличиваются латентные периоды вызванных потенциалов, а также ретикулокортикальное время, которое по мере выздоровления возвращается к норме. Метод имеет особенно важное значение при обследовании детей в связи с тем, что у них трудно исследовать остроту и поле зрения.
Флюоресцентная ангиография позволяет выявить один из важных признаков неврита — пропитывание сосудов на диске и флюоресценцию стенок вен.
Лечение невритов зрительного нерва проводит невропатолог совместно с офтальмологом. Его начинают незамедлительно после установления диагноза. В связи с большим удельным весом невритов неясной этиологии этиологическое лечение их затруднено.
Назначают антибиотики широкого спектра действия (натриевая соль оксациллина или ампициллина, сульфат гентамицина, цепорин и др. внутримышечно и ретробульбарно), сульфаниламидные препараты (этазол, сульфадимезин, сульфапиридазин и др. внутрь). Неспецифическое противовоспалительное лечение включает прием внутрь салицилатов, внутривенное введение 5% или 10% раствора уротропина и др.
Широко применяют гормональные кортикостероидные препараты, оказывающие выраженное противовоспалительное действие. Их вводят парентерально, перорально, ретробульбарпо. Проводят санацию очагов местной инфекции (заболевания околоносовых пазух и др.), лечение гельминтозов. Применяют дегидратационные средства (внутривенное введение 40% раствора глюкозы, внутрь диакарб, внутримышечно лазикс и др.), отвлекающие процедуры (горячие ножные ванны).
С целью улучшения трофики зрительного нерва назначают витамины группы В, С. После стихания острых явлений показано применение сосудорасширяющих средств (никотиновая кислота, никошпан), сосудоукрепляющих препаратов (ангиотрофин, дицинон, аскорутин и др.), а также биогенных стимуляторов (алоэ, ФиБС), пирогенала, аутогемотерапии, гемотрансфузии.
Для предотвращения образования рубцов (при оптикохиазмальном арахноидите) применяют рассасывающую терапию (лидаза, стекловидное тело и др.). При оптикохиазмальных арахноидитах нередко осуществляют нейрохирургическое лечение. Рассекают шварты вокруг зрительного нерва и хиазмы. Операцию можно производить до развития атрофии зрительного нерва при сохранении остаточной остроты зрения.
Прогноз невритов зрительного нерва серьезный. Заболевание, как правило, заканчивается частичной или полной атрофией зрительного нерва.
Аветисов Э.С., Ковалевский Е.И., Хватова А.В.
источник




