Актиномикоз — заболевание, вызываемое лучистым грибом, относящийся к актиномицетам. Поражаются не только нижние челюсти, но и межчелюстное пространство, язык, десны, мягкое и твердое нёбо, глотка, лимфатические узлы и околоушная слюнная железа. Болеют все виды животных, но главным образом крупный рогатый скот и несколько реже свиньи.
Этиология. Актиномикоз возникает при поедании грубых кормов, пораженных грибом. При пережевывании таких кормов гриб внедряется в ткани через повреждения слизистой оболочки ротовой полости и кожи (царапины, ссадины, раны и язвы). Заражение возможно также при смене зубов у животных.
Патогенез. При внедрении возбудителя в ткани межчелюстного пространства и нижней челюсти развивается диффузная, плотная, неподвижная, безболезненная припухлость. В кости нижней челюсти развивается остит, который переходит в оссифицирующую форму. В воспалительный процесс вовлекаются не только кость нижней челюсти, но и мягкие ткани межчелюстного пространства. Гнойный экссудат, содержащий друзы возбудителя, проникает в расплавленные мягкие ткани. Образующиеся свищи открываются как внутрь ротовой полости, так н сообщаются с наружной челюстной поверхностью головы. В патологический процесс вовлекаются и зубы, которые расшатываются и выпадают. Поражение нижней челюсти сопровождается плотной безболезненной припухлостью, утолщением кости. При актиномикозе нижней челюсти с одной стороны наблюдается асимметрия. В области поражения появляются свищи с постоянным выделением гнойного экссудата.
Пораженный актиномикозом язык увеличен, плотный, малоподвижный, выпадает из ротовой полости. На его слизистой оболочке можно установить очаги размягчения, отдельные припухшие возвышения (абсцессы) или свищи и язвенные процессы. Больные животные отказываются от приема корма. Из приоткрытого рта самопроизвольно выделяется слюна.
При актиномикозе десен также затруднен акт приема и пережевывания корма, в результате упитанность животного снижается. Поражения стенок глотки или заглоточных лимфатических узлов приводят к затруднению акта глотания и даже к приступам удушья из-за сдавливания тканей и уменьшения притока воздуха в легкое.
В случае поражения околоушной слюнной железы появляется плотная, безболезненная припухлость. Впоследствии образуются свищи и выделяется гнойный экссудат с примесью слюны.
Диагноз. Определяют актиномикоз нижней челюсти по клиническим признакам и данным микробиологического исследования патологических тканей или гнойного экссудата (обнаружение друз гриба).
Прогноз. При поражении кости нижней челюсти — осторожный или неблагоприятный, в случае поверхностных неосложненных изменений мягких тканей области ротовой полости — благоприятный.
Лечение. Если выявлен актиномикоз нижней челюсти, то проводят операцию и иссекают все патологические ткани. Разросшуюся кость сдалбливают и выскабливают до здоровой основы. Затем эту область обрабатывают йодинолом или йодированной перекисью водорода. Полость присылают сложным антисептическим порошком с йодоформом, а послеоперационную рану зашивают.
Рекомендуются и этиопатогенетические методы лечения. Вокруг и в толщу актиномикомы вводят кровь с антибиотиками (пенициллин, бициллин, тетрациклин и др.). Повторно инъекцию повторяют через 7—10 дн.
Н.А. Обухов рекомендует для этих целей применять 0,5 %-ный раствор новокаина с пенициллином в дозе 1 млн. ЕД на инъекцию. Курс лечения — 12 дн. по две инъекции в сутки. Актиномикома постепенно рассасывается.
А.В. Голиков считает эффективным введение в актиномикому террамицина, стрептомицина, эритромицина в дозе 1 млн. ЕД через каждые 1—2 дн.
Применение 10 %-иого раствора йодида натрия в дозе 1 мл на 3 кг массы тела способствует выздоровлению животного. Препарат вводят в толщу актиномикомы через каждые 24 ч в течение 3 сут.
После 8—12 инъекций в толщу актиномикомы 40—80 мл йодинола через каждые 2—4 дн. получены положительные терапевтические результаты.
Эффективным оказалось интракаротидное применение 0,25 %-иого раствора новокаина с антибиотиками (пенициллином, морфоциклином, неомицином, стрептомицином) по 20—40 мл 1 раз в сутки или через день до рассасывания актиномикомы.
Профилактика. В хозяйствах, неблагополучных по актиномикозу, необходимо предусматривать измельчение и запаривание грубых кормов. Животных с явными клиническими признаками поражения, особенно с открытыми свищами, изолируют и лечат изложенными выше средствами. Гнойный экссудат постоянно собирают и уничтожают, а в помещении систематически и тщательно проводят дезинфекцию.
Для предупреждения глубоких осложнений следует как можно раньше выявлять начальную стадию актиномикозного поражения и своевременно применять эффективные средства лечения.
источник
АКТИНОМИКОЗ В ОБЛАСТИ ГОЛОВЫ
(ACTINOMYCOSIS IN REGIONIS CAPITIS)
Актиномикозом болеет главным образом крупный рогатый скот, реже свиньи и другие животные. Наиболее частыми местами расположения актиномиком в области головы являются: межчелюстное пространство и нижняя челюсть, язык, дёсны, мягкое и твердое нёбо, глотка, лимфатические узлы, околоушная слюнная железа.
Этиология. Возбудителями заболевания являются лучистый гриб, актинобактерии и другие микробы — Actinomyces bovis, Actinobacillus Lignieri, Streptothrix Israeli.
Заболевание возникает при поедании грубых кормов, пораженных грибом, вследствие внедрения возбудителей в ткани через раны, ссадины, язвы, царапины на слизистых оболочках рта и кожи, при смене зубов.
Клинические признаки. При поражении межчелюстного пространства и нижней челюсти развивается диффузная, безболезненная, плотная, неподвижная припухлость в межчелюстном пространстве, причем в воспалительный процесс вовлечены не только мягкие ткани, но и кости (рис. 15). В последующем возникают свищи, через которые выделяется гнойный экссудат, содержащий друзы возбудителя. При исследовании ротовой полости обнаруживают утолщение кости, расшатывание и выпадение зубов.
При поражении языка отмечается увеличение его в объеме. Пораженный язык плотный, малоподвижный с очагами размягчения, абсцессами, свищами и язвами. Он выпадает наружу, в результате чего челюсти не смыкаются, наблюдается слюнотечение (рис. 16). Нарушается и пережевывание корма. Животное истощается и гибнет.
При поражении дёсен также затрудняются прием и пережевывание корма. Актиномикомы, расположенные на стенках глотки и в заглоточных лимфатических узлах, затрудняют глотание и вызывают приступы удушья.
При актиномикозе околоушной слюнной железы отмечаются также появление плотной безболезненной припухлости, образование свищей, из которых вьпеляется гнойный экссудат с примесью слюны.
Диагноз. Решающее значение наряду с клиническими признаками имеет обнаружение друз в гнойном экссудате или при патологическом исследовании.
Прогноз. При поверхностных, неосложненных актиномикомах прогноз благоприятный. При осложненных формах, сопровождающихся поражением костей, прогноз осторожный или неблагоприятный.
Лечение. При актиномикомах, доступных оперативному вмешательству, применяется этот метод лечения. Наряду с этим дают хороший лечебный эффект и этиопатогенетические методы, которые показаны в случаях неоперабельных актиномиком.
Среди этих методов заслуживают внимание следующие:
введение в толщу и вокруг актиномиком 30. 85 мл ауто- или гомокрови с антибиотиками (пенициллин, бициллин, тетрациклин); повторные инъекции крови производятся через 7. 10 дней (А. Л. Самусенко, А. Ф. Русинов, Б. Я — Передера);
введение в толщу актиномикомы и вокруг нее 0,5%-ного раствора новокаина с пенициллином по 1 млн. ЕД на инъекцию 2 раза в сутки в течение 12 дней (Н. А. Обухов); инъекции в актиномикому антибиотиков (террамицин, стрептомицин, эритромицин) в дозах 1 млн. ЕД с промежутками между инъекциями 1. 2 дня (А. В. Голиков);
интракаротидные введения 0,25%-ного раствора новокаина (20. 40 мл) с антибиотиками (пенициллин, морфоциклин, неомицин, стрептомицин) 1 раз в сутки или через день (А. П. Косых);
внутривенные введения 10%-ного раствора йодида натрия в дозе 1 мл на 3 кг массы животного через каждые 24 ч в течение 3 сут (Л. С. Маминов);
введение в толщу актиномикомы 40. 80 мл йодинола через 2. 4 дня, всего 8. 12 инъекций (Н. И. Кучерук).
Все эти методы способствуют рассасыванию актиномиком.
Профилактика. В неблагополучных хозяйствах по актиномикозу грубые корма следует предварительно измельчать и запаривать. Животных с открытыми актиномикозными свищами изолируют и лечат, а помещения дезинфицируют.
источник
Владельцы патента RU 2323732:
Изобретение относится к ветеринарии и может быть использовано при лечении актиномикозов у коров. Способ предусматривает введение на 1-ом этапе в течение 5 суток натрия гипохлорита внутривенно по 300 мл раствора по 600 мг/л и непосредственно в очаг поражения по 100 мл в концентрации 300 мг/л. Введение натрия гипохлорита на 2-ом этапе в очаг поражения по 100 мл в концентрации 300 мг/л в течение 5 дней. Способ позволяет ускорить лечение, обеспечить сохранение качества мясопродуктов. 2 табл.
Предлагаемое изобретение относится к ветеринарии и может быть использовано при лечении крупного рогатого скота, больного актиномикозом.
Проблема лечения актиномикоза остается достаточно актуальной. Это связано с тем, что способы профилактики и лечения данного заболевания за последние десятилетия не совершенствовались. Известные способы лечения этого заболевания сводятся к антибиотикотерапии и хирургическому вскрытию актиномиком. Эти способы недостаточно совершенны, так как не всегда эффективны по отношению к возбудителям заболевания грибов ряда Actinomyces. Все это определяет актуальность разработки более совершенных способов лечения этой патологии.
Известен способ лечения актиномикоза путем аутогемотерапии в сочетании с антибиотиками (пенициллин, бициллин, тетрациклин гидрохлорид) (К.И.Шакалов и др. Частная ветеринарная хирургия. — М., «Колос», 1986 г.).
Недостатками этого способа лечения является то, что антибиотики обладают низким фунгицидным действием на организм животных, ухудшают качество мясо-молочной продукции, для данного способа характерно длительное лечение.
Известен также способ внутривенного введения 10%-ного раствора йодида натрия в дозе 1 мл на 3 кг массы животного через каждые 24 часа в течение 3 суток или введение в толщу актиномикомы 40-80 мл йодинола через 2-4 дня, всего на курс 8-12 инъекций (К.И.Шакалов и др. Частная ветеринарная хирургия. — М., «Колос», 1986 г.), принятый за ближайший аналог.
Недостатками этого способа являются трудоемкость, невысокая лечебная эффективность.
Техническим решением задачи является повышение эффективности лечения актиномикоза путем расширения биологического действия лекарственных средств, уменьшения трудоемкости процесса лечения, исключения побочного влияния применяемых препаратов на организм животных, улучшения качества молочных и мясопродуктов за счет исключения побочных эффектов на организм животных, удешевление лечения.
Сущность способа заключается в том, что на 1-ом этапе животному ежедневно в течение 5 суток вводят натрия гипохлорит внутривенно по 300 мл раствора в концентрации 600 мг/л и непосредственно в очаг поражения по 100 мл в концентрации 300 мг/л, а затем на 2-ом этапе — только в очаг поражения, также в течение 5 суток.
Технический результат заявленного предложения обусловлен тем, что натрия гипохлорит содержит активно действующее вещество CLO (гипохлорит анион), которое оказывает фунгицидное и бактерицидное действие, исключает развитие антибиотикоустойчивых штаммов микроорганизмов, не обладает кумулятивным действием, во время применения препарата продукцию можно использовать без ограничения сроков реализации. Указанные свойства натрия гипохлорита позволяют улучшить результат лечения, сократить стоимость и сроки лечения, исключить побочные явления.
Способ лечения актиномикоза у крупного рогатого скота осуществляют следующим образом.
Апробацию лечебной эффективности предлагаемого способа с использованием натрия гипохлорита проводили на крупном рогатом скоте черно-пестрой породы в возрасте 5-6 лет. Для этого было сформировано две группы животных по 10 голов в каждой.
Животным первой группы ежедневно в течение 5 суток вводили натрия гипохлорит внутривенно по 300 мл раствора в концентрации 600 мг/л и непосредственно в очаг поражения по 100 мл в концентрации 300 мг/л, а затем на 2-ом этапе лечения — только в очаг поражения (актиномикому) также по 100 мл в концентрации 300 мг/л также в течение 5 дней.
Животным второй группы при апробации было назначено следующее лечение: в толщу актиномикомы и вокруг нее вводили 0,5%-ный раствор новокаина с тетрациклином гидрохлоридом из расчета 10 мг/кг массы тела на инъекцию 2 раза в день в течение 12 дней.
За животными в течение эксперимента вели клиническое наблюдение, обращая внимание на общее состояние животных, аппетит, характер заживления актиномиком.
В результате проведенной апробации у животных первой группы уже на 3-и сутки от начала лечения отмечали улучшение общего состояния, аппетит восстановили, вскрывшиеся очаги воспаления уменьшились в объеме, невскрывшиеся актиномикомы при пальпации были безболезненные.
Существенное улучшение клинического состояния у животных отмечали на 5-6 сутки от начала лечения, полное выздоровление — на 8-10 сутки.
У животных второй группы улучшение клинической картины заболевания отмечали на 14-15 сутки от начала лечения.
Препарат натрия гипохлорит. С целью уточнения режима введения Na гипохлорита и различных временных интервалов введения была проведена апробация на 3-х группах коров, по 10 животных в каждой группе.
Результаты различных режимов введения натрия гипохлорита сведены в таблицу.
| Таблица 1 | ||
| Апробация, гр. | Сроки лечения (дн.) | Результаты лечения |
| 1 | 18 | Выздоровление |
| 2 | 14-15 | Улучшение клинического состояния |
| 3 | 12-13 | Улучшение клинического состояния |
| 4 | 10 | Выздоровление |
Примечание: — Введение натрия гипохлорита внутривенно через сутки 5 раз, затем также через сутки 5 раз непосредственно в очаг воспаления.
— Введение натрия гипохлорита внутривенно через сутки 5 раз с условием введения в актиномикому на 2, 4, 6, 8 сутки.
— Введение натрия гипохлорита внутривенно ежедневно в течение 5 дней, затем ежедневно в течение 5 дней непосредственно в актиномикому.
— Ежедневное внутривенное и посредственное введение в актиномикому натрия гипохлорита в течение пяти дней, а затем в течение 5 дней только в очаг воспаления.
Результаты лечения предлагаемым способом и базовым (применение антибиотиков).
| Таблица 2 | ||
| Показатели | Предлагаемый способ | Антибиотик тетрациклин гидрохлорид |
| Сроки лечения (дн.) | 8-10 дней | 14-15 дней |
| Побочные эффекты | Отсутствуют | Дисбактериоз, образование антибиотикорезистентных штаммов микроорганизмов |
| Качество продукции | Отрицательно не влияет на качество продукции | Использование продукции возможно через 5-7 дней после окончания курса лечения |
| Экономическая эффективность | 8-10 рублей на 1 руб. затрат | 3-5 рублей на 1 руб. затрат |
| Экологическая безопасность | Экологически безопасен | Экологически опасен |
Пример. Корова черно-пестрой породы, 5 лет. Обнаружено на поверхности кожи в области головы 3 актиномикомы. Проведено лечение в 2 этапа. На 1-ом этапе животному ежедневно в течение 5 дней вводили натрия гипохлорит внутривенно по 300 мл в концентрации 600 мг/л и непосредственно в актиномикомы по 100 мг в концентрации 300 мг/л, а затем на 2-ом этапе — только в очаг поражения, также по 100 мл в концентрации 300 мг/л, также в течение 5 дней. Улучшение клинического состояния регистрировали уже на 3-и сутки от начала лечения. Вскрывшиеся актиномикомы прорастали грануляционной тканью на 4-5 сутки от начала лечения. На 10-е сутки от начала лечения у животного отмечали хороший клинический статус, аппетит сохранен, происходило полное заживление актиномиком.
Способ лечения актиномикоза у крупного рогатого скота, включающий медикаментозное воздействие, отличающийся тем, что на 1-м этапе животному ежедневно в течение 5 дней вводят натрия гипохлорит внутривенно по 300,0 мл раствора в концентрации 600,0 мг/л и непосредственно в актиномикому по 100,0 мл в концентрации 300,0 мг/л того же раствора, а затем на 2-м этапе — только в очаг поражения, также по 100,0 мл в концентрации 300,0 мг/л в течение 5 дней.
источник
Актиномикоз крупного рогатого скота (Actinomycosis bovum) – хроническое инфекционное заболевание животных и человека, вызываемое лучистым грибком и характеризующаяся образованием гранулематозных очагов в различных органах и тканях и формированием абсцессов и свищей.
При отсутствии лечения и пониженной резистентности организма возможно развитие генерализованной формы актиномикоза с поражением почек, печени, легких, мозга и т.д.
Историческая справка. Актиномикоз как специфическая нозологическая единица выделен в самостоятельную нозологическую единицу более 100 лет назад. Однако болезнь имеет многовековую давность. Так, Муди обнаружил характерные для аспергиллеза изменения в окаменелых челюстных костях ископаемого носорога (третичный период). Итальянский ученый Ривольта в 1878 году описал грибок как вероятный возбудитель заболевания крупного рогатого скота и назвал его Dyscomyces pathogens. Позднее в Германии Боллингер и Харц в 1877 году обнаружили своеобразный «лучистый» гриб в опухоли из челюсти рогатого скота и назвал его Actinomyces bovis, а болезнь – актиномикоз. Израэль в 1878 году в Германии описал два случая актиномикоза у человека. Аспергилез распространен во всех странах мира.
Этиология. Основным возбудителем актиномикоза является лучистый грибок Actinomyces bovis. В отдельных случаях выделяют и другие виды актиномицетов. В гранулематозных тканях и экссудатах Actinomyces bovis обнаруживается в виде мелких серых зерен, называемых друзами, размеры которых, в зависимости возраста колоний, варьирует от 20 до 320µ; средний размер друз 60 — 80µ. Друзы имеют серый или желтоватый цвет. В мазках и средах из поражений А.bovis имеет вид плотных масс, состоящих из скоплений спутанных и ветвящихся волокон или мицеальных грамположительных нитей, колбовидно утолщенных на периферии. Друзы при актиномикозных поражениях наблюдаются не всегда. При исследовании гноя из не вскрывшихся актиномиком выделяют также пиогенную бактериальную флору (протей, стафило- и стрептококки, сенную палочку). Многие исследователи относят актиномикоз к полимикробным заболеваниям, которые вызываются ассоциацией грибов – актиномицетов с пиогенной микрофлорой. А.bovis хорошо растет на мясных средах с добавлением 1% сыворотки крови и на агаре Сабуро при 37°С в аэробных и анаэробных условиях. Оптимальная рН среды 7,3 -7,6. Актиномицеты во внешней среде сохраняют жизнеспособность 1-2 года, устойчивы к высушиванию и низким температурам. Нагревание до 75°С убивают актиномицеты в течение 5 минут, 3%-ный раствор формалина – через 5-7 минут.
Эпизоотологические данные. При актиномикозе преобладает экзогенный путь заражения, при котором возбудитель проникает в организм через травмы ротовой полости, повреждения кожи, кастрационные раны или каналы сосков вымени, верхние дыхательные пути, нижний отдел кишечника. Возможно заражение эндогенным путем патогенными актиномицетами, населяющими ротовую полость и пищеварительный тракт здоровых животных. Однако в обоих случаях непременное условие заражения – наличие у животных травмы, служащей воротами инфекции. Заболевание регистрируется в течение всего года, однако в стойловый период количество больных животных увеличивается. Отмечены случаи массовых вспышек актиномикоза в виде энзоотий при введении в рацион крупного рогатого скота сухих грубых кормов, обсемененных грибковой микрофлорой, а также осенью при выпасах на стерне, когда может быть повреждена слизистая оболочка ротовой полости. В отдельных стадах актиномикозом может быть поражено от 2 до 105 поголовья.
Актиномикозом болеют крупный рогатый скот, яки, свиньи, лошади, реже кролики, собаки, кошки, олени, медведи, слоны во всех странах мира.
Источник заражения — разные объекты внешней среды, корм, вода, загрязненные патогенными актиномицетами. Из первичного очага поражения они распространяются по подкожной и соединительной ткани; возможно и гематогенное рассеивание возбудителя.
Патогенез. Проникнув в организм животного, лучистый грибок вызывает на месте своего внедрения воспалительный процесс, характеризующийся клеточной пролиферацией и частично экссудацией. Вокруг проникшего грибка группируются эпителиоидные и гиганские клетки, формирующие гранулемы. Гранулема состоит из грануляционной ткани, пронизанной межклеточными инфильтратами, среди которых находятся полиморфноядерные лейкоциты, лимфоциты, эритроциты, огромное количество гипертрофированных гистиоцитов, содержащих в протоплазме капельки жироподобных веществ («ксантомные клетки»). В центре гранулемы развиваются некробиотические изменения, сопровождающиеся дегенерацией и распадом соединительнотканных клеток. В слизисто –гнойном содержимом размягченных фокусов находятся друзы грибка, состоящие из колбовидных вздутий, мицелия. Вокруг гнезд размягчения располагаются плазматические клетки, гистиоциты и фибробласты. По периферии узла грануляционная ткань превращается в фиброзную. В гранулему могут откладываться соли извести. Актиномикотические узлы могут вскрываться, образуются долго не заживающие свищи. Для актиномикоза характерно прогрессивное распространение процесса на окружающие ткани. В патологический процесс могут вовлекаться фасции, мышцы, кости, суставы, серозные полости и сосуды. При прорастании грибка в стенке кровеносных сосудов он распространяется током крови по организму, появляются метастазы (генерализация процесса). Попадание гриба в периост и костный мозг приводит к воспалительной реакции, сопровождающейся оститом с периоститом, остеомиелитом, который сопровождается некротическим распадом костной ткани.
Клинические признаки. Актиномикоз — хроническое заболевание. Длительность инкубационного периода от нескольких недель до года. Клиническая картина актиномикоза у крупного рогатого скота определяется местом локализации процесса, степенью вирулентности возбудителя и резистентностью организма животного.
Общий клинический признак актиномикоза для всех животных – образование актиномикомы, представляющей из себя медленно увеличивающуюся плотную безболезненную холодную опухоль. Актиномикозные поражения у крупного рогатого скота локализуются в области головы, поражается нижняя (чаще) и верхняя челюсти, межчелюстное пространство, подчелюстные лимфатические узлы и костная ткань.
При актиномикозе кожи головы, шеи и межчелюстного пространства у животного появляются увеличивающиеся плотные, прочно сросшиеся с кожей опухоли, которые вскрываются как наружу через кожу, так и в полость глотки. Из образовавшихся свищей выделяется сливкообразный желтоватый гной, содержащий желтовато – серые, величиной с просяное зерно крупинки – друзы грибка. В последствие гной становится кровянисто-слизистым с примесью отторгающихся тканей. Отверстие свища периодически затягивается и вновь вскрывается. При визуальном осмотре в отверстие раны выступает кровоточащая грануляционная ткань, имеющая вид цветной капусты. Актиномикомы в области глотки и гортани вызывают у пораженного животного нарушение акта глотания и дыхания. В результате затруднения захватывания, пережевывания и проглатывания корма больные животные начинают худать. Температура тела у больного животного обычно нормальная и может повышаться при вторичной инфекции или генерализации актиномикозного процесса. Актиномикоз челюстных костей сопровождается изменением конфигурации головы. При поражении носовых костей, небо становится выпуклым, у животного затрудняется жевание. На верхней и нижней челюстях образуются неподвижные болезненные утолщения, пораженные части челюстей увеличиваются в 2-3раза. Актиномикозный процесс может распространиться на окружающие мягкие ткани, образуя при этом фистулы на деснах, небе, из которых вытекает фунгозная масса желтовато – красного цвета. У больных животных начинают расшатываться и выпадать зубы. При поражении лимфатических узлов образуются инкапсулированные абсцессы. У отдельных животных образовавшиеся актиномикозные опухоли начинают постепенно уменьшаться, и больное животное выздоравливает, в то же время нередко под влиянием факторов ослабляющих резистентность организма, на том же месте вновь развивается актиномикома.
При поражение вымени, актиномикозный процесс развивается в паренхиме, чаще задних долей вымени, и сопровождается некрозом кожи. Сначала в молочной железе обнаруживаются бугорки, в центре которых находятся абсцессы, которые в дальнейшем вскрываются с образованием незаживающих свищей.
При актиномикозе языка, развивается диффузное или ограниченное его воспаление, известное под названием «деревянный язык». У крупного рогатого скота наиболее часто встречается язва спинки языка. Края язвы валикообразные, дно серо – белого цвета с углублениями, в которых при внимательном осмотре иногда удается обнаружить ости растений. Иногда на боковых поверхностях языка выявляются шнуры лимфатических сосудов с узелками, которые приподнимают слизистую оболочку и выступают над ней в виде грибовидных разращений. При множественном образование на языке актиномиком и при обильном разрастании соединительной ткани язык распухает, становится болезненным, неподвижным, заполняет всю ротовую полость, в некоторых случаях язык выпадает наружу, кровоточит, слизистая оболочка с языка отторгается. Иногда у больных актиномикозом животных приходится наблюдать некроз языка. Генерализацию актиномикозного процесса и поражение печени, легких, желудочно-кишечного тракта у крупного рогатого скота наблюдают редко.
Диагноз на актиномикоз ветспециалисты ставят на основании клинических признаков болезни (хроническая инфекция с кожными свищами) и данных лабораторных исследований.
Лабораторная диагностика состоит из микроскопии патологического материала (гноя, гранулематозной ткани). Выделение А.Bovis в гное, гранулематозной ткани является решающим в диагностике актиномикоза. Иногда проводят гистологическое исследование. Для микроскопического исследования из патологического материала берут подозрительные комочки, промывают их физиологическим раствором или водой, помещают в 10%-ный раствор щелочи, переносят на предметное стекло в каплю 50%-ного водного раствора глицерина, покрывают покровным стеклом и исследуют. Выделение чистых культур А.bovis весьма затруднительно.
Из –за отсутствия строгой специфичности серологические и аллергические методы исследования не нашли должного применения в ветеринарной практике.
Дифференциальный диагноз. Актиномикоз следует отличать от актинобациллеза, поскольку обе болезни в общих чертах протекают сходно. Однако при актиномикозе чаще поражаются кости (возбудитель А. bovis), а при актинобациллезе – мягкие ткани (Pr. lignieresi). Актиномикозный гной- зернистый, содержит друзы, различимые макроскопически. А. bovis — грамположительный, в средах имеет вид кокковых или нитчатых форм. Pr. Lignieresi – грамотрицательный, в срезах — короткие палочки.
При поражении языка актиномикоз необходимо дифференцировать от ящура по эпизоотологическим данным.
Актиномикоз межчелюстного пространства и лимфатических узлов напоминает по клинике туберкулез лимфатических узлов. Но при туберкулезе не происходит самопроизвольного абсцедирования; больные туберкулезом положительно реагируют при проведении туберкулинизации.
Иммунитет. У больных актиномикозом образуются специфические антитела, выявляемые в серологических реакциях, и развивается гиперчувствительность, определяемая кожными пробами. Однако возможность формирования иммунитета против актиномикоза не установлена.
Лечение. В начальной стадии болезни хорошие результаты получают при использовании йодистых соединений внутрь и для инъекций в актиномикомы. Однако у выздоровевших животных возможны рецидивы болезни. Эффективны внутривенные вливания водных растворов йода с йодистым калием (йода 1,0, йодистого калия 2,0, дистиллированной воды 500,0).
При лечении актиномикоза широко применяется антибиотикотерапия. Рекомендуется ежедневно в течение 4-6 дней вводить в актиномикому окситетрациклин в дозе 200тыс. ЕД телятам в возрасте до года и 400тыс. ЕД животным старше года. Для обкалывания актиномиком используют также полимиксин (900 ЕД антибиотика растворяют в 20 мл 0,5%-ного раствора новокаина), один раз в 10 дней.
Одновременно с лечением антибиотиками внутривенно инъецируют йодистый калий (100мл 10%-ного раствора на введение). Имеются сообщения о лечение актиномикоза ультразвуком. Наиболее эффективны хирургические методы лечение – иссечение актиномикомы вместе с капсулой. Для повышения эффективности хирургического лечения актиномикозных гранулем у крупного рогатого скота необходимо предварительно провести интенсивный курс антибиотикотерапии, состоящей из местного обкалывания антибиотиками и внутриартериального их введения.
При ветеринарно – санитарной экспертизе пораженные лимфатические узлы головы удаляют, а голову используют без ограничений. В случае поражения костей и мышц голову утилизируют. При генерализованном процессе в техническую утилизацию направляют тушу с внутренними органами.
Для дезинфекции животноводческих помещений применяют 2-3%-ные растворы едкой щелочи или свежегашеной извести.
Профилактика. В районах, стационарно неблагополучных по актиномикозу не следует выпасать животных на низких, заболоченных, сырых пастбищах. По возможности необходимо сменить пастбище, улучшить условия кормления и содержания. Грубые корма (сено, солому, мякину) перед скармливанием необходимо запаривать. Больных актиномикозом животных необходимо изолировать.
источник
Диагноз актиномикоза — ставится на основании характерных клинических проявлений, позволяющих проводить целенаправленное лабораторное исследование. Принято считать, что решающим для диагностики этого заболевания является обнаружение возбудителя — друз лучистого гриба. Патологическим материалом служат гной, пунктаты, мокрота, ликвор, моча, биоптаты и особенно — отделяемое плотных инфильтратов (чаще в челюстно-лицевой области): для исследования следует извлекать из материала белые или желтоватые плотные зерна, «крупинки».
Для мацерации в каплю гноя добавляют 15-20% раствор едкого натрия или калия, слегка подогревают, накладывают покровное стекло. Микроскопия неокрашенных препаратов проводится под большим увеличением сухой системы. При этом видны характерные друзы — густо переплетенные тонкие нити мицелия в центре конгломерата; по периферии — радиально располагаются колбовидные образования, резко преломляющие свет (предствляют собой конечные «вздутия» мицелия).
При окраске по Граму мицелий гриба фиолетовый (окрашивается генциан-виолетом), а колбовидные «вздутия» — красные (обесцвечиваются и воспринимают окраску фуксином). Однако, даже при типичной клинической картине друзы не всегда обнаруживаются, а выявляются тонкие ветвящиеся нити мицелия (обладающие кислотоустойчивостью) — т.н. атипичный актиномикоэ Берестнева (отличается от типичного отсутствием в гное друз — без каких-либо клинических различий).
Микроскопические исследования дополняются культуральными (на мясопептонные среды, при рН 7,0-7,2, засевают «крупинки», содержащие элементы гриба. В анаэробных условиях — под слоем 3-5 см стерилизованного вазелинового масла отмечается рост культуры в термостате (при 37°С через 1-2 нед появляются различные по цвету колонии — красные, бурые, светлые, зеленые). Информативными могут быть внутрикожные пробы (хотя полагают, что аллергические реакции при актиномикозе не показательны) и РСК с актинолизатом. Получение гемокультуры не имеет диагностического значения.
В диагностике актиномикоза большое значение придается гистопатологическим исследованиям. Для тканевой реакции при актиномикозе характерным является то, что в центре воспалительного очага происходит некроз, а в окружающей грануляционной ткани развивается волокнистая ткань. Весьма типично для актиномикоза присутствие ксантомных клеток.
Различают 2 варианта строения актиномикотической гранулемы: деструктивный и деструктивно-пролиферативный (которые могут наблюдаться одновременно у одного и того же больного). Элементы возбудителя в тканях (друзы) фагоцитируются гигантскими клетками или лизируются (последнее косвенно свидетельствует о высокой степени реагирования факторов иммунобиологического надзора). Вместе с тем отмечена трудность выявления актиномицетов при гистопатологических исследованиях (в биоптатах, секционном материале сравнительно редкое обнаружение друз).
Дифференцируют актиномикоэ с хронической пиодермией, опухолями, туберкулезом (скрофулодерма, волчанка), сифилитическими гуммами, остеомиелитами иной этиологии и другими нагноительными процессами и глубокими микозами (кокцидиоидоз, споротрихоз и др.). При иных глубоких микозах друзы не обнаруживаются, выявление друз считалось обязательным лабораторным диагностическим критерием актиномикоэа (кроме наличия классической клиники); без этого диагноз этого заболевания как бы не являлся достоверным. Однако, Берестнев убедительно показал, что существует атипичный актиномикоз без друз, лабораторная диагностика которого крайне сложна, а мицелий может напоминать элементы гриба при других микозах.
Первичный актиномикоз гениталий иногда имитирует твердый шанкр (у мужчин при этом наблюдаются регионарный лимфаденит и дорзальный лимфангоит) Часть случаев мицетомы стопы обусловлены актиномицетами («мицетома» — собирательный термин для определенных проявлений на стопе ряда микозов), причем в некоторых регионах мицетома стопы наиболее часто вызывается именно актиномицетами.
Значительные трудности в диагностике могут представлять ассоциированные формы актиномикоэа: а) с грибковыми инфекциями; б)микробными инфекциями; в) с другими заболеваниями. Интерес может представлять актиномикотическая гранулема (granuloma actinomycoticum) — актиномикома, в центре которой определяются гной и друзы. Отмечено, что актиномикома, как и другие инфекционные гранулемы различной этиологии, может служить «почвой и местом» для развития злокачественного новообразования (развитие рака на актиномикотических очагах описано Г.О.Сутеевым, Д.И. Лениным и др.).
В ряде работ отмечено, что туберкулез и актиномикоз вместе (одновременно) встречаются редко. Чаще актиномикоз «оседает» на уже существовавший туберкулез, нередко завершая, «ожесточая все то, что сделано предшествующим заболеванием» («актиномикоз легких на туберкулезной почве», В.Я. Некачалов,1969). При этом могут развиваться деструктивные изменения в легких, с явлениями метастазирования в мозг и другие места (что, к сожалению, уже становится материалом для паталогоанатомического анализа). К счастью, большинство авторов подчеркивают редкую комбинацию этих двух заболеваний.
Течение актиномикоэа волнообразное с чередованием обострений и ремиссий. По мере развития болезни обострения наступают все чаще, с распространением очагов в подкожно-жировой клетчатке, появлением участков флюктуации, усилением болезненности в области инфильтратов, увеличением последних в размере. Это сопровождается ухудшением общего состояния, повышением температуры тела (при хроническом течении заболевание обычно не сопровождается лихорадкой, за исключением абсцедирующих форм).
Без лечения актиномикоз может приобретать характер общей генерализованной инфекции, быстро прогрессирует, с возникновением метастазов, возможным летальным исходом. В настоящее время при своевременно начатом лечении прогноз при актиномикозе значительно улучшился.
Показана комбинированная терапия, включающая специфическую иммунотерапию, антибиотики, сульфаниламиды, общеукрепляющие и стимулирующие средства, витамины, хирургические и физические методы. Основным специфическим иммунопрепаратом при актиномикозе является актинолизат, вводимый по двум схемам: 1) внутримышечно по 3 мл 2р/нед, на курс 20-25 иньекций; через 1-1,5 мес лечение повторяют; 2) внутрикожно, начиная с 0,5 мл до 2 мл 2 р/нед, курсами по 3 мес с интервалом 1-1,5 мес. После клинического выздоровления проводят 2-3 курса противорецидивной терапии.
Отмечено, что внутри-кожный метод введения актинолизата является более эффективным и экономичным, чем внутримышечный. Актинолизат относят к наиболее эффективным средствам лечения актиномикоза (различных клинических форм и локализаций).
Можно отметить, что еще в 1934 г Дмитриев впервые описал явление лизиса у патогенных актиномицетов, выделенных им из актиномикотических узлов больного человека. В дальнейшем этот лизирующий агент был получен Сутеевым и Дмитриевым в 1936 от «саморастворяющейся» культуры актиномицетов, испытан при лечении больных актиномикозом и назван актинолизатом. Последний действует и на мертвые клетки гриба, лизируя их так же, как и живые.
Известно, что противомикробные антибиотики обычно не применяются при грибковых болезнях (более того, их добавляют в питательные среды при культуральной диагностике микозов, что улучшает рост грибов). В лечении же актиномикоза антибактериальные средства (антибиотики, сульфаниламиды) занимают одно из ведущих мест (полагают, что возбудитель актиномикоза занимает промежуточное положение между бактериями и грибами; имеет значение также подавление, помимо актиномицетов, сопутствующей микрофлоры, утяжеляющей течение болезни).
Сульфадимезин назначали по 4-6 г/сут (курс 1-5 нед); имеется опыт применения комбинированных средств (бактрим, гросептол, берлоцид, септрим, расептол и др.). Из антибиотиков назначают тетрациклины (юнидокс-солютаб, доксициклин, доксибене, вибрамицин, миноциклин, окситетрациклин), клиндамицин (клеоцин, далацин), эритромицин, ристоцетин (ристомицин), стрептомицин. Ранее отмечалась высокая терапевтическая актиность водорастворимого тетрациклина (морфоциклина) — вводимого в актиномикотические очаги в сочетании с внутривенным вливанием 2р/сут по 150 000 ЕД (детям 100 000 ЕД) на 40% растворе глюкозы с промежутками между иньекциями 12 ч.
Длительность лечения составляла 7-10 дней, повторный курс проводился через 5-7 дней (всего 2-4 курса). При этом по окончании 1-го цикла у большинства больных друзы актиномицет переставали обнаруживаться, отмечалось полное или частичное закрытие свищей (В.Я.Некачалов,1970). В настоящее время морфоциклин исключен из номенклатуры лекарственных средств.
Отмечена эффективность пенициллинов, назначаемых длительно и в высоких дозах: пенициллин G но 10-20 млн ЕД/сут внутривенно, в течение 4-6 нед; далее переходят на феноксиметилпенициллин (фаупенициллин, оспен, вегациллин и др.) внутрь по 2-4 г/сут, 6-12 мес. Можно применять ампициллин внутривенно по 50 мг/кг/сут (4-6 нед) с последующей заменой его пероральными формами — амоксициллином (флемоксин-солютаб и др.) по 0,5 г/сут внутрь, 6 мес. Возможно использование амписульбина, уназина и др.
Существует рекомендация применения при актиномикозе дифлюкана: у ребенка препарат назначался по 50мг/сут 3 нед, что привело к клиническому излечению (Г.И.Суколин и соавт., 1998). Рекомендуют цефалоспорины 3-го поколения (цефтриаксон).
Широко применяют препараты йода — йодид калия внутрь в виде 25% раствора; ингаляторно — при актиномикозе легких; сообщалось о назначении фтивазида.
Комплексное лечение актиномикоэа можно проводить последовательно: 1-й этап — сочетанное применение актинолизата и антибиотиков (иногда — с изониазидом, курсовая доза 70-120 г); 2-й этап — назначение сульфаниламидов (курс, доза 60-100мг), физических методов (фонофорез, элекрофорез йодистого калия, УВЧ, рентгенотерапия, а также аутогемотерапия); 3-й этап — использование йодистых препаратов.
На всех этапах проводится общеукрепляющая и стимулирующая терапия (витамины С, гр.В., биостимуляторы, по показаниям — иммунокорректоры: препараты тимуса, гамма-глобулин, индукторы интерферона и др.). Пища должна быть богата белками, витаминами. В тяжелых случаях необходима дезинтоксикационная терапия, десенсибилизаторы. Иногда применяют гемотрансфузии по 200мл 1 р/нед.
По показаниям проводят хирургическое вмешательство. Течение заболевания — обычно 1-3 года; без лечения процесс прогрессирует, вызывая деструктивные изменения. После клинического выздоровления больные актиномикозом должны находиться под наблюдением не менее 2 лет (ввиду возможного рецидива заболевания).
Профилактика актиномикоза заключается в санации полости рта, борьбе с травматизмом со своевременной обработкой микротравм (йоддицерин, 5% раствор йода спиртовой, йодинол и др.) — особенно у жителей сельской местности.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
источник
Йодинол, один из старых лекарственных препаратов, в последнее время очень трудно найти в аптеках. А ведь это лекарство всегда считалось чудодейственным при многих заболеваниях. После появления антибиотиков и сульфаниламидов йодинол постепенно отошел на второй план, хотя им с большим успехом пользовались не только наши бабушки, но и официальная медицина. Например, лечение различных фарингитов, тонзиллитов и ангин раньше нельзя было себе представить без йодинола.
Йодинол – смесь поливинилового спирта с йодом. Так же, как и «синий йод», он имеет синюю окраску, но не настолько безобиден, потому что содержит поливиниловый спирт. Поэтому дозировки йодинола всегда в 3–4 раза меньше, чем дозировки йодистого крахмала. Это очень устойчивый препарат, и при комнатной температуре в закупоренной стеклянной посуде он может храниться 3 года и даже больше.
Препарат не токсичен и поэтому, как писал В. Мохнач, «может быть применен в клинической практике местно, внутрь, внутримышечно, внутривенно и внутриартериально в дозах до 2–3 мл на 1 кг веса больного в сутки».
В официальной медицине йодинол применяется в лечении:
• хронического тонзиллита, ангин, ринитов (промывание йодинолом лакун, смазывание миндалин);
• гнойных хирургических заболеваний (ран, язв, панарициев, фурункулов, абсцессов);
• химических ожогов глотки, пищевода, желудка и кишечника;
• неспецифического язвенного колита;
• дизентерии любой этиологии;
• острой и хронической пневмонии;
• конъюнктивитов, кератитов и других воспалительных заболеваний глаз;
• термических ожогов глаз (ванночки, закапывание) и кожи;
• трещин на сосках у беременных и их профилактике;
• воспалительных заболеваний женских половых органов, эрозии шейки матки (йодинол разводят кипяченой водой 1:1 и используют для спринцеваний);
• трихомонадных кольпитов (йодинол применяется в разведении 1:1 для спринцеваний и тампонов);
• трихомониаза мочеполовых путей у мужчин и женщин (часто ведет к застойному циститу и хроническому простатиту, ускоряет развитие аденомы предстательной железы. Поэтому, прежде чем лечить хронический простатит, надо избавиться от трихомониаза, который присутствует у 70–80 % всех практически здоровых людей).
Для лечения трихомониаза у женщин используются протирание йодинолом слизистых влагалища, уретры, шеечного канала. Процедуру проводят 2–3 раза в день. Затем делается влагалищная ванночка из 15–20 мл раствора йодинола. Курс лечения – до 10 процедур. Часто (особенно у мужчин) практикуется введение разведенного йодинола в мочевой пузырь (при помощи шприца без иглы вводится 15–20 мл йодинола через день). Количество процедур – 5–7;
• гнойных ран и трофических язв. Язвы голени при варикозном расширении вен и сахарном диабете (орошения, тампоны, промывания, повязки с йодинолом). Перед началом лечения поверхность язвы промывают горячей водой со щеткой и мылом, вытирают стерильным полотенцем (неплохой результат дает промывание раны известковой водой). Края раны смазывают цинковой мазью. На рану накладывают толстую марлевую салфетку, смоченную йодинолом. Марлю покрывают сверху ватой, салфеткой и фиксируют повязкой. Перевязку делают два раза в день, причем снимаются только верхние слои ваты и марли. Иодинол наливают на нижние слои марли, лежащие на ране;
• и как дезинфицирующее средство при обработке рук хирургов и акушеров-гинекологов.
Если в аптеке нет йодинола, то его можно приготовить в домашних условиях. В любой эмалированный или стеклянный сосуд емкостью в 1 литр налейте 800 мл воды, добавьте 9 г поливинилового спирта и оставьте на 2–3 часа для набухания полимера. После этого 30–60 минут нагревайте смесь на медленном огне до температуры 90-100 °C до получения бесцветного прозрачного раствора. Охладите до комнатной температуры и добавьте в нее 150 мл водного раствора 1 г кристаллического йода и 3 г йодистого калия. Раствор при этом окрашивается в темно-синий цвет. Доведите объем жидкости до 1 литра и хорошо перемешайте. Раствор готов к употреблению. Перелейте его в небольшие стеклянные емкости и храните при комнатной температуре в темном месте.
источник
1. Торговое наименование лекарственного препарата: Йодинол ( Iodinolum).
2. Лекарственная форма: водный раствор для перорального применения.
3. Йодинол – лекарственный антисептический препарат с широким спектром антимикробной активности. Препарат в качестве действующих веществ в 1см³ содержит: 1мг йода кристаллического, 3мг калия йодистого, 9мг спирта поливинилового.
4. Йодинол представляет собой прозрачную жидкость темно-синего цвета с легким запахом йода, при встряхивании пенится, хорошо смешивается с водой. На свету и в щелочной среде разлагается.
5. Выпускают в форме раствора, расфасованного в стеклянные флаконы по 100 см 3 , укупоренного резиновыми пробками, укреплёнными алюминиевыми колпачками; а также – в полиэтиленовых канистрах вместимостью 1000 см³, укупоренных полимерными крышками с контролем первого вскрытия. Каждую упаковку маркируют с указанием: организации-производителя, её адреса и товарного знака, наименования лекарственного средства, названия и содержания действующего вещества, способа применения, номера серии, даты изготовления, срока годности, количества в единице упаковки, условий хранения, надписей: «Стерильно», «Для животных», номера государственной регистрации, информации о сертификации, обозначения ТУ и сопровождают инструкцией по применению.
Хранят в плотнo укупopeннoй тape, в сухом, защищённом от света месте при температуре от 3 0 С до 30 0 С.
Срок годности при соблюдении условий хранения – 3 года со дня изготовления.
II. ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
6. Йодинол обладает широким антимикробным спектром действия по отношению к грамположительной и грамотрицательной микрофлоре. При нанесении на кожу, слизистые оболочки и введении внутрь йодинол медленно отщепляет молекулярный йод, который является сильным антисептическим и противовоспалительным веществом, а после резорбции улучшает обмен веществ.
7. Препарат Йодинол изготавливается из экологически чистого сырья, не токсичен и не содержит антибиотиков, гормонов и других синтетических соединений, поэтому его применение не изменяет физико-химических и других показателей молока и мяса.
8. Йодинол обладает выраженным противовоспалительным и антисептическим эффектом. Применяется для лечения и профилактики острых желудочно-кишечных заболеваний сельскохозяйственных животных и птиц, а также с профилактической целью при диспепсиях молодняка. При желудочно-кишечных болезнях препарат вводят внутрь в чистом виде или разведенным кипяченой водой или физиологическим раствором (непосредственно перед применением) в соотношении 1:2–1:5. Телятам Йодинол дают ежедневно до полного выздоровления 2 раза в сутки в дозе 1-1,5мл на 1кг веса животного; поросятам-сосунам – в дозе 5-10мл на одного поросенка или из расчета (2мл на 1кг массы тела) 2 раза в сутки до выздоровления; цыплятам – из расчета по 0,2-0,3мл на голову с небольшим количеством воды один раз в сутки в течение 10-15 дней.
9. При балантидиозе свиньям 4-6 месячного возраста вводят 20-35мл препарата два раза в день в течение 7-10 дней подряд с малым количеством воды или корма.
10. Антисептические свойства Йодинола позволяют использовать препарат в качестве дезинфектора при инъекциях лекарственных веществ, для обработки операционного поля, а также для лечения инфицированных ран кожи, пиодермиях, при промывании вскрытых гнойных полостей, воспалений слизистых оболочек рта, носа и глотки. При кожных заболеваниях применяют наружно в виде промываний, при необходимости накладывают повязку в виде примочки из марли, смоченной Йодинолом. Перевязки делают 1-2 раза в день, марлю, лежащую на пораженной поверхности, можно не снимать, а вновь пропитать Йодинолом.
11. Для лечения стоматитов, отитов Йодинол используют местно 1-2 раза в сутки или в 2-3 дня. Процедуры проводят до выздоровления.
12. Йодинол обладает высокой эффективностью при профилактике и лечении акушерско-гинекологических заболеваний сельскохозяйственных животных (вагиниты, цервициты, эндометриты). Для лечения болезней матки препарат в чистом виде или разведенный в соотношении 1:1 с физраствором, вводят в полость матки по 75-100мл 3 -4 раза с интервалом 24 часа.
При катаральных и катарально-гнойных вестибулитах и вагинитах слизистую оболочку влагалища орошают 50-100мл Йодинола один раз в сутки.
13. Йодинол улучшает обмен веществ, что обеспечивает устойчивое длительное повышение иммунитета, тем самым стимулирует защитное действие организма животного от инфекций.
14. Побочных явлений и осложнений после применения Йодинола в рекомендуемых дозах не установлено.
15. Не рекомендуется применять Йодинол животным с индивидуальной повышенной чувствительностью к препаратам Йода.
16. Молоко и мясо, полученное от животных в период лечения препаратом, используется без ограничений.
IV. МЕРЫ ЛИЧНОЙ ПРОФИЛАКТИКИ
17. При работе с Йодинолом следует соблюдать общие правила личной гигиены и техники безопасности, предусмотренные при работе с лекарственными средствами.
18. Флаконы из-под Йодинола запрещается использовать для бытовых и пищевых целей.
19. Йодинол должен храниться в местах, недоступных для детей и животных.
источник
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
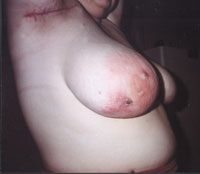 |
| Рисунок 2. Актиномикоз молочной железы. |
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
Актиномицеты (микроаэрофильные, аэробные и анаэробные микроорганизмы) широко распространены в природе, они обитают в почве, на растениях, в воде, на камнях, в жилых и производственных помещениях, а также постоянно присутствуют в организме человека. Важным диагностическим признаком актиномикоза является обнаружение актиномицет при культуральном исследовании патологического материала и/или друз лучистого гриба, представляющих собой лучистые образования — утолщенные нити мицелия с характерными «колбочками» на конце (рисунок 5).
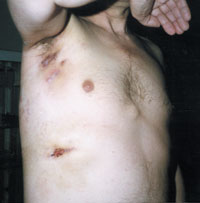 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
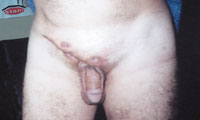 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Входными воротами для актиномицет и других бактерий в организм (экзогенный путь) являются повреждения кожи, слизистых оболочек, микротравмы, трещины, лунки удаленных зубов, врожденные свищевые ходы (бранхиогенные, слюнные, пупочные, эмбриональные протоки в копчиковой области) и т. д.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
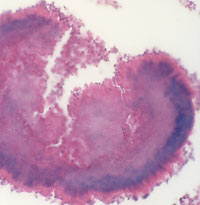 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
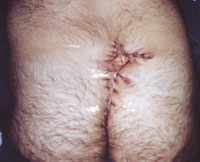 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
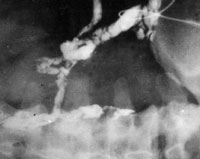 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81
источник