Что такое паратонзиллярный абсцесс?
Так называют осложнение острой ангины или хронического тонзиллита. В околоминдальную ткань из фолликулов и лакун, расположенных в ткани миндалин, проникают гноеродные микробы, вызывая воспаление с последующим образованием нарыва.
Причиной паратонзиллярного абсцесса является распространение воспалительного процесса на паратонзиллярную клетчатку со стороны небных миндалин. Флора, явившаяся причиной обострения хронического тонзиллита или ангины. Становится возбудителем паратонзиллярного абсцесса. Наиболее часто инфекция проникает в клетчатку из верхнего отдела миндалин, где есть извитые глубокие лакуны, ткань наиболее рыхлая.
Причина возникновения паратонзиллярного абсцесса может быть в травме глотки посредством инородного тела или в неправильном прорезывании зуба мудрости. Но одного лишь проникновения инфекции недостаточно для того, чтобы развился патологический процесс. Здесь срабатывают дополнительные факторы – нарушение обмена веществ, переохлаждение, стресс и пр.
Лечение паратонзиллярного абсцесса – хирургическое (без общего наркоза). Лечение проводится в стационаре. Нарыв вскрывают, если он не проходит самостоятельно. Боль от растяжения тканей снимается хирургическим разрезом и дренажем гноя.
Для лечения паратонзиллярного абсцесса также подходит применение антибиотиков. В последнее время врачи обычно назначают кдиндамицин. Ампициллин, ровамицин, цефалексин (к пенициллину инфекция устойчива). Кроме того, применяются обезболивающие и жаропонижающие средства.
При лечении паратонзиллярного абсцесса обязательными являются полоскания антисептическими растворами: раствором хлорофиллипта, раствором фурацилина и другими. На область шеи рекомендуется прикладывать спиртовой компресс.
Народные целители рекомендуют полоскать горло отварами и настоями эвкалипта и ромашки, а также делать паровые ингаляции. Очень важно придерживаться правильной диеты. Пациент должен принимать только теплую (не горячую и не холодную)и жидкую пищу. Никаких острых блюд, специй, копченостей.
При своевременно начатом лечении паратонзиллярного абсцесса прогноз благоприятный. Если лечение начато несвоевременно, возможно возникновение и развитие серьезных осложнений, например – сепсиса.
В случае, когда в околоминдальной ткани остаются гнойные очаги, появляется вероятность повторного развития болезни через 1,5-2 месяца после лечения и выздоровления. Поэтому необходимо соблюдать профилактические меры – тщательная гигиена полости рта, качественное и своевременное лечение ангин и тонзиллитов, посещение стоматолога 1-2 раза в год. При рецидивирующем течении паратонзиллярного абсцесса больному обычно рекомендуют удаление миндалин.
Флегмонозная ангина обычно наблюдается как осложнение острой ангины или обострение хронического тонзиллита, когда в воспалительный процесс вовлекается околоминдаликовая клетчатка. Больные жалуются на сильную боль в горле, иррадиирующую в ухо, усиливающуюся при глотании. Обильное слюновыделение. Симптомы: резкая гиперемия зева и инфильтрация миндалин, больше выраженная с одной стороны, отек язычка и смещение его в противоположную сторону. Реже наблюдается двусторонний процесс. Больной с трудом раскрывает рот. Температура тела может повышаться до 39—40°. На 3—5-й день от начала заболевания на больной стороне над миндалиной обнаруживается выпячивание мягкого нёба. Это передневерхний перитонзиллярный абсцесс. Шейные и подчелюстные лимфатические узлы на стороне абсцесса увеличены. У больных флегмонозной ангиной могут наблюдаться задний перитонзиллярный абсцесс, локализующийся в области задней дужки, передненижний — в области нижнего полюса миндалины, и наружный — локализующийся кнаружи от миндалины.
Наиболее тяжелым течением отличается наружный околоминдаликовый абсцесс. Процесс развивается кнаружи от миндалины, вызывая припухание и болезненность в области шеи под углом нижней челюсти, кпереди от грудино-ключично-сосковой мышцы. Голова больного при таком абсцессе наклонена в больную сторону, и он старается ограничить ее движения. Может наступить явление сведения челюстей, резко выражены общие явления — высокая температура, разбитость, слабость, головная боль. В зеве воспалительные явления выражены не резко. Миндалина оттесняется к средней линии.
Иногда ангина осложняется абсцессом в самой миндалине, который нередко самопроизвольно вскрывается через одну из крипт. Неотложная помощь: постельный режим, вдыхание пара (ингаляция), согревающий компресс на шею, теплые полоскания горла (настоем ромашки, шалфея, слабыми антисептическими растворами), пища должна быть жидкая и теплая. Рекомендуется применение антибиотиков и аутогемотерапии. При сильных болях и бессоннице назначают люминал, промедол, амидопирин.
Наличие сформировавшегося абсцесса может быть определено путем пункции. Созревший абсцесс вскрывают. Вопрос о госпитализации надо решать в каждом случае отдельно в зависимости от тяжести состояния больного.
Вскрытие передневерхнего перитонзиллярного абсцесса может быть произведено в условиях любого лечебного учреждения. Анестезия заключается в смазывании миндалины и окружающих ее тканей 10% раствором кокаина или 1—3% раствором дикаина. Предварительная пункция абсцесса убеждает в его наличии. Классическим местом для разреза является место наибольшего выпячивания нарыва. Обычно это находится на 1 см кнаружи и кверху от передней дужки. Разрез производится остроконечным узким скальпелем на глубину не более 1,5 см при расположении режущей поверхности его в сторону маленького язычка (рис. 1). Неправильное вскрытие верхнего перитонзиллярного абсцесса показано на рис. 2. Направление разреза вертикальное.
Кроме описанного способа вскрытия перитонзиллярного абсцесса, существует еще другой — опорожнение гнойника тупым путем, через надминдаликовую ямку (рис. 3). Для этого обычно используют корнцанг, который вводится в надминдаликовую ямку в закрытом состоянии, а затем бранши его раздвигают и тем самым расширяют полость гнойника в вертикальном направлении. Картина заднего перитонзиллярного абсцесса и линия разреза при вскрытии его показаны на рис. 4.
При наличии нижнего перитонзиллярного абсцесса вскрытие его надо производить осторожно, так как к нижнему полюсу миндалины близко, подходят веточки крупных кровеносных сосудов. Иногда ликвидировать флегмонозный процесс удается только путем тонзиллэктомии. Больного с кровотечением (аррозионное или др.), возникшим в результате паратонзиллярного абсцесса, необходимо срочно направить в отоларингологический либо хирургический стационар.
После ангины или обострения хронического тонзиллита нередко развиваются воспалительные явления и нагноение в области околоминдаликовой клетчатки. Такое заболевание называется флегмонозной ангиной, паратонзиллитом или паратонзиллярным абсцессом. Наиболее частой причиной развития флегмонозной ангины является задержка гноя в миндалинах, при закупорке или затрудненном опорожнении их лакун. Развитию этого заболевания способствуют также кариозные зубы, пародонтоз, затруднение прорезывания зуба мудрости. Большое значение имеет нарушение реактивности организма, переохлаждение, а в части случаев нарушение режима больным.
Симптомы: нарушение тембра голоса, резкое покраснение одной половины мягкого нёба, отечность и выпячивание миндалины и околоминдаликовой области, отечный язычок, смещенный в здоровую сторону. Резкие боли, не прекращающиеся даже в промежутках между глотательными движениями, больше с одной стороны. Глотание значительно нарушено, особенно болезненны пустые глотки, на стороне поражения лимфатические узлы увеличены, болезненны при ощупывании. Температура повышается до 38—39°, ухудшается общее состояние больного.
При осмотре глотки определяется припухание и гиперемия не только миндалин, но также дужек, мягкого нёба и околоминдаликовой клетчатки. Процесс обычно односторонний.
К наиболее серьезным симптомам паратонзиллярного абсцесса относятся: затруднение дыхания за счет сужения входа в гортань, коллатерального отека надгортанника и черпаловидных складок; вытекание жидкости через нос при питье — результат нарушения функции мягкого нёба и ограничения его подвижности; усиление выделения слюны, вынужденное положение головы, наклоненной в больную сторону; ограничение раскрывания рта (тризм).
Паратонзиллярные абсцессы могут быть задними, передне-нижними и наружными, в зависимости от локализации в области миндалин.
Паратонзиллярные абсцессы могут вызвать опасные осложнения, а именно: тонзиллогенный сепсис, абсцесс окологлоточного пространства (парафарингеальный абсцесс), кровотечение.
На возникновение тонзиллогенного сепсиса указывают следующие симптомы: ознобы, сменяющиеся проливными потами; скачкообразные подъемы температуры (до 40—41°), которая снижается даже до нормальных цифр; боли при надавливании в области сосудисто-нервного пучка шеи соответствующей стороны. Общее состояние больного при этом ухудшается, кожа принимает желтушную окраску.
Тяжелым осложнением является парафарингеальный (окологлоточный) абсцесс.
Симптомы: затрудненное раскрывание рта, несмотря на хирургическое или самопроизвольное вскрытие перитонзиллярного абсцесса; продолжающееся ухудшение общего состояния, плотная припухлость мягких тканей под углом нижней челюсти и по ходу грудинно-ключично-сосковой мышцы. При этом осложнении гной может распространиться на средостение (медиастенит).
Кровотечения при флегмонозной ангине встречаются редко. Возникают они в результате расплавления гноем стенки того или иного кровеносного сосуда. Эти кровотечения опасны для жизни больного. Они протекают по типу аррозионных и чаще наблюдаются при паратонзиллитах.
Диагноз паратонзиллярного абсцесса устанавливается на основании жалоб больного, анамнеза и осмотра глотки.
Доврачебная помощь и лечение. Показан постельный режим и симптоматическое лечение (сердечные, болеутоляющие). Целесообразно применение сульфаниламидных препаратов — стрептоцида, сульфадимезина, норсульфазола — внутрь; хороший эффект дает внутримышечное введение пенициллина 600000—900 000 ЕД в сутки. Опыт показывает, что при своевременном использовании антибиотиков и сульфаниламидных препаратов развитие нарыва может быть не только задержано, но и прервано. Полезны теплые полоскания настоями шалфея, ромашки, слабыми растворами борной кислоты, соды, марганцовокислого калия либо вдыхание пара по 5—10 минут 2—3 раза в день. На шею нужно наложить согревающий компресс (из воды, водки или спирта). Если появились симптомы, указывающие на образование гнойника, следует произвести его опорожнение. Вскрытие перитонзиллярного абсцесса должно быть произведено врачом-оториноларингологом или хирургом.
При появлении признаков сепсиса и тем более парафарингеального абсцесса необходимо госпитализировать больного в оториноларингологическое отделение в порядке срочности.
Больного с кровотечением, возникшим в результате паратонзиллярного абсцесса, необходимо срочно показать оториноларингологу либо направить в оториноларингологический стационар. При транспортировке больного необходимо обеспечить ему максимальный покой, запретить резкие движения, чтобы предотвратить усиление кровотечения. Перед транспортировкой следует ввести внутривенно 10 мл 10% хлористого кальция, дать викасол.
//medicsguru. ru/razdely-mediciny/uho-gorlo-nos-2/20272-paratonzilljarnyj-abscess-prichiny-i-lechenie. html
//www. medical-enc. ru/uho-gorlo-nos/flegmonoznaya-angina. shtml
источник
Здравствуйте уважаемые читатели и гости блога о лор заболеваниях!
Сегодняшняя статья посвящена местным осложнениям гнойной ангины – паратонзиллиту и паратонзиллярному абсцессу. Как вы понимаете, осложнения любой болезни, будь то обычное ОРВИ, бронхит или ангина, всегда очень непредсказуемо и опасно в плане дальнейшего исхода болезни, а также вызывает у многих врачей затруднения в плане правильной тактики лечения. С осложнениями болезни всегда намного сложнее справиться, чем с самим заболеваниям и это факт!
- Что такое паратонзиллит?
- Что такое паратонзиллярный абсцесс?
-
- Симптомы
- Адекватное лечение паратонзиллита и паратонзиллярного абсцесса
- Меры профилактики
Поскольку ангина достаточно распространенное заболевание и во многих случаях больные занимаются самолечением, ограничиваются только различными спреями в горло, а также полосканиями, сегодня я хочу рассказать таким людям насколько это опасно, и чем на самом деле грозит неадекватное лечение ангины.
Паратонзиллярный абсцесс фото
Паратонзиллит – это острый воспалительный процесс паратонзиллярной клетчатки (ткань, которая находится вокруг небных миндалин). В результате неадекватного лечения гнойной ангины, или по другим причинам, воспалительный процесс с небных миндалин распространяется на окружающие ее ткани и вызывает их воспаление.
Обычно проходит несколько дней после ангины, больной даже может чувствовать некоторое облегчение, но потом опять внезапно повышается температура тела до достаточно высоких цифр (38-39) градусов за Цельсием, он ощущает резкую боль в горле при глотании. Часто боль локализуется только с одной стороны. В дальнейшем возможны два исхода ситуации, или это воспаление уходит самостоятельно под влиянием лечения, или через 3-4 дня образовывается так называемый паратонзиллярный абсцесс.
Паратонзиллярный абсцесс – это острый воспалительный процесс паратонзиллярной клетчатки, только уже со сформировавшимся гнойником в тканях, окружающих небную миндалину.
Итак по сути, паратонзиллит и паратонзиллярный абсцесс это один и тот же процесс только в разных стадиях заболевания.
Чем же так страшен паратонзиллярный абсцесс?
В первую очередь распространением гнойного содержимого в близлежащие пространства шеи, с развитием очень серьезных осложнений, таких как флегмона шеи, флегмона парафарингеального пространства, медиастинит, сепсис. А это, поверьте уже очень серьезно.
Из основных симптомов паратонзиллярного абсцесса следует отметить:
- Сильную боль в горле , в большинстве случаев только с одной стороны;
- Повышение температуры тела до 38 – 39 градусов за Цельсием;
- Тризм жевательной мускулатуры (затруднение или невозможность в полном объеме открыть рот);
Не занимайтесь самолечением, это опасно!
Даже не пытайтесь вылечить паратонзиллярный абсцесс самостоятельно. Те методы, которые обычно применяют для лечения ангины, при таком заболевании совершенно не эффективны. Паратонзиллит или паратонзиллярный абсцесс нужно интенсивно лечить в стационарных условиях под наблюдением ЛОР врача .
Так если паратонзиллит лечат консервативно (интенсивное лечение с применением достаточно сильных антибиотиков в виде инъекций или капельниц, а также противоотечных препаратов), то лечение паратонзиллярного абсцесса исключительно хирургическое! Поскольку в данном случае, мы уже имеем дело со сформировавшимся гнойником, его необходимо вскрывать. Естественно после вскрытия гнойника больному также назначают массивную антибактериальную, противовоспалительную и противоотечную терапию. Важно во время лечения провести дифдиагностику с дифтерией, также достаточно опасным заболеванием.
- Для эффективной профилактики паратонзиллита и паратонзиллярного абсцесса необходимо адекватное лечение основного заболевания, в данном случае я имею ввиду ангину.
- Очень часто данные осложнения возникают уже при наличии у больного хронического тонзиллита, то есть хронического очага инфекции. О лечении хронического тонзиллита я писал в предыдущей статье блога.
Имейте ввиду что больным, у которых в анамнезе уже был паратонзиллярный абсцесс ЛОР врачи рекомендуют удалять миндалины, поскольку они уже адекватно не выполняют свою функцию. С таким решением я вполне согласен, поскольку по статистике и из личного опыта, эти осложнения повторяются уже через 3 – 4 месяца.
На заметку: у меня был больной, у которого на протяжении последних 2 – 3 лет было 9 паратонзиллярных абсцессов! Представьте, как долго он отказывался от операции тонзилэктомии и сколько ему пришлось терпеть хирургических вмешательств. Он был как “живой учебник” и “практическое пособие” для молодых ЛОР врачей. ?
Видео: Как предостеречь осложнения ангины?
Вам понравилась статья?
Тогда поделитесь ею с друзьями в социальных сетях и твиттере, буду вам благодарен. Подписывайтесь на новые статьи блога , чтобы не пропустить новые интересные статьи! Также если у вас возникли вопросы, задавайте их в комментариях, с удовольствием отвечу.
Уважаемые читатели!
Вы сможете записаться на консультацию и прием ко мне лично. Контактные телефоны находятся на странице записи на прием. А я желаю вам не стать “живым учебником” для студентов и интернов ? и крепкого Вам здоровья!
Здраствуйте. Судя по симтомам у меня паратонзиллярный абсцесс. Я на отдыхе за границей. К врачу пойти не могу. Не могу посмотреть за языком белые палочки на миндалинах. Может быть они там есть а может и нет — больно.
Полторы недели ранее.
Одним прекрасным днем воспалился лимф-узел(правый). На следущей день, на ночной рыбалке, поднялась температура и била слабая лихорадка. На следущий день все спокойно, как и в последущее пять дней. Лишь слегка болело горло. К концу недели боль начала усиливаться и глотать стало затруднительно. К концу дня, после стакана холодного пива, перед сном, поднялась такая хорошая температура и начала обильно тегти вязкая, прозрачная слизь. Принял «Цитропак-Дарниця» и лег спать. На следущий день боль усилилась, воспалилась одна стенка, которая раскрывает рот, слизь начала выходить из всей полости рта, а температура повысилась в конце дня до 39.6, — что смертельно для микробов, но они не умерли. Ополаскивал я горло Флуцинаром и Фурасилом. Купил «Стрепсилс» и спрей «Каметон-Здоровье», что мало помогли на третий день. На третий день начал принимать антибиотик «Линкомицина Гидрохлорид» и продавец посоветовал «Диазолин-Дарница» Очень помог настой для полоскания из Аира Корневища. При полоскании боли вообще не было. На второй день активной болезни я высмаркал и сплюнул примерно 300-400 грамм, а на третий день 400-500. Так же на третий день я почувствовал боль в правом ухе, чуть ниже мочки уха. Полоскал горло очень часто — раз в двадцать, двадцать пять минут. И к концу третего дня интенсивность выделения вязкой жидкости упало, а температура снизилась до 37. Правда запачкать подушку перед сном, все же приходиться. Боли почти нет — только при глотании незначительная и время от времени «стреляет» ухо. Через четыре дня я буду уже дома. Хватит ли мне времени принимать эти препараты? Ангина первый раз, мне 18 лет, слегка полноват. Последний раз серьезно болел три или четыре года назад. Была полтора недельная простуда. До этого времени болел незначительно: раз в год бывало поднималась температура на день-два.
П.С. Вы говорили, что ангина и другие симптомы не могут идти параллельно. Но как же Ухо и Насморк? Заранее спасибо!
У вас скорее всего острая катаральная, или фоликулярная ангина. Наверняка сказать тяжело, нужен осмотр. Что касается ангины и насморка, да действительно эти симптомы в 99% случаев не сочетаются, но бывают и исключения..
На счет пива или газировки, думаю не стоит этого делать..
Здраствуйте! У меня одностороння боль справа в горле, очень больно глотать, тянет шею, лимфоузлы вроде не увеличены, температуры нет, есть в анамнезе хрон тонзилит с обострениями раз 2 месяца. Еще сейчас справа же провожу лечение 7ки нижней периодонтит, стоматолог говорит это не связано, горлр не от этого болит. болит возле уха и шея тянет по проекции лимфоузлов, немного отдает все и на левую сторону. При глотании в ухе слышу- клац, клац, клац. Смазываю горло маслом хлорофилипта и раствором гюголя, какпаю в нос масляный раствор оооочень печет горло. И еще у меня какое-то странное голр, над правой миндалиной, чуть выше из-за дуки выглядывает как маленькая миндалина ,лакун в ней нет, но видно что она вся нафарширована изнутри типа прыщами, сейчас все там очень восполено, не могу даже много говорить.Болит голова справа в теменной области. На что это похоже? И что мне делать. Антибиотик пила 2 нед назад, лор прописала потму что у меня сильно болело горло, стрептгокок был 10в 4 степени, гноя и пробок не было. Извините за сумбурность. =)
Да уж, сумбурно, это точно, эли прочитал и понял все до конца. По видимому у вас все той же хронический тонзиллит с казеозными пробками в миндалинах. Нужно полечить его промываниями и т. д., приблизительно так же как я описал в статье про хр. тонзиллит
Спасибо за быстрый ответ, я тоже хотела попромывать горло, сделали 3 промывания, врач отменила, грит нет там пробок, мыть нечего, а горло ооочень сильно болит, и правая миндалина больше левой, и чувствительность сильно повышена, даже неприятно вдох делать, сразу справа горло дерет от воздуха и колет. У меня вопрос, это так бывает при хрон тонз, когда беспокоит только одна сторона горла? И еще , может ли инфекция от зуба нижнего влиять на гланду справа? Спасибо!
Да действительно такое бывает.. На счет зуба, также вполне вероятно
Полторы недели назад вскрыли паротонзиллярный абсцесс. Всё было нормально. Через несколько дней после вскрытия опять заболело горло. не так сильно, но боль есть, температуры нет. Что это может быть?
После вскрития абсцеса повторно может скапливаться гной. Обратитесь к врачу за консультацией и для осмотра
Спасибо. Завтра пойду к врачу. Скажите, а если и правда повторно скопился гной. Будут вскрывать повторно или антибиотиками можно будет обойтись?
Для того, чтобы дать ответ на ваш вопрос, мне необходимо осмотреть горло. Но чаще всего требуется повторное вскрытие гнойника..
Была в четверг у своего врача. Сказал,что я опять инфекцию подцепила. Прописал таблетки и сказал полоскать горло. А в понедельник(завтра) опять на приём. Сегодня воскресенье я уже вижу,что опять назревает абсцесс. А к врачу смогу попасть только завтра утром. А гнойник может вскрыться сам? На какой день это может произойти?
Кристина, ждать пока гнойник вскроется сам однозначно не стоит
Здравствуйте! Скажите пожалуйста, после вскрытия паратонзиального абсцесса, на второй день нужно идти к врачу для каких либо процедур.
Нужно..Необходимо произвести разведение краев раны, для оттока гноя..
здраствуйте , у меня одна мендалина левая увеличелась,и взади нее очень большой белый налет,больно глотать,была температура37,сейчас нету.Это что может быть? и скажите пожалуйста можно соком свекольным полоскать
Доктор, я-ваша коллега. У вас такая безграмотная речь,в том числе медицинская терминология. Вы об этом знаете? Вы позорите нашу профессию, за вас стыдно. Где вы учились? И учились ли вообще?
Здравствуйте Екатерина.
Вас никто не заставляет читать мои статьи. Что касается терминологии, то я нарошно старался ее использовать как можно меньше в тексте для того, чтобы читателю без медицинского образования было проще усвоить суть.
Доктор У меня уже 5 лет хронический тонзилит с гнойниками, короткие периоды ремиссии и опять рецидив, я перебробовала всевозможные лекарства но после нескольких применений нужно уже другое средство, гной иногда даже через нос выходит, вырезать миндалины не хочется если еще какие нибудь способы лечения?
Сказать,что это кошмар-это не сказать ничего.Боль ужасная.Мне вскрывали 4 раза.Мне врач сказал,что если бы я днем не пришла в больницу,то ночью бы умерла.Чтобы попасть к ЛОРу,пришлось в очереди просидеть 4 часа в таком состоянии.Люди,лечитесь вовремя.
Здравствуйте.У меня тянет с правой стороны шеи, немного отдает в ключицу, першение в горле, неб не розовый а пожелтевший. Лечила воспаление горла, но это осталось после лечения. Что это.
Доктор, скажите можно ли с помощью полосканий и инъекций биццилина 3 прекратить образование абсцесса без хирургического вмешательства? Или этот процесс необратим, даже на начальной стадии? Ангины не было как таковой, температуры нет. Состояние односторонней боли при глотании, воспаление лимфоузлов и тянущая боль в ухе начались уже на второй день.
Вскрытие абсцесса было последний раз в 2007 году без рецидивов .
У меня после ангины очень болит левая сторона шеи,в горле слева опухоль на половину горла,голоса нет,ни пить ни есть не могу,что это может быть?
Здравствуйте. У меня вскрылся абсцесс. Врач сказала продолжать пить антибиотики, полоскать. Обязательно ли нужна операция?
Доброго дня!В понедельник выписали с Больницы,где лежала неделю после вскрытия абсцесса,вчера заболела моя дочь-t38.2,приступы кашля,малышку лечу,сегодня у меня t 37.4,горло где то в далеке вроде как начинает болеть,,до понедельника ещё полтора дня,боюсь абсцесса очередного и т.п,что делать?
источник
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×10 9 /л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
источник
В отличие от острого тонзиллита перитонзиллярный абсцесс развивается у взрослых молодого возраста:
а) Симптомы и клиника. После разрешения симптомов тонзиллита и следующего после этого бессимптомного периода длительностью несколько дней появляется быстро прогрессирующее затруднение глотания.
Боль обычно иррадиирует в ухо, больные с трудом открывают рот из-за тризма, речь невнятная. Боль бывает настолько интенсивной, что больные отказываются есть, голова наклонена в больную сторону, больной старается не двигать головой, отмечаются сиалорея и неприятный запах изо рта, увеличение регионарных лимфоузлов, температура повышается до 39—40°С, общее состояние быстро ухудшается.
Больные жалуются также на невыносимое ощущение давления в шее, отмечаются обструкция входа в гортань и нарастающее затруднение дыхания. Однако иногда симптомы бывают выражены слабо. В некоторых случаях перитонзиллярный абсцесс бывает двусторонним.
б) Причины и механизмы развития. Перитонзиллярный абсцесс развивается вследствие распространения инфекции с миндалины на окружающую ткань, абсцесс формируется в течение нескольких дней. Он может развиться сразу после острого тонзиллита или спонтанно. В последнем случае полагают, что очаг инфекции локализуется в слюнных железах, расположенных в супратонзиллярном пространстве. Верхний констриктор глотки обычно служит эффективным барьером, препятствующим распространению инфекции.
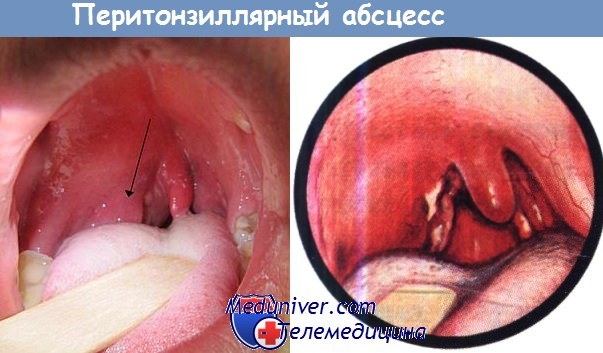
Видно округлое выпячивание правой передней нёбной дужки уплотненной нёбной миндалиной и смещение нёбного язычка вправо.
На видимой части нёбных миндалин имеются гнойные пятна, из области полюса левой нёбной миндалины выделяется желтый сливкообразный гной.
в) Диагностика. Диагноз ставят на основании клинической картины (отек и гиперемия зева и миндалины, которая значительно выступает из миндаликовой ямки, выпячивая нёбную дужку, и смещает мягкое нёбо и нёбный язычок в здоровую сторону. Осмотр полости рта затруднен из-за выраженного тризма. Лимфатические узлы яремно-двубрюшной группы болезненны.
На языке и реже на миндалинах и нёбе имеется экссудат. В анализах крови наблюдаются характерная картина острой инфекции и высокая СОЭ. При флуктуирующем отеке следует выполнить пункцию для исключения абсцесса.
г) Дифференциальный диагноз включает перитонзиллярную флегмону, тонзиллогенный сепсис, аллергический отек глотки без лихорадки (ангионевротический отек), злокачественную форму дифтерии, агранулоцитоз, специфическую тонзиллярную инфекцию (туберкулез и сифилис) и неизъязвляющиеся опухоли миндалин и окружающих тканей (злокачественная лимфома, лимфоэпителиальная опухоль, анапластический рак и лейкоз).
Дифференциальный диагноз включает также одонтогенную инфекцию, в частности перитонзиллярный абсцесс, связанный с ретенированным зубом мудрости, и аневризму внутренней сонной артерии (которую можно распознать по пульсации). Отсутствие острых локальных симптомов и лихорадки, а также длительное течение говорят об ошибочности диагноза перитонзиллярного абсцесса.
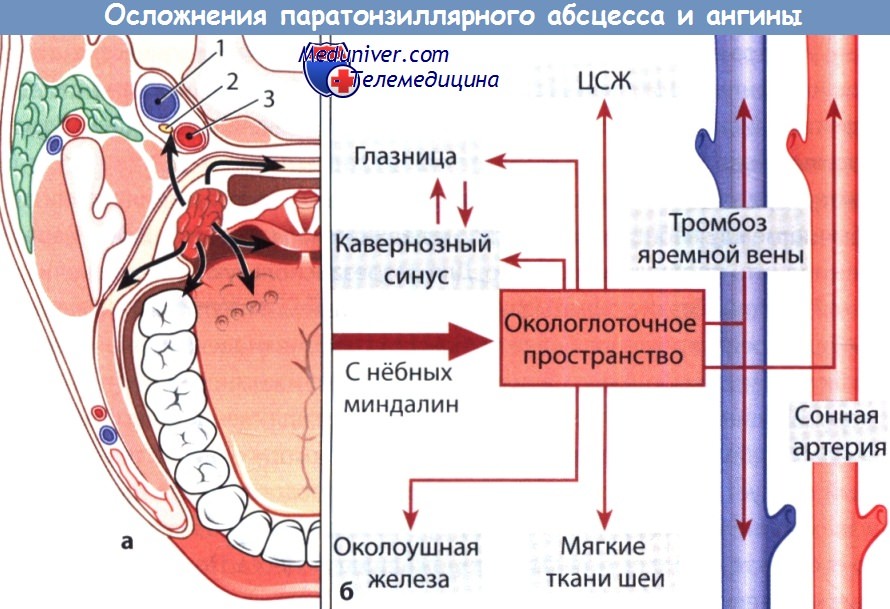
а Распространение воспалительного процесса на соседние ткани: 1 — внутренняя яремная вена; 2 — блуждающий нерв; 3 — внутренняя сонная артерия.
б Дальнейшие пути распространения тонзиллогенной инфекции.
д) Лечение перитонзиллярного абсцесса:
— Лечение без операции (консервативное). Назначают высокие дозы антибиотиков, например пенициллин или цефалоспорин и др., так как для предотвращения образования перитонзиллярного абсцесса на ранней стадии, когда инфильтрат еще не абсцедировал, необходим по крайней мере недельный курс антибиотикотерапии. Рекомендуются также анальгетики, жидкая холодная пища, пузырь со льдом на область шеи и полоскания горла.
— Операция при перитонзиллярном абсцессе:
1. Тонзиллэктомия. Операцию выполняют под эндотрахеальным наркозом. Она показана всем больным, особенно при рецидивирующем перитонзиллярном абсцессе, если нет серьезных противопоказаний. Тонзиллэктомия предотвращает рецидивы, позволяет ограничиться одним курсом антибио-тикотерапии и сэкономить время.
2. Дренирование абсцесса осуществляют через 3-4 дня после тозиллэктомии под наркозом.
Принципы дренирования абсцесса. Операцию начинают с тщательной местной анестезии 1% раствором местного анестетика, например лидокаина (Ксилокаин), сначала поверхностной, а затем инфильтрационной, с добавлением к раствору анестетика эпинефрина из расчета 1:200 000. После инфильтрации тканей выжидают примерно 5 мин для достижения обезболивающего эффекта и лишь после этого выполняют разрез. Выполнение операции под наркозом более предпочтительно.
Выполнение разреза. Разрез выполняют в месте наибольшего выбухания тканей в области абсцесса, обычно между нёбным язычком и 2-м верхним моляром. Перед разрезом можно выполнить пробную аспирацию. Для разреза используют остроконечный скальпель с длинной ручкой. Лезвие обматывают лейкопластырем, отступив 1,5-2,0 см от острия для предотвращения более глубокого его проникновения в ткани и повреждения сосудов шеи.
Разрез выполняют параллельно краю ветви нижней челюсти, но так, чтобы он не слишком заходил кнаружи, так как это чревато повреждением яремной вены и сонной артерии. Если диагноз поставлен правильно, при надрезе тканей выделяется гной, который следует удалить с помощью отсоса для предотвращения аспирации в трахею. После эвакуации гноя расширяют разрез кровоостанавливающим зажимом, раздвигая бранши, что способствует более полному опорожнению абсцесса. Полость абсцесса следует опорожнять ежедневно, пока не прекратится выделение гноя.
P.S. Разрез следует выполнить лишь при «созревшем» абсцессе, т.е. когда появляется флуктуация.
Для профилактики рецидива абсцесса выполняют отсроченную тонзиллэктомию.
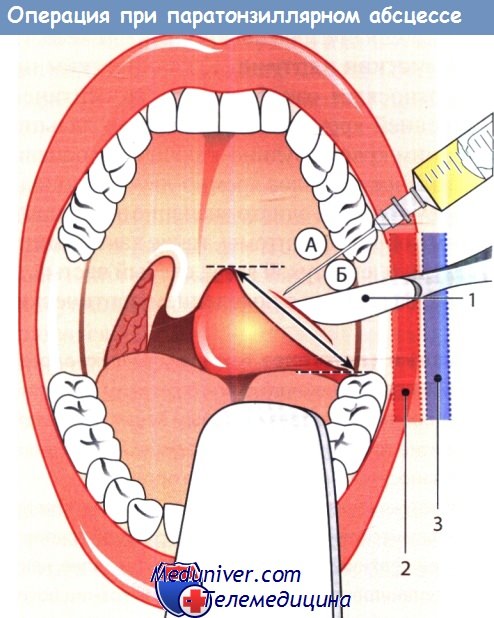
1 — скальпель с защищенным лезвием; 2 — внутренняя сонная артерия; 3 — внутренняя яремная вена.
Перед вскрытием абсцесса (Б) его пунктируют и аспирируют содержимое (А).
Разрез производят вдоль линии, соединяющей последний моляр и нёбный язычок.
е) Течение и прогноз. Для купирования воспалительного процесса и профилактики абсцесса следует своевременно назначить антибиотикотерапию. При перитонзиллярном абсцессе возможно также спонтанное вскрытие абсцесса и излечение. Однако сильная боль и нарушение глотания обычно заставляют выполнить разрез и дренировать абсцесс. Если после вскрытия абсцесса не выполнить тонзиллэктомию, вероятность формирования рецидивного абсцесса в рубцовой ткани, оставшейся после заживления, высока.
ж) Осложнения и связанный с ними риск перитонзиллярного абсцесса для жизни. К осложнениям перитонзиллярного абсцесса относится распространение воспалительного процесса и отека на вход в гортань с развитием обструкции дыхательных путей и асфиксии. Абсцесс может прорваться также в окологлоточное пространство. Распространение воспалительного процесса возможно:
• в нисходящем направлении на область шеи;
• в окологлоточное пространство с развитием окологлоточного абсцесса;
• в восходящем направлении на область глазницы и в полость черепа с развитием менингита, тромбоза пещеристого синуса и абсцесса мозга;
• на внутреннюю яремную вену с развитием ее тромбоза;
• на сонную артерию и ее ветви (редко), что чревато развитием аррозионного кровотечения;
• на околоушную железу с развитием гнойного паротита.
источник
Одним из самых опасных осложнений заболеваний ротоглотки является паратонзиллярный абсцесс. Эта патология относится к гнойно-воспалительным процессам, требующим не только медикаментозной терапии, но и хирургического вмешательства.
Абсцесс это ограниченный гнойник, заключенный в капсулу. Паратонзиллярный абсцесс формируется в небном кармане в непосредственной близости от миндалин и считается достаточно редкой, но очень тяжелой патологией.
Заболевание также известно, как паратонзиллит или флегмонозная ангина. Такие названия болезнь получила из-за локализации очага и причин, которые чаще становятся причиной формирования абсцесса – ангины и тонзиллита. Гнойник формируется в околоминдальном пространстве, поэтому болезнь также известна, как околоминдалинный абсцесс.
Паратонзиллит чаще встречается у пациентов совершеннолетнего возраста, имеющих хронические патологии горла. У 15% пациентов болезнь постоянно рецидивирует, особенно в осенне-зимний период одновременно с другими хроническими патологиями.
Лечение паратонзиллярного абсцесса
Непосредственная причина развития абсцесса – проникновение бактериальных возбудителей в подкожную клетчатку. Чаще всего он формируется под воздействием анаэробных бактерий, стрептококка и золотистого стафилококка.
Паратонзиллярный абсцесс может возникнуть при грибковом поражении, вызывающем воспаление и провоцирующем присоединение бактериальной инфекции. Сочетание грибков и бактерий требует более агрессивного и длительного лечения.
Гнойник в горле развивается, как последствие тяжелого острого фарингита, тонзиллита или ангины, или после рецидива этих заболеваний, если они имеют хроническое течение.
Принято также выделять причины паратонзиллярного абсцесса, которые способствуют проникновению инфекционных агентов в ткани горла:
Внимание! В редких случаях инфекция попадает к тканям глотки с током крови из очагов воспаления, находящихся во внутренних органах.
Отдельно выделяют причины, снижающие иммунитет и способствующие размножению патогенных микроорганизмов: респираторные заболевания, нарушение обмена веществ, переохлаждение, дефицит витаминов, вредные привычки.
Развитие паратонзиллярного абсцесса начинается при проникновении инфекционных возбудителей в ткани нёбного кармана. Как правило, гнойник формируется в подкожной клетчатке, вызывая сильную отечность соседних тканей. При визуальном осмотре на гнойнике можно увидеть небольшой участок желтоватого оттенка – именно там произойдет прорыв абсцесса.
При хронических заболеваниях глотки нарушается дренирование нёбных тканей из-за закупорки лакун, формирования рубцов и дисфункций слюнных желез. Нарушение дренирования приводит к активному размножению бактерий и их проникновению в подкожные слои.
Абсцесс может формироваться при механическом повреждении слизистой оболочки, в результате инфекционные агенты из полости рта проникают к травмированной области и начинают стремительно размножаться.
При развитии паратонзиллярного абсцесса, вызванном инфекциям внутренних органов, патогенные микроорганизмы проникают в горло по кровеносным или лимфатическим путям. В этом случае поражаются только мягкие ткани, не затрагивая миндалины.
Своевременная диагностика и выявление вида паратонзиллярного абсцесса позволяет грамотно подобрать препараты и быстро вылечить патологию. Изначально паратонзиллит классифицируют по причине возникновения – грибковый, бактериальный, травматический.
Паратонзиллярный абсцесс делится на несколько видов по расположению воспаления:
- Передневерхний (передний) – самый распространенный. При нем поражаются ткани, находящиеся над миндалинами.
- Задний – патологический процесс развивается за задней дужкой, сопровождается отеком гортани. В редких случаях поражение охватывает саму дужку.
- Нижний – обычно вызван проникновением бактерий по кровеносной системе. Абсцесс формируется ближе к корню языка, охватывая нижнюю часть гланд.
- Боковой (наружный) — паратонзиллит развивается в области бокового края небной миндалины. Поражение обычно развивается только с одного бока, поэтому выделяют левосторонний и правосторонний абсцесс.
По внешним изменениям выделяют три стадии паратонзиллярного абсцесса:
- Отечная – не имеет выраженных признаков. Для этой стадии характерны отечность и разрыхление тканей, расположенных около миндалин.
- Инфильтрационная – появляются выраженные симптомы абсцесса. Характеризуется выраженной отечностью, гиперемией, болезненными ощущениями.
- Абсцедирующая – проявления этой стадии возникают на 5-7 дней от начала болезни, если не было проведено соответствующего лечения предыдущих стадий. За счет обширной отечности деформируется область зева.
Классификация заболевания позволяет спрогнозировать дальнейшее развитие патологии и подобрать методы терапии, позволяющие вылечить флегмонозную ангину без негативных последствий.
Симптомы заболевания зависят от вида и морфологических изменений. Первые признаки заболевания проявляются незаметно, больные не обращают внимания на дискомфортные ощущения в горле. Но уже через несколько часов клиническая картина значительно меняется.
Характерный симптом паратонзиллярного абсцесса — сильная боль, локализованная с одной стороны. Двухсторонние болезненные ощущения встречаются крайне редко – не более чем в 10% случаев.
Боль стремительно нарастает, усиливается даже при проглатывании слюны. С прогрессированием процесса она отдает в голову, ближайшее ухо и нижнюю челюсть. Уменьшить острый болевой синдром можно, зафиксировав голову в одном положении.
Наряду с мучительными болями появляются симптомы интоксикации: повышение температуры, лихорадка, побледнение кожных покровов, отдышка, тошнота, нарушение сна, общее недомогание.
Сопутствующие симптомы паратонзиллярного абсцесса:
- повышение количества отделяемой слюны;
- гнилостный запах изо рта;
- уплотнение лимфатических узлов;
- отечность шеи;
- спазмы жевательной мускулатуры;
- затрудненное проглатывание пищи;
- гнусавость, речевые нарушения.
При легком течении болезни происходит самопроизвольное вскрытие абсцесса не позднее, чем через 5-7 дней после появления первых проявлений. При затяжном паратонзиллите вскрытие паратонзиллярного абсцесса происходит через 2-3 недели.
После прорыва гнойных масс больной начинает ощущать значительное улучшение состояния – снижается температура, исчезают признаки интоксикации, боль становится менее выраженной. К слюне примешивается гной, поэтому неприятный запах при дыхании может усилиться.
Но если патологический процесс распространяется в окологлоточное пространство или не происходит самостоятельное вскрытие, то самочувствие больного значительно ухудшается, поэтому требуется хирургическое вмешательство.
Диагностика паратонзиллярного абсцесса обычно не доставляет трудностей для опытного специалиста. Характерные признаки болезни позволяют уже при визуальном осмотре горла поставить правильный диагноз.
Полная диагностика включает в себя следующие методы:
- Общий осмотр больного – прощупывание лимфоузлов, измерение температуры, выявление гнилостного запаха изо рта.
- Фарингоскопия – осмотр глотки позволяет выявить морфологические изменения: асимметрию зева, гиперемию, отечность.
- Сбор анамнеза – опрос пациента о самочувствии, перенесенных инфекций, хронических патологий.
- Лабораторная диагностика – общий анализ крови с лейкоцитарной формулой, бактериологическое исследование для выявления возбудителя.
Важно! При неполном созревании гнойника проводится пункционный забор гноя с помощью шприца с тонкой иглой.
В некоторых случаях может потребоваться инструментальное обследование – УЗИ, КТ, рентгенография. Это необходимо для исключения развития новообразований и определения точной локализации воспалительного процесса.
Прежде чем поставить диагноз «паратонзиллярный абсцесс», необходимо провести дифференциальную диагностику со скарлатиной, дифтерией, злокачественными опухолями и аневризмой сонной артерии.
Терапия паратонзиллита преследует три цели — уменьшение воспалительного процесса, дренирование полости гнойника и обеззараживание для предотвращения дальнейшего распространения инфекции.
Лечение паратонзиллярного абсцесса не отличается от терапии ангины. В схему лечения включают антисептические спреи, полоскания горла, прием антибиотиков и смазывание миндалин.
В лечение чаще включают антибактериальные препараты цефалоспоринового ряда — Супракс, Цефотаксим, Цефаклор, Сульцеф, Цефепим. Если бак-посев определит чувствительность к другим препаратам, то назначают именно их.
Полоскать горло лучше антисептическими растворами из аптеки: Мирамистином, Фурацилином, Хлорофиллиптом, Ротоканом, или чередовать их с отваром ромашки, шалфея, календулы. Можно использовать раствор морской соли с добавлением 3-5 капель йода. Из спреев назначают Ингалипт, Каметон, Мирамистин, Гексорал и любые другие антисептические средства.
Лечение паратонзиллита включает в себя препараты симптоматического действия:
- Жаропонижающие – Ибуклин, Парацетамол, Нурофен, Анальгин.
- Антигистаминные – Супрастин, Цетиризин, Диазолин, Лоратадин.
- При грибковой инфекции – Флуконазол, Кетоконазол, Леворин.
- Витамины – А, Е, группы В. Общеукрепляющие уколы с алоэ назначают при рецидивирующем паратонзиллите.
Если медикаментозное лечение паратонзиллярного абсцесса не дало положительного результата, то необходимо хирургическое вмешательство.
Оперативное вмешательство проводится несколькими способами:
- при неполном созревании гнойника проводится откачка гноя шприцом;
- при созревании полость вскрывают скальпелем;
- если болезнь вызвана хроническим воспалением, то удаляют гланды, для предотвращения рецидивов.
Лечить паратонзиллярный абсцесс нужно продолжать и после прорыва гнойника, чтобы предотвратить повторное его наполнение гноем и дальнейшее размножение патогенных микроорганизмов.
Осложнения флегмонозной ангины очень опасны, так как они поражают не только горло и близлежащие ткани, но и внутренние органы. Инфекция способна распространяться вместе с кровью и лимфатической жидкостью по всему организму. Особенно опасно заражение стрептококком, который вызывает ревматические заболевания – остеомиелит, эндокардит, полиартрит, системную склеродермию.
Другие последствия паратонзиллярного абсцесса:
При проникновении бактериальных возбудителей в артериальные сосуды существует риск развития тромбоза кавернозного синуса и гнойного менингита. При попадании патогенной микрофлоры в системный кровоток может развиться сепсис, опасный для жизни пациента.
Прогноз паратонзиллярного абсцесса напрямую зависит от своевременности и эффективности антибактериальной терапии. При адекватно подобранных препаратах вылечить флегмонозную ангину можно за 15-20 дней.
Спрогнозировать течение болезни затруднительно, если присутствуют осложнения. При последствиях, развившихся в полости черепа, прогноз значительно ухудшается и во многом зависит от течения сопутствующей патологии.
Избежать развития патологии можно при своевременном лечении всех ЛОР-заболеваний и инфекций внутренних органов. Обязательно должна проводиться санация ротовой полости, раневых поверхностей и гнойных высыпаний.
Профилактика паратонзиллярного абсцесса включает в себя укрепление иммунитета. При хроническом фарингите и тонзиллите необходимо регулярно принимать витаминные комплексы, закаливаться и чаще находиться на свежем воздухе.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
источник
Гнойный тонзиллит (паратонзиллярный абсцесс) – это осложнение острого тонзиллита. При паратонзиллярном абсцессе возникает гнойный нарыв в околоминдальной области, в результате чего помимо основных симптомов тонзиллита у больного появляется также высокая температура (39-40°C), интоксикация, увеличение лимфатических узлов и другие симптомы, о которых мы поговорим ниже.
Гнойный тонзиллит, как правило, начинается с возникновения острого фолликулярного тонзиллита, прогрессирует до паратонзиллита и приводит к образованию паратонзиллярного абсцесса.
Альтернативная теория предполагает вовлечение желез Вебера, которые являются группой слюнных желез, расположенных непосредственно над тонзиллярной областью в мягком нёбе. Считается, что эти железы играют незначительную роль в очистке области миндалин от любого скопившегося там «мусора». Некроз ткани и образование гноя приводят к возникновению абсцесса между капсулой миндалины, боковой стенкой глотки и паратонзиллярным пространством. В результате рубцов и обструкции выводных протоков, возникает скопление гноя в тканях и образование гнойного абсцесса прогрессирует.
Тонзиллит преимущественно является болезнью детей. Паратонзиллярный абсцесс обычно поражает подростков и молодых людей, но может возникнуть и у детей младшего возраста. Эта картина, однако, может измениться. Одно израильское исследование показало, что отдельная группа людей старше 40 лет, страдающих от паратонзиллярного абсцесса, имели более серьезные симптомы заболевания и более длительный курс лечения. Тонзиллит не всегда предшествует этому состоянию и иногда возникает несмотря на предварительную адекватную антибактериальную терапию. Было выявлено, что курение является фактором риска развития гнойного тонзиллита.
Чаще всего паратонзиллярный абсцесс возникает в ноябре-декабре и апреле-мае, что совпадает с самой высокой заболеваемостью стрептококковым фарингитом и экссудативным тонзиллитом.
Наиболее часто паратонзиллярный абсцесс возникает в результате заражения следующими патогенами:
- Стрептококк пиогенный (Streptococcus pyogenes)
- Золотистый стафилококк (Staphylococcus aureus)
- Гемофильная палочка (Haemophilus influenzae)
- Анаэробные организмы: Превотеллы, Порфиромонас, Фузобактерии и Пептострептококки.
Паратонзиллярный абсцесс может также быть осложнением инфекционного мононуклеоза.
- сильная боль в горле (может стать односторонней)
- высокая температура тела — 39-40°C
- повышенное слюноотделение
- зловонный запах изо рта
- болезненное глотание
- тризм (проблемы при открытии рта)
- изменение голоса из-за отека глотки и тризма
- боль в ухе на стороне поражения
- ригидность затылочных мышц (скованность затылочных мышц)
- головная боль
- общее недомогание
В двух третях случаев диагностирование гнойного тонзиллита может быть затруднено тризмом, так как при этом пациенту сложно открыть рот. При осмотре, врач проверит следующие из возможных признаков паратонзиллярного абсцесса:
- зловонное дыхание
- повышенное слюноотделение
- измерит температуру тела
- чувствительность и увеличение ипсилатеральных шейных лимфатических узлов
- может присутствовать кривошея
- может присутствовать одностороннее выпячивание, обычно выше и сбоку одной из миндалин
- иногда выпячивание может наблюдаться книзу
- может наблюдаться медиальное смещение пораженной миндалины, а также ее сдвиг вперед
- миндалины могут быть эритематозными, увеличенными и покрытыми экссудатом
- в результате поражения язычок смещается
- могут наблюдаться признаки обезвоживания
- может наблюдаться обструкция дыхательных путей (редко)
- внезапный разрыв абсцесса в глотку может привести к аспирации (редко)
Пациента с подозрением на перитонзиллярный абсцесс следует направить к отоларингологу (ЛОР) в тот же день.
- Первичный осмотр пациента.
- Компьютерная томография (КТ) обычно не требуется, но может быть использована в атипичных случаях, таких как абсцесс нижнего полюса, или если высоки риски проведения вскрытия и дренирования абсцесса, например, при нарушении свертываемости крови. В сложных случаях КТ может быть необходима для координаций действий врача во время проведения дренирования абсцесса.
- В исследовании одного случая паратонзиллярного абсцесса с отеком язычка сообщалось, что ультразвук был полезным в диагностике.
- Доказательства, поддерживающие использование скрининга инфекционного мононуклеоза сомнительны. Одно исследование показало, что только у 4% пациентов с гнойной ангиной эта диагностическая процедура дала положительный результат на инфекционный мононуклеоз (все из этих людей в возрасте до 30 лет).
Гнойный тонзиллит лечат двумя способами:
- Медикаменты
- Хирургическая операция
источник