Если обнаруживается гной в брюшной полости, заключенный в пиогенной капсуле, ставится диагноз «отграниченный перитонит» (код по МКБ 10 К65.8). Он может формироваться вне органов, расположенных в забрюшинном пространстве, или в них самих. Вне зависимости от локализации такие состояния всегда лечатся при помощи оперативной гастроэнтерологии.

У женщин описываемая патология может выступать в качестве вторичного заболевания, когда гнойно-воспалительный процесс распространяется в брюшную полость восходящим путем из придатков или яичников. Но в большинстве ситуаций абсцесс развивается вследствие перенесенных инфекций органов желудочно-кишечного тракта (обострения панкреатита или холецистита, язвенного колита), перформативного аппендицита, позвоночного остеомиелита или спондилита, имеющего туберкулезную этиологию. Глистная инвазия тоже способна стать причиной отграниченного перитонита.
- микробные или бактериальные;
- некротические;
- паразитарные.
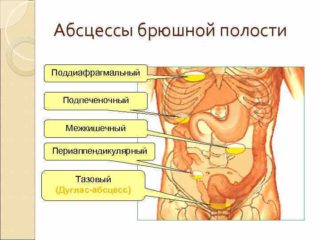
Обозначая путь формирования патологического процесса, медики различают посттравматический и послеоперационный абсцесс. В отдельную группу относятся перфоративные гнойники и метастатические опухоли. По месту локализации определяются:
Когда нарывы формируются на поверхности органа, при постановке диагноза в записях лечебного протокола производится уточнение локализации: межкишечные, поддиафрагмальные, внутриорганные, пристеновные, аппендикулярные. Если обнаруживается один очаг поражения, речь идет о единичном абсцессе. При количестве образований более двух, диагностируется множественный брюшной отграниченный перитонит.

- интоксикация организма: головная боль, головокружение, слабость, тошнота, разовая рвота;
- интермиттирующая лихорадка: чередование в течение дня высокой и низкой температуры тела, подъемы с резким спадом повторяются несколько раз в сутки;
- озноб;
- повышение артериального давления;
- тахикардия;
- нарушение аппетита;
- бледность кожных покровов;
- напряжение мышц брюшины;
- болезненность, возникающая при пальпации предполагаемой зоны нагноения.
Возможно появление признаков пареза кишечника. Часто возникают жалобы на запоры, сильное вздутие живота. У больного меняется походка. При движении он старается наклонять туловище вперед или в сторону.
Если абсцесс находится ближе к диафрагме, его созревание может становиться причиной появления острой боли в подреберье. На вдохе она усиливается, отдает в лопатку и в плечо. Пациент инстинктивно наклоняется в сторону локализации нарыва. Во время приступа беспокоит кашель и отдышка. Гнойник в тазовой области способен вызывать боли при мочеиспускании. Люди в такой ситуации часто жалуются на запоры или на поносы. Для забрюшинных абсцессов характерна боль, отдающаяся в спину. Она усиливается при сгибании ног в тазобедренном суставе.
Размеры очага воспаления напрямую влияют на выраженность перечисленных симптомов. Чем больше капсула отграниченного перитонита, тем ярче клинические проявления.
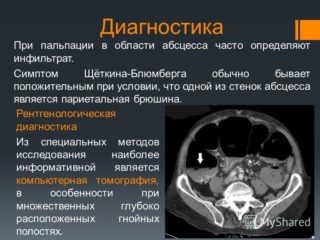
Диагностика абсцесса брюшной полости предполагает обязательное проведение рентгенологического исследования. Обзорные снимки помогают определить локализацию патологии и оценить количество жидкости в капсуле. Рентген с контрастом показывает степень оттеснения кишечных петель или желудка.
Если присутствуют подозрения, что капсула гнойника находится на поверхности или внутри какого-нибудь органа, проводится УЗИ. Оно способно показать очертания образования. При необходимости осуществления дифференциальной диагностики назначается КТ.
После инструментального обследования больной направляется на проведение общеклинических анализов мочи и крови. В пользу воспалительного процесса говорит высокий лейкоцитоз со сдвигом формулы в сторону нейтрофилов. Повышены показатели СОЭ, а также печеночные ферменты. В крови выявляется наличие с-реактивного белка.
Существуют ситуации, когда единственный способ узнать, какие процессы протекают в забрюшинном пространстве – провести диагностическую лапароскопию. В стенке живота делается прокол, через него вводится эндоскоп – трубка с камерой на конце. Изображение с нее передается на монитор. Хирург имеет возможность зрительно оценивать состояние внутренних органов и отмечать все изменения. При необходимости такая манипуляция может окончиться полноценной операцией.
До оперативного вмешательства и после него осуществляется антибактериальная терапия. Больному назначаются аминогликозиды, цефалоспорины или производные имидазола. Их применение позволяет подавлять активность аэробной и анаэробной микрофлоры, предупреждать распространение патологического процесса. Оптимальный способ введения внутривенный или внутримышечный.
Если отзыв организма пациента на применение системных антибиотиков оказывается недостаточным, в схему лечения включаются иммуноглобулины. Они предоставляют организму готовые антитела, активные против наибольшего количества болезнетворных микроорганизмов. Доктор может назначить лекарства для подавления кишечной микрофлоры.
Гнойник может в любое время прорваться. Его содержимое попадет в брюшную или в плевральную полость. Такие состояния приводят к развитию обширного перитонита и сепсиса. Состояние характеризуется тяжелым всегда прогрессирующим течением и отсутствием тенденции к выздоровлению. Несмотря на высокие показатели эффективности применения антибактериальной терапии, процент летальности при таких осложнениях очень высок.
Описываемые состояния характеризуются выраженной интоксикацией, становятся причиной образования очагов некроза и полиорганной недостаточности.
Чтобы предупредить появление гнойно-воспалительных реакций в забрюшинном пространстве, необходимо своевременно устранять любые хирургические патологии, лечить заболевания органов желудочно-кишечного тракта и мочеполовой системы. Большое значение имеет адекватное ведение реабилитационного периода после операций на органы, расположенные в брюшной полости.
При одиночном абсцессе своевременная терапия гарантирует полное излечение. При множественном поражении все усложняется. По статистике 35% пациентов при таком диагнозе умирают.
источник
Под абсцессом (от лат. «нарыв») понимают полость, заполненную гноем, остатками клеток и бактерий. Особенности клинических проявлений зависят от его места расположения и величины.
Абсцесс брюшной полости развивается в результате попадания в организм через слизистую гноеродных микробов, или при заносе таковых по лимфатическим и кровеносным сосудам из другого воспалительного очага.
Абсцесс брюшной полости – это наличие в ней гнойника, ограниченного пиогенной капсулой, образующейся вследствие защитной реакции организма для изоляции гноя от здоровых тканей.
Коды абсцессов органов брюшной полости по МКБ-10:
- К75.0 – абсцесс печени;
- К63.0 – абсцесс кишечника;
- D73.3 – абсцесс селезенки;
- N15.1 – абсцесс околопочечной клетчатки и почки.
По месту локализации в брюшной полости абсцессы делят на:
- забрюшинные (ретроперитонеальные);
- внутрибрюшинные (интраперитонеальные);
- интраорганные (образующиеся внутри органов).
Забрюшинные и внутрибрюшинные абсцессы могут располагаться в районе анатомических каналов, сумок, карманов брюшной полости, а также в клетчатке брюшины. Интраорганные абсцессы формируются в паренхиме печени, селезенки, или на стенках органов.
Причинами образования абсцессов могут служить:
- Вторичный перитонит вследствие попадания в брюшную полость содержимого кишечника (при дренировании гематом, перфоративном аппендиците, травмах).
- Гнойные воспалительные процессы женских половых органов (сальпингит, параметрит, бартолинит, пиосальпинкс).
- Панкреатит. При воспалении клетчатки под воздействием ферментов поджелудочной железы.
- Прободение язвы двенадцатиперстной кишки или желудка.
Пиогенные капсулы с гнойным содержимым возникают чаще всего под воздействием аэробных бактерий (кишечной палочки, стрептококка, стафилококка) или анаэробных (фузобактерии, клостридии).
Подпеченочный абсцесс является типичным вариантом абсцесса брюшной полости. Гнойник формируется между поверхностью нижней части печени и кишечником, и, как правило, является осложнением болезней внутренних органов:
Клиническая картина при подпеченочном абсцессе зависит от тяжести протекания основного заболевания и величины гнойника. Основными признаками служат:
- боль в правом подреберье, отдающаяся в спину, плечо, и усиливающаяся, если глубоко вдохнуть;
- тахикардия;
- лихорадка.
При формировании гнойника вначале появляются общие симптомы интоксикации:
Поддиафрагмальные абсцессы характеризуются:
- боль в подреберье, отдающаяся в лопатку, плечо;
- одышка;
- кашель.
При забрюшинных абсцессах наблюдаются боли в нижней части спины, усиливающиеся при сгибании тазобедренного сустава.
Самое опасное осложнение абсцесса брюшной полости – это разрыв гнойника и возникновение перитонита, а также сепсиса.
Важно диагностировать абсцесс как можно раньше и провести необходимое лечение, поэтому при малейшей боли в животе необходимо обращение к гастроэнтерологу.
При первичном осмотре врач обращает внимание на то, какое положение тела принимает пациент для уменьшения болевого синдрома – согнувшись, полусидя, лежа на боку. Также наблюдаются:
- Сухость и обложение языка сероватым налетом.
- Болезненность при пальпации в области расположения гнойника.
- Асиметрия грудной клетки и выпячивание ребер при поддиафрагмальном абсцессе.
В общем анализе крови обнаруживают ускорение СОЭ, лейкоцитоз, нейтрофилез. Основные методы диагностики:
При сложностях диагностики проводится обследование при помощи КТ и МРТ.
При множественных абсцессах делается широкое брюшное вскрытие, и дренаж оставляется для промываний и удаления гноя. Далее проводится интенсивная терапия антибиотиками.
Видео показывает УЗИ абсцесса брюшной полости:
Прогноз в лечении неосложненных абсцессов благоприятных. Что бы предотвратить их появление необходимо своевременно лечить гастроэнтерологические заболевания, воспаления мочеполовой системы. А также соблюдать все врачебные рекомендации после операций на внутренних органах.
источник
По существу, отграниченные формы гнойного перитонита относятся к экстрагенитальным очагам гнойного воспаления.

У больных с гнойными образованиями придатков матки, особенно с длительным рецидивирующим течением, при очередной активизации (обострении) процесса могут происходить микроперфорации. В редких случаях развивается разлитой перитонит (по нашим данным, не более 1,9% от всех перфораций). Чаще гнойный процесс отграничивается, что обусловлено рядом причин: во-первых, благодаря огромным всасывающим, экссудативным и пластическим свойствам брюшины, способной обезвредить часть микроорганизмов; во-вторых, в результате выпадения фибрина и развития спаек и, в-третьих, благодаря «санитарной» роли сальника, выполняющего кроме бактерицидных и фагоцитарных и «отграничительные» функции.

- У больных имеется анамнез и все клинические признаки гнойного воспаления органов малого таза, при этом необходимо помнить, что при ремиссии гнойно-инфильтративного процесса и особенно при использовании паллиативных дренирующих операций пальпаторные данные при проведении гинекологического исследования могут быть скудными, что вовсе не означает исключения гинекологической природы межкишечного абсцесса. В таких случаях для установления генеза заболевания решающее место имеет тщательный сбор анамнеза.
- В стадии ремиссии для межкишечных абсцессов характерны слабость, склонность к запорам и симптомы длительной гнойной хронической интоксикации.
- В острой стадии больных беспокоят боли, локализованные преимущественно в мезогастральных отделах брюшной полости и сопровождающиеся явлениями преходящего пареза кишечника или частичной кишечной непроходимости, а также повышение температуры и другие явления гнойной интоксикации.
При гинекологическом осмотре у больных определяется, как правило, единый конгломерат, занимающий малый таз и частично брюшную полость. Размеры конгломерата могут достигать 25-30 см в диаметре. При исследовании определяется ограниченная подвижность или чаще полная неподвижность образования, отсутствие четких контуров, неравномерная консистенция (от плотной до тугоэластической) и его чувствительность. При обострении размеры инфильтрата увеличиваются, появляется резкая локальная болезненность.
- У больных имеются анамнез и все клинические признаки осложненного течения гнойного воспалительного процесса в полости малого таза.
- У больных с односторонними гнойными тубоовариальными образованиями придатков поддиафрагмальный абсцесс формируется всегда на стороне поражения.
- Здесь появляются боли в грудной клетке, обусловленные реактивным плевритом. Интенсивность болей различна, чаще они имеют тянущий характер, иррадиируют в шею, лопатку, область плеча, усиливаются при вдохе и движениях.
- При поддиафрагмальном абсцессе больная принимает вынужденное положение на спине или боку (на стороне поражения) с приподнятой верхней частью туловища.
- Характерным является признак Дюшена, или синдром парадоксального дыхания, когда в подложечной области отмечается втягивание брюшной стенки при вдохе и выпячивание при выдохе.
- При глубоком вдохе у больных наблюдается болезненность в области реберной дуги (IX, X, XI ребра), а также втягивание в этих участках межреберных промежутков (симптом Литтена).
- В некоторых случаях появляется болезненность на шее — в месте проекции диафрагмального нерва (симптом Мюсси).
При эхографии инфильтраты брюшной полости без абсцедирования имеют следующие эхографические характеристики: эхопозитивные образования неправильной формы без четкой капсулы с пониженной эхогенностью по отношению к окружающим тканям за счет повышенной гидрофильности; в составе инфильтратов могут идентифицироваться петли кишечника, патологические гнойные структуры различной локализации и инородные тела.
При абсиедировании структура самих инфильтратов становится неоднородной (на фоне основных эхопозитивных структур определяется одно или множество кистозных образований с четкой капсулой и гетерогенным жидкостным содержимым, отражающим скопление гнойного экссудата).
Эхографическими признаками межкишечных абсцессов являются наличие в соответствующей проекции (область петель кишечника) осумкованных эхонегативных образований с эхопозитивной капсулой и жидкостным неоднородным содержимым.
КГ, ЯМР — высокоинформативные методы диагностики, которые следует применять в сложных случаях. Информативность КТ при единичном межкишечном абсцессе составляет 94,4%, при множественных абсцессах — 94,7%.

Эхографическим критерием поддиафрагмального абсцесса является наличие осумкованного эхонегативного образования с эхопозитивной капсулой и жидкостным неоднородным содержимым, локализованного в соответствующей проекции (поддиафрагмальная область). В брюшной полости наблюдается обширный спаечный процесс, дополнительная идентификация гнойных придатковых образований помогает дифференциальной диагностике.
Основное значение для постановки правильного диагноза имеет рентгенологическое исследование. При наличии поддиафрагмального абсцесса выявляется высокое стояние диафрагмы, причем отмечается полная неподвижность купола диафрагмы на стороне поражения. В некоторых случаях наблюдается парадоксальное движение диафрагмы: она поднимается при глубоком вдохе и опускается при выдохе. Иногда при вертикальном положении больной под диафрагмой можно обнаружить газовый пузырь различной величины, расположенный над горизонтальным уровнем жидкости. При перемене положения или наклоне женщины в сторону горизонтальный уровень жидкости сохраняется. При левосторонней локализации диагностика поддиафрагмального абсцесса рентгенологически более сложна из-за наличия газового пузыря желудка. В этих случаях целесообразно проводить исследование с большим количеством сульфата бария, введенного через рот.

источник
Абсцесс брюшной полости — это гнойное новообразование, окруженное пиогенной капсулой и дислоцирующееся в пространстве ниже диафрагмы. Симптоматику болезни определяет локализация и величина гнойничка. Патологическое состояние требует срочно прибегнуть к гастроэнтерологической хирургии. Несвоевременность оперативного вмешательства сопряжена с риском распространения инфекции из-за разрыва капсульной оболочки.
Абсцессом брюшной обширной полости называется патология, вызванная инфекционно-воспалительным поражением органов данной локализации. В результате разрушения тканей патогенной микрофлорой (стафилококковой, стрептококковой, кишечной палочкой) наблюдается наличие гноя в области брюшной воспаленная полости. Жидкий некротический инфильтрат ограничивается пиогенной капсулой, обеспечивающей изолированность очага воспаления. Этому способствуют особенности строения брюшной болезненной полости. Капсуле свойственно предотвращать распространение инфекции. Абсцесцедирующий процесс носит название ограниченного перитонита.
Код по МКБ 10 абсцесса брюшной полости – К65.0 (острый перитонеальный абсцесс). С учетом того, какой из органов, занимающих пространство ниже диафрагмы, поражен, гнойному процессу присвоен код по МКБ-10:
- печень — К75.0;
- кишечник — К63.0;
- абсцесс селезенки — D73.3;
- почки — N15.1.
К ряду причин, провоцирующих патологию брюшины и ее полости, специалисты относят:
- развитие вторичного перитонеального процесса, вызванного дренированием гематом, аппендицитом перфоративной разновидности, травмой (в область брюшины из кишечника проникает его содержимое);
- заболеваемость сальпингитом, параметритом, бартолинитом, пиосальпинксом;
- панкреатит как воспалительный процесс в полости, поражающий поджелудочную железу и вызывающий абсцесс;
- образование сквозного отверстия в желудочных стенках или в двенадцатиперстной кишке у страдающих язвенной болезнью.
По источнику заражения (патогенному возбудителю) абсцессы, локализованные в брюшной болезненной полости, бывают:
- бактериальными;
- некротическими (абактериальными);
- паразитарными.
Учитывая особенности происхождения, абсцесс, расположенный в брюшине классифицируют:
- посттравматической разновидности;
- послеоперационный;
- перфоративный;
- метастатическую.
С учетом места дислокации гнойника, специалисты выделяют:
- забрюшинный абсцесс, называемый ретроперитонеальным;
- внутрибрюшинный, именуемый интраперитонеальный;
- интраорганный (капсула образуется в глубине органе).
По размещению относительно органов, гнойники могут быть:
- межкишечными;
- тазовыми;
- поддиафрагмальными;
- аппендикулярными, внизу полости брюшины;
- внутриорганными;
- пристеночными.
Абсцесс бывает единичным и множественным. Разновидность определяется числом образований, наполненных гноем.
На начальном этапе абсцесс передней брюшной стенки проявляет себя симптомами. Он включает в себя интоксикацию, лихорадку с гектическим температурным режимом (характеризуется подъемами и спадами показателя температуры пределах 3-5°С, наблюдаемыми несколько раз в течение суток), озноб, повышенную частоту сердцебиения.
На данной стадии болеющий может страдать от тошноты, рвотных позывов, отсутствия аппетита. Происходит развитие паралитической кишечной непроходимости. Там, где находится абсцесс, ощущается боль. Мышцы брюшной воспаленной полости напряжены.
Поддиафрагмальному расположению полости с гноем свойственна размытость местной симптоматики. Оно дает о себе знать болью в области подреберья, ощущаемой во время вдоха. Болезненность может отдаваться в плече или лопатке. Больного беспокоит кашель с одышкой.
К симптомам, присущим тазовому абсцессу, относятся признаки:
- абдоминальных болей;
- участившихся позывов к мочеиспусканию;
- поноса;
- болезненных ложных позывов к дефекации.
Врач, проводящий первичный осмотр, отмечает:
- сгорбленную спину пациента – признак испытываемой боли;
- наличие сероватого налета на поверхности языка;
- появление болевых ощущений от соприкосновения с областью дислокации капсулы с гнойно-некротическим содержимым;
- выпятившиеся ребра (при поддиафрагмальной разновидности патологии).
Помимо визуального осмотра, потребуются лабораторные исследования. Специалисту для диагностики нужна информация, которую дает общий анализ крови. К способам, помогающим верно поставить диагноз, относятся рентген и УЗИ, КТ и МРТ. Пациента направляют на прохождения посева на флору.
Единственным методом лечения абсцесса передней брюшной стенки является хирургический. Его дополняют последующей медикаментозной терапией, предполагающей использование антисептиков, антибиотиков, препаратов, относящихся к аминогликозидам, цефалоспоринам, фторхинолонам. Целью антибиотикотерапии является уничтожение патогенной микрофлоры. Приобретение медикаментов, необходимых пациенту после операции, осуществляется в аптеке по рецепту врача.
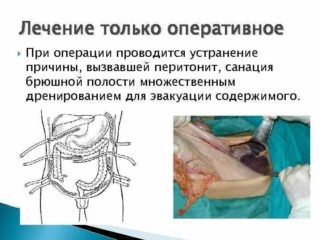
Оперативное лечение любой разновидности патологии, поразившей брюшную обширную полость, предполагает:
- вскрытие;
- процедуру дренирования;
- санацию.
При поддиафрагмальном виде патологии осуществимо внебрюшинное или чрезбрюшинное вскрытие полости; при тазовом — трансректальное или трансвагинальное.
При единичном абсцессе, представляющем поддиафрагмальную разновидность и имеющем небольшой размер, дренирование осуществляют через кожный покров ультразвуком. Щадящая методика грозит частичным выведением гнойно-некротической жидкости. Это чревато рецидивом или развитием абсцесса на другом участке в брюшной обширной полости.
Патология несет опасность в связи с развитием ряда осложнений. Абсцесс, дислоцирующийся в брюшной болезненной полости, чреват:
- Разлитым перитонитом, если прорвет капсулу. Проявляет себя симптоматикой, состоящей из острого болевого синдрома, лихорадочного состояния, ухудшения общего самочувствия, учащенным сердцебиением, мышечным напряжением в области живота.
- Сепсисом, представляющим собой системную реакцию в ответ на воспалительный процесс, характеризующийся скоплением гноя. Состояние опасно. Проявляет себя выраженностью симптомов интоксикации, некрозом внутренних органов, развитием полиорганной недостаточности.
При диагностированном абсцесцедирующем процессе в брюшной обширной полости требуется срочное хирургическое вмешательство. Если капсула будет своевременно вскрыта, полностью устранена гнойно-некротическая жидкость, пройдена антибиотикотерапия, прогнозы специалистов положительны.
Для эффективного лечения и восстановления больного требуется соблюдение диеты. Особенности питания определяются видом абсцесса. Любая разновидность гнойника в брюшной болезненной полости требует приготовления отварной пищи, блюд на пару.
Необходимы блюда, обогащенные аскорбиновой кислотой, ретинолом, витаминами, относящимися к группе В.
Желательно употребление овощных пюре при больной брюшине. Если динамика положительна, в рацион включают мелко порубленное отварное мясо (говядина, курятина). Меню больного пополняют крупяными супами, отварной рыбой, куриными яйцами всмятку, тертой морковкой, яблоком, отварной свеклой. Разрешено пить нежирный кефир, простоквашу, компоты из сушеных ягод и фруктов, кисель, сок.
Абсцессом брюшной воспаленной полости называют серьезную патологию. Игнорировать формирование нельзя. Недопустимо отступать от предписаний доктора, касающихся периода восстановления после операции. Наименьшее подозрение на недуг является поводом для срочного обращения в поликлинику, чтобы избежать неприятных последствий.
источник
Под абсцессом (от лат. «нарыв») понимают полость, заполненную гноем, остатками клеток и бактерий. Особенности клинических проявлений зависят от его места расположения и величины.
Абсцесс брюшной полости развивается в результате попадания в организм через слизистую гноеродных микробов, или при заносе таковых по лимфатическим и кровеносным сосудам из другого воспалительного очага.
Абсцесс брюшной полости – это наличие в ней гнойника, ограниченного пиогенной капсулой, образующейся вследствие защитной реакции организма для изоляции гноя от здоровых тканей.
Коды абсцессов органов брюшной полости по МКБ-10:
- К75.0 – абсцесс печени;
- К63.0 – абсцесс кишечника;
- D73.3 – абсцесс селезенки;
- N15.1 – абсцесс околопочечной клетчатки и почки.
По месту локализации в брюшной полости абсцессы делят на:
- забрюшинные (ретроперитонеальные);
- внутрибрюшинные (интраперитонеальные);
- интраорганные (образующиеся внутри органов).
Забрюшинные и внутрибрюшинные абсцессы могут располагаться в районе анатомических каналов, сумок, карманов брюшной полости, а также в клетчатке брюшины. Интраорганные абсцессы формируются в паренхиме печени, селезенки, или на стенках органов.
Причинами образования абсцессов могут служить:
- Вторичный перитонит вследствие попадания в брюшную полость содержимого кишечника (при дренировании гематом, перфоративном аппендиците, травмах).
- Гнойные воспалительные процессы женских половых органов (сальпингит, параметрит, бартолинит, пиосальпинкс).
- Панкреатит. При воспалении клетчатки под воздействием ферментов поджелудочной железы.
- Прободение язвы двенадцатиперстной кишки или желудка.
Пиогенные капсулы с гнойным содержимым возникают чаще всего под воздействием аэробных бактерий (кишечной палочки, стрептококка, стафилококка) или анаэробных (фузобактерии, клостридии).
Подпеченочный абсцесс является типичным вариантом абсцесса брюшной полости. Гнойник формируется между поверхностью нижней части печени и кишечником, и, как правило, является осложнением болезней внутренних органов:
- панкреонекроза;
- холецистита;
- гнойного аппендицита;
- ущемленной грыжи.
Клиническая картина при подпеченочном абсцессе зависит от тяжести протекания основного заболевания и величины гнойника. Основными признаками служат:
- боль в правом подреберье, отдающаяся в спину, плечо, и усиливающаяся, если глубоко вдохнуть;
- тахикардия;
- лихорадка.
При формировании гнойника вначале появляются общие симптомы интоксикации:
Поддиафрагмальные абсцессы характеризуются:
- боль в подреберье, отдающаяся в лопатку, плечо;
- одышка;
- кашель.
При забрюшинных абсцессах наблюдаются боли в нижней части спины, усиливающиеся при сгибании тазобедренного сустава.
Самое опасное осложнение абсцесса брюшной полости – это разрыв гнойника и возникновение перитонита, а также сепсиса.
Важно диагностировать абсцесс как можно раньше и провести необходимое лечение, поэтому при малейшей боли в животе необходимо обращение к гастроэнтерологу.
При первичном осмотре врач обращает внимание на то, какое положение тела принимает пациент для уменьшения болевого синдрома – согнувшись, полусидя, лежа на боку. Также наблюдаются:
- Сухость и обложение языка сероватым налетом.
- Болезненность при пальпации в области расположения гнойника.
- Асиметрия грудной клетки и выпячивание ребер при поддиафрагмальном абсцессе.
В общем анализе крови обнаруживают ускорение СОЭ, лейкоцитоз, нейтрофилез. Основные методы диагностики:
При сложностях диагностики проводится обследование при помощи КТ и МРТ.
При множественных абсцессах делается широкое брюшное вскрытие, и дренаж оставляется для промываний и удаления гноя. Далее проводится интенсивная терапия антибиотиками.
Видео показывает УЗИ абсцесса брюшной полости:
Прогноз в лечении неосложненных абсцессов благоприятных. Что бы предотвратить их появление необходимо своевременно лечить гастроэнтерологические заболевания, воспаления мочеполовой системы. А также соблюдать все врачебные рекомендации после операций на внутренних органах.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Абсцесс печени – это солитарные, либо множественные гнойные полости, ограниченные фиброзной тканью [1].
NB! Абсцессы печени развиваются либо как осложнения гнойных заболеваний органов брюшной полости, либо вследствие нагноения внутрипеченочных гематом после травм, либо как осложнения паразитарных поражений органа (амебиаз, аскаридоз, описторхоз и др.). Гнойно-деструктивное образование печени, то есть возникающее в результате гнойного воспаления тканей, их гибели и образования гнойной полости. В основном, абсцесс печени бывает вторичным (то есть развивается в результате другого заболевания).
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| K75.0 | Абсцесс печени | 50.00 | Гепатотомия |
| 50.22 | Частичная резекция печени | ||
| 50.291 | Дренирование абсцесса печени | ||
| 50.30 | Лобэктомия печени | ||
| 51.39 | Другой вид анастомоза желчного протока | ||
| 51.43 | Введение холедогепатической трубки в целях декомпрессии | ||
| 51.87 | Эндоскопическое введение стента (трубки) в желчный проток | ||
| 50.91 | *Дренирование абсцесса печени и/или Чрезкожная аспирация печени | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: ВОП, терапевты, гастроэнтерологи, инфекционисты, хирурги, анестезиологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Уровни доказательности и степени рекомендаций на основании руководства Оксфордского центра доказательной медицины [1].
Уровни доказательности
| Уровень | Исследования методов диагностики | Исследования методов лечения |
| 1а | Систематический обзор гомогенных диагностических исследований 1 уровня | Систематический обзор гомогенных РКИ |
| 1b | Валидизирующее когортное исследование с качественным «золотым» стандартом | Отдельное РКИ (с узким ДИ) |
| 1c | Специфичность или чувствительность толь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз | Исследовании «Все или ничего» |
| 2a | Систематический обзор гомогенных диагностических исследований > 2 уровня | Систематический обзор (гомогенных) когортных исследований |
| 2b | Разведочное когортное исследование с качественны «золотым» стандартом | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с |
| 2c | нет | Исследование «исходов»; экологическое исследование |
| 3a | Систематический обзор гомогенных исследований уровня 3b и выше | Систематический обзор гомогенных исследований «случай-контроль» |
| 3b | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых | Отдельное исследование «случай-контроль» |
| 4 | Исследование случай-контроль или исследование с некачественным или независимым «золотым» стандартом | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) |
| 5 | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторных исследованиях на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» |
Классификация по этиологическому фактору
| По этиологическому фактору | По локализация | По морфологической характеристике | Отношение к билиарному тракту | Осложнения |
| Бактериальные (пиогенные) | ||||
| · билиарные (холангиогенные); · посттравматические; · послеоперационные; · абдоминальные (болезнь Крона, дивертикулёз, абсцессы брюшной полости и забрюшинного пространства). | Левая доля печени | Солитарные | Связанные с жёлчными протоками. | Септический шок. |
| Паразитарные | ||||
| · амёбные; · описторхозные. | Правая доля печени | Множественные | Изолирован-ные от жёлчных протоков. | Полиорган-ная недостаточ-ность |
| Специфические | ||||
| · туберкулёзные; · актиномикотические. | Обе доли печени | Милиарные | — | — |
Классификация О.Б. Милонов и О.Г. Бабаев (1972).
| Первичные абсцессы печени | Вторичные нагноения печени |
| Бактериальные: · кокковые; · бациллярные; · смешанные | Нагноения патологических новообразований печени: · нагноение непаразитарной кисты печени; · нагноение распадающегося рака, сифилитической или туберкулезной гранулемы. |
| Паразитарные: · амебные; · аскаридные; · эхинококковые; · редкие формы (при описторхозе, лямблиозе и др.). | Посттравматические нагноения печени: · нагноения раны или гематомы печени; · нагноение вокруг инородного тела печени. |
| Эта классификация наиболее приемлема, хотя в ней не отражено число и локализация печеночных гнойников, часто определяющие тактику врача | |
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии.
Жалобы:
· повышение температуры тела выше 38˚С;
· боли в правом подреберье (длительные, тупые, ноющие, иррадиирующие (отдающие) в правое надплечье, сопровождаются чувством тяжести и распирания в правом подреберье);
· чувство тяжести в правом боку, озноб, снижение аппетита;
· снижение массы тела (в некоторых случаях является единственной жалобой).
Анамнез жизни:
· наличие хронических очагов инфекции, тяжелых инфекционных заболеваний, опухолей, операций, травм.
NB! Следует выяснить, с чем сам пациент связывает возникновение жалоб, когда они появились и как изменился их характер с момента возникновения.
Физикальное обследование:
Общий осмотр:
· иктеричность склер;
· желтушность кожных покровов;
· кожный зуд (при сдавлении или прорыве абсцесса в желчные протоки).
· асцит и спленомегалия (возникают в редких случаях вследствие портальной гипертензии на фоне ее острого тромбофлебита).
При пальпации:
· болезненность в области печени, иногда пальпируется опухолевидное образование в верхних отделах брюшной полости;
· раздражения брюшины на фоне выраженного болевого синдрома, (симптомы раздражения брюшины);
· При перкуссии:
· обнаруживается увеличение границы печени — гепатомегалия и зона максимальной болезненности, соответствующая расположению абсцесса;
Лабораторные исследования:
· ОАК — анемия, высокий нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ;
· БАК — умеренное увеличение билирубина, повышение активности щелочной фосфатазы, умеренное увеличение сывороточных трансаминаз, гипоальбуминемии;
· коагулограмма — увеличение протромбинового времени.
Инструментальные исследования:
· рентгенологическое исследование брюшной полости: выявляет приподнятость и ограничение подвижности правого купола диафрагмы, возможен выпот в правой плевральной полости, нечеткость правого реберно-диафрагмального угла, ателектаз легкого.
NB! Иногда обнаруживается прямой признак абсцесса печени – полость в печени с уровнем жидкости и газом над ним;
· УЗИ органов брюшной полости (печени): визуализация расположение очага (округлой, овальной/эллипсовидной формы) с неровными краями и гипоэхогенной неоднородной структурой, размером более 1 см., выявляются одиночные или множественные эхогенные кситозно-узловые образования неоднородным содержимым.
Диагностический алгоритм:
Алгоритм диагностики абсцесса печени
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы:
· озноб, лихорадка (до 40ºС), ночной потливость;
· боли в животе тупого характера;
· тошнота и рвота;
· боли в правом плече колющего характера;
· диспноэ/одышка, кашель;
· общая слабость и недомогание;
· жидкий стул;
· потеря массы тела (1-3 кг).
Анамнез:
· наличие хронических очагов инфекции, тяжелых инфекционных заболеваний, опухолей, операций, травм.
Физикальное обследование
Общий осмотр:
· иктеричность склер, при сдавлении/прорыве абсцесса в желчные протоки и желтушность кожных покровов;
· кожный зуд;
· боль в правом верхнем углу живота, усиливающаяся при дыхании и движениях;
· повышение температуры тела, озноб и симптомы интоксикации;
При пальпации:
· опухолевидное образование в верхних отделах брюшной полости;
· поднятие купола диафрагмы справа;
· болезненность в области печени (края печени);
· увеличение печени (гепатомегалия);
· раздражения брюшины на фоне выраженного болевого синдрома, (симптомы раздражения брюшины).
Аускультация:
· хрипы в нижних отделах легких.
Лабораторные исследования
ОАК — снижения концентрации гемоглобина, высокий нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ.
Биохимический анализ крови:
· умеренное увеличение билирубина, повышение активности щелочной фосфатазы (более чем в половине случаев), умеренное увеличение сывороточных трансаминаз (встречается менее чем в половине случаев, значительное длительное повышение встречается только в крайне тяжелых случаях);
· увеличение протромбинового времени;
· снижение концентрации уровня альбумина в крови (гипоальбуминемии);
Микробиологическое исследование
Посевы крови нужно брать до начала антибиотикотерапии (положительные результаты посева крови получают в 50-100% случаев). При наличии множества этиологических факторов не все возбудители могут быть высеяны из крови. Высокой информативностью обладает бактериологическое исследование содержимого абсцесса.
Инструментальные исследования:
· рентгенография органов брюшной полости – выявляет приподнятость правого купола диафрагмы, нечеткость правого реберно-диафрагмального угла, ателектаз легкого. Ниже диафрагмы могут выявляться уровни жидкости и газа, когда возбудителями абсцесса выступают газообразующие микроорганизмы, деформация верхнего купола диафрагмы;
· УЗИ органов брюшной полости (печени) – выявляет очаг округлой, овальной или эллипсовидной формы с неровными краями и гипоэхогенной неоднородной структурой, размером более 1 см.; · компьютерная томография и МРТ органов брюшной полости (печени) позволяет обнаружить гомогенный участок низкой плотности с четко очерченными краями;
· МРХПГ визуализации очагов абсцесса с желчными протоками, меньших по размеру очагов;
· диагностическая лапароскопия — обнаруживаются очаговые и кистозные образования с перивезикулярным воспалением в печени, а также брюшной полости могут отмечаться наличие жидкости и картина перитонита;
· пункционная аспирация содержимого абсцесса — содержимое абсцесса печени берется на бактериологический посев на чувствительность к антибактериальной терапии.
Диагностический алгоритм:
Перечень основных диагностических мероприятий:
· ОАК;
· БАК;
· Коагулограмма;
· УЗИ органов брюшной полости (печени).
Перечень дополнительных диагностических мероприятий:
· КТ органов брюшной полости с болюсным контрастированием (ангиография) — для оценки взаиморасположения очагов абсцесса в долях и сегментах печени;
· МРХПГ — для оценки взаиморасположения структур абсцесса с билиарной системой;
· диагностическая лапароскопия с посевом и гистологическим исследованием биологического материала;
· интраоперационное УЗИ – для определения проекции внутрипаренхиматозных мелких очагов;
· интраоперационная холангиография — для определения уровня сдавления и прорыва в желчные протоки.
Дифференциальный диагноз и обоснование дополнительных исследований*
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Абсцесс печени | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Наличие кистозного образования с тонкой капсулой, а также васкуляризация образования при УЗ-доплерографии и КТА. Обычно имеют неровные границы, отсутствуют стенки. Края неровные, часто нечеткие. Могут содержать эхо-сигналы низкой интенсивности. Часто содержат неровные газовые пузырьки, дающие неполную акустическую тень или реверберации. Часто имеется эхогенная пиогенная мембрана. |
| Амёбный абсцесс печени | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Увеличение размеров печени. Обычно одиночные, но могут быть множественными и иметь различные размеры. Округлое гипо-, изо-, эхогенное объёмное образование в печени неоднородной структуры (определяется осадки), обычно имеют нечеткие контуры, усиление задней стенки и внутреннюю эхоструктуру. |
| Холангит | Жалобы (характерная триада симптомов в виде лихорадки, болезненности в правом подреберье и желтухи), эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Увеличение размеров печени, расширение желчных протоков и признаков закупорки желчевыводящих путей, билиарной гипертензии, признаки поражения поджелудочной железы, ставшего причиной развития холангита. Эхографически при холангитах протоки неравномерно линейно расширены, стенки гомогенно утолщены, слабоэхогенны (отечны). |
| Альвеококкоз печени | Диагноз основывается на анализе эпидемиологического анамнеза, данных клинических, лабораторных и инструментальных исследований. образований. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Наличие кистозного образования с тонкой капсулой, а также васкуляризация образования при УЗ-доплерографии и КТА. Цирроз печени в виде «булыжной мостовой». Очаги имеют вид плотных, инфильтрируюших опухолевидных |
| Гепатоцеллюлярная карцинома, метастазы в печень | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Гипо-, изо-, гипер- или неоднородное округлое образование, обычно на фоне цирроза печени. Дольчатые контуры печени, не имеет периферического ореола, часто выявляется дегенеративные изменения (кровоизлияние внутрь опухоли, отложение солей кальция). Выраженная васкуляризация артериальными сосудами при отсутствии типичного хаотического сосудистого рисунка. |
| Эхинококкоз печени | Жалобы, эпидемиологический анамнез, профессия. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Солитарное или множественные анеэхогенное округлое образования с эхогенными стенками (хитиновой оболочкой) и кальцинатами. |
| Непаразитарные кисты | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Округлые слабоэхогенные образования овальной формы с ровными границами, иногда обнаруживаются перегородки. |
| Геморрагическая киста, гематома | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Гладкие края, округлая форма, мелкие плавающие эхо-сигналы, вихрящиеся при постукивании, эхогенные сгустки. Островки с неровными границами. Обычно сочетается с другими кистами. |
| Поддиафрагмальный и подпеченочный абсцессы брюшной полости. | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Полностью анэхогенное, четко очерченное, треугольной формы образование между печенью и правым куполом диафрагмы. Могут иметь разные размеры и часто бывают двусторонними. Контуры абсцесса становятся нечеткими: могут визуализироваться перегородки и внутренний осадок. |
Получить консультацию по медтуризму
Получить консультацию по медтуризму
| Азитромицин (Azithromycin) |
| Альбумин человека (Albumin human) |
| Амброксол (Ambroxol) |
| Амикацин (Amikacin) |
| Атропин (Atropine) |
| Ванкомицин (Vancomycin) |
| Гидроксиметилхиноксалиндиоксид (Диоксидин) (Hydroxymethylquinoxalindioxide) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Дорипенем (Doripenem) |
| Дротаверин (Drotaverinum) |
| Имипенем (Imipenem) |
| Калия хлорид (Potassium chloride) |
| Калия, магния аспарагинат (Potassium, magnesium aspartate) |
| Каспофунгин (Caspofungin) |
| Кетопрофен (Ketoprofen) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Метамизол натрия (Metamizole) |
| Метоклопрамид (Metoclopramide) |
| Метронидазол (Metronidazole) |
| Микафунгин (Micafungin) |
| Моксифлоксацин (Moxifloxacin) |
| Натрия хлорид (Sodium chloride) |
| Пантопразол (Pantoprazole) |
| Повидон — йод (Povidone — iodine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Урсодезоксихолевая кислота (Ursodeoxycholic acid) |
| Флуконазол (Fluconazole) |
| Хлоргексидин (Chlorhexidine) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Циластатин (Cilastatin) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
| Этанол (Ethanol) |
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
При неосложненном течении лечение консервативное, цель лечения заключается в подборе эффективных лекарственных препаратов или иных терапевтических методов, позволяющих добиться исчезновения симптомов. При динамическом наблюдение и контрольном обследовании если отсутствует положительная динамика и эффект лечения, то дальнейшая тактика должна быть определена в пользу оперативного лечения.
Немедикаментозное лечение: Диета №5:
Медикаментозное лечение:
Консервативное лечение больных с абсцессом печени и брюшной полости (размером менее 3,0 см) в зависимости от вида возбудителя должно включать в себя комплексное специфическое медикаментозного лечения.
При бактериальных абсцессах применяется назначение антибиотиков, а при амебных абсцессах назначаются противоамебные препараты в зависимости от вида возбудителя.
Перечень основных лекарственных средств:
| название МНН | доза | кратность (амп, фл и т.д.) | способ введения | продолжительность лечения | примечание | УД | ||
| Опиоидный анальгетик | ||||||||
| трамадол | 100 мг — 2 мл | 10 | в/м | в течение 2-3 дней | Анальгетик смешанного типа действия — в послеоперационном периоде | А | ||
| Ненаркотические анальгетики | ||||||||
| кетопрофен | 200мг | 10 | в/м, в/в, | в/м или в/в в течение не более 5 дней. | Дозу подбирают индивидуально | А | ||
| Антибактериальная терапия по показаниям | ||||||||
| амикацин таб или | 250мг-500мг | 2 раза в день | внутрь | от 5–7 дней | аминогликозиды | А | ||
| ципрофлоксацин таб | 250мг-500мг | 2 раза в день | per os, в/в | от 5-7 дней | Фторхинолоны | |||
| цефазолин натриевая соль или | 1-2 мг каждые 8 часов | 15 | в/м | 7 дней | цефалоспориновый антибиотик II поколения | В | ||
| цефтазидим или | 1-2 мг каждые 8 часов | 15 | в/м, в/в | 7 дней и более | цефалоспориновый антибиотик III поколения | А | ||
| цефтриаксон или | средняя суточная доза составляет 1-2 г. 1 раз в сутки или 0,5-1 г каждые 12 ч. | 15 | в/м, в/в | 7 дней и более | цефалоспориновый антибиотик III поколения | А | ||
| метронидазол | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения — 5 мл/мин. | 15 | в/в | 5 дней | В | |||
| Альтернативный режим по показаниям | ||||||||
| цефепим или | 0,5-1 г (при тяжелых инфекциях до 2 гр | 7 | в/м, в/в | 7 дней и более | цефалоспоринов IV поколения | А | ||
| ципрофлоксацин или | 250мг-500мг | 15 | в/в, в/м | 7 дней и более | фторхинолон II поколения | А | ||
| левофлоксацин или | в/в: капельно медленно 250 мг каждые 24 ч | 7 | в/в | 7 дней и более | фторхинолон | А | ||
| меропенем или | 1-2 г каждые 8 часов | 7 | в/в | 7 дней и более | из группы карбапенемов | А | ||
| имипенем (не зарегистрирован) или | 0,5-1,0 г каждые 6-8 ч (но не более 4,0 г/сут) | 7 | в/в | 7 дней и более | из группы карбапенемов | А | ||
| Противогрибковые препараты по показаниям | ||||||||
| флуконазол | 150 мг | 3 | однократно | противогрибковые средства | А | |||
| Спазмолитик миотропного действия | ||||||||
| дротаверин | 0,04-0,08 внутрь п/к 2-4 мл | 15 | по показаниям | спазмолитик | С | |||
| Растворы для инфузий | ||||||||
| натрия хлорид или | 0,9% — 400мл | 10 | в/в капельно | в зависимости от показания | А | |||
| глюкоза или | 5%, — 400 мл, | 10 | в/в капельно | В | ||||
| аланин, аргинин, глицин, аспарагиновая кислота или | 500 мл | 7 | в/в капельно | при гипопротеинемия | С | |||
| Антисептики | ||||||||
| хлоргексидин или | 0,0005 | для обработки операционного поля, рук хирурга | наружно | по показаниям | для обработки кожных покровов и дренажных систем | В | ||
| повидон – йод | ||||||||
или
или
местно
Перечень дополнительных лекарственных средств:
· ванкомицин 5-20 мг/кг в/в каждые 8-12 часов + гентамицин 5-7 мг/кг/сут. в/в с корректировкой дозы в зависимости от показателей функции почек + метронидазол 500 мг, в/в, каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + левофлоксацин 500-750 мг в/в каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + ципрофлоксацин 400 мг внутривенно каждые 12 часов + метронидазол 500 мг в/в каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + моксифлоксацин 400 мг внутривенно каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов.
· каспофунгин 70 мг в/в один раз в сутки первый день, затем по 50 мг один раз в день;
· микафунгин 100 мг в/в один раз в день;
· флуконазол 800 мг в/в / перорально один раз в сутки в первый день, затем по 400 мг один раз в день.
Алгоритм действий при неотложных ситуациях:
· сбор жалоб и анамнеза;
· физикальное обследование;
· термометрия;
· анальгетическая терапия;
· борьба и профилактика анафилактического шока;
· транспортировка в стационар.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при подозрении на онкологический процесс органов брюшной полости (печени);
· консультация кардиолога, гастроэнтеролога, невропатолога и других узких специалистов – по показаниям
Профилактические мероприятия
Первичная профилактика
Профилактика амебиаза:
· соблюдение принципов личной гигиены (обязательное мытье рук перед едой, употребление в пищу только вымытых овощей и фруктов);
· выявление и лечение носителей амеб (людей, в организме которых находятся амебы, но заболевание не развивается);
· ранее выявление и лечение больных амебиазом (заболеванием, вызываемым амебами – одноклеточными организмами).
Вторичная профилактика:
· своевременное лечение заболеваний, способных привести к появлению абсцессов печени (желчнокаменной болезни, аппендицита и др).
Мониторинг состояния пациента: по месту жительства, согласно медицинской документации форма 067\у МЗ РК;
Индикаторы эффективности лечения:
· устранение очага поражения печени (абсцесса);
· нормализация лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· нормализация данных инструментальных методов исследования органов брюшной полости (печени).
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: см. амбулаторный уровень, с последующей транспортировкой в профильный стационар.
Медикаментозное лечение:
Жаропонижающие препараты, обезболивающие препараты – см. амбулаторный уровень.
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
Пациенты госпитализируются в стационар на оперативное лечение. При неэффективности консервативного лечения проводится минимальная предоперационная подготовка и выполняется чрескожное дренирование абсцесса под контролем КТ или УЗИ с аспирацией гнойного содержимого.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· при гладком течении послеоперационного периода – свободный режим.
Диета:
· в первые сутки после операции – голод;
· далее – при гладком течении послеоперационного периода – стол №15.
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Антибиотикотерапия в соответствии с чувствительностью микрофлоры;
• до получения результатов исследования – цефокситин (2 г в/в каждые 4-6 ч); или цефотетан, можно всочетании с клиндамицином (600 мг в/в каждые 6 ч) и тобрамицином или гентамицина сульфатом (2-5 мг/кг/сут. в 2-3 приёма);
• для создания большей концентрации антибиотика в печени в некоторых случаях показана катетеризация печёночной артерии (по Сельдингеру) или пупочной вены;
• чрескожное дренирование абсцесса под контролем КТ или УЗИ с аспирацией гнойного содержимого;
| №п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | УД | |
| Антибактериальные препараты по показаниям | |||||||
| 2 | имипенем/циластатин | 500 мг | каждые 6 часов | в/в | от 7-10 суток | А | |
| 3 | меропенем | 1-2 г | каждые 8 часов | в/в; | от 7-10 суток | А | |
| 5 | цефепим | 2 г | каждые 8-12 часов | в/в, | от 7-10 суток | А | |
| 6 | левофлоксацин | 500-750 мг | каждые 24 часа | в/в | от 7-10 суток | А | |
| 7 | ципрофлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 8 | моксифлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 9 | ванкомицин + 500 мг в/в каждые 8 часов; | 15-20 мг/кг | каждые 8-12 часов | в/в | от 7-10 суток | А | |
| 10 | ципрофлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 11 | моксифлоксацин + | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 12 | цефотаксим | 1-2 г | каждые 6-8 часов | в/в | от 7-10 суток | А | |
| 13 | цефтриаксон | 1-2 г | каждые 12-24 часов | в/в | от 7-10 суток | А | |
| Противогрибковые препараты по показаниям | |||||||
| 2 | микафунгин | 100 мг | один раз в день | в/в | один раз в день | А | |
| 3 | флуконазол | 800 мг | перорально один раз в сутки в первый день, затем по 400 мг один раз в день. | в/в | один раз в сутки в первый день, затем по 400 мг один раз в день. | А | |
| №п/п | Название МНН | Доза | Кратность | Способ введения | Продолжительность лечения | УД |
| 1. | метамизол натрия | 1-2 ml – 25-50% | 2-3 раза в день | внутрь, в/в, в/м | по мере купирования боли | С |
| 2. | кетопрофен | 300 мг; 50-100 мг; 100 мг; | 2-3 раза | внутрь, в/в, в/м | в течение 2-3 дней | А |
| 3. | цефазолин | 4-5 мл | 2-3 раза в сутки | в/в, в/м | от | В |
| 4. | цефтазидим | 0,5-2,0 мл | 2-3 раза в день | в/в, в/м | от 7-14 дней | А |
| 5. | цефепим | 0,5–1 г | 2-3 раза | в/м, в/в | от 7-10 дней | А |
| 6. | азитромицин | 500 мл | 1 раз в день | в/в | 3 дня | А |
| 7. | имипенем | 0,5-1,0 г | 2-3 раза в сутки | в/в, в/м | от 7-10 дней | А |
| 8. | цефтриаксон | 1–2 г | 1-2 раза | в/в, в/м | от 7-14 дней | А |
| 9. | пантопрозол | 40-80 мг | 1-2 раза | внутрь | 2-4 недели | А |
| 10. | калия хлорид | 40-50 мл | 1 раз | в/в, для капельного введения | в зависимости от показателей электролитов крови | В |
| 11. | метоклопрамид | 5–10 мг, 10-20 мг | 3 раза в сутки | внутрь, в/м, в/в | по показаниям | В |
| 12. | тримеперидин | 0,01 -0,04 г | через каждые 4-6 часов | в/в, в/м | от 1-2 дней | В |
| 13. | урсодеоксихолевая кислота | 250-500 мг | 1 раз | внутрь | длительно | С |
| 14. | калия и магния аспарагинат | 500 мл | 1-2 раза в сутки | в/в | длительность зависит от уровня электролитов в крови | С иск из ЛФ |
| 15. | атропина сульфат | 0,00025-0,001 мг | перед операцией | п/к, в/в, в/м | для премедикации | В |
| 16. | дексаметазон | 4-20 мг | 1-4 раза в сутки | в/м | при аллергических реакциях | В |
| 17. | дротаверин | 20-40мг | 1-3 раза в день | в/м, п/к | По мере купирования спазма | С |
| 18. | амброксол | 30 мг | 2-3 раза в день | внутрь | от 7-10 дней | В |
| 19. | этамзилат | 4,0 мл -12,5% | 2 раза в день | в/в, в/м | до операции и в послеоперационном периоде | В |
| 20. | альбумин | 100-200 мл – 5-10% | ежедневно или через день | в/в капельно или струйно | в зависимости от состояния больного | А |
| 21. | эритроцитная взвесь лейкофильтрованная | 350 мл | 1-2 раза | в/в капельно | по показаниям | А |
| 22. | концентрат тромбоцитов аферезный лейкофильтрованный вирусинакти-вированный | 360 мл | 1-2 раза | в/в капельно | по показаниям | А |
| 23. | свежезамороженная плазма | 220 мл | 1-2 раза | в/в капельно | по показаниям | А |
Перечень основных лекарственных средств:
Антибактериальные препараты
· имипенем;
· циластатин;
· меропенем;
· дорипенем;
· цефепим;
· левофлоксацин;
· метронидазол;
· ципрофлоксацин;
· моксифлоксацин;
· ванкомицин;
· цефотаксим;
· цефтриаксон.
Противогрибковые препараты:
· каспофунгин;
· микафунгин;
· флуконазол.
Перечень дополнительных лекарственных средств:
· кетопрофен;
· цефазолин;
· цефтазидим;
· цефепим;
· азитромицин;
· цефтриаксон;
· калия хлорид;
· метоклопрамид;
· калия и магния аспарагинат;
· атропина сульфат;
· дексаметазон;
· дротаверин;
· амброксол;
· этамзилат;
· альбумин;
· эритроцитная взвесь лейкофильтрованная;
· концентрат тромбоцитов аферезный лейкофильтрованный вирусинакти-вированный;
· свежезамороженная плазма.
Хирургическое вмешательство:
· чрезкожное дренирование абсцесса печени;
· лапароскопическое вскрытие и дренирование абсцесса печени;
· лапаротомия со вскрытием и дренированием абсцесса печени.
Показаниями к хирургическому лечению:
· наличие других внутрибрюшных процессов, включая признаки перитонита;
· наличие осложненного, многополостного, толстостенного абсцесса с вязким гноем.
Противопоказаниям к хирургическому вмешательству:
· шок и полиорганная недостаточность.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при подозрении на онкологический процесс органов брюшной полости (печени);
· консультация анестезиолога – для определения вида анестезии и планирования анестезиологического обеспечения во время операции, при необходимости катетеризации центральной вены, проведения предоперационной подготовки и согласование тактики ведения предоперационного периода;
· консультация других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
• тяжелое общее состояние пациента, интоксикация, нарушение электролитного состояния и баланса требующее постоянного мониторинга и ухода;
• в послеоперационном периоде наблюдение врача анестезиолога до полного пробуждения и стабилизации состояния.
Индикаторы эффективности лечения:
· устранение очага поражения печени (абсцесса) и/или органов брюшной полости с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования органов брюшной полости (печени).
Дальнейшее ведение:
· ограничение физических нагрузок в течении 3 месяцев;
· контроль ОАК, БАК (общий билирубин, прямой и непрямой билирубин, АЛТ, АСТ), С-реактивный белок — по показаниям;
· флюорография через 6-9 месяца после операции;
· контроль УЗИ в динамике, через 3, 6, 9 и 12 месяцев после операции;
· КТ органов брюшной полости через 6-12 месяцев;
· диспансерное наблюдение в течении 2-х лет.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
· прорыв абсцесса печени в свободную брюшную полость/в желчевыводящие пути, с развитием механической желтухи и/или холангита, признаки интоксикации.
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Guyatt G, Gutermen D, Baumann MH, et al. Grading strength of recommendations and quality of evidence in clinical guidelines: report from an American College of Chest Physicians Task Force. Chest. – 2006. –129. –P.174–181. 2) Osler W. On the Amoeba coli in dysentry and in dysenteric liver abscess // Johns Hopkins Hosp Bull. 1890. V. 1. P. 53. 3) Dieulafoy: Le foie appendiculaire: Abces du foie conscutifs a l’appendicite // Semin Med (Paris). 1898. V. 18. P. 449. 4) Fitz H.R. Perforating inflammation of the vermiform appendix // Am. J. Med. Sci. 1886. V. 92. P. 321. 5) Kramer S.E., Robinson W. Acquired suppurative diverticulitis with pylephlebitis and metastatic suppuration in the liver // Surg. Gynecol. Obstet. 1926. V. 42. P. 540–542. 6) Ochsner A., DeBakey M., Murray S. Pyogenic abscess of the liver. An analysis of 47 cases with review of the literature // Am. J. Surg. 1938. V. 40. P. 292–319. 7) Ochsner A., DeBakey M. Diagnosis and treatment of amoebic abscess of the liver: A study based on 4,484 collected and per¬ sonal cases // Am. J. Dig. Dis. 1935. V. 2. P. 47. 8) Pitt H.A. Surgical Management of Piogenic Liver Abscesses // World J. Surg. 1990. V. 14. P. 498–504. 9) Борисов А.Е. Руководство по хирургии печени и желчевы¬ водящих путей. С-Петербург: Скифия, 2003. Т. 1. С. 293, Т. 2. С. 524–529. 10) Alvarez Pérez J.A., González J.J., Baldonedo R.F. et al. Clinical course, treatment, and multivariate analysis of risk factors for pyogenic liver abscess // Am. J. of Surg. 2001. V. 181. N 2. P. 177–186. 11) Bowers D.E., Robinson D.J., Doberneck R.C. Pyogenic liver abscess // World J. Surg. 1990. V. 14. P. 128–132. 12) Branum G.D., Tyson G.S., Branum M.A. et al. Hepatic abscess: Changes in etiology, diagnosis, and management // Ann. Surg. 1990. V. 212. P. 655–662. 13) Ch/Yu S., HG/LO R., Kan P.S., Metreveli C. Pyogenic liver abscess: Treatment with needle aspiration // Clinical Radiology. 1997. V. 52. P. 912–916. 14) Huang C./J., Pitt H.A., Lipsett P.A. et al. Pyogenic hepatic abscess. Changing trends over 42 years // Ann. Surg. 1996. V. 223. P. 600–609. 15) Johannsen E.C., Sifri C.S., Lawrence C.M. Pyogenic liver abscesses // Infect. Disease Clinics of North America. 2000. V. 14. P. 47–56. 16) Meyers W.C., Kim R.D. Pyogenic and amebic liver abscess ¬ Sabiston Textbook of Surgery, 16th ed. 2001. P. 1043–1055. 17) Ogawa T., Shimizu Sh., Morisaki T., Sugitani A. The role of per¬ cutaneous transhepatic abscess dranage for liver abscess // J. Hepatobiliary Pancreat. Surg. 1999. V. 6. P. 263–266. 18) Гальперин Э.И., Ахаладзе Г.Г. Билиарный сепсипс: некото¬ рые особенности патогенеза // Хирургия. 1999. № 10. С. 24–28. 19) Nordbach I.H., Pitt H.A., Coleman J. et al. Unresectable hilar cholangiocarcinoma: percutaneous versus operative palliation // Surgery. 1994. V. 115. P. 597– 603. 20) Kubo S. Risk factors for and clinical findings of liver abscess after biliary¬intestinal anastomosis // Hepatogastroenterology. 1999. V. 46. N 25. P. 116–120. 21) Lee K.T., Sheen P.C., Chen J.S., Ker C.G. Pyogenic liver abscess: Multivariate analysis of risk factors // World J. Surg. 1991. V. 15. P. 372–377. 22) McDonald M.I., Corey R.G., Gallis H.A. Single and multiple pyo¬ genic liver abscesses: Natural history, diagnosis and treatment with emphasis on percutaneous drainage // Medicine. 1984. V. 63. P. 291–302. 23) Seeto R.K., Rockey D.C. Pyogenic liver abscess changes in etiol¬ ogy, management, and outcome // Medicine. 1996. V. 75. P. 99–113. 24) Caroli/Bosc Fr./X., Demarquay J./F., Peten E.P. et al. Endoscopic management of sump syndrome after choledo¬ choduodenostomy: retrospective analysis of 30 cases // Gastrointestinal Endoscopy. 2000. V. 51. P. 152–156. 25) Pennington L., Kaufman S., Cameron J.L. Intrahepatic abscess as a complication of long¬term percutaneous internal biliary drainage // Surgery. 1982. V. 91. P. 642–648. 26) Pitt H.A., Nakeeb A., Abrams R.A. et al. Perihilar cholangiocarci¬ noma: postoperative radiotherapy does not improve survival // Ann. Surg. 1995. V. 221. P. 788–798. 27) Liebert C.W. Jr. Hepatic abscess resulting from asymptomatic diverticulitis of the sigmoid colon // South Med. J. 1981. V. 74. P. 71–73. 28) Miedema B.W., Dinnen P. The diagnosis and treatment of pyo¬ genic liver abscesses // Ann. Surg. 1984. V. 200. N 3. P. 28–35. 29) Шалимов А.А., Шалимов С.А., Ничитайло М.Е., Доман/ ский Б.В. Хирургия печени и желчевыводящих путей. Киiв: Здоровiе, 1993. С. 512–513. 30) Annunziata G.M., Blackstone M., Hart J. et al. Candida (Torulopsis glabrata) liver abscesses eight years after orthotopic liver trans¬ plantation // J. Clin. Gastroenterology. 1997. V. 24. P. 176. 30. MacDonald G.A., Greenspan J.K., DelBuono E.A. et al. Mini¬ microabscess syndrome in liver transplant recipients // Hepatology. 1997. V. 26. P. 192. 31) Chou F.F., Shenn/Chen S.M., Chen Y.S., Chen M.C. Single and multiple pyogenic liver abscesses clinical course, etiology, and results of treatment // World J. Surg. 1997. V. 21. P. 384–389. 32) Гальперин Э.И., Бурлаченко В.П. Особенности хирургичес¬ кой тактики при остром гнойном холангите // Сов. меди¬ цина. 1977. N 2. С. 74–78. 33) Buchman T.G., Zuidema G.D. The role of computerised tomo¬ graphic scanning in the surgical management of pyogenic hepat¬ ic abscess // Surg. Gynecol. Obstet. 1981. V. 153. P. 1–9. 34) Cohen J.L., Martin M.F., Rossi R.L., Schoetz D.J. Liver Abscess: The need for complete gastrointestinal evaluation // Arch. Surg. 1989. V. 124. P. 561–564. 35) Davidson J.S. Solitary pyogenic liver abscess // Br. Med. J. 1964. V. 2. P. 613–615. 36) Saxena R., Adolph M., Ziegler J. R. et al. Pylephlebitis: A case report and review of outcome in the antibiotic era // Am. J. Gastroenterology. 1996. V. 96. N 6. P. 1251–1253. 37) Ralls P.W. Focal inflammatory disease of the liver // Radiologic Clinics of North America. 1998. V. 36. P. 377–389. 38) Dull J.S., Topa L., Balga V., Pap A. Non¬surgical treatment of biliary liver abscesses: efficacy of endoscopic drainage and local antibiotic lavage with nasobiliary catheter // Gastrointestinal Endoscopy. 2000. V. 51. P. 126–132. 39) Wallack M.K., Brown A.S., Austrian R., Fitts W.T. Jr. Pyogenic liver abscess secondary to asymptomatic sigmoid diverticulitis // Ann. Surg. 1976. V. 184. P. 241–243. 40) Pitt H.A., Zuidema G.D. Factors influencing mortality in the treatment of pyogenic hepatic abscess // Surg. Gynecol. Obstet. 1975. V. 140. P. 228–234. 41) Киркин Б.В., Икрамов Р.З., Гаврилин А.В., Вишнев/ ский В.А., Стрекаловский В.П. Абсцесс печени манифести¬ рующий болезнь Крона // Клинич. медицина. 1999. № 10. С. 55–56. 42) Haight D.O., Toney J.F., Greene J.N. et al. Liver abscess following blunt trauma: A case report and review of the literature // South. Med. J. 1994. V. 7. P. 811. 43) Halvorsen R.A., Korobkin M., Foster W.L. Jr. et al. The variable CT appearance of hepatic abscesses // Am. J. Roentgenology. 1984. V. 42. P. 941–946. 44) Berger D.H., Carrasco C.H., Hohn D.C., Curley S.A. Hepatic artery chemoembolization or embolization for primary and metastatic liver tumors: Post¬treatment management and com¬ plications // J. Surg. Oncol. 1995. V. 60. P. 116. 45) Chen C., Chen P.J., Yang P.M. et al. Clinical and microbiological features of liver abscess after transarterial embolization for hepa¬ tocellular carcinoma // Am. J. Gastroenterology. 1997. V. 92. P. 2257. 46) De Baere T., Roche A., Amenabar J.M. et al. Liver abscess forma¬ tion after local treatment of liver tumors // Hepatology. 1996. V. 23. P. 1436. 47) Song S.Y. Liver abscess after transcatheter oily chemoemboliza¬ tion for hepatic tumors: incidence, predisposing factors, and clinical outcome // J. Vasc. Interv. Radiol. 2001. V. 12. N 3. P. 313–320. 48) Wong E., Khardori N., Carrasco C.H. et al. Infectious complica¬ tions of hepatic artery catheterization procedures in patients with cancer // Rev. Infect. Dis. 1991. V. 13. P. 583. 49) Brown R.K., Memsic L.D., Pusey E.J. et al. Hepatic abscess in liver transplantation. Accurate diagnosis and treatment // Clin. Nucl. Med. 1986. V. 11. P. 233. 50) Imigawa D.K., Busuttil R.W. Technical problems: Vascular. In Busuttil R.W., Klintmalm G.B.: Transplantation of the Liver. Philadelphia, WB Saunders. 1999. Р. 626 51) Rabkin J.M., Orloff S.L., Corless C.L. et al. Hepatic allograft abscess with hepatic arterial thrombosis // Am. J. Surg. 1998. V. 175. P. 354. 52) Greenstein A.J., Lowental D., Hammer G.S. et al. Continuing changing patterns of disease in pyogenic liver abscess: A study of 38 patients // Am. J. Gastroenterology. 1984. V. 79. P. 217. 53. Adams E.B., MacLeod I.N. Invasive amebiasis: II. Amebic liver abscess and its complications // Medicine. 1977. V. 56. P. 325. 53) Cheng D.L., Liu Y.C., Yen M.Y. et al. Causal bacteria of pyogenic liver abscess // Taiwan I Hsueh Hui Tsa Chih. 1989. V. 88. P. 1008. 54) Кармазановский Г.Г., Вилявин М.Ю., Никитаев Н.С. Ком¬ пьютерная томография печени и желчных путей. М.: Пага¬ нель¬Бук, 1997. С. 129–140. 55) Subramanyam B.R., Balthazar E.J., Raghavendra B.N. et al. Ultrasound analysis of solid appearing abscesses // Radiology. 1983. V. 146. P. 487–491. 56) Крестин Г.П., Чойке П.Л. Острый живот: Визуализацион¬ ные методы диагностики: Пер. с англ. / Под общ. ред. И.Н. Денисова. Москва: ГЭОТАР-Медицина, 2000. С. 36–37. 58. Гальперин Э.И., Волкова Н.В. Заболевания желчных путей после холецистэктомии. Москва: Медицина, 1988. C. 244–261. 57) Sugiama M., Atomi Y. Pyogenic hepatic abscess with biliary com¬ munication // Am. J. Surg. 2002. V. 183. P. 2. 58) McFadzean A./J.S., Chang K./P.S., Wong C.C. Solitary pyogenic abscess of the liver treated by close aspiration and antibiotics // Br. J. Surg. 1953. V. 41. P. 141. 59) Bergamini T.M., Larson G.M., Malangoni M.A. et al. Liver abscess: Review of a 12-year experience // Am. Surg. 1987. V. 53. P. 596–599. 60) Herman A.D. Clinical aspects of grave pyogenic abscesses of liver. // Surg. Gynecol. Obstet. 1986. V. 149. P. 209–213. 61) Гринев М.В., Громов М.И., Кормакова В.Е. Хирургический сепсис // Санкт-Петербург – Москва. 2001. С. 199–209. 62) Reed R.A., Teitelbaum G.P., Daniels J.R., et al. Prevalence of infection following hepatic chemoembolization with cross¬ linked collagen with administration of prophylactic antibiotics // J. Vasc. Interv. Radiol. 1994. V. 5. P. 367. 63) Tazawa J., Sakai Y., Maekawa Sh. et al. Solitary and multiple pyogenic liver abscesses: Characteristics of the patients and effi¬ cacy of percutaneous drainage // Am. J. Gastroenterology. 1997. V. 92. P. 271–274. 64) Кузин Н.М., Лотов А.Н., Авакян В.Н. и др. Чрескожные вме¬ шательства под контролем УЗИ при кистах и абсцессах пе¬ чени. Современные проблемы хирургической гепатологии: Материалы четвертой конф. хирургов¬гепатологов, 1996. С. 232–233. 65) Пархисенко Ю.А., Глухов А.А., Новомлинский В.В., Мошу/ ров И.П. Диагностика и лечение абсцессов печени // Хи¬ рургия. 2000. № 8. С. 35–37. 66) Чикин А.Н., Федоров И.В. Лечение абсцессов печени с по¬ мощью чрескожных чреспеченочных манипуляции под ультразвуковым контролем // Вестн. Иван. мед. акад. 1997. № 3. С. 116. 67) Giorgio A., Tarantino L., Mariniello N. et al. Pyogenic liver abscesses: 13 years of experience in percutaneous needle aspira¬ tion with US guidance // Radiology. 1995. V. 195. P. 122–124. 68) Reynolds T.B. Medical treatment of pyogenic liver abscess // Ann. Intern. Med. 1982. V. 96. P. 373. 69) Herbert D.A., Rothman J., Simmons F. Pyogenic liver abscesses: Successful non-surgical therapy // Lancet. 1982. V. 1. P. 134. 70) Гельфанд В.Р. Гологорский В.А., Бурневич С.З. и др. Антибак¬ териальная терапия абдоминальной хирургической инфек¬ ции. М.: Зеркало М, 2000. С. 15–20.
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| БАК | биохимический анализ крови в/в – внутривенно в/м – внутримышечно |
| ВИЧ | вирус иммунодефицита человека |
| ЖКТ | желудочно-кишечный тракт |
| ИФА | иммуноферментный анализ |
| КТ | компьютерная томография |
| КТА | компьютерная томография с ангиографией |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| МРХПГ | магнитно-резонансная холангиопанкреатография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ПВ | протромбиновое время п/к – подкожно |
| ПТИ | протромбиновый индекс |
| РНГА | реакция непрямой гемагглютинации |
| СОЭ | скорость оседания эритроцитов |
| УЗИ | ультразвуковое исследование |
| УД | Уровень доказательности |
| ФЭГДС | фиброэзофагогастродуоденоскопия |
| ЭКГ | электрокардиограмма |
| ЭхоКГ | эхокардиография |
Список разработчиков протокола с указанием квалификационных данных:
1) Баймаханов Болатбек Бимендеевич – доктор медицинских наук, профессор, Председателя правления АО «ННЦХ им. А.Н. Сызганова» МЗСР РК.
2) Сейсембаев Манас Ахметжарович – доктор медицинских наук, профессор, руководитель учебно-методического совета, АО «ННЦХ им. А.Н. Сызганова» МЗСР РК.
3) Тургунов Ермек Мейрамович – доктор медицинских наук, профессор, заведующий кафедрой хирургических болезней №2 Карагандинского государственного медицинского университета.
4) Токсанбаев Данияр Сапарович – кандидат медицинских наук, ассоциированный профессор, заведующий отделением гепатопанкреатобилиарной хирургии и трансплантации печени АО «ННЦХ им. А.Н. Сызганова» МЗСР РК.
5) Медеубеков Улугбек Шалхарович – доктор медицинских наук, профессор, зам. директора НЦХ им. Сызганова по научно-клинической работе.
6) Калиева Мира Маратовна — кандидат медицинских наук, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Бигалиев Мади Ходжаев – доктор медицинских наук, профессор, главный врач ГККП «Шымкентская городская больница скорой помощи».
Пересмотр протокола: через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Метод оперативного и диагностического вмешательства
Хирургическое лечение абсцесса печени
(чрескожно-чреспеченочная пункция и дренирование под УЗ-контролем, лапароскопическое вскрытие и дренирование, лапаротомия со вскрытием и дренированием абсцесса печени)
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
· устранение абсцесса (гнойного очага) печени;
· достижение удовлетворительного состояния самочувствия и характеристик по данным инструментальных методов исследования.
Показания и противопоказания для проведения процедуры/ вмешательства
Показаниями к хирургическому лечению абсцесса печени являются:
· наличие других внутрибрюшных процессов, включая признаки перитонита;
· наличие осложненного, многополостного, толстостенного абсцесса с вязким гноем.
Противопоказаниями к хирургическому вмешательству служат шок и полиорганная недостаточность.
«Выжидательная тактика«: при решении вопроса о проведении хирургического вмешательства необходим гибкий подход. Хирургическое лечение показано больным, недостаточно быстро отвечающим на консервативное лечение.
«Немедленное вмешательство«: тактика требует немедленного дренирования абсцесса сразу после его обнаружения. Проведение обязательного дренирования не следует откладывать, поскольку только внутривенное введение антибиотиков редко оказывается эффективным.
Перечень основных и дополнительных диагностических мероприятий (отдельно перечислить основные/обязательные и дополнительные обследования, консультации специалистов с указанием цели и показаний): см. амбулаторный уровень.
Методика проведения процедуры/вмешательства
Хирургическое лечение проводится в случае неэффективности медикаментозного лечения или при наличии осложнений по показаниям.
При абсцессах печени выполняются как, малоинвазивные (чрескожно-чреспеченочные, лапароскопические), так и традиционные (лапаротомии) вмешательства в зависимости от локализации и размеров абсцесса печени.
При отсутствии экстренных показаний к лапаротомии применяли малоинвазивные методы. При мелких и средних размерах абсцессов печени использовали пункционное лечение (однократное или серию пункций), при крупных и гигантских гнойниках выполняли дренирование под контролем ультразвука. При эвакуации содержимого абсцессов — материал отправляли на цитологическое и бактериологическое исследование, после чего осуществляли чрез игольную или чрез дренажную санацию полости гнойника.
Чрезкожное дренирование абсцесса печени – в полость абсцесса вводится две резиновые трубки, в одну подается жидкость, содержащая антибиотики, из другой выходи содержимое. Процедура длительная и занимает 3 – 4 дня.
В некоторых случаях широко используется и лапароскопический подход. Этот минимально инвазивный подход позволяет обследовать всю брюшную полость.
Для проведения лапароскопического вскрытия или удаления абсцесса из печени являются солитарные, поверхностно расположенные абсцессы, диаметром не более 5,0-7,0см. Операция должна обязательно заканчиваться дренированием остаточной полости.
Традиционные операции (лапаротомия) выполняется под эндотрахеальным наркозом и при наличии множественных абсцессов печени или при развитии осложнений. При абсцессах печени (особенно многократных, множественном поражении) для определения плана операций и ее проведения необходимо участие опытного хирурга.
Выбор адекватного хирургического доступа:
· при локализациях абсцесса в печени – правоподрёберный и/или верхнесрединная лапаротомия.
· при диссеминированном абсцессе печени правой или левой доли наиболее приемлем (широкий) разрез Федорова или Рио-Бранко.
Операция по поводу органов брюшной полости (печени) состоит из нескольких этапов:
· адекватный доступ (лапаротомии, лапароскопия);
· осмотр и ревизия органов брюшной полости;
· обнаружение абсцессов, определение ее размеров, локализации, количества поражения;
· вскрытие абсцесса;
· строгое соблюдение известных принципов антисептики и антисептических средств для обработки полости;
· ревизия остаточной полости, устранение желчных свищей;
· дренирование полости абсцесса и брюшной полости.
Способы:
· закрытая – без вскрытия кисты (резекция органа с абсцессом);
· открытая – с пункцией или вскрытием абсцесса и удалением ее содержимого;
· сочетанная – при множественном абсцессе печени — сочетание закрытого удаления одних и открытого удаления других абсцессов.
Методы ликвидации остаточной полости
Атипичные резекции должны выполняться при небольших краевых или поверхностно расположенных абсцессах печени, вне их связи с портальными или кавальными воротами печени.
Во время операции по поводу абсцесса печени в случаях множественного поражения органов брюшной полости (печени) целесообразно проведение интраоперационного УЗИ для уточнения объема хирургического вмешательства и выявления дополнительных абсцессов.
Индикаторы эффективности:
· устранение очага поражения печени (абсцесса);
· нормализация самочувствия;
· нормализация лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма.
· нормализация данных инструментальных методов исследования органов брюшной полости (печени).
источник













