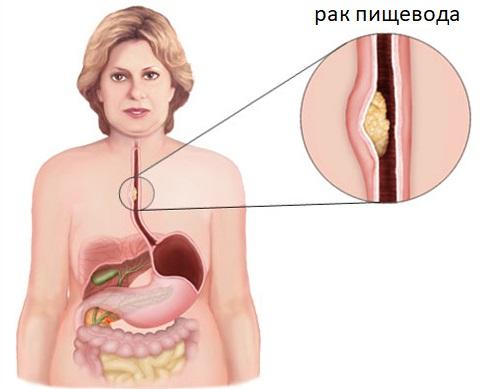
Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
Рак пищевода одна из самых скрытно текущих опухолей, поскольку пищеводная трубка достаточно растяжима и даёт знать о неблагополучии при сужении просвета более чем на две трети. Пациенты обращаются к врачу, когда может просочиться только вода. При эндоскопическом исследовании желудка пищевод «пролетают», планируя осмотр слизистой желудка в плане диспансеризации или контроль хронической язвы желудка, и если не иметь намерения что-то прицельно найти в пищеводе, то походя ничего и не обнаружат.
Есть ещё одна проблема — проблема личности. Для жителей Средней Азии, пьющих обжигающий чай, рак пищевода — традиционная болезнь. Злокачественная опухоль пищевода поражает пьющих крепкие алкогольные напитки, курящих, потребляющих некачественную пищу. Не минует рак пищевода и граждан с избыточным весом.
Также вероятность развития злокачественного новообразования повышает наличие грыжи пищеводного отверстия диафрагмы при которой происходит заброс желудочного содержимого в неприспособленный для такой агрессивной среды пищевод. Регулярно «обжигаемый» соляной кислотой пищевод даёт знать о себе гастро-эзофагеальной рефлюксной болезнью, коротко именуемой ГЭРБ.
Второе заболевание, с довольно высокой частотой приводящее к развитию аденокарциномы пищевода — пищевод Барретта. При пищеводе Барретта нормальный природный плоский эпителий слизистой оболочки в месте перехода в желудок локально, буквально гнёздами, замещается нетрадиционным цилиндрическим эпителием, такое состояние частичной замены называется метаплазией. И то воздействие различных жизненных факторов, которое легко переносит плоский эпителий, совершенно не подходит цилиндрическому, он страдает и сбивается с курса, давая рост раковым клеткам. Все больные пищеводом Барретта должны наблюдаться и лечиться, во избежание развития рака.
Эти факторы риска развития рака пищевода устранимы. Но есть и неустранимый — ахалазия пищевода, двадцатикратно увеличивающая вероятность рака. Заболевание обусловлено ненормальным регулированием нервной системой сокращений пищевода при передвижении по нему пищи и правильного открытия сфинктера у входа в желудок. Пищевод сужается циркулярными рубцами, а над сужением возникает чрезмерное расширение. Особенность в том, что твёрдая пища проходит легко, а вот жидкая — плохо. При этом состоянии пища проходит очень плохо, подолгу застаиваясь в расширении и формируя хроническое воспаление слизистой оболочки. При воспалении начинается избыточное деление клеток эпителия слизистой, и сбой одной клетки с правильной программы может дать начало раку.
В пищеводе есть физиологические сужения, где преимущественно и начинается злокачественный рост. Сужения эти обусловлены прохождением вблизи других анатомических образований — аорты и развилки трахеи на бронхи, в местах перехода глотки в пищевод и пищевода в желудок тоже имеется небольшое сужение. Считается, что здесь слизистая более подвержена мелким травмам грубой пищей, значит, чаще возникает воспаление. Тем не менее, в шейном отдела частота рака составляет 10%, в нижней трети пищевода — 30%, а 60% раков образуется в среднем сегменте.
Злокачественные клетки не только растут в толщу органа, как бывает при большинстве раковых образований, они ещё и мигрируют по мелким лимфатическим сосудикам. Сосудики формируют внутри пищеводной стенки полноценную лимфатическую сеть, распространяя опухоль внутри, поэтому протяжённость опухоли может быть и 5, и 10, и 15 сантиметров.
В запущенной стадии локализация определяет симптоматику, а первыми признаками считается ощущение прилипания пищи к одному и тому же месту или царапание слизистой кусочком еды. По мере прогрессирования появляется затруднённое прохождение сначала твёрдых кусочков, потом каши, далее жидкости. Всё этот называется дисфагия. Сначала пациент запивает кусочки еды водой, проталкивая их, после это уже не помогает, нарушается питание, человек худеет. Соприкосновение опухоли с пищей приводит к воспалению, появляется неприятный гнилостный запах, при регулярной травме рыхлая слизистая опухоли начинает кровоточить, может развиться опасное для жизни кровотечение.
Присоединяются боли, поскольку пищевод сокращается перистальтическими волнами, боль имеет спастический характер. Прорастание опухоли через всю толщу пищеводной стенки делает боль постоянной, локализуется она между лопатками. Инфильтрация опухолью клетчатки средостения вовлекает в процесс возвратный нерв, отвечающий за движение голосовых связок, появляется осиплость и попёрхивание при питье. Нерв могут сдавить увеличенные метастазами лимфатические узлы и пропадёт звучность голоса.
Как и при ахалазии, над сужением пищевода опухолью образуется расширение, где копится еда. Ночной заброс скопившихся пищевых масс в дыхательное горло тоже может привести к пневмонии. А днём беспокоит сильная слабость, температура. Если в процесс вовлечены дыхательные пути, то может сформироваться соустье между пищеводом и трахеей или крупными бронхами — свищ, по которому крошки еды будут попадать в дыхательную трубку, вызывая кашель и пневмонию. Если такой свищ откроется из пищевода в клетчатку средостение, то её воспаление приведёт к смерти.
Современная диагностика, сделавшая с конца прошлого века рывок в развитии, активному выявлению опухоли пищевода помогает мало, только у 6,4% из всех заболевших опухоль находят до появления ярких клинических признаков. Как и в докомпьютерную медицинскую эру рак пищевода на I–II стадии выявляют только у 28,2%, на III стадии — у 36,4%, и треть попадает к доктору уже с отдалёнными метастазами. По причине запущенности 60% больных с момента выявления рака не проживут и года, а 5 лет проживают только 32,3%.
Статистические показатели у россиян хуже только при раке печени и поджелудочной железы, действительно высокозлокачественных опухолях с весьма высоким метастатическим потенциалом. По степени злокачественности рак пищевода отнюдь не под стать им, просто у 73% рак выявляется в распространённом варианте, когда возможности терапии ограничены сугубо паллиативной помощью.
Главный и основной метод терапии — хирургия, но выявление опухоли в запущенном состоянии при невозможности замены всей пищеводной трубки аналогичной анатомической структурой — техническое ограничение хирургических возможностей, не всегда даёт желаемый результат. Поэтому к операции подключают лекарственную и лучевую терапии. Выбор ведущего метода лечения диктуется размерами и локализацией опухоли, состоянием больного и сопутствующими заболеваниями.
- При очень небольшой опухоли, не прорастающей слизистую, выполняют резекцию только слизистой с подлежащим слоем с помощью гастроскопа, и результаты лечения очень хорошие.
- При I‑II стадии рака часть пищевода удаляется, дефект заполняют сегментом кишки или формируют трубку из желудка. Сегодня возможно использовать эндоскопическое оборудование при этих операциях.
- При распространении опухоли в мышечный слой и далее тоже делается операция, но в этом случае результаты не очень хороши, поэтому её дополняют предоперационной химиотерапией или облучением. В некоторых случаях, когда невозможно радикально удалить опухоль, ограничиваются химиолучевой терапией.
- Предоперационная химиотерапия максимальный выигрыш даёт при аденокарциноме, в некоторых случаях проводят несколько курсов до операции и несколько после.
- Профилактическую терапию после радикальной операции не проводят из-за малой эффективности.
- Без химиотерапии эффективность лучевой терапии тоже невысока, методы лучше совмещать, тогда операцию делают через 6–8 недель после завершения консервативного лечения, такой комплексный подход позволяет прожить 5 лет ещё 13% больных.
- Иногда химиолучевое лечение проводят при недостаточной радикальности операции.
- Химиолучевое лечение может проводиться при невозможности операции, когда опухоль слишком большая, или при маленькой опухоли, но с общими противопоказаниями к операциям. В этом консервативном варианте выживаемость сравнима с хирургическим лечением.
- При наличии свищей химиолучевое лечение невозможно.
- Химиолучевое лечение может осложниться острым воспалением слизистой пищевода, которое потребует перевода на питание «через капельницу».
В онкологической гастроэнтерологии для восстановления просвета пищевода часто используется стентирование. Это решает серьезные задачи, не прибегая к «большой хирургии», малоинвазивным способом.
В этой ситуации на передний план выходит полная невозможность питания через практически закрытый опухолью пищевод. Часто прибегают к расширению — реканализации или установке специального стента в пищеводе. Стенты обязательны при соединении пищевода и трахеи или бронхов соустьем — опухолевым свищом, что предотвращает заброс пищи в дыхательное дерево и уберегает от пневмонии. В некоторых случаях во время эндоскопии опухоль частично разрушают лазером, используя фотодинамическую терапию. Вариантов лечения рака пищевода достаточно, надо вовремя и умело их использовать.
источник
С раком пищевода сталкивается семь процентов всех больных онкологией, что говорит о большой распространенности этого заболевания среди других злокачественных болезней. Что такое онкология пищевода необходимо знать каждому, кто попадает в группу риска, поскольку только своевременная диагностика и терапия могут избавить пациента от онкологического процесса и продлить ему жизнь.
Развитие злокачественного новообразования в пищеводе происходит в слизистом слое, патология возникает в результате малигнизации нормальных эпителиальных клеток пищевода. В основном данное заболевание локализуется в среднем или нижнем отделе органа, и опасно тем, что может произойти сужение просвета пищевода, но это зависит от размера опухоли. Наиболее часто патология возникает у мужчин в возрасте старше шестидесяти лет. Злокачественное новообразование пищевода может пускать метастазы не только в ближние, но и в дальние органы.
Точные причины возникновения рака пищевода и желудка неизвестны, но специалисты выделяют некоторые факторы, способные провоцировать раковую опухоль в пищеводе:
- Генетическая предрасположенность. Ученым удалось установить взаимосвязь онкологии пищевода с генной аномалией (мутирует ген p53). Во время этого в организме начинается выработка патологического белка, не способного защищать кишечник и пищевод от патологических клеток. Рак чаще всего поражает людей, у родственников которых уже были онкологические заболевания пищеварительной системы.
- ВПЧ. Очень часто во время постановки диагноза в крови пациента обнаруживают вирус папилломы человека, что приводит ученых к мысли о его причастии к злокачественному перерождению клеток.
- Повреждения пищевода. Травмы, которые возникли из-за проглатывания твердой еды или посторонних предметов могут спровоцировать мутацию клеток.
- Термические или химические ожоги. Повреждения пищевода горячей пищей или жидкостью, паром или химическими веществами негативно влияют на структуру клеток. Ожог щелочью может малигнизировать спустя несколько лет.
- Вредные продукты питания. Человек, постоянно употребляющий в пищу острое и маринады, продукты с нитратами, а также пренебрегающий свежими овощами и фруктами рискует столкнуться с онкологией.
- Алкоголизм. Спиртные напитки способствуют обжиганию и истончению слизистой оболочки, а также разрушению ее верхнего слоя.
- Курение. Канцерогены, содержащиеся в табачном дыму, способствуют негативным изменениям эпителиальных клеток. Доказано, что курильщики сталкиваются с раком в четыре раза чаще некурящих людей. Опасным также является пассивное курение.
- Авитаминоз. Дефицит в организме витаминов A, B и E становится причиной потери слизистой тканью защитных свойств.
- Ожирение. Из-за лишнего веса в брюшине повышается давление, что приводит к рефлюксу. Пища из желудка забрасывается в пищевод и приводит к тому, что состояние слизистой ухудшается, возникает такое воспалительное заболевание как эзофагит.
Чаще совокупность факторов провоцирует опухоль стенок пищевода.
Классификация может зависеть от формы роста новообразования, морфологического строения опухоли, ее локализации. Классификация рака пищевода в зависимости от особенностей роста:
- Экзофитная опухоль – происходит рост новообразования внутрь просвета органа и возвышение ее над слизистой оболочкой;
- Эндофитная опухоль – возникновение новообразования в подслизистом слое или внутри тканей;
- Смешанный тип опухоли – новообразование затрагивает все слои стенок пищевода, изъязвляется и быстро распадается.
В зависимости от морфологического строения клеток онкология пищевода делится на:
- Аденокарциному. Данный тип является очень редким, новообразование формируется из железистых клеток, которые продуцируют слизь. Это тяжелая форма рака, которая чаще локализуется около желудка.
- Плоскоклеточный рак пищевода. Распространенная форма онкопатологии, берущая свое начало в клетках плоского эпителия.
К наиболее редким видам рака относятся саркома, лимфома, хорионкарцинома и меланома. Плоскоклеточная карцинома делится на:
- поверхностную, имеющую наиболее благоприятный прогноз и имеющую вид бляшек или эрозий;
- глубоко-инвазивную, захватывающую глубоко лежащие ткани, имеющую форму гриба или углубленной язвы.
Очень редко патология растет в форме полипа, чаще рак опоясывает орган изнутри, вследствие чего наблюдается сужение просвета пищевода, формирующее основную клиническую картину болезни. Установлено, что у пациентов женского пола плоскоклеточный тип рака чаще возникает внизу органа и переходит в верхние отделы, тогда как у мужчин опухоль возникает на грани с желудком.
Плоскоклеточный тип онкологического процесса также разделяется на:
- Плоскоклеточный неороговевающий рак пищевода. Орган практически теряет свою функцию из-за того что его просвет сильно сужается. Человеку трудно глотать пищу и слюну, также он периодически срыгивает.
- Плоскоклеточный ороговевающий рак пищевода. Изменяется поверхность слизистой оболочки, она становится ороговевшей и пересушенной. Размер новообразования быстро увеличивается, но так как в нем медленно образуются сосуды, происходит нарушение питания опухоли и ее частичный некроз.
При дифференцированном раке строение клеток опухоли похожее на здоровые ткани, умеренно дифференцированный плоскоклеточный рак пищевода носит среднюю степень злокачественности, при недифференцированном раке врачу трудно определить, из каких клеток он произошел и какой имеет прогноз.
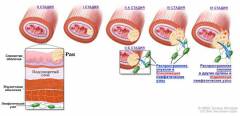
Онкологический процесс может приостановиться на 1-вой стадии и не развиваться, но потом опухоль начинает стремительный рост.
Всего существует четыре стадии рака пищевода:
- Опухоль первой стадии локализуется в верхних слизистых оболочках и подслизистом слое, но не прорастает в мышечную ткань, из которой образован пищевод. Метастазирование на этом этапе отсутствует, а просвет органа не сужается.
- Когда речь идет о второй стадии, то подразумевается прорастание новообразования в мышечный слой. При этом происходит незначительное сужение просвета, но это еще не сопровождается нарушением процесса глотания. Опухоль может незначительно инфильтровать за пределы органа, но это не проявляется выраженной симптоматикой. На второй стадии может быть наличие метастазов в ближайших лимфоузлах, но опухоли в них единичны.
- На третьей стадии развития новообразование прорастает все слои пищевода. Иногда может поражаться клетчатка и серозная оболочка органа. В соседние органы опухоль еще не прорастает, но при обследовании выявляется множественное поражение лимфатических узлов.
- При онкологии 4-й стадии возникает яркая симптоматика, поскольку происходит прорастание новообразования сквозь орган. Опухоль пищевода 4 стадии пускает метастазы в отдаленные органы, просвет настолько сужается, что больной уже не может проглотить даже слюну.
Так как первые две стадии могут протекать бессимптомно, только полное обследование больного дает врачу возможность определить стадию протекания болезни.
Сразу после возникновения рака пищевода симптомы отсутствуют, поэтому заболевание очень редко диагностируется на ранних стадиях. В процессе роста опухоли пищевода возникает проявление дисфагии (затрудненного глотания), которая набирает выраженность в соответствии с увеличением опухоли. Незадолго до ее возникновения у человека могут появиться первые признаки рака пищевода:
- За грудиной начинает царапать;
- Возникает несильный, но навязчивый кашель;
- Человеку кажется, что в пищеводе что-то застряло;
- Во время глотания возникают незначительные болезненные ощущения.
Когда опухоль пищевода начинает понемногу перекрывать просвет, больному становится трудно проглатывать, плохо пережеванные кусочки еды, пища словно образовывает комок в пораженном отделе или прилипает к стенкам органа, но это ощущение проходит после того, как человек попьет. Чуть позже возникает следующий признак онкологии пищевода – становится трудно проглатывать хорошо прожеванную пищу. Человек начинает питаться полужидкими блюдами – пюре, киселями и т.д. Через какое-то время первые симптомы рака пищевода отступают, что говорит о распаде опухоли.
Несколько позже симптомы возобновляются, проявления болезни уже более выражены, кроме проблем с принятием пищи возникают сильные боли за грудной клеткой, которые могут носить жгучий, тупой, либо ноющий характер, или проявляться в ощущении сдавливания. Часто это говорит о том, что плоскоклеточный рак пищевода или другая форма онкопатологии распространилась за черту органа и сдавливает нервные окончания. Чем дальше, тем боль становится сильнее.
Характерный признак рака – дисфагия только усиливается, глотание даже полужидкой пищи становится невозможным и человек переходит на питание бульонами. При нарушении глотания потеря веса является естественной, так как больной практически ничего не есть. Дальше пищевой ком провоцирует рвоту и постоянные срыгивания слюной и слизью. Пищевые остатки приводят к тошноте, неприятному запаху изо рта и налету на языке. Из-за недостаточного питания возникает анемия и истощение организма. На этом этапе у мужчин и у женщин с раком возникает слабость, чувство постоянного голода.
- голосовые связки или возвратный нерв – осиплость голоса;
- трахею и бронхи – пищеводно-трахеальный или пищеводно-бронхиальный свищ, что приводит к кашлю при употреблении жидкости, пневмония, абсцесс, гангрена легкого;
- легкие – болевой синдром в грудной клетке, набухание ямки под ключицей, одышка;
- органы средостения – перикардит или медиастинит;
- узлы симпатической нервной системы – сужение зрачков, нарушение их реакции на световой раздражитель, опущение века, западение глазного яблока, краснота кожного покрова на лице и другие признаки синдрома Бернара-Горнера.
Так как выраженная симптоматика возникает только на поздних стадиях болезни, необходимо периодически проходить обследование, что позволит выявить патологию на самом начальном ее этапе.
Для постановки диагноза необходимо проведение всестороннего полноценного обследования. Только совокупность лабораторных и инструментальных исследований помогает выявить патологию, позволяет добиться понимания стадии развития болезни, а также определиться с выбором методов терапии.
Диагностика рака пищевода подразумевает следующие виды исследований:
- Рентгеноскопия – исследование проводится с использованием контрастного вещества (жидкого бария), которое пациент должен выпить. Метод позволяет увидеть сужение просвета пищевода, состояние его стенок, язвы.
- Эзофагоскопия – при помощи тонкой трубки с маленькой камерой на конце врач осматривает внутреннюю поверхность органа. С помощью процедуры можно также взять биологический материал для дальнейшего исследования.
- Бронхоскопия – с помощью эндоскопа доктор определяет, в каком состоянии находятся голосовые связки, бронхи и трахея. Во время проведения манипуляции возможно увидеть метастазы, находящиеся в этих органах.
- Компьютерная или магнитно-резонансная томография – в момент диагностики рака пищевода при помощи КТ или МРТ врач составляет точную картину изменений, произошедших не только в пищеводе, но и во всех отделах организма, куда пошло метастазирование.
- УЗИ – с помощью ультразвукового исследования можно выявить новообразование, определить, каких оно размеров, а также найти участки вторичного поражения в других органах и лимфоузлах.
- Диагностическая лапароскопия – при помощи лапароскопа, введенного в брюшину в области пупка, врач осматривает органы, находящиеся в брюшной полости, а также проводит пункционную биопсию новообразования.
Обязательными лабораторными методами диагностики являются общеклинические анализы крови и мочи, биохимический анализ крови. Также сдаются онкомаркеры на рак. Онкомаркеры – это специфические белки, которые вырабатывает опухоль, их можно найти в венозной крови, которая сдается натощак. Когда врач будет уверен в диагнозе, он может назначать терапию.
Как лечить рак решается в зависимости от стадии болезни. Также врач учитывает, есть ли метастазы и каково общее состояние больного. Лечение рака пищевода часто проводится при помощи лучевой терапии и химиотерапии, но самым эффективным лечением рака пищевода является проведение операции в гастроэнтерологии. Эти методы терапии проводят как отдельно друг от друга, так и в совокупности, в каждом конкретном случае врач индивидуально подходит к выбору тактики избавления от онкологического процесса.
Операция при раке пищевода проводится, если новообразование локализовано внизу или посредине органа. Хирургическое вмешательство помогает в восстановлении просвета и нормализации питания человека. Операция может проводиться двумя способами:
- Пораженная часть пищевода вырезается вместе с опухолью. При этом врач захватывает по пять сантиметров здорового органа с обеих сторон. В тяжелых случаях может проводиться резекция верхнего отдела желудка. Часть органа, которая осталась, подшивается к желудку.
- Если поражен средний отдел, то спереди брюшины доктор делает отверстие для зонда, который вставляется в желудок для введения пищи, а пищевод удаляется полностью. Во время операции врач также может удалить лимфоузлы, если их поразили метастазы. Спустя год после успешной операции при условии отсутствия метастазов проводится повторное хирургическое вмешательство по созданию искусственного пищевода, используя для него участок тонкого кишечника. Если не выдержать такой большой перерыв, то могут возникнуть тяжелые последствия.
После оперативного вмешательства восстановительный период длится около полугода.
Оперативное вмешательство проводится при помощи эндоскопа, введенного через ротовую полость пациента. На конце аппарата находится небольшая камера, а также хирургическая петля. Чтобы расширить просвет врач бужирует его с помощью специальных инструментов цилиндрической формы. Такой вид операции менее травматичен, чем традиционное оперативное вмешательство.
Хорошим методом лечения является лучевая терапия. При небольших опухолях она может выступать как самостоятельный вид лечения или проводиться в несколько курсов до и после хирургического вмешательства. Ионизирующее облучение приостанавливает рост опухоли и не дает делиться раковым клеткам. Постепенно новообразование становится меньше. Облучению поддается само новообразование, а здоровые ткани остаются нетронутыми.
Химиотерапию проводят совместно с облучением, отдельно химическая терапия не дает положительного эффекта. Клетки опухоли погибают под воздействием токсических и ядовитых препаратов, но в то же время могут погибать и здоровые клетки.
С помощью комбинации лучевой и химической терапии за две или три недели до операции можно существенно уменьшить размер новообразования и улучшить прогноз хирургического вмешательства. Также больному ежедневно колют витаминные комплексы и препараты белка. Если естественное питание нарушено не сильно, то человеку перед операцией необходимо принимать в пищу высококалорийные белковые продукты. Если пациент не может кушать самостоятельно, то питание при раке проводится при помощи зонда.
Часто осложнения рака пищевода возникают уже на второй стадии болезни. Чаще всего у человека начинается обструкция пищевода. Новообразование закупоривает просвет, нарушая проходимость пищи в желудок. У пациента истощается организм, что без лечения может привести к летальному исходу. Еще одним осложнением является кровоизлияние по причине распада опухоли. Иногда этот процесс приводит к возникновению перфорации стенок пищевода.
Прогноз рака пищевода зависит от того, на какой стадии заболевания было начато лечение, как организм воспринял терапию и как сильно развита дисфагия. Пятилетняя выживаемость при лечении на первой стадии составляет девяносто процентов. Сколько живут при раковой опухоли пищевода 2 степени зависит от методики лечения. При успешной операции пятилетняя продолжительность жизни составляет пятьдесят процентов. На третьей стадии успешность лечения составляет около десяти процентов.
Рак 4 степени очень неблагоприятный в плане прогноза. Человек не может долго жить с метастазами и только десять процентов больных после химиотерапии и облучения могут прожить один год. Своевременная диагностика и новейшие методики лечения позволяют успешно бороться с раком.
На сегодняшний день нет стопроцентных методов, позволяющих избежать онкологического процесса. Профилактика рака пищевода заключается в ведении здорового образа жизни, избегании предрасполагающих факторов и периодическом обследовании у гастроэнтеролога.
источник
Для правильного определения показаний к операции и достоверной оценки результатов лечения в нашей стране широко используется классификация рака пищевода, приведенная в инструкции Министерства здравоохранения СССР от 1956 г.
Согласно этой классификации, различают четыре стадии рака пищевода: I стадия — опухоль располагается в пределах слизистой оболочки, метастазов нет; II стадия — опухоль прорастает подслизистый слой и внутренние слои мышечной оболочки, имеются единичные метастазы в ближайших лимфатических узлах; III стадия — опухоль прорастает все слои стенки пищевода и периэзофагеальную клетчатку, имеются регионарные метастазы; IV стадия — опухоль прорастает соседние органы, имеются отдаленные метастазы.
По международной системе TNM стадию опухоли определяют в зависимости от глубины инвазии (Т), вовлечения лимфоузлов (N) и наличия метастазов (М):
Т — первичная опухоль.
Tis — преинвазивная карцинома.
Т0 — нет проявлений первичной опухоли.
Tj — опухоль вовлекает менее 5 см длины пищевода, не вызывая сужения его просвета. Циркулярного поражения стенок пищевода нет. Внепищеводного распространения опухоли не отмечается.
Tj — опухоль более 5 см по длине пищевода. Опухоль любого размера, вызывающая сужение просвета пищевода. Опухоль, распространяющаяся на все стенки пищевода. Внепищеводного распространения опухоли не отмечается.
Тз — опухоль распространяется на соседние структуры.
Примечание. Сужение пищевода определяется при проведении рентгенологического исследования, эндоскопически либо клинически.
Внепищеводное распространение рака определяется при клиническом, рентгенологическом или эндоскопическом исследовании. Это может быть:
а) вовлечение возвратного, диафрагмального или симпатического нерва;
б) образование пищеводно-респираторных и других внутренних свищей;
в) переход на трахею или бронхи;
г) обструкция непарной, полунепарной или верхней полой вены;
д) наличие выпота в плевральной полости.
N — регионарные лимфатические узлы.
No — регионарные лимфатические узлы не определяются;
Nj — подвижные лимфатические узлы на стороне поражения;
Nla — увеличенные лимфатические узлы не содержат метастазов;
Nig — содержат метастазы;
N2 — подвижные лимфатические узлы на противоположной стороне либо двусторонние; N2a — не содержат метастазов; N26 — содержат метастазы; N3 — фиксированные лимфатические узлы.
Примечание. При расположении опухоли в грудном отделе пищевода, когда нет возможности определить наличие увеличенных лимфатических узлов, должен ставиться индекс NX и, в зависимости от добавочной гистологической информации, — знак минус или плюс (находки во время операции или медиастиноскопии).
М — отдаленные метастазы.
MQ — нет проявлений отдаленных метастазов в лимфатические узлы или другие органы; Mj — имеются отдаленные метастазы; М1а— метастазы в отдаленные лимфатические узлы; Mj5
другие отдаленные метастазы.
Особо выделяют поверхностный рак пищевода — опухоль, распространяющуюся только в пределах слизистого и подслизистого слоев и соответствующую критериям TjS и Tj действующей классификации TNM.
Клиника и диагностика. В клинической картине рака пищевода выделяют местные и общие проявления. К сожалению, как и при многих других локализациях рака, на ранней стадии опухоль чаще всего развивается бессимптомно.
А.А.Русанов, изучив клиническую картину у 780 больных раком пищевода, выяснил, что первыми проявлениями болезни являются дисфагия (у. 73 % больных), боль (у 17,2 %), загрудинный дискомфорт (у 5,2 %), слюнотечение (у 4 %), похудание и слабость (у 2,2 %), регургитация (у 1,9 %), осиплость голоса (у 0,1 %).
Первое проявление рака пищевода — дисфагия, в сущности уже поздний симптом, свидетельствующий о значительном поражении. Только у некоторых больных дисфагия возникает рано, когда при опухоли небольшого размера, не суживающей просвет пищевода, возникает локальный эзофагит, вызывающий рефлекторный эзофагоспазм.
Как правило, при подробном расспросе удается выяснить, что у больного в прошлом уже были эпизоды дисфагии. Однако часто пациенты не придают этому значения, считая, что они всего лишь «подавились» более или менее крупным куском пищи. Обычно это связывается с торопливой едой и вскоре забывается. Лишь повторение дисфагии заставляет больного фиксировать внимание на этом факте и обратиться к врачу.
Характерно постепенное нарастание дисфагии, иногда в течение многих месяцев и даже 1,5—2 лет. Временами проходимость пищевода может улучшаться в связи с распадом опухоли.
Дисфагия проявляется раньше при локализации опухоли в шейном отделе пищевода, при раке нижней трети пищевода этот симптом может возникнуть поздно. У пожилых людей дисфагия в течение длительного времени может появляться эпизодически, что связано с медленным ростом опухоли, расположенной на одной из стенок пищевода. Только когда опухоль прорастает 2/з—3/4 окружности пищевода, дисфагия становится постоянной. Вначале застревает грубая, плохо пережеванная пища, которую приходится запивать водой. В дальнейшем больные вынуждены переходить на полужидкую и жидкую пищу. При раке нижней трети пищевода и при раке кардии с переходом на пищевод дисфагия нередко проявляется уже при значительном распространении опухоли, и больные нередко ощущают задержку пищи в области шейного отдела пищевода, т.е. значительно выше уровня расположения опухоли.
Реже встречаются другие локальные симптомы — боль за грудиной и в спине; чувство дискомфорта или инородного тела в горле, за грудиной; регургитация, гиперсаливация, тошнота, отрыжка, осиплость голоса. Из-за прорастания или метастазирования в область верхнего гортанного нерва нарушается акт глотания, при сохраненной, хотя и не полностью, проходимости пищевода.
Боль при раке пищевода, наблюдающаяся обычно при проглатывании пищи, бывает различной — от очень слабой, граничащей с «неприятными ощущениями», до выраженной; вне еды боль обычно отсутствует. При кардиальном раке с переходом на пищевод боль может возникать после еды, как при язвенной болезни. Медленное развитие рака приводит к значительному расширению пищевода над сужением (иногда как при кардиоспазме III стадии).
Тошнота и отрыжка встречаются довольно часто. Отрыжка долгое время может быть единственным симптомом: раковая инфильтрация стенок физиологической кардии, препятствует процессу полного сокращения. При раке нижней трети пищевода вследствие развивающейся недостаточности кардии наблюдается отрыжка, а у некоторых больных — и изжога.
Осиплость голоса — симптом поражения раковой опухолью или ее метастазами возвратного нерва, указывает на запущенность заболевания.
Похудание, слабость, быстрая утомляемость связаны как с раковой интоксикацией и с белково-энергетической недостаточностью, возникающей из-за нарушения проходимости пищевода при запущенном процессе.
Основная роль в диагностике рака пищевода принадлежит рентгенологическому и эндоскопическому методам исследования. При начальных стадиях рака рентгенологически выявляется дефект наполнения различной формы на одной из стенок пищевода (рис. 50, а,б). В отличие от доброкачественных опухолей в области дефекта определяется ригидность пищеводной стенки. Следует знать, что если опухоль локализуется только на одной из стенок пищевода, то просвет его в этой области может быть даже несколько расширен. Сужение просвета пищевода наступает при циркулярном поражении органа.
При больших опухолях характерными являются обрыв складок слизистой оболочки в области патологического процесса, неровность и полицикличность контуров пищевода. При экзофитных опухолях на рентгенограммах образование может иметь бугристый вид. Для блюдцеобразной карциномы характерен дефект наполнения в виде овала, вытянутого по длиннику пищевода, нередко с изъязвлением в центре в виде депо бария (рис. 51, а,б). При значительном сужении исследование лучше выполнять с жидкой бариевой взвесью или с водорастворимым контрастным веществом: канал опухоли нередко выглядит эксцентричным, извитым, ригидным, с изъеденными контурами. Выше стеноза пищевод расширен, степень расширения зависит от выраженности стеноза и длительности заболевания. Томограммы в различных проекциях позволяют выявить увеличенные лимфатические узлы средостения. При кардиоэзофагеальном раке нередко наиболее информативные данные получают при исследовании больного в горизонтальном положении.
Для уточнения степени прорастания опухоли в соседние структуры раньше довольно широко применяли рентгеновское исследование в условиях пневмомедиастинума. В настоящее время с этой целью используют менее инвазивные, но более информативные методы исследования — рентгеновскую компьютерную томографию (рис. 52) и внутрипищеводную ультрасонографию.
Эзофагоскопия показана при малейшем подозрении на рак пищевода; она выявляет локализацию, размер опухоли, ее гистологическую структуру, для чего обязательно берут мазки, проводят эндо- и щеточную биопсию с последующим гистологическим и цитологическим исследованием.
Макроскопически ранние формы рака пищевода при этом виде исследования представляются в виде плотного белесоватого бугорка или, при подслизистом росте, в виде ригидного участка, который определяется надавливанием концом эндоскопа на стенку пищевода. При дальнейшем прогрессировании экзофитной опухоли бывают видны беловатые или розовые массы, нередко имеющие вид цветной капусты. Биопсия в таких случаях всегда эффективна и позволяет подтвердить диагноз. При язвенных и скиррозных формах, когда имеется выраженное локальное воспаление слизистой оболочки, особенно при резком сужении, не всегда удается увидеть опухоль и прицельно выполнить эндобиопсию.
Поэтому иногда биопсию (при отрицательном результате) приходится повторять.При раке среднего и особенно верхнего грудного отдела пищевода показана трахеобронхоскопия для выявления инвазии трахеи и бронхов — это может кардинальным образом повлиять на выбор лечебной тактики.
Трансэзофагеальная ультрасонография является наряду с компьютерной томографией наиболее точным методом определения глубины инвазии опухоли. Она также имеет определенную ценность в выявлении регионарных метастазов.
А.Ф. Черноусов, П.М. Богопольский, Ф.С. Курбанов
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Наиболее часто встречающейся злокачественной опухолью пищевода является плоскоклеточная карцинома, за ней следует аденокарцинома. Симптомы рака пищевода включают прогрессирующую дисфагию и потерю веса. Диагноз «рак пищевода» устанавливается эндоскопией с последующей КТ и эндоскопическим УЗИ для верификации стадии процесса. Лечение рака пищевода зависит от стадии и в целом включает хирургическое лечение с или без химио- и лучевой терапии. Долгосрочное выживание наблюдается в небольшом проценте случаев, за исключением пациентов с ограниченным поражением.
Ежегодно в США диагностируется приблизительно 13 500 случаев рака пищевода и 12 500 смертельных исходов.

Ежегодно в США диагностируется приблизительно 8000 случаев. Заболевание более характерно для районов Азии и Южной Африки. В США плоскоклеточный рак встречается в 4-5 раз чаще среди чернокожих жителей, чем белых, и в 2-3 раза чаще среди мужчин, чем женщин.
Первоочередными факторами риска являются злоупотребление алкоголем и использование табака в любой форме. Другими факторами являются ахалазия, human papillomavirus, химический ожог щелочью (приводящий к стриктуре), склеротерапия, синдром Пламмера-Винсона, облучение пищевода и мембраны пищевода. Генетические факторы неясны, но у пациентов с кератодермией (ладонный и подошвенный гиперкератоз), аутосомно-доминантными заболеваниями рак пищевода в возрасте 45 лет встречается у 50 %, а в возрасте 55 лет — у 95 % пациентов.
Аденокарцинома поражает дистальный отдел пищевода. Заболеваемость увеличивается; она составляет 50 % рака пищевода у людей с белым цветом кожи и в 4 раза чаще встречается среди людей с белым цветом кожи, чем у чернокожих. Алкоголь не является важным фактором риска, но курение способствует развитию опухоли. Аденокарциному дистального отдела пищевода трудно дифференцировать с аденокарциномой кардиального отдела желудка ввиду прорастания опухоли в дистальный отдел пищевода.
Большинство аденокарцином развивается в пищеводе Берретта, который является следствием хронической желудочно-пищеводной рефлюксной болезни и рефлюкс-эзофагита. При пищеводе Берретта цилиндроклеточная, железистая, кишечноподобная слизистая оболочка заменяет многослойный плоский эпителий дистального отдела пищевода в течение фазы заживления при остром эзофагите.

Более редкие злокачественные опухоли включают веретенообразноклеточную карциному (плохо дифференцированный вариант плоскоклеточной карциномы), бородавчатую карциному (хорошо дифференцированный вариант плоскоклеточной карциномы), псевдосаркому, мукоэпидермоидную карциному, аденоплоскоклеточную карциному, цилиндрому (аденокистозная карцинома), первичную овсяноклеточную карциному, хориокарциному, карциноидную опухоль, саркому и первично злокачественную меланому.
Метастатический рак пищевода составляет 3 % рака пищевода. Меланома и рак молочной железы могут метастазировать в пищевод; другие источники включают раковые поражения головы и шеи, легких, желудка, печени,почек, простаты,яичка и костей. Эти опухоли обычно поражают свободную соединительно-тканную строму вокруг пищевода, тогда как первичные раковые поражения пищевода начинаются со слизистой оболочки или подслизистой основы.
Начальные стадии рака пищевода обычно протекают бессимптомно. Дисфагия появляется, когда просвет пищевода становится меньше 14 мм. Сначала у пациента появляется затрудненное проглатывание твердой пищи, затем полутвердой и, наконец, жидкой пищи и слюны; это устойчивое прогрессирование предполагает процесс злокачественного роста, а не спазм, доброкачественное кольцо Шатцки или пептическую стриктуру. Может наблюдаться боль в груди, обычно иррадиирующая кзади.
Потеря веса, даже при наличии у пациента хорошего аппетита, является почти универсальным признаком. Сдавление возвратного гортанного нерва может привести к параличу голосовых связок и хрипоте. Компрессия симпатических нервов может привести к появлению синдрома Горнера, а сдавление нерва в другом месте может вызвать боль в спине, икоту или паралич диафрагмы. Поражение плевры с плевральным выпотом или метастазирование в легкие могут вызвать одышку. Внутрипросветный рост опухоли может вызывать боль при глотании, рвоту, рвоту с кровью, мелену, железодефицитную анемию, аспирацию и кашель. Возникновение свищей между пищеводом и трахеобронхиальным деревом может привести к абсцессу легкого и пневмонии. Другие выявленные нарушения могут включать синдром верхней полой вены, раковый асцит и боли в костях.
Характерно лимфатическое метастазирование во внутренние яремные, шейные, надключичные, медиастинальные и чревные узлы. Опухоль обычно метастазирует в легкие и печень и иногда в отдаленные зоны (напр., кости, сердце, мозг, надпочечники, почки, брюшина).
Скрининговые тесты в настоящее время отсутствуют. Пациентам с подозрением на рак пищевода необходимо выполнить эндоскопию с цитологией и биопсией. Несмотря на то что пассаж бария может демонстрировать обструктивное поражение, эндоскопия необходима для биопсии и исследования ткани.
Пациентам с идентифицированным раком необходимо выполнить КТ груди и КТ брюшной полости для определения степени распространения опухоли. При отсутствии признаков метастазирования требуется выполнение эндоскопического УЗИ с целью определения глубины прорастания опухоли в стенку пищевода и регионарные лимфатические узлы. Полученные данные позволяют определить терапию и прогноз.
Должны быть выполнены основные анализы крови, включая общий анализ крови, электролиты и функциональные печеночные пробы.

Лечение рака пищевода зависит от стадии опухолевого роста, размера, локализации и пожеланий пациента (многие воздерживаются от агрессивного лечения).
У пациентов с 0,1 и На стадиями заболевания хороший результат достигается хирургической резекцией; химио- и лучевая терапия не требуются. При IIb и III стадиях только хирургического лечения недостаточно из-за низкой выживаемости; эффективность операции и выживание увеличиваются при дооперационном (дополнение) использовании лучевой и химиотерапии с целью уменьшения объема опухоли до резекции. Паллиативное комбинированное лечение рака пищевода, включающее лучевую и химиотерапию, показано пациентам, отказавшимся от хирургического лечения или имеющим противопоказания. Эффективность только лучевой или химиотерапии очень небольшая. Пациенты с заболеванием IV стадии нуждаются только в паллиативной терапии и не требуют хирургического лечения.
Опухоль (максимальная инвазия)
Метастазы в регионарные лимфатические узлы
1 Классификация TNM: Tis — карцинома in situ; T1 — собственная пластинка или подслизистая оболочка; Т2 — собственно мышечный слой; ТЗ — адвентиция; Т4 — смежные структуры. N0 — нет; N1 — имеются. М0 — нет; М1 — имеются.
После лечения пациентам показаны ск-рининговые повторные эндоскопическое и КТ-исследования шеи, груди и брюшной полости каждые 6 месяцев в течение 3 лет, а затем 1 раз в год.
Пациенты с пищеводом Берретта нуждаются в интенсивном долговременном лечении пищеводно-желудочной рефлюксной болезни и эндоскопическом наблюдении для контроля злокачественного перерождения в интервале от 3 до 12 месяцев в зависимости от степени метаплазии.
Для лечения требуется резекция единым блоком с удалением всей опухоли на уровне неизмененных тканей дистальнее и проксимальнее опухоли, а также всех потенциально пораженных лимфатических узлов и частично проксимального отдела желудка, содержащего дистальныи путь лимфатического оттока. Операция требует дополнительной мобилизации желудка кверху с формированием эзофагогастро-анастомоза, мобилизации тонкой или толстой кишки. Пилоропластика обеспечивает обязательное дренирование желудка, так как удаление пищевода обязательно сопровождается двусторонней ваготомией. Такое обширное хирургическое вмешательство плохо переносится пациентами старше 75 лет, особенно с сопутствующей основной сердечной или легочной патологией [фракция выброса менее 40%, или FE^ (принудительный объем выдоха за 1 секунду) 50 %) наблюдается в 10-40 %, но в целом эффективность незначительная (небольшое сжатие опухоли) и временная. Различий в эффективности препаратов не отмечается.
Обычно используются в комбинации цисплатин и 5-флюороурацил. В то же время несколько других препаратов, включая митомицин, доксорубицин, виндесин, блеомицин и метотрексат, также являются достаточно активными при плоскоклеточной карциноме.

Паллиативное лечение рака пищевода направлено на редукцию эзофагеальной обструкции, достаточной для перорального питания. Жалобы при эзофагеальной обструкции могут быть существенными и касаться саливации и рецидивирущей аспирации. Варианты лечения включают процедуры дилатации (бужирование), пероральную постановку стентов, лучевую терапию, лазерную фотокоагуляцию и фотодинамическую терапию. В некоторых случаях требуется цервикальная эзофагостомия с выведением еюностомы для питания.
Эффективность дилатации пищевода сохраняется немногим больше нескольких дней. Гибкая металлическая петля для стентирования более эффективна для поддержания проходимости пищевода. Могут использоваться некоторые покрытые пластмассой модели для закрытия трахеоэзофагеальных свищей, а некоторые модели с клапаном, предотвращающие рефлюкс в случае необходимости размещения стента вблизи нижнего пищеводного сфинктера.
Эндоскопическая лазерная коагуляция может быть эффективной при дисфагии, так как она прожигает через опухоль центральный канал и может быть повторена при необходимости. Фотодинамическая терапия предусматривает введение порфимера натрия, производного гематопорфирина, который захватывается тканями и действует как оптический сенсибилизатор. При активации лазерным лучом, направленным на опухоль, это вещество выделяет цитотоксический синглетный кислород, который разрушает клетки опухоли. Пациенты, получающие это лечение, должны избегать пребывания на солнце до 6 недель после лечения, так как кожа также становится чувствительной к свету.
Пищевая поддержка энтеральным или парентеральным питанием увеличивает устойчивость и выполнимость всех методов лечения. Эндоскопическая или хирургическая интубация для кормления обеспечивает более долгосрочное питание в случае обструкции пищевода.
Поскольку почти все случаи рака пищевода являются фатальными, забота в конце жизни должна быть направлена на стремление уменьшить проявления заболевания, особенно это касается боли и неспособности проглатывать слюну. В определенный момент большинство пациентов нуждаются в значительных дозах опиатов. Пациентам необходимо посоветовать в ходе болезни принять распорядительные решения и сделать записи своих пожелании в случае запущенности процесса.
источник
Рак пищевода – злокачественная опухоль, формирующаяся из разросшегося и переродившегося эпителия стенки пищевода. Клинически рак пищевода проявляется прогрессирующими расстройствами глотания и, как следствие, снижением массы тела в результате недостаточного питания. Первоначально, как правило, обнаруживают опухолевое образование при рентгенографии, эндоскопическом исследовании, КТ или УЗИ. Диагноз — рак пищевода — устанавливают после проведения гистологического исследования биоптата новообразования на предмет обнаружения злокачественных клеток.
Рак пищевода – злокачественная опухоль, формирующаяся из разросшегося и переродившегося эпителия стенки пищевода. Клинически рак пищевода проявляется прогрессирующими расстройствами глотания и, как следствие, снижением массы тела в результате недостаточного питания. Первоначально, как правило, обнаруживают опухолевое образование при рентгенографии, эндоскопическом исследовании, КТ или УЗИ. Диагноз — рак пищевода — устанавливают после проведения гистологического исследования биоптата новообразования на предмет обнаружения злокачественных клеток.
Как и всякое злокачественное новообразование, рак пищевода имеет тем более неблагоприятный прогноз, чем позднее выявлено заболевание. Раннее обнаружение рака способствует более выраженному эффекту, опухоли на 3-4 стадии обычно не подлежат полному излечению. При прорастании раковой опухолью стенок пищевода поражаются окружающие ткани средостения, трахею, бронхи, крупные сосуды, лимфатические узлы. Опухоль склонна к метастазированию в легкие, печень, может распространяться по пищеварительному тракту в желудок и кишечник.
В настоящее время механизмы развития рака пищевода до конца не изучены. Факторами, способствующими возникновению злокачественной опухоли, являются: курение, злоупотребление алкоголем, употребление излишне горячей и слишком холодной пищи, производственные вредности (вдыхание токсических газов), содержание тяжелых металлов в питьевой воде, химические ожоги пищевода при проглатывании едких веществ.
Регулярное вдыхание воздуха, содержащего пылевую взвесь вредных веществ (при проживании в задымленной местности, работе в непроветриваемых помещениях с высокой концентрацией производственной пыли), также может способствовать развитию рака.
Заболеваниями, способствующими развитию рака пищевода, является гастроэзофагеальная болезнь, ожирение, кератодермия. Грыжи пищевода, ахлозия (расслабление нижнего сфинктера пищевода) способствуют регулярному рефлюксу – забросу содержимого желудка в пищевод, что в свою очередь ведет к развитию специфического состояния: болезни Барретта.
Болезнь Баррета (пищевод Баррета) характеризуется перерождением эпителиальной выстилки пищевода по типу желудочного эпителия. Это состояние считают предраковым, как и большинство эпителиальных дисплазий (нарушений развития ткани). Отмечено, что рак пищевода чаще возникает у лиц старше 45 лет, мужчины страдают им в три раза чаще женщин.
Развитию рака способствует питание, содержащее недостаточное количество овощей, зелени, белка, минералов и витаминов. Нерегулярное питание, склонность к перееданию также оказывают негативное влияние на стенки пищевода, что может способствовать снижению защитных свойств. Одним из факторов озлокачествления предраковых образований является снижение иммунитета.
Рак пищевода классифицируется согласно международной номенклатуре TNM для злокачественных новообразований:
- по стадии (Т0 – предрак, карцинома, неинвазивная эпителиальная опухоль, Т1 – рак поражает слизистую, Т2 — опухоль прорастает в подслизистый слой, Т3 – поражены слои вплоть до мышечного, Т4 – проникновение опухоли сквозь все слои стенки пищевода в окружающие ткани);
- по распространению метастазов в региональных лимфоузлах (N0 – нет метастазов, N1 – есть метастазы);
- по распространению метастазов в отдаленных органах (М1 – есть, М0 – нет метастазов).
Также рак может классифицироваться по стадиям от первой до четвертой в зависимости от распространенности опухоли в стенке и ее метастазирования.
Рак пищевода ранних стадий чаще всего не проявляется клинически, симптоматика начинает проявляться при наличии уже довольно крупной опухоли, мешающей продвижению пищи. Самым распространенным симптомом рака пищевода является расстройство глотания – дисфагия. Больные стремятся принимать жидкую пищу, более твердая застревает в пищеводе, создавая ощущение «комка» за грудиной.
При прогрессировании опухоли может отмечаться болезненность за грудиной, в глотке. Боль может отдавать в верхнюю часть спины. Снижение проходимости пищевода способствует возникновению рвоты. Как правило, продолжительный недостаток питания (связанный с затрудненным приемом пищи) приводит к общей дистрофии: снижению массы тела, расстройству работы органов и систем.
Часто рак пищевода сопровождается постоянным сухим кашлем (возникает рефлекторно как следствие раздражения трахеи), охриплостью (хронический ларингит). На терминальных стадиях развития опухоли в рвоте и кашле можно обнаружить кровь. Все клинические проявления рака пищевода неспецифичны, но требуют безотлагательного обращения к врачу. Регулярного диспансерного наблюдения у гастроэнтеролога требуют больные, страдающие болезнью Баррета, как лица с высоким риском развития рака пищевода.
Как всякое новообразование, опухоль пищевода можно назвать злокачественной только после проведения биопсии и выявления раковых клеток. Для визуализации опухли применяются: рентгенография легких (иногда можно увидеть формирование очагов рака в легких и средостении), контрастная рентгенография с барием позволяет обнаружить опухолевое образование на стенках пищевода. Эндоскопическое исследование (эзофагоскопия) позволяет детально осмотреть внутреннюю стенку, слизистую, обнаружить новообразование, исследовать его размер, форму, поверхность, наличие или отсутствие изъязвлений, некротизированных участков, кровоточивости. При эндоскопическом ультразвуковом исследовании можно определить глубину прорастания опухоли в стенку пищевода и окружающие ткани и органы.
УЗИ брюшной полости дает информацию о наличие метастазов рака пищевода. МСКТ и магнитно-резонансная томография позволяет получить детальные снимки внутренних органов, выявить изменения лимфоузлов, органов средостения, состояние сосудов и прилегающих тканей. Позитронно-эмиссионная томография (ПЭТ) дополняет эти исследования, выявляя злокачественные ткани. При лабораторном исследовании крови определяется присутствие онкомаркеров.
Тактика лечения рака пищевода зависит от его локализации, размера, степени инфильтрации стенки пищевода и окружающих тканей опухолью, наличием или отсутствием метастазов в лимфоузлах и других органах, общего состояния организма. Как правило, в выборе терапии принимает участие несколько специалистов: гастроэнтеролог, онколог, хирург, специалист по лучевой терапии (радиолог). В большинстве случаев комбинируют все три основных методики лечения злокачественных новообразований: хирургическое удаление опухоли и пораженных тканей, радио-лучевая терапия и химиотерапия.
Хирургическое лечение рака пищевода заключается в резекции части пищевода с опухолью и прилежащими тканями, удаление располагающихся рядом лимфатических узлов. После чего оставшийся участок пищевода соединяют с желудком. При этом для пластики пищевода могут использовать как ткань самого желудка, так и кишечную трубку. Если опухоль не подлежит полному удалению, то ее иссекают частично, чтобы освободить просвет пищевода.
В послеоперационном периоде пациенты питаются парентерально, пока не восстановится возможность употреблять пищу обычным способом. Для предупреждения развития инфекции в послеоперационном периоде больным назначают антибиотикотерапию. Для уничтожения оставшихся злокачественных клеток дополнительно возможно проведение курса лучевой терапии.
Лучевая противораковая терапия заключается в облучении пораженного участка тела рентгеновским излучением высокой интенсивности. Существует внешняя радиационная терапия (облучение проводят из внешнего источника в область проекции облучаемого органа) и внутренняя радиотерапия (облучение введенными в организм радиоактивными имплантантами). Нередко лучевая терапия становится методикой выбора при невозможности осуществления хирургического удаления опухоли.
Химиотерапия при раке пищевода применяется в качестве вспомогательного метода подавления активности раковых клеток. Химиотерапию проводят с помощью сильных цитотоксических препаратов. Больным, которым невозможно произвести хирургическую коррекцию просвета пищевода, с целью облегчения глотания показана фотодинамическая терапия. Эта методика заключается в ведении в опухолевую ткань светочувствительного вещества, после чего воздействуют на рак лазером, разрушая его. Однако добиться с помощью этой методики полного уничтожения злокачественного образования нельзя – это паллиативная терапия. По окончании курса противоопухолевого лечения все больные обязательно находятся на онкологическом учете и регулярно проходят комплексное обследование.
Основное осложнение рака пищевода – это похудание, возникающее в результате прогрессирующей дисфагии. Также могут возникать различные алиментарные расстройства (алиментарная дистрофия, гиповитаминоз) как следствие недостаточности питания. Злокачественная опухоль может осложняться присоединением бактериальной инфекции. Помимо этого, опухоль может изъязвляться и кровоточить.
Химиотерапия зачастую сопровождается выраженными побочными эффектами: облысение (алопеция), тошнота и рвота, диарея, общая слабость, головные боли. Пациенты, которым проводилась фотодинамическая терапия, должны избегать прямых солнечных лучей в ближайшие месяцы, поскольку их кожа приобретает особую чувствительность к свету.
Излечение рака пищевода возможно на ранних стадиях, когда злокачественный процесс ограничен стенкой пищевода. В таких случаях хирургическое иссечение опухоли в сочетании с радио-лучевой терапией дает весьма положительный эффект, есть все шансы к полному выздоровлению. Когда рак обнаружен уже на стадии метастазирования и опухоль прорастает в глубокие слои, прогноз неблагоприятный, полное излечение, как правило, невозможно.
В тяжелых случаях, старческом возрасте и при невозможности полного удаления опухоли применяют паллиативное лечение для восстановления нормального питания. Выживаемость пациентов с неоперированным раком пищевода не превышает 5%.
Специфической профилактики рака пищевода не существует. Желательно избегать курения и злоупотребления алкоголем, регулярно проводить обследование пищеварительного тракта на предмет заболеваний, являющихся предраковыми состояниями, следить за своим весом.
В случае имеющейся гастроэзофагеальной болезни регулярно проводить эндоскопическое обследование. Больным с пищеводом Баррета показана ежегодная биопсия.
источник
Рак пищевода – это онкологическое заболевание, при котором на стенке пищевода появляется злокачественная опухоль. Болезнь распространена довольно широко и занимает шестое место среди раковых опухолей. Первыми признаками болезни являются затруднения при глотании грубой пищи, вызванные сужением пищевода.
От рака пищевода чаще страдают люди пожилого возраста. Среди больных больше мужчин. Это связано с тем, что появлению опухоли способствует курение и употребление крепких спиртных напитков. Такие вредные привычки повышают риск развития болезни в десятки раз.
Раковые опухоли чаще всего возникают в среднем и нижнем отделах пищевода. Самая распространенная форма рака пищевода развивается из клеток плоского эпителия. На втором месте аденокарцинома, которая образуется из железистых клеток. В 10% случаев эта форма рака сопровождается опухолью в ротовой полости: рак губы, неба, миндалин, гортани.
На планете существуют районы, где вероятность развития опухоли очень высокая – это «пояс рака пищевода», который находится в Азии. Сюда входят Иран, республики Средней Азии, некоторые районы Сибири, северные области Китая и Японии. Такую особенность связывают с тем, что в этой местности традиционно употребляют много маринованных блюд, а свежих овощей и фруктов значительно меньше. А вот представители негроидной расы болеют в 6 раз реже, чем европейцы.
- Экзофитные опухоли, растущие в просвет пищевода и возвышающиеся над слизистой оболочкой.
- Эндофитные опухоли, растущие в подслизистом слое, в толще стенки пищевода.
- Смешанные опухоли склонны к быстрому распаду и появлению на их месте язвы.
- Плоскоклеточный рак – опухоль развивается из клеток плоского эпителия.
Разновидности:
- поверхностный, в виде эрозии или бляшки на стенках пищевода. Отличается более легким течением, не достигает больших размеров.
- глубоко-инвазивный, поражающий глубокие слои пищевода. Может иметь форму гриба или язвы. Склонен к образованию метастазов в трахею, бронхи и сердце.
0 стадия. Раковые клетки лежат на поверхности пищевода и не проникают вглубь его стенок.
I стадия. Опухоль растет вглубь слизистого слоя, но не затрагивает мышечный. Метастазы отсутствуют. Больной не ощущает никаких признаков болезни, но опухоль хорошо видна при проведении эндоскопии.
II стадия.В некоторых случаях может проявляться нарушение глотания, но чаще болезнь протекает бессимптомно.
Подстадия IIА. Опухоль проросла в мышечный и соединительнотканный слой пищевода, но не затронула окружающие органы и не образовала метастазы.
Подстадия IIВ. Опухоль проросла в мышечную оболочку пищевода, но не поразила наружный слой, однако в ближайших лимфоузлах образовались метастазы.
III стадия. Выражены нарушения глотания, потеря веса и другие признаки рака. Опухоль проросла насквозь все слои пищевода. Она пустила метастазы в окружающие органы и ближайшие лимфатические узлы.
IV стадия. Если метастазы обнаруживаются в отдаленных лимфатических узлах и органах, независимо от размера опухоли, диагностируется IV стадия. На этом этапе лечение затруднено и прогноз неблагоприятный.
На начальных этапах, когда опухоль еще незначительных размеров, человек не ощущает никаких признаков болезни.
Первым симптомом рака пищевода является дисфагия – затруднение при глотании. Появляется ощущение, что проглоченная порция застряла в пищеводе и ее необходимо запить большим количеством воды. В отличие от сужения пищевода при спазме, в этом случае нарушение глотания ощущается постоянно и усиливается со временем.
Некоторые не придают значения такому симптому. Но если провести тщательное обследование на этом этапе, то больной имеет хорошие шансы на выздоровление.
Постепенно опухоль увеличивается в размерах и сужает просвет пищевода. Человек испытывает неприятные ощущения во время еды, он вынужден отказаться от грубой пищи: мясо, яблоки, хлеб. Больной начинает употреблять полужидкие перемолотые блюда: каши, супы-пюре. Но из-за того, что просвет пищевода постепенно сужается, остается возможность глотать только жидкость: бульон, молоко, кисель. Человек почти полностью отказывается от еды и это вызывает сильное истощение. Организм не получает достаточное количество пищи, начинается сильное похудение. Больной ощущает постоянный голод и сильную слабость.
Пищеводная рвота или срыгивание возникает в результате закупорки пищевода, и пища возвращается обратно.
Застой остатков пищи в пищеводе вызывает неприятный запах изо рта, который особенно заметен по утрам. Язык обложен, больной жалуется на тошноту.
Если опухоль распространилась на другие органы грудной полости, то возникают характерные симптомы. Если метастазы (вторичные раковые опухоли) возникли в легких, то появляются тупые боли в груди, одышка, кашель, набухание надключичной ямки.
Если опухоль проросла в возвратный нерв или метастазы распространились на голосовые связки, то наблюдается осиплость голоса.
В результате общей реакции организма на раковую опухоль незначительно поднимается температура до 37,5. У больных отмечается упадок сил и апатия, быстрая утомляемость.
Если возникло подозрение на рак пищевода, то врач назначает исследование для подтверждения диагноза, определения местоположения опухоли, ее степени и наличия метастазов.
Рентгенологическое обследование.
Для того чтобы получить точную картину изменений в пищеводе больному дают выпить контрастное вещество – жидкий барий. Он обволакивает стенки пищевода и орган хорошо видно на снимке. Таким образом, можно выявить сужение просвета пищевода, утолщение или истончение стенок, язву. Выше сужения обычно заметно расширение пищевода.
Эзофагоскопия.
С помощью эндоскопа, тонкой трубки, на конце которой есть крошечная камера, можно осмотреть пищевод изнутри. Трубку осторожно вводят больному через рот, а картинка выводится на экран монитора. При этом удается увидеть все изменения на слизистой оболочке, отличить спазм пищевода от раковой опухоли. Эндоскоп позволяет не только определить размеры поражения, но и взять образец ткани для биопсии.
Бронхоскопия.
Эндоскоп вводят в дыхательные пути, чтобы определить состояние голосовых связок, трахеи и бронхов. Это делается для выявления метастазов в дыхательных органах.
Компьютерная томография (КТ).
Метод основан на действии рентгеновских лучей. Датчик вращается вокруг пациента, лежащего на специальном столе, и делает множество снимков. Потом они сопоставляются в компьютере, и таким образом удается составить подробную картину изменений во внутренних органах. Этот метод позволяет оценить размеры опухоли и прорастание рака в близлежащие органы. А также наличие метастазов в лимфатических узлах и отдаленных органах.
Ультразвуковое исследование (УЗИ).
Пациент лежит на кушетке, а врач водит датчиком по животу. На кожу наносится специальный гель, чтобы улучшить проводимость ультразвука. Излучатель посылает звуковые волны высокой частоты, а датчик улавливает эти волны, отраженные от внутренних органов. Из-за того, что разные ткани по-разному поглощают излучение, удается выявить опухоль. УЗИ помогает определить ее размер и наличие вторичных новообразований в брюшной полости и лимфоузлах.
Лапароскопия. 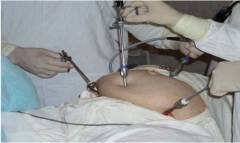
Хирургическое лечение применяют в том случае, когда опухоль находится в нижней или средней части пищевода. Его преимущество в том, что в ходе операции удается восстановить просвет пищевода и нормализовать питание.
Первый тип операций: вырезают пораженный участок пищевода, отступая вверх и вниз не менее чем по 5 см. Иногда при этом удаляют и верхний отдел желудка. Оставшуюся часть пищевода подшивают к желудку.
Второй тип операций выполняется при раке среднего отдела пищевода. На передней брюшной стенке создают отверстие в желудок для питания через зонд. После этого полностью удаляют пищевод. Часто одновременно удаляют и пораженные раком лимфатические узлы. Если операция прошла успешно, и не обнаружились метастазы, то примерно через год создают искусственный пищевод из участка тонкого кишечника. Такое растянутое во времени лечение проводят потому, что больной может не пережить обширного вмешательства.
У некоторой группы больных с раком пищевода хорошие результаты дает дистанционная гамма-терапия. Она может применяться самостоятельно или курсами до и после операции. Облучение опухоли ионизирующей радиацией приводит к приостановлению роста и деления раковых клеток. Рак постепенно уменьшается в размерах.
Излучение разрывает связи в молекулах ДНК, которые отвечают за передачу генетической информации дочерним клеткам. Лучевая терапия не так опасна для окружающих здоровых тканей в связи с тем, что она действует преимущественно на раковые клетки, которые активно делятся.
Хорошо себя зарекомендовала комбинация лучевой терапии с химиотерапией. Опухоли значительно уменьшаются в размерах, снижается вероятность появления метастазов. Этот метод используют для лечения больных, которым невозможно сделать операцию.
Курс химиотерапии и лучевой терапии проводится за 2-3 недели перед операцией. Такая схема позволяет значительно повысить шансы на успех лечения.
Большое внимание уделяется подготовке больных к операции. Пациенты бывают сильно истощены, поэтому им ежедневно вводят витамины, питательные жидкости, белковые препараты. Если возможно питание через рот, то дают небольшие порции белковой высококалорийной пищи, соки, морсы. В другом случае больного кормят через зонд.
Полное излечение от рака пищевода возможно. Чем раньше пациент обратился за помощью, тем выше шансы, что опухоль удастся полностью уничтожить и не допустить рецидивов.
Рак пищевода имеет относительно медленное течение и, по сравнению с другими онкологическими заболеваниями, и среднюю степень злокачественности. Часто болезнь проявляет себя только на поздних стадиях и когда больной обращается за помощью, то заболевание уже запущено. Если его не лечить, то прогноз всегда неблагоприятный и срок жизни составляет около 6-8 месяцев. От момента возникновения болезни продолжительность жизни без лечения составляет 5-6 лет.
Если опухоль сильно разрослась и пустила метастазы, то оперировать ее уже нет смысла. В этом случае лучевая терапия продлевает жизнь до 12 месяцев в 10% случаев. Современные методики позволяют улучшить эти показатели.
У больных, которым сделали операцию и провели курс химио- и лучевой терапии, выживаемость более 5 лет составляет:
- на I стадии более 90%;
- на II стадии — 50%;
- на III стадии — около 10%.
Операция при раке пищевода – это единственный шанс на полное выздоровление для больных с I, II и III стадиями. Лучшие результаты наблюдаются у тех пациентов, которые прошли курс лучевой терапии до и после операции.
Операции проводятся пациентам младше 70 лет. При условии, что у них не обнаружены метастазы в других органах.
Противопоказаниями для операции являются:
- Метастазы в лимфатические узлы
- Метастазы в легкие и печень
- Прорастание опухоли в возвратный нерв, аорту, сердце, трахею
- Тяжелые сопутствующие заболевания
- Проблемы в работе сердечно-сосудистой и дыхательной системы.
Таким больным назначается поддерживающее лечение, направленное на улучшение качества жизни.
Самыми опасными считаются опухоли среднего отдела. Это объясняется тем, что они имеют особенность прорастать в сердце, трахею и другие органы. Наиболее легкой считается поверхностная форма рака. Такая опухоль имеет вид бляшки, возвышающийся над поверхностью слизистой. Она не достигает больших размеров и не склонна к прорастанию.
Симптомы заболевания:
- Затруднение глотания
- Срыгивание
- Неприятный запах изо рта
- Жгучие боли за грудиной
- Учащение сердцебиения
- Похудание
Существует несколько видов плоскоклеточного рака пищевода.
- Высокодифференцированный рак – это зрелая форма. Клетки склонны к ороговеванию.
- Умеренно дифференцированный рак. Промежуточная форма, встречается чаще других.
- Малодифференцированный плоскоклеточный рак. Незрелая, неороговевающая форма.
Наилучшие результаты в лечении плоскоклеточного рака дает комбинация хирургических методов и лучевой терапии. Курсы гамма-терапии назначаются до и после операции. Если начать лечение болезни на ранних этапах, то вероятность полного выздоровления достигает 80-90%.
При раке пищевода 3-й степени опухоль проросла через все слои пищевода и затронула окружающие органы. На этой стадии обнаруживаются метастазы в ближайших лимфатических узлах.
Если по состоянию здоровья пациенту можно сделать операцию, то это будет обширное вмешательство. Хирург удалит значительную часть пищевода и лимфатические узлы. В этом случае около 10% больных живут более 5 лет.
Если же опухоль затронула жизненно важные органы, то назначается поддерживающее (паллиативное) лечение. В этом случае продолжительность жизни составляет 8-12 месяцев.
Народные методы лечения рака пищевода требует определенной предварительной подготовки. В первую очередь больной должен отказаться от:
- курения
- употребления алкогольных напитков
- острой, сладкой, соленой пищи
- мясных продуктов
- сладостей
- специй и других раздражающих продуктов питания
Во-вторых, в основу рациона должны составлять продукты из твердой пшеницы, сырые овощи, фрукты и различные соки.
В-третьих, необходимо настроиться только на положительный результат. Больной должен воздерживаться от излишних эмоциональных напряжений. Он обязан достичь духовного равновесия. После чего, можно приступать к курсу лечения рака пищевода народными методами.
- Чеснок, мед и подорожник.
Для начала необходимо приготовить сок чеснока. Берем несколько головок чеснока, очищаем их и душим с помощью чесночницы. Потом через марлю продавливаем мякоть, выжимая чесночный сок.
Следующий шаг – приготовить сок подорожника. Проблема заключается в том, что необходимы молодые листья этого растения. А они собираются в конце мая – начале июня. Поэтому заранее позаботьтесь об этом. Листья и стебли подорожника перемалываются на блендере, пересыпаются незначительным количеством сахара. Полученную кашицу настаивают в прохладном месте в течение 5-7 дней. Потом сок процеживается через марлю, и ставят в холодильник.
Помните, что сок подорожника нужно заготовить впрок.
Способ применения.
Сок чеснока пропивают один раз в день, с утра, перед приемом пищи. При этом соблюдается следующая последовательность:
- 1 неделя – 10 капель;
- 2 неделя – 25 капель;
- 3 неделя – 30 капель;
- С 4 недели по 1 ст.л.
Каждая доза сока чеснока запивается 100 гр. сока подорожника. После чего, через 20-30 минут, необходимо съедать 1 ст.л. меда.
Весь курс лечения длится 2 месяца. После чего необходимо сделать перерыв 2-3 недели и повторить курс. Но сок подорожника необходимо продолжать пить на протяжении года. Два раза в день по 1 ст.л. перед приемами пищи.
Лекарство из лопуха.
Для приготовления этого рецепта подойдет как свежий, так и высушенный корень лопуха большого. Корень этого растения перемалывают на мясорубку или в блендере. Далее в полученную массу подмешивают спирт и мед. Все ингредиенты берут в равных пропорциях. Полученную массу ставят в прохладное место на 5-7 дней. После чего средство готово к употреблению.
Лекарство из лопуха необходимо принимать трижды в день по 2 ст.л. за 20-30 мин. до приема еды. Длительность курса – 3 месяца.
Средство из цветков картофеля.
Основу этого народного средства для лечения рака пищевода составляют цветы картофеля. Для приготовления лекарства собирается свежие соцветья картофеля. Потом цветки сушатся в тени. Высушенное соцветие заливают крутым кипятком в пропорции: на 1 ч.л. – 100 гр. кипятка. Потом накрывают крышкой и дают настояться 3-5 ч.
Полученный настой необходимо принимать по 2 ч.л. трижды в день перед приемами пищи. Лечение длится 1 месяц. Помните, что цветы картофеля содержат токсичные вещества, которые и помогают бороться с недугом. При этом необходимо строго соблюдать указанную дозу, иначе возникает угроза пищевого отравления! В таком случае курс лечения цветками картофеля необходимо приостановить на 1-2 недели.
Травяные отвары.
В качестве усиления вышеперечисленных народных методов и профилактики рака пищевода, народная медицина предлагает разнообразные отвары и настойки. Наиболее эффективными считаются отвары из чистотела, мать-и-мачехи, календулы. Для приготовления этих средств необходимо залить 1 стакан, высушенной травы 1 л крутого кипятка. Дать настояться 2 ч. Пропивать по 150-200 гр. трижды в день.
Также рекомендуется пить зеленый чай, придерживаться диетического питания и здорового образа жизни. Вера, сильное желание и народные методы обязательно помогут побороть этот недуг!
Народная медицина помогает многим больным облегчить состояние и продлить жизнь. Однако помните, что операция и лучевая терапия являются более действенными методами. Поэтому, если онколог назначил вам такое лечение, то не стоит заменять его фитотерапией.
Опасность рака пищевода состоит в том, что 40% случаев болезни протекают бессимптомно. Опухоль обнаруживается случайно во время рентгена грудной клетки. Очень часто признаки болезни появляются на поздних стадиях, когда лечение затруднено. Поэтому очень важно не пропустить первые симптомы рака.
Первые признаки рака пищевода:
- Дисфагия – затруднение при проглатывании пищи. Появляется, когда опухоль на 70% перекрыла пищевод. Сначала неприятные ощущения возникают при прохождении через пищевод жесткой пищи, потом и при глотании жидкости. В отличие от спазма желудка, дисфагия носит постоянный характер.
- Боль за грудиной. Часто это ощущение жжения, которое появляется во время еды и отдает в спину. Это свидетельствует о том, что на поверхности опухоли появилась язва.
- Пищеводная рвота. Срыгивание небольших не переваренных порций пищи.
- Неприятный гнилостный запах изо рта. Его появление связано с тем, что пища застаивается в пищеводе.
- Похудание вызвано недостаточным поступлением питательных веществ в организм из-за сужения пищевода.

Степени дисфагии:
- Больной проглатывает жесткую пищу, запивая водой
- Трудности при проглатывании полужидкой пищи
- Нарушение глотания жидкости
- Пищевод полностью перекрыт и в желудок ничего не поступает
При раке желудка больной получает недостаточно питательных веществ. Это приводит к дефициту витаминов и микроэлементов, а также белков, жиров и углеводов. Организм сначала использует жировые запасы, потом начинает расходовать белок из мышц. Это приводит к сильному истощению, падению иммунитета и присоединению вторичных заболеваний. Поэтому важно, чтобы меню больного было полноценным и разнообразным.
Для облегчения прохождения пиши по пищеводу, блюда должны быть полужидкие, протертые. Без частичек, которые бы могли перекрыть просвет. Необходимо дробное питание: 8-10 раз в сутки, но небольшими порциями. Это позволит довести объем пищи до 2,5-3 килограммов и поддержать силы для борьбы с болезнью. Объем жидкости не должен превышать полутора литров.
В продаже есть готовые смеси для питания с необходимым составом полезных веществ. Они выпускаются в виде жидкостей и их удобно использовать в больницах. Они также есть в виде растворимого порошка, наподобие детского питания. Их можно употреблять в домашних условиях.
Необходимо полностью исключить из рациона жирные, копченые и жареные блюда, газированные и крепкие спиртные напитки. Не рекомендуется пить свежее молоко, которое может вызвать процессы брожения в желудке. Специи и приправы необходимо свести к минимуму.
Рекомендуется употреблять: мясные и рыбные бульоны, супы-пюре, протертые блюда из круп с добавлением яиц и сливочного масла, сливки, кисломолочные продукты. Мясные и рыбные блюда лучше готовить на пару, а потом протирать и добавлять немного жидкости. Фрукты и ягоды лучше употреблять в переработанном виде. Они должны быть очищены от кожуры и быть приготовлены в виде пюре, желе или киселей.
Пища должна быть слегка теплой. Это устранит дискомфорт и облегчит ее прохождение по пищеводу.
Для того чтобы предупредить развитие рака пищевода необходимо исключить факторы риска. Сюда входит отказ от вредных привычек: курения и употребления крепких спиртных напитков. Питание должно быть богатым овощами (особенно зелеными листовыми) и фруктами. Одним из методов профилактики признано систематическое употребление небольших доз аспирина.
Людям с высоким риском возникновения опухоли рекомендуется регулярно проходить эндоскопическое обследование. Это относится к пациентам с диагнозом ахалазия пищевода, пищевод Барретта, язвами пищевода, рубцами вследствие ожогов. Осторожность необходимо проявить тем людям, чьи родители страдали от этой формы рака.
Будьте внимательны к своему здоровью и сообщайте врачу обо всех изменениях самочувствия и затруднениях глотания.
источник