Неправильная обработка ран приводит к развитию серьезных осложнений. Одно из наиболее распространенных – абсцесс кожи. Патологический процесс настолько опасен, что при несвоевременно оказанной помощи может привести к летальному исходу.
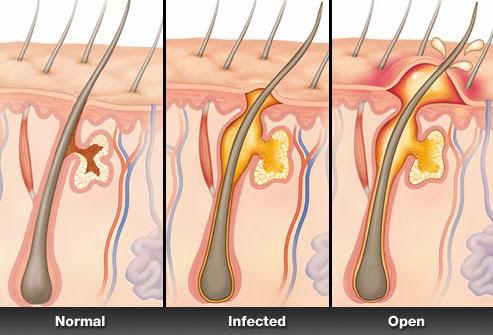
Острое гнойное воспаление может поражать кожные покровы на любом участке тела. Как правило, это ограниченная полость, окруженная мембраной. Изначально такая оболочка надежно защищает остальные участки тела от распространения инфекции. Однако по мере накопления гнойных масс риск заражения крови увеличивается. Абсцесс под кожей – патологический процесс, который не должен оставаться без внимания. Терапию следует проводить в медицинском учреждении или дома по согласованию с врачом.
Абсцесс кожи (по МКБ-10 L 02.0) – это неприятный процесс, свидетельствующий о значительном снижении защитных сил организма. В большинстве случаев необходимо устранять не только сам очаг инфекции, но также проводить общеукрепляющую терапию.
Чаще всего в роли возбудителей патологического процесса выступают стафилококки и стрептококки. Гнойное воспаление кожи могут спровоцировать также и другие патогенные бактерии. Как правило, инфекция начинает стремительно размножаться при неправильной обработке раневой поверхности. Бактерии также проникают в глубокие слои эпидермиса через микротрещины. Риск развития заболевания увеличивается, если защитные силы организма снижены. К факторам, способствующим развитию абсцесса кожи, относят также сахарный диабет, ВИЧ, эндокринные заболевания, хронические патологии.
После попадания патогенных бактерий в глубокие слои эпидермиса начинается их стремительное размножение. Создается благотворная микрофлора для обитания болезнетворных микроорганизмов. Иммунная система практически сразу начинает реагировать на изменение состояния организма. Изначально увеличиваются кровеносные сосуды, на коже появляется отек и покраснение. Но бактерии стремительно размножаются, образуются гнойные массы.
Это наиболее распространенная разновидность абсцесса кожи. Воспалительный процесс начинает развиваться в волосяном фолликуле, проходит три стадии. Изначально в зоне поражения появляется красный участок, небольшой отек. Болезненность при этом выражена незначительно. Воспаленный элемент становится твердым на ощупь. Если своевременно не начать терапию, фурункул начинает расширяться в диаметре. Через 3-4 дня абсцесс кожи может достигать 5 см. Воспаляется уже не только волосяной фолликул, но и окружающие ткани.
Из-за накопления гноя фурункул постепенно начинает возвышаться над поверхностью кожи. Эпидермис становится гладким, приобретает синюшный оттенок. В центре воспаленного участка может появиться свищ (отверстие, через которое сочится гной).
Как только экссудат станет выходить на поверхность, начинается третья стадия развития заболевания. В центре фурункула образуется «кратер», который постепенно заполняется соединительной тканью. При правильном лечении через несколько дней происходит рубцевание. Острые болевые ощущения проходят практически сразу после высвобождения гнойных масс. Весь процесс развития абсцесса кожи занимает до 10 дней. Стадии воспалительного процесса могут быть более продолжительными при значительно ослабленном иммунитете.
При этой форме патологического процесса гнойный абсцесс кожи будет иметь более выраженный симптом. Бактериальная микрофлора начинает стремительно размножаться одновременно сразу в нескольких волосяных фолликулах. Чаще всего от патологического процесса страдают мужчины молодого возраста. Карбункулы, как правило, локализуются на задней поверхности шеи. Абсцесс кожи при этом может достигать внушительных размеров (до 15 см в диаметре).
Созревание карбункула начинается с образования на поверхности эпидермиса сразу нескольких пустул. В дальнейшем гнойные массы выделяются через 2-3 отверстия. Экссудат может иметь примеси крови. Карбункул в запущенной стадии вылечить с помощью одних лишь медикаментов не удастся. Чаще всего приходится прибегать к хирургическому вмешательству. Гнойный абсцесс кожи сопровождается значительным ухудшением самочувствия. Температура тела повышается до 40 градусов. При этом значительно возрастает риск летального исхода. Проводить терапию в домашних условиях ни в коем случае нельзя.
В большинстве случаев пациенты обращаются за помощью тогда, когда воспалительный процесс уже запущен. Абсцесс кожи (фурункул и карбункул) удается легко выявить при обычном визуальном осмотре. В процессе обследования врач выявляет очаг воспалительного процесса, проверяет региональные лимфатические узлы. Резкое их увеличение может свидетельствовать о начальной стадии развития лимфаденита.
Обязательно выполняется микробиологическое обследование гноя. Такая методика позволяет определить, с каким именно патогенным микроорганизмом пришлось столкнуться. Такие мероприятия нужны для того, чтобы правильно подобрать антибиотик с учетом чувствительности болезнетворной микрофлоры. Однако качественное микробиологическое исследование требует нескольких дней. Поэтому изначально всегда назначаются препараты широкого спектра действия.
Если пациент своевременно обращается за помощью, справиться с воспалением удается с помощью таблеток и противовоспалительных мазей. Антибиотики могут быть назначены также в форме инъекций. Широко применяются такие средства, как «Линкомицин», «Ампициллин», «Лиоцин» и т. д.
При фурункулах и карбункулах следует правильно проводить наружную обработку пораженной поверхности. Абсцесс кожи (МКБ-10 относит патологию к разделу L02, как уже было сказано) невозможно вылечить без применения антибиотиков. Поэтому, помимо антисептиков, используются также специальные противомикробные препараты. Хорошие результаты показывает средство «Левомеколь». В роли действующего компонента выступает хлорамфеникол. Это вещество подавляет деятельность бактериальной микрофлоры, ускоряет процесс регенерации поврежденной ткани. Мазь наносят на предварительно обработанную антисептиком раневую поверхность два раза в сутки.
Терапия гнойного заболевания кожи (абсцесса, карбункула, фурункула) может проводится с использованием «Мази Вишневского», «Ихтиоловой мази». Но любые медикаменты стоит применять строго по согласованию с врачом. Когда воспалительный процесс удается купировать, дополнительно могут быть назначены физиотерапевтические процедуры. Ускорить процесс регенерации поврежденных тканей помогает УВЧ.
При обширном воспалении кожи и значительном ухудшении самочувствия пациента не обойтись без хирургического вмешательства. Операция проводится после того, как гнойник полностью сформируется. Удаление небольшого карбункула или фурункула – манипуляция, которая занимает не более 20 минут. У взрослых пациентов вмешательство проводится при местном обезболивании. Общая анестезия показана для пациентов младше 10 лет.
С помощью операции удается быстро устранить абсцесс кожи. Антибиотик после хирургического вмешательства назначается в качестве профилактики. Таким образом, удается препятствовать развитию бактериальной микрофлоры после вскрытия гнойника. Как правило, уже через несколько часов после удаления гноя и обработки раневой поверхности больной может отправляться домой. Если пациент чувствует себя плохо, поднимается температура тела, еще несколько дней необходимо находиться в условиях медицинского учреждения.
Гнойник на коже – заболевание, которое удастся быстро вылечить, если своевременно обратиться за помощью. А вот самолечение может привести к развитию опасных осложнений, угрожающих жизни. На фоне фурункулеза нередко развивается региональный лимфаденит – воспаление лимфатических узлов. У больного резко повышается температура тела, появляется отек в месте поражения. Патологический процесс может сопровождаться учащенным сердцебиением, сильными болевыми ощущениями. Такие симптомы – повод немедленно обратиться к врачу.
Сепсис – еще одно опасное осложнение абсцесса кожи. Это тяжелое состояние, при котором к кровь и все системы организма попадает патогенная микрофлора. Летальный исход может наступить за считанные дни. Только с помощью массивной антибактериальной терапии удается побороть заболевание. Но в 40 % случаев спасти человека не удается.
Косметические дефекты – еще одна неприятность, с которой приходится столкнуться после абсцесса кожи. Как правило, на теле остаются непривлекательные шрамы.
При своевременном обращении к врачу и правильно назначенном лечении справиться с заболеванием полностью удается за 7-10 дней. Уже через несколько часов после начала антибактериальной терапии состояние пациента значительно улучшается – снижается температура тела, стихает боль.
Профилактика абсцессов кожи заключается в правильной обработке раневой поверхности антисептическими средствами, укреплении защитных сил организма.
источник
Знание причины образования абсцесса кожи и способов, с помощью которых можно свести к минимуму отрицательное воздействие патологии на здоровье больного помогает вовремя принять меры по устранению последствий. Абсцесс проявляется следующим образом: на коже появляется образование по причине проникновения гноеродной инфекции. Он выглядит как капсула, в которой находится гной. Постепенно капсула растет в объеме и выступает над кожей. Воспаление может начаться на здоровых кожных участках. Площадь капсулы имеет выраженные грани, ее пленка довольно плотная.
Симптомы одинаковы у представителей мужского и женского пола, но из-за увеличенной чувствительности кожных покровов дети и женщины будут чувствовать боль сильнее. Основные проявления патологии: чрезмерная чувствительность всего пораженного участка и покраснение. Заболеванию по МКБ присвоен код L02.0.
В детстве патология появляется не так часто, как во взрослом возрасте. Этот факт можно объяснить низкой активностью гормональной системы в этот период и недостаточным развитием сальных и потовых желез. Абсцесс у подростков проявляется часто из-за гормональных изменений, чрезмерной восприимчивости к инфекциям, которые проникают в организм при любых повреждениях кожи.
Покровная ткань человека представляет собой двухслойный орган. Верхний слой – эпидермис. Состоит из клеток, обеспечивающих защиту от повреждений различного характера, микробов. Нижний пласт представляет собой дерму. В ее нижнем слое находятся волосяные фолликулы, которые сделаны из кровеносных капилляров и соединительной ткани. Из них образовываются корни волоса, проходящего сквозь эпидермис и дерму. Снаружи они появляются как волосяные стержни.
В месте перехода корня в стержень, в область между средней и наружной оболочки волоса проникает две-три сальные железы. Возле области выхода волоса происходит открытие устья потовой железы. Железистая ткань принимает участие в формировании защитной пленки на кожной поверхности.
Исходя из этого, абсцесс на коже представляет собой гнойное воспаление, которое образовывается в значительном объеме тканей. Происходит затрагивание потовой и сальной железы, фолликула.
- В области нарушения целостности кожи проникает бактериальная флора. Возле нее образовывается очаг воспаления, появляется отечность и покраснения. Из-за этого наблюдается возвышение;
- Приток лимфы и тканевой жидкости растет, так как происходят попытки устранения инфекции;
- Происходит активация иммунитета. Она выражается в одновременном устранении бактерий и ограничении участка воспалительного процесса от здоровых тканей. Из-за этого появляется гной, в котором смешаны белки, лейкоциты и остальные иммунные клетки, погибшие микроорганизмы;
- Гноя становится больше, растет внутритканевое давление. Достижение пика выражается в прорыве гнойника. На этом этапе могут появиться осложнения, так как в кровь проникает инфекция и инородные белки;
- После этого процесса образовывается медленно затягивающийся кратер. Если гной попал в нижние слои, остается шрам.
Образование абсцесса кожи происходит из-за проникновения в ткани патогенных микробов. Это может быть следствием получения травмы, попадания грязи на кожу, интенсивного трения. У представителей мужского пола развитие происходит при бритье подмышек и лица, у женщин – бритье ног или эпиляции и интенсивного трения при гигиенических процедурах в зоне гениталий.
Заболевание можно развиться из-за кист и нагноившихся гематом. Также вызывать его могут неправильное введение подкожных и внутрикожных инъекций.
Риск занесения инфекций возрастает по следующим местным причинам:
- Чрезмерное потоотделение;
- Гиперактивность сальных желез (обычно причиной является увеличение мужских гормонов);
- Проникновение под кожу предмета;
- Вросшие волоски.
Системные причины провоцируют ослабление иммунной системы:
- Долгая терапия стероидами;
- Сахарный диабет;
- Процедуры химиотерапии;
- Гемодиализ при лечении ХПН;
- ВИЧ-инфицирование;
- Неправильный рацион;
- Заболевание Крона;
- Переохлаждение;
- Неспецифический язвенный колит.
Основная причина абсцесса – это флора, имеющаяся в сальных и потовых железах, на коже, частицах отравлений, находящихся на коже, в воздухе, выделениях из влагалища. Обычно ею является золотистый стафилококк. Это очень опасный микроорганизм, он с высокой скоростью проникает в кровь, а после в органы, из-за чего и образовываются абсцессы. Абсцесс вызывает также кишечная палочка, стрептококк и семейство протеев. Наиболее часто ее развитие провоцируют стрептококк, стафилококк и кишечная палочка вместе.
Рассмотрим, как проявляются стадии абсцесса:
- Образовывается покраснение плотной формы, которое вызывает болевые ощущения. Сначала оно небольших размеров, после растет. Оно может увеличиться даже до 3 см. В центре имеется волос;
- Спустя 3-4 суток происходит размягчение образования, появляется гнойник белого или желтого цвета. Вокруг него нет покраснения, но боль остается. У больного может начаться жар (температура до 40 градусов), пропасть аппетит и появиться слабость;
- Обычно происходит самостоятельно вскрытие абсцесса, выходит гной. Боль уходит, температура падает, симптоматика интоксикации пропадает. При наличии осложнений улучшение не наблюдается;
- Происходит заживление раны. Если были задеты исключительно кожные слои, появляется маленькое пятно светлых или темных оттенков, после оно пропадает. В случае, когда разрушены глубокие слои или образование было локализовано в области над костью, на заживающем участке появляется шрам.
Выбор способа напрямую зависит от стадии абсцесса и восприимчивости пациента. На начальной стадии обычно нет серьезных симптомов, поэтому достаточно терапевтического воздействия. Если абсцесс кожи растет и активизируется, требуется употребление лекарств и вмешательство хирурга. Благодаря этому снижается риск попадания гноя в здоровые ткани через лимфу.
- Терапевтический способ. Приложение согревающих компрессов на образование при его возникновении. Это помогает абсцессу созреть быстрее. Гной скорее выйдет наружу, что освободит глубокие слои кожи и воспалительного процесса внутри не начнется;
- Применение лекарств. Антибактериальные средства, которые используются наружно. Например, «Пенициллин» и «Димексид». Эти лекарства накладывают в виде компресса на пораженный участок. Они останавливают рост абсцесса, развитие воспаления;
- Хирургическое вмешательство. С его помощью удаляется гной, очищается полость с гноем с целью предотвращения воспалительного процесса. Операцию применяют в основном при значительном поражении кожи. Пациента госпитализируют, используют местную анестезию;
- Лечение в домашних условиях народными методами. Можно приложить компрессы из растертой картошки в свежем виде, раствора соли (1 ч. л. на 250 мл воды), очисток запеченного лука (его прикладывать на час 3 раза в день). Остальные компрессы прикладываются на протяжении всего дня, состав меняется каждые 3-4 часа.
Для сведения к минимуму возникновения заболевания следует дезинфицировать участки в области механических повреждений. Это поможет предотвратить начало воспаления в эпидермисе. Обрабатывать необходимо и прилежащие ткани. Также важно проводить меры по укреплению иммунитета.
На последних стадиях абсцесса гной изливается на здоровые ткани, которые находятся рядом. Это может послужить причиной отрицательных последствий, которые также появляются из-за разнесения гнойного содержимого лимфатической системой.
Абсцесс практически всегда удается устранить с помощью перечисленных методов лечения. Процент выживаемости пациентов – 85-98%. Если случай очень запущенный, организм ослаблен, и терапия отсутствует, есть риск смертельного исхода.
источник
Воспалительный процесс, проходящий на тканях, в дальнейшем образующий на них гнойную полость, называется абсцессом. Воспаление задевает клетчатку под кожей, мышцы, кости, а также внутренние органы, находящиеся вокруг них. Данное заболевание бывает самостоятельным, а может быть осложнением другого.
Это результат кожных воспалений, повреждений, когда воспалительный процесс проходит на губах, щеках, носу, веках.
У детей абсцесс на лице – редкое явление, но если оно появилось, то это результат разложения одонтогенного очага, по которому распространяется инфекция.
Чтобы легче было распознать, назначить соответственное лечение их классифицировали. Основой этого разделения считается топографо-анотомический и клинический признак. Итак виды, места воспаления:
Боковая поверхность головы, шеи. Флегмоны на: височной области; поверхности боковой части лица; жевательных мышцах; околоушной области.
Глубокая боковая область лица, ротовой полости, лотки. Проявляются на поверхности:
- Крыловидно — челюстном.
- Межкрыловидным.
- Крыловидно – височном.
- Подъязычной.
- Языковой.
- Возле миндалин.
- Глотки.
Захватывающие клетчатую поверхность:
- Ротовой полости.
- Сосудистого ложа в области шеи.
- Виски, и вокруг них.
Международная классификация болезней 10 пересмотра ( мкб 10 ) предложила свою классификацию кожных флегмон, фурункулов и карбункулов на:
- Лице.
- Шее.
- Туловище.
- Ягодицах.
- Конечностях.
- Других локализациях.
- Не уточненных локализациях.
Как большинство гнойных заболеваний, начинается из-за того, что нарушается целостно- защитный барьер человеческого организма. Поэтому бактериям, вирусам легко попасть. Бактерии и так находятся в организме, но если их количество превышает норму, то кожная ткань расплавляется и гнойные массы ее заполняют.
Большинство таких микробов обитают на слизистой оболочке ротовой полости (необходимо регулярно проводить гигиену ротовой полости), на половых органах, а также в районе тонкого и толстого кишечника. Найти возбудитель довольно сложно, и в дальнейшем лечение будет не таким эффективным.
В медицине есть несколько главных возбудителей, которые встречаются чаще всего.
- Золотистый стафилококк. Он занимает 1/3 часть случаев. Выявляется на верхней части тела, это может быть лицо, шея, грудь, подмышечная область. Есть такие виды стафилококка, у которых чувствительность к антибиотикам слабая. В этом случае реабилитация проходит тяжелее.
- Бактерия, обитающая в кишечнике. Обнаружить можно по анализам кала, является причиной поражения нижней части тела. Они не постоянно обитают на коже.
- Кишечная палочка. Она считается основополагающим элементом флоры кишечника, но при слабом иммунитете вызывает серьезные заболевания.
- Лекарственные препараты вызывают стерильные флегмоны.
Имеет вид набухшего куполообразного прыщика с белой гнойной серединой. Кожа вокруг него тонкая, легко травмируется. Если дотронуться до него начинается сильная боль, а немного придавив выходит гной. Состояние пациента ухудшается не сильно. Находящийся в области висков, глотки, глубоко внутри мягких тканей, проходит тяжелее с последствиями. Тяжело глотать, дышать, открывать рот, может произойти интоксикация. Иногда может иметь летальный исход, особенно у детей.
Кожные покровы становятся бледными, сухими. Температура тела подымается до 39°С , редко до 40°С. У малышей начинается слабость. Первым симптомом болезни считается боль воспалительного участка. Потом область оттекает, подымается температура тела.
Воспалительный очаг формирует некротический стержень, около него кожа напряжена. Центр стержня наполняется жидким гноем. Грани воспаленного участка четкие. Иногда слизистая оболочка набухает выше уровня поверхности. Чтобы правильно назначить лечение, необходимо точно диагностировать это заболевание, не спутать его с фурункулом, лимфаденитом, гнойной атеромой, хронической кистой.
Абсцессы и флегмоны лица и шеи отличаются от других заболеваний. Поэтому специалисту, который занимается этой патологией, не составит труда правильно его диагностировать. Когда форма заболевания запущена, инфекция вторично присоединилась, бывает сложно определить первичный очаг инфекции.
Для начала врач берет мазок с гнойного участка. По анализам он выявит возбудителя. Оценить общее состояние, резистентность организма больного, помогут анализ мочи и крови. Также проверяется кожа на наличие травм ожогов, порезов. Если есть такие заболевания, как сахарный диабет, болезни сосудов и соединительных тканей, опухоль, то обязательно необходимо сообщить это врачу. Также рассказать, какие принимали ранее (на данный момент) лекарства.
Первую помощь оказывает медсестра, только в том случае, если он небольшого размера, находится не внутрии, а на поверхности. На область воспаления накладывают повязку, если это конечность — используют транспортную шину. Внутримышечно вводят антибиотики.
При появлении больших размеров на лице лечение проходит медицинском учреждение, где в дальнейшем им занимается хирург.
Когда уже образовался некротический стержень, его обкалывают со всех сторон новокаином. Пациент должен быть спокоен, для тепловых процедур используют грелки, согревающие компрессы.
Абсцесс лица хорошо сформировался, имеет небольшой размер, то его прокалывают, отсасывая накопившийся гной, с помощью шприца. Затем полость промывают физ. раствором. Вводят новокаиновый раствор, в состав которого входит от 100 ед. антибиотика. Количество антибиотика зависит от размеров. При наличии воспаления вокруг, его обкалывают со всех сторон пенициллином. Налаживают спиртовой компресс или мазь Вишневского.
Данное лечение проводят при лицевых абсцессах. При ухудшении общего состояния пациента назначают лечение антибиотиками, которые вводятся внутримышечно. В результате отсутствия хороших результатов при таком лечении. Состояние пациента не улучшается, тогда гнойник вскрывается хирургическим способом. В зависимости от размеров делают несколько надрезов.
Если заметили подобные явления на лице, то необходимо обратиться к хирургу. Эти врачи занимаются лечением заболевания, на фото видны распространенные места, на которых локализируется флегмона лица.
источник
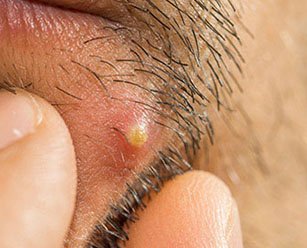
Попытки терапии абсцесса кожи на своих начальных стадиях могут быть произведены в домашних условиях. Но это возможно в том случае, если гнойная полость расположена не на лице или шее. При такой локализации, а также при нарушении общего состояния человека или наличии таких заболеваний, как сахарный диабет или различные виды иммунодефицитов, лечение проводится в хирургическом стационаре.
Чтобы представить себе процессы, которые приводят к заболеванию, рассмотрим строение кожи.
Покровная ткань человека – двухслойный орган. Сверху расположен эпидермис – ряд клеток, которые защищают от микробов, термических и химических повреждений. Нижний пласт – дерма.
В нижнем слое дермы, на границе кожи и подкожной клетчатки, лежат волосяные фолликулы, образованные соединительной тканью и кровеносными капиллярами. Они дают начало волосяным корням, которые проходят через дерму и эпидермис, выступая наружу в виде волосяных стержней. В месте, где корень переходит в стержень, в область между наружной и средней волосяными оболочками впадает 2-3 сальные железы. Рядом с местом выхода волоса на поверхность открывается устье потовой железы. Вся эта железистая ткань работает над образованием на поверхности кожи защитной пленки.
В свете этих знаний, абсцесс кожи – что это? Это гнойное воспаление, развивающееся сразу в большом объеме тканей, которое затрагивает и фолликул, и сальные железы, и близлежащую потовую железу. Подобный процесс развивается поэтапно:
p, blockquote 7,0,0,0,0 —>
- В места, где нарушена целостность кожи, попадает бактериальная флора. Вокруг этого места формируется очаг воспаления, сопровождающийся отеком и покраснением, в результате вокруг фолликула возникает возвышенность.
- В инфицированную область увеличивается приток лимфы и тканевой жидкости. Эти жидкости пытаются очистить очаг от инфекции.
- Активируется иммунная система, которая старается одновременно и убить бактерии, и отграничить очаг воспаления от здоровых тканей. В результате образуется гной – смесь лейкоцитов и других иммунных клеток, погибших бактерий, белков.
- Увеличиваясь в объеме, это содержимое повышает внутритканевое давление, и, когда оно достигает критической величины, гнойник прорывается. На этой стадии могут развиваться осложнения, связанные с попаданием чужеродных белков и инфекции в кровь.
- После вскрытия абсцесса остается кратер, который постепенно затягивается. Если гнойное воспаление проникло в слои, лежащие ниже кожи, в результате заживления образуется шрам.
Абсцесс кожи развивается в результате попадания в кожные ткани патогенных микроорганизмов. Происходит это вследствие травмы, трения или сильного загрязнения кожи. Особенно часто такая ситуация у мужчин происходит при бритье лица, подмышечных областей. У женщин причиной заноса в кожу инфекции является также бритье ног, а также удаление волос или частое трение при совершении гигиенических мероприятий в области гениталий. Вызывать патологию могут нагноившиеся гематомы, кисты. Часто кожные абсцессы появляются на месте выполненных не по правилам внутрикожных (реже), подкожных (чаще) инъекций.
Увеличивают вероятность проникновения инфекции в кожу местные и системные факторы. К местным относятся:
p, blockquote 10,0,0,0,0 —>
- повышенное потоотделение (гипергидроз);
- гиперактивность сальных желез (это характерно для состояний, сопровождающихся повышением содержания мужских половых гормонов в крови);
- врастание волос;
- попадание под кожу инородного предмета.
Системные факторы риска – в основном те, которые вызывают снижение иммунитета:
p, blockquote 11,0,0,0,0 —>
- длительное лечение стероидными гормонами (дексаметазоном, преднизолоном, например, при красной волчанке или ревматоидном артрите);
- сахарный диабет;
- после химиотерапии;
- на фоне проведений сеансов гемодиализа при хронической почечной недостаточности;
- при ВИЧ-инфекции;
- несбалансированное питание;
- переохлаждение;
- болезнь Крона и неспецифический язвенный колит.
Той инфекцией, которая является действительной причиной кожного абсцесса, является та флора, которая находится в воздухе, на коже человека, в секрете потовых или сальных желез, выделениях влагалища или оставшихся на коже частичках физиологических отправлений. Чаще всего это – золотистый стафилококк. Он является самым опасным микробом: склонен быстро распространяться в кровь, а из нее – во внутренние органы, вызывая появление в них абсцессов. Также абсцесс может вызывать:
p, blockquote 12,0,0,0,0 —>
- стрептококк;
- семейство протеев;
- кишечная палочка;
- чаще всего – сочетание стафилококковой, стрептококковой флоры и кишечной палочки.
В своем развитии заболевание проходит несколько стадий, которые отличаются по своим внешним проявлениям.
На первой стадии в месте травмы, укола или бывшей гематомы появляется покраснение, плотное и болезненное. Вначале оно маленькое, но постепенно увеличивается в размерах, достигая даже 3 см. В средине данного инфильтрата (уплотнения) всегда находится волос.
Через 3-4 дня центр уплотнения размягчается и на его месте появляется желтый или белый гнойничок, покраснение вокруг которого уже не распространяется, но все также горячо на ощупь и болезненно. На этой стадии может происходить ухудшение состояния: повышаться температура (иногда – до 40°C), снижаться аппетит, появляться слабость.
Чаще всего абсцесс самопроизвольно вскрывается, из него выделяются гнойные массы. Это сопровождается улучшением состояния как тканей в месте образования (они теряют болезненность), так и снижением температуры, исчезновением симптомов интоксикации. Если на этой стадии развились осложнения, то даже после самопроизвольного вскрытия гнойной полости улучшения не наступает.
Когда произошло отторжение гноя, оставшаяся на этом месте рана заживает. Если воспаление затронуло только кожные слои, после заживления остается небольшое светлое или темное пятно, которое вскоре исчезает. В случае разрушения более глубоких слоев, или если абсцесс был расположен на месте над костью, вследствие заживления остается рубец.
Абсцесс кожи лица возникает очень часто. Это – наиболее частая локализация гнойника, так как кожа лица наиболее богата сальными железами. Чаще всего абсцессы появляются на губе, носу, в области слухового прохода. Расположенные в области носогубного треугольника, они опасны распространением инфекции в полость черепа. Как и абсцесс кожи головы, так и его лицевая локализация часто сопровождается появлением головной боли, повышением температуры, общим недомоганием. Здесь подобные симптомы, в отличие от абсцессов другой локализации, не всегда означают развитие осложнений, но все же требуют проведения осмотра.
Местные симптомы абсцесса кожи на ноге соответствуют описанным выше. В дополнение к ним, часто развивается воспаление лимфоузлов и лимфатических сосудов, по которым от очага инфекции оттекает лимфа.
То, что обнаруженное человеком образование на коже – это кожный абсцесс, хирург, терапевт или дерматолог могут сказать уже при первичном осмотре. Но для назначения правильного лечения врачу нужно будет вскрыть образование и произвести посев его содержимого на различные питательные среды с целью определения возбудителя и его чувствительности к антибиотикам. Просто выполнить пункцию (прокол) гнойника с целью посева нецелесообразно – так можно разнести инфекцию в нижележащие ткани.
При общем нарушении состояния: повышении температуры, появлении кашля, снижении аппетита или уменьшении количества мочи проводится диагностика (ультразвуковая, рентгенологическая и лабораторная) состояния почек, печени, легких.
Зачастую лечение абсцесса кожи возможно в домашних условиях. Для этого рекомендуется вначале провести пробу с препаратом «Димексид», разведя его в четыре раза с кипяченой водой и нанеся на кожу внутренней стороны предплечья. Если через 15 минут там нет видимого покраснения, волдыря или зуда, этот препарат можно использовать для лечения гнойного процесса. Для этого:
p, blockquote 26,0,0,0,0 —>
- Разведите «Димексид» («Диметилсульфоксид») в 3-4 раза кипяченой водой.
- Намочите раствором (он будет горячим) стерильную марлю.
- Приложите марлю к гнойнику, сверху накройте полиэтиленом.
- Зафиксируйте компресс бинтом или марлевой повязкой.
Для улучшения эффекта, и при отсутствии аллергии на антибиотики, можно присыпать марлю «Пенициллином», «Цефтриаксоном», «Гентамицином» или «Ампициллином» до того, как наложить целлофан.
Можно проделать подобные же манипуляции с:
а) солевым раствором: 1 ч.л. соли на стакан кипяченой воды;
в) свежим тертым сырым картофелем;
г) натертым хозяйственным мылом, которое смешивается с 2 частями теплого молока, кипятится в течение 1,5 часов на маленьком огне до консистенции сметаны. После охлаждения его можно применять.
Подобные компрессы, кроме того, что с печеной кожурой лука, используются в течение целого дня, со сменой состава на новый каждые 3-4 часа. Лук прикладывается на 1 час 3 раза в сутки.
Внимание! Компрессы не должны быть теплыми!
Лечение абсцесса кожи врачом-хирургом проводится в случаях, если:
p, blockquote 36,0,0,0,0 —>
- кожный абсцесс появился у больного сахарным диабетом;
- гнойник появился на лице, особенно в области носогубного треугольника;
- фурункул не проходит в течение 3 суток или появилась тенденция к его увеличению;
- повысилась температура тела;
- гнойник не вскрывается;
- появились новые кожные абсцессы;
- локализация гнойника – на позвоночнике, в области ягодиц или вокруг ануса.
В этих ситуациях врач прибегает к вскрытию абсцесса скальпелем, под местной анестезией. Полость абсцесса промывается от гноя антисептиками, но потом не ушивается для профилактики повторного нагноения, а туда вводится кусочек стерильной перчатки, по которой гной будет выходить наружу. После такой небольшой операции назначаются антибиотики в таблетках.
p, blockquote 37,0,0,0,0 —> p, blockquote 38,0,0,0,1 —>
источник
Рђ Р‘ Р’ Р“ Р” Р– Р— Р™ Рљ Р› Рњ Рќ Рћ Рџ Р РЎ Рў РЈ Р¤ РҐ Р¦ Р§ РЁ Р Р® РЇ
- Что такое Абсцесс в области лица
- Что провоцирует Абсцесс в области лица
- Симптомы Абсцесса в области лица
- Лечение Абсцесса в области лица
- К каким докторам следует обращаться если у Вас Абсцесс в области лица
Абсцесс (лат. abscessus — нарыв) — гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними. Абсцесс может возникать как самостоятельно, так и как осложнение другого заболевания.
Абсцесс в области лица возникает вследствие повреждения или воспаления кожи лица, слизистой оболочки полости рта, губ, носа, век. Реже абсцессы у детей возникают за счет распространения инфекции из одонтогенного очага.
Сформировавшийся абсцесс представляет выбухающий, куполообразный, ярко гиперемированный участок. Кожа над ним истончена.
Пальпация резко болезненна, легко выявляется флюктуация. Общее состояние нарушается незначительно. Более тяжело протекают абсцессы, расположенные в глубине тканей — в подвисочном пространстве, а также окологлоточные, паратонзилярные и т. д. Эти абсцессы протекают с выраженными общими явлениями интоксикации, нарушения функций (глотания, дыхания, открывания полости рта и т.д.). Они представляют значительную угрозу здоровью и даже жизни ребенка. В этих случаях отмечают бледность и сухость кожных покровов, повышение температуры тела до 38 °С и выше. Дети предъявляют жалобы на слабость, недомогание. Первыми симптомами заболевания бывают боли в очаге воспаления, затем появляется отек и повышается температура.
В очаге воспаления формируется инфильтрат, в области которого кожа или слизистая оболочка гиперемированы, напряжены. В центре инфильтрата определяется флюктуация. Границы измененных тканей четко очерчены. Нередко кожа или слизистая оболочка в области абсцесса выбухает над поверхностью.
Для правильного прогноза и своевременной последующей терапии необходимо дифференцировать абсцесс от фурункула, абсцедирующего лимфаденита и нагноившейся атеромы или врожденной кисты.
Лечение больных с абсцессами хирургическое. Поверхностные абсцессы на лице у детей старших возрастных групп могут быть вскрыты под местным обезболиванием. Нужно помнить, что инфильтрация воспаленных тканей анестетиком вызывает резкую болезненность. Абсцессы, расположенные в глубине тканей, и абсцессы у детей младших возрастных групп следует вскрывать под общим обезболиванием. Необходимо внимательно оценить топографию абсцесса по отношению к окружающим тканям, так как выраженные реактивные отеки и обилие жировой ткани «маскируют» истинное расположение абсцесса. Для правильного выбора места разреза необходимо учитывать этот фактор. При наличии абсцесса глубина разреза не должна превышать толщину кожи. Последующего вскрытия абсцесса достигают путем продвигания к полости абсцесса сомкнутого зажима типа «Москит». После появления первой порции гноя бранши зажима раздвигают, и полость при этом опорожняется. В последнюю вводят дренаж.
Местное лечение заключается в наложении асептических повязок с растворами или мазями, обладающими осмотическим действием. Назначают физиотерапевтические процедуры. При глубоких абсцессах и тенденции к распространению отека проводят курс общей терапии, интенсивность которого определяется возрастом ребенка и характером процесса.
автор: стоматолог Гребенников А.П.
Ограниченный воспалительный процесс мягких тканей, обычно принято называть абсцессом. На лицевой области он часто локализуется в области жевательных зубов нижней и верхней челюсти.
В мягкие ткани щеки патогенная микрофлора проникает из очагов инфекции больных зубов. Не исключено заражение и после травмы щеки как с наружи, так со стороны полости рта. При отсутствии лечения воспаление может переходить на соседние области. Наблюдается поражение подглазничной, скуловой, и околоушной области. Даже обычные фурункулы способны вызвать воспаление щеки.
К заболеваниям зубов, которые способны вызвать абсцесс щеки относят следующие:
- — Гнойные периодонтиты: это патологический процесс в области верхушки корня зуба;
- — Абсцессы и флегмоны челюстно-лицевой области;
- — Острые и хронические периоститы надкостницы челюсти: при данном заболевании микрофлора быстро переходит на мягкие ткани и за короткий промежуток времени возникает воспаление;
- — Остеомиелит челюстных костей: это тяжелое заболевание, сопровождающееся обильным образованием гнойного экссудата в костной ткани;
- — Тяжелый пародонтит: при нем происходит поражение десен и прилегающей к зубу костной ткани. В запущенной форме образуются пространство между корнем зуба и костью челюсти. Это так называемые пародонтальные карманы. В них начинает формироваться грануляционная ткань с гнойной жидкостью. При дальнейшем расплавлении кости эта жидкость проникает в межклеточные пространства щеки.
- — Абсцесс языка и заглоточный абсцесс;
Проявление симптомов абсцесса щеки во многом зависят от причины его возникновения. Если произошла травма снаружи, то обнаруживается нарушение целостности кожных покровов, гиперемия в области раны, асимметрия лица. Появляются боли нарастающего характера. В поздних стадиях повышается температура тела, может появиться свищ с гнойно отделяемым. При пальпации абсцесса появляется резкая боль.
Когда причиной воспаления являются заболевания зубов, то присоединяются новые симптомы. Наблюдается резкое ограничение и болезненность в открывании рта, приеме пищи и разговоре. Со стороны преддверия полости рта в области причинного зуба обнаруживается припухлость мягких тканей. Щека уплотненна, появляется местная гипертермия и резкая болезненность при прикосновении.
Постановка диагноза стоматологом происходит на основании осмотра и жалоб больного. Из анамнеза заболевания не редко выявляются главные причины его возникновения.
Любое лечение гнойных процессов направленно на полную ликвидацию патологического очага. Методики и схемы обычно подбираются индивидуально. Они зависят от тяжести поражения, сопротивляемости организма, а также особенностей микрофлоры.
Сформированные абсцессы вскрывают и устанавливают дренажную систему. Важно непросто вскрыть очаг поражения, необходимо обеспечить легкий отток гнойной жидкости. Дренаж позволяет некоторое время не зарастать ране. Таким образом, при полоскании полости рта антисептическими растворами, обеспечивается хороший доступ к очагу поражения. Это позволяет ускорить процесс выздоровления. В качестве антисептиков отлично подходят теплые содовые растворы с несколькими каплями йода, а также фурацилина.
Если причиной абсцесса стал больной зуб, то его обязательно удаляют. Лунку оставляют открытой и назначают антибактериальную терапию. Антибиотики при абсцессе мягких тканей требуют тщательного подбора. Препараты могут использоваться в виде внутримышечных инъекций или таблеток внутрь. Подбор антибиотиков производит врач, желательно после исследования микрофлоры на чувствительность. В случае сильных болей принимают анальгетики.
Прогноз заболевания обычно положительный. Выздоровление наступает спустя 6-14 дней. После купирования острых проявлений болезни рекомендуются физиотерапевтические процедуры. Они помогут быстрой регенерации тканей, рассасыванию уплотнений и профилактике образования спаек.
Чтобы легче было распознать, назначить соответственное лечение их классифицировали. Основой этого разделения считается топографо-анотомический и клинический признак. Итак виды, места воспаления:
Боковая поверхность головы, шеи. Флегмоны на: височной области; поверхности боковой части лица; жевательных мышцах; околоушной области.
Глубокая боковая область лица, ротовой полости, лотки. Проявляются на поверхности:
- Крыловидно — челюстном.
- Межкрыловидным.
- Крыловидно – височном.
- Подъязычной.
- Языковой.
- Возле миндалин.
- Глотки.
Захватывающие клетчатую поверхность:
- Ротовой полости.
- Сосудистого ложа в области шеи.
- Виски, и вокруг них.
Международная классификация болезней 10 пересмотра ( мкб 10 ) предложила свою классификацию кожных флегмон, фурункулов и карбункулов на:
- Лице.
- Шее.
- Туловище.
- Ягодицах.
- Конечностях.
- Других локализациях.
- Не уточненных локализациях.
Как большинство гнойных заболеваний, начинается из-за того, что нарушается целостно- защитный барьер человеческого организма. Поэтому бактериям, вирусам легко попасть. Бактерии и так находятся в организме, но если их количество превышает норму, то кожная ткань расплавляется и гнойные массы ее заполняют.
Большинство таких микробов обитают на слизистой оболочке ротовой полости (необходимо регулярно проводить гигиену ротовой полости), на половых органах, а также в районе тонкого и толстого кишечника. Найти возбудитель довольно сложно, и в дальнейшем лечение будет не таким эффективным.
В медицине есть несколько главных возбудителей, которые встречаются чаще всего.
- Золотистый стафилококк. Он занимает 1/3 часть случаев. Выявляется на верхней части тела, это может быть лицо, шея, грудь, подмышечная область. Есть такие виды стафилококка, у которых чувствительность к антибиотикам слабая. В этом случае реабилитация проходит тяжелее.
- Бактерия, обитающая в кишечнике. Обнаружить можно по анализам кала, является причиной поражения нижней части тела. Они не постоянно обитают на коже.
- Кишечная палочка. Она считается основополагающим элементом флоры кишечника, но при слабом иммунитете вызывает серьезные заболевания.
- Лекарственные препараты вызывают стерильные флегмоны.
Имеет вид набухшего куполообразного прыщика с белой гнойной серединой. Кожа вокруг него тонкая, легко травмируется. Если дотронуться до него начинается сильная боль, а немного придавив выходит гной. Состояние пациента ухудшается не сильно. Находящийся в области висков, глотки, глубоко внутри мягких тканей, проходит тяжелее с последствиями. Тяжело глотать, дышать, открывать рот, может произойти интоксикация. Иногда может иметь летальный исход, особенно у детей.
Кожные покровы становятся бледными, сухими. Температура тела подымается до 39°С , редко до 40°С. У малышей начинается слабость. Первым симптомом болезни считается боль воспалительного участка. Потом область оттекает, подымается температура тела.
Воспалительный очаг формирует некротический стержень, около него кожа напряжена. Центр стержня наполняется жидким гноем. Грани воспаленного участка четкие. Иногда слизистая оболочка набухает выше уровня поверхности. Чтобы правильно назначить лечение, необходимо точно диагностировать это заболевание, не спутать его с фурункулом, лимфаденитом, гнойной атеромой, хронической кистой.
Абсцессы и флегмоны лица и шеи отличаются от других заболеваний. Поэтому специалисту, который занимается этой патологией, не составит труда правильно его диагностировать. Когда форма заболевания запущена, инфекция вторично присоединилась, бывает сложно определить первичный очаг инфекции.
Для начала врач берет мазок с гнойного участка. По анализам он выявит возбудителя. Оценить общее состояние, резистентность организма больного, помогут анализ мочи и крови. Также проверяется кожа на наличие травм ожогов, порезов. Если есть такие заболевания, как сахарный диабет, болезни сосудов и соединительных тканей, опухоль, то обязательно необходимо сообщить это врачу. Также рассказать, какие принимали ранее (на данный момент) лекарства.
Первую помощь оказывает медсестра, только в том случае, если он небольшого размера, находится не внутрии, а на поверхности. На область воспаления накладывают повязку, если это конечность — используют транспортную шину. Внутримышечно вводят антибиотики.
При появлении больших размеров на лице лечение проходит медицинском учреждение, где в дальнейшем им занимается хирург.
Когда уже образовался некротический стержень, его обкалывают со всех сторон новокаином. Пациент должен быть спокоен, для тепловых процедур используют грелки, согревающие компрессы.
Абсцесс лица хорошо сформировался, имеет небольшой размер, то его прокалывают, отсасывая накопившийся гной, с помощью шприца. Затем полость промывают физ. раствором. Вводят новокаиновый раствор, в состав которого входит от 100 ед. антибиотика. Количество антибиотика зависит от размеров. При наличии воспаления вокруг, его обкалывают со всех сторон пенициллином. Налаживают спиртовой компресс или мазь Вишневского.
Данное лечение проводят при лицевых абсцессах. При ухудшении общего состояния пациента назначают лечение антибиотиками, которые вводятся внутримышечно. В результате отсутствия хороших результатов при таком лечении. Состояние пациента не улучшается, тогда гнойник вскрывается хирургическим способом. В зависимости от размеров делают несколько надрезов.
Если заметили подобные явления на лице, то необходимо обратиться к хирургу. Эти врачи занимаются лечением заболевания, на фото видны распространенные места, на которых локализируется флегмона лица.
В подавляющем большинстве случаев возбудителями абсцесса кожи являются бактерии. Они могут проникать в кожные покровы при их повреждении, через микротрещины, изредка заносятся туда гематогенным путем из других воспалительных очагов в организме. Тип бактерий, вызывающих появление абсцесса кожи, может быть различным – золотистый стафилококк, синегнойная и кишечная палочки. Чаще всего развитие такого состояния обусловлено не одним видом возбудителя, а их совокупностью. Большое значение в развитии абсцесса кожи имеет снижение активности местных защитных факторов – например, при локальном переохлаждении, сахарном диабете, наличии иммунодефицита, несоблюдении правил личной гигиены.
После проникновения бактерий внутрь кожных покровов начинается их размножение с формированием патологического очага. Все это распознается иммунной системой, которая начинает реагировать сначала неспецифическими факторами защиты – расширяются кровеносные сосуды, увеличивается приток крови к данному участку кожи, замедляется всасывание тканевой жидкости. Это становится причиной первых проявлений абсцесса кожи – покраснения, отека, болезненных ощущений. После этого к очагу поступают иммунокомпетентные клетки – макрофаги и нейтрофилы, которые начинают фагоцитировать возбудителей. В итоге из смеси тканевой жидкости, живых и погибших нейтрофилов и бактерий формируется гной – он стимулирует фибробласты кожи, которые формируют вокруг очага мембрану. Воспаление принимает вид типичного абсцесса кожи.
Развитие абсцесса кожи характеризуется определенной стадийностью, длительность каждой стадии довольно сильно отличается в разных случаях и зависит от многих факторов – состояния иммунитета, типа возбудителя, локализации воспаления. Первоначальный этап начинается с развития покраснения участка кожи, появления припухлости, болезненных ощущений. Температура пораженного участка заметно выше, чем у окружающих неизменных тканей. Размер покраснения постепенно увеличивается, в некоторых случаях достигая 3-4 сантиметров – именно от этого этапа зависит, каков будет в дальнейшем диаметр абсцесса кожи. Общих симптомов в это время, как правило, не наблюдается.
Затем начинается продукция гноя – центр очага начинает желтеть, размягчается, но болезненность и отек сохраняются, иногда появляется чувство распирания в пораженной области. Данный этап формирования абсцесса кожи в большинстве случаев наступает через 3-4 дня после манифестации первых симптомов. Распространения воспаления чаще всего уже не происходит, поэтому размер образования остается прежним. Гной, по сути, является смесью токсичных продуктов распада тканей, которые частично всасываются в кровь и приводят к ухудшению общего состояния человека – повышению температуры, слабости, нарушению аппетита, иногда к тошноте и рвоте. Выраженность этих симптомов зависит от размера абсцесса кожи – чем он больше, тем больной тяжелее себя чувствует, тогда как при маленьких гнойниках изменений в общем состоянии человека вообще может не произойти.
На конечном этапе своего развития, при отсутствии лечения, абсцесс кожи чаще всего самопроизвольно вскрывается, гной вытекает во внешнюю среду. Это снижает болезненность и отек, улучшает общее состояние человека. Однако в ряде случаев именно на этом этапе возможно развитие довольно тяжелых осложнений абсцесса кожи. Наиболее частое из них – распространение инфекции лимфогенным путем с развитием лимфангита и регионарного лимфаденита. Иногда вскрытие полости абсцесса кожи может произойти не во внешнюю среду, а в окружающие ткани, что приводит к разлитым гнойным воспалениям – панникулиту, флегмоне. Не исключена диссеминация бактерий гематогенным путем – это может приводить к метастатическим гнойным очагам, а в особо тяжелых случаях и к сепсису.
В большинстве случаев постановка диагноза «абсцесс кожи» не составляет никакой проблемы, его проявления достаточно знакомы любому врачу-дерматологу. При осмотре можно определить, на какой стадии находится развитие заболевания. На этапе формирования абсцесса кожи будет определяться очаг отека и покраснения, болезненный при пальпации, плотный на ощупь. При последующей стадии развития образование уже будет иметь желтый «венчик», станет более мягким на ощупь, но болезненность и повышенная температура очага сохранится. Кроме того, объективно у больного могут определяться лихорадка, рвота.
При осмотре необходимо также проверить регионарные лимфатические узлы – практически всегда они будут увеличены, но безболезненны. Резкое увеличение их размеров в сочетании с болезненностью говорит о начале лимфаденита. Общий анализ крови при абсцессе кожи, как правило, содержит в себе неспецифические признаки воспаления в организме. К ним относится лейкоцитоз, нейтрофильный сдвиг влево, увеличение скорости оседания эритроцитов. Совокупность этих проявлений позволяет направить больного к врачу-хирургу для лечения абсцесса кожи.
В некоторых случаях в рамках диагностики абсцесса кожи производят также микробиологическое исследование гноя – бакпосев отделяемого на питательные среды для выявления типа возбудителя. Это необходимо для того, чтобы выбрать наиболее эффективный противомикробный препарат для лечения этого состояния и его осложнений. Однако подобное исследование требует много времени (несколько дней), поэтому при неосложненных случаях абсцесса кожи практически не применяется, а антибактериальную терапию производят препаратами широкого спектра действия.
Лечение включает в себя как местные мероприятия, так и общую антибактериальную терапию. При обращении пациента с начальными проявлениями формирования абсцесса кожи специалисты в области дерматологии и хирургии чаще всего рекомендуют подождать (дать ему «созреть»). После того как гнойник полностью сформируется, хирург вскрывает его, промывает полость антисептиком (например, хлоргексидином), устанавливает дренаж. Антибактериальная терапия необходима при значительных размерах абсцесса кожи или тяжелых общих проявлениях заболевания для профилактики осложнений. Она может включать в себя как антибиотики широкого спектра действия, так и другие противомикробные препараты (например, сульфаниламиды). Прогноз, как правило, благоприятный, но при снижении иммунитета или сахарном диабете осложнения абсцесса кожи могут создавать угрозу для здоровья и даже жизни. Профилактикой развития абсцесса служит поддержание работы иммунной системы на должном уровне, правильная личная гигиена, соблюдение правил асептики при инъекциях, врачебных и косметологических манипуляциях.
Чаще причинами абсцесса являются бактерии и вирусы, попадающие в организм через пораженную кожу или слизистую. Беспричинно абсцесс может образоваться во внутренних органах, поскольку в человеческом организме в пассивной форме существуют разные микроорганизмы. Когда из-за негативных обстоятельств ослабляется иммунитет, происходит активизация бактерий с вирусами, их размножение и последующий вред здоровью.
В каком-то смысле абсцесс играет роль защитника организма от заражения инфекциями. Он скапливает инфекцию на определенном участке кожи, защищая еще не пораженные ткани от воспаления, в результате этого образуется нарыв.
Факторы, способствующие развитию абсцесса под кожей:
- травмирование кожи при работе с землей, химическими веществами;
- перегрев кожи;
- переохлаждение;
- длительное нахождение в воде;
- несоблюдение правил личной гигиены;
- первичные и вторичные иммунодефициты;
- несбалансированное питание;
- нарушение работы эндокринных желез.
По особенностям течения выделяют натечную, горячую и холодную форму болезни.
Натечное течение абсцесса — образование абсцесса не ведёт к развитию воспаления в острой стадии. Гнойное скопление происходит долгое время (обычно несколько месяцев). Свое развитие получает при туберкулезе.
Горячее (острое) развитие абсцесса — протекает с ухудшением общего состояния и воспалительным процессом.
Холодный абсцесс сопровождается отсутствием таких признаков, как повышенная температура, болевые ощущения, покраснение. Свое развитие получает при актиномикозе и туберкулезе.
По локализации выделяют следующие формы абсцесса:
- заглоточный;
- поджелудочной железы;
- печени (встречается этот абсцесс после операции);
- зуба (парадонтальный);
- ягодицы;
- мошонки;
- абсцесс Броди;
- легкого;
- фурункула;
- брюшной полости;
- десны;
- мягких тканей;
- окологлоточный;
- поддиафрагмальный;
- головного мозга;
- кишечника;
Абсцесс разделяют на две категории: по месту и по длительности течения (острый и хронический).
Классификация по месторасположению области абсцесса:
- Паратонзиллярный абсцесс — локализуется у небной миндалины. Образуется после осложнения флегмонозной ангины.
- Постинъекционный абсцесс — образуется из-за осложнения после введения лекарственных средств путем внутривенного или внутримышечного укола.
- Абсцесс бартолиновой железы — болезнь, при которой происходит воспалительный процесс большой железы в преддверии влагалища.
- Абсцесс горла (Ретрофарингеальный) — нагноение лимфоузлов и клетчатки заглототочном пространстве.
- Заглоточный абсцесс — гнойный воспалительный процесс в заглоточном пространстве — между задней стенкой глотки и позвоночника, а сбоку ограничена артериями. Является последствием перенесенной инфекции или воспаления. Может возникнуть при травме, ангине, эндоскопических процедур. Часто встречается данный абсцесс у детей.
- Пародонтальный абсцесс — гнойное воспаление, образующееся на десне из-за инфекции.
- Поддиафрагмальный абсцесс — гнойная аккумуляция, расположенная под диафрагмой.
- Тубоовариальный абсцесс — заболевание гнойного и инфекционного характера органов малого таза.
- Абсцесс после укола – см. Постинъекционный абсцесс.
Определить абсцесс можно по возникновению небольшого узла на коже, окруженного покраснением. Спустя определенный период (от двух суток до двух недель) на этом месте образуется капсула с гнойным содержанием.
Этот абсцесс виден невооруженным глазом, поскольку он находится в мышце или в клетчатке под кожным покровом.
Сложнее диагностике поддается абсцесс, образующийся во внутренних органах, тем не менее для успешного лечения обследование обязательно.
Существуют следующие симптомы абсцесса:
- ощущение слабости;
- отсутствие аппетита;
- отеки, опухлости;
- ощущение слабости;
- высокую температуру;
- покраснения на коже;
- болезненные ощущения на месте воспалительного процесса.
При обнаружении симптомов следует как можно скорее обратиться ко врачу. Нельзя пытаться вскрыть абсцесс своими усилиями, поскольку велика вероятность заработать осложнения.
При вскрытии абсцесса за опорожнившейся полостью необходим правильный уход, после чего начинается рубцевание. Если опорожнения не произошло, то воспаление станет хроническим.
Не допускайте прорыва заболевания в закрытые полости, иначе это приведет к образованию гнойных процессов: плеврит, менингит, перикардит и другие.
Внутренний абсцесс очень тяжело поддается диагностике, в то время как внешний (поверхностный) любой специалист обнаружит легко. Для диагностирования абсцесса назначают ультразвуковое исследование, компьютерную или магнитно-резонансную томографию, общий анализ крови или пункцию (после неё полученный материал отправляют в лабораторию для выявления возбудителя болезни и реакции на антибиотики).
Первым делом происходит диагностика абсцесса. После диагностирования специалист назначает операцию абсцесса. Первым делом хирург проводит вскрытие абсцесса, его опорожнение и дренирование. Амбулаторно вскрытие абсцесса проводят в том случае, если он находится на поверхности кожи. После этой процедуры назначают необходимую диету, основанную на витаминах, антибиотики и проводят дезинтоксикационное лечение.
При внутреннем абсцессе и поражении внутренний органов назначают экстренную госпитализацию. С помощью пункции лечат абсцесс печени и легкого с извлечением гнойного содержимого и вводом в полость антибиотиков и лекарственных средств с пищеварительными ферментами в составе. Антибиотик при абсцессе легких тканей включает в себя лекарственные средства группы макролидов. При получении антибиотикограммы делают коррекцию лечебного процесса, исходя из чувствительности возбудителя. При отсутствии результата консервативной терапии при абсцессе легкого происходит хирургическое удаление пораженной области.
Антибиотики при абсцессе назначаются после диагностирования и определения инфекционного возбудителя.
Абсцесс головного мозга лечится с помощью хирургического вмешательства, в противном случае заболевание приведет к смещению структуры головного мозга и смерти пациента. Нахождение абсцесса в стволе мозга или подкорке является противопоказанием к его резекции (удалении). В этой ситуации проводят пункцию с последующим удалением гноя и промыванием антисептиком. При неоднократном промывании катетер остаётся на определенный период.
Лечение абсцесса брюшной полости поддается только хирургическому вмешательству.
Народные методы лечения эффективны лишь при легких формах заболевания. Хотя нельзя однозначно сказать, например, поможет ли пластырь тейп при абсцессе. Поэтому прежде понять, как лечить абсцесс в домашних условиях самостоятельно, следует проконсультироваться у враче-специалиста, обычно дерматолога или хирурга.
Сок алоэ. Сок из листьев алоэ обладает антибактериальными свойствами, способствует заживлению раны. Кашицу из листьев или марлю, вымоченную в соке алоэ, накладывают на пораженный участок на ночь под повязку. Процедуру проводят до отторжения некротических масс и заживления пораженных тканей.
Репчатый лук. Наложение запеченной луковицы на ночь под повязку ускоряет созревание и прорыв абсцесса.
Мед, спирт 96% и мазь от абсцесса (Вишневского) смешивают в равных пропорциях. Полученную смесь накладывают на воспаленное место на ночь. Процедура позволяет ускорить рассасывание абсцесса.
Ржаной хлеб. Хлеб распаривают, накладывают на место повреждения, сверху прикрывают капустными листьями и оставляют на сутки.
При затягивании процесса диагностики абсцесса и последующего лечения велик риск получить тяжелое осложнение.
- нарушение функциональности жизненно важных органов;
- неврит;
- менингит;
- истощение;
- бактериемия;
- размножение инфекции по организму;
- прорыв абсцесса;
- переход абсцесса в хроническую стадию;
- угрожающие жизни кровотечения, образующиеся из-за разрушения целостности стенки сосуда.
Прогноз лечения абсцесса зависит от разных факторов:
- месторасположение абсцесса;
- своевременность терапии;
- правильность терапии.
В большинстве абсцесс подкожной клетчатки поддается успешному лечению и восстановлению. А вот прогнозы при абсцессе головного мозга плохие. У половины пациентов наблюдается потеря трудоспособности, а в 10% лечение заканчивается смертью.
В профилактику абсцесса входит правильная гигиена, повышение иммунитета, своевременная обработка ссадин и ран, использование противогнилостных препаратов (антисептики) и ряд мероприятий для предупреждения нагноения (асептики) во время медицинских вмешательств.
Гнойные прыщи появляются на лице чаще всего неожиданно и в самый неподходящий момент. Изначально прыщик имеет форму небольшого бугорка, кожа вокруг которого гиперемирована. Но самое «страшное» происходит далее, когда он постепенно созревает. Невзрачные маленькие угри начинают увеличиваться в размерах. Теперь это уже весьма заметный прыщ неприятного оттенка и формы, в центре которого расположен стержневой гнойник.
Так, например, частое появление нарывов (чирьев) на коже наблюдается у больных сахарным диабетом. Нарыв на пальце или возле ногтя нередко образуется у людей рабочих профессий, часто травмирующих руки. Гнойники в области волосяных луковиц под мышками, на лице, в паху, как правило, образуются после неаккуратного бриться, особенно в жаркое время года, когда сложно все время поддерживать кожу в чистоте.
Нарывы встречаются на любой части тела. Некоторые из них безобидны и проходят самостоятельно, другие требуют медицинской помощи. Причины, симптомы, механизм развития и общие подходы к их лечению обычно схожи.
Фурункул — это гнойное воспаление волосяной луковицы и рядом расположенной сальной железы. Фурункулы часто называют чирьями, располагаются они обычно на частях тела, имеющих пушковые волосы: лице, руках и ногах, ягодицах, реже на волосистой части головы.
Как ни странно, причиной может послужить и слишком частое использование скрабов. Кожа может быть в данном случае лишена влаги и насыщения кислородом, а также подвержена микротравмам, а через них — атаке со стороны микробов.
Течение заболевания определяет методы как лечить фурункулы на лице. На первом этапе можно обработать их спиртом или йодом, а затем нанести на появившийся нарыв ихтиоловую мазь, накрыть сложенным вчетверо кусочком бинтика и закрепить пластырем. Наносить средства необходимо 2-3 раза в сутки.
Когда фурункул прорвет, рану необходимо тщательно обработать 3% раствором перекиси водорода с целью недопущения инфицирования, а также для предупреждения рецидива. Затем снова закрываем пораженный участок стерильным бинтиком, который закрепляем пластырем. Допускается дальнейшее применение ихтиоловой мази до полного заживления раны. Заметим также следующее: если фурункул появился в носу, будет назначено применение пропитанных лечебной мазью тампонов.
- Вросший в кожу волосок или ноготь;
- Порезы и царапины;
- Несоблюдение гигиены кожи;
- Закупоривание сальных желез (например, подмышкой и других местах).
И хотя нарывы на коже порой бывают очень болезненны и непривлекательны, данная проблема не представляет большой опасности для здоровья. Если соблюдать основные рекомендации, то вопрос, как лечить нарыв, не покажется вам таким уж сложным.
Хорошо зарекомендовали себя Эритромициновая и Гиоксизоновая мази, а также крем Акридерм ГК. При этом стоит отметить тот факт, что применение указанных средств на начальной стадии воспалительного процесса (до появления прыща на поверхности кожи) позволяет избежать сильного воспаления и свести к минимуму видимые последствия нарывов.
Для регулярной профилактики кожных воспалений рекомендованы косметические средства, изготавливаемые на основе пироксида бензоила, которые абсорбируют излишки выделяемого порами жира и препятствуют размножению бактерий. К таким препаратам относится, к примеру, Клерасил.
Также возможен вариант в том случае, если возник фурункул на лице, лечение прошло на недостаточно высоком уровне или просто неправильно, осуществить рецидив фурункула. То есть появление в скором времени нового фурункула на том месте, где, казалось, его уже не будет никогда – на месте старого, вылеченного чирья.
Внутрь я всегда рекомендую во-первых, поливитамины, а главное — пивные дрожжи, которые продаются под названием фитин или гефефитин. Это прекрасное средство от фурункулов и фурункулеза. Как для лечения, так и для предупреждения.
Еще внутрь принимают желтую очищенную серу. Ее можно купить в аптеке. Моя теща всегда держала дома кусок такой серы, бог знает где взятый. Если у ее детей вдруг начинались фурункулы, то на им давала эту серу на кончике ножа. два-три дня и фурункул исчезает.
Для очищения крови при частых нарывах. Василек, череда, вероника, лист грецкого ореха, календула, фиалка трехцветная берутся поровну. 5 столовых ложек смеси заливают 200 г воды, кипятят 10 минут. Доливают кипяченой водой до 1 литра.
Нарывы множественные у детей
Как снизить риск заболевания ОРЗ
Большинство людей пользуется общественным транспортом, нередко в час пик, большую часть дня делим офисное помещение с сотрудниками…
- Первое, и самое важно правило – ни в коем случае нельзя выдавливать фурункул! Вообще на лице нельзя выдавливать ничего, а фурункул тем более.
- Также нельзя прикладывать к месту воспаления влажные компрессы поскольку размягчение тканей приведет к распространению инфекции.
- Нельзя использовать мазь Вишневского пока существует гнойная капсула.
Пытаясь выдавить образовавшийся гной (а сделать это весьма непросто, и многие прикладывают большие усилия в попытках выдавливания), человек собственноручно продвигает инфекцию еще глубже в ткани, частички стержня с инфекцией остаются, что приводит к генерализации инфекционного процесса. Даже если подобные попытки увенчаются успехом, вследствие неумелых и травмирующих действий будет нарушена и так воспаленная кожа. В дальнейшем это неминуемо обернется некрасивым и необратимым рубцом на месте фурункула.
И, конечно же, нельзя заниматься самолечением – только врач компетентен давать назначения и проводить медицинские манипуляции.
Абсцесс в области лица возникает вследствие повреждения или воспаления кожи лица, слизистой оболочки полости рта, губ, носа, век. Реже абсцессы у детей возникают за счет распространения инфекции из одонтогенного очага.
Сформировавшийся абсцесс представляет выбухающий, куполообразный, ярко гиперемированный участок. Кожа над ним истончена.
Пальпация резко болезненна, легко выявляется флюктуация. Общее состояние нарушается незначительно. Более тяжело протекают абсцессы, расположенные в глубине тканей — в подвисочном пространстве, а также окологлоточные, паратонзилярные и т. д. Эти абсцессы протекают с выраженными общими явлениями интоксикации, нарушения функций (глотания, дыхания, открывания полости рта и т.д.). Они представляют значительную угрозу здоровью и даже жизни ребенка. В этих случаях отмечают бледность и сухость кожных покровов, повышение температуры тела до 38 °С и выше. Дети предъявляют жалобы на слабость, недомогание. Первыми симптомами заболевания бывают боли в очаге воспаления, затем появляется отек и повышается температура.
В очаге воспаления формируется инфильтрат, в области которого кожа или слизистая оболочка гиперемированы, напряжены. В центре инфильтрата определяется флюктуация. Границы измененных тканей четко очерчены. Нередко кожа или слизистая оболочка в области абсцесса выбухает над поверхностью.
Для правильного прогноза и своевременной последующей терапии необходимо дифференцировать абсцесс от фурункула, абсцедирующего лимфаденита и нагноившейся атеромы или врожденной кисты.
Лечение больных с абсцессами хирургическое. Поверхностные абсцессы на лице у детей старших возрастных групп могут быть вскрыты под местным обезболиванием. Нужно помнить, что инфильтрация воспаленных тканей анестетиком вызывает резкую болезненность. Абсцессы, расположенные в глубине тканей, и абсцессы у детей младших возрастных групп следует вскрывать под общим обезболиванием. Необходимо внимательно оценить топографию абсцесса по отношению к окружающим тканям, так как выраженные реактивные отеки и обилие жировой ткани «маскируют» истинное расположение абсцесса. Для правильного выбора места разреза необходимо учитывать этот фактор. При наличии абсцесса глубина разреза не должна превышать толщину кожи. Последующего вскрытия абсцесса достигают путем продвигания к полости абсцесса сомкнутого зажима типа «Москит». После появления первой порции гноя бранши зажима раздвигают, и полость при этом опорожняется. В последнюю вводят дренаж.
Местное лечение заключается в наложении асептических повязок с растворами или мазями, обладающими осмотическим действием. Назначают физиотерапевтические процедуры. При глубоких абсцессах и тенденции к распространению отека проводят курс общей терапии, интенсивность которого определяется возрастом ребенка и характером процесса.
источник