Абсцесс легкого чаще всего бывает вторичными, так как возникают как осложнение какого-либо первичного заболевания легкого.
Абсцесс легкого причины. Причины возникновения абсцесса легкого разнообразны, а именно: повреждения, инородные тела, различные заболевания легких (пневмония, рак), а также распространение инфекции на легкие с ближайших или отдаленных воспалительных очагов гематогенным или лимфогенным путем (поддиафрагмальный абсцесс, аппендицит и др.).
У детей одной из частых причин возникновения абсцессов и других нагноительных процессов в легких является аспирация различных инородных тел, попадание которых в легкие своевременно не было распознано. Особенно часто возникает абсцесс легких после гриппозных бронхопневмоний у очень ослабленных истощенных больных и у стариков (постпневмонические абсцессы).
Абсцесс легкого может быть одиночным или множественным, разной величины. В зависимости от причины возникновения абсцессов различают: аспирационные, обтурационные, метапневмонические, травматические, гематогенно-эмболические и лимфогенные абсцессы.
Абсцесс легкого признаки и симптомы. До тех пор пока абсцесс легкого не вскрылся в бронхах (как это чаще всего и бывает), признаки его довольно неопределенны и неясны. Появление абсцесса легкого после пневмонии можно заподозрить лишь потому, что температура длительно не снижается, а продолжает быть высокой (иногда после кратковременного снижения), но при этом она носит уже не постоянный характер (как при пневмонии), а отличается большими колебаниями (ремитирующая), сопровождающимися ознобами.
Боли в груди и кашель не прекращаются, больные теряют аппетит, худеют и слабеют. Общее состояние тяжелое, пульс учащен, часто наблюдаются признаки сердечной слабости, цианоз. Вообще болезнь протекает как тяжелый септический процесс. Область притупления, бывшая при пневмонии, уменьшается, но не исчезает полностью, и при этом выслушиваются бронхиальное или ослабленное дыхание и влажные хрипы вокруг очага.
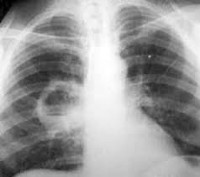
Иногда при выслушивании и выстукивании никаких изменений установить не удается. При рентгенологическом исследовании затемнение, бывшее при пневмонии, становится более ограниченным.
После прорыва абсцесса легкого в бронхи признаки его становятся уже более очевидными и характерными. При кашле, а иногда и при рвоте выделяется большое количество гнойной мокроты, суточное количество которой доходит до 200—500 мл и более.
Появление гнойной мокроты является наиболее характерным и бесспорным признаком легочного нагноения. Сама мокрота очень характерна: при стоянии она делится на два или три слоя: верхний — пенистый, средний — полужидкий и нижний— густой, мутный, желто-зеленого цвета, содержащий эластические волокна, частицы омертвевшей ткани, лейкоциты. Мокрота содержит смесь разных микробов и издает гнилостно-приторный запах.
Иногда наблюдается и кровохарканье. Температура хотя и снижается, но общее состояние продолжает ухудшаться вследствие тяжелой интоксикации. При выстукивании над образовавшейся в легких полостью абсцесса определяется приглушение или тимпанический звук, а при выслушивании — бронхиальное или амфорическое дыхание, вокруг очага — влажные хрипы, иногда же и шум трения плевры.
При глубоко расположенных абсцессах все эти данные выстукивания и выслушивания могут отсутствовать, и тогда большую помощь в распознавании абсцессов легкого оказывает рентгенологическое исследование. При рентгеноскопии и особенно на рентгенограмме часто бывает хорошо видна полость абсцесса с уровнем жидкости . После опорожнения абсцесса его полость может постепенно (в течение нескольких недель) зарубцеваться и тогда наступает полное выздоровление.
Такое самоизлечение наблюдается примерно в 20—30% всех случаев. Однако часто течение абсцесса принимает затяжной характер (хронический абсцесс), в результате чего появляется малокровие, истощение, перерождение внутренних органов (амилоидоз).
При распознавании абсцесса легкого его следует отличать от осумкованного плеврита, воспаления или опухоли легких. Вскрывшийся абсцесс можно спутать с бронхоэктазией и туберкулезной каверной. Иногда абсцесс легкого трудно отличить от гангрены легкого, так как оба эти заболевания во многом сходны между собой.
В этом отношении следует иметь в виду, что гангрена легких протекает обычно более остро, т. е. с более высокой температурой, с большим количеством трехслойной мокроты, обладающей особенно резким гнилостным запахом, и т. д. Все явления при гангрене быстро нарастают, и болезнь часто заканчивается гибелью больного.
Абсцесс легкого осложнения: гнойно-гнилостный плеврит, перикардит, медиастинит, пневмоторакс, пиопневмоторакс, легочное кровотечение, метастатические абсцессы мозга, сепсис.
Абсцесс легкого неотложная помощь. Все больные с абсцессом легкого подлежат направлению на стационарное лечение. Транспортировка в лежачем положении.
источник
Застойная пневмония, называемая также гипостатической, развивается в основном у людей в возрасте, у лежачих больных, а также в послеоперационном периоде. Обычное воспаление легких обусловлено простудными заболеваниями. Если же речь идет о застойной пневмонии, то основным этиологическим фактором является нарушение гемодинамики.
Итак, почему у лежачих больных развивается пневмония? Они не могут полноценно двигаться да и просто менять положение тела. Из-за этого вентиляция легких становится слабой, в бронхах накапливается много мокроты, но откашлять ее человек не может. При этом развивается воспалительный процесс. Застойная пневмония у лежачих больных — опасное явление, поскольку сначала не дает ярко выраженной симптоматики и беспокойства не вызывает. Очень важно, чтобы близкие прикованного к постели человека сумели вовремя распознать проявления болезни и предприняли меры для ее устранения.
В силу возраста в легких начинаются изменения. Если прислушаться к дыханию человека старше 65 лет, то можно обнаружить, что оно не глубокое, а поверхностное. Связано это с тем, что диафрагма сокращается слабо, то есть не выполняет свои функции полноценно.
С возрастом снижается и эластичность легочных тканей. Они плохо очищаются, при этом накапливается слизь, которая является комфортной средой для размножения болезнетворных бактерий.
Как уже упоминалось, для этой болезни характерно незаметное начало. Ранние симптомы пневмонии у лежачих обычно не видны за клиникой основного заболевания. Обратите внимание, что температура на данном этапе в большинстве случаев нормальная. Затем внезапно проявляется выраженная симптоматика:
- жесткое дыхание и одышка;
- звучные и влажные хрипы;
- лихорадка;
- кашель с кровохарканьем;
- отхождение мокроты слизисто-гнойного характера.
Чтобы назначить лечение правильно, врач должен верно поставить диагноз и выявить причины болезни. Основывается диагностика на данных внешнего осмотра и опроса больного, аускультации легких, инструментальных и лабораторных методах исследования. Основные диагностические методы — рентгенологическое обследование грудной клетки, общий, а также биохимический анализ крови.
Рентгенография выявляет участки затемнения, уменьшение прозрачности полей. Огромное значение для грамотной постановки диагноза имеют данные ЭКГ, а также УЗИ плевральной полости. Немаловажную роль играет оценка газового состава крови. В процессе микроскопии мокроты обнаруживаются клетки с содержанием гемосидерина. Вспомогательные методы диагностики — это бронхоскопия, магнитно-резонансная томография, а также исследования мочи.
Терапия основана на трех принципах: устранение бактериальной флоры, регуляция легочной вентиляции и уменьшение отека слизистой. Лечение застойной пневмонии у лежачих больных требует применения антибиотиков, отхаркивающих препаратов, антиоксидантных и иммуномодулирующих средств, а также медикаментов, которые улучшают метаболизм сердечной мышцы. Часто назначают дренажный массаж, кислородную терапию, ингаляции, а также лечебную гимнастику.
При таком явлении, как пневмония у лежачих больных, лечение чаще проводят в стационаре. Связано это с тем, что в такой серьезной ситуации нужен постоянный медицинский контроль широкого спектра показателей.
Гипостатическая пневмония уйдет быстрее, если грамотно использовать средства нетрадиционной медицины. Конечно, их применение следует согласовывать с лечащим врачом.
Можно, к примеру, приготовить настойку из чабреца. В кастрюлю насыпьте 2 столовые ложки измельченной травы и залейте кипятком (500 мл). Подождите, пока настой остынет и процедите. Давайте больному это натуральное лекарство по полстакана четырежды в сутки.
Очистить бронхи поможет настойка из сушеной калины. Вечером в чистый термос насыпьте 2 столовые ложки измельченных ягод, залейте 200 мл кипятка. К утру настойка будет готова. Давайте ее больному по глотку после еды, добавив липовый мед.
Сироп на основе корня девясила хорошо стимулирует удаление мокроты. Чтобы его приготовить, следует 2 столовые ложки измельченного сырья залить 250 г кипятка и проварить на слабом огне полчаса. Когда отвар остынет, его нужно процедить. Далее следует добавить мед в таком количестве, чтобы готовый сироп был сладким и в то же время слегка горчил. Давать его больному надо по 2 столовые ложки перед приемом пищи.
Можно перемолоть до однородной массы 1 килограмм семени льна и грецкого ореха. Смесь следует хранить в прохладном месте. Добавив ложку этой массы в 100 г сливочного масла, поставьте на тихий огонь и прокипятите. Когда смесь начнет остывать, добавьте 1 ложку меда. Когда она остынет, ее можно намазывать на хлеб и кушать без ограничений.
Улучшить отхаркивание поможет отвар шиповника. Кроме того, больному полезно пить и простой чай с лимоном либо малиной.
Необходимо принимать во внимание комплекс факторов, в числе которых — тяжесть воспалительного процесса и продолжительность его развития, возраст больного, наличие сопутствующих патологий, состояние иммунитета. Если возникли осложнения (к примеру, абсцесс или эмпиема плевры), то прогноз воспаления легких у лежачих больных уже становится скорее неблагоприятным. Что касается возраста, то риск летального исхода выше среди пожилых пациентов.
Прогноз пневмонии у лежачих больных обычно благоприятный, если она обнаружена вовремя и меры к лечению приняты незамедлительно. В таких случаях выздоровление наступает через 3-4 недели.
Избежать застойных явлений поможет специальный ортопедический матрац. Следите, чтобы воздух в комнате больного был достаточно увлажнен. Чаще проветривайте ее, особенно в дождливые дни. Если на улице жарко либо работает отопление, включайте электрический увлажнитель воздуха. Впрочем, альтернативой ему могут стать обычные мокрые простыни на батарее.
Обеспечьте лежачего больного разнообразным и здоровым питанием с высоким содержанием витаминов. Обсудите с лечащим врачом возможность использования таких профилактических мер, как дыхательная гимнастика, массаж спины и грудной клетки. При полной гиподинамии нужно пассивно менять положение больного несколько раз за сутки. По возможности следует придавать ему полусидячее положение.
Прислушивайтесь к дыханию больного — в норме оно должно быть ровным, без хрипов. Как только появляются хрипы или булькающие звуки, вызывайте врача.
источник
Оставьте комментарий 6,950
Застойной пневмонией называют вторично возникающий воспалительный процесс в легких, который развивается вследствие гемодинамических, а также вентиляционных нарушений. Нужно понимать, что у человека, длительное время вынужденно находящегося в постели могут возникать множество довольно серьезных нарушений и осложнений. Застойная или гипостатическая пневмония относится к их числу в полной мере.
Лежачие больные в силу своего состояния не могут двигаться, вставать с постели, менять положение тела. В связи с этим легкие вентилируются слабо, бронхи накапливают большое количество мокроты, которую больной не может откашлять. Все это способствует развитию воспалительного процесса. Нужно отметить, что это заболевание очень опасно для человека, так как развивается постепенно и сначала не имеет яркой симптоматики, и не вызывает беспокойства у больного.
Чтобы не упустить болезнь, не рисковать жизнью близкого человека, нужно вовремя заметить ее признаки и принять меры к лечению. Поэтому наш сегодняшний разговор мы решили посвятить этой патологии. Давайте выясним, что представляет собой застойная пневмония у лежачих больных прогноз болезни узнаем. Поговорим про лечение патологии, в том числе народными средствами. Узнаем о том, как избежать этого опасного заболевания.
Прогноз зависит от тяжести воспалительного процесса в легких, продолжительности развития воспаления. Благоприятной или неблагоприятные прогноз — это зависит также от тяжести сопутствующих патологий, состояния иммунной системы, наличия осложнений (наличие абсцесса легких, либо эмпиемы плевры). Многое зависит от возраста пациента. Например, у пожилых больных выше риск летального исхода.
Если заболевание обнаружено вовремя, приняты меры к адекватному лечению, и, поэтому не развились тяжелые осложнения, прогноз обычно благоприятный и через 3-4 недели наступает выздоровление. Но для этого нужно вовремя заметить симптомы начавшейся болезни и обратиться к врачу.
Как мы уже говорили, начало воспалительного процесса в легких никак не выявляет себя, протекает незаметно, обычно скрываясь за симптомами основного заболевания пациента. Температура тела обычно нормальная, не повышенная.
Но через некоторое время симптоматика становиться намного ярче. Внезапно проявляются основные симптомы пневмонии: возникает одышка, дыхание становится жестким, часто хрипящим, появляются признаки лихорадки. Застойная пневмония также проявляется кашлем. Причем, мокрота при этом содержит вкрапления крови, часто — гноя. Больной дышит тяжело, отчетливо слышны влажные хрипы.
Лечение комплексное, включает в себя уничтожение инфекции, вентиляцию легких, устранение отечности. Используют отхаркивающие лекарственные средства, мочегонные, препараты. Назначают лекарства улучшающие состояние сердечной мышца. Кроме того лечение застойной пневмонии у лежачего больного не обходится без антибиотиков.
Практически всегда применяют лечение кислородом (кислородная терапия), назначают сеансы массажа спины. Чтобы очистить бронхи от мокроты выполняют специальные процедуры бронхоскопии, проводят бронхоальвеолярный лаваж. В каждом отдельном случае, доктор может назначать дополнительные процедуры и лечебные манипуляции. Например, проводят коррекцию тех патологий, которые явились причиной или способствовали развитию вторичного воспаления в легких.
Наряду с медикаментозным лечением, посоветовавшись с врачом, можно использовать народные средства лечения:
Например, можно приготовить настой их травы чабреца. Для этого насыпьте в кастрюлю 2 ст. л. мелкопорезанной травы, залейте 500 мл только закипевшей воды. Оставьте на то время, пока настой остынет. Потом процедите. Поите больного 4 раза за сутки по полстакана.
Для очищения бронхов от мокроты приготовьте настой из сушеных ягод калины. Для этого вечером насыпьте в чистый термос 2 ст. л. давленых, измельченных ягод, долейте туда же 200 мл. кипятка. Утром настой будет готов. Его пьют, смешав с липовым медом, по глоточку после еды.
Очень полезно проводить паровые ингаляции с содой и отварами лекарственных растений (с разрешения врача).
Чтобы избежать развития застойной пневмонии приобретите специальный ортопедический матрац, на котором лежачему больному будет удобно.
Обеспечьте его разнообразным, полезным, здоровым питанием, богатым витаминами.
По совету врача делайте дыхательную гимнастику, массаж грудной клетки и спины.
Следите за тем, чтобы воздух в его комнате бы увлажнен. Это очень важно в профилактике пневмоний, так как сухой воздух способствует развитию проблем с дыханием. Для увеличения влажности, чаще проветривайте комнату, особенно в дождливую погоду. Когда на улице жарко или работает центральное отопление, включайте электрический увлажнитель воздуха или просто повесьте на батареи мокрые простыни.
Постоянно прислушивайтесь к дыханию лежачего больного, которое должно быть ровным, без хрипов. Если вас настораживают посторонние хрипы, булькающий звук при дыхании, вызывайте врача. Помните о том, что лечение вовремя обнаруженного заболевания всегда оказывается эффективным. Будьте здоровы!
Здравствуйте,подскаж ите пожалуйста,наш дедушка лежит уже второй год,все было нормально,я имею в виду что он кушал,разговаривал,и еще собирался подняться.И тут не с того не с сего у него случился.
Здравствуйте Уважаемый доктор!4 июня 2013 года моему папе / 59 лет / был поставлен диагноз рак ободочной кишки T2N2aM1a 4А стадия, вторая клиническая группа / код С18.4 /. Была проведена химиотерапия.
Здравствуйте у моей 75 летней бабушки она лежачая больная развилась двусторонняя пневмония и температура у нее 39,3 сейчас мы ей колим 4 раза в день мочегонные, плюс антибиотик, сердечные и аналгин.
Здравствуйте,извинит е сразу скажу о написаном,так немало расписал чтобы вы смогли представить и понять мою проблему как врач,ведь вы должны иметь всё таки представление о сути проблемы чтобы суметь.
Пролежни — это поверхностная или глубокая язва, возникающая на коже в результате сдавления тканей и нарушения их кровообращения. Пролежни образуются в области костных выступов, например, на крестце, копчике, в области седалищных бугров, на коленях, локтях и лопатках. Развитию пролежней способствуют: слабость и неспособность больного изменить позу; резкое исхудание, особенно при изнуряющих болезнях; ослабление сердечной деятельности и нарушение кровообращения заболева ния.
Клиническая картина паховой грыжи, прежде всего, зависит от подвижности грыжевого мешка. По этому признаку грыжи делят на: свободные вправимые, характеризующиеся появлением грыжевого выпячивания при натуживании или переходе в вертикальное положение и исчезновением его (вправлением) при расслаблении передней брюшной стенки в положении лежа, свободные невправимые, когда грыжевое выпячивание не исчезает самостоятельно в положении лежа, но проявлений ущемления грыжи пока нет, ущемленные.
Пневмония у лежачих больных проявляется из-за общего снижения функциональности организма, застойных явлений и поражения тканей. Если имеют место быть хронические процессы в организме пожилого человека, воспаление легких проявляется в семидесяти процентах случаев.
Симптоматика воспалительного процесса образуется в результате застоя крови, что обусловлено недостаточной подвижностью. Нередко данному состоянию предшествуют отечности и пролежни. Когда они возникают в верхней части туловища, это явно указывает на значительное снижение кровоснабжения.
- наличие легочных заболеваний в хронической стадии;
- гемодинамические процессы в малом круге кровоснабжения;
- воздействие бактерий;
- развитие аллергических реакций и обструкции;
- распространение инфекции по организму из разных органов.
Учитывая особенности всех этих причин, клинические проявления пневмонии часто меняются.
Болезнь начинается с непродуктивного сухого кашля, который становится более интенсивным. Недуг очень тяжело излечивается антибактериальными препаратами.
В молодом возрасте недугу предшествует выработка слизи желтоватого оттенка, у стариков же ее консистенция включает гнойные и кровавые примеси.
Лихорадка при воспалении легких у таких пациентов возникает довольно редко. В течении продолжительного периода времени организм стариков приспосабливается к защитной реакции. Со временем попадание вредоносных компонентов при активном патологическом процессе не приводит к физиологическому явлению. Максимум, на который может подняться температура, это 39 градусов.
При развитии двустороннего поражения легких у тяжело больных людей, находящихся все время в горизонтальном положении, градусник может показывать и 40 градусов. Тем самым значительно усугубляется общий прогноз течения патологии.
При увеличении регулярности дыхания у больных людей, нередко диагностируют легочные недуги хронического характера. Недуг довольно тяжело причислить к стандартным симптомам воспаления.
Недуг в пожилом возрасте определяется докторами по таким клиническим критериям:
- если беспокоит сильный сухой кашель;
- при плохой выработке слизи;
- при развитии одышки;
- если появилась болезненность и дискомфорт в области грудной клетки;
- прослушивание хрипов с помощью фонендоскопа.
Часто воспаление легких дает о себе знать развитием сильной одышки. В результате общего истощения организма, большинство признаков недуга никак себя не выражают. Это создает особую преграду в диагностировании недуга.
Из-за недостаточной выраженности клинических проявлений доктора довольно поздно приходят к верному диагнозу. Наряду с тем, у пожилых людей недуг стремительно переходит из легкой стадии в более тяжелую. При этом терапия с помощью антибиотиков будет нерезультативна.
Естественно, в данном случае прогноз недуга неблагополучный.
Специалистам не удается информативно провести анализ результатов, которые были получены в ходе проведения аускультации и других диагностических мер. Данные клинические признаки дают о себе знать при наличии сердечнососудистых патологий и аллергического поражения. Также на протяжении всей жизни у пожилых лиц начинает развиваться такое состояние, как пневмосклероз.
Летальный исход обусловлен стремительным переходом недуга из начального этапа в терминальную фазу.
У трети больных происходят внелегочные клинические признаки наряду с основными симптомами. Когда они дают о себе знать, это не прибавляет шансов человеку на успешное выздоровление, а напротив, прогноз становится еще более неблагоприятным.
Рассмотрим основные внелегочные проявления, которые могут возникнуть у стариков:
- проблемы с работоспособностью головного мозга. Нередко у больных наблюдается некая заторможенность, возникают проблемы в сознании, предобморочные состояния и др.;
- расстройства системы пищеварения: старики теряют интерес к принятию пищи, у них наблюдается тошнота, вплоть до рвоты, возникает болезненность и дискомфорт в области живота;
- в результате повышенных рефлексов уменьшается подвижность мускулатуры;
- в работе сердце наблюдаются также некие затруднения;
- происходит активация хронических недугов почек.
Люди преклонного возраста имеют все шансы на осложненное и продолжительное лечение, при наличии нескольких недугов в хронической стадии. Наряду с обострениями болезни начинают уменьшаться резервные способности организма в борьбе с бактериями.
Терапия лежачих пациентов состоит из антибиотиков
Лечение данного заболевания у стариков, как правило, осложняется целым рядом патологических процессов. При воспалении легкого на фоне иммунодефицита, стремительно начинает поражаться другое легкое. В данном случае пациентам показан не только тщательный курс антибиотиков, но также и прием огромного количества симптоматических медикаментов с целью излечения от вторичной формы недуга.
Особенности терапии у пожилых пациентов:
- обнаружение возбудителя недуга и целенаправленная лечебная тактика антибактериальными средствами является приоритетной задачей специалиста в терапии пневмонии у лиц старческого возраста;
- если имеют место быть смешанные формы патологии, больным назначают антибактериальные средства широкого спектра действия. Если эффекта от терапии определенного препарата не наблюдается, тогда в лечебную тактику обязательно добавляют лекарственное средство из другой группы;
- при наличии воспаления легких атипичной формы к лечебному курсу добавляются такие препараты, как метронидазол и тому подобные средства.
В связи с тем, что защитные силы у лиц старческого возраста находятся не в самом лучшем состоянии, при развитии первых клинических симптомов они нуждаются в госпитализации.
За последний период времени доктора при лечении воспаления легких применяют особые схемы антибиотикотерапии, которые подразумевают парентеральное введение антибиотиков на протяжении нескольких дней, после чего переходят на пероральный прием фармацевтического продукта.
При пневмонии обязательной госпитализации подвергаются следующие лица:
- у которых одышка наблюдается более тридцати раз в минуту;
- при спутанном сознании;
- при сильном повышении температуры тела;
- при появлении гипертензии;
- если обострилась вторичная болезнь.
Симптоматическое лечение у пожилых людей осуществляется по такой же схеме, как и у молодых лиц.
Терапевтический эффект при данном заболевании у стариков в полной мере обусловлен правильной организацией по уходу.
Пища должна быть качественной и наполненной витаминами и полезными веществами. В приоритете легкоусвояемые продукты, которые необходимо преподносить больным маленькими порциями по шесть раз. Питье также должно быть обильным, полезны витаминные компоты, минеральные воды.
У этих пациентов нередко диагностируются расстройства со стулом. При этом меню должно состоять из соков, фруктов и прочих продуктов, стимулирующих кишечную перистальтику. Таким людям очень важно употреблять продукты, насыщены кальцием. Пациентам, находящимся в постоянном горизонтальном положении требуется диета с низкой энергетической ценностью, имеет смысл уменьшить потребление поваренной соли и жиров. Снижение потребления натрия и увеличение кальция оказывают противовоспалительное воздействие и способствуют улучшению течения недуга.
При таком патологическом процессе у пожилых лиц диагностируется не только пневмококковая инфекция. В таком возрасте может быть сразу несколько возбудителей одновременно. Эти микроорганизмы способны к стремительному размножению в результате усиленного снижения защитных сил организма.
В связи с распространением соединительной ткани у старых людей, число альвеолярных макрофагов значительно уменьшается. Это и приводит к ослаблению иммунной системы. Наряду с этим патогенные микроорганизмы абсолютно нормально себя чувствуют и стремительно размножаются по лимфатической системе.
Существуют определенные профилактические принципы, которые следует соблюдать при лечении больного
Стоит учитывать тот факт, что лежачие пациенты входят в категорию риска людей, которые имеют больше шансов на развитие воспаления легких, чем молодежь. Потому следует соблюдать определенные профилактические принципы, которые предполагают следующее:
- принятие позиции полусидя;
- периодическая перемена положения тела;
- проведение лечебной гимнастики;
- выполнение массажа;
- физиотерапевтические мероприятия;
- прием витаминов и поливитаминов.
Если вести речь о прогнозе недуга, то он будет напрямую зависеть от распространенности патологического процесса, инфекции, тяжести состояния, наличия последствий и других сопутствующих заболеваний. Чем раньше будет диагностирован недуг и назначена эффективная терапевтическая тактика, тем благоприятнее исход.
При существенном поражении тканей легких у больных стариков существует огромная вероятность смертности. В некоторых случаях она достигает до 70-ти процентов.
С целью избегания неблагополучного исхода недуга, следует каждый день проводить профилактику, укреплять защитные силы организма и с особой опаской относиться к любым переменам в самочувствии. Самодеятельность в терапии у пожилых лиц категорически недопустима. Как только возникнут первые симптомы недуга, нужно непременно обратиться к лечащему доктору.
Пневмония — это тяжелое, в большинстве случаев инфекционного происхождения, заболевание, при котором поражаются ткани легкого. Причин возникновения несколько — бактерии, грибки, вирусы, попадание инородного тела в легкое (аспираторная пневмония) или параканкрозное воспаление, которое возникает при онкологическом заболевании легких. Пневмония может привести к тяжелым последствиям, вплоть до летального исхода, поэтому при ее первых признаках надо сразу обращаться к врачу и немедленно приступать к лечению.
Особого внимания при пневмонии требуют люди, прикованные к постели вследствие хронического заболевания (инсульт, болезнь Альцгеймера), преклонного возраста или травмы. У лежачих больных риск заболеть возрастает по следующим причинам:
- дыхание поверхностное;
- работа диафрагмы затруднена;
- вентиляция легких недостаточная;
- попадание в дыхательные пути пищи (аспирационная пневмония);
- нарушение кровоснабжения;
- недостаточное выполнение бронхами дренажных функций.
В органах скапливается вязкая мокрота, в которой размножаются бактерии и другие вредные микроорганизмы, инфицирующие легкие. Из-за невозможности нормально двигаться жидкость застаивается, количество возбудителей пневмонии увеличивается. У лежащих больных этот процесс может приводить к более тяжелым последствиям, чем у обычного человека, из-за того, что организм ослаблен.
Вследствие постоянного приема лекарств, прописанных лечения основного заболевания появляется резистентность (сопротивляемость, устойчивость организма) к ним, что также затрудняет процесс лечения. Поэтому так важна своевременная и правильная диагностика.
У лежачих больных болезнь имеет проявление легочное и внелегочное. Легочное — это одышка и кашель, нарушения ЦНС. Внелегочная — заторможенность, резкая смена настроения, апатия и нарушения речи. Также могут наблюдаться — недержание мочи, потеря аппетита, депрессия, аритмия, повышенная ЧСС, обострение хронических заболеваний почек. Эти признаки зачастую схожи с признаками основного заболевания, поэтому возникают трудности с диагностикой пневмонии на ранних стадиях.
Также, особенно после инсульта или при болезни Альцгеймера, симптомы воспаления легких на начальной стадии не проявляются ярко, болезнь протекает вяло и у больного отсутствуют жалобы. Это может быть лишь небольшой кашель без температуры, одышка, слабость и ощущение неполного выдоха.
- кашель, чаще ночной;
- повышенное слюноотделение;
- одышка;
- в некоторых случаях выпадение пищи при жевании:
- отсутствие высокой температуры;
- наличие хрипов, которые фиксируются при прослушивании.
Чтобы правильно поставить диагноз и назначить адекватное лечение, больного должен осмотреть врач. На этом этапе желательно сделать рентгенологическое обследование, провести анализ мокроты, мочи, общий и клинический анализ крови.
Делается также ЭКГ и УЗИ плевральной области.
К сожалению, иногда диагностика проводится поздно, когда болезнь уже прошла начальную стадию. В этом случае появляются симптомы — сильная одышка, хрипы, кровохарканье, сильный кашель с гнойной мокротой. Появляется высокая температура, нарушается работа сердца, понижается или повышается давление, сознание путается; со стороны пищеварительной системы — тошнота и рвота, диарея и слабость, почки перестают нормально функционировать.
Помните ! В половине случаев у лежачих больных пневмония переходит в хроническую форму, а несвоевременно начатое лечение может привести к летальному исходу.
При первых же признаках заболевания надо обязательно обратиться к врачу.
Успех лечения пациентов, прикованных к постели, зависит от нескольких факторов:
- Насколько ослаблен организм человека.
- В осложненной ли форме пневмония.
- Какими хроническими заболеваниями страдает пациент.
- От возраста больного.
Для лечения важны составляющие — выявление возбудителя заболевания, регулировка вентиляции легких и уменьшение отека слизистой. Для этого назначаются антибиотики (Пенициллин, Цефалоспорин), отхаркивающие и иммуномодулрующие средства; при атипичной пневмонии добавляются препараты — эритомицин или метронидазол. В первые несколько дней назначаются инъекции, затем переходят на пероральное (через рот) лечение.
В том случае, если у больной страдает сердечно-сосудистой недостаточностью, нужны препараты для улучшения кровообращения и укрепления сердечной мышцы. Назначаются Трентал, Дигиталис, Фуросемид, Верошпирон. Следует учитывать, что при приеме этих препаратов происходит потеря калия, поэтому врач назначает Панангин или другие средства подобного действия.
Полезно ! Употреблять продукты с высоким содержанием калия — изюм, курагу, творог, фасоль, горох.
Чаще всего лежачие пациенты при первых признаках воспаления легких госпитализируются, особенно если присутствуют симптомы:
- нечеткое создание;
- обострение хронических заболеваний;
- артериальная гипертензия;
- лихорадка.
При заболевании в легких скапливается жидкость, которая постепенно выходит из организма с кашлем, мокротой, но если ее слишком много и это беспокоит больного, ему делают прокол и откачивают жидкость при помощи шприца с длинной иглой. Эта процедура проводится с применением местной анестезии. Пациент чувствует значительное облегчение сразу после процедуры, которую при необходимости можно делать в домашних условиях.
В это время важен уход и точное выполнение всех предписаний врачей. После того, как острая стадия воспаления легких пройдет, пациенту назначают курс лечебной физкультуры и физиотерапию, в частности, применяют:
- магнитофорез с применением антибактериальных лекарств;
- массаж грудной клетки — это физиопроцедура для улучшения отхода мокроты и дренажа бронхов;
- электрофорез с препаратами, способствующими отхаркиванию мокроты;
- ультразвуковую аэрозольную ингаляцию — с муколитиками, гепарином и антибиотиками.
Помните! Физиолечение нельзя применять в острой стадии заболевания, при злокачественной опухоли, обострении сердечно-сосудистого заболевания, гемофилии, атеросклерозе сосудов головного мозга.
Лечить пневмонию обязательно надо медикаментами, но как вспомогательное лечение больным помогают народные средства. Перед их применением желательно проконсультироваться у лечащего врача.
- Настойка из чабреца. Залить две столовые ложки сухой травы 500 мл горячей воды, настоять, процедить и пить по 100 г четыре раза в день.
- Заварить в термосе горсть измельченных ягод, настоять в течение 10 часов, процедить. Пить с добавлением меда после еды по 3 столовых ложки.
- Смешать в равном количестве семена льна и очищенные грецкие орехи. Ингредиенты перемолоть, переложить в сухую посуду для хранения. Для приготовления полезного и вкусного продукта положить одну столовую ложку смеси в 100 г сливочного масла и прогреть на медленном огне, затем остудить и добавить мед по вкусу. Можно есть с хлебом, оладьями — вкусно и полезно!
- Для приготовления настоя взять смесь сухих растений — цветы календулы, траву подорожника, крапивы, аира болотного и девясила, листья эвкалипта и плоды малины. Залить две полные столовые ложки смеси 500-ми мл горячей воды, поставить на водяную баню на 20 минут. Остудить и пить по 100 г ежедневно. Принимать в течение двух месяцев, затем сделать перерыв.
Особенного питания при лечении пневмонии не требуется, но рекомендовано ограничить употребление острых и соленых продуктов. Принимать пищу надо часто и в небольших количествах.
В рационе пациента должна присутствовать белок — мясо, рыба, фасоль, курица. Хорошо употреблять кисломолочные продукты, овощи и фрукты, ягоды. При этом заболевании желательно ежедневно употреблять жирную пищу — кусок сала или грудинки. Пить советуют подкисленную воду, соки и морсы из черной смородины, брусники. Очень полезен отвар плодов шиповника.
- Лежачий больной должен чаще принимать положение полусидя. Для этого ему надо приподнять изголовье, подложив несколько подушек.
- Ежедневно делать комплекс дыхательных упражнений:
-
- надувать детские шарики утром и вечером, сначала делать это в течение от одной минуты, затем время увеличить до пяти минут;
- выдувать воздух в трубочку, помещенную в стакан с водой;
- поднимать руки вверх на вдохе и резко выдыхать, опуская их.
-
Эти упражнения — не только профилактическая мера, их надо делать и при уже имеющемся заболевании.
- В домашних условиях хорошо помогают ингаляции с настоем трав.
- Лежачим больным с воспалением легких полезен лечебный массаж. Для его проведения следует легко постукивать по груди и спине пальцами по нескольку раз в день.
Помните! Массаж нельзя проводить при некоторых заболеваниях сердца. Перед сеансами обязательно надо проконсультироваться с лечащим врачом.
Следует чаще проветривать помещение и следить, чтобы воздух не был сухим. При работающем центральном отоплении желательно использовать электрические увлажнители воздуха. Если нет увлажнителя — накрывать батареи мокрой тканью.
Пневмония — серьезное заболевание, но если пациент лежачий, оно еще более опасно. Поэтому родным и близким надо внимательно следить за состоянием больного и при первых признаках воспаления легких обращаться к врачам. В этом случае прогноз медиков гораздо более оптимистичный.
Пневмонией или инфекционным воспалением легочной ткани можно заболеть в любом возрасте. Заболевание имеет обширную географию и может поражать людей обоих полов. Но больше всего заболеванию подвержены люди со слабой иммунной защитой, а именно дети грудничкового возраста, пожилые люди и лежачие больные. У людей, не имеющих возможности двигаться, воспаление легких называется застойной пневмонией (воспалительный процесс в органах дыхания обычно вызывается застоем жидкости в легочных тканях).
Пневмония у лежачих пожилых людей и среди людей, неспособных двигаться, возникает из-за ослабленного организма, который не способен самостоятельно бороться с инфекцией. У пожилых людей воспаление органов дыхания развивается в 70 % случаев из-за хронических болезней органов дыхания, таких как бронхит, эмфизема. Также воспалительный процесс легочной ткани может быть вызван:
- Бактериями.
- Аллергическими заболеваниями.
- Нарушениями в работе малого круга кровоснабжения.
- Другими инфекционными болезнями различных органов.
- Попадание жидкости в легкие из желудка при рвоте.
У пациентов, прикованных к постели, например, в послеоперационный период, риск заболеть пневмонией очень большой. Так как при положении лежа дыхание человека становится поверхностным, диафрагма не может сокращаться должным образом. Именно эти факторы приводят к тому, что инфицируются легкие. В органах дыхания начинает скапливаться жидкость вместе с вредными бактериями и микроорганизмами. Так как человек остается без движения, то жидкость в легких застаивается и становится идеальной средой обитания для возбудителей инфекции. Микробы в легких у лежачих пациентов развиваются значительно быстрее, чем у других людей. Поэтому воспалительные процессы проявляются намного чаще и острее именно у больных, не имеющих возможность ходить, в том числе и у пожилых людей.
К самой большой группе риска заболеть пневмонией относятся:
- Люди после инсульта.
- Люди, имеющие травмы ног, спины, черепно-мозговые травмы.
- Онкобольные.
Пневмония у лежачих больных после инсульта, и у людей с онкологическими заболеваниями вызвана сильным общим утомлением организма. Долгое лечение, изнуряющие органы процедуры пагубно отражаются, в том числе и на кровоснабжении малого круга кровообращения. Организм теряет свойство саморегуляции. Легочная система теряет свое дренажное функционирование, что приводит к ухудшению микрофлоры легких и развитию бактерий внутри органа. Также вызвать воспаление могут пролежни и отеки органов дыхательной системы.
Так как общее состояние организма у этих групп людей сильно ослаблено, пневмония может перетечь в двухстороннее воспаление легких. У людей, не входящих в повышенную группу риска, двухсторонняя пневмония чаще всего вызывается пневмококками. У лежачих пациентов такое заболевание органов дыхания провоцируется сразу несколькими видами возбудителей.
При этом симптоматика застойной пневмонии легких у лежачих и пожилых людей не ярко выраженная. Именно это вызывает трудности для выявления заболевания у этой категории больных. На ранних стадиях инфекция выражает себя лишь в небольшом кашле с отсутствием температуры. Это обуславливается тем, что организм лежачего человека не может самостоятельно бороться с бактериями возбудителями.
Заболевание у лежачих больных имеет клинические особенности. Существует два вида проявления: легочное и внелегочное. Легочное проявление пневмонии сопровождается одышкой и слабым кашлем. В основном данное проявление болезни замечается у людей, перенёсших инсульт или синдром Альцгеймера. Внелегочная симптоматика проявляется в виде заторможенности больного, нарушения центральной нервной системы. Внелегочное проявление может сопровождаться недержанием мочи, сменой настроения человека, депрессиями.
Воспаление легких у лежачих пожилых людей крайне редко выявляется на ранних стадиях.
При первых же, даже малозначительных, признаках заболевания стоит немедленно обратиться к врачу за диагностикой и лечением. Больше чем в половине случаев заболеваний пневмонией, у людей в пожилом возрасте или у лежачих больных выявлен переход болезни в хроническую форму. Рецидивы заболевания могут проявляться до 3-х раз в год.
Лечение и прогноз воспаления легких у лежачих больных зависит от степени заболевания. Так как симптомы застойной пневмонии проявляются в слабой форме, выявить болезнь на ранних стадиях довольно тяжело. Также на прогноз пневмонии у лежачих больных влияют такие факторы как:
- Общее состояние организма.
- Иммунная система человека.
- Хронические заболевания других органов.
- Другие патологии.
- Осложнения, например, абсцесс легких.
При своевременном обнаружении застойного воспаления легких прогнозы на выздоровление при должном лечении довольно благоприятные. Уже после месяца правильного лечения болезнь проходит. Но так как выявить воспаление легких у людей, относящихся к данной категории, довольно трудно, пневмония у лежачих больных может вызвать летальный исход.
Старческий организм из-за рубцовых тканей в стенках бронхиального дерева не способен вырабатывать достаточное число альвеолярных макрофагов. Именно поэтому слабеет защита легочной ткани и органов дыхания в целом. В такой среде возбудители воспаления легких чувствует себя комфортно и не встречают препятствий для ускоренного размножения. У пожилых людей и у лежачих больных болезнь быстро распространяется через лимфатические узлы, поражая легкие. В связи с этим в старческом возрасте чаще встречается двухсторонняя пневмония. При обнаружении заболевания следует начать незамедлительное лечение под наблюдением врача. Обычно доктора для эффективного лечения вначале назначают антибиотики широкого спектра воздействия (парентерально). Лишь после того, как появляется положительная динамика, больному прописываются пероральные медикаменты.
источник
Абсцесс легкого – воспаление участка ткани самого органа, образованное из-за гнойного расплавления. В нем образуется заполненная этой жидкостью полость. При появлении первых признаков заболевания требуется срочный вызов терапевта на дом.
В роли возбудителя заболевания обычно выступают болезнетворные бактерии, особо часто — золотистый стафилококк. Заболевание может развиться на фоне общего снижения иммунитета и слабости организма в результате попадания в дыхательные пути и легкие различных инородных тел. В состоянии сильного опьянения или без сознания рвотные массы, слизь и другие вещества могут проникнуть в легкие, провоцируя развитие абсцесса. На фоне хронических заболеваний и инфекций, при длительном курсе приема антидепрессантов или глюкокортикоидов, при нарушении дренажа бронхов абсцесс легких развивается достаточно часто. Еще один способ заражения – гематогенный. В этом случае инфекция проникает в легкие при сепсисе. Такой путь заражения крайне редок. Вторичное инфицирование может произойти на фоне инфаркта легкого. Еще одна довольно часто встречающаяся причина заболевания – ранение в область груди.
Первый этап абсцесса отличается инфильтрацией ткани легкого на ограниченном участке. Потом гнойник расплавляется, постепенно образуя полость. На следующем этапе болезни инфильтрация по краям полости пропадает. Полость в это время покрывается грануляционной тканью. Если болезнь проходит в легкой форме, полость закрывается, а на ней образуется участок пневмосклероза. Если полость имеет фиброзные стенки, то внутри процессы образования гноя склонны к самоподдерживанию. В этом случае развивается хронический абсцесс легкого. Такой этап болезни более свойственен мужчинам, чем женщинам. При этом почти половина заболевших употребляли алкоголь в больших дозах.
2. Попадание какого-либо инородного тела в легкие или бронхи.
3. Инфекция миндалин и придаточных пазух.
4. Многочисленные абсцессы в анамнезе, возникающие на фоне септикопиемии.
5. Эмболы, проникающие в легкие из различных очагов заболеваний: простатита, онита; а при лимфогенном способе – из инфицированной полости рта, фурункулов с губ.
6. Распад раковой опухоли в легком или осложнение инфаркта легкого.
Признаки абсцесса легкого, как правило, не заставляют себя долго ждать. Заболевание развивается стремительно – больной чувствует боль в грудине, у него повышена температура, появляется озноб. Мокрота при абсцессе легкого выделяется через ротовую полость после прорыва бронха. Мокрота неприятно пахнет, могут быть вкрапления крови. При прослушивании ясно, что дыхание ослаблено, после прорыва оно становится бронхиальным с сопутствующими влажными хрипами. Образование тонкостенной кисты или пневмосклероза – подход к благоприятному завершению болезни. Его следует ждать примерно через 2 месяца после инфицирования. Может возникнуть хронический абсцесс легкого, причины этого кроются в неправильном лечении или его отсутствии.
Первый этап болезни длится около недели. Начало болезни может затянуться и до трех недель. Бывает, что гнойной полости на развитие нужно только 2 дня, такое начало заболевания считают стремительно быстрым.
Второй этап абсцесса характеризуется разрывом полости и ее гнойного содержимого. Развивается лихорадка, сухой кашель уступает место влажному отхаркивающему. Больной постоянно кашляет и отхаркивает гной в больших количествах. Количество гноя варьируется в зависимости от объема полости и может достигать 1 и более литра.
Завершающий этап заболевания характеризуется снижением симптомов интоксикации и лихорадки. Больной чувствует себя значительно лучше. Анализы крови, взятые на этом этапе, указывают на отступление инфекции.
Сложность состоит в том, что этапы заболевания четко разграничить возможно не всегда. В случае маленького размера дренирующего бронха мокрота не будет отходить большими объемами, как это должно быть. Хотя если собранная мокрота будет стоять какое-то время в стеклянной емкости, она расслоится. Верхний слой станет пенистым, средний – жидким, а нижний – густым и серым.
При привлечении плевры либо ее области к течению болезни могут возникнуть осложнения абсцесса. Осложнения болезни протекают на фоне гнойного плеврита. Легочное кровотечение может возникнуть в случае гнойного расплавления сосудистых стенок. Инфекция может беспроблемно распространиться на здоровые участки легкого, образуя многочисленные гнойные очаги. Возможен переход инфекции и на соседнее здоровое легкое. Если распространение инфекции происходит гематогенным способом, очаги абсцесса могут возникнуть на других органах, что может вызвать бактериемический шок и распространение болезни по всему организму. Абсцесс легкого приводит к летальному исходу в пяти процентах случаев из ста.
При первых признаках такого заболевания, как абсцесс легкого, диагностика проводится в полном объеме, необходимо сдать все анализы: кровь, мочу. В анализе крови врач увидит выраженный лейкоцитоз, повышение допустимого уровня СОЭ, токсичную зернистость нейтрофилов. Анализируемая кровь улучшается к началу второго этапа абсцесса. Когда болезнь переходит к хронической форме, заметно понижается уровень гемоглобина в крови. Изменяется биохимия крови: количество серомукоида, гаптоглобинов, фибрина растет, а количество альбумина в крови падает.
Анализ мочи покажет, как изменяются показатели альбуминурия и микрогематурия.
Для правильной постановки диагноза обязательно проводят анализ отделяемой мокроты. Ее проверяют на наличие жирных кислот, атипичных клеток, эластичных волокон, а также на наличие туберкулезных бактерий.
Возбудитель заболевания выявляется с помощью бактериоскопии мокроты. Затем выявляется чувствительность и реакция на антибиотики.
Самый верный и быстрый способ постановки данного диагноза – проведение рентгеноскопии легких. При затруднении диагностики выполняют МРТ легких, КТ легких, бронхоскопию и другие процедуры, предписанные врачом. При подозрении на плеврит обязательна пункция плевры.
Если по результатам анализов подтвердился абсцесс легкого, лечение производится незамедлительно. В зависимости от степени тяжести абсцесса врач назначает целесообразную терапию. Возможен консервативный либо хирургический путь лечения. Оба способа терапии ведутся в стационаре под наблюдением специалистов-пульмонологов.
Чтобы победить абсцесс легкого, лечение заболевания проводят консервативно, что подразумевает обязательный дренаж мокроты, т.е. больной несколько раз в сутки должен принимать положение, удобное для отхода мокроты. Соблюдение постельного режима необходимо для благоприятного исхода болезни. Как только лаборантом определена чувствительность микроорганизмов, врач назначает лечение антибиотиками. Назначается переливание необходимых компонентов донорской крови. В отдельных случаях пациенту переливается его собственная кровь, взятая заблаговременно. Данные процедуры назначаются с целью восстановления функций иммунной системы. Также лечащий врач принимает решение о целесообразности назначения больному глобулинов.
В отдельных случаях, когда естественный дренаж незначительно улучшает состояние больного и отход мокроты, ему назначается бронхоскопия с аспирацией полостей. Во время данной процедуры полость промывается и антисептически обрабатывается. В трудных случаях антибиотик вводится непосредственно в гнойную полость. Гнойный абсцесс легкого в 75-80 процентах случаев бывает одиночным и локализуется в сегментах правого легкого.
При отсутствии результатов консервативного лечения или возникновении опасных для жизни осложнений прибегают к хирургическому пути решения проблемы: врач удаляет часть больного легкого под наркозом.
Абсцесс и гангрена легкого являются наиболее частыми острыми нагноительными заболеваниями легких.
Профилактические меры в случае данного заболевания не всегда эффективны. Но следует знать о некоторых правилах:
— нужно вовремя лечить пневмонию, бронхит и другие заболевания органов дыхания;
— предупреждение попадания инородных тел в легкие и бронхи;
-своевременное лечение гнойных заболеваний, фурункулов на теле и особенно абсцессов в полости рта;
— не злоупотреблять алкогольными напитками.
Прогноз этого заболевания при правильном и своевременном лечении благоприятный. Часто абсцесс легкого со времен проходит: инфильтрация вокруг полости истончается. Со временем полость уже не определяется. В течение 8 недель заболевание проходит (если не затягивается или не переходит в хроническую форму).
В случае отсутствия должного лечения острый абсцесс легкого станет хроническим с соответствующими обострениями и ремиссиями. Данная нозологическая форма отличается формированием в пораженном органе некой полости, а вокруг нее происходит необратимый процесс изменения паренхимы и бронхиального дерева. Данные метаморфозы приобретают форму деформирующего бронхита, пролиферации соединительной ткани, а в будущем они могут перетечь в бронхоэктазы. Переход острой формы абсцесса легкого в хроническую наблюдается в 2,5–8% случаев.
Если подтверждается хронический абсцесс легкого, история болезни пациента начинается еще задолго до него. Хронические абсцессы возникают из-за тех же возбудителей, которые провоцируют острые нагноения в легких. К ним можно причислить стафилококк с преобладанием штаммов, имеющих устойчивость к большинству антибиотиков, самых современных в том числе. Есть также подобные, в плане устойчивости к медицинскому воздействию, микроорганизмы со значительной ролью в этиологии хронических абсцессов легких. Это такие грамотрицательные палочки, как протея, эшерихий, псевдомонад и пр. Микологическое исследование, имеющее четкую направленность, выявляет у большей доли больных наличие возбудителей глубоких микозов, которые выделяются из мокроты. Причем только выявив серологические маркеры активной грибковой инфекции, получается доказать их этиологическое значение. Данные условия делают этиотропную терапию хронических абсцессов нелегкой задачей.
Переход от острой формы легочного абсцесса к хронической обусловлен следующими основными факторами:
- в легком находится либо слишком большая деструкция (больше 5 см), либо их слишком много;
- процесс дренирования полости деструкции был неэффективен или прошел неадекватно, в связи с чем в окружающей паренхиме развилась соединительная ткань, а также сформировалась фиброзная капсула, которая впоследствии будет препятствовать уменьшению размеров полости;
- в полости абсцесса есть секвестры, которые загораживают устья дренирующих бронхов, а также постоянно поддерживают нагноение внутри полости и воспаление вокруг нее;
- консервативное лечение острого абсцесса легкого спровоцировало образование сухой остаточной полости, а также ее эпителизацию из устьев дренирующих легких;
- неспецифический характер резистентности организма и скомпрометированный иммунитет;
- в пораженных абсцессом сегментах легких образовались плевральные сращения, из-за чего не происходит ранний спад и облитерация полости.
Из-за хронической гипоксии и гнойной интоксикации, из-за дефицита негазообменных легочных функций и из-за сбоя в работе эндокринной, нервной и других регуляционных систем организма длительному хроническому нагноительному процессу сопутствуют разнообразные нарушения:
- компенсаторные и резервные возможности кровообращения снижаются;
- наблюдается легочная гипертензия;
- микроциркуляция в органах и тканях нарушается;
- приобретается вторичный иммунодефицит;
- происходят изменения в энергетическом и белковом обмене.
Хронический абсцесс легкого симптомы имеет следующие:
- постоянный кашель;
- боли в грудной клетке;
- длительное ощущение нехватки воздуха;
- хроническая гнойная интоксикация;
- возможны осложнения со стороны других органов и систем организма.
Сложно точно определить хронический абсцесс легкого, симптомы могут быть выражены в любой степени, это зависит от тяжести или стадии заболевания, фазы его течения (ремиссия или обострение), характера изменений легочной ткани, степени нарушения бронхиальной дренирующей функции. Примечательно, что за последние 20 лет методы лечения острых легочных нагноений усовершенствовались настолько, что частота переходов в хроническую форму существенно снизилась, к тому же их клинические проявления стали гораздо слабее.
Чаще всего хронический абсцесс легкого сопровождаются следующими осложнениями:
- легочное кровотечение;
- вторичные бронхоэктазии;
- сепсис.
Они в большинстве случаев проявляются при обострении болезни или ее длительном лечении. За последнее время амилоидоз паренхиматозных органов стал встречаться значительно реже.
Если диагностирован хронический абсцесс легкого, лечение происходит только путем хирургического вмешательства.
Консервативный метод лечения львиной доли больных состоит в предоперационной подготовке. Эти мероприятия могут стать даже единственным возможным путем лечения, если оперативное вмешательство невозможно по каким-либо причинам. Этому методу характерны следующие мероприятия:
- санация трахеобронхиального дерева и полости деструкции;
- купирование обострения гнойной деструкции;
- коррекция нарушенных функций организма для повышения его резервных возможностей, которые помогут противостоять хирургической агрессии.
Очень сложным и трудоемким является послеоперационное лечение людей, которые перенесли хронический абсцесс легкого. Такие больные требуют особого внимания, так как может возникнуть целая цепь взаимообусловленных осложнений после оперативного вмешательства. Послеоперационные осложнения у данной категории больных могут быть всевозможными:
- Общими: декомпенсация кровообращения, осложнения тромбоэмболического характера.
- Легочными и бронхоплевральными, такими как пневмония, плевральная эмпиема, бронхиальные свищи, несостоятельность культи бронха.
- Общехирургического характера: инфицирование послеоперационной раны, послеоперационное кровотечение.
В послеоперационный период, длящийся сутки–двое, главным образом необходимо обеспечить все условия для восстановления и поддержания главных жизнеобеспечивающих систем организма, ослабленных перенесенной болезнью и оперативным вмешательством. К ним относятся дыхательная система и система кровообращения. Когда дыхательный процесс стабилизировался, наладилась гемодинамика, пора переключать интенсивную терапию на профилактику инфекционных осложнений. Она должна сопровождаться терапией корригирующего и поддерживающего характера. Ранняя стадия послеоперационного периода считается удачно завершенной, если оперированное легкое расправилось, показатели крови нормализовались, а больной уже легко встает и ходит. Через большее время после операции, после проведения симптоматической терапии приступают к местному лечению и устранению осложнений, которые не удалось ликвидировать ранее. Вместе с этим дыхательная и кровеносная системы стабилизируются, а обменные процессы приходят в норму.
Хирургическое вмешательство у пациентов с хроническими абсцессами легких за последние несколько десятков лет стало показывать гораздо лучшие результаты. Но даже успешное хирургическое лечение легких не исключает летальных исходов. К сожалению, процент смертности пациентов данной категории по-прежнему высок и достигает 15%. Чаще всего больные гибнут из-за кровотечений, сердечной и дыхательной недостаточности, а также в связи с эмпиемой плевры. Анализируя статистику летальных исходов пациентов с хроническими абсцессами легких после резекций, можно сделать вывод о методах улучшения результатов лечения. Для этого нужно максимально тщательно готовить пациентов к операции, сделать технику оперативного вмешательства более совершенной, а также своевременно предупреждать и лечить развивающиеся послеоперационные осложнения.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник