Министерство здравоохранения Украины
Луганский государственный медицинский университет
Кафедра хирургии детского возраста
Клинический диагноз:Нагноившаяся атерома заушной области справа.
Куратор: студент 12 группы
5 курса лечебного факультета
Возраст, дата рождения: 7.07.1999 г., 7 лет 6 мес.
Дата и время поступления: 9.01.07, 13 25
Папа, 39 лет, с семьей не проживает.
Температура при поступ: 36,7 0 С
ДЗ при поступлении: Абсцесс правой заушной области.
ДЗ при первичном осмотре: Нагноившаяся атерома заушной области справа.
Клинический диагноз: Нагноившаяся атерома заушной области справа.
Дата производства и назначения операции: 9.01.07
Количество дней в клинике:
На наличие болезненной припухлости в заушной области справа иррадиирующей в правое ухо.
Болеет 2 недели, связывает свое заболевание с переохлаждением и тем, что некоторое время находился на улице без головного убора. За медицинской помощью не обращался.
Первый ребенок, беременность и роды протекали без особенностей.
Перенесенные заболевания: ветряная оспа. Травматических операций не было. Посещает школу г. Луганска, 2Б класс. Учится на хорошо. Привит соответственно возрасту. Аллергологический и наследственный анамнез не отягощены. Апетит хороший. За сутки выпивает 700 мл жидкости. Стул в норме. Частота мочеиспускания; днем 4-5 раз, ночью 2 раза. Хорошо вступает в контакт, память хорошая, зрение D=0.1, S=0.1, слух в норме, шепотная речь 4 метра. Обоняние, осязание, вкус не изменены.
НАСТОЯЩЕЕ ОБЪЕКТИВНОЕ СОСТОЯНИЕ
Общее состояние удовлетворительное. Положение активное. Сознание ясное. Реакция на окружающее сдержанная. Телосложение правильное, упитанность нормальная. Рост 105 см, вес 32 кг. Кожные покровы бледные, эластичные, умеренно влажные. Высыпаний нет. Тургор сохранен. Рост волос на лобке по мужскому типу. Ногтевые фаланги правильной формы.
Видимые слизистые без изменений, язык розового цвета, налетом не покрыт, влажный. Подкожно-жировая клетчатка развита равномерно, толщина складки в области ребер 0,7 см, углов лопатки — 1 см. Отеки отсутствуют. Пальпируются периферические лимфатические узлы: поднижнечелюстные – единичны безболезненные, мягкоэластичные; подбородочные – единичные, безболезненные, мягкоэластичные, подвижные не спаянны с окружающими тканями ІІІ ст. в диаметре; паховые — подвижные, мягкоэластичные ІІІ ст. в диаметре, не спаянные с окружающими тканями, безболезненные. Кожа над лимфатическими узлами не изменена, температура в норме. Мышечная система развита удовлетворительно, сила и тонус мышц сохранены. Развитие костей правильное. Объем активных и пассивных движений полный. Хруста, анкилозов, контрактур нет. Шея симметрична.
Носовое дыхание свободное. Грудная клетка нормостенической формы, деформаций нет. Грудная клетка семетрична с обеих сторон, без выпячиваний и западений. Надключичные и подключичные ямки сглаженны с обеих сторон.
Межреберные промежутки участвуют в акте дыхания. Лопатки прилегают к грудной клетки, находятся на одном уровне. Дыхательные движения грудной клетки равномерные, симметричные с обоих сторон. Смешанный тип дыхания, ритм правильный. Глубина дыхания нормальная, число дыхательных движений за минуту 19.
Окружность грудной клетки при вдохе — 53 см, при выдохе — 47 см.
При пальпации грудная клетка эластична, безболезненна. Голосовое дрожание умеренной силы, одинаково проводится на симметричных участках грудной клетки.
При перкуссии отмечается ясный легочной звук над всей поверхностью легких.
Данные топографической перкуссии легких
источник
Министерство здравоохранения Украины
Луганский государственный медицинский университет
Кафедра хирургии детского возраста
Клинический диагноз: Нагноившаяся атерома . заушной области справа.
Сопутствующий : _____________________________________________ __________________________________________________________________________
Куратор: студент 12 группы
5 курса лечебного факультета
Ф.И.О. Киселев Иван Витальевич
Возраст, дата рождения: 7.07.1999 г., 7 лет 6 мес.
Дата и время поступления: 9.01.07, 13 25
Домашний адрес: г. Луганск, ул. Советская 57/35
Мама: Киселева Яна Романовна, 36 лет, не работает
Папа: Киселев Виталий Романович, 39 лет, с семьей не проживает.
Температура при поступ: 36,7 0 С
ДЗ при поступлении: Абсцесс правой заушной области.
ДЗ при первичном осмотре: Нагноившаяся атерома заушной области справа.
Клинический диагноз: Нагноившаяся атерома заушной области справа.
Подпись лечащего врача: ________________
Дата производства и назначения операции: 9.01.07
Количество дней в клинике: ________________
На наличие болезненной припухлости в заушной области справа иррадиирующей в правое ухо.
Болеет 2 недели, связывает свое заболевание с переохлаждением и тем, что некоторое время находился на улице без головного убора. За медицинской помощью не обращался.
Первый ребенок, беременность и роды протекали без особенностей.
Перенесенные заболевания: ветряная оспа. Травматических операций не было. Посещает 18 школу г. Луганска, 2 Б класс. Учится на хорошо. Привит соответственно возрасту. Аллергологический и наследственный анамнез не отягощены. Аппетит хороший. За сутки выпивает 700 мл жидкости. Стул в норме. Частота мочеиспускания; днем 4-5 раз, ночью 2 раза. Хорошо вступает в контакт, память хорошая, зрение D=0.1, S=0.1, слух в норме, шепотная речь 4 метра. Обоняние, осязание, вкус не изменены.
НАСТОЯЩЕЕ ОБЪЕКТИВНОЕ СОСТОЯНИЕ
( Status praesens objectivus )
Общее состояние удовлетворительное. Положение активное. Сознание ясное. Реакция на окружающее сдержанная. Телосложение правильное, упитанность нормальная. Рост 105 см, вес 32 кг. Кожные покровы бледные, эластичные, умеренно влажные. Высыпаний нет. Тургор сохранен. Рост волос на лобке по мужскому типу. Ногтевые фаланги правильной формы.
Видимые слизистые без изменений, язык розового цвета, налетом не покрыт, влажный. Подкожно-жировая клетчатка развита равномерно, толщина складки в области ребер 0,7 см, углов лопатки — 1 см. Отеки отсутствуют. Пальпируются периферические лимфатические узлы: поднижнечелюстные – единичны безболезненные, мягкоэластичные; подбородочные – единичные, безболезненные, мягкоэластичные, подвижные не спаянны с окружающими тканями ІІІ ст. в диаметре; паховые — подвижные, мягкоэластичные ІІІ ст. в диаметре, не спаянные с окружающими тканями, безболезненные. Кожа над лимфатическими узлами не изменена, температура в норме. Мышечная система развита удовлетворительно, сила и тонус мышц сохранены. Развитие костей правильное. Объем активных и пассивных движений полный. Хруста, анкилозов, контрактур нет. Шея симметрична.
Носовое дыхание свободное. Грудная клетка нормостенической формы, деформаций нет. Грудная клетка семетрична с обеих сторон, без выпячиваний и западений. Надключичные и подключичные ямки сглаженны с обеих сторон.
Межреберные промежутки участвуют в акте дыхания. Лопатки прилегают к грудной клетки, находяться на одном уровне. Дыхательные движения грудной клетки равномерные, симметричные с обоих сторон. Смешанный тип дыхания, ритм правельный. Глубина дыхания нормальная, число дыхательных движений за минуту 19.
Окружность грудной клетки при вдохе — 53 см, при выдохе — 47 см.
При пальпации грудная клетка эластична, безболезнена. Голосовое дрожание умеренной силы, одинаково проводится на симметричных участках грудной клетки.
При перкуссии отмечается ясный легочной звук над всей поверхностью легких.
источник
История развития настоящего заболевания. История жизни больного и настоящее состояние больного. Предварительный диагноз и план обследования. Дифференциальная диагностика. Хирургическое: удаление атеромы вместе с капсулой под местным обезболиванием.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Тюменская государственная медицинская академия
Руководитель: Воркушин Александр Игоревич
диагноз: Атерома заушной области слева.
Семейное положение: замужем
Образование: неоконченное высшее
Место постоянного жительства: г. Тюмень
Дата поступления в клинику: 9 марта 2006
Клинический диагноз: Атерома заушной области слева.
Больная жалуется на округлое, безболезненное образование в левой заушной области.
ИСТОРИЯ РАЗВИТИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
Считает себя больной в течении месяца когда в первые обнаружила небольшое безболезненное образование округлой формы в заушной области слева. Лечение проводила самостоятельно: местно прикладывала левомиколь, использовала народные методы лечения. Эффект отрицательный. В течении месяца образование несколько увеличилось в размере. 5 марта после повреждения выделилось небольшое количество слизисто -гнойного отделяемого, без запаха. 6 марта больная обратилась в поликлинику областной клинической больницы, где были сделаны анализы и дано направление на госпитализацию в стационар для дальнейшего лечения.
Место рождения: родилась в Тюмени, третьим по счету ребенком. Бытовые условия детства хорошие. Болела редко.
Трудовой анамнез. Домохозяйка
Бытовой анамнез: проживает в благоустроенной квартире. Питание полноценное, разнообразное, регулярное.
Вредные привычки: не курит, к алкоголю относится отрицательно. Употребление наркотиков отрицает. Крепкий чай и кофе не употребляет.
Перенесенные заболевания: отмечает грипп, ОРВИ. Вирусный гепатит, туберкулёз, венерические и психические заболевания отрицает.
Операции, травмы, контузии, ранения, переливания крови и кровезаменителей отрицает.
Наследственный анамнез: не отягощен.
Аллергологический анамнез: слезотечение, высыпания, зуд, отеки на продукты питания, бытовую химию, шерсть домашних животных, пыльцу растений, лекарственные препараты отрицает..
НАСТОЯЩЕЕ СОСОТОЯНИЕ БОЛЬНОГО
Общий осмотр: общее состояние удовлетворительное. Положение больного активное. Сознание ясное, выражение лица спокойное. Телосложение правильное, отдельные части тела пропорциональны и симметричны, соответствует возрасту и полу. Рост — 170 см. Вес — 80 кг. Тип конституции нормостенический (голова овальная, шея умеренно выражена, грудной отдел равен брюшному, конечности пропорциональны туловищу, продольные размеры несколько меньше поперечных). Осанка прямая. Походка ровная, твердая, уверенная. Физические недостатки и аномалии отсутствуют. Кожные покровы: физиологического цвета, целостность не нарушена, участки пигментации и депигментации отсутствуют, влажность умеренная, эластичность не изменена. Высыпания, геморрагические явления, сосудистые звездочки, рубцы, наружные опухоли отсутствуют. Ногти овальной формы, розового цвета, не расслаиваются, продольная и поперечная исчерченность отсутствуют. Волосы чистые, блестящие, без участков выпадения. Слизистые оболочки бледно-розового цвета, умеренной влажности, без геморрагий и высыпаний. Подкожная клетчатка: развитие умеренное. Толщина складок: по 2 м/р по срединоключичной линии — 1см, на уровне пупка кнаружи от края прямой мышцы живота — 3 см. Лимфатические узлы: пальпируется подчелюстной узел с правой стороны овальной формы, примерно 1см, плотной консистенции, безболезненный, подвижный, не спаян с подкожной клетчаткой, кожа над ним не изменена. Затылочные, околоушные, подбородочные, шейные (передние, задние), над-, подключичные, подмышечные, локтевые, паховые, бедренные, подколенные узлы не пальпируются. Периферические отеки отсутствуют. Мышечная система развита удовлетворительно. Атрофии и гипертрофии мускулатуры визуально не выявлено. Тонус сохранен, сила мышц не изменена, уплотнений и участков болезненности нет. Кости развиты пропорционально, целостность не нарушена, поверхность гладкая, болезненность при пальпации и поколачивании отсутствует. Внешне конфигурация суставов не изменена, отечность отсутствует, кожа физиологической окраски и нормальной температуры, при пальпации безболезненны, объем активных движений сохранен, шумы при движении отсутствуют.
Осмотр. Форма грудной клетки нормостеническая (переднезадний размер меньше бокового, над- и подключичные ямки выражены незначительно, угол Людовика отчетливо виден, эпигастральный угол приближается к 90 градусам, ребра в боковых отделах имеют умеренно косое направление, лопатки плотно прилегают к грудной клетке и располагаются на одном уровне), симметрична. Деформации отсутствуют. Обе половины учувствуют в акте дыхания. Тип дыхания грудной. Дыхательные движения нормальной глубины, ритмичные. ЧДД 18 в мин. Вспомогательная мускулатура в акте дыхания участия не принимает.
Пальпация. Форма грудной клетки нормостеническая. Обе половины участвуют в акте дыхания. Болезненность по ходу межреберий, ребер и точек Валле отсутствуют. Эластичность неизменена. Голосовое дрожание в симметричных участках грудной клетки ощущается одинаково.
Перкуссия. Сравнительная — над всеми полям легких выслушивается ясный легочный звук.
Топографическая границы легких в пределах нормы.
Дыхательная экскурсия нижнего края легких:
По задней подмышечной линии правого и левого легкого 6 см.
Аускультация Над всеми симметричными участками грудной клетки выслушивается везикулярное дыхание. Побочные дыхательные шумы отсутствуют. Бронхофония одинаково слабо проводится над всеми симметричными полями легких.
Осмотр. Деформации грудной клетки в области сердца отсутствуют. Пульсация верхушечного толчка визуально не прослеживается. Патологическая пульсация отсутствует.
Пальпация. Верхушечный толчок: локализация — 5 межреберье на 1 см кнутри от среднеключичной линии, площадь — 2 на 2 см, приподнимающий. Патологическая пульсация отсутствует.
Перкуссия. Границы относительной сердечной тупости в пределах нормы.
Контуры сердца в пределах нормы.
Поперечник сердца: 11(5 + 6 ) см.
Ширина сосудистого пучка 6 см.
Конфигурация сердца: нормальная.
Абсолютная тупость сердца в пределах нормы
Аускультация. При аускультации тоны сердца не изменены, ритмичные. Дополнительные тоны и шумы отсутствуют. Пульс 60 ударов в минуту синхронный, регулярный, полный, мягкий. Артериальное давление на правой и левой руке — 110/70 мм рт см.
Осмотр. Полость рта. Запах отсутствует. Слизистая оболочка губ и щек физиологической окраски, пигментаций, трещин и язв нет, влажная. Десна, твердое и мягкое небо, миндалины розового цвета. Налёты, кровоточивость и изъязвления не наблюдаются. Язык на цвет бледно-розовый, влажный, имеется белый налет.
Живот в положении лежа правильной формы, симметричный, равномерно участвует в акте дыхания. Видимая перистальтика, грыжевые выпячивания и расширение подкожных вен живота не определяются.
При поверхностной пальпации живот мягкий, безболезненный, брюшной пресс хорошо развит. Расхождения мышц брюшной стенки и грыжевые выпячивания отсутствуют, пупочное кольцо не расширено.
При глубокой скользящей пальпации по методу Образцова-Стражеско в левой подвздошной области пальпируется сигмовидная кишка (гладкий, умеренный, плотный тяж диаметром 2 см.), вяло и редко перистальтирует, безболезненна, легко смещается. В правой подвздошной области пальпируется слепая кишка в виде упругого, умеренно плотного цилиндра диаметром 2,5 см, безболезненна, подвижна, урчащая при пальпации. Восходящий и нисходящий отделы толстой кишки пальпируются соответственно в правом и левом областях живота в виде подвижных, умеренно плотных безболезненных цилиндров диаметром 2 см. Поперечная ободочная кишка определяется в виде поперечно расположенного цилиндра, умеренно плотной консистенции диаметром около 2,5 см., безболезненна, легко смещается вверх и вниз. Большая кривизна желудка пальпируется на 4см выше пупка в виде гладкого мягкого безболезненного валика. Привратник, поджелудочная железа не пальпируются.
Перкуторно свободная жидкость в брюшной полости не определяется.
Стул 1 раз в 1-2 дня, умеренного количества, коричневого цвета.
Печень. Перкуссия. Границы печени по методу Курлова в пределах нормы.
Селезенка. Перкуссия. Длинник равен 6 см, поперечник 4 см.
Пальпация. Не пальпируется.
Поджелудочная железа. При пальпации не определяется.
При осмотре изменений в надлобковой и поясничной областях не выявлено.
Пальпация. Почки в положении лёжа и мочевой пузырь не пальпируются. При пальпации мочеточниковых точек и поясничной области болезненности нет.
Перкуссия. Симптом Пастернацкого отрицательный. Мочевой пузырь перкуторно не определяется.
Количество мочи за сутки не известно. Моча соломенно-желтого цвета.
источник
 Смотреть
Смотреть Скачать
Скачать  Заказать
Заказать Тюменская государственная медицинская академия
Руководитель: Воркушин Александр Игоревич
диагноз: Атерома заушной области слева.
Семейное положение: замужем
Образование: неоконченное высшее
Место постоянного жительства: г. Тюмень
Дата поступления в клинику: 9 марта 2006
Клинический диагноз: Атерома заушной области слева.
Больная жалуется на округлое, безболезненное образование в левой заушной области.
ИСТОРИЯ РАЗВИТИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
Считает себя больной в течении месяца когда в первые обнаружила небольшое безболезненное образование округлой формы в заушной области слева. Лечение проводила самостоятельно: местно прикладывала левомиколь, использовала народные методы лечения. Эффект отрицательный. В течении месяца образование несколько увеличилось в размере. 5 марта после повреждения выделилось небольшое количество слизисто -гнойного отделяемого, без запаха. 6 марта больная обратилась в поликлинику областной клинической больницы, где были сделаны анализы и дано направление на госпитализацию в стационар для дальнейшего лечения.
Место рождения: родилась в Тюмени, третьим по счету ребенком. Бытовые условия детства хорошие. Болела редко.
Трудовой анамнез. Домохозяйка
Бытовой анамнез: проживает в благоустроенной квартире. Питание полноценное, разнообразное, регулярное.
Вредные привычки: не курит, к алкоголю относится отрицательно. Употребление наркотиков отрицает. Крепкий чай и кофе не употребляет.
Перенесенные заболевания: отмечает грипп, ОРВИ. Вирусный гепатит, туберкулёз, венерические и психические заболевания отрицает.
Операции, травмы, контузии, ранения, переливания крови и кровезаменителей отрицает.
Наследственный анамнез: не отягощен.
Аллергологический анамнез: слезотечение, высыпания, зуд, отеки на продукты питания, бытовую химию, шерсть домашних животных, пыльцу растений, лекарственные препараты отрицает..
НАСТОЯЩЕЕ СОСОТОЯНИЕ БОЛЬНОГО
Общий осмотр: общее состояние удовлетворительное. Положение больного активное. Сознание ясное, выражение лица спокойное. Телосложение правильное, отдельные части тела пропорциональны и симметричны, соответствует возрасту и полу. Рост — 170 см. Вес — 80 кг. Тип конституции нормостенический (голова овальная, шея умеренно выражена, грудной отдел равен брюшному, конечности пропорциональны туловищу, продольные размеры несколько меньше поперечных). Осанка прямая. Походка ровная, твердая, уверенная. Физические недостатки и аномалии отсутствуют. Кожные покровы: физиологического цвета, целостность не нарушена, участки пигментации и депигментации отсутствуют, влажность умеренная, эластичность не изменена. Высыпания, геморрагические явления, сосудистые звездочки, рубцы, наружные опухоли отсутствуют. Ногти овальной формы, розового цвета, не расслаиваются, продольная и поперечная исчерченность отсутствуют. Волосы чистые, блестящие, без участков выпадения. Слизистые оболочки бледно-розового цвета, умеренной влажности, без геморрагий и высыпаний. Подкожная клетчатка: развитие умеренное. Толщина складок: по 2 м/р по срединоключичной линии — 1см, на уровне пупка кнаружи от края прямой мышцы живота — 3 см. Лимфатические узлы: пальпируется подчелюстной узел с правой стороны овальной формы, примерно 1см, плотной консистенции, безболезненный, подвижный, не спаян с подкожной клетчаткой, кожа над ним не изменена. Затылочные, околоушные, подбородочные, шейные (передние, задние), над-, подключичные, подмышечные, локтевые, паховые, бедренные, подколенные узлы не пальпируются. Периферические отеки отсутствуют. Мышечная система развита удовлетворительно. Атрофии и гипертрофии мускулатуры визуально не выявлено. Тонус сохранен, сила мышц не изменена, уплотнений и участков болезненности нет. Кости развиты пропорционально, целостность не нарушена, поверхность гладкая, болезненность при пальпации и поколачивании отсутствует. Внешне конфигурация суставов не изменена, отечность отсутствует, кожа физиологической окраски и нормальной температуры, при пальпации безболезненны, объем активных движений сохранен, шумы при движении отсутствуют.
Осмотр. Форма грудной клетки нормостеническая (переднезадний размер меньше бокового, над- и подключичные ямки выражены незначительно, угол Людовика отчетливо виден, эпигастральный угол приближается к 90 градусам, ребра в боковых отделах имеют умеренно косое направление, лопатки плотно прилегают к грудной клетке и располагаются на одном уровне), симметрична. Деформации отсутствуют. Обе половины учувствуют в акте дыхания. Тип дыхания грудной. Дыхательные движения нормальной глубины, ритмичные. ЧДД 18 в мин. Вспомогательная мускулатура в акте дыхания участия не принимает.
Пальпация. Форма грудной клетки нормостеническая. Обе половины участвуют в акте дыхания. Болезненность по ходу межреберий, ребер и точек Валле отсутствуют. Эластичность неизменена. Голосовое дрожание в симметричных участках грудной клетки ощущается одинаково.
Перкуссия. Сравнительная — над всеми полям легких выслушивается ясный легочный звук.
Топографическая границы легких в пределах нормы.
Дыхательная экскурсия нижнего края легких:
По задней подмышечной линии правого и левого легкого 6 см.
Аускультация Над всеми симметричными участками грудной клетки выслушивается везикулярное дыхание. Побочные дыхательные шумы отсутствуют. Бронхофония одинаково слабо проводится над всеми симметричными полями легких.
Осмотр. Деформации грудной клетки в области сердца отсутствуют. Пульсация верхушечного толчка визуально не прослеживается. Патологическая пульсация отсутствует.
Пальпация. Верхушечный толчок: локализация — 5 межреберье на 1 см кнутри от среднеключичной линии, площадь — 2 на 2 см, приподнимающий. Патологическая пульсация отсутствует.
Перкуссия. Границы относительной сердечной тупости в пределах нормы.
Контуры сердца в пределах нормы.
Поперечник сердца: 11(5 + 6 ) см.
Ширина сосудистого пучка 6 см.
Конфигурация сердца: нормальная.
Абсолютная тупость сердца в пределах нормы
Аускультация. При аускультации тоны сердца не изменены, ритмичные. Дополнительные тоны и шумы отсутствуют. Пульс 60 ударов в минуту синхронный, регулярный, полный, мягкий. Артериальное давление на правой и левой руке — 110/70 мм рт см.
Осмотр. Полость рта. Запах отсутствует. Слизистая оболочка губ и щек физиологической окраски, пигментаций, трещин и язв нет, влажная. Десна, твердое и мягкое небо, миндалины розового цвета. Налёты, кровоточивость и изъязвления не наблюдаются. Язык на цвет бледно-розовый, влажный, имеется белый налет.
Живот в положении лежа правильной формы, симметричный, равномерно участвует в акте дыхания. Видимая перистальтика, грыжевые выпячивания и расширение подкожных вен живота не определяются.
При поверхностной пальпации живот мягкий, безболезненный, брюшной пресс хорошо развит. Расхождения мышц брюшной стенки и грыжевые выпячивания отсутствуют, пупочное кольцо не расширено.
При глубокой скользящей пальпации по методу Образцова-Стражеско в левой подвздошной области пальпируется сигмовидная кишка (гладкий, умеренный, плотный тяж диаметром 2 см.), вяло и редко перистальтирует, безболезненна, легко смещается. В правой подвздошной области пальпируется слепая кишка в виде упругого, умеренно плотного цилиндра диаметром 2,5 см, безболезненна, подвижна, урчащая при пальпации. Восходящий и нисходящий отделы толстой кишки пальпируются соответственно в правом и левом областях живота в виде подвижных, умеренно плотных безболезненных цилиндров диаметром 2 см. Поперечная ободочная кишка определяется в виде поперечно расположенного цилиндра, умеренно плотной консистенции диаметром около 2,5 см., безболезненна, легко смещается вверх и вниз. Большая кривизна желудка пальпируется на 4см выше пупка в виде гладкого мягкого безболезненного валика. Привратник, поджелудочная железа не пальпируются.
Перкуторно свободная жидкость в брюшной полости не определяется.
Стул 1 раз в 1-2 дня, умеренного количества, коричневого цвета.
Печень. Перкуссия. Границы печени по методу Курлова в пределах нормы.
Селезенка. Перкуссия. Длинник равен 6 см, поперечник 4 см.
Пальпация. Не пальпируется.
Поджелудочная железа. При пальпации не определяется.
При осмотре изменений в надлобковой и поясничной областях не выявлено.
Пальпация. Почки в положении лёжа и мочевой пузырь не пальпируются. При пальпации мочеточниковых точек и поясничной области болезненности нет.
Перкуссия. Симптом Пастернацкого отрицательный. Мочевой пузырь перкуторно не определяется.
Количество мочи за сутки не известно. Моча соломенно-желтого цвета.
источник
Олег Юдин
хирург, кандидат медицинских наук, заместитель главного врача по хирургии клиники «К+31»
Как-то вечером я вернулась с работы, с наслаждением предвкушая, как устроюсь на диванчике с книжкой и кружкой чая. Ничто не предвещало неприятностей. Начала переодеваться и вдруг заметила: под самой грудью у меня появилась большая красная и горячая припухлость. Больно – не дотронуться. А ведь еще утром все было в порядке.
Сказать, что я испытала ужас – не сказать ничего. Стала в голове прокручивать все события прошедшего дня. Вспомнила, что весь день на работе сидела в неудобном положении, поскольку стол был завален бумагами. Я не обращала на это внимания, так увлечена была новым проектом. Помню, несколько раз поймала себя на ощущении, что бюстгальтер тесноват, давит. Но снова отвлекалась и забывала об этом.
Всю ночь я просидела в Интернете, пытаясь найти хоть какое-то объяснение тому, что со мной происходит. А как «спросить в Интернете» про эту штуку? Начитавшись всяких ужасов, я каждые 5 минут бегала смотреть на свою шишку в зеркало. Через несколько часов на груди появилась красная полоса. Она шла от области воспаления в сторону лимфоузла… Так и не сомкнув глаз, на рассвете я помчалась в старую хозрасчетную поликлинику, в которую наша семья обращалась еще в советское время. Оплатив счет, буквально ворвалась в кабинет врача. Где-то в области солнечного сплетения словно разлился кефир: я ждала смертельного приговора. Голос врача вернул меня на землю: «Это воспаление атеромы. Будем оперировать».
КОММЕНТАРИЙ ЭКСПЕРТА:
Атерома, или киста сальной железы – доброкачественное новообразование, которое никогда не становится злокачественным. Возникает при закупорке протока сальной железы. При этом в ней скапливается секрет, в результате чего железа превращается в полость, или так называемую кисту. Чаще всего атеромы выглядят, как подкожные уплотнения. Они не вызывают болевых ощущений, кроме неудобства, особенно если находятся в зоне контакта с одеждой. Наиболее неприятные ощущения атерома доставляет в случае нагноения. Тогда она резко увеличивается в размерах, кожа вокруг краснеет, присоединяются отек и боль. В этих случаях необходимо неотложное вмешательство – небольшая операция под местной анестезией. Если затягивать с операцией, воспаление может быть значительным и даже привести к интоксикации организма. Иногда небольшие гнойники вскрываются самостоятельно, но полностью это проблемы не решает.
Минутное дело
Дальнейшее было похоже на чудо: укол, анестезия и сама минутная операция, которой я не почувствовала. Врач удалил фрагмент сальной железы, которая, воспалившись, причинила мне немало переживаний. Оказалось, что воспаление атеромы – распространенное заболевание. Атерома может появиться на любом участке тела, где есть сальные железы – на лице, шее, в подмышках, на спине.
Факторы риска
Атерому могут спровоцировать:
Я вспомнила, что на месте воспаления лет пять назад под грудью появился жировичок – безболезненное крошечное уплотнение, которое не доставляло никаких проблем и даже было невидимым, его можно было лишь нащупать. Как оказалось, невидимым оно был до поры до времени. Как объяснил врач, маленькие жировики удалять не обязательно, если они при этом не вызывают косметического дефекта. Если же уплотнение увеличилось, то наверняка потом воспалится, поэтому лучше от него избавиться. Мой тесный бюстгальтер создал на коже трение и сдавливание, увеличилось потоотделение, сальный проток забился и все это привело к тому, что безобидный с виду жировичок воспалился и смертельно напугал меня.
Зашивать мою ранку не было возможности, врачу пришлось ставить дренаж. Меня успокоили, что шрам будет не сильно заметным. Красная полоса, появившаяся на груди, свидетельствовала о том, что инфекция пошла в лимфоузлы. Это опасно, может закончиться развитием лимфаденита (воспаления лимфоузла), что в свою очередь, потребует еще одной, более серьезной операции.
Доктор похвалил меня за то, что я не стала лечиться «прикладывая лопушки», как многие. За помощью важно обратиться вовремя.
КОММЕНТАРИЙ ЭКСПЕРТА:
При неотложном вмешательстве хирург вскрывает гнойную полость, промывает и дренирует ее. А саму капсулу, как правило, не удаляет, т.к. это довольно травматично. В результате того, что в протоке сальной железы остаются ткани кисты, капсула может образоваться вновь. Впоследствии она заполнится сальным и эпителиальным секретом, которые перекроют выводящий проток. Вот почему после неотложной операции весьма вероятен рецидив заболевания. Иногда за рецидив принимают образование новой атеромы, если она появляется очень близко от послеоперационного рубца. Кроме того, рецидивирование кисты довольно часто является диагностической ошибкой, когда за атерому принимают дермоидную кисту или липому. Эти виды новообразований также лечатся оперативным путем, но техника операции отличается от иссечения атеромы. Поэтому важно попасть к знающему врачу.
Под контролем
Заканчивала я лечение уже самостоятельно. Врач показал, как обрабатывать ранку и делать перевязку, советовал держать ситуацию под контролем, так как возможен рецидив.
Первым делом я решила избавиться от предметов одежды, которые явно мне не по размеру, то есть стали малы или сдавливают в районе застежки. Для профилактики атеромы врач рекомендовал пересмотреть и мой рацион питания. Ограничить себя в сладком и в жирных блюдах, богатых холестерином, поскольку они могут привести к нарушению функций сальных желез и к их закупорке. Надо сократить употребление алкоголя, какао-продуктов, кофе, соленой и острой пищи, чтобы минимизировать появление новообразований в подкожной клетчатке. Доктор настоятельно рекомендовал мне, как обладательнице жирной кожи, регулярно посещать дерматолога и косметолога, проводить чистку лица. Для себя я также поняла одну вещь: любая мелочь может со временем доставить массу неприятностей. Это, конечно, не повод становиться ипохондриком. Но все же лучше ничего не оставлять на потом.
Как избавиться от атеромы?
Способ один – удаление. Это можно сделать разными способами.
Хирургическим (как у героини нашей истории). Это самый распространенный вариант. Его типичные недостатки: остается шрам. Правда, если сделать операцию, не дожидаясь воспаления, шов будет практически незаметным.
Лазером. Более щадящий метод, но его применяют только на ранних стадиях, пока опухоль еще небольшого размера.
Радиоволнами. Самый безопасный и эффективный метод. Не будет ни проколов, ни шрамов. Киста вместе с содержимым буквально «испаряется».
Чтобы не было нагноения, нельзя самостоятельно удалять (выдавливать) жировики. Современная дерматология и косметология обладают целым арсеналом безболезненных и эффективных технологий, способных навсегда избавить человека от такого косметического дефекта.
Встречаются множественные атеромы — атероматоз. Это бывает из-за повышенной потливости, например, на спине, в подмышках и в области паха. Причиной может быть некорректная депиляция, пренебрежение правилами гигиены, воздействие антиперспирантов и других косметических средств. Кисты бывают и на голове, где поначалу выглядят как высыпания, а потом могут увеличиться до 3–5 см в диаметре. Многие путают атероматоз с липомами, папилломами, угрями, камедонами. Атероматоз можно лечить без операций, иногда достаточно регулярного тщательного очищения кожи и местной антисептической обработки. Множественные подкожные кисты, которые доставляют неприятные ощущения или представляют собой косметический дефект, после осмотра врача удаляют с помощью лазера или методом электрокоагуляции.
источник
Атерома — это образование, которое относится к ряду доброкачественных. Как правило, оно имеет округлую форму, выступающую над поверхностью кожи, внутри него располагается капсула, заполненная густой жидкостью желтоватого цвета. Если при надавливании из атеромы выделяется жидкость с резким неприятным запахом, а само новообразование, как и область вокруг него, болезненны при пальпации, можно смело говорить, что перед нами — атерома нагноившаяся.
Сам же по себе, без гнойного процесса, этот узел безболезненный, с размерами от нескольких миллиметров до весьма внушительных габаритов. Образование локализуется на любом участке тела: могут быть атеромы на лице, шее, половых органах, или даже встречается атерома, нагноившаяся на спине.
Внешне же она практически не отличается от других форм новообразований: гигромы, липомы, фибромы.
Сама по себе она не приносит «владельцу» никакого беспокойства, за исключением косметических неудобств, в частности когда она располагается на лице или открытых участках тела.
Опасность для здоровья атерома нагноившаяся несет большую. Причиной возникновения могут стать следующие факторы:
- Запущенная форма заболевания.
- Как осложнение после ранее проведенной операции (результат ее некачественного проведения).
- Занесенная инфекция в открытый раневой канал как самой атеромы, так и области вокруг нее.
При нагноении характерно появление следующих симптомов:
- Резкие болевые ощущения.
- Отечность в области новообразования.
- Гиперемированные кожные покровы около атеромы.
- Повышение температуры тела.
- Увеличение новообразования в размерах.
- Общее недомогание.
- Увеличение ближайших от атеромы лимфатических узлов.
Процессу нагноения предшествует попадание бактерий под капсулу образования, вследствие чего начинает развиваться абсцесс, происходит это потому, что содержащийся в ней субстрат является прекрасной питательной средой для развития патологических микроорганизмов. В результате этого жидкость перерождается в гной. Бывают случаи и самостоятельного оттока из атеромы гнойного субстрата, но случается и так, что он не находит оттока и остается внутри капсулы или растекается под кожей.
Многие люди даже и не подозревают о существовании этой опухоли, живя с ней долгие годы. Но в результате небольшой травмы кожного покрова вблизи образования в кровь попадают патогенные микроорганизмы. Начинает прогрессировать воспалительный процесс, который, в свою очередь, может привести к следующим последствиям:
- Абсцесс мягких тканей и органов.
- Флегмона.
- Тромбообразование, которое может стать причиной смерти.
Вывод прост: атерома нагноившаяся опасна, значит, от нее нужно избавиться как можно скорее, но прежде всего необходимо устранить воспалительный процесс. Да, безусловно, существуют случаи, когда она может потребовать срочного удаления ввиду опасности для жизни, но такие случаи крайне редки. В большинстве случаев врач при постановке диагноза «атерома нагноившаяся» лечение антибиотиками назначает сразу же: они необходимы для снятия очага воспаления. Только после его устранения может быть назначено оперативное вмешательство. Следовательно, лучше всего избавиться от новообразования на самой ранней стадии. Перечень основных антибиотиков, которые используются при заболевании:
Наличие на теле атером требует особого внимания. Необходимо это для того, чтобы избежать более серьезных осложнений.
Но если это всё-таки случилось, необходимо принять следующие меры:
- До похода к врачу необходимо наложить стерильную ватно-марлевую повязку.
- При повышении температуры и ухудшении общего самочувствия вызовите скорую помощь.
- Не пытаться самостоятельно вскрыть очаг нагноения.
- Строго выполнять предписания лечащего врача.
Помните: все попытки избавиться от болезни самостоятельно опасны и могут привести к серьезным проблемам со здоровьем или послужить угрозой для вашей жизни. Если у вас атерома нагноившаяся, лечение мазями назначается только специалистом. В большинстве случаев назначают мази Вишневского, «Левомиколь», ихтиоловую.
Цель точного диагностирования – исключить присутствие злокачественного новообразования. Для этого лечащий врач назначает гистологическое и морфологическое исследования. Исходя из результатов, ставится точный диагноз.
Кроме того, хирург может определить атерому и по внешним признакам при непосредственном осмотре пациента:
- черная точка (забитая жировым секретом пора) на поверхности атеромы;
- отсутствие болезненных ощущений при пальпации;
- присутствие четких граней.
Нередки случаи множественных появлений атером, называется этот процесс атероматозом и требует комплексного лечения.
Атерома нагноившаяся требует исключительно хирургического лечения, в результате которого она удаляется полностью. Происходит это в два этапа:
- Первый включает в себя полное удаление нагноившегося содержимого.
- На втором этапе удаляется само новообразование совместно с каналом, в результате чего на этом участке тела атерома больше не возникнет.
В процессе хирургического вмешательства врач проводит следующие манипуляции:
- вскрытие атеромы;
- чистку, в результате которой удаляется все содержимое новообразования;
- промывание раневого канала антисептическим раствором;
- установка специальной трубки для оттока из раны и ее беспрепятственного промывания;
- после удаления вставки накладывается повязка с применением антисептических средств.
Подводя итог, необходимо отметить, что нельзя оставлять это заболевание без внимания. Чем раньше будет начато лечение, тем меньше будет вероятность развития осложнений.
источник
автор: врач, к.м.н. Кондрашина Э.А.
Для большинства людей (особенно для женщин) обычно атерома на щеке оказывается очень неприятным открытием, портящим внешний вид.
Атерома представляет собой кисту (своеобразный мешочек с оболочкой-капсулой), содержимое которой (кожное сало) напоминает творожную массу. Своим появлением она обязана закупорке протока подкожной сальной железы. Поэтому атеромы могут образовываться на любых участках тела, где имеются сальные железы. Они с одинаковой частотой возникают и у мужчин, и у женщин любого возраста, могут быть единичными и множественными.
Атерома любой локализации обнаруживается как некий подкожный косметический дефект в виде выпирающего округлого уплотнения, покрытого кожей неизмененной окраски. Ее величина варьирует от 1 мм до 7 см в диаметре. При ощупывании атерома подвижная и безболезненная, она имеет мягкую консистенцию и четкие контуры. Кожу над ней нельзя собрать в складку. Если атерому внимательно осмотреть, то зачастую можно разглядеть черную точку – закупоренный проток. Иногда из него могут выделяться на поверхность кожи атероматозные массы. С течением времени атерома может увеличиваться в размерах.
Если атерому долго не удалять, то иногда развивается осложнение – воспаление, при котором в атероме накапливается гнойное содержимое. Кожа над атеромой краснеет, отекает, появляется болезненность. У некоторых пациентов поднимается температура тела.
Диагноз обычно устанавливает врач-хирург или дерматолог при обычном осмотре по внешним признакам заболевания. Более подробно в статье хирурга об атероме.
Лечение атером (в т.ч. и атеромы щеки) проводят исключительно хирургическими методами. Очень важно полностью удалить ее капсулу, чтобы предотвратить повторное возникновение этого образования, поэтому самостоятельное прокалывание атеромы в домашних условиях чревато нагноением и бесполезно. В подавляющем большинстве случаев госпитализация не требуется, оперативное вмешательство проводят амбулаторно.
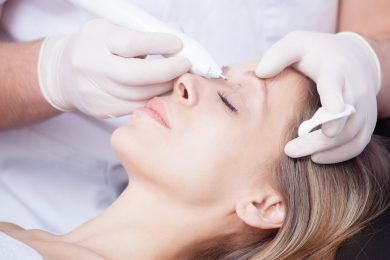
Атерому небольших размеров можно удалить с помощью лазера. Это быстрая и безболезненная процедура длится не более 15 минут. После действия лазерного аппарата в образовавшуюся рану вводят антисептики и средства, стимулирующие заживление.
Но чаще пациенты обращаются за врачебной помощью, когда атерома вырастает до больших размеров. В таких случаях под местным обезболиванием аккуратно, чтобы не разрушить капсулу, выполняют один ли два надреза. Затем сдвигая кожу, вылущивают атерому и зашивают рану. На подкожную клетчатку накладывают, как правило, рассасывающиеся швы. При небольших дефектах на кожу накладывают косметические внутрикожные швы, которые не требуют, чтобы их снимали. Они самостоятельно рассасываются через 3 месяца. След от операции почти не виден. При большой ране ее зашивают матрацными швами, которые снимают через 7 – 12 дней. После завершения операции на щеку накладывают пластырную наклейку. Продолжительность всей операции редко превышает 20 минут. Пациент быстро возвращается к обычному для него образу жизни.
Если у пациента нагноившаяся атерома, то врач ее не удаляет, а сначала вскрывает, промывает антисептическими и антибактериальными растворами, оставляет дренаж для полной ликвидации гноя и назначает больному антибиотики. При положительной динамике удаление атеромы проводят только через 3 месяца.
В качестве профилактики повторного образования атеромы пациенту рекомендуют ежедневно обрабатывать лицо очищающими косметическими средствами и периодически проводить профессиональную чистку лица в косметологическом кабинете.
источник
Появление любого образования на лице вызывает беспокойство у людей, даже если не представляет серьёзной опасности. Главная проблема больного при виде атеромы – недовольство своим эстетичным видом. Но, прежде чем прятать недостатки под косметикой или приступать к использованию народных методов, необходимо разобраться в особенностях новообразования и причинах его появления.
Атерома – кистообразная опухоль под кожей, появившаяся вследствие закупорки протока сальной железы. Она может возникнуть на любом участке тела кроме ладоней и ступней.
Однако чаще это происходит в местах, где расположено большое количество альвеолярных желёз, а именно в области носогубного треугольника, ушей, лба, век и щёк. Реже всего атерома формируется на скуле.
При закупорке канал железы наполняется сальной жидкостью и растягивается. В дальнейшем образуются полости с содержимым, в состав которого входит сальный жир, эпидермальные клетки, волоски, кристаллы холестерина. Атерому окружает капсула, не позволяющая распространяться этому содержимому по близлежащим тканям.
Кисты сальных желёз бывают множественными – то есть, когда их несколько, они имеют небольшие размеры, расположены рядом друг с другом. В данном случае происходит закупорка протоков холестериновыми бляшками. Такой процесс называется атероматозом.
Новообразование относится к числу доброкачественных и не представляет угрозы для жизни. Но лечение атеромы всё равно следует проводить, чтобы не допустить осложнений.
Закупоренная сальная железа имеет свойство воспаляться и нагнаиваться, что опасно развитием абсцесса в поражённой области. Также большое по размерам образование сдавливает находящиеся рядом ткани, нарушая в них нормальное кровообращение.
Причины появления атеромы на лице условно делятся на внешние и внутренние. К первым относят жаркий климат и экологически загрязнённые местности – они способствуют гиперсекреции как потовых, так и сальных желёз.
- себорейный дерматит (жирная форма);
- наличие угрей на лице;
- дисфункция гормонов;
- болезни передней доли гипофиза;
- гипергидроз – чрезмерная секреция потовых желёз;
- поражение кожи бактериальной инфекцией;
- наследственная предрасположенность;
- нарушение обменных процессов в организме;
- болезни коры надпочечников;
- сниженный иммунитет.
Мужчины нередко сталкиваются с атеромами на лице в результате повышенной выработки тестостерона в крови. А вот у женщин закупорка желёз может возникнуть из-за нанесения на кожу жирных косметических средств. Несоблюдение правил гигиены приводит к загрязнению пор и протоков, что чревато образованием атеромы.
По словам дерматологов, повышенная секреция сальных желёз на лице в основном происходит у девочек подросткового возраста. По мере взросления продукция кожного сала у представителей женского пола снижается, причём происходит это быстрее, чем у мужчин.
Женская кожа с возрастом всё больше высыхает, в то время как у молодых людей повышается уровень тестостерона, и, как следствие – продуцируется больше дендрита (секреторной жидкости), возрастает риск развития атером на лице.
Однако причиной атером не всегда становится интенсивная работа сальных желёз, но и их дистрофия. Это происходит либо в период старения организма, либо при наличии некоторых патологий.
Атеромы бывают врождёнными и приобретёнными. Первые обладают плотной консистенцией, небольшие по размеру, не вызывают болезненных ощущений. Основная их локализация – это волосистая часть головы и область мошонки.
Появляются такие кисты, как следствие аномалии внутриутробного развития, они редко диагностируются на лице. В случае если у маленького ребёнка обнаружено образование на голове, врачи сразу рекомендуют его удалить, так как есть риск тромбирования сосудов головного мозга.
Приобретённая (а также ретенционная или вторичная) киста сальной железы может вызывать болезненность, на вид синюшная, имеет круглые очертания. В начале своего развития атерома почти незаметна, лишь спустя время человек может увидеть небольшую выпуклость под кожей в форме шарика у себя на лице.
источник
Наименование лечебного учреждения: городская клиническая больница №3
Непереносимые лекарственные вещества: не выявлены
Пол: женский. Возраст: 67 лет.
Профессия: пенсионерка. Образование: полное среднее.
Адрес: г.Саратов, Ленинский район.
Дата поступления: 16 декабря 2008г.
Дата выписки: 29 декабря 2008г.
Дата операции: 18 декабря 2008г.
Клинический диагноз: послеоперационная вентральная грыжа.
Осложнения: невправимость грыжи.
Сопутствующие заболевания: ИБС. Ишемическая кардиомиопатия. Артериальная гипертензия II, риск III. Атеросклероз коронарных и мозговых сосудов. Варикозное расширение вен нижних конечностей.
Наименование операции: грыжесечение, пластика передней брюшной стенки.
Послеоперационные осложнения: отсутствуют.
Больная предъявляет жалобы на выпячивание в области старого послеоперационного рубца в правой подвздошной области, увеличивающееся со временем, и болевые ощущения в данной области при натуживании, кашле и физическом напряжении.
История настоящего заболевания
В ноябре 2002г. в 6 городской больнице больной была произведена операция по поводу деструктивного аппендицита, осложненного разлитым гнойным перитонитом. Рана заживала вторичным натяжением. Через 6 месяцев больная стала замечать выпячивание в области послеоперационного рубца и болевые ощущения в данной области при натуживании, кашле и физическом напряжении. Данное выпячивание со временем увеличивалось.
По данному поводу больная обратилась в поликлинику № 15, после чего хирургом была направлена в городскую клиническую больницу №3.
Дата рождения: 18 марта 1941г. Место рождения: Пензенская область, Мокшанский район, с. Озерки. В возрасте двенадцати лет переехала с семьей в с. Дмитриевка Пензенской области, в возрасте 16 лет — в с. Головенщина Пензенской области. Росла и развивалась в благополучной семье, не отставая от сверстников. Из перенесенных в детстве заболеваний отмечает частые отиты. Окончила 10 классов средней общеобразовательной школы. С 1962г. по 1999г. проживала в Туркмении; с 1999 по 2000г. — в с. Боево Воронежской области. В 2000г. переехала в г.Саратов. С 1962 по 1966гг. работала секретарем-машинисткой, а с 1966 по 1999гг. — начальником отдела кадров на заводе стройматериалов №6. В местах лишения свободы не пребывала. Туберкулез, болезнь Боткина, венерические заболевания отрицает. В ноябре 2002г. в 6 городской больнице больной была произведена операция по поводу деструктивного аппендицита, осложненного разлитым гнойным перитонитом. 22 февраля 2008г. в клинике глазных болезней была произведена операция по поводу глаукомы. Лекарственной зависимости не выявлено. Аллергологический анамнез без особенностей. Семейное положение: вдова. Гинекологический анамнез без особенностей: половое созревание — 14 лет, беременностей — 10, родами из которых закончились — 2, выкидышами — 3, абортами — 5. Дети родились здоровыми. Климакс — с 46 лет. В семейном анамнезе и наследственности злокачественных, психических, обменных, специфических и генетических заболеваний у ближайших родственников не выявлено. Вредные привычки отсутствуют.
Состояние в настоящее время
Общее состояние: удовлетворительное.
Кожа и видимые слизистые оболочки: чистые, нормальной окраски.
Мышцы: развитие удовлетворительное, тонус нормальный, болезненности нет.
Кости: деформации нет, болезненности при поколачивании нет.
Суставы: конфигурация не изменена, болезненности нет, амплитуда движений в суставах не изменена.
Лимфатические узлы, доступные пальпации, не определяются.
Состояние по органам и функциональным системам
При осмотре сосудов шеи выявляется пульсация аорты в яремной ямке, сонных артерий, яремных вен. Верхушечный толчок при внешнем осмотре не определяется. При пальпации — локализуется в пятом межреберье на 1,5см внутри от левой срединноключичной линии. По высоте средний, по силе средний. Площадь — 2 см?. Форма: конусовидный. Скорость: обычный. Резистентность: резистентный.
Границы относительной тупости сердца: правая — в 4 межреберье на 1см кнаружи от правого края грудины; верхняя — на 3 ребре на 1см левее левой окологрудинной линии; левая — в 5 межреберье на 1,5см внутри от левой срединноключичной линии и совпадает с верхушечным толчком.
Поперечник относительной тупости сердца: 11см.
Конфигурация сердца нормальная («талия» сохранена).
Границы абсолютной тупости сердца: правая — в 4 межреберье по левому краю грудины; верхняя — на 4 ребре на 1см левее левой окологрудинной линии; левая — в 5 межреберье на 3см кнутри от левой срединноключичной линии.
Ритм правильный, тоны ясные, чистые.
1-ая точка (верхушка сердца, митральный клапан) — нормальной звучности;
4-ая точка (над мечевидным отростком, трехстворчатый клапан) — нормальной звучности;
2-ая точка (второе межреберье справа от грудины, аортальный клапан) — нормальной звучности;
3-я точка (второе межреберье слева от грудины, клапан легочного ствола) — нормальной звучности;
1-ая точка — не выслушивается.
Пульс на лучевых артериях: на обеих руках синхронный и одинаковый по величине; ритмичный; частота 78 в мин (нормальный); удовлетворительного напряжения, наполнения; малой величины; медленной формы; низкий по высоте.
Форма грудной клетки: нормостеническая. Передне-задний размер меньше бокового. Расположение ключиц симметричное. Выраженность над- и подключичных ямок умеренная. Надчревный угол равен 90°. Направление ребер — косо вниз. Межреберные промежутки обычной ширины. Позвоночник прямой. Расположение лопаток симметричное.
Обе половины грудной клетки симметричны, синхронно участвуют в движении.
Дыхание через нос свободное. Дыхание ритмичное, тип — грудной. Частота дыхания 18 в 1 мин., средней глубины.
При пальпации грудная клетка безболезненная, резистентная. Голосовое дрожание одинаковое на симметричных участках. Экскурсия грудной клетки при спокойном дыхании — 2см, на вдохе — 3см, на выдохе — 3см. При перкуссии над всеми полями легких выявляется ясный легочный звук.
Высота стояния верхушек над ключицами
Подвижность нижнего края легкого:
околопозвоночная (остистый отросток грудного позвонка)
Остистый отросток 11 грудного позвонка
Остистый отросток 11 грудного позвонка
Пространство Траубе сохранено.
При аускультации над легкими выслушивается везикулярное дыхание, над гортанью — ларинго-трохеальное. Хрипов нет.
Аппетит в норме. Глотание свободное.
Губы бледно-розового цвета, сухие. Слизистая оболочка ротовой полости розового цвета. Язык у корня обложен белым налетом, влажный. Десны и слизистая глотки розовые.
Живот симметричной формы; при пальпации мягкий, безболезненный. Напряжение передней брюшной стенки не выявляется. Симптом Щеткина-Блюмберга отрицательный. В правой подвздошной области имеется послеоперационный рубец после разреза Волковича-Дьяконова и выпячивание округлой формы, размерами 25/20/15см, мягко-эластической консистенции, невправимое в брюшную полость, безболезненное. Кожа над ним истончена, обычной окраски. При перкуссии определяется тимпанический звук. Аускультируется перистальтика кишечника. При глубокой методической сколзящей пальпации по Образцову-Стражеско в левой подвздошной области определяется сигмовидная кишка: плотная, безболезненная, цилиндрической формы, не урчит. Поперечноободочная, слепая кишка и желудок не пальпируются. Над всей брюшной полостью определяется тимпанический звук при перкуссии; при аускультации — перистальтика.
Область печени при осмотре без изменений. Печень не пальпируется. Размеры печени по Курлову по трем линиям: 9см, 8см, 6см. Пальпаторно желчный пузырь не определяется.
При осмотре области селезенки видимого увеличения нет. Не пальпируется, безболезненная. Длинник по 10 ребру составляет 10см.
Стул регулярный, оформленный.
Диурез около 1000 мл в сутки. Мочеиспускание безболезненное, свободное, 5-6 раз в день, дневной диурез преобладает над ночным. Моча светло-соломенного цвета. При внешнем осмотре области почек и надлобковой области изменений не выявлено. Почки не пальпируются, симптом Пастернацкого отрицательный. При пальпации над лоном болезненности нет. Мочевой пузырь не пальпируется. При глубокой скользящей бимануальной пальпации в положении на спине и стоя почки не пальпируются. Половые органы развиты соответственно полу и возрасту.
Нервная, эндокринная система и органы чувств
При осмотре шеи увеличения щитовидной железы нет, не пальпируется, экзофтальма нет. Молочные железы при пальпации однородной мягко-эластической консистенции.
Больная в сознании, в пространстве и во времени ориентирована, контактна, в хорошем настроении, спокойна. Активных двигательных расстройств не наблюдается. На вопросы отвечает адекватно, с охотой. Память сохранена. Интеллект соответствует полученному образованию и социальной среде. Головных болей и головокружения нет. Слух и зрение без явных изменений. Изменения осязания, обоняния и вкуса нет. Кожная, болевая, температурная чувствительность сохранены. Физиологические рефлексы в норме.
Больная предъявляет жалобы на выпячивание в области старого послеоперационного рубца в правой подвздошной области, увеличивающееся со временем, и болевые ощущения в данной области при натуживании, кашле и физическом напряжении.
В правой подвздошной области имеется послеоперационный рубец после разреза Волковича-Дьяконова, и выпячивание округлой формы, размерами 25/20/15см, мягко-эластической консистенции, невправимое в брюшную полость, безболезненное. Кожа над ним истончена, обычной окраски. При перкуссии определяется тимпанический звук. Аускультируется перистальтика кишечника.
Данные лабораторных и специальных исследований
1. Общий анализ крови (17.12 2008г.):
Палочкоядерные нейтрофилы — 2%
Сегментоядерные нейтрофилы — 54%
2. Общий анализ мочи (17.12 2008г.):
Цвет — соломенно-желтый, мутноватая
Желчные пигменты — отрицат.
Плоский эпителий — единич. в поле зрен.
Лейкоциты — единич. в поле зрен.
Эритроциты неизмененные — 0-1 в поле зрен.
Бактерии — в небольшом колличестве
Яйца глистов не обнаружены
4. Биохимический анализ крови (16.12.2008г.):
Общий билирубин — 10,4 ммоль/л
5. Коагулограмма (17.12.2008г.):
Гематокрит — 55% (норма 45 — 55)
Фибриноген — 280 мг/л (норма 210 — 300)
Ретракция кровяного сгустка — 41% (норма 38±5)
Фибринолитическая активность — 13,5% (норма 4 — 16,5)
6. Ультразвуковое исследование органов брюшной полости (3.12.2008г.):
При ультразвуковом исследовании органов брюшной полости обнаружены следующие изменения:
— перетяжка в желчном пузыре;
— диффузные изменения в поджелудочной железе.
7. Рентгенография желудка (17.12.2008г.):
При рентгенографии выявлен полипоз желудка. Пищевод свободно проходим для контраста, перистальтика желудка сохранена.
Сводка патологических симптомов. Анализ клинической картины
1. Выпячивание в области старого послеоперационного рубца в правой подвздошной области.
2. Выпячивание увеличивается со временем.
3. Его размеры на данный момент: 25/20/15см.
4. Выпячивание мягко-эластической консистенции.
5. Выпячивание невправимо в брюшную полость.
6. При пальпации выпячивание безболезненное.
7. Кожа над ним истончена, обычной окраски.
8. При перкуссии выпячивания определяется тимпанический звук.
9. При аускультации выпячивания выслушивается перистальтика кишечника.
10. Умеренная болезненность в области выпячивания.
11. Болезненность появляется при натуживании, кашле и физическом напряжении.
Синдромы: опухолевидное образование, болевой синдром.
Ведущий синдром: опухолевидное образование.
1. На основании жалоб больной на выпячивание в правой подвздошной области, невправимое в брюшную полость, умеренно болезненное, можно предположить абсцесс передней брюшной стенки.
Однако болезненность появляется только при натуживании, кашле и физическом напряжении.
Исходя из сущности предполагаемого заболевания, можно было бы ожидать у больной появление резких болей в области опухолевидного образования, флюктуации при его пальпации, притупления перкуторного звука при перкуссии, гиперемированной кожи над ним, местного повышения температуры; появление лихорадки, в общем анализе крови — лейкоцитоз, увеличение СОЭ, однако данных симптомов в клинической картине больной не наблюдается.
В клинической картине нашей больной наблюдается опухолевидное образование с 2003 года, а такое длительное течение, в свою очередь, несвойственно для абсцесса. При пальпации выпячивание безболезненное, однако, наблюдается умеренная болезненность в области выпячивания, появляющееся только при натуживании, кашле и физическом напряжении, при абсцессе боль носит постоянный интенсивный характер. При перкуссии выпячивания определяется тимпанический звук, при абсцессе — притупление. Кожа над опухолевидным образованием нормальной окраски, при абсцессе — гиперимирована.
Следовательно, наше первое предположение несостоятельно и может быть отвергнуто.
2. На основании жалоб больной на выпячивание в правой подвздошной области округлой формы, мягко-эластической консистенции, безболезненное при пальпации, на его невправимость можно предположить у больной такое заболевание, как липома.
Исходя из сущности предполагаемого заболевания, можно было бы ожидать у больной увеличения регионарных лимфатических узлов, появления псевдофлюктуации, однако данных симптомов не наблюдается.
В клинической картине больной наблюдается болезненность в области выпячивания при натуживании, кашле и физическом напряжении, при липоме боли и болезненности не наблюдается. При перкуссии определяется тимпанический звук, при липоме — тупой. При аускультации выслушивается перистальтика кишечника, при липоме — отсутствует.
Следовательно, наше второе предположение несостоятельно и может быть отвергнуто.
3. На основании жалоб больной на выпячивание в правой подвздошной области округлой формы, безболезненное при пальпации, на его невправимости и давности существования можно предположить у больной такое заболевание, как фиброма.
Исходя из сущности предполагаемого заболевания, можно было бы ожидать у больной увеличения регионарных лимфатических узлов, однако данного симптома у больной не наблюдается.
В клинической картине больной наблюдается болезненность в области выпячивания при натуживании, кашле и физическом напряжении, при фиброме боли и болезненности не наблюдается, данное опухолевидное образование имеет мягко-эластическую консистенцию, а фиброма — плотную. При перкуссии определяется тимпанический звук, при фиброме — тупой. При аускультации выслушивается перистальтика кишечника, при фиброме — отсутствует.
Следовательно, наше третье предположение несостоятельно и может быть отвергнуто.
4. На основании жалоб больной на выпячивание в правой подвздошной области округлой формы, безболезненное при пальпации, на его невправимости можно предположить у больной такое заболевание, как атерома.
Размеры выпячивания (25/20/15см) достаточно большие, не характерные для атеромы.
Исходя из сущности предполагаемого заболевания, можно было бы ожидать у больной увеличения регионарных лимфатических узлов, однако данного симптома у больной не наблюдается.
В клинической картине больной наблюдается болезненность в области выпячивания при натуживании, кашле и физическом напряжении, при атероме боли и болезненности не наблюдается, данное опухолевидное образование имеет мягко-эластическую консистенцию, а атерома — плотную. При перкуссии определяется тимпанический звук, при атероме — тупой. При аускультации выслушивается перистальтика кишечника, при атероме — отсутствует.
Следовательно, наше четвертое предположение несостоятельно и может быть отвергнуто.
5. На основании жалоб больной на выпячивание в правой подвздошной области округлой формы, на его невправимости можно предположить у больной наличие эхинококковой кисты в тканях передней брюшной стенки.
Исходя из сущности предполагаемого заболевания, можно было бы ожидать у больной в общем анализе крови лейкоцитоз, увеличение СОЭ, зуд и покраснение кожи над областью эхинококковой кисты, но данных симптомов у больной не наблюдается.
В клинической картине больной данное опухолевидное образование имеет мягко-эластическую консистенцию, а эхинококковая киста — плотную. При перкуссии над выпячиванием определяется тимпанический звук, при эхинококковой кисте — тупой. При аускультации выслушивается перистальтика кишечника, при эхинококковой кисте — шум плеска. Так же следует учесть тот факт, что больная в эндемичные по данному заболеванию районы не выезжала.
Следовательно, наше пятое предположение несостоятельно и может быть отвергнуто.
6. На основании жалоб больной на выпячивание в правой подвздошной области, увеличивающееся со временем, и болевые ощущения в данной области, данных объективного осмотра: выпячивание округлой формы, мягко-эластической консистенции; при перкуссии над ним определяется тимпанический звук, аускультируется перистальтика кишечника, можно предположить у больной опухоль слепой кишки.
Однако болезненность появляется только при натуживании, кашле и физическом напряжении.
Исходя из сущности предполагаемого заболевания, можно было бы ожидать у больной увеличения регионарных лимфатических узлов, появления тупых болей в правой подвздошной области, а учитывая размеры данного опухолевидного образования (25/20/15см) можно предположить развитие кишечной непроходимости, и появление схваткообразных болей с задержкой стула, газов, вздутием живота, тошнотой, рвотой, усилением перистальтики; а так же — потерю аппетита, чувство тяжести в животе, запоры, поносы, патологические примеси в стуле (кровь, слизь, гной), повышенную утомляемость, слабость; анемию в анализах крови. Однако данных симптомов у больной не наблюдается.
В клинической картине больной при перкуссии над данным опухолевидным образованием определяется тимпанический звук, при опухоли слепой кишки — возможен звонкий тимпанит. При аускультации перистальтика кишечника в норме, при опухоли слепой кишки — усиленная перистальтика.
Следовательно, наше шестое предположение несостоятельно и может быть отвергнуто.
7. На основании жалоб больной на выпячивание в правой подвздошной области, увеличивающееся со временем, и болевые ощущения в данной области, данных объективного осмотра: выпячивание округлой формы, можно предположить у больной внематочную беременность.
Однако болезненность появляется только при натуживании, кашле и физическом напряжении.
Исходя из сущности предполагаемого заболевания, можно было бы ожидать у больной появление острых колющих болей в области живота или таза с иррадиацией вверх (френикус-симптом), или вниз в область наружных половых органов, или в прямую кишку; головокружение, обморочное состояние, снижение АД, учащение пульса и нарастающие симптомы внутреннего кровотечения, кровянистые выделения из влагалища.Однако данных симптомов у больной не наблюдается.
В клинической картине нашей больной наблюдается опухолевидное образование с 2003 года, а такое длительное течение, в свою очередь, нехарактерно для внематочной беременности (если не произошло обызвествление плода). При пальпации выпячивание безболезненное, однако, наблюдается умеренная болезненность в области выпячивания, появляющееся только при натуживании, кашле и физическом напряжении, при внематочной беременности боль носит интенсивный колющий характер. При перкуссии выпячивания определяется тимпанический звук, при внематочной беременности — тупой. Следует учесть так же тот факт, что больной 67 лет, климакс — с 46 лет.
Следовательно, наше седьмое предположение несостоятельно и может быть отвергнуто.
Основное заболевание: послеоперационная вентральная грыжа.
Осложнения: невправимость грыжи.
Сопутствующие заболевания: ИБС. Ишемическая кардиомиопатия. Артериальная гипертензия II, риск III. Атеросклероз коронарных и мозговых сосудов. Варикозное расширение вен нижних конечностей.
Данный диагноз поставлен на основании:
· жалоб больной — на выпячивание в области старого послеоперационного рубца в правой подвздошной области, увеличивающееся со временем, и болевые ощущения в данной области при натуживании, кашле и физическом напряжении;
· истории заболевания — в ноябре 2002г. была произведена операция по поводу деструктивного аппендицита, осложненного разлитым гнойным перитонитом. Рана заживала вторичным натяжением. Через 6 месяцев больная стала замечать выпячивание в области послеоперационного рубца и болевые ощущения в данной области при натуживании, кашле и физическом напряжении. Данное выпячивание со временем увеличивалось;
· данных объективного осмотра — в правой подвздошной области имеется послеоперационный рубец после разреза Волковича-Дьяконова, и выпячивание округлой формы, размерами 25/20/15см, мягко-эластической консистенции, невправимое в брюшную полость, безболезненное. Кожа над ним истончена, обычной окраски.
· данных лабораторно-инструментальных исследований — при перкуссии определяется тимпанический звук, аускультируется перистальтика кишечника.
Наиболее часто грыжи встречаются у детей в возрасте до 1 года. Число больных постепенно уменьшается до 10-летнего возраста, после этого снова увеличивается и к 30-40 годам достигает максимума. В пожилом и старческом возрасте так же отмечается второй пик увеличения числа больных с грыжами.
Наиболее часто образуются паховые грыжи (75%), бедренные (8%), пупочные (4%), а так же послеоперационные (12%). Все прочие виды грыж составляют около 1%. У мужчин чаще встречаются паховые грыжи, у женщин — бедренные и пупочные.
Факторы, приводящие к образованию грыж, можно разделить на предрасполагающие и производящие.
К предрасполагающим факторам относятся отягощенная наследственность, возраст (например, слабая брюшная стенка у детей первого года жизни, гипотрофия тканей брюшной стенки у старых людей), пол (особенности строения таза и большие размеры бедренного кольца у женщин, образование пахового канала у мужчин), степень упитанности, стремительное снижение массы тела, травма брюшной стенки, послеоперационные рубцы, пересечение нервов, иннервирующих брюшную стенку. Эти факторы способствуют ослаблению брюшной стенки, увеличению существующего анатомического отверстия, появлению грыжевого выпячивания. Предрасполагающими факторами для образования послеоперационной грыжи являются нагноение, воспаление операционной раны, чрезмерная физическая нагрузка на неокрепший рубец сразу после выписки из клиники, технические ошибки, допущенные хирургом в ходе первичной операции, снижение регенераторных способностей и защитных сил организма (пониженный иммунитет).
источник