Атерома — это частая проблема, которая встречается у людей любого возраста и обоих полов. В чем же заключается суть заболевания атеромой?
Атерома — это не опухоль, а киста, то есть атерома представляет собой «мешочек», имеющий капсулу и заполненный густыми желтоватыми массами, часто имеющими неприятный запах, вследствие закупорки выводного протока железы сгустившимся отделяемым.
Атерома развивается на богатых сальными железами участках кожи (волосистая часть головы, лицо, спина, передняя брюшная стенка, мошонка).
Удаление капсулы сальной железы во время операции необходимо для профилактики возможного рецидива атеромы на этом месте.
Как атерома проявляется клинически? Она может располагаться во многих местах тела, чаще на лице (щеке), волосистой части головы, туловище, на руках, на мошонке. Часто атерома бывает множественной (атероматоз на волосистой части головы).
При осмотре атерома представляет собой опухолевидное образование округлой формы, мягкой консистенции размером от 5 до 40 мм и более. Кожа над атеромой обычно не изменена, однако в случае присоединения вторичной инфекции (воспаление атеромы) может иметь красноватый оттенок. Атерома подвижна вместе с окружающими тканями, безболезненна. Атерома может оставаться маленькой на протяжении многих лет, либо увеличиваться.
По внешнему виду атеромы и липомы очень схожи. Отличить атерому от липомы может только врач по косвенным признакам. Так, липома, как правило, располагается в местах скопления подкожной жировой клетчатки, а атерома — в местах наибольшего скопления сальных желез; также при тщательном рассмотрении у атеромы имеются следы выводного протока — закупоренной сальной железы. На ощупь эти образования (атеромы и липомы) схожей консистенции, но в то время как атерома является частью кожи, липома — это подкожное образование, не спаянное с поверхностью кожи.
Иногда атерома сообщается с поверхностью кожи через небольшое отверстие, через которое могут отделяться атероматозные массы. Часто атеромы нагнаиваются, что приводит к воспалению с последующим абсцессом окружающих мягких тканей. Кроме этого, может происходить разрыв атеромы в подкожную клетчатку. Если атерома небольшая и не беспокоит больного, то ее можно не удалять. В остальных случаях атеромы показано хирургическое лечение (операция).
Удаление атеромы — это амбулаторная операция. Атеромы удаляют под местной анестезией 1-2% раствором новокаина или лидокаина.
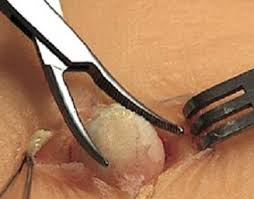
Разрез выполняют в месте наибольшего выбухания атеромы на коже. Содержимое атеромы выдавливают на салфетку. После этого захватывают капсулу кисты (атеромы) двумя зажимами и удаляют ее или выскабливают полость кисты (атеромы) острой ложечкой.
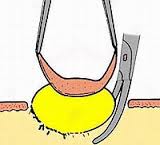
Схематическое изображение атеромы и капсулы атеромы на разрезе кожи перед операцией по её удалению.
Осторожно рассекают кожу, стараясь не повредить капсулу атеромы. Сдвигают кожу с атеромы, после чего, надавливая пальцами на края раны, атерому вылущивают.
Этап операции: обезболивание кожи перед разрезом вокруг атеромы новокаином или лидокаином.
Этот способ применяется чаще всего. Сначала над атеромой производят два окаймляющих разреза, которые должны охватывать отверстие кисты. Края кожного разреза захватывают зажимами и, осторожно потягивая за них, подводят под атерому бранши изогнутых ножниц. Разводя и смыкая ножницы, атерому вылущивают из окружающих тканей. Кровотечение при таком способе операции по удалению атеромы обычно незначительное.
Этап операции: удаление содержимого невоспалённой атеромы и капсулы атеромы с последующим наложением кожного шва.
После удаления атеромы на подкожную клетчатку накладывают отдельные рассасывающиеся швы. На кожу после проведения операции по удалению атеромы для предотвращения вворачивания краев раны накладывают вертикальные матрацные швы тонкой атравматической нитью. Швы после проведения операции по удалению атеромы снимают через 7 дней.
источник
Атерома на голове (эпидермальная киста) – доброкачественное образование, формирующееся из-за закупорки канальцев сальных желез. Внешне атерома волосистой части головы напоминает шишку с четкими границами и небольшой подвижностью, а внутри она заполнена жировой тканью. Такая киста может появиться на любом участке тела, но чаще всего она образуется в волосистой области головы из-за обилия в ней сальных желез.
Патология диагностируется у мужчин и женщин. К тому же довольно распространенное явление – появление такой кисты на голове у ребенка. Как правило, от нее страдают младенцы, у которых она чаще всего проходит самостоятельно. Что же до взрослых, то зачастую образование воспринимается ими как косметический дефект, который приносит значительный психологический дискомфорт.
Основной фактор, запускающий процесс – нарушения в обмене веществ, которые неизменно влекут изменения в работе сальных желез, чрезмерную выработку кожного сала и закупорку им выводящих канальцев. Особенную группу риска составляют люди, страдающие от повышенной потливости, себореи либо угревой сыпи.
Специалисты также указывают и на другие причины развития атеромы:
- гормональный дисбаланс;
- генетические особенности;
- эндокринные недуги (диабет);
- механические травмы кожи головы;
- пренебрежение техникой окрашивания волос;
- повышенная концентрация тестостерона в крови;
- воспаления кожных покровов головы;
- себорея, влекущая повреждение волосяных луковиц;
- злоупотребление жирной, острой или соленой пищей;
- продолжительные стрессы или хроническое нервное напряжение.
Атерома на голове может сформироваться из-за неправильного развития сальных желез, изменений в составе сального секрета (повышается его густота) и из-за сужения выводящих канальцев желез. У мужчин такие кисты появляются чаще из-за интенсивной работы сальных желез и пренебрежения правилами личной гигиены.
Поначалу патология не имеет симптомов, и типичная клиническая картина прорисовывается, только когда атерома на голове достигает значительных размеров.
Характерные признаки эпидермальной кисты:
- в волосах прощупывается уплотнение, размеры которого могут варьировать;
- образование имеет четкие границы и на вид напоминает шарик или шишку;
- на месте появления атеромы начинают выпадать волосы;
- на ощупь формирование – мягкая и податливая опухоль;
- киста подвижна, но не смещается с места расположения, поскольку она спаяна с кожей;
- поверхность атеромы гладкая, кожа вокруг нее ничем не отличается от окружающей.
Образование на голове может самопроизвольно вскрываться. В таком случае из отверстия в оболочке кисты начинает выделяться зловонное содержимое – жирный, густой, желто-коричневый секрет, напоминающий консистенцией творог.
Атеромы опасны из-за вероятности нагноения. В таком случае воспалительный процесс развивается стремительно, с признаками интоксикации: появляется боль, растет температура тела и все может закончиться подкожным абсцессом. Около воспаленной атеромы проявляется отек, а кожные покровы гиперемированы (краснеют).
Если «гнойник» вскрывается наружу и содержимое капсулы вытекает, состояние человека заметно улучшается.
В тяжелых ситуациях при открытии кисты под кожу появляются все симптомы абсцесса и интоксикации. У больного
- внезапно ухудшается самочувствие;
- болит голова;
- падает давление;
- развивается лихорадка и повышается температура.
Медицинская помощь должна быть немедленной, в противном случае неизбежны осложнения. Развившиеся на голове атеромы следует своевременно удалять, поскольку крупная киста передавливает сосуды и провоцирует постоянные боли. А вот атерома, возникшая в затылочной части головы, вполне может стать причиной ухудшения зрения.
Если такое образование вышло на голове у малыша, не стоит затягивать с обращением к врачу и хирургическим вмешательством: ребенок может нечаянно расцарапать или иным образом повредить «шишечку» и занести туда инфекцию. Чтобы избежать воспаления и других опасных осложнений, следует скорее избавиться от атеромы.
До начала лечения необходимо пройти обследование. Атеромы внешне напоминают липомы, фибромы, гемангиомы либо дермоиды, поэтому очень важно правильно дифференцировать патологию. Когда диагноз поставлен, доктор выбирает оптимальный способ удаления атеромы на голове.
Увы, консервативный подход в лечении атеромы бесполезен.
Лечение только хирургическое. Есть несколько способов удаления атером:
- классический хирургический метод;
- ликвидация атеромы лазером;
- удаление кисты радиоволновым способом.
Такое вмешательство невозможно без местной анестезии. Хирургический метод высокоэффективен, поскольку позволяет извлечь атерому с капсулой, а это снижает вероятность рецидива. В процессе операции кожа над кистой рассекается, отодвигается в стороны. Врач надавливает на образование с боков, и киста словно «вылущивается» из раны. Далее, в полость вводится антисептик, и накладываются швы.
В реабилитационном периоде больному иногда прописывают антибиотики, но сколько продлится курс, будет зависеть от конкретного случая.
Хирургический способ борьбы с атеромой применяют только для лечения взрослых. У детей таким способом удаляют воспалившееся образование либо проводят процедуру по медицинским показаниям.
Это самый безопасный метод, не оставляющий послеоперационных рубцов. Способ незаменим, если нужно избавиться от образований на открытых участках тела: лице, шее, руках. Но лазер эффективен только при небольших образованиях (до 5 мм). Когда атерома достигает значительных размеров, лазерный метод комбинируют с хирургическим.
При таком способе удаления атеромы шансы рецидива тоже сводятся к минимуму, так как киста удаляется с капсулой. Этот метод не требует наложения швов, то есть будут отсутствовать косметические дефекты, и нет необходимости удалять волосы в месте новообразования. Еще один плюс метода – короткий восстановительный период, а вместе с ним и минимальный риск осложнений.
После устранения атеромы любым из способов ее содержимое отправляют на гистологическое исследование.
Анализ позволяет исключить злокачественный процесс. Не стоит забывать, что самостоятельные попытки избавится от образования (выдавливание) могут закончиться инфицированием и развитием воспалительного процесса.
Важно помнить и о профилактике: достаточно всего лишь регулярно мыть голову, чтобы вовремя устранять последствия интенсивной работы сальных желез. Внимание следует уделять и своему рациону, подбору средств для ухода за волосами, выбору головных уборов.
источник
Появление жировика под кожей – дело неприятное, особенно когда он расположен на видном месте – лице или мочке уха. Излишнее внимание окружающих вызывает дискомфортное состояние. От такого новообразования желательно избавиться, независимо от места расположения. Неплохо узнать, не опасно ли оно, какими способами можно вылечиться.
Подкожные уплотнения разного размера на теле человека встречаются часто. Атерома – это доброкачественная опухоль, которая образовалась как результат закупорки сальных желез. Она считается кистой, расположена близко к коже, заполнена пастообразным секретом с неприятным запахом. Как выглядит атерома? Образование – капсула, похожая на шарик, который способен перекатываться под кожей. Она имеет четкие контуры, безболезненна на ощупь, по размерам может быть с куриное яйцо.
Атерома – что это такое? В отличие от липомы, которая не соединена с кожей, это уплотнение является ее составной частью. Оно может быть одиночным, не доставлять проблем небольшими размерами. Различают разновидности образования: атероматоз, стеатоцистома, ретенционная киста. Жировик может располагаться на всех частях тела. Локализация возможна там, где много сальных желез, – она встречается на:
- лице;
- волосистой части головы;
- молочной железе;
- ягодицах;
- голени;
- пальцах;
- плече;
- шее;
- подбородке;
- на половых складках;
- за ухом;
- на спине;
- в подмышечных впадинах.
Людям, имеющим склонность к появлению жировиков, неплохо заняться профилактикой их образования, которая включает такие мероприятия:
- нормализация питания;
- отказ от употребления алкоголя, фастфуда;
- правильный уход за жирной кожей;
- соблюдение личной гигиены, особенно в уязвимых местах;
- частая смена одежды;
- выдерживание рекомендаций врача.
При травмах, механическом повреждении, через открытое отверстие протока, возможно попадание грязи, инфекции внутрь капсулы. Это приводит к началу воспалительного процесса, покраснению, отечности. Нагноившаяся атерома представляет опасность, если она прорвется под кожу. Появляется обширная область воспаления, опухоль увеличивается, возникает болезненность. Наличие гноя в жировой клетчатке приводит к флегмоне и абсцессу, требует срочного хирургического вмешательства. Заражение крови может довести до летального исхода.
Дермоидная киста сальной железы образуется, когда происходит закупоривание сальножелезистого протока, нарушается отход кожного сала, теряются ее функции. Причинами атеромы могут стать:
- травмы, полученные при выдавливании прыщей;
- неправильно наложенные швы;
- защемления кожи;
- отсутствие личной гигиены;
- рассечение кожи;
- злоупотребление дезодорантами;
- некачественная косметика;
- гиперпотливость;
- гормональные расстройства;
- угри;
- жаркий климат;
- нарушение обмена веществ;
- прыщи, акне;
- воспаление эпидермиса.
Волосистая часть на голове – место, где атероматоз – множественное распространение образований – встречается очень часто. Даже если они небольшого размера, желательно сделать операцию по удалению, чтобы впоследствии не возникло рецидива. Атерома на голове может вырастать до значительных размеров, как на фото, вызывая дискомфорт. Причинами ее появления становятся:
- неправильный уход за волосами;
- воспаления кожи головы;
- повреждение волосяных луковиц при себорее;
- вредное влияние косметики на волосы;
- жирный тип кожи;
- повышение уровня тестостерона.
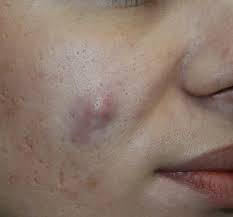
Atheroma в переводе с латыни означает киста. На лице она появляется в форме единичных образований, которые не увеличиваются до больших размеров. Атерома на лице располагается на бровях, подбородке, внизу щек, на носу, доставляет дискомфорт. У человека понижается самооценка, комплексует по поводу внешности. Недопустимо самостоятельно заниматься удалением жировиков. Желательно провести лечение, чтобы лицо смотрелось чистым и не возникло рецидивов. Так на фото выглядит образование на щеке.
Появлению жировика в области шеи способствует постоянный контакт кожи с одеждой, имеющей воротник. Немаловажную роль играет и отсутствие личной гигиены. Атерома на шее может располагаться в любой области, но чаще находится сзади или сбоку, где больше всего сальных желез. Образование может разрастаться до огромного размера, как на фото. Из-за большой вероятности загрязнения в этом месте:
- киста очень быстро воспаляется;
- переходит в гнойную форму;
- появляются покраснение и боль;
- ситуация требует обращения к врачам.
Появление жировиков на ногах встречается значительно реже – там мало сальных желез. Опасный участок находится в зоне около паха. Вторичная атерома на ноге в этом месте может принять форму пластины с множеством капсул, наполненных жирным секретом. Такое положение требует длительного лечения. По внешнему виду киста схожа с другими новообразованиями, поэтому перед лечением необходимо точно ее диагностировать.
Очень часто жировики небольшого размера не доставляет неприятностей, поэтому так не хочется прибегать к хирургическому вмешательству. Возможно ли лечение атеромы без операции? Запрещено самостоятельно выдавливать содержимое капсулы – есть вероятность занести грязь, начнется воспаление. Народные средства лечения – использование примочек с нашатырным спиртом, самодельные мази не дают должного эффекта. Надежный способ, не дающий рецидивов, – удаление кисты сальной железы. После этого рекомендуют воспользоваться мазью Левомеколь для ускорения заживления.
Нет ничего эффективнее для борьбы с сальножелезистой кистой, чем ее полное устранение. Удаление атеромы гарантирует, что больше в этом месте она не появится. После обследования больного врачи назначают операцию, методика которой зависит от наличия воспалительного процесса, вскрытого гнойника и размеров новообразования. Существуют способы результативного вмешательства:
- хирургическая операция с иссечением капсулы и содержимого;
- воздействие высоких температур лазерного луча на жировик;
- комбинация этих двух методов;
- применение радиоволнового излучения.
Современная методика устранения атероматоза – использование лазерного излучения. Существует 3 способа проведения этой операции. Когда образование имеет небольшие размеры – менее 5 миллиметров производят лазерное удаление атеромы методом фотокоагуляции. Процесс происходит так:
- обезболивают участок кожи;
- воздействуют на жировик температурой лазерного луча;
- осуществляется испарение содержимого;
- на поверхности образуется корочка.
При размерах кисты до 20 мм производят лазерное иссечение с оболочкой. Процесс требует дополнительного посещения хирурга для последующего снятия швов через две недели. Операцию проводят в таком порядке:
- выполняют местный наркоз;
- скальпелем делают разрез;
- вытягивают оболочку;
- на границе с ней производят испарение тканей, чтобы произвести разъединение с ними;
- оболочку удаляют пинцетом;
- ставят дренаж;
- накладывают швы.
Третий способ удаления кисты сальной железы применяют, когда размеры превышают 20 миллиметров. Операция производится в условиях стационара, включает такие этапы:
- местное обезболивание;
- вскрытие капсулы скальпелем;
- расширение поля доступа к содержимому;
- удаление пастообразного секрета капсулы тампоном;
- испарение при высоких температурах лазерного луча ее оболочки;
- наложение швов.
Такой вариант проведения операции назначают при наличии гнойного очага, особенно если произошел его прорыв. Один из вариантов хирургического удаления атеромы – после обезболивания выполняется иссечение капсулы вместе с содержимым. Оболочка при операции не разрезается. Второй способ имеет другую технологию выполнения:
- место около кисты обезболивают;
- делают несколько разрезов;
- убирают содержимое капсулы;
- иссекают ее оболочку;
- накладывают швы;
- через 10 дней их снимают.
Метод, не требующий госпитализации, выполняется с местной анестезией. При радиоволновом удалении атеромы происходит процесс ее выжигания изнутри. Способ рекомендован при небольших размерах кисты, не имеющей воспалений и нагноений. Противопоказанием является наличие в организме металлических имплантов, кардиостимулятора. Преимущества метода:
- не требуется наложения швов;
- отсутствуют рецидивы;
- нет больших шрамов;
- не нужно лежать в стационаре;
- отсутствует кровь при операции;
- не требуется выбривание волос.
- пациент сохраняет работоспособность.
Узнайте подробнее о липоме — что это такое, виды, симптомы и лечение.
источник
Атерома — это эпидермальная специфическая киста, находящаяся на поверхности человеческого тела. Визуально она напоминает небольшой мешочек с капсулой. Содержится в ней густая желтоватая жидкость, издающая довольно неприятный запах. Такое образование может возникнуть у любого человека, независимо от пола и возраста. Чаще всего встречается атерома волосистой части головы. Хотя иногда она может локализоваться на туловище, руках, спине. Данное образование является исключительно доброкачественным. Однако если вовремя не обратиться за помощью, то на месте локализации нароста может возникнуть злокачественная опухоль.
Достаточно неприятным образованием является атерома на голове. Лечение, причины, симптомы и профилактика недуга вызывают множество вопросов у пациентов, столкнувшихся с данной патологией. Перед тем, как коснуться их, разберем, что представляет собой патология.
Это подкожное опухолевидное новообразование. Возникает атерома на голове в результате закупорки сальных желез. Такая киста не провоцирует боли. Однако она способна увеличиваться в размерах и воспаляться. В этом случае она вызывает болезненный дискомфорт.
Если не предпринимать мер борьбы, то образование способно вызвать воспаление или инфекцию. В таком случае у пациентов возникают серьезные осложнения. Это основная опасность атеромы — неприятные последствия.
Нарушенный обмен веществ и недостаточный гигиенический уход способны спровоцировать появление атеромы. Обильное потоотделение и повышенная сальность кожных покровов значительно усиливают риск развития патологии.
Если говорить о прямых причинах, то атерома волосистой части головы зачастую возникает в результате следующих факторов:
- закупорка сальных кожных протоков;
- нарушение волосяных фолликулов;
- разрыв сальной железы;
- высокий уровень тестостерона;
- карбункулез, фурункулез.
Атерома на голове у ребенка и взрослого появляется не сразу. Первоначально возникает зуд, и место, в котором закупорился проток, краснеет. Воспалительный процесс затем постепенно стихает. При этом внутри эпидермиса начинает расти опухоль. Недели через 2-4 на поверхности кожи образуется выпуклость. Если киста небольшого размера, она никак себя не проявляет. Замечена она может быть во время расчесывания, когда повреждается ее оболочка. В этом случае возникает риск инфицирования, что приводит к развитию воспалительного процесса.
При таких обстоятельствах атерома волосистой части головы вызывает следующую симптоматику:
- болезненность и отечность при пальпации;
- гиперемию кожи вокруг образования;
- выход содержимого кисты, при этом возникает резкий гнилостный запах;
- объем атеромы резко увеличивается на протяжении 1-2 суток;
- повышается температура.
В случае возникновения подобных признаков следует незамедлительно обращаться к врачу.
Однако рекомендуется начинать лечение до ее нагноения, как только киста будет обнаружена. Необходимо удалять атерому, пока она не достигла больших размеров.
Данную патологию нельзя игнорировать. Изначально атерома на голове приводит к утрате волос на месте ее локализации. Однако дальнейшие последствия значительно серьезнее. Сальная железа, изначально закупоренная, способна переродиться в злокачественное новообразование.
Кроме того, внутри атеромы может содержаться инфицированная масса. Она способна привести к острым воспалительным процессам. У пациента сильно повышается температура, возникают признаки интоксикации. Данный процесс нередко переходит в сепсис крови. Медики предупреждают, что нередко диагностируются следующие осложнения:
Ни в коем случае не стоит ставить себе диагноз самостоятельно. Атерома волосистой части головы достаточно схожа с липомой. Поэтому поставить диагноз может только квалифицированный специалист. При необходимости доктор может назначить дополнительные методы обследования:
- УЗИ;
- компьютерная томография;
- гистология (позволяет исключить злокачественность образования).
Как выше было замечено, игнорировать атерому нельзя, поскольку в любой момент в нее может попасть инфекция и спровоцировать нагноение. Даже если не имеет тенденции к росту атерома волосистой части головы, лечение следует начинать как можно раньше.
Для избегания неприятных последствий новообразование необходимо удалить. На сегодня существует три метода избавления от патологии.
Прежде чем мы коснемся их, следует уяснить, что киста в состоянии воспаления не подлежит оперированию. В этом случае изначально удаляют гнойные массы, затем тщательно промывают и дренируют капсулу антисептическими и противовоспалительными средствами. А вопрос удаления поднимается только спустя 3 месяца после вскрытия и пройденного лечения антибиотиками.
Это классический метод. Перед оперативным вмешательством место вокруг кисты аккуратно выбривается. Вводится местный анестетик. Врач осторожно делает небольшой надрез, затем извлекает из него кисту и оболочку капсулы.
При необходимости на образованную рану накладываются швы. Как правило, шрам обычно незаметен.
Очень эффективный способ. Атерома вскрывается лазером, ее содержимое выжигается. После такого вмешательства практически не возникают рецидивы, даже несмотря на то, что оболочка железы остается в эпидермисе.
Однако данный метод подходит лишь в том случае, если это небольшая атерома волосистой части головы. Удаление лазером показано, если образование не превышает в диаметре 1 см.
Это наиболее эффективный метод вмешательства, поскольку удаляется полностью атерома — ее содержимое и капсула. Кроме того, в ходе операции запаивается дисфункциональная железа. В будущем она не сможет выделять белок.
Большинство пациентов предпочитает данный метод, поскольку выбривание не требуется и наложение швов не происходит. Следовательно, шрамов не остается.
Основная причина, по которой возникает атерома — это неправильное функционирование сальных желез. Поэтому профилактические меры направлены на стабилизацию ее деятельности. Изначально следует запомнить, что главное условие — это правильная и регулярная гигиена.
- необходимо тщательно мыть голову;
- рекомендуется исключить из рациона питания жирную, сладкую, острую еду;
- во время мытья головы желательно применять косметические средства, направленные на снижение жирности волос.
И самое важное правило: при возникновении каких-либо новообразований необходимо не затягивать процесс, а сразу обращаться к специалисту.
источник
Атерома (эпидермальная киста) кожи лица, уха, головы и др. – причины, виды и симптомы, методы лечения (удаление), цена операции, отзывы, фото
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
По механизму образования, гистологическому строению и клиническим проявлениям атеромы являются классическими кистозными новообразованиями, то есть, кистами. А поскольку эти кисты располагаются в кожном покрове и образуются из структур эпидермиса, то их называют эпидермальными или эпидермоидными. Таким образом, термины «эпидермальная киста» и «атерома» являются синонимами, поскольку используются для обозначения одного и того же патологического новообразования.
Несмотря на способность увеличиваться и наличие оболочки, атеромы не являются опухолями, поэтому по определению не могут быть злокачественными или перерождаться в рак, даже если достигают значительных размеров. Дело в том, что механизм формирования опухоли и кисты принципиально различен.
Любая киста, в том числе и атерома, представляет собой полость, образованную капсулой, которая одновременно является и оболочкой новообразования, и продуцентом будущего содержимого. То есть, клетки внутренней поверхности оболочки кисты постоянно вырабатывают какие-либо вещества, которые скапливаются внутри новообразования. Поскольку секрет клеток оболочки новообразования никуда не выводится из замкнутой капсулы, то постепенно он растягивает ее, вследствие чего киста увеличивается в размерах.
Формирование и прогрессирование атеромы происходит в соответствии с описанным выше механизмом. А отличительной чертой атеромы является то, что она формируется из клеток сальной железы кожи, которая постоянно продуцирует кожное сало.
Это означает, что эпидермальная киста образуется, когда по каким-либо причинам выводной проток сальной железы кожи закупоривается, вследствие чего образовавшееся сало не выводится на поверхность кожного покрова. Однако клетки сальной железы не перестают вырабатывать кожное сало, которого со временем накапливается во все большем количестве. Это сало растягивает выводной проток железы, вследствие чего атерома постепенно, но неуклонно увеличивается в размерах.
Кроме того, атерома может образовываться и по другому механизму, когда вследствие какой-либо травмы (например, царапина, порез, ссадина и др.) в выводной проток сальной железы попадают клетки поверхностного слоя кожи. В этом случае клетки поверхностного слоя кожи прямо внутри протока сальной железы начинают вырабатывать кератин, который смешивается с салом и превращает его в плотную массу. Данная плотная масса, представляющая собой смесь кератина и кожного сала, не выводится из протока сальной железы наружу, на поверхность кожи, поскольку ее консистенция слишком густая и вязкая. В результате плотная смесь кератина и сала закупоривает просвет сальной железы, образуя атерому. Внутри потока сальной железы продолжается активная выработка кератина и кожного сала, которые накапливаются во все больших количествах, благодаря чему атерома медленно, но неуклонно растет.
Любая атерома заполнена кожным салом, вырабатываемым сальной железой, а также кристаллами холестерина, кератином, живыми или отмершими отторгнутыми клетками, микроорганизмами и выпавшими кусочками волоса.
Вне зависимости от того, по какому именно механизму сформировалась атерома, кисты имеют одинаковый внешний вид и клиническое течение. Эпидермальные кисты, как правило, не опасны, поскольку даже увеличившись до значительных размеров (5 – 10 см в диаметре), они не сдавливают каких-либо жизненно-важных органов и не прорастают глубоко лежащие ткани.
Единственный фактор, который делает атеромы потенциально опасными, – это возможность воспаления кисты, что проявляется развитием отека, покраснением, болезненностью и нагноением новообразования. В этом случае воспалительное содержимое может образовать абсцесс (гнойник), или расплавить оболочку кисты и вылиться в окружающие мягкие ткани или наружу с образованием свища.
Если воспалительное содержимое выводится наружу, то это благоприятный исход, поскольку не происходит расплавления окружающих тканей и проникновения токсических веществ в кровоток. Если же содержимое воспалившейся атеромы расплавляет оболочку и изливается в окружающие ткани, то это является неблагоприятным исходом, поскольку токсические вещества и патогенные микробы могут попасть в кровь или вызвать инфекционно-воспалительное заболевание мышц, подкожной жировой клетчатки и даже костей. Однако в общем атеромы являются безопасными образованиями кистозной природы.
Любая атерома внешне похожа на липому, однако данные новообразования по структуре являются принципиально разными. Так, липома – это доброкачественная опухоль из жировой ткани, а атерома – это киста из выводного протока сальной железы кожного покрова.
Атерома может сформироваться на любом участке кожного покрова, однако наиболее часто она локализуется в областях с большим количеством сальных желез, таких, как лицо (нос, лоб, щеки, брови, веки), подмышечные впадины, волосистая часть головы, шея, туловище (спина, грудь, пах), половые органы и промежность. Реже атеромы образуются на участках кожного покрова, на которых относительно мало сальных желез, таких, как руки, ноги, пальцы, уши или молочные железы у женщин.
Кроме того, наиболее высокий риск и подверженность атеромам наблюдается у людей, страдающих угревой сыпью, поскольку протоки сальных желез часто оказываются закупоренными, что является ведущим фактором в формировании эпидермальной кисты. В этом случае атеромы, как правило, локализуются на коже шеи, щек, за ушами, а также на груди и спине.
В зависимости от гистологического строения и характера содержимого все атеромы подразделяются на четыре разновидности:
1. Киста сальной железы;
2. Дермоид;
3. Стеацитома;
4. Атероматоз.
Однако все четыре разновидности атером имеют одинаковые признаки и клиническое течение, поэтому практикующие врачи не используют данную классификацию. Разновидность атером важна только для научных исследований.
В клинической практике используется другая классификация, основанная на особенностях формирования, расположения и течения атером. Согласно данной классификации все атеромы делятся на врожденные и приобретенные.
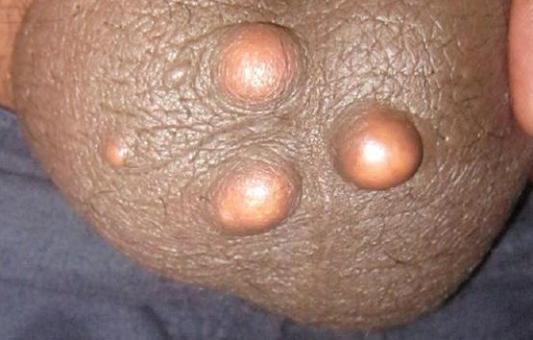
Врожденные атеромы (атероматоз по гистологической классификации) представляют собой множественные кисты небольшого размера, расположенные на различных участках кожного покрова. Их размер не превышает чечевичного зернышка (0,3 – 0,5 см в диаметре). Такие мелкие атеромы обычно формируются на коже лобка, волосистой части головы и мошонки. Врожденные атеромы образуются из-за генетически обусловленных дефектов в строении сальных желез и нарушения оттока вырабатываемого ими кожного сала.
Приобретенные атеромы также называются вторичными или ретенционными эпидермоидными кистами, и представляют собой расширенные протоки сальных желез, образовавшиеся из-за закупорки их просвета. К вторичным атеромам относят дермоиды, стеацитомы и кисты сальной железы, выделяемые в гистологической классификации. Причинами приобретенных атером являются любые физические факторы, способствующие закупорке просвета сальной железы, такие, как например сильное загустение вырабатываемого кожного сала из-за гормонального дисбаланса, травмы, угри и воспалительные заболевания кожи, повышенная потливость и т.д. Вторичные атеромы могут длительно существовать и увеличиваться до значительных размеров (5 – 10 см).
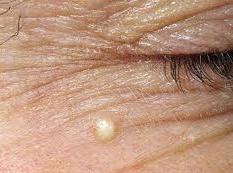
На данных фоторафиях видны атеромы небольшого размера на щеке и лбу.
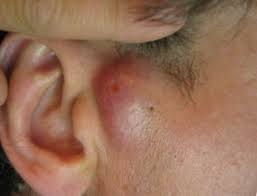
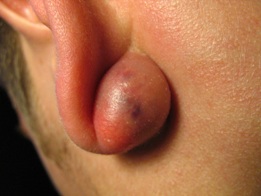
На данных фотографиях изображены атеромы рядом с ушной раковиной и на мочке.
На данной фотографии изображены атеромы, локализованные на коже наружных половых органов.
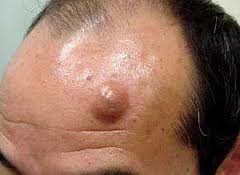
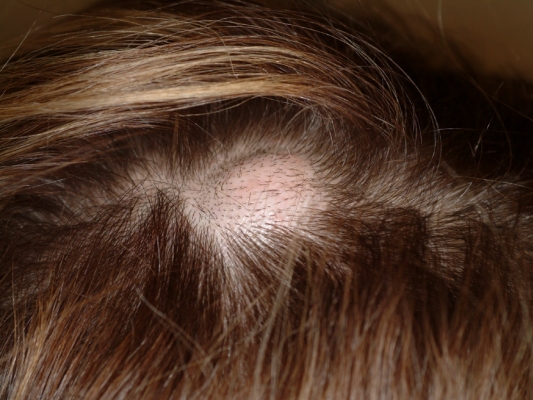
На данной фотографии изображена атерома волосистой части головы.
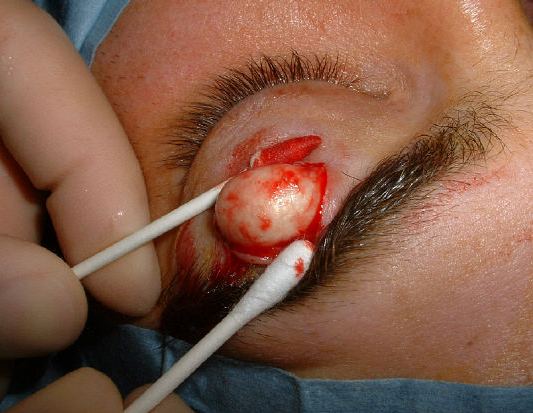
На данной фотографии видна структура удаляемой атеромы.
Поскольку любая атерома представляет собой кисту протока сальной железы, она может локализоваться только в толще кожного покрова. Иными словами, атерома является специфичным для кожи новообразованием кистозной природы.
Наиболее часто атеромы формируются на участках кожи с большой плотностью сальных желез. То есть, чем большее количество желез расположено на квадратном сантиметре кожи, тем выше вероятность формирования атеромы из протока одной из них. Таким образом, частота локализации атером на различных участках кожного покрова следующая (участки кожи перечислены в порядке убывания частоты встречаемости атером):
- Волосистая часть головы;
- Лоб;
- Подбородок и часть щек до линии кончика носа;
- Нос;
- Область бровей;
- Веки;
- Шея;
- Пах;
- Спина;
- Грудь;
- Мочка уха или кожа, прилегающая к нижней части ушной раковины;
- Пальцы;
- Бедро;
- Голень.
Атеромы на голове в 2/3 случаев бывают множественными, а на других частях тела – единичными. Характерной особенностью множественных атером является их небольшой размер, который со временем увеличивается лишь незначительно. Единичные кисты, напротив, могут в течение длительного времени увеличиваться, достигая значительных размеров.
В общем виде всю совокупность причин развития атером можно разделить на две группы:
1. Закупорка выводного протока сальной железы плотным салом, слущенными клетками эпителия и т.д.;
2. Попадание в глубокие слои кожи клеток с поверхности эпидермиса, которые остаются жизнеспособными и продолжают вырабатывать кератин, образующий эпидермальную кисту.
Первая группа причин атеромы состоит из весьма многочисленных факторов, способных провоцировать закупорку протока сальной железы, таких как:
- Изменение консистенции кожного сала под влиянием нарушений обмена веществ;
- Воспаление волосяного фолликула, вследствие чего замедляется отток вырабатываемого кожного сала;
- Воспаление эпидермиса;
- Повреждение сальных желез;
- Акне, угри или прыщи;
- Травматизация кожи при неправильном выдавливании угрей, прыщей и акне;
- Повышенная потливость;
- Гормональный дисбаланс;
- Неправильное и избыточное применение косметических средств;
- Несоблюдение правил гигиены;
- Генетические заболевания.
В некоторых случаях примерно в центре атеромы под кожей можно различить черную или довольно темную точку, которая является расширенным протоком сальной железы, подвергшемся закупорке. Именно закупорка этого протока и привела к развитию атеромы.
Попытки выдавить атерому, как прыщ, комедон или угорь, как правило, безуспешны, поскольку киста покрыта капсулой и имеет довольно большой размер, который не позволяет удалить ее целиком через узкий просвет канала сальной железы, открывающийся на поверхность кожного покрова. Однако если в капсуле кисты имеется небольшое отверстие, соединяющее атерому с поверхностью кожи, то при попытке выдавливания из образования может выделиться довольно большое количество пастообразной массы желтовато-белого цвета. Данная масса имеет неприятный запах и представляет собой скопление кожного сала, частичек холестерина и отторгнувшихся клеток.
Если атерома воспалилась, то кожа над ней становится красной и отечной, а само образование при ощупывании довольно болезненным. Если воспаление гнойное, то у человека может повышаться температура тела и оставаться таковой плоть до разрешения процесса, то есть, до вскрытия кисты с излитием гноя наружу или в глубоко лежащие ткани. При вскрытии воспалившейся атеромы наружу вытекает обильное густое содержимое со специфическим гнойным запахом.
Атерома внешне очень похожа на липому, которую в обиходе обычно называют жировиком. Название «жировик» или «жировка» часто переносится и на атерому, поскольку внешне она очень сильно похожа на липому и, кроме того, данный термин знаком людям в отличие от более специфического «атерома». Однако это неправильно, поскольку атерома и липома представляют собой совершенно разные новообразования, поэтому их необходимо отличать друг от друга.
Отличить липому от атеромы очень просто, для этого достаточно надавить пальцем на середину выпуклости и внимательно отследить, как она себя поведет. Если выпуклость сразу ускользнет из-под пальца в какую-либо сторону так, что прижать ее к одному конкретному месту невозможно, то это липома. А если выпуклость при нажатии на нее оказывается под пальцем и не съезжает в сторону, то это атерома. Иными словами, атерому прижать одним пальцем к месту локализации можно, а липому нельзя, поскольку она будет всегда выскальзывать и выпячиваться рядом.
Кроме того, дополнительным отличительным признаком липомы является ее консистенция, которая при ощупывании гораздо мягче и пластичнее, чем таковая у атеромы. Поэтому если при ощупывании удается изменить форму выпуклости, то это липома. А если при любом сжатии и сдавлении двумя или более пальцами выпуклость сохраняет свою форму, то это атерома.
Атерома не имеет как таковых клинических симптомов, поскольку новообразование не болит, не изменяет структуру кожного покрова в области локализации и т.д. Можно сказать, что помимо внешнего косметического дефекта в виде выпуклости на коже атерома не имеет каких-либо симптомов. Именно поэтому практикующие врачи считают симптомами атеромы ее внешний вид и особенности структуры, выявляемые при ощупывании.
Итак, симптомами атеромы считают ее следующие характеристики:
- Отчетливо видимая ограниченная выпуклость на поверхности кожи;
- Четкие контуры выпуклости;
- Нормальная кожа над выпуклостью;
- На ощупь плотная и эластическая структура;
- Относительная подвижность образования, позволяющая сдвинуть его немного в сторону;
- Видимый, как черная точка в центре атеромы, расширенный выводной проток сальной железы.
Таким образом, симптомы атеромы представляют собой совокупность исключительно внешних характерных признаков, позволяющих одновременно заподозрить и диагностировать кисту.
При воспалении атеромы появляются следующие клинические симптомы:
- Краснота кожи в области атеромы;
- Отечность кожи в области атеромы;
- Болезненность выпуклости при ощупывании;
- Прорыв гноя наружу (не всегда).
Септическое воспаление атеромы развивается гораздо чаще асептического и обусловлено попаданием различных патогенных микробов в ткани в непосредственной близости от кисты. Это вполне возможно, поскольку проток закупоренной сальной железы на поверхности кожи остается открытым. В этом случае атерома становится очень красной, отечной и сильно болезненной, а внутри капсулы образуется гной. Из-за гноя при ощупывании киста приобретает более мягкую консистенцию. Нередко повышается температура тела.
При септическом воспалении атеромы следует обязательно прибегнуть к вскрытию и дренированию кисты, поскольку гной нужно удалить из тканей. В противном случае киста может самостоятельно вскрыться с истечением гноя в ткани или наружу. Если киста вскроется наружу, и гной вытечет на поверхность кожи, то это станет благоприятным исходом, поскольку окружающие ткани не пострадают. Если же гной расплавит оболочку кисты с другой стороны и вытечет в ткани (подкожную жировую клетчатку), то он спровоцирует обширный воспалительный процесс (флегмону, абсцесс и т.д.), в ходе которого произойдет сильное повреждение структур кожи с последующим образованием рубцов.
Выдавить атерому также невозможно, даже если предварительно проткнуть капсулу кисты иглой и сформировать отверстие, через которое выйдет ее содержимое. В этом случае содержимое выйдет, но капсула кисты с клетками, продуцирующими секрет, останется в протоке сальной железы, а следовательно, через некоторое время свободная полость снова заполнится кожным салом и образуется атерома. То есть, произойдет рецидив атеромы.
Чтобы навсегда удалить кисту, необходимо не просто вскрыть ее и удалить содержимое, но и полностью вылущить ее капсулу, закупоривающую просвет протока сальной железы. Вылущивание капсулы заключается в отделении стенок кисты от окружающих тканей и их удаление вместе с содержимым наружу. В этом случае на месте кисты образуется дефект тканей, который через некоторое время зарастет, и атерома не образуется, поскольку была удалена капсула с клетками, продуцирующими секрет и закупоривающими проток сальной железы.
Оптимально удалять атерому, пока она небольшого размера, поскольку в этом случае в месте локализации кисты не останется видимого косметического дефекта (шрама или рубца). Если по каким-либо причинам атерома не была удалена и выросла до значительных размеров, ее все равно нужно удалить. Однако в этом случае придется произвести местную операцию по вылущиванию кисты с наложением кожного шва.
Удалять атерому на фоне воспаления не рекомендуется, поскольку в этом случае очень высок риск ее рецидива из-за неполного вылущивания капсулы кисты. Поэтому, если атерома воспалилась без нагноения, то следует провести противовоспалительное лечение и подождать, пока оно полностью затухнет. Только после купирования воспаления и возвращения атеромы в «холодное» состояние можно произвести ее удаление.
Если же атерома воспалилась с нагноением, то следует вскрыть кисту, выпустить гной и оставить небольшое отверстие для оттока вновь образующегося воспалительного секрета. После того, как гной перестанет образовываться и воспалительный процесс утихнет, необходимо произвести вылущивание стенок кисты. Непосредственно в период гнойного воспаления удалять атерому не рекомендуется, поскольку в этом случае очень высока вероятность рецидива.
Удаление атеромы может быть произведено следующим методами:
- Хирургическая операция;
- Удаление атеромы лазером;
- Удаление атеромы методом радиоволновой хирургии.
Методика удаления атеромы выбирается врачом в зависимости от размеров и текущего состояния кисты. Так, небольшие кисты оптимально удалять лазером или радиоволновой хирургией, поскольку данные методики позволяют сделать это быстро и с минимальным повреждением тканей, вследствие чего заживление происходит гораздо быстрее, чем после хирургической операции. Дополнительным и немаловажным достоинством лазерного и радиоволнового удаления атером является малозаметный косметический шрам на месте их локализации.
В остальных случаях атеромы удаляют в ходе хирургической операции под местной анестезией. Однако хирург высокой квалификации может удалить лазером и довольно большую или нагноившуюся атерому, но в таких ситуациях все зависит от врача. Обычно же атеромы с нагноением или большого размера удаляются при помощи обычной хирургической операции.
В настоящее время операция по удалению атеромы производится в двух модификациях, в зависимости от размеров кисты. Обе модификации операции делают под местным обезболиванием в условиях поликлиники. Госпитализация в отделение необходима только для удаления нагноившихся атером большого размера. Во всех остальных случаях хирург в поликлинике вылущит кисту, наложит швы и повязку. Затем через 10 – 12 дней врач снимет швы на коже, и рана окончательно заживет в течение 2 – 3 недель.
Модификация операции с иссечением капсулы атеромы производится при больших размерах образования, а также при желании получить косметический шов, который будет малозаметен после заживления. Однако такой вариант удаления кисты можно сделать только при отсутствии ее нагноения. Данная операция по удалению атеромы с иссечением капсулы производится следующим образом:
1. В области максимальной выпуклости атеромы делают разрез на коже;
2. Все содержимое атеромы выдавливают пальцами, собирая его на коже салфеткой;
3. Если выдавить содержимое не удается, то его вынимают специальной ложечкой;
4. Затем вытягивают оставшуюся в ране оболочку кисты, захватив ее за края разреза щипцами;
5. Если разрез больше 2,5 см, то на него накладывают швы для лучшего заживления.
Кроме того, вместо выдавливания содержимого кисты с последующим вытягиванием ее капсулы, данную модификацию операции можно произвести следующим образом без нарушения целостности оболочки атеромы:
1. Разрезать кожу над атеромой таким образом, чтобы не повредить ее капсулу;
2. Раздвинуть кожу в стороны и обнажить поверхность атеромы;
3. Аккуратно надавить пальцами на края раны и выдавить кисту вместе с оболочкой, или захватить ее щипцами и вытянуть (см. рисунок 1);
4. Если разрез более 2,5 см, то на него накладывают швы для лучшего и более быстрого заживления.
Рисунок 1 – Вылущивание атеромы без нарушения целостности ее капсулы.
Вторая модификация удаления атеромы производится при воспаленных и нагноившихся кистах следующим образом:
1. С двух сторон атеромы делают два надреза кожи, которые должны окаймлять выпуклость;
2. Затем щипцами удаляют кожный лоскут над кистой по линиям разрезов;
3. Под атерому заводят бранши изогнутых ножниц, отделяя ее таким образом от окружающих тканей;
4. Одновременно с выделением ножницами кисты из тканей, ее аккуратно потягивают за верхнюю часть щипцами, вытаскивая наружу (см. рисунок 2);
5. Когда атерому вместе с капсулой вытаскивают из тканей, на подкожную клетчатку накладывают швы из саморассасывающегося материала;
6. Лоскуты кожи стягивают матрасными вертикальными швами;
7. Швы снимают через неделю, после чего рана заживает с образованием рубца.
Если в будущем человек захочет уменьшить видимость рубца, то ему придется сделать пластическую операцию.
Рисунок 2 – Удаление воспаленной или нагноившейся атеромы вылущиванием с помощью браншей ножниц.
Удаление атеромы лазером производится также под местным обезболиванием. В настоящее время при помощи лазера можно удалять даже крупные и нагноившиеся атеромы, если хирург обладает необходимой квалификацией. В зависимости от размеров и состояния атеромы врач выбирает вариант лазерного удаления кисты.
В настоящее время удаление атеромы лазером может быть произведено при помощи следующих трех методик:
- Фотокоагуляция – испарение атеромы при помощи воздействия лазерного луча. Данный метод используется даже для удаления нагноившихся кист при условии, что размер атеромы не превышает 5 мм в диаметре. После проведения процедуры врач не накладывают швы, поскольку на месте атеромы образуется корочка, под которой происходит заживление, продолжающееся в течение 1 – 2 недель. После полного заживления тканей корочка отпадает, и под ней оказывается чистая кожа с незаметным или малозаметным рубцом.
- Лазерное иссечение с оболочкой производится, если атерома имеет размер от 5 до 20 мм в диаметре, вне зависимости от наличия или отсутствия воспаления и нагноения. Для выполнения манипуляции сначала скальпелем разрезают кожу над атеромой, затем захватывают щипцами оболочку кисты и натягивают ее таким образом, чтобы стала видна граница между нормальными тканями и капсулой образования. Затем лазером испаряют ткани поблизости от оболочки кисты, выделяя ее таким образом из спайки с кожными структурами. Когда вся киста окажется свободной, ее просто вынимают щипцами, внутрь образовавшейся раны вводят дренажную трубку и накладывают швы на кожу. Через несколько дней удаляют дренаж и через 8 – 12 суток снимают швы, после чего рана полностью заживает с образованием малозаметного рубца в течение 1 – 2 недель.
- Лазерное испарение капсулы атеромы производится в случаях, когда объем образования более 20 мм в диаметре. Для выполнения манипуляции вскрывают капсулу атеромы, сделав над ней глубокий разрез кожи. Затем сухими марлевыми тампонами удаляют все содержимое из атеромы, чтобы осталась только оболочка. После этого расширяют рану, растянув ее в разные стороны операционными крючками, и лазером испаряют капсулу, спаянную с подлежащими тканями. Когда оболочка кисты будет испарена, в рану вводят резиновую дренажную трубку и накладывают швы на 8 – 12 дней. После снятия швов рана заживает с образованием малозаметного рубца.
Атерома (эпидермальная киста): причины появления, симптомы и диагностика, осложнения, методы лечения (хирургическое удаление), советы дерматокосметолога — видео
После удаления атеромы происходит заживление операционной раны. В будущем на месте кисты может остаться небольшой рубец или малозаметное пятно, в зависимости от того, какого размера была атерома и имелось ли нагноение в момент ее удаления.
После операции необходимо дважды в день обрабатывать рану следующим образом:
1. Утром промывать перекисью водорода и заклеивать пластырем.
2. Вечером промывать перекисью водорода, накладывать мазь Левомеколь и заклеивать пластырем.
Через 2 – 3 дня, когда ранка немного заживет и ее края склеятся, можно не закрывать ее пластырем, а наносить медицинский клей БФ-6. Если на ране были швы, то заклеивать ее пластырем и использовать БФ-6 можно только после их снятия. Клей БФ-6 применяют вплоть до полного зарастания раны, то есть, в течение 10 – 20 дней. Данный вариант послеоперационного ведения раны является стандартным, поэтому может использоваться во всех случаях. Однако при необходимости хирург может изменить порядок ухода за раной, и в этом случае расскажет пациенту, как следует производить послеоперационную обработку.
К сожалению, примерно в 3% случаев атерома может рецидивировать, то есть, вновь образовываться на том месте, с которого ее удалили. Как правило, это происходит, если атерома удалялась в период нагноения, вследствие чего не удалось полностью вылущить все частички оболочки кисты.
Вылечить атерому в домашних условиях не удастся, поскольку для надежного удаления кисты необходимо вылущить ее оболочку, а сделать это может только человек, обладающий навыками производства хирургических операций. Если человек самостоятельно может вылущить оболочку кисты (например, делал операции животным, является хирургом и т.д.), то сделав адекватное местное обезболивание, он может попытаться самостоятельно произвести операцию при наличии стерильных инструментов, шовного материала и локализации атеромы в области, на которой удобно манипулировать самостоятельно. Подобные условия трудновыполнимы, поэтому даже квалифицированный хирург, как правило, не может самостоятельно и в домашних условиях удалить себе атерому. Таким образом, лечение атеромы в домашних условиях де-факто невозможно, поэтому при появлении такой кисты необходимо обратиться к хирургу и удалить образование, пока оно маленькое, и это можно сделать без большого разреза с минимальными косметическими дефектами.
Всевозможные народные средства против атеромы не помогут избавиться от кисты, однако могут замедлить ее рост. Поэтому при невозможности удалить атерому в течение близлежащего промежутка времени, можно воспользоваться различными народными методами лечения, чтобы не допустить выраженного увеличения ее размеров.

Кроме того, при выполнении операции скальпелем на месте атеромы практически всегда остается заметный рубец, который можно удалить только лазерной шлифовкой. Именно шрам и дискомфортные ощущения после операции являются причинами отрицательных отзывов. Люди, которые отнеслись к шраму и послеоперационному дискомфорту, как к неизбежному, но вполне переносимому неудобству, оставляли положительный отзыв, поскольку манипуляция помогла избавиться от атеромы.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Головной мозг – это важнейший орган, от которого зависит функционирование всего организма. Поражение его тканей может обернуться тяжелыми заболеваниями, которые нередко приводят к инвалидности и даже смерти. Для полноценной жизни необходимо, чтобы сосуды головного мозга, которые отвечают за его кровоснабжение, а значит, и доставку кислорода и питания, были здоровы.
Кровь поступает в мозг по парным артериям: двум позвоночным и двум внутренним сонным. Позвоночные, проникая в полость черепа, соединяются и образуют базилярную, или основную, которая на основании мозга сливается с парой сонных. Так образуется кольцо, называемое в медицине артериальным кругом (или виллизиевым) большого мозга.
От кольца ответвляется три артерии: передняя мозговая, задняя, средняя. Они проходят по поверхности мозга и питают его полушария. По мелким артериям, идущим от них, кровь доставляется в глубь тканей.
Система, состоящая из позвоночных и базилярной артерий, называется вертебробазилярным бассейном и отвечает за обеспечение кровью задних отделов мозга.
Система, состоящая из сонных артерий, получила название каротидного бассейна. Она снабжает кровью средние и передние отделы мозга.
Благодаря такому механизму, мозг получает достаточное количество крови, даже если одна из артерий прекращает функционировать.
Сосудистые болезни головного мозга считаются одними из самых распространенных. В основном они связаны с закупоркой или сужением сосудов. ухудшением структуры и тонуса их стенки. Такие изменения приводят к нарушению кровообращения и недостаточному притоку крови к мозгу.
Патологии сосудов могут быть врожденными, при этом также нарушается кровообращение. Например, при таком заболевании, как артериальная аневризма (истончение и выпячивание стенки), которая чаще всего бывает врожденной, может произойти ее разрыв. Ввиду слабых и тонких стенок аневризма разрывается даже при незначительном повышении давления. А его скачок может случиться и у здоровых людей, например, при волнении или физической нагрузке.
Особенно часто диагностируются такие заболевания сосудов. как артериальная гипертензия и атеросклероз. Они в свою очередь нередко заканчиваются инсультом, для которого характерна высокая инвалидность и смертность.
Медики предупреждают, что людей с такими нарушениями становится все больше, и среди них растет число молодых.
Эта болезнь приводит к нарушению кровообращения в головном мозге. Причины ее кроются в нарушении липидного обмена, в результате в крови повышается уровень жироподобных веществ: холестерина, липопротеинов, триглицеридов и других. Они откладываются на сосудистых стенках, сужая просвет и препятствуя току крови. Сначала появляются холестериновые пятна, постепенно они превращаются в бляшки, которые могут полностью перекрывать просвет, отделяться от стенок, распадаться, передвигаться с кровью и закупоривать другие сосуды.
Атеросклероз – одно из самых часто встречающихся заболеваний сосудов мозга
Для этой болезни характерно стабильное повышение артериального давления. Страдают люди разных возрастов обоих полов. При гипертонии капилляры и артерии становятся извилистыми, уплощаются их стенки, сужается просвет, возможно полное закрытие сосудов.
Нарушения мозгового кровообращения дают о себе знать не сразу. На начальных стадиях какие-либо симптомы отсутствуют. Даже когда появляются первые сигналы, большинство не обращает на них никакого внимания, в то время как болезнь прогрессирует. К общим проявлениям сосудистых нарушений головного мозга относятся:
На следующей стадии добавляются новые симптомы:
При прогрессировании заболевания, что обычно происходит при отсутствии лечения, состояние все больше ухудшается. Появляются следующие симптомы сосудистых нарушений:
Если не лечить сосудистые болезни мозга, могут развиться:
- преходящие острые нарушения кровообращения (транзисторные ишемические атаки);
- инсульты (геморрагический, ишемический).
ТИА – это микроинсульт, при котором неврологические проявления, такие как снижение мышечной силы и онемение, сохраняются в течение суток, затем проходят. Обращение к врачу обязательно, поскольку ТИА – это предвестник инсульта .
Геморрагический инсульт – это нарушение кровообращения, произошедшее по причине разрыва сосуда и кровоизлияния в мозг.
Ишемический инсульт. который еще называют инфарктом мозга, развивается, если произошла закупорка артерии холестериновой бляшкой, из-за чего кровь перестала поступать в определенный отдел мозга.
Причин развития заболеваний несколько:
Для исследования сосудов головного мозга и диагностики болезней применяются различные способы:
Современные методы дают возможность поставить диагноз на ранних стадиях, до появления симптомов
Лечение сосудистых нарушений мозга зависит от причин, их вызвавших, и может проводиться разными специалистами: неврологом, терапевтом, кардиологом.
Чаще всего лечение комплексное, включающее медикаментозную терапию, коррекцию питания и образа жизни, народные методы. В некоторых случаях может быть показано оперативное вмешательство. Выписать препараты и определить дозировку и продолжительность приема должен врач. Терапия в каждом случае индивидуальная, возможно, ее придется проводить на протяжении всей жизни.
Из медицинских препаратов назначают:
Без коррекции питания лечение не будет эффективным. Поэтому необходимо:
Кроме этого, рекомендуется поддерживать нормальный вес, бросить курить и употреблять алкоголь. Благотворно скажутся на сосудах занятия физкультурой и ежедневное пребывание на свежем воздухе.
Народная медицина предлагает свои методы оздоровления сосудов. Существует множество средств, которые доступны большинству и могут быть приготовлены в домашних условиях.
Наиболее эффективными считаются лекарства на основе чеснока. Из него готовят спиртовые настойки, чесночное масло, чесночное молоко.
Чтобы приготовить последнее, потребуются очищенные дольки чеснока (две столовые ложки) и стакан молока. Чеснок выложить в кастрюлю, залить молоком, поставить на малый огонь и держать на плите до тех пор, пока дольки не станут мягкими. Затем молоко сливают и пьют по столовой ложке до еды.
Еще одно эффективное лекарство, для приготовления которого потребуется крупная головка чеснока и один лимон. Очищенный чеснок и цитрус с кожурой измельчают, перемешивают и заливают водой (один литр). Дают настояться, затем убирают в холодильник. Принимают до еды по 50 граммов. Проводить лечение нужно весной и осенью. Оно не только нормализует давление, но и укрепляет защитные силы организма.
Залить кипятком (0,5 л) плоды боярышника (стакан) и поставить на медленный огонь на несколько минут. Процедить и добавить в отвар две ложки меда. Принимать по одной ложке до еды и две ложки на ночь.
Это хорошее средство для оздоровления сосудов головы. Его нужно принимать ежедневно по чайной ложке три раза в сутки до еды (за 30 мин.). Курс составляет 21 день, после чего требуется сделать перерыв на месяц, затем лечение повторить.
Для того чтобы избежать нарушения мозгового кровообращения, нужна профилактика гипертонии и атеросклероза. В первую очередь, это здоровый образ жизни и правильное питание.
Для сохранения сосудов здоровыми нужно заниматься физкультурой. При этом ускоряется обмен веществ, лучше работает сердце, в организм поступает больше кислорода, клетки получают больше питательных веществ.
Для сохранения сосудов здоровыми нужно сказать курению «нет»
Для профилактики атеросклероза нужно сочетать физическую работу с умственным трудом, а также правильно питаться. В рационе должны преобладать продукты, богатые не вредным, а полезным холестерином, а также много растительной пищи: зелени, овощей, ягод, фруктов.
Если есть вредные привычки, от них нужно безжалостно избавляться. Особенно вредит сосудам курение, которое приводит к спазмам. Именно оно нередко становится причиной гипертонии и атеросклероза.
Заболевания сосудов мозга требуют обязательного лечения. В противном случае кровоснабжение мозга нарушается, а это прямой путь к инсультам.
Гангрена — это общее название заболевания, при котором ткани тела необратимо повреждаются (отмирают) вследствие некроза, гниения. Основная причина гангрены – это нарушение, а затем прекращение кровоснабжения какого-либо участка тела вследствие травмы или инфекции.
Гангрена может быть как внутренней, так и внешней. При внутренней страдают внутренние органы и ткани, при внешней — конечности (руки, ноги). Все типы гангрены требуют немедленной медицинской помощи и лечения.
Атеросклеротическая гангрена — это гангрена, которая начинается вследствие атеросклеротических нарушений внутри организма. В качестве примера такой гангрены можно назвать внутреннюю гангрену ноги, начавшуюся из-за закупорки крупного кровеносного сосуда, прекращения кровоснабжения и, конечно, отсутствия лечения. При большой площади гангренозного повреждения неизбежна ампутация конечности. В противном случае больной умирает от сепсиса — заражения крови.
Рисунок 1. Атеросклеротическая закупорка артерии (этапы от диагностики до окончания лечения)
A — закупорка артерии атеросклеротической (жировой) бляшкой и подведение баллона для расширения артерии.
B — непосредственно ангиопластика (расширение артерии при помощи баллона).
D — стент, защищающий артерию от закупорки.
Существует два основных типа гангрены:
1. Сухая гангрена. Чаще встречается у людей с диабетом и аутоиммунными заболеваниями, обычно поражает руки и ноги. Развивается, когда приток крови к пораженному участку нарушается, как правило, в результате плохого кровообращения. При этом типе гангрены ткани выглядят сухими, окрашены в коричневый, черный, пурпурный, синий цвета. Может появляться без присутствия инфекции, однако нередко трансформируется во второй тип (влажную гангрену), если вовремя не начать лечение.
Атеросклеротическая гангрена относится к сухой гангрене.
2. Влажная гангрена. В отличие от сухой, почти всегда развивается под влиянием инфекции. Травмы, например ожоги или проникающие ранения, раздробление конечностей или временное прекращение притока крови — всё это является причиной отмирания тканей и многократно увеличивает риск инфекции.
Влажной гангрена называется из-за образования волдырей и тканей, покрытых инфильтратом. Она намного опаснее сухой гангрены, и лечение следует начинать немедленно.
Основными причинами атеросклеротической гангрены, а также факторами риска, увеличивающими вероятность её появления, являются:
Основные симптомы атеросклеротической гангрены это:
Поскольку атеросклеротическая гангрена является внутренней, болезненность в области пораженного участка присутствует в каждом таком случае. При нажиме боль усиливается. Если сосуд расположен в близости от крупного органа, например желудка или печени, болевые ощущения переходят и на него.
При развитии заражения крови (сепсисе) возникают такие симптомы:
Лечение гангрены подразумевает срочное удаление мертвых тканей, а также предупреждение распространения инфекции, которая привела к развитию заболевания. Чем раньше начать лечение, тем больше у больного шансов сохранить конечность и избежать летального исхода.
- Хирургия. Или же санация — удаление отмерших тканей хирургическим путем. Такой метод лечения не всегда является возможным, однако он наиболее эффективен и предотвращает распространение инфекции.
- Терапия личинками. Проводится при наружной гангрене. При атеросклеротической гангрене без выхода некроза на поверхность тела такой метод применить очень сложно, и он будет малоэффективен. Личинки определенного вида мух специально разводят в лаборатории, организмы являются стерильными. После чего их помещают на рану, где они уничтожают мертвые ткани, не повреждая здоровые. Также этот метод помогает эффективнее бороться с инфекцией и ускоряет заживление.
- Антибиотики. Применяют для лечения и профилактики инфекций. Вводят внутривенно.
- Кислородная терапия. Гипербарическая кислородная терапия показана при влажной гангрене и язвах, связанных с диабетом или болезнью периферических артерий. Во время лечения пациент помещается в камеру, наполненную кислородом. Этот кислород имеет давление более высокое, чем то, которому подвергается человек в обычной жизни. Высокий уровень кислорода насыщает кровь и способствует заживлению омертвевшей ткани. Кислородная терапия может также уменьшить рост бактерий, поскольку им сложно развиваться в среде, богатой кислородом.
Своевременная диагностика организма и обследование на наличие повреждений являются лучшими способами профилактики. Если есть хотя бы малейшее подозрение на начало некротического процесса, необходимо обращаться к врачу. Риск атеросклеротической гангрены возрастает при таких факторах:
Атерома — это скопление жировых отложений в тканях или сосудах. Сосудистые атеромы обычно располагаются внутри артерий и крупных кровеносных сосудов. Внешне эти образования напоминают небольшие жировые шарики (комки). Атерома — это, фактически, то же самое, что атеросклеротическая бляшка или «затвердение артерий».
Атерома мозговых артерий — это атеросклеротическая бляшка, расположенная в артериях головного мозга. Все атеромы имеют склонность к росту, причем особо активным их рост становится при благоприятных факторах, например, если пациент является заядлым курильщиком, употребляет много жирной пищи, страдает от ожирения или диабета, мало двигается.
Прогрессирование атеромы может занять как годы, так и несколько месяцев. При этом, чем дольше больной живет с атеромой в мозговых артериях, тем выше риск инсульта, инфаркта или развития аневризмы головного мозга.
Рисунок 2. Атерома крупной артерии
Основными причинами атеромы артерий мозга являются:
Основные симптомы атеромы мозговых артерий следующие:
Метод лечения зависит от того, насколько сильно развилась атерома, необходимо ли хирургическое лечение. Наиболее эффективными методами диагностики являются МРТ и КТ.
Основные методы лечения атеромы артерий мозга это:
Профилактика атеромы артерий мозга:
Источники статьи:
Закупорка сосудов головного мозга, или обтурация, чаще возникает при обменных и гормональных нарушениях. Закрыть просвет артерии или вены может холестериновая бляшка, тромб, жировые или воздушные эмболы. Симптомы закупорки сосудов головного мозга разнообразны, но вызваны состоянием застоя крови и кислородным голоданием .
Закупорка артерий, капилляров, вен головного мозга приводит к кислородному голоданию клеток. Гипоксия проявляется по-разному:
Головная боль и другие симптомы ишемического инсульта появляются вследствие закупорки просвета артерий. Повышение давления в них раздражает чувствительные к боли нервы. Возможно возникновение тошноты и рвоты.
Длительная закупорка атеросклеротическим процессом ведет к ослаблению интеллектуальной функции, снижению памяти. Вследствие гипоксии нервные клетки погибают, что иногда приводит к коме.
Причин повышенной свертываемости много:
Повышают свертываемость крови препараты, содержащие прогестагены и эстрогены – женские половые гормоны. Тромбообразование при беременности связано именно с этим свойством гормонов. Прогестагены ослабляют тонус вен, что ведет к застою крови и появлению тромбов. Причем тромбы способны мигрировать по кровеносной системе и попадать в мозговые артерии.
Глюкокортикоиды, применяемые для лечения аллергических заболеваний, также вызывают гиперкоагуляцию. Повышенный уровень холестерина замедляет кровоток. Причины его повышения кроются в нехватке витаминов, повышенной выработке кортизола при стрессах, обменных нарушениях.
Тромбоэмболия, атеросклероз мозговых артерий и вен диагностируется при помощи допплерографии, МРТ с контрастированием. При атеросклеротической обтурации назначают препараты, снижающие уровень холестерина: статины, никотиновая кислота, секвестранты желчных кислот.
В 50% случаев церебральный атеросклероз выступает основной причиной летального исхода от сердечно-сосудистых заболеваний. Единой теории, объясняющей причины возникновения заболевания, на сегодня не существует. Однако медицинская статистика утверждает, что болезнь поддается лечению, особенно если диагностирована на ранних стадиях.
Церебральный атеросклероз является разновидностью классического с той только разницей, что центром поражения являются сосуды головного мозга. Механизм изменений при этом одинаков для всех артерий.
Особую роль в развитии заболевания носит липопротеиды, вернее определенные его виды. В человеческом организме эти вещества являются транспортом для холестерина – липида, способствующего переработке жира, синтезу гормонов и витамина О.
Функции у липопротеидов разные:
Холестерин вырабатывается организмом самостоятельно и доставляется вместе с пищей. Вещества находятся в динамическом равновесии, обеспечивающим нормальную работу клеток. Однако при нарушении баланса – употребление пищи богатой ЛПНП, например, баланс нарушается и липопротеиды начинают накапливаться в артериях.
Если же лечение не производится, то деление гладкомышечных клеток локализуется на месте бляшки – просвет сосуда сужается, а на других участках артерии возникают микроскопические повреждения, провоцирующие образование тромбов. Часть их удаляется потоком крови. При дальнейшем росте бляшки происходит врастание в нее новых сосудов, что вызывает кровоизлияние: бляшка переполняется поставленной кровью.
Кроме того изменения сопровождаются кальционозом – отложением кальциевых солей на стенках артерий, в результате чего они становятся хрупкими, деформируется и разрушаются.
К наиболее тяжелым последствиям необходимо отнести омертвение тех участков мозга, которое обслуживает поврежденная артерия. В итоге ткань перерождается, заменяясь соединительной, и участок полностью теряет свою функциональность.
Диагностика церебрального атеросклероза затруднена, так как симптомы заболевания, особенно в случае поражения артерий головного мозга, носят расплывчатый характер.
Атеросклероз церебральных сосудов влияет на нормальную циркуляцию крови на определенных участках. Поэтому симптомы чаще всего связаны не с болевым синдромом, хотя он наличествует, а с ослаблением мозговой деятельности.
При устойчивости описанных симптомов лечение должно проводиться немедленно вплоть до хирургического вмешательства.
Закупорка сосудов головного мозга симптомы которой важно знать каждому, страдающему сосудистыми болезнями, — это опасный синдром, возникающий внезапно когда тромбы закупоривают просвет сосуда, и влекущий к очень неблагоприятным последствиям, с возможным смертельным исходом. Поэтому, при данной патологии своевременное лечение особенно важно.
Считается, что заболеваниями, результатом которых становится закупорка сосудов головного мозга, страдают люди пожилого возраста. Но ухудшение экологии с изменениями в человеческом образе жизни привели к плачевному результату. И сосудистые болезни начали «молодеть». Теперь тем более стало важно донести информацию о проявлениях этой патологии до населения. Чтобы отреагировать быстро, и срочно предоставить эффективное лечение, нужно знать признаки болезни.
Тромбоэмболия сосудов головного мозга вызывает нарушение кровотока, вследствие которого возникает кислородное голодание церебральных клеток на отдельных его участках, что влечет за собой дисциркуляторную энцефалопатию и другие необратимые патологические изменения, вплоть до зловещего некроза (другими словами, отмирания клеток).
Есть два вида окклюзий мозговых сосудов:
Артериальная церебральная эмболия сосудов головного мозга встречается чаще, и около четверти ее случаев заканчивается инфарктом (кровоизлиянием), более известным под названием ишемический инсульт.
Отличается она внезапным и стремительным развитием и возникает вследствие перекрытия просвета в артериальном кровеносном русле. Именно при нарушениях кровяного притока необходимо молниеносное реагирование и срочное лечение.
В отличие от артериальной, венозная эмболия мозга имеет постепенное развитие и является результатом непроходимости венозного просвета.
Ничто и никогда не возникает из ниоткуда. И об опасности возникновения эмболии сосудов головного мозга нужно знать заблаговременно, чтобы вовремя принять профилактические меры и не допустить такого исхода. Прежде всего надо понимать, что такая опасность возникает при ряде причин, ведущих к нарушениям кровообращения, липидного обмена и сворачиваемости крови.
Звон в ушах обусловлен ишемическими процессами в слуховом аппарате, а головокружение – в вестибулярном. Транзиторная ишемическая атака, как и инсульт, приводят к потере сознания.
При жировой эмболии артерий возможно появление эпилептиформных припадков, экстрапирамидных нарушений. Иногда это сопровождается повышением температуры тела. Обтурация мозговых сосудов может привести к коматозному состоянию, угнетению деятельности дыхательного и сосудистого центра продолговатого мозга.
Основные причины закупорки сосудов головного мозга – сдвиг в обмене веществ, нарушение функции свертывания крови, прием некоторых медикаментов, воспалительные процессы. Обтурация артерий и вен, т.е. закрытие их просвета наиболее вероятно при следующих состояниях:
Гиперкоагуляция – нарушение, при котором нарушен баланс между свертывающей и противосвертывающей системами. В норме тромбы образуются при повреждении сосуда и помогают его восстановить после травмирования. После устранения дефекта тромботические массы рассасываются благодаря действию ферментов кинин-калликреиновой системы и не мешают движению крови. При гиперкоагуляции же существует риск избыточной агрегации тромбоцитов, снижения активности ферментов.
Ревматоидные заболевания соединительной ткани вызывают тромбообразование и закупорку при участии иммунных комплексов (антиген + антитело). Часто являются последствиями перенесенных либо имеющихся инфекций, таких как иерсиниоз, стрептококковый тонзиллит.
Тромбофлебит – воспалительное заболевание вен, которое провоцирует повышенное образование кровяных сгустков. Тонус их ослабляется, скорость кровотока замедляется. Образовавшиеся сгустки проходят в мозг и вызывают ишемию.
Стресс – важный фактор, который способен влиять на несколько механизмов обтурации. Во-первых, при стрессовой ситуации выделяется гормон кортизол, который повышает синтез холестерина печенью, это ведет к его постепенному отложению на стенках кровеносной системы. Во-вторых, адреналин сужает просвет сосудов. При сочетании с атеросклерозом стеноз артерий вызывает острое нарушение мозгового кровообращения.
Для лечения ишемического инсульта используют фибринолитики (Алтеплаза, Урокиназа). Профилактика повторного приступа – назначение антиагрегантов (Клопидогрел, Ацетилсалициловая кислота).
Снижению уровня холестерина способствуют витамины В9, В12. Они участвуют в метилировании вредных веществ, уменьшают количество гомоцистеина, который является большим врагом кровеносной системы, нежели холестерин. Для устранения гипоксии применяют Актовегин, Мексидол, которые улучшают кровоток.
Головной мозг занимает исключительное место в качестве регулятора всех жизненно важных функций организма. Именно этот факт определил особенности его кровоснабжения и обмена веществ. Сложная система кровоснабжения обеспечивает непрерывную работу мозга даже во время сна. Вместе с тем ткани головного мозга практически не обладают возможностью запасать кислород для получения энергии. Церебральный атеросклероз сосудов головного мозга является одним из основных факторов нарушения кровообращения, развития гипоксии (ишемии) и отмирания тканей (инсульт ).
Для развития патологии необходима совокупность нескольких факторов:
Благодаря исследованиям было установлено, что атеросклероз может быстро развиваться при наличии в крови высокого содержания холестерина и его продуктов распада. В пораженных сосудах накапливаются липопротеиды и фибриноген (компонент крови).
Выделяют основные причины атеросклероза сосудов головного мозга:
Немаловажную роль в развитии болезни играет нарушение вязкости крови:
Алкоголь и курение играет большую роль в возникновении болезни в молодом возрасте. Установлено, что ишемические инсульты в молодом возрасте развиваются у лиц, злоупотреблявших алкогольными напитками. Возникает преимущественно в состоянии алкогольного опьянения.
Неправильное питание имеет также существенное значение в возникновении атеросклероза. Люди, которые отдают предпочтение соленной, жаренной и жирной пище более подвержены развитию атеросклеротического поражения сосудов. Избыточное питание на фоне вредных привычек на сегодня является одним из основных факторов возникновения патологии в молодом возрасте.
Атеросклероз артерий головного мозга развивается на фоне формирования атеросклеротической бляшки (атеромы) в стенке сосуда. Атерома более часто начинает формироваться в местах разъединения крупных сосудов. Растущая бляшка не только сужает просвет сосуда, но и является причиной формирования тромба, который может вызвать закупорку артерии (окклюзию). При обследовании пациентов атерома зачастую выявляется в стенках крупных магистральных сосудов (сонные и позвоночные артерии).
При нормальном кровообращении у пациентов длительное время заболевание проходит без симптомов. Даже полная окклюзия сосуда может долго оставаться незамеченной. Однако от тромба может оторваться сгусток (эмбол), который способен закупорить дальние ветви артерии. В этом случае развивается недостаточность кровоснабжения участка головного мозга. Это приводит к омертвлению (некрозу) тканей мозга.
Длительное время атеросклероз сосудов головы протекает без явных проявлений. Часто больные жалуются на головокружение и головные боли. В дальнейшем нарушение кровотока и гипоксия приводят к прогрессирующему нарушению памяти, снижению интеллекта и внимания. У пациентов могут появиться колебания настроения, быстрая утомляемость. В более поздних стадиях болезни развивается депрессия и апатия.
В зависимости от локализации ишемии и величины участка поражения у больного появляется незначительное расстройство речи (замедленная речь), в письме выявляются несвойственные ранее ошибки. Пациенты могут с трудом понимать сложные тексты. Болезнь атеросклероз сосудов головного мозга может протекать волнообразно с периодами улучшения и ухудшения.
Причиной нарушения памяти и речи являются множественные мелкие инфаркты, которые появляются в результате нарушения кровотока. Как правило, в 35% случаев инфаркты протекают бессимптомно. Такие «немые» инфаркты опасны тем, что являются причиной слабоумия. Пациенты перестают узнавать родственников, не помнят, где живут. В таком состоянии больные нуждаются в постоянном наблюдении родственников.
Последствия атеросклероза сосудов головного мозга могут проявляться ишемическими атаками или инсультом. Ишемические атаки или преходящие нарушения мозгового кровотока могут иметь различную симптоматическую картину в зависимости от участка поражения мозга.
При поражении сонной артерии, которая снабжает большую часть полушарий мозга, у пациента могут возникать онемение и нарушение чувствительности половины тела. При поражении левого полушария наблюдается нарушение речи, иногда приступы эпилепсии. снижение зрения.
Нарушение кровотока в затылочной и височной части мозга проявляется головокружением, двоением в глазах, помутнением зрения. У больных может нарушиться глотание, появляется слабость в конечностях. Пациент не помнит, что делал несколько минут назад, часто повторяет один и тот же вопрос. После выхода из состояния ишемической атаки больной выглядит растерянным и ничего не помнит.
Важно! Ишемические атаки на фоне атеросклероза мозговых артерий могут проходить без симптомов, так как наступают в «немых» зонах мозга. Именно в этих областях (особенно область ствола мозга) находятся жизненно важные центры. Поэтому организм включает компенсаторные механизмы, которые предотвращают развитие инсульта, остановку дыхания и сердцебиения.
Обычно ишемические атаки проходят через несколько часов, а иногда несколько минут. Такие преходящие нарушения – это сигнал о наступлении инсульта. У пациентов может быть несколько атак перед инсультом, а иногда после первой же атаки возникает это тяжелое осложнение. Чаще всего инсульт возникает через год или два после первого эпизода ишемической атаки.
Так как атеросклероз проявляется клинически по-разному, необходимо обратить внимание на самые характерные признаки: головные боли, головокружение, шум в ушах. При первых признаках нужно обращаться к врачу. Люди, которые находятся в группе риска, обязаны пересмотреть свой рацион питания. следить за весом, исключить вредные привычки, периодически проходить осмотр у терапевта и сдавать кровь на свертываемость и наличие холестерина.
Самые ранние симптомы, указывающие на атеросклероз сосудов головного мозга, носят неспецифический характер, чаще всего пациенты жалуются на непостоянную головную боль, чувство тяжести и периодический шум в голове, головокружение, появление точек перед глазами, дисбаланс при ходьбе, бессонницу и другие расстройства сна, быструю утомляемость, снижение внимания и памяти. Все перечисленные симптомы значительно обостряются при физическом перенапряжении, эмоциональных стрессах, приёме алкоголя и других неблагоприятных факторах.
Если заболевание прогрессирует, то симптомы атеросклероза приобретают более ярко выраженный характер и заметно прогрессируют. Можно выделить три основных стадии их развития:
— ухудшение внимания и памяти в основном на текущие события, трудности в усвоении новых знаний, трудности в концентрации и переключении с одного занятия на другое, повышается утомляемость и снижается трудоспособность;
— начинают проявляться изменения личностных качеств: заторможенность мышления, зацикливание на мелочах, обидчивость, раздражительность, эгоистичность, сужение круга потребностей и интересов; прогрессируют нарушения памяти, сна; характерна постоянная диффузная головная боль, плохая координация, патологии в рефлексов.
— усугубление признаков предыдущих стадий, выраженная пирамидная недостаточность и экстрапирамидные нарушения.
Иногда ранним диагностическим признаком атеросклероза сосудов головного мозга патология эндотелия, которую можно выявить методом ультразвукового исследования . Измерение осуществляется по методике Celermayer et al. Более важный критерий для диагностики – изменение упруго-эластических свойств сосуда, которые можно оценить по скорости распространения пульсовой волны. Основные характеристики эластичности сосуда оценивают методом допплерографического измерения скорости распространения пульсовой волны или путём регистрации колебаний диаметра просвета артерий в В- и М-режимах исходя из изменения уровня артериального давления.
Основным маркёром, указывающим на атеросклероз сосудов головного мозга, выступает толщина слоя интима-медиа (ТИМ) в сонной артерии. Увеличение ТИМ хорошо визуализируется при ультразвуковом измерении в В-режиме. Считается, что нормальное значение ТИМ около 0,8-1 мм, при атеросклеротическом поражении на начальных стадиях ТИМ увеличивается до 1,3 мм, если значение превышает 1,5 мм, можно говорить о наличии атеросклеротических бляшек.
Исходя из стадии формирования атеросклеротической бляшки можно выделить ультразвуковые особенности структуры атером. Что положено в основу их ультрозвуковой классификации. Поскольку информация о морфологической структуре и консистенции бляшки крайне важна для прогноза и лечения атеросклероза сосудов головного мозга. Соответственно выделяют:
— Стабильная бляшка, у которой ровный контур и чётко лоцируемая покрышка. По эхогенности –это гомогенная, гиперэхогенная структура морфологически соответствует фиброзной бляшке.
— Нестабильная – она лабильна. Гомогенная, гипоэхогенная, по морфологии соответствует проявлениям атероматоза и ассоциируется с повышенным риском эмболии.
— Осложнённая, имеющая ультразвуковые признаки кровоизлияния. Гетерогенная, гипер- или гипоэхогенная, с неровным контуром и различными углублениями на поверхности, что указывает на изъявление.
— Кальцинированная, с признаками отложения солей, что значительно усложняет эхоструктуру.
Атеросклероз сосудов головного мозга лечат исходя из стадии заболевания, степени выраженности клинических симптомов и обуславливается общим состоянием пациента. Больного необходимо настроить на то, что терапия может быть очень продолжительной. Во-первых, применяют диету и оздоровительные процедуры. Суть диеты состоит в исключении животных жиров, «плохих» углеводов, продуктов богатых холестерином. Также необходимо ограничить приём поваренной соли, употребление алкоголя и отказаться от курения.
В качестве антисклеротических средств используют липотропные средства: делигин, цетамифен, диоспонин, мисклерон, атромид С, атероид, ангинин, продектин и другие. Также рекомендованы йодистые препараты, например, можно употреблять 2-3% раствор йодида калия по 3 раза в день столовой ложке после еды.
Допустимо применение антикоагулянтов для разжижения крови: неодикумарин, пелентан, фенилин, обязательно контролировать протромбиновый индекс. Их можно использовать длительное время, а отменять нужно осторожно и постепенно.
Для улучшения кровоснабжения головного мозга применяют разные сосудорасширяющие препараты. Способствуют активизации циркуляции крови в сосудах головного мозга папаверин, эуфиллин, но-шпа и так далее.
источник