Фурункул и карбункул являются проявлением глубокой стафилодермии. Заболевания характеризуются гнойно-некротическим воспалением, локализующимся в волосяном фолликуле и окружающих его тканей. Воспаление всегда носит ограниченный характер за счет развития грануляционной ткани. Появление нескольких фурункулов одномоментно или последовательное появление одного фурункула за другим называется фурункулезом.
При вовлечении в воспалительный процесс нескольких волосяных фолликулов и распространении воспаления в подкожную жировую клетчатку развивается карбункул. Самой опасной является локализация воспалительных элементов на голове, лице, в носу и верхней губе. Лечение фурункула и карбункула должно быть строго индивидуальным. При легких формах фурункулов достаточно бывает симптоматической терапии. При среднетяжелых формах фурункула и карбункула применяется хирургическое лечение.
Рис. 1. Фурункул и карбункул — проявлением глубокой стафилодермии.
Фурункул (в старину называли «чирей») представляет собой осложнение стафилококкового фолликулита (гнойное воспаление волосяного фолликула). В воспалительный процесс вовлекается не только сально-волосяной мешочек, но и окружающие ткани. Острое гнойно-некротическое воспаление заканчивается отторжением расплавленных (гнойных) масс с образованием рубцовой ткани.
Рис. 2. При фурункуле (рисунок слева) в воспалительный процесс вовлекается не только сально-волосяной мешочек, но и окружающая ткань. При карбункуле воспалительный процесс захватывает несколько волосяных фолликулов (рисунок справа).
Причиной развития фурункула является белый и золотистый стафилококк.
Рис. 3. На фото стафилококки: белый (слева) и золотистый (справа).
Способствуют развитию заболевания:
- повреждения кожных покровов (расчесы и ссадины);
- повышенная секреция потовых и сальных желез;
- применение согревающих компрессов и припарок в начальный период развития инфекции;
- резкое переохлаждение или перегревание организма;
- употребление большого количества углеводов и сахарный диабет создают благоприятные условия для развития инфекции (углеводы являются хорошей питательной средой для гноеродных микробов);
- неполноценное питание (недостаточное количество белков, жиров, углеводов, витаминов и микроэлементов), иммунодепрессивные заболевания (СПИД, рак и др.), тяжелая соматическая патология и длительное применение кортикостероидов и иммунодепрессантов приводят к снижению иммунитета;
Рис. 4. На фото слева воспаление верхнего отдела фолликула (остиофолликулит), справа воспаление всего фолликула (фолликулит). Заболевания часто предшествуют развитию фурункулов.
Фурункулы развиваются на тех участках кожи, где растут волосы — на лице, шее (задняя поверхность), предплечьях, бедрах, пояснице и ягодицах.
Фурункул на лице, в носу, голове и верхней губе — самая опасная локализация. Тромбофлебит лицевых вен, развитие гнойного менингита и септицемия — грозные осложнения заболевания.
Общее состояние больного остается удовлетворительным при одиночных фурункулах. Фурункулез и множественные фурункулы часто сопровождаются лихорадкой, недомоганием и головной болью. В тяжелых случаях развивается лимфангиит и лимфаденит (увеличение регионарных лимфатических узлов).
Рис. 5. На фото фурункул на веках.
Рис. 6. На фото фурункул на шее и на ноге.
- Инфекционный процесс начинает развиваться с остиофолликулита. В устьях волосяных фолликулов образуются небольшие, с булавочную головку, пустулы.
- Далее воспалительный процесс распространяется на 2/3 фолликула (развивается фолликулит).
- При глубоком фолликулите воспалением затрагивается весь фолликул.
- При фурункулах воспаление распространяется за пределы фолликула. При этом вокруг воспаленного фолликула появляется покраснение, приобретающее со временем багрово-синюю окраску, отек и болезненность, часто пульсирующего характера. Инфильтрат может достигнуть размера грецкого ореха и более. Фурункул может быть одиночным. Иногда одномоментно развивается несколько фурункулов.
- Со временем в центре появляется некротизированный стержень с пустулой на верху. Вокруг некротического стержня отмечается гнойное расплавление тканей.
При вскрытии пустулы выделяется густой гной серо-зеленого цвета и виден некротический стержень. - После очищения рана имеет вид язвы с кратерообразными краями. Образованная полость быстро заполняется грануляциями.
- Дефект заживает рубцом.
Длительность заболевания составляет 1 — 2 недели и более.
Рис. 7. На фото фурункул на ягодице и пальце руки.
Рис. 8. На фото фурункул на ушной раковине (слева) и фурункул в носу (справа).
- Особо опасным является локализация фурункула на лице, губах и носу из-за опасности развития гнойного тромбофлебита лицевых вен, воспаления мозговых оболочек (гнойный менингит), сепсиса и септицемии.
- Воспаление лимфатических сосудов (лимфангит) и лимфатических узлов.
Травматизация и выдавливание фурункулов — пусковые механизмы развития злокачественного фурункула
Рис. 9. На фото фурункул на лице — самая опасная локализация.
Рис. 10. На фото фурункул на носу.
Рис. 11. На фото фурункул на губе.
В последние годы отмечается рост заболеваний кожных покровов вирусной и бактериальной природы. Хронический рецидивирующий фурункулез — одно из них.
Фурункулез — это инфекционное заболевание, характеризующееся появлением нескольких фурункулов одномоментно или возникновением последовательно одного фурункула за другим. Фурункулез может быть ограниченным и распространенным.
- При остром фурункулезе появляются и одновременно развиваются сразу несколько фурункулов.
- При хроническом фурункулезе фурункулы появляются один за другим. При осмотре можно увидеть воспалительные инфильтраты, находящиеся на разной стадии развития. Болезнь затягивается на недели, месяцы и годы. Отмечается толерантность к проводимой терапии антибактериальными препаратами.Фурункулез осложняет течение многих кожных заболеваний.
Рис. 12. На фото несколько фурункулов на шее и спине.
Основная причина фурункулеза — золотистый стафилококк. Он вызывает заболевание у 60 — 97% больных. В остальных случаях причиной заболевания являются эпидермальные стафилококки, стрептококки группы А и В и другие виды бактерий.
В последнее время все больше из очагов поражения высеваются стафилококки, устойчивые к целому ряду антибиотиков, около 90% которых составляют стафилококки, устойчивые к пенициллину и ампициллину, около 19% — к эритромицину.
Присутствие на коже золотистых стафилококков и ослабление иммунитета — основные факторы развития фурункулеза.
- Наличие очагов хронической инфекции у больных фурункулезом регистрируются в 75 — 90% случаев. Наиболее часто встречается патология ЛОР-органов (тонзиллит, гайморит и фарингит) и желудочно-кишечного тракта (хронический гастродуоденит и холецистит). Способствует развитию фурункулеза дисбактериоз.
- В 40% случаев у больных с фурункулезом регистрируются заболевания щитовидной железы, половых желез и сахарный диабет.
- Способствует развитию фурункулеза употребление большого количества углеводов и сахарный диабет. Повышенное количество сахара в крови является хорошей питательной средой для стафилококков.
- В 39% случаев организм больных сенсибилизирован к разному виду аллергенов.
- К развитию фурункулеза приводит нарушение углеводного, жирового и белкового обменов и развитие гипо- и авитаминозов. Фурункулез часто встречается у ослабленных, истощенных больных, страдающих тяжелой соматической патологией. Анемия, хронические заболевания желудочно-кишечного тракта, иммунодефицитные состояния (ВИЧ-инфирование и онкология) — основные из них.
- Способствуют развитию фурункулеза постоянные физические и психические стрессы.
Рис. 13. На фото фурункулез. Многочисленные фурункулы на разных стадиях развития.
Иммунитет человека призван защищать организм при контакте с инфекционными агентами. Возбудители фурункулеза вызывают целый «каскад» защитных реакций, большая часть которых при заболевании оказывается нарушенной.
- До 70% больных хроническим фурункулезом имеют нарушения фагоцитоза (захватывание, поглощение и разрушение патогенных микроорганизмов).
- Низкий уровень железа в сыворотке крови обуславливает снижение процессов киллинга (уничтожения) патогенных микроорганизмов.
- В крови 43% больных хроническим фурункулезом регистрируется снижение уровня Т и В-лимфоцитов.
- В крови у 60% больных хроническим фурункулезом отмечается снижение уровня иммуноглобулинов (IgG и IgM).
Легкая степень тяжести фурункулеза характеризуется наличием одиночных фурункулов. Воспалительная реакция умеренная. Рецидивы отмечаются 1 — 2 раза в год. Явления интоксикации отсутствуют. Периферические лимфатические узлы увеличиваются в период обострений. Показатели иммунного статуса у этой категории больных в 70% случаев остается в пределах нормы.
Средняя степень тяжести фурункулеза характеризуется наличием одиночных большого размера или множественных фурункулов. Воспалительная реакция протекает бурно. Рецидивы отмечаются до 3-х раз в год. При обострениях отмечается воспаление лимфатических сосудов и лимфатических узлов. Нередко заболевание протекает с явлениями интоксикации. Отмечаются нарушения клеточного и гуморального звеньев иммунитета.
Тяжелая степень тяжести заболевания характеризуется наличием множественных фурункулов с непрерывно рецидивирующим течением. Заболевание сопровождается тяжелой интоксикацией. У больных отмечается слабость, недомогание, головная боль, повышенная температура тела и потливость. Нарушения клеточного и гуморального звеньев иммунитета значительные.
Рис. 14. На фото фурункулез.
Проникновение бактерий в кровь вызывает бактериемию, что является грозным осложнением фурункулеза. Бактерии оседают во внутренних органах, вызывая эндокардит, остеомиелит, пневмонию, менингит, воспаление почек и др. Септический шок часто заканчивается смертью больного. При фурункулезе часто поражаются лимфатические сосуды и лимфатические узлы.
Для назначения адекватного лечения при фурункулезе следует применять метод дифференциальной диагностики с такими заболеваниями, как псевдофурункулез, гидраденит, сибирская язва и карбункул.
Рис. 15. На фото множественные абсцессы у детей (псевдофурункулез Фингера). Заболевание возникает в основном у детей до 1 года жизни. При заболевании появляются пустулы и множественные абсцессы, связанные с эккринными потовыми железами ребенка. При вскрытии абсцессов выделяется жидкий гной. Некротический стержень отсутствует.
Рис. 16. На фото гидраденит — воспаление апокриновых потовых желез. Подмышечные впадины, лобок и промежность — частая локализация заболевания. При вскрытии абсцессов выделяется густой сливкообразный гной. Некротический стержень отсутствует.
При вовлечении в воспалительный процесс нескольких волосяных фолликулов и распространении воспаления в подкожную жировую клетчатку развивается карбункул. Название карбункул происходит от латинского carbo — уголь. На Руси заболевание называли огневик или углевик.
Локализация процесса и стадии развития карбункула сходны с таковыми при фурункуле. Золотистый и белый стафилококки — основные виновники заболевания. Способствуют развитию карбункулов сбои в работе иммунной системы, что встречается у больных с тяжелой соматической патологией, сахарным диабетом, ожирением, гиповитаминозами и переохлаждения.
Рис. 17. При фурункуле (фото слева) на поверхности инфильтрата образуется одна пустула, при карбункуле — несколько (фото справа).
Рис. 18. На фото карбункулы на подбородке и шее в воротниковой зоне.
Заболевание протекает с выраженными симптомами интоксикации: ознобами, повышенной температурой тела, слабостью, потерей аппетита и головными болями, реже отмечается рвота и потеря сознания.
- Вначале кожа над пораженной поверхностью приобретает багрово-красный цвет. Отмечается резкая болезненность.
- Через несколько дней на поверхности кожи появляется несколько пустул.
- Истонченная кожа прорывается в нескольких местах и напоминает «сито». Из отверстий истекает густой гной.
- При вскрытии карбункула обнажается язвенная поверхность с гнойным отделяемым и несколькими некротическими стержнями.
- После отторжения стержней обнажается глубокая рана (язва) с грязно-серым дном. Края раны подрыты. Заживление язвы происходит медленно. На ее месте образуется глубокий звездочной формы втянутый рубец.
Подтверждает диагноз микроскопия мазка. Посев гноя позволяет выявить возбудитель и определить его устойчивость к антибиотикам. Заболевание длится от 2 до 4 недель и более.
Рис. 19. На фото карбункул. Видны поверхностные пустулы и многокамерные абсцессы, на поверхности которых расположены многочисленные отверстия, напоминающие «сито», через которые выделяется гной.
В начале заболевания картина карбункула сходна с таковой при флегмоне. Иногда некротическая корка карбункула делает его схожим с сибиреязвенным карбункулом.
Рис. 20. На фото слева флегмона. Болезнь развивается в результате распространения инфекции из участков поражения в глубокие слои кожи, клетчатку и соединительную ткань. При карбункуле (фото справа) процесс воспалительный процесс ограничен. На поверхности кожи появятся пустулы, а при вскрытии гнойника обнажатся некротические стержни.
Рис. 21. Язва при сибирской язве имеет приподнятые края и дно темного цвета (фото слева). После вскрытия карбункула обнажается язвенная поверхность с гнойным отделяемым и несколькими некротическими стержнями. Края язвы подрыты, кратерообразные (фото справа).
Рис. 22. При микроскопии (окраска по Граму) выявляются грамположительные кокки (часто стафилококки). Они располагаются в виде скоплений, напоминающих «гроздья винограда» (фото слева). На фото справа видны колонии возбудителей. Посевы гноя позволяют выявить не только стафилококков, но и определить их чувствительность к антибиотикам.
Лечение фурункула и карбункула должно быть строго индивидуальным. При легких формах фурункулов достаточно бывает симптоматической терапии. При среднетяжелых формах фурункула и карбункула применяется хирургическое лечение. Ускоряют выздоровление антибиотики и средства патогенетической терапии. Лечение фурункулеза включает в себя применение специфических и неспецифических средств, повышающих защитные силы организма, лечение сопутствующих заболеваний, санацию очагов хронической инфекции и диетическое питание.
Рис. 23. На фото фурункул (слева) и карбункул (справа).
- Вначале лечения волосы в зоне воспаления выстригаются ножницами.
- В период до самопроизвольного вскрытия фурункула кожа вокруг них дважды в день обрабатывается раствором 70% этилового спирта.
- Для созревания фурункула используются кератопластические средства. Препараты этой группы обладают свойством высушивать ткани. Отнимая воду, они способствуют замедлению процессов брожения и гниения в глубоких воспалительных инфильтратах. Показано применение 20% Ихтиоловой мази или чистого Ихтиола. На пораженную поверхность два раза в день накладывается «ихтиоловая лепешка» (нанесенная мазь покрывается тонким слоем ваты). Процедуру проводится до момента вскрытия фурункула.
- В период созревания фурункула показано физиолечение (УВЧ-терапия, сухое тепло).
- Антибиотикотерапия применяется в случае расположения фурункулов на лице (область носа, губ, носогубный треугольник), воспалении лимфатических сосудов, лимфатических узлов и ухудшающемся общем самочувствии.
- При сильных болях применяются новокаиновые блокады.
Рис. 24. Фурункул может вскрыться в любое время.
Цель хирургии при фурункулах и карбункулах — вскрыть гнойник и обеспечить хороший отток гнойно-воспалительного экссудата. После вскрытия гнойники промываются растворами антисептиков и дренируются. Дренирование обеспечивает беспрепятственное отхождение гноя. При значительных дефектах накладываются швы.
Широко при лечении фурункула и карбункула применяются ферменты. Они расщепляют пептидные связи в молекулах белка и продуктах их распада, тем самым ускоряя очищение гнойных ран.
При лечении фурункула и карбункула применяются только хирургическое лечение.
Рис. 25. На фото карбункул. Вскрытие гнойника производиться в виде крестообразного разреза.
Рис. 26. Вскрытие карбункула на подбородке хирургическим путем.
- При необходимости пустулу можно вскрыть стерильной иглой.
- Для дезинфекции окружающих тканей применяется 2% салициловый спирт, фурациллин, 3% спиртовыйраствор йода или 3% раствор перекиси водорода. Кожа вокруг фурункула протирается в направлении от периферии к центру образованной язвы.
- Для обработки вскрытой пустулы рекомендовано применять 2% спиртовые растворы анилиновых красителей: фукорцин, бриллиантовый зеленый, генцианвиолет, метиленовый синий,), 2 — 5% спиртовый раствор йода, раствор антисептика «Сангвиритрин» или противомикробное средство «Эвкалимин».
- Способствует отделению гнойного содержимого из раны применение Ихтиола и Натрия хлорида раствора гипертонического. Ихтиол накладывается на зону вокруг образованной после вскрытия язвы. А на саму язву накладывается марлевая салфетку, пропитанную гипертоническим раствором хлорида натрия.
- В случае затруднения отторжения гнойно-некротического стержня хороший эффект получается от использования протеолитических ферментов: 1% раствор трипсина, химопсина или химотрипсина с новокаином или изотоническим раствором натрия хлорида.
- После отторжения гнойно-некротического стержня показано применение мазей с антибиотиками: Фуцидин. Фуцикорт, Бакробан, Гелиомициновая, Линкомициновая, Тетрациклиновая, «Ируксол», Синтомициновая эмульсия. Хороший эффект дает применение таких мазей, как Линкомицин или Левомицетин вместе с 30% или 70% раствором димексида.
- Эффективно применение турунд с антимикробными мазями Левомиколь, Левосин или Томицид.
- После вскрытия гнойника показано применение ультрафиолетового излучения.
- Ускорит регенерацию тканей мазь Ируксол, раствор «Куриозин», Ихтиоловая мазь и Левомиколь.
Рис. 27. При лечении фурункула и карбункула дренирование обеспечивает беспрепятственное отхождение гноя.
Рис. 28. При сильных болях при лечении фурункулов применяются новокаиновые блокады.
Выдавливание пустул категорически запрещено!
Антибиотики при фурункулах и карбункулах ускоряют выздоровление. Основу же лечения заболевания составляет хирургическое лечение.
Антибиотикотерапия применяется в случае расположения фурункулов на лице (область носа, губ, носогубный треугольник), воспалении лимфатических сосудов, лимфатических узлов и ухудшающемся общем самочувствии. Риск развития бактериемии — абсолютное показание к назначению антибиотиков. Это касается в первую очередь больных со сниженным иммунитетом.
- Антибиотики группы пенициллина (Клоксациллин).
- В-лактамные антибиотики (Диклоксациллин, Амоксициллин-клавуланат).
- Макролиды (Азитромицин, Кларитромицин, Джозамицин, Вильпрафен, Клацид).
- Тетрациклины (Юнидокс-солютаб, Доксициклина гидрохлорид, Вибрамицин).
- Цефалоспорины (Зиннат, Цефалоспорин).
- Другие антибиотики (Линкомицин,Азитромицин, Клиндамицин, Рифампин).
При лечении штаммов золотистых стафилококков, устойчивых к метициллину, рекомендовано применение Миномицина, Триметоприм/сульфаметоксазола, Ципрофлоксацина или Ванкомицина.
Рис. 29. На фото показаны этапы очищения язвы вскрывшегося карбункула.
В случае расположения фурункулов на лице (область носа, губ или носогубный треугольник), при воспалении лимфатических сосудов и лимфатических узлов, ухудшающемся общем самочувствии больные госпитализируются. Им назначается постельный режим, рекомендовано ограничение подвижности лица, назначаются антибиотики. При таком расположении гнойников велика опасность осложнения в виде менингита и сепсиса. Введение гепарина предотвратит образование тромбов в лицевых венах.
Рис. 30. На фото фурункул. Слева — разметка хирургического поля. Справа — крестообразный разрез.
Больные с множественными фурункулами нуждаются в проведении антибиотико- и иммунотерапии, лечении сопутствующих заболеваний и санации очагов хронической инфекции.
- Питание больных должно быть полноценным и регулярным. Рекомендовано ограничение углеводов и соли. Алкоголь должен быть полностью исключен.
- Для специфического лечения стафилококковой инфекции применяются противостафилококковые препараты, которые представлены противостафилококковым иммуноглобулином, противостафилококковой плазмой, стафилококковым анатоксином и стафилококковым бактериофагом.
- Кроме специфических методов лечения стафилококковой инфекции показана аутогемотерапия, введение белковых кровезаменителей, пирогенала, продигиозана, метилурацила и спленина. Назначаются витамины и иммуномодуляторы. Для стимуляции иммунитета у детей и взрослых показано применение препаратов растительного происхождения — эхинацеи (Иммунал), женьшеня (Настойка женьшеня, препараты в виде таблеток и капсул) и Лимонника китайского.
- При лечении множественных фурункулов показаны субэритемные дозы ультрафиолетовых лучей, электрофорез с лекарственными препаратами, применение гелий-неонового лазера, токов УВЧ.
- Лечение фурункулеза включает в себя применение специфических и неспецифических методов повышения иммунитета, лечение сопутствующих заболеваний, санацию очагов хронической инфекции и диетическое питание.
- Антибиотики при фурункулезе применяются до полного заживления всех очагов воспаления. При необходимости назначается поддерживающее антибактериальное лечение в течение нескольких месяцев.
- Рекомендовано принимать душ и использовать мыло и гель с антисептиками: пенообразующий раствор Повидон-йод или Бензоил-пероксид.
- Хороший эффект при лечении стафилококковой инфекции дает нанесение на пораженные участки кожи мазей с антибиотиком мупироцином: Бактробан, Бондерм, Супироцин.
- Из методик физиолечения показаны субэритемные дозы ультрафиолетовых лучей, электрофорез с лекарственными препаратами и применение гелий-неонового лазера. Для ускорения созревания абсцессов и их самопроизвольного вскрытия показано применение токов УВЧ.
к содержанию ↑
- Лечение карбункула проводится в условиях стационара.
- При локализации карбункула на лице назначается постельный режим и ограничение подвижности лица (прием твердой пищи, разговоры и др.), назначаются антибиотики.
- При необходимости проводится дезинтоксикационная терапия: введение полиглюкина или гемодеза, переливание крови.
- При неэффективности применения консервативных методов лечения (нарастание явлений интоксикации и некроза тканей) в течение 2 — 3 дней карбункул вскрывается хирургическим путем с последующим дренированием гнойной полости. Перевязки проводятся дважды в сутки.
Рис. 31. На фото карбункул. Процесс очищения раны.
источник
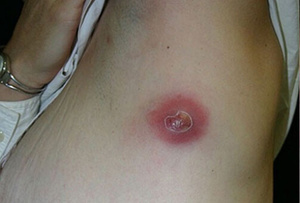
Вышеописанное кожное заражение не только неприятно и болезненно, но и очень опасно – фурункулы на лице и шее могут стать причиной вирусного поражения лимфатических узлов, гнойного менингита и даже флебита сосудов мозга! Если же воспалена область наружного ушного прохода, человеку грозят не только сильные болезненные ощущения, но и потеря слуха. Именно поэтому при появлении фурункулёза необходимо сразу же принимать срочные меры и приступать к лечению.
Независимо от места появления фурункула, причиной его возникновения могут послужить:
-
пониженный иммунитет;
- перенесённая ранее кожная вирусная инфекция;
- небольшая травма кожи, которая может произойти при расчесывании, из-за неудобной одежды, производственных факторов или химических препаратов;
- авитаминоз;
- курение;
- злоупотребление спиртными напитками;
- перегрев или переохлаждение тела;
- высокий уровень в крови сахара;
- ожирение;
- высокая активность сальных желёз;
- малокровие;
- заболевания нервной, эндокринной и сосудистой систем;
- проблемы в работе желудка, кишечника и печени.
Процесс инфицирования и течения болезни включает в себя 3 стадии развития:
- развитие инфильтрата;
- образование некроза и нагноение;
- период заживления.
Симптом начальной стадии фурункулёза (длится около трёх суток) – появление твёрдого и яркого инфильтрата вокруг фолликул волосяного покрова, которое сопровождается покалыванием и другими болевыми ощущениями. Затем на поражённом участке поверхности кожи формируется плотная и болезненная опухоль, появляется отёчность прилегающих кожных тканей. Особенно ярко выражена отёчность на лице (губах, щеках и веках).
Примерно на четвёртый день после инфицирования диаметр поражённой зоны резко увеличивается, а фурункул приобретает конусообразную форму с наполненный гноем некротическим стволом в центре. Однако существуют и такие формы фурункулёза, при которых инфильтрат не сопровождается образованием некроза и гнойных выделений. На этом этапе возможен непредвиденный скачок температуры, а также проявление таких признаков интоксикации организма, как головная боль, тошнота и общее недомогание.
Если в этот период приступить к немедленному активному лечению фурункула, верхушка пустулы вскроется уже через 2-3 дня, а гнойная жидкость с кровяными прожилками вытечет из образовавшегося отверстия. При этом выходит также некротический стержень жёлто-зелёного цвета, и наступает стадия заживления эпидермиса, поражённого болезнью. Затем проходит боль, исчезает отёчность и начинается рубцевание, а на месте фурункула появляется рубец синеватого оттенка, который со временем приобретает нормальный естественный цвет.
При низкой сопротивляемости организма заражению стафилококком один или несколько фурункулов могут появиться повторно.
К врачу необходимо обратиться немедленно в следующих ситуациях:
- в течение нескольких дней наблюдается высокая температура и сильная головная боль;
- фурункул локализуется на лице (ушной проход, носогубные складки, верхняя губа);
- инфицированный человек болен сахарным диабетом, эндокардитом, ревматоидным артритом или страдает ожирением;
- фурункул появился у младенца;
- · фурункулёз распространяется на окружающие нарыв ткани: увеличивается диаметр покраснения вокруг фурункула, некротический стрежень не сформировался в течение двух недель, рядом появилось ещё одно воспаление.
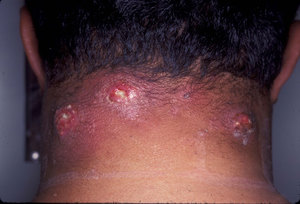
В зависимости от интенсивности и степени воспаления назначают следующие препараты и процедуры:
- иммуномодуляторы (иммуностимуляторы), включающие в себя комплекс витаминов и минералов;
- антибиотики;
- сульфаниламидные препараты;
- антибактериальные кремы, эмульсии, мази;
- физиотерапевтические процедуры;
- стафилококковый антифунгин, анатоксин.
Если приступать к лечению фурункулёза на ранней стадии развития, можно избежать нежелательных последствий. Стержни небольших фурункулов можно в домашних условиях прижечь зелёнкой или йодом, а для ускорения процесса созревания нарыва на ночь наложить повязку с ихтиоловой мазью или мазью Вишневского. Такая процедура возможна, когда размер фурункула не превышает 5 мм, а заболевание не сопровождается повышением температуры и различными симптомами интоксикации. Если же фурункул довольно крупный и сопровождается признаками интоксикации, назначают нижеописанные процедуры.
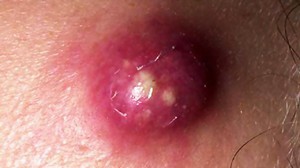
Аналогом теплового компресса являются мази, обладающие антисептическим и некролитическим действием. Повязки с ихтиоловой мазью или мазью Вишневского являются прекрасной альтернативной тепловым компрессам. Они также обеспечивают согревающий эффект, усиливают кровообращение в области нанесения и приводят к молниеносному созреванию фурункула. Однако у этого препарата есть и недостаток – его нельзя наносить на фурункулы, возникающие на лице.
Ещё одним важным моментов является правильный диагноз. Если у человека не фурункулёз, а лимфаденит, нагноившаяся атерома, липома или гидраденит, использование мазей и согревающих компрессов может очень сильно навредить. Именно поэтому перед лечением фурункулёза рекомендуется обратиться к врачу или хотя бы посмотреть фото фурункула в интернете.
Фурункул большого размера невозможно вылечить одними лишь антибиотиками и согревающими компрессами. В данной ситуации не обойтись без вскрытия и дренирования. При этом можно продолжить применение компрессов, которые улучшат отток гноя, очистят некротические ткани и будут способствовать ускорению очищения раны.
Когда фурункул из маленького и твёрдого превращается в крупный и мягкий (см. фото) и в его центре формируется некротический стержень, нужно приступать к вскрытию нарыва. Этим обычно занимается челюстно-лицевой хирург или хирург-стоматолог, также можно обратиться к специалисту-хирургу общего профиля.
Ни в коем случае нельзя вскрывать фурункул самостоятельно, прокалывая, разрезая или сжимая его. Это грозит не только появлением рубцов, но и проникновением инфекции глубоко в ткани, что, в свою очередь, приводит к тромбофлебиту вен, сепсису, а иногда даже к летальному исходу!
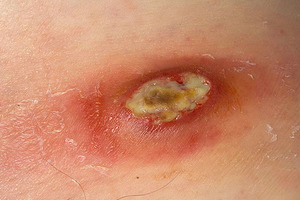
Если заражение не сопровождается повышением температуры, а размер фурункула не более 5 мм, назначают курс пероральных антибиотиков, который длится 7–10 дней. Чаще всего в таких ситуациях врачи назначают триметоприм, клиндамицин, миноциклин, сульфаметоксазол, клеоцин, вибромицин, доксициклин и т.д.
Больным с множественными абсцессами или повышенной температурой назначают курс антибиотикотерапии длительностью более 10 дней. Самыми действенными препаратами в подобных случаях считаются римактан, рифадин и рифампицин.
Золотистый стафилококк очень устойчив даже к самым эффективным противомикробным препаратам, что может стать причиной длительного и сложного лечения. При наличии у больного MRSA (метицеллин-устойчивого штамма золотистого стафилококка) чаще всего назначают ванкомицин или другие мощные по воздействию препараты.
В большинстве случаев заболевание протекает без каких-либо осложнений и медицинского вмешательства, однако иногда фурункул может стать причиной серьёзных осложнений, например, сепсиса, который, в свою очередь, приводит к тяжелейшему инфекционному поражению сердца, головного мозга, лёгких, костей, суставов и почек. Также после периода заживления от фурункула часто остаётся рубец.
Если наличие инфекции в организме долго игнорировать, риск её распространения по всему телу повышается многократно. А при длительном и неэффективном самолечении внутри фурункула скапливается много гноя, что приводит в дальнейшем к развитию опасного абсцедирующего фурункула. Если такой тип нарыва образуется на лице, может произойти развитие тромбофлебита лицевой или угловой носовой вены, что угрожает человеческой жизни.
Предотвратить появление фурункулёза и дальнейшего воспаления эпидермиса помогут:
-
отказ от синтетического нижнего и постельного белья;
- здоровый образ жизни;
- соблюдение основных правил личной гигиены;
- здоровая пища и правильное питание;
- наличие в рационе большого количества свежих овощей и фруктов;
- отказ от употребления наркотических веществ, курения и злоупотребления алкоголем.
Фурункулёз является серьёзным инфекционным заболеванием, которое может стать причиной серьёзных осложнений и даже летального исхода. При обнаружении симптомов этого недуга рекомендуется немедленно обратиться к врачу, чтобы избежать нежелательных последствий. Будьте здоровы!
источник
Разнообразные патологические образования на поверхности кожи — липомы, гигромы, атеромы требуют к себе особого внимания со стороны пациентов и врачей. Зачастую они травмируются, инфицируются и воспаляются, либо имеют локализацию на теле, которая неудобна для пациента физически, мешает его привычной деятельности по работе или по дому, или косметически, находится на видном месте и привлекает к себе внимание. Не менее опасны и фурункулы, которые нельзя выдавливать. Каким же образом нужно лечить подобные процессы, нужно ли удаление атеромы?
Крайне не рекомендуется устранять подобные новообразования на теле методами народной медицины (прижигания соками растений, едкими жидкостями), механическим воздействием (сдавливание, прокалывание). Это может привести к травмированию образования, воспалению тканей и осложнениям, нагноению и длительному лечению. При выявлении любых новообразований на теле любой локализации и характера стоит обратиться к врачу.
Не всегда тело может выглядеть идеально из-за некоторых новообразований, например липом или атером, которые требуют наблюдения, а в некоторых случаях — устранения. Если это опухолевидный дефект, образованный как результат нарушения выделения кожного сала железой, данное образование называют атеромой. Внутри она заполнена содержимым, похожим на кашицу. Это своего рода киста сальных желез, выглядящая внешне как подкожное округлое образование, которое заполнено однородными желтыми жироподобными массами.
Атерома может формироваться на любых участках тела, обладающих сальными железами, и размеры опухоли могут варьировать от едва различимых до огромных, мешающих как косметически, так и физически. То есть, помимо стеснения и эстетического дискомфорта, неудобные локализации атеромы могут приводить к травмам образований и сдавлению, что формирует нагноение. Также может осложниться нагноением и кровотечениями атерома при попытках ее выдавливания или прижигания в домашних условиях, расковыривания или вскрытия иглами, ножницами. В итоге симптомами осложнений станут краснота и болезненность, уплотнение атеромы и ее отек, образование гнойной полости внутри.
Основной метод терапии, который практикуется при выявлении новообразования — это удаление атеромы. Данную процедуру осуществляют только хирурги в стационаре с применением обезболивания (обычно это местная анестезия). Для иссечения образования применяют различные методики, выбор которых зависит размера и локализации. Обычно удаление атеромы проводится амбулаторно, после процедуры пациент идет домой, проводя все процедуры по уходу за раной. Только при больших размерах и опасном расположении удаление атеромы проводят стационарно и с последующей хирургической обработкой рубцов.
Особым поражением кожи можно считать фурункул, гнойно-некротический процесс в области фолликула волоса. Подобное гнойное образование типично для активного размножения микробов (стафилококк или иные условно-патогенные бактерии на коже), что приводит к выработке гноя и расплавлению эпителиальных и подлежащих тканей. Наиболее часто фурункул формируется в результате ненадлежащего ухода за кожей, сильной потливости и травмирования области волосяных фолликулов, а рецидивирующие и множественные кожные поражения типичны для снижения иммунной защиты.
Фурункул — это крайне болезненное и воспаленное образование на коже, ярко-алого или синюшного цвета, по центру имеется некротическое расплавление тканей. Наиболее часто страдает кожа спины и шеи, головы и лица. Именно в области последней локализации процесс протекает крайне тяжело и с осложнениями, вплоть до распространения инфекции на окружающие ткани.
Лечением и удалением фурункулов должны заниматься исключительно хирурги, запрещены любые попытки воздействия на кожу в области нагноения в домашних условиях. Так, нельзя практиковать прижигание их антисептиками и спиртом, нанесение мазей или местных форм антибиотиков, если их не прописал врач. Кожа не должна подвергаться в области фурункула трению и давлению, что может грозить распространением инфекции на окружающие ткани. Лечение фурункулов в клинике — оперативное вмешательство под местной анестезией с разрушением стержня и удалением содержимого за счет дренирования полости. После всех манипуляций кожа и область фурункула обрабатываются мазями с антибиотиками, а также применяются повязки с растворами, которые помогают в оттоке содержимого. Жировые основы в области вскрытого фурункула запрещены, они затрудняют отток гноя и формируют осложнения.
Зачастую воспаление при правильно проведенном вмешательстве стихает за сутки, повязки меняют ежедневно, применяются антибиотики системно, а при множественном процессе врач дополнительно назначает курс иммунотерапии, поливитаминные препараты и объясняет методику ухода за пораженной кожей.
Жировики, или липомы — это образование на теле, формирующееся в виде округлого подкожного шарика из жировой ткани. Обычно опухоль мягкая и подвижная, при прощупывании не формирует болезненности, не склонна к переходу в онкологические процессы, но при неудобном расположении относится к косметическим дефектам. В среднем, липома достигает размеров до 3 см в диаметре, но есть случаи образования гигантских опухолей до 10 см и более. Хотя сама липома безболезненна, при неудобной ее локализации могут сдавливаться нервные стволы, что приводит к болезненности при движениях или ношении одежды. Наиболее часто страдает кожа туловища или ноги с руками. В отдельных случаях липомы могут стать множественными, располагаясь в хаотичном порядке по всем телу — это липоматоз, особое состояние, требующее полноценного обследования. Если липомы мешают пациенту, их хирургически иссекают подобно атеромам.
источник
Атерома-это внутренний гнойный прыщ в капсуле.Возникает в волосистой части тела(лицо,голова,тело).Атерома может рассосаться сама , а может и нет.
У меня было 2-обе резала.
Очень часто путают атерому с фурункулом.Если вы нашли у себя непонятное новообразование-обратитесь к хирургу по месту жительства!Резать вам без вашего согласия никто не будет.Просто скажут-прыщ,атерома,фурункул.Причем принять обязаны в день обращения.
По ощущениям атерома-бусинка под кожей,может расти,может нет.Но он красного цвета.Головка отсутствует(это главное отличие от фурункула и прыща)
Расскажу про 2 свои раза:
1)Я 3 недели наблюдала,как я превращаюсь в уродину:шишка на щеке неумолимо росла, я же ее грела печеным луком и прикладывала ихтиолку http://irecommend.ru/content/pomogaet-ot-pryshchei. и мазь Вишневского)
нагрела атерому 2 см в диаметре)на щеке)и тут я сделала следующее гениальное действие-такую огромную я удалила у обычного хирурга)
Мне поставили укол в шишку, разрезали,удалили остатки сгнившей капсулы,вставили резинку (дренаж,чтобы сливались остатки гноя и сукровица).НЕ БОЙТЕСЬ ЭТО НЕ БОЛЬНО)КАК ЛЕЧИТЬ ЗУБ
1,5 недели я ходила на муторные перевязки.Шишка сократилась на 50%,врач разводила руками,говорит не знаю, сходи в церковь. круто да?вообщем бесплатная медицина оказалась бессильна,да и шов оказался уродливым -тут нужен пластический хирург!
я походила «красавицей» еще 2 недели, ревела..ждала,что парень меня бросит
Потом всю ночь просидела в интернете,написала врачу из Москвы-он дал краткий ответ-«СДЕЛАЙ УЗИ МЯГКИХ ТКАНЕЙ»(АТЕРОМЫ ВСМЫСЛЕ)
Сделала,дядечка,оказался хороший-говорит там абсцесса нет,но там жидкость..и посоветовал пластического хирурга,говорит красиво вскроет,зашьет-не видно будет.
Пришла в пластику-разрезали электрическим ножом,(продезИнфицировали все внутри!ПРИ АТЕРОМЕ ЭТО КРАЙНЕ ВАЖНО-ИНАЧЕ ОПЯТЬ НАГНОИТСЯ!!)слили сукровицу,которой там было дофига,наложил 4 шва.3 перевязки.Сняли швы-щека ровная,лишь небольшая ПРИПУХЛОСТЬ.Врач сообщил,что в обычной больнице у меня рано убрали резинку,сукровица не вылилась,кожа заросла и шишка осталась,да и надрез сделали очень большой.
2) Простыла,на лбу атерома.Сразу в пластику.Вскрыл сразу-разрез-8мм.Поставил дренаж.Назначил 4 перевязки.Швы не накладывал.
Причины возникновения атеромы
Хорошее лечение дает-антибиотик+аутогемотерапия.
если фурункулы вас замучили-сдайте анализ на золотистый стафилококк
ПРИ НЕПОЛНОМ УДАЛЕНИИ КАПСУЛЫ АТЕРОМА МОЖЕТ ОБРАЗОВАТЬСЯ СНОВА((((
Когда атерома затянулась -накладываю контрактубекс,правда мне кажется неэффективен
Цена поправки атеромы с перевязками и удаления с перевязками одинакова-1500 рублей за все в пластической хирургии
ПРОФИЛАКТИКА (ВНЕШНЯЯ) АТЕРОМ (ДА И ВООБЩЕ ГНОЙНЫХ БЯК)-МЕХАНИЧЕСКАЯ ЧИСТКА ЛИЦА,ПРАВДА ДЕЛАТЬ ЕЕ МОЖНО,КОГДА НА КОЖЕ НЕТ ВОСПАЛЕННЫХ АТЕРОМ,ФУРУНКУЛОВ,
Если атерома на лице-советую обращаться в пластику или к проверенному хирургу
Если атерома предположим на спине-можно в принципе удалить и в поликлинике по месту жительства
Желаю Вам не болеть)Обращайтесь к грамотным врачам)
ДЛЯ ТЕХ КТО ПРОСИТ КОНТАКТЫ ВРАЧА : Я НЕ ИЗ МОСКВЫ!) Я ЛИШЬ ТУДА НАПИСАЛА ПИСЬМО!) КОМУ НАДО ДАМ КОНТАКТЫ В ЧЕЛЯБИНСКЕ!
Проблемная кожа меня почти не беспокоит после плазмолифтинга(отзыв с фото до и после)
источник
Отличить фурункул — нарыв в результате попадания инфекции в волосяной фолликул — можно самостоятельно. На ранней стадии развития легко устранить. При запущенном состоянии проявляется фурункулез. Заболевание сопровождается воспалением волосяных мешочков с присутствием гноя, спровоцировано золотистым стафилококком. Попадая в жировой слой под кожей, происходит воспаление фолликула. Фурункулы продолжают распространятся на областях кожи, возникает хроническая форма.
Распознать чиряк на ранней стадии по признакам:
- Фурункулы на шее, руках, лице, в области подмышек, животе развиваются, образуясь возле волоса кожи.
- При пальпации у пациента ощущается сильная боль.
- Участок краснеет, опухает.
- Очаг при пальпации горячий.
Вторичные симптомы фурункула:
- Очаг становится мягким. Болевые ощущения со временем нарастают; пациент чувствует пульсирующую боль постоянно, при поражении нескольких волосяных фолликулов возникают карбункулы.
- Внутри воспаления видна желтоватого оттенка жидкость — гной. При прорыве зараженной области, гной вытекает, причиняя болевые ощущения.
- При разрастании гнойной области пациент ощущает дрожь по телу, поднимается температура, возникает упадок сил.
- Расположенные на участке шеи лимфоузлы увеличены. При попадании инфекции они очищают кровь.
Отличить чирей от прыща можно с помощью визуального осмотра и пальпации.
Фурункул — воспаленный участок кожи, проявляющиеся вокруг сальной железы волоса. Возбудителем инфекции становится золотистый стафилококк.
Вид чирия, похож на точку, с покраснением вокруг. При пальпации ощущается боль и тепло.
Отличить воспаленный фурункул от прыща легко при пальпации. Надеть стерильные перчатки и дотронуться до образования. Различие: если прикосновения причиняют боль, присутствуют покраснения вокруг очага — определяют чирей.
Прыщ возникает при начальной стадии воспаления кожных покровов. Прыщ и чиряк похожи. Отличает фурункул размеры и глубина поражения.
Отличие прыща от фурункула:
| Прыщ | Фурункул |
| при пальпации нет боли; | боль внутри кожных покровов; |
| очаг вокруг не ярко-красного цвета; | воспаление характеризуется покраснением; |
| прыщик меньше по размеру; | больше по размеру в 2-3 раза; |
| расположение ближе к поверхностному слою кожи; | расположения в глубине кожных покровов; |
| созревает быстрее; | замедленный процесс выхода наружу; |
| нет отечности вокруг; | на начальной стадии сопровождается отеком; |
| отсутствие температуры; | присутствует озноб; |
| лечение 3-5 дней; | терапия 7-14 дней; |
| помогает устранить лист алоэ, каланхоэ | помогает вылечить «Мазь Вишневского», «Левомеколь». |
Ячмень сопровождается воспалением и нагноением волосяного мешочка века. Провоцирует развитие заболевания слабый иммунитет, вызывает — стафилококковая инфекция.
- желание почесать глаз;
- боль при моргании;
- покраснение века;
- при созревании ячменя гной выходит наружу самостоятельно через 3-5 дней;
- сонливость, упадок сил, температура 37С;
- после разрыва гнойника пациент ощущает облегчение.
Разница в том, что иногда ячмень созревает без наличия гноя самостоятельно. Лечение основано на промывании настоем ромашки или крепким теплым чаем с помощью ватного тампона.
Капли глазные: «Левомицетин», «Тобродекс», «Ципролет». Применяется «Гидрокортизоновая мазь» при первичном покраснении века.
Отличается шанкр от фурункула тем, что напоминает язву с уплотненными краями, расположенными на коже или слизистой.
Возникновение язв случается чаще во рту или на половых органах.
- Экстрагенитальные шанкры образуются чаще в ротовой полости, грудной клетке и заднем проходе. 75% поражения приходится на участки головы, рук, шеи.
- Генитальные шанкры возникают в 95% ситуаций, поражают член, влагалище, половые губы. Иногда поражают шейку матки.
- круглая форма;
- ярко-красный оттенок с поверхностной пленкой;
- твердый шанкр не способен воспалять близлежащие области;
- при пальпации ощущается твердое основание, болевые ощущения отсутствуют;
- после выздоровления на месте остается пигментация, что с течением времени проходит.
Шанкры различают от 1 до 4 см.
Определить отличие глубокого фолликулита от фурункула сложно до формирования гнойного стержня. Состав близок к составу при фурункуле. Случается, что фолликулит перерастает в другую форму.
Клиническая картина фолликулита:
- начальная стадия характеризуется образованием гнойника в устье фолликула;
- увеличивается гиперемия кожи до 5-7 мм;
- образуется папула, диаметр которой равен 5мм, в центре расположен волос;
- после прохождения 2-3 дней образуется пустула, образуя корку;
- выздоровление сопровождается покраснением, пигментацией.
Терапия фолликулита основана на приеме антибиотиков: «Ципрофлоксацин», «Флуконазол», «Тербинафин». Прием препаратов в зависимости от вида новообразований.
Потовые железы при гидрадените гноятся. Локально нагноение находится в:
- промежности;
- области подмышек;
- ореоле сосков;
- паховой области.
Причиной развития становится стафилококк, что протекает по лимфе в потовые железы. Спровоцировать образование может нарушение жирового обмена, функций потовых желез.
- размер образований с горошину, приобретает грушевидную форму;
- дефекты достигают 30-40 мм;
- внутри образование мягкой структуры;
- определяется гной со свищевым каналом;
- центральный стержень отсутствует;
- очаг вскрывается самостоятельно, гной выходит, образуя шрам;
- часто происходит объединение очагов с большим количеством свищей с бугристой кожей;
- при выходе густая консистенция гноя, кровавая примесь;
- лечение занимает 14-21 день, иногда до 4-х месяцев;
- при выходе одних гнойников, возникают новые образования.
Симптоматика:
- болезненные узлы в форме груши;
- боль при дотрагивании;
- кожа возле нарыва красно-синего оттенка;
- развивается головная боль, слабость, температура;
- повышенное содержание лейкоцитов, СОЭ.
Часто гидраденит путают с флегмоной, абсцессом, лимфаденитом. Отличие от фурункулов и других новообразований заключается в том, что он развивается в глубине тканей.
- Антибиотики: «Эритромицин», «Доксициклин».
- Антисептики: «Этиловый спирт», «Йодовый раствор».
- Синяя лампа — прогревание до 5 минут.
- Созревшее образование иссекают до здоровых тканей.
При образовании гноя часто назначается УВЧ, СМВ-терапия. Вскрывать не рекомендовано, гнойники находятся на различных стадиях созревания.
Фурункул и атерома: атерома образуется, когда нарушена работа выделительной системы сальных желез. Она внутри заполнена составом, схожим на кашицу с жировыми отложениями от 5 мм до 5-7 см. Образуется на участках головы, шее, на области между лопатками.
Причины возникновения атероматоза:
- травматизация луковицы вросшего волоса, блокирование оттока выделений;
- синдром Гарднера;
- сгущение секрета;
- дефекты при развитии;
- выдавливание образований, порез участка.
Атерома сдавливает сосуды, ткани, находящиеся вокруг образования.
Когда атерома воспаляется, происходит инфицирование, образование гноя, развивается абсцесс:
- боль;
- температура;
- гиперемия кожных покровов;
- припухлость;
- гной самопроизвольно выходит при вскрытии.
- гормональный сбой;
- чаще подвержены мужчины по причине особенности строения сальных желез;
- присутствие акне;
- микротрещины на коже;
- не придерживания личной гигиены;
- косметика для лица, дезодоранты.
Лечение на первой стадии патологии без гноя:
- Применение радиоволн.
- Лазерное лечение.
- Устранения хирургическим методом при помощи скальпеля.
При радиоволновой терапии отсутствуют побочные эффекты. Терапия проходит на протяжении 5 дней.
При наличии гноя применяется операция с надрезами и накладыванием швов.
Жировик отличается от фурункула тем, что проходит без болевых ощущений, он мягкий и подвижный, не спаян с соседними тканями. В диаметре достигают более 10 см, маленькие-1-5 см, воздействуют на нервные окончания, в результате возникает боль. Жировик выступает как косметический дефект, удаляют образование с капсулой, чтобы избежать новых образований.
Эффективен метод путем отсасывания. При помощи электроотсоса устраняется содержимое жировика. Способ не требует зашивания, не оставляет следов.
Различают липому, доброкачественную опухоль.
Особенности:
- мягкая консистенция;
- отсутствие болевых ощущений;
- легко сдвигается;
- чаще встречается в местах небогатых жировой тканью: спине, бедре, плечах.
Образование не опасно, не перерастает в раковую опухоль. При посещении сауны под воздействием тепла рассасывается самостоятельно. При больших размерах образований требуется вылущивание.
Бартолинит — воспаление железы большой половой губы влагалища.
Причины патологии:
- снижен иммунитет, перемерзание;
- кишечная палочка, трихомонады;
- через кровь и протоки попадает инфекция.
- ощущение неудобства;
- краснота;
- отечность половых губ;
- температура от 37,5 до 40°С.
Терапия зависит от стадии процесса:
- назначается УФО, УВЧ, магнитотерапия;
- антибиотики: «Метронидазол»,«Амоксициллин», «Офлоксацин»;
- компрессы с «Ихтиоловой мазью», «Вишневского мазью»;
Если присутствует нагноение, абсцесс устраняется хирургическим способом.
Чирей отличается от гнойника, прыща и проявлений других заболеваний. Отличия найти не сложно, если знать симптоматику и признаки, что указывают на болезнь. Для лечения фурункулов необходимо обследование у врача, установление причины патологии. Самостоятельное лечение чревато осложнениями.
Когда лимфоузлы находятся в естественном состоянии, выступают барьером бактерий, вирусов.
Причины воспаления:
- простудные заболевания;
- онкообразования;
- присутствие инфекции в организме;
- сбой в работе молочных желез.
При обычном состоянии лимфатической системы пациент не ощущает наличия внутренних узлов, они не прощупываются. При наличии патологии узлы становятся большими в размерах, к ним больно дотронуться, часто передвижения приносят дискомфорт.
Воспаление подмышечных зон часто вызывают фурункулы, тромбы, язвенные образования. Опасные заболевания ротовой полости кариес, стоматит, ангина, ОРЗ. При таких ситуациях требуется лечение болезни, тогда узлы придут в естественное положение.
При воспалении волосяных фолликулов происходит отражение на лимфоузлах:
Опасность составляют образования в груди. Их появление следует различать, срочно обратиться к врачу для осмотра.
На стадии формирования гноя происходит определение симптоматики:
- озноб;
- повышение температуры;
- пульсирующая боль в области узлов.
Важно разбираться в симптомах, они свидетельствуют о стадии процесса.
На ранних стадиях процесса пациенту назначают следующее лечение:
- Применение процедур электрофореза.
- Противовоспалительные мази, компрессы.
- Применяется аэрозоль «Хлорэтил».
- Прикладывается «Гепариновая мазь».
При наличии инфекции врач назначает антибиотики. Курс лечения составляет от 7 до 14 дней в зависимости от течения заболевания.
Парапроктит отличается от фурункула острым или хроническим воспалительном процессе жировой ткани таза, что окружает прямую кишку.
Причины: проникновение патогенных микроорганизмов к прямой кишке контактным, гематогенным или лимфогенным путем.
Провоцируют патологию заболевания:
- геморройные шишки;
- анальные трещины;
- экзема;
- контакт через анальное отверстие;
- болезни кишечника и мочеполовой систем.
Определить подкожный парапроктит можно по воспалению подкожной клетчатки перианальной зоны.
Признаки парапроктита:
- боль при дефекации, мочеиспускании;
- болит внизу живота;
- вялость;
- температура 37,5 С и выше;
- болезненные ощущения в заднем проходе.
Лечение предусматривает прием антибиотиков по рекомендации проктолога в зависимости от типа патологии: «Цефотаксим», «Гентамицин» и проведение операции по удалению гноя.
Мастоидит напрямую связан с воспалением сосцевидного отростка височной кости в результате инфицирования. Частой причиной воспаления становится острый средний отит.
- температура;
- интоксикация организма;
- пульсация;
- покраснение участка;
- отечное состояние;
- болевые ощущения в ухе.
Лечение патологии с помощью антибиотиков: «Цефаклор», «Цефтриаксон», «Цефуроксим». Избавиться при эндогенной природе патологии поможет операция на среднем ухе.
источник
В воскресенье, 11 февраля, заметил, что у меня что-то появляется под глазом, внешне похожее на прыщ. По ощущениям было похоже тоже на то. Легкая-легкая боль при прощупывании гигиенической палочкой. Фото: http://prntscr.com/ignflm
Прижёг салициловым спиртом 2%. На следующий день образование стало больше и краснее. Из-за увеличения или салицилового спирта — не знаю.
Фото: http://prntscr.com/ignfqc http://prntscr.com/ignfyl (понедельник)
Продолжал прижигать салициловым спиртом 2%. Уже точно не помню, но вроде боль при нажатии гигиенической палочкой небольшая таки была.
Дальше мною проводились неправильные действия, направленные против этого: был и муравьиный спирт, был и йод. Был и Левомеколь. Из-за чего схлопотал и ожог.
Смог обратиться к врачу в пятницу, 16 февраля, в виду работы и прочей бюрократии. Терапевт направил к дерматологу. Дерматолог бегло посмотрела, т.к. спешила, в течение минуты, сказала, что фурункул и направила к хирургу. Хирург удивился, почему к хирургу, а не к дерматологу ? В общем, как футбольный мяч пофутболили в разные поликлиники :\
Семейный врач (терапевт) в свою очередь выписала направление, ципрофлоксацин 500 мг, лоратадин и мазь Вишневского. Дерматолог только направила к хирургу, лекарства не выписывала, да и толкового осмотра как такового не было. В субботу утром был у хирурга. Врач сказал, что она не знает, что это: атерома или фурункул. Ещё до моего рассказала она почему-то сказала, что атерома. Как всё рассказал — начала сомневаться. Выписала бетадин и «горошину» левомеколя на ночь, сказав, что Мазь Вишневского ни в коем случае не применять (после назначения семейным врачом 1 раз успел ёё применить). И наблюдать 2-3 дня.
Еще в пятницу я заметил, что покраснение значительно спало (возможно, покраснение было из-за ожога. а возможно — и нет). Самое свежее фото (пятница): http://prntscr.com/ignhxf
Но узелок не уменьшился и прощупывается. Он практически безболезнен (я вообще не могу понять, боль ли это, либо я просто ощущаю тыкания в лицевую кость). Явного штыря фурункула не вижу, есть какая-то слабо дифференцируемая слабая белая точка, но штырь это или нет — понять не могу. Возможно, опять же эта точка — следствие обожженой кожи неправильными действиями.
В виду этих всех непоняток и отфутболиваний не могу понять, что это, т.к. показания врачей разнятся. Понимаю, что вопрос в Интернете — не идеальный выход, но всё же как совет. Подскажите, пожалуйста, в виду описанной истории и фото. Фурункул это или атерома? Правильные лекарства назначают на ваш взгляд? Если фурункул. то как быстро рассасывается? Какой врач лечит такие заболевания вообще? Я и сам думал, что дерматолог, но не понял, почему отфутболили у дерматолога к хирургу.
Атерома – это новообразование, которое локализуется в тканях сальной железы. Ее появление связано с нарушением оттока секрета, вследствие закупорки выходного отверстия протока. Лечение подразумевает оперативное вмешательство, так как при извлечении содержимого в образовавшейся капсуле вновь будет накапливаться отделяемый секрет. Домашние средства малоэффективны и могут применяться лишь для поддержания состояния до визита к специалисту.
Когда забивается проток, сальная жидкость скапливается внутри железы, ее увеличение со временем приводит к растяжению тканей и образованию органического вещества. Капсула атеромы похожа на шарик, киста подвижна, безболезненна, имеет четкие контуры. При вскрытии содержимого ощущается неприятный запах. В состав новообразования входит кератин, кожное сало, омертвевшие клетки, кристаллы холестерина, различные микроорганизмы.
Атерома бывает истинная (формирование происходит в эмбриональный период, киста имеет наследственный характер) и ложная (возникает при закупорке протока).
Основные причины появления опухоли:
Иногда возникновение атеромы происходит после незначительной травматизации кожи: царапины или ссадины.
ВАЖНО ЗНАТЬ! Шокирующая статистика — установлено, что более 74% заболеваний кожи — признак заражения паразитами (Аскарида, Лямблия, Токсокара). Глисты наносят колоссальный вред организму, и первой страдает наша иммунная система, которая должна оберегать организм от различных заболеваний. Е. Малышева поделилась секретом, как быстро от них избавиться и очистить свою кожу, оказывается достаточно. Читайте далее >>
Это обусловлено попаданием в проток железы частичек поверхностного слоя эпидермиса. Внутри протока клетки кожи вырабатывают кератин, который при взаимодействии с салом образует упругую консистенцию. Густая и плотная масса закупоривает проток, и эта смесь откладывается под кожей. Так как процесс формирования кератина и сальной жидкости не останавливается, то атерома постепенно увеличивается в размерах.
Главным условием для образования кисты является наличие сальных желез. Обычно атерома затрагивает:
Киста в большинстве случаев располагается на мочке уха, но может вовлекать в процесс и ушную раковину. В этом месте атерома редко представлена в качестве нескольких образований, обычно это жировик размером от 5 мм до 4 см. Опухоли в данной области наиболее подвержены травматизации. Их образование связано с:
При повреждении ушного образования опухлый участок увеличивается в размерах, больного беспокоит зуд, покраснение, жжение, болит ухо и область около него, в некоторых случаях повышается температура тела.
Волосяной покров головы самое популярное место выявления атером. Чаще всего подкожные образования носят множественный характер. После удаления мелких кист остается значительный риск рецидива. Но если обнаружен один большой жировик, то вероятность возникновения опухоли после лечения очень мала. Основными причинами образования выступают:
Образование в этом месте носит единичный характер. Локализация происходит на бровях, подбородке, щеках и носу. Несмотря на то, что киста не вырастает, удалять ее следует при первых же проявлениях болезни, так как при контакте с одеждой и другими раздражителями появляется высокий риск травматизации. Решившись на операцию на ранних стадиях, можно избежать косметического дефекта.
Иногда новообразование появляется как следствие при угревой сыпи или выдавливании прыщей, поэтому делать этого категорически не рекомендуется.
Атерома на веках может носить как единичный, так и множественный характер. Обычно она не подвержена спонтанному воспалению, но при попадании внутрь микроорганизмов пациенту грозит опасность, поэтому появление кисты на веках является показанием к необходимости хирургического вмешательства.
Одно из наиболее популярных мест образования атером — шея. Причиной проблемы обычно выступают внешние раздражители, воротники, шапки, повышенное потоотделение. Немедленного удаления требует воспаленная киста в зоне шее. В этот период помимо болевых ощущений следует опасаться попадания частичек кожи вовнутрь образования.
Локализация сальных желез происходит в плечевом отделе, здесь и образуются кисты. На спине диаметр жировика может достигать 10 см. Проблемы зачастую возникают при чрезмерной потливости.
Если на молочной железе образовалась атерома, то рекомендуется ее скорейшее удаление, так как при воспалении и прорыве кисты, экссудат может проникать в ткани груди, поражая их структуру. Отличить атерому от других образований можно с помощью мамограммы. Место ее образования будет затемнено, а плотность участка совпадет с плотность груди. На УЗИ она отображается как анэхогенная зона, которая плотно граничит с окружающими тканями и имеет ровные четкие границы.
на фото атерома молочной железы
Атерома соска у женщин может возникнуть при закупорке протока в период лактации, гормональных изменений. Мужская патология появляется при нестабильности метаболической системы и нарушении гормонального фона. Чаще всего здесь наблюдается скопление маленьких кист, нежели образование одной опухоли.
Самое редкое из всех атером, так как на ногах намного меньше сальных желез, чем, например, на шее, лице и голове. Диагностика усложнена, поэтому проблему можно заметить достаточно поздно. Возникает при некоторых заболеваниях внутренних органов, гормональных перестройках, несоблюдении гигиены и травматизации.
Из-за большого количества сальных и потовых желез под мышками образуется идеальная среда для возникновения кисты. Новообразование может достигать больших размеров и преобразовываться в гнойный процесс. У больного наблюдается повышение температуры, увеличение лимфатических узлов, гиперемия, появление болевых приступов, происходит интоксикация организма. Лечение включает не только удаление проблемы, но и корректировку симптоматики.
В области паха чаще образуется одиночная опухоль, на мошонке обычно диагностируют атероматоз. Появление атеромы у мужчин в этой зоне обусловлено чрезмерным потоотделением, механическими повреждениями в процессе натирания нижним бельем и большим количеством тестостерона. Образование редко превышает 1 см.
Атерома яичек обычно возникает в пубертатный период. Образования имеет способность к самоисчезновению, но при появлении воспалительного процесса лучше прибегнуть к лечению оперативным путем. В домашних условиях можно облегчить состояние, если не давать спариваться органу и соблюдать правила гигиены.
На половом члена атероматоз имеет белый или желтоватый оттенок. Внутри кист скапливаются белковые и жировые остатки распада, холестериновые кристаллы и коллагеновые волокна. Располагаются они на борозде головки пениса. Неэстетичный вид и воспалительный процесс после полового акта могут доставлять мужчине дискомфорт. В этой области редко проводится лечение, обычно рекомендации врача ограничиваются соблюдением личной гигиены и правильным побором нижнего белья.
Когда появляется большое количество маленьких кист, то такое явление называют множественным атероматозом.
Характерной особенность заболевания является скопление липидов на стенках кровеносных сосудов. Постепенно просвет сужается, отток крови нарушается, в таком состоянии может наступить ишемическая болезнь. Бляшками могут преобразовываться в тромб, при отрыве которого происходит закупорка сосуда. Локализация образований атероматоза преимущественно расположена на голове, подмышками, в паховой области.
Киста сальной железы обычно не доставляет дискомфорта больному. Распознать атерому можно по внешним признакам:
Если жировик воспаляется, то симптомы становятся более выраженными, у пациента отмечается:
Рост атеромы может продолжаться на протяжении многих лет, не нанося вред здоровью человека. Даже достигая 8 см в диаметре, она не ограничивает работу органов, что обусловлено ее поверхностным образованием.
Опасность возникает при воспалении капсулы. Помимо покраснения и отечности, образуется гнойник. Постепенно он выливается в смежные ткани или преобразуется в свищевой ход. При выходе гноя наружу ощущается неприятный запах. Если киста разрушает капсулу и впитывается во внутрикожный слой, то происходит отравление организма. Токсические вещества поступают в кровоток, в результате чего воспалительный процесс переходит в мышечную и костную ткань.
Липома образуется под кожей из жировых клеток. Иногда в процесс вовлечена костная, сосудистая и мышечная ткань. Локализация образований может происходить во внутренних органах, суставах.
Структура липомы неоднородная, рыхлая, разделенная на небольшие дольки, может деформироваться при сдавливании, атерома свою форму не меняет. При надавливании на образование липомы оно ускользает под пальцами, в то время как атерома практически не смещается с места.
Обычно при осмотре пациента врач может поставить диагноз, не прибегая к иным обследованиям. При появлении подозрений проводится гистологическое исследование образования, что помогает исключить фиброму, гигрому и липому.
Так как атерома – это доброкачественное образование, то при своевременной диагностике угрозы для жизни она не составляет. Тем не менее врачи рекомендуют избавляться от нее на ранней стадии. Это помогает избежать больших послеоперационных рубцов и снизить длительность реабилитационного периода.
Выделяют три основных способа избавления от кисты:
- обычная хирургическая операция;
- лазерное иссечение;
- радиоволновой метод.
Показанием к лазерной и радиоволновой процедуре служат атеромы небольшого размера. Операция занимает минимальное количество времени, как и реабилитационный период. На месте закупорки сальных желез остается маленький шрам. Манипуляцию осуществляют под местным обезболиванием. Если киста воспалилась или имеет большой размер, то рекомендуется хирургическое вмешательство.
Домашние средства не приводят к излечению от атеромы, так как не удаляют капсулу, в которой скапливается экссудат. Они направлены на прорывание кисты и снятия воспалительного процесса.
Примочки накладывают 2-3 раза в сутки.
Чеснок и лук полезны не только при простуде, из этих дешевых ингредиентов можно приготовить лечебную мазь.
Несколько зубчиков чеснока измельчатся на терке и смешиваются с растительным маслом. Смесь втирают массажными движениями. При появлении чувства зуда или жжения смывают теплой водой.
Или еще один рецепт. Измельченный запеченный лук и хозяйственное мыло смешивается в равных пропорциях. Полученную смесь накладывают на жировик. Повязку меняют два раза в сутки. Лечение продолжается до уменьшения симптомов.
Чтобы предотвратить возникновение атеромы необходимо:
Так как атерома имеет схожие признаки с липомой, при первых симптомах заболевания следует обратиться к врачу. Опытный специалист, проведя ряд обследований, поставит точный диагноз и назначит соответствующее лечение. Если вовремя не избавиться от кисты может начаться воспалительный процесс, что продлит процесс выздоровления. Домашние методы обычно не оказывают должного эффекта, они помогают уменьшить симптоматику, но не убирают причину болезни.
Атерома — это эпидермальная или фолликулярная киста, заполненная пастообразным веществом или собственными выделениями кисты.
То есть это подкожная капсула, содержащая творожистую массу. Этой творожистой массой являются скопившиеся выделения сальной железы, которые часто имеют неприятный запах. Иногда имеется по середине образования отверстие, из которого выделяется содержимое неприятного цвета и запаха. Иногда атеромы бывают множественными.
Причин появления атером множество. Чаще всего атерома возникает вследствие закупорки выводимого протока протока сальной железы или отека волосяного фолликула (мешочка). отек фолликула может произойти из-за повреждения. Как правило из одного фолликула (волосяного мешочка) растет один волос и после травмы и удалении волоса выход из мешочка может блокироваться, особенно на фоне повышенного содержания тестостерона. Оставшаяся часть сальной железы продолжает выделять сальные выделения и вследствие бывший фолликул увеличивается в размерах и превращается в большую атерому. Травма или разрыв самих сальных желез. Часть такой железы после травмы или воспалительного процесса (фурункул или карбункул) может оказаться под кожей, а так как железа продолжает работать и выделять сальный секрет — появляется атерома. На появление атером может также может влиять наследственный фактор и гормональный, как повышенное содержание тестостерона.
Содержимое атеромы наполняют выделения, как правило сальных желез. Как правило это жирные и ороговевшие вещества волокнистой структуры. Внешне эта смесь напоминает творог. Если в атерому проникла инфекция то содержимое превращается в гнойную массу различных цветов от белого до коричневого и с примесью крови.
Атеромы встречаются очень часто и у большинства людей на протяжении всей жизни, хотя бы одна появляется. Появляются они без видимой на то причины. Правда считается, что у мужчин появляется в два раза чаще. По возрасту — пик появления атером приходится на 20-30 лет, но обращаются люди к врачу чаще в более позднем возрасте, когда атеромы вырастают до внушительных размеров.
Атеромы чаще всего находят на волосистой части головы, лице, ушах, шее, плечах, спине и груди. У мужчин атеромы встречаются на мошонке. На волосистой части головы, если атерома находится длительное время — это может привести к потере волос на данном участке, непосредственно над атеромой.
Атеромы относятся к доброкачественным новообразованиям (не раковым), но они могут стать хроническим очагом инфекции, что ведет за собой другие осложнения. Атерома, даже если не заражена бактериальной инфекцией, может воспалиться и распухнуть. Во время воспаления атерому очень трудно удалять, поэтому операция в такой период может быть отложена. Серьезными осложнениями атеромы являются ее разрыв и инфицирование, которые могут привести к абсцессу и даже флегмоне. Очень редко атеромы могут привести к базальному и плоскоклеточному раку кожи, но так как это происходит редко, то гистологическое исследование атеромы не проводят.
Признаки и симптомы, указывающие на воспаление атеромы: это покраснение кожи над атеромой, отек, увеличение в размерах, боль, усиливающая при прикосновении, повышение температуры, выделение вещества над атеромой бело-серого цвета с неприятным запахом. Если у человека есть хоть один из перечисленных признаков — то требуется срочно обратиться к врачу-хирургу.
Врач проведет опрос, осмотр, поставит точный диагноз. Для диагностики атеромы иногда требуется ультразвуковое исследование, консультация онколога или дерматолога. После постановки диагноза врач назначит адекватное лечение. Если это будет хирургическое лечение — то расскажет как оно будет проводиться: в каком объеме, каким методом, под каким обезболиванием. Обязательно спросит о переносимости лекарственных средств, аллергии, наличия сопутствующих заболеваний, например сахарного диабета, приема лекарственных препаратов, влияющих на свертывающую систему крови. Последнее может оказаться противопоказанием к оперативному вмешательству. В соответствии общепринятыми протоколами лечения назначит предоперационное лабораторное обследование. После чего назначит дату операции или проведет в день обращения по возможности.
Операция обычно проводится амбулаторно и как правило, в большинстве случаев не требуется госпитализации.
Как долго будет проходить операция по удалению атеромы? Операция по удалению атеромы проводится, как правило в амбулаторных условиях, под местным обезболиванием. Продолжительность собственно оперативного вмешательства составляет 15-25 минут, но общее время, взятое совместно с подготовкой, с последующим наложением повязки, оформлением документации составляет 45-70 минут.
Удаление атеромы в большинстве случаев проводится под местным обезболиванием. Использование наркоза является нерациональным. Местное обезболивание представляет собой введение анестетика при помощи шприца с иглой в кожу и подкожную клетчатку окружающие и покрывающие атерому или проще говоря производится укол анестетиком. Общее обезболивание, то есть наркоз или регионарная проводниковая анестезия проводятся в случае наличия показаний, например при гигантской атероме.
В день операции, за 4 часа до собственно оперативного вмешательства, желательно ничего не есть и не пить. Перед самой операцией подписывается согласие на оперативное вмешательство и происходит фотографирование места, где располагается атерома.
Если произошло инфицирование атеромы, воспаление и образовался абсцесс, то удалить атерому не представляется возможным. В этом случае в стерильных условиях под местной анестезией атерому вскрывают, эвакуируют гнойное содержимое, промывают и дренируют. В послеоперационном периоде часто требуется назначение антибиотиков. Далее рана затягивается по законам гнойной хирургии, так называемым вторичным натяжением. В этом случае атерому нужно будет удалить через 3 месяца во избежание рецидива воспаления.
Плановая операция, как правило, проходит по следующему алгоритму:
- Подготовка и обработка операционного поля дезрастворами.
- Обезболивание области вокруг атеромы местными анестетиками.
- Производится разрез над атеромой Разрез в современных лечебных учреждениях может производиться как скальпелем, так и радиоволновым ножом Surgitron (Сургитрон) или лазером.
- Далее происходит выделение и вылущивание атеромы. Атерома может будет удалена двумя различными способами: без нарушения оболочек целиком, или с извлечением содержимого атеромы в первую очередь и оболочек во вторую. Последний метод используется, если произведен маленький разрез кожи или атерома фрагментирована.
- Далее проводят гемостаз — то есть останавливают кровотечение из поврежденных сосудов, если таковы были.
- Обрабатывают рану дезрастворами.
- Накладывают швы на рану если требуются. В зависимости где была расположена атеромы накладывают рассасывающиеся, косметические, обычные или усиленные швы (особенно на частях тела, которые активно задействованы в движении организма, например в подмышечных впадинах и на пояснице).
- Накладывают асептическую повязку на рану или наклейку, в зависимости от места расположения бывшей атеромы. При маленьких разрезах или на волосистой части головы повязку не накладывать.
В области разреза, сразу после операции остается небольшой рубец, который со временем должен исчезнуть. Как долго будет исчезать — это зависит от индивидуальных особенностей организма.
После удаления атеромы, в образовавшейся полости может скопиться тканевая жидкость со сгустками крови. Опасность скопления этой жидкости в том, что данная жидкость является потенциально идеальной средой для развития инфекции. Чтобы эта жидкость не скапливалась — накладывается давящая повязка или дренажи, по которым в течение ближайших суток данная жидкость вытекает и тем самым предотвращается возможность образования инфекционного очага.
После удаления атеромы в течение первых суток может отмечаться небольшое повышение температуры тела. Но если подъем температуры поднимется до высокой отметки (38 гр), возникнут отечность и боль в области послеоперационной раны, то следует в срочном порядке обратиться к хирургу, который делал операцию, для исключения проникновения инфекции в послеоперационную рану, даже несмотря на то, что воспаление и инфицирование послеоперационной раны происходит редко. В таком случае, после осмотра, доктор может назначить применение антибиотиков.
Для профилактики и предотвращения появления атером рекомендуется выполнять чистку кожи лица у косметолога и тщательно мыть лицо в домашних условиях, особенно при наличии угревой сыпи и жирной коже. Многие врачи рекомендуют снизить в употреблении жирной пищи и с большим количеством углеводов.
Обязательно пройдите консультацию квалифицированного специалиста в области кожных заболеваний в клинике «Семейная».
Если вы не нашли нужной информации среди ответов на этот вопрос. или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос. и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 43 направлениям: аллерголога. венеролога. гастроэнтеролога. гематолога. генетика. гинеколога. гомеопата. дерматолога. детского гинеколога. детского хирурга. детского эндокринолога. диетолога. иммунолога. инфекциониста. кардиолога. косметолога. логопеда. лора. маммолога. медицинского юриста. нарколога. невропатолога. нейрохирурга. нефролога. онколога. онкоуролога. ортопеда-травматолога. офтальмолога. педиатра. пластического хирурга. проктолога. психиатра. психолога. пульмонолога. сексолога-андролога. стоматолога. уролога. фармацевта. фитотерапевта. флеболога. хирурга. эндокринолога .
Атерома (или фурункул \ лимфоузел) на ГОЛОВЕ.
Спасайте! Кто что об этом знает!
У меня недели 2 шарик был. не первый раз появляется и проходит.
Было как-то года 4 назад..заболел. пошла в больницу в приемный покой..сама. оплатила аж вперед операцию. пришла в кабинет, хирург посмотрела,посмеялась, сказала что не будет резать,тк это лимфоденит. прописала антибиотики. прошло и забыла.
Повторялось редно. но было..все тоже самое и в том же месте.
Месяц назад воспалилось снова. чуть прошло и снова больше стало.
Неделю пугает состояние. последние 2 дня стало болеть..БОЛЕТЬ. тянет и болит. покраснение есть.
Пошла к хирургу. в 122ю. утром. зав.отделением хирургии.
Посмотрела. сказала,что есть небольшой отек. надо его снимать. дала время до пятницы. водкой примочки делать. (это было вчера утром).
Сказала что это скорее всего Атерома. под вопросом написала Лимфоденит. тк пока из-за отека не понятно.
Успокоила. сказала что пока оперировать не бдет. тк на это нет показаний. в пятницу решим.
У меня реально сег болит чуть сильнее..просматривается красная точка. гнойничка нет.
Не понимаю. боюсь,а вдруг лопнет. вдруг это фурункул. вдруг абсцесс.
ЧТО ДЕЛАТЬ? Как доверять врачу.
Читала,что атерома НЕ болит. а у меня болит. температуры нет. шишка не горячая. отек есть. шишка растет не вверх, как на фото в инете! Она просо есть и воспалительный процесс какой то.
Широко распространено народное название фурункула — «чирей». Это заболевание встречается чаще у взрослых, причем у мужчин более часто, чем у женщин. Рост заболеваемости фурункулами приходится на осень и весну.
Вместе с остиофолликулитом. гидраденитом. фолликулитом. сикозом и стрептококковым импетиго фурункул относится к пиодермиям — группе дерматологических заболеваний гнойно-воспалительного характера. Если остиофолликулит и фолликулит представляют собой поражение исключительно волосяного фолликула, то фурункул протекает с вовлечением в гнойный процесс окружающих фолликул тканей и нередко является осложнением этих заболеваний. Также развитие фурункула может осложнить другие стафило- и стрептодермии .
Основной причиной появления фурункула является стафилококковая инфекция. В ходе многочисленных исследований, которые постоянно проводит дерматология. было доказано, что стафилококки в норме присутствуют на поверхности кожи человека. При этом лишь 10% от общего числа стафилококков являются патогенными микроорганизмами. У пациентов с фурункулами это соотношение изменено и число патогенных стафилококков зачастую достигает 90%. Подобное нарушение микрофлоры кожного покрова может развиться в результате загрязнения кожи, ее дополнительного инфицирования или при снижении реактивности иммунной системы.
Снижение иммунитета, в свою очередь, может быть обусловлено хроническими заболеваниями и инфекционными процессами в организме (туберкулезом. хроническим пиелонефритом. бронхитом. гепатитом. синуситом. тонзиллитом и т. п.); метаболическими нарушениями (сахарный диабет. эндокринное ожирение ); длительной терапией глюкокортикостероидами; применением цитостатиков и других медикаментозных препаратов, направленных на подавление иммунной системы (у пациентов с лимфомой. раком желудка. аденокарциномой почки. раком молочной железы. саркомой матки и другими онкологическими заболеваниями).
Проникновению стафилококков в волосяной мешочек с образованием фурункула может способствовать мацерация кожи при повышенном потоотделении и ее микротравмирование: расчесы при дерматологических заболеваниях с выраженным зудом (экзема. атопический дерматит. чесотка. паховая эпидермофития. почесуха ), царапины, порезы и потертости. Фурункулы в области носа и ушной раковины могут развиться в результате постоянного воздействия на кожу слизисто-гнойного отделяемого из носа или уха при хроническом рините. аденоидах. гайморите. отите .
Появление фурункула возможно практически в любом месте на коже человека. Наиболее часто он возникает там, где происходит трение, потливость или загрязнение кожи. Это лицо, шея, подмышечные и паховые области, бедра, ягодицы, поясница, грудь. В своем развитии фурункул проходит 3 стадии: инфильтрацию, нагноение и некроз, заживление. Весь процесс его развития обычно занимает не более 10 дней.
Стадия инфильтрации фурункула начинается с появления ярко-красной инфильтрации вокруг устья волосяного фолликула. Инфильтрат увеличивается в размерах (до 1-3 см в диаметре), уплотняется, становиться все более болезненным, сопровождается отеком окружающих его тканей и чувством покалывания. Наиболее выраженная отечность наблюдается при расположении фурункула на лице: в области век, губ, щек.
Стадия нагноения и некроза фурункула наступает спустя 3-4 дня от момента его появления. Она характеризуется формированием типичного для фурункула гнойно-некротического стержня, выходящего на поверхность кожи в виде пустулы. В этот период отмечается подъем температуры тела до 38° С и резко выраженная болезненность в области фурункула. Возможны общие симптомы интоксикации: недомогание, слабость, головная боль. ухудшение аппетита. На пике клинической картины фурункула происходит вскрытие его покрышки. Через образовавшееся отверстие изливается гной и выходит некротический стержень. После этого инфильтрация, отечность, болезненность и общая симптоматика быстро проходят, начинается процесс заживления.
Стадия заживления фурункула протекает с образованием грануляционной ткани в кратере, оставшемся после его вскрытия. В течение 3-4-х дней на месте фурункула образуется рубец. Вначале он имеет заметную красно-синюю окраску, но постепенно бледнеет и может стать практически незаметным.
В отдельных случаях течение фурункула может быть стертым и не сопровождаться образованием некротического стержня. При образовании фурункула в ушной раковине к его симптомам присоединяется интенсивная боль в ухе, иррадиирующая в височную область и челюсти. Иногда отмечается диффузная головная боль. Фурункул может перекрывать слуховой проход, что сопровождается ухудшением слуха.
Не смотря на кажущуюся простоту заболевания, даже одиночный фурункул может быть причиной серьезных осложнений. Наиболее часто осложняются фурункулы, расположенные в области носогубного треугольника и на слизистой преддверия носа. Развитию осложнений нередко способствуют попытки выдавливания фурункула, его неадекватное местное лечение, травмирование во время бритья.
По локализации процесса все осложнения фурункула разделяют на местные (абсцесс. карбункул. рожа. флегмона ), отдаленные (лимфаденит. лимфангит. флебит ) и общие (фурункулез. поражения головного мозга, абсцессы во внутренних органах, сепсис ).
Местные осложнения возникают в связи с тем, что отделяемое фурункула содержит патогенные стафилококки и может стать причиной инфицирования других участков кожи. Слияние нескольких фурункулов приводит к более обширным гнойным поражениям кожи, таким как карбункул, абсцесс, флегмона мягких тканей. Множественный характер фурункулов расценивается как фурункулез.
Переход инфекции с фурункула на лимфатические сосуды и вены обуславливает развитие лимфангита, лимфаденита, флебита и тромбофлебита. Наиболее опасным является распространение стафилококковой инфекции по артериальным сосудам с развитием метастатических абсцессов, пиелонефрита. сепсиса. Фурункулы, локализующиеся на лице, могут осложниться арахноидитом. менингитом. абсцессом головного мозга .
При обнаружении признаков воспаления кожи пациенту следует обратиться к дерматологу. Врач установит диагноз, основываясь на осмотре и дерматоскопии пораженной области. Для определения этиологии возбудителя производится бакпосев отделяемого фурункула. Рецидивирующие и множественные фурункулы являются показанием для общего обследования пациента с проведением клинического анализа крови и мочи, анализа крови на сахар. бакпосева мочи. фаринго- и риноскопии. рентгенографии придаточных пазух носа, флюорографии. УЗИ органов брюшной полости и почек. При необходимости пациента дополнительно консультируют эндокринолог. гастроэнтеролог. пульмонолог. отоларинголог и другие специалисты. Развитие осложнений может потребовать проведения посева крови на стерильность, КТ почек. МРТ головного мозга. люмбальной пункции .
В большинстве случаев при фурункуле ограничиваются местным лечением, которое осуществляется в соответствии со стадиями заболевания. В стадии созревания фурункула на него накладывают ихтиоловые повязки, применяют сухое тепло, УВЧ-терапию. После его вскрытия накладывают повязки с гипертоническим раствором натрия хлорида, турунды с мазью, содержащей хлорамфеникол в сочетании с метилурацилом. При затруднительном отхождении некротического стержня показаны протеолитические ферменты: трипсин, химотрипсин. Лечение в стадии заживления фурункула проводят антибактериальными и заживляющими средствами.
При множественных и рецидивирующих фурункулах лечение должно включать терапию, направленную на повышение иммунитета. С этой целью применяется аутогемотерапия. лазерное и ультрафиолетовое облучение крови (ВЛОК и УФОК ), введение гамма-глобулина, стафилококкового анатоксина или вакцины. Медикаментозная иммуномодулирующая терапия назначается в соответствии с результатами иммунограммы. Системная антибиотикотерапия проводится в случае большого, рецидивирующего или осложненного фурункула, а также при его локализации на лице. Одновременно с лечением фурункула осуществляется коррекция сопутствующих заболеваний и купирование осложнений.
К профилактическим мероприятиям, направленным на предупреждение появления фурункула, относятся: соблюдение гигиены кожи, соответствующий уход за кожей при гипергидрозе и повышенном салоотделении, обработка повреждений кожи антисептиками, своевременное и адекватное лечение поверхностных форм пиодермии, коррекция обменных нарушений и терапия хронических заболеваний, здоровый образ жизни, позволяющий сохранить высокий иммунитет.
Профилактика осложнений заключается в первую очередь в предупреждении травмирования фурункула и распространения инфекции. Самолечение не рекомендуется. Необходимо своевременное обращение к врачу-дерматологу и соблюдение его назначений.
Если человеку поставили диагноз атерома, естественно, он задастся вопросами — что такое атерома, насколько она опасна и способна ли стать злокачественной? Патология может образовываться как у мужчин, так и у женщин, более того, новообразование возникает и у грудных детей. Рассмотрим, что представляет собой атерома, каковы симптомы патологии, какой врач поможет поставить точный диагноз и что за лечение даст эффективные результаты?
Атерому у человека провоцирует ряд причин, но вследствие воспалительного процесса в сальных железах.
Атерома или киста сальных желез — образование доброкачественной этиологии, которое образуется в результате нарушения проходимости протоков сальных желез. Атеромы появляются в подкожном слое, место их формирования может быть любым, но чаще опухоли локализуются в тех местах, где располагается много сальных желез. Формированию атером способствует наследственная предрасположенность, когда в роду у человека эта патология распространена.
Существует и психосоматика развития различных болезней. Так, причина появления атеромы — накопленные обиды и разочарования в жизни.
Атерома выглядит как круглый мешочек под кожей, наполненный кожным салом и отмершими клетками эпителия. Если новообразование не лечить, оно увеличивается в размерах, при этом плотные ткани мешочка повреждаются, развивается воспаление, которое может перейти на внутренние органы, что чревато тяжелыми последствиями. Чтобы определить, злокачественная или доброкачественная опухоль развивается на теле у человека, стоит обратиться к врачу и пройти диагностическое исследование.
Условиями для роста атеромы могут стать проблемы с кожей, недостаток гигиены, слабый иммунитет. Вернуться к оглавлению
Причины атеромы многочисленные, патология появляется у людей любого возраста и пола, но перед этим в организме должны пройти определенные процессы, которые дадут толчок к развитию заболевания. Это могут быть гормональные сбои, например, в период полового созревания или вынашивания ребенка, а также во время менопаузы, когда организм больше всего подвержен стрессу и колоссальной гормональной перестройке. Другие причины возникновения атеромы такие:
источник
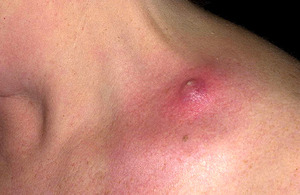 пониженный иммунитет;
пониженный иммунитет;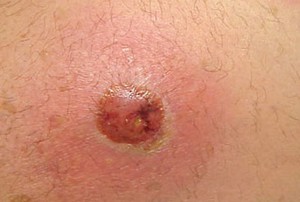 отказ от синтетического нижнего и постельного белья;
отказ от синтетического нижнего и постельного белья;



