Диффузный перитонит бактериального происхождения едва ли представляет дифференциально-диагностические затруднения. Сильно чувствительный к давлению, вздутый, болезненный уже при малейшем прикосновении живот с выраженным симптомом Щеткина — Блюмберга всегда наводит на правильный диагноз. Faciesabdominalis в этих случаях особенно резко выражено. Больные с перитонитом тщательно избегают всяких движений; они поверхностно дышат; они не пытаются уменьшить боли с помощью надавливания на живот кулаком. Ноги их часто притянуты и неподвижны.
Описанная картина характерно отличается от поведения больных при спазматических болях в животе, исходящих из внутренних органов (желчнокаменная болезнь, почечнокаменная болезнь, начинающаяся обтурационная непроходимость кишечника). При аускультации — полное отсутствие шумов в кишечнике (Зловещая «мертвая тишина»). Температура постоянно повышена, причем ректальная на 1—2° выше, чем подмышечная. Лейкоцитоз достигает высоких цифр.
Наиболее частая причина общего перитонита — прободение язвы желудка или двенадцатиперстной кишки. Реже — перфорации кишечника при язвенных процессах (брюшной тиф, туберкулез или рак).
Менее бурно протекают пневмококковые перитониты, которые большей частью развиваются не первично, а присоединяются к пневмококковой бактериемии при пневмонии или нефрозе. Поражаются преимущественно дети. У пожилых больных со сниженной сопротивляемостью симптомы пневмококкового перитонита настолько отступают на задний план, что по сравнению с симптомами основного страдания ускользают от внимания.
Трудную диагностическую проблему может представить туберкулезный перитонит. Как правило, заболевание начинается остро, но в некоторых случаях постепенно. В одном недавно наблюдавшемся нами случае, в котором непосредственным поводом к развитию перитонита был, очевидно, вскрывшийся деструктивный туберкулезный аднексит, начало заболевания было очень точно указано больной (боли в половине третьего ночи). Асцит образуется быстро. Абдоминальные симптомы, однако, никогда не бывают столь выраженными, как при бактериальном перитоните; несмотря на иногда резкое напряжение живота, симптомы раздражения брюшины мало выражены. Спонтанные боли также обычно слабые или совсем отсутствуют. РОЭ резко ускорена. Число лейкоцитов остается нормальным или лишь незначительно повышено. Токсические изменения нейтрофилов отсутствуют. Асцитическая жидкость серозная, желтоватого цвета с положительной реакцией Ривальта, с удельным весом выше 1016, без обнаруживаемых бактерий. В опытах на животных и при посевах удается более чем в 90% подтвердить туберкулезное происхождение асцита.
При хронически-продуктивной форме образование асцита отступает на второй план. По всему животу пальпируются малоболезненные узлы. Раньше или позже часто возникают явления странгуляционной непроходимости кишечника. За исключением острого перитонита экссудат с высоким содержанием белка чаще всего туберкулезного происхождения. Диагноз окончательно уточняется при лапароскопии.
Карциноматоз брюшины (при метастазах опухолей) также протекает с большим содержанием белка в аецитической жидкости, однако при этом экссудат большей частью геморрагический.
Карциноматоз брюшины часто очень трудно диагностировать. Жалобы обычно нехарактерны и не поддаются точной локализации. Боли редко бывают интенсивными. Живот вздут, нередко удается прощупать более крупные узлы (сальник). Эти узлы вследствие хорошей подвижности сальника обычно уходят в сторону из-под пальпирующего пальца. При несомненном обнаружении асцита подозрение на карциноматоз брюшины особенно велико, если можно исключить обе наиболее частые причины хронического, медленно развивающегося асцита — цирроз печени и застойную печень. Нахождение в аецитической жидкости опухолевых клеток окончательно выясняет диагноз. Оценка клеток в асцитическом пунктате надежна только в очень опытных руках. О критериях распознавания опухолевых клеток в пунктатах.
Транссудат, т. е. асцит с малым содержанием белка (удельный вес ниже 1015, отрицательная реакция Ривальта, содержание белка ниже 2,5 г%), является следствием повышенного давления в воротной вене. Транссудаты встречаются, таким образом, при тромбозе воротной в е н ы, циррозе печени, гемодинамической сердечной недостаточности, при процессах, препятствующих извне оттоку из воротной вены (адгезивный перикардит).
После частых пункций при циррозе печени в транссудате нередко также увеличивается содержание белка, что не имеет особого клинического значения. Однако, если одновременно повышается температура, это подозрительно на нередко наслаивающийся туберкулезный перитонит.
Хилёзный асцит указывает на затрудненный отток хилуса через грудной проток, большей частью вследствие сдавления увеличенными лимфатическими узлами или карциноматозным процессом; лейкозы и заболевания почек также могут протекать с хилёзным асцитом, патогенез которого остается не вполне ясным. В тропических странах в качестве этиологического фактора надо иметь в виду также филяриоз.
От истинного хилёзного асцита вследствие разрыва грудного протока или кишечных лимфатических сосудов следует отграничить псевдохилёзный асцит. При псевдохилёзном асците молочновидное помутнение возникает преимущественно вследствие изменений белка, а не в результате патологического увеличения содержания жира. Следующие критерии позволяют их различить.
I. Воспаление брюшины:
бактериальное при перфорациях желудка и кишечника:
— аппендицит,
— язва желудка и двенадцатиперстной кишки,
— дивертикулит,
— язвенный колит,
— эмпиема желчного пузыря;
— туберкулез.
II. Венозный, застой:
гипертония воротной вены:
— до вхождения в печень (предпеченочная) (тромбоз, дефекты развития, опухоли, поражения лимфатических узлов со сдавлением воротной вены),
— внутрипеченочная (циррозы, гепатиты),
— после выхода из печени (послепеченочная) (синдром Budd — Chiari);
гемодинамическая недостаточность сердца:
— все формы.
— pericarditis constrictiva.
III. 3атруднение лимфооттока с хилёзным асцитом.
IV. Карциноматоз брюшины.
V. Билиарный (желчный) перитонит (при проникновении желчи в брюшную полость).
VI. Гемоперитонеум.
источник
Асцит – это накопление жидкости в брюшной полости, вызванное, как правило, циррозом печени, но также может быть симптомом других заболеваний.
Рассмотрим виды и причины накопления жидкости в брюшной полости и мы проанализируем симптомы и типичные признаки.
Асцит – это медицинский термин, используемый в гастроэнтерологии для обозначения патологическогонакопление жидкости в брюшной полости.
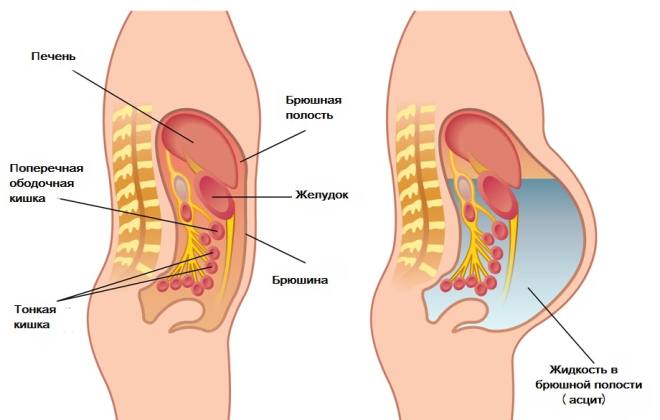
Функцией жидкостей в брюшной полости является обеспечения свободного скольжения мембран брюшины и внутренних органов. В нормальных условиях в брюшной полости находится от 10 до 30 миллилитров жидкости, а в некоторых случаях тяжелого асцита может скопиться свыше 10 литров.
Накопление жидкости происходит двумя путями:
- Экссудация, то есть образование экссудата – жидкости, которая исходит из кровеносных сосудов, ввиду увеличения их проницаемости при местном воспалительном процессе. Воспаление, как известно, связано с образование целого ряда химических медиаторов, включая гистамин. Их задача – повысить проницаемость тканей для того, чтобы клеткам иммунной системы было проще достигать места воспаления. Увеличение проницаемости приводит к тому, что стенки кровеносных сосудов начинают пропускать сыворотку крови. Отсюда появляется асцитическая жидкость, которая в таких условиях богата белками, а также клетками крови (в частности, альбумин и лейкоциты).
- Транссудация, то есть образование транссудата, который также имеет сосудистое происхождение, но выделяется без воспаления, а вследствие увеличения гидростатического давления внутри сосуда. Асцитическая жидкость, образованная таким образом, бедна на белки и клетки крови, и, следовательно, имеет более низкий удельный вес.
Разницу между концентрацией альбумина в асцитической жидкости используют для оценки формы происхождения. Этот параметр обозначается как SAAG. Если значение SAAG ниже 1 мг/дл, то это экссудат, и, наоборот, если SAAG больше 1 мг/дл – это транссудат.
Общепринято классифицировать асцит в зависимости от его тяжести, т.е. в зависимости от объема жидкости, накопленной в брюшной полости.
Симптомы, которыми проявляется асцит, конечно, сильно зависят от тяжести состояния. Если асцит легкой степени заболевания, то не проявляется никаких симптомов, его трудно выявить даже с помощью инструментальных обследований, помогает только УЗИ или КТ брюшной полости.
Если асцит является серьезным, сопровождается следующими симптомами:
- Вздутие и тяжесть живота.
- Вздутие, разбухание и увеличение объема живота.
- Проблемы с дыханием из-за давления содержимого брюшного полости на диафрагму. Сдавливание приводит к диспноэ (одышка, короткое и быстрое дыхание).
- Боли в животе.
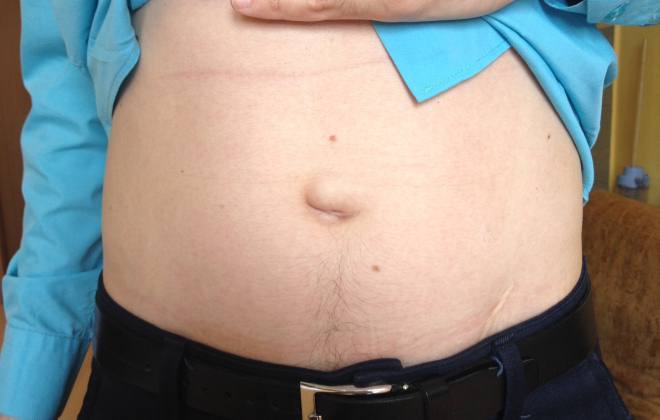
- Плоский пупок.
- Отсутствие аппетита и мгновенное ощущение сытости.
- Опухшие лодыжки (отёк) из-за избытка жидкости.
- Другие типичные симптомы заболевания, такие как портальная гипертензия (сопротивление прохождению потока крови) при отсутствии цирроза печени.
Если накопление жидкости в брюшной полости не превышает минимальный порог, что составляет около полулитра, то говорят о легком асците, который можно обнаружить только с помощью УЗИ брюшной полости. В случае объемов, превышающих указанный, диагностика возможна без дополнительных исследований.
Специалист, к которому вам следует обратиться, – это гастроэнтеролог. Он сформулирует диагноз и займётся поиском болезни, которая привела к накоплению жидкости в брюшной полости, воспользовавшись:
Анамнезом – история болезни пациента и семьи, информация о перенесённых заболеваниях, применяемой терапии, образе жизни, например, злоупотребление алкоголем, и др.
Анализом симптомов: асцит характеризуется рядом «безошибочных» признаков:
- Лягушачий живот. Его видно, когда пациент лежит на боку. В этом положении жидкость в брюшной полости стекает к одному боку и живот приобретает форму, похожий на лягушку или жабу.
- Тупой звук – характерный для бочки, заполненной жидкостью.
- Барабанный звук – типичный для пустой бочки или полости, содержащей газ.
- Звук всплеска – если ударить ладонью, а с другой стороны приложить ладонь.
Сформулированная гипотеза будет подтверждена серией клинических исследований:
Анализ крови, направленный на оценку:
- функций печени – ферменты (трансаминазы) и белки (альбумин, факторы свертываемости крови);
- функции почек – креатинин, азотемия;
Общий анализ крови – количество корпускулярных клеток в крови.
Концентрация электролитов – натрий, калий, хлор, которые влияют на задержку жидкости.
Исследование проколом. Заключается во введении через брюшную стенку тонкой иглы для получения образца жидкости и её анализа.
В частности, выполняют следующие анализы:
- Поиск и оценка концентрации альбумина.
- Посев культуры с целью обнаружения возможных инфекций и их возбудителей.
- Цитологический анализ для выявления возможных новообразований.
- Поиска и подсчет клеток крови, таких как лейкоциты.
- Поиск амилазы. Наличие амилазы, фермента, ускоряющего реакции распада сложных сахаров, является признаком повреждения поджелудочной железы и, следовательно, панкреатита.
Болезнью, которая наиболее часто приводит к асциту, является цирроз печени, на самом деле, более 70% пациентов с проблемами скопления жидкости в брюшной полости страдают от осложнений цирроза, и половина больных циррозом сталкивается с асцитом.
Однако, асцит также может иметь множество других причин, и все очень серьёзные, например: опухоли брюшной полости, сердечная недостаточность, и др.
В следующей таблице мы собрали основные причины (патологии, которые вызывают проблему), дали краткое описание и основные симптомы, которые сопровождают асцит.
Причины, которые определяют накопление жидкости в брюшной полости вследствие транссудации:
Цирроз печени. Нарушение физиологической структуры тканей печени, которая заменяется на фиброзную ткань, и происходит постепенная утрата функций органа. Причин этого процесса несколько – наиболее распространенными являются: вирусный гепатит и хронический алкоголизм.
- Асцит
- Портальная гипертензия
- Желтуха
- Низкий уровень тромбоцитов и проблемы свертывания крови (синяки, петехии, кровоточивость)
- Отёк (накопление жидкости) нижних конечностей
- Проблемы кожи
- Аномальное развитие молочных желез у мужчины
Синдром Бадда-Киари. Окклюзия вен, которые отводят бедную кислородом кровь из печени. Причины заболевания многочисленны и не всегда их удаётся идентифицировать (остаются незамеченными у половины пациентов).
- Асцит
- Боли в нижней части живота
- Увеличение печени
- Повышенные уровни ферментов печени, особенно трансаминаз
- Энцефалопатия. Синдром характеризуется нарушениями в работе мозга, такими как потеря познавательных способностей, изменения личности, сонливость, и др.
Сердечная недостаточность. Неспособность сердца обеспечить дальность прохождения крови, необходимую организму для нормального выполнения своих функций. Наиболее распространенной причиной сердечной недостаточности является состояние после инфаркта миокарда.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отек нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Перикардит. Хронического воспаления на перикард (оболочки сердца), что мешает расслаблению желудочков.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отёк нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Детский маразм или синдром Квашиоркора: Развивается из-за недополучения белка. В развитых странах практически не встречается, но довольно распространен в Африке.
- Асцит
- Увеличение печени
- Проблемы иммунной системы (невозможность развития некоторых типов антител)
- Задержка в психическом развитии
Причины, которые определяют накопление жидкости в брюшной полости ввиду экссудации:
Рак органов брюшной полости: злокачественные опухоли и метастазы. В этом случае говорят о неопластическом асците.
Туберкулез кишечника: кишечные инфекция от микобактерии Коха.
Хронический панкреатит: хроническое воспаление поджелудочной железы, которое может иметь различные причины.
- Асцит
- Боль в животе
- Желтуха
- Чередующиеся диарея и запоры.
- Чрезмерные уровни азотистых веществ в фекалиях.
Серозит и, в частности, перитонит. Серозное воспаление тканей брюшины, которое может быть спровоцировано многими аутоиммунными заболеваниями, такими как системная красная волчанка, ревматоидный артрит, болезнь Крона и др.
Гипотиреоз: слабое функционирование щитовидной железы с замедлением обмена веществ.
- Асцит
- Плевральный выпот
- Усталость
- Увеличение веса
- Ощущение постоянного холода (холодные руки и ноги)
- Брадикардия. Снижение частоты сердечных сокращений
- Отек конечностей
- Охриплость
- Проблемы с концентрацией внимания и потеря памяти
Так как асцит – это симптом, лечение предполагает терапию в направлении основного заболевания. Так, например, если асцит является следствием цирроза, то требуется пересадка печени, если же имеет место опухолевый асцит, необходимо провести хирургическое удаление опухоли и восстановительное лечение.
Однако, очень часто необходимо лечить симптом, тогда поступают следующим образом:
- Постельный режим.
- Диета с низким содержанием соли и, следовательно, с низким содержанием натрия. Это увеличивает диурез и, следовательно, способствует ликвидации жидкости, скопившейся в брюшине.
- Приём диуретиков. Наиболее часто используется спиронолактон.
- Терапевтический парацентез. Заключается в удалении с помощью иглы асцитической жидкости, скопившейся в брюшной полости. Используется в случае сильного напряжения в животе, больших объемов жидкости или нечувствительности пациента к действию мочегонных средств.
источник
Асцит брюшной полости – это скопление жидкости за брюшиной. Этот процесс происходит из-за патологических изменений во внутренних органах. Трассудат скапливается вследствие нарушения кровообращения или лимфотока. Причины бывают разные. На асцит брюшной полости указывает большой раздутый живот. С течением болезни его объемы увеличиваются.
Асцит брюшной полости прозвали водянкой. Что это и почему такое происходит? Чаще всего к водянке приводит цирроз печение. Причиной скопления жидкости в брюшном пространстве бывают опухоли. Иногда причиной застоя транссуда становится сердечная недостаточность. За брюшной стенкой так же скапливается хилезный экссудат, выделяемые лимфатическими сосудами.
Это основные причины патологии. Другие причины встречаются значительно реже. Механизмы сбора асцитической жидкости продиктованы основной болезнью. Крайняя степень асцита называется анасарка. Это тяжелый отек, в результате которого скапливается много выпота. При анасарке человека срочно госпитализируют в реанимационное отделение.
Асцит описан в Международном Классификаторе болезней. Его код по МБК 10 R 18. Международный нормативный документ принят на территории России в 1999 году.
Не одно заболевание не достигает сразу своего пика. Оно проходит стадии развития. В своей кульминации типичный асцит брюшной полости проходит следующие стадии:
- Транзитный асцит. Это самая ранняя стадия проявления болезни. Объем выпота достигает всего 400 мл. Визуально никакие изменения не заметны. Их обнаруживают при специальном обследовании. Транзитный асцит брюшного пространства хорошо поддается лечению. Больному необходимо придерживаться строгой диеты и контролировать водно-солевого баланса.
- Умеренный асцит. На этой стадии болезни живот сильно увеличен. Патология успешно лечится. Иногда требуется выведение влаги из брюшной области. При отсуствии должного лечения, умеренный асцит приводит к сбоям в мочевыводящей системе и переходит на следующую стадию.
- Напряженный асцит. Это последняя степень развития болезни. Объемы скапливаемой жидкости постоянно возрастают. Удалить их терапевтическим путем невозможно. Для лечения проводится лапарацентез. Это диагностико-хирургическая манипуляция, целью которой является удаление выпота и выявление патологий внутренних органов.
Рефрактерный асцит – достаточно редкое явление. Он возникает только у десятой части больных. Объемы выделяемой мочи недопустимы маленькие. Это происходит несмотря на бессолевую диету и мочегонные препараты. При возникновении такой патологии в первую очередь обследуют почки. Важно исключить все причины, которые способны вызвать такое состояние.
Патогенез асцита брюшного пространства сложен. Эта патология – следствие других болезней. К такому результату приводят заболевания почек, поджелудочной железы, с печени, сердца, селезенки, органов малого таза.
Причин возникновения у брюшного асцита много:
- Хроническая сердечная недостаточность. При этой патологии сердечная мышца сильно ослаблена. Она не может перекачать нужный объем крови. ХСН нарушает кровоток. Кровь застаивается. Это становится причиной увеличения объема жидкости в брюшной полости.
- Опухоли. Они сжимают сосуды. Это объясняет, почему происходит сбой в оттоке жидкости. Транссудат начинается собираться в брюшной полости.
- Перитонит. При перитоните воспаляются капилляры. В воспаленном состоянии они выделяют жидкость, называемую хилезным экссудатом. В состав этой консистенции входит жир, эритроциты и лимфоциты. Хилезный экссудат скапливается в брюшной полости.
- При портальной гипертензии возникает область высокого давления в венозном стволе. Это результат неправильного кровотока в печеночных венах и портальных сосудах. Из-за повышенного внутреннего давления выделяется больше влаги, которая собирается в брюшной полости.
- Асцит у женщин возникает как следствие голодания и недостатка белка в организме.
- Причиной асцита брюшного пространства у мужчин часто является цирроз печени. Заболевание разрушает сосуды внутри органа. В результате в печени скапливается больше лимфы, а отток ее затрудняется.
Асцит брюшного пространства бывает при панкреатите и почечной недостаточности. Заболевание встречается при снижении функции щитовидной железы.
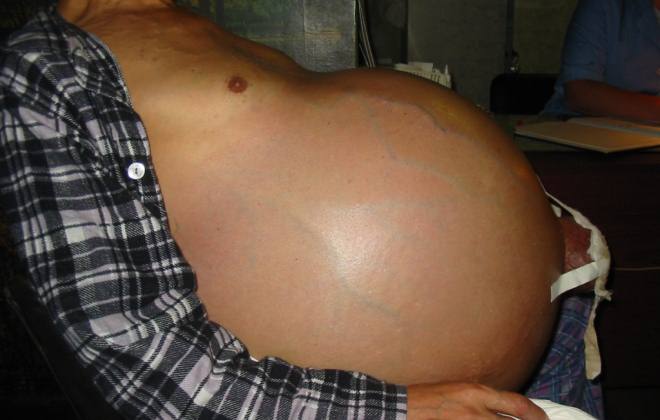
Люди часто обращаются к врачу только тогда, когда определение асцита уже не представляет труда. Иногда патология проявляется очень быстро, иногда развивается несколько месяцев. Первый признак асцита брюшного пространства, на который сразу обращается внимание, – неадекватно увеличенный живот. Есть у асцита и другие симптомы. На патологию указывают расширенные вены на брюшине. Это явление получило название «голова медузы».
Наряду с этим возникает телеангиэктазия. Так называется появление сосудистых звездочек, рассыпанных по всему животу. Признаками асцита брюшной области у человека бывает:
- высокая температуры,
- изменение цвета кожи на желтовато-коричневые,
- боли и вздутие живота,
- тошнота,
- рвота,
- одышка.
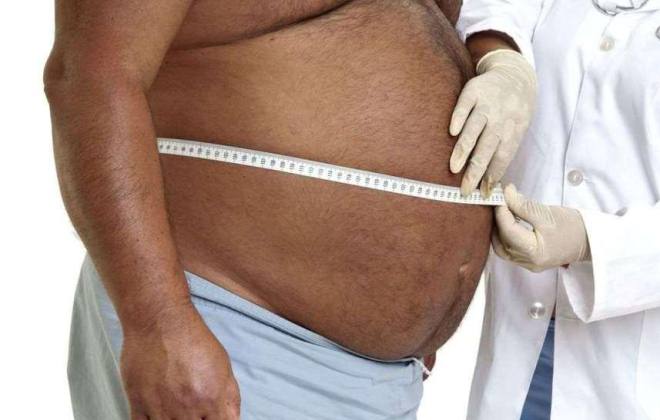
Брюшной асцит следует отличать от ожирения. Сделать это поможет проявление симптома флюктуации. Флюктуацией называются колебания жидкости в животе. Это своего рода экспресс диагностика. Больному предлагают лечь на спину. Доктор держит ладонь одной руки сбоку живота. Второй рукой врач создает легкие толчки с противоположной стороны. По волнообразным колебаниям, которые создает перемещающаяся влага, делается вывод о наличии брюшного асцита.
Это метод позволяет узнавать асцит с количеством жидкости до литра. Большое количество выпота создает давление за брюшиной. Это затрудняет характерные проявления синдрома.
Асцит брюшной полости – это уже осложнение основной болезни. Он существенно осложняет лечение. Но сам дает осложнения и побочные эффекты. Осложнениями асцита брюшного пространства бывают:
- кровотечения в кишечнике,
- воспаление брюшины,
- отказ селезенки,
- отек мозговых оболочек,
- ухудшение работы сердца,
- печеночная недостаточность.
Большая роль отводится при лечении брюшного асцита диете. Правильное питание способствует выведению лишней жидкость и снижению отека.
Сколько живут люди с асцитом? Однозначно ответить нельзя. Прогноз зависит от болезни. Если водянка живота только сопутствующее явление, то ничего опасного нет. Она пройдет по мере выздоровления. Если асцит – крайняя стадия болезни, то прогноз неблагоприятен.
Продолжительность жизни людей с асцитом при циррозе печени, не превышает двух лет. Если лечение не даёт положительного результата, то срок жизни сокращается до полугода. В этом случае больного спасет пересадка больного органа.
Если брюшной асцит вызван онкологическими заболеваниями, то двухлетний рубеж преодолевает только половина больных. Прогноз существенно ухудшают:
- пожилой возраст,
- снижение функции почек,
- гипотония,
- метастазы.
При асците, вызванном проблемами с сердцем, выживаемость значительно выше. Она составляет от 5 до 7 лет. При сердечной недостаточности брюшной асцит полностью не излечим. Он негативно влияет на организм больного. Но правильное питание и благоприятная окружающая среда существенно увеличивают его шансы.
Можно ли вылечить асцит брюшной области полностью? От недуга избавит своевременно начатое лечение. Раннюю стадию болезни вылечить проще, чем запущенное заболевание.
Диагностика асцита брюшной полости начинается с анализа всех жалоб больного. Беседа врача с пациентом лежит в основе дифференциальной диагностики асцита брюшины. Дифференциальная диагностика рассматривает организм человека, как единое целое, являющееся результатом взаимодействия разных органов. Любая болезнь анализируется на основе взаимодействия физиологических процессов и нервной деятельности.
Совокупность клинических проявлений позволяет делать выводы о природе заболевания.
Затем лечащий врач проводит визуальный осмотр и пальпацию живота. Небольшое скопление выпота с помощью пальпации определить сложно. Но, если живот мягкий, этот метод дает первоначальную информацию о состоянии внутренних органов:
- увеличение печени,
- признаки перитонита,
- увеличение селезенки.
При пальпации возможно обнаружение синдрома флюктуации – колебаний жидкости в полости живота. Если асцит уже перешел на вторую стадию, то брюшная стенка сильно напряжена. Она твердая. Пальпация внутренних органов становится невозможной. Тогда используются другие методы определения болезни. Перкуссия живота при асците помогает определить наличие жидкости в брюшной полости. Метод основан на разнице звуков, издаваемых кишечником, заполненным газами, и брюшной стенкой, содержащей влагу.
Врач просит пациента лечь на спину. В таком положении жидкость опустится вниз, а кишечные петли поднимутся наверх. Доктор прикладывает палец к поверхности живота и постукивает по нему другим пальцем. В верхних отделах издаваемый звук похож на постукивание по пустой коробке. В нижних отделах будет слышаться глухой звук. Диагностика асцита брюшной полости предполагает наблюдение за его развитием. С этой целью делают периодические измерения объема живота. Увеличение показателей свидетельствует о развитии болезни.
Аппаратные методы диагностики предполагают: ультразвуковое исследование, микроволновую резонансную томография, лапароцентез.
- наличие жидкости в брюшном пространстве,
- контуры печени,
- величина селезенки,
- расширение вен,
- состояние почек,
- размеры поджелудочной железы,
- новообразования.
МТР дает возможность анализировать деятельность не всего органа, а отдельных тканей. Это высокоточная современная диагностика. Лапароцентез – это прокол, который проводится под наркозом. Манипуляции проводятся с целью забора и анализа асцитической жидкости. Какому методу отдать предпочтение – решает лечащий врач. ольному в обязательном порядке назначаются клинические анализы крови и мочи.
Асцит брюшной полости требует серьезного лечения и наблюдения врача. Это не отдельное заболевание, а результат различных болезней. Лечить его можно только одновременно с основной патологией. Самостоятельный приём диуретиков не поможет. Он только временно облегчит состояние больного. Врач проводит обследование и назначает комплексное лечение, которое предполагает прием диуретиков. Сам по себе асцит брюшной полости проходит только тогда, когда он вызван голоданием. Пища, богатая белками, поможет покончить с водянкой.
Брюшная водянка прогрессирует. Ее лечение на поздней стадии сложно, а иногда и невозможно. Учитывая, сколько живут больные с асцитом, самостоятельно лечить это заболевание нельзя. При обнаружении первых признаков или хотя бы подозрении нужно посетить терапевта и пройти обследование. Есть три способа, как можно избавиться от асцита.
Консервативное лечение брюшного асцита проводится на первой стадии заболевания. К нему прибегают тогда, когда другие методы недопустимы. Цель терапии – вывод жидкости из брюшной полости. Этому способствует сокращение натрия, который находится в организме. Для выведения выпота при асците назначают мочегонные препараты. Применяют следующие средства:
- Фуросемид. Это распространенный диуретик. Его часто выписывают больным, чтобы снять отёки. При асците брюшной полости диуретик препятствует обратному всасыванию ионов натрия.
- Верошпирон. Этот диуретик способствует сбережению калия, который теряется при большом выходе мочи. Он подходит для больных с асцит брюшной полости, развивающимся на фоне сердечной недостаточности.
- Фортранс. Это слабительное средство. Препарат очищает все отделы толстой кишки. Вместе с еще несформированными каловыми массами организм освобождается от излишков влаги. Пить фортанс при водянке брюшной полости нужно тогда, когда выход кала затруднен. Это бывает, когда опухоли сдавливают кишечник.
Вывести асцитическую жидкость с помощью мочегонных – недостаточно для лечения водянки. Этот процесс является только вспомогательным. Основное внимание уделяется лечению конкретного заболевания.
С асцитом брюшной полости люди столкнулись задолго до того, как появились химические лекарственные препараты. Водянку лечили растительными компонентами. Рецепты народных средств сохранились до сих пор. Следует напомнить, что самостоятельное лечение в домашних условиях чревато осложнениями и опасно для жизни больного. Перед началом лечения народными средствами необходимо проконсультироваться с лечащим врачом.
Удалению жидкости из живота помогут:
- Петрушка. Это незамысловатое растение есть в каждом огороде. Для того, чтобы приготовить целебное средство, нужно взять пол-литра коровьего молока. Молоко налить в кастрюльку и прокипятить. Закипевшее молоко оставить на слабом огне. В него добавить большой пучок петрушки. Растение предварительно следует измельчить. Средство держать на медленном огне два с половиной часа. К окончанию приготовления в кастрюльке останется не больше стакана жидкости. Ее следует пить через каждый час по столовой ложке. Водянка уходит через два дня.
- Береза. Это дерево издавна известно целебными свойствами. Многим известно мочегонное действие настоев и отваров из листьев. Как еще лечить брюшной асцит – мало кто знает. Сухие березовые ванны – простое и действенное снадобье. Для них понадобятся свежие листья растения. Набрать их нужно столько, чтобы заполнить ванну. Будет лучше, если емкостью для врачевания будет не ванна, а деревянная кадушка. Листву утрамбовывают, закрывают полиэтиленом и оставляют на ярком солнце. Листья должны разопреть. После этого больному следует погрузиться в ванну и пролежать там не меньше часа. Такие ванны принимаются два-три раза в неделю до тех пор, пока не наступит улучшение.
- Кора муравьиного дерева. Это вечнозеленое растение широко распространено в Южной Америке. В народной медицине используется кора дерева. В аптеках она продается в виде биологически активной добавки. Лечебное действие растения обусловлено его составом, в который входит много витаминов и микроэлементов. Средство улучшает защитные функции организма. Оно является природным антибиотиком – противодействует бактериям и вирусам. Кора муравьиного дерева очищает кровь и способствует удалению жидкости из полости живота. Правила приема препарата указаны на упаковке.
Основной метод хирургического лечения брюшного асцита – лапароцентез. Процедура представляет пункцию и откачивание выпота одновременно. Иначе ее называют лечебно-диагностической. Выпот, откаченный из брюшной полости, отправляется на анализ. По его составу судят об основном заболевании. Лапароцентез не лечит асцит, а только улучшает состояние больного. После процедуры водянка может вернуться.
Если лапарацентез не дал должного результата, применяют реинфузию. Откаченный выпот фильтруют и вливают пациенту обратно внутривенно. Такая операция предупреждает осложнения, вызванные потерей плазмой питательных веществ.
Перитонеовенозный шунт – это своеобразная система дренирования. При таком дренаже асцитическая жидкость не выводится наружу. Шунт обеспечивает поступление выпота в общий кровоток.
Оментогепатофренопексия – операция, при которой сальник подшивается к диафрагме. Это позволяет улучшить кровоток и снизить выделение выпота.
Деперитонизация стенок брюшины – операция по иссечению участков брюшной стенки. Она дает возможность освободить брюшную полость от лишней жидкости. Процедура дает временный эффект.
Питание при асците предполагает ограничение соли и жира. Можно кушать вегетарианские супы, нежирное красное мясо, мясо птиц без кожи. В рацион следует включать диетическую крольчатину. Можно есть нежирную белую рыбу. Из напитков следует отдавать предпочтение травяным чаям. Лучше заваривать и пить сборы, в состав которых входя мочегонные травы.
Дневной рацион, например, такой:
- Завтрак. Овсяная каша на воде или разведенном молоке без сахара. Чай с сухариком. Кашу можно заменить омлетом, творогом или нежирной говядиной. Вместо сухарей подойдут галеты.
- Ланч. Творожный сырок. Его допустимо заменить яблоком или бананом.
- Обед. Овощной суп, паровая телятина или вареная курица без кожи с отварным рисом или картофелем.
- Ужин. Вареная рыба, овощной салат.
- Второй ужин. Кефир, йогурт без сахара.
Асцит брюшной полости – сложная патология. Его лучше избежать, чем потом лечить. Панацеи ото всех болезней не существует, но многие из них человек провоцирует сам.
Избежать водянки живота поможет здоровый образ жизни:
- Цирроз печени является причиной 75% осложнений в виде водянки брюшной полости. Заболевание в основном развивается у людей, злоупотребляющих спиртными напитками. Ограничьте потребление алкоголя, и вас никогда не настигнет эта беда.
- 10% больных водянкой живота – люди, страдающие сердечной недостаточность. Справиться с сердечно-сосудистыми заболеваниями поможет двигательная активность. Занимайтесь трудом на земле, ходите в лес за грибами, дружите со спортом. Все эти приятные моменты помогут избежать проблем с сердцем.
- Если все-таки настигла беда, не откладывайте, не надейтесь на свои силы и советы знакомых. Обращайтесь к врачу. Своевременно начатое лечение дает больше шансов на полное выздоровление.
Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
источник
Асцит не является самостоятельным заболеванием, он всегда скрывается под «маской» других патологий. Различают более ста причин формирования данного состояния. Но как же узнать, что именно привело к скоплению жидкости в брюшной полости?
- Болезни печени. Среди патологий печени к асциту могут приводить:
- цирроз печени. Заболевание, при котором клетки печени замещаются соединительнотканными структурами с образованием плотных узлов. Соответственно, происходит разрушение гепатоцитов (клеток печени) с формированием функциональной недостаточности печени (снижение выработки белков — альбуминов и глобулинов), что ведёт к снижению онкотического давления. Кроме этого, образованные узлы нарушают архитектонику печени, нарушают процессы кровообращения, развивается портальная гипертензия (повышение давления в воротной вене), которая приводит к повышению проницаемости сосудистой стенки и формированию асцита. Всё это ведёт к снижению объёма циркулирующей крови, рефлекторным реакциям (высвобождаются гормоны, повышающие давления — ренин, альдостерон, вазопрессин и др.) и к повышению нагрузки на сердечно-сосудистую систему, ведущей к формированию сердечной недостаточности, что приведёт к ещё большему объёму асцитической жидкости;
- рак печени. Постоянно увеличивающаяся в объёме опухоль приводит к сдавлению сосудов печени, лимфатических ходов. Кроме того, она может оторваться от первичного очага и попасть в брюшину, тем самым нарушится функция печени, брюшины, внутрипечёночных сосудов, что и приведёт к асциту;
- синдром Бадда-Киари — это перекрытие просвета печёночных вен сгустком крови (тромбом). Это приводит к нарушению циркуляции крови, увеличению давления и, в конечном итоге, к водянке живота.
- Болезни сердца:
- сердечная недостаточность. На своих последних стадиях данное заболевание приводит к несостоятельности сердца перекачивать большие объёмы крови, в результате чего она застаивается в венах организма (например, при левожелудочковой недостаточности кровь задерживается в системе нижней полой вены), что ведёт к повышению гидростатического давления (переполнению сосудов кровью), жидкая часть крови выходит из сосудистого русла и формируется асцит или в тяжёлых случаях анасарка (генерализованный отёк всех мягких тканей и подкожной клетчатки);
- констриктивный перикардит. Это воспаление перикарда (наружной оболочки сердца), при котором образуется множество спаек, окружающих сердце плотным нерастяжимым каркасом. В результате сердце не может нормально сокращаться и формируются застои в нижней полой вене, что ведёт к отёкам и асциту.
- Заболевания почек. При таких болезнях, как хроническая почечная недостаточность, последние стадии гломерулонефрита (воспаление почечных клубочков) или пиелонефрита (воспаление почечных канальцев), развивается нефротический синдром, который ведёт к расширению пор в мембранах почечных нефронов (функциональная единица почки), и выходу через них большого количества белков плазмы (3 и более грамм в сутки), что приводит к снижению онкотического давления и выходу жидкой части крови в брюшную полость с формированием водянки живота. Также при заболеваниях почек нарушается их кровоснабжение, что ведёт к выработке вазоактивных (действующих на сосуды) гормонов — ренина и ангиотензина. Нарушается вывод из организма осмотически активных веществ — креатинина и мочевины (задерживают воду).
- Заболевания лимфатических сосудов:
- филяриатоз. Патология, при которой глисты откладывают яйца в лимфатических сосудах крупного калибра (кишечные либо поясничные) и тем самым перекрывают отток лимфы от органов брюшной полости;
- опухоли лимфатических сосудов или грудного лимфатического протока. В результате роста опухолей сдавливаются лимфатические сосуды, лимфа пропотевает через стенку и выходит в брюшную полость. Большое скопление жидкости в полости сдавливает сосуды, например, нижнюю полую вену, в ней повышается давление и ещё более усугубляется течение заболевания с формированием отёков и асцита.
- Онкологические заболевания:
- мезотелиома. Редкое злокачественное новообразование, происходящее из клеток брюшины. Механизм формирования асцита: иммунная система активируется, чтобы победить раковые клетки, в результате образуется воспалительный процесс, расширяются кровеносные и лимфатические сосуды, пропотевает жидкость, нарастает водянка живота;
- канцероматоз брюшины. Метастазирование раковых клеток из других очагов (лёгких, почек, яичников, печени и др.). Механизм схож с таковым при мезотелиоме;
- рак поджелудочной железы. Железа имеет связь с желчевыводящей системой печени. В результате роста опухоли происходит сдавление желчевыводящих протоков с увеличением печени в размерах, желтухой и другими проявлениями. На последних стадиях заболевания формируется асцит;
- синдром Демона — Мейгса — сочетание рака яичников или матки с асцитом или гидротораксом (скопление жидкости в лёгких).
- Заболевания поджелудочной железы. При остром панкреатите (воспаление поджелудочной железы) происходит выброс ферментов (трипсина, химотрипсина) в брюшную полость в результате самопереваривания поджелудочной железы с образованием перитонита (воспалением брюшины) и образованием водянки. Образуется незначительный асцит (100 — 200 мл жидкости), в конечном итоге формируются псевдокисты. В повреждённой поджелудочной железе формируются мелкие дефекты, через которые начинают выходить пищеварительные ферменты, поддерживается длительный воспалительный процесс в брюшной полости с накоплением значительного количества экссудата (2 — 3 литра и более).
- Туберкулёз. Микобактерии туберкулёза проникают в брюшину и вызывают в ней специфический воспалительный процесс, который нарушает её функции и приводит к асциту с большим количеством экссудата (более 5 — 10 литров).
- Заболевания щитовидной железы. При недостаточной её функции (гипотиреозе) развивается болезнь — микседема, характеризующаяся отёками различных локализаций, в частности и в брюшной полости.
- Ревматические заболевания. Такие заболевания, как системная красная волчанка, ревматоидный артрит и др. могут вызывать аутоиммунное поражение сосудистой стенки (васкулит) и печени. Таким образом снижается проницаемость сосудистой стенки, белковосинтетическая функция печени, развивается асцит.
- Длительное голодание. Приводит к недостаточному поступлению белков в организм, снижению онкотического давления и отёкам.
Ответ на данный вопрос, к сожалению, положительный. У детей, новорождённых и плода асцит может возникать по следующим причинам:
- гемолитическая болезнь новорождённых. Заболевание, при котором плод с резус-положительной группой крови вынашивается матерью с резус-отрицательной. Развивается во время вынашивания второго ребёнка, после того как у матери уже сформированы антитела против данной группы крови при первой беременности;
- аномалии развития (внутриутробные) — ввиду того, что внутренние органы сформированы некорректно (в частности, печень, селезёнка, сердечно-сосудистая система и др.), нарушена их функциональная активность, которая может сопровождаться асцитом;
- генетические заболевания — синдром Дауна (дефект 21 хромосомы) или синдром Тёрнера (поломка в Х-хромосоме) могут приводить к развитию отёков и асцита;
- повреждение плаценты (орган, который обеспечивает жизнедеятельность плода). Если нарушен отток крови от неё, то повышается гидростатическое давление, которое может привести в итоге к асциту;
У детей асцит могут вызывать:
- врождённые пороки развития сердца (митральная недостаточность, аортальный стеноз, коарктация аорты и др.);
- пороки развития почек. После рождения множество токсических веществ и продуктов обмена скапливаются в тканях и крови малыша, приводя к отёкам и асциту;
- опухоли. У детей новообразования встречаются намного реже, но не являются исключением;
- врождённые гемолитические анемии. При таких заболеваниях (серповидно-клеточная анемия, бета-талассемия, микросфероцитоз и др.) происходит повышенное разрушение клеток крови печенью и селезёнкой. Это может привести к повреждению данных органов и появлению асцита;
- квашионкор — заболевание, поражающее детей беднейших стран (чаще африканских), вследствие длительного голодания и характеризуется водянкой живота и другими проявлениями.
Заболевание может проявиться молниеносно или развиваться в течение многих месяцев. Симптомы асцита зависят от заболевания, вызвавшего его. Характерны следующие проявления:
- увеличение живота в объёме;
- «голова медузы» — расширение вен передней брюшной стенки;
- телеангиэктазии — сосудистые звёздочки различной локализации;
- желтушность кожного покрова и склер. Первые признаки желтухи лучше всего определять под языком;
- боли в животе;
- метеоризм — вздутие живота;
- диспепсические явления — тошнота, рвота, изжога, отрыжка и др.;
- одышка — чувство нехватки воздуха (особенно после физических нагрузок), отёки голеней стоп и лица, нарушения сердечного ритма — при заболеваниях сердца;
- гепато- и спленомегалия — увеличение печени и селезёнки в размерах;
- нарушения мочеиспускания, боли в области почек, повышение артериального давления, сухость и снижение эластичности кожи — при заболеваниях почек;
- головная боль, слабость, повышенная утомляемость;
- снижение массы тела, длительный кашель, одышка, необъяснимая усталость свидетельствует о туберкулёзной природе асцита;
- бронзовый оттенок кожи, отёки лодыжек и стоп (претибиальные отёки), выпадение волос, истончение ногтей, снижение температуры тела — говорит о снижении функции щитовидной железы и развитии ассоциированного с этим асцита.
Диагноз асцита можно выявить уже при первом осмотре:
- увеличенный живот (схож с таковым при беременности), выпячивающийся пупок, в лежачем положении распластывается по бокам из-за стекания жидкости («лягушачий живот»), подкожные вены на передней стенке расширены;
- при перкуссии (простукивании) живота звук становится тупым (как по дереву);
- при аускультации (выслушивании фонендоскопом) живота кишечные шумы будут отсутствовать вследствие значительного накопления жидкости.
Для дополнительной диагностики применимы следующие виды лабораторных анализов и инструментальных исследований:
- ультразвуковое исследование органов брюшной полости и почек (УЗИ). Метод обследования позволяет выявить наличие жидкости в брюшной полости, объёмные образования, даст представление о размерах почек и надпочечников, наличие или отсутствие в них опухолей, об эхоструктуре поджелудочной железы, желчного пузыря и др.;
- УЗИ сердца и щитовидной железы — можно определить фракцию выброса (её снижение является одним из признаков сердечной недостаточности), размеры сердца и его камер, наличие фибриновых отложений (признак констриктивного перикардита), размеры и структуру щитовидной железы;
- компьютерная и магнитно-резонансная томография — позволяет визуализировать даже малейшее скопление жидкости, оценить структуру органов брюшной полости, выявить аномалии их развития, наличие новообразований и др.;
- обзорная рентгенограмма органов грудной клетки — позволяет судить о наличии туберкулёза или опухолей лёгких, размерах сердца;
- диагностическая лапароскопия — на передней брюшной стенке делают незначительный прокол, вводят в него эндоскоп (аппарат со встроенной камерой). Метод позволяет определить жидкость в брюшной полости, взять её часть на дальнейшее исследование, чтобы выяснить природу возникновения асцита, также возможно удастся обнаружить повреждённый орган, вызвавший скопление жидкости;
- ангиография — метод, позволяющий определить состояние сосудов;
- общий анализ крови — возможно снижение числа тромбоцитов из-за нарушенной функции печени, увеличение скорости оседания эритроцитов при аутоиммунных и воспалительных заболеваниях и др.;
- общий анализ мочи — позволяет судить о наличии заболеваний почек;
- биохимический анализ крови, гормоны щитовидной железы. Определяются: уровень белка, трансаминазы (АЛАТ, АСАТ), холестерин, фибриноген для определения функционального состояния печени, ревмопробы (С-реактивный белок, ревматоидный фактор, антистрептолизин) для диагностики ревматоидного артрита, красной волчанки или других аутоиммунных заболеваний, мочевина и креатинин для определения функции почек, натрий, калий и др.;
- определение онкомаркёров, например, альфа-фетопротеина при раке печени;
- микроскопическое исследование асцитической жидкости позволяет определить природу асцита.
Для успешного избавления от асцита важно лечение заболевания, приведшего к нему. В каждом конкретном случае оно индивидуально. Рассмотрим лечение основных заболеваний, приводящих к водянке живота.
При сердечной недостаточности используются 4 основные группы препаратов:
- ингибиторы ангиотензинпревращающего фермента (Диротон, Амприл, Энап и др.). Способствуют снижению давления и ремоделированию сердечной мышцы;
- мочегонные (Гидрохлортиазид, Торасемид и др.). Способствуют уменьшению нагрузки на сердце, выводу натрия и лишней жидкости, тем самым снижая проявления асцита;
- бета-блокаторы (Конкор, Небилет, Карведилол и др.). Действуют 24 часа, являются единственными препаратами, достоверно продлевающими жизнь;
- антагонисты альдостерона (Верошпирон, Спиронолактон). Блокируют работу ренин-ангиотензин-альдостероновой системы, которая играет важную роль в развитии сердечной недостаточности.
Также не менее важно соблюдение диеты №10, ограничение употребления жидкости до полутора литров и поваренной соли до пяти граммов в сутки.
Лечение констриктивного перикардита — хирургическое (иссечение поражённого перикарда). Медикаментозно назначают антибактериальную терапию (Цефтриаксон и др.), при выраженном воспалительном процессе гормональные препараты (Преднизолон или др.).
Печень является органом с самой высокой регенеративной функцией (способна к самовосстановлению). Чем раньше начато лечение, тем больше ткани такого особо важного органа удастся сохранить. В зависимости от причины заболеваний печени возможно назначение:
- противовирусные препараты (блокируют размножение вируса). Назначаются при гепатитах вирусного происхождения; при гепатите С (в нынешнее время излечим) — Харвони и его аналоги; при В, D типе — ингибиторы обратной транскриптазы вирусов (Адефовир, Ламивудин) и препараты интерферона;
- гормональные средства (Преднизолон, Метипред и др.) — при аутоиммунных поражениях печени;
- гепатопротекторы (Фосфоглив, Эссенциале, Гептрал, Легалон и др.). Способствуют укреплению мембран гепатоцитов (печёночных клеток), улучшают процессы восстановления печени, обладают незначительным противовирусным действием;
- с дезинтоксикационной целью назначается Гепа-мерц и его аналоги — снижает повышенный уровень аммиака при циррозе печени, улучшает белковый обмен и функции печени;
- мочегонные препараты — Фуросемид, Верошпирон;
- белковые препараты (Альбумин) — нормализуют количества белка в крови, улучшая тем самым онкотическое давление.
Для питания пациентов с заболеваниями печени используется диета № 5 (по Певзнеру).
При отсутствии эффекта или в случае развития рефрактерного асцита (не поддающегося лечению) проводят лапароцентез (ниже пупка выполняется разрез, в рану вводят полую трубку (троакар), через которую вводят катетер и выкачивают скопившуюся жидкость).
Лечение синдрома Бадда-Киари в первые часы заболевания заключается в назначении препаратов, разрушающих тромбы — фибринолитиков (Урокиназа, Альтеплаза и др.) и антикоагулянтов (препятствуют образованию сгустков крови) — Гепарин, Клексан, Фрагмин. В более поздние сроки показано только хирургическое вмешательство:
- трансплантация печени — при множественном тромбозе печёночных вен;
- чрескожная дилатация — в повреждённый сосуд устанавливают специальный баллон, раздувают его, тем самым, расширяя просвет сосуда и улучшая кровообращение;
- портосистемный анастомоз — кровь будет оттекать в обход тромба, между системой воротной и нижней полой вен.
При опухолях печени, вызывающих асцит, показана операция по устранению преграды.
При явлениях хронической почечной недостаточности используют:
- препараты, снижающие артериальное давление — Периндоприл, Валсартан, Ирбесартан;
- мочегонные — Трифас, Диувер, Фуросемид используются при начальных стадиях почечной недостаточности;
- при наличии анемии (снижении гемоглобина) — Ферсинол, Фенюльс (при железодефиците), витамин В12 и фолиевую кислоту при их недостаточности;
- антиагреганты (улучшают кровообращение в почках) — Трентал, Курантил, Тивортин; при крайних степенях почечной недостаточности может использоваться допамин («почечные» дозы) для улучшения кровообращения.
При неэффективности вышеперечисленной терапии переходят к гемодиализу («искусственная почка»). Кровь очищается, проходя через специальный аппарат, который способствует нормализации водного и электролитного баланса и удалению побочных продуктов обмена (азот, креатинин, мочевина). Проводится только в специализированных стационарах в присутствии специально обученного персонала.
В лечении заболеваний, приведших к нефротическому синдрому, могут использоваться стероидные препараты (Метипред, Дексаметазон) и цитостатики (Циклофосфамид и др.) При заболеваниях почек показано использование диеты №7.
Лечение острого панкреатита осуществляется в условиях стационара хирургического отделения. Консервативное лечение включает в себя:
- антисекреторные препараты (Октреотид) — блокируют выработку ферментов поджелудочной железы;
- препараты, угнетающие действие ферментов в тканях и крови организма — Гордокс, Контрикал;
- нестероидные противовоспалительные средства — Ксефокам, Вольтарен. Обладают обезболивающим, противовоспалительным и жаропонижающим эффектами. При их неэффективности наркотические анальгетики — Трамадол;
- спазмолитики — Но-шпа, Дюспаталин, Мебеверин. Устраняют спазм протоков и сфинктеров поджелудочной железы;
При развитии перитонита или асцита, при панкреонекрозе (омертвение участка поджелудочной железы) показано хирургическое лечение, заключающееся в иссечении поражённого участка, дренировании брюшной полости (отток жидкости из брюшной полости через установленные в неё специальные трубки).
Назначается массивная антибактериальная терапия, включающая в себя 5 основных антибиотиков — Рифампицин, Этамбутол, Пиразинамид, Спирамицин, Изониазид. При неэффективности используют запасные группы антибиотиков. Для лечения асцита используют мочегонные препараты — Фуросемид (Лазикс), Торасемид (Торвента) и др. При отсутствии эффекта или развитии кишечной непроходимости (из-за образования спаек) показано хирургическое вмешательство.
Консервативная терапия может использоваться только при филяриатозе — глистной инвазии. Эффективен препарат диэтилкарбамазин, он препятствует обменным процессам филярий, вызывает их гибель. Требуется проведение 5 курсов по 10 дней.
При опухолях, препятствующих оттоку лимфы, производят их удаление. В случае неоперабельной опухоли возможно наложение анастомоза с ближайшей крупной веной. В дальнейшем пациенту потребуется лечебный лапароцентез для удаления лишней жидкости. При удалении асцитической жидкости, содержащей лимфу, необходимо сочетать её забор с введением альбуминов внутривенно.
Не рекомендуются тяжёлые физические нагрузки, так как они повышают давление, что способствует выходу жидкости из сосудистого русла.
Хирургическое лечение при канцероматозе показано при незначительном поражении брюшины. В этом случае поражённый участок иссекают до здоровых тканей, и в дальнейшем лечение будет направлено на устранение первичного очага. При неоперабельных опухолях назначается химиотерапия, направленная на предотвращение роста опухолевых клеток. Назначают препараты, угнетающие синтез ДНК (Блеомицин, Фторурацил, Цисплатин и др.). Для симптоматической терапии могут использоваться противорвотные препараты (Метоклопрамид, Церукал), обезболивающие наркотические (Морфин), мочегонные (Фуросемид).
При микседеме назначают гормоны щитовидной железы:
- L-тироксин (Эутирокс) — аналог гормона тироксина;
- Лиотиронин — аналог трийодтиронина;
- Йодомарин, калия йодид — если снижение функции щитовидной железы обусловлено дефицитом йода в организме.
Препараты улучшают обменные процессы в организме. Также рекомендовано снизить употребление жидкости до 2 литров и соли до 10 г в сутки. Употреблять продукты, богатые йодом (лосось, креветки, печень трески, морской окунь и др.).
При напряжённом асците (более 10 литров жидкости в брюшной полости, нарушается работа внутренних органов) и рефрактерном (отсутствие эффекта от мочегонной терапии) показано проведение лапароцентеза (техника описана выше). За 1 раз рекомендуют удалять не более четырёх литров жидкости, которые компенсируют плазмозаменителями (реополиглюкин, желатиноль и др.) или альбумином (т.к. асцитическая жидкость богата белками, её удаление влияет на онкотическое давление). Выкачивание большего количества жидкости чревато коллапсом (резким падением артериального давления).
Асцит — это грозное осложнение, которое может привести к:
- спонтанному бактериальному перитониту. Длительный застой жидкости создаёт предпосылки для развития в ней патогенной микрофлоры и воспаления листков брюшины, которое сопровождается общим тяжёлым состоянием и чревато гибелью пациента;
- гидротораксу — скопление жидкости в лёгких с последующей дыхательной недостаточностью;
- кишечной непроходимости. Скопившаяся жидкость сдавливает петли кишечника и препятствует прохождению каловых масс;
- гепаторенальному синдрому — вторичное поражение почек при циррозе печени с развитием тяжелейшей почечной недостаточности;
- пупочной грыже. При высоком внутрибрюшном давлении сильно растягивается околопупочное кольцо, через которое могут выпячиваться внутренние органы (кишечник и др.).
Сам по себе асцит не является причиной смерти. Летальность зависит от состояния, вызвавшего его. При скоплении жидкости, появившейся вследствие голодания, прогноз благоприятный. Достаточно добавить в рацион питания белковую пищу и проявления асцита сойдут на «нет». Выживаемость зависит от функционального состояния печени, почек, сердца, от адекватности проводимого лечения. Например, при терминальных стадиях пятилетняя выживаемость составляет не более 15 — 20 %. (т.е. из ста человек только пятнадцать-двадцать проживут 5 лет). При часто рецидивирующем асците, плохо поддающемуся консервативной терапии, выживаемость составляет не более 2 лет.
Субстратом образования метеоризма являются скопившиеся в кишечнике газы, для асцита — жидкость. Поэтому отличить их не составляет труда. При метеоризме, если простукивать по передней брюшной стенке, звук будет очень звонкий (как по барабану). Увеличение живота при метеоризме равномерное, отёки других локализаций также отсутствуют. Для разрешения метеоризма достаточно включить в свой рацион продукты богатые клетчаткой (отруби и тд.), принять средства, уменьшающие вздутие живота — эспумизан, метеоспазмил и др. Также не стоит путать асцит и «лягушачий живот» при рахите у детей. У малышей такой живот появляется из-за слабости мышц передней и боковой стенок живота, в связи с чем он принимает выпуклое и висячее положение (в вертикальном положении).
Стоить помнить, асцит — это состояние, которое не проходит самостоятельно. При первых симптомах стоит немедленно обратиться к врачу. Своевременно проведённая диагностика и лечение заболевания, приведшего к скоплению жидкости, многократно увеличивает шансы на улучшение вашей жизни.
источник