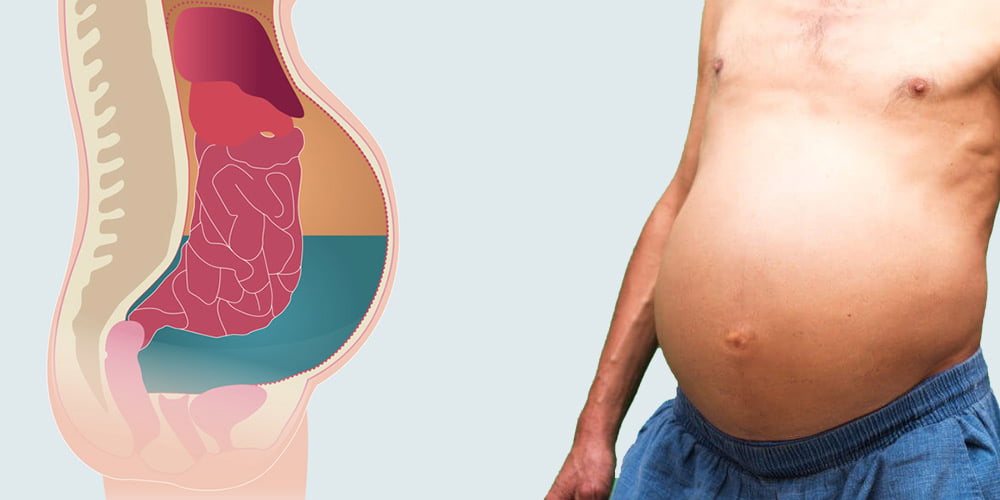
Характерными симптомами болезни являются увеличенный живот, проблемы с дыханием, боли в брюшной полости, ощущение распирания либо тяжести. В более чем 80 процентов случаев асцит провоцируется циррозом печени последней стадии.
Это связано с дегенерацией органа и неправильным кровообращением, способствующим скоплению воды. Жидкость при асците бывает двух типов: экссудат (воспалительного характера) и транссудат (не воспалительного характера).
Асцит – это накопление воды или жидкости в брюшной полости, которое приводит к визуальному увеличению объема живота и повышению массы тела пациента. В большинстве случаев жидкость (от 100 мг до 20 л) является транссудатом, то есть носит не воспалительный характер.
Асцит брюшной полости в начале себя никак не проявляет, для него характерно постепенное прогрессирование. Как правило, асцит является следствием другого, уже имеющегося заболевания, поэтому его лечение достаточно затруднено.
К болезням, провоцирующим асцит, относят:
- цирроз печени, повышение давления в портальной системе;
- тромбоз в нижней полой и воротной венах печени;
- почечную недостаточность;
- иные острые либо хронические болезни почек;
- нефроз;
- инфекционные и воспалительные заболевания кишечника;
- заболевания поджелудочной железы;
- сердечную недостаточность;
- воспаление серозной оболочки сердца;
- онкологию;
- туберкулез;
- водянку клетчатой ткани (анасарка);
- скопление слизи в полостях (псевдомиксома).
Проявление клинического асцита возможно только тогда, когда в брюшине скопилось большое количество воды.
Характерными симптомами асцита брюшной полости являются:
- ощущение распирания в брюшине;
- длительные боли в области живота;
- изжога;
- отрыжка;
- тошнота;
- увеличенный живот (свисает в положении стоя, сидя – расплывается в стороны);
- видимая сетка кровеносных сосудов в месте растяжения;
- выпуклый пупок;
- одышка;
- нарушение работы сердечной мышцы.
При наличии онкологических заболеваний асцит развивается медленно (от нескольких недель до нескольких месяцев). В связи с этим его обнаружение крайне затруднено.
Развитие водянки живота проходит 3 стадии:
- транзиторную (около 400 мл жидкости в брюшине; небольшое вздутие живота);
- умеренную (около 5 л жидкости в брюшной полости; сбои в работе органов пищеварения, наличие одышки; перитонит, а также сердечная и дыхательная недостаточность при отсутствии лечения асцита);
- напряженную (до 20 л воды в брюшной полости; тяжелое состояние больного, характеризующееся нестабильной работой жизненно важных органов).
Диагноз «асцит брюшной полости» устанавливается путем проведения обычной пальпации, если в процессе врач ощущает тугость в животе либо если при легком ударении раздается тимпанический перкуторный звук.
Для дальнейшей диагностики пациенту понадобится сдать анализы крови и мочи, а также пройти ряд обследований. Обычно назначают ультразвуковое исследование органов брюшной полости и парацентез (забор жидкости из живота). Иногда может быть показано проведение иммунологических исследований.
Данные методы позволяют выявить стадию заболевания, а также помогают определиться с общим курсом лечения.
Лечение асцита брюшной полости при наличии онкологии следует проводить комплексно. Первостепенным является удаление лишней воды, так как затягивание с данной процедурой лишь приведет к развитию различных осложнений.
Излишек жидкости выводится через прокол и ее последующее откачивание (лапароцентез). Данную процедуру лучше проводить через 14 дней после начала течения асцита. Процессу выведения также способствует прием мочегонных препаратов, а соблюдение диеты понизит внутрибрюшное давление.
Выкачку избытка воды из организма проводят посредством приема диуретиков. Препараты данной группы способствуют переходу жидкости в кровоток, что автоматически снижает ее уровень в брюшине.
В начале больному прописывают небольшую дозу в целях снижения вероятности возникновения осложнений. Обычно назначают Амилорид, Альдактон, Верошпирон или Триамтерен.
Основным принципом применения мочегонных средств является постепенное повышение дозировки. Это позволяет избежать вымывания значительного количества калия из организма. Параллельно в курс лечения входит его прием через витамины. Также показано применение гепатопротекторов для защиты печени.
Прием мочегонных препаратов постоянно контролируется врачом. При необходимости корректируется дозировка, а неэффективные диуретики заменяются на более сильные (Дихлотиазид, Триампур).
Одновременно с мочегонными средствами используются препараты, укрепляющие сосуды (Диосмин, витамины С и Р), и препараты, препятствующие потере жидкости сосудов (Реополиглюкин). Для улучшения метаболизма в печени прописывают белковые средства (концентрат плазмы, Альбумин). Бактериальный асцит требует назначения иных препаратов (таких, которые борются с советующим типом микроорганизмов).
Пациент с асцитом брюшной полости должен выработать в себе ряд пищевых привычек:
- снизить потребление жидкости;
- отказаться от соли (она способствует задержке воды в организме человека);
- исключить жирную еду;
- снизить количество орехов в рационе;
- заменить свежие фрукты на сухие;
- вместо супов и борщей пить бульон с травами (петрушка, укроп, фенхель, сельдерей способствуют удалению излишка жидкости из организма);
- разрешено употреблять мясо кролика, курицы, индейки.
Лапароцентез представляет собой пункционный метод удаления жидкости от брюшины. За один сеанс выводят около 4 л, так как избавление от большего количества экссудата способно привести к коллапсу. Среди последствий прокола брюшной полости отмечают различные воспаления, образование спаек и другие осложнения.
Поэтому лапароцентез показан пациентам с напряженным или рефрактерным асцитом. При этом, если жидкость скопилась в большом количестве, устанавливают катетер либо троакар. Во втором случае экссудат свободно вытекает в подставленную емкость.
Шунт Левина представляет собой трубку из пластика, которая вставляется в живот и доходит до дна таза. Шунт скреплен клапаном с трубкой из силикона, которая ведет к яремной и верхней полой венам шеи.
Посредством регулировки клапана абдоминальная жидкость поступает прямиком в шейные вены. Это позволяет увеличить объем крови непосредственно в системе кровотока за счет излишка воды в брюшине. Шунт Левина используется для лечения рефрактерного асцита, который отличает стойкость к медикаментам и быстрый рецидив после операции.
Следует помнить, что народные средства способствуют не исцелению от асцита, а лишь облегчению симптомов и более быстрому выводу ненужной жидкости из организма.
Методы народной медицины однозначно эффективны, однако перед их применением необходимо посоветоваться со своим лечащим врачом. Общее количество потребляемой жидкости в сутки при асците брюшной полости не должно превышать один литр.
12 засушенных стручков фасоли залить 1 л воды. Кипятить на небольшом огне около 10 минут. Снять с плиты, дать настояться в течение 20 минут. Процедить. Пить по 200 мл до приема пищи.
Залить хвощ и листья березы 1 стаканом воды. Кипятить в течение 15 минут, далее дать остыть. Пить по ½ стакана на голодный желудок.
300 г свежей петрушки залить 1 л крутого кипятка. Варить 30 минут. Остудить. Принимать по ½ стакана ежечасно утром и в обеденное время.
1 стакан свежих или засушенных абрикосов залить 1 л воды. Варить около 40 минут. Остудить. Пить по 400 мл в сутки.
Грыжник и толокнянку в виде листьев (в одинаковом соотношении) залить 1 стаканом воды. Кипятить четверть часа. Полученный чай пить натощак каждый день с утра.
Листву малины, брусники и смородины, плоды шиповника (в равных долях) залить 1 стаканом крутого кипятка. Далее варить на небольшом огне около 10 минут. После снять с плиты и дать постоять четверть часа. Процедить. Пить дважды в сутки вместо обычного чая.
Продолжительность жизни при асците брюшной полости зависит от ряда факторов:
- Начало терапии. Диагностирование асцита на начальной стадии с последующей откачкой экссудата означает благоприятный прогноз. Это связано с тем, что функционал внутренних органов еще не нарушен или нарушен незначительно. Лечение же основной болезни, спровоцировавшей асцит, гарантирует полное исцеление. Длящийся асцит или асцит с прогрессивным течением вызывает нарушение нормального функционирования целых систем внутренних органов, что приводит к летальному исходу.
- Степень выраженности заболевания. Слабовыраженный асцит не способен вызвать смерть пациента. В отличие от него, напряженный асцит, сопряженный со скапливанием 10-20 л жидкости в брюшине, несет серьезную угрозу жизни и здоровью больного (смерть может наступить в интервале от нескольких часов до нескольких дней).
- Заболевание, спровоцировавшее асцит брюшной полости. Прогноз не может быть положительным, если пациент страдает от полинедостаточности внутренних органов или если у него наблюдается полная дегенерация хотя бы одного органа. Например, при декомпенсированном циррозе печени шанс на жизнь составляет лишь 1/5. Исход более благоприятен, если болезнь имеет хроническое течение, а пациент подвергается регулярному гемодиализу. В таком случае человек может прожить несколько десятилетий.
- Осложнения при асците. Асцит брюшной полости может стать причиной банального кровотечения, а может вызвать и более тяжелые заболевания. Например, бактериальный перитонит, печеночную энцефалопатию, гепаторенальный синдром и др., которые, в свою очередь, негативно влияют на и без того ослабленные внутренние органы и мешают восстановлению их функционала. В этом случае прогноз зависит от степени дегенерации органа.
© 2018 – 2019, Буната Дмитрий. Все права защищены.
источник
Асцит брюшной полости, или водянка, — это состояние, при котором лишняя жидкость в больших количествах скапливается в животе. Литраж может достигать 25 л, причиной болезни чаще всего считается цирроз (до 85% случаев). Также патология становится следствием хронических болезней сердца, печени, яичников, иногда развивается на фоне онкологии.
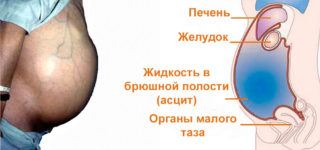
Бороться проще всего с асцитом начальной степени, однако распознать признаки этой патологии очень сложно на первых этапах. Обязательно применяют медикаментозные препараты, борются с сопутствующими симптомами (рвотой, запорами, повышенным давлением). Можно применять народные средства. Однако главный способ устранения запущенной водянки – это пункция брюшной полости.

Среди списка препаратов от асцита можно встретить: «Диакарб», «Верошпирон», «Панангин», «Аспаркам». Первые два относятся к диуретическим средствами, последние два – к источникам калия и магния.
Антибиотики назначаются только при инфекционных поражениях и перитоните. Дополнительно используют медикаменты, направленные на укрепление сосудистой стенки: диосмин, витамины С и Р. Средства на основе желатиноля, реополиглюкина, полиглюкина используются для контроля жидкости и ее удержания в сосудистом русле. Дополнительно используют мочегонные препараты.
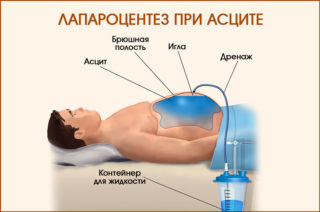
За один раз в ходе вмешательства можно удалить до 5 л воды. Операция опасна для пациента – во время прокола высок риск задеть петли кишечника, что может привести к кровотечениям и патологиям со стороны ЖКТ.
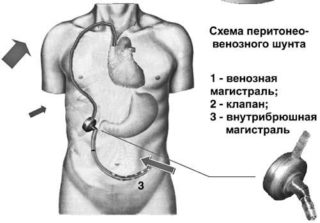
Шунт Левина, который используется при операции, — это длинная трубка из биосовместимого пластика, устанавливаемая в абдоминальную полость. Ее конец должен достигнуть тазового дна. После этого шунт приделывают к клапану и силиконовой трубе, которая располагается подкожно и идет к области шеи. Далее она подключается к яремной и верхней полой вене. Клапан работает в автоматическом режиме и открывается при смещении диафрагмы во время дыхания.

- строгое ограничение соли и воды – до 1 л жидкости и 1 г соли;
- копчености, жирное мясо, жареные продукты, насыщенные бульоны и консервы запрещены;
- полный запрет накладывают на сдобу, острые продукты, сладости; есть можно только зефир и домашнее желе;
- чтобы победить водянку, придется отказаться от цельного молока, кофе, бобовых продуктов;
- под запретом лук, щавель и чеснок;
- алкоголь строго запрещен при заболевании в любых количествах.
Справиться с патологией можно, если постоянно обогащать рацион фруктами и овощами, зеленью. Из питательных продуктов подойдут: вареная рыба, белое мясо курицы, кролик, нежирный бульон, омлет, творог низкой жирности. Орехи и сухофрукты разнообразят меню.
В процессе приготовления нельзя добавлять соль. Заменить приправу можно неострой куркумой, пряными сушеными травами.
Соблюдение диеты при асците – главное правило для успешного восстановления и устранения жидкости из брюшной полости. Грубые нарушения в питании приведут к обострению основной болезни и, как следствие, быстрому развитию водянки.
Если лечить асцит в клинических условиях не требуется, дома можно воспользоваться народными рецептами. Они не избавят пациента от причины болезни – рака, сердечной или печеночной недостаточности, цирроза, — но способны улучшить выведение жидкости. Возможность их применения обсуждают с доктором:
- Абрикосовый компот. Восполняет недостаток калия. Готовят из кураги или свежих плодов – 250 г на 1 л воды, кипятят 40 минут. Принимают до 500 мл в день. Если пациенту ставили капельницу, надо учитывать объем потребляемой жидкости.
- Отвар из фасолевых стручков. Обладает сильным мочегонным действием. Для приготовления берут шелуху 30 отростков и кипятят в литре воды 10 минут. Настаивают еще 20 минут, остужают и пьют по 200 мл в 5 утра, затем за 30 минут до завтрака, обеда и ужина, но не позднее 20.00.
- Отвар из зелени петрушки. Избавляет пациента от скопления жидкости в брюшине. Заваривают из 300 г зелени и 1 л воды. После закипания варят 30 минут и процеживают. Пьют по 0,5 стакана каждый час до 13-14 дня.
- Настойка пустырника. Готовят самостоятельно из 1 ст. л. свежих листьев пустырника и 100 мл 70% спирта. Настаивают 5 дней в темном месте, принимают до еды по 30 капель, смешанных с чистой водой.
Нельзя относиться к народным средствам как к безопасным продуктам, принимать которые можно без ограничений и системы. Важно строго регулировать дозировку. Если пациент употребляет какие-либо препараты, будь то феназепам, альбумин, анаприлин или простые спазмолитики, любой курс лечения травами должен контролироваться регулярными осмотрами доктора.
В домашних условиях можно разминать живот, это эффективная процедура, но сочетать ее нужно с диетой. Массаж при асците брюшной полости тормозит прогресс болезни и улучшает самочувствие пациента.
- Ложатся на спину, наносят массажное масло на живот и начинают круговыми движениями растирать кожу по часовой стрелке, затем – против часовой.
- Выполняют массаж в течение 2-3 минут каждый день, можно делать 2-3 процедуры в сутки.
- Движения должны быть легкими, не слишком надавливающими.
- После разглаживания переходят к постукивающим движениям.
- Завершают массаж, лежа на боку. Делают вертикальные, затем горизонтальные поглаживания по 2 минуты с каждой стороны.
Массаж при асците стимулирует выход жидкости естественным путем, улучшает кровообращение в органах, предотвращает застойные процессы.

- Время начала лечения. Ранние стадии патологии успешно поддаются терапии консервативным путем в домашних условиях. Если функциональность органов не нарушена, избавиться от жидкости в животе можно достаточно быстро. Если асцит постоянно прогрессирует, при этом пациенту требуется госпитализация и тяжелые врачебные процедуры, повышается риск поражения легочной, сердечной системы и других жизненно важных органов. Это может привести к преждевременной смерти.
- Форма заболевания. Слабовыраженный асцит – самый безопасный тип скопления жидкости. Однако напряженная форма патологии, при которой количество воды достигает 10-15 л, приводит к смерти или тяжелым осложнениям, связанным с дыхательной недостаточностью.
- Основная патология, провоцирующая водянку. При сердечной, печеночной или почечной недостаточности хронического течения лечение скопления жидкости в брюшной полости может оказаться неэффективным. При декомпенсированном циррозе выживаемость составляет всего 20% в течение первых 5 лет после обнаружения болезни. При сердечной недостаточности этот процент снижается до 10. При хронической почечной недостаточности пациент может прожить столько же, сколько и при ее отсутствии, но только при соблюдении диеты и предписаний врача, а также при регулярном гемодиализе.
Острые формы асцита не могут быть полностью излечены, а запущенные стадии приводят к смерти через несколько дней-недель после развития патологии.
Лечение асцита – серьезная задача для врача и пациента, требующая регулярного и ответственного подхода. В терапии используют медикаменты, народные средства, а в тяжелых случаях – госпитализацию с последующим хирургическим вмешательством. Только так можно помочь человеку вылечиться от этой патологии. Параллельно необходимо устранить основную причину асцита.
источник
Асцит представляет собой тяжелое осложнение разных заболеваний, при котором в полости живота накапливается большой объем жидкости. Обнаруженный асцит при онкологии серьезно осложняет течение и лечение основного заболевания, ухудшает прогноз. У пациентов с онкологическими заболеваниями органов, имеющих контакт с листками брюшины, средняя вероятность выпота жидкости в брюшную полость составляет 10%.
Процесс скопления лишней жидкости в полости живота сопровождает около половины всех случаев рака яичников у женщин. Он также осложняет течение новообразований:
- толстой кишки;
- молочных желез;
- желудка;
- поджелудочной железы;
- прямой кишки;
- печени.
Тяжесть состояния пациента не зависит от того первичная опухоль стала причиной патологии или ее метастазирование. К проявлениям рака добавляются признаки повышенного внутрибрюшного давления, подъема диафрагмы, сокращения дыхательных движений легочной ткани. В результате ухудшаются условия для работы сердца и легких, нарастает сердечная и дыхательная недостаточность, что приближает летальный исход болезни.
Брюшную полость образуют 2 листка. Один из них (париетальный) выстилает внутреннюю поверхность, а другой (висцеральный) окружает ближайшие органы. Оба листка продуцируют небольшое количество жидкого секрета своими железистыми клетками. С его помощью ликвидируется небольшое локальное воспаление, защищаются от трения органы, кишечник.
Жидкость постоянно обновляется, поскольку излишки всасываются эпителием. Накопление возможно при условии нарушения баланса этого состояния. В 75% случаев у пациентов с асцитом имеется цирроз печени. Это заболевание имеет максимальное число этиологических факторов, приводящих к патологии.
К ним относятся рост гидростатического давления в сосудах под влиянием застоя в венозной и лимфатической системах из-за нарушения сердечной деятельности и падение онкотического давления в крови за счет поражения функции печени и снижения содержания альбуминовой белковой фракции.
Асцит брюшной полости при онкологии не исключает эти механизмы в качестве дополнения к основному поражающему фактору — гиперфункции эпителия брюшной полости при опухолевом поражении листков брюшины. Рост злокачественных клеток вызывает раздражение и неспецифическое воспаление.
Наиболее значима роль обсеменения злокачественными клетками при раке яичников, матки у женщин. Осложнение в этих случаях настолько утяжеляет общее состояние пациенток, что они погибают при нарастании асцита брюшной полости.
Немалое значение имеет непосредственное сдавливание опухолью печеночной ткани и создание условий портальной гипертензии. При росте венозного давления водная часть крови сбрасывается в брюшную полость.
Раковая интоксикация сопровождается недостатком кислорода в клетках (тканевая гипоксия). Почечная ткань очень остро чувствует любые изменения и реагирует снижением фильтрации. Это приводит в действие механизм влияния антидиуретического гормона гипофиза, который задерживает натрий и воду.
Некоторые авторы в патогенезе асцита выделяют печеночный и внепеченочный механизмы. На примере злокачественного роста мы видим, как эти причины дополняют друг друга. Нарушается всасывающая функция брюшины и лимфатических сосудов.
Примером местных изменений может быть лимфома брюшной полости. Эта опухоль сопровождается нарушенной проходимостью внутрибрюшных лимфатических протоков. Из них жидкость переходит прямо в брюшную полость.
Провоцирующими причинами асцита при онкологических заболеваниях может быть такая анатомическая особенность, как близкое расположение складок брюшины (прилегание), обилие кровеносных и лимфатических сосудов, что вызывает быстрое распространение злокачественного роста на соседние ткани.
Стимулировать пропотевание жидкости может занос атипических клеток в полость брюшины при оперативном вмешательстве, внутреннее прорастание стенок брюшины злокачественной опухолью, а также проведение курса химиотерапии.
У онкологических больных асцит развивается постепенно за несколько недель или месяцев. Пациенты ощущают признаки при скоплении значительного количества жидкости. Основные симптомы:
- распирающая тяжесть в животе;
- отрыжка после еды;
- изжога или тошнота;
- тупые боли в животе;
- одышка в покое, особенно в положении лежа.
Эти признаки связаны с подъемом купола диафрагмы, нарушением перистальтики пищевода, кишечника, рефлюксным забросом кислого содержимого желудка в пищевод. Некоторые пациенты жалуются на приступы сердечной аритмии. При наблюдении лечащий врач выявляет увеличенный живот. В положении стоя он опускается вниз, пупок выпячивается.
Для больных с «печеночным» асцитом характерна картина «головы медузы» за счет образования плотных расширенных вен вокруг пупка. Накопление жидкости создает трудности при наклонах, обувании.
К сожалению, еще нередки случаи выявления молодых женщин с опухолью яичников в запущенном состоянии, которые длительно были уверены в своей беременности, этому способствовало прекращение менструаций.
Скопившаяся жидкость сама давит на опухоль, вызывает распад. Метастазирование по венозной системе и сердечная недостаточность проявляется затрудненным оттоком крови к сердцу. Это приводит к отечности стоп, голеней, наружных половых органов.
Все описанные симптомы развиваются не изолированно. На первом месте остаются признаки злокачественной опухоли. Асцит требует дополнительного лечения, поскольку жить с его проявлениями становится более опасно из-за возможностей других осложнений.
Независимо от причин в течении асцита выделяют 3 стадии. Они характерны и для пациентов с онкологическими заболеваниями:
- транзиторная — больной чувствует только вздутие живота, объем накопившейся жидкости не более 400 мл;
- умеренная — количество экссудата в брюшине доходит до 5 л, проявляются все описанные симптомы, возможны разные осложнения;
- напряженная — асцит скапливает 20 л и более, считается устойчивым (резистентным), лечить мочегонными средствами невозможно, сопровождается тяжелым состоянием, нарушает работу сердца и дыхание.
Тяжесть основного заболевания в случае появления асцита снижает шансы больного на выздоровление. Еще более увеличивается риск опасных осложнений. К ним относятся:
- бактериальный перитонит — присоединение инфекции вызывает острое воспаление брюшины;
- кишечная непроходимость;
- появление грыж в области белой линии живота, пупка, в паху с возможным защемлением;
- сердечная декомпенсация;
- накопление жидкости между плевральными листками — гидроторакс с острой дыхательной недостаточностью;
- развитие гепаторенального синдрома;
- геморроидальные кровотечения, выпадение нижнего отдела прямой кишки.
Такое осложнение, как асцит заранее предполагается в течение онкологического заболевания. При контроле за пациентом врач обязан проводить взвешивание. Рост массы на фоне выраженного похудения рук, ног, тела вызывает подозрение на скрытые отеки.
Если сделать толчковое движение рукой с одной стороны живота, то при наличии жидкости вторая рука ощутит волну в противоположном боку. Объективным подтверждением служат дополнительные исследования:
- УЗИ — позволяет выявить 200 мл жидкости в брюшной полости, одновременно служит контролем за изменениями во внутренних органах;
- обзорная рентгенография и томография — потребуют хорошей подготовки пациента перед исследованием, выявляет жидкость при изменении положения тела;
- лапароцентез — прокол передней брюшной стенки с целью откачивания жидкости и ее лабораторного анализа, процедура является одновременно лечебной и диагностической, позволяет выявить степень обсеменения брюшины, состав экссудата, наличие микрофлоры.
Терапия асцита теоретически должна в первую очередь заключаться в подавлении роста злокачественных клеток в брюшине. Тогда можно ожидать удаления раздражающего механизма и восстановления функции всасывания жидкости.
Но на практике методы химиотерапии помогают уменьшить асцит только при новообразованиях в кишечнике, а при локализации в печени, желудке, матке, яичниках остаются безрезультатными.
Остается контролировать поступление и выведение жидкости с продуктами питания, рассчитывать на оптимальные условия действия мочегонных средств (диуретиков). Убрать излишки воды можно с помощью ограничительной диеты. Пациенту назначается бессолевое питание, все блюда готовятся без соли, по согласованию с врачом возможно присаливание в тарелку.
Исключаются острые приправы, тяжелая жирная пища, все приготовленное в жареном виде. Объем употребляемой жидкости рассчитывается по диурезу (количеству выделенной мочи за сутки). При этом в меню должны быть продукты, обеспечивающие организм белком и калием. Поэтому рекомендуется:
- отварное нежирное мясо и рыба;
- творог, кефир при хорошей переносимости;
- запеченный картофель;
- компот из кураги, изюма;
- морковь, шпинат;
- овсяная каша.
В назначении диуретиков нельзя переусердствовать. Известна рекомендация врачей пить больше жидкости при любой интоксикации. Это касается и рака. Выведение большого объема воды из организма повышает общую интоксикацию продуктами распада злокачественных клеток, поэтому допустимым считается снижение веса на фоне приема диуретиков на 500 г за сутки.
Выбор диуретиков и дозировки всегда остается за врачом. Нельзя самостоятельно менять препараты, нарушать схему приема. Наиболее действенной оказывается комбинация из Фуросемида, Верошпирона и Диакарба.
Фуросемид (Лазикс) относится к группе петлевых диуретиков. Действие основано на блокировании обратного всасывания натрия и хлора в канальцах и петле Генле, выводящего аппарата почек. Одновременно выводит калий. Чтобы не нарушить баланс электролитов и не вызвать приступы аритмии назначаются препараты калия (Панангин, Аспаркам).
Верошпирон в отличии от Фуросемида является калийсберегающим препаратом. В его состав входит спиронолактон (гормон надпочечников). Именно с помощью гормонального механизма удается вывести лишнюю жидкость без калия. Таблетки начинают действовать спустя 2–5 дней после начала приема. Остаточный эффект продолжается 3 дня после отмены препарата.
Диакарб — препарат, имеющий целевое назначение. Особенно показан для предупреждения отека мозга, менее эффективен в процессе вывода мочи. Его действие начинается спустя 2 часа после приема. Связано с блокированием фермента карбоангидразы в тканях почек и мозга.
Наиболее часто для вывода накопившейся жидкости в полости брюшины при резистентной стадии асцита применяют процедуру лапароцентеза. Метод считается хирургическим, хотя им владеют терапевты в специализированных отделениях.
Суть методики: пациент сидит на стуле, живот вокруг пупка обрабатывается йодом. В точку примерно на 2 см ниже пупочного кольца вводится раствор Новокаина для обеспечения местной анестезии. После чего делается прокол брюшной стенки специальным инструментом (троакаром). Появление жидкости указывает на попадание в полость брюшины. Присоединяется трубка, по которой откачивается жидкость самотеком.
Однократно удаляется до 10 литров жидкости. На фоне постепенного уменьшения живота проводят стягивание простыней для предотвращения коллапса больного. В некоторых случаях при невозможности сразу вывести большой объем жидкости в полость брюшины вставляют дренажную трубку и перекрывают ее до следующего раза. Таким образом, повтор процедуры проводят 2–3 дня подряд.
При лапароцентезе необходимо следить за стерильностью, поскольку возрастает риск заражения брюшины и перитонита
Лапароцентез не проводится:
- при спаечной болезни брюшной полости;
- на фоне выраженного метеоризма;
- в периоде восстановления после грыжесечения.
Перитонеовенозное шунтирование — заключается в соединении специальной трубкой брюшной полости с верхней полой веной, по ней при дыхании пациента жидкость отходит в венозное русло. Деперитонизация — иссечение участков брюшины для обеспечения дополнительными путями вывода жидкости.
Оментогепатофренопексия — иссечение сращенного с передней брюшной стенкой сальника и подшивание его к диафрагме или печени, необходимо, если сальник мешает проведению лапароцентеза.
В народных лечебниках описываются растительные настойки, которые помогают уменьшить асцит при онкозаболеваниях. Врачи относятся к ним крайне негативно, поскольку нередко пациенты, уверовав в сказочные результаты, бросают основное лечение.
Однако при отсутствии реальной помощи от проводимой терапии больного раком можно понять. Поэтому мы приводим перечень растений, которые, по мнению травников, способны помочь:
- астрагал перепончатый;
- корень болотного аира;
- молочай;
- корень травы копытня;
- трава княжика сибирского;
- болотный сабельник.
Гораздо увереннее врачи рекомендуют мочегонные сборы в дополнение к лекарственным препаратам. Они включают растущие в средней полосе России:
- расторопшу,
- березовые почки и сок,
- чабрец,
- цветы липы, календулы,
- мелиссу,
- шалфей,
- зверобой,
- душицу,
- мяту,
- пустырник.
Общий показатель выживаемости пациентов с асцитом при онкологических заболеваниях дает неутешительные цифры — два года проживет только половина больных.Окончательный исход бывает как лучше, так и хуже предполагаемого срока.
Он зависит от реакции пациента на лечение, возраста, наличия хронических заболеваний почек, печени, сердца, характера опухолевого роста. Асцит в начальной стадии при опухолях лечится значительно эффективнее. Поэтому в терапии злокачественных новообразований следует предусматривать раннюю диагностику осложнений.
источник
Асцит (водянка) – это заболевание, для которого характерное скапливание свободной жидкости в брюшине. Водянка является основным признаком существования серьезных проблем со здоровьем (например, наличие цирроза печени, сердечной недостаточности, разные новообразования злокачественного характера).
- возникновение тромбов в печени;
- нарушение водно-солевой баланс;
- отечность;
- в избыточном количестве развивается соединительная ткань печени;
- печеночная и сердечная недостаточность;
- злокачественные опухоли (если метастазирование направлено в брюшную полость);
- воспалительные и инфекционные процессы, аллергические реакции, происходящие в брюшной полости, усиливают ее поражение, что в свою очередь усиливает приток жидкости в брюшину;
- неправильное питание;
- туберкулез;
- болезни аутоиммунного типа.
- 1 резкое повышение массы тела;
- 2 живот равномерно увеличивается в размерах, кожа его блестит (при большом количестве содержимого);
- 3 если объемы незначительны – область возле пупка становится плоской, а фланки живота начинают выпирать (иначе говорят, что живот стал, как у лягушки или похож на голову медузы);
- 4 начинается одышка;
- 5 пупочная грыжа;
- 6 геморрой;
- 7 варикозное расширение вен на ногах;
- 8 при длительном протекании болезни – появляются вены на животе.
При болезнях печени и сердца жидкость в брюшной полости набирается постепенно, не интенсивно. При воспалительных процессах или злокачественных опухолях – жидкость скапливается внезапно и резко. Второй вариант протекания болезни встречается намного реже, нежели первый.
- начальную – в брюшной полости скопилось не более пол литра свободной жидкости, наличие которой трудно определить визуально (на этой стадии водянка лечится с помощью диеты и контролем над потребляемым уровнем воды и соли);
- выраженную – живот увеличился в объеме, но мягкий (на этой стадии асцит тоже хорошо лечится, иногда применяют пункцию, а так от болезни можно избавиться с помощью средств народной медицины и диеты);
- терминальную (наряженную) – переходит в третью стадию со второй очень стремительно при несоблюдении диеты и не своевременном лечении (в животе скапливается жидкость в больших объемах (иногда до 25 литров), применять для лечения нужно лапароцентез в комплексе с приемами народной медицины и диеты.
При водянке рекомендуют соблюдать диету по Ависценне. По его наставлениям больной должен есть не много и заменить суп и борщ простым бульоном, сваренным из курятины (без шкурки), мяса кролика или нежирной телятины. Можно, также, варить его из рыбы, грибов или маслин. К бульону необходимо добавлять петрушку, майоран, сельдерей, корицу, имбирь, фенхель, хмели-сунели. Эти пряности и травы помогают раскрывать закупорки в организме, многие из них, непосредственно, положительно действуют на печень.
Крупы и каши необходимо заменить на орехи (особенно на арахис, фундук и грецкие орехи). Очень полезно орехи комбинировать с медом..
Из сладостей рекомендуется есть только домашнее варенье, желе, зефир.
Из фруктов, можно любые, но только в сушенном виде.
Рекомендованный объем жидкости, который нужно потребить за сутки – не более 1-го литра за сутки.
Вся пища должна быть варенной или приготовленной на пару и обязательно не соленой.
Для того, чтобы повысить эффективность медикаментозной терапии на третьей стадии или излечить асцит первой и второй стадии следует применять рецепты народной медицины:
- Чтобы вышла лишняя жидкость нужно пить мочегонное, но такое, которое не давало бы сильной нагрузки на почки и осложнений. Таким эффектом обладает отвар из сушеных стручков фасоли. Для приготовления 2-х литров отвара потребуется 2 столовых ложек измельченных стручков. Их нужно кипятить на протяжении четверти часа, дать остыть (за это время отвар настоится) и профильтровать. В день нужно пить 300 миллилитров за 3 приема. Для усиления эффекта берите 1 столовую ложку стручков фасоли и столько же рылец кукурузы. Способ приготовления и дозировка – аналогичны.
- Так, как асцит негативно влияет на работу сердца и вызывает различные его патологии, необходимо укреплять сердечную мышцу. Для этого нужно пить отваром из горицвета весеннего. Одну столовую ложку горицвета заливают 400 миллилитрами горячей воды. Отвар стоит готовить перед сном в термосе (так он за ночь настоится). Утром необходимо процедить отвар и выпить 1 столовую ложку. Перерыв между приемами – два часа. Методика приема настоя из горицвета: 3 через 4 (то есть необходимо 3 суток пить отвар каждых 2 часа по 1 ст. ложке, затем 4 суток давать организму отдых). Внимательно следите за дозировкой!
- Настои из петрушки и ее корня помогут восстановить клетки печени. Существует несколько полезных и высокоэффективных рецептов приготовления лечебных средств из петрушки. Первое – возьмите высушите траву петрушки, измельчите, отмерьте 2 столовых ложки и заварите в стакане горячей (обязательно кипяченой) воды. Настаивайте в закрытой посудине или термосе 2 часа, пейте по 100 миллилитров в день за 5 приемов. Второе – возьмите один корень петрушки или ¼ кг сушенной травы, поместите в железную мыску или кастрюльку, залейте литром вскипяченного молока и поставьте на водяную баню на пол часа. Дозировка точно такая же, как и в первом рецепте.
- Хорошо влияет на работу печени тыква. В свой рацион лучше включить тыквенную кашу или просто запеченную тыкву с добавлением корицы и сахара в небольших количествах.
- Сидеть чаще у костра, чтобы выпаривалась лишняя жидкость. Вышеуказанный Ависценн поддерживал эту методику лечения асцита.
- хрен, шпинат, щавель и лук с чесноком;
- бобовые культуры;
- редька и редиска;
- капуста (любого сорта и вида);
- алкогольные напитки, кофе (и все продукты, содержащие кофеин);
- острая, жирная, жаренная, соленая, кислая пища;
- нельзя есть свежеиспеченный хлеб, хлебобулочные изделия, приготовленные из сдобы или слоеного теста;
- супы и борщи, сваренные на жирном бульоне;
- куриные яйца стоит употреблять в ограниченном порядке (за неделю можно съедать максимум 3 яйца, причем варенных или приготовленный из них омлет на пару);
- твердый сыр соленых или острых сортов;
- все полуфабрикаты и консервы;
- перловка, пшено и остальные грубые каши, которые плохо развариваются.
Все эти продукты зашлаковывают организм или мешают работе почек и сердца, желудка, из-за чего лишняя жидкость не может выйти из организма, а, наоборот, задерживается в нем.
источник

Под воздействием внешних факторов — злоупотребления алкоголем, жизнедеятельности гельминтов и по ряду других причин — возникают многие тяжелые заболевания печени, в том числе цирроз.
При длительном течении (10-15 лет) в 50-60 процентах случаях состояние осложняется развитием такого явления как асцит при циррозе печени. Сколько живут пациенты с такой патологией?
Асцит представляет собой крайне опасное для жизни пациента состояние. Его возникновение сигнализирует о несвоевременном или недейственном лечении, неправильном образе жизни, малой двигательной активности, несбалансированном питании. Однако, несмотря на неутешительную статистику, асцит — не приговор.
Другое название диагноза — брюшная водянка. Состояние возникает на фоне различных заболеваний. В 75 случаях из 100 асцит является осложнением цирроза, в 10 процентах — раковых опухолей, в 5 процентах — сердечной недостаточности. Причиной развития заболевания является разнящееся давление между 2 слоями брюшины. Через них и происходит просачивание и накопление жидкости. По составу она схожа с плазмой крови, а ее объем может достигать 23-25 литров.
Выделяют несколько видов асцита в зависимости от накопленного объема:
- Начальный. Представляет собой накопление 1-1,5 литров жидкости (минимально влияет на то, сколько живут больные).
- Умеренный. Количество возрастает до 2-4,5 литров. Сопровождается отеками ног, изменениями грудной клетки пациента, нарушениями пищеварения и процесса дефекации.
- Массивный. В брюшной полости скапливается более 5 литров. На фоне резкого увеличения размера живота и максимального давления может возникнуть воспалительный процесс, грозящий летальным исходом.
Клинические симптомы возникают при накоплении более чем 1 литра жидкости. К ним относятся:
- значительное увеличение живота;
- расширенные вены и проявление сосудистой сетки;
- тупые болевые ощущения в области живота;
- флюктуация (ощущение движения жидкости в брюшной полости);
- нарушение дыхания;
- нарушение мочеиспускания и дефекации;
- нарушение пищеварения;
- прогрессирующие отеки;
- выделение пупочной зоны;
- появление грыжи.
Жидкость в животе при циррозе печени накапливается вследствие различных патологических процессов в организме. Среди них выделяют следующие:
- Портальная гипертензия, выраженная в повышенном давлении в области воротниковой вены и притоков.
При гибели клеток печени развивается ускоренная регенерация, выраженная в разрастании гепатоцитов. Подобная ткань отличается по функциям от здоровой и провоцирует ухудшение циркуляции крови. Воротная вена и ее протоки пережимаются. Давление в брюшной полости возрастает.

Функциональность органа снижается, он перестает справляться со своей работой. Синтез белков значительно сокращается.
В итоге происходит снижение коллоидно-осмотического давления в плазменной составляющей крови с дальнейшим проникновением в брюшину.
- Снижении соотношения плазменных компонентов в крови.
За счет этого происходит выброс гормонов, провоцирующих задержку жидкостей и солей. Гидростатистическое давление стремительно растет и вызывает асцит.
- Организм, ослабленный течением заболевания, имеет проблемы в работе сердца.
Возникающая сердечная недостаточность также провоцирует увеличение жидкости в брюшной полости. Крайне негативный фактор, влияющий на то, сколько живут пациенты.
Цирроз печени при длительном течении зачастую вызывает асцит. Состояние наблюдается более чем в половине случаев у больных с диагностированным циррозом. Как правило, первые симптомы возникают спустя 10-12 лет после развития основного заболевания. Вероятность возникновения увеличивают:
- несвоевременная диагностика;
- неэффективная терапия;
- заболевания сердца и сосудов;
- вредные привычки;
- сниженная физическая активность;
- нарушение режима питания;
- отсутствие диеты.
Предугадать развитие состояния практически невозможно. Диагностике поддается процесс с накоплением более полулитра жидкости, зачастую на поздних стадиях.
Прогрессирующая водянка негативно влияет на то, сколько живут пациенты. Продолжительность жизни определяется совокупностью факторов:
- результаты лечения основного заболевания;
- течение болезни и ее стадия;
- наличие прочих осложнений;
- общее состояние организма;
- возраст.
В зависимости от некоторых показателей предполагается следующая продолжительность жизни:
- Цирроз печени с асцитом на стадии компенсации и субкомпенсации не влияет на то, сколько живут пациенты категорически. В среднем 10 и более лет.
- На стадии декомпенсации печень не способна осуществлять свои функции на прежнем уровне. Состояние в данном случае значительно влияет то, сколько живут больные. Согласно статистике — не более 5 лет.
- Водянка при циррозе печени склонна к рецидивам. Если это происходит постоянно, то состояние значительно влияет на то, сколько живут пациенты. В среднем 6 месяцев — 1 год.
Сколько живут больные — определяется множеством факторов, в том числе рационом питания.
Питание при циррозе печени с асцитом должно быть частым. Необходимо разбить прием пищи на маленькие порции. Употреблять еду необходимо в теплом виде. Существуют основные рекомендации:
- Необходимо полностью исключить соль и солесодержащие продукты. Повышенное содержание в пищи NaCl вызывает дополнительную задержку жидкости.
- Диета при асците и циррозе печени категорически запрещает прием алкоголя, газированных сладких напитков, крепкого кофе или чая.
- Следует ограничить употребление острого, жирного, жареного и копченого.
- Запрещено употребление свежей выпечки, кондитерских изделий, сладостей.
- Консервы, маринованные овощи, соленья — запрещены.
- Продукты с высоким содержанием жира (сало, сливочное масло, баранина, свинина, маргарин, майонез) следует исключать.
- Хрен, горчица, зеленый лук, различные пряности и специи следует ограничить.
Диета при асците и циррозе печени включает:
- Нежирные молочные продукты (творог, кефир, сметана).
- Злаки и крупы в составе каш и супов.
- Овощи (использовать в пищу стоит только в вареном, тушеном виде).
- Нежирные рыба и мясо.
- Свежие фрукты.
- Компоты, кисели, морсы из ягод, овощей и фруктов.
- Мед, джем, варенье.
- Вареные яйца.
Любая пища, раздражающая ЖКТ, запрещена. Диета при диагнозе цирроз печени, который дополняет асцит, обязательно должна содержать паровые котлеты, запеченную рыбу, ржаной хлеб, постные супы.
Асцит, как и цирроз, не поддается лечению и носит хронический характер. Терапия в основном направлена на основное заболевание и на поддержание состояния пациента. Основывается на лечебной диете и постельном режиме с ограниченной активностью.
Цирроз печени и накопившаяся жидкость в брюшной полости отрицательно влияют на самочувствие больного. В тяжелых случаях проводят лапароцентез — извлечение жидкости или ее части путем механического прокола. Пациенту также показана трансплантация печени.
Заболевание должно протекать под наблюдением врача. Любая ошибка может привести к летальному исходу.
Вздутие живота приводит к увеличению давления на грудную клетку и сердце. Происходит нарушение работы дыхательной системы. Развитие заболевания иногда длится всего несколько дней. В других случаях затягивается на несколько месяцев.
Цирроз печени и развивающийся асцит имеют неутешительный прогноз. Продолжительность жизни при этом сокращается в среднем в три раза. Продлить жизнь поможет соблюдение рекомендаций специалиста и отсутствие самолечения. Дать точный ответ на вопрос, сколько проживет пациент, не может никто.
Дополнительную информацию о том, что такое асцит, можно узнать из следующего видео:
источник
Скопление жидкости в брюшной полости — состояние, которое на языке врачей называется асцитом. Оно не возникает само по себе, это всегда проявление какого-либо заболевания.
- Чаще всего жидкость в животе скапливается при патологиях печени, две другие распространенные причины — сердечная недостаточность и онкологические заболевания.
- Обычно для того, чтобы скопление жидкости привело к каким-либо симптомам, требуется несколько недель. Но иногда асцит развивается быстрее — в течение нескольких дней.
- В тяжелых случаях в животе накапливается до 35 литров асцитической жидкости.
- Самая распространенная причина этого состояния — цирроз печени. Более чем в 80% случаев к асциту приводит именно он.
Брюшная полость — это пространство, в котором находятся органы живота. Сверху оно отграничено от грудной клетки дыхательной мышцей — диафрагмой, снизу — мышцами, которые формируют диафрагму таза. Переднюю стенку брюшной полости образуют мышцы брюшного пресса, заднюю — поясничный отдел позвоночника и поясничные мышцы.
Изнутри брюшная полость выстлана тонкой пленкой из соединительной ткани — париетальным листком брюшины. Последняя переходит на внутренние органы и покрывает их снаружи — это уже висцеральный листок брюшины. Таким образом, брюшная полость — это пространство между париетальным и висцеральным листками брюшины. На деле она представляет собой узкую щель.
В брюшной полости постоянно вырабатывается и всасывается серозная жидкость. Ее главная функция состоит в том, что она играет роль смазки, облегчающей скольжение внутренних органов относительно друг друга. В норме за сутки у взрослого человека в брюшной полости образуется и всасывается около 1,5 литра серозной жидкости. Постоянно она присутствует лишь в небольшом количестве.
Выработка и всасывание серозной жидкости — два процесса, которые в норме постоянно находятся в динамическом равновесии. Если последнее нарушается, то в животе скапливается жидкость, это приводит к некоторым симптомам.
Одна из главных причин асцита — портальная гипертензия, состояние, при котором повышается давление в воротной вене — она собирает кровь от кишечника и селезенки и впадает в печень. Вещества, которые всасываются в кишечнике, в первую очередь попадают в этот сосуд. Печеночные клетки — гепатоциты — перерабатывают некоторые полезные вещества и обезвреживают токсины. Именно из-за этого многие лекарства при приеме в виде таблеток действуют хуже, чем будучи введенными внутривенно: всасываясь в кишечнике, они поступают по воротной вене в печень и разрушаются там.
Если кровоток в воротной вене нарушен, возникает портальная гипертензия. Давление крови повышается, и она просачивается через стенку сосуда в брюшную полость. Это происходит при следующих состояниях:
- цирроз печени, к которому, в свою очередь, приводят вирусные гепатиты B и C, поражение печеночной ткани алкоголем, неалкогольная жировая болезнь печени;
- сердечная недостаточность, при которой возникает застой и повышение давления крови в нижней полой вене, собирающей кровь от нижней части тела, а вслед за ней — в воротной вене;
- обструкция и сдавление воротной вены опухолью;
- синдром Бадда-Киари — тромбоз печеночных вен в месте, где они впадают в воротную вену.
Второй важный механизм развития асцита — снижение в крови уровня белков-альбуминов, которые обеспечивают онкотическое давление и помогают удерживать жидкость в сосудах. При падении уровня белка в плазме жидкость устремляется в ткани, полости тела. Возникают отеки, асцит, гидроторакс (скопление жидкости в плевральной полости внутри грудной клетки). Такое состояние развивается при патологиях печени (так как печеночные клетки синтезируют альбумины), нарушении функции почек (нефротический синдром, когда много белка теряется с мочой), белковом дефиците при голодании.
К скоплению жидкости в брюшной полости могут приводить злокачественные опухоли, чаще всего рак яичников, молочной железы, желудка и кишечника, поджелудочной железы, брюшины, матки, легкого, печени.
Причины асцита при онкологических заболеваниях:
- Раковые клетки, которые распространяются по поверхности брюшины, раздражают ее и заставляют вырабатывать избыточное количество жидкости.
- При поражении опухолью лимфатических узлов, последние не могут обеспечить нормальный отток лимфы от брюшной полости.
- Опухоль или метастаз могут находиться в печени и нарушать отток крови по воротной вене.
- При поражении печени гепатоциты перестают нормально производить белки.
Реже к скоплению жидкости в брюшной полости приводят такие патологии, как острый и хронический панкреатит (воспаление в поджелудочной железе), сниженная функция щитовидной железы (гипотиреоз), туберкулез, воспаление брюшины (перитонит).
Лишняя жидкость может проникать в брюшную полость разными способами, в зависимости от этого классически выделяют две разновидности асцита:
- Транссудативный возникает из-за повышения давления в воротной вене и снижения онкотического давления крови. При этом в асцитической жидкости обычно мало белка.
- Экссудативный — результат воспаления. Характеризуется высоким содержанием белка в асцитической жидкости.
Такая классификация имеет некоторые недостатки, поэтому в настоящее время чаще используется другая, основанная на сывороточно-асцитическом альбуминовом градиенте (сокращенно — SAAG). Этот показатель обозначает разницу между уровнями белков-альбуминов в сыворотке крови и асцитической жидкости:
- НизкийSAAG характерен для скопления жидкости в животе при воспалительных процессах (панкреатит, перитонит), нарушении функции почек.
- При высокомSAAG асцит, скорее всего, вызван портальной гипертензией или нарушением работы сердца.
В тяжелых случаях в брюшной полости может скапливаться до 35 литров жидкости. В зависимости от ее объема и клинических проявлений, выделяют три степени асцита:
- Легкая степень: внешние проявления отсутствуют, жидкость можно обнаружить лишь во время ультразвукового исследования.
- Умеренная степень: асцит приводит к умеренному увеличению живота. Обычно это происходит, если в животе скапливается более 400–1000 мл жидкости.
- Тяжелая степень: возникают выраженные симптомы.
В первую очередь это определяется основным заболеванием. Цирроз и онкопатологии опасны сами по себе, а асцит усугубляет их течение, негативно сказывается на эффективности лечения. Могут возникать осложнения: спонтанный бактериальный перитонит, гепаторенальный синдром (тяжелое нарушение функции почек). При этом прогноз ухудшается. Читайте подробнее о жидкости в брюшной полости при онкологии.
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара — 50000 руб.
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
источник
Скопление жидкости в брюшной полости, из-за которой происходит увеличение живота, называется асцитом. Это состояние встречается не так уж часто, однако его развитие практически всегда свидетельствует о наличии тяжелого заболевания. Оно может возникать при поражении печени, сердца, почек и ряда других органов. Главное при этом – своевременно определить причину его развития и провести правильное лечение.
В подавляющем большинстве случаев, люди с асцитом – это пациенты с длительным стажем, которые знают о своем больном органе. Однако встречаются случаи, когда это состояние является дебютом болезни. Современную информацию о том, что может стать причиной асцита, современных методиках диагностики и лечения, вы может узнать из данной статьи.
Данное состояние может возникать из-за большого количества разных болезней, однако наиболее часто, причина асцита заключена в одном из трех органов – печень, сердце или почки. Их поражение сопровождается накоплением жидкости по всему организму, в том числе во внутренних органах, под кожей и в брюшной полости. К более экзотичным причинам относят некоторые гормональные расстройства, туберкулез, повреждение лимфатических сосудов и ряд других патологий.
Болезни печени – самая частая причина асцита. Скопление жидкости в полости живота может возникать при поражении ее клеток или из-за сдавления воротной вены.
Печеночные клетки ежеминутно производят большое количество веществ, в том числе альбумины, белки, некоторые витамины (A, E, D, K), «полезный» холестерин, свертывающие кровь вещества и т.д. Белок, производимый печенью, необходим для удержания жидкости в просвете сосудов. Он притягивает на себя воду, благодаря чему, у здорового человека не возникают отеки. При повреждении клеток снижается количество производимого белка, из-за чего жидкость начинает пропотевать через стенку сосудов в ткани и полости (брюшную, грудную, околосердечную и т.д.).
Также причиной асцита может стать сдавление воротной (портальной) вены. Это крупный сосуд, который располагается на задней поверхности печени, в небольшой вырезке. При увеличении органа, вена может сильно сдавливаться, что приводит к повышению давления крови на ее стенки. Из-за этого жидкость «продавливается» через вену и попадает сразу в полость живота.
В таблице ниже описаны заболевания печени, при которых происходит нарушение работы клеток, увеличение органа или все вместе. При развитии асцита, их необходимо исключать в первую очередь.
| Краткая характеристика заболевания | Патологический механизм |
| Гепатиты с кровяным путем передачи (при тяжелом течении) |
- Гепатит B;
- Гепатит C;
- Гепатит D.
- Парацетамол;
- Большинство обезболивающих противовоспалительных лекарств (Ибупрофен, Диклофенак, Кеторолак и другие);
- Хлорпромазин;
- Некоторые противомикробные препараты (рифампицин, тетрациклин, изониазид).
- Первичный билиарный;
- Вторичный (возникающий после других болезней печени);
- Врожденный.
Несмотря на большое количество разнообразных заболеваний печени, поставить правильный диагноз можно по состоянию пациента и результатам некоторых исследований. Каких именно? Информация об этом представлена ниже.
Кровь двигается по организму за счет непрерывной работы сердца и сосудов. При нарушении функций сердечной мышцы – ток крови начинает замедляться, что приводит к ее застою и выходу жидкости в органы и ткани. В первую очередь, отеки возникают на ногах и руках. Однако при выраженной сердечной недостаточности, жидкая часть крови может скапливаться вокруг внутренних органов и в полости живота.
Асцит на фоне сердечнососудистых заболеваний может возникать при:
Повреждении сердечной мышцы. Из-за уменьшения количества работающих клеток и замещения их на соединительную ткань, может возникать недостаточность органа. К повреждению могут приводить:
- любые формы ишемической болезни сердца, в том числе инфаркт и стенокардия;
- инфекции (эндо-, пери- и миокардиты);
- аутоиммунные заболевания (красная волчанка, склеродермия и другие);
- амилоидоз – нарушение обмена в организме, из-за которого в стенках органов происходит отложение патологичного белка (амилоида);
- травмы и ранения органа.
Перегрузке отделов сердца. Некоторые заболевания приводят к возникновению повышенного давления на стенки органа и их растяжению. Такая перегрузка может возникать вследствие задержки крови в желудочках/предсердиях или при повышенном давлении в сосудах. Причиной перегрузки могут служить:
- Гипертоническая болезнь, при позднем начале терапии или неправильном лечении. После постановки диагноза, пациенту необходимо постоянно принимать препараты, снижающие давление, и периодически посещать участкового терапевта (1 раз в год). При утрате контроля над течением патологии (при постоянно-повышенном давлении) – необходимо повторно обратиться к доктору;
- Артериальные гипертензии, которые могут возникать при гормональных нарушениях (синдроме Иценко-Кушинга, гипертиреозе и т.д.), поражении почечной ткани, повреждении отделов головного мозга;
- Врожденные и приобретенные пороки, такие как незаращенная межжелудочкавая/межпредсердная перегородки, стенозы или недостаточности клапанов, стеноз или коарктация (расширение) аорты и другие.
Кардиомиопатиях. Это группа генетических заболеваний, при которых нарушается строение стенки сердца. Существует два варианта – либо она становиться слишком толстой (гипертрофическая форма), либо истончается (дилатационная форма).
Сердечная недостаточность – это состояние, требующее правильного и своевременного лечения. Развитие асцита при патологии сердца всегда является неблагоприятным признаком, свидетельствующим о недостаточном объеме терапии или тяжелом течении болезни.
Данный орган выполняют большое количество функций, одна из которых — удаление лишней жидкости и токсинов из организма. В течение суток, почки фильтруют около 180 литров крови. При поражении почечной ткани этот процесс нарушается, что приводит к накоплению жидкости в различных частях организма: на ногах и руках, на лице, в полостях живота, сердца и во внутренних органах.
Усугубляет данное состояние постоянные потери белка с мочой, которые возникают из-за разрушения почечного фильтра. Так как белка в кровеносных сосудах становиться меньше – артерии и вены не могут удержать всю жидкую часть крови. В результате отеки становятся еще больше и распространяются по всему организму.
Далеко не каждая болезнь почек может вызвать такую задержку жидкости. К разрушению почечной ткани и нарушению процесс фильтрации чаще всего приводят следующие патологии:
- Гломерулонефрит. Под этим термином понимают целую группу заболеваний, которые объединяет несколько признаков. Первый – они практически всегда приводят к разрушению почечного фильтра и вынуждают человека использовать гемодиализ (на завершающей стадии). Второй – гломерулонефриты это аутоиммунные болезни, которые развиваются из-за «ошибки» защитных систем организма. В результате клетки крови начинают атаковать и разрушать здоровые клетки почек;
- Тубулоинтерстициальный нефрит (сокращенно – ТИН). Это заболевание, при котором отмирают компоненты почечного фильтра (канальцы). Чаще всего, оно возникает после отравления различными токсинами, в том числе тяжелыми металлами, лекарствами, метанолом и другими вещества. Также случаи развития ТИНа были отмечены после тяжелых вирусных заболеваний, радиационного облучения, на фоне рака любого органа;
- Диабетическая нефропатия. Диабет – это не просто повышенный уровень глюкозы в крови. Это тяжелая болезнь, которая постепенно поражает весь организм, в том числе почки. При отсутствии адекватного лечения и постоянного контроля сахара, почечный фильтр начинает медленно и необратимо разрушаться, что может приводить к распространенным отекам и асциту;
- Врожденные пороки почек. Поликистоз, недоразвитие почечной ткани, отсутствие (агенезия/аплазия) почки – все эти состояния могут стать причиной задержки жидкости в организме больного;
- Системные заболевание. Красная волчанка, узелковый периартериит, ревматоидный артрит, системная склеродермия – это редкие, но тяжелые заболевания, повреждающие соединительные ткани человеческого организма, в том числе и почек;
- Гипертоническая болезнь. Постоянно повышенное давление негативно сказывается на работе всех органов, но в первую очередь на сердце и почках. Гипертония, которая не лечится или лечится неправильно, неизбежно приводит к сморщиванию почек и нарушению их функций.
Запущенные заболевания почек практически всегда протекают тяжело. При этом асцит является только одним из многих симптомов. У таких пациентов развиваются отеки по всему телу, ухудшается самочувствие, работа сердца, мозга и других органов.
Исключив наличие заболеваний почек, сердца и печени, как возможных причин, необходимо приступать к оценке состояния других органов. Проблема может скрываться в нарушенном оттоке лимфатической жидкости, снижении функции щитовидной железы или повреждении брюшины. В частности, скопление жидкости в брюшной полости может возникать при перечисленных ниже заболеваниях:
- Канцероматоз брюшины. Данным термином обозначают разрастание раковых клеток по брюшине – оболочке, покрывающей петли кишечника. Как правило, источником патологических клеток является другой орган в животе, пораженный злокачественной опухолью (раком или саркомой);
- Туберкулез брюшины или брыжеечных лимфоузлов. Вопреки распространенному мнению, эта инфекция может поражать не только легкие, но и любые другие органы. После развития болезни, палочки Коха могут оседать и развиваться по всему организму, в том числе и в полости живота;
- Выраженный гипотиреоз. Снижение функции щитовидной железы и дефицит ее гормонов может приводить к развитию выраженных отеков по всему телу. Не является исключением и брюшная полость, в которой может скапливаться значительное количество жидкости;
- Лимфостаз в области живота. Сужение или закупорка лимфатических сосудов является одной из причин развития асцита. Данная патология может возникать из-за сдавления их опухолью, при некоторых паразитарных заболеваний (например, филяриатозе), после хирургических операций на животе и применения лучевой терапии.
Скопление жидкости в брюшной полости бывает определить совсем непросто. Увеличение живота может возникать не только при асците, но и при панкреатите, парезе кишечника, кишечной непроходимости, беременности и ряде других состояний. Поэтому важно уметь отличить свободную жидкость в животе от его вздутия, скопления каловых масс, увеличения других органов и т.д. Для этого можно использовать следующие простые приемы:
- Положить руки на боковые поверхности живота. После этого одной рукой слегка толкнуть живот 2-3 раза. Если вторая рука почувствовала плеск жидкости или ее движение, то, скорее всего причиной увеличения живота является асцит;
- Оценить форму живота в двух положениях: стоя и лежа. Если у человека сохраняется округлая форма живота и он несколько отвисает вниз, пока он стоит, но в положении лежа живот словно «растекается» и уплощается – следует подозревать наличие жидкости.
Также, помимо непосредственного изменения живота у больного могут возникнуть ряд других симптомов асцита брюшной полости, из-за скопления жидкости и повышения внутрибрюшного давления. К наиболее частым из них относятся:
- Затруднение дыхания, в том числе появление одышки или влажного кашля;
- Частые позывы на мочеиспускание;
- Развитие запоров;
- Постоянная слабость и снижение работоспособности.
Однако следует заметить, что гораздо проще и лучше будет диагностирована болезнь, если человек с внезапно увеличившимся животом обратиться к доктору. Он сможет более достоверно осмотреть, прощупать и «простукать» брюшную стенку и, при необходимости, направит пациента на дообследование или в стационар.
В первом разделе, было приведено огромное количество причин данного состояния. Чтобы предположить больной орган и определить наиболее вероятное заболевание, имеющееся у человека, необходимо комплексное обследование. Оно должно начинаться с тщательного выяснения всех жалоб и возможных вредных факторов, а заканчиваться проведением специализированной диагностики. Ниже, мы опишем принципы проведения данной диагностики и способы выяснения истинной причины асцита.
Чтобы определить пораженный орган, необходимо в первую очередь выяснить – нет ли у человека специфических симптомов, указывающих на заболевание сердца, почек, печени, лимфососудов и т.д. Проявления этих болезней могут быть достаточно разнообразны, однако для них характерны некоторые общие черты. Наиболее характерные из них, которые помогают поставить диагноз, описаны в таблице:
Располагаются по всему телу, обязательно есть на ногах. В большинстве случаев, плотные на ощупь, холодные.
Кожа над отеками чаще бледная или приобретает синеватый оттенок.
Постоянно повышенное артериальное давление;
Наличие одышки, которая появляется/усиливается при нагрузке.
- Только асцит. Характерно для начальных стадий цирроза печени;
- Распространенные отеки. Мягкие на ощупь, кожа над ними не изменена (за исключением живота). Возникают при тяжелом поражении органа.
Появление на животе увеличенных и четко контурируемых вен. Их образно сравнивают с «головой медузы»;
Возможно развитие повышенной кровоточивости (легкое формирование синяков, носовые кровотечения и т.д.);
Возможно наличие тупой постоянной боли, низкой интенсивности, в правом подреберье.
Характерна выраженная слабость, сонливость и низкая работоспособность;
Если болезнь протекает длительно – увеличивается вес, выражение лица становится одутловатым.
Следующим этапом диагностики, после внимательного опроса и осмотра пациента, является сдача анализов и проведение инструментальных обследований, таких как УЗИ, рентген и т.д. В большинстве случаев, именно эти методы позволяют установить окончательный диагноз и выяснить причину развития болезни.
Независимо от специфичности симптомов и уверенности врача в конкретном диагнозе, каждому пациенту проводят ряд исследований. Почему это необходимо? Болезни часто маскируются друг под друга – красная волчанка может скрываться под маской гломерулонефрита или гипертиреоз «притворяться» гипертонической болезнью. Таких примеров можно привести много, именно поэтому для лечения асцита брюшной полости необходимо обращаться к доктору и проходить все необходимые обследования. Это улучшит качество терапии и вероятность выздоровления.
Назначения на различные обследования выписываются, в зависимости от предположений врача. На данный момент не существует универсального анализа, который смог бы самостоятельно определить причину накопления жидкости. Для оценки работы каждой системы рекомендуются определенные исследования. Какие именно – описано ниже.
| Необходимые инструментальные обследования | |
| Сердце или сосуды | Клинический анализ крови: |
- СОЭ – увеличение показателя может свидетельствовать о воспалительном заболевании (эндокардит, миокардит, перикардит, системные заболевания и т.д.);
Норма: менее 10 мм/час у женщин
- Лейкоциты – увеличение количества клеток также является признаком воспалительного процесса;
- Эритроциты – уменьшение показателя свидетельствует о наличии анемии. Это заболевание, которое приводит к дефициту кислорода в тканях и более тяжелому течению сердечно-сосудистых болезней.
Норма: у женщин: 4,0-5,2*10 12 клеток/л
у мужчин: 4,3-5,6*10 12 клеток/л
- Гемоглобин – уменьшение его содержания является еще одним признаком анемии.
- СРБ – увеличение показателя часто является признаков инфекции или системного заболевания (волчанки, склеродермии, ревматоидного артрита и т.д.).
- Холестерин – общий холестерин, ЛПНП, ЛПВП отражают состояние жирового обмена в организме человека. Их увеличение часто является признаком образования бляшек на стенке артерий.
- ЛПНП – это «вредный» холестерин, который является основной причиной сужения протока артерий, развития ишемической болезни, инфарктов, инсультов и других сосудистых катастроф.
- ЛПВП – это «полезная» фракция жиров, которая включает в себя фосфолипиды и снижает содержание холестерина в крови. Снижение ЛПВП – признак развивающегося атеросклероза.
- Глюкоза – данный показатель позволяет оценить наличие/отсутствие предиабета и диабета.
- Предсердный натрий-уретический пептид. Это наиболее современный и достоверный показатель для оценки функции сердца. Его снижение наблюдается при заболеваниях, которые приводят к сердечной недостаточности.
Норма: 20-77 пг/мл
- Электрокардиография (ЭКГ) – наиболее простой метод, позволяющий определить вид поражения сердца. Снятие ЭКГ занимает несколько минут и не требует от пациента какой-либо подготовки;
- Холтеровское мониторирование ЭКГ – способ регистрации электрокардиограммы в течение 24-х часов. Используется для обнаружения скрытых нарушений ритма у пациента. Проводится следующим образом: пациенту на шею вешается небольшой прибор (размером с мобильный телефон) и подключаются электроды. На следующий день холтер снимается и подключается к компьютеру. После чего доктор анализирует полученные данные;
- Эхокардиография (УЗИ сердца) – оптимальный метод исследования, для определения увеличения (гипертрофий и дилатаций) отделов сердца, кардиомиопатий, воспалительных заболеваний. Метод менее доступный в небольших городах, чем ЭКГ, однако также простой, быстрый и не требующий подготовки.
- СОЭ и лейкоциты. Увеличение данных показателей часто наблюдается при гепатитах различного происхождения и системных заболеваниях (в том числе при волчанке, первичном склерозирующем холангите и других).
- СРБ – частый признак воспалительных заболеваний печени (гепатитов) и аутоиммунных заболеваний;
- Холестерин, ЛПНП, ЛПВП – уменьшение данных веществ в крови свидетельствует о снижении функций печени. Как правило, такие изменения отмечаются при циррозе;
- Билирубин – по количеству данного вещества можно судить о состоянии печени. Увеличение общего билирубина и его прямой (связанной) фракции – признак разрушения печени и гепатитов, болезни Вильсона-Коновалова, синдрома Рея. Увеличение непрямого билирубина – признак развивающегося цирроза печени.
Норма: общего билирубина – менее 17 мкмоль/л
прямой фракции: 1,7-5,1 мкмоль/л
непрямой фракции: 3,4-12 мкмоль/л
- Трансаминазы (АЛТ, АСТ) – кратное повышение данного показателя практически всегда является признаком повреждения печени.
- Общий белок – еще один показатель, отражающий работу печени. Его снижение, как правило, является признаком цирроза.
- Анализ на церулоплазмин – данное исследование необходимо пациентам, у которых доктор подозревает болезнь Вильсона-Коновалова. При наличии данного заболевания, уровень церулоплазмина будет снижен.
- Анализ на гепатиты – рекомендуется всем пациентам, у которых есть признаки повреждения печени. Исследование позволяет подтвердить/исключить наличие вирусных гепатитов В, С, В или их сочетания.
- УЗИ – ультразвуковое исследование помогает достоверно определить изменение размеров печени, состояние желчных протоков и консистенцию органа;
- Компьютерная томография (КТ) – оптимальный способ диагностики опухолей печеночной ткани и появления в ней инородных тел (например, паразитов-эхинококков);
- Фиброскан – один из лучших методов диагностики цирроза, позволяющий определить структуру, плотность и эластичность тканей органа, без каких-либо надрезов или проколов кожи;
- Биопсия печени – используется для подтверждения диагноза цирроза или рака. Позволяет точно определить структуру печеночных клеток, однако требует прокола кожи пациента и забора небольшого кусочка тканей печени.
- СОЭ – отмечается повышение при воспалительных заболеваниях (гломерулонефритах, ТИН, красной волчанке и т.д.).
- Плотность мочи – снижение плотности нередко отмечается при выраженном повреждении почечной ткани.
- Белок, глюкоза – появление этих веществ в моче свидетельствует о повреждении почечного фильтра.
Норма: белка в моче – менее 0,033 г/л
глюкозы в моче — отсутствует
- Клетки крови – в большинстве случаев, появление в моче эритроцитов или лейкоцитов является признаком повреждения органа. Это характерно для гломерулонефритов, ТИН, диабетической или волчаночной почки и ряда других патологий.
Норма: эритроцитов – до 2 в поле зрения
лейкоцитов – до 5 в поле зрения
- Определение суточного белка в моче – один из наиболее информативных анализов, который позволяет достоверно оценить потери организмом белка и выяснить возможную причину отеков.
Норма: при отсутствии тяжелой физической нагрузки – до 80 мг/сут
после интенсивной нагрузки – до 240 мг/сут
- Проба Нечипоренко – один из наиболее простых и эффективных методов для определения гломерулонефрита. Чтобы выполнить это пробу, достаточно один раз (утром) сдать мочу на анализ. Результат, как правило, будет готов через 1-2 дня.
Норма: лейкоцитов – до 2000/1 мл
- Проба Зимницкого – сложная, но информативная проба, которая позволяет оценивать состояние почечных тканей. Сбор анализа происходит в течение 24 часов – каждые три часа пациент мочится в емкость, после чего, все 8 емкостей доставляют в лабораторию.
- УЗИ – достаточно посредственный метод для оценки состояния органа. Ультразвуковое исследование позволяет определить изменение размеров органа, наличие некоторых камней, выпота в капсуле почки и ряд других параметров. С помощью УЗИ нельзя оценить состояние почечного фильтра и, соответственно, невозможно подтвердить наличие гломерулонефрита, амилоидоза, ТИН, диабетической нефропатии и ряда других заболеваний.
- Доплерография – способ оценки проходимости почечных артерий и, соответственно, количества поступающих к тканям питательных веществ;
- КТ – лучший способ обнаружения камней и опухоли в данном органе;
- Биопсия почки – единственный метод установления диагноза «гломерулонефрит». Также используется для подтверждения наличия рака или других онкологических заболеваний.
- ТТГ – данный гормон позволяет определить, насколько снижена функция щитовидной железы. Как правило, чем больше тиреотропного гормона вырабатывает головной мозг – тем хуже щитовидка выполняет свои функции.
- Т3, Т4 – данные гормоны вырабатываются щитовидной железой, и также позволяют определить ее состояние. О наличии болезни свидетельствует снижение количества Т3, Т4.
Норма Т3: 70,3-204,5 нг/дл (1,08-3,14 нмоль/л)
УЗИ с доплерографией – используется для оценки размеров железы, ее структуры и консистенции.
Другие методы инструментальной диагностики используются достаточно редко. При необходимости, доктор может также рекомендовать сцинтиграфическое обследование, компьютерную томографию или биопсию.
- СОЭ – характерно превышение нормы.
- СРБ – отмечается увеличение показателя.
Диаскин-тест – это наиболее информативный из лабораторных анализов тест на туберкулез. Он представляет собой усовершенствованную и высокоспецифичную пробу манту. В предплечье, строго внутрикожно вводится специальный препарат. После чего образуется небольшой пузырек, состояние которого оценивается через 3-е суток.
О наличии туберкулеза свидетельствует покраснение и увеличение пузырька более чем 14-ти мм в диаметре.
- Обзорный рентген легких и живота;
- Компьютерная томография;
- Лапароцентез — метод забора внутрибрюшной жидкости, для определения ее состава;
- Пункция лифоузлов.
Мероприятия по устранению асцита можно условно разделить на 2 группы. Первая направлена на удаление жидкости из брюшной полости с помощью медикаментов и небольших оперативных вмешательств. Вторая – на лечение заболевания, ставшего причиной асцитой. Этот процесс, как правило, намного более сложный и длительный.
В некоторых случаях (например, при циррозе, гломерулонефрите, кардиомиопатии и т.д.) полностью избавиться от заболевания невозможно, однако можно контролировать его течение. Как это сделать? Индивидуальную терапию, при необходимости, подбирает лечащий врач. Мы же опишем общие принципы терапии заболеваний.
На данный момент, существуют рекомендации национальных ассоциаций докторов, которым придерживаются врачи. Они включают в себя определенный алгоритм, посредством которого можно эффективно и безопасно устранить асцит. Данный алгоритм включает следующие положения:
Госпитализация. Лечение необходимо проводить в стационаре больницы 4-м группам пациентам:
- С дебютом заболеванием;
- При неэффективности терапии в домашних условиях;
- При большом объеме жидкости в животе;
- При развитии осложнений (нарушении сознания, снижение функций почек, падении давления и т.д.)
Режим. В течение первой недели, важно соблюдать постельный режим, так как в горизонтальном положении улучшается выведение избыточной воды и натрия, облегчается приток крови к почкам;
Питание. Необходимо ограничивать поступление соли (хлорида натрия), так как 1 г натрия притягивает на себя 250-300 мл воды. Чем больше его поступает в кровь – тем больше воды задерживается в организме. На время сохранения асцита, не рекомендуется солить пищу. После выведения жидкости использовать соль во время готовки разрешается, однако не следует дополнительно досаливать еду;
Водный режим. При отсутствии повышенной температуры (более 37,5 о С), следует снизить потребление напитков до 1 литра/сутки;
Мочегонные лекарства. В большинстве случаев, начинать устранение жидкости необходимо именно с этих препаратов. Существует два основных вида диуретических средств, которые используют при асците. Выбор между ними делает лечащий врач, в зависимости от причины болезни. Это очень важный нюанс, так как назначение неправильного лекарства может привести к тяжелой сердечной недостаточности, отравлению человека и смерти. Ниже перечислены наиболее часто используемые препараты:
- Петлевые диуретики: Фуросемид, Торасемид. Это достаточно сильные препараты, способные удалять большой объем жидкости из организма. Однако вместе с водой, они выводят жизненно-необходимые электролиты – калий и натрий. Поэтому при заболеваниях, которые протекают с дефицитом этих ионов (например, тяжелая печеночная недостаточность), петлевые диуретики используются с большой осторожностью;
- Калий-сберегающие мочегонные средства: Спиронолактон, Эплеренон, Канреонат. Данная группа действует более деликатно и не приводит к значительным потерям жидкости и ионов. Напротив, они задерживают в организме калий. Поэтому эти диуретики противопоказаны при беременности и болезнях, протекающих с нарушением выделения электролитов (например, почечная недостаточность).
Лапароцентез. Пункция брюшной полости при асците выполняется только в 2-х случаях:
- При скоплении в брюшной полости большого объема жидкости. Такое состояние называют «напряженный асцит». Если не удалить часть воды из живота и не снизить внутрибрюшное давление, у пациента может произойти сдавление внутренних органов, нарушиться работа легких и сердца;
- При неэффективности фармакопрепаратов.
В большинстве случаев, лапароцентез занимает немного времени – около 10 минут. Одномоментно, хирург может удалить до 2-4 литров. Устранять сразу весь асцит нельзя, так как это может привести к падению давления и вызвать у пациента шоковое состояние. Сразу после процедуры, необходимо провести внутривенное вливание препаратом альбумина. Этот раствор поможет удержать воду в пределах кровеносного русла и профилактирует повторное накопление жидкости в животе.
Помимо удаления избытков воды из организма, необходимо также предотвратить повторное ее накопление. Для этого необходимо провести полноценную терапию основного заболевания. В зависимости от пораженного органа, пациент направляется к доктору определенного профиля: гастроэнтерологу, кардиологу, нефрологу, онкологу, фтизиатру и т.д. Только лечащий доктор может учесть все необходимые нюансы и подобрать оптимальное решение. Мы же можем описать только общие принципы, которым необходимо придерживаться во время проведения терапии.
В 80% случаев, асцит возникает из-за цирроза печени, который развился на фоне вирусного гепатита В, С или их комбинации. Так как эти заболевания долгое время себя никак не проявляют, большая часть печеночных клеток успевает разрушиться. На ее месте вырастает соединительная ткань, которая сдавливает полую вену и способствует выходу жидкости через ее стенки. Другие болезни приводят к асциту достаточно редко.
Наибольшее значение в лечении болезней печени, является устранение вредных факторов:
- Если у пациента присутствует вирусный гепатит – необходимо проведение специальной противовирусной терапии;
- При развитии аутоиммунного гепатита, билиарного цирроза или склерозирующего холангита — используются глюкокортикостероиды или иммуносупрессанты;
- При наличии синдрома Бадда-Киари – необходимо восстановить проходимость сосудов печени, с помощью медикаментов (фибринолитиков и антикоагулянтов) или операцией.
Помимо специфического лечения, таким больным обязательно назначаются гепатопротекторы, которые защищают сохранившиеся печеночные клетки. К ним относятся:
- Препараты Урсодезоксихолевой кислоты: Урсосан, Урсофальк, Урсодез, Эксхол;
- Фосфолипиды: Эссенциале Форте, Резалют, Эссливер, Антралив.
Чтобы определиться с наиболее подходящей для вас схемой терапии, необходимо обратиться к гастроэнтерологу. Только врач может выбрать наиболее подходящие препараты и правильно провести лечение заболевания. Заниматься самолечением опасно – это может привести не только к ухудшению самочувствия, но и значительно уменьшить продолжительность жизни.
В лечении сердечных заболеваний есть несколько направлений терапии, которые помогают устранить симптомы болезни, улучшить состояние сердечной мышцы и увеличить продолжительность жизни человека. К ним относятся борьба с повышенным давлением и избыточных количеством холестерина крови, профилактика образования тромбов при аритмиях и защита сердца от неблагоприятных факторов.
Чтобы осуществить все эти задачи, необходим комплексный подход и совместная работа пациента и доктора. Как правило, лечение включает в себя следующие компоненты:
| Цель рекомендаций | ||
| Диета |
|
|
| Изменение образа жизни |
|
|
| Ингибиторы АПФ/блокаторы рецепторов ангиотензина (БРА) | Ингибиторы АПФ: |
- Валсартан;
- Ирберсартан;
- Лозартан;
- Кандесартан;
- Телмисартан.
- Они деликатно снижают давление, предотвращая разрыв и травмы артериальных сосудов;
- Только ингибиторы АПФ и БРА обладают защитным эффектом на сердце. В ходе многочисленных исследований доказано, что они увеличивают продолжительность жизни больных и профилактируют развитие осложнений: инфарктов, инсультов, тяжелой ишемической болезни и т.д.
- Гидрохлоротиазид
- Ацетазоламид;
- Спиронолактон
- Торасемид.
- Метопролол;
- Бисопролол;
- Карведилол.
Блокаторы калиевых каналов:
Блокаторы кальциевых каналов:
Бета блокаторы (перечислены выше)
- Аторвастатин;
- Розувастатин;
- Симвастатин;
- Флувастатин.
Фибраты – рекомендованы при большом уровне триглицеридов:
- Фенофибрат;
- Ципрофибрат;
- Безафибрат.
- После сосудистых осложнений препаратами выбора являются комбинации ацетилсалициловой кислоты с магнием (КардиоМагнил, ТромбоМаг, Тромбитал);
- Для лечения аритмий используются Варфарин, Дабигатран, Ривароксабан, Апиксабан.
Следует еще раз отметить, что окончательную схему терапии определяет лечащий доктор. Он может ее корректировать на свое усмотрение, в зависимости от вида и тяжести патологии, состояния организма больного. Однако общие принципы лечения, которым необходимо придерживаться, были описаны выше.
Лечения хронических болезней почек, которые могут стать причиной асцита, практически всегда сложный и длительный процесс. В зависимости от конкретного вида заболевания, решается вопрос о необходимости назначения гормонов-глюкокортикостероидов, проведения операции по коррекции пороков, постоянного гемодиализа или другого лечебного мероприятия. Однако общие принципы терапии данных патологий едины. К ним относятся следующие рекомендации:
- Ограничение соли. Так как при нарушении почечных функций нарушается выведение электролитов, прием даже небольшого количества соли может привести к задержке жидкости и повышению артериального давления. Максимально допустимая доза при данных заболеваниях – не более 1 г/сут. Такого количества можно достичь, употребляя пресную пищу и неподсоленные напитки;
- Отказ от алкоголя и курения;
- Поддержание достаточного диуреза. При хроническом повреждении органа, у человека в крови начинают накапливаться токсичные вещества. Именно они приводят к нарушениям сна, постоянной слабости, снижению работоспособности и плохому самочувствию. Поэтому важно регулярно использовать мочегонные средства, для улучшения выведения «шлаков»;
- Регулярный контроль токсических веществ в крови. Это мероприятие помогает предотвратить развитие тяжелых осложнений, таких как повреждение мозга (энцефалопатия);
- Уменьшение воспалительного процесса. При аутоиммунных заболеваниях, таких как гломерулонефрит, красная волчанка, ревматоидный артрит, необходимо снижать иммунные функции организма. За счет этого, почечные ткани будут повреждаться значительно меньше. Как правило, для этой цели используют гормоны-глюкокортикостероиды (Преднизолон, Дексаметазон) или препараты иммуносупрессанты (Сульфасалазин, Метотрексат);
- Прием нефропротекторных препаратов. Ингибиторы АПФ и БРА помимо защитного действия на сердце, обладают аналогичным действием на почки. Улучшая состояние их микрососудов, они профилактируют их дальнейшее повреждение и отдаляют от пациента гемодиализ.
Большинство заболеваний, которые способны вызвать накопление жидкости в полости живота, являются хроническими и практически неизлечимыми. Несмотря на это, человек может контролировать их течение с помощью адекватного лечения. Перечисленные выше рекомендации – один из компонентов такого лечения, которое позволяет замедлить повреждение почек и увеличить продолжительность жизни.
Это достаточно сложный вопрос. Удалить жидкость, в большинстве случаев, не представляет сложности. Эта процедура проводится по принципам, описанным выше. Однако устранить злокачественную опухоль значительно труднее. При 1-2 стадии, возможно проведение хирургического лечения с последующим курсом специальной терапии. При поздних стадиях единственным выходом является химиотерапия, которая эффективна далеко не всегда.
Данные препараты обладают побочным действием, в виде снижения иммунитета. Это облегчает проникновение инфекции в организм. Однако без использования данных медикаментов, может произойти разрушение жизненно-важного органа, что неизбежно закончиться смертью. Польза от гормонов и иммуносупрессантов выше, чем риск.
Это единичные случаи, которые встречаются в практике врача крайне редко. Лечебная тактика определяется индивидуально для каждого из пациентов. При наличии паразитарного заболевания, врачи предпочитают использовать фармакопрепараты. При сдавлении лимфатического сосуда извне или при неэффективности медикаментозной терапии – требуется хирургическая операция.
Однозначно нет. Асцит – это признак далеко зашедшего заболевания одного из внутренних органов. Каждому человеку, который подозревает у себя данную патологию, настоятельно рекомендуется обратиться в больницу к терапевту.
Удаление жидкости из живота проводится по принципам, описанные выше. Одновременно с этими мероприятиями, доктора стараются поддержать функцию щитовидной железы, с помощью препаратов Тироксина.
Каждый случай индивидуален и зависит от конкретного заболевания. Поэтому адекватный прогноз может сделать только ваш лечащий врач.
источник