Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Асцит при развитии цирроза являет собой накопление секреции в брюшной полости. Этот процесс имеет невоспалительный характер. Асцит при циррозе печени встречается очень часто, это один из симптомов заболевания, который появляется на втором этапе болезни. Вследствие большого количества секрета, живот увеличивается в размерах, возникает застой кровяной жидкости, ухудшение оттока лимфы. Это не самостоятельная болезнь, а один из симптомов патологических процессов в печени.
Что такое асцит? Асцит при циррозе печени или водянка характеризуется тем, что скапливается жидкость в животе. В итоге отмечается интенсивно выраженное вздутие живота. Это одно из осложнений, которым сопровождается цирроз печени.
Этот синдром отрицательно сказывается на здоровье. Но при своевременной диагностике и начатой терапии его можно успешно купировать. По международной классификации болезней заболевания печени имеют код по мкб 10. Асцит мкб 10 имеет также свой код, несмотря на то, что это не самостоятельное заболевание, а только сопровождающий симптом основной патологии. По мкб 10 его код R18. Эту патологию часто называют водянкой.
В преимущественном количестве ситуаций возникает такой симптом на фоне печёночной недостаточности и цирроза. Отёчно-асцитический синдром при циррозе печени возникает на фоне того, что между двумя слоями брюшины возникает разное давление, через эти слои просачивается жидкости, где и происходит ее накопление. Лечение асцита при циррозе печени должно быть своевременным, назначенным только доктором. Недопустимо использовать самостоятельно какие-либо лекарственные средства или сомнительные методы при циррозе печени с асцитом.
Патогенез асцита при циррозе печени обусловлен количеством жидкости. Согласно классификатора, существуют определенные разновидности симптома:
- Начальная форма. Характеризуется накоплением менее 2 литров жидкости.
- Умеренная. Накапливается до трех с половиной литров жидкости. Такое состояние сопровождается трудностями с опорожнением кишечника, нарушениями в органах пищеварительной системы, растёт в размерах грудная клетка, образуется сильная отечность нижних конечностей.
- Массивная форма. Происходит накопление жидкости, объемом до пяти литров. Живот сильно напряжённый, увеличен в размерах. Вследствие чего повышается кровяное давление, развивается сильный воспалительный процесс.
Первые признаки водянки у взрослых образуются тогда, когда жидкости становится более одного литра.
Наличие небольшого количества жидкости в брюшной полости обычно не доставляет больному неудобств. По мере того, насколько быстро развивается цирроз, появляются следующие признаки:
- Брюшная полость увеличивается в диаметре. Цирроз может перейти в водянку буквально в течение нескольких дней.
- Кожный покров становится гладким с редкими сосудистыми звёздочками, иногда отчетливо видны расширенные сосуды или вены.
- В вертикальном положении живот немного висит вниз, а в лежачем положении бока торчат в стороны, это напоминает живот у лягушки.
- Человек ощущает дискомфорт, болезненность в животе, начинает набирать массу тела.
- Появляется ощущение «переливания воды» или «бульканья».
- Появляется одышка из-за образовавшихся перепадов давления, повышенного давления на диафрагму.
- Повышается частота сердечных сокращений, человек испытывает нехватку кислорода. Особенно остро такие симптомы выражены в положении лёжа, поэтому больной всячески старается облегчить свое состояние (например, спит полусидя, подставляя подушку под спину).
- Иногда наблюдается и синюшность губ, сухой приступообразный кашель.
- Появляются дисфункции в органах пищеварительной системы.
- При постоянном давлении на живот появляется быстрое насыщение во время приема пищи, появляется тяжесть в эпигастральном отделе, изжога, частая отрыжка.
- В некоторых случаях появляются приступы рвоты, в массах видны частицы непереваренной пищи.
- Кишечный тракт может реагировать запорами, расстройством стула, развитием кишечной непроходимости.
- Наблюдаются нарушения в функции мочевого пузыря – появляются частые позывы к его опорожнению, нередко развиваются воспаления почек и мочеполовых путей.
- Появляются отеки голеней.
- В некоторых случаях возникающее давление провоцирует образование пупочной грыжи.
Первые признаки водянки наблюдаются в тот период, когда жидкости скопилось более одного литра. Кроме ее симптоматики, пациент страдает тем, что дальше прогрессирует цирроз. Вследствие этого состояние усугубляется.
Почему появляется синдром? Цирроз – это главная причина развития водянки. Этиология, по которой развивается болезнь и ее признаки, следующая:
Когда развивается цирроз печени, гибнут клетки органа, вследствие чего на их месте образуются уплотнения, которые затрудняют отток секрета. Другой причиной является формирование заместительных волокон на месте погибших клеток печени; отток кровяной и лимфатической жидкости нарушен, давление внутри повышается, состояние усугубляется. Длительность подобных процессов бывает разной, в зависимости от того, происходит ли лечение цирроза.
Дополнительно осуществляется повышенная нагрузка на сердечный аппарат, на фоне этого может развиваться недостаточность его функции.
Обнаружить асцитический синдром несложно, поскольку клиника его очень выражена. Но чтобы установить достоверный диагноз, врач назначает дополнительные диагностические мероприятия.
Врач проводит пальпацию, назначает коагулограмму, биохимические показатели кровяной жидкости, общий анализ крови. От своевременности обнаруженной патологии будет напрямую зависеть, можно ли вылечить, сколько человек сможет с ней прожить.
Осложнения являются нередкими спутниками, если развивается цирроз и водянка. Основными последствиями считаются:
- развитие печёночной энцефалопатии;
- дисфункции в работе почек;
- перитонит бактериального происхождения;
- формирование пупочной грыжи;
- отёчность головного мозга;
- инфицирование секрета.
Чтобы вылечить цирроз и водянку, важно как можно раньше поставить правильный диагноз на основании диагностики и врачебного осмотра.
Прогноз на выздоровление напрямую зависит от того, насколько вовремя начато лечение. Если болезнь находится на первой стадии, при правильно назначенных терапевтических мероприятиях, можно остановить ее дальнейшее прогрессирование, предотвратить развитие последствий. Лечить асцит начинают после того, как поставлен диагноз. Лечить цирроз и водянку необходимо комплексно, назначаются медикаментозные средства (гепатопротекторы, диуретики – мочегонные средства), дополнительно может использоваться лечение народными средствами (отвар овса, расторопша, льняные семена).
Как лечить? Основной задачей терапии по мнению лечащего врача является вылечить цирроз. Продолжительность жизни пациента также зависит от своевременно начатого терапевтического воздействия.
Самыми первыми назначениями лечащего доктора являются:
- Гепатопротекторное средство (Карсил, Эссенциале, Энерлив).
- Лекарства на основе аминокислот в составе – Орнитин, Метионин.
- Противовирусные медикаментозные средства – Рибавирин.
- Стероидные лекарства – Преднизолон. Альбумин.
- Мочегонные препараты – Диакарб, Лазикс.
- Мочегонные лекарства также могут назначаться в качестве профилактических при наличии цирроза.
Обязательным является правильное питание при циррозе печени. Диета при циррозе печени – это стол No 5. Диета при асците цирроза печени аналогична, дополнительно следует наладить питьевой режим, выпивая не менее двух литров чистой питьевой воды в течение дня (это диуретическая терапия, помимо лекарств).
Сколько живут с асцитом при циррозе печени, зависит от того, на какой стадии находится заболевание. Продолжительность жизни у пациентов компенсированной стадии – более 10 лет, поскольку на этом этапе все функции печени не утрачены.
Пять лет могут прожить пациенты с декомпенсированной формой, если трансплантация органа не осуществляется вовремя.
Чтобы предотвратить развитие печёночных патологий, следует придерживаться простых правил – вести правильный образ жизни, своевременно лечить заболевания, принимать все лекарства по назначенной схеме. При соблюдении профилактики длительность жизни составляет более 10 лет.
Назначать лечение может только врач, самостоятельно запрещается использовать какие-либо препараты или народные методы лечения.
источник
Асцит – одно из значимых осложнений цирроза, возникает у 50% пациентов за 10-летний период от постановки диагноза. Развитие асцита считают важным неблагоприятным прогностическим признаком прогрессии цирроза, так как он связан с 50% смертностью в течение
K.M. Moor, Королевский медицинский университет, Лондон, Великобритания
Асцит – одно из значимых осложнений цирроза, возникает у 50% пациентов за 10-летний период от постановки диагноза. Развитие асцита считают важным неблагоприятным прогностическим признаком прогрессии цирроза, так как он связан с 50% смертностью в течение двух лет. Асцит у большинства (75%) пациентов обусловлен циррозом, у остальных – злокачественным новообразованием (10%), сердечной недостаточностью (3%), туберкулезом (2%), панкреатитом (1%) и другими редкими причинами. Фактическая распространенность и частота возникновения цирроза печени и его осложнений в Великобритании не известна. Смертность от цирроза увеличилась с 6 на 100 тыс. населения в 1993 г. до 12,7 на 100 тыс. в 2000 г. Около 4% общей популяции имеют нарушенную функцию печени или заболевание печени, у 10-20% из них с тремя наиболее частыми хроническими болезнями печени (неалкогольная жировая болезнь печени, алкогольная болезнь печени, хронический гепатит С) развивается цирроз в течение 10-20 лет. С ростом распространенности алкогольной и неалкогольной жировой болезни печени в течение следующих нескольких лет ожидается значительное повышение медико-социальной значимости болезней печени наравне с неизбежным увеличением частоты цирроза.
За последние годы клинические руководства по цирротическому асциту претерпели множество изменений. Эти руководства основаны на накопленных литературных данных, результатах рандомизированных контролированных исследований, проспективных и ретроспективных исследований, систематических обзорах, а также отчетах экспертных комитетов. Качество представленной информации можно оценить по уровню доказательства (1-5) и классу рекомендаций (А-D) согласно Оксфордскому центру медицины, основанной на доказательствах (Oxford Centre of Evidence-based Medicine Levels of Evidence, 2001).
Определения
Использованные в руководстве термины определены Международным клубом асцита (International Ascites Club; V. Arroyo et al., 1996).
Неосложненный асцит
Асцит, который не инфицирован и не сопровождается развитием гепаторенального синдрома. Степени асцита можно представить так.
1 степень (легкая), асцит определяется только при ультразвуковом обследовании;
2 степень (средняя), асцит вызывает умеренное симметричное растяжение живота;
3 степень (тяжелая), асцит вызывает выраженное растяжение живота.
Рефрактерный асцит
Асцит, который не может быть устранен, или ранний рецидив которого не может быть адекватно предотвращен лечением. Включает две различные подгруппы.
• Асцит, резистентный к диуретикам: асцит, рефрактерный к диете с ограничением натрия и интенсивной терапии диуретиками (спиронолактон 400 мг/день, фуросемид 160 мг/день в течение не менее 1 недели; диета с ограничением поваренной соли менее 5,2 г/день).
• Асцит, не контролированный диуретиками: асцит, рефрактерный к терапии из-за развития вызванных диуретиками осложнений, которые препятствуют применению эффективных дозировок диуретиков.
Патогенез формирования асцита
В патогенез формирования асцита вовлечены два ключевых фактора: задержка натрия и воды и портальная (синусоидальная) гипертензия.
Роль портальной гипертензии
Портальная гипертензия повышает гидростатическое давление в синусоидах печени и способствует транссудации жидкости в брюшную полость. У пациентов с пресинусоидальной портальной гипертензией, но без цирроза асцит развивается редко. Так, асцит не развивается у пациентов с изолированной хронической внепеченочной портальной окклюзией или нецирротической портальной гипертензией (врожденный фиброз печени). Напротив, острый тромбоз печеночных вен, вызывающий постсинусоидальную портальную гипертензию, обычно сопровождается асцитом. Портальная гипертензия возникает как следствие структурных изменений в печени при циррозе и увеличенного органного кровотока. Прогрессирующее отложение коллагена и образование узелков повреждают нормальную сосудистую архитектонику печени и повышает сопротивление портальному току крови. Синусоиды становятся менее растяжимыми из-за накопления коллагена в пространстве Диссе.
Синусоидальные эндотелиальные клетки образуют мембрану с множеством пор, почти полностью проницаемую для макромолекул, включая белки плазмы. Размер пор внутренних капилляров в 50-100 раз меньше, чем печеночных синусоидов, следовательно, градиент транссинусоидального онкотического давления в печени почти нулевой, в то время как в печеночной циркуляции он равняется 0,8-0,9 (80-90% от максимального). Такой высокий градиент онкотического давления минимизирует влияние любых изменений концентрации альбумина плазмы на трансмикроваскулярный обмен жидкостью. Старая концепция, согласно которой асцит формируется вследствие снижения онкотического давления, ошибочна, и концентрации альбумина плазмы оказывают очень незначительное воздействие на скорость формирования асцита.
Таким образом, решающим патогенетическим фактором развития асцита считают портальную гипертензию – асцит редко развивается у пациентов с портальным венозным градиентом
Патофизиология задержки воды и натрия
Одним из ключевых звеньев патогенеза почечной дисфункции и задержки натрия при циррозе признана системная вазодилатация, которая вызывает снижение эффективного объема артериальной крови и гипердинамическую циркуляцию. Механизмы, ответственные за эти изменения, не известны, но могут включать увеличение синтеза эндотелием оксида азота, простациклина, а также изменения плазменных концентраций глюкагона и субстанции Р.
Гемодинамические сдвиги изменяются с положением тела. Исследования Bernadi и соавт. выявили выраженные постуральные колебания секреции натрийуретического пептида и системной гемодинамики. Показано, что в положении лежа увеличиваются сердечный выброс и вазодилатация.
Развитие почечной вазоконстрикции у пациентов с циррозом частично представляет собой гомеостатический ответ (повышение симпатической активности почек и ренин-ангиотензиновой системы) для поддержания артериального давления при системной вазодилатации. Сниженный почечный кровоток снижает скорость клубочковой фильтрации и, следовательно, доставку и фракционную секрецию натрия. Цирроз сопровождается повышенной реабсорбцией натрия в проксимальных и дистальных канальцах, на что влияет также увеличение концентрации циркулирующего альдостерона. Тем не менее часть пациентов с асцитом имеет нормальные плазменные концентрации альдостерона; это позволяет предположить, что реабсорбция натрия в дистальных канальцах может быть связана с увеличением чувствительности почек к альдостерону или другими нераскрытыми механизмами.
При компенсированном циррозе задержка натрия может возникать в отсутствие вазодилатации и гиповолемии. Синусоидальная портальная гипертензия может снижать почечный кровоток, не сопровождаясь гемодинамическими изменениями системной циркуляции, вследствие так называемого гепаторенального рефлекса. Кроме системной вазодилатации, в нарушения обмена натрия при циррозе вносят вклад тяжесть поражения печени и степень портальной гипертензии.
Диагностика
Начальные обследования
Поиск причины асцита по данным анамнеза и физикального осмотра, как правило, не вызывает трудностей, однако необходимо исключить другие возможные причины. Так, пациент с алкоголизмом не обязательно имеет алкогольную болезнь печени. Обязательные обследования при поступлении пациента включают определение в асцитической жидкости альбумина или общего белка, нейтрофилов, активности амилазы, бактериологическое исследование. При подозрении на злокачественное новообразование проводят цитологическое исследование асцитической жидкости. Кроме того, используют ультразвуковое исследование органов брюшной полости (печень, поджелудочная железа, лимфатические узлы); наличие спленомегалии говорит в пользу портальной гипертензии.
Абдоминальный парацентез
Обычное место для парацентеза находится примерно на 15 см латеральнее пупка в левом или правом нижнем квадранте живота, при этом необходимо избегать повреждения увеличенных печени и селезенки, нижней и верхней наджелудочных артерий (проходят непосредственно латеральнее пупка в направлении середины паховой связки). Для диагностических целей отбирают 10-20 мл асцитической жидкости (лучше использовать шприц с иглой синего или зеленого цвета). Инокулируют две колбы для гемокультуры и одну пробирку с ЭДТА (антикоагулянт – этилендиаминтетрауксусная кислота). Осложнения парацентеза возникают у 1% пациентов (абдоминальные гематомы), редко серьезные. Частота тяжелых осложнений, таких как гемоперитонеум или перфорация кишки, находится на уровне менее 1 на 1 тис. процедур. Парацентез не противопоказан пациентам с нарушенным профилем свертываемости крови. У большинства больных циррозом с наличием асцита увеличено протромбиновое время и присутствует тромбоцитопения. Данных в пользу применения свежезамороженной плазмы перед парацентезом нет. При наличии тяжелой тромбоцитопении (12/л) большинство экспертов рекомендуют введение тромбоцитарной массы для снижения риска кровотечения.
• Перед проведением диагностического или терапевтического парацентеза рекомендуется получить информированное согласие пациента (уровень доказательств 5, класс рекомендаций D).
Исследование асцитической жидкости
Подсчет нейтрофилов и культуральное исследование
Всем пациентам проводят скрининг на развитие спонтанного бактериального перитонита (СБП), который встречается у 15% госпитализируемых пациентов с циррозом и асцитом. Содержание нейтрофилов > 250 клеток/мм 3 (0,25 х 10 9 /л) является критерием СБП при отсутствии перфораций или воспаления органов брюшной полости. Содержание эритроцитов при цирротическом асците обычно не превышает 1 тыс. клеток/мм 3 ; геморрагический асцит (> 50 тыс. клеток/мм 3 ) определяется у 2% пациентов с циррозом, из которых треть больных имеют гепатоцеллюлярный рак. У половины пациентов с геморрагическим асцитом причину его установить не удается.
При исследовании асцитической жидкости окраску по Граму не применяют из-за низкой диагностической ценности. Чувствительность мазков на микобактерии очень низка, в то время как чувствительность культурального исследования асцитической жидкости составляет 50%. В многих исследованиях установлено, что немедленный посев асцитической жидкости на гемокультуру позволяет идентифицировать микроорганизм в 72-90% случаев СБП; транспортировка транссудата в стерильном контейнере в лабораторию снижает этот показатель до 40%.
Белок и активность амилазы асцитической жидкости
Раньше асцит разделяли на экссудативный и транссудативный при концентрации белка >25 г/л и 25 г/л имеют около трети больных с кардиальным асцитом, и наоборот, при неосложненном циррозе и туберкулезном асците концентрация асцитического белка может быть низкой.
В диагностике асцита высокую диагностическую ценность (точность 97%) имеет сывороточно-асцитический альбуминовый градиент (SA-AG), представляющий собой разницу между концентрацией альбумина в сыворотке и асцитической жидкости (таблица).
Активность амилазы асцитической жидкости определяют при подозрении на патологию поджелудочной железы; высокие показатели являются диагностическим критерием панкреатического асцита.
Цитология асцитической жидкости
При диагностике асцита, обусловленного злокачественным новообразованием, точность цитологического исследования составляет 60-90% и повышается при анализе большого количества (несколько сотен мл) асцитической жидкости с применением техники концентрации. Перед выполнением парацентеза врач должен обсудить с цитологическим отделением требования для проведения анализа. Следует помнить, что цитология асцитической жидкости не является исследованием выбора для диагностики первичного гепатоцеллюлярного рака.
• При первичном анализе асцитической жидкости предпочтительно использовать сывороточно-асцитический альбуминовый градиент вместо асцитического белка (2b; B).
• При клиническом подозрении на панкреатит определяют активность асцитической амилазы (4; C).
• Посев асцитической жидкости на гемокультуру проводят непосредственно у постели больного. Проводят микроскопическое и бактериологические исследования, определяют содержание нейтрофилов (2а; B).
Лечение
Постельный режим
У пациентов с циррозом и асцитом переход в вертикальное положение сопровождается активацией ренин-ангиотензин-альдостероновой системы (РААС) и симпатической нервной системы, снижением скорости клубочковой фильтрации и экскреции натрия, а также сниженным ответом на диуретики. Указанные эффекты становятся еще более выраженными при умеренной физической нагрузке. Можно предположить, что лечение диуретиками должно проводиться при постельном режиме. Тем не менее в клинических исследованиях не были показаны повышение эффективности диуреза при постельном режиме и сокращение сроков госпитализации. Так как строгий постельный режим может приводить к мышечной атрофии и другим осложнениям, он обычно не рекомендован для ведения пациентов с неосложненным асцитом.
• Постельный режим НЕ рекомендован при лечении асцита (5; D).
Ограничение соли в рационе
Ограничение соли в рационе само по себе может создавать отрицательный баланс натрия у 10% пациентов. Ограничение натрия сопровождалось меньшей потребностью в диуретиках, более быстрым разрешением асцита и меньшими сроками госпитализации. В прошлом соль ограничивали до 22-50 ммоль/сут. Такая диета может привести к нарушению белкового обмена и подобным нарушениям и сегодня не рекомендуется. Большинство диет, применяемых в Великобритании, содержат около 150 ммоль натрия в день, из которых 15% поступает при досаливании пищи и 70% из промышленно обработанных пищевых продуктов. Соль в рационе следует ограничивать до примерно 90 ммоль/сут (5,2 г), что можно достичь, не досаливая пищу и не употребляя готовые продукты. Пациентам и их родственникам могут быть полезными специальные диетологические бюллетени и рекомендации. Некоторые лекарственные препараты, особенно в форме шипучих таблеток, могут иметь высокое содержание натрия. Антибиотики для внутривенного введения, как правило, содержат 2,1-3,6 ммоль натрия на грамм, за исключением ципрофлоксацина (30 ммоль натрия в 200 мл раствора для внутривенного введения). Хотя в целом у пациентов с асцитом лучше избегать введения жидкостей, содержащих натрий, есть случаи, например развитие гепаторенального синдрома или почечная недостаточность с тяжелой гипонатриемией, когда может быть показано восполнение объема жидкости кристаллоидами или коллоидами. У пациентов с развивающимся гепаторенальным синдромом International Ascites Club рекомендует введение физиологического раствора натрия хлорида.
· Поваренная соль должна быть ограничена до 90 ммоль (5,2 г) в день. Исключается досаливание пищи (2b; B).
Роль ограничения воды
На сегодня нет исследований, которые показали бы положительное или отрицательное влияние ограничения воды на разрешение асцита. Большинство экспертов считают, что у пациентов с неосложненным асцитом роль ограничения воды отсутствует. Несмотря на это, во многих центрах диета с ограничением воды у пациентов с асцитом и гипонатриемией стала стандартном клинической практики. В этом вопросе существует много противоречий, и лучший подход пока не найден. Как правило, гепатологи лечат таких больных со строгим ограничением воды. С точки зрения патогенеза гипонатриемии, такое лечение является алогичным и может ухудшить тяжесть эффективной центральной гиповолемии, которая запускает неосмотическую секрецию антидиуретического гормона (АДГ). Еще большее повышение концентрации циркулирующего АДГ ведет к дальнейшему снижению почечной функции. Нарушенный клиренс свободной воды имеют 25-60% пациентов с цирротическим асцитом, у них часто развивается спонтанная гипонатриемия. Имеются данные в поддержку применения селективных антагонистов вазопрессиновых рецепторов 2 типа для лечения дилюциональной гипонатриемии, однако влияние такого подхода на общую выживаемость и смертность не установлено. Важно избегать тяжелой гипонатриемии у пациентов, ожидающих трансплантации печени, так как она может повысить риск миелинолизиса моста головного мозга при восполнении жидкости во время хирургического вмешательства.
Ведение гипонатриемии у пациентов, получающих диуретики
Натрий сыворотки ≥ 126 ммоль/л
Пациентам с асцитом и натрием сыворотки ≥ 126 ммоль/л не следует ограничивать употребление жидкости. Терапия диуретиками может быть безопасно продолжена при условии, что почечная функция во время лечения не ухудшается или ухудшается незначительно.
Натрий сыворотки ≤ 126 ммоль/л
Существует два мнения относительно ведения пациентов с умеренной гипонатриемией (натрий сыворотки 121-125 ммоль/л). Согласно международному консенсусу экспертов, назначение диуретиков должно быть продолжено. Тем не менее доказательных данных в пользу какого-либо подхода нет, что нужно учитывать при принятии решения. По мнению авторов, диуретики следует отменить при снижении натрия сыворотки ≤ 125 ммоль/л. Все эксперты едины в рекомендации отмены диуретиков при снижении этого показателя ≤ 120 ммоль/л. При значительном повышении сывороточного креатинина или при его концентрации >150 мкмоль/л рекомендуется введение жидкости. Гелофузин, гемацель и 4,5% раствор альбумина имеют физиологическую концентрацию хлорида натрия (154 ммоль/л). Это может усугубить задержку натрия, однако нужно помнить, что лучше асцит с нормальной почечной функцией, чем развитие потенциально необратимой почечной недостаточности. Ограничение жидкости назначают пациентам с клинической эуволемией и тяжелой гипонатриемией, которые имеют сниженный клиренс свободной воды и нормальный сывороточный креатинин и не получают в данный момент диуретики.
Диуретики
Диуретики остаются средством лечения асцита, начиная с 1940 г., когда они были впервые синтезированы. За последние годы было оценено много различных диуретиков. В клинической практике в Великобритании применяют в основном спиронолактон, фуросемид и буметанид.
Спиронолактон
Спиронолактон – антагонист альдостерона, действует главным образом в дистальных канальцах, увеличивая натрийурез и сохраняя калий. Спиронолактон является препаратом выбора для начального лечения цирротического асцита. Начальную дозу 100 мг/сут можно постепенно увеличивать до 400 мг для достижения адекватного натрийуреза. Диуретический эффект развивается через 3-5 дней после начала терапии. В контролированных исследованиях показано, что лечение спиронолактоном обеспечивает лучший натрийурез по сравнению с петлевыми диуретиками (фуросемид). Наиболее частые эффекты спиронолактона у пациентов с цирротическим асцитом возникают из-за антиандрогенной активность препарата: снижение либидо, импотенция и гинекомастия у мужчин, неправильный менструальный цикл у женщин (хотя менструации у большинства женщин с асцитом отсутствуют вообще). Гинекомастию можно значительно уменьшить назначением гидрофильных производных калия канреноата, однако препарат не доступен во многих странах. С этой же целью применяют тамоксифен в дозе 20 мг 2 раза в день. Гиперкалиемия – серьезное осложнение, часто лимитирующее использование спиронолактона в лечении асцита.
• Натрий сыворотки 126-135 ммоль/л, нормальный креатинин сыворотки. Продолжать лечение диуретиками под контролем электролитов. Не ограничивать употребление жидкости.
• Натрий сыворотки 121-125 ммоль/л, нормальный креатинин сыворотки. Международное мнение – продолжать диуретическую терапию; мнение авторов – отменить диуретики или продолжить лечение с более тщательным наблюдением пациента.
• Натрий сыворотки 121-125 ммоль/л, креатинин сыворотки повышен (>150 ммоль/л, или >120 ммоль/л и продолжает повышаться). Отменить диуретики и восполнить объем жидкости.
• Натрий сыворотки ≤ 120 ммоль/л. Отменить диуретики. Ведение таких пациентов сложное и противоречивое. По мнению авторов, большинству пациентов показано замещение объема жидкости коллоидами (гемацель, гелофузин, волювен) или физиологическим раствором, избегая при этом повышения натрия сыворотки >12 ммоль/л за 24 ч (5; D).
Фуросемид
Фуросемид – петлевой диуретик, вызывающий у здоровых людей выраженный натрийурез и диурез. Обычно применяют в дополнение к спиронолактону, так как препарат малоэффективен в монотерапии при циррозе. Начальная доза фуросемида 40 мг/сут, затем ее обычно повышают каждые 2-3 дня, не превышая 160 мг/сут. Назначение высоких доз фуросемида сопровождается тяжелыми электролитными расстройствами и метаболическим алкалозом.
Одновременное назначение фуросемида и спиронолактона повышает натрийуретический эффект.
Другие диуретики
Амилорид действует на дистальные канальцы и стимулирует диурез у 80% пациентов в дозах 15-30 мг/сут. Препарат менее эффективен по сравнению со спиронолактоном и канреноатом калия. Буметанид по действию и эффективности подобен фуросемиду.
Диуретическая терапия
Обычно при лечении асцита используют «осторожный ступенчатый подход», начиная с умеренного ограничения соли в рационе одновременно с повышением дозы спиронолактона. Если монотерапия спиронолактоном 400 мг/сут не эффективна, добавляют фуросемид. У пациентов с тяжелыми отеками нет необходимости замедлять скорость ежедневной потери веса. Как только отеки исчезают, но асцит остается, скорость потери веса не должна превышать 0,5 кг в день. Избыточный диурез сопровождается истощением внутрисосудистого объема (25%), что приводит к почечной недостаточности, печеночной энцефалопатии (26%) и гипонатриемии (28%).
Рефрактерный асцит имеют около 10% с цирротическим асцитом. У пациентов, не отвечающих на лечение, необходимо тщательно собрать лекарственный анамнез. Важно удостовериться, что пациенты не получают препараты с высоким содержанием натрия или препараты, ингибирующие экскрецию натрия и воды (например, нестероидные противовоспалительные препараты). Соблюдение диеты с ограничением натрия проверяют измерением экскреции натрия с мочой. Если натрий мочи превышает рекомендованный прием натрия, пациент не будет отвечать на лечение.
• Лечение первой линии при асците – монотерапия спиронолактоном с повышением дозы от 100 мг/сут до 400 мг/сут.
• Если монотерапия спиронолактоном не приводит к разрешению асцита, добавляют фуросемид в дозе до 160 мг/сут с обязательным биохимическим и клиническим контролем (1а; А).
Терапевтический парацентез
У пациентов с тяжелым или рефрактерным асцитом лечение обычно начинают с повторных парацентезов с выведением больших объемов жидкости и замещением коллоидами. В многочисленных контролированных клинических исследованиях было подтверждено, что такой подход безопасен и позволяет достичь быстрого эффекта. Так, повторный объемный парацентез (4-6 л/сут) с инфузией альбумина (8 г/л выведенной асцитической жидкости) был более эффективен, сопровождался меньшим количеством осложнений и более короткими сроками госпитализации по сравнению с терапией диуретиками. Тотальный парацентез безопаснее повторного, если после процедуры проводится замещение объема жидкости. Если парацентез проводить без заместительных инфузий, может развиться циркуляторная дисфункция с почечной недостаточностью и нарушением электролитного баланса.
После парацентеза асцит рецидивирует у большинства (93%) пациентов, если не была возобновлена диуретическая терапия (при назначении спиронолактона – только у 18%). Продолжение лечения диуретиками после парацентеза (обычно в пределах 1-2 дней) не повышает риск циркуляторной дисфункции.
Гемодинамические изменения после проведения парацентеза
Тотальный парацентез сопровождается значительными гемодинамическими эффектами. Мнение о том, что объемный тотальный парацентез (>10 л) приводит к циркуляторному коллапсу, ошибочно. Выведение больших объемов асцитической жидкости (в среднем более 10 л за 2-4 ч) вызывает выраженное снижение внутрибрюшного давления и давления в нижней полой вене, а в итоге – снижение давления в правом предсердии и увеличении сердечного выброса. Описанные гемодинамические изменения максимальны в течение трех часов. Заклиненное давление в легочных капиллярах снижается на протяжении шести часов и продолжает падать, если не применять замещение коллоидами. Артериальное давление снижается в среднем на 8 мм рт. ст. Тяжесть циркуляторной дисфункции после парацентеза обратно коррелирует с выживаемостью пациента. Имеются единичные случаи развития тяжелой гипотензии после парацентеза у пациентов с тяжелой патологией печени.
Возмещение составных компонентов плазмы после парацентеза
В одном из исследований, в котором оценивали гемодинамический и нейрогумаральный ответ у 12 пациентов после проведения однократного тотального парацентеза 5 л). Повторный парацентез с или без введения альбумина изучали у пациентов с напряженным асцитом. У пациентов, которым не вводили альбумин, была значительно выше частота почечной недостаточности, резкого падения уровней натрия сыворотки и выраженной активации ренин-ангиотензин-альдостероновой системы.
Ведется дискуссия о том, чем необходимо восполнять объем плазмы – растворами альбумина или синтетическими плазмозаместителями. Метаанализ небольших рандомизированных контролированных исследований, сравнивавших декстран 70, гемацель и гелофузин с альбумином, показал, что эти плазмозаместители эффективно предупреждают гипонатриемию и почечную недостаточность. Тем не менее использование искусственных плазмозамещающих препаратов ассоциируется со значительно большей активацией РААС. В целом применение альбумина более эффективно в профилактике гипонатриемии по сравнению с другими плазмозаместителями. В недавнем исследовании Moreau и соавт. установлено, что назначение альбумина после парацентеза уменьшает частоту осложнений со стороны печени; средняя стоимость 30-дневного периода госпитализации была значительно ниже (на 50%) по сравнению с использованием искусственных плазмозаместителей. До проведения специально спланированных сравнительных исследований альбумин остается плазмозаместителем выбора при проведении объемного (>5 л) парацентеза. Альбумин (в виде 20% или 25% раствора) вводят после завершения парацентеза >5 л в дозе 8 г альбумина/л извлеченной асцитической жидкости.
Проведение парацентеза
Парацентез проводят в условиях строгой стерильности. Канюля должна иметь множество боковых отверстий, в ином случае ее конец блокируется стенкой кишки. Прокол обычно выполняют в левом (предпочтительно) или правом нижнем квадранте живота, используя Z-технику. Кожа прокалывается перпендикулярно, затем игла косо проникает в подкожную ткань, после чего пунктируется брюшная полость с положением иглы перпендикулярно брюшной стенке. Это позволяет получить ломанный путь иглы после ее извлечения. Асцитическая жидкость извлекается полностью (до сухости) за одну процедуру как можно быстрее (в течение 1-4 ч), производя канюлей осторожные движения или при необходимости поворачивая пациента на бок. По мнению авторов, не следует оставлять дренажную трубку на ночь. Если после парацентеза вытекает остаточная жидкость и/или вокруг места тренажа наложен шов, пациент должен лежать на противоположной стороне в течение двух часов.
• Терапевтический парацентез – лечение первой линии для пациентов с объемным или рефрактерным асцитом (1а; А).
• После парацентеза • Объемный парацентез лучше проводить одной манипуляцией с плазмозамещением сразу после окончания парацентеза; предпочтительно введение 8 г альбумина / л выведенной асцитической жидкости (например, 100 мл 20% альбумина / 3 л асцитической жидкости) (1b; A).
Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS)
Так как повышенное портальное давление – один из факторов, вносящих вклад в патогенез асцита, не удивительно, что TIPS высокоэффективно в лечении рефрактерного асцита. TIPS действует как портокавальный шунт «бок в бок». Установку проводят под местной анестезией с внутривенной седацией. Метод почти вытеснил хирургическое портокавальное и мезокавальное шунтирование. Опубликовано множество исследований, в которых оценивали эффективность TIPS у пациентов с рефрактерным асцитом. В большинстве из них технический успех был достигнут в 93-100% случаев, контроль асцита получен в 27-92%, полное разрешение – до 75% случаев. TIPS приводит к вторичному снижению активации РААС и увеличению экскреции натрия.
В проспективных рандомизированных исследованиях показано, что TIPS более эффективно в контролировании асцита по сравнению с объемным парацентезом. Тем не менее единого мнения о влиянии TIPS на выживание без трансплантации пациентов с рефрактерным асцитом нет. В одних исследований TIPS не влияло на выживание, в других – сокращало или увеличивало выживание пациентов по сравнению с терапевтическим парацентезом. TIPS улучшает общий нутритивный статус пациентов, однако не известно, является ли этот эффект вторичным после разрешения асцита или следствием улучшения аппетита. Печеночная энцефалопатия после установки TIPS встречается у 25% пациентов; риск выше у больных старше 60 лет. TIPS связано с менее благоприятным исходом у пациентов с циррозом стадии С по классификации Чайлд-Пью. TIPS увеличивает сердечную преднагрузку, и поэтому может усугубить сердечную недостаточность у пациентов с существующей ишемической болезнью сердца. Одним из показаний к установке TIPS считают необходимость в частых повторных парацентезах (более 3 в месяц). Показано также, что TIPS приводит в разрешению печеночного гидроторакса у 60-70% пациентов.
Модель оценки поздних стадий заболеваний печени, изначально разработанная для прогноза выживаемости у пациентов после TIPS, была модифицирована и сейчас используется для прогноза исхода цирроза. Согласно первой модели, риск вычисляется как
R=0,957 х loge (креатинин мг/дл) + 0,378 х loge (билирубин мг/дл) + 1,120 х loge
(международное нормализованное отношение) + 0,643 х (причина цирроза),
где причина цирроза кодируется как 0 для алкогольного или холестатического поражений печени и 1 для других причин. Пациенты с оценкой риска R>1,8 имеют медиану выживаемости 3 месяца после селективного TIPS и расцениваются как неподходящие для проведения процедуры, если только она не выполняется как промежуточный этап перед трансплантацией печени. Пациенты с оценкой риска R=1,5 имеют медиану выживаемости 6 месяцев, R=1,3-12 месяцев.
• TIPS можно применять для лечения рефрактерного асцита, требующего частых терапевтических парацентезов, или печеночного гидроторакса с соответствующей оценкой соотношения риск/польза (1b; В).
Прогноз
Развитие асцита ассоциируется со смертностью 50% в пределах двух лет после постановки диагноза. Как только асцит становится рефрактерным к лекарственной терапии, 50% пациентов умирают в течение 6 месяцев. Несмотря на уменьшение асцита и улучшение качества жизни пациентов, ожидающих трансплантацию печени, лечение, такое как терапевтический парацентез и TIPS, не улучшает отдаленную выживаемость без трансплантации у большинства больных. Поэтому при развитии у пациента с циррозом асцита необходимо решать вопрос о возможности пересадки печени. Состояние почек оценивают у пациентов с асцитом и претрансплантационной почечной дисфункцией, которая приводит к более высокой смертности и замедляет реабилитацию после трансплантации печени, а также связана с большими сроками госпитализации и нахождения в отделениях интенсивной терапии.
• Пациентам с цирротическим асцитом рекомендуется пересадка печени (1c; B).
Спонтанный бактериальный перитонит
Спонтанный бактериальный перитонит (СБП) представляет собой развитие мономикробного инфицирования асцитической жидкости при отсутствии смежных источников инфекции. СБП – частое и тяжелое осложнение у пациентов с цирротическим асцитом. Распространенность СБП у госпитализированных пациентов с циррозом и асцитом варьирует от 10 до 30%. Когда эта патология была впервые описана, смертность превышала 90%; сегодня при ранней диагностике и немедленной терапии внутрибольничная смертность составляет около 20%.
Диагностика
Пациенты с СБП часто не имеют симптомов. Тем не менее у значительной части больных бывает лихорадка, легкая абдоминальная боль, рвота и спутанное сознание. Диагноз СБП следует также подозревать у пациентов с печеночной энцефалопатией, ухудшением почечной функции или периферическим лейкоцитозом без каких-либо очевидных причин. Всем пациентам с циррозом, направленным на госпитализацию, обязательно проводят диагностический парацентез.
Анализ асцитической жидкости
Диагноз СБП подтверждается, если содержание нейтрофилов в асцитической жидкости превышает 250 клеток/мм 3 (0,25 х 10 9 /л) при отсутствии интраабдоминального или прооперированного септического очага. Граница в 250 нейтрофилов/мм 3 имеет очень высокую чувствительность, в то время как граница в 500 нейтрофилов/мм 3 обладает более высокой специфичностью. У пациентов с геморрагическим асцитом с содержанием эритроцитов в асцитической жидкости более 10 000/мм 3 (вследствие сопутствующего злокачественного новообразования или травматизации при парацентезе) делают коррекцию на наличие крови (минус 1 нейтрофил на каждые 250 эритроцитов). Исторически подсчет нейтрофилов проводят микробиологи при обычной микроскопии, так как электронный метод не точен при относительно низких, но патологических уровнях нейтроцитоза в асцитической жидкости (например, число полиморфноядерных клеток – ПМЯ – 500/мм 3 ). Окраска по Граму мазков, полученных из центрифугата асцитической жидкости, редко бывает полезной.
Культуральное исследование асцитической жидкости
Пациенты с культурально отрицательным нейтрофильным асцитом (число ПМЯ >250 клеток/мм 3 , или >0,25 х 10 9 /л) имеют такие же клинические проявления, как и с культурально положительным СБП. Так как обе группы больных ассоциируются со значительными заболеваемостью и смертностью, их лечение проводят одинаково. Некоторые пациенты имеют мономикробный бактериальный асцит, при котором культуральное исследование положительное, но содержание нейтрофилов в асцитической жидкости не превышает норму. Такие случаи встречаются довольно часто и, как правило, самоэлиминируются защитными силами организма (например, опсоническая или опосредованная комплеметном бактерицидная активность). При получении положительной культуры проводят парацентез с последующим подсчетом нейтрофилов. Если содержание нейтрофилов нормальное и у п
источник
Регистрация: 24.06.2005 Сообщений: 309 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Как поднять белок при асците
Здравствуйте, Марк Азриельевич!
С сентября 2013 года у меня появился асцит брюшной полости. За последние 2 месяца 2 раза откачивали жидкость. Падает белок крови. Есть ли возможность восстановить белок — мне один раз ввели альбумин неделю назад, но уровень белка остается низким. Выписали на симптоматическую терапию.
Больная: Воробьева Е.Н.,1964 г.р..
Моя тема на форуме : http://www.oncoforum.ru/showthread.php?t=84934
1.Точная информация по диагнозу (как доказан, как лечили).
Диагноз: Сч правой молочной железы люминальный тип А 3бст. рТ4N1M0. Клинич. группа-2. После комплексного лечения(2003).
История болезни:
2003- ПХТ( 3 курса неоадъювантной терапии: таксотер(120), доксорубицин(100), облучение, операция(правост. МЭ по-Пейти), ПХТ(3 курса адъювантной терапии: таксотер(120), доксорубицин(100), облучение. Ремиссия 5 лет.
Иммуногистохимия,2003 (Киев, городская онкобольница)
ER 60% (++), PR 15% (++)
HER2 -,D34 -, P53 —
2008- мтс в кости скелета, терапия бисфосфонатами. Склерозирование очагов.
2011-мтс в легкие, яичники, злокачественный полип прямой кишки, канцероматоз брюшины, асцит. Операция- лапаротомия по Пфанненштилю. Резекция большого сальника. ПХТ: 4 курса таксотер(160)-доксорубицин(120). 5 курсов таксолек(160) -нитрол(20) Ремиссия 2 года.
Иммуногистохимия, 2011 (областная больница, Одесса)
ER H=0, PR 75% (++)
HER2 -, D34 -, P53 5% (++)
2013-прогрессирования процесса в легких, сальнике, канцероматоз брюшины, асцит. ПХТ:
3 курса винорельбин(50)+митомицин(18).Воспаление суставов, отмена терапии.
Переход на таргет-терапию(афинитор(с аромазином), 22 таблетки по 10 мг).Ухудшение состояния. Отмена афинитора.
Иммуногистохимия, 2014 (Москва, 62 онкобольница)
Результаты исследования рецептурного статуса по Allred:
Рецепторы эстрогенов (клон SP1): 4(PS)+ 2(IS)=6(TS)
Рецепторы прогестерона (клон 1E2): 4(PS)+ 2(IS)=6(TS).
Реакция с Her2\neu, – отрицательная в клетках опухоли. Ki -67: 2%.
Морфологическое заключение:гистол. картина соответствует мтс неспецифированного РМЖ с ростом в толстую кишку, большой сальник, яичники,трубы. Люминальный тип А.
2014-нарастание асцита, лапароцентез (январь, 20л), ПХТ:1курс цисплатин(100)+ гемзар(1800)), неукротимая рвота 2 недели. Нарастание асцита, лапароцентез (март,14 л).
Химиотерапия, май-ноябрь 2003, 6 курсов ТА. Доза доксорубицина 720.
Химиотерапия, сентябрь 2011- март 2012, паклитаксел+ 9 курсов ТА
Паклитаксел внутрибрюшинно(100). Доза доксорубицина 480.
Химиотерапия, октябрь-2013- январь 2014 , 3 курса винорельбин(50)+митомицин(18).
С 15.12.2013 по 5.01.2014 афинитор +аромазин 22 дня по 10мг, ухудшение состояния
9.02.2014 цисплатин внутрибрюшинно(100),10.02.2014 гемзар внутривенно(1800)
11.12-20.12 капельницы глюкоза,солумедрол, реамперин, мочегонное.
Высокий креатинин, рвота желчью задержка мочи, потеря веса потеря веса со 108 кг до 91.
5.03.2014 лапорацентез,14 л, альбумин(200мл) 10% в\в, рвота в первый день, потеря веса с 98 кг до 84.
Гормонотерапия:
5 лет гормонотерапии(золадекс, фаристон, летрозол).2 года перерыв.
С 2008года (мтс в костях)-ангибиторы ароматазы(фемара, аксастрол, аромазин).
Бисфосфонаты
2007, 3 курса (мебифон)
2011, 9 курсов (золдрия)
2012, 10 курсов (бондронат)
2013, 10 курсов(золдрия, памидрия)
2. Все последние методы исследования (клинический и биохимический анализ крови, общий анализ мочи, УЗИ, рентгенография органов грудной клетки, ЭКГ).
общий анализ крови от10.03.2014
гемоглобин 112г\л(120-140)
эритроциты 4,21клеток\л(3,7-4,7)
СОЭ 30 мм\ч(до 20)
тромбоциты 397клеток\л(180-360)
лейкоциты 7,27клеток\л,(4-9)
нейтрофилы: 59,5%(47-72)
эозинофилы 4%(0,5-5)
базофилы 0,3%(0-1)
моноциты 10,2%(3-10)
лимфоциты 26%(19-37)
Биохимия
Глюкоза 5,38мм\л(4,11-5,89)
Общий белок 57г\л(66-87)
альбумин 29,8г\л(35-52)
общ билирубин 8,1мкм\л(до 21)
прямой 3,7(до 5)
непрямой 4,4(75% от общего)
АСТ 50,1ед\л(до 32)
АЛТ 18,9ед\л(до 33)
амилаза 47Ед\л(28-100)
мочевина 6,7мм\л(2,76-8,07)
натрий 139,8мм\л(135-148)
мочевая к-та 461мкм\л(142-339)
калий 3,9мм.л(3,6-6,3)
кальций общ. 2,62мм\л(2,25-2,75)
ЩФ 110ед\л(35-104)
ГГТ 47ед\л(5-36)
холестерин 4,06мм\л(до 5,2-отс.риска)
креатинин 103мкм\л(44-80)
моча
к-во 100
цвет желтый
реакция 5pH
прозрачн. прозрач
белок 0,066 г\л
глюкоза не обн.
кетоны не обн.
билирубин не обн.
уробилиноген следы
эпитал.клет. не обн.
лейкоциты 9-10 п.з.(0-5 в п.з.)
эритроциты не обнар.
бактерии не обнар.
слизь в неб.к-ве
цилиндры не обнар.
соли ураты в неб.к-ве
Кт ОГК от 1.02.2014
Состояние после комплексного лечения правой молочной железы. КТ-картина вторичного поражения костальной и междолевой плевры справа и множественного вторичного поражения костей грудной клетки склеротического характера. Двухсторонний частично-осумкованный гидроторакс.
КТ Органы брюшной полости от 8.02.2014
кт-картина канцероматоза брюшины. Асцит. Вторичное поражение костных структур(mts). В сравнении с КТ-_исследованием от 4.10.13 – без существенной динамики.
КТ Органы малого таза от 8.02.2014
Кт-картина канцероматоза брюшины. Асцит. Вторичное поражение костных структур. КТ-признаки лимфоаденопатии. Состояние после комплексного лечения.
В сравнении с исследованием ль 4.10.13 — без существенной динамики.
ЭКГ от 5.03.14:Синусовая тахикардия. ЧСС-111 уд\мин.Положение ЭОС-отклонена влево. Снижен вольтаж ЭКГ в грудных отведениях.Диффузные нарушения процессов реполяризации.
3. Возраст, вес, сознание, физическая активность, сопутствующие заболевания, аллергические реакции, давление, пульс.
49 лет, 84 кг, в сознании, активность снижена, но один раз из дома в день выхожу, делаю домашнюю работу, поднимаюсь на 4 этаж — нет лифта, давление 100х60 , пульс 90-100.
Аллергических реакций нет. Грыжа пищеводного отверстия диафрагмы. Эритоматозная гастродуоденопатия. Гипертоническая болезнь 2 ст..Метаболическая кардиопатия.
4. Где болит, куда отдает? Характер боли (давит, ноет, жжёт или др.).
Боли появляются при нарастании асцита. Давит живот, мешает ходить. Болит поясница, подреберье.
5. Что, кроме боли, беспокоит (одышка, запоры, нарушение мочеиспускания или др.)? Все жалобы подробно.
При нарастании асцита (откачивали 8.01.14 и 5.03.14) –одышка, распирание живота. Вообще — слабость, отсутствие аппетита, похудение, тошнота, изжога, иногда запор.
6. Название обезболивающего препарата, его разовая дозировка, на сколько % и на сколько времени уменьшает боль?
Не принимаю.
7. Какие препараты получает вообще (название, дозировка, эффект)?
Карвидекс-6,25 х2 р., аромазин- 1 т. в день. Верошпирон(50х2), фуросемид(40) –перестала принимать с нового года. Иногда фосфалюгель, глицериновые свечи.
Мочегонные не помогают убрать асцит, об эффективности аромазина сейчас судить не могу- т.к. идет прогрессированиеи заболевания.
8. Место проживания.
Украина,Одесса.
С уважением и надеждой,Елена.
Регистрация: 02.05.2006 Сообщений: 3,025 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Если вопрос только в уровне белка, то только различные белковые смеси (зншур, прошур и др.). Капать нельзя.
Регистрация: 24.06.2005 Сообщений: 309 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Сообщение от %1$s писала:
Регистрация: 02.05.2006 Сообщений: 3,025 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Капать нельзя вообще, включая альбумин. Вся жидкость уйдёт в брюшную полость, а может начать накапливаться и в плевральной полости, а может ещё развиться отёк лёгких и мозга. Если можно проводить ХТ пусть проводят, только это может остановить накопление жидкости и как следствие этого накопление асцита.
Регистрация: 24.06.2005 Сообщений: 309 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подтвердить диагноз и установить причину асцита можно с помощью:
- перкуссии живота;
- пальпации живота;
- лабораторных анализов;
- ультразвукового исследования (УЗИ);
- магнитно-резонансной томографии (МРТ);
- диагностического лапароцентеза (прокола).
Пальпация (прощупывание) живота может дать важную информацию о состоянии внутренних органов и помочь врачу заподозрить ту или иную патологию. Определить наличие небольшого количества жидкости (менее 1 литра) методом пальпации довольно сложно. Однако на данном этапе развития заболевания можно выявить ряд других признаков, указывающих на поражение определенных органов.
С помощью пальпации можно обнаружить:
- Увеличение печени. Может быть признаком цирроза или рака печени. Печень при этом плотная, поверхность ее бугристая, неровная.
- Увеличение селезенки. У здоровых людей селезенка не пальпируется. Ее увеличение может быть признаком прогрессирующей портальной гипертензии (при циррозе или раке), метастазирования опухоли или гемолитических анемий (при которых клетки крови разрушаются в селезенке).
- Признаки воспаления брюшины (перитонита). Основным симптомом, указывающим на наличие воспалительного процесса в брюшной полости, является симптом Щеткина-Блюмберга. Для его выявления пациент ложится на спину и сгибает ноги в коленях, а врач медленно надавливает пальцами на переднюю брюшную стенку, после чего резко убирает руку. Появляющиеся при этом сильнейшие острые боли свидетельствуют в пользу перитонита.
При выраженном асците передняя брюшная стенка будет напряженной, твердой, болезненной, поэтому выявить выше перечисленные симптомы будет невозможно.
Симптом флюктуации (колебания) является важным признаком наличия жидкости в брюшной полости. Для его выявления пациент ложится на спину, врач левую руку прижимает к брюшной стенке пациента с одной стороны, а правой рукой слегка поколачивает по противоположной стенке живота. Если в брюшной полости имеется достаточное количество свободной жидкости, при постукивании будут образовываться характерные волнообразные толчки, которые будут ощущаться на противоположной стороне.
Симптом флюктуации может быть выявлен, если в брюшной полости имеется более 1 литра жидкости. В то же время, при выраженном асците он может быть малоинформативен, так как чрезмерно высокое давление в брюшной полости не позволит правильно провести исследование и оценить его результаты.
Лабораторные анализы назначаются после тщательного клинического обследования пациента, когда врач подозревает патологию того или иного органа. Целью лабораторных исследований является подтверждение диагноза, а также исключений других возможных заболеваний и патологических состояний.
При асците врач может назначить:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- бактериологическое исследование;
- биопсию печени.
Общий анализ крови (ОАК)
Назначается с целью оценки общего состояния пациента и выявления различных отклонений, встречающихся при тех или иных заболеваниях. Так, например, у больных с циррозом печени и спленомегалией (увеличением селезенки) может отмечаться снижение концентрации эритроцитов (красных клеток крови), гемоглобина (дыхательного пигмента, транспортирующего кислород в организме), лейкоцитов (клеток иммунной системы) и тромбоцитов (кровяных пластинок, обеспечивающих остановку кровотечений). Объясняется это тем, что клетки крови задерживаются и разрушаются в увеличенной селезенке.
При инфекционно-воспалительных заболеваниях органов брюшной полости (в частности при перитоните и панкреатите) может отмечаться выраженное увеличение концентрации лейкоцитов (как ответ иммунной системы в ответ на внедрение чужеродной инфекции) и увеличение скорости оседания эритроцитов (СОЭ), что также указывает на наличие воспалительного процесса в организме.
Биохимический анализ крови (БАК)
При данном исследовании оценивается количество различных веществ в крови, что позволяет судить о функциональной активности определенных органов.
При циррозе печени будет отмечаться повышение концентрации билирубина (вследствие снижения обезвреживающей функции органа). Также для цирроза характерно уменьшение концентрации белков в крови, так как все они образуются в печени.
При воспалении брюшины или при панкреатите БАК позволяет выявить увеличение концентрации белков острой фазы воспаления (С-реактивного белка, фибриногена, церулоплазмина и других), причем их концентрация в крови напрямую зависит от выраженности и активности воспалительного процесса. Это позволяет вовремя распознать перитонит, а также контролировать состояние пациента в динамике в процессе лечения и вовремя выявить возможные осложнения.
При почечном асците (развивающемся в результате почечной недостаточности) в крови будет повышаться концентрации веществ, которые обычно выводятся почками. Особое значение имеют такие вещества как мочевина (норма 2,5 – 8,3 ммоль/литр), мочевая кислота (норма 120 – 350 мкмоль/литр) и креатинин (норма 44 – 100 мкмоль/литр).
БАК также важен при диагностике панкреатита (воспаления поджелудочной железы). Дело в том, что при прогрессировании заболевания происходит разрушение ткани железы, вследствие чего пищеварительные ферменты (панкреатическая амилаза) поступают в кровь. Повышение концентрации панкреатической амилазы более 50 Единиц действия/литр (Ед/л) позволяет подтвердить диагноз.
Общий анализ мочи (ОАМ)
Исследование мочи позволяет выявить отклонения в работе мочевыделительной системы. В нормальных условиях через почки ежедневно профильтровывается более 180 литров жидкости, однако около 99% из данного объема всасывается обратно в кровоток. На начальной стадии почечной недостаточности концентрационная и всасывающая функция почек может нарушаться, в результате чего будет выделяться большее количество менее плотной мочи (в норме удельный вес мочи колеблется в пределах от 1010 до 1022). При терминальной стадии заболевания удельный вес мочи может быть в норме или даже слегка повышенным, однако общее количество выделяемой в сутки мочи значительно снижается.
При нефротическом синдроме будет отмечаться выделение мочи повышенной плотности, в которой будет определяться увеличенная концентрация белков (более 3,5 грамм в сутки). Также ОАМ ценен при диагностике панкреатита, так как при данном заболевании концентрация амилазы повышается не только в крови, но и в моче (более 1000 Ед/л).
Бактериологическое исследование
Особую ценность данное исследование имеет при бактериальном и туберкулезном перитоните. Суть его заключается в заборе различного биологического материала (крови, асцитической жидкости, слюны) и выделении из него патогенных микроорганизмов, которые могли бы стать причиной развития инфекционно-воспалительного процесса. Это позволяет не только подтвердить диагноз, но и определить те антибиотики, которые лучше всего подойдут для лечения инфекции у данного пациента (чувствительность различных бактерий к антибактериальным препаратам различная, что можно определить в лабораторных условиях).
Биопсия печени
При биопсии производится прижизненное удаление небольшого фрагмента печеночной ткани пациента с целью его исследования в лаборатории под микроскопом. Это исследование позволяет подтвердить диагноз цирроза более чем в 90% случаев. При раке печени биопсия может оказаться неинформативной, так как никто не может гарантировать, что раковые клетки окажутся именно в том участке печеночной ткани, который будет исследован.
Принцип УЗИ основан на способности звуковых волн отражаться от объектов различной плотности (они легко проходят через воздух, однако преломляются и отражаются на границе воздуха и жидкости или плотной ткани органа). Отраженные волны регистрируются специальными приемниками и после компьютерной обработки представляются на мониторе в виде изображения исследуемой области.
Данное исследование абсолютно безвредно и безопасно, может выполняться множество раз в течение всего периода лечения для контроля состояния пациента и своевременного выявления возможных осложнений.
С помощью УЗИ можно выявить:
- Свободную жидкость в брюшной полости – определяется даже небольшое ее количество (несколько сотен миллилитров).
- Жидкость в плевральной полости и в полости перикарда – при системных воспалительных заболеваниях и опухолях.
- Увеличение печени – при циррозе, раке, тромбозе печеночных вен.
- Увеличение селезенки – при повышении давления в системе воротной вены (портальной гипертензии) и при гемолитических анемиях (сопровождающихся разрушением клеток крови).
- Расширение воротной вены – при портальной гипертензии.
- Расширение нижней полой вены – при сердечной недостаточности и застое крови в венах нижней части тела.
- Нарушение структуры почек – при почечной недостаточности.
- Нарушение структуры поджелудочной железы – при панкреатите.
- Аномалии развития плода.
- Опухоль и ее метастазы.
Данное исследование позволяет выявить даже небольшие количества асцитической жидкости, находящейся в труднодоступных местах брюшной полости, которые нельзя исследовать с помощью других методов. Также МРТ полезна при диагностике цирроза печени, доброкачественных и злокачественных опухолей любой локализации, при перитоните, панкреатите и других заболеваниях, которые могли бы стать причиной асцита.
Помимо УЗИ и МРТ врач может назначить целый ряд дополнительных инструментальных исследований, необходимых для установки диагноза и оценки состояния различных органов и систем.
Для выявления причины асцита врач может назначить:
- Электрокардиографию (ЭКГ). Данное исследование позволяет оценить электрическую активность сердца, выявить признаки увеличения сердечной мышцы, нарушение ритма сердечных сокращений и другие патологии.
- Эхокардиографию (ЭхоКГ). При данном исследовании оценивается характер сердечных сокращений при каждой систоле и диастоле, а также производится оценка структурных нарушений сердечной мышцы.
- Рентгенологическое исследование.Рентген грудной клетки назначается всем пациентам при подозрении на асцит. Это простое исследование позволяет исключить инфекционные заболевания легких, плеврит. Рентгенография брюшной полости позволяет выявить увеличение печени, наличие кишечной непроходимости или перфорацию (прободение) кишечника и выход части газов в брюшную полость.
- Допплерографию. Это исследование основано на принципе УЗИ с применением эффекта Доплера. Суть его заключается в том, что при ультразвуковом исследовании приближающиеся и отделяющиеся объекты (в частности кровь в кровеносных сосудах) будут отражать звуковые волны по-разному. По результатам данного исследования можно оценить характер кровотока по воротной вене и другим кровеносным сосудам, можно выявить наличие тромбов в печеночных венах и определить другие возможные нарушения.
Диагностическая пункция (то есть прокол передней брюшной стенки и откачивание небольшого количества асцитической жидкости) назначается пациентам, которым не удалось выставить диагноз на основании других методов исследования. Этот метод позволяет исследовать состав жидкости и ее свойства, что в некоторых случаях полезно для постановки диагноза.
Диагностический лапароцентез противопоказан:
- При нарушении свертывающей системы крови, так как при этом повышается риск кровотечения во время проведения исследования.
- При инфицировании кожи в области переднебоковой стенки живота, так как во время прокола возможно занесение инфекции в брюшную полость.
- При кишечной непроходимости (высок риск прободения иглой раздутых петель кишечника, что приведет к выходу каловых масс в брюшную полость и развитию калового перитонита).
- При подозрении на наличие опухоли вблизи места прокола (повреждение опухоли иглой может спровоцировать метастазирование и распространение опухолевых клеток по всему организму).
Также стоит отметить, что в третьем триместре беременности лапароцентез проводиться только по строгим показаниям и под контролем ультразвукового аппарата, помогающего контролировать глубину введения иглы и ее расположение по отношению к другим органам и к плоду.
Подготовка больного
Подготовка к процедуре заключается в опустошении мочевого пузыря (при необходимости в него может быть установлен специальный катетер), желудка (вплоть до промывания через зонд) и кишечника. Сама процедура выполняется под местным обезболиванием (то есть пациент при этом находится в сознании), поэтому особо чувствительным и эмоциональным пациентам можно назначить легкие успокоительные препараты.
Лидокаин и новокаин (местные анестетики, вводимые в мягкие ткани и угнетающие боль и другие виды чувствительности на некоторое время) довольно часто вызывают аллергические реакции (вплоть до анафилактического шока и смерти пациента). Вот почему перед началом обезболивания в обязательном порядке проводится тест на аллергию. На коже предплечья пациента стерильной иглой делается 2 царапины, на одну из которых наносится анестетик, а на другую – обычный физиологический раствор. Если через 5 – 10 минут цвет кожных покровов над ними одинаков, реакция считается отрицательной (аллергии нет). Если же над царапиной с анестетиком отмечается покраснение, отечность и припухлость кожи, это говорит о том, что у данного пациента имеется аллергия на данный анестетик, поэтому его применение категорически противопоказано.
Техника выполнения процедуры
Пациент принимает полусидячее или лежачее (на спине) положение. Непосредственно перед началом пункции его укрывают стерильными простынями таким образом, чтобы свободным осталась только область передней брюшной стенки, через которую будет осуществляться прокол. Это позволяет снизить риск развития инфекционных осложнений в послеоперационном периоде.
Прокол обычно производится по средней линии живота, между пупком и лобковой костью (в данной области находится меньше всего кровеносных сосудов, поэтому риск их травматизации минимален). Вначале врач обрабатывает место предполагаемой пункции раствором антисептика (йодным раствором, перекисью водорода), после чего обкалывает кожу, подкожную клетчатку и мышцы передней брюшной стенки раствором анестетика. После этого скальпелем выполняется небольшой разрез кожи, через который вводится троакар (специальный инструмент, представляющий собой трубку, внутри которой находится стилет). Троакар медленно, с помощью вращательных движений продвигают вглубь, пока врач не решит, что он находится в брюшной полости. После этого стилет извлекается. Вытекание асцитической жидкости через троакар говорит о правильно проведенной пункции. Производят забор необходимого количества жидкости, после чего троакар извлекают, и рану ушивают. Пробирка с полученной жидкостью отправляется в лабораторию для дальнейшего исследования.
Интерпретация результатов исследования
В зависимости от характера и состава различают два вида асцитической жидкости — транссудат и экссудат. Это крайне важно для дальнейшей диагностики, так как механизмы образования этих жидкостей различны.
Транссудат представляет собой ультрафильтрат плазмы, образующийся при пропотевании жидкости через кровеносные или лимфатические сосуды. Причиной скапливания транссудата в брюшной полости может быть сердечная недостаточность, нефротический синдром и другие патологии, сопровождающиеся повышением гидростатического и уменьшением онкотического давления крови. При лабораторном исследовании транссудат определяется как прозрачная жидкость пониженной плотности (удельный вес колеблется в пределах от 1,006 до 1,012). Концентрация белка в транссудате не превышает 25 г/л, что подтверждается специальными пробами.
Экссудат, в отличие от транссудата, представляет собой мутную, блестящую жидкость, богатую белками (более 25 г/л) и другими микромолекулярными веществами. Плотность экссудата обычно колеблется в пределах от 1,018 до 1,020, а концентрация лейкоцитов может превышать 1000 в одном микролитре исследуемой жидкости. Также в экссудате могут обнаруживаться примеси других биологических жидкостей (крови, лимфы, желчи, гноя), что будет свидетельствовать о поражении того или иного органа.
В клинической практике выделяют три стадии развития асцита, которые определяются в зависимости от количества свободной жидкости в брюшной полости.
Асцит может быть:
- Транзиторным. В данном случае в брюшной полости скапливается не более 400 мл жидкости, которая может быть выявлена только с помощью специальных исследований (УЗИ, МРТ). Транзиторный асцит не нарушает функцию органов брюшной полости или легких, поэтому все имеющиеся симптомы обусловлены основным заболеванием, адекватная терапия которого может привести к рассасыванию жидкости.
- Умеренным. При умеренном асците в брюшной полости может скапливаться до 4 литров асцитической жидкости. Живот у таких пациентов будет слегка увеличенным, в положении стоя будет отмечаться выпирание нижней части брюшной стенки, а в положении лежа может появляться одышка (чувство нехватки воздуха). Наличие асцитической жидкости может быть определено с помощью перкуссии или симптома флюктуации.
- Напряженным. В данном случае количество асцитической жидкости может превышать 10 – 15 литров. Давление в брюшной полости при этом повышается на столько, что может нарушать функции жизненно-важных органов (легких, сердца, кишечника). Состояние таких пациентов оценивается как крайне тяжелое, поэтому они должны быть немедленно госпитализированы в отделение реанимации для диагностики и лечения.
Также в клинической практике принято выделять рефрактерный (не поддающийся лечению) асцит. Данный диагноз выставляется в том случае, если на фоне проводимого лечения количество жидкости в брюшной полости продолжает увеличиваться. Прогноз в данном случае крайне неблагоприятный.
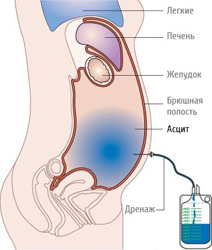
В лечении асцита применяются:
- мочегонные средства;
- диетотерапия;
- физические упражнения;
- лечебный лапароцентез;
- народные методы лечения.
Мочегонные препараты обладают способностью выводить жидкость из организма посредством различных механизмов. Уменьшение объема циркулирующей крови может способствовать переходу части жидкости из брюшной полости в кровеносное русло, что уменьшит выраженность клинических проявлений асцита.
Мочегонные средства при асците
Важно помнить, что скорость выведения асцитической жидкости не должна превышать 400 мл в сутки (именно столько может всасывать брюшина в сосудистое русло). При более интенсивном выведении жидкости (что может наблюдаться при неправильном и неконтролируемом приеме мочегонных средств) может развиться обезвоживание организма.
Помимо мочегонных препаратов может применяться целый ряд других медикаментов, влияющих на развитие асцита.
Медикаментозное лечение асцита может включать:
- Средства, укрепляющие сосудистую стенку (диосмин, витамины С, Р). Расширение сосудов и повышение проницаемости сосудистой стенки являются одними из основных элементов в развитии асцита. Применение препаратов, которые могут снизить проницаемость сосудов и повысить их устойчивость перед лицом различных патогенных факторов (повышенного внутрисосудистого давления, медиаторов воспаления и так далее) может значительно замедлить прогрессирование асцита.
- Средства, влияющие на систему крови (>полиглюкин, реополиглюкин, желатиноль). Введение данных препаратов в системный кровоток способствует удерживанию жидкости в сосудистом русле, препятствуя ее переходу в межклеточное пространство и в брюшную полость.
- Альбумин (белок).Альбумин является основным белком, обеспечивающим онкотическое давление крови (которое удерживает жидкость в сосудистом русле и не дает ей переходить в межклеточное пространство). При циррозе или раке печени, а также при нефротическом синдроме количество белка в крови может значительно снижаться, что нужно компенсировать внутривенным введением альбуминов.
- Антибиотики. Назначаются при бактериальном или туберкулезном перитоните.
Питание при асците должно быть высококалорийным, полноценным и сбалансированным, чтобы обеспечить организм всеми необходимыми питательными веществами, витаминами и микроэлементами. Также пациентам следует ограничить потребление ряда продуктов, которые могли бы усугубить течение заболевания.
Главными принципами диеты при асците являются:
- Ограничение потребления соли. Избыточное потребление соли способствует переходу жидкости из сосудистого русла в межклеточное пространство, то есть приводит к развитию отеков и асцита. Вот почему таким пациентам рекомендуется исключить из рациона соль в чистом виде, а соленую пищу принимать в ограниченном количестве.
- Ограничение потребления жидкости. Больным с умеренным или напряженным асцитом не рекомендуется принимать более 500 – 1000 мл жидкости (в чистом виде) в сутки, так как это может способствовать прогрессированию заболевания и ухудшению общего самочувствия.
- Достаточное потребление белков. Как уже говорилось, белковая недостаточность может стать причиной развития отеков. Вот почему в ежедневный рацион пациента с асцитом должны входить белки животного происхождения (содержащиеся в мясе, яйцах). Однако стоит помнить, что при циррозе печени избыточное потребление белковой пищи может стать причиной интоксикации организма (так как нарушается обезвреживающая функция печени), поэтому в данном случае лучше согласовать диету с лечащим врачом.
- Ограничение потребления жиров. Это правило особенно важно при асците, вызванном панкреатитом. Дело в том, что потребление жирной пищи стимулирует образование пищеварительных ферментов в поджелудочной железе, что может привести к обострению панкреатита.
Диета при асците
|
|
Планируя физическую активность при асците важно помнить, что данное состояние само по себе свидетельствует о выраженном нарушении функции одного или сразу нескольких внутренних органов, поэтому подбирать нагрузку рекомендуется совместно с лечащим врачом. В целом же вид и характер допустимых физических упражнений зависит от общего состояния пациента и причины асцита.
Основным «ограничителем» физической активности при асците является состояние сердечной и дыхательной систем. Так, например, при выраженной сердечной недостаточности (когда одышка возникает в покое) любая физическая активность противопоказана. В то же время, при более легком течении заболевания и транзиторном или умеренном асците пациенту рекомендуется ежедневно прогуливаться на свежем воздухе (легким, небыстрым шагом), заниматься утренней гимнастикой и другими легкими видами спорта. Особое внимание следует уделить плаванию, так как во время пребывания в воде улучшается циркуляция крови и, в то же время, снижается нагрузка на сердце, что замедляет прогрессирование асцита.
Также ограничить физическую активность пациента может напряженный асцит, при котором наблюдается сдавливание легких и органов брюшной полости. Выполнение обычных физических упражнений в данном случае невозможно, так как любая нагрузка может привести к декомпенсации состояния пациента и развитию острой дыхательной недостаточности.
Как говорилось ранее, пункция (прокол) передней брюшной стенки и удаление части асцитической жидкости из брюшной полости важно в диагностике асцита. В то же время, данная процедура может выполняться и в лечебных целях. Это показано при напряженном и/или рефрактерном асците, когда давление жидкости в брюшной полости настолько велико, что приводит к нарушению работы жизненно-важных органов (в первую очередь, сердца и легких). В данном случае единственным эффективным методом лечения является пункция брюшной полости, во время которой удаляют часть асцитической жидкости.
Техника и правила подготовки больного такие же, как при диагностическом лапароцентезе. После прокола передней брюшной стенки в брюшную полость устанавливается специальная дренажная трубка, по которой будет оттекать асцитическая жидкость. К другому концу трубки обязательно присоединяется емкость с градацией объема (чтобы контролировать количество удаленной жидкости).
Важно помнить, что в асцитической жидкости может содержаться большое количество белков (альбуминов). Одномоментное удаление большого объема жидкости (более 5 литров) может не только привести к падению артериального давления (вследствие расширения ранее сдавленных кровеносных сосудов), но и к выраженной белковой недостаточности. Вот почему количество удаляемой жидкости должно определяться в зависимости от характера асцитической жидкости (транссудат или экссудат) и общего состояния пациента.
Народные методы лечения широко применяются для лечения асцита при различных заболеваниях. Основной задачей лекарственных трав и растений является удаление асцитической жидкости из организма, поэтому все они обладают мочегонным действием.
В лечении асцита можно применять:
- Настой петрушки. 40 грамм измельченной зеленой травы и корней петрушки нужно залить 1 литром кипятка и настаивать при комнатной температуре в течение 12 часов. Принимать внутрь по 1 столовой ложке 3 – 4 раза в день (перед едой).
- Отвар из стручков фасоли. 2 столовых ложки измельченных стручков фасоли нужно залить литром воды, довести до кипения и кипятить на водяной бане в течение 20 – 30 минут. После этого охладить и принимать внутрь по 2 столовых ложки 4 – 5 раз в день перед едой.
- Отвар из листьев мать-и-мачехи. 1 столовую ложку измельченных листьев мать-и-мачехи залить 1 стаканом (200 мл) воды, довести до кипения и кипятить в течение 10 минут. Охладить, процедить и принимать внутрь по 1 столовой ложке 3 раза в сутки.
- Настойку пустырника. 1 столовую ложку измельченных листьев пустырника нужно поместить в стеклянную банку и залить 100 мл 70% спирта, после чего настаивать в темном месте при комнатной температуре в течение 3 – 5 дней. Принимать настойку следует трижды в день перед едой по 30 капель, разбавляемых в небольшом количестве кипяченой воды.
- Абрикосовый компот. Обладает не только мочегонным, но и калийсберегающим действием, что крайне важно при длительном применении мочегонных трав и препаратов. Компот лучше готовить из сушеных абрикосов, 300 – 400 грамм которых заливают 2 – 3 литрами воды и кипятят в течение 15 – 20 минут. Важно помнить, что при напряженном асците количество потребляемой жидкости должно быть ограниченным, поэтому не рекомендуется принимать более 200 – 300 мл компота в сутки.
Операция при асците показана в том случае, если причина его возникновения может быть устранена хирургически путем. В то же время, возможность хирургического лечения ограничивается количеством асцитической жидкости и общим состоянием пациента, которое может быть крайне тяжелым.
Хирургическое лечение может применяться:
- При раке печени. Удаление пораженной опухолью части печени может приостановить прогрессирование патологического процесса (при отсутствии метастазов в отдаленных органах).
- При пороках сердца. Коррекция клапанного порока сердца (замена поврежденного клапана искусственным) может привести к полному выздоровлению пациента, нормализации функции сердца и рассасыванию асцитической жидкости.
- При онкологии брюшной полости. Своевременное удаление опухоли, сдавливающей кровеносные сосуды системы воротной вены, может привести к полному излечению пациента.
- При перитоните. Бактериальный перитонит является показанием к хирургическому лечению. Брюшная полость вскрывается, очищается от гнойных масс и промывается растворами антисептиков.
- При хилезном асците. Если проникновение лимфы в брюшную полость обусловлено повреждением крупного лимфатического сосуда данной области, его ушивание во время хирургической операции может привести к полному выздоровлению пациента.
Хирургическое лечение асцита не выполняется при декомпенсированной сердечной и дыхательной недостаточности. В данном случае пациент просто не переживет наркоз и само оперативное вмешательство, поэтому перед операцией обычно назначается курс мочегонных препаратов, а при необходимости – лечебная пункция и удаление части асцитической жидкости. Также определенные трудности могут возникнуть при оперировании пациента с напряженным асцитом, так как одномоментное удаление большого объема жидкости может привести к развитию осложнений и смерти.
Сегодня широко применяется метод возвращения асцитической жидкости (точнее содержащихся в ней белков и других микроэлементов) в системный кровоток посредством внутривенных вливаний, что позволяет снизить риск смертельного исхода у таких больных.
Одним из основных этапов лечения асцита при циррозе печения является приостановление прогрессирования патологического процесса в ней и стимуляция восстановления нормальной печеночной ткани. Без соблюдения данных условий симптоматическое лечение асцита (применение мочегонных препаратов и повторные лечебные пункции) будет давать временный эффект, однако в конечном итоге все закончится смертью пациента.
Лечение цирроза печени включает:
- Гепатопротекторы (аллохол, урсодезоксихолевую кислоту) – препараты, улучшающие обмен веществ в клетках печени и защищающие их от повреждения различными токсинами.
- Эссенциальные фосфолипиды (фосфоглив, эссенциале) – восстанавливают поврежденные клетки и повышают их устойчивость при воздействии токсических факторов.
- Флавоноиды (гепабене, карсил) – нейтрализуют свободные радикалы кислорода и другие токсические вещества, образующиеся в печени при прогрессировании цирроза.
- Препараты аминокислот (гептрал, гепасол А) – покрывают потребность печени и всего организма в аминокислотах, необходимых для нормального роста и обновления всех тканей и органов.
- Противовирусные средства (пегасис, рибавирин) – назначаются при вирусном гепатите В или С.
- Витамины (А, В12, Д, К) – данные витамины образуются или депонируются (хранятся) в печени, а при развитии цирроза их концентрация в крови может значительно снижаться, что приведет к развитию ряда осложнений.
- Диетотерапию – рекомендуется исключить из рациона продукты, которые увеличивают нагрузку на печень (в частности жирную и жареную пищу, любые виды алкогольных напитков, чай, кофе).
- Пересадку печени – единственный метод, позволяющий радикально решить проблему цирроза. Однако стоит помнить, что даже после успешной пересадки следует выявить и устранить причину возникновения заболевания, так как в противном случае цирроз может поразить и новую (пересаженную) печень.
Причиной образования асцитической жидкости при опухоли может быть сдавливание кровеносных и лимфатических сосудов брюшной полости, а также поражение брюшины опухолевыми клетками. В любом случае для эффективного лечения заболевания необходимо полностью удалить злокачественное новообразование из организма.
В лечении онкологических заболеваний может применяться:
- Химиотерапия.Химиотерапия является основным методом лечения канцероматоза брюшины, при котором опухолевые клетки поражают оба листка серозной оболочки брюшной полости. Назначаются химические препараты (метотрексат, азатиоприн, цисплатин), которые нарушают процессы деления опухолевых клеток, тем самым приводя к уничтожению опухоли. Основной проблемой при этом является тот факт, что данные средства нарушают также деление нормальных клеток во всем организме. В результате этого в период лечения у пациента могут выпадать волосы, могут появляться язвы желудка и кишечника, может развиться апластическая анемия (недостаток красных клеток крови вследствие нарушения процесса их образования в красном костном мозге).
- Лучевая терапия. Суть данного метода заключается в высокоточном воздействии радиацией на опухолевую ткань, что приводит к гибели опухолевых клеток и уменьшению размеров новообразования.
- Хирургическое лечение. Заключается в удалении опухоли посредством хирургической операции. Данный метод особенно эффективен при доброкачественных опухолях либо в том случае, когда причиной асцита является сдавливание кровеносных или лимфатических сосудов растущей опухолью (ее удаление может привести к полному выздоровлению пациента).
Сердечная недостаточность характеризуется неспособностью сердечной мышцы перекачивать кровь в организме. Лечение данного заболевания заключается в уменьшении давления в кровеносной системе, устранении застоя крови в венах и улучшении работы сердечной мышцы.
Лечение сердечной недостаточности включает:
- Мочегонные препараты. Уменьшают объем циркулирующей крови, снижая нагрузку на сердце и давление в венах нижней части тела, тем самым предотвращая дальнейшее развитие асцита. Назначать их следует осторожно, под контролем артериального давления, чтобы не спровоцировать обезвоживание организма.
- Препараты, понижающие артериальное давление (рамиприл, лозартан). При повышенном артериальном давлении (АД) сердечной мышце нужно выполнять большую работу, выбрасывая кровь в аорту во время сокращения. Нормализация давления уменьшает нагрузку на сердце, тем самым способствуя устранению венозного застоя и отеков.
- Сердечные гликозиды (дигоксин, дигитоксин). Данные препараты увеличивают силу сердечных сокращений, что способствует устранению застоя в венах нижней части туловища. Принимать их следует осторожно, так как в случае передозировки может наступить смерть.
- Бессолевую диету. Потребление большого количества соли приводит к задержке жидкости в организме, что еще больше увеличивает нагрузку на сердце. Вот почему пациентам с сердечной недостаточностью не рекомендуется принимать более 3 – 5 грамм соли в сутки (включая соль, используемую при приготовлении различных блюд).
- Ограничение приема жидкости (не более 1 – 1,5 литров в сутки).
- Соблюдение режима дня. Если позволяет состояние сердечно-сосудистой системы, пациентам рекомендуется умеренная физическая активность (ходьба, утренняя гимнастика, плавание, занятия йогой).
При почечной недостаточности нарушается выделительная функция почек, в результате чего жидкость и побочные продукты обмена веществ (мочевина, мочевая кислота) задерживаются в организме в больших количествах. Лечение почечной недостаточности заключается в нормализации функций почек и удалении токсических веществ из организма.
Лечение почечной недостаточности включает:
- Мочегонные препараты. На начальных стадиях заболевания могут оказывать положительное действие, однако при терминальной стадии почечной недостаточности малоэффективны. Объясняется это тем, что механизм действия мочегонных препаратов заключается в регуляции (то есть в усилении) выделительной функции почечной ткани. При последней стадии заболевания количество функциональной почечной ткани крайне мало, что и обуславливает отсутствие эффекта при назначении мочегонных средств.
- Препараты, снижающие артериальное давление. При почечной недостаточности происходит нарушение кровоснабжения оставшейся функциональной почечной ткани, вследствие чего активируется ряд компенсаторных механизмов, направленных на поддержание почечного кровотока на адекватном уровне. Одним из таких механизмов является увеличение артериального давления. Однако повышение АД не улучшает состояния почек, а наоборот, способствует прогрессированию патологического процесса, развитию отеков и асцита. Вот почему нормализация показателей АД является важным этапом лечения, позволяющим замедлить скорость образования асцитической жидкости.
- Гемодиализ. Во время данной процедуры кровь пациента пропускается через специальный аппарат, в котором происходит ее очищение от побочных продуктов обмена веществ и других токсинов, после чего она возвращается обратно в кровеносное русло. Гемодиализ и другие методы очищения крови (плазмаферез, перитонеальный диализ, гемосорбция) являются последним эффективным способом продления жизни пациентов с хронической почечной недостаточностью.
- Пересадку почки. Радикальный метод лечения, при котором пациенту пересаживают донорскую почку. Если операция пройдет успешно и трансплантат приживется в организме хозяина, новая почка может в полном объеме выполнять выделительную функцию, обеспечивая нормальное качество и продолжительность жизни пациента.
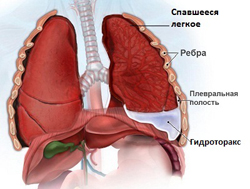
Асцит может осложниться:
- воспалением брюшины (асцитом-перитонитом);
- сердечной недостаточностью;
- гидротораксом;
- дыхательной недостаточностью;
- диафрагмальной грыжей;
- пупочной грыжей;
- кишечной непроходимостью.
Асцит-перитонит
Данное состояние возникает в результате проникновения чужеродных бактерий в брюшную полость, что приводит к воспалению брюшины. Развитию данного осложнения способствует застой асцитической жидкости, нарушение моторики сдавленных кишечных петель, а также расширение и повышение проницаемости сосудов в системе воротной вены. Также важную роль в развитии инфекционных осложнений играет снижение общих защитных сил организма в результате прогрессирования основной патологии, ставшей причиной асцита (почечной, сердечной или печеночной недостаточности, опухоли и так далее).
Важным является тот факт, что какого-либо видимого дефекта брюшины или внутренних органов, который мог бы стать источником инфекции при этом не наблюдается. Предполагают, что бактерии просачиваются в брюшную полость через расширенные и перерастянутые стенки кишечных петель.
Независимо от механизма развития наличие перитонита требует госпитализации пациента и срочного хирургического лечения.
Сердечная недостаточность
Скапливание большого количества жидкости в брюшной полости приводит к сдавливанию расположенных там органов и кровеносных сосудов (артерий и вен), нарушая ток крови по ним. В результате этого сердцу требуется выполнять большую работу, чтобы перекачивать кровь по сосудам.
Если асцит развивается медленно, в сердце активируются компенсаторные механизмы, заключающиеся в разрастании мышечных волокон и увеличении размеров сердечной мышцы. Это позволяет до определенного момента компенсировать увеличение нагрузки. При дальнейшем прогрессировании асцита резервы сердечной мышцы могут истощаться, что и станет причиной развития сердечной недостаточности.
Если же асцит развивается быстро (в течение нескольких дней), сердце не успевает приспособиться к возрастающей нагрузке, вследствие чего может развиться острая сердечная недостаточность, требующая экстренной медицинской помощи.
Гидроторакс
Данным термином обозначается скапливание жидкости в грудной клетке. Развитию гидроторакса при асците способствует повышение давления асцитической жидкости, в результате чего жидкость из кровеносных и лимфатических сосудов брюшной полости может переходить в сосуды диафрагмы и грудной клетки. При прогрессировании заболевания количество свободной жидкости в грудной клетке будет увеличиваться, что приведет к сдавливанию легкого на стороне поражения (или обоих легких при двустороннем гидротораксе) и нарушению дыхания.
Дыхательная недостаточность
Развитию данного состояния может способствовать подъем и ограничение экскурсии диафрагмы в результате повышения давления в брюшной полости, а также прогрессирование гидроторакса. В отсутствии своевременного лечения дыхательная недостаточность приведет к выраженному снижению концентрации кислорода в крови, что может проявляться одышкой, синюшностью кожных покровов и нарушением сознания, вплоть до его утраты.
Диафрагмальная грыжа
Диафрагмальной грыжей называется выпячивание органа или ткани через дефект в диафрагме либо через ее пищеводное отверстие. Причиной этого является выраженное повышение внутрибрюшного давления.
Через грыжевое отверстие могут выпячиваться желудок, петли кишечника или серозная оболочка, наполненная асцитической жидкостью. Проявляется данное состояние болями в грудной клетке и в области сердца, в верхних отделах живота. Если в грыжевое отверстие выходит достаточно большой по объему участок органа, он может сдавливать легкие и сердце, приводя к нарушению дыхания и сердцебиения.
Лечение заболевания в основном хирургическое, заключающееся во вправлении грыжевого мешка и ушивание дефекта в диафрагме.
Пупочная грыжа
Причиной образования пупочной грыжи также является повышенное давление в брюшной полости. Передняя брюшная стенка почти на всем своем протяжении покрыта мышцами. Исключение составляет пупочная область и срединная линия живота, где данные мышцы сходятся вместе и формируют так называемый апоневроз передней брюшной стенки. Состоит данный апоневроз из сухожильной ткани, которая является «слабым местом» брюшной стенки (именно здесь чаще всего отмечается выпячивание грыжевого мешка). Лечения заболевания также хирургическое (производится вправление грыжи и ушивание грыжевых ворот).
Кишечная непроходимость
Развивается в результате сдавливания петель кишечника асцитической жидкостью, что обычно встречается при напряженном, рефрактерном асците. Нарушение проходимости кишечника приводит к скапливанию каловых масс выше места сдавливания и усиленной перистальтике (моторной активности) кишечника в данной области, что сопровождается выраженными приступообразными болями в животе. Если в течение нескольких часов кишечная непроходимость не разрешается, наступает паралич кишечника, расширение и повышение проницаемости кишечной стенки. В результате этого многочисленные бактерии (являющиеся постоянными обитателями толстого кишечника) проникают в кровь, вызывая развитие грозных, опасных для жизни пациента осложнений.
Лечение заключается во вскрытии брюшной полости и устранении кишечной непроходимости. Если поврежденные петли кишечника оказываются нежизнеспособны, их удаляют, а образовавшиеся концы пищеварительного канала соединяют между собой.

Исходя из вышесказанного следует, что прогноз при асците определяется не только количеством жидкости в брюшной полости и качеством проводимого лечения, но также и основным заболеванием, ставшим причиной скапливания жидкости в брюшной полости.
Срок жизни людей с диагностированным асцитом варьирует в широких пределах, что зависит от целого ряда факторов.
Продолжительность жизни пациента с асцитом обусловлена:
- Выраженностью асцита. Транзиторный (слабовыраженный) асцит не представляет непосредственной угрозы для жизни пациента, в то время как напряженный асцит, сопровождающийся скапливанием в брюшной полости десятков литров жидкости, может привести к развитию острой сердечной или дыхательной недостаточности и смерти пациента в течение часов или дней.
- Временем начала лечения. Если асцит выявлен на ранних стадиях развития, когда функции жизненно-важных органов не нарушены (или нарушены незначительно), устранение основного заболевания может привести к полному излечению пациента. В то же время, при длительно прогрессирующем асците может произойти поражение многих органов и систем (дыхательной, сердечно-сосудистой, выделительной), что приведет к смерти пациента.
- Основным заболеванием. Это, пожалуй, основной фактор, определяющий выживаемость пациентов с асцитом. Дело в том, что даже при проведении самого современного лечения благоприятный исход маловероятен, если у пациента имеется недостаточность сразу нескольких органов. Так, например, при декомпенсированном циррозе печени (когда функция органа практически полностью нарушена) шансы пациента на выживание в течение 5 лет после установки диагноза составляют менее 20%, а при декомпенсированной сердечной недостаточности – менее 10%. Более благоприятен прогноз при хронической почечной недостаточности, так как пациенты, находящиеся на гемодиализе и соблюдающие все предписания врача, могут прожить десятки лет и более.

Профилактика асцита включает:
- Своевременное лечение заболеваний печени. Развитию цирроза печени всегда предшествует длительное воспаление печеночной ткани (гепатит). Крайне важно вовремя установить причину данного заболевания и устранить ее (провести противовирусное лечение, отказаться от употребления алкоголя, начать принимать здоровую пищу и так далее). Это позволит приостановить прогрессирование патологического процесса и сохранить жизнеспособной большую часть печеночной ткани, что обеспечит пациенту полноценную жизнь в течение долгих лет.
- Своевременное лечение врожденных пороков сердца. На современном этапе развития операцию по замене поврежденного сердечного клапана или закрытию дефекта в стенках сердечной мышцы можно провести в раннем детском возрасте, что позволит ребенку нормально расти и развиваться и избавит его от сердечной недостаточности в будущем.
- Своевременное лечение заболеваний почек. Хотя гемодиализ может компенсировать выделительную функцию почки, он не в состоянии обеспечить целый ряд других функций данного органа. Вот почему гораздо легче вовремя и полноценно лечить различные инфекционные заболевания мочевыделительной системы, такие как цистит (воспаление мочевого пузыря), гломерулонефрит (воспаление почечной ткани), пиелонефрит (воспаление почечных лоханок), чем потом проводить на гемодиализе по 2 – 3 часа дважды в неделю на протяжении всей оставшейся жизни.
- Соблюдение диеты при панкреатите. При хроническом панкреатите спровоцировать обострение заболевания и разрушение ткани поджелудочной железы может прием большого количества алкоголя, сладостей, острой, копченой или жареной пищи. Однако следует понять, что такие пациенты не должны полностью исключать из рациона вышеперечисленные продукты. 1 конфета или 1 съеденный кусочек копченой колбасы в день не спровоцирует обострение панкреатита, поэтому больным крайне важно умеренно питаться и не переедать (особенно перед сном).
- Выполнение плановых УЗИ во время беременности. Беременным женщинам рекомендуется выполнять минимум три УЗИ в период вынашивания плода. Первое из них проводится в период от 10 до 14 недели беременности. К этому времени происходит закладка всех органов и тканей плода, что позволяет выявить грубые аномалии развития. Второе УЗИ выполняется на 18 – 22 неделе беременности. Оно также позволяет выявить различные аномалии развития и при необходимости поднять вопрос о прерывании беременности. Третье исследование выполняется на 30 – 34 неделе с целью выявления аномалий развития или положения плода. Прерывание беременности на таком сроке невозможно, однако врачи могут выявить ту или иную патологию и начать ее лечение сразу после рождения ребенка, что значительно повысит его шансы на выживание.
источник