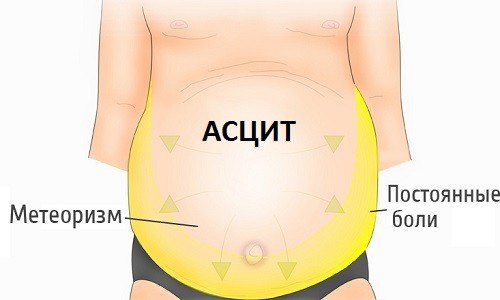
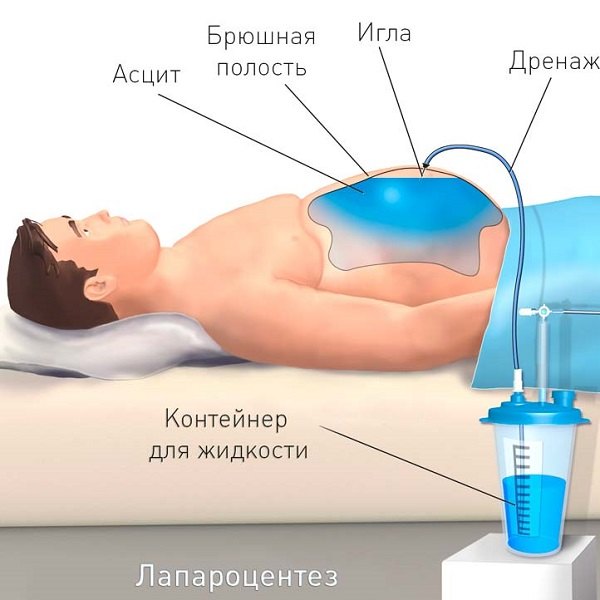
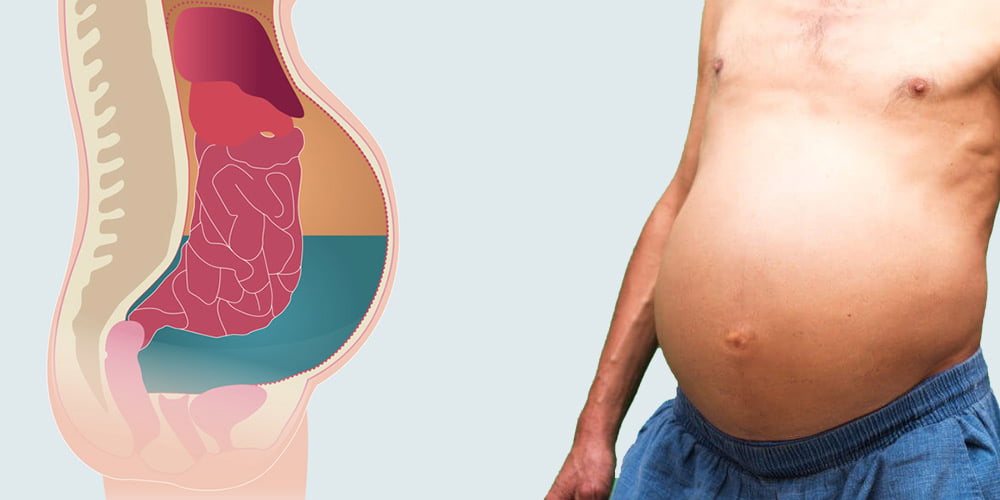
Асцит – это осложнение некоторых заболеваний, при котором наблюдается скопление большого количества жидкости в брюшной полости. Как правило, столь негативный процесс тянет за собой значительное увеличение живота, появление неприятных симптомов, а как следствие – нарушение работы внутренних органов. Кроме того, такое состояние является крайне опасным для здоровья, поэтому требует незамедлительного медицинского вмешательства. Асцит может развиваться в любом возрасте вне зависимости от пола.
Различают три основные стадии заболевания:
-
1 стадия – асцит транзиторный. На этом этапе наблюдается небольшое скопление жидкости – до 400 мл. Патология никак не проявляется внешне и определить ее возможно только при помощи инструментального вида исследования (УЗИ или МРТ). При этом не происходит нарушение работы внутренних органов, а все симптомы связаны с основным заболеванием, которое провоцируют водянку.
- 2 стадия – умеренный асцит. Для этого этапа характерно увеличение количества жидкости, ее объем может достигать четырех литров. Патологический процесс становится заметным со стороны – увеличивается живот, а также появляются характерные симптомы – одышка, дискомфорт в животе, метеоризм и отрыжка.
- 3 стадия – рефрактеральный асцит. В большинстве случаев патология, запущенная до такого состояния, не поддается лечению. Зачастую, диагностирование третьей стадии, является неблагоприятным прогнозом для пациента, поскольку в 95% приводит к летальному исходу.
Основной причиной развития асцита является патологический процесс, который протекает в организме и провоцирует увеличение синтеза жидкости в брюшной полости. В норме вырабатывается лишь небольшое количество секрета, который необходим для того, чтобы петли кишечника не склеивались и нормально скользили. Со временем эта вырабатываемая жидкость всасывается. Нарушение работы организма провоцирует увеличение секрета и нарушает процесс его всасывания. Именно это и приводит к появлению водянки живота.
Чаще всего развитию асцита способствуют следующие патологические процессы:
- Гипертензия.
-
Вирусные гепатиты.
- Тромбоз печеночных вен.
- Раковое заболевание крови.
- Онкологические болезни.
- Врожденные и приобретенные пороки сердца.
- Нарушение кровообращения.
- Сердечная недостаточность.
- Цирроз печени.
- Заболевания щитовидной железы.
- Патологии почек.
Если причиной асцита послужило онкологическое заболевание, то чаще всего нарушается процесс оттока лимфы из брюшной полости. Столь негативный процесс в большинстве случаев необратим и, как правило, приводит к летальному исходу.
Проявление асцита зависит от количества жидкости, скопившейся в животе и скорости ее выработки. К основным признакам водянки живота относится:
- Увеличение размеров живота, выпячивание пупка и натяжение кожи.
-
Необъяснимая прибавка в весе, при чем основная масса – это жидкость в брюшной полости.
- Боли в животе, распирающие ощущения и дискомфорт.
- Повышенное газообразование.
- Нарушение процесса пищеварения.
- Тошнота, рвота и изжога.
- Появление отрыжки.
- Отечность конечностей, что вызывает сложности с движением, а увеличенный живот затрудняет наклоны.
- Появление одышки, даже в состоянии покоя.
- Развитие геморроя, выпадение прямой кишки.
- Развитие варикоцеле.
- Повышение температуры тела, увеличение подкожных вен и синюшность конечностей.
Для диагностики асцита стоит обратиться к терапевту, который проведет начальную диагностику и назначает дополнительные обследования. Прежде всего врач осматривает и пальпирует живот.
Но для получения полной картины и установления причины развития асцита назначается проведения ряда диагностических процедур:
- Ультразвуковое исследование органов брюшной полости и крупных кровеносных сосудов.
- Оценка состояния печени и почек.
- Проведение лапароскопии, чтобы оценить состояние и функционирование органов брюшной полости.
- Пункция с целью забора жидкости из брюшной полости для проведения дальнейшей диагностики.
- Сдача общих лабораторных анализов крови и мочи, а также проведение биохимического и иммунологического исследования.
- Рентгенологическое исследование грудной клетки.
В зависимости от причины развития асцита и его сложности лечением может заниматься терапевт, хирург, гастроэнтеролог или другие специалисты. Терапия обязательно должна быть комплексная и включать устранение причины развития водянки, удаление лишней жидкости и профилактику развития различных осложнений.
В первую очередь пациенту назначается строгая диета, которая состоит в ограничении потребления жидкости и соли (сюда относятся копчености, консервация и соления). Больному рекомендуется постельный режим и полный отказ от вредных привычек. Также стоит прекратить прием медикаментов, которые оказывают негативное воздействие на функционирование печени.
Для того чтобы ускорить процесс вывода жидкости рекомендуется прием мочегонных средств – Верошпирон, Лазикс, Альдактон, но обязательно дополнительно назначаются препараты на основе калия, например, Аспаркам. Дозировка подбирается в каждом случае индивидуально, в зависимости от состояния пациента.
Если асцит спровоцировала гипертензия, то назначаются введение Альбумина или плазмы, а также прописывается прием гепапротекторов (например, Эссенциале).
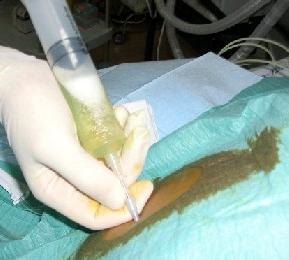
Если после проведения консервативного лечения пациенту не стало легче, а количество жидкости снизилось лишь незначительно, то проводится прокол брюшной полости и удаление лишней жидкости. При парацентнезе не требуется применение общего наркоза, а проводится лишь местное обезболивание в области пупка, где после делается прокол. Такая процедура достаточно опасная и может привести к внутреннему кровотечению или развитию комы почек. Если скопилось много экссудата, удалять его можно постепенно, не более, чем 5 литров за раз.
Асцит – это не только неприятное явление, но и достаточно опасное, поскольку приводит к ряду осложнений, среди которых чаще всего встречается нарушение работы селезенки и печени (или полное прекращение функционирования), развитие перитонита или открытие внутреннего кровотечения, а также поражение головного мозга в результате отечности. Смертность пациентов с диагнозом «асцит» довольно высокая и составляет 50%.
Нередко для лечения асцита применяются средства народной медицины. Чаще всего это мочегонные сборы и рецепты, которые нормализуют работу печени, сердца и желудка. Ниже приведены несколько наиболее популярных народных средств:
- Отвар из стручков фасоли. Шелуху 15 стручков залить литром кипятка и кипятить в течение десяти минут. Настоять 20-30 минут и процедить. 200 мл выпить рано утром (в 5 часов), следующую порцию за полчаса до завтрака, потом перед обедом и в 8 часов вечера. Запрещено пить любую другую жидкость в течение суток.
- Отвар абрикосовый (могут использоваться свежие или сушеные плоды). Один стакан фруктов залить литром кипятка и варить в течение 40 минут. Полученный отвар настоять, процедить и пить в день по 250-400 мл.
- Отвар из петрушки: 300 г зелени проварить в 1 л воды. Отвар остудить и процедить, пить по ½ стакана каждый час. Длительность лечения – 3 дня.
Основной профилактической мерой асцита является своевременное лечение заболеваний, которые могут провоцировать развитие водянки живота. С этой целью может применяться соблюдение специальной диеты, которая облегчит работу желудка, печени и почек; отказ от вредных привычек; укрепление сердечно-сосудистой системы, а также профилактика гепатитов и туберкулеза.
источник
. или: Брюшинная водянка, водянка брюшной полости
- Основной симптом при асците – увеличение живота. При вертикальном положении тела (когда больной стоит) он выглядит отвисшим, в положении лежа – распластанным, боковые отделы выступают.
- Пупочное кольцо (пупок) расширяется вплоть до его выпячивания и возникновения грыжи.
- Если асцит является следствием портальной гипертензии (заболевание, связанное с повышением давления в воротной вене — венозном сосуде, по которому венозная кровь от желудка, селезенки, кишечника и поджелудочной железы проходит в печень, — и нарушением функций печени (участие в пищеварении, участие в обезвреживании, участие в обмене веществ)), то на коже живота вокруг пупка видны извитые венозные сосуды.
- Лапароцентез (абдоминальный парацентез). Под местным обезболиванием брюшная стенка прокалывается специальным инструментом (троакаром), и жидкость выводится наружу. Для уточнения диагноза заболевания, вызвавшего асцит, жидкость из брюшной полости отправляют на исследование, где определяют:
- количество лейкоцитов (воспалительных клеток крови);
- число нейтрофилов (клетки, являющиеся разновидностью лейкоцитов);
- концентрацию общего белка крови и альбумина (разновидность белка крови);
- бактериальный посев (обнаружение роста микроорганизмов) в асцитической жидкости (полученной при лапароцентезе) для выявления инфицированности, исследование под микроскопом;
- наличие туберкулезного возбудителя (при подозрении на туберкулез брюшины);
- уровень глюкозы (сахара) и ряда ферментов (лактатдегидрогеназы, амилазы);
- наличие опухолевых клеток (цитологическое исследование).
Еще одна функция лапароцентеза – лечебная, так как эта процедура значительно облегчает состояние больного.
Возможна также консультация терапевта.
- Лечение основного заболевания. Если оно является хроническим, то его необходимо привести в состояние длительной ремиссии (стабильного улучшения). В этом случае риск возникновения или рецидива (повторного появления) асцита значительно снизится.
- Диета (употребление пищи, богатой белками, снижение потребления соли).
- Прием мочегонных препаратов.
- Антибиотикотерапия.
- Процедура лапароцентеза. Под местным обезболиванием брюшная стенка прокалывается специальным инструментом – троакаром, и жидкость выводится наружу. Этот метод необходимо применять вместе с медикаментозным лечением, так как велика вероятность повторного накопления жидкости.
- Хирургическое лечение основного заболевания (например, при некоторых формах портальной гипертензии (заболевание, связанное с повышенным давлением в воротной вене — венозном сосуде, по которому кровь от желудка, селезенки, кишечника и поджелудочной железы проходит в печень. Заболевание сопровождается нарушением функций печени, таких как участие в пищеварении, участие в обезвреживании, участие в обмене веществ) возможно проведение сосудистых операций для улучшения кровотока по воротной вене).
- Присоединение инфекции с развитием асцит-перитонита (воспаления брюшины – наружной оболочки органов брюшной полости).
- Развитие дыхательной недостаточности (затруднение дыхания и хроническая нехватка кислорода из-за подъема диафрагмы жидкостью и уменьшения объема грудной полости).
- Нарушения функции органов брюшной полости (из-за сдавления органов большим объемом жидкости с нарушением питания и кровоснабжения).
- Возникновение осложнений при лапароцентезе (кровотечение, повреждение органов брюшной полости троакаром (острый конец троакара при неправильном проведении процедуры может повредить стенку желудка или кишечника), образование спаек при частом проведении лапароцентеза с затруднением последующих манипуляций).
Асцит является признаком неправильного или несвоевременно начатого лечения, вызвавшего его заболевания.
Если не принять меры, болезнь будет прогрессировать. Поэтому при подозрении на асцит необходимо срочно обратиться за помощью к специалисту.
источник
Асцит – патологическое скопление жидкости в брюшной полости.
Асцит может развиваться стремительно (в течение нескольких дней) либо на протяжении длительного периода (недель или месяцев). Клинически наличие свободной жидкости в брюшной полости проявляется при достижении довольно большого объема – от 1,5 л.
Количество жидкости в брюшной полости иногда достигает значительных цифр – 20 л и более. По происхождению асцитическая жидкость может быть воспалительного характера (экссудат) и невоспалительного, являясь следствием нарушения гидростатического либо коллоидно-осмотического давления при патологиях кровеносной или лимфатической системы (транссудат).
Выделяют несколько групп заболеваний, при которых развивается асцит:
- патологии, сопровождающиеся повышением давления в воротной вене печени, то есть портальной гипертензией (цирроз печени, болезнь Бадда – Киари, тромбоз в системе портальной вены, синдром Стюарта – Браса);
- злокачественные новообразования (карциноматоз брюшины, первичный рак печени, синдром Мейгса, мезотелиома брюшины, саркома большого сальника, псевдомиксома брюшины);
- застойные явления в системе нижней полой вены (хронический констриктивный перикардит, правожелудочковая сердечная недостаточность);
- воспалительные процессы в брюшной полости (туберкулезный перитонит, бактериальный перитонит, полисерозит при системной красной волчанке, альвеококкоз брюшины);
- прочие состояния (нефротический синдром, болезнь Уиппла, кишечная лимфангиэктазия, болезнь Менетрие, микседема, хронический панкреатит, белковые отеки при голодании).
Более чем в 80% случаев асцит вызывается декомпенсацией хронического заболевания или острым воспалительным процессом в печени. Вторая по частоте причина асцита – неопластические процессы в брюшной полости (около 10%). Заболевания сердечно-сосудистой системы влекут развитие асцита приблизительно в 5% случаев, прочие причины встречаются достаточно редко.
Риск повторного развития асцита в течение 6 месяцев – 43%, в течение 1 года – 69%, в течение 2 лет – 74%.
В зависимости от количества жидкости в брюшной полости говорят о нескольких степенях патологического процесса:
- Небольшой асцит (не более 3 л).
- Умеренный (3–10 л).
- Значительный (массивный) (10–20 л, в редких случаях – 30 л и более).
По инфицированности асцитического содержимого выделяют:
- стерильный (неинфицированный) асцит;
- инфицированный асцит;
- спонтанный бактериальный перитонит.
По ответу на проводимую терапию асцит бывает:
- транзиторным. Исчезает на фоне проводимого консервативного лечения параллельно с улучшением состояния пациента навсегда либо до периода очередного обострения патологического процесса;
- стационарным. Появление жидкости в брюшной полости не является случайным эпизодом, в незначительном объеме сохраняется даже несмотря на адекватную терапию;
- резистентным (торпидным, или рефрактерным). Большой асцит, который не удается не только купировать, но и даже уменьшить большими дозами диуретиков.
Если скопление жидкости продолжает неуклонно увеличиваться и достигает огромных размеров, вопреки проводимому лечению, такой асцит называют напряженным.
Основные признаки асцита – равномерное увеличение объема живота и нарастание массы тела. Нередко увеличение объема живота при асците пациенты ошибочно принимают за проявление ожирения, беременности или заболеваний кишечника, сопровождающихся повышенным газообразованием.
Асцит может развиваться стремительно (в течение нескольких дней) либо на протяжении длительного периода (недель или месяцев).
В положении стоя живот выглядит непропорционально большим, отвисшим, в положении пациента лежа на спине распластываются боковые фланки живота (наблюдается «лягушачий живот»). Кожа передней брюшной стенки натянутая, блестящая, напряженная. Возможны расширение и выпячивание пупочного кольца из-за повышения внутрибрюшного давления.
Если асцит спровоцирован повышением давления в портальной вене, отмечаются расширение и извитость вен передней брюшной стенки («голова Медузы»). Для цирроза характерны кожные «печеночные знаки»: ладонная эритема, сосудистые звездочки на груди и плечах, коричневатая пигментация лба и щек, белый цвет ногтевых пластин, пурпура.
Для достоверного подтверждения асцита необходим комплексный подход к диагностике:
- сбор анамнеза (информация о перенесенных инфекционных заболеваниях, возможном злоупотреблении алкоголем, хронической патологии, предыдущих эпизодах асцита);
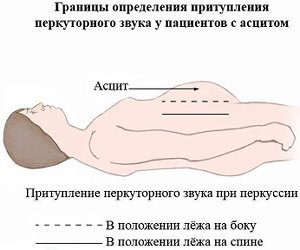
- объективное обследование пациента (осмотр, пальпация органов брюшной полости, перкуссия живота в горизонтальном, вертикальном положении и на боку, а также определение флюктуации жидкости);
- УЗ-исследование;
- компьютерная томография;
- диагностический лапароцентез (прокол передней брюшной стенки с последующим исследованием асцитической жидкости).
Для устранения асцита в первую очередь необходимо купировать основное заболевание.
- диета с ограничением жидкости и соли;
- мочегонные средства (диуретики);
- гемодинамически активные нейрогормональные модуляторы – бета-блокаторы, ингибиторы ангиотензинпревращающего фермента (иАПФ), антагонисты рецепторов ангиотензина (АРА II);
- средства, повышающие в крови онкотическое (препараты плазмы крови и альбумина) и осмотическое (антагонисты альдостерона) давление;
- препараты для улучшения почечной фильтрации;
- гепатопротекторы;
- антибиотикотерапия (в случае необходимости);
- лечебный лапароцентез для уменьшения объема асцитической жидкости;
- хирургическое лечение, в тяжелых случаях – трансплантация печени.
Более чем в 80% случаев асцит вызывается декомпенсацией хронического заболевания или острым воспалительным процессом в печени.
Асцит является осложнением общих заболеваний, поэтому основная мера его профилактики – своевременное и адекватное лечение основного заболевания. Кроме того, способствуют предупреждению асцита:
- строгое следование рекомендациям лечащего врача;
- отказ от злоупотребления алкоголем;
- соблюдение диеты.
Двухлетняя выживаемость у пациентов с асцитом – 50%. При появлении рефрактерного асцита половина пациентов умирают в течение года.
Асцит может приводить к следующим тяжелым последствиям:
- дыхательная недостаточность (из-за увеличения объема брюшной полости и ограничения экскурсии диафрагмы);
- спонтанный бактериальный перитонит;
- рефрактерный асцит;
- печеночная энцефалопатия;
- гепаторенальный синдром.
Возникновение спонтанного бактериального перитонита у пациентов с циррозом печени приводит к повторным кровотечениям из варикозно расширенных вен пищевода. Смертность после первого эпизода кровотечения составляет 30–50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, кровотечения возникают повторно. Риск повторного развития асцита в течение 6 месяцев – 43%, в течение 1 года – 69%, в течение 2 лет – 74%.
Двухлетняя выживаемость у пациентов с асцитом – 50%. При появлении рефрактерного асцита половина пациентов умирают в течение года.
Неблагоприятные прогностические факторы для больных с асцитом:
- пожилой возраст (старше 60 лет);
- низкое АД (систолическое давление менее 80 мм рт. ст.);
- снижение скорости клубочковой фильтрации (менее 500 мл/мин);
- уменьшение содержания сывороточного альбумина (менее 28 г/л);
- гепатоцеллюлярная карцинома;
- сахарный диабет.
Видео с YouTube по теме статьи:
Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Средняя продолжительность жизни левшей меньше, чем правшей.
Наши почки способны очистить за одну минуту три литра крови.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Полиоксидоний относится к иммуномодулирующим препаратам. Он воздействует на определенные звенья иммунитета, благодаря чему способствует повышению устойчивости о.
источник
Характерными симптомами болезни являются увеличенный живот, проблемы с дыханием, боли в брюшной полости, ощущение распирания либо тяжести. В более чем 80 процентов случаев асцит провоцируется циррозом печени последней стадии.
Это связано с дегенерацией органа и неправильным кровообращением, способствующим скоплению воды. Жидкость при асците бывает двух типов: экссудат (воспалительного характера) и транссудат (не воспалительного характера).
Асцит – это накопление воды или жидкости в брюшной полости, которое приводит к визуальному увеличению объема живота и повышению массы тела пациента. В большинстве случаев жидкость (от 100 мг до 20 л) является транссудатом, то есть носит не воспалительный характер.
Асцит брюшной полости в начале себя никак не проявляет, для него характерно постепенное прогрессирование. Как правило, асцит является следствием другого, уже имеющегося заболевания, поэтому его лечение достаточно затруднено.
К болезням, провоцирующим асцит, относят:
- цирроз печени, повышение давления в портальной системе;
- тромбоз в нижней полой и воротной венах печени;
- почечную недостаточность;
- иные острые либо хронические болезни почек;
- нефроз;
- инфекционные и воспалительные заболевания кишечника;
- заболевания поджелудочной железы;
- сердечную недостаточность;
- воспаление серозной оболочки сердца;
- онкологию;
- туберкулез;
- водянку клетчатой ткани (анасарка);
- скопление слизи в полостях (псевдомиксома).
Проявление клинического асцита возможно только тогда, когда в брюшине скопилось большое количество воды.
Характерными симптомами асцита брюшной полости являются:
- ощущение распирания в брюшине;
- длительные боли в области живота;
- изжога;
- отрыжка;
- тошнота;
- увеличенный живот (свисает в положении стоя, сидя – расплывается в стороны);
- видимая сетка кровеносных сосудов в месте растяжения;
- выпуклый пупок;
- одышка;
- нарушение работы сердечной мышцы.
При наличии онкологических заболеваний асцит развивается медленно (от нескольких недель до нескольких месяцев). В связи с этим его обнаружение крайне затруднено.
Развитие водянки живота проходит 3 стадии:
- транзиторную (около 400 мл жидкости в брюшине; небольшое вздутие живота);
- умеренную (около 5 л жидкости в брюшной полости; сбои в работе органов пищеварения, наличие одышки; перитонит, а также сердечная и дыхательная недостаточность при отсутствии лечения асцита);
- напряженную (до 20 л воды в брюшной полости; тяжелое состояние больного, характеризующееся нестабильной работой жизненно важных органов).
Диагноз «асцит брюшной полости» устанавливается путем проведения обычной пальпации, если в процессе врач ощущает тугость в животе либо если при легком ударении раздается тимпанический перкуторный звук.
Для дальнейшей диагностики пациенту понадобится сдать анализы крови и мочи, а также пройти ряд обследований. Обычно назначают ультразвуковое исследование органов брюшной полости и парацентез (забор жидкости из живота). Иногда может быть показано проведение иммунологических исследований.
Данные методы позволяют выявить стадию заболевания, а также помогают определиться с общим курсом лечения.
Лечение асцита брюшной полости при наличии онкологии следует проводить комплексно. Первостепенным является удаление лишней воды, так как затягивание с данной процедурой лишь приведет к развитию различных осложнений.
Излишек жидкости выводится через прокол и ее последующее откачивание (лапароцентез). Данную процедуру лучше проводить через 14 дней после начала течения асцита. Процессу выведения также способствует прием мочегонных препаратов, а соблюдение диеты понизит внутрибрюшное давление.
Выкачку избытка воды из организма проводят посредством приема диуретиков. Препараты данной группы способствуют переходу жидкости в кровоток, что автоматически снижает ее уровень в брюшине.
В начале больному прописывают небольшую дозу в целях снижения вероятности возникновения осложнений. Обычно назначают Амилорид, Альдактон, Верошпирон или Триамтерен.
Основным принципом применения мочегонных средств является постепенное повышение дозировки. Это позволяет избежать вымывания значительного количества калия из организма. Параллельно в курс лечения входит его прием через витамины. Также показано применение гепатопротекторов для защиты печени.
Прием мочегонных препаратов постоянно контролируется врачом. При необходимости корректируется дозировка, а неэффективные диуретики заменяются на более сильные (Дихлотиазид, Триампур).
Одновременно с мочегонными средствами используются препараты, укрепляющие сосуды (Диосмин, витамины С и Р), и препараты, препятствующие потере жидкости сосудов (Реополиглюкин). Для улучшения метаболизма в печени прописывают белковые средства (концентрат плазмы, Альбумин). Бактериальный асцит требует назначения иных препаратов (таких, которые борются с советующим типом микроорганизмов).
Пациент с асцитом брюшной полости должен выработать в себе ряд пищевых привычек:
- снизить потребление жидкости;
- отказаться от соли (она способствует задержке воды в организме человека);
- исключить жирную еду;
- снизить количество орехов в рационе;
- заменить свежие фрукты на сухие;
- вместо супов и борщей пить бульон с травами (петрушка, укроп, фенхель, сельдерей способствуют удалению излишка жидкости из организма);
- разрешено употреблять мясо кролика, курицы, индейки.
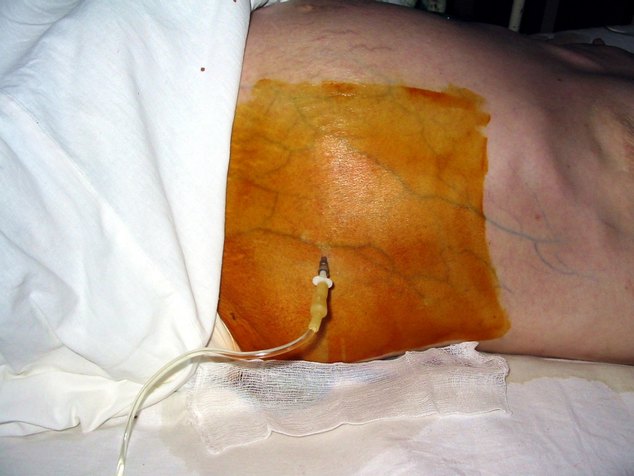
Лапароцентез представляет собой пункционный метод удаления жидкости от брюшины. За один сеанс выводят около 4 л, так как избавление от большего количества экссудата способно привести к коллапсу. Среди последствий прокола брюшной полости отмечают различные воспаления, образование спаек и другие осложнения.
Поэтому лапароцентез показан пациентам с напряженным или рефрактерным асцитом. При этом, если жидкость скопилась в большом количестве, устанавливают катетер либо троакар. Во втором случае экссудат свободно вытекает в подставленную емкость.
Шунт Левина представляет собой трубку из пластика, которая вставляется в живот и доходит до дна таза. Шунт скреплен клапаном с трубкой из силикона, которая ведет к яремной и верхней полой венам шеи.
Посредством регулировки клапана абдоминальная жидкость поступает прямиком в шейные вены. Это позволяет увеличить объем крови непосредственно в системе кровотока за счет излишка воды в брюшине. Шунт Левина используется для лечения рефрактерного асцита, который отличает стойкость к медикаментам и быстрый рецидив после операции.
Следует помнить, что народные средства способствуют не исцелению от асцита, а лишь облегчению симптомов и более быстрому выводу ненужной жидкости из организма.
Методы народной медицины однозначно эффективны, однако перед их применением необходимо посоветоваться со своим лечащим врачом. Общее количество потребляемой жидкости в сутки при асците брюшной полости не должно превышать один литр.
12 засушенных стручков фасоли залить 1 л воды. Кипятить на небольшом огне около 10 минут. Снять с плиты, дать настояться в течение 20 минут. Процедить. Пить по 200 мл до приема пищи.
Залить хвощ и листья березы 1 стаканом воды. Кипятить в течение 15 минут, далее дать остыть. Пить по ½ стакана на голодный желудок.
300 г свежей петрушки залить 1 л крутого кипятка. Варить 30 минут. Остудить. Принимать по ½ стакана ежечасно утром и в обеденное время.
1 стакан свежих или засушенных абрикосов залить 1 л воды. Варить около 40 минут. Остудить. Пить по 400 мл в сутки.
Грыжник и толокнянку в виде листьев (в одинаковом соотношении) залить 1 стаканом воды. Кипятить четверть часа. Полученный чай пить натощак каждый день с утра.
Листву малины, брусники и смородины, плоды шиповника (в равных долях) залить 1 стаканом крутого кипятка. Далее варить на небольшом огне около 10 минут. После снять с плиты и дать постоять четверть часа. Процедить. Пить дважды в сутки вместо обычного чая.
Продолжительность жизни при асците брюшной полости зависит от ряда факторов:
- Начало терапии. Диагностирование асцита на начальной стадии с последующей откачкой экссудата означает благоприятный прогноз. Это связано с тем, что функционал внутренних органов еще не нарушен или нарушен незначительно. Лечение же основной болезни, спровоцировавшей асцит, гарантирует полное исцеление. Длящийся асцит или асцит с прогрессивным течением вызывает нарушение нормального функционирования целых систем внутренних органов, что приводит к летальному исходу.
- Степень выраженности заболевания. Слабовыраженный асцит не способен вызвать смерть пациента. В отличие от него, напряженный асцит, сопряженный со скапливанием 10-20 л жидкости в брюшине, несет серьезную угрозу жизни и здоровью больного (смерть может наступить в интервале от нескольких часов до нескольких дней).
- Заболевание, спровоцировавшее асцит брюшной полости. Прогноз не может быть положительным, если пациент страдает от полинедостаточности внутренних органов или если у него наблюдается полная дегенерация хотя бы одного органа. Например, при декомпенсированном циррозе печени шанс на жизнь составляет лишь 1/5. Исход более благоприятен, если болезнь имеет хроническое течение, а пациент подвергается регулярному гемодиализу. В таком случае человек может прожить несколько десятилетий.
- Осложнения при асците. Асцит брюшной полости может стать причиной банального кровотечения, а может вызвать и более тяжелые заболевания. Например, бактериальный перитонит, печеночную энцефалопатию, гепаторенальный синдром и др., которые, в свою очередь, негативно влияют на и без того ослабленные внутренние органы и мешают восстановлению их функционала. В этом случае прогноз зависит от степени дегенерации органа.
© 2018 – 2019, Буната Дмитрий. Все права защищены.
источник
Асцит брюшной полости или водянка живота — это болезнь, которая проявляется в скоплении свободной жидкости. Дело в том, что брюшная полость изнутри покрыта двухслойной брюшиной. В результате различных отклонений между двумя слоями этой структуры начинается постепенное накопление большого объема жидкости, которая по своему содержанию очень похожа на плазму крови.
Наиболее часто асцит возникает при:
- болезнях почек,
- сердечной недостаточности,
- алиментарной дистрофии,
- циррозе печени,
- вследствие поражения лимфатического грудного протока, брюшины (туберкулезное, раковое обсеменение и так далее),
- в результате сдавления ствола воротной вены печени или тромбозе ее ветвей.
У новорожденных асцит развивается при скрытых кровопотерях или при наличии у плода гемолитической болезни. У детей до трех лет асцит обычно связан с болезнями печени, но может быть и результатом экссудативной энтеропатии, хронических расстройств питания, а также проявлением нефротического синдрома. Возникновению асцита способствуют нарушения водно-солевого обмена.
Жидкость в полости брюшины может представлять собой фильтрат кровяной сыворотки или лимфы (транссудат) либо может быть экссудатом, образовавшимся при воспалении самой брюшины. Жидкость в брюшной полости может быть серозной, геморрагической, хилезной, гнойной. В большинстве случаев она оказывается серозной. Геморрагическая жидкость встречается чаще всего при туберкулезе, злокачественных опухолях, цинге. Когда асцитическая жидкость имеет молочный вид, говорят о хилезном асците. Он образуется вследствие поступления в полость брюшины значительного количества лимфы из грудного лимфатического протока или из лимфатических сосудов брюшной полости. Хилезная жидкость стерильна, содержит большое количество лимфоцитов и при стоянии разделяется на слои.
Накопление жидкости в брюшной полости (иногда более 20 л) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. Концентрация белка в серозной асцитической жидкости относительно невелика, но общие его потери при массивном асците могут быть значительными, особенно при частых повторных удалениях жидкости путем пункции брюшной полости (при этом потеря белка сочетается с потерей солей), что приводит к развитию белковой недостаточности.
Патогенез асцита при циррозе печени. Имеют значение:
- портальная гипертензия,
- гипоальбуминемия,
- повышение лимфообразования в печени,
- задержка натрия почками при гиперальдостеронизме, повышении продукции ренинангиотензина.
Инициирует процесс периферическая артериальная вазодилатация, вызванная эндотоксинами и цитокинами, медиатором служит азота оксид, в результате снижается «эффективный» объем плазмы, активируются компенсаторные механизмы задержки натрия почками для сохранения неизменного внутрисосудистого объема. При выраженном асците содержание предсердного натрийуретического фактора в плазме крови высоко, но недостаточно, чтобы вызвать натрийурез.
В Международной квалификации болезней, заболевание асцит (водянка брюшной полости) не выделается в отдельную болезнь. По сути, это осложнение других патологий, возникшее на последних стадиях.
- Начальный асцит брюшной полости с небольшим количеством жидкости внутри живота (до полутора литров).
- Асцит с умеренным количеством воды. Он проявляется в виде отеков нижних конечностей и заметного увеличения размера грудной клетки. Больного постоянно беспокоит отдышка, сильная изжога, он ощущает тяжесть в животе. Состояние ухудшает появление запоров.
- Массивная водянка (большое количество воды, объемом больше 5 литров) – опасное заболевание. Кожа на животе становится гладкой и прозрачной, стенка брюшины максимально напрягается. На этом этапе у больного развивается дыхательная и сердечная недостаточность, жидкость может инфицироваться и провоцировать перитонит, который в большинстве случаев заканчивается летальным исходом.
- Стерильная водянка (анализ забора жидкости показывает отсутствие болезнетворных микроорганизмов).
- Инфицированная водянка (анализ забора жидкости показывает наличие болезнетворных бактерий в ней).
- Водянка живота, поддающаяся медикаментозной терапии.
- Устойчивый асцит (повторная водянка, либо асцит, не поддающийся медикаментозному лечению).
Развитие асцита считается прогностически неблагоприятным признаком и значительно осложняет течение основного заболевания. Асцит может осложниться кровотечением, перитонитом, отказом селезенки, печени, поражением мозга из-за отека, дисфункцией сердца. В среднем процент летальности больных с выраженным асцитом достигает 50%.
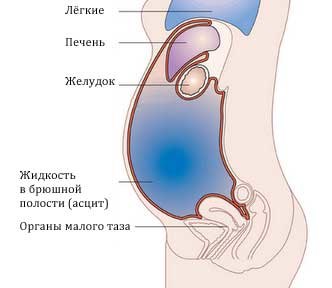
При общем осмотре будет обращать на себя внимание увеличенных размеров живот. При вертикальном положении тела живот свисает по типу «фартука», в положении лежа живот будет распластан – «лягушачий живот». При большем объеме асцитической жидкости в брюшной полости можно обнаружить выпячивание пупка.
Если причиной асцита послужило наличие портальной гипертензии, то на передней брюшной стенке можно увидеть венозный рисунок в виде «головы Медузы». Такой рисунок возникает вследствие того, что возникают расширенные, извитые венозные коллатерали на передней брюшной стенки, которые располагаются вокруг пупка. При ФГДС можно обнаружить варикозно расширенные вены пищевода.
При большом скоплении жидкости в брюшной полости будет значительно повышаться внутрибрюшное давление, вследствие чего диафрагма будет оттесняться в грудную полость. Из-за этого будет ограничено движение легких в грудной полости, что, в свою очередь, может привести к развитию дыхательной недостаточности. У больного будет выраженная одышка (частота дыхательных движений 20 и более), цианоз кожных покровов, тахикардия.
При значительном по объему асците общий белок будет снижаться. По этой причине возможны:
- отеки на лице,
- отеки верхних и/или нижних конечностях.
Если причиной асцита стало развитие сердечной недостаточности, то кроме признаков самого асцита, будут:
Со стороны пищеварительной системы возможны:
Диагноз может быть поставлен на основании физикального обследования в случае значительного количества жидкости, но инструментальные исследования являются более информативными. Ультрасонография и КТ позволяют обнаружить значительно меньший объем жидкости (100-200 мл) по сравнению с физикальным обследованием. Подозрение на спонтанный бактериальный перитонит возникает при наличии у пациента с асцитом боли в животе, лихорадки или необъяснимого ухудшения состояния.
Диагностический лапароцентез красителем показан в случае, если асцит выявлен недавно, его причина неизвестна или есть подозрение на спонтанный бактериальный перитонит. Приблизительно 50-100 мл жидкости забирается для макроскопической оценки, исследований на содержание белка, подсчета клеток и их дифференциацию, для цитологического исследования, на бактериологический посев и, при наличии клинических показаний, для окраски на кислотоустойчивость по Циль-Нильсену и/или тест на амилазу.
В отличие от асцита при воспалении или при инфекции асцитическая жидкость при портальной гипертензии выглядит прозрачной и соломенно-желтой, имеет низкую концентрацию белка (обычно меньше 3 г/дл, но иногда больше 4 г/дл), низкое количество ПМН (меньше 250 клеток/мкл), более высокий градиент концентрации альбумина в сыворотке по сравнению с асцитической жидкостью, который определяется разницей между концентрацией альбумина в сыворотке крови и концентрацией альбумина в асцитической жидкости (более информативно).
Градиент более 1,1 г/дл указывает на то, что наиболее вероятной причиной асцита является портальная гипертензия. Мутная асцитическая жидкость и количество ПМН более 500 клеток/мкл указывают на инфицирование, тогда как геморрагическая жидкость обычно является признаком опухоли или туберкулеза. Молочный (хилезный) асцит встречается редко и обычно связан с лимфомой.
Клиническая диагностика спонтанного бактериального перитонита может быть затруднена; его верификация требует тщательного обследования и обязательного диагностического лапароцентеза, включая бактериологический посев жидкости. Также показан бактериологический посев крови. Посев асцитической жидкости на культуру крови до начала инкубации увеличивает чувствительность почти на 70 %. Поскольку спонтанный бактериальный перитонит обычно вызывается одним микроорганизмом, выявление смешанной флоры при бактериологическом посеве может предполагать перфорацию полого органа или контаминацию исследуемого материала.
Приступая к вопросам терапии, хочется отметить, что купирование асцитического синдрома зависит от основного заболевания. Ведь асцит – всегда следствие, а не причина развития недуга. В арсенале традиционной медицины есть два пути лечения: консервативный (симптоматический) и хирургический. В ряде случаев предпочтение отдается хирургическим методу, потому как оно считается самым эффективным (клапанные поражения сердца). Либо показаниями для его проведения является улучшение самочувствия больного.
Касаемо консервативной терапии, зачастую она становиться приоритетной. К сожалению, иногда случается, так что больше нечем помочь таким больным. Особенно это касается запущенных случаев (онкопатология, цирроз печени дистрофическая фаза). Цель такого подхода – поддержание состояния пациента на определенном уровне, не допуская ухудшения его самочувствия (правожелудочковая сердечная недостаточность).
Разумеется, лечение асцита, как консервативным, так и хирургическим методом далеко не безобидно. Поэтому к вопросам терапии этого синдрома следует подходить очень и очень индивидуально.
Должно быть комплексным, выводить асцитическую жидкость. Для этого необходимо:
- создать отрицательный баланс натрия (уменьшение его поступления его организм);
- усилить выведение натрия с мочой.
Создание отрицательного баланса достигается путём ограничения поступления натрия с пищей в организм (соль до 3 г. в день). Доказано, что совсем бессолевая диета отрицательно влияет на обмен белков в организме. Усиление выведения натрия. Практикуется назначение мочегонных препаратов (калий сберегающих и калий не сберегающих).
Фармакологическая промышленность не имеет ни одного мочегонного (диуретического) лекарственного средства для лечения асцита, которое полностью удовлетворяло бы во всех отношениях врачей клиницистов. Использование самого «мощного» диуретика Лазикса (Фуросемида) ограничено, поскольку он способствует выведению калия из организма. Его назначают под прикрытием препаратов калия (Панагин, Аспаркам, полионые смеси, Оротат Калия) и контролем электролитного баланса организма. Лазикс вводиться на протяжении недели внутримышечно или внутривенно, далее препарат назначается в таблетках несколько раз в неделю.
Из калийсберегающих диуретиков применяются спиронолактоны (Верошпирон) по схеме – 4 приема на протяжении дня. Эффект развивается спустя 2-3 суток. Спиронолактоны тоже обладают массой побочных эффектов – у женщин нарушение менструальной функции, у мужчин гинекомастия (увеличение молочных желез), снижение либидо (полового влечения) у обоих полов.
Дозы рассчитываются индивидуально, всё зависит от того, как чувствует себя пациент, какие у него есть ещё заболевания. Нужно учитывать тот факт, что высокие дозировки грозят развитием побочных эффектов: нарушением баланса электролитов в организме, развитием энцефалопатии (не воспалительных заболеваний головного мозга), обезвоживанием.
Важно помнить, что мочегонные средства уменьшают не только асцит, но способствуют ещё и выведению жидкости из других тканей. Пока есть отеки это не опасно, но если продолжать прием диуретиков после их исчезновения, то возможно развитие следующих осложнений:
- снижение объема циркулирующей крови;
- появление функциональной почечной недостаточности за счет снижения почечного кровотока;
- развитие нарушений электролитного дисбаланса вплоть до судорог;
Отменять диуретики предпочтительно по ступеням. В начале Лазикс, потом Верошпирон.
Сейчас стали применять для лечения асцита такие препараты, как Каптоприл, Эналаприл, Фозиноприл. Их действие основано на усилении выведения натрия из организма и увеличение количества суточной мочи. При этом они задерживают калий в организме. Особенно это касается случаев асцитического синдрома развившего на фоне цирроза печени.
После исчезновения отеков рекомендуется соблюдать диету с уменьшением количества поступления с пищей поваренной соли. Противопоказаниями для назначения мочегонных препаратов являются наличие у больного таких патологий, как:
- почечная недостаточность;
- выраженные нарушения электролитного баланса (нарушения соотношения в физиологических жидкостях воды, натрия, калия, фосфатов, хлоридов);
- печеночная энцефалопатия.
В консервативное лечение асцитического синдрома входит соблюдение постельного режима. Доказано, что он улучшает венозный почечный и портальный кровоток, за счет чего уменьшается образование токсических метаболитов (веществ) в печени, налаживается работа лимфатической системы. При улучшении общего самочувствия рекомендуется полупостельный режим, в противном случае риск развития застойных явлений и пролежней достаточно велик. Наряду с постельным режимом при выраженном асците рекомендуется ограничить прием жидкости (в среднем 1 литр в сутки).
Чаще применяется хирургическая манипуляция, которая носит название лапароцентез. Цель – удаления избыточного объёма асцитической жидкости из брюшной полости. Показаниями для её проведения является накопление большого объема асцитической жидкости или отсутствие эффекта от назначения мочегонные препаратов. Лапароцентез проводиться чаще всего в положении сидя под местной анестезией.
Специальным инструментом (троокар) делается прокол в нижней части передней брюшной стенки живота, через который удаляется избыточная жидкость. Сколько жидкости будет удалено за один раз, или будет установлен постоянный катетер, решает лечащий врач. Важно помнить, что выведение больших объемов жидкости за один раз (более 5-6 литров) может вызвать ряд осложнений. Самые тяжелые – резкое падение артериального давления, остановка сердца.
Прогноз при асците определяется в основном тяжестью заболевания, которое стало причиной асцита. Так, прогноз для больных с онкологической патологией, метастазами в лимфоузлах и асцитом намного хуже, чем для больных с гломерулонефритом и т.д. На продолжительность жизни скопление жидкости в животе также особенно не влияет. Просто нарастающий асцит может усугубить течение основной патологии и ухудшить самочувствие больного.
Профилактика асцита заключается в профилактики заболеваний, его вызывающих. То есть, нужно своевременно лечить инфекционные заболевания, не злоупотреблять спиртными напитками, умеренно заниматься спортом и правильно питаться. При проблемах с сердцем, почками или печенью нужно регулярно проходить осмотр специалистов и тщательно выполнять их предписания.
Вопрос: Добрый день. Моему супругу 32 года, поставили диагноз аденокарцинома желудка T4N2M2. Проведена пробная лапароскопия. Из протокола операции: при ревизии: желудок тотально поражен опухолью инфильтративного характера, прорастает серозный покров, распространяется на абдоминальный отдел пищевода до уровня диафрагмы. Пищевод в опухолевом конгломерате не дифференцируется. плотные увеличенные до 1,5-2 см лу паракардиальные, в за брюшном пространстве, в области левой желудочной артерии конгломерат из плотных лу до 2,5 см. Опухоль врастает в за брюшное пространство, поджелудочную железу, ворота селезенки. по париетальной брюшине множественные белесоватые узлы 0,3-1,0 см. На сегодняшний день мужу швы не сняли и начался асцит — он жалуется на боли в животе, вздутие, которое не дает спать по ночам. У супруга общая слабость, повышенная потливость и тошнота. Подскажите, как можно избавиться от асцита? Врачи кроме мочегонных средств ничего не назначают, а результатов нет, боли только усиливаются. Не зависит ли асцит от количество потребляемой жидкости?
Ответ: Здравствуйте. Вам следует обратиться к хирургу для решения вопроса о возможности лапароцентеза и к химиотерапевту для решения вопроса о возможности применения химиотерапии.
Вопрос: Добрый день. К какому специалисту обращаться для удаления жидкости из брюшной полости?
Ответ: Здравствуйте. К лечащему врачу, который наблюдает пациента по основному заболеванию (которое стало причиной асцита). Удаление жидкости из брюшной полости может быть проведено как хирургическим путем (тогда к хирургу), так и другими средствами (в зависимости от показаний).
Вопрос: Добрый день. Моей маме 68 лет. Ей ставят ИБС, мерцательная аритмия, сахарный диабет 2 типа, кардиальный цирроз печени и подагра. У нее асцит. Очень большой живот. Сильные боли и отеки ног. Ходит с трудом. Принимает фуросемид 3 таблетки 40мг+0.5 таблетки 100мг гипотеазита и аспаркам. Но отеки не проходят. Подскажите пожалуйста к врачу какой специальности ей лучше всего обратиться?
Ответ: Здравствуйте. Причиной асцита могут быть как проблемы с сердцем, так и ряд других причин. Лучше разбираться в условиях стационара. Это может быть общетерапевтическое отделение, может быть кардиология.
Вопрос: Добрый день. Два года назад моей маме сделали операцию по резекции 4/5 желудка (рак), после операции химиотерапию не назначали, в октябре 2012г. у мамы поднялась температура 38-39, которая не спадала в течении месяца, прошли обследование, узи показало большое скопление свободной жидкости в брюшной полости, врачи назначили два сеанса химиотерапии, однако скопление жидкости увеличивается с каждым днем. Можно ли избавиться от асцита без химиотерапии?
Ответ: Здравствуйте, при накоплении большого количества жидкости, она удаляется механическим путем, процедура называется лапароцентез, а химиотерапия оказывает лечебное действие, тормозит дальнейшее прогрессирование в виде накопления жидкости, но, к сожалению, она не всегда эффективна.
источник
Асцит – это наличие свободной жидкости в брюшной полости, которая скапливается вне органов и тканей.
Асцит может развиваться как следствие большого количества заболеваний органов и систем (не только структур брюшной полости). Но в 75% данное состояние – это осложнение цирроза печени.
Эту патологию еще называют водянкой живота.
Различают около сотни состояний и заболеваний, которые могут стать причиной накопления свободной жидкости в брюшной полости. Основные – это:
- цирротическое перерождение печени;
- злокачественные опухоли различных органов;
- сердечная недостаточность.
На тройку этих причин возникновения асцита припадает 90% случаев данной патологии. Другие причины накопления свободной жидкости в брюшной полости следующие:
- повышение давления в воротной вене – главному венозному сосуду печени. Оно происходит из-за блокирования тока крови при различных состояниях – например, при тромбозе (закупорке тромбом) печеночных вен, тромбозе воротной вены, ее передавливании опухолями или спайками;
- патология почек. Чаще всего это хронический гломерулонефрит и амилоидоз (накоплении в тканях почек амилоида – специфического белка, которого в норме в организме нет);
- нехватка питательных веществ в организме (например, если человек голодает);
- обсеменение листков брюшины раковыми клетками. Чаще всего это клетки рака желудка, толстого кишечника, у женщин – рака молочной железы, яичников, шейки матки;
- опухоли, которые изначально образовались на листках брюшины – например, мезотелиома (новообразование, развивающееся из выстилки брюшины), псевдомиксома (опухоль, которая вырабатывает много желеобразного вещества);
- ряд гинекологических заболеваний – чаще всего кисты и опухоли яичников;
- нарушения со стороны эндокринных органов – ярким примером выступает микседема – болезнь с развивающейся нехваткой гормонов щитовидной железы;
- патологии, при которых нарушается отток лимфы из брюшной полости из-за закупорки, перегибов и сдавливания лимфатических сосудов – к этому могут причинить клубки паразитов, опухоли, спаечный процесс и так далее;
- воспалительное поражение листков брюшины, вызванное неинфекционным агентом – например, гранулематозный перитонит.
Также асцит может возникнуть из-за прогрессирования ряда хронических специфических заболеваний – в первую очередь это:
- туберкулезное воспаление брюшины;
- воспаление серозных оболочек (тех, которые вырабатывают биологическую жидкость, смазывающую оболочки);
- некоторые заболевания желудочно-кишечного тракта – в первую очередь, это болезнь Крона (заболевание с образованием множественных уплотнений), хронический панкреатит, саркоидоз (болезнь многих органов с образованием узелков, похожих на гранулемы).
Воспаление серозных оболочек, провоцирующее асцит, может возникнуть при таких болезнях, как:
- ревматизм – заболевание соединительной ткани многих органов – в основном сердца и суставов;
- ревматоидный артрит – разновидность ревматического поражения, при котором страдают именно суставы;
- системная красная волчанка – заболевание, при котором иммунная система воспринимает клетки как чужеродный агент и начинает с ними бороться;
- уремия (или мочекровие) – состояние, при котором организм отравляется азотистыми соединениями, накопившимися из-за нарушения работы почек;
- синдром Мейгса – поражение серозных оболочек, наступающее из-за доброкачественной опухоли в яичниках.
Новорожденные и дети грудного возраста тоже подвержены риску возникновения асцита. Зачастую это случается из-за врожденных патологий – в первую очередь таких, как:
- врожденный отек, возникающий из-за несовместимости по группе крови или резус-фактору между матерью и ребенком. Такие дети умирают практически сразу же после рождения;
- врожденная отечность тканей, возникшая и-за скрытой кровопотери во время внутриутробного развития;
- сбой в развитии или функционировании печени и желчевыводящих путей из-за их врожденных нарушений;
- потери белка плазмы крови из-за его чрезмерного выделения в просвет тонкого кишечника;
- квашиоркор – болезнь голодающих детей, в основе которой лежит нехватка белков в пище.
Выделен ряд факторов, которые непосредственно к накоплению жидкости в животе не приводят, но способствуют развитию асцита. В первую очередь это:
- хроническое злоупотребление алкоголем, даже с низким градусом – например, при так называемом пивном алкоголизме, когда человек годами ежедневно употребляет порцию пива;
- хронические гепатиты (не только вирусные);
- употребление инъекционных (вводимых в ткани или кровяное русло) наркотиков;
- переливание крови, которое проводится с нарушениями;
- ожирение;
- сахарный диабет 2 типа (разновидность сахарного диабета, которая развивается из-за того, что нарушается взаимодействие инсулина, расщепляющего сахар крови, с тканями);
- повышенное количество холестерина в крови.
Брюшина, которая выстилает изнутри брюшную полость и укутывает ряд ее органов, в норме выделяет небольшое количество серозной жидкости, по своему составу похожей на плазму крови. Эта жидкость необходима, чтоб внутренние органы, которые довольно компактно расположены в брюшной полости, не слипались, и чтобы между ними не было трения. На протяжении суток серозная жидкость выделяется и всасывается брюшиной много раз. Ее усиленная выработка и ухудшение всасывания и приводят к накоплению свободной жидкости в животе.
Это общий механизм возникновения асцита, при ряде патологий он может отличаться. То, как в животе накапливается лишняя жидкость, можно ярко проиллюстрировать на примере цирроза печени:
- нормальные клетки печени замещаются рубцами, из-за этого печень вырабатывает меньше белка – в частности, альбумина. Снижение его количества означает повышенное разжижение плазмы. Чтобы выровнять степень разбавления плазмы, жидкость выходит из сосудов в ткани и полости тела — в том числе, и брюшную, причиняя возникновение асцита;
- с другой стороны, в цирротической печени наблюдается давление рубцовой ткани на сосуды – жидкость из них буквально выдавливается в ткани и полости.
Асцит опасен тем, что при нем образуется так называемый порочный круг – процесс чрезмерного образования жидкости и ухудшенного всасывания запускается, но выйти из этого состояния трудно, потому как поломка одних механизмов провоцирует поломку других, которые еще больше способствуют нарастанию асцита:
- если сдавлены вены, организм пытается их разгрузить, и лишняя жидкость направляется в лимфатическую систему, но она тоже может справиться с лишней нагрузкой до определенного уровня – дальше давление лимфы повышается, жидкость из лимфатических сосудов просачивается в брюшную полость;
- так как жидкость из кровеносных сосудов устремляется в брюшную полость, это приводит к уменьшению объема крови и ее давления. Чтобы компенсировать такое состояние, организм вырабатывает больше гормонов. Но из-за усиленной выработки гормонов, нарастает артериальное давление. Жидкость плохо задерживается в сосудах и устремляется в брюшную полость – асцит нарастает.
При поражении опухолью или воспалительным процессом какая-нибудь оболочка начинает вырабатывать больше жидкости, чем может всосать обратно – это становится причиной асцита. Кроме того, опухоль и отечные из-за воспаления ткани давят на лимфатические сосуды, не позволяя лимфе свободно двигаться по ним, жидкая часть лимфы устремляется в ткани и полости – в том числе и в брюшную.
Если развилась сердечная недостаточность, то ток крови нарушается не только в сердце, но и в венах печени и брюшины. Плазма из сосудов переходит в брюшную полость. Брюшина не готова всасывать дополнительное количество жидкости – возникает асцит.
В зависимости от провоцирующего заболевания признаки асцита могут развиваться как внезапно, так и постепенно, на протяжении нескольких месяцев. Так, при закупорке тромбом воротной вены количество свободной жидкости в брюшной полости нарастает очень быстро, при белковом голодании – постепенно. Симптоматика появляется, если в животе скопилось от 1 литра жидкости.
Основные признаки асцита это:
- боли в животе;
- чувство распирания;
- увеличение живота;
- увеличение веса;
- затруднения при физической активности – в частности, при попытке наклониться вперед;
- диспептические нарушения;
- одышка;
- отеки.
Если живот очень быстро увеличивается в размерах, это значит, что передавлены лимфатические сосуды.
Диспептические сдвиги, которые появляются при асците, объясняются тем, что увеличивающееся количество свободной жидкости давит на органы пищеварения, что мешает им выполнять свои функции. Возникают такие признаки, как:
- изжога;
- отрыжка;
- трудности при отхождении газов (метеоризм);
- при прогрессировании – затруднение при акте дефекации (опорожнении толстого кишечника от каловых масс).
Тошнота и рвота наблюдаются в том случае, если в воротной вене печени из-за закупорки подпеченочных вен повысилось давление, что и провоцирует возникновение асцита.
Одышка на начальных стадиях асцита возникает при физической нагрузке. По мере того, как количество свободной жидкости в брюшной полости нарастает, она давит на легкие и сердце, причиняя одышку и в покое.
Отечность объясняется механическим сдавливанием вен и нарушением в них тока крови с последующим выходом жидкости в ткани. При асците в основном отекают ноги, у мужчин иногда может отекать мошонка.
Если асцит возник из-за туберкулезного процесса, то появляются характерные признаки интоксикации (отравления организма продуктами жизнедеятельности туберкулезной палочки). Это:
- общая слабость;
- необъяснимая усталость, которая возникает даже в состоянии покоя;
- головные боли;
- учащение сердцебиения;
- снижение массы тела. Больной в таком случае выглядит очень характерно: худые руки и ноги и большой живот.
Если асцит возник из-за белковой недостаточности, то он не очень выражен, значительного увеличения живота не наблюдается. Но для данного состояния характерны:
- отеки верхних и нижних конечностей;
- одышка – она возникает потому, что жидкость, кроме брюшной полости, скапливается и в плевральной, поджимая сердце и легкие и тем самым ухудшая их работу.
Жалобы больного при асците довольно характерны. Еще более характерны данные физикального обследования больного – осмотра, прощупывания брюшной стенки, простукивания и выслушивания живота фонендоскопом. По их совокупности поставить диагноз асцита не вызывает труда.
Данные осмотра следующие:
- живот увеличен;
- если человек стоит, то живот имеет форму шара (часто похож на живот при беременности), нижняя часть может свисать, в лежачем положении из-за стекания жидкости он в боковых отделах распластан («лягушачий живот»);
- пупок выпячивается наружу. Выпирание появляется постепенно и свидетельствует о прогрессировании процесса;
- на кожных покровах живота появляются белые растяжки, похожие на растяжки у женщин на поздних сроках беременности;
- возможно расширение подкожных вен – их видно в том случае, если накопление свободной жидкости в брюшной полости спровоцировано повышением давления в воротной вене (важный штрих в определении причины асцита). Такие расширенные вены видно на передней и боковых поверхностях живота;
- желтушность кожных покровов – если асцит вызван повышенным давлением в воротной вене из-за закупорки подпеченочных сосудов.
Показательным является следующий признак – если одну ладонь положить на бок больного, а пальцами другой руки толкать другой бок, то будут ощущаться колебания («волны») жидкости внутри живота.
Если делать простукивание живота, звук будет тупой, как, к примеру, по дереву – в нижних отделах живота, если больной стоит, и в боковых отделах, если он лежит.
При значительном накоплении жидкости в брюшной полости можно при прослушивании живота констатировать затихание кишечных шумов.
Жалоб больного, изучения истории его болезни (например, наличие печеночных или сердечно-сосудистых заболеваний) и данных физикального обследования зачастую достаточно, чтобы поставить диагноз асцита. Инструментальные и лабораторные методы исследования применяют дополнительно для подтверждения диагноза и определения причины асцита.
Из инструментальных методов при диагностики асцита применяют такие, как:
- ультразвуковое исследование органов брюшной полости (УЗИ) – с его помощью выявляют жидкость в брюшной полости, а также могут определить причину возникновения асцита (цирротическое поражение печени, опухоль брюшины и так далее);
- лапароскопия брюшной полости – эндоскоп (гибкий аппарат со встроенной оптикой), введенный в брюшную полость через небольшое отверстие позволяет увидеть глазом жидкость в ней и изменения внутренних органов, которые могли спровоцировать асцит, а также сделать забор жидкости для лабораторного анализа, который поможет выявить природу асцита;
- лапароцентез – в брюшной стенке под местной анестезией делают прокол, если в брюшной полости есть жидкость – она вытекает, этим подтверждается диагноз асцита. Свободную жидкость, полученную при лапароцентезе, исследуют в лаборатории;
- УЗИ органов грудной клетки – с его помощью можно проанализировать изменения со стороны сердца, которые способны спровоцировать асцит, и выявить жидкость в плевральных полостях как дополнительный диагностический признак;
- компьютерная томография органов брюшной полости (КТ) – с ее помощью можно увидеть жидкость в брюшной полости, если ее тяжело заметить при проведении других методов исследования;
- магниторезонансная томография органов брюшной полости (МРТ) – ее возможности те же, что и у компьютерной томографии;
- обзорная рентгенография органов брюшной полости – с ее помощью можно выявить свободную жидкость в брюшной полости, если ее объем составляет 0,5 литра и больше;
- рентгенография органов грудной клетки – ее используют для выявления изменений в легких (например, туберкулез, способный спровоцировать асцит), сердце и плевральной полости, которые могут оказаться причинами возникновения асцита (например, сердечная недостаточность);
- гепатосцинтиграфия – исследование печени с помощью радионуклидов, которое помогает в оценке цирротического поражения органа, из-за чего возник асцит;
- ангиография – в сосуды вводят контрастное вещество и изучают изменения в них. Метод используют в том случае, если асцит возник из-за сосудистых проблем.
В диагностике асцита высокой информативностью обладают такие методы лабораторного исследования, как:
- биохимический анализ крови – определяют уровень белков, АСТ (печеночный фермент), мочевины и креатинина (вещества, характеризирующие выделительную способность почек), калия, натрия и так далее. По изменению данных показателей определяют, сбой в каких органах и системах мог привести к асциту;
- коагулограмма – с ее помощью изучают характеристики свертывающей системы крови, которая страдает при циррозе печени;
- определение уровня α-фетопротеина в венозной крови – с помощью этого метода можно выявить рак печени, который способен спровоцировать возникновение асцита;
- исследование под микроскопом асцитической жидкости – в первую очередь, на наличие клеток опухоли, спровоцировавшей асцит.
Кроме того, если начато лечение, следует проводить наблюдение за суточной динамикой (изменениями) веса пациента, для этого больного периодически взвешивают. За 24 часа он должен терять приблизительно 500 граммов. Также следует учитывать, что количество принятой жидкости (в виде чая, соков, супов и так далее) должно быть немного больше, чем количество выделенной (при нормальной температуре тела и воздуха).
Будучи осложнением других патологий, асцит, в свою очередь, тоже может привести к осложнениям. Наиболее распространенные – это:
- перитонит (в случае нагноения жидкости в брюшной полости);
- переход в рефрактерный асцит – тот, который не поддается лечению мочегонными средствами. Может развиваться при выраженном циррозе печени, раке печени, болезнях почек и так далее;
- выделение жидкости через пупочную грыжу.
Свободную жидкость несложно удалить из брюшной полости – но причины возникновения асцита останутся. Поэтому полноценным лечением асцита является лечение заболеваний, спровоцировавших его возникновение.
Независимо от того, что спровоцировало асцит, общие назначения следующие:
- постельный или полупостельный (с подниманием с кровати только в случае физиологической необходимости) режим;
- ограничение, а в запущенных случаях – полное исключение натрия из пищи. Достигается ограничением (или исключением) употребления поваренной соли.
Если асцит возник из-за цирроза печени, то при снижении в крови количества натрия ограничивают и прием жидкости в разном виде (чай, соки, супы) – до 1 литра.
Медикаментозная терапия зависит из болезни, спровоцировавшей асцит. Общим назначением, независимо от причины асцита, являются мочегонные препараты. Это может быть или их комбинация с препаратами калия, или калий-сберегающие мочегонные. Также назначают:
- при циррозе печени – гепатопротекторы (препараты, защищающие клетки печени);
- при низком количестве белка в крови – белковые препараты, которые вводят внутривенно капельно. Как пример – альбумин, свежезамороженная плазма (ее вводят, если при асците наблюдаются нарушения со стороны свертывающей системы крови);
- при сердечно-сосудистой недостаточности – препараты, поддерживающие работу сердца (их подбирают в зависимости от того, какова причина сбоя)
Хирургические методы лечения асцита применяют при:
- значительном скоплении свободной жидкости в брюшной полости;
- если консервативные методы показывают низкую результативность или не показывают ее вообще.
Основные хирургические методы, которые применяют при асците, это:
- лапароцентез – стенку живота прокалывают, в брюшную полость вводят дренажную трубку, через которую жидкость вытекает наружу. При большом объеме жидкости удалять ее следует порциями, чтобы не наступило декомпенсации внутренних органов. Зачастую дренажную трубку оставляют в животе на несколько дней;
- внутрипеченочное шунтирование – создание сообщения между печеночной и воротной венами. При этому разгрузится кровоток, и выровняется давление крови, благодаря чему жидкость уже не будет покидать сосуды;
- трансплантация печени (в случае ее поражения).
Для того чтобы предупредить развитие асцита, необходимо заблаговременно выявлять и лечить болезни и состояния, которые могут его спровоцировать.
Прогноз как для здоровья, так и для жизни зависит от болезни, спровоцировавшей асцит. Он ухудшается при:
- возрасте более 60 лет;
- снижении артериального давления;
- потерях белка (в частности, если количество альбумина в крови составляет ниже 30 грамм на литр);
- сахарном диабете;
- раке печени;
- асците, устойчивом к применению мочегонных препаратов.
В большинстве случаев наличие асцита означает, что болезнь, спровоцировавшая его, запущена. 50% пациентов с асцитом умирает на протяжении 2 лет с момента его возникновения. Если развилась нечувствительная к мочегонным препаратам форма – половина больных умирает на протяжении полугода.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
13,392 просмотров всего, 9 просмотров сегодня
источник
 1 стадия – асцит транзиторный. На этом этапе наблюдается небольшое скопление жидкости – до 400 мл. Патология никак не проявляется внешне и определить ее возможно только при помощи инструментального вида исследования (УЗИ или МРТ). При этом не происходит нарушение работы внутренних органов, а все симптомы связаны с основным заболеванием, которое провоцируют водянку.
1 стадия – асцит транзиторный. На этом этапе наблюдается небольшое скопление жидкости – до 400 мл. Патология никак не проявляется внешне и определить ее возможно только при помощи инструментального вида исследования (УЗИ или МРТ). При этом не происходит нарушение работы внутренних органов, а все симптомы связаны с основным заболеванием, которое провоцируют водянку.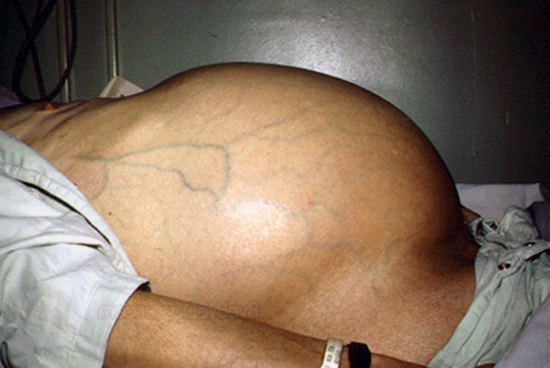
 Вирусные гепатиты.
Вирусные гепатиты.
 Необъяснимая прибавка в весе, при чем основная масса – это жидкость в брюшной полости.
Необъяснимая прибавка в весе, при чем основная масса – это жидкость в брюшной полости.