Асцит представляет собой тяжелое осложнение многих заболеваний. Проявляется в увеличении живота за счет переполнения брюшины жидкостью. В народе больше известно название «водянка». Люди с такими нарушениями не могут прожить без мочегонных средств.
Симптомы асцита нарастают постепенно, ухудшают течение основной патологии. Увеличение внутрибрюшного давления приводит к затруднению работы внутренних органов, рассматривается в диагностике, как стадия декомпенсации болезни. В ¾ случаев причиной возникновения асцита является цирроз печени, к которому привел алкоголизм.
У женщин в климактерическом периоде нередко наблюдаются небольшие отеки на лице и ногах, растет вес (в норме не более, чем на 3–4 кг). Эти изменения связаны с нейроэндокринными расстройствами и не имеют отношения к развитию асцита.
Механизм патологии формируется по-разному с учетом патогенеза главного заболевания. В нормальных условиях эпителий брюшины выделяет немного жидкости для предупреждения склеивания внутренних органов, улучшения скольжения. По составу она приближается к плазме крови. В организме человека постоянно идут процессы в брюшной полости:
- выделение жидкости;
- обратное всасывание и обновление.
При асците в процесс подключаются венозные и лимфатические сосуды. А они, в свою очередь, реагируют на измененный состав артериальной крови. Главное нарушение — жидкость из сосудов выходит сквозь стенки в свободное тканевое пространство. Для этого должен нарушиться баланс между гидростатическим и онкотическим давлением.
Как известно, любое давление крови обеспечивается в первую очередь работой сердечной мышцы (миокарда). Снижение наступает при заболеваниях, приводящих к падению сократительной способности сердца (миокардиты, дистрофия, инфаркт миокарда). Они вызывают недостаточность кровообращения.
Рост давления в венозной сети способствует сбрасыванию водной части крови в брюшную полость. Онкотическое давление поддерживается в основном наличием достаточного количества белка в крови.
При асците, как правило, подключается механизм нарушения синтеза белка в связи с заболеваниями печени или застойными явлениями. Особенно это касается альбуминовой фракции. Снижение концентрации белка приводит к выходу жидкости из сосудов.
Немалое значение придается недостатку кислорода в артериальной крови (гипоксическое состояние). Это связано и с нарушением сердечного выброса, и со сдавлением печеночных клеток:
- фиброзной тканью (при циррозе);
- расширенными венулами (при портальной гипертензии);
- новообразованием или метастазами.
Недостаток кислорода вызывает ишемию почек. Фильтрация в клубочках снижается. Меньше выделяется мочи. В ответ повышается синтез антидиуретического гормона в гипофизе и альдостерона надпочечников (почти в 20 раз). В итоге — задерживается натрий, а с ним и вода.
Предельная нагрузка на вены передается и на лимфатическую систему. Из лимфатических сосудов жидкость переходит в брюшину. Наступает момент, когда скопление воды превышает возможности брюшной полости по ее всасыванию, тогда возникает асцит.
К механизму образования нужно добавить гормональный ответ на уменьшение массы крови, повреждение сосудистой стенки при воспалительных и системных заболеваниях, гиперфункцию эпителия брюшной полости на фоне опухолевого роста и воспаления.
Деление причин асцита на печеночные и внепеченочные, предложенное рядом авторов, можно рассматривать как условное. Поскольку в механизме образования, как описано выше, принимают участие много факторов.
К наиболее распространенным причинам относятся:
- в 75% случаев — цирроз печени;
- в 10% — раковые опухоли или метастазы;
- в 5% — проявление сердечной недостаточности.
На оставшиеся 10% приходятся:
- развитие портальной гипертензии при тромбозе печеночных вен, воротной вены в условиях сдавливания опухолью;
- хроническая патология почек (амилоидоз, гломерулонефриты);
- алиментарная дистрофия при истощении;
- туберкулез брюшины;
- у женщин большие кисты, онкологические образования яичников;
- опухоли, развивающиеся из ткани брюшины (псевдомиксома, мезотелиома);
- эндокринные заболевания (микседема);
- общее воспаление серозных оболочек при системных заболеваниях (ревматизм, красная волчанка, ревматоидный артрит), в стадию уремии при почечной недостаточности;
- другие болезни органов пищеварения (панкреатит, Крона, саркоидоз);
- реакция брюшины на неинфекционное воспаление (перитониты гранулематозный и эозинофильный).
Признаки асцита брюшной полости могут возникнуть у детей в грудном возрасте. Они связаны с отеком врожденного происхождения при резус- несовместимости с матерью, обычно случаи в 100% заканчиваются летально, врожденными аномалиями печени и желчевыводящих путей, а также нефротическим синдромом врожденного характера.
В группу риска можно включить лиц, имеющих максимальную вероятность развития главных заболеваний, приводящих к асциту:
- злоупотребляющих спиртными напитками;
- курильщиков;
- наркоманов;
- перенесших острые гепатиты и страдающих хроническими формами;
- после переливания крови;
- нуждающихся в гемодиализной поддержке почечной фильтрации;
- увлекающихся татуажем;
- имеющих лишнюю массу тела, ожирение;
- больных сахарным диабетом;
- с признаками нарушенного белкового и жирового обмена по анализам крови;
- увлекающихся модными диетами для похудения;
- имеющих наследственную отягощенность по онкологической патологии.
Об особенностях асцита при циррозе печени читайте подробнее в этой статье.
Проявления асцита обычно возникают после накопления в брюшной полости от одного до полутора литров жидкости. При острых заболеваниях (тромбоз воротной вены) он развивается быстро. При других — склонен к постепенному развитию в течение нескольких месяцев. Наибольших размеров достигает асцит при связи с последствиями патологии лимфообращения.
Другая особенность клинических проявлений — связь с прочими отеками и признаками задержки жидкости. Так, при патологии печени асцит не сопровождается отеками на других частях тела, а в случае сердечной недостаточности сначала возникает анасарка (легкая пастозность кожи), отеки на стопах и голенях, а затем накапливается жидкость в животе.
Пациента уже на ранней стадии беспокоят распирание после приема пищи и натощак, боли в животе обусловлены характером основного заболевания, например, при застое в печени увеличивается левая доля, и пациенты жалуются на болезненные ощущения в эпигастрии. Меняется рост, вес и объем живота, появляется вздутие кишечника и трудности при одевании обуви, наклонах тела.
В связи с подъемом купола диафрагмы, у больного возникают:
- симптомы рефлюксного заброса содержимого желудка в пищевод (изжога, отрыжка);
- одышка сначала только при ходьбе, затем в покое, особенно в положении лежа;
- человек не может спать на низкой подушке;
- отек распространяется в пах, у мужчин на мошонку;
- возможно формирование грыжи белой линии живота.
При осмотре обращают внимание на округлую и обвисшую форму увеличенного живота в стоячем положении пациента и распластывание лежа («лягушачий живот»), выпячивание пупка, белые растяжки (стрии) на коже по бокам и расширенные и утолщенные вены образуют вокруг пупка картину «головы медузы».
При портальной гипертензии возможны желтушность кожи и склер, тошнота, частая рвота. Туберкулезный асцит сопровождается выраженными проявлениями интоксикации: слабостью и немотивированной усталостью, головными болями и тахикардией.
Диагностика асцита начинается с врачебного осмотра. Кроме визуальных признаков (увеличение живота, расширенная венозная сеть, отечность ног и паха), доктора используют метод перкуссии.
Производится постукивание пальцем одной руки по другой. При этом обнаруживается притупление звука в лежачем положении в боковых каналах живота, на боку — в нижней части. Предлагая пациенту поворачиваться можно зафиксировать переход зон притупления. Другой способ — односторонние толчкообразные движения к центру, при этом, с другой стороны, ощущается волна.
Ультразвуковое исследование проводится не только для выявления жидкости, но и в порядке выяснения причины асцита. Доктор может осмотреть печень, выявить измененные размеры, форму, узловые образования. При допплеровском картрировании оценивается кровоток в воротной и нижней полой венах.
УЗИ-исследование сердца позволяет установить признаки сердечной недостаточности, пороков, заметить жидкость в плевральной полости. Осмотр поджелудочной железы необходим для исключения панкреатита в этиологии асцита.
Рентгеновский способ подходит для обнаружения асцита объемом более 0,5 л. Но метод остается одним из важных в диагностике туберкулезного поражения легких, гипертрофических изменений со стороны сердца, плеврита.
Ангиография — вариант рентгеновского исследования, при котором контрастное вещество вводят в вену, а затем делают серию снимков для подтверждения проходимости, формы сосудов.
Обследование печени радиоизотопными препаратами помогает установить степень поражения работающих клеток органа. При гепатосцинтиграфии внутривенно вводят Метионин, меченный изотопом, чувствительным к клеткам печени. Дальнейшее сканирование позволяет обнаружить участки, не заполненные веществом. Это означает, что там нет печеночных клеток, пробелы заполнены фиброзной тканью.
Лапароскопическое исследование в условиях операционного блока заключается во введении через небольшой разрез в брюшную полость оптической техники, способной дистанционно показывать внутренние изменения органов.
Специальная приставка для забора материала на биопсию применяется для последующего гистологического исследования печени и других органов, лимфоузлов, брюшины. На анализ обязательно берется асцитическая жидкость, достаточно 50–100 мл.
Лабораторная диагностика основана на признаках нарушения деятельности печени, всех видов обмена и электролитного состава. Проводятся анализы:
- альбумин/глобулинового соотношения;
- печеночных трансаминаз и других ферментов;
- мочевины, креатинина;
- липазы и амилазы поджелудочной железы;
- калия, натрия.
Определенное значение в подтверждении печеночной причины асцита отводится изучению показателей свертывающей системы крови. В целях исключения ракового процесса в печени назначают анализ на уровень α-фетопротеина.
Вылечить асцит без учета основного заболевания невозможно. Один из обязательных анализов — исследование асцитической жидкости, полученной при лапароскопии или специальным проколом брюшной стенки. Результаты помогают выявить механизм задержки воды, подобрать оптимальные препараты и обеспечить лечение асцита.
Первым делом результаты должны ответить на вопрос: «Является ли полученная жидкость транссудатом или экссудатом?». Разница определяется содержанием белка и других компонентов. В транссудате жидкость выходит из сосудистого русла под действием повышенного гидростатического давления или уменьшенного содержания коллоидных веществ, при этом сами сосуды остаются неповрежденными.
Экссудат — образуется как результат воспалительной реакции с повреждением проницаемости сосудистой стенки. По составу экссудат близок к плазме крови. В него входит значительное количество белковых компонентов, которые в нормальных условиях не проходят сквозь стенку сосуда (иммуноглобулины, фибриноген, комплемент).
Всего белка 15–60 г/л. Фибриноген быстро трансформируется в фибрин под воздействием тканевых тромбопластинов. Нити фибрина видны при микроскопии жидкости. По относительной плотности экссудат составляет 1,015–1,027. Обязательно присутствуют воспалительные элементы.
При циррозе печени чаще всего выявляется транссудат. На фоне перитонеальных явлений, воспаления внутренних органов — экссудат. Наличие геморрагической асцитической жидкости (с кровью) редко сопутствует циррозу. Гораздо чаще наблюдается при новообразованиях, туберкулезном перитоните.
Преобладание в клеточном составе жидкости нейтрофилов с мутным осадком — характерный признак бактериального перитонита. Если наибольшим оказывается уровень лимфоцитов — перитонит скорее туберкулезного происхождения. Для диагностики такие различия важны, поскольку перитонит может протекать скрытно.
Если полученный материал отличается мутностью и беловатым (молочным) оттенком, то лаборант предполагает попадание значительного количества лимфы в брюшную полость (хилезный асцит). При этом варианте в составе обнаруживают мельчайшие капли жира, повышение уровня триглицеридов, высокое содержание лейкоцитов, опухолевые клетки.
В качестве подтверждения субъективного мнения лаборанты проводят дифференциальную диагностику проб:
- при добавлении щелочного раствора растворяются белки и мутность уменьшается;
- реактивы с эфиром приводят к исчезновению мутности, связанной с жирами.
Очень редкий результат — выявление в асцитической жидкости слизи. Такое бывает при псевдомиксоме брюшины и муцинозной аденокарциноме желудка или кишечника.
В терапии асцита не существует стандартов. Выбор врача зависит от причины патологии, чувствительности больного к лекарственным препаратам. Чем дольше страдает пациент, тем сложнее подобрать рациональную схему лечения. Обязательно учитывается активность основного заболевания. Проводится патогенетическая терапия.
Больной с асцитом нуждается в полупостельном или постельном режиме. В питании необходимым правилом является:
- исключение соли — сначала ее ограничивают до 2 г в сутки;
- уменьшение выпитой жидкости.
Разрешенный объем жидкости немного превышает диурез. Оптимальной потерей веса считается до 500 г. Нельзя в терапии стремиться к быстрому выведению жидкости. Это может вызвать гипокалиемию, способствует почечной недостаточности.
Терапия диуретиками осуществляется под контролем электролитов крови. Обычно назначают калийсберегающие препараты типа Спиронолактона. Если не удается получить эффект, подключают Фуросемид под прикрытием Панангина или Аспаркама (обеспечивают возмещение калия).
Нарушение белкового состава крови требует переливания раствора Альбумина или свежезамороженной плазмы. В случае застойных явлений при сердечной недостаточности необходимы гликозиды. Другие препараты для улучшения микроциркуляции, гепатопротекторы принимают постоянно для поддержки кровотока в портальной системе и в помощь оставшимся гепатоцитам.
Хирургические методы — используются при безрезультатной терапии лекарственными препаратами. Наиболее часто применяют:
- Лапароцентез — выведение асцитической жидкости через дренажную трубку, вставленную через прокол брюшной стенки специальным троакаром. Однократно допустимо выпускание 4 л на фоне капельного внутривенного возмещения. Процедуру могут проводить дробно в течении нескольких дней, временно перекрывая дренаж.
- Трансюгулярное шунтирование — серьезная операция, в результате которой создается дополнительное сообщение между печеночной и воротной венами для сброса крови и ликвидации портальной гипертензии.
Лечение асцита требует постоянного внимания, подбора оптимальных препаратов. Отсутствие динамики в состоянии пациента угрожает ему осложнениями:
- бактериальным перитонитом;
- появлением устойчивости к мочегонной терапии;
- развитием последствий цирроза печени — энцефалопатии с утратой ряда функций головного мозга;
- гепаторенальным синдромом, присоединением признаков почечной недостаточности;
- спонтанным вытеканием асцитической жидкости сквозь пупочную грыжу.
К народным методам лечения такого тяжелого состояния, как асцит врач может посоветовать обратиться только в расчете на дополнительное действие мочегонных трав и растений. Эффект действительно улучшается при комбинировании с лекарственными препаратами.
Наиболее популярные рецепты с народными средствами:
- отвар листьев и почек березы;
- сбор из малины, брусники, листьев смородины, шиповника;
- ягоды можжевельника, листья крапивы, липовый цвет;
- петрушка и толокнянка;
- компот из абрикосов (содержит необходимый калий).
Растения имеют эффективность на начальных стадиях при соблюдении пациентом диеты и режима. Но не рекомендуется устраивать для больного горячую парную с листьями березы или обертывания. Это может ухудшить состояние сердечной системы.
Прогноз течения патологии зависит от того, насколько вероятно справиться с главной причиной, вызвавшей ее. Неблагоприятными факторами для определения сколько живут с асцитом люди, страдающие разными заболеваниями, являются:
- пожилой возраст пациентов;
- склонность к гипотонии;
- значительное падение уровня альбумина, по анализу крови до 30 г/л и ниже;
- сопутствующий сахарный диабет;
- сниженная клубочковая фильтрация в почках;
- развитие перитонита;
- раковая опухоль, как причина патологии.
По данным статистики, 50% пациентов с асцитом проживают не более двух лет. А при формировании устойчивости к диуретикам — половина погибает за 6 месяцев наблюдения. Асцит — симптом декомпенсации. Это уже указывает, что организм испробовал все свои силы. Как бы мы ни стремились его победить, пока нет условий и возможности заменить «уставшие» органы.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Для осмотра и дальнейшего исследования живота он должен быть в достаточной степени обнажен. Необходимо, чтобы были осмотрены в полной мере паховые области. Больной должен лежать в удобной позе. Помещение должно быть теплым.
На коже живота могут быть видны так называемые стрии (белесоватые полосы при растяжении отечной жидкостью или красно-бурые при гиперкортицизме), поверхностные вены, усиленное развитие которых связано с патологией печени (коллатерали при портальной гипертензии).
Живот участвует в акте дыхания, отсутствие дыхательных движений характерно для острого перитонита. В эпигастральной области может быть видна пульсация брюшной аорты, реже она обусловлена гипертрофированным правым желудочком сердца.
При осмотре оцениваются форма и симметричность обеих половин живота. Увеличение живота может быть при ожирении, массивном газообразовании в кишечнике, асците, беременности, при наличии большой кисты яичника, иногда при увеличении желчного пузыря. Возможны набухание и деформация живота, видимые при внешнем осмотре, связанные с наличием опухолей различной локализации, увеличением печени, селезенки, почек. Через тонкую брюшную стенку иногда видна нормальная перистальтика тонкой кишки. Грыжи различной локализации могут обусловить местные выбухания брюшной стенки. Это касается пупочной грыжи, грыжи белой линии живота, а также бедренной и паховой грыж.

Важно, чтобы руки врача были теплыми. Для расслабления мышц передней стенки живота больной должен находиться в удобной позе с низколежащей головой и руками, вытянутыми вдоль туловища.
Поверхностная пальпация начинается двумя руками со сравнения симметричных участков живота (боли, напряжение мышц и т.д.). Затем, положив на живот всю ладонь, врач кончиками пальцев правой руки начинает ощупывать живот, начиная с участков, наиболее удаленных от места локализации боли. При перемещении руки по поверхности живота более точно определяются напряжение брюшной стенки, грыжевые отверстия, расхождение мышц брюшной стенки, болезненность при ощупывании тех или иных отделов живота. Пальпация как один из главных методов физического исследования органов брюшной полости стала широко применяться с конца прошлого века, когда в 1887 г. отечественный клиницист В. П. Образцов впервые подробно описал результаты целенаправленной пальпации живота. «Пальпируя в горизонтальном положении больного его живот, — пишет В. П. Образцов, — я нащупал на три пальца ниже пупка, по средней линии, кишку в виде довольно толстого, подвижного вверх и вниз, не дающего урчания цилиндра, который совершенно очевидно можно было проследить вправо и влево поднимающимся к подреберьям и скрывающимся за ними. С такой же ясностью и отчетливостью. я прощупал и спускающиеся по бокам, по направлению вниз, два других цилиндра, из которых один, левый, переходил в сигмовидную, а другой, правый, — в слепую кишку».
В. П. Образцов дает важный методический совет (который и лежит в основе предложенного им способа исследования органов живота): класть руки со слегка согнутыми пальцами по обе стороны от пупка и начинать двигать ими вверх и вниз вместе с брюшными стенками.
Этот способ непосредственного физического исследования получил название «методичная глубокая скользящая пальпация», поскольку он соединяет результаты ощущения, получаемого врачом одновременно от статической (соприкосновение с кожными покровами живота и стенкой органа) и динамической (проникновение руки или пальцев врача вглубь, надавливание на подлежащий орган и соскальзывание) пальпации. Погружение пальцев должно проводиться постепенно, в период каждого выдоха больного, что позволяет максимально уменьшить рефлекторное напряжение мышц живота и прижать исследуемый орган к задней стенке брюшной полости: дальнейшее ощупывание происходит при движениях пальцев, проводимых в направлении, перпендикулярном оси пальпируемого органа. При проведении этих движений следует обязательно перемещать пальцы вместе с кожей живота и подлежащими тканями. Начинать пальпацию лучше с наиболее доступного отдела — сигмовидной кишки, затем переходить к слепой, подвздошной, восходящей, нисходящей, поперечной ободочной, пальпировать печень, селезенку.
Сигмовидную кишку удается прощупать у всех здоровых людей, за исключением лиц с большим отложением жира. Сигмовидная кишка в норме прощупывается в виде плотноватого гладкого цилиндра, толщиной с большой палец руки. Она обычно безболезненная, урчания не отмечается.
Слепая кишка пальпируется в правой подвздошной области в виде безболезненного цилиндра, толщиной в два поперечных пальца. Возможна попытка прощупать также другие отделы толстой кишки: восходящую, нисходящую и поперечную ободочную кишку. Чаще пальпация их остается малоэффективной. При более плотном содержимом эти отделы кишечника удается прощупать в виде плотных тяжей.
Большая кривизна желудка может определяться в виде валика. Ее находят, ощупывая эпигастральную область на разных уровнях. Привратник прощупывается справа от позвоночника в виде тяжа различной плотности. При патологических изменениях привратник становится более плотным и болезненным. Чаще отделы желудка не прощупываются. Однако у многих больных при пальпации может отмечаться не только болезненность в определенных участках эпигастральной области, но и напряжение мышц брюшной стенки (мышечная защита), что характерно для язвенной болезни желудка. Пальпация желудка иногда позволяет обнаружить опухоль.
Основная цель перкуссии живота — определить, насколько увеличение живота связано с наличием газа, жидкости или плотного образования. Для вздутия, связанного с газообразованием, характерен тимпанический звук. Притупление перкуторного звука обычно отмечается при асците. В этих случаях живот чаще увеличен в объеме, и перкуторный звук становится тупым в боковых отделах живота. При повороте больного на бок на противоположной стороне начинает определяться тимпанит, что связано с перемещением жидкости в нижние отделы брюшной полости.
Ощупывание прямой кишки производится посредством указательного пальца, введенного в прямую кишку через задний проход (пальцевое исследование кишки). При этом удается установить в прямой кишке наличие геморроидальных узлов, опухолей, а также ощупать граничащие с прямой кишкой предстательную железу, матку, яичники, инфильтраты в брюшной полости.
При перистальтике кишечника появляются звуки, которые могут быть выслушаны при прикладывании стетофонендоскопа к животу. Чаще эти звуки выслушиваются каждые 5-10 с, однако эти интервалы могут меняться. Перистальтика кишечника исчезает при кишечной непроходимости вследствие обструкции просвета кишечника. Появление артериальных шумов при выслушивании аорты и почечных артерий в точке их проекции связано с их сужением. Изредка выслушиваются шумы трения, напоминающие шум трения плевры при сухом плеврите, обусловленные наличием периспленита или перигепатита.

Исследование кала. Включает исследование на скрытую кровь, микроскопию и бактериологическое исследование.
Исследование на скрытую кровь имеет значение для диагностики желудочно-кишечных и гематологических заболеваний. Положительный результат может быть единственным начальным признаком опухоли толстой кишки, так как кровотечение бывает эпизодическим и необходимо получить результаты по меньшей мере трех исследований в течение нескольких дней. При наличии геморроя материал для исследования желательно получить с помощью проктоскопа.
Наиболее подходящей является проба с гваяковой смолой. При окислении гваяковая смола приобретает голубой цвет благодаря активности гемоглобина, схожей с активностью пероксидазы.
При микроскопическом исследовании частицу кала смешивают на стекле с каплей изотонического раствора хлорида натрия. При микроскопии могут быть найдены эритроциты, макрофаги, которые обнаруживаются в большом количестве при язвенных поражениях толстой кишки. Возможно также обнаружение кист и яиц паразитов, непереваренных волокон мяса.
При бактериологическом исследовании в кале всегда находят в значительных количествах довольно разнообразные микроорганизмы. Изменения в соотношении их доли отмечают при так называемом дисбактериозе. При этом проводят специальное количественное исследование кала на наличие бактерий.
Эндоскопическое исследование. Появление гастрофиброскопов позволило значительно расширить применение эндоскопического метода для диагностики заболеваний различных отделов пищеварительного тракта. При этом прямая кишка и нижний отдел сигмовидной кишки исследуются с помощью твердого эндоскопа. Для исследования толстой кишки больной должен быть достаточно подготовлен (необходимо очистить кишки с помощью клизм). Во время исследования, помимо осмотра, производят биопсию измененных тканей для микроскопического исследования. В настоящее время через эндоскопы производят удаление относительно небольших патологических образований, например полипов.
Рентгенологическое исследование. Вначале делается обзорный снимок брюшной полости, при котором могут быть видны почки, реже селезенка, иногда выявляются камни в почках и желчных путях, реже флеболиты в малом тазе. Особое значение имеет снимок живота в положении стоя и лежа для оценки так называемого острого живота. При этом удается обнаружить уровень жидкости и распределение газа по ходу желудочно-кишечного тракта.
Контрастная рентгенография позволяет уточнить состояние отделов пищеварительного тракта. При проглатывании бариевой взвеси можно обнаружить сужение или расширение пищевода в том или ином отделе. В желудке могут быть выявлены дефекты наполнения, обусловленные наличием опухоли или изъязвлением слизистой оболочки. Исследуются двенадцатиперстная кишка и другие отделы тонкой кишки.
Толстая кишка исследуется при введении бариевой взвеси при помощи клизмы. Подготовка больного состоит в полной очистке толстой кишки с помощью слабительных средств и клизм. Иногда это вызывает определенные трудности и неприятные ощущения у больного и служит относительным противопоказанием к этой процедуре.
При рентгенологическом исследовании желудочно-кишечного тракта важна подготовка больного, заключающаяся в соблюдении диеты за 2-3 дня до процедуры. При этом исключаются продукты, вызывающие сильное газообразование (свежее молоко, горох, капуста и другие овощи).
Эндоскопия и контрастная рентгенография пищеварительного тракта рассматриваются как взаимодополняющие исследования. Когда точный диагноз установлен с помощью одного из них, проведения другого не требуется. Оба метода используются, когда Диагноз вызывает сомнения и в любом случае при подозрении на наличие опухоли, которое может потребовать хирургического вмешательства.
Ультразвуковое исследование. Этот метод используется для получения двухмерного изображения брюшной полости, в частности плотных органов, таких как печень, селезенка, почки, лимфатические узлы брюшной полости.
Компьютерная томография. Метод применяется для оценки размеров плотных образований в брюшной полости, в частности поджелудочной железы.

источник
Экология здоровья: Сегодня статья на одну из самых востребованных женских тематик — диастаз прямых мышц живота после родов. Поэтому мужчины, если Вы заглянули к нам на огонек, то можете спокойно возвращаться к своим делам, ибо такая бяка Вам не грозит ввиду отсутствия возможности побывать в интересном положении.
Сегодня статья на одну из самых востребованных женских тематик — диастаз прямых мышц живота после родов. Поэтому мужчины, если Вы заглянули к нам на огонек, то можете спокойно возвращаться к своим делам, ибо такая бяка Вам не грозит ввиду отсутствия возможности побывать в интересном положении.
Вы же узнаете все о диастазе – что это такое, почему возникает особо часто у беременных, какие существуют вокруг него мифы и какие телодвижения, а точнее упражнения, помогут улучшить ситуёвину с ним.
Диастаз прямых мышц живота. Что, к чему и почему?
Последнее время мне часто приходят на почту письма от молодых мамочек, в которых они делятся своими проблемами, в частности — про диастаз прямых мышц живота, и сетуют, что в интернете нет правдивой (не противоречащей) четкой информации касательно этого явления. Ввиду того, что количество обращений перевалило за невозможность отвечать всем и каждому, я решил посвятить этому вопросу полноценную заметку, которая и находится перед Вами. Ну а начнем мы ее вот с чего…
Рождение ребенка – одна из главных миссий женщины на этой планете, и, возможно, Вы не читали бы эти строки, если бы таковая миссия не была бы выполнена со стороны моей самой любимой женщины. Однако рождение ребенка (а тем более второго) не проходит бесследно для роженицы и часто несет целый ворох дополнительных ништяков, в частности, таких:
появление галифе – ушки/бока;
Таким образом получается, что давая жизнь новому человечку, женщина приносит себя, свою красоту в жертву. Поэтому после родов фигуристые изменения еще долго дают о себе знать. Однако про похудение и создание обтекаемых форм информации хватает, а вот диастазу мышц живота уделено слишком мало внимания, хотя проблема является весьма распространенной. Посему давайте в этой заметке постараемся разобраться с этим явлением.
Диастаз мышц живота: теоретическая сторона вопроса
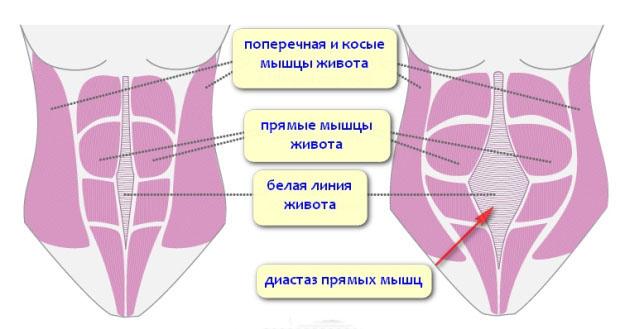
Диастаз – разделение/расхождение прямых мышц живота. В результате такого разделения правая и левая половины прямой мышцы живота (Rectus Abdominis) раздвинуты относительно средней фасции живота, белой линии. В картинном варианте расхождение мышц выглядит следующим образом.
Диастаз наиболее часто (в двух случаях из трех) встречается у женщин, родивших второго и последующего ребенка.
Расширение и истончение тканей средней линии происходит в ответ на силу нажатия матки по отношению к брюшной стенке, также гормоны вносят свой вклад в “смягчение” соединительной ткани. Средняя линия более 2-2,5 пальцев шириной (около 2 см) считается проблематичной.
Диастаз чаще всего появляется именно после беременности, когда брюшная стенка достаточно мягкая, и тонкие ткани средней линии живота уже не обеспечивают адекватную поддержку туловища и внутренних органов. Барышням стоит понимать, что небольшое расширение средней линии происходит во время всех беременностей, и это нормальное явление. У некоторых женщин после родов расхождение не превышает 1,5-2-х пальцев, однако, в большинстве своем, значения выходят за рамки 2,5.
Часто диастаз нарушает стройный стан плоского дородового животика и является серьезной проблемой, вызывающей эстетический дискомфорт у женщины. В частности, как показывают опросы, дамы стесняются раздеться и оголить верх даже перед своим суженым. Поэтому проблема определенно требует решения. Помимо эстетической неполноценности, диастаз прямых мышц живота уменьшает целостность и функциональную прочность брюшной стенки, а также может являться причиной боли в пояснице и тазовой нестабильности.
Большую роль в деле получения диастаза во время родов играет генетика, в частности, миниатюрные и мелкогабаритные барышни находятся в группе повышенного риска. Для более плотных женщин и тех, кому не чужды были физические нагрузки и фитнес, беременность может протекать вовсе без диастаза.
В современном информационном потоке Вы можете столкнуться со множеством противоречивых мнений и советов о том, как восстановить брюшную стенку и среднюю линию после родов. Большинство из этих рекомендаций могут ухудшить брюшное разделение, и по факту Вы получите еще больший диастаз.
Мифы про диастаз мышц живота
Итак, существуют следующие мифы в отношении расхождения прямых мышц, а частности такие:
вызывает необратимые повреждения живота;
требует исключительно хирургического вмешательства;
вызывает постоянное вздутие живота а.к.а. “mummy-tummy”;
мышцы живота после родов уже никогда не восстановятся и всегда будут слабыми;
все женщины должны ждать по крайней мере 8-10 недель после родов, прежде чем начать какие-либо упражнения или послеродовую программу по восстановлению.
Запомните, ни одно из этих утверждений не верно.
Как определить, есть ли у меня диастаз?
Следующий простой тест позволить определить, есть ли у Вас расхождение мышц живота или нервничать не надо преждевременно. Для того, чтобы выявить диастаз, проделайте следующие действия:
лягте на спину, колени согните, подошвы стоп поставьте на пол;
положите одну руку за голову, а другую руку на живот, касаясь кончиками пальцев всей вашей средней линии, параллельной с вашей талией, на уровне пупка;
расслабьте брюшную стенку и слегка прижмите кончиками пальцев свою брюшную полость;
слегка скрутите/оторвите Вашу верхнюю часть от пола с помощью кранчей, убедившись, что Ваша грудная клетка сближается с тазом. Как только мышцы начнут двигаться – сразу зафиксируйте, сколько пальцев помещается м/у ними и насколько глубоко пальцы уходят внутрь;
также зафиксируйте, сколько пальцев помещается м/у напрягшимися мышцами слегка выше и ниже пупка (3-5 см в обе стороны).
Такой домашний тест позволит Вам выявить размер “дыры” у себя в животе – участка вокруг пупка, не прикрытого мышцами. Если таковой “пропасти” не прощупывается, значит, диастаза у Вас нет, в противном случае он имеет место быть, и степень расхождения мышц зависит от того, сколько пальцев поглотила “дыра”. Соответственно, чем больше/глубже, тем сильнее диастаз.
Не паникуйте, если нащупали «большие дыры» в животе в первые несколько послеродовых недель. Соединительная ткань срединной линии после родов довольно мягкая, однако со временем и при выполнении соответствующих упражнений она медленно, но верно вернет себе былую плотность и эластичность, уменьшая размер дыр.
Итак, Вы проделали тест и подозреваете у себя диастаз. Теперь давайте определимся, какой он степени, и в этом нам поможет следующая классификация.
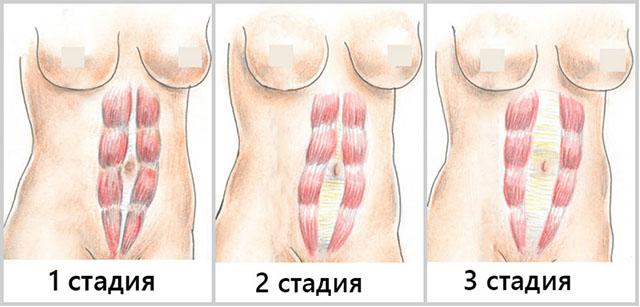
1 тип – небольшое расширение белой линий в пупочной области, наиболее безобидный, т.е. практически никак не отражающийся на форме живота. Формируется после первой беременности;
2 тип – расхождение в нижних отделах с расслаблением боковых мышц. Отражается на форме живота, делая его слегка выпирающим снизу;
3 тип – расхождение мышц живота по всем швам, как верхнего, так и нижнего отделов. Сопровождается наличием пупочных грыж и неэстетичным видом живота.
Как можно догадаться, все работы по возвращению былых плоских форм животика зависят от стадии расхождения мышц. Чем она меньше (1 и 2 тип), тем больше вероятность обрести дородовые формы естественным (не хирургическим) путем. Третья стадия обычно предполагает абдоминопластику. Важно также понимать, что при расхождении мышц живота и выпирании срединной линии обратного полного “стягивания” добиться крайне сложно (тем более при 3 типе) ввиду того, что белая линия не имеет мышц — это соединительная ткань. Поэтому реально оценивайте свои перспективы и степень нужности затрачиваемых усилий.
Почему беременные женщины могут получить диастаз?
На самом деле, расхождение мышц живота это не только удел беременных женщин, он может быть:
следствием неправильной техники выполнения упражнений;
следствием выполнения определенных упражнений и видов спорта;
следствием чрезмерного увеличения веса.
У беременных женщин диастаз формируется, когда растущая матка давит на брюшную стенку – а.к.а. 6 кубиков пресса. Если нижние/поперечные мышцы живота слабы и не в состоянии поддерживать растущую матку (ее увеличивающееся давление на прямые мышцы), то 6 кубиков становятся 2 по 3.
В результате увеличения плода, белая линия живота (ее соединительная ткань) растягивается в стороны. Ваши органы теперь будут “нажимать” на эту соединительную ткань, и Вы будет выглядеть с выпирающим животиком и, посредством слабого места – мышц живота, чувствовать и ощущать их расхождение.
Итак, некоторую теорию мы заложили и поняли, что диастаз – это выпячивание внутреннего живота из-под мышц. Теперь давайте перейдем к практическим мерам по улучшению создавшегося «интересного» положения.
Упражнения при диастазе прямых мышц живота. Какие они?
Для начала давайте разберемся с тем, каких движений/упражнений следует категорически избегать, дабы не усугубить положение. К таковым можно отнести:
упражнения, предполагающие лежание на спине на фитболе;
позы йоги, предполагающие растяжение мышц живота (собаки, коровы) и дыхание животом (вакуум);
упражнения на пресс, предполагающие сгибание верхнего отдела позвоночника/отрыв его от пола против силы тяжести. Например: абдоминальные скручивания лежа, перекрестные кранчи, велосипед, ролл-апы, скручивания на блоке с канатом, отжимания, планка;
подъем/перенос тяжелых предметов (детей в том числе);
большинство четвероногих упражнений.
В картинном варианте сборный атлас запрещенных упражнений выгляди так.
В общем и целом, можно сделать следующий вывод — при диастазе стоит избегать “прямых” прессовых упражнений, нужно сосредоточить свое внимание на определенных изометрических движениях. В частности, следующие упражнения можно выполнять, имея расхождение мышц живота, дабы улучшить положение дел.
Упражнение №1. Тазовые подъемы лежа (мостик).
Лягте на пол на спину, согните ноги в коленях. Начните отрывать таз, поднимая бедра вверх. Задержитесь в верхней точке, сжав ягодицы и напрягая пресс. Выполните 3 подхода по 10 повторений.
Упражнение №2. Приседания у стены с пилатес-мячиком между ног.
Прижмитесь спиной к стене и присядьте до угла 90 градусов, поместив небольшой мячик себе м/у ног. Задержитесь в нижней позиции на 25-30 секунд, а затем выпрямите ноги, встав во весь рост.
Упражнение №3. Подъем ноги вверх из положения лежа.
Лягте на спину, согните колени, а ступни поставьте на пол. Поднимите левую ногу вертикально вверх, отрывая корпус от поверхности. Опустите ногу, вернув ее в исходное положение. Повторите тоже самое для правой ноги, выполнив по 10 повторений каждой.
Упражнение №4. Слайды ногами.
Лягте на спину и заведите руки за голову, вытяните ноги. Слегка приподняв прямые ноги, начните приводить их к корпусу, совершая шаги в воздухе. Выполните Выполните 3 подхода по 20 повторений.
Упражнение №5. Кранчи с полотенцем.
Оберните свой торс полотенцем и лягте на пол. Скрестите его концы у себя на талии и перехватитесь крест-накрест руками. Слегка приподнимая голову, шею и верх плеч, потяните за концы полотенца, сближая грудь с тазом. Выполните 3 подхода по 10 повторений.
В среднем, при регулярном выполнении упражнений хотя бы 3 раза в неделю, первый видимый результат можно заметить спустя 1,5-2 месяца занятий.
Собственно, это все упражнения при диастазе прямых мышц живота, как видите, простые, но крайне эффективные.
Однако упражнения это не панацея, и синергетический эффект (2+2=5) они будут давать, работая в комплексе с настроенной диетой и аэробной активностью. В частности, следует помнить, что при сжигании жира происходит общее изменение (уменьшение) окружностей, в том числе в области живота, поэтому сгон лишнего веса поможет снизить давление на прямые мышцы живота, и посему процесс “заживления” диастаза пойдет быстрее.
Таким образом получаетcя, что эффективный план борьбы с расхождением мышц живота выглядит следующим образом:
1. корректировка/настройка питания;
2. включение сердечно-сосудистой активности в распорядок дня;
3. выполнение специализированных упражнений.
Итак, с планом действий разобрались. Теперь давайте ответим на вопрос: когда можно начинать работы по улучшению ситуации с диастазом.
Что касается времени начала проведения работ, то тут все зависит от степени “запущенности” исходного материала. Т.е. обычно легкие стадии диастаза (1) проходят сами с течением времени — ткань затягивается сама, без лишних телодвижений с Вашей стороны. В среднем при правильной диете и избегании вредных привычек, срок составляет 1,5-3 месяца.
Это Вам будет интересно:
Все дальнейшие стадии (2 и 3) предполагают выполнение действий с Вашей стороны, а сроки могут составлять от 5 месяцев до 1 года. Поэтому, если Вы обладательница диастаза 2-3 степени, настройтесь на продолжительные работы, которые можно начинать уже спустя 2-4 недели после рождения ребенка. опубликовано econet.ru
Понравилась статья? Тогда поддержи нас, жми:
источник
Что такое диастаз прямых мышц живота?
Под влиянием некоторых факторов происходит ослабление, растяжение волокон, образующих белую линию, и мышечные тяжи расходятся в стороны. Такое расхождение и обозначает медицинский термин «диастаз». Он имеется примерно у 1 из 100 человек.
Заболевание чаще встречается у женщин. Преобладающая форма – диастаз прямых мышц живота после родов. Наиболее опасное время для этого – первые месяцы. Вероятность развития патологии повышается после кесарева сечения, поскольку при этом нарушается целостность мышечного апоневроза, и его способность к сокращению уменьшается.
Соединительная ткань, из которой, в частности, состоит апоневроз мышц живота, под влиянием гормонов во время беременности становится более рыхлой. Это позволяет связкам таза подготовиться к прохождению ребенка через родовые пути. Кроме того, растяжение мышц необходимо для нормального роста малыша в матке. После рождения младенца соединительная ткань самопроизвольно укрепляется, форма живота восстанавливается в течение года. Если не дать организму время на реабилитацию и начать интенсивные тренировки или заниматься тяжелой физической работой, соединительная ткань не сократится и зафиксируется в растянутом положении. Возникнет расхождение прямых мышц живота.
Появлению этого заболевания способствует ожирение, а также быстрое снижение массы тела, когда апоневроз не успевает сокращаться за потерявшими объем мышцами, в результате чего образуется его «излишек».
Расхождению мышц может способствовать любой фактор, повышающий давление в полости живота: постоянный надсадный кашель, тяжелая работа, спорт, связанный с подъемом тяжестей, хронический запор.
Наконец, в медицине есть такое понятие, как дисплазия соединительной ткани. Это врожденное состояние, характеризующееся измененным строением связок, сухожилий и других элементов, составляющих основу тела. Дисплазия проявляется, в частности, повышенной растяжимостью соединительной ткани. Поэтому могут возникать грыжи разной локализации и диастаз мышц.
Причинами диастаза мышц живота у мужчин являются все перечисленные факторы, разумеется, кроме беременности.
фото диастаза прямых мышц живота
В зависимости от клинических признаков в достаточной мере условно различают такие степени диастаза прямых мышц живота:
- Расстояние между краями мышечных тяжей, измеряемое посередине между пупком и нижним краем (мечевидным отростком) грудины, не превышает 7 см. Состояние наблюдается у женщин после родов и обычно не изменяет внешний вид живота. Симптомы, сопровождающие эту стадию – тупые боли в подложечной области, слабой силы, тошнота, иногда вздутие живота и запоры, а также неудобство и одышка при ходьбе.
- Диастаз составляет от 7 до 10 см. При этом начинают расслабляться боковые мышцы, меняется форма живота, он обвисает, посередине определяется вертикальное выпячивание, а в положении лежа – углубление.
- Выраженное расхождение – более 10 см. Имеется значительный косметический дефект. Мышцы пресса ослабевают. Развивается опущение органов, что сопровождается различными проявлениями – запорами, болью в животе, одышкой, нарушениями со стороны мочеполовой системы. В это же время возникают грыжи белой линии или пупка – выпячивания апоневроза, через которые проникают петли кишечника или участки сальника. Ущемление грыжи требует срочной хирургической операции и может осложниться перитонитом.
Итак, заболевание при прогрессировании может привести к тяжелым последствиям. Поэтому при его появлении нужно обратиться к врачу.
Как определить наличие диастаза прямых мышц живота в домашних условиях?
Для этого необходимо лечь на пол и приподнять голову, посмотрев на живот. При этом следует немного сократить мышцы пресса. При появлении вертикального валика посередине живота можно предположить у себя наличие диастаза. При выраженном ожирении напряжение мышц живота, напротив, проявится углублением впадины между прямыми мышцами.
Дополнительная диагностика основана на данных ультразвукового исследования мягких тканей брюшной стенки. Данные о диастазе могут быть получены и в ходе исследования брюшной полости по другому поводу, например, с помощью компьютерной томографии.
Устранение диастаза возможно как консервативным путем, так и хирургически, что зависит от выраженности патологии и времени ее существования.
Лечение диастаза прямых мышц живота после родов проводится консервативно в течение 12 месяцев и лишь при наличии 1 стадии болезни. Оно основано на физических упражнениях, помогающих мышцам и соединительной ткани брюшной стенки восстановить свою форму.
В течение года после родов не нужно напрягать мышцы пресса. Это приведет к повышению внутрибрюшного давления и еще более выраженному растягиванию и так ослабленного апоневроза. Лучшим вариантом нагрузки является плавание, прогулки. Комплекс упражнений лучше подбирать вместе со специалистом по лечебной физкультуре. Если женщина делает это самостоятельно, она должно помнить о запрете на поднимание ног, туловища из исходной позиции лежа.
Упражнения при диастазе прямых мышц живота
- Всем известная «кошка» поможет мышцам брюшной стенки лучше сокращаться, восстанавливая при этом и сам апоневроз. Стоя на четвереньках, выгните спину дугой, плавно втягивая живот и делая медленный вдох. Затем выпрямите спину, но без прогиба, делая выдох. Выполните 10 раз.
- Лягте на спину и согните ноги. Во время вдоха поднимайте ягодицы, опираясь на ступни, на выдохе опускайтесь обратно. Выполните 10 раз.
- Из этого же исходного положения поднимайте голову и шею, пытаясь прижать подбородок к груди. Руки при этом можно вытягивать вперед, помогая плечам подниматься. Следите, чтобы пресс не подвергался лишнему напряжению. Выполните 10 раз.
- В этом же положении, но стопы подняты вверх. Опускаем одну ногу до касания пятки с полом и скользите ей по полу до выпрямления. Другая нога в это время продолжает оставаться в согнутом положении на весу. Выполните по 10 раз. Это упражнение достаточно сложное и создает большую нагрузку, поэтому выполнять его нужно с осторожностью; однако оно помогает укреплять косые мышцы живота.
- Постелите на пол достаточно длинное полотенце или шарф и лягте на него. Концы ткани возьмите в кулаки, руки скрестите. Приподнимайте голову и шею. Выполните 10 раз.
Гимнастика при диастазе проводится несколько раз в неделю. Она не должна вызывать болезненности или сбивчивого дыхания. В противном случае уменьшите интенсивность нагрузки. Перед началом упражнений проводите небольшую разминку – медленные повороты туловища в стороны, дыхательные упражнения. Желательно перед началом тренировок и в их процессе регулярно советоваться с врачом. Важно не упустить тот момент, когда лечение без операции будет уже бесперспективно.
Кроме лечебной физкультуры, при диастазе прямых мышц живота врач может посоветовать бандаж. Его рекомендуют надевать сразу после родов на несколько часов в день, особенно при физической нагрузке и занятиях лечебной физкультурой. Этот эластичный корсет помогает мышцам живота не растягиваться под действием нагрузок. Он полезен для профилактики послеродового диастаза.
Дополнительную помощь при диастазе мышц живота окажет массаж. Он выполняется легкими движениями. Используют массажное масло или крем с пантенолом. Кисти рук кладут на центр живота, согревают его, затем начинают круговые движения по часовой стрелке. Сначала проводят легкие поглаживания по кругу большого диаметра, постепенно площадь массажа уменьшается, а интенсивность надавливания увеличивается. В конце процедуры следует выполнить несколько легких поглаживаний снизу вверх. Не стоит всерьез уповать на значительный эффект от такой процедуры, однако в комплексе с другими мерами она поможет справиться с легким диастазом мышц, возникшим после родов.
Почему необходимо принимать меры для лечения патологии? Кроме очевидного эстетического дефекта, при диастазе мышц живота может затрудниться беременность. Слабая брюшная стенка не сможет участвовать в родовом акте, что приведет к осложнениям в следующих родах. Наконец, при прогрессировании диастаза появляется риск развития грыж и их последующего ущемления.
Диастаз прямых мышц живота после родов
Заболевание склонно к прогрессированию. Нередко запоздалое обращение к врачу приводит к необходимости хирургического вмешательства.
Показания к операции:
- длительность существования диастаза более года и неэффективность консервативных методов;
- 2 и 3 стадии патологии.
В зависимости от того, каким образом проводится вмешательство, операция при диастазе мышц живота подразумевает или широкий разрез тканей брюшной стенки, или малотравматичную процедуру с применением лапароскопической техники. В обоих случаях нередко применяется сетчатый имплантат, устанавливаемый в области поврежденных мышц и механические укрепляющий их. Во время такой операции хирург может устранить имеющуюся у больного пупочную грыжу, провести пластическое устранение деформации живота (абдоминопластику).
Способы оперативного лечения:
Они подразумевают проведение длинного разреза на стенке живота. После операции больному необходим продолжительный период реабилитации. В первые три месяца имеются ограничения по подъему тяжестей (не более 10 кг) и занятиям спортом. Дольше и время нетрудоспособности. Кроме того, при подобных вмешательствах существует риск рецидива диастаза и осложнений, они не обеспечивают должного косметического эффекта. Поэтому в крупных клиниках стараются отказаться от традиционных вмешательств.
Тем не менее, эти операции имеют право на существование и до сих пор могут проводиться больным с запущенными случаями заболевания или при отсутствии в лечебном учреждении подготовленного персонала и необходимой медицинской техники.
Способ Шампионера подразумевает ушивание диастаза прямых мышц живота двумя рядами узловых швов, накладываемых на влагалища (внешние оболочки) мышц. В результате мышечные группы притягиваются к средней линии.
Способ Напалкова – удаление избыточной части апоневроза (соединительнотканной оболочки, покрывающей мышцы) с обеих сторон и сшивание его краев. При использовании способа Мартынова рассекают апоневроз только с одной стороны и пришивают его «внахлест» на мышечную оболочку с противоположной стороны.
Способ Кокерлинга – вшивание сетки из полипропилена, имитирующей апоневроз и белую линию.
Способ Вознесенского включает вскрытие брюшной полости, прошивание непосредственно мышц и стягивание их. Затем избыток апоневроза, покрывавшего мышцы, удаляется, и его края тоже сшиваются.
Как убрать диастаз, если одновременно имеется грыжа белой линии?
Существует операция Троицкого, во время которой хирург не только восстанавливает целостность апоневроза, но и тщательно удаляет грыжевой мешок и окружающие рубцовые ткани.
Устранение диастаза мышц с использованием эндоскопической техники является современным методом лечения этого заболевания. Операция требует пребывания в стационаре в течение всего 1-2 дней, при этом пациенты отмечают практическое отсутствие неприятных ощущений после вмешательства. Физическая нагрузка возможна уже через 2 недели, а через месяц человек может вернуться к обычной жизни.
Эндоскопические методики очень редко ведут к рецидиву болезни (1%). На коже живота после них не остается заметных рубцов, что дает отличный эстетический эффект. Чтобы он был еще лучше, рекомендуется в течение года после операции не подвергать область живота действию прямых солнечных лучей, проще говоря, не загорать с открытым животом.
При эндоскопической коррекции патологии можно одновременно провести некоторые дополнительные вмешательства, в частности, удалить кисту яичника или камни из желчного пузыря. Брюшная полость при этом широко не вскрывается, инструменты вводят через маленькие проколы в брюшной стенке. Это помогает избежать развития в дальнейшем спаечного процесса и значительно снижает риск инфекционных осложнений и кровотечения во время операции.
Эндоскопическое устранение дефекта проводится или под общим наркозом, или под эпидуральной анестезией. Это позволяет выполнять такую операцию у людей с тяжелыми сопутствующими заболеваниями или у пожилых пациентов. Делаются небольшие разрезы кожи в «зоне бикини» и в области пупка, через которые хирург вводит инструменты и сшивает края мышц. Такая операция может комбинироваться с липосакцией. В течение месяца после вмешательства рекомендуется использовать бандаж.
Может выполняться лапароскопическая операция с использованием пликации по типу «жалюзи». Во время нее в брюшную полость вводится газ, в результате которого брюшина и апоневроз «надуваются». Врач с помощью специальных инструментов сшивает и стягивает их по всей длине выявленного расхождения. При большом диастазе под мышцы дополнительно устанавливается сетчатый имплантат.
Существует вариант одновременного избавления от диастаза и удаления пупочной грыжи с последующим наложением сетчатого протеза.
Абдоминопластика с устранением диастаза прямых мышц живота
Представляет собой удаление избытка жира и кожи с последующим ушиванием (стягиванием) апоневроза. Избавление от расхождения мышц является залогом формирования плоского живота и красивой талии. Если диастаз не устранить, то живот приобретет округлую, выступающую форму из-за разошедшихся брюшных мышц. Такая операция позволяет добиться максимального эстетического эффекта.
Говоря об оперативном лечении диастаза, нужно упомянуть, что чем раньше пациент обратится к врачу, тем лучше будет результат. Современные технологии позволяют выполнить операцию с минимальной травмой и очень низкой вероятностью рецидивов и осложнений.
источник
Плоский живот «с кубиками» или без – практически любой человек хотел бы быть их обладателем, но иногда фигура мечты становится недоступной реальностью по ряду причин – из-за особенностей строения тканей, изменения фигуры после беременности и родов. Одной из распространенных причин неэстетичного, выпуклого живота становится диастаз прямых мышц.
Диастаз прямых мышц живота – это состояние, когда между прямыми мышцами брюшного пресса, по срединной линии появляется расхождение, «провал», а при натуживании — аномальное выпячивание. Продольные волокна мышц отдаляются друг от друга на несколько сантиметров. Заболевание не следует путать с грыжей пупочной или грыжей белой линии живота. Оно не так опасно ущемлениями внутренних органов и доставляет скорее эстетическую проблему (особенно для прекрасной половины населения).
Чаще всего проблема беспокоит женщин, диастаз прямых мышц живота после родов появляется практически у каждой четвертой роженицы. Особенно подвержены чрезмерному растяжению апоневроза прямых мышц миниатюрные мамы двоих и более детей, имеющие субтильную конституцию. Менее всего рискуют женщины, до беременности занимавшиеся спортом, плотного телосложения. Диастаз прямых мышц живота у мужчин появляется зачастую при неправильно подобранном комплексе силовых упражнений, а у юных спортсменов из-за тренерских ошибок. Конституциональные особенности детей могут спровоцировать появление болезни при отсутствии индивидуального подхода к выбору упражнений. Так называемые дети-диспластики имеют врожденную слабость соединительной ткани, из которой также состоит перемычка (апоневроз) между мышцами. Диастаз прямых мышц живота у ребенка: при имеющейся слабости соединительной ткани, при постоянных нагрузках, приводящих к повышению внутрибрюшного давления, формируется аномальное расхождение прямых поверхностных мышц живота. Юных спортсменов-диспластиков можно определить по ряду особенностей:
- выявляют синдром МАРСС — малых аномалий сердца;
- вальгусную форму нижних конечностей (Х-образные ноги);
- плоскостопие с вальгусной деформацией (большая часть нагрузки приходится на внутренний край стопы);
- частые подвывихи лодыжек.
У беременных женщин к временному состоянию истончения, «размягчения» тканей по срединной линии живота приводит:
- увеличение внутрибрюшного давления из-за растущей матки;
- свою лепту привносят гормональные изменения, которые способствуют большей податливости связочного аппарата костей таза (для безопасного прохождения плода по родовым путям).
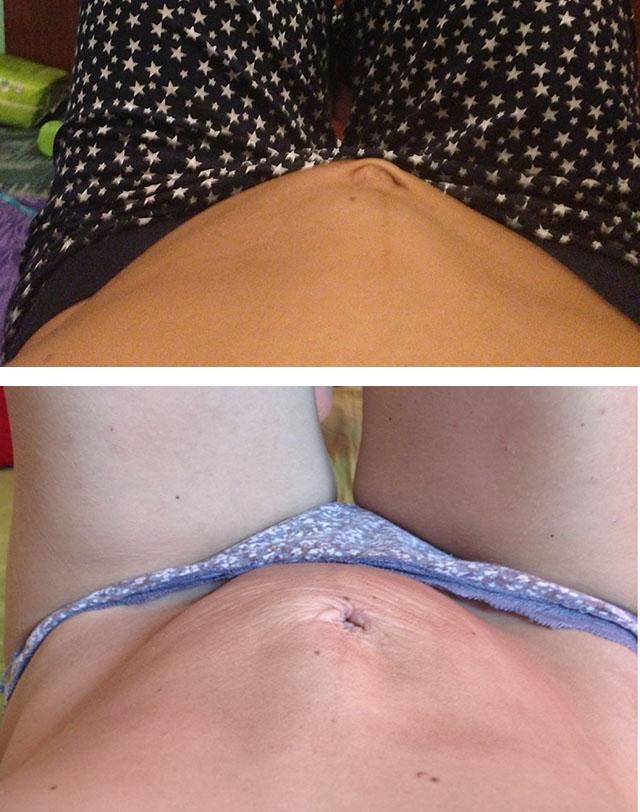
Диастаз прямых мышц живота фото. Классификация диастаза прямых мышц живота по типам.
Повторные роды при диастазе прямых мышц живота приводят к еще большему межмышечному дефекту. Часто женщины в попытке вернуть прежние формы прибегают к жестким силовым тренировкам, но неправильно подобранный комплекс упражнений при диастазе прямых мышц живота после родов приводит к большому разочарованию – расхождение мышц может увеличиться из-за повышения внутрибрюшного давления во время занятий. А досаждающая выпуклость живота не пропадет, ведь натренировать апоневроз (ткань между мышцами) невозможно – там нет мышечных волокон и она не уменьшится после физ. упражнений.
Обычно проявления заболевания не выраженные, пациентов больше беспокоит отвисание живота, изменение фигуры. При значительной степени диастаза могут появляться симптомы:
- Боли, дискомфорт в животе, усиливающиесяя при физических нагрузках;
- Диспепсические проявления – запоры, вздутие, тошнота;
- Спланхоптоз – опущение, смещение органов брюшной полости с соответствующей симптоматикой;
- Дискомфорт во время ходьбы, в положении стоя;
- Атрофия мышц передней брюшной стенки.
В домашних условиях как проверить диастаз прямых мышц живота? Существует простой метод. Во многих случаях диастаз «бросается» в глаза и без дополнительного обследования — прямо по средней линии на животе при покашливании, натуживании, образуется продольный валик, иногда длиной до нескольких десятков сантиметров. Если же диастаз не столь выражен, можно провести простой тест:
- Нужно лечь на спину, согнув ноги в коленях и опираясь стопами на поверхность пола;
- Одну руку поднять и подложить под голову;
- Пальцы второй руки расположить по срединно линии живота на уровне талии, над и под пупком, слегка надавливая ими на брюшную стенку;
- Выполнять подъем верхней части туловища, одновременно скручивая торс;
- При подъеме определить появившийся диастаз, его ширину. Обычно он чувствуется как некоторый «провал» пальцев в глубь живота, между мышцами.
По расстоянию, ощущаемому пальцами можно примерно установить диастаз прямых мышц живота, его степени. Один палец принимается за 1 см (приблизительно). В норме ширина апоневроза между прямыми мышцами (они самые поверхностные и мощные) не более 2 см.
1 степень диастаза — если выявлено расхождение более 3 см – до 7см.
2 Степень диагностируется при дефекте 7-10 см.
3-я степень процесса — расстояние между прямыми мышцами живота более 10 см, постоянное выпячивание по срединной линии, изменение конфигурации живота.
У женщин в период нескольких недель после родов может определяться диастаз 2.5 см и даже более. В большинстве случаев ситуация меняется в лучшую сторону спустя месяц-полтора. Для увеличения шансов вернуть прежнюю фигуру необходимо уже в самом раннем послеродовом периоде скорректировать питание, начинать специализированные упражнения по укреплению брюшного пресса (это также благотворно скажется на сократимости матки и профилактике поздних послеродовых кровотечений).
. Обязательна консультация с своим акушером-гинекологом.
Не все силовые упражнения на передней брюшной стенке могут улучшить ситуацию, даже наоборот. Комплекс ЛФК при диастазе прямых мышц живота исключает занятия с подъемом и скручиванием торса, в том числе на шведской стенке.
Запрещенные упражнения при диастазе прямых мышц живота видео, фото
«Правильные» упражнения при диастазе прямых мышц живота – это система Пилатеса. Такие упражнения помогут укрепить глубокую поперечную мышцу, дублирующую растянутый апоневроз. Поперечная мышца поможет поддерживать адекватное внутрибрюшное давление и удержит органы брюшной полости в нормальном положении. Диастаз прямых мышц живота у мужчин — выбор упражнений такой же, как и для женщин.
— Лежа на спине выполнять дыхательные упражнения с задержкой и некоторым напряжением на выдохе.
-По аналогии с упражнениями Кегеля проводить укрепление мышц тазового дна
-Подъемы таза в положении лежа на спине, с фиксированным на полу плечевым поясом
Самопроизвольно ситуация с появлением расхождения мышц брюшного пресса не корректируется.
Для 1-2 степеней диастаза показано проводить адекватные тренировки, дыхательную гимнастику , придерживаться диеты и тогда можно ожидать улучшения состояния мышечной стенки и уменьшение эстетических недостатков. Если диастаз развился вследствие хронических заболеваний легких, нарушений пищеварения – обязательно лечение их как первопричины. Тейпирование диастаза прямых мышц живота – это современный и удобный вспомогательный метод коррекции дефекта, накладывать тейпы можно обучиться довольно быстро, процедура безболезненна и не приносит неудобств.
Учитывая то, что апоневроз не имеет в своем составе мышечных волокон, при слабости глубоких мышц (в т.ч. поперечной), при 3-й степени диастаза логичным и практически единственным выбором для устранения дефекта является хирургическое лечение.
Операция диастаз прямых мышц живота фото. Результаты эндоскопической операции – без рубцов и шрамов.
В нашем центре проводятся самые востребованные и современные операции при диастазе прямых мышц живота, применяются эндоскопические методы в соответствии с мировыми стандартами качества медицинской помощи. По показаниям лечение дополняется абдоминопластикой, липосакцией – для улучшения эстетического эффекта от операции.
В результате хирургического вмешательства внешний вид пациента кардинально меняется в лучшую сторону, а следы от операции практически незаметны.
В зависимости от состояния тканей в районе диастаза, степени выпячивания и растяжения живота, веса пациента могут быть применены:
✔ Трансумбиликальная видеоассистированная вентральная аллоабдоминопластика. Самая щадящая операция, без шрамов и рубцов – через минимальный разрез в области пупка длиной всего 4 см. С помощью лапароскопа и под визуальныи контролем (изображение с камеры эндоскопа выводится на экран, увеличенное в разы) под переднюю брюшную стенку помещается трансплантат и фиксируется швами к подлежащим мышцам. Этот трансплантат выполнен полностью из инертных (неагрессивных) к организму материалов, не вызывает аллергических, имунных реакций. Его сетчатая структура позволяет быстро ассимилировать с тканями пациента. Такая операция может сопровождаться герниопластикой (если есть пупочная грыжа и диастаз прямых мышц живота). Рецидивов диастаза не возникает, при эндоскопической аллоабдоминопластике процент осложнений не превышает 1%, а послеоперационный период сведен к минимуму.
✔ Лапароскопический способ ушивания диастаза прямых мышц живота способом пликации – вариант хирургического лечения, когда дефект апоневроза устраняется сближением и сшиванием мышц между собой, при этом брюшина прошивается вместе с апоневрозом по всей длине диастаза. Операция малоинвазивная – инструменты вводят в операционную зону через два 3-4 см. разреза (возле пупка и в зоне «бикини»). В зависимости от необходимости может быть дополнена использованием инертного трансплантата по методу IPOM. Такая своего рода «заплатка» применяется, если расхождение между мышцами имеет большие размеры или выявлены грыжи белой линии.
Традиционные операции, с открытым доступом (разрезом) – хирургические пособия, в некоторых случаях применимые и выбираемые врачом по показаниям (исходное состояние тканей и степень диастаза, наличие сопутствующих патологий и пр.). Но к ним в настоящее время прибегают все реже, так как после подобного лечения диастаза прямых мышц живота, после операции, остаются косметические дефекты (шрамы) и вероятны рецидивы. А послеоперационный период достаточно длителен и болезнен.
Вариантов таких «академических» операций несколько:
- Операция с экстраперитонеальным доступом по Шампионеру. Через разрез кожи и подкожно-жировой клетчатки хирург получает доступ к прямым мышцам и апоневрозу, мышцы прошиваются по краю и подтягиваются друг к другу, излишек апоневроза погружается внутрь.
- Операция при диастазе прямых мышц живота с интраперитонеальным доступом по Воскресенскому. Во время операции осуществляется вскрытие брюшной полости и своего рода дублирование соединения между левой и правой прямыми мышцами путем накладывания двойного шва сначала на внутреннюю, обращенную в брюшную полость поверхность мышц, а затем на наружную. При этом излишки апоневроза и брюшины удаляются.
- Способ операции по Kockerling отличается использованием сетчатого трансплантата для пластики передней брюшной стенки с доступом через традиционный разрез.
- Способ Троицкого при интраперитонеальном доступе применим, если диастазу сопутствует послеоперационная грыжа белой линии живота.
При диастазе прямых мышц живота операция, цена ее будет зависеть от выбранного способа хирургического вмешательства, способа анестезии и последующего периода реабилитации (объема проводимых реабилитационных и реанимационных мероприятий). Если у вас диастаз прямых мышц живота, узнать реальную цену на лечение можно после консультации хирурга.
После эндоскопических вмешательств пациент находится в стационаре не более 2-х суток, и уже через 14 дней может постепенно возвращаться к привычным физическим нагрузкам. Больные говорят о хорошем самочувствии уже в первые сутки после операции, т.к в большинстве случаев применяется эпидуральная анестезия, что исключает тяжелый период восстановления после общего наркоза. Бандаж при диастазе прямых мышц живота рекомендуется всем в обязательном порядке на срок 1 месяц.
При операциях с традиционным доступом сроки возврата к привычному образу жизни значительно удлиняются, не рекомендован подъем тяжестей более 10 килограмм и физические упражнения около 3-х месяцев. Самый большой отрицательный момент для пациентов в таких случаях – это довольно выраженные боли в послеоперационной области в первые дни и появление шрама длиной от 10 см и более. Но эти операции в ряде случаев являются наилучшим выбором в плане прогноза.
В нашей клинике применяются все современные методы оперативного устранения диастаза прямых мышц живота. Операции могут дополняться абдоминопластикой, липосакцией, что особенно актуально при лечении диастаза прямых мышц живота после родов.
Запишитесь на бесплатную консультацию в нашу клинику через форму или по телефону
источник