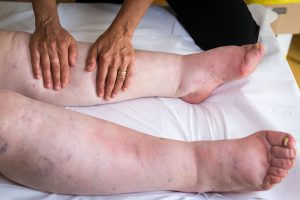
С этим явлением сталкивался практически каждый человек. Речь идет о периферическом отеке, который может быть признаком серьезных заболеваний.
Они возникают вследствие скопления жидкости в межклеточном пространстве. Могут также находится в клетчатке груди или живота. Они не являются причиной заболевания, это следствие последнего. Поэтому и лечение должно быть направлено не только на устранение жидкости, но и на саму болезнь. Определение периферических отеков очень простое: это отеки, возникающие на конечностях (руки, ноги). При этом нарушаются функции ткани.
Периферические отеки делятся на два подвида:
- несимметричные, которые возникают в результате травмирования, воспаления или же сдавливания верхней или нижней конечности;
- симметричные, возникающие из-за повышенного венозного давления, при этом нарушается отток крови в венах.
Кроме вышеуказанного, периферический отек может возникнуть по следующим причинам: после использования некоторых лекарственных средств и инъекций, в результате сердечной недостаточности, заболевания почек и печени, при аллергии и интоксикации, длительном кровотечении, вследствие укусов ядовитых животных и насекомых. Причиной может послужить и нахождение человека в стоячем или сидячем положении на протяжении длительного времени.
Механизм развития периферических отеков включает несколько фаз: сначала уменьшается доступ крови к точкам регуляции осмотического давления. Затем наблюдается выброс биологически активных веществ и гормонов. Этот процесс обуславливается приведением симпатической нервной системы в тонус. В результате повышается онкотическое давление из-за спазмов сосудов. Все это «заставляет» жидкость переходит в межклеточное пространство. Таким образом, возникает отечность.
Наиболее часто встречаются периферические отеки ног и пальцев рук.
Поскольку данные отеки могут возникать по различным причинам и вследствие разных болезней, то и симптоматика может быть разной. Но есть те характерные признаки, которые проявляются вне зависимости от причины. Это следующие:
- пораженная конечность увеличивается;
- кожные покровы приобретают бледную или красноватую окраску;
- после надавливания на поврежденном участке кожи остаются следы, которые сохраняются на протяжении некоторого времени;
- в сутки человек набирает до полутора килограммов массы;
- снижается суточный диурез (отток мочи);
- появляются болевые ощущения в области грудины и на месте образования отечности.
Симптомы могут быть схожи с подкожной эмфиземой, пахидермией, липоматозом и другими заболеваниями. Поэтому перед началом лечения необходимо провести тщательный медицинский осмотр.
Для того чтобы правильно подобрать пациенту курс лечения, врач может назначить некоторые из следующих исследований: рентген, ЭКГ, УЗИ органов брюшной полости, анализ крови и мочи, взвешивание пациента и замер конечностей, эхокардиография.
Поскольку отеки связаны с некоторыми болезнями, то лечение должно быть комплексным. Установив причину появления отечности, врач добивается исчезновения признаков основного заболевания, устраняя при этом избытки жидкости.
Если процесс осложнен воспалением, то пациенту прописываются противомикробные средства. В случае, когда причина кроется в аллергической реакции, пропивают курс антигистаминных средств.
При заболеваниях сердечно-сосудистой системы назначают сердечные гликозиды. Для лечения, собственно, периферических отеков, фото которых расположено ниже, назначают диуретики, действие которых можно усилить процедурой ультрафильтрации. Однако злоупотреблять мочегонными препаратами не стоит, так как это может вызвать свои отрицательные реакции.
Врач также назначает постельный режим и диету, которая ограничивает употребление соли и жидкости (до полутора литров в сутки).
Запрещается употребление таких продуктов, как черный хлеб, сыр, консервы, колбасы; строго запрещено употребление спиртных напитков. Рацион больного должен включать молочные продукты, картофель, рис и макароны, желтки, птицу отварную и рыбу, кофе, чай, овощи, фрукты, ягоды.
При лечении периферического отека используют не только медикаментозный курс. Здесь хорошо помогает и народная медицина, использующая для лечения растительное сырье, например: бруснику, корни кувшинки, плоды можжевельника, почки березы и другие лекарственные растения. Помогает облегчить отечность мята, сельдерей, зверобой и различные мочегонные сборы.
Симптомы отека можно легко устранить с помощью свеклы и картофеля. Для этого данные овощи (в свежем и очищенном виде) трут на мелкой терке. Полученную кашицу прикладывают к месту отека и оборачивают целлофаном на полчаса.
Однако при применении народных способов лечения следует проконсультироваться с врачом, так как они являются лишь вспомогательным компонентом лечения.
А чтобы дело не доходило до лечения заболеваний, следует заниматься профилактикой отеков.
Самое главное — это проходить медицинский осмотр. Также можно выполнять физические упражнения (посильные), которые снижают риск появления отечности. Включите упражнение на поднимание ног выше сердца. Это также помогает избежать образования периферического отека. Необходимо следить за своим рационом и приемом лекарственных средств. Важно выбирать свободную и удобную обувь и одежду. Если у вас сидячий образ жизни, необходимо постоянно выполнять разминку. Избавьтесь от вредных привычек — они усугубляют ситуацию. Спите на ортопедических матрасах и подушках.
Помните о том, что профилактика лучше, чем лечение.
источник
Периферические отеки могут возникать по разным причинам, начиная от побочного действия лекарств, заканчивая сердечной или почечной патологией. Симптом не возникает сам по себе, а часто указывает на серьезное заболевание.
Отечность определяется визуально и пальпаторно – после надавливание остается ямка (как видно на фото).
Отек периферических тканей возникает из-за накопления воды в подкожной клетчатке. Это не отдельная патология, а следствие какого-либо заболевания.
В основном отечность локализуется на ногах, в области голеней и стоп. Реже наблюдается другая локализация:
Механизм развития может быть разным, в связи с чем выделяют несколько разновидностей отеков:
- Гидростатические. Задержка жидкости возникает вследствие повышения гидростатического давления.
- Гипопротеинемические. Развиваются из-за низкого уровня белков в крови.
- Воспалительные. Их причиной является повышение проницаемости стенки капилляров.
Существует несколько причин, по которым развиваются периферические отеки. Все они разделяются на системные и местные.
К наиболее частым системным причинам относится патология сердца, почек, печени, щитовидной железы, к местным – тромбоз глубоких вен, хроническая венозная недостаточность.
Причиной служит застой в большом круге кровообращения
Характерна задержка натрия и жидкости, а также снижение синтеза белков
Болезни почек (почечная недостаточность, гломерулонефрит)
Причиной является протеинурия, то есть потеря большого количества белка с мочой
Побочное действие лекарственных средств
Чаще всего отечность вызывают антагонисты кальция, которые применяются в лечении артериальной гипертензии
Патология возникает из-за медиаторов воспаления, которые приводят к повышению проницаемости сосудистой стенки
Гипотиреоз (снижение функции щитовидной железы)
Микседема (слизистый отек) развивается из-за накопления в периферических тканях мукополисахаридов, которые способны связывать и удерживать воду
Образование тромба сопровождается венозной гипертензией, которая приводит к повышению проницаемости стенки кровеносных сосудов
На что важно обращать внимание при возникновении отечности:
- Скорость развития. Если симптомы развились резко, в течение трех суток – скорее всего причина заключается в тромбозе глубоких вен. При остальных патологиях симптомы прогрессируют медленнее.
- Локализация. Поражение только одной конечности указывает на местную причину (например, тромбоз или лимфатический отек). При сердечной недостаточности чаще возникает отечность ног, при почечной – лица.
- Болезненность. Чаще всего отечная зона безболезненна, но при тромбозе присутствует выраженная боль в пораженной конечности.
- Время суток, когда симптом выражен сильнее. Если отечность проходит после ночного отдыха, это указывает на венозную недостаточность.
- Состояние кожных покровов. При лимфатическом отеке кожа над зоной поражения уплотнена, при венозной недостаточности – коричневого цвета. В остальных случаях кожа не меняется.
Жидкость может накапливаться не только в периферических тканях, но и в полостях организма:
- в брюшной полости (асцит);
- в грудной полости (гидроторакс);
- в полости перикарда (гидроперикард).
Часто наблюдаются и другие симптомы, указывающие на первичное заболевание. Например, боль в сердце и одышка при сердечной недостаточности, уменьшение выделения мочи при поражении почек и т. д.
Периферические отеки – это повод обратиться за медицинской помощью. Врач проведет тщательное обследование: пальпацию отеков, аускультацию сердца и легких, перкуссию печени.
При необходимости назначаются дополнительные анализы, которые помогут выявить причину патологического процесса.
Показания к проведению, описание
Позволяет выявить нарушения со стороны сердечно-сосудистой системы.
Биохимический анализ крови (почечный и печеночный комплекс)
Повышение уровня креатинина свидетельствует о почечной недостаточности. Дополнительно исследуют уровень белков крови (альбумины, глобулины).
Повышение уровня АЛТ, АСТ, снижение протромбинового индекса указывает на поражение печени.
Гормональный анализ крови
Снижение тироксина и трийодтиронина, повышение ТТГ свидетельствуют о гипотиреозе.
Допплерография нижних конечностей
Назначается для подтверждения наличия тромбоза вен.
Основное направление лечения – устранение причины.
Конкретные медикаментозные препараты назначает врач, самолечение в этом случае может только навредить.
Вне зависимости от причины необходимо откорректировать питание:
- Уменьшить потребление соли.
- Ограничить потребление молочного и соленого, особенно перед сном.
- Основу рациона должны составлять овощи, фрукты и белки.
Симптоматическое лечение заключается в назначении диуретиков – препаратов, которые стимулируют выведение жидкости. Назначается Фуросемид, Торасемид, Гипотиазид, Спиронолактон.
Профилактика заключается в прохождении медицинских осмотров, своевременном лечении заболеваний, соблюдении диеты.
Предлагаем к просмотру видеоролик по теме статьи.
источник
Асцит – грозный признак многих серьезных заболеваний. Увеличение объема живота, чувство тяжести и распирания, боли, одышка – его основные признаки. Асцит не самостоятельное заболевание, его появление свидетельствует о нарушениях в работе органов и систем и несет серьезную угрозу для здоровья и даже жизни больного.

Поэтому важно обращаться к врачу при появлении первых тревожных признаков. Современные методы определения асцита позволяют замедлить течение болезни и продлить жизнь пациента.
Комплексный диагностический подход определения диагноза включает:
- сбор данных об истории жизни;
- осмотр пациента (используются методы пальпации, перкуссии, флюктуации);
- применение компьютерной диагностики;
- пункцию (прокол) брюшной стенки и исследование жидкости.
Остановимся подробнее на самых распространенных методах определения заболевания.
Начинается определение асцита с исследования при помощи перкуторного метода. Проводится перкуссия живота в положении больного стою, лежа на спине и на боку. Врач прижимает один палец к брюшной стенке, а пальцем второй руки постукивает по нему.
Над местами скопления жидкости при проведении перкуссии живота при асците происходит определение тупого звука. Это связано с тем, что жидкость плохо проводит звуковые волны. В зависимости от положения тела пациента, зона притупления смещается.
Перкуторно определение уровня жидкости возможно, если ее объем в полости превышает 1,5-2 литра. Когда палец врача переместится выше уровня нахождения жидкости, появится тимпанический звук (громкий и четкий).
При скоплении 6-8 и более литров, определение тупого перкуторного звука происходит в любом положении тела над всей поверхностью живота.
Симптом флюктуации (колебания) свидетельствует о заполнении брюшной полости жидкостью. Исследование проводится следующим образом: пациент лежит на спине, а врач располагает одну руку на боковой стенке его живота. Пальцами другой руки наносятся короткие толчки по противоположной стенке. При наличии жидкости, врач ощущает ее волнообразное колебание в результате перемещения к противоположной стенке живота.
Определение симптома флюктуации возможно при объеме жидкости в брюшной полости более 1 литра. Однако при выраженном асците информативность метода невелика. Правильно провести обследование и объективно оценить его результаты не позволяет повышенное внутрибрюшное давление.
Опытный врач уже с помощью этих методов диагностирует асцит. Однако важно не только определение объема жидкости, но и установление причины ее появления. Поэтому для исследования обязательно используются инструментальные методы.
КТ органов брюшной полости – исследование органов, сосудов и лимфатической системы данной анатомической зоны путем получения послойного изображения. Достигается в результате сканирования пациента рентгеновскими лучами.
Методика определяет новообразования, диагностирует состояние печени, поджелудочной железы, кишечника, почек. Томография незаменима при асците. Для получения более точных данных используют контрастирование.
МРТ при асците – один из самых информативных методов исследования с помощью магнитного поля. Электромагнитные импульсы вызывают в организме особый эффект, который улавливается и перерабатывается оборудованием в трехмерное изображение. Метод информативен при исследовании внутренних органов, мышц, позвоночника, кровеносных сосудов.

МРТ позволяет определить даже небольшое количество жидкости. Возможность исследования печени, поджелудочной железы, определение опухолей позволяет использовать метод для установления причин ее скопления.
УЗИ брюшной полости при асците – получение изображения органа благодаря отражению звуковых волн от объектов. Отраженные волны регистрируются устройством, обрабатываются и подаются на экран в виде изображения. Данный способ безвреден для организма и может применяться несколько раз с целью диагностики и терапевтического контроля.
Метод позволяет выявить патологические процессы в органах брюшной полости, селезенке, почках, сердце.
Для УЗИ доступно определение свободной жидкости в брюшной полости даже при небольших количествах, что важно для ранней диагностики.
Объем живота увеличивается не только при асците, но и в ряде других случаев, например, при ожирении. Определение жидкости в брюшной полости объективными методами доступно только врачу.

| Живот | Асцит | Ожирение |
| Форма | Меняется в зависимости от положения тела. При положении на боку живот расширяется книзу, на спине – распластывается по бокам. Пупок выпячен | Живот увеличен преимущественно в средней части. Пупок втянут |
| Сеть венозная на коже | Выраженное развитие сети расширенных и выступающих над кожей вен | Сеть тонких вен, не возвышающихся над уровнем кожи |
| Кожа | Тонкая, блестящая, без складок | Складки, полосы растяжения кожи (стрии) |
Асцит не относится к числу симптомов, которые могут проходить самостоятельно, за счет внутренних ресурсов организма. Не лечите болезнь без врачебной помощи. Шансы пациента на благоприятный исход повышаются при своевременном обращении.
источник
Отеки являются следствием накопления воды в тканях и серозных полостях организма (грудной, брюшной, полости перикарда). Отек тканей сопровождается нарушением их функций. В данной статье приведем определение отеков, расскажем о возможных причинах их появления, о принципах диагностики и лечения.
Отеки условно можно разделить на два вида: местные и общие.
Местные вызваны нарушением кровоснабжения или иннервации участка органа. К ним относятся отеки при воспалении, при нарушенном венозном и лимфатическом оттоке, при поражениях нервной системы, аллергические и предменструальные.
Общие отеки связаны с задержкой жидкости в организме. Они делятся на отеки при сердечной недостаточности, почечные, при энтеропатии с повышенной потерей белка, кахектические и медикаментозные.
Чаще всего вода в организме начинает накапливаться при избыточной задержке натрия в почках. Снижение выделения натрия с мочой связано с повышенной секрецией гормона альдостерона, вызванной уменьшением интенсивности кровотока в почках. Этот процесс часто обусловлен сердечной недостаточностью или болезнями почек. Количество альдостерона увеличивается также при болезнях печени, следствием которых является снижение его инактивации.
Отеки возникают при снижении онкотического давления плазмы. Оно обусловлено содержанием в крови альбуминов, в меньшей степени – глобулинов. Таков механизм появления отеков при голодании, нефротическом синдроме, тяжелых болезнях печени с нарушением ее белок-синтетической функции, энтеропатиях с повышенными потерями белка через кишечник.
Отеки появляются также при повышении проницаемости стенок кровеносных капилляров, при увеличении венозного давления, нарушениях обмена электролитов и гормонов, и при механических препятствиях к оттоку жидкости из тканей.
Повышение венозного давления играет роль в механизме развития отеков при сердечной недостаточности, нарушениях венозного оттока. Обмен электролитов и гормонов нарушается при болезнях почек, предменструальном синдроме, гипокалиемии разного происхождения. Повреждение стенок капилляров характерно для гломерулонефрита, воспалительных и аллергических отеков, поражения нервной системы.
Таким образом, патогенез (механизм развития) отечного синдрома сложен. В его появлении играют роль многочисленные, связанные между собой факторы.
Воспалительные отеки сопровождают соответствующие процессы в организме. Чаще всего они возникают при флебите и тромбофлебите. Их особенностью является покраснение кожи, болезненность при пальпации, местное повышение температуры. Воспалительный отек чаще всего односторонний.
Отеки при нарушениях венозного оттока могут быть связаны с варикозной болезнью вен. Они мягкие, кожа синюшная, теплая. Видны и другие признаки основного заболевания. Отеки при синдроме верхней полой вены располагаются в верхней половине туловища, в области лица и шеи.
При лимфатических отеках вначале постепенно отекает одна нога, отек распространяется до лодыжек, а затем и выше. Отек плотный, ямки при надавливании на него не остается. В запущенных случаях возникает так называемая слоновость: значительный лимфатический отек обеих нижних конечностей.
Предменструальные отеки возникают в области лодыжек во второй половине менструального цикла. Они сопровождаются головной болью, нарушениями сна, повышением аппетита и другими признаками так называемого предменструального синдрома.
Отеки при сердечной недостаточности возникают постепенно. Они всегда симметричны. Сначала появляется отечность лодыжек к вечеру, в утренние часы она отсутствует. Постепенно появляются отеки голеней, а затем и бедер. Кожа голеней становится натянутой, холодной, синюшной. При надавливании на отек остается ямка. Отмечается увеличение голеней в объеме. В тяжелых случаях присоединяются асцит, гидроторакс, анасарка.
Почечные отеки могут быть нефритические и нефротические. Нефритические отеки появляются на ранней стадии острого гломерулонефрита за счет снижения клубочковой фильтрации. Отек быстро возникает на лице, реже на конечностях.
Отек при нефротическом синдроме связан прежде всего с потерей белка через почки. Он возникает постепенно, сначала на лице в утренние часы. Затем отек появляется на конечностях, пояснице, животе, половых органах. Отеки могут смещаться при изменении положения тела. Кожа сухая, бледная, иногда блестящая. Отек мягкий.
Медикаментозные отеки могут возникать при приеме нестероидных противовоспалительных средств, минералокортикоидов, половых гормонов, глюкокортикостероидов. Отеки мягкие, появляются по утрам на веках или лице, а также на голенях и стопах.
Общие отеки становятся заметны при задержке в организме не менее 2 литров жидкости. Скрытые отеки выявляются с помощью ежедневного измерения массы тела и объема выпитой и выделенной жидкости.
При выявлении отека определяется его расположение и условия появления. Выясняются сопутствующие заболевания. Проводится тщательный осмотр больного. Назначаются минимальные обследования: общие анализы крови и мочи, биохимический анализ крови, электролиты крови, электрокардиография, рентгенография органов грудной клетки. По результатам этих исследований уже можно отнести отек к какому-либо синдрому (сердечная недостаточность, нефротический и так далее).
На следующем этапе диагностики уточняется причина появления отеков. При наличии болезней сердца проводится эхокардиография, при болезнях почек – функциональные пробы и другие специальные методы исследования.
Лечение отеков зависит от вызвавшей их причины. Во многих случаях назначаются диуретические средства, в том числе и для дифференциальной диагностики причин задержки жидкости.
При отеках любого происхождения рекомендуется умеренное ограничение количества потребляемой жидкости и поваренной соли.
После консультации с врачом во многих случаях допустимо применение растительных средств, улучшающих функцию почек (почечный чай, лист брусники, толокнянка и другие лекарственные растения). Могут использоваться «Канефрон», «Фитолизин».
Лечение основного заболевания, вызвавшего отеки, приводит к улучшению состояния.
Основными диуретиками, уменьшающими отеки, являются фуросемид и гипотиазид. После определения уровня электролитов в крови, возможно их сочетание с препаратами калия: аспаркамом, панангином. В некоторых случаях врач назначает калий-сберегающие мочегонные препараты, например, верошпирон.
Важно понимать, что лечение отеков должно проводиться только под контролем врача. Самолечение может привести к тяжелым осложнениям как самого заболевания, вызвавшего отек, так и к токсическому действию неадекватно принимаемых лекарств.
ТВЦ, передача «Доктор И…» на тему «Отеки ног»:
источник
При осмотре кожных покровов медицинская сестра обращает внимание на наличие отеков.
Отек – это скопление жидкости в тканях. Характерны для хронических заболеваний сердца и почек.
При наличии отеков у пациента необходимо обратить внимание на их локализацию, консистенцию, степень выраженности. В случае выраженной отечности контуры конечностей и суставов сглажены, кожа напряжена, прозрачна, иногда лопается и через трещины просачивается жидкость. Длительно не проходящие отеки вызывают трофические расстройства кожи: она утолщается, грубеет, становится неэластичной.
Отеки могут быть местные и общие.
Местные отеки обусловлены локальными процессами (сдавление вен, нарушение оттока лимфы). Иногда местные отеки возникают в результате аллергической реакции организма, чаще всего на лекарственные вещества, продукты питания, укусы насекомых. Возможны и отеки воспалительного происхождения, основными симптомами которых являются гиперемия кожных покровов, боль, жар.
Общие отеки могут появляться у пациентов с заболеваниями сердца, почек, нарушением питания (кахексия).
· путем надавливания пальцем на кожу: если они имеются, в месте надавливания остается ямка, которая длительное время не исчезает;
· подсчетом водного баланса (ведется учет выпитой жидкости и количества выделенной мочи) Суточный водный баланс – это соотношение между количеством выделенной жидкости из организма и количеством введенной жидкости в течение суток.Учитывается жидкость, содержащаяся во фруктах (условно фрукты и овощи считаются продуктами на 100% состоящими из воды и т.о. количество жидкости, получаемой с ними, определяется их массой), первые блюда (одна тарелка супа – 400-450 мл, из них ½ жидкая часть, ½ густая часть), третьи блюда – 100% жидкость и считаются парентерально введенные растворы. Для учета выпитой больным воды утром ему дается графин с водой, из которого пьет воду только он.
· при взвешивании пациента (в случае скопления жидкости в организме резко увеличивается масса тела);
В зависимости от локализации отека различают:
· гидроторакс (скопление жидкости в плевральной полости);
· гидроперикард (скопление жидкости в полости перикарда);
· асцит (скопление жидкости в брюшной полости);
· анасарку (общий отек туловища).
При хронических заболеваниях сердечно-сосудистой системы отеки появляются обычно к концу дня. Если пациент ходит (вертикальное положение туловища), отеки локализуются на нижних конечностях, при постельном режиме – в области поясницы.
Суточный диурез – количество мочи, выделенное пациентом в течение суток. Суточный диурез у взрослых колеблется от 800мл до 2000мл и зависит от возраста, температуры и влажности окружающей среды, условий питания, физических нагрузок и других факторов и должен составлять 75-80% от количества введенной жидкости, 20-25% жидкости выводится с потом, дыханием и стулом. В среднем суточный диурез здорового человека примерно 1500мл, дневной диурез примерно в 2 раза больше ночного. Суточную мочу собирают в отдельную посуду. Измеряют количество мочи после каждого мочеиспускания в течение суток. Измерение диуреза осуществляется следующим образом: после опорожнения мочевого пузыря с 6 часов утра в течение суток пациент собирает мочу в градуированный сосуд.
Дата добавления: 2015-05-10 ; Просмотров: 16182 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Определение наличия отеков.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — исследование системы органов мочевыделения, сердечно-сосудистой, эндокринной системы. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента:
Техника выполнения: 1. Отеки можно определять на стопах, лодыжках, голенях, крестце. 2. Сдавить большим пальцем мягкие ткани над костными образованиями в течение 3 — 5 секунд. 3. Проверить образование ямки на месте сдавливания. Появление ямки свидетельствует о наличии отека. 4. Определение отёков на лице проводят визуально, при этом уделяют внимание периорбитальной области. Возможные осложнения: нет. Последующий уход:не требуется. Примечания: В норме у здорового человека отеков нет. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. |
Определение признаков асцита.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — подозрение на скопление жидкости в брюшной полости. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента:
Техника выполнения: Метод перкуссии.
Метод флюктуации.
Возможные осложнения:нет. Последующий уход:не требуется. Примечания: В норме у здорового человека свободной жидкости в брюшной полости нет. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. |
Определение симптома Пастернацкого (поколачивания).
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: — исследование системы органов мочевыделения. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента: положение пациента стоя или сидя. Техника выполнения: 1. Поколачивание проводить поочередно с обеих сторон. 2. Положить ладонь левой руки на поясницу пациента в зоне проекции почек. 3. Ребром ладони или кулаком правой руки наносить короткие не сильные удары по ладони левой руки. 4. При появлении болезненности симптом считать положительным. Возможные осложнения: нет. Последующий уход:не требуется. Примечания: В норме у здорового человека симптом Пастернацкого отрицательный. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. Спросить пациента, не чувствует ли он болезненности или других неприятных ощущений. |
Пальпация грудной клетки.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая — определение болезненности, эластичности грудной клетки, голосового дрожания. Показания: — исследование системы органов дыхания. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента:
Техника выполнения: Определение эластичности грудной клетки. 1. Ладони рук положить на грудину и на межлопаточное пространство. (При этом ладони рук должны располагаться параллельно друг другу и на одном уровне). 2. Толчкообразными движениями сдавить грудную клетку в переднезаднем направлении. 3. Ладони рук положить на симметричные участки боковых отделов грудной клетки. 4. Толчкообразными движениями сдавить грудную клетку в поперечном направлении. Определение болезненности грудной клетки. 1. Положить ладонные поверхности пальцев на симметричные участки правой и левой половин грудной клетки. 2. Последовательно пальпировать ребра и межреберные промежутки спереди, с боков и сзади. 3. Определить целостность и гладкость поверхности ребер, выявить болезненные участки. Определение голосового дрожания. 1. Ладони рук положить на симметричные участки грудной клетки. 2. Пациента просить произносить слова, содержащие букву «Р». 3. Исследовать переднюю поверхность грудной клетки (исключая область сердца), при этом — руки пациента опущены вдоль туловища. 4. Исследовать боковую поверхность грудной клетки, при этом руки пациента подняты за голову. 5. Исследовать заднюю поверхность грудной клетки в надлопаточных областях, в межлопаточном пространстве, ниже углов лопаток, при этом руки пациента скрещены на груди. Возможные осложнения: нет. Последующий уход:не требуется. Примечание: В норме у здорового человека грудная клетка эластичная, безболезненная, голосовое дрожание одинаковое на симметричных участках грудной клетки. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. Спросить пациента, не чувствует ли он болезненности или других неприятных ощущений. Во время исследования следить за выражением лица пациента. Просить пациента поднять руки за голову. Попросить пациента скрестить руки на груди. |
Определение границ легких.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — исследование системы органов дыхания. Противопоказания: нет. Подготовить: гигиеническая обработка рук, руки согреть. дермограф. Подготовка пациента: 1. обнажить пациента до пояса. 2. положение стоя или сидя. Техника выполнения: Верхние границы легких спереди (высота стояния верхушек).
Верхние границы легких сзади.
Нижние границы легких.
Возможные осложнения: нет. Последующий уход:не требуется. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. Просить пациента поднять руки за голову. Попросить пациента скрестить руки на груди. |
Примечания: В норме верхняя граница легких (верхушек) спереди находится на 3 — 4 см. выше ключицы, сзади — на уровне остистого отростка VII шейного позвонка. Нижние границы легких у лиц нормостенического телосложения имеют следующее расположение:
| Место перкуссии | Правое легкое | Левое легкое |
| окологрудинная линии | Верхний край VI ребра | Не определяют |
| срединно-ключичная линия | VI ребро | Не определяют |
| передняя подмышечная линия | VII ребро | VII ребро |
| средняя подмышечная линия | VIII ребро | VIII ребро |
| задняя подмышечная линия | IX ребро | IX ребро |
| лопаточная линия | X ребро | X ребро |
| околопозвоночная линия | Остистый отросток XI грудного позвонка |
У пациентов астенического телосложения в норме нижние границы несколько ниже: по соответствующим линиям не на ребрах, а в межреберьях. У лиц гиперстенического телосложения они несколько выше.
Аускультация лёгких
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — исследование системы органов дыхания. Противопоказания: нет. Подготовить: 1. стетоскоп или фонендоскоп. 2. 70* спирт. Подготовка пациента: 1. обнажить пациента до пояса. 2. положение стоя или сидя, при необходимости – лежа. Техника выполнения:
Возможные осложнения: нет. Последующий уход:не требуется. Примечания: При аускультации в норме над легочной тканью выслушивается везикулярное дыхание; над гортанью, трахеей, в проекции бифуркации трахеи – бронхиальное дыхание. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. Попросить пациента поднять руки за голову. Попросить пациента скрестить руки на груди. |
Аускультация сердца.
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: — исследование системы органов кровообращения. Противопоказания: нет. Подготовить: 1. стетоскоп или фонендоскоп. 2. 70* спирт. Подготовка пациента: 1. обнажить пациента до пояса. 2. положение стоя или сидя, при необходимости – лежа. Техника выполнения: 1. Поставить раструб стетоскопа или фонендоскопа в точку аускультации митрального клапана — область верхушечного толчка. 2. В точку аускультации клапанов аорты — II межреберье справа у грудины. 3. В точку аускультации клапана легочного ствола — II межреберье слева у грудины. 4. В точку аускультации трехстворчатого клапана — нижний конец грудины, у основания мечевидного отростка грудины. 5. В дополнительную точку выслушивания аортального клапана, точку Боткина-Эрба — у места прикрепления Ш — 1У ребер к грудине слева. Возможные осложнения: нет. Последующий уход:не требуется. Примечания: В норме у здорового человека тоны сердца ясные, звучные. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. |
Глубокая пальпация живота.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — исследование системы органов пищеварения. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента:
Техника выполнения: Пальпация сигмовидной кишки. 1. Установить слегка полусогнутые пальцы правой руки параллельно сигмовидной кишке на границе средней и наружной третей линии, соединяющей пупок с передней верхней левой остью подвздошной кости. 2. Сместить кожную складку на вдохе к пупку. 3. На выдохе погрузить пальцы в брюшную полость, (пальцы «перекатываются» через сигмовидную кишку), скользить по ее поверхности кнаружи. Пальпация слепой кишки.
Пальпация восходящего и нисходящего отделов толстой кишки. (По методу В. Х. Василенко).
Пальпация поперечной ободочной кишки.
Возможные осложнения: нет. Последующий уход: не требуется. Примечание: У здорового человека отделы кишечника пальпируются в виде гладких, плотных, безболезненных смещаемых цилиндров. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. Спросить пациента, нет ли у него болей в животе. Попросить пациента дышать животом. Во время исследования следить за выражением лица пациента. Спросить пациента, не чувствует ли он болезненности или других неприятных ощущений во время исследования каждого из отделов кишечника. |
Пальпация печени.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — исследование системы органов пищеварения. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента:
Техника выполнения:
Возможные осложнения: нет. Последующий уход: не требуется. Примечание: В норме край печени не выступает из-под реберной дуги, край печени мягкий, острый, безболезненный. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. Во время исследования следить за выражением лица пациента. Попросить пациента «дышать животом», объяснить ему, как это делать. Спросить пациента, не чувствует ли он болезненности или других неприятных ощущений во время исследования. |
Определение наличия отеков.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — исследование системы органов мочевыделения, сердечно-сосудистой, эндокринной системы. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента:
Техника выполнения: 1. Отеки можно определять на стопах, лодыжках, голенях, крестце. 2. Сдавить большим пальцем мягкие ткани над костными образованиями в течение 3 — 5 секунд. 3. Проверить образование ямки на месте сдавливания. Появление ямки свидетельствует о наличии отека. 4. Определение отёков на лице проводят визуально, при этом уделяют внимание периорбитальной области. Возможные осложнения: нет. Последующий уход:не требуется. Примечания: В норме у здорового человека отеков нет. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. |
Определение признаков асцита.
| Практический аспект | Этико-деонтологический аспект |
Цель: диагностическая. Показания: — подозрение на скопление жидкости в брюшной полости. Противопоказания: нет. Подготовить:гигиеническаяобработка рук, руки согреть. Подготовка пациента:
Техника выполнения: Метод перкуссии.
Метод флюктуации.
Возможные осложнения:нет. Последующий уход:не требуется. Примечания: В норме у здорового человека свободной жидкости в брюшной полости нет. | Установить доброжелательные отношения с пациентом. Объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. |
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
источник
Изучение предметов терапевтического профиля занимает одно из главных мест в государственном образовательном стандарте, так как эти предметы создают основу деятельности медицинской сестры, фельдшера и акушерки. Практические манипуляции, отрабатываемые на занятиях терапевтического профиля, с одной стороны, закрепляют навыки, полученные в процессе изучения основ сестринского дела, а с другой стороны на этих манипуляциях базируется уход за больными с разными заболеваниями.
Данное учебное пособие является второй частью сборника алгоритмов практических манипуляций и имеет целью помочь студентам освоить навыки профессионального ухода за больными, подготовить студента к стандартизированной профессиональной деятельности. В пособие вошли вновь разработанные алгоритмы деятельности медицинской сестры по уходу за пациентами с терапевтической патологией, по подготовке пациентов к инструментальным и лабораторным исследованиям. При разработке данных алгоритмов учитывались новые требования к деятельности медицинской сестры.
Надеемся, что данное учебное пособие поможет не только студентам, но и молодым специалистам в начале их профессиональной деятельности, а также позволит способствовать преемственности в подготовке специалистов при совместной работе с ЛПУ.
Показания: исследование системы органов мочевыделения, сердечно-сосудистой, эндокринной системы.
Подготовить: кожный антисептик для обработки рук
2. Предложить лечь на спину или усадить.
1.Выполнить гигиеническую обработку рук, руки согреть.
2.Отеки можно определять на стопах, лодыжках, голенях, крестце.
3.Сдавить большим пальцем мягкие ткани над костными образованиями в течение 3 — 5 секунд.
4.Проверить образование ямки на месте сдавливания. Появление ямки свидетельствует о наличии отека.
5.Определение отёков на лице проводят визуально, при этом уделяют внимание периорбитальной области.
Последующий уход: не требуется.
Примечания: В норме у здорового человека отеков нет.
— установить доброжелательные отношения с пациентом
— объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения
— сдавливание проводить осторожно, не причиняя пациенту боли
— следить за реакцией пациента
Показания: подозрение на скопление жидкости в брюшной полости.
Подготовить: кожный антисептик для обработки рук.
2. Предложить лечь на кушетку, положение – на спине.
Провести гигиеническую обработку рук, руки согреть.
Палец-плессиметр поставить продольно по передней срединной линии живота.
Перкутировать к фланкам (отлогим местам) живота (при наличии жидкости в боковых отделах отмечается тупой перкуторный звук).
Попросить повернуться пациента на противоположный бок, не отнимая пальца-плессиметра перкутировать к пупку (при наличии асцита жидкость перемещается в область пупка, где отмечается тупой перкуторный звук).
Положить левую ладонь на правый фланк живота пациента.
Сомкнутыми пальцами правой руки наносить толчкообразные движения по левому фланку живота (при наличии в брюшной полости свободной жидкости левая рука ощущает колебания жидкости в виде волн).
Попросить ассистента ребром ладони надавить вдоль срединной линии в области пупка для исключения передачи колебаний через брюшную стенку (если ощущение колебаний сохранилось, значит в брюшной полости есть жидкость).
Последующий уход: не требуется.
Примечания: В норме у здорового человека свободной жидкости в брюшной полости нет
— установить доброжелательные отношения с пациентом
— объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения
источник
Предисловие
Изучение предметов терапевтического профиля занимает одно из главных мест в государственном образовательном стандарте, так как эти предметы создают основу деятельности медицинской сестры, фельдшера и акушерки. Практические манипуляции, отрабатываемые на занятиях терапевтического профиля, с одной стороны, закрепляют навыки, полученные в процессе изучения основ сестринского дела, а с другой стороны на этих манипуляциях базируется уход за больными с разными заболеваниями.
Данное учебное пособие является второй частью сборника алгоритмов практических манипуляций и имеет целью помочь студентам освоить навыки профессионального ухода за больными, подготовить студента к стандартизированной профессиональной деятельности. В пособие вошли вновь разработанные алгоритмы деятельности медицинской сестры по уходу за пациентами с терапевтической патологией, по подготовке пациентов к инструментальным и лабораторным исследованиям. При разработке данных алгоритмов учитывались новые требования к деятельности медицинской сестры.
Надеемся, что данное учебное пособие поможет не только студентам, но и молодым специалистам в начале их профессиональной деятельности, а также позволит способствовать преемственности в подготовке специалистовпри совместной работе с ЛПУ.
Определение наличия отеков
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания:исследование системы органов мочевыделения, сердечно-сосудистой, эндокринной системы. Противопоказания: нет. Подготовить: кожный антисептик для обработки рук Подготовка пациента: 1. Пациента раздеть. 2. Предложить лечь на спину или усадить. Техника выполнения: 1.Выполнить гигиеническуюобработку рук, руки согреть. 2.Отеки можно определять на стопах, лодыжках, голенях, крестце. 3.Сдавить большим пальцем мягкие ткани над костными образованиями в течение 3 — 5 секунд. 4.Проверить образование ямки на месте сдавливания. Появление ямки свидетельствует о наличии отека. 5.Определение отёков на лице проводят визуально, при этом уделяют внимание периорбитальной области. Последующий уход:не требуется. Возможные осложнения: нет. Примечания: В норме у здорового человека отеков нет. | — установить доброжелательные отношения с пациентом — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения — сдавливание проводить осторожно, не причиняя пациенту боли — следить за реакцией пациента |
Определение признаков асцита
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: подозрение на скопление жидкости в брюшной полости. Противопоказания: нет. Подготовить: кожный антисептик для обработки рук. Подготовка пациента: 1. Пациента раздеть. 2. Предложить лечь на кушетку, положение – на спине. Техника выполнения: Провести гигиеническую обработку рук, руки согреть. Метод перкуссии. 1. Палец-плессиметр поставить продольно по передней срединной линии живота. 2. Перкутировать к фланкам (отлогим местам) живота (при наличии жидкости в боковых отделах отмечается тупой перкуторный звук). 3. Попросить повернуться пациента на противоположный бок, не отнимая пальца-плессиметра перкутировать к пупку (при наличии асцита жидкость перемещается в область пупка, где отмечается тупой перкуторный звук). Метод флюктуации. 1. Положить левую ладонь на правый фланк живота пациента. 2. Сомкнутыми пальцами правой руки наносить толчкообразные движения по левому фланку живота (при наличии в брюшной полости свободной жидкости левая рука ощущает колебания жидкости в виде волн). 3. Попросить ассистента ребром ладони надавить вдоль срединной линии в области пупка для исключения передачи колебаний через брюшную стенку (если ощущение колебаний сохранилось, значит в брюшной полости есть жидкость). Последующий уход:не требуется. Возможные осложнения:нет Примечания: В норме у здорового человека свободной жидкости в брюшной полости нет | — установить доброжелательные отношения с пациентом — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения |
Пальпация селезенки
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания:исследование системы органов кроветворения. Противопоказания: нет. Подготовить: кожный антисептик для обработки рук Подготовка пациента: 1. Пациента раздеть, уложить на кушетку. 2.Положение пациента на спине или на правом боку, левая нога согнута в коленном суставе, кисти рук сложены вместе под правой щекой пациента. Техника выполнения: 1. Выполнить гигиеническую обработку рук, руки согреть. 2. Ладонь левой руки положить на боковой отдел левой половины грудной клетки пациента вдоль реберной дуги для ограничения ее подвижности. 3. Правой рукой со слегка согнутыми пальцами сместить кожу передней брюшной стенки от левой реберной дуги. 4. Погрузить на выдохе пациента пальцы правой кисти вглубь живота. 5. Предложить пациенту сделать глубокий вдох «животом», при этом селезенка смещается вниз к пальцам правой руки фельдшера. 6. При обнаружении селезенки определить степень ее увеличения, консистенцию, характер поверхности, наличие болезненности. Последующий уход:не требуется. Возможные осложнения: нет. Примечания: в норме селезенка не пальпируется. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — спросить пациента, не чувствует ли он болезненности или других неприятных ощущений. |
Пальпация щитовидной железы
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: исследование эндокринной системы. Противопоказания: нет. Подготовить: кожный антисептик Подготовка пациента: предложить пациенту встать лицом к медицинскому работнику, лучше лицом к источнику света. Техника выполнения: 1. Выполнить гигиеническую обработку рук, руки согреть 2. Левой рукой фиксировать шею пациента сзади, ладонь правой руки положить пальцами вверх на переднюю поверхность шеи. 3. Попросить больного поднять голову вверх. 4. Скользить пальцами вниз по поверхности щитовидного хряща и по дужке перстневидного хряща, пальпировать валик перешейка щитовидной железы. 5. Определить ширину, консистенцию, подвижность перешейка щитовидной железы при глотательных движениях. 6. Пальпировать поочередно боковые доли щитовидной железы сомкнутыми кончиками указательного, среднего и безымянного пальцев правой руки по направлению от щитовидного хряща к кивательной мышце. 7. Если боковые доли пальпируются, определить их размеры, плотность, однородность консистенции. Последующий уход:не требуется. Возможные осложнения: нет. Примечания: в норме при пальпации щитовидной железы боковые доли не определяются, перешеек пальпируется в виде гладкого, безболезненного валика плотноэластической однородной консистенции. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — попросить пациента сделать глотательные движения. — спросить пациента, не чувствует ли он болезненности или других неприятных ощущений. |
Аускультация лёгких
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: исследование системы органов дыхания. Противопоказания: нет. Подготовить: 1. Стетоскоп или фонендоскоп. 2. 70% спирт. 3. Кожный антисептик Подготовка пациента: 1. Пациента раздеть. 2. Положение стоя или сидя, при необходимости – лежа. Техника выполнения: 1. Выполнить гигиеническую обработку рук, руки и фонендоскоп согреть. 2. Фонендоскоп или стетоскоп прикладывать к строго симметричным точкам грудной клетки. 3. Начинать аускультацию с передней поверхности грудной клетки сверху вниз до уровня до уровня III ребра, далее только справа до нижней границы легких, при этом руки пациента опущены вдоль туловища. 4. Выслушивать боковые поверхности грудной клетки сверху вниз, руки пациента подняты за голову. 5. Выслушивать заднюю поверхность грудной клетки в надлопаточных областях, в межлопаточном пространстве, ниже углов лопаток, при этом руки пациента скрещены на груди. Последующий уход:не требуется. Возможные осложнения: нет. Примечания: При аускультации в норме над легочной тканью выслушивается везикулярное дыхание; над гортанью, трахеей, в проекции бифуркации трахеи – бронхиальное дыхание. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — попросить пациента поднять руки за голову. — попросить пациента скрестить руки на груди. |
Проведение бронхофонии.
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: исследование системы органов дыхания. Противопоказания: нет. Подготовить: 1.Стетоскоп или фонендоскоп. 2.70% спирт. 3. Кожный антисептик Подготовка пациента: 1. Пациента раздеть. 2. Положение стоя. Техника выполнения: 1. Выполнить гигиеническую обработку рук, руки и фонендоскоп согреть. 2. Фонендоскоп или стетоскоп прикладывать к симметричным участкам грудной клетки. 3. Пациента просить произносить слова, содержащие шипящие буквы. 4. Исследовать переднюю поверхность грудной клетки сверху вниз до уровня III ребра, далее только справа до нижней границы легких, при этом руки пациента опущены вдоль туловища. 5. Исследовать боковые поверхности сверху вниз, руки пациента подняты за голову. 6. Исследовать заднюю поверхность грудной клетки в надлопаточных областях, в межлопаточном пространстве, ниже углов лопаток, при этом руки пациента скрещены на груди. Последующий уход:не требуется. Возможные осложнения: нет. Примечания: у здорового человека при проведении бронхофонии слышна невнятная речь. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — попросить пациента поднять руки за голову. — попросить пациента скрестить руки на груди. |
Пальпация грудной клетки
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая — определение болезненности, эластичности грудной клетки, голосового дрожания. Показания: исследование системы органов дыхания. Противопоказания: нет. Подготовить: кожный антисептик Подготовка пациента: 1. Пациента раздеть. 2. Положение стоя или сидя. Техника выполнения: Провестигигиеническуюобработку рук, руки согреть. Определение эластичности грудной клетки. 1. Ладони рук положить: одну — на грудину, другую — на межлопаточное пространство. (При этом ладони рук должны располагаться параллельно друг другу и на одном уровне). 2. Толчкообразными движениями сдавить грудную клетку в переднезаднем направлении. 3. Ладони рук положить на симметричные участки боковых отделов грудной клетки. 4. Толчкообразными движениями сдавить грудную клетку в поперечном направлении. Определение болезненности грудной клетки. 1. Положить ладонные поверхности пальцев на симметричные участки правой и левой половин грудной клетки. 2. Последовательно пальпировать ребра и межреберные промежутки спереди, с боков и сзади. 3. Определить целостность и гладкость поверхности ребер, выявить болезненные участки. Определение голосового дрожания. 1. Ладони рук положить на симметричные участки грудной клетки. 2. Пациента просить произносить слова, содержащие букву «Р». 3. Исследовать переднюю поверхность грудной клетки (исключая область сердца), при этом — руки пациента опущены вдоль туловища. 4. Исследовать боковую поверхность грудной клетки, при этом руки пациента подняты за голову. 5. Исследовать заднюю поверхность грудной клетки в надлопаточных областях, в межлопаточном пространстве, ниже углов лопаток, при этом руки пациента скрещены на груди. Последующий уход:не требуется. Возможные осложнения: нет. Примечание: В норме у здорового человека грудная клетка эластичная, безболезненная, голосовое дрожание одинаковое на симметричных участках грудной клетки. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — спросить пациента, не чувствует ли он болезненности или других неприятных ощущений. — во время исследования следить за выражением лица пациента. — просить пациента поднять руки за голову. — попросить пациента скрестить руки на груди. |
Аускультация сердца.
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: исследование системы органов кровообращения. Противопоказания: нет. Подготовить: 1. Стетоскоп или фонендоскоп. 2. 70% спирт. 3. Кожный антисептик Подготовка пациента: 1. Пациента раздеть. 2. Положение стоя или сидя, при необходимости – лежа. Техника выполнения: 1. Провести гигиеническую обработку рук. 2. Раструб стетоскопа обработать 70% спиртом. Согреть стетоскоп в руках. 3. Поставить раструб стетоскопа или фонендоскопа в точку аускультации митрального клапана — область верхушечного толчка. 4. В точку аускультации клапанов аорты — II межреберье справа у грудины. 5. В точку аускультации клапана легочного ствола — II межреберье слева у грудины. 6. В точку аускультации трехстворчатого клапана — нижний конец грудины, у основания мечевидного отростка грудины 7. В дополнительную точку выслушивания аортального клапана, точку Боткина-Эрба — у места прикрепления Ш — 1У ребер к грудине слева. Последующий уход:не требуется. Возможные осложнения: нет. Примечания: в норме у здорового человека тоны сердца ясные, звучные. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — согреть стетоскоп в руках. |
Глубокая пальпация живота
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания:исследование системы органов пищеварения. Противопоказания: нет. Подготовить:кожный антисептик. Подготовка пациента: 1. Пациента раздеть. 2. Положение лежа на спине, ноги согнуты в коленях. Техника выполнения:провести гигиеническуюобработку рук, руки согреть. Пальпация сигмовидной кишки. 1. Установить слегка полусогнутые пальцы правой руки параллельно сигмовидной кишке на границе средней и наружной третей линии, соединяющей пупок с передней верхней левой остью подвздошной кости. 2. Сместить кожную складку на вдохе к пупку. 3. На выдохе погрузить пальцы в брюшную полость, (пальцы «перекатываются» через сигмовидную кишку), скользить по ее поверхности кнаружи. Пальпация слепой кишки. 1. Установить слегка полусогнутые пальцы правой руки параллельно слепой кишке на границе средней и наружной третьей линии, соединяющей пупок с передней верхней правой остью подвздошной кости. 2. Сместить кожную складку на вдохе к пупку. 3. На выдохе погрузить пальцы в брюшную полость, (пальцы «перекатываются» через слепую кишку), скользить по ее поверхности кнаружи. Пальпация восходящего и нисходящего отделов толстой кишки. (По методу В. Х. Василенко). 1. Левую руку положить под поясничную область. 2. Правой рукой производить пальпацию: установить полусогнутые пальцы правой руки параллельно восходящей и нисходящей кишке, сдвигать кожу по направлению к пупку. 3. Во время выдоха погрузить пальцы до задней стенки брюшной полости и скользить по ней кнаружи. Пальпация поперечной ободочной кишки. 1. Определить нижнюю границу желудка аускультативным методом. 2. Установить полусогнутые пальцы рук на 2 – 3 см. ниже этой границы по краям прямых мышц живота. 3. Сместить кожную складку на вдохе вверх. 4. На выдохе погрузить пальцы в брюшную полость до задней ее стенки, делать скользящие движения сверху вниз. Последующий уход: не требуется. Возможные осложнения: нет. Примечания: у здорового человека отделы кишечника пальпируются в виде гладких, плотных, безболезненных смещаемых цилиндров. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — спросить пациента, нет ли у него болей в животе. — попросить пациента дышать животом. — во время исследования следить за выражением лица пациента. — спросить пациента, не чувствует ли он болезненности или других неприятных ощущений во время исследования каждого из отделов кишечника. — при проявлениях болезненности пациента успокоить, слегка погладить по часовой стрелке в области живота. |
Пальпация печени
| Практический аспект | Этико-деонтологический аспект |
| Цель: диагностическая. Показания: исследование системы органов пищеварения. Противопоказания: нет. Подготовить:кожный антисептик. Подготовка пациента: 1. Пациента раздеть. 2. Положение лежа на спине. Техника выполнения: Провести гигиеническую обработку рук, руки согреть. 1. Определить перкуторно нижнюю границу печени по срединно-ключичной линии. 2. Положить ладонь и четыре пальца левой руки на правую поясничную область, большим пальцем левой руки сдавить реберную дугу спереди. 3. Ладонь правой руки положить плашмя на живот пациента, слегка согнув пальцы, ниже реберной дуги по срединно-ключичной линии. 4. Сместить кожу несколько вниз, во время выдоха больного постепенно погрузить пальцы в правое подреберье. 5. Предложить пациенту сделать глубокий вдох (при этом печень, опускаясь, выскальзывает из-под пальцев). 6. Определить физические свойства края печени (определить консистенцию, характер поверхности, наличие болезненности). Последующий уход: не требуется. Возможные осложнения: нет. Примечание: в норме край печени не выступает из-под реберной дуги, край печени эластичный, мягкий, ровный, безболезненный. | — установить доброжелательные отношения с пациентом. — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — во время исследования следить за выражением лица пациента. — попросить пациента «дышать животом», объяснить ему, как это делать. — спросить пациента, не чувствует ли он болезненности или других неприятных ощущений во время исследования. — при проявлениях болезненности пациента успокоить, слегка погладить по часовой стрелке в области живота. |
Пикфлоуметрия
| Практический аспект | Этико-деонтологтческий аспект |
| Цель:диагностическая. Показания:заболевания органов дыхания, бронхиальная астма. Противопоказания: нет. Подготовить: 1. Пикфлоуметр. 2. Мундштук. 3. Дезинфицирующий раствор. Подготовка пациента: 1. Диагностика проводится в положении пациента стоя. 2. Пикфлоуметр держат горизонтально. Техника выполнения: 1.Присоединить мундштук к пикфлоуметру. При этом необходимо убедиться, что стрелка прибора находится на нулевой отметке шкалы. 2.Предложить пациенту сделать глубокий вдох, затем обхватить мундштук прибора губами и сделать максимально быстрый и сильный выдох через рот. (Детям следует объяснить, что выдыхать нужно так, как будто гасишь свечи на праздничном торте праздника). 3.Выдыхаемый воздух оказывает давление на клапан прибора, который перемещает вдоль шкалы стрелку-указатель. Стрелка показывает пиковую скорость выдоха (ПСВ), обычно в литрах в минуту. 4.Отметьте полученный результат по шкале. 5.В одном исследовании делают три попытки, каждый раз возвращая стрелку на нулевую отметку. 6.Из трех полученных результатов выбирают наибольший (наилучший) и отмечают его в дневнике самонаблюдения. Оценка результатов: 1. Результаты пикфлоуметрии отмечаются на специальном графике или карте самооценки. 2. Ориентиром для сравнения очередного полученного результата является лучший показатель ПСВ. 3. Лучший показатель ПСВ определяется в течение 2—3 недель проведения ежедневной пикфлоуметрии. 4. Если показатели ПСВ низкие или колебания утреннего и вечернего значения ПСВ большие, значит, контроль над болезнью не достигнут. Критическими считаются: либо снижение показателей ПСВ на 20% от ваших лучших результатов, либо колебания ПСВ в течение дня более чем в 20% -м диапазоне. Последующий уход: 1. Использованный мундштук замачивается в дез. растворе. 2. Последующий уход за пациентом не требуется. Возможные осложнения:нет. Примечания: 1.Пикфлоуметрия будет информативной только в том случае, если ее проводить ежедневно и длительно. На основании эпизодических замеров нельзя сделать правильных выводов. 2.Измерение проводится утром сразу после пробуждения (в течение 5—10минут), вечером — перед сном. 3.Измерение всегда проводится перед приемом ингаляционных препаратов (по возможности не менее чем через 3—4 часа после приема бронходилататора). 4.Желательно проводить измерение в одни и те же часы. | — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. — спросить пациента о давности данного заболевания. — попросить пациента встать, успокоить его, объяснить ход манипуляции. — внимательно смотреть на пациента, показывать ему, как именно сделать вдох и выдох, придерживая при этом пациента за руку. — показать полученный результат пациенту — обучить пациента оформлению графика и карты самооценки. |
Промывание желудка
| Практический аспект | Этико-деонтологический аспект |
| Цель: лечебная и диагностическая. Показания: 1. По назначению врача и без такового. 2.Отравления недоброкачественной пищей, лекарствами, алкоголем, ядами. 3.Задержка пищи в желудке на почве стеноза его выходного отдела. 4.Застой пищевых масс в желудке. 5.Подготовка к операции, к рентгенологическому исследованию. Противопоказания: 1.Кровотечение из ЖКТ. 2.Воспалительные заболевания с изъявлениями в полости рта и глотки. 3.Цирроз печени. 4.Язвенная болезнь желудка и 12-перстной кишки. 5.Гипертоническая болезнь (криз), стенокардия, эпилепсия. 6. Бессознательное состояние пациента. Подготовить: 1. Желудочный зонд длиной 1,2 — 1,5м, диаметром 8 — 10 мм. 2.Резиновую трубку длиной 70 см, диаметром 8 — 10 мм. 3.Стеклянную соединительную трубку длиной 10— 15 см. 4.Стеклянную воронку ёмкостью 500- 1000 мл. 5.Кувшин. 6. 2 ведра, таз. 7.Кипяченую воду 10-12 литров t° 20 — 25°С. 8.Два клеёнчатых фартука. 9.Полотенце или пеленку. 10.Стерильные перчатки. 11.Маску. 12.Ёмкость с дезинфицирующим раствором. 13.Лоток. 14.Марлевые салфетки. 15.Чистую банку 250 мл. Подготовка пациента: 1. Установить доверительные отношения с пациентом. Объяснить ход процедуры и получить согласие на процедуру 2. Надеть клеёнчатый фартук на пациента и усадить его на стул, голову пациенту немного наклонить вперед, дать пациенту полотенце или пеленку. К ногам пациента поставить таз. Техника выполнения: 1.Провести гигиеническую обработку рук, надеть клеёнчатый фартук, маску, стерильные перчатки. 2.Определить расстояние, на которое следует ввести зонд пациенту (рост пациента минус 100см). Сделать метку на зонде. 3.Соединить желудочный зонд с резиновой трубкой при помощи стеклянной соединительной трубки. 4.Встать справа от пациента. 5.Попросить пациента дышать через нос и открыть рот. 6.Смочить слепой конец зонда кипяченой водой и положить правой рукой на корень языка пациента. 7.Предложить сделать несколько глотательных движении, левой рукой поддерживать свободный конец зонда, а правой рукой медленно проталкивать зонд по пищеводу в желудок до нужной отметки. Если пациент начинает кашлять, задыхаться — немедленно извлечь зонд (зонд попал в трахею или в гортань). 8. Доведя зонд до метки, подсоединить к свободному концу резиновой трубки воронку и опустить воронку до уровня колен пациента, держа её слегка наклонно. 9.Налить кувшином воду в воронку (500 мл-1 л), медленно поднять воронку на 25 — 30 см выше рта пациента. 10.Как только вода достигнет устья воронки, опустить воронку ниже уровня колен пациента. Заполнить воронку содержимым желудка (промывные воды). Проследить, чтобы из желудка выделялось жидкости не меньше, чем было введено. 11.Вылить содержимое воронки в ведро. 12.Повторить эту процедуру несколько раз, пока промывные воды не будут чистыми. 13.Осторожно извлечь зонд из желудка пациента с помощью полотенца или салфетки. 14.Дать пациенту прополоскать рот кипяченой водой. Обтереть вокруг рта салфеткой. Последующий уход: 1.Снять с пациента клеенчатый фартук, обеспечить покой в течение часа. 2. Для последующего бактериологического исследования собрать в стерильную банку порцию (около 200 мл) промывных вод. 3. Провести дезинфекцию промывных вод. 4. Снять клеёнчатый фартук, медицинские перчатки и поместить в дезинфицирующий раствор. 5. Вымыть и высушить руки. 6. Заполнить направление для исследования промывных вод, прикрепить его к наружной стенке банки, поместить в герметичную ёмкость для доставки в лабораторию. Возможные осложнения: 1.Механическая травма при введении зонда. 2.Кровотечение. 3. Ошибочное введение в дыхательные пути (удушье). | — спросить пациента о его самочувствии, успокоить пациента, если он испытывает страх перед манипуляцией -объяснить, что такое положение облегчит введение зонда в желудок — сказать пациенту, что сейчас вы введёте ему зонд в желудок и предупредить о возможных неприятных ощущениях -попросить пациента спокойно сидеть — спросить пациента о самочувствии -предупредить, что сейчас вы извлечёте зонд, и о возможных неприятных ощущениях — уточнить самочувствие пациента |
Сбор кала на скрытую кровь.
| Практический аспект | Этико-деонтологический аспект |
| Цель:диагностическая Показания: 1. По назначению врача. 2. Заболевания желудочно-кишечного тракта. Противопоказания: кровотечение из нижних отделов толстого кишечника. Подготовить: 1.Стерильные перчатки. 2.Стерильный шпатель. 3.Чистая сухая баночка. Подготовка пациента: 1.Назначается диета: за 3 дня до анализа из рациона пациента исключается мясо, свекла, продукты, вызывающие брожение (черный хлеб, яблоки, яйца и другие). 2.Нельзя чистить зубы. Техника выполнения: 1 Утром собирают свежевыделенный кал шпателем в чистую, сухую баночку в количестве 15-20 гр. 2. На баночку наклеивается направление с указанием Ф.И.О, возраст, диагноз, отделение или адрес. 3. При проведении анализа в лаборатории используется бензидиновая проба (реакция Грегерсена) и гваяковая проба (проба Вебер). Бензидиновая проба. 1. Используется раствор ацетата бензидина, который готовят перед употреблением (25 мл. бензидина гидрохлорида растворяют в 5 мл. 50% уксусной кислоты и добавляют 5 мл. 3% раствора перекиси водорода). 2. На предметное стекло наносят толстый слой кала и добавляют 2-3 капли реактива. 3.Перемешивают стеклянной палочкой. 4. В присутствие крови появляется сине-зелёное окрашивание. Учитывается окрашивание, появившееся в первые две минуты. Окрашивание спустя две минуты не учитывается. Упрощенная гваяковая проба: 1. Небольшое количество кала в виде мазка наносят на бумажный фильтр, в чашке Петри. 2. На мазок наносят по 2-3 капли уксусной кислоты, гваяковой настойки и перекиси водорода. 3. В присутствии крови появляется сине-зелёное окрашивание. Последующий уход:при необходимости выполняется обработка анального отверстия. Возможные осложнения:нет. Примечания: 1. Клиническое значение: Положительная реакция на скрытую кровь обнаруживается при язвенных, воспалительных и опухолевых процессах в желудочно-кишечном тракте. Положительная реакция может быть при употреблении в пищу рыбы, мяса, зеленых растений. 2.Наиболее эффективная проба с бензидином. | — объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения. -установить доброжелательное отношение с пациентом. -попросить пациента четко выполнить указания медсестры. |
1. Введение в медицинское право/Под ред. Саркисовой В.А. – Санкт-Петербург, 2010.
2. Государственный образовательный стандарт среднего профессионального образования в части государственных требований к минимуму содержания и уровню подготовки выпускников.
3. Гребенев А.Л. Пропедевтика внутренних болезней. — М.: Медицина,1995.
4. Евплов В.А. Справочник старшей (главной) медицинской сестры. – Ростов н/Д: Феникс, 2000.
5. Елина Н.К. Медицинская деятельность: виды, правовое регулирование/ Н.К. Елина. – Самара: АНО «Издательство СНЦ РАН», 2010.
6. Ивашкин В.Т., Султанов В.К. Пропедевтика внутренних болезней. Санкт- Петербург: Питер, 2000.
7. Межидов С. Вопросы этики и деонтологии при преподавании.// Специалист, 2010. — №6. – С.25-27
8. Методические указания по дезинфекции, предстерилизационной очистке и стерилизации изделий медицинского назначения от 30 декабря 1998 г. № МУ – 287 – 113.
9. Мухин Н.А., Моисеев В.С. Пропедевтика внутренних болезней. — : ГЭОТАР – Мед.2004.
10. Обуховец Т.П., Склярова Т.А., Чернова О.В. Основы сестринского дела. – Ростов н/Д: Феникс, 2008.
11. Обуховец Т.П., Склярова Т.А., Чернова О.В. Сестринское дело в терапии. – Ростов н/Дон: Феникс, 2002.
12. Поскотина М.И. Милосердие, общество, образование.// МС, 2010. -№5.-С.35-38
13. Пропедевтика клинических дисциплин/ Под ред. Аванесьянца Э.М., Ростов н/Дон: Феникс, 2002.
14. Рекомендации по организации практического обучения студентов средних медицинских и фармацевтических учебных заведений №15-12/93 от 10.04.2000г.
15. СанПиН 3.5.1378 – 03 «Санитарно – эпидемиологические требования к организации и осуществлению дезинфекционной деятельности».
16. СанПиН 3.5.2528-09 «Организация дезинфекционных и стерилизационных мероприятий в лечебно-профилактических организациях».
17. Справочник / под редакцией проф. А.И. Карпищенко. Медицинские лабораторные технологии и диагностика. – Санкт – Петербург: Интермедиа, 2002.
18. Теория и практика сестринского дела. В 2 томах./ Под редакцией С.В. Лапик, В.А. Саркисовой, В.А. Ступина – ФГОУ «ВУНМЦ Росздрава», 2008г.
19. Типовое положение «Об образовательном учреждении среднего профессионального образования (среднем специальном учебном заведении)» № 543 от 18.07.2008 г.
20. Учебное пособие /Серия «Медицина». Лабораторные методы диагностики.- Ростов н/Д: Феникс,2007.
21. Цынко Т.Ф. Диагностика заболеваний крови по анализам крови и мочи. – Ростов н/Д, Феникс, 2007.
22. Шкуренко Д.А. Общая и медицинская психология: Учебное пособие.- Ростов-на-Дону: «Феникс», 2002. – 352 с.
23. Этический кодекс медицинской сестры России.- Санкт-Петербург: Изд.-во «Артиком», 2010.
| Оглавление |
| Предисловие |
| Определение наличия отеков |
| Определение признаков асцита |
| Пальпация селезенки |
| Пальпация периферических лимфатических узлов |
| Пальпация щитовидной железы |
| Определение симптома Пастернацкого (поколачивания) |
| Определение подвижности нижних легочных краёв |
| Сравнительная перкуссия легких |
| Аускультация лёгких |
| Проведение бронхофонии |
| Топографическая перкуссия легких |
| Пальпация грудной клетки |
| Пальпация верхушечного толчка |
| Определение частоты сердечных сокращений |
| Аускультация сердца |
| Определение границ относительной тупости сердца |
| Поверхностная пальпация живота |
| Глубокая пальпация живота |
| Пальпация печени |
| Определение размеров печени по Курлову |
| Определение симптома Ортнера |
| Подготовка пациента к пункции плевральной полости |
| Пикфлоуметрия |
| Подготовка пациента к ирригоскопии, методика проведения |
| Подготовка пациента к колоноскопии, методика проведения |
| Подготовка пациента к эндоскопическому исследованию прямой и сигмовидной кишки (ректороманоскопия) |
| Подготовка пациента к рентгенологическому исследованию желудка |
| Подготовка пациента к проведению УЗИ органов брюшной полости |
| Промывание желудка |
| Фракционное зондирование желудка тонким зондом |
| Подготовка пациента к ФЭГДС, методика проведения |
| Дуоденальное зондирование |
| Подготовка пациента к холецистографии, методика проведения |
| Подготовка пациента к стернальной пункции |
| Подготовка пациента к экскреторной урографии, методика проведения |
| Особенности введения сердечных гликозидов |
| Разведение и введение антибиотиков |
| Особенности введения гепарина |
| Сбор мочи на общий анализ, оценка результатов |
| Сбор мочи по Нечипоренко, оценка результатов |
| Сбор мочи по Зимницкому, оценка результатов |
| Сбор кала на копрологию, оценка результатов |
| Сбор кала на скрытую кровь |
| Сбор мокроты на общий анализ, атипичные клетки, оценка результатов |
| Определение глюкозы и ацетона в моче экспресс — методом |
| Литература |
Для заметок
Предисловие
Изучение предметов терапевтического профиля занимает одно из главных мест в государственном образовательном стандарте, так как эти предметы создают основу деятельности медицинской сестры, фельдшера и акушерки. Практические манипуляции, отрабатываемые на занятиях терапевтического профиля, с одной стороны, закрепляют навыки, полученные в процессе изучения основ сестринского дела, а с другой стороны на этих манипуляциях базируется уход за больными с разными заболеваниями.
Данное учебное пособие является второй частью сборника алгоритмов практических манипуляций и имеет целью помочь студентам освоить навыки профессионального ухода за больными, подготовить студента к стандартизированной профессиональной деятельности. В пособие вошли вновь разработанные алгоритмы деятельности медицинской сестры по уходу за пациентами с терапевтической патологией, по подготовке пациентов к инструментальным и лабораторн
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
источник