Асцит при раке яичников — довольно распространённое осложнение. Выпот в брюшной полости может возникнуть и в первой стадии развития опухоли, и при распространённом заболевании, и манифестировать рецидив после радикального лечения.
Если проводится операция, для обнаружения злокачественных клеток обязательно делаются смывы с брюшной полости и берётся биопсия брюшины — настолько часто опухоли яичников сосуществуют с метастазами по брюшине.
При раке яичников, в отличие от всех прочих злокачественных опухолей органов и тканей, наличие асцита и метастазов в брюшину не означает IV стадию заболевания.
Частую ассоциацию асцита с любым размером злокачественной опухоли яичников зафиксировали в классификации символом «С» после обозначения каждой стадии: IС, IIС, IIIС. При стадиях IС и IIС злокачественные клетки находят в асцитической жидкости или смывах из брюшной полости. При III стадии всегда констатируется поражение брюшины опухолью, только при стадии IIIА – это микроскопические узелки, при IIIВ — опухоли до 2 см, соответственно, при стадии IIIС — метастазы более 2 см. Поэтому при всех стадиях рака яичников всегда проводят системное лечение – химиотерапию.
Асцит при раке яичников может достигать любых объёмов. Как правило, небольшой выпот без клинических проявлений не удаляют, он регрессирует на фоне системной химиотерапии. При раке яичников асцит редко очень большой, но живот бывает огромных размеров за счёт сочетания нескольких литров жидкости с большим массивом опухоли.
Асцит, мешающий нормальной жизни, обязательно эвакуируют. Из-за скопления жидкости может возникнуть одышка и отёки ног, нарушиться дыхание и питание – рвота только что съеденным и выпитым. В таких ситуациях обязательно выполняют лапароцентез.
Оптимальное лечение операбельного рака яичников с метастазами по брюшине не более 1 см предполагает и внутрибрюшинную терапию, для чего во время циторедуктивной операции устанавливают систему для внутриполостного вливания лекарственных препаратов – лапаропорт. Систему имплантируют в переднюю брюшную стенку на уровне VIII-IX межреберья, фиксируя к рёберной дуге. Порт-система без каких-либо осложнений стоит несколько месяцев, но непосвящённый в проблему вряд ли сможет её обнаружить. При неблагоприятном прогнозе первичного рака яичников можно обсудить вопрос о длительном сохранении установленного при первой операции лапаропорта.
По мировому стандарту каждые 3 недели дважды за курс химиопрепараты вводятся внутрь брюшной полости, таких курсов делается 6, а введений в брюшную полость суммарно – 12. В брюшной полости в непосредственной близости от опухоли создаются высокие концентрации препаратов. Время экспозиции активной лекарственной молекулы с опухолью несоизмеримо больше, чем при внутривенном введении, но и токсические реакции, индуцируемые препаратами, тоже могут быть продолжительными.
В крупных клинических исследованиях удалось увеличить терапевтическую концентрацию цисплатина в 20 раз, а таксола — в 1000 раз, что значимо повысило эффективность лечения, поскольку результат очень зависим от дозы вводимых лекарственных препаратов.
Брюшина активно всасывает химиопрепараты, они в значительной концентрации попадают в кровоток. Таким способом убивают «двух зайцев»: метастазы в брюшной полости непосредственно контактируют с химиопрепаратом, уничтожаются циркулирующие в крови опухолевые клетки и оказывается лекарственное воздействие на все существующие в организме узлы рака.
При рецидиве рака яичников, сопровождающемся выпотом в брюшную полость, также целесообразно устанавливать перитонеальный катетер. Это позволяет удалить избыточную жидкость и ввести химиопрепараты для уменьшения экссудации. В этом случае также не обходится без системного действия за счёт всасывания препаратов листками брюшины. Нередко сочетающийся с асцитом плеврит, регрессирует на фоне внутриполостной или системной химиотерапии без торакоцентеза.
В Европейской онкологической клинике действует специальное предложение на дренирование асцита в условиях дневного стационара — 50000 руб.
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Лечение асцита проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на онкогинекологии и знаем, что можно сделать.
источник
Яичники состоят из трех типов клеток:
- продуцирующих яйцеклетки и поэтому являющихся тотипотентными;
- синтезирующих гормоны;
- составляющих оболочку для всех типов клеток.
Опухоли возникают из любых клеток.
Опухоли яичников продолжают оставаться для гинеколога одной из самых трудных диагностических проблем из-за недостатка характерных симптомов. Отсутствие таких симптомов у большинства опухолей яичников обусловлено большим объемом брюшной полости, которая может вместить объемное образование без появления каких-либо признаков до достижения ими большого размера. Некоторые пациентки поступают с острыми симптомами тяжелой инфекции малого таза, перекрута или разрыва кисты яичника, но у многих пациенток клиническая картина развивается очень медленно. В значительной часта случаев большие опухоли случайно обнаруживают при обычном гинекологическом осмотре или проведении УЗИ малого таза по другим причинам.
Симптомы опухолей яичников:
- генерализованный абдоминальный дискомфорт;
- тупая боль в животе и диспареуния;
- увеличение объема живота;
- симптомы сдавления;
- мочевые симптомы, частые и императивные позывы к мочеиспусканию;
- снижение массы тела и общая слабость;
- метеоризм и диспепсия.
Лечение пациенток, поступающих с опухолями яичников, зависит от комбинации нескольких прогностических факторов.
- Возраст — одна из самых важных прогностических характеристик опухоли яичника.
- Менопаузный статус. В препубертатном и постменопаузном возрасте опухоли яичников необходимо считать патологией. Показано дальнейшее обследование и, возможно, хирургическое лечение. В репродуктивном возрасте дифференциальный диагноз опухоли яичников более сложный, и показания к хирургическому лечению определяют после тщательного обследования.
- Размер опухоли. Опухоль яичников размером >5 см, сохраняющаяся более 6-8 нед — показание к хирургическому лечению. Функциональные кисты яичников имеют размер 5 см чаще злокачественные, однокамерные жидкостные образования яичников меньшего размера практически всегда доброкачественные.
- Ультразвуковые признаки . Исследование комбинируют с цветной допплерографией кровотока. Наиболее вероятные признаки злокачественного новообразования — неровная поверхность капсулы, тесное прилегание к соседним структурам, неровные и утолщенные перегородки, вегетации, солидные участки с малым сопротивлением кровотоку. При необходимости в дальнейшем выполняют компьютерную томографию.
- Двусторонние опухоли яичников с асцитом и быстрым ростом очень подозрительны на рак.
- Характерные симптомы, связаные с происхождением опухоли, — эндокринные симптомы при гормон-секретирующей опухоли или хронической ановуляции, боль при эндометриоидных кистах и септические проявления при остром или подостром воспалении тазовых органов.
- Уровни опухолевых маркеров в сыворотке [СА125, раково-эмбриональный антиген (СБА), β-человеческий хорионический гонадотропин и АФП]. СА 125 помогает в дифференциальной диагностике некоторых доброкачественных и злокачественных опухолей, поскольку при большинстве эпителиальных раков яичников уровни СА125 повышены (обычно >100 МЕ/мл). При эпителиальном раке яичников I стадии уровни СА 125 в норме в 50% случаев. Кроме того, этот тест неспецифичен. Уровень СА 125 может быть повышен при эндометриозе, фибромиомах матки, дермоидных кистах и при раздражении брюшины по любой причине.
При отборе женщин, поступающих с опухолью яичников для хирургического лечения (то есть вероятность наличия рака яичника более 75%) в раковом центре рекомендуют использовать «индекс риска злокачественности» (RMI). Королевский колледж акушеров-гинекологов разработал руководство по использованию и интерпретации RMI.
RMI=U х М х уровень СА 125, где U — ультразвуковые признаки (0 — нет признаков, 1 — 1 признак, 3=2-5 признакам):
- многокамерная киста;
- солидные участки;
- метастазы;
- асцит;
- двусторонние поражения.
М — менопаузальный статус (пременопауза — 1, постменопауза — 3). Низкий риск злокачественного новообразования -значения 250.
Опухоли яичников разделяют на три основные группы: функциональные, неопухолевые и опухолевые.
По эпидемиологическим данным в репродуктивном возрасте наиболее распространены функциональные кисты яичников (фолликулярные кисты и кисты желтого тела), а также эндометриоидные и дермоидные кисты.
Желтое тело формируется после выхода яйцеклетки, и в случае зачатия поддерживает беременность до 63 сут гестации (при 28-суточном цикле). В большинстве случаев размер этой «кисты» достигнет 20-25 мм в диаметре. Большая часть кист яичников диаметром 5 см и менее регрессирует без какого-либо вмешательства, хотя целесообразно повторное УЗИ через 2-3 цикла. Пока размер кисты
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Доброкачественные опухоли яичников — это в первую очередь функциональные кисты и опухоли; большинство имеет бессимптомное течение.
Функциональные кисты развиваются из граафовых фолликулов (фолликулярные кисты) или из желтого тела (кисты желтого тела). Большинство функциональных кист имеют размеры в диаметре менее 1,5 см; немногие превышают 8 см, очень редко достигают размеров 15 см. Функциональные кисты обычно рассасываются спонтанно от нескольких дней до недель. В кисты желтого тела могут происходить кровоизлияния, которые, растягивая капсулу яичника, могут приводить к разрывам яичника.
Доброкачественные опухоли яичников обычно растут медленно и редко малигнизируются. Наиболее частые доброкачественные опухоли яичников — это доброкачественные тератомы. Эти опухоли также называются дермоидными кистами, потому что они происходят из всех трех слоев зародышевых листков и состоят, главным образом, из эктодермальной ткани. Фибромы, наиболее распространенные солидные доброкачественные опухоли яичников, характеризуются медленным ростом и размерами менее 7 см в диаметре. Цистаденомы могут быть серозными или муцинозными.

Большинство функциональных кист и доброкачественных опухолей имеют бессимптомное течение. Геморрагические кисты желтого тела могут вызывать боль или признаки перитонита. Иногда встречается очень сильная боль в животе при перекруте придатков матки или кист яичников размерами более 4 см. Опухоли часто обнаруживаются случайно, но их можно заподозрить также и при наличии симптомов. Необходимо выполнить тест на беременность, чтобы исключить эктопическую беременность.
Наиболее часто встречаются эпителиальные опухоли, дермоидные кисты (зрелые тератомы), фибромы яичников. Доброкачественные опухоли яичников (кроме гормонопродуцирующих) независимо от строения в своих клинических проявлениях имеют много общего. В ранних стадиях заболевание, как правило, протекает бессимптомно.
Эти опухоли составляют 75% от всех новообразований яичников. Цилиоэпителиальные и псевдомуцинозные цистаденомы яичников развиваются из мюллеровского эпителия.

Выделяют два вида серозных цистаденом: гладкостенные и папиллярные. Внутренняя поверхность гладкостенных серозных опухолей выстлана мерцательным эпителием. Данная цистаденома представляет собой тонкостенное образование шаровидной или овоидной формы с гладкой блестящей поверхностью, многокамерное или чаще однокамерное. Опухоль редко достигает очень больших размеров, содержит светлую прозрачную жидкость.
Папиллярные опухоли по морфологическому строению разделяются на грубососочковые папиллярные цистаденомы, поверхностные папилломы, аденофибромы. Различают эвертирующие опухоли, когда сосочки располагаются только на наружной поверхности капсулы; инвертирующие – только на внутренней поверхности капсулы; смешанные – когда сосочки располагаются и на внутренней и на наружной поверхности капсулы опухоли, при этом опухоль имеет вид «цветной капусты».
Особенности клинического течения папиллярных цистаденом: двустороннее поражение яичников, интралигаментарное расположение опухолей, асцит, разрастание сосочков по поверхности опухоли и брюшины, спаечный процесс в брюшной полости, часто встречаются нарушение менструальной и снижение репродуктивной функции. Заболевание протекает более тяжело при наличии эвертирующей формы и двустороннего процесса. В этих опухолях значительно чаще, чем в других, происходит злокачественное превращение.

Опухоль имеет овоидную или шаровидную форму, часто с неровной дольчатой (за счет выбухающих отдельных камер) наружной поверхностью. Капсула опухоли гладкая, блестящая, серебристо-белого или голубоватого цвета. В зависимости от характера содержимого (примесь крови, холестерина и др.) и толщины стенок опухоль может иметь разнообразную окраску – от зеленовато-желтой до коричневой. В большинстве случаев опухоль достигает значительных размеров. Гладкостенные муцинозные кистомы редко поражают оба яичника, имеют хорошо выраженную ножку. Межсвязочное расположение опухоли отмечается редко. Сращения с соседними органами необширные. Перекрут ножки гладкостенной муцинозной цистаденомы встречается в 20% случаев. Асцит при доброкачественных муцинозных опухолях отмечается у 10% больных.
Папиллярные муцинозные опухоли яичников, в отличие от папиллярных серозных, всегда имеют хорошо выраженную ножку. Этим цистаденомам часто сопутствует асцит, также их отличает выраженная склонность к пролиферации.
Гормонально-активными опухолями яичников (5% всех опухолей) называют новообразования, происходящие из гормонально-активных структур «женской» и «мужской» части гонады, секретирующей соответственно эстрогены или андрогены. Различают феминизирующие и вирилизируюшие опухоли яичников.
- Гранулезоклеточные опухоли – развиваются из клеток гранулезы атрезирующихся фолликулов. Частота их состаапяет 2-3% от числа доброкачественных опухолей. Около 30% гранулезоклеточных опухолей не обладают гормональной активностью, в 10% опухолей возможно злокачественное превращение. Чаще возникают в постменопаузе, менее чем 5% опухолей выявляется в детском возрасте.
Гистологически выделяют микро-, макрофолликулярные, трабекулярные и саркоматозные типы гранулезоклеточных опухолей, последние являются злокачественными.
- Тека-клеточные опухоли – образуются из тека-клеток яичников, частота их составляет около 1% среди всех опухолей. Опухоли обнаруживают чаще в возрасте постменопаузы. Имеют небольшие размеры. Опухоли солидного строения, плотные, на разрезе ярко-желтого цвета. К озлокачествлению не склонны.
Особенности клинического проявления феминизирующих опухолей яичников:
- в детском возрасте симптомы преждевременного полового созревания;
- в репродуктивном возрасте – нарушение менструальной функции по типу ациклических маточных кровотечений, бесплодие;
- в периоде менопаузы – исчезновение явлений возрастной атрофии наружных и внутренних гениталий, маточные кровотечения, повышенное содержание в крови эстрогенных гормонов.
Феминизирующие опухоли отличаются медленным ростом.
- Андробластома – встречается чаще у женщин 20–40 лет; ее частота составляет 0,2% среди всех опухолей. Опухоль образуется из мужской части гонады и состоит из клеток Лейдига и Сертоли.
- Арренобластома – опухоль из дистопированной ткани коры надпочечников; ее частота составляет 1,5–2%. Злокачественный рост отмечается в 20–25% случаев. Опухоль встречается чаще у молодых женщин – до 30 лет; имеет плотную капсулу, небольшие размеры, нередко повторяет форму яичника.
- Липоидоклеточная – состоит из липоидсодержащих клеток, при надлежащих к клеточным типам коры надпочечников, и клеток, напоминающих клетки Лейдига. Опухоль встречается наиболее редко среди вирилизирующих новообразований и, в основном, в климакте рическом периоде и постменопаузе.
Симптомы вирилизирующих опухолей:
С появлением вирилизирующей опухоли у женщины вначале происходит дефеминизация (аменорея, атрофия молочных желез, понижение либидо), а затем – маскулинизация (рост усов и бороды, облысение, снижение тембра голоса).
Частота этих опухолей среди всех опухолей яичников – 2,5%.
Фиброма яичника относится к опухолям стромы полового тяжа, к группе теком-фибром. Возникает из соединительной ткани. Опухоль имеет округлую или овоидную форму, часто повторяет форму яичника. Консистенция плотная. Встречается преимущественно в пожилом возрасте, растет медленно.
Клинически характерна триада Мейгса:
Опухоль Бреннера – редко встречающееся образование. Состоит из эпителиальных элементов, располагающихся в виде включений различной формы среди соединительной ткани яичника.
Из доброкачественных опухолей этой группы (10%) чаще встречается зрелая тератома (дермоид), которая имеет эктодермальное происхождение, высокодифференцированная. Опухоль может быть различного размера, имеет плотную гладкую капсулу, содержимое в виде жира, волос, зубов и т. д.
Другие опухоли этой группы (тератобластома и дисгерминома) относятся к злокачественным опухолям.
Большинство кист яичников размерами менее 8 см рассасываются без лечения; при этом необходима серия ультрасонографических исследований для подтверждения рассасывания кист.
Удаление кисты (овариальная цистэктомия) выполняется при наличии кист размерами более 8 см, которые сохраняются в течение более трех менструальных циклов. Выполняется удаление геморрагических кист желтого тела при наличии перитонита. Цистэктомия может быть выполнена путем лапароскопии или лапаротомии. При кистозных тератомах необходима цистэктомия. Такие доброкачественные опухоли яичников, как: фиброма, кистозная аденома, кистозная тератома размерами более 10 см и кисты, которые не могут быть хирургически удалены отдельно от яичника — показания к удалению яичника.
Синдром гиперстимуляции яичников (СГЯ) — ятрогенное осложнение, в основе которого лежит гиперергический неконтролируемый ответ яичников на введение гонадотропинов в циклах стимуляции овуляции и программах вспомогательных репродуктивных технологий.
источник
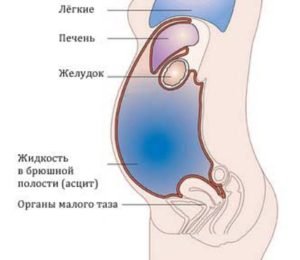
Возможность возникновения асцита брюшной полости у больных онкологией составляет около 10%.
Запомните! Осложнение в виде асцита при диагностируемой онкологии еще больше затрудняет лечение рака и ухудшает прогноз заболевания.
В переводе с греческого слово «асцит» имеет два значения — «брюхо» и «кожаный мешок». В народе это заболевание носит название «брюшная водянка». Это название болезнь получила в итоге чрезмерного накапливания жидкости в брюшной полости пациента.
- Прямой кишке (колоректальный рак);
- Толстой кишке;
- Молочных железах;
- Печени;
- Желудке и поджелудочной железе (также панкреатит);
- Органов малого таза.
Результатом появления асцитного осложнения является явное ухудшение работы сердца, легких, происходит сердечная и дыхательная недостаточность, а это ускоряет летальный исход.
Запомните! При диагностировании рака яичников риск образования водянки доходит до 40% случаев, и 50% женщин при таком диагнозе при наличии раковой опухоли погибает именно от асцита.
Заработать осложнения в виде асцита могут и женщины, и мужчины, все зависит от наличия основного ракового заболевания.
Запомните! В больше половине случаев (75%) у больных с диагнозом асцит имеется цирроз печени.
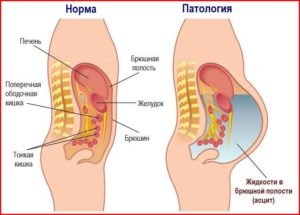
При раке матки и яичников (особенно после 3 стадии) велика роль обсеменения раковыми клетками, а осложнение асцитом сильно утяжеляет общее состояние пациентки, так, что они могут погибнуть при асците брюшной полости.
Также сдавливание опухолью печени может привести к повышению венозного давления, при котором водная составляющая крови сбрасывается и собирается в брюшной полости.
Так как отравление продуктами жизнедеятельности злокачественных новообразований может вызывать недостаток кислорода (воздуха), то почки реагируют на это снижением фильтрации, а это приводит к тому, что гормон гипофиза начинает задерживать натрий и воду.
Также провоцирующими причинами возникновения водянки при онкологии может стать анатомическая особенность строения организма, при которой близкое прилегание складок брюшины, вкупе с обилием кровеносных и лимфатических сосудов вызывают скоростное распространение раковых клеток на соседние ткани.
Кроме того есть еще и хилезный асцит, который может возникнуть при лимфоме брюшной полости. Он характеризуется выводом лимфы и эмульгированных жиров, которые проникают в кишечник и брюшную полость.
У пациентов с раковыми заболеваниями развитие асцита может произойти всего за несколько недель или пару месяцев. Больные могут ощущать симптомы скопления большого объема жидкости в животе. Основными симптомами, которые могут ощущаться, являются:
- Одышка даже в состоянии покоя, особенно лежа;
- Ощущение тяжести в животе распирающего характера;
- Нерезкие боли в области живота;
- Изжога (тошнота, рвота);
- Отрыжка после приема пищи.
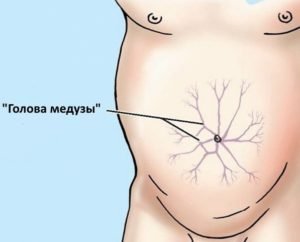
Если асцит является осложнением болезней печени, то можно увидеть характерный симптом «голова медузы» — плотные расширенные вены вокруг пупка.
Часты случаи выявление молодых женщин с запущенной злокачественной опухолью яичников (карциномой), которые были уверены в своей беременности, из-за прекращения менструации.
Собравшаяся жидкость в животе оказывает давление на опухоль, вызывая ее распад. Распространение метастаз по венам и сердечная недостаточность выражается тяжелым оттоком крови к сердцу, что чревато отечностью различных частей тела (ног, наружных половых органов).
Все такие симптомы не формируются изолированно, на главном месте остаются симптомы злокачественного новообразования. Но асцит нужно тоже лечить, так как с его появлением основная становится еще опаснее из-за возникновения других осложнений и асцит являет собой смертельную опасность для человека.
Не завися от причин появления, само течение болезни имеет три стадии, которые характерны для людей с раковыми заболеваниями:
- Транзиторная стадия характерна тем, что пациент чувствует лишь вздутие живота, а количество скопившейся жидкости составляет не больше 400 мл;
- Умеренная стадия характеризуется тем, что объем скопившейся в брюшной полости жидкости бывает до 5 литров, могут проявиться все описанные симптомы, возможно развитие осложнений;
- Напряженная стадия – асцит накапливает более 20 литров жидкости и считается резистентным. Эту стадию лечить мочегонными средствами не представляется возможным, может нарушаться работа сердца и дыхания, ее нужно откачивать.
Формирование асцита при раковой опухоли яичников возникает на последних стадиях рака, когда метастазы перешли на брюшную полость и печень. Жидкость, скапливающаяся в брюшной полости, увеличивает размер опухоли яичников, а это может обернуться разрывом (лопанием) яичника и выводом экссудата в брюшную полость. Осложнение в виде асцита при раке яичника приводит к отеканию нижней части живота, зоне гениталий, потом отеки могут перейти на ноги.
Вначале скопление жидкости не выражается как-то на самочувствии, но потом могут появляться сильные боли, которые могут восприниматься как приступы аппендицита. Чем раньше будет диагностирован асцит, и начато выведение (выкачивание) жидкости из полости, тем выше шансы на хороший исход лечения основной болезни и избавления от асцита. Причиной частой смертности у женщин при раке яичников является именно асцит (осложнение заболевания, а не сама болезнь).
Если основное заболевание довольно тяжелое, то появление асцита только усугубляет состояние и снижает шансы на выздоровление. Больше возрастает риск смертельно опасных осложнений. К таким можно отнести:
- Кишечная непроходимость;
- Геморроидальные кровотечения;
- Бактериальный перитонит (появление инфекции вызывает острое воспаление брюшины);
- Появление грыжи (в области пупка, в паху, с защемлением);
- Гидроторакс (с острой дыхательной недостаточностью) и т.д.
Все эти состояния могут развиваться внезапно или постепенно, но они представляют собой дополнительные проблемы при лечении пациента.
Тестовым образом можно определить наличие воды в брюшной полости. Для этого совершают толчковое движение рукой с одной стороны живота, при этом вторая рука должна ощутить волну в противоположном боку. Подтверждением этого теста служат проведение дополнительных исследований:
- УЗИ. Оно дает возможность выявить присутствие в брюшной полости свободной жидкости, и в то же время помогает проследить за изменениями во внутренних органах;
- Рентгенография и томография. Она выявляет жидкость при изменении положении тела;
- Лапароцентез. Эта процедура заключается в том, что прокалывают переднюю брюшную стенку для того, чтобы откачать жидкость с целью ее лабораторного анализа и для удаления ее из полости. Процедура является одновременно и диагностической и лечебной.
Иногда, если опухоль или метастазы поражают печень или желчевыводящие пути, у пациента может развиться желтуха. Повышаются АСТ и АЛТ, а уровень билирубина может достигать нескольких сот единиц. Внешне такого больного легко вычислить – у него желтые склеры глаз и кожа. При таком варианте болезни пациент получает еще интоксикацию организма. Помогают решению такой проблемы капельницы с глюкозой, употребление разных сорбентов. Вместо малоэффективного активированного угля лучше принимать «Полисорб» или «Энтеросгель». Также хороший эффект получается от применения мембранного плазмофореза.
Применение такого средства, как химиотерапия допустимо, так как это дает возможность уменьшить осложнения асцита, которое обусловлено генерализацией опухолевого процесса.
При рекомендации применять мочегонные средства (диуретики) не надо переусердствовать. При онкологических заболеваниях врачи рекомендуют пить больше жидкости для вывода из организма продуктов распада опухолевых клеток. Асцит накладывает ограничения на использование большого объема воды для питья, плюс к этому назначаются мочегонные лекарства, что также может повысить интоксикацию организма продуктами распада раковых новообразований. Поэтому считается возможным снижение массы тела на фоне приема диуретиков на 0,5 кг за сутки. Это происходит за счет вывода воды через мочу, когда вы посещаете туалет.
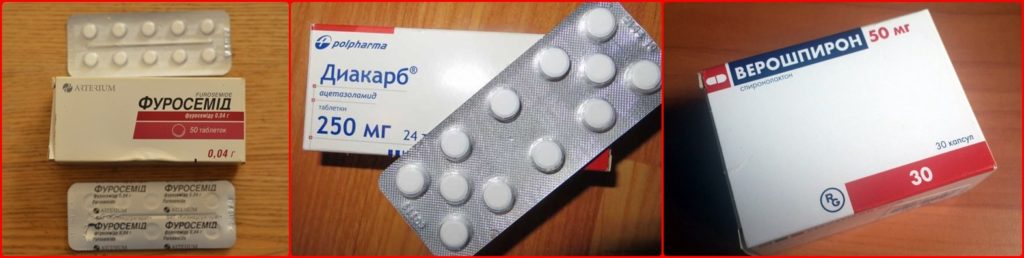
Назначение определенного лекарства мочегонного направления и дозировка остаются в ведении врача. Нельзя самостоятельно менять препарат и составлять свою схему приема лекарств. Самыми действенными признается комбинация из «Верошпирона», «Диакарба» и «Фуросемида».
«Верошпирон» является калийсберегающим средством, в его составе присутствует гормон надпочечников (спиронолактон), который помогает избавляться от лишней жидкости без потери калия. Действие лекарства начинается после 2-5 суток спустя начала лечения, а остаточный эффект от действия лекарства продолжается спустя три дня после прекращения приема лекарства.
«Диакарб» относится к целевым препаратам. Он особенно рекомендуется в целях предупреждения отека мозга, но не так эффективен в процессе вывода мочи. Лекарство начинает работать спустя 2 часа после начала употребления лекарства. Работает лекарство, блокируя фермент карбоангидразы в составе тканей почек и мозга.
«Фуросемид» («Лазикс») относят к петлевым диуретикам. Его работа основана на блокировке обратного всасывания натрия и хлора в канальце и петле Генле (выводящего аппарата почек), но в тоже время он выводит калий.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
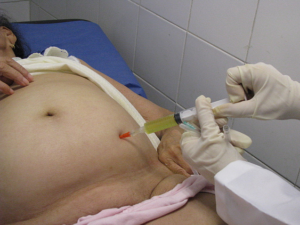
Самым частым методом лечения асцита является лапароцентез (пункция брюшной полости). Этот метод считается хирургическим, хотя им в полной мере владеют и терапевты в специализированных отделениях.
Методика заключается в следующем. Сидящему на стуле больному обрабатывается место живота вокруг пупка йодом. Далее в место, расположенное на 2 см ниже пупка вводят новокаин (для анестезии) и делается прокол брюшной стенки троакаром (специальным инструментом). Присоединяется трубка и начинается откачивание жидкости из брюшной полости самотеком. За один раз удаляют около десяти литров жидкости. На фоне уменьшающегося живота делают стягивание простыней, чтобы предотвратить коллапс. Если не представляется возможности сразу убрать большой объем жидкости, то вставляют дренажную трубку до следующего раза. Процедуру откачки воды можно делать повторно несколько дней подряд.
Главным условием проведения такой процедуры является стерильность, так как есть большой шанс получить заражение брюшины и перитонит.
Процедура лапароцентеза (абдоминального парацентеза) исключается при:
- Выраженном метеоризме;
- Удалении грыжи в период восстановления;
- Спаечной болезни брюшной полости.
Также возможны следующие хирургические вмешательства паллиативного характера:
- Перитонеовенозное шунтирование. Оно заключается в том, что брюшная полость соединяется с верхней полой веной, по этой трубке при дыхании пациента жидкость идет в венозное русло;
- Оментогепатофренопексия. Этот метод заключается в иссечении сращенной передней брюшной стенки и сальника и подшивании его к диафрагме или печени (если сальник не дает провести лапароцентез);
- Деперитонизация. Здесь предполагается иссечение участков брюшины для того, чтобы обеспечить дополнительные пути вывода жидкости.
Для лечения этого осложнения применяют и народные средства, которые должны уменьшить асцит при онкологических заболеваниях. Традиционная медицина относится к таким методам лечения не одобрительно, поскольку многие онкобольные, начав лечение народными методами, бросают основное лечение. Но этот способ имеет смысл, когда реальных результатов от классических методов лечения не наблюдается. Вот некоторые растения, которые, по мнению народных целителей, могут помочь в данном виде заболевания:
- Аир болотный (корень);
- Астрагал перепончатый;
- Копытень (корень);
- Княжик сибирский;
- Молочай;
- Сабельник болотный.
Но врачи, все же, могут рекомендовать в дополнение к основным лекарствам и пить дома мочегонные сборы из трав, произрастающих в средней полосе России:
- Березовые почки (а также сок березы);
- Календула (цветки);
- Липа (цветки);
- Зверобой;
- Душица;
- Чабрец;
- Расторопша;
- Мята;
- Пустырник;
- Мелисса;
- Шалфей.
Но употреблять растительные сборы рекомендуется с разрешения врача и под его наблюдением и только в совокупности с основным лечением.
В первую очередь, лечение асцита должно заключаться в подавлении роста раковых клеток в брюшине. В этом случае возможно восстановление функции всасывания жидкости. Но фактически химиотерапия помогает только уменьшить асцит, если новообразования локализованы в кишечнике, а при расположении опухолей в печени, желудке, яичниках или матке, результатов не наблюдается.
Оптимальным остается вариант контроля скапливания и выведения жидкости вместе с продуктами питания и также принятие мочегонных препаратов (диуретиков). Также имеет смысл держать диету, которая предполагает бессолевое питание (с разрешения врача можно досаливать еду в тарелке). Рекомендуется исключить из питания жирную, острую пищу, жареные блюда. Объем жидкости, разрешенной к употреблению, должен рассчитываться по диурезу (объемы выделенной за сутки мочи). В пище должны обязательно быть продукты, которые в достаточной мере обеспечивают организм белком и калием. Содержание этих веществ есть в следующих продуктах:
- Нежирное отварное мясо и рыба;
- Овсяная каша;
- Картофель (запеченный);
- Творог, кефир;
- Морковь, шпинат;
- Компот из сухофруктов (изюма и кураги).
При употреблении всех этих продуктов также необходимо учитывать возможность их использования при основном заболевании.
Жидкость в брюшной полости на фоне развивающейся онкологии – очень нехороший признак. Она содержит много раковых клеток, а это значит, что высока вероятность, что рак поразит всю брюшину и распространится по всему организму.
Часто вместе с этим заболеванием может развиться плеврит (скопление жидкости в легких), это тоже очень нехороший признак, что повышает риск летального исхода больного.
Общий показатель выживаемости людей с диагнозом асцит при наличии онкологического заболевания – неутешителен. Половина пациентов с этим диагнозом проживает только два года. Окончательный исход бывает чуть меньше или больше этого срока – это зависит от характера ракового заболевания, реакции пациента на лечение, наличия хронических заболеваний.
Если асцит диагностирован в начальной стадии – лечение проходит значительно эффективнее, и он вполне излечим. Поэтому целесообразно предусматривать ранее диагностирование осложнений при терапии онкологических заболеваний.
При диагнозе водянка живота (асцит) у родственницы сильно отекают ноги, каков может быть диагноз продолжительности жизни (сколько осталось жить)?
Когда у человека есть отек в области живота или легких – это очень плохой признак – такой больной долго не проживет. Но при онкологии также могут отечь ноги, и это не является признаком скорой смерти, с такими отеками можно бороться.
Лечение асцита занимаются разные врачи, в зависимости от причины возникшей патологии.
Может ли возникнуть асцит при панкреатите?
При воспалении поджелудочной возможно нарушение ее функций, что приводит к выбросу ферментов в желудок и кишечный тракт, а позже при повреждении сосудов железы и кишечника они могут проникнуть в брюшину и скапливаться там. Эта патология называется панкреатогенный асцит.
Что такое серозный выпот? Из чего он образуется?
Брюшина покрыта серозным покровом, который может всасывать и выделять большой объем жидкости. Если произошло какое-то раздражение (механическое, термическое, или другое), то в брюшной полости образуется серозный выпот. Он может рассасываться при благоприятных условиях, но при попадании инфекций, может превратиться в гнойный. Тогда получит развитие гнойное воспаление брюшины.
Бывает ли повышение температуры при асците?
Да, при асците возникает, так называемая, субфебрильная (невысокая постоянная) температура.
источник
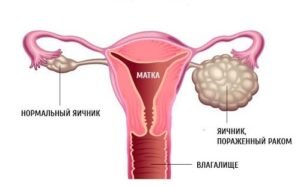
Часто рак яичников осложняется асцитом. Он может развиваться на любой стадии недуга. Патология проявляется в виде отека нижней части живота, конечностей и наружных половых органов. В жидкости, заполняющей определенную зону, содержится очень много клеток, которые приводят к некрозу тканей и распространению заражения.
Среди женских общих патологий онкология яичников является не самой распространенной, но серьезной. Процент выживаемости пациенток низкий, поскольку зачастую диагностика происходит на поздних стадиях.
Нередко в гонаде злокачественного новообразования образуется асцит. Если рассматривать с точки зрения физиологии, в брюшной полости находится постоянно циркулирующая жидкость. Когда лимфатические узлы поражаются, процесс нарушается и происходит накапливание эксудата. В результате живот у женщины резко увеличивается.
Внимание! Причиной нарушения стандартного процесса становится злокачественная опухоль. Она провоцирует неправильную работу листков брюшины, а сама зараженная жидкость разносит метастазы по организму.
В брюшине все органы находятся близко друг к другу. Также все они имеют контакт с жидкостью.
Выделяют несколько факторов, из-за которых развивается асцит:
- закупорка лимфоузлов раковыми клетками;
- кровеносные сосуды меняют показатели проницаемости;
- в брюшине усиливается функция секреции;
- метастазы расположены рядом с ключевыми органами и тканями.
Когда у пациентки выявляется третья стадия рака, то метастазы будут находиться в брюшине. При любом прогнозе асцит как осложнение при онкологии требует лечения.
Еще до того, как женщина начинает замечать, что ее живот увеличился в размере, она чувствует дискомфорт в области яичников.
Также у нее фиксируются чувство распирания.
Некоторые путают признаки с симптомами нарушения кишечной деятельности, но на самом деле это не так.
На этой стадии визуально живот еще не увеличен, но, надевая одежду, девушка замечает, что она становится мала. Особое внимание падает на расширенную талию. Некоторые на приеме у врача жалуются, что становится трудно самостоятельно обуваться или даже просто наклониться. Спустя время появляется отдышка, даже если отсутствует физическая нагрузка.
Когда о раке уже известно, то эти симптомы помогают понять, что заболевание прогрессирует. Скорее всего, будет диагностирована третья стадия.
Итак, общие симптомы асцита следующие:
- боль в животе, его вздутие;
- нарушения в работе ЖКТ;
- запор;
- женщина может худеть, ее вес увеличивается из-за жидкости, попавшей в брюшину;
- образование пупочной грыжи;
- выпадение прямой кишки;
- появление геморроя;
- скопление газов;
- признаки интоксикации;
- затрудненное дыхание;
- при употреблении маленького количества пищи появляется чувство насыщения.
Если заболевание прогрессирует, то может появиться ряд осложнений, которые нередко приводят к смерти пациентки в случае отсутствия своевременного и правильного лечения.
Речь идет о следующих факторах:
- воспаление брюшной полости. Видимого дефекта здесь не наблюдается. Бактериям просто открывается путь в брюшину через стенки петель кишечника. Осложнение может быть в виде перитонита.
- Сердечная недостаточность. В брюшной полости скапливается огромное количество жидкости, что приводит к сдавливанию кровеносных сосудов. В результате кровь может перестать попадать туда. Медленное протекание асцита заставляет активироваться в сердце компенсаторные механизмы, которые заключаются в нарастании волокон мышц. Когда осложнение развивается быстро, сердце не хватает времени оперативно приспособиться к новой нагрузке.
- Гидроторакс. Под этим термином понимают скопление в грудной клетке жидкости. Она переходит в сосуды диафрагмы, а это затрудняет дыхание.
- Дыхательная недостаточность. Это состояние развивается на фоне ограничения функционирования диафрагмы по причине повышения давления. Если не обращать внимания на проблемы, то появится одышка, синюшность наружных покровов, снижению уровня кислорода в крови.
- Диафрагмальная грыжа. Орган или ткань из-за дефекта диафрагмы выпячивается. Тогда давление в брюшине начинает расти. Выпячиваться могут кишечные петли, желудок или серозная оболочка.
- Кишечная непроходимость. Она развивается на фоне сдавливания петель. Выше этого места начинают скапливаться каловые массы, наблюдается усиленная моторная активность кишечника, выливающаяся в боли в животе. Нередко может наступить паралич кишечника.
Важно! Чтобы не допускать осложнений, нужно обратиться к врачу для назначения должного лечения.
Асцит при раке яичников обычно протекает в четыре стадии:
транзиторный. Здесь количество транссудата фиксируется на уровне 400 миллилитров. Диагностируется патология на МРТ и УЗИ. Симптоматика в основном отсутствует, поскольку внутренние органы продолжают выполнять свои ключевые функции.
Не угрожает жизни пациентки;
- умеренный. В этом случае объем жидкости порой достигает уровня четырех литров. Определяется она при перкуссии;
- напряженный. Показатель увеличивается до 10 — 15 литров. Состояние больной оценивается как крайне тяжелое, она нуждается в оперативной госпитализации. На этом этапе происходит нарушение в работе внутренних органов;
- рефрактерный. Прогноз на данной стадии весьма неблагоприятный. Живот постоянно растет в объеме, несмотря на лечение.
Независимо от стадии протекания, эффективную терапию может назначить только профильный специалист.
Сначала доктор проводит опрос пациентки, в ходе которого фиксирует все симптомы. Далее он переходит к осмотру:
- прощупывается брюшная стенка;
- слушается живот фонендоскопом;
- выполняется простукивание;
- гинекологический осмотр.
Справка! Обычно живот напоминает форму шара, нередко нижняя часть свисает, а пупок выпучен наружу.
При простукивании прибором звук будет казаться тупым, а при прослушивании врач отметит затихание кишечных шумов.
Инструментальные и лабораторные методы:
- УЗИ: с помощью исследования врач выявляет наличие свободной жидкости в брюшине;
- лапароскопия брюшной полости. Позволяет узнать, в каком состоянии находятся внутренние органы, взять биоматериал на анализ;
- лапароцентез. Выполняется под местной анестезией. Хирург делает прокол, если имеется жидкость, она вытекает. Этим и подтверждается диагноз;
- скрининг органов грудной клетки. Тут отслеживаются изменения сердечной деятельности;
- КТ и МРТ брюшной полости (в редких случаях);
- сдача биохимического анализа крови для определяния уровня белков;
- коагулограмма. Позволяет изучить характеристики свертывания крови;
- определение в венозной крови уровня фетопротеина, чтобы выявить поражение печени;
- исследование жидкости под микроскопом.
Когда лечение уже начато, врач должен постоянно контролировать вес пациентки. За сутки потеря составляет 500 граммов. Принимается во внимание дневной рацион и объем жидкой пищи.
Удалить свободную жидкость не сложно, но причины асцита останутся. Общие назначения являются следующими:
- постельный режим;
- специальная диета;
- в отдельных случаях ограничивается прием жидкости до литра в сутки.
Лечение необходимо начать как можно раньше — рекомендованный период после постановки диагноза составляет две недели. В противном случае не исключены осложнения. Основные способы лечения следующие:
- консервативное. Используются диуретические средства для уменьшения экссудата.
- Лапароцентез. Он представляет собой малоинвазивную операцию, где все манипуляции проводятся под контролем УЗИ. С помощью установленного дренажа вытекает всё лишнее. Однако присутствует риск образования спаек, метеоризм.
- Полостная операция.
Еще одним видом лечения выступает химиотерапия, которая помогает подавить рост раковых клеток. Также улучшается процесс всасывания жидкости. Способ эффективен в 40 — 60% случаях.
- инфузиозная терапия;
- повышение иммунитета;
- радиотерапия.
Важно! Улучшить состояние больной поможет правильное питание.
Наряду с традиционной применяются методы народной медицины:
- стручковая фасоль;
- петрушка;
- сушеные корни дягиля;
- мать-и-мачеха.
Использование травяных отваров служит поддержкой основных методов, их нельзя употреблять в качестве основных терапевтических средств.
Асцит при раке яичников во многом усугубляет течение заболевания. Нередко он приводит к таким последствиям:
- проблемы с сердцем;
- перитонит;
- обильные маточные кровотечения;
- респираторная недостаточность.
Процесс лечения затрудняется, если пациентке больше 60 лет. Здесь может наблюдаться цирроз печени, низкое давление, сахарный диабет, в результате метастазы будут распространяться быстрее.
Сколько живут пациентки? Прогноз зависит от стадии прогрессирования заболевания. Третья стадия, осложненная асцитом, характеризуется пятилетней выживаемостью у 11% пациенток. На последней стадии количество снижается до 4%.
Таким образом, асцит — скопление лишней жидкости в брюшной полости, которое приводит к большому количеству осложнений. Если не лечить патологию, не исключен летальный исход. Терапию должен проводить гинеколог и онколог.
Процент выживаемости пациенток гораздо выше на начальных стадиях рака.
источник
Асцит представляет собой накопление жидкости (экссудата, транссудата) в брюшной полости. Данное состояние является вторичным процессом, как осложнение основного заболевания. Асцит при раке яичников наблюдается на 3-4 стадиях вследствие прогрессии болезни и поражения брюшины.
Рак яичников диагностируется у 5% случаев среди всех раковых заболеваний, а в гинекологической практике встречается несколько реже, чем рак тела и шейки матки. Что касается такого осложнения, как асцит, то он регистрируется практически в 90% случаев на поздних стадиях онкозаболевания яичников, из которых в 60% является причиной летального исхода.
Опасность напрямую связана с объемом транссудата в брюшной полости. Чем его больше, тем выше внутрибрюшное давление, что воздействует на диафрагму и приподнимает ее в сторону грудной полости.
Вследствие этого уменьшается дыхательная экскурсия легких, сокращается их вентилируемая площадь, развивается дыхательная недостаточность. Симптоматически она проявляется одышкой, «синюшностью» кожных покровов, головокружением и слабостью.
Кроме того, нарушается сердечная деятельность, замедляется кровообращение и отмечается органная дисфункция. Из-за накопления большого объема транссудата в кровеносном русле снижается концентрация белка, что провоцирует появление отеков. Также, наблюдаются водно-электролитные нарушения.
Брюшная полость выстилается брюшиной, которая в норме продуцирует небольшое количество жидкости. Она необходима для обеспечения двигательной активности кишечных петель и предотвращения слипания органов. Затем она всасывается обратно брюшиной, в результате чего наблюдается ее постоянная циркуляция.
Таким образом, брюшина обладает секреторной, всасывающей и защитной функциями, которые при определенных условиях изменяются или вовсе утрачиваются.
При злокачественной болезни яичников преобладание секреторных процессов отмечается при раковой интоксикации и поражении брюшины метастазами. Патогенез асцита обусловлен сложным комплексом метаболических, воспалительных и гемодинамических расстройств, из-за чего происходит пропотевание транссудата и его скопление.
Причинами избыточной продукции и скопления транссудата у женщин с раком яичников являются:
- изменение проницаемости кровеносных сосудов;
- повреждение лимфатических сосудов;
- метастатическое поражение брюшины;
- дисфункция брюшины.
Все вышеперечисленные состояния развиваются вследствие прогрессии злокачественного процесса в яичниках.
При появлении асцита пациентка начинает ощущать боль в животе. Она замечает, что живот увеличился в объеме (визуально или при попытке застегнуть брюки, юбку). Также может беспокоить слабость и небольшая одышка.
На основании этих признаков можно сделать вывод, что раковый процесс прогрессирует и уже достиг 3 стадии.
Женщину беспокоит болевой синдром, связанный как с накоплением транссудата, так и распространением злокачественной опухоли на соседние органы.
Помимо этого, наблюдается дисфункция пищеварительного тракта в виде вздутия, тошноты и запоров. Возможно присоединение дизурических признаков (частое болезненное мочеиспускание) и повышение температуры до 38 градусов.
Несмотря на то, что при раковых болезнях наблюдается потеря веса, при асците, наоборот, вес увеличивается пропорционально жидкостному объему. Так, появляется выраженная одышка, отеки и затрудняется двигательная активность. Также, возможно формирование пупочной грыжи, геморроя и выпадение прямой кишки.
Объем асцитической жидкости может превышать 10 литров.
Лечением асцита вследствие рака яичников занимаются онкологи и гинекологи. При увеличении окружности живота, усилении болевых ощущений, появлении отеков и слабости, необходимо обратиться к врачу. Данные симптомы свидетельствуют о прогрессии заболевания, что требует коррекции лечебной терапии.
Благодаря дополнительным инструментальным методикам (УЗИ, томография) врач оценивает распространенность онкологического процесса, объем транссудата и состояние окружающих органов. Кроме того, возможно проведение пункции с целью исследования жидкости на наличие раковых клеток и определения количества теряемого белка.
Основное лечение заключается в устранении причины, то есть – лечении рака яичников. С этой целью на 3 и 4 стадиях проводят оперативное вмешательство, удаляя часть опухолевого конгломерата, и курсы химиотерапии.
Для уменьшения жидкостного объема назначаются мочегонные средства (“Верошпирон”, “Фуросемид”), гепатопротекторы, растворы альбумина и аминокислот (“Гепасол”).
Также, возможна пункционная аспирация жидкости (лапароцентез), за один сеанс которой допускается эвакуация не более 5-ти литров. При необходимости устанавливаются перитонеовенозные шунты, накладываются портокавальные анастомозы, удаляется селезенка или производится пересадка печени.
Появление асцита существенно ухудшает прогноз и усугубляет течение ракового заболевания. Он может привести к перитониту (при присоединении инфекции), кровотечениям, кардиальной или респираторной недостаточности.
Затрудняет процесс лечения возраст пациентки старше 60-ти лет, низкое артериальное давление (ниже 80/50), ренальная недостаточность, диабет, цирроз печени и распространенное метастатическое поражение.
Когда диагностируется асцит при раке яичников, прогноз зависит от стадии онкозаболевания, морфологической структуры и степени дифференцировки опухоли. Так, на 3 стадии онкопатологии с наличием асцита, 5-ти летняя выживаемость составляет около 11%, а на 4 – не превышает 5%.
источник
Онкологическим заболеваниям подвержены все слои населения. Но, есть исконно женские болезни. К ним относится рак яичников, рак тела и шейки матки.
Рак яичников не имеет такого широкого распространения, как другие злокачественные новообразования. Но смертность от него стоит на первом месте по сравнению с другими женскими онкологическими заболеваниями.
Рак яичников относится к злокачественным новообразованиям. Развитие опухоли начинается из ткани пораженного органа. Заболевание имеет 4 стадии развития. На 3-4 стадии при этом патологическом процессе, происходит образование такого грозного осложнения как асцит. Он и является в большинстве случаев причиной смерти (50%-60% от общего числа заболевших).
Асцит – это процесс образования и накопления неспецифической жидкости в брюшной полости. Заболевание не самостоятельное, а существует как отдельный патологический процесс, который является спутником многих раковых опухолей.
Выделяемый экссудат является отфильтрованной плазмой крови, которая по ряду специфических причин выделилась в брюшную полость. При раке яичников вероятность появления патологического выпота достигает 40%.
При таком онкологическом заболевании как рак яичников, появление асцита связанно с нарушением процесса выделения и всасывания экссудата.
При физиологическом функционировании всех систем организма, в полости брюшины находится незначительное количество экссудата, который там циркулирует. Благодаря ее помощи, не происходит процесса слипания внутренних органов.
Перистальтика кишечника будет происходить без трения петель между собой. Процесс всасывания экссудата происходит там же, где он и вырабатывается. Здоровый организм самостоятельно контролирует этот процесс.
При раке яичников, происходит патологическое нарушение функционирования листков брюшной полости. Страдают такие функции брюшины как, барьерная, резорбтивная, секреторная. В результате этих процессов, экссудата вырабатывается или слишком много, или процесс его обратного всасывания значительно нарушен. Итог: большое скопление жидкости в области брюшной полости.
Раковые клетки также не дремлют. Все органы в брюшной полости расположены близко друг к другу. Поэтому при распространении процесса, патологические клетки, распространяются на париетальный и висцеральный листок брюшины.
Под их воздействием, резорбтивная функция брюшины нарушается. Лимфатические сосуды, отвечающие за эту функцию, не справляются с поставленной задачей. И как результат – большое скопление экссудата.
Основной причиной развития асцита при раке яичников считается закупорка метастазами лимфатических узлов и сосудов, которые расположены в брюшной полости и на поверхности брюшины. Это грозное осложнение развивается в 60%-70% случаев от общего количества заболевших.
Кроме этих причин, существует еще несколько факторов, которые влияют на появление асцита при раке яичников. К ним относят:
- быстрое распространение раковых клеток на соседние ткани, из-за близко расположенных брюшных складок;
- большое количество лимфатических и кровеносных сосудов в брюшной полости, что ускоряет развитие патологического процесса;
- попадание в брюшину раковых клеток при проведении разнообразных полостных операций;
- метастазирование рака яичников на стенки брюшной полости;
- проведение химиотерапии является провокатором патологических процессов образования и всасывания экссудата;
- раковая интоксикация на 4 стадии развития злокачественного новообразования.
Формирование асцита при этом злокачественном процессе происходит постепенно: от 1 до 3-4 месяцев. Поэтому, первым характерным признаком, который заметит больная женщина или врач – будет вздутие живота.
По мере развития патологического процесса, происходит и увеличение объема живота. Он может приобретать круглую форму с сильно выступающей нижней частью (симптом «свисающего фартука»).
Если пациентка с развивающимся асцитом займет лежачее положение, то ее огромный живот расплывется. Он станет выпуклым с боковых сторон и плоским в области пупка (симптом «живота лягушки»).
В этой статье таблица, по которой можно определить, если повышены онкомаркеры яичников.
При постоянном увеличении количества экссудата, передняя стенка живота становится напряженной, кожные покровы на ней натягиваются, производят впечатление очень тонкой и сглаженной, появляются стрии. Пупок выворачивается наружу, как на больших сроках беременности.
В зависимости от того, сколько экссудата накопилось в полости брюшины, выделяют 3 стадии асцита при раке яичников.
| Стадия патологического процесса | Количество жидкости и основные симптомы |
| Транзиторный асцит | Количество экссудата не выше 400 мл. Наблюдается только вздутие живота и симптоматика развития основного заболевания. |
| Умеренный асцит | Количество свободной жидкости в брюшной полости не превышает 5 л. К симптому вздутия живота присоединяется следующая симптоматика: отдышка, изжога, нарушение стула, рвота, синдром «сжатого желудка», метеоризм. Появляется болезненность в абдоминальной области. При затяжном течении присоединяется развитие перитонита, сердечной и дыхательной недостаточности. |
| Напряженный (резистентный) асцит | Количество экссудата может превышать 20 л. Вызывает тяжелые осложнения. Занесенные током лимфы, патологические клетки, поражают поджелудочную железу, печень, желудок. Происходит выпячивание передней брюшной стенки с хорошо видимой венозной системой («голова медузы»). Может произойти гидроторакс: накопленная жидкость проникает в плевральную полость. |
При раке яичников в основном наблюдается транзиторный или умеренный асцит. На 4 стадии развития злокачественного новообразования может присоединиться и напряженная форма патологического процесса.
Скапливающаяся жидкость может оказывать значительное давление и на так уже пораженный яичник, что может привести к его разрыву со всей вытекающей из этого симптоматикой.
Если асцит сформировался как отсроченное осложнение при раке яичников, будет наблюдаться отечность следующих областей:
- низ живота;
- область гениталий;
- нижние конечности.
Диагностические мероприятия для выявления или подтверждения диагноза асцит при раке яичников сочетают в себе несколько компонентов. Это визуальный осмотр и пальпация области живота (определение флюктуации), гинекологический осмотр, проведение дополнительных инструментальных методов.
При перкуссии области живота определяется притупленный звук над всей поверхностью брюшной стенки и смещение его вниз (при повороте пациента на бок).
К инструментальным методам относят:
- трансвагинальное УЗИ (выявление опухоли, распространенность патологического процесса на смежные органы, наличие экссудата);
- КТ органов малого таза, брюшной и грудной полости (распространенность процесса);
- лапароскопия с изучением цитологии взятой на исследование жидкости;
- рентгеноскопия органов грудной клетки (определяется высокое положение диафрагмы, обнаружение жидкости в плевральной полости).
Так как асцит появляется на 3-4 стадии рака яичников, при появлении первых подозрений на возникновение этого патологического процесса, необходимо немедленно обратиться к врачу. Это может стать залогом успешного лечения и благоприятного прогноза на выздоровление.
Возможно ли вылечить рак легких? Ответ в этой статье.
При выборе методики лечения врачи опираются на результаты, полученные при диагностике заболевания. Учитывается стадия патологического процесса, количество патологического экссудата, наличие метастазов, возраст пациентки.
Лечебный процесс необходимо начать как можно раньше: желательно в первые 2 недели после постановки диагноза. Поздно начатое лечение ведет к необратимым последствиям.
К основным способам лечения можно отнести:
- консервативное лечение (количественное содержание экссудата пытаются уменьшить с помощью диуретических средств: выводится до 1 л жидкости в день, антагонистов альдостерона и лекарства, восстанавливающие водно-солевой обмен);
- лапароцентез (малоинвазивная операция, которая проводится под контролем УЗИ; происходит установка дренажа для того, чтобы накопившаяся жидкость могла своевременно удаляться из брюшной полости);
- полноценная хирургическая операция;
- внутриполостная химиотерапия (лекарственные средства вводятся непосредственно в брюшную полость).
Для поддерживающей терапии назначают мочегонные средства: Верошпирон, Диакарб, Фуросемид, Лазикс, Трифас. Наблюдая за суточным диурезом, врач может назначить принимать комбинацию двух диуретиков. При приеме мочегонных средств обязательно следует вводить в организм и препараты калия (для нормализации водно-электролитного обмена).
Поведение лапароцентеза с установлением дренажа значительно облегчает состояние больной. За одну процедуру можно удалить до 10 л экссудата. Как осложнение этой процедуры возможно образование спаек и значительное снижение артериального давления. Процедура противопоказана:
- спаечная болезнь органов брюшной полости;
- метеоризм;
- недавно прооперированная вентральная грыжа.
При проведении внутрибрюшной химиотерапии подавляется рост злокачественных клеток непосредственно в очаге поражения. Способствует снижению количества накопленной жидкости и улучшению процессов ее обратного всасывания. Эффективность этого способа лечения достигает 40%-60%.
Дополнительные методы лечения включают в себя:
- инфузионная терапия (при удалении большого количества экссудата резко падает содержание альбумина);
- иммунотерапия;
- радиотерапия;
- соблюдение диеты;
- применение народных средств.
Лекарственные средства народной медицины также помогут бороться с переизбытком жидкости. К наиболее распространенным относят:
- листья петрушки;
- стручковую фасоль;
- сушеные корни дягиля;
- донник лекарственный;
- мать-и-мачеху;
- толокнянку.
Следует помнить, что никакие травяные сборы никогда не заменят лекарственных препаратов, назначенных доктором. Народные методы могут выступать исключительно только как дополнительная терапия.
Выживаемость пациентов с асцитом при раке яичника составляет всего 50% при своевременно начатом лечении.
В заключение рекомендуем посмотреть познавательное видео, чтобы полностью разобраться в природе асцита:
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник