Асцит или по-народному «водянка живота» — это не отдельное заболевание. Скопление выпота в полости брюшины с последующим увеличением живота является одним из проявлений декомпенсации приспособительных механизмов организма человека.
В клиническом течении разных заболеваний асцит рассматривают, как закономерный симптом и последствие нарушений или тяжелое осложнение. Асцит при циррозе печени возникает у 50% пациентов в течение 10 лет, а среди причин эта болезнь составляет ¾ всех случаев водянки.
Поскольку большинство случаев цирроза печени связано с алкоголизмом и поражает мужчин (75–80%), то и асцит чаще наблюдается у представителей сильного пола.
Вылечить асцит практически невозможно, поскольку нет радикально действующих лекарств, которые восстановят нарушенный циррозом метаболизм. Больной человек до конца жизни вынужден бороться с излишками образования жидкости.
В патогенезе асцита на фоне цирроза печени долгое время основная роль уделялась двум видам изменений:
- росту давления в воротной вене (портальной гипертензии), распространяющегося на всю региональную венозную и лимфатическую сеть;
- резкому снижению функции печени по синтезу белка из-за замены части клеток фиброзной тканью.
В результате в сосудах брюшной полости появляются необходимые условия для выхода жидкой части крови и плазмы:
- значительно увеличивается гидростатическое давление, которое выжимает жидкость наружу;
- снижается онкотическое давление, которое в основном поддерживается альбуминовой фракцией белков (на 80%).
В брюшной полости постоянно находится небольшое количество жидкости для предупреждения склеивания внутренних органов, скольжения кишечника. Она обновляется, излишки всасываются эпителием. При образовании асцита этот процесс прекращается. Брюшина не в состоянии впитать большой объем.
Выраженность асцита полностью зависит от степени утраты гепатоцитов. Если при гепатите (воспалении) можно надеяться на снятие процесса и полное восстановление функций, то участки цирротической рубцовой ткани не могут в дальнейшем превратиться в печеночные клетки. Лечебные мероприятия только поддерживают оставшийся запас гепатоцитов и возмещают утерянные функции. Без постоянного лечения больной прожить не может.
Дополнительные причины появляются в ответ на снижение объема циркулирующей крови:
- подключается механизм компенсации кислородного голодания тканей (выброс антидиуретического гормона и альдостерона), которые способствуют задержке натрия, соответственно по законам химии к его молекулам присоединяется вода;
- постепенно нарастает гипоксия сердечной мышцы (миокарда), снижается сила выброса крови, что приводит к застойным явлениям в нижней полой вене, отекам на ногах за счет задержки крови на периферии.
Портальную гипертензию, нарушения гемодинамики и нейрогормональной регуляции современные ученые считают пусковыми факторами в развитии асцита. Патогенетические нарушения рассматривают как комбинацию разных уровней прогрессирующего процесса. Все выше приведенные причины отнесены к системным или общим. Но большее значение придается местным факторам.
- повышение сосудистого сопротивления внутри печеночных долек, они могут быть обратимыми и необратимыми (полный блок);
- внутрипеченочный блок способствует усилению образования лимфы, она просачивается сквозь сосудистую стенку и капсулу печени прямо в брюшную полость или «наводняет» воротную вену и грудной лимфатический проток;
- накопление в крови пациентов нерасщепленных веществ с сосудорасширяющим действием (вазодилататоров типа глюкагона), которые приводят к расширению периферических артерий, открывают артериовенозные шунты в органах и тканях,ив результате снижается наполнение кровью артерий, увеличивается выброс сердца, одновременно растет портальная гипертензия;
- рефлекторно депонируется значительная часть плазмы в сосудах брюшной полости;
- действие вазодилататоров усиливается при недостаточной выработке печенью оксида азота.
Именно из синусоидов выходит жидкость в вены и лимфатические сосуды. Повышение давления внутри долек приводит к ее проникновению в околосинусоидальное пространство, а затем в брюшину.
Поскольку мы описываем состояние пациента при асците, вызванном циррозом печени, то всю симптоматику нужно разделить на зависящую от цирроза или определяющую асцит. В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе.
К симптомам цирроза относятся тупая боль в подреберье справа или чувство тяжести после еды, особенно жирной и острой пищи, употребления алкогольных напитков, физической работы, постоянная горечь или неприятный привкус во рту, тошнота, редкая рвота.
Возникают жалобы на слабость, вздутие и урчание в животе, учащенный жидкий стул, резкое похудение. Больной страдает от зуда кожи, бледности, желтоватого оттенка сухой кожи. Импотенция и рост грудных желез у мужчин, а также нарушение менструальной функции и способности забеременеть у женщин — возможные осложнения патологии.
Специалисты диагностируют изменение состояния языка. Его называют «лакированным» за счет покраснения и отечности. Появляются сосудистые звездочки, которые образуются на лице (в области носа, век) могут кровоточить, периодическое повышение температуры.
Появление кровоподтеков из-за нарушения свертываемости крови, изменения мочи (становится темной и мутной), а кал светлеет — сопутствующие изменения. При осмотре врач обнаруживает увеличенную болезненную печень.
Непосредственная симптоматика асцита возникает на фоне уже имеющихся проявлений цирроза, когда объем скопившейся жидкости превысит литр. За несколько дней больной замечает значительное увеличение живота. Кожа становится растянутой, гладкой, со стриями (белыми полосками) по бокам, пупок выпячивается кнаружи. Расширенные вены сплетаются в сеть вокруг пупка, образуют картину «головы медузы».
Характерно изменение формы живота в разном положении пациента: стоя видна округлость, свисающая книзу, лежа на спине — живот растекается в стороны, становится похожим на лягушачий. У пациентов появляются боли ближе к грудине (застой в левой доле печени).
Давление на купол диафрагмы приводит к снижению легочного пространства. У пациента возникает одышка, которая усиливается в положении лежа. Становится невозможно уснуть без высокого подголовника или подушки. Одновременный застой в легких проявляется кашлем с мокротой, синюшностью губ.
Постоянное давление на желудок сопровождается чувством тяжести даже при употреблении небольшого количества пищи, изжогой, отрыжкой. Реже появляется рвота пищей, желчью, кишечным содержимым.
Нарушение стула проявляется поносами и длительными запорами с клиникой кишечной непроходимости. Больной отмечает дизурические явления: учащенное мочеиспускание, болезненные позывы. Присоединяются воспалительные заболевания почек, мочевого пузыря. На стопах и голенях формируются отеки из-за присоединения декомпенсации сердца, застоя лимфы.
Если накопление асцитической жидкости доходит до 15–20 л, то у пациента появляются:
- грыжа белой линии, паховая или пупочная;
- расширение геморроидальных вен с обострением геморроя, кровотечением;
- видимое набухание вен на шее в связи с ростом давления в яремной вене;
- у 6–7% пациентов образуется дополнительный выпот в правую плевральную полость (гидроторакс).
источник
- 1 Что это такое?
- 2 Классификация асцитов при циррозе печени
- 3 Механизм развития
- 4 Симптомы
- 5 Причины
- 6 Осложнения
- 7 Диагностика
- 8 Как лечить?
- 8.1 Диета
- 8.2 Медикаментозное лечение
- 8.3 Пункция (лапароцентез)
- 9 Хирургическое лечение
- 10 Народные средства
- 11 Сколько живут люди?
- 12 Профилактика
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При циррозе печени поврежденные клетки не восстанавливаются, из-за чего орган теряет функции, а на месте пораженных участков растет ткань, которая выполняет функции соединительной. Асцит при циррозе печени проявляется скоплением жидкости в брюшной полости, в результате чего она увеличивается, попутно оказывая давление на венозную систему. Почему возникает недуг и каковы шансы на выздоровление?
Осложнение воспалённой печени провоцирует «затопление» жидкостью внутренних органов.
Асцит при циррозе печени — это тяжелое осложнение, которое развивается в динамике. Из-за того, что существует множество патологических факторов, которые разрушают ткани печени. Асцит при циррозе довольно распространенное явление, и может развиться при гепатите, хронических болезнях внутренних органов. Асцит при поражении печени сам по себе не является причиной смерти больного, однако сколько человек проживет, зависит от общего состояния здоровья.
В зависимости от того, сколько жидкости в животе, разделяют такие виды асцита:
- В животе больного на данный период жидкость занимает объем менее 3-х литров, он небольшой, болезнь визуально не видно. Чтобы диагностировать асцит цирроза печени на этой стадии, необходимо пройти УЗИ или же лапароскопию, продлить жизнь в таком случае можно.
- В животе жидкость занимает объем более 3-х литров. На этой стадии уже можно видеть изменения формы живота, однако передняя часть мышц брюшного пресса пока находится в нормальном состоянии. На этом этапе развития водянки у больного можно диагностировать печеночную недостаточность.
- Живот человека вмещает 10−20 литров жидкости. В этом случае больного мучает отдышка, значительно увеличенная брюшная полость, возникают сбои в работе сердечно-сосудистой системы, появляются асцитические отеки.
Также асцит классифицируется в зависимости от того, как проявляет себя жидкость:
Жидкость, заполнившую брюшную полость, в незапущенной стадии болезни ещё можно вывести из организма.
- транзисторный, когда при своевременном выявлении этой болезни шансы на полное излечение максимальны;
- стационарный, когда жидкость почти невозможно вывести из организма, несмотря на то, что проводится адекватное лечение;
- напряженный, в этой стадии образование жидкости невозможно контролировать медикаментами, она увеличивается в объеме, больные живут немного.
Также асцит цирроза печени классифицируется в зависимости от того, поддается он лечению или нет. Если заболевание излечимо и шансы благоприятные, то такой вид асцита называется рефрактерный, если же лечению не поддается — то нерефрактерный.
При наблюдении за больными врачи могут отметить такие признаки:
- люди, у которых диагностирована компенссированная форма цирроза наряду с асцитом, живут около 10 лет;
- если у больных декомпенсированная форма цирроза и асцит, то в таком случае они живут около 5 лет;
- если у пациентов неизлечимая, рефрактерная форма асцита, то в таком случае шансы на жизнь более года очень низкие.
Сбой работы печени при циррозе приводит к тому, что плазма крови вытекает в брюшную полость.
Заболевание развивается вследствие гибели клеток печени, на месте которых появляется соединительная ткань, а кровяные сосуды органа теряют функции. В результате этого печень теряет основную функцию — фильтровать и пропускать циркулирующую кровь. Это становится результатом того, что в печени начинает возрастать давление в венозной системе, а организм человека забивается ядовитыми токсинами и шлаками.
Из-за того, что циркуляция крови нарушена, происходит наполнение брюшной полости плазмой крови, которая начинает просачиваться из сосудов, развивается асцит цирроза печени, или водянка в простонародье.
При асците нарушается работа лимфатических узлов, что является фактором сбоя в работе лимфосистемы. Давление лимфы в организме становится высоким, и она также начинает наполнять брюшную полость.
Симптомы при этом недуге заметны, когда объем жидкости в брюшной полости составляет не менее литра. Передние мышцы брюшной стенки начинают растягиваться при постоянно нарастающем давлении, больной начинает страдать отдышкой.
Если попытаться простучать по брюшной полости, возникает глухой звук.
Часто на коже возникает сосудистая сетка, больного беспокоит боль в желудке, проблемы с пищеварением, появляется асцитический отек верхних и нижних конечностей, другие признаки.
Патогенез асцита проявляется такими симптомами:
- у больного сильно вздувается брюшная полость;
- расширяются вены;
- пупок может выпячиваться;
- случается так, что развивается грыжа;
- асцитический отек нижних и верхних конечностей.
Все эти симптомы сопровождаются постоянным накоплением жидкости, она может составлять около 25 литров.
Причины возникновения водянки делятся на такие группы:
Асцит может возникнуть на фоне раковой болезни.
- Патогенез хронических заболеваний внутренних органов, которые теряют некоторые функции, и возрастает нагрузка на другие органы: сердце, печень, почки, желчный пузырь. Это может спровоцировать развитие заболеваний печени и асцита.
- Недуг может стать фактором развития онкологии. Раковые клетки разрушают здоровую ткань внутренних органов, в результате чего, они перестают функционировать и со временем поражаются метастазами. При поражении онкологией печени, нарушается ее функционирование, появляются асцитические печеночные отеки.
- При развитии терминальной фазы почечной недостаточности этот недуг может появиться в следствие туберкулеза, рака, заболевание органов мочеполовой системы.
- Все болезни печени. Это цирроз, разные формы гепатита, которые поражают здоровые клетки печени, а они, как известно, не подлежат повторному восстановлению. В органе нарушается деятельность основных функций, что становится причиной задержки лишней жидкости, а это и есть основной фактор развития асцита.
При циррозе печени и асците могут возникать такие осложнения:
Асцит может довести больного до нарушения сознания, речи, координации в пространстве.
- Перитонит с присоединением бактериальной инфекции, при котором у больного резко повышается температура тела, появляется лихорадка, ощущается резкая сильная боль при надавливании.
- Асцит, при котором больной значительно теряет в весе.
- Печеночный гидроторакс, который является редким осложнением асцита и проявляется у больных, у которых брюшная полость заполнена водой, объемом не менее 500 мл. Лечение печеночного гидроторакса аналогично лечению асцита: необходимо срочное обследование, госпитализация, адекватное медикаментозное лечение, соблюдение диеты, если есть потребность, то своевременная эвакуация воды из организма.
- Печеночная энцефалопатия, когда у больного нарушается сознание, речь, координация движений, ухудшается память, повышается температура. Шанс на восстановление при таком виде осложнений неблагоприятный.
- Почечная недостаточность.
В первую очередь необходимо осмотреть больного и убедиться, что у него на самом деле асцит, а не другие болезни, которые могут стать причиной в увеличении брюшной полости. Далее доктор может направить на УЗИ-обследование и сканирование селезенки и печени. УЗИ покажет, какие размеры печени в данный период, состояние сосудов органа, поможет определить, есть ли какие-либо новообразования. Допплерограф покажет как происходит кровоток по венам печени и селезенке.
Если диагноз асцит подтверждается, то больных обязательно госпитализируют и проводят дополнительные методы обследования.
Это метод лабораторного исследования крови и жидкости, биохимия крови, наличие альфа-фетопротеина, анализы мочи и так далее.
Лечение асцита при циррозе печени предусматривает эвакуацию жидкости из брюшной полости, а также возможность прекратить развитие цирроза. Каких-либо специальных лекарств и методов для излечения недуга не выявлено. Чаще всего медикаментозное лечение направлено на устранение симптоматики при заболевании, обезболивание, устранение температуры. Сколько продлится терапия, решает врач.
Диета при асците брюшной полости направлена на устранение симптомов, помогает замедлить недуг. Диета при асците помогает улучшить функционирование органа, повышает иммунитет, способствует профилактике осложнений, устраняет отек из верхних и нижних конечностей. В зависимости от того, какой вид цирроза у больного, ему может быть назначено соответствующее питание.
- Компенсированный вид недуга. Печень в состоянии выводить аммиак из организма благодаря синтезу мочевины. В этом ему помогут продукты, которые в большом количестве содержат белок (до 150 г/сутки). Это нежирное мясо и рыба, молочные и кисломолочные продукты, яйца, гречневая и пшенная каши.
- Декомпенсированный характеризуется повышенным содержанием в крови аимнокислот, аминоацидурий. В таком случае белковые продукты необходимо минимизировать, а если состояние больного ухудшилось и ему грозит кома, то белок необходимо полностью убрать из рациона.
Питание должно быть богатым витаминами группы В, аскорбиновой кислотой, калием, кальциферолами, токоферолами, филлохинонами. В этот период необходимо исключить соль и воду. После того как состояние больного нормализуется и угроза комы пройдет, диета при асците корректируется, согласно рекомендациям врача на нынешний момент.
Медикаментозное лечение предусматривает применение мочегонных средств. Однако мочегонные препараты не приносят значительного эффекта. При лечении недуга важно контролировать стул, чтобы не было запоров. В таком случае применяются слабительные препараты, например «Дюфалак».
Это процедура, с помощью которой из организма больного выводят лишнюю воду. Назначается в том случае, когда медикаментозное лечение не приносит результатов и происходит постоянное увеличение жидкости.
Чтобы водянка не увеличивалась после этой процедуры, необходимо принимать диуретики, эффект приносит и диета.
Из-за того, что организм теряет значительное количество белка, назначаются внутривенные инъекции альбумина. Однако, если водянка вырастает, то в таком случае прогноз на выздоровление неблагоприятный.
Назначается в том случае, когда асцит невозможно вылечить медикаментозными препаратами, если за раз нужно эвакуировать до 10 литров воды.
Улучшить состояние больного при 2затоплении» плазмой крови брюшной полости можно с применением народной терапии на основе отваров берёзы.
Лечение асцита народными средствами предусматривает использование натуральных растительных компонентов.
- Ванны на основе березового отвара, для которых понадобится 50 г сухих или 100 г свежих листьев растения. Для приготовления отвара залить листья кипятком и дать настояться 30−40 минут. Процедуру в домашних условиях проводить 30 мин.
- Обертывания с березовым отваром, для которого листья заварить, как и в первом варианте, только для обертывания использовать простыню из натурального материала, которую смочить готовым настоем и обернуть ею больного, от самых плеч и до колен. Нужно следить, чтобы больной находился в тепле.
- Питье на основе березовых листьев, которое готовится в расчете 1/10 листьев и воды, соответственно. Чтобы нейтрализовать бетуларетиновую кислоту, которая выделяется, в питье добавить 2 г соды на 250 г отвара. Настаивать такое питье нужно 7 часов, принимать утром и вечером.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Зависит от своевременности выявления асцита, адекватного лечения и возраста больного. Смертность от асцита высока и около половины пациентов после установления диагноза умирают через 2 года. Если медикаментозные средства бессильны, и бороться с лишней жидкостью не удается. то больной может прожить около 6 месяцев.
Необходимо своевременно лечить хронические заболевания, следить за питанием, не пытаться лечить осложненный асцит самостоятельно народными средствами в домашних условиях, а обращаться к врачу. Первопричин, почему появляется асцит множество, но если беречь здоровье и вовремя устранять недуг, то шансы на излечение повышаются.
В современное время, при возрастающем воздействии на человеческий организм техногенной среды и плохой экологической обстановки, отмечается рост числа онкологических заболеваний. Для многих уже не секрет, что названия различных недугов, оканчивающиеся на «-ома», означают онкопатологию. Так, человек, которому по результатам МРТ или УЗИ выставили диагноз «гемангиома печени», может легко впасть в панику. Тем не менее, это заболевание в подавляющем большинстве случаев не является смертельно опасным и часто диагностируется случайно, преимущественно у лиц после 40-50 лет.
В учёной среде бытует мнение, что гемангиомы занимают промежуточное положение между опухолями и пороками развития сосудистого русла. По сути, гемангиома – это конгломерат полостей, образованных изменёнными или недоразвитыми в ходе эмбриогенеза кровеносными сосудами и относится к наиболее распространённым доброкачественным новообразованиям печени. Шансы его перерождения в злокачественную опухоль крайне малы.
Гемангиомы, в зависимости от морфологии, подразделяются на следующие разновидности:
- Капиллярная (развивается из остатков сосудистой сети эмбриона);
- Кавернозная или кавернома печени (именно она рядом специалистов не относится к опухолям, по их мнению, являясь следствием капиллярной);
- Венозная;
- Гроздьевидная.
Первые два вида наиболее распространены, часто сочетаются с другими сосудистыми аномалиями развития, что принимается исследователями как признак наследственного характера болезни. При этом капиллярная гемангиома встречается чаще у женщин, и её рост провоцируется изменениями гормонального фона, такими как беременность или приём препаратов женских половых гормонов.
Если опухоль не увеличивается в размере, то при небольшом объёме неприятностей не доставляет, симптомы заболевания проявляются только при росте образования. Основные – это боли в правом подреберье, синдром инородного тела, общее недомогание и диспепсические расстройства: изжога, отрыжка, горечь во рту, нарушения стула.
Если нет показаний к операции, то лечение заболевания симптоматическое или применяется гормональная терапия. Существуют также инновационные мало- и неинвазивные методики (лучевая терапия, электрокоагуляция, деструкция жидким азотом, эмболизация печёночной артерии и другие).
Несмотря на достижения современной медицинской науки, не утеряли свою актуальность и методы народной медицины.
- Осложнённая гемангиома. Сюда относят, прежде всего, инфекционные осложнения, механическую желтуху, асцит, кровоизлияния, злокачественное перерождение.
- Индивидуальная непереносимость или заведомо известные аллергические реакции на ингредиенты, входящие в рецепты.
- Кожные высыпания или заболевания (воспаление, изъязвления, опухоли) – при наружном применении.
- Беременность и кормление грудью.
- Применение у детей.
Чайный гриб или медузомицет. Представляет собой симбиоз нескольких видов дрожжевых грибов и уксуснокислых бактерий. Основное условие содержания – чёрный или зелёный чай с сахаром. Также содержит небольшое количество спирта. Благотворно влияет на деятельность желудочно-кишечного тракта, уменьшая тошноту, воспаление, обладает желчегонным эффектом, снижая нагрузку на печень, оказывает общеукрепляющее действие.
- Половина чайной ложки мёда растворяется в половине обычного стакана воды, выпивается за час до еды. После этого рекомендуется лечь на правый бок и полежать 10-15 минут.
- Компресс с чайным грибом. Поверхностный слой гриба прикладывают к области правого подреберья, накрывают плёнкой, бинтом и фиксируют пластырем. В таком виде оставляют на сутки. Лечение продолжать в течение трёх недель.
Монастырский сбор. Состав из травяных компонентов, широко применяется для облегчения состояния при заболеваниях печени. Оказывает противовоспалительное, противоотёчное, умеренное желчегонное, седативное действия, способствует усилению процессов самостоятельной регенерации печени.
Для приготовления требуются высушенные ингредиенты:
- шалфей (35-40 г листьев);
- крапива (25 г листьев);
- бессмертник, толокнянка, череда, репешок (по 20 г листьев каждого растения);
- полынь (около 15 г);
- шиповник (20 г плодов);
- листья чабреца, цветки ромашки аптечной, почки берёзовые, листья тысячелистника, корень девясила, цветки липы, листья пустырника, кора крушины ольховидной (по 10 г каждого компонента).
Сбор опустить в кипящую воду, кипятить 15 минут. Затем перелить в термос, настаивать 2 часа. Профильтровать через марлю, оставшуюся в марле массу отжать. Принимать по 1 столовой ложке 3-4 раза ежедневно за полчаса до еды. Курс лечения – до 3 месяцев.
Бальзам из тыквы и расторопши. Способствует очистке глубоких желчных протоков и детоксикации больного органа, избавлению от паразитов.
Используются масла тыквы и расторопши в отношении 1/2, всего 300 г, масло мяты перечной – 5 капель, далее всё перемешивается и принимается по 1 чайной ложке перед едой, за 30 мин. Принимать бальзам нужно 20-30 дней. Повторный курс — не ранее, чем через месяц.
Главный механизм действия народных средств – уменьшение нагрузки на больной орган путём очищения желчных протоков и, таким образом, снижение риска воспаления, отвлекающее и успокаивающее действия, попутная нормализация деятельности поджелудочной железы и ЖКТ. Помните, что они ни в коем случае не являются главными средствами лечения!
Не забывайте, что соблюдение правильной диеты – это 50% успеха в лечении.
Исключите из рациона острую, жирную, жареную пищу, свежеиспечённый хлеб. Хлеб можно есть только зерновой или сухари. Откажитесь от употребления спиртного. Не употребляйте напитки сразу после еды. За полчаса до еды выпивайте стакан воды, это нормализует отток желчи.
Страдала холециститом, лечащий врач порекомендовала проверить печень. Год назад на УЗИ нашли опухоль размером 5 на 4 см. Сделали МРТ – гемангиома. Сказали, что ничего страшного, операция пока не нужна, будем, мол, наблюдать. В последнее время начали беспокоить боли в правом боку, чувство, что кто-то кулак туда засунул и поворачивает. По совету своего врача начала принимать печёночный травяной сбор. Уже три недели его пью, боли стали меньше, горечь во рту прошла, наладился стул. Самое главное, на контрольном МРТ роста опухоли нет. Понимаю, что травы – не панацея, но без них всё было очень плохо, а о холецистите и не вспоминаю.
Дамир, 62 года, Набережные Челны
Я всегда слушал стариков, а они говорили, что у нас всё есть, чтобы быть здоровыми, всё природа даёт. Если живёшь правильно, следишь за здоровьем, зла никому не делаешь, то больным не будешь. Но от такой напасти как опухоли никто не застрахован. Уже почти восемь лет живу с ней, сначала была 2 см гемангиома, теперь выросла до 8. В печени. Врачи сказали «жить будешь», но я-то понимаю, что жить буду, а как? Постоянно бок болел, тошнило, то есть нельзя, сё нельзя… Жена вычитала где-то, стала меня поить мёдом с маслом тыквы и расторопши и ещё киселём из корня ятрышника. Долго ничего не помогало, я даже таблетки бросил пить. Но после месяца лечения этим бальзамом начал лучше себя чувствовать. Живот не дует, кушать нормально могу, не всё подряд, конечно. Спать могу нормально, ничего не болит. В мечеть начал ходить. Жизнь налаживается!
В этом году перенесла резекцию печени по поводу многоузловой гемагиомы. Теперь строгий режим: гормоны, диета… Всё было бы совсем печально, если бы не травяной сбор. Подруга посоветовала, у неё муж страдает билиарным циррозом печени. Уже второй месяц варю себе его. Да, надо регулярно заниматься этим, но другого варианта просто нет. Зато нет этого ужасного чувства постоянного комка в животе, раньше как поем – боль и как кирпич в живот положили. Всегда относилась со скепсисом к этим «бабушкиным снадобьям», но он прошёл, хотя поначалу думала бросить всё это. Травы требуют упорства, это вам не таблетки, сразу эффект не наступает. А ещё чайный гриб завела себе, теперь чай покупаю для него, сама не употребляю.
Любая опухоль есть не функциональное, но органическое поражение и при прогрессировании лечится только хирургическим путём.
Перед лечением по народным рецептам обязательно посоветуйтесь с лечащим врачом во избежание серьёзных осложнений, таких как закупорка желчного протока пришедшим в движение камнем или обострение язвенной болезни желудка.
Не паникуйте и не применяйте сомнительные рецепты, которыми пестрит интернет, как, например, натирания медным купоросом. Мало того, что его наружное воздействие на область печени не несёт никакой пользы, купорос является высокотоксичным веществом. Поражение дыхательных путей и тяжёлая интоксикация (разрушительная и для печени) вам гарантированы.
Обнаруженная случайно опухоль – повод консультации со специалистом — гепатологом, визит к которому должен быть безотлагательным.
Асцит определяется наличием избыточного количества жидкости в брюшной полости. Это накопление становится симптоматическим, когда количество жидкости превышает 500 мл.
Если у вас асцит брюшной полости, лечение следует начать с определения причин, которые вызвали образование жидкости в брюшной полости. Наиболее частой причиной является болезнь печени или цирроз.
Примерно 85% асцита, вызваны циррозом печени.
Хотя механизм развития цирроза печени полностью не известны, большинство теорий предполагают, что портальная гипертензия (повышенное давление потока крови в печени) является основным фактором. Повышение артериального давления и более низкие уровни альбумина (белков в крови) могут быть ответственны за формирование градиента давления, в результате чего возникает асцит.
Это лечение применяется при асцитах, возникших в следующих ситуациях:
- Асцит вследствие воспаления, обрабатывают противовоспалительными или иммуномодулирующими лекарствами;
- Асцит вследствие инфекции лечится антибиотиками;
- Асцит при нефротическом синдроме, обрабатывают альбумином, диуретиками, возможно преднизолоном и диуретиками;
- Асцит рака лечат путем удаления первичной опухоли и оральной химиотерапией, возможны инъекции в брюшину (живот);
- Лечение асцита при циррозе печени (наиболее частая причина):
1. Диета без соли или соленой пищи (соль задерживает воду в организме и в животе);
2. Постельный режим — не менее 12 часов в день (в положении лежа почки получают больше крови и, следовательно, устраняется больше мочи);
3. Лекарства (фуросемид, спиронолактон, альбумин);
4. Парацентез (удаление асцита с помощью прокола иглой через живот) – редко.
Учитывая тяжесть заболевания, опыт разных народов показывает, что это заболевание хорошо лечится народными средствами, многочисленными рецептами на травах и не только, которые можно применять как внутрь, так и снаружи. Основные формы лечения народными средствами являются:
- Настой из свежих листьев крапивы, молодых листьев березы или ореха, цветов календулы, измельченного корня аира, кукурузные рыльца, смешанные с хвостиками черешни и стручковой фасолью;
- Отвар из коры корня белой туты, которую вымачивают 12 часов в 2 л холодной воды. Варить пока количество жидкости не уменьшится вдвое, процедить и пить в течение дня 3 недели, с последующим перерывом в три недели и повторить;
- Отвары, приготовленные из лука и шпината, корней петрушки, смешанных с тмином, корней крапивы, березовых почек, молотых семян моркови;
- Отвар из свежих или сушеных бобовых стручков особо хороши для удаления избытка воды из тканей, имея мочегонное действие;
- Для тех, кто не страдает диабетом, рекомендуется сироп из тертого корня хрена, смешанного с медом, принимать по чайной ложке 2-3 раза в день;
- Порошок из сушеных листьев полыни смешать с медом и принимать по одной чайной ложке 3 раза в день до еды в течение 7 дней подряд. Потом принимайте двойную дозу, чтобы удалить накопившуюся жидкость в брюшной полости. После периода 3 недель продолжить лечение;
- Порошкообразную смесь чистотела и расторопши принимать под язык в течение 15 минут, а затем проглотить с водой. Используйте три раза в день до еды;
- Еще один способ лечения народными средствами, это употребление настойки из одного килограмма красного лука, мелко нарезанного, который вымачивают в течение 10 дней в 5 литров коньяка. Употреблять утром на пустой желудок, 2 ложки, затем нужно лечь на правый бок и лежать в течение 30 минут. После чего позавтракайте. Имеет регенерирующее действие поврежденных клеток печени.
При лечении народными средствами наружного применения, часто используются припарки горячим отварным картофелем, растолченным в пасту, с мелко нарезанным луком. Припарки надо делать два раза в день, они имеют стимулирующий эффект выведения мочи из организма.
Те же эффекты получаются такими народными средствами, как ванны с отваром коры корня туты (белой или черной), полученного из 3-5 кулаков на пять литров воды. Кипятить до тех пор, пока не сократится наполовину, процедить в ванну, и лежать в ней 30 минут.
Иногда, при циррозе печени, необходимо извлечь жидкость с помощью прокола. Такая операция называется парацентез. Парацентез труднее принимается пациентами, так как все думают, что после такой операции, заболевание печени ухудшается, а в дальнейшем жидкость можно будет удалять только путем парацентеза. Это ошибочное мнение.
Ситуации, при которых парацентез невозможен:
- Возможно, жидкости нет или ее слишком мало;
- Пациент имеет брюшные стенки толще, чем длина иглы;
- Жидкость слишком густая, чтобы пройти через иглу;
- Блокировка иглы сгустком, гноем, клетками, фибрином, кожей и т.д.
При таком заболевании как асцит лечение необходимо, будь то лечение медикаментозное или народными средствами, но не забывайте быть оптимистами, так как это является огромной помощью для вашего выздоровления.
источник
Асцит при циррозе печени представляет собой одно из наиболее характерных осложнений недуга, которое возникает из-за роста давления в системе портальной вены и проявляется скоплением свободного выпота в брюшной полости с резким увеличением в объемах живота. Асцит не является отдельной нозологической единицей, а лишь симптомом, который указывает на прогрессирование патологии и развитие ее осложнений в результате исчерпания потенциала компенсаторных механизмов.
Согласно статистическим исследованиям, при цирротическом поражении печени асцит развивается у каждого второго пациента, который болеет на протяжении 7-10 лет. В большинстве клинических случаев, данное осложнение основного заболевания свидетельствует о декомпенсации патологического процесса, и приводит к летальному исходу уже через 2-5 лет от появления его первых признаков.
Скоплению жидкости в брюшной полости при циррозе способствуют сразу несколько процессов, которые сопровождают данную патологию:
- дегенерация гепатоцитов и нарушение архитектоники печени приводит к повышению давления в портальной вене, что существенно ухудшает кровоток в системе брюшных сосудов и способствует скоплению жидкости;
- асцит при циррозе печени развивается также по причине замещения нормальных гепатоцитов фиброзной тканью, что вызывает снижение их основной функции – синтеза белков крови, ведущего к падению осмотического давления плазмы и ее выхода в полость живота;
- патологический процесс способствует развитию сердечной недостаточности и увеличения объема свободной жидкости;
- снижение объема плазмы ведет к увеличению выброса гормона альдостерона, который удерживает в организме жидкость и ведет к нарастанию симптомов асцита.
Как правило, незначительное скопление экссудата в брюшной полости не отображается на общем состоянии и самочувствии пациента. Первые симптомы асцита появляются, когда количество жидкости в животе достигает одного литра.

На фоне вздутия живота появляется дискомфорт и боли по ходу кишечника, может формироваться паховая грыжа и отекают нижние конечности. Пациенты с асцитом жалуются на одышку, которая является результатом дыхательной недостаточности, вызванной сжатием легких диафрагмой. Асцит приводит также к дисфункции органов малого таза, когда выявляются нарушения со стороны мочевого пузыря и внутренних половых органов.
При асците и циррозе печени очень важен режим и характер питания больного человека. Несоблюдение диеты при подобном поражении печени может существенно обострить патологический процесс и привести к развитию тяжелых осложнений, которые его сопровождают.

Диета при асците с циррозом печени категорически запрещает употреблять в пищу следующие продукты:
- копчености, колбасы, сосиски и консервы;
- жареные блюда, особенно мясо;
- пища, приготовленная на основе жиров животного происхождения;
- сдобные изделия, сладости, выпечка;
- грибы в любом виде;
- майонез и острые соусы;
- маргарин;
- напитки, содержащие кофеин;
- алкоголь.
Во многих схемах питания при асците присутствуют такие продукты, как:
- нежирный творог, кефир, молоко, сметана;
- ржаной хлеб, отруби;
- овсяная, гречневая, рисовая каша;
- отвар шиповника и кисели из свежих ягод (клюква, вишня);
- мясо птицы, говядина;
- яичный белок;
- рыба.
- завтрак – омлет, приготовленный на пару, кусочек хлеба с отрубями, некрепкий чай;
- обед – легкий суп с рисом и куриными фрикадельками, гороховое пюре с пареной рыбой, салат с овощей и зелени, отвар шиповника;
- полдник – картофельное пюре и рыбные котлеты, вишневый кисель;
- ужин – суп из макарон, сухари с медом, кефир.
В качестве перекусов можно использовать овсяное печенье, банан, чай с молоком или лимоном.
Медикаментозное лечение цирроза печени с асцитом включает в себя использование следующих групп препаратов:
- синтетические гепатопротекторы, действие которых направлено на улучшение локального кровотока и создание дополнительного защитного барьера для гепатоцитов;
- гепатопротекторы природного происхождения, которые надежно защищают железистую ткань от прогрессирующей деструкции и замещения здоровых гепатоцитов участками фиброза;
- аминокислоты, которые обладают гепатопротекторным действием;
- желчегонные препараты, улучшающие отток желчи и препятствующие ее попаданию в кровяное русло;
- фосфолипиды, которые уменьшают проявления интоксикационного синдрома и улучшают обмен жиров, углеводов;
- препараты альбумина, позволяющие восполнить недостающее количество белков в плазме крови и нормализующие осмотическое давление;
- стероидные гормоны, снижающие проявления аутоиммунных процессов, которые запускаются при циррозе;
- противовирусные средства, которые целесообразно применять при циррозе печени вирусной этиологии;
- мочегонные препараты, способствующие выведению лишней жидкости из организма и препятствующие нарастаниям проявлений асцита.
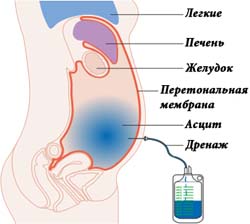
Лечить асцит хирургическим методом специалисты предпочитают в крайних случаях, когда все консервативные методики оказались полностью неэффективными и не принесли пациенту улучшения общего состояния. Операция по выкачиванию лишней жидкости с брюшной полости носит название лапароцентез. Методика подразумевает выведение экссудата через прокол, сделанный специальной иглой. Процедура проводится под строгим контролем лечащего врача.
За один раз пациенту нельзя удалять более 5 литров жидкости, так как всегда существует риск развития у больного коллаптоидного состояния и даже внезапной смерти.
Цирроз печени и его осложнения, к сожалению, относится к числу заболеваний, излечить которые полностью невозможно. Именно поэтому оно является наиболее распространенной причиной смертности пациентов гастроэнтерологического отделения. Сколько живут с циррозом печени после начала асцита? Подобный вопрос врачам приходится слышать ежедневно. Попробуем найти на него ответы.
На продолжительность жизни пациентов с асцитом оказывают влияние сразу несколько факторов:
- правильный образ жизни человека;
- соблюдение диеты;
- индивидуальные особенности организма пациента;
- адекватность и своевременность лечения основного недуга;
- стадия заболевания относительно его компенсации;
- стремительность патологического процесса.
Изучая вопрос, сколько живут с асцитом при циррозе печени, ученым удалось установить факт, что пациенты с компенсированными формами заболевания и неярко выраженным асцитическим синдромом могут прожить более 10 лет при условии грамотного и своевременного лечения патологических симптомов, а также предупреждения осложнений.
К сожалению, согласно статистическим данным, у многих пациентов с асцитом диагностируется именно декомпенсированная форма цирроза печени. При таком варианте течения заболевания прогнозы для больного человека не самые лучшие. Как правило, пациенты погибают от осложнений основного недуга на протяжении 2-5 лет от появления первых признаков скопления жидкости в брюшной полости.
источник
Асцит – это патологическое состояние, при котором свободная жидкость скапливается в брюшной полости, что приводит к увеличению живота в размерах. В народе его еще называют водянкой. Это не отдельное заболевание, а проявление приспособительных механизмов организма. В большинстве случаев водянка живота возникает на фоне цирроза печени. Можно ли вылечить патологию? Сколько живут люди с таким диагнозом? Обо всем этом и многом другом речь пойдет в нашей статье.
Появление асцита при циррозе печени является явным признаком того, что организм больного уже просто не в силах бороться, а его защитные механизмы исчерпаны, то есть заболевание перешло на стадию декомпенсации. Специалисты выделяют три основных причины возникновения водянки:
- портальная гипертензия;
- вторичный гиперальдостеронизм;
- гипоальбуминемия.
Рассмотрим детальнее эти три пусковых фактора, участвующих в развитии асцита. Их специалисты относят к системным, или общим, причинам. Для начала поговорим о портальной гипертензии.
Происходит нарушение нормального кровотока по воротной вене печени. Это вызывает развитие застойных явлений и увеличение внутрибрюшного давления. Гипертензия затрагивает даже мелкие кровеносные сосуды. Их стенки не могут справиться с повышенной нагрузкой, что провоцирует увеличение проницаемости. В итоге жидкость пропотевает и без труда проникает в абдоминальную полость.
Печень несет ответственность за выработку биологически активных веществ, отвечающих за расширение кровеносных сосудов. В результате повреждения гепатоцитов (клетки печени) эти субстанции в значительном количестве проникают в системный кровоток. Это приводит к расслаблению гладкой мускулатуры кровеносных сосудов, нарушению кровотока и снижению давления.
Наиболее уязвимыми к таким изменениям в организме оказываются почки. Они начинают выделять ренин – вещество, стимулирующее выработку гормона надпочечников, альдостерон. Это приводит к задержке натрия и воды в организме.
Ученые не зря называют печень химической лабораторией нашего организма. Орган отвечает за продуцирование белка, в частности, иммуноглобулина. Вещество удерживает жидкость, не давая ей возможности выходить за пределы сосудистого русла.
На фоне разрушения печеночных клеток синтез белка нарушается. В результате этого преград для выхода воды уже не существует. Так и развивается асцит.
Также стоит упомянуть и о некоторых дополнительных причинах, ответственных за развитие водянки. В результате патологии происходит снижение объема циркулирующей крови. Для задержки натрия и воды организм подключает механизм компенсации кислородного голодания тканей. Происходит выброс антидиуретического гормона и альдостерона.
Снижение объема циркулирующей крови вызывает кислородное голодание сердечной мышцы. В итоге сила выброса крови значительно снижается. Это приводит к застойным явлениям в нижней полой вене, а также отекам ног за счет задержки крови на периферии.
Кроме системных провоцирующих факторов, специалисты выделяют и местные причины асцита. К ним можно отнести увеличение сосудистого сопротивления внутри гепатоцитов, а также внутрипеченочный блок, способствующий усилению образования лимфы.
ЗАПОМНИТЕ! Асцит при циррозном поражении печени диагностируется не у всех пациентов. Чаще всего патология обнаруживается у людей, разрушение тканей печени которых произошло на фоне систематического употребления алкоголя.
Как показывает статистика, асцит при циррозе возникает у больных в пятидесяти процентах случаев. Риск возникновения этого осложнения в разы увеличивают такие факторы:
- наличие сердечных патологий;
- малоактивный образ жизни;
- неправильно подобранное лечение;
- несвоевременная диагностика заболевания;
- почечная недостаточность;
- хронические патологии эндокринной системы;
- аутоиммунные заболевания;
- отравление;
- прием некоторых препаратов;
- вирусные гепатиты;
- погрешности в питании.
Цирроз печени – это тяжелое неизлечимое заболевание, в основу развития которого ложится повреждение ткани органа и последующее замещение ее рубцами. Водянка чаще всего развивается на последних стадиях заболевания и значительно ухудшает прогнозы.
На заметку! Асцит при циррозе печени – это серьезное осложнение, требующее экстренной медицинской помощи. Его развитие указывает на переход патологии в терминальную стадию.
Механизм появления данного нарушения уже хорошо изучен. В этом случае наблюдается появление обширных очагов некроза и замещение отмерших участков фиброзом. Это приводит к нарастанию деформации печени и, как следствие, к нарушению работы здоровых тканей.
Нормально функционирующие клетки печени замещаются аномальными. Мало того, что рубцы не могут выполнять никаких функций, они еще мешают оставшимся гепатоцитам. В итоге нормальные клетки недополучают питательные вещества из крови и отмирают.
Ситуация усугубляется еще и тем, что аномальные гепатоциты провоцируют выброс веществ, приводящих к расширению сосудов, которые к тому же организм усиленно наполняет кровью. Это приводит к увеличению объема циркулирующей крови и оказанию постоянного давления на стенки вен и артерий. В итоге в организме скапливаются соли и вода. Выйти естественным путем у них нет возможности. Это приводит к уменьшению эластичности сосудистых стенок и образованию пор, через которые выделяемая жидкость может попадать в брюшную полость.
Происходит формирование множества мелких сосудов, по которым кровоток пускается в обход поврежденных участков. Это ведет не только к более стремительному нарастанию циррозных изменений в печени, но и способствует появлению синдрома портальной гипертензии.
Постепенно снижаются фильтрационные возможности пораженного циррозом органа. Это вызывает повышение в крови токсических веществ, которые оказывают неблагоприятное воздействие на стенки сосудов, становясь причиной снижения их проницаемости. Таким образом, асцит появляется из-за воздействия сразу ряда неблагоприятных факторов, вызванных критическим поражением печени.
На первых стадиях осложненного цирроза живот не выглядит вздутым. Обнаружить патологические изменения можно только при помощи инструментальных методов диагностики, например, УЗИ. На начальной стадии жидкость может распределяться по кровеносным и лимфатическим сосудам. Несмотря на отсутствие клинических симптомов, кровеносные сосуды расширяются, давление в системе воротной вены повышается, а клетки печени замещаются не функционирующими рубцами.
ВАЖНО! Вода вытекает в брюшную полость на этапе, когда сосуды не выдерживают избыточной нагрузки. Всего в животе может скапливаться до десяти литров жидкости.
Асцит сопровождается постепенным увеличением живота в размерах. По мере прогрессирования цирроза мышечная ткань подвергается атрофическим изменениям. Однако, несмотря на это, вес и окружность талии неуклонно растут. Обращает на себя внимание непропорциональность размеров живота относительно других частей тела.
Кожные покровы передней брюшной стенки растягиваются и становятся гладкими. Нередко на ней появляются розовые растяжки. Под эпидермисом хорошо виднеются расширенные кровеносные сосуды, а также появляются множественные сосудистые звездочки.
По мере усугубления водянки у пациентов появляются жалобы на сильнейший дискомфорт и боли в животе. Наблюдается симптом флюктуации, то есть даже при легком толчке в бок пациента ощущается колебание жидкости внутри живота.
Повышение внутрибрюшного давления приводит к сдавливанию диафрагмы и уменьшению объема легких. Клинически это проявляется в виде сильнейшей одышки и учащенного дыхания. В положении лежа неприятные симптомы усугубляются. Без высокого подголовника или подушки пациенты не могут уснуть. Возникновение влажного кашля, посинение губ (цианоз), а также бледность кожных покровов указывают на развитие дыхательной недостаточности.
После каждого приема пищи человек ощущает неприятную тяжесть. Насыщение происходит от небольшого количества еды. Отрыжка и изжога становятся для таких пациентов постоянными спутниками. В некоторых случаях возникают приступы рвоты непереваренной пищей. Это связано с компрессией в области перехода из желудка в кишечник. Также в рвотных массах могут появляться примеси желчи.
Из-за скопившегося в животе экссудата кишечный тракт по всей своей протяженности испытывает повышенное давление. Это вызывает появление диарее или, наоборот, запоров. В тяжелых случаях возможно развитие кишечной непроходимости.
Скопившийся экссудат давит и на мочевой пузырь, что проявляется в виде частых и болезненных позывов к мочеиспусканию. Это создает идеальные условия для развития пиелонефрита и цистита.
Пациенты с асцитом страдают от сильного отека нижних конечностей. Появление данного симптома объясняется нарушенным оттоком лимфы. Состояние усугубляется сбоями в работе сердечно-сосудистой системы. Возможны скачки артериального давления.
Когда пациент стоит, жидкость под влиянием силы тяжести притягивается в нижние отделы живота. В лежачем положении она «растекается» к боковым его стенкам, напоминая «лягушачий живот».
Увеличение объема свободной жидкости в абдоминальной полости приводит к выпячиванию пупка вперед. Часто формируется пупочная грыжа. Выпотная жидкость может инфицироваться болезнетворными микроорганизмами, что может послужить причиной развития летального исхода.
В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе. Таким образом, это заболевание печени проявляется следующими симптомами:
- боль в правом подреберье;
- тяжесть после приема пищи;
- слабость, недомогание, сонливость, безразличие ко всему, что окружает;
- ухудшение памяти и работоспособности;
- точечные кровоизлияния;
- пятнистое покраснение ладоней;
- кровотечение;
- вздутие, урчание в животе;
- желтуха;
- импотенция и рост груди у мужчин;
- нарушение менструации, бесплодие у женщин;
- зуд кожи;
- «лакированный язык» за счет покраснения и отечности;
- сосудистые звездочки на лице;
- периодическое повышение температуры тела;
- эпидермис становится сухим, бледным, с желтоватым оттенком.
Сама по себе водянка не приводит к летальному исходу. Опасны осложнения, к возникновению которых она приводит. Скопившаяся жидкость сильно сдавливает жизненно важные органы, нарушая их нормальное функционирование. Особо уязвимой оказывается сердечно-сосудистая система.
Асцит опасен возникновением таких осложнений:
- Перитонит (воспаление брюшины). Обсеменение полости болезнетворными микроорганизмами вызывает развитие гнойного воспаления.
- Гидроторакс. В грудную полость проникает жидкость.
- Непроходимость кишечника. Возникает на фоне сдавливания органа большим количеством жидкости.
- Пупочная грыжа. Даже после вправления она выпадает обратно.
Сколько живут с асцитом при циррозе печени? Сложно однозначно ответить на этот вопрос. То, сколько сможет прожить пациент, во многом зависит от состояния сердечно-сосудистой системы, почек и печени. При циррозе на стадии компенсации прогноз в целом благоприятный. Как показывает практика, люди с таким диагнозом живут дольше при своевременно начатом лечении. Для того чтобы составить правильный прогноз, необходимо учитывать несколько важных критериев: возраст, скорость прогрессирования патологии, развитие сопутствующих заболеваний, соблюдение диеты.
В случае развития почечной недостаточности без проведения гемодиализа больные умирают в течение первых недель. При развитии декомпенсированного цирроза лишь в двадцати процентах случаев пациенты могут прожить до пяти лет.
На заметку! При соблюдении бессолевой диеты и рекомендаций лечащего врача больной человек может рассчитывать на хороший прогноз.
Наиболее эффективным методом избавления от последствий брюшной водянки является трансплантация печени. В некоторых случаях это является единственной возможностью вылечить асцит. При удачном проведении операции пациенты могут прожить еще не один десяток лет.
Специалисты выделяют категорию пациентов, для которых последствия отечно-асцитического синдрома являются наименее неблагоприятными. В группе риска находятся:
- пожилые люди;
- лица, страдающие гипотонией;
- онкологические пациенты;
- больные, имеющие сахарный диабет.
В настоящее время специалисты научились компенсировать состояние пациентов грамотно подобранными лекарственными препаратами и диетой. Однако следует учитывать, что существуют такие формы заболевания, которые плохо поддаются терапии. В этих случаях продлить жизнь хотя бы на несколько лет практически невозможно.
Лечение асцита при циррозе печени назначается в зависимости от стадии запущенного патологического процесса. На начальных этапах применяется консервативная терапия. Для улучшения состояния функционирования печени назначаются препараты с гепатопротекторным действием.
С целью выведения лишней жидкости и во избежание увеличения ее объема в брюшной полости показаны диуретические средства. Для недопущения бактериального перитонита могут быть назначены антибиотики.
В горизонтальном положении усиливается деятельность почек и повышается их фильтрационная способность. Это способствует очищению крови от скапливающихся токсических веществ. Поэтому больным с асцитом показан постельный режим.
При неэффективности консервативного лечения к терапии назначается лапароцентез. Это малоинвазивная манипуляция, предполагающая откачивание жидкости из брюшной полости. При проведении процедуры может быть отобрано не более пяти литров жидкости. При одноразовом заборе большего количества жидкости присутствует высокий риск развития осложнений и шокового состояния.
При асците рекомендуется включать в рацион молочную и кисломолочную продукцию, телятину и постную говядину, нежирную рыбу. Меню должно включать блюда из яичных белков, гречневой и пшенной круп, а также соевой муки. Такой тип питания обусловлен способностью организма перерабатывать белки в достаточных количествах.
При декомпенсированном циррозе происходит резкое снижение способности к переработке протеинов. На этом этапе потребление белка ограничивается. В случае развития печеночной комы протеины и вовсе исключаются из рациона.
Избавиться от асцита народными средствами невозможно. Советы лекарей могут применяться в качестве вспомогательной помощи для облегчения симптомов.
Асцит – это скопление выпотной жидкости в брюшной полости, главным проявлением которого является увеличенный в размерах живот. Развитие патологии в большинстве случаев связано с такими причинами: повышение давления в системе портальной вены, недостаток белка в крови, повышенная выработка сосудорасширяющих гормонов и застой лимфы. Шансы развития водянки увеличиваются при несоблюдении диеты, гиподинамии, несвоевременно проведённой диагностике, сопутствующих патологиях сердца и почек. Выявить патологию на начальных стадиях довольно трудно, так как первые симптомы появляются при скоплении примерно полулитра экссудата.
К главным признакам осложненного цирроза можно отнести чувство распирания, метеоризмы, приступы тошноты, увеличение живота и проблемы с пищеварением. Продолжительность жизни во многом зависит от самого больного, который должен строго соблюдать питьевой режим и диету. В настоящее время не изобретены медикаменты, с помощью которых можно было бы восстановить функциональную активность печени. При скоплении большого количества жидкости в брюшной полости совершается лапароцентез – прокол брюшной стенки с последующей откачкой экссудата из организма. Своевременное хирургическое вмешательство позволяет предупредить развития опасных для жизни осложнений.
источник