Миниинвазивное лечение асцита
(дренирование брюшной полости под контролем УЗИ)
Асцит — это патологическое накопление свободной жидкости в брюшной полости. Асцит никогда не бывает самостоятельным заболеванием. Это всегда проявление какой-то другой болезни. К основным причинам появления асцита относятся:
Бывают и более редкие причины, например полисерозиты на фоне синдрома гиперстимуляции яичников при подготовке к проведению ЭКО и т.д.
Клинически асцит проявляется существенным увеличением в объеме живота. При этом появляются тянущие боли в животе. При накоплении большого объема жидкости появляется одышка (чувство нехватки воздуха), особенно в положении лежа. При «напряженном» асците одышка становится столь существенна, что пациент не может длительно находится в положении лежа и вынужден даже спать сидя.
Такая ситуация требует немедленной госпитализации и лечения в стационаре.
Диагностика асцита не вызывает серьезных затруднений. Как правило диагноз ставиться на основании жалоб и клинической картины. Для подтверждения диагноза выполняется УЗИ брюшной полости.
В комплексе лечения асцита основная роль отводится компенсации основного заболевания, приведшего к появлению данного состояния. Кроме того существует ряд лекарственных средств (например мочегонные препараты), которые до определенного момента позволяют уменьшить количество накапливаемой жидкости в брюшной полости и/или замедлить скорость ее накопления.
В ситуации, когда имеет место «напряженный» асцит, либо консервативные мероприятия не дают ожидаемого эффекта и жидкость продолжает стремительно накапливаться в брюшной полости, ставятся показания к ее удалению. Такая процедура называется лапароцентез. Раньше лапароцентез выполнялся методом пункции брюшной полости специальным троакаром и одномоментной эвакуацией максимального объема асцитической жидкости. Однако одномоментное удаление большого количества жидкости из организма часто осложняется резким снижением артериального давления, головокружением, коллапсом (обморочным состоянием). В связи с чем за один сеанс лапароцентеза не рекомендуется удалять более 10 л жидкости, хотя бывают асциты гораздо большего объема.
В нашей клинике к настоящему моменту полностью отказались от выполнения троакарного лапароцентеза в пользу дренирования брюшной полости под ультразвуковой навигацией.
Процедура выполняется с соблюдением всех правил асептики и антисептики. Как правило дренирование брюшной полости по поводу асцита не требует наркоза и выполняется под местной анестезией. При помощи УЗИ определяется место наибольшего скопления жидкости в брюшной полости и максимально безопасная точка для введения дренажа (тонкой пластиковой трубочки). После делается надрез до 3 мм, через который производится установка дренажа. Дренаж подшивается к коже. Снаружи к дренажу прикрепляется краник, позволяющий открывать и закрывать просвет трубки, и мешок для сбора жидкости. Краник устанавливается для того, чтобы выпускать не всю жидкость сразу и постепенно порциями. Дренаж оставляется на несколько дней, до того момента пока не прекращается поступление жидкости из живота. После дренаж безболезненно извлекается. Такое лечение асцита гораздо более безопасно и комфортно для пациента. Кроме того, установка дренажа под контролем УЗИ позволяет избежать таких опасных осложнений как повреждение кишки или крупного кровеносного сосуда в брюшной полости. Особенно это касается пациентов, у которых ранее была операция на органах брюшной полости и образовались спайки в животе. Эта процедура является методом выбора при повторных лапароцентезах.
Государственная клиническая больница №29 им. Н.Э.Баумана – это современная многопрофильная высокотехнологичная больница с уникальной полуторавековой историей и традицией, оказывающая высококачественную медицинскую помощь в круглосуточном режиме.
источник
Асцит — скопление в брюшной полости жидкости в аномальном количестве. Жидкость в брюшной полости необходима для предотвращения трения сокращающихся органов, но в норме количество её не превышает стакана. При декомпенсированных сердечных и печеночных заболеваниях и злокачественных опухолях может вырабатываться слишком много экссудата, что мешает нормальному функционированию организма и существенно ухудшает состояние больного.
Практически не удаётся избежать образования внутрибрюшинной жидкости при далеко зашедшем циррозе печени — на долю печёночного асцита приходится максимум среди всех процессов, сопровождающихся патологической экссудацией. Вторая по частоте причина — хроническая сердечная недостаточность, когда работа сердечной мышцы настолько неэффективна, что кровь застаивается в сосудах и плазма пропотевает внутрь брюшной и грудной полостей, образуя асцит и плеврит.
Большую долю занимают выпоты при онкологии: злокачественные новообразования, преимущественно локализованные в животе, и метастатическом поражении листков брюшины.
Патогенез образования «излишков» жидкости в брюшной полости при хронических заболеваниях печени и сердца несколько отличается от механизма избыточной экссудации при раке. При хронических процессах главная причина — неполноценность сердечной функции или затруднение оттока крови по сосудистому руслу с неизбежным пропотеванием плазмы наружу.
При злокачественных заболеваниях в образовании асцитической жидкости задействовано несколько факторов:
- Блокировка раковыми клетками лимфатических сосудов, что мешает полноценной откачке лимфатическими узлами образующейся жидкости;
- Обсеменение злокачественными клетками лимфатического узла приводит к выключению его «насосной» функции;
- Повышенная выработка экссудата метастатическими узелками на брюшине;
- Раздражающее воздействие на брюшину вырабатываемых опухолью биологически активных веществ усиливает экссудативную активность эпителиальных клеток;
- Сдавление сосудов опухолевыми узлами способствует пропотеванию плазмы вследствие повышения внутрисосудистого давления — аналогично механизму асцита при циррозе и метастазах в печени.
У онкологического больного может быть задействовано несколько путей выработки асцитической жидкости, важно другое — быстро найти способ адекватной помощи пациенту с минимальными потерями для организма.
Большой выпот в брюшной полости опытному специалисты виден на расстоянии:
- пациенту недостаточно дыхания, потому что живот исключается их дыхательного акта, поднимается диафрагма, уменьшая объём грудной полости, что выражается в форсировании дыхательных движений;
- живот похож на лягушачий, а при укладывании пациента на кушетку «расплывается», как наполненный водой шарик, при ощупывании живота определяется характерный «шум плеска»;
- при значительном повышение внутрибрюшного давления выпячивается пупок;
- отмечается отечность стоп.
При обычной диагностике — УЗИ брюшной полости видна избыточная жидкость, при небольшом количестве её обнаруживают только «в отлогих местах». УЗИ вполне достаточно для выявления асцита, но для определения опухолевых образований в брюшной полости может потребоваться МРТ.
Самые частые новообразования, осложняющиеся асцитом: карцинома желудка и мезотелиома брюшины, злокачественные опухоли яичников и печеночно-клеточный рак, панкреатический рак и лейкемии.
источник
Асцит – это патология, характеризующаяся скоплением жидкости в брюшной полости. Причинами такого процесса могут служить повышенное артериальное давление, воспалительные процессы в организме.
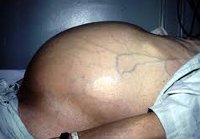
При асците у пациента наблюдается увеличение и обвисание живота, выпячивание пупочного кольца, появление сосудистого рисунка. При развитии инфекционного процесса в скопившейся жидкости прогнозы становятся не радужными. Может наблюдаться перитонит с летальным исходом. Чтобы не допускать развития такого сценария, при любых недомоганиях следует обращаться за медицинской помощью.
В Юсуповской больнице практикуют лучшие доктора России, которые в кратчайшие сроки проведут необходимые исследования, поставят диагноз и назначат эффективную программу лечения.
Все диагностические и лечебные процедуры в Юсуповской больнице проводятся на современной медицинской аппаратуре, что позволяет получать наиболее информативные данные и бороться с заболеваниями при помощи новейших эффективных методик.
Асцит не является отдельным самостоятельным заболеванием. Он выступает следствием различных нарушений, протекающих в организме. Поэтому тактика лечения зависит от патологического процесса, вызвавшего асцит брюшной полости:
- для компенсации острой сердечной недостаточности кардиологи Юсуповской больницы назначают пациентам прием метаболиков, бета-блокаторов, ингибиторов АПФ (при имеющихся показаниях);
- при токсических и инфекционных поражениях печени назначают препараты гепатопротекторы;
- при развитии асцита по причине низкого уровня белка в крови больному назначают инфузии альбумина;
- при выявлении туберкулеза брюшины лечение проводят при помощи противотуберкулезных препаратов;
- асцит, который возник по причине развития злокачественной опухоли брюшины, устраняют при помощи химиотерапии.
Для угнетения скопления жидкости всем пациентам с асцитом назначают мочегонные препараты, для профилактики перитонита показан прием антибиотиков. Всем пациентам с асцитом необходимо соблюдать определенную диету: следует употреблять пищу, богатую белком, ограничить потребление соли и жидкости.
Развитие такой патологии требует от врача оперативных действий. Амбулаторные больные требуют немедленной госпитализации. Юсуповская больница принимает пациентов 24 часа в сутки, 7 дней в неделю.
Основным методом устранения асцита является удаление скопившейся жидкости посредством прокола брюшной стенки с последующей установкой дренажа. Процедуру проводят под контролем УЗИ. За один раз можно откачать до 10 литров скопившейся жидкости. Параллельно пациенту капают солевые растворы и альбумин чтобы компенсировать потерю жидкости, солей и белка.
Важно понимать, что выведение из организма избытка скопившейся жидкости не приводит к выздоровлению. В клинике терапии Юсуповской больницы пациентам объясняют, что прекращать лечение на данном этапе категорически нельзя. Несмотря на рекомендации и советы докторов, некоторые пациенты после процедуры удаления жидкости при асците радуются быстрому эффекту и перестают следовать показаниям врачей.
Применяют данный метод при устойчивом асците, то есть в тех случаях, когда объем жидкости после ее откачивания быстро восстанавливается. Процедура подразумевает обратное вливание извлечённой жидкости после ее фильтрации. Жидкость пациенту вводят внутривенно, что само по себе позволяет предотвратить осложнения от потери компонентов плазмы крови. При использовании аппаратов для фильтрации жидкости в течение суток можно удалять до 15 литров жидкости без опасности для жизни пациента.
Хирург обеспечивает поступление жидкости в общий кровоток – жидкая часть крови возвращается в сосудистую систему. Для этого формируют конструкцию с клапаном, при помощи которой жидкость из брюшной полости во время вдоха засасывается в систему верхней полой вены.
Подобный метод применяют в тяжелых случаях при отсутствии инфицирования. Применение шунта позволяет продлить жизнь пациентам, а также дает возможность выиграть время для различного рода хирургических вмешательств. Манипуляцию поводят под общей анестезией. Также пациентам с целью профилактики инфекций вводят антибиотики.
Методику применяют с целью снижения давления в венозной системе. Врач подшивает сальник к печени и диафрагме. После этого дыхательные движения способствуют разгрузке вен от крови. В итоге снижается выход жидкости в брюшную полость через стенку сосудов.
При помощи деперитонизации (иссечения участков брюшины) хирург создает дополнительные пути оттока для жидкости. Данная процедура оказывает временный эффект.
Хирургическое лечение подразумевает применение методов, устраняющих основное заболевание, вызвавшее асцит брюшной полости. Сюда можно отнести удаление опухолей, тромбов, а также компенсацию венозного кровотока.
Узнать подробнее о методах борьбы с асцитом, а также причинах, провоцирующих его развитие, можно на консультации в клинике терапии Юсуповской больницы.
Записаться на прием к врачу можно по номеру телефона или через форму обратной связи на сайте.
источник
Асцит – это патологическое скопление жидкости в брюшной полости. Среди пациентов с асцитом большинство страдают циррозом и портальной гипертензией. Асцит, связанный со злокачественными новообразованиями, встречается гораздо реже: примерно у 7% пациентов. У некоторых пациентов отмечаются сразу две причины возникновения асцита — например, цирроз и перитонеальный карциноматоз (множественные метастазы по брюшине).
Асцит, связанный с злокачественными новообразованиями, можно наблюдать при многих опухолях, включая злокачественные опухоли яичника, молочной железы, толстой кишки, легких, поджелудочной железы и печени. Лимфома также может быть осложнена асцитом.
Асциты обычно развиваются в условиях рецидивирующего или прогрессирующего рака. До развития асцита пациенты могут иметь метастатическое поражение брюшины или печени, увеличенные внутрибрюшные лимфатические узлы или большой объем опухоли
Происхождение первичной опухоли оказывает влияние на развитие асцита.
Злокачественные опухоли яичника и мочевого пузыря, а также перитонеальная мезотелиома, как правило, вызывают карциноматоз брюшины. В таких случаях накопление жидкости является результатом блокирования дренирующих лимфатических каналов и повышенной проницаемости сосудов.
Рак толстой кишки, желудка, груди, поджелудочной железы и легких может вызвать карциноматоз брюшины и / или массивные метастазы в печени, что приводит к асциту либо из-за опухолевых клеток, продуцирующих жидкость в брюшной полости, из-за обструкции / сжатия портальных вен, приводящих к портальной гипертензии, или печеночной недостаточности.
Лимфомы могут вызывать обструкцию лимфатических узлов с накоплением асцита, или симптоматические серозные выпоты.
Асцит у пациентов с заболеванием печени обычно обусловлен гепатоцеллюлярной карциномой, а не метастазами в печени. Развитие асцита может быть первым признаком первичной гепатоцеллюлярной карциномы печени.
Четыре наиболее распространенных варианта развития асцита, связанных с гепатоцеллюлярной карциномой печени:
у пациентов с хроническим гепатитом B, приобретенных в младенчестве или детстве,
у пациентов с безалкогольной жировой болезнью печени,
у пациентов с хроническим гепатитом C,
у пациентов с алкогольным циррозом.
В этих условиях асцит часто развивается, когда объем опухоли увеличивается до такой степени, что он замещает критическую часть функциональной массы печени или приводит к тромбозу воротной вены.
Пациенты часто обращаются за медицинской помощью из-за боли в животе, одышки или быстрого насыщения, нередко развивается отек ног. Боль в животе может быть вызвана комбинацией факторов, включая инвазию нервов опухолью, растяжение капсулы печени или у пациентов с большим асцитом — растяжением брюшной стенки. Поскольку асцит обычно развивается в условиях большой массы опухоли, пациенты обычно теряют вес до развития асцита (несмотря на добавленный вес от самой асцитической жидкости).
Диагноз асцита, связанного с злокачественными новообразованиями, основывается на клинических проявлениях, методах визуализации, пункции и анализе асцитической жидкости.
Пациенты с установленным онкологическим диагнозом, у которых развивается асцит, часто не требуют обширного обследования. Поскольку развитие асцита, связанного с злокачественными новообразованиями, является плохим прогностическим признаком, диагностический подход должен быть сосредоточен на быстрой оценке и эвакуации асцита, при этом лечение нацелено на улучшение качества жизни пациента. С другой стороны, наличие асцита у женщины с эпителиальным раком яичников не обязательно связано с очень плохим прогнозом.
Физикальное обследование позволяет приблизительно определить уровень накопления асцита.Пациенты с подозрением на асцит, связанный со злокачественными новообразованиями, должны пройти обследование, чтобы подтвердить присутствие асцита. Обследование начинается с УЗИ органов брюшной полости, по необходимости подключается КТ или МРТ исследование органов брюшной полости.
Лапароцентез (прокол брюшиной стенки ) с соответствующим анализом асцитической жидкости — наиболее эффективный способ подтвердить наличие асцита, диагностировать его причину и определить, инфицирована ли жидкость и есть ли в ней злокачественные клетки.
Основным методом лечения карциноматоза брюшины является терапевтический лапароцентез (эвакуация жидкости из брюшной полости). Исключение составляет асцит при раке яичников. Пациентам, которые не переносят повторяющиеся лапароцентезы, можно рекомендовать установку перитонеальных портов и катетеров. Пациентам с портальной гипертензией (с массивными метастазами в печени, циррозом с гепатоцеллюлярной карциномой или злокачественным синдромом Бадд-Киари) могут быть назначены диуретики (лекарственные препараты, увеличивающие мочеобразование).
У пациентов с асцитом при раке яичников варианты лечения включают циторедуктивную операцию (удаление возможно большего объема опухоли и метастазов) и химиотерапию.
В Институте онкологии EMС по адресу Москва, ул. Щепкина, оказывается комплексная помощь пациентам с асцитом по современным международным стандартам. Асцит можно эвакуировать как в условиях стационара, так и амбулаторно. Иногда, в сложных случаях, при плохой переносимости манипуляции или по желанию пациент может быть госпитализирован.
Госпитализация в ЕМС может быть и экстренной – 24 часа в сутки дежурные хирурги готовы оказать помощь в эвакуации асцита.
источник
Асцитом называют то патологическое состояние организма, когда в брюшной полости скапливается жидкость (до 25 литров), которая является следствием сбоя в кровообращении и лимфообращении (транссудат) или из-за воспалительного процесса (экссудат). Если она инфицирована, а анализы показывают повышенное содержание белков или лимфоцитов, это значит, что у человека воспаление брюшины — асцит-перитонит.
Скопление жидкости в брюшной полости — не самостоятельное заболевание, а следствие более тяжелой болезни. Асцит вызывают такие патологии в организме, как рак, цирроз печени, портальная гипертензия, сердечная и печеночная недостаточность, гипоротеинурия, туберкулез органов брюшной полости, болезни поджелудочной железы.
Асцит классифицируют по количеству жидкости в брюшной полости — выделяют формы заболевания с небольшим, умеренным и значительным ее скоплением (напряженный асцит). Болезнь может быть стерильной (когда болезнетворные микроорганизмы отсутствуют) и инфицированной. По результатам лечения асцит делят на тот, что поддается консервативному лечению медикаментами, и устойчивый асцит, не реагирующий на медикаментозную терапию.
- Увеличение живота. Когда человек стоит, нижняя часть живота немного отвисает вниз, а в горизонтальном положении он выглядит распластанным, выступает сбоку.
- Пупок со временем становится больше, расширяется. Если заболевание протекает длительно , асцит приводит к пупочной грыже.
- Проступание венозных сосудов в области пупочного кольца. Их вид имеет характерный узор, который медики называют «голова медузы». Симптом характерен для портальной гипертензии.
- Затрудненное дыхание, одышка даже при слабых физических нагрузках.
- Расстройство пищеварительной и мочевыделительной систем.
- Чувство раннего насыщения.
- Отек нижних конечностей.
- Другие симптомы, характерные для заболевания, которым вызвано скопление экссудата или транссудата.
При отсутствии должного лечения к асциту с жидкостью транссудатом может присоединиться инфекция, которая вызовет воспаление брюшной полости. Из-за подъема диафрагмы развивается дыхательная недостаточность, постоянное давление в брюшине провоцирует нарушения функции органов брюшной полости.
- Опрос пациента.
- Анализ предыдущих заболеваний человека, проведенных операций.
- Осмотр врачом.
- УЗИ.
- Исследование (анализ) жидкости в брюшной полости пациента для уточнения диагноза. Ее проверяют на количество лейкоцитов, число нейтрофилов, наличие туберкулезного возбудителя, уровень глюкозы, наличия опухолевых клеток, бактериальный посев и др.
Лечение асцита проводится амбулаторно или в клинике под присмотром врачей в зависимости от выбранной терапии. Пациенту назначают диету с повышенным потреблением белков и исключением соли, медикаментозные препараты (мочегонные средства, антибиотики).
- Если заболевание хроническое (например, цирроз печени), задача врача с помощью консервативного или оперативного лечения перевести его в стадию ремиссии.
- Если асцит в тяжелой форме, вместе с медикаментозным лечением назначают процедуру лапароцентеза с использованием ультразвуковой навигации — это выведение жидкости из брюшной полости путем ее прокола троакаром. Иногда после процедуры врачи устанавливают дренажи, чтобы длительно выводить экссудат или транссудат.
Для лечения асцита проводят и другие хирургические операции, которые влияют на причину заболевания — деперитонизацию стенок брюшной полости, оментогепатофренопексию, перитонеовенозное шунтирование.
Лечение асцита в клинике «Витамед» — это опытный и профессиональный подход к каждому пациенту, качественная диагностика по выявлению заболевания, которое спровоцировало скопление жидкости в брюшной полости, использование современных методов консервативной, инвазивной или паллиативной терапии.
Поддубская Елена Владимировна
Онколог, хирург высшей категории. Кандидат медицинских наук
источник
Асцит – это патология, характеризующаяся скоплением жидкости в брюшной полости. Причинами такого процесса могут служить повышенное артериальное давление, воспалительные процессы в организме.
При асците у пациента наблюдается увеличение и обвисание живота, выпячивание пупочного кольца, появление сосудистого рисунка. При развитии инфекционного процесса в скопившейся жидкости прогнозы становятся не радужными. Может наблюдаться перитонит с летальным исходом. Чтобы не допускать развития такого сценария, при любых недомоганиях следует обращаться за медицинской помощью.
В Юсуповской больнице практикуют лучшие доктора России, которые в кратчайшие сроки проведут необходимые исследования, поставят диагноз и назначат эффективную программу лечения.
Все диагностические и лечебные процедуры в Юсуповской больнице проводятся на современной медицинской аппаратуре, что позволяет получать наиболее информативные данные и бороться с заболеваниями при помощи новейших эффективных методик.
Асцит не является отдельным самостоятельным заболеванием. Он выступает следствием различных нарушений, протекающих в организме. Поэтому тактика лечения зависит от патологического процесса, вызвавшего асцит брюшной полости:
- для компенсации острой сердечной недостаточности кардиологи Юсуповской больницы назначают пациентам прием метаболиков, бета-блокаторов, ингибиторов АПФ (при имеющихся показаниях);
- при токсических и инфекционных поражениях печени назначают препараты гепатопротекторы;
- при развитии асцита по причине низкого уровня белка в крови больному назначают инфузии альбумина;
- при выявлении туберкулеза брюшины лечение проводят при помощи противотуберкулезных препаратов;
- асцит, который возник по причине развития злокачественной опухоли брюшины, устраняют при помощи химиотерапии.
Для угнетения скопления жидкости всем пациентам с асцитом назначают мочегонные препараты, для профилактики перитонита показан прием антибиотиков. Всем пациентам с асцитом необходимо соблюдать определенную диету: следует употреблять пищу, богатую белком, ограничить потребление соли и жидкости.
Развитие такой патологии требует от врача оперативных действий. Амбулаторные больные требуют немедленной госпитализации. Юсуповская больница принимает пациентов 24 часа в сутки, 7 дней в неделю.
Основным методом устранения асцита является удаление скопившейся жидкости посредством прокола брюшной стенки с последующей установкой дренажа. Процедуру проводят под контролем УЗИ. За один раз можно откачать до 10 литров скопившейся жидкости. Параллельно пациенту капают солевые растворы и альбумин чтобы компенсировать потерю жидкости, солей и белка.
Важно понимать, что выведение из организма избытка скопившейся жидкости не приводит к выздоровлению. В клинике терапии Юсуповской больницы пациентам объясняют, что прекращать лечение на данном этапе категорически нельзя. Несмотря на рекомендации и советы докторов, некоторые пациенты после процедуры удаления жидкости при асците радуются быстрому эффекту и перестают следовать показаниям врачей.
Применяют данный метод при устойчивом асците, то есть в тех случаях, когда объем жидкости после ее откачивания быстро восстанавливается. Процедура подразумевает обратное вливание извлечённой жидкости после ее фильтрации. Жидкость пациенту вводят внутривенно, что само по себе позволяет предотвратить осложнения от потери компонентов плазмы крови. При использовании аппаратов для фильтрации жидкости в течение суток можно удалять до 15 литров жидкости без опасности для жизни пациента.
Хирург обеспечивает поступление жидкости в общий кровоток – жидкая часть крови возвращается в сосудистую систему. Для этого формируют конструкцию с клапаном, при помощи которой жидкость из брюшной полости во время вдоха засасывается в систему верхней полой вены.
Подобный метод применяют в тяжелых случаях при отсутствии инфицирования. Применение шунта позволяет продлить жизнь пациентам, а также дает возможность выиграть время для различного рода хирургических вмешательств. Манипуляцию поводят под общей анестезией. Также пациентам с целью профилактики инфекций вводят антибиотики.
Методику применяют с целью снижения давления в венозной системе. Врач подшивает сальник к печени и диафрагме. После этого дыхательные движения способствуют разгрузке вен от крови. В итоге снижается выход жидкости в брюшную полость через стенку сосудов.
При помощи деперитонизации (иссечения участков брюшины) хирург создает дополнительные пути оттока для жидкости. Данная процедура оказывает временный эффект.
Хирургическое лечение подразумевает применение методов, устраняющих основное заболевание, вызвавшее асцит брюшной полости. Сюда можно отнести удаление опухолей, тромбов, а также компенсацию венозного кровотока.
Узнать подробнее о методах борьбы с асцитом, а также причинах, провоцирующих его развитие, можно на консультации в клинике терапии Юсуповской больницы.
Записаться на прием к врачу можно по номеру телефона или через форму обратной связи на сайте.
источник
Лечением и диагностикой данного заболевания занимаются хирурги и узи-специалисты.
Мы подобрали 30 врачей , лечащих асцит в Москве:
6 мин. от метро Преображенская пл.
цена приёма — 1 000 ₽
14 мин. от метро ВДНХ
цена приёма — 2 600 ₽ Отзывы:
Доктор компетентная в своем вопросе. Она осмотрела меня, опросила, я заполнила анкету, мы пообщалась по моей теме, я получила консультацию, сейчас буду решать вопрос о дальнейшем лечение. Что я хотела услышать, я услышала, ответы на мои вопросы. Договорились о встрече в начале июня.
4 мин. от метро Римская
Ближайшее время записи к доктору: 5 Августа 10:00 , цена приёма — 1 800 ₽ Отзывы:
Самый лучший хирург Забайкальского края и не только. Врач от бога. Золотые руки.
14 мин. от метро ВДНХ
Ближайшее время записи к доктору: 11 Августа 16:00 , цена приёма — 1 800 ₽ Отзывы:
Константин Евгеньевич прекрасный, очень внимательный, отзывчивый, профессиональный специалист и очень добрый человек. У меня просто нет слов! Он меня осмотрел, все рассказал, объяснил на счет операции и все необходимое посоветовал.
9 мин. от метро Чеховская
цена приёма — 6 000 ₽ Отзывы:
Я считаю, что доктор квалифицированная и грамотная. Она очень внимательно подошла ко мне, все выслушала и дала рекомендации. Я еще буду встречаться с врачом!
5 мин. от метро Полежаевская
цена приёма — 2 550 ₽ Отзывы:
Доктор провел операцию, дал советы и объяснил к какому врачу мне нужно еще сходить. Он хороший, внимательный и добрый специалист, который приятен в обращении. Мне понравилось, что он не кричит и не раздражен. Я довольна и благодарна ему, за то, что у меня все сдвинулось с места. Я продолжаю его лечение.
6 мин. от метро Беляево
Ближайшее время записи к доктору: 2 Августа 19:45 , цена приёма — 2 000 ₽ Отзывы:
Земфира Узеировна очень внимательная врач с большим стажем. Она быстро и четко оказала мне услугу. Я довольна!
54 мин. от метро Румянцево
Ближайшее время записи к доктору: 4 Августа 09:00 , цена приёма — 2 000 ₽ Отзывы:
Внимательный и очень опытный доктор. Он осмотрел меня, назначил забор крови, все подготовил, сделал санацию и операцию по вскрытию гнойника и удалению ногтя.
13 мин. от метро Профсоюзная
Ближайшее время записи к доктору: 2 Августа 20:30 , цена приёма — 3 290 ₽ Отзывы:
Грамотный и высококвалифицированный доктор, он провел прием внимательно, доброжелательно и очень информативно. Мы довольны, спасибо врачу!
58 мин. от метро Планерная
Ближайшее время записи к доктору: 3 Августа 10:30 , цена приёма — 1 900 ₽ Отзывы:
Я давно не встречала таких отзывчивых и душевных людей. Он, просто, отличный доктор. Врач помог мне сесть, потому что я плохо хожу, очень внимательно выслушал, посмотрел шов после операции, все посмотрел, проверил и помог советом. Я получила полный ответ. Большое спасибо!
Диагностировать асцит можно в клиниках хирургии.
Мы подобрали 23 подходящие клиники в Москве:
14 мин. от метро ВДНХ 
источник
Асцит брюшной полости, или иными словами асцитический синдром, по своей сути является поздним и явным клиническим проявлением цирроза печени в виде накопления жидкости в брюшной полости (см. рис. 1, 2).
Рис. 1. Напряженный асцит при циррозе печени у больного гепатитом В
Рис. 2. Асцит брюшной полости при циррозе печени у больного гепатитом С
Именно по поводу впервые появившегося асцита и постепенного прогрессирования отеков мягких тканей в первую очередь нижних конечностей пациенты, страдающие таким коварным и тяжелым заболеванием, как цирроз печени обращаются к врачу гепатологу за медицинской помощью и лечением. Появление отечно-асцитического синдрома, под которым следует понимать сочетание асцита и отеков мягких тканей (см. рис. 3), свидетельствует о декомпенсации адаптационных систем организма и наступлении качественно нового, прогностически неблагоприятного этапа в развитии цирроза печени .
Рис. 3. Отеки мягких тканей нижних конечностей у пациентки с циррозом печени при хроническом гепатите С
У больных хроническими вирусными гепатитами и другими хроническими диффузными заболеваниями печени могут иметь место различные причины накопления жидкости в брюшной полости. Дифференциальная диагностика причин асцита основана на результатах комплексного исследования асцитической жидкости и позволяет выделить ряд наиболее клинически значимых видов асцитов:
- портальный асцит, связанный с повышением давления в системе воротной вены (см. рис. 4);
- гемоперитонеум:
- портальный гемоперитонеум, вызванный разрывом кровеносного сосуда бассейна воротной вены;
- злокачественный гемоперитонеум, вызванный подкапсульными разрывами печени и селезенки на фоне массивной инфильтрации этих органов клетками злокачественной опухоли или вследствие аррозии интраабдоминального кровеносного сосуда.
- печеночно-клеточный асцит, связанный с низким уровнем альбумина в сыворотке крови;
- нехирургические асцит-перитониты:
- спонтанный бактериальный перитонит;
- культуроотрицательный нейтрофильный асцит;
- мономикробный или полимикробный ненейтрофильный бактериальный асцит.
- хирургические (вторичные) асцит-перитониты;
- злокачественный асцит, связанный с карциноматозом брюшины;
- туберкулезный асцит, связанный с абдоминальным туберкулезом;
- панкреатогенный асцит, связанный с тяжелыми островоспалительными заболеваниями поджелудочной железы;
- хилезный асцит (хилоперитонеум).
Рис. 4. Система воротной вены и печеночное кровообращение
В зависимости от причины выделяют следующие виды асцитов:
- печеночно-клеточный / гипоальбуминемический асцит;
- портальный асцит – при внутрипеченочной, надпеченочной или подпеченочной форме портальной гипертензии;
- нехирургический асцит-перитонит, в том числе спонтанный бактериальный перитонит (СБП), культуроотрицательный нейтрофильный асцит, мономикробный или полимикробный ненейтрофильный бактериальный асцит;
- хирургический / вторичный асцит-перитонит;
- туберкулезный асцит;
- панкреатогенный асцит при деструктивном остром панкреатите;
- злокачественный асцит;
- хилезный асцит;
- смешанный асцит.
В зависимости от характера патологических изменений асцитической жидкости выделяют следующие типы асцитов:
- серозный / транссудативный – неосложненный портальный асцит и печеночно-клеточный (гипоальбуминемический) асцит;
- серозно-лимфатический, лимфатический – портальный асцит с лимфатической гипертензией;
- гнойно-фибринозный (экссудативный) асцит – хирургический и нехирургический асцит-перитонит, панкреатогенный асцит, злокачественный асцит;
- геморрагический асцит – портальный и злокачественный гемоперитонеум, а также туберкулезный асцит;
- хилезный асцит – злокачественный, панкреатогенный и «травматический» асцит.
Асцитическая жидкость при отсутствии осложнений прозрачная, бесцветная, соломенно-желтого или темно-желтого цвета. При исследовании мазка-отпечатка в осадке можно обнаружить незначительное количество неизмененных эритроцитов (так называемая путевая кровь). Уровень альбумина в асцитической жидкости при неосложненном асците не превышает 5 г/л. При этом сывороточно-асцитический градиент альбумина всегда 11 г/л. Сывороточно-асцитический градиент альбумина (САГА) определяется разностью концентраций альбумина в сыворотке крови и в асцитической жидкости. У пациентов с градиентом больше 11 г/л имеет место портальная гипертензия (повышение давления в системе воротной вены). У пациентов с градиентом меньше 11 г/л давление в воротной вене нормальное, в таких случаях асцит, как правило, обусловлен поражением брюшины при карциноматозе брюшины, туберкулезном перитоните, заболеваниях поджелудочной железы, нефротическом синдроме, серозите или кишечной непроходимости.
Уровень общего белка в асцитической жидкости не превышает 10 г/л, реакция Ривальта на наличие серомуцина в асцитической жидкости отрицательная, цитоз меньше 10 клеток в поле зрения, уровень холестерина менее 30 мг/дл, уровень активности фермента ЛДГ не более 50 Ед/л. Результат бактериологического исследования асцитической жидкости отрицательный.
Асцитическая жидкость приобретает геморрагический характер. При исследовании мазка-отпечатка из осадка асцитической жидкости определяется большое количество измененных и неизмененных эритроцитов в различном сочетании в зависимости от давности возникновения кровотечения в брюшную полость. Гематокрит геморрагической перитонеальной жидкости может достигать 5–7% и даже больше в зависимости от интенсивности кровотечения и величины кровопотери. Клеточный состав, а также уровни общего белка и альбумина в асцитической жидкости имеют ограниченное диагностическое значение. Результаты бактериологического исследования асцитической жидкости, как правило, отрицательные.
Асцит при циррозе и инфекции – спонтанный бактериальный перитонит, культуроотрицательный нейтрофильный асцит, микробный бактериальный асцит
Асцитическая жидкость в таких случаях, как правило, непрозрачная, бесцветная или соломенно-желтого цвета. Результаты бактериологического исследования асцитической жидкости чаще всего бывают положительными, но иногда могут быть и отрицательными. При этом количество полиморфноядерных лейкоцитов (нейтрофилов) в асцитической жидкости, как правило, намного превышает 250 клеток/мм3 , но в некоторых случаях может быть меньше. Уровень общего белка в асцитической жидкости при наличии инфекции намного превышает 10 г/л . Реакция Ривальта на наличие серомуцина в асцитической жидкости в абсолютном большинстве случаев положительная.
Асцитическая жидкость, как правило, мутная. Сывороточно-асцитический градиент альбумина меньше 11 г/л. Результаты бактериологического исследования асцитической жидкости в большинстве случаев положительные (при этом, как правило, выявляется полимикробная инфекция). Плеоцитоз – более 100 клеток в поле зрения, из них нейтрофилы составляют более 50%. Уровень общего белка в асцитической жидкости значительно превышает 10 г/л. Реакция Ривальта на наличие серомуцина в асцитической жидкости положительная.
У некоторых пациентов можно выявить значительное повышение уровня активности амилазы в асцитической жидкости. Уровень глюкозы не превышает значения 500 мг/л. Уровень активности фермента ЛДГ в асцитической жидкости превышает 200 мЕ/мл (или выше верхней границы нормы для сыворотки крови). На фоне 48-часовой «стандартной» антибактериальной терапии цефотаксимом (в/в, 6 г/сут) у большинства пациентов не уменьшается число полиморфноядерных лейкоцитов и из асцитической жидкости продолжает «высеваться» бактериальная флора.
При таком виде асцита у пациента могут наблюдаться симптомы, в том числе и локальные, характерные для первичной опухоли. Асцитическая жидкость при онкологии, как правило, мутная, нередко геморрагического характера . При цитологическом исследовании мазка-отпечатка из осадка асцитической жидкости в большинстве случаев определяются измененные эритроциты. Так называемый сывороточно-асцитический градиент альбумина составляет меньше 11 г/л. Уровень холестерина в асцитической жидкости при раке превышает 50 мг/дл. При этом уровень альбумина в асцитической жидкости составляет более 20 г/л.
Уровень общего белка в асцитической жидкости превышает 30 г/л, а уровень активности фермента ЛДГ в асцитической жидкости превышает 250 Ед/л. Плеоцитоз 200+100 клеток (Мср+СКО) в 1 мкл асцитической жидкости. Уровень фибронектина в асцитической жидкости может достигать значений более 15 мг/дл. Возможно повышение уровня триглицеридов в асцитической жидкости, реакция Ривальта на наличие серомуцина, как правило, всегда резко положительная. Результаты бактериологического исследования асцитической жидкости в большинстве случаев отрицательные. При цитологическом исследовании асцитической жидкости с высокой частотой можно определить наличие так называемых атипичных клеток.
У пациентов с туберкулезным асцитом уровень глюкозы в асцитической жидкости более чем в 2 раза ниже, чем в сыворотке крови. Уровень общего белка в асцитической жидкости составляет более 10 г/л. Плеоцитоз больше 100 клеток в поле зрения, при этом преобладают лимфоциты (более 70%). В некоторых случаях возможно повышение уровня триглицеридов в асцитической жидкости. Сывороточно-асцитический градиент альбумина составляет менее 11 г/л.
Реакция Ривальта на наличие серомуцина в асцитической жидкости, как правило, всегда положительная. Нередко возможен геморрагический характер асцитической жидкости. При исследовании мазка-отпечатка из осадка асцитической жидкости нередко выявляют измененные эритроциты. При определении в осадке асцитической жидкости грамотрицательных палочек необходим посев осадка на специальные питательные среды и специальная окраска препарата на кислотоустойчивые микобактерии туберкулеза.
Информация предоставлена доктором медицинских наук профессором ГБОУ ВПО «Первый СПб ГМУ им. акад. И.П. Павлова» врачом гепатологом медицинского центра Санкт-Петербурга ЭКСКЛЮЗИВ Сулимой Дмитрием Леонидовичем
Как лечить асцит и где лечить асцит при циррозе печени в Спб? Этапность лечения больных с асцитом при циррозе печени, иными словами больных с портальным асцитом, является одним из важнейших принципов. Первым шагом в лечении отечно-асцитического синдрома у пациента с циррозом печени является так называемая консервативная базисная терапия , которая предшествует назначению мочегонных лекарственных препаратов и проведению любых видов хирургического пособия. На этапе проведения базисной терапии необходимо максимально ограничить, а лучше полностью исключить употребление с пищей поваренной соли, назначить пациенту постельный режим, заместительную терапию альбумином и препаратами калия и ограничить поступление жидкости, если у пациента при лабораторном обследовании определяется гипонатриемия (уровень натрия в сыворотке крови ниже 135 ммоль/л).
У части пациентов с циррозом печени и впервые в жизни возникшим асцитом только лишь при полном отказе от употребления поваренной соли, соблюдении постельного режима и ограничении потребления жидкости удается добиться положительного натрийуреза (выведения натрия с мочой из организма) и уменьшения выраженности асцита. Ежедневная потеря массы тела без риска развития побочных эффектов диуретической терапии у пациента с асцитом, но без отеков нижних конечностей не должна превышать 500 граммов, а в случае наличия асцита и отеков – может достигать 1.000 граммов.
В клинической практике необходимо обращать особое внимание на особенности мочегонной терапии у пациентов с неосложненным портальным асцитом. Так, в случае неэффективности консервативной базисной терапии отечно-асцитического синдрома пациенту назначают так называемую пятиступенчатую диуретическую терапию. Переход на каждую более высокую, или «агрессивную» ступень диуретической терапии осуществляют в случае недостаточного клинического эффекта от приема мочегонных препаратов в течение не менее 5 суток (см. ниже).
Лечение асцита брюшной полости – этапная / ступенчатая диуретическая терапия и пункция брюшной полости
Итак, первая ступень диуретической терапии состоит в назначении препарата верошпирон (спиронолактон) внутрь в дозе 150 мг в сутки. Вторая ступень диуретической терапии подразумевает увеличение суточной дозы верошпирона внутрь до 300-400 мг. Если и в этом случае диуретический эффект отсутствует или недостаточен, пациенту показан переход к третьей ступени диуретической терапии – в дополнение к 300-400 мг верошпирона назначают внутрь фуросемид в суточной дозе от 40 до 80 мг. В случае недостаточной эффективности переходят к четвертой ступени – суточную дозу фуросемида увеличивают до 120 мг при суточной дозе верошпирона 400 мг.
Если не удается достичь регресса (купирования) отечно-асцитического синдрома на фоне перорального приема 400 мг верошпирона и 160 мг фуросемида, пациенту показана малая хирургическая операция – так называемый лечебно-диагностический лапароцентез, иными словами лечебная пункция брюшной полости.
Лапароцентез представляет собой хирургический прокол передней брюшной стенки с последующей эвакуацией асцитической жидкости из брюшной полости (фото 4).
Фото 4. Этап малоинвазивной операции эвакуации асцитической жидкости у пациентки с HCV-ассоциированным циррозом печени
Объем одномоментно удаляемой асцитической жидкости не должен превышать 7.000 мл. При соблюдении этого правила полностью исключается риск развития так называемого гепаторенального синдрома I типа – то есть особого клинического варианта острой олигурической почечной недостаточности у пациентов с циррозом печени и портальной гипертензией. Кроме того, для исключения риска развития системных гемодинамических побочных эффектов проведение лапароцентеза требует в обязательном порядке с заместительной целью внутривенного введения раствора человеческого альбумина в дозе не менее 8-10 граммов альбумина на 1.000 мл удаленной асцитической жидкости.
Для получения профессиональной консультации врача гепатолога в нашей клинике заполните поля ниже и нажмите кнопку «Отправить». Мы перезвоним вам в кратчайшие сроки.
источник
Как лечат асцит у онкологических больных в Европейской клинике?
Отвечает заместитель главного врача по лечебной работе, к.м.н. Андрей Львович Пылев.
В лечебных учреждениях, которые не специализируются на лечении онкологических заболеваний, подход к пациентам с асцитом может быть неэффективным из-за особенностей этого состояния.
Например, основное лечение может заключаться в применении мочегонных препаратов, антагонистов альдостерона, изменении диеты для ограничения водной и солевой нагрузки.
Эффективность этого подхода для уменьшения портальной гипертензии относительна, у онкобольных асцит вызван канцероматозом брюшины.
Поэтому консервативная терапия не может быть основным методом лечения у таких пациентов. Обычно жидкость удаляется из брюшной полости с помощью лапароцентеза (абдоминального парацентеза). Это хирургическая процедура, которая проводится под контролем хирурга и анестезиолога-реаниматолога.
Консервативная терапия имеет право на существование в том случае, если асцит — небольшой и средней степени выраженности. Другими словами, если из-за него не возникают утомляющие и истощающие симптомы: боль, частое дыхание (тахипноэ) и др.
До 65 процентов пациентов имеют улучшение состояния при терапии мочегонными препаратами (так можно выводить до 1 л жидкости в день).
«Золотым стандартом» считается спиронолактон, его назначают в дозе от 100 до 200 мг 1–2 раза в сутки. Также используется его сочетание с фуросемидом в дозе 40–240 мг в сутки.
Как долго и в каком объёме будет проводиться такая терапия, зависит от скорости потери жидкости (определяется по изменению массы тела).
На поздних стадиях онкологического заболевания уменьшение потребления соли и воды может снизить качество жизни. Поэтому в Европейской клинике такая коррекция диеты назначается редко.
Асцит при онкологическом заболевании необходимо лечить хирургическим путём, когда это:
- Рефрактерный асцит, то есть не поддающийся консервативному лечению.
- «Большой» асцит, то есть если необходимо вывести до 6–10 л жидкости за один раз (эта тяжёлая процедура проводится по строгим медицинским показаниям).
- «Гигантский» асцит. В этом случае нужна комбинированная операция, которая включает выведение большого объёма жидкости (до 5–7 л) в первые сутки и выведение остального объёма со скоростью не больше, чем 1 л в сутки в течение 7–10 дней.
В классическом варианте лапароцентез проводится на пустой мочевой пузырь, пациент садится, тяжелобольного человека укладывают на бок. Без соблюдения правил асептики и антисептики проводить лапароцентез опасно. Поэтому выпуск жидкости проводится только в специализированном лечебном учреждении с лицензией на выполнение хирургических вмешательств и имеющим стационар.
Если пациент находится в тяжелом состоянии, сложно передвигается, для него вызывают скорую.
Сначала выполняется местная анестезия, затем под контролем ультразвука делается прокол троакаром (инструментом в виде тонкой трубки с острым концом) по средней линии живота или по линии, соединяющей пупок с гребнем подвздошной кости.
Обычно за один раз выводится не больше 5–6 л жидкости. Чтобы артериальное давление резко не упало и не случился коллапс сосудов, жидкость выпускается медленно.
В соответствии с классической методикой пациенту необходимо лежать в течение нескольких часов на свободном от пункции боку. Если в это время незначительное количество жидкости продолжает выделяться, то при желании накладывается любой резервуар, который убирает через сутки или двое.
Если требуется удалить большое количество жидкости, то происходит потеря белка и солей, что становится причиной белковой недостаточности. Для предотвращения такого осложнения человеку вводят альбумин.
При повторной пункции может возникнуть ещё одно осложнение — сращение сальника (части брюшины) или кишки с передней стенкой живота. Из-за этого работа кишечника значительно ухудшается, а при последующих пункциях могут развиться тяжёлые осложнения.
При современном подходе к проведению лапароцентеза отвод жидкости происходит преимущественно через постоянный перитонеальный катетер. Одновременно дефицит объёма циркулирующей крови замещается плазмаэкспандерами (от англ. plasma expander — увеличивающий объём плазмы).
Обычно для этого используются 10-20-процентные растворы альбумина.В некоторых случаях вместо альбумина можно использовать аминостерил, полиглюкин, реополиглюкин (декстран-40), гемакцел и новые препараты на основе крахмала (рефортан, стабизол, ХАЕС-стерил).
Такая альтернатива помогает лишь возместить дефицит жидкости в крови, но на дефицит белка эти препараты не влияют. Некоторым больным асцитом проводят оментогепатофренопексию. Это лапароскопическая операция, при которой сальник подшивается к предварительно подготовленным участкам поверхности печени и диафрагмы. Благодаря тому, что между сальником и печенью возникает контакт, появляются условия для всасывания асцитической жидкости находящимися рядом тканями.
Если у пациента есть канцероматоз брюшины, операция выполняется ограниченно. Обычно у таких больных оментогепатофренопексия является частью паллиативного лечения.
| Симптомы асцита |
| Методы лечения асцита |
| Причины асцита |
| Развитие асцита при онкологии |
| Хирургическое лечение асцита, лапароцентез |
| Особенности лечения асцита в Европейской клинике |
| Дренирование брюшной полости. Лечение асцита. |
+7(925)191-50-55 — европейские протоколы лечения в Москве
центр современной онкологии и хирургии. Это одно из самых лучших медицинских учреждений, где ежегодно проходят лечение и профилактические процедуры тысячи людей из разных стран мира. Подробнее
HIPEC (Гипертермическая интраперитонеальная химиотерапия) — новейший метод лечения канцероматоза уже применяют в Европейской клинике. Подробнее
Ведущие специалисты Клиники и высококлассное оборудование всегда помогут вам и вашим близким людям в ранней диагностике рака. Подробнее
Европейская клиника имеет большой опыт по установке подкожных порт-систем для длительного внутривенного впрыскивания лечебных препаратов, забора крови для переливания или анализа е компонентов. Использование инфузионных порт-систем в онкологии – это обязательная часть «золотого стандарта» лечения. Подробнее
Стационарное отделение имеет все возможности для оказания медицинской помощи онкобольным, а также пациентам с тяжелой формой соматической патологии. . Подробнее
Эмболизация микросферами DC Bead — современный подход химиотерапии. Использование нагруженных лекарством микросфер DC Bead, обеспечивает эффективную, устойчивую и контролируемую доставку лекарства только к опухолевой ткани . . Подробнее
Лечение рака молочной железы — самые современные методы борьбы с онкологическими заболеваниями в Европейской клинике. . Подробнее
Лечение рака шейки матки, использование самых эффективных методов в Европейской клинике в Москве. . Подробнее
источник
Асцит – это вторичное состояние, характеризующееся накоплением экссудата или транссудата в свободной брюшной полости. Клинически проявляется увеличением объема живота, тяжестью, чувством распирания и болями в брюшной полости, одышкой. Диагностика асцита включает проведение УЗИ, КТ, УЗДГ, диагностической лапароскопии с исследованием асцитической жидкости. Для патогенетического лечения необходимо установить причину, вызвавшую скопление жидкости; к симптоматическим мероприятиям при асците относятся назначение мочегонных средств, пункционное удаление жидкости из брюшной полости.
Асцит или брюшная водянка может сопровождать течение самого широкого круга заболеваний в гастроэнтерологии, гинекологии, онкологии, урологии, кардиологии, эндокринологии, ревматологии, лимфологии. Накопление перитонеальной жидкости при асците сопровождается повышением внутрибрюшного давления, оттеснением купола диафрагмы в грудную полость. При этом значительно ограничивается дыхательная экскурсия легких, нарушается сердечная деятельность, кровообращение и функционирование органов брюшной полости. Массивный асцит может сопровождаться значительной потерей белка и электролитными нарушениями. Таким образом, при асците может развиваться дыхательная и сердечная недостаточность, выраженные обменные нарушения, что ухудшает прогноз основного заболевания.
Асцит у новорожденных часто встречается при гемолитической болезни плода; у детей раннего возраста – при гипотрофии, экссудативных энтеропатиях, врожденном нефротическом синдроме. Развитие асцита может сопровождать различные поражения брюшины: разлитой перитонит неспецифической, туберкулезной, грибковой, паразитарной этиологии; мезотелиому брюшины, псевдомиксому, перитонеальный карциноз вследствие рака желудка, толстого кишечника, молочной железы, яичников, эндометрия.
Асцит может служить проявлением полисерозита (одновременного перикардита, плеврита и водянки брюшной полости), который встречается при ревматизме, системной красной волчанке, ревматоидном артрите, уремии, а также синдрома Мейгса (включает фиброму яичника, асцит и гидроторакс).
Частыми причинами асцита выступают заболевания, протекающие с портальной гипертензией – повышением давления в портальной системе печени (воротной вене и ее притоках). Портальная гипертензия и асцит могут развиваться вследствие цирроза печени, саркоидоза, гепатоза, алкогольного гепатита; тромбоза печеночных вен, вызванного раком печени, гипернефромой, заболеваниями крови, распространенным тромбофлебитом и т. д.; стеноза (тромбоза) воротной или нижней полой вены; венозного застоя при правожелудочковой недостаточности.
К развитию асцита предрасполагает белковая недостаточность, заболевания почек (нефротический синдром, хронический гломерулонефрит), сердечная недостаточность, микседема, болезни ЖКТ (панкреатит, болезнь Крона, хроническая диарея), лимфостаз, связанный со сдавлением грудного лимфатического протока, лимфоангиоэктазиями и затруднением лимфооттока из брюшной полости.
В норме серозный покров брюшной полости – брюшина продуцирует незначительное количество жидкости, необходимое для свободного движения петель кишечника и предупреждения склеивания органов. Этот экссудат всасывается обратно самой же брюшиной. При целом ряде заболеваний секреторная, резорбтивная и барьерная функции брюшины нарушаются, что приводит к возникновению асцита.
Таким образом, в основе патогенеза асцита может лежать сложный комплекс воспалительных, гемодинамических, гидростатических, водно-электролитных, метаболических нарушений, вследствие чего происходит пропотевание интерстициальной жидкости и ее скопление в брюшной полости.
В зависимости от причин патология может развиваться внезапно или постепенно, нарастая на протяжении нескольких месяцев. Обычно пациент обращает внимание на изменение размера одежды и невозможность застегнуть пояс, увеличение веса. Клинические проявления асцита характеризуются ощущениями распирания в животе, тяжестью, абдоминальными болями, метеоризмом, изжогой и отрыжкой, тошнотой.
По мере нарастания количества жидкости живот увеличивается в объеме, пупок выпячивается. При этом в положении стоя живот выглядит отвисшим, а в положении лежа становится распластанным, выбухающим в боковых отделах («лягушачий живот»). При большом объеме перитонеального выпота появляется одышка, отеки на ногах, затрудняются движения, особенно повороты и наклоны туловища. Значительное повышение внутрибрюшного давления при асците может приводить к развитию пупочной или бедренной грыж, варикоцеле, геморрою, выпадению прямой кишки.
Асцит при туберкулезном перитоните вызван вторичным инфицированием брюшины вследствие генитального туберкулеза или туберкулеза кишечника. Для асцита туберкулезной этиологии также характерны похудание, лихорадка, явления общей интоксикации. В брюшной полости, кроме асцитической жидкости, определяются увеличенные лимфоузлы вдоль брыжейки кишечника. Экссудат, полученный при туберкулезном асците, имеет плотность >1016, содержание белка 40-60 г/л, положительную реакцию Ривальта, осадок, состоящий из лимфоцитов, эритроцитов, эндотелиальных клеток, содержит микобактерии туберкулеза.
Асцит, сопровождающий перитонеальный карциноз, протекает с множественными увеличенными лимфоузлами, которые пальпируются через переднюю брюшную стенку. Ведущие жалобы при данной форме асцита определяются локализацией первичной опухоли. Перитонеальный выпот практически всегда имеет геморрагический характер, иногда в осадке обнаруживаются атипичные клетки.
При синдроме Мейгса у пациенток выявляется фиброма яичника (иногда злокачественные опухоли яичника), асцит и гидроторакс. Характерны боли в животе, выраженная одышка. Правожелудочковая сердечная недостаточность, протекающая с асцитом, проявляется акроцианозом, отеками голеней и стоп, гепатомегалией, болезненностью в правом подреберье, гидротораксом. При почечной недостаточности асцит сочетается с диффузным отеком кожи и подкожной клетчатки – анасаркой.
Асцит, развивающийся на фоне тромбоза воротной вены, носит упорный характер, сопровождается выраженным болевым синдромом, спленомегалией, незначительной гепатомегалией. Вследствие развития коллатерального кровообращения нередко возникают массивные кровотечения из геморроидальных узлов или варикозно увеличенных вен пищевода. В периферической крови выявляется анемия, лейкопения, тромбоцитопения.
Асцит, сопровождающий внутрипеченочную портальную гипертензию, протекает с мышечной дистрофией, умеренной гепатомегалией. На коже живота при этом хорошо заметно расширение венозной сети в виде «головы медузы». При постпеченочной портальной гипертензии стойкий асцит сочетается с желтухой, выраженной гепатомегалией, тошнотой и рвотой.
Асцит при белковой недостаточности, как правило, небольшой; отмечаются периферические отеки, плевральный выпот. Полисерозиты при ревматических заболеваниях проявляются специфическими кожными симптомами, асцитом, наличием жидкости в полости перикарда и плевры, гломерулопатией, артралгиями. При нарушениях лимфооттока (хилезном асците) живот быстро увеличивается в размерах. Асцитическая жидкость имеет молочный цвет, пастообразную консистенцию; при лабораторном исследовании в ней выявляются жиры и липоиды. Количество жидкости в брюшинной полости при асците может достигать 5-10, а иногда и 20 литров.
В ходе осмотра гастроэнтеролога исключаются другие возможные причины увеличения объема живота – ожирение, киста яичника, беременность, опухоли брюшной полости и т. д. Для диагностики асцита и его причин проводится перкуссия и пальпация живота, УЗИ брюшной полости, УЗДГ венозных и лимфатических сосудов, МСКТ брюшной полости, сцинтиграфия печени, диагностическая лапароскопия, исследование асцитической жидкости.
Перкуссия живота при асците характеризуется притуплением звука, смещением границы тупости при изменениях положения тела. Прикладывание ладони к боковой поверхности живота позволяет ощутить толчки (симптом флюктуации) при постукивании пальцами по противоположной стенке живота. Обзорная рентгенография брюшной полости позволяет идентифицировать асцит при объеме свободной жидкости более 0,5 л.
Из лабораторный тестов при асците проводится исследование коагулограммы, биохимических проб печени, уровней IgA, IgM, IgG, общего анализа мочи. У пациентов с портальной гипертензией показано выполнение ЭГДС с целью обнаружения варикозно измененных вен пищевода или желудка. При рентгеноскопии грудной клетки может выявляться жидкость в плевральных полостях, высокое стояние дна диафрагмы, ограничение дыхательной экскурсии легких.
В ходе УЗИ органов брюшной полости при асците изучаются размеры, состояние тканей печени и селезенки, исключаются опухолевые процессы и поражения брюшины. Допплерография позволяет оценить кровоток в сосудах портальной системы. Гепатосцинтиграфия проводится для определения поглотительно-экскреторной функции печени, ее размеров и структуры, оценки выраженности цирротических изменений. С целью оценки состояния спленопортального русла проводится селективная ангиография – портография (спленопортография).
Всем пациентам с асцитом, выявленным впервые, выполняется диагностический лапароцентез для забора и исследования характера асцитической жидкости: определения плотности, клеточного состава, количества белка и бактериологического посева. При сложно дифференцируемых случаях асцита показано проведение диагностической лапароскопии или лапаротомии с прицельной биопсией брюшины.
Патогенетическое лечение требует устранения причины скопления жидкости, т. е. первичной патологии. Для уменьшения проявлений асцита назначаются бессолевая диета, ограничение приема жидкости, мочегонные препараты (спиронолактон, фуросемид под прикрытием препаратов калия), проводится коррекция нарушений водно-электролитного обмена и снижение портальной гипертензии с помощью антагонистов рецепторов ангиотензина II и ингибиторов АПФ. Одновременно показано применение гепатопротекторов, внутривенное введение белковых препаратов (нативной плазмы, раствора альбумина).
При асците, резистентном к проводимой медикаментозной терапии, прибегают к абдоминальному парацентезу (лапароцентезу) – пункционному удалению жидкости из брюшной полости. За одну пункцию рекомендуется эвакуировать не более 4-6 л асцитической жидкости ввиду опасности развития коллапса. Частые повторные пункции создают условия для воспаления брюшины, образования спаек и повышают вероятность осложнений последующих сеансов лапароцентеза. Поэтому при массивных асцитах для длительной эвакуации жидкости производят установку постоянного перитонеального катетера.
К вмешательствам, обеспечивающим условия для путей прямого оттока перитонеальной жидкости, относятся перитонеовенозный шунт и частичная деперитонизация стенок брюшной полости. К косвенным вмешательствам при асците относятся операции, снижающие давление в портальной системе. В их число входят вмешательства с наложением различных портокавальных анастомозов (портокавальное шунтирование, трансъюгулярное внутрипеченочное портосистемное шунтирование, редукция селезеночного кровотока), лимфовенозное соустье. В некоторых случаях при рефрактерном асците производится спленэктомия. При резистентном асците может быть показана трансплантация печени.
Наличие асцита существенно утяжеляет течение основного заболевания и ухудшает его прогноз. Осложнениями самого асцита могут стать спонтанный бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром, кровотечения. К неблагоприятным прогностическим факторам у пациентов с асцитом относят возраст старше 60 лет, гипотонию (ниже 80 мм рт. ст), почечную недостаточность, гепатоцеллюлярную карциному, сахарный диабет, цирроз печени, печеночноклеточную недостаточность и др. По данным специалистов в сфере клинической гастроэнтерологии, двухлетняя выживаемость при асците составляет около 50%.
источник