Асцит или по-народному «водянка живота» — это не отдельное заболевание. Скопление выпота в полости брюшины с последующим увеличением живота является одним из проявлений декомпенсации приспособительных механизмов организма человека.
В клиническом течении разных заболеваний асцит рассматривают, как закономерный симптом и последствие нарушений или тяжелое осложнение. Асцит при циррозе печени возникает у 50% пациентов в течение 10 лет, а среди причин эта болезнь составляет ¾ всех случаев водянки.
Поскольку большинство случаев цирроза печени связано с алкоголизмом и поражает мужчин (75–80%), то и асцит чаще наблюдается у представителей сильного пола.
Вылечить асцит практически невозможно, поскольку нет радикально действующих лекарств, которые восстановят нарушенный циррозом метаболизм. Больной человек до конца жизни вынужден бороться с излишками образования жидкости.
В патогенезе асцита на фоне цирроза печени долгое время основная роль уделялась двум видам изменений:
- росту давления в воротной вене (портальной гипертензии), распространяющегося на всю региональную венозную и лимфатическую сеть;
- резкому снижению функции печени по синтезу белка из-за замены части клеток фиброзной тканью.
В результате в сосудах брюшной полости появляются необходимые условия для выхода жидкой части крови и плазмы:
- значительно увеличивается гидростатическое давление, которое выжимает жидкость наружу;
- снижается онкотическое давление, которое в основном поддерживается альбуминовой фракцией белков (на 80%).
В брюшной полости постоянно находится небольшое количество жидкости для предупреждения склеивания внутренних органов, скольжения кишечника. Она обновляется, излишки всасываются эпителием. При образовании асцита этот процесс прекращается. Брюшина не в состоянии впитать большой объем.
Выраженность асцита полностью зависит от степени утраты гепатоцитов. Если при гепатите (воспалении) можно надеяться на снятие процесса и полное восстановление функций, то участки цирротической рубцовой ткани не могут в дальнейшем превратиться в печеночные клетки. Лечебные мероприятия только поддерживают оставшийся запас гепатоцитов и возмещают утерянные функции. Без постоянного лечения больной прожить не может.
Дополнительные причины появляются в ответ на снижение объема циркулирующей крови:
- подключается механизм компенсации кислородного голодания тканей (выброс антидиуретического гормона и альдостерона), которые способствуют задержке натрия, соответственно по законам химии к его молекулам присоединяется вода;
- постепенно нарастает гипоксия сердечной мышцы (миокарда), снижается сила выброса крови, что приводит к застойным явлениям в нижней полой вене, отекам на ногах за счет задержки крови на периферии.
Портальную гипертензию, нарушения гемодинамики и нейрогормональной регуляции современные ученые считают пусковыми факторами в развитии асцита. Патогенетические нарушения рассматривают как комбинацию разных уровней прогрессирующего процесса. Все выше приведенные причины отнесены к системным или общим. Но большее значение придается местным факторам.
- повышение сосудистого сопротивления внутри печеночных долек, они могут быть обратимыми и необратимыми (полный блок);
- внутрипеченочный блок способствует усилению образования лимфы, она просачивается сквозь сосудистую стенку и капсулу печени прямо в брюшную полость или «наводняет» воротную вену и грудной лимфатический проток;
- накопление в крови пациентов нерасщепленных веществ с сосудорасширяющим действием (вазодилататоров типа глюкагона), которые приводят к расширению периферических артерий, открывают артериовенозные шунты в органах и тканях,ив результате снижается наполнение кровью артерий, увеличивается выброс сердца, одновременно растет портальная гипертензия;
- рефлекторно депонируется значительная часть плазмы в сосудах брюшной полости;
- действие вазодилататоров усиливается при недостаточной выработке печенью оксида азота.
Именно из синусоидов выходит жидкость в вены и лимфатические сосуды. Повышение давления внутри долек приводит к ее проникновению в околосинусоидальное пространство, а затем в брюшину.
Поскольку мы описываем состояние пациента при асците, вызванном циррозом печени, то всю симптоматику нужно разделить на зависящую от цирроза или определяющую асцит. В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе.
К симптомам цирроза относятся тупая боль в подреберье справа или чувство тяжести после еды, особенно жирной и острой пищи, употребления алкогольных напитков, физической работы, постоянная горечь или неприятный привкус во рту, тошнота, редкая рвота.
Возникают жалобы на слабость, вздутие и урчание в животе, учащенный жидкий стул, резкое похудение. Больной страдает от зуда кожи, бледности, желтоватого оттенка сухой кожи. Импотенция и рост грудных желез у мужчин, а также нарушение менструальной функции и способности забеременеть у женщин — возможные осложнения патологии.
Специалисты диагностируют изменение состояния языка. Его называют «лакированным» за счет покраснения и отечности. Появляются сосудистые звездочки, которые образуются на лице (в области носа, век) могут кровоточить, периодическое повышение температуры.
Появление кровоподтеков из-за нарушения свертываемости крови, изменения мочи (становится темной и мутной), а кал светлеет — сопутствующие изменения. При осмотре врач обнаруживает увеличенную болезненную печень.
Непосредственная симптоматика асцита возникает на фоне уже имеющихся проявлений цирроза, когда объем скопившейся жидкости превысит литр. За несколько дней больной замечает значительное увеличение живота. Кожа становится растянутой, гладкой, со стриями (белыми полосками) по бокам, пупок выпячивается кнаружи. Расширенные вены сплетаются в сеть вокруг пупка, образуют картину «головы медузы».
Характерно изменение формы живота в разном положении пациента: стоя видна округлость, свисающая книзу, лежа на спине — живот растекается в стороны, становится похожим на лягушачий. У пациентов появляются боли ближе к грудине (застой в левой доле печени).
Давление на купол диафрагмы приводит к снижению легочного пространства. У пациента возникает одышка, которая усиливается в положении лежа. Становится невозможно уснуть без высокого подголовника или подушки. Одновременный застой в легких проявляется кашлем с мокротой, синюшностью губ.
Постоянное давление на желудок сопровождается чувством тяжести даже при употреблении небольшого количества пищи, изжогой, отрыжкой. Реже появляется рвота пищей, желчью, кишечным содержимым.
Нарушение стула проявляется поносами и длительными запорами с клиникой кишечной непроходимости. Больной отмечает дизурические явления: учащенное мочеиспускание, болезненные позывы. Присоединяются воспалительные заболевания почек, мочевого пузыря. На стопах и голенях формируются отеки из-за присоединения декомпенсации сердца, застоя лимфы.
Если накопление асцитической жидкости доходит до 15–20 л, то у пациента появляются:
- грыжа белой линии, паховая или пупочная;
- расширение геморроидальных вен с обострением геморроя, кровотечением;
- видимое набухание вен на шее в связи с ростом давления в яремной вене;
- у 6–7% пациентов образуется дополнительный выпот в правую плевральную полость (гидроторакс).
источник
Под влиянием агрессивных факторов (алкоголя, токсинов, вируса гепатита) ткани печени разрушаются. Клетки постепенно отмирают, происходит их замещение соединительной тканью. Прекращение выполнения органом своих функций вызывает тяжелые последствия, которые не зависят от причин развития заболевания. Асцит при циррозе печени – это накопление жидкости в брюшной полости, тяжелое осложнение заболевания, серьезно ухудшающее прогноз жизни больного. Могут быть поражены сердце, почки. Наиболее часто скопления жидкости вызывает рост живота.
Асцит — это скопление жидкости в животе, возникающее из-за цирроза печени. Происходит это из-за увеличения венозного давления, застоя крови. При уменьшении количества здоровых клеток печени, кровь хуже очищается, накапливаются вредные вещества, вызванные недостаточной выработкой белка и ферментов. Сосудистые стенки снижают пропускную способность. Нарушается баланс жидкости, которая постепенно и накапливается в брюшине.
Диагностируют патологию у 50-60% больных циррозом в течение 10 лет после выявления основного недуга. Осложнение значительно ухудшает течение болезни. Эффективность лечения асцита зависит от того, насколько рано было обнаружено изменение структуры тканей, и в большей мере от стараний больного по борьбе с заболеванием.
Медицинская статистика предоставляет такие данные о продолжительности жизни с асцитом:
- с компенсированной формой цирроза – от 10 лет, так как печень продолжает функционировать;
- декомпенсационный этап без трансплантации – 80% случаев смертности в первые 5 лет;
- при склонности к рецидивам, устойчивости к терапии – до года.
Большинство случаев асцита провоцирует недостаточная выработка белка. Через стенки кровеносных сосудов жидкость поступает в брюшину. Невозможность поврежденной циррозом печени нейтрализовать токсины вызывает увеличение уровня натрия, что еще больше задерживает влагу в организме.
Другие причины асцита при циррозе:
- недостаточность лимфатической системы;
- повышение проницаемости печеночных сосудов;
- нарушение функций почек.
Все эти факторы замедляют кровоток, повышая давление. Междольковые печеночные перегородки содержат множество вен и артерий. Разрастание патогенной ткани сдавливает их, нарушая всю систему кровообращения. Нарушение лимфооттока провоцирует накопление лимфы в печени, откуда она проникает в полость малого таза.
У здорового человека в желудке содержится до 200мл воды. При асците объем составляет до нескольких литров.
Асцит определяется даже на начальных этапах при циррозе ультразвуковым исследованием или лапароскопией. Выделяют такие стадии скопления жидкости:
До 3-х литров, небольшое увеличение живота.
Нарастание объема до 10 л, нет растяжения мышц стенок живота, искривления диафрагмы
Более 10 литров. Затруднение дыхания, ограничение двигательной активности, нарушение сердечного ритма, отеки.
Излечивается после терапии.
Состояние больного стабилизируется. Излишки жидкости остаются.
Жидкость накапливается. Живот растет.
Своевременная диагностика цирроза позволяет замедлить прогрессирование асцита, облегчить состояние больного терапевтическими мерами.
Скопление до 1 литра жидкости не вызывают у пациента физического дискомфорта. По мере увеличения объема появляются такие признаки:
- значительный рост живота;
- набор веса;
- ощущение колебаний в брюшине;
- боли;
- глухой звук при простукивании;
- быстрое насыщение, сопровождаемое изжогой, отрыжкой, чувством тяжести;
- проблемы с кишечником – запор, диарея, рвота;
- нарушение дыхания – одышка, нехватка воздуха, посинение губ, учащенные вдохи, кашель;
- выпячивание пупка, иногда – пупочная грыжа;
- отечность ног.
Максимальное скопление жидкости при асците – до 25 литров. Это зависит от эластичности тканей, кожи, лишнего веса, крупный человек или нет. Если живот больше не может увеличиваться, происходят разрывы тканей — это требует немедленного оперативного вмешательства. К серьезным осложнениям асцита относится перитонит при инфицировании. На него укажут повышенная температура тела, ухудшение кишечных шумов, лейкоцитоз, озноб. Внутрибрюшное давление провоцирует геморрой, попадание в пищевод пищи из желудка, смещение внутренних органов.
Лечение асцита при циррозе печени результативно на начальных стадиях. Терапия направлена на улучшение течения основного заболевания. Без лечения цирроза борьба с асцитом будет безрезультатна. Терапия включает:
- прием медикаментов;
- диетическое питание;
- операция.
При медикаментозном лечении асцита назначают такие препараты:
Останавливают разрушение тканей, понижают уровень холестерина.
Подавляют вирус гепатита В или С.
Восстановление количества белка при аутоиммунной причине недуга.
Восстанавливают жировые, углеводные молекулы.
Стимулируют обмен веществ.
Действие принимаемых препаратов направлено на улучшение метаболизма, разжижение желчи. Мочегонные лекарства пьются под контролем суточного мочеиспускания: оно должно быть не более 200 мл, иначе организм теряет электролиты и больной чувствует слабость.
Стадия декомпенсации црроза делает пациента восприимчивым к любой инфекции. При подозрении на перитонит назначаются антибиотики.
Диагноз асцит при циррозе печени требует специального питания. Обычно назначается диетический стол № 5. Основные принципы диеты:
- калорийность 2500-2900 ккал;
- ограничение жареной, жирной, соленой, острой еды;
- ограничение пищи, стимулирующей активность пищеварительных ферментов;
- 4-5 приемов пищи в день;
- больше овощной клетчатки;
- можно мясо с жировыми прожилками;
- запрет алкоголя;
- исключить свежую выпечку, маринады, консервы;
- объем потребляемой воды – до 1,5 л.
Продукты следует употреблять теплой температуры.
Если вылечить асцит медицинскими препаратами не получается, осуществляется хирургическая пункция – лапароцентез. Проводится она при отсутствии реакции на прием мочегонных средств. Вывод жидкости из брюшной полости делается специальной иглой в стерильных условиях. Предварительно пациент освобождает мочевой пузырь. Операция проходит под местным обезболиванием сидя, если состояние больного циррозом тяжелое – лежа на боку. Через прокол ниже пупка удаляется накопленная жидкость.
Один сеанс лапароцентеза убирает до 5 литров, так как больший объем может вызвать резкое падение давления. Многократное проведение пункции не рекомендовано, это может привести к воспалительным процессам в брюшине, спайкам кишечных петель, перитониту. Пациенту следует придерживаться постельного режима. Так почки усиленно работают, улучшая фильтрацию крови.
В случае уменьшения альбумина показано переливание крови. В декомпенсированной стадии цирроза спасением станет трансплантация печени, однако это достаточно сложная и дорогостоящая операция. К тому же у больного не всегда есть шанс дождаться подходящего донора.
Прогноз терапии асцита брюшной полости при циррозе печени благоприятен на начальных стадиях со специальным режимом питания и постоянном приеме медикаментов.
Комплексное лечение асцита при циррозе печени с применением народных средств может значительно облегчить состояние больного. Использовать их следует осторожно, с разрешения врача. В терапии цирроза печени и асцита применяют:
- фасолевые стручки;
- мочегонные, витаминные чаи с шиповником, малиной, смородиной, брусникой;
- отвар петрушки, абрикоса;
- потогонные напитки;
- почечные настои с можжевельником, бузиной, цветками липы.
Для документального подтверждения нетрудоспособности при асците и циррозе потребуется медико-социальная экспертиза на основании медицинских выписок. От степени нарушения функций печени зависит, какую группу инвалидности может получить больной. Оценивается тяжесть основного заболевания – цирроза и наличие осложнений.
Стадия декомпенсации цирроза, сопровождаемая асцитом, приводит к значительному ограничению физических возможностей, потере трудоспособности и способности к самообслуживанию. Наиболее эффективно лечение на ранних стадиях заболевания.
источник
Асцит — скопление свободной жидкости в брюшной полости, приводящее к увеличению объема живота. Асцит может возникать внезапно или развиваться постепенно, в течение нескольких месяцев, сопровождаясь ощущением распирающей тяжести и боли в животе, метеоризмом. При большом объеме асцита появляются затруднения при наклоне туловища, одышка при ходьбе, отеки ног.
Определить значительное количество свободной жидкости в брюшной полости (более 1,5 л) нетрудно обычными клиническими методами. При перкуссии живота у больных с асцитом обнаруживается тупость над боковыми его областями живота, а посередине — кишечный тимпанит. Перемещение больного на левый бок вызывает смещение тупого звука книзу, и он определяется над левой половиной живота, а в области правого фланга — тимпанический звук. При наличии осумкованной жидкости, обусловленной слипчивым перитонитом туберкулезной этиологии или кисты яичника, тимпанит не смещается при перемене положения больного.
Для выявления небольшого количества жидкости применяется перкуссия в положении больного стоя: при асците появляется тупой или притуплённый звук в нижних отделах живота, исчезающий при переходе больного в горизонтальное положение. С этой же целью используется такой пальпаторный прием, как флюктуация жидкости: врач правой рукой наносит отрывочные толчки по поверхности живота, а ладонь его левой руки ощущает волну, передающуюся на противоположную стенку живота.
Небольшое количество жидкости в брюшной полости (субклинический асцит) определяется с помощью УЗ И и компьютерной томографии (КТ). Для более точного определения количества асцитической жидкости внутриперитонеально вводят 5 мл 5% раствора бромсульфалеина. В извлеченной через 2 ч асцитической жидкости определяют концентрацию бромсульфалеина и рассчитывают весь объем асцитической жидкости. Однако эта методика клинического распространения не получила.
При большом количестве асцитической жидкости появляются такие дополнительные симптомы, как пупочная и паховая грыжа, варикозное расширение вен голени, геморроидальных вен, смещение диафрагмы вверх, смещение сердца и повышение давления в яремной вене. Механическими факторами объясняются также часто встречающиеся у больных асцитом диафрагмальная грыжа и пищеводный рефлюкс, которые способствуют эрозии и кровотечению из вен пищевода. На растянутой брюшной стенке обычно обнаруживают венозные коллатерали. Вследствие сдавления нижней полой вены асцитической жидкостью, а также в связи с гипоальбуминемией возможен отек нижележащих частей тела.
Плевральный выпот, обычно на правой стороне, имеется приблизительно у 10% больных асцитом, обусловленным циррозом. Одним из основных механизмов образования плеврального выпота является движение перитонеальной жидкости наверх через диафрагмальные лимфатические сосуды; известную роль могут играть приобретенные дефекты диафрагмы и повышенное портальное давление. Из этого следует нецелесообразность плевральной пункции у больных циррозом при отсутствии дыхательной недостаточности. Ликвидация или уменьшение асцита приводит к исчезновению плеврального выпота.
Асцитическая жидкость представляет собой как бы ультрафильтрат плазмы, ее компоненты находятся в динамическом равновесии с составляющими плазмы. В течение часа с плазмой обменивается 40-80 % асцитической жидкости, а меченый альбумин попадает в асцитическую жидкость через 30 мин после внутривенного введения. Альбумин, введенный в брюшную полость, обнаруживают в плазме еще быстрее.
Патогенез асцита при циррозе печени сложен и зависит от взаимодействия нескольких факторов: портальной гипертензии, гормонального и нервно-гуморального, обусловленных гемодинамическими сдвигами и нарушением водно-электролитного равновесия.
Портальная гипертензия и связанный с ней застой в воротной вене считаются серьезными факторами, предрасполагающими к развитию асцита. Повышение синусоидального гидростатического давления при внутрипеченочной портальной гипертензии вызывает повышенную транссудацию богатого белком фильтрата через стенки синусоидов в пространства Диссе.
Внутрипеченочный блок оттока приводит у больных циррозом печени к повышенному лимфообразованию. По данным патологоанатомических и клинических наблюдений, при циррозе печени значительно увеличивается число под капсульных, внутрипеченочных и отводящих лимфатических сосудов, их стенка истончена, просвет переполнен лимфой. Скорость истечения лимфы из грудного протока увеличивается в несколько раз. Отток лимфы от печени достигает 15-20 л/сут и более при норме 8-9 л. Усиленное функционирование лимфатической системы способствует разгрузке венозной сети, но в дальнейшем развивается динамическая недостаточность лимфообращения, приводящая к пропотеванию жидкости с поверхности печени в брюшную полость.
Гипоальбуминемия, возникающая в результате снижения синтеза белков, нарушения их усвоения, а также потери белков при удалении асцитической жидкости, наряду с повышенным лимфообразованием и увеличением объема интерстициальной жидкости способствует снижению онкотического давления. Следствием этих гидростатических и гипоонкотических нарушений являются пропотевание интерстициальной жидкости в полость брюшины и формирование асцита.
Накопление асцитической жидкости приводит к снижению эффективного, т.е. участвующего в циркуляции, объема плазмы, так как значительная ее часть депонирована в сосудах брюшной полости. Уменьшение эффективного объема плазмы стимулирует повышенную секрецию ренина в юкстагломерулярном аппарате почек. Ренин в свою очередь усиливает образование ангиотензина I из синтезируемого печенью ангиотензиногена. Ангиотензин I превращается в ангиотензин II. Ангиотензин II приводит не только к снижению гломерулярной фильтрации и почечного кровотока, но и повышает секрецию антидиуретического гормона гипофиза и альдостерона надпочечников.
Развитию вторичного гиперальдостеронизма способствует уменьшение инактивации гормона в гепатоцитах вследствие снижения почечного кровотока и уменьшения метаболического клиренса альдостерона. Под влиянием альдостерона у больных циррозом печени увеличиваются реабсорбция натрия и экскреция калия в дистальных отделах почечных канальцев и возрастает реабсорбция натрия и воды в проксимальных отделах почечных канальцев со снижением толерантности к водной нагрузке.
Повышенная потеря калия и водорода на фоне гиперальдостеронизма приводит к снижению содержания калия, магния в сыворотке крови и метаболическому алкалозу. Несмотря на снижение экскреции натрия с мочой, у большинства больных развивается гипонатриемия, так как большая часть натрия переходит в интерстициальную и асцитическую жидкость.
Таким образом, вследствие гемодинамических нарушений — недостаточного наполнения центрального венозного и артериального русла — возникает активация ренин-ангиотензин-альдостероновой системы. Вторичная задержка почками ионов натрия приводит к накоплению в организме воды. В последние годы появились данные, свидетельствующие о том, что у большинства больных циррозом печени, не получавших гипонатриевой диеты и мочегонных средств, активирующих продукцию альдостерона, не обнаруживается стимуляция ренин-ангиотензин-альдостероновой системы. Эти данные привели к предположению, что в начальной стадии имеются задержка натрия почками и увеличение объема плазмы, так называемая теория сверхпритока. Избыток жидкости в связи с портальной гипертензией и увеличением коллоидно-осмотического давления плазмы выделяется в брюшную полость и приводит к снижению эффективного объема плазмы с вторичной реакцией печеночных канальцев.
Обе изложенные теории не в состоянии полно и точно объяснить механизм задержки воды и натрия почками при циррозе. Ввиду этого предложена третья гипотеза, согласно которой инициатором задержки воды и натрия почками является вазодилатация периферических артерий, сужение почечных сосудов и уменьшение центрально регулируемого объема крови.
Развитие асцита при злокачественных опухолях и инфекциях с поражением брюшины происходит вследствие гематогенного или контактного метастазирования с карциноматозом брюшины и вторичной воспалительной экссудацией. Существенную роль может играть сдавление или прорастание опухолью лимфатических путей оттока, поражение крупных сосудов, а также метастатическое поражение печени.
Заболевания, способные проявляться исключительно или преимущественно асцитом, можно разделить на 5 групп.
Болезни печени и ее сосудов: цирроз печени, рак печени, болезнь Бадда-Киари, веноокклюзионная болезнь.
Злокачественные заболевания: вторичный карциноматоз, лимфома и лейкоз, первичная мезотелиома.
Болезни брюшины: туберкулезный перитонит, перитонит другой этиологии (в т.ч. панкреатический, грибковый, паразитарный).
Болезни сердца: констриктивный перикардит, застойная сердечная недостаточность.
Другие болезни: опухоли и кисты яичников (синдром Мейгса), киста поджелудочной железы, болезнь Уиппла, саркоидоз, системная красная волчанка, микседема.
Самыми частыми причинами асцита являются цирроз печени, метастазы злокачественных опухолей в брюшину и печень, реже — туберкулез брюшины. Редкая причина асцита — тромбоз печеночных вен — иногда сочетается со стенозом или даже окклюзией нижней полой вены. В этих случаях развиваются также кавакавальные анастомозы.
Прежде всего следует убедиться, что увеличение живота обусловлено асцитом. За асцит можно принять увеличение живота при ожирении, кистах яичника и брыжейки, беременности. Отличить эти состояния от асцита помогают перкуссия живота в горизонтальном и вертикальном положении больного, определение флюктуации жидкости, УЗИ и КТ.
Подробно собранный анамнез и осмотр больного во всех случаях должны сочетаться с ультразвуковым исследованием органов брюшной полости, а также сканированием печени и селезенки с 99m Тс. При ультразвуковом исследованиихарактеризуют состояние паренхимы и размеры печени и селезенки, диаметр сосудов портальной системы. Кроме того, исключают опухолевый процесс в других органах и заболевания брюшины. С помощью допплерографии оценивают кровоток по портальной, печеночной и селезеночной венам. Все больные с впервые выявленным асцитом нуждаются в госпитализации, так как в этих случаях желательно проведение диагностического парацентеза с обязательнымисследованием асцитической жидкости: подсчетом числа клеток, определением белка, альбумина, окраской по Граму и посевом. В последние годы существенное значение придается оценке градиента сывороточно-асцитического альбумина, получаемой при вычитании концентрации альбумина асцитической жидкости из концентрации альбумина сыворотки крови.
источник
Асцит — это состояние, при котором в брюшной полости появляется свободная жидкость в больших количествах.
Асцит является следствием цирроза печени в 75%; злокачественных новообразований — в 10%; сердечной недостаточности в 5% случаев.
В клинической картине у пациентов отмечается вздутие живота и прогрессирующее нарастание веса.
Диагноз основывается на результатах физикального и визуализирующих (рентгенологических, ультразвуковых) методов исследования.
Лечение заключается в назначении бессолевой диеты, диуретиков. Больным может производиться терапевтический лапароцентез, выполняются хирургические вмешательства. Пациенты с асцитом — кандидаты на трансплантацию печени.
Наиболее частым осложнением асцита является спонтанный бактериальный перитонит . Он возникает при инфицировании асцитической жидкости, которое в 90% случаев происходит спонтанно. У больных появляются боли в животе, повышается температура тела.
Для диагностики этого осложнения производится исследование асцитической жидкости. Для лечения спонтанного бактериального перитонита назначаются антибактериальные препараты.
- Классификация асцита
Асцит классифицируется в зависимости от количества жидкости, наличия инфицирования асцитической жидкости и варианту ответа на медикаментозную терапию.
- По количеству жидкости в брюшной полости:
- Небольшое количество жидкости.
- Умеренное количество жидкости.
- Значительное количество жидкости (напряженный, массивный асцит).
- По инфицированности содержимого:
- Стерильное содержимое.
- Инфицированное содержимое.
- Спонтанный бактериальный перитонит.
- По варианту ответа на медикаментозную терапию:
- Асцит поддающийся медикаментозной терапии.
- Рефрактерный асцит.
Асцит, который не может быть устранен, или ранний рецидив которого не может быть адекватно предотвращен лечением.
- Асцит, резистентный к диуретикам: асцит, рефрактерный к диете с ограничением натрия и интенсивной терапии диуретиками ( спиронолактон 400 мг/день, фуросемид 160 мг/день в течение не менее 1 недели; диета с ограничением поваренной соли менее 5,2 г/день).
- Асцит, не контролированный диуретиками: асцит, рефрактерный к терапии из-за развития вызванных диуретиками осложнений, которые препятствуют применению эффективных дозировок диуретиков.
- Эпидемиология асцита
Асцит является следствием цирроза печени в 75%; злокачественных новообразований — в 10%; сердечной недостаточности — в 5% случаев.
Примерно у половины пациентов с циррозом печени асцит развивается в течение 10 лет от начала заболевания. Он обусловлен нарушениями почечной функции, портального и висцерального кровообращения.
Примерно 50% пациентов с цирротическим асцитом умирают в течение 2 лет от начала заболевания. Показатели однолетней выживаемости у больных с асцитом, резистентным к терапии, составляют 50%.
У здоровых мужчин внутриперитонеальная жидкость обнаруживается в меньших количествах, чем у женщин, у которых ее объем составляет примерно 20 мл (в зависимости от фазы менструального цикла). При асците этот объем значительно увеличивается.
Частота возникновения спонтанного бактериального перитонита составляет 15-20%.
- Этиология и факторы риска развития асцита
- Факторы риска при отсутствии патологических процессов в брюшине.
- Портальная гипертензия (градиент концентрации альбумина сыворотка-асцит ≥11 г/л).
- Цирроз печени .
- Алкогольный гепатит.
- Фулминантная печеночная недостаточность.
- Метастазы в печень .
- Хроническая сердечная недостаточность .
- Констриктивный перикардит .
- Синдром Бадда-Киари .
- Обструкция нижней полой вены.
- Гипоальбуминемия (градиент концентрации альбумина сыворотка-асцит
Размер пор внутренних капилляров в 50-100 раз меньше, чем печеночных синусоидов, поэтому градиент транссинусоидального онкотического давления в печени почти нулевой, в то время как в печеночной циркуляции он равняется 0,8-0,9. Высокий градиент онкотического давления минимизирует влияние любых изменений концентрации альбумина плазмы на трансмикроваскулярный обмен жидкостью.
У пациентов с алкогольным циррозом на поверхности эндотелия синусоидов происходит отложение иммуноглобулина А, что приводит к еще большему снижению его проницаемости.
На поздних стадиях цирроза печени поры в эндотелии синусоидов исчезают, его проницаемость снижается. Возникает градиент давления между интерстициальными пространствами гепатоцитов и просветом синусоидов.
Кроме того, при портальной гипертензии происходит увеличение уровня оксида азота (NO) в организме, который также способствует вазодилатации висцеральных и периферических сосудов. Доказательством этому служит тот факт, что у пациентов с асцитом в печеночной артерии обнаруживается повышение активности NO синтазы.
Недостаточности лимфатической системы.
Ведущая роль в формировании асцита у больных циррозом печени принадлежит недостаточности лимфатической системы.
В печени формируется до 70% всей лимфы организма, которая через систему грудного лимфатического протока транспортируется в венозную систему большого круга кровообращения. Из-за декомпенсации венозной системы печени при циррозе, становится невозможной перфузия необходимого количества портальной крови через больную печень. При этом резко возрастает нагрузка на систему лимфооттока, которая вынужденно возмещает недостаточность венозного оттока и отводит максимально возможное количество жидкости от органа в виде «печёночной» лимфы. Отток лимфы от печени достигает 15-20 л/сут и более при норме 8-9 л.
Усиленное функционирование лимфатической системы способствует разгрузке венозной сети, но в дальнейшем развивается динамическая недостаточность лимфообращения. На определенном этапе болезни лимфатическая система перестаёт справляться с запредельной нагрузкой. Лимфатические капилляры, мелкие сосуды и магистральные стволы расширяются, возникает дезорганизация нормальной микролимфоциркуляции на уровне лимфангионов, нарастает застой лимфы, развивается лимфатическая гипертензия. Эти процессы приводят к пропотеванию жидкости с поверхности печени в брюшную полость и к появлению асцита.
Некоторое время эта жидкость может адекватно всасываться париетальной брюшиной, но и эти компенсаторные возможности не могут быть беспредельными, так как за перемещение жидкости из брюшной полости и возврат её в сосудистое русло отвечает всё та же система лимфооттока, которая к моменту развития асцита находится в состоянии суб (а чаще де-) компенсации, и дополнительная нагрузка в виде увеличения количества жидкости, которую необходимо переместить из брюшной полости, приводит к полной её несостоятельности.
Патологические изменения в системы ренин-ангиотензин-альдостерона.
Патологические процессы в печени при развитии цирроза проходят с участием системы ренин-ангиотензин-альдостерона.
Накопление асцитической жидкости приводит к снижению эффективного объема плазмы, что стимулирует секрецию ренина в юкстагломерулярном аппарате почек. Ренин усиливает синтез ангиотензина I, который превращается в ангиотензин II. Ангиотензин II приводит к снижению гломерулярной фильтрации и почечного кровотока, повышает секрецию антидиуретического гормона гипофиза и альдостерона надпочечников.
Под влиянием альдостерона у больных циррозом печени усиливается реабсорбция натрия и экскреция калия в дистальных отделах почечных канальцев и возрастает реабсорбция натрия и воды в проксимальных отделах.
Повышенная потеря калия и водорода на фоне гиперальдостеронизма способствует снижению содержания калия, магния в сыворотке крови и метаболическому алкалозу. При этом у большинства больных развивается гипонатриемия, так как большая часть натрия переходит в интерстициальную и асцитическую жидкость.
Таким образом, вследствие гемодинамических нарушений (недостаточного наполнения центрального венозного и артериального русла) происходит активация ренин-ангиотензин-альдостероновой системы. Все это приводит к реабсорбции натрия в канальцах почек и задержке воды в организме.
Накопление асцитической жидкости в брюшной полости отражает состояние водно-электролитного обмена в организме. Одним из ключевых звеньев патогенеза почечной дисфункции и задержки натрия при циррозе являются расстройства системного висцерального кровообращения (вазодилатация), возникающими вследствие портальной гипертензии .
Параллельно происходит развитие почечной вазоконстрикции у пациентов с циррозом печени, которое связано с повышением симпатической активности почек и ренин-ангиотензиновой системы для поддержания артериального давления при системной вазодилатации. Сниженный почечный кровоток снижает скорость клубочковой фильтрации и секрецию натрия.
Цирроз печени сопровождается повышенной реабсорбцией натрия в проксимальных и дистальных канальцах, на что также влияет увеличение концентрации циркулирующего альдостерона.
При компенсированном циррозе задержка натрия может возникать в отсутствие вазодилатации и гиповолемии. Синусоидальная портальная гипертензия может снижать почечный кровоток, не сопровождаясь гемодинамическими изменениями системной циркуляции, вследствие, так называемого, гепаторенального рефлекса.
Гемодинамические сдвиги изменяются с положением тела. Установлены выраженные постуральные колебания секреции натрийуретического пептида и системной гемодинамики: в положении лежа увеличиваются сердечный выброс и вазодилатация.
Несомненно, существуют и другие механизмы развития асцитического синдрома, о которых мы пока не знаем или не можем оценить степень их значимости. Например, доказано, что при циррозах печени отмечается повышение тонуса симпатической нервной системы, повышены уровни эпинефрина и норэпинефрина, нарушен синтез и метаболизм кининов, простагландинов, предсердного натрийуретического фактора.
источник
Асцит при циррозе печени представляет собой одно из наиболее характерных осложнений недуга, которое возникает из-за роста давления в системе портальной вены и проявляется скоплением свободного выпота в брюшной полости с резким увеличением в объемах живота. Асцит не является отдельной нозологической единицей, а лишь симптомом, который указывает на прогрессирование патологии и развитие ее осложнений в результате исчерпания потенциала компенсаторных механизмов.
Согласно статистическим исследованиям, при цирротическом поражении печени асцит развивается у каждого второго пациента, который болеет на протяжении 7-10 лет. В большинстве клинических случаев, данное осложнение основного заболевания свидетельствует о декомпенсации патологического процесса, и приводит к летальному исходу уже через 2-5 лет от появления его первых признаков.
Скоплению жидкости в брюшной полости при циррозе способствуют сразу несколько процессов, которые сопровождают данную патологию:
- дегенерация гепатоцитов и нарушение архитектоники печени приводит к повышению давления в портальной вене, что существенно ухудшает кровоток в системе брюшных сосудов и способствует скоплению жидкости;
- асцит при циррозе печени развивается также по причине замещения нормальных гепатоцитов фиброзной тканью, что вызывает снижение их основной функции – синтеза белков крови, ведущего к падению осмотического давления плазмы и ее выхода в полость живота;
- патологический процесс способствует развитию сердечной недостаточности и увеличения объема свободной жидкости;
- снижение объема плазмы ведет к увеличению выброса гормона альдостерона, который удерживает в организме жидкость и ведет к нарастанию симптомов асцита.
Как правило, незначительное скопление экссудата в брюшной полости не отображается на общем состоянии и самочувствии пациента. Первые симптомы асцита появляются, когда количество жидкости в животе достигает одного литра.
На практике асцит проявляется резким увеличением живота в объемах за счет скопления в брюшной полости экссудата, количество которого может достигать 20-25 литров. На передней стенке увеличенного живота появляются свежие растяжки, кожа истончается и сквозь нее можно наблюдать расширенные вены. Для асцитического живота характерным является симптом флюктуации (патологического колебания), а также существенные нарушения со стороны пищеварения: тошнота, частая рвота, расстройства стула, вздутие живота и метеоризм.
На фоне вздутия живота появляется дискомфорт и боли по ходу кишечника, может формироваться паховая грыжа и отекают нижние конечности. Пациенты с асцитом жалуются на одышку, которая является результатом дыхательной недостаточности, вызванной сжатием легких диафрагмой. Асцит приводит также к дисфункции органов малого таза, когда выявляются нарушения со стороны мочевого пузыря и внутренних половых органов.
При асците и циррозе печени очень важен режим и характер питания больного человека. Несоблюдение диеты при подобном поражении печени может существенно обострить патологический процесс и привести к развитию тяжелых осложнений, которые его сопровождают.
Питание при циррозе печени с асцитом основано на резком ограничении потребления жидкости и поваренной соли. В диетологии этот пищевой режим известный под названием диетический стол №5. Специалисты рекомендуют своим пациентам питаться только натуральными продуктами с минимальным содержанием консервантов, стабилизаторов или красителей. Относительно жидкости, то врачи настоятельно предупреждают об опасностях, которые могут настичь человека, пренебрегающего основными правилами в ограничениях количества потребляемых напитков (объем жидкости не должен превышать 2 литров в сутки).
Диета при асците с циррозом печени категорически запрещает употреблять в пищу следующие продукты:
- копчености, колбасы, сосиски и консервы;
- жареные блюда, особенно мясо;
- пища, приготовленная на основе жиров животного происхождения;
- сдобные изделия, сладости, выпечка;
- грибы в любом виде;
- майонез и острые соусы;
- маргарин;
- напитки, содержащие кофеин;
- алкоголь.
Во многих схемах питания при асците присутствуют такие продукты, как:
- нежирный творог, кефир, молоко, сметана;
- ржаной хлеб, отруби;
- овсяная, гречневая, рисовая каша;
- отвар шиповника и кисели из свежих ягод (клюква, вишня);
- мясо птицы, говядина;
- яичный белок;
- рыба.
- завтрак – омлет, приготовленный на пару, кусочек хлеба с отрубями, некрепкий чай;
- обед – легкий суп с рисом и куриными фрикадельками, гороховое пюре с пареной рыбой, салат с овощей и зелени, отвар шиповника;
- полдник – картофельное пюре и рыбные котлеты, вишневый кисель;
- ужин – суп из макарон, сухари с медом, кефир.
В качестве перекусов можно использовать овсяное печенье, банан, чай с молоком или лимоном.
Поскольку асцит является осложнением цирроза печени, то его лечение должно входить в схему терапии основного патологического процесса. На практике лечение асцита при циррозе печени реализуется медикаментозным и хирургическим путем, а также с помощью специальной диетотерапии, направленной на выведение лишней жидкости из организма.
Медикаментозное лечение цирроза печени с асцитом включает в себя использование следующих групп препаратов:
- синтетические гепатопротекторы, действие которых направлено на улучшение локального кровотока и создание дополнительного защитного барьера для гепатоцитов;
- гепатопротекторы природного происхождения, которые надежно защищают железистую ткань от прогрессирующей деструкции и замещения здоровых гепатоцитов участками фиброза;
- аминокислоты, которые обладают гепатопротекторным действием;
- желчегонные препараты, улучшающие отток желчи и препятствующие ее попаданию в кровяное русло;
- фосфолипиды, которые уменьшают проявления интоксикационного синдрома и улучшают обмен жиров, углеводов;
- препараты альбумина, позволяющие восполнить недостающее количество белков в плазме крови и нормализующие осмотическое давление;
- стероидные гормоны, снижающие проявления аутоиммунных процессов, которые запускаются при циррозе;
- противовирусные средства, которые целесообразно применять при циррозе печени вирусной этиологии;
- мочегонные препараты, способствующие выведению лишней жидкости из организма и препятствующие нарастаниям проявлений асцита.
Лечить асцит хирургическим методом специалисты предпочитают в крайних случаях, когда все консервативные методики оказались полностью неэффективными и не принесли пациенту улучшения общего состояния. Операция по выкачиванию лишней жидкости с брюшной полости носит название лапароцентез. Методика подразумевает выведение экссудата через прокол, сделанный специальной иглой. Процедура проводится под строгим контролем лечащего врача.
За один раз пациенту нельзя удалять более 5 литров жидкости, так как всегда существует риск развития у больного коллаптоидного состояния и даже внезапной смерти.
Цирроз печени и его осложнения, к сожалению, относится к числу заболеваний, излечить которые полностью невозможно. Именно поэтому оно является наиболее распространенной причиной смертности пациентов гастроэнтерологического отделения. Сколько живут с циррозом печени после начала асцита? Подобный вопрос врачам приходится слышать ежедневно. Попробуем найти на него ответы.
На продолжительность жизни пациентов с асцитом оказывают влияние сразу несколько факторов:
- правильный образ жизни человека;
- соблюдение диеты;
- индивидуальные особенности организма пациента;
- адекватность и своевременность лечения основного недуга;
- стадия заболевания относительно его компенсации;
- стремительность патологического процесса.
Изучая вопрос, сколько живут с асцитом при циррозе печени, ученым удалось установить факт, что пациенты с компенсированными формами заболевания и неярко выраженным асцитическим синдромом могут прожить более 10 лет при условии грамотного и своевременного лечения патологических симптомов, а также предупреждения осложнений.
К сожалению, согласно статистическим данным, у многих пациентов с асцитом диагностируется именно декомпенсированная форма цирроза печени. При таком варианте течения заболевания прогнозы для больного человека не самые лучшие. Как правило, пациенты погибают от осложнений основного недуга на протяжении 2-5 лет от появления первых признаков скопления жидкости в брюшной полости.
источник
Развивающийся асцит при имеющемся циррозе говорит о тяжелом поражении печени, при котором организм адаптируется к тяжелой болезни. Сейчас врачи знают как нужно лечить цирроз печени с асцитом, в то время, как несколько веков назад пациент мог умереть от осложнений заболевания.
Цирроз приводит к образованию асцита
Главный фактор, приводящий к асциту – цирроз. Именно эти разрушения запускают процесс накопления экссудата в брюшной полости.
Патогенез формирования асцита при циррозе:
- В тканях погибают важные клетки – гепатоциты. Разрушение запускает регенерацию, при которой клетки печени разрастаются. Это способствует образованию большого количества узлов. Они мешают адекватной циркуляции интерстициальной жидкости и пережимают просвет главной вены, что приводит к накоплению и просачиванию жидкости, вследствие чего увеличивается объем живота;
- Помимо того, что образуются узлы, течение болезни осложняется разрастанием соединительной ткани. Она препятствует нормальной работе печени. Белки, содержащиеся в плазме, застревают в пережатых капиллярах, и как следствие – уменьшается количество белка в крови. От этого плазма становится более жидкой, что положительно влияет на способность просачиваться в живот;
- Так как происходит пропотевание плазмы, количество крови уменьшается в объеме, провоцируя выработку гормона альдостерона в кровь. Он заставляет жидкость задерживаться, что усугубляет протекание асцита при циррозе;
- Из-за уменьшения объема циркулирующей крови, сердце испытывает повышенную нагрузку, что приводит к сердечной недостаточности.
При любом заболевании, в начале формирования нет симптоматической картины, так как изменения незначительны и не вызывают проблем у пациентов. Только на начальном этапе асцит не заметен, в дальнейшем, чем больше скапливается жидкости, тем сильней ухудшается самочувствие пациента. Так как асцит является осложнением цирроза – чем сильней будет разрушаться печень, тем быстрей будет скапливаться жидкость.
Больной набирает вес и замечает изменение формы живота, увеличение его объема. Когда жидкость накапливается еще больше, кожа на животе разглаживается, становится глянцевой. При ощупывании живот твердый, как – будто напряжен. Появляются капилляры и вены на передней брюшной стенке.
При напряженном асците выпячивается пупок
При скоплении жидкости больше 10 литров у пациента начинается одышка, так как диафрагма давит на легкие и уменьшает объем вдыхаемого воздуха. Часто больные не могут спать лежа, стараются принять полусидячее положение, при котором живот своим весом давит на таз, а не на легкие. При ходьбе или физической нагрузке можно заметить синюшность губ и кончиков пальцев, что говорит о дефиците кислорода в крови, так как имеет место недостаточная вентиляции легких и нарушение дыхания.
Наблюдаются расстройства пищеварения, потому что жидкость оказывает давление на все органы, располагающиеся в животе и малом тазу. Пациенты отмечают быстрое насыщение от маленьких порций еды, сильную тошноту и запоры, а также частое мочеиспускание.
Один из примечательных симптомов асцита брюшной полости при циррозе – формирование сильных отеков. Обусловлено это плохим оттоком лимфы и нарушением фильтрационной функции почек. Но основной симптом, который мучает больных, это увеличение печени и боль в животе, преимущественно в правом подреберье.
Большое скопление интерстициального выпота губительно действует на весь организм, поэтому при поступлении человека в больницу, ему проводят лапароцентез – установка дренажной системы в брюшную полость для оттока жидкости. Асцит выпускают малыми порциями, так как есть риск спровоцировать коллапс и ухудшить гемодинамические показатели.
После пункции состояние пациента улучшается – боли становятся менее интенсивными, давление на органы становится меньше. Пациенту назначается лекарственная терапия, действующая на улучшение состояния клеток печени, лечение цирроза, как источника, провоцирующего асцит.
Назначение гепатопротекторов увеличивает продукцию желчи, что улучшает моторику кишечника, уменьшается число погибших гепатоцитов и уровень холестерина в крови.
Фосфолипиды оберегают гепатоциты от разрушения, приводят в норму метаболизм в клетках и тканях печени, одновременно уменьшая явления интоксикации организма.
Внутривенное введение альбумина (белка из крови животных или человека) восполняет запас белка в организме больного, улучшая коллоидное давление в тканях и русле крови. Если у пациента имеется гепатит, применяются специализированные противовирусные средства.
Лечение асцита при циррозе печени происходит за счет использования мочегонных препаратов, которые вытягивают из брюшной полости и тканей лишнюю, застойную жидкость, уменьшая отеки и количество асцита.
Асцит является следствием цирроза, и пока не будет вылечено основное заболевание, вылечить асцит полностью невозможно. Повреждение органа при циррозе будет иметь место даже в самом начале болезни, и скопление жидкости будет происходить, только не так стремительно, как на последних стадиях цирроза.
При сильном повреждении печени прогноз чаще всего крайне неблагоприятный, так как повернуть вспять процесс повреждения тканей нельзя и любое лечение не сможет восстановить клетки. Поэтому летальность при циррозе составляет 90% от числа всех заболевших.
Дают ли инвалидность при циррозе печени? Оформить инвалидность можно, если пациент подходит по критериям, например, стадия патологического процесса, наличие осложнений, тяжести состояния и полному комплекту всевозможных анализов, которые делаются непосредственно перед прохождением комиссии.
Важный момент, на который врачи обращают внимание пациентов, это специальная диета, помогающая нормализовать пищеварение и облегчить работу поврежденной печени. Основное ограничение состоит в употреблении жидкости и соли, так как эти компоненты способствуют скоплению воды в организме, формированию отеков и увеличивает асцит при циррозе. Уклон такой диеты лежит в питании кашами, молочными продуктами, мясом, хлебом и конечно же овощами.
Справиться с асцитом при циррозе печени помогает диета
Питание направлено на облегчение работы желудочно–кишечного тракта, снижении холестерина, насыщении организма полезными витаминами и минералами, а также уменьшении работы печени.
Несмотря на большое количество исключений из привычной продуктовой корзины, человек может питаться и не отказывать себе в еде. Главное делать упор на здоровую еду и правильное приготовление.
- Завтрак. Омлет с кусочком ржаного хлеба или каша на молоке;
- Обед. Суп из нежирных сортов мяса или рыбы, овощной салат заправленный маслом и без соли;
- Перекус. Несдобное печенье или сухарик с крепким чаем, киселем;
- Ужин. Котлетки на пару и легкий салат или несладкая каша, отвар шиповника;
Вместо воды пациентам разрешено принимать отвары из трав или ягод, пользоваться специальными саше (продаются в аптеках) для поддержания работы печени. Часто такие отвары содержат антиоксиданты, витамины и микроэлементы, помогающие очистить организм от шлаков и токсинов.
источник
Асцит— это патологическое скопление жидкости в брюшной полости, основным признаком которого является увеличение живота. Это состояние может встречаться при многих заболеваниях, но в 80% случаев оно сопровождает патологии печени, в том числе и цирроз. Водянка живота -серьезное осложнение, требующее безотлагательной медицинской помощи. Появление этого состояния считается неблагоприятным признаком течения недуга и прогноза жизни пациента.
Асцит при циррозе печени служит признаком декомпенсации патологии, когда организм больного больше не в силах бороться, и его защитные механизмы исчерпаны.
Существует 3 основных причины, из-за которых развивается водянка живота при данном заболевании:
- портальная гипертензия;
- вторичный гиперальдостеронизм;
- гипоальбуминемия.
При этом состоянии нарушается нормальный ток крови по портальной (воротной) вене печени, что приводит к застою в сосуде и повышению в нем давления. За счет этого гипертензия нарастает и в более мелких сосудах органа (синусоидах), по которым кровь доставляется к печеночной вене, осуществляющей отток из органа.
Их стенки не справляются с повышенной нагрузкой, проницаемость увеличивается. Через них начинается пропотевание жидкости, которая затем попадает в брюшную полость.
В норме печень выделяет ряд биологических веществ, которые расширяют сосуды человека, когда это является необходимым. Поскольку происходит разрушение печеночных клеток, в которых эти субстанции «заготавливаются», они попадают в избыточном количестве в кровь, вызывая системную вазодилатацию, снижение давления и нарушение кровотока.
Первыми на такие изменения реагируют почки, которые начинают выделять ренин. Эта субстанция опосредованно активирует синтез гормона надпочечников альдостерона, который способствует задержке натрия и воды в организме, что еще больше усугубляет ситуацию.
Печень является «химической лабораторией» человека, и одна из ее функций — это синтез белка. Важным представителем этого класса является альбумин. Данное вещество «удерживает» на себе воду, не предоставляя ей возможности выйти из сосудистого русла.
Поскольку на фоне цирроза происходит нарушение и недостаточность процесса синтеза белков печени, то количество альбумина в крови значительно уменьшается и преград для выхода воды из сосуда в окружающие ткани больше нет, последствием чего является асцит.
Основное проявление водянки — увеличенный живот. Именно на данный признак врач обращает внимание, когда видит больного. Этот симптом имеет следующие особенности:
- Когда пациент стоит, жидкость под влиянием силы тяжести притягивается в нижние отделы живота, где и локализуется.
- При лежачем положении она «растекается» к боковым его стенкам, напоминая «лягушачий живот».
- Растет живот по мере накопления в нем содержимого. Если жидкости в полости брюшины много (15-20 литров), то живот становится огромным, напряженным и практически не меняет свою форму при смене положения пациента.
- Кожа передней абдоминальной стенки может быть истончена и блестящей. Нередко на ней заметны расширенные подкожные вены и стрии (полосовидные растяжки кожи).
- В связи с тем что внутрибрюшное давление повышено, пупок у таких пациентов может выбухать, поскольку формируются грыжи. Иногда образовываются пахово-мошоночные и бедренные выпячивания.
- За счет постоянного давления увеличенной абдоминальной полости на диафрагму у больных часто возникает одышка в состоянии покоя.
Асцит при циррозе печени зачастую протекает на фоне других симптомов заболевания:
- Желтушность кожного покрова, слизистых оболочек и склер глаз.
- Точечные кровоизлияния.
- Сосудистые звездочки на лице, шее и верхней половине туловища.
- Увеличение груди у мужчин.
- Пятнистое покраснение обеих ладоней в основании большого пальца и мизинца.
- Безразличие ко всему окружающему.
- Сонливость.
Водянка живота может наблюдаться не только при циррозе печени, но и при ожирении, патологии почек и сердца, метеоризме, кистах яичников и поджелудочной железы. Поэтому требуется тщательная диагностика.
Важно понимать, что водянка живота — это не всегда скопление большого количества жидкости. На начальных этапах заболевания ее может быть немного. Чтобы оценить состав, объем патологического содержимого брюшной полости, врач всегда проводит дополнительные обследования:
Развитие асцита у больного требует обязательной госпитализации и срочного лечения данного состояния. Полностью вылечить водянку живота не представляется возможным, поскольку основная причина ее развития — цирроз печени, сопровождающийся необратимым поражением печени. Поэтому главная цель врача — помочь прожить пациенту как можно дольше и улучшить качество его жизни.
Основные принципы оказания помощи пациенту заключаются в следующем:
- Постельный режим и ограничение физической нагрузки.
- Диета.
- Диуретическая терапия.
- Лечебный парацентез.
- Хирургические вмешательства.
Первое мероприятие рекомендуется больным, которые имеют выраженный и умеренный асцит. Оно является целесообразным, поскольку в положении стоя секреция ренина, а, следовательно, и альдостерона, увеличивается, результатом чего является дополнительная задержка натрия и воды в организме, усугубляющая проявления асцита.
Кроме того, при снижении физической нагрузки метаболическая активность печени уменьшается, и отмечается улучшение кровотока в почках.
Главный принцип диеты — это ограничение употребления соли (до 0,5 г в день) и жидкости (до 0,75 — 1 л в сутки).
Натрий представляет собой основной компонент соли и является «магнитом» для воды, способствуя ее задержке. Чтобы ограничить его попадание в организм, необходимо готовить всю еду без добавления поверенной соли.
- копчености;
- соленья;
- рыбные и мясные консервы;
- колбасу;
- сыр;
- майонез;
- минеральную воду с высоким содержанием данного микроэлемента;
- все виды круп, кроме манной.
- мясо домашней птицы, говядины, кролика и рыбу (100 г в день);
- одно яйцо в день;
- овощи и фрукты;
- бессолевой хлеб;
- масло и сухари.
Использование мочегонных препаратов является одним из основных методов консервативного лечения асцита. У больных с водянкой средних размеров начинают терапию с калийсберегающих диуретиков, таких как:
При недостаточной их эффективности препараты комбинируют с петлевыми мочегонными (Лазикс, Фуросемид).
Дозировка лекарственных средств подбирается врачом индивидуально для каждого пациента в зависимости от объема мочевыделения и массы тела больного.
Судить об эффективности диуретической терапии можно по таким критериям:
- Снижение массы тела.
- Уменьшение окружности живота при измерении талии.
- Снижение суточной экскреции натрия с мочой.
- Проявления печеночной энцефалопатии (если имеется такое осложнение) угасают.
- Положительный суточный диурез.
Мочегонные препараты обладают большим количеством побочных эффектов, за счет чего на фоне длительного лечения могут возникнуть такие осложнения:
- Развитие гепаторенального синдрома.
- Прогрессирование печеночной энцефалопатии.
- Электролитные нарушения.
- Почечная недостаточность.
Если на фоне проведенной медикаментозной терапии и соблюдения рекомендаций по режиму и диете эффект отсутствует, то речь идет о рефрактерном асците. Такое состояние является показанием для лечебного парацентеза.
Данная манипуляция проводится под местной анестезией. С помощью троакара или большой игры выполняется прокол передней брюшной стенки после чего асцитическая жидкость под давлением начинает выделяться наружу. Часть ее собирают в стерильный контейнер, чтобы отправить на исследование, а остальное содержимое дренируют из брюшной полости с помощью мягких катетеров в емкость.
После выполнения этой процедуры возможны такие осложнения:
- Снижение артериального давления или коллапс.
- Перфорация кишечника и мочевого пузыря.
- Кровотечение.
- Продолжающееся выделение жидкости из места прокола.
Обязательно во время парацентеза на 1 л удаленной жидкости парентерально вводят 6 г бессолевого альбумина, поскольку резкая потеря белка может спровоцировать ухудшение состояния пациента, вплоть до печеночной комы.
Хирургическое вмешательство проводится у тяжелых больных с циррозом печени и рефрактерным асцитом.
Существует два основных метода такой терапии:
1. Наложение перитонеовенозного шунта по Ле Вину.
Выполняется сообщение между верхней полой веной и брюшной полостью с помощью системы пластиковых трубок и катетеров. Шунт снабжен клапанами, чтобы регулировать поток жидкости. Этот метод имеет следующие достоинства:
- Увеличивается объем циркулирующей крови, поскольку жидкость через верхнюю полую вену попадает прямо в сердце, откуда разносится по всему организму, улучшая кровоснабжение тканей.
- В ответ на это уменьшается секреция ренина, что приводит к торможению выработки альдостерона и удаления натрия и воды с организма.
Из недостатков можно отметить большое количество осложнений после применения метода.
Перитонеовенозное шунтирование улучшает качество жизни пациента, но не влияет на ее продолжительность и длительность госпитализации.
2. Трансяремное внутрипеченочное портосистемное шунтирование (ТВПШ).
Принцип данного метода лечения заключается в создании сообщения между портальной и печеночными венами путем наложения стента. Такое вмешательство позволяет понизить давление и застой в воротной вене, что сопровождается уменьшением выраженности асцита и риска развития кровотечения из расширенных вен пищевода и желудка. Основной недостаток метода — это наличие послеоперационных осложнений, в том числе закрытие шунта, усугубление печеночноклеточной недостаточности и развитие печеночной энцефалопатии.
В тяжелых случаях чаще всего пациентам необходимо прибегнуть к трансплантации печени.
В целом прогноз для больных циррозом, который осложнился водянкой живота, неблагоприятный. 50% пациентов живут не дольше 2 лет от момента развития асцитического синдрома, а при рефрактерной форме продолжительность жизни в 2 года наблюдается не более чем у 20% больных.
источник
- Портальная гипертензия (градиент концентрации альбумина сыворотка-асцит ≥11 г/л).
Этиология асцита в 90% случаев связана с хроническими заболеваниями печени: портальной гипертензией (развившейся вследствие цирроза печени ), алкогольным гепатитом, обструкцией печеночной вены (синдром Бадда-Киари).
Непеченочными причинами асцита могут быть: заболевания сердца ( сердечная недостаточность , констриктивный перикардит), злокачественные новообразования (карциноматоз, псевдомиксома брюшины), заболевания брюшины (инфекционный перитонит), выраженная гипоальбуминемия (нефротический синдром), другие болезни (опухоли и кисты яичников, панкреатит , саркоидоз , системная красная волчанка, микседема).
Факторы риска возникновения асцита:

 На практике асцит проявляется резким увеличением живота в объемах за счет скопления в брюшной полости экссудата, количество которого может достигать 20-25 литров. На передней стенке увеличенного живота появляются свежие растяжки, кожа истончается и сквозь нее можно наблюдать расширенные вены. Для асцитического живота характерным является симптом флюктуации (патологического колебания), а также существенные нарушения со стороны пищеварения: тошнота, частая рвота, расстройства стула, вздутие живота и метеоризм.
На практике асцит проявляется резким увеличением живота в объемах за счет скопления в брюшной полости экссудата, количество которого может достигать 20-25 литров. На передней стенке увеличенного живота появляются свежие растяжки, кожа истончается и сквозь нее можно наблюдать расширенные вены. Для асцитического живота характерным является симптом флюктуации (патологического колебания), а также существенные нарушения со стороны пищеварения: тошнота, частая рвота, расстройства стула, вздутие живота и метеоризм. Питание при циррозе печени с асцитом основано на резком ограничении потребления жидкости и поваренной соли. В диетологии этот пищевой режим известный под названием диетический стол №5. Специалисты рекомендуют своим пациентам питаться только натуральными продуктами с минимальным содержанием консервантов, стабилизаторов или красителей. Относительно жидкости, то врачи настоятельно предупреждают об опасностях, которые могут настичь человека, пренебрегающего основными правилами в ограничениях количества потребляемых напитков (объем жидкости не должен превышать 2 литров в сутки).
Питание при циррозе печени с асцитом основано на резком ограничении потребления жидкости и поваренной соли. В диетологии этот пищевой режим известный под названием диетический стол №5. Специалисты рекомендуют своим пациентам питаться только натуральными продуктами с минимальным содержанием консервантов, стабилизаторов или красителей. Относительно жидкости, то врачи настоятельно предупреждают об опасностях, которые могут настичь человека, пренебрегающего основными правилами в ограничениях количества потребляемых напитков (объем жидкости не должен превышать 2 литров в сутки).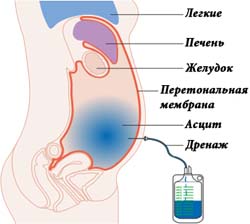 Поскольку асцит является осложнением цирроза печени, то его лечение должно входить в схему терапии основного патологического процесса. На практике лечение асцита при циррозе печени реализуется медикаментозным и хирургическим путем, а также с помощью специальной диетотерапии, направленной на выведение лишней жидкости из организма.
Поскольку асцит является осложнением цирроза печени, то его лечение должно входить в схему терапии основного патологического процесса. На практике лечение асцита при циррозе печени реализуется медикаментозным и хирургическим путем, а также с помощью специальной диетотерапии, направленной на выведение лишней жидкости из организма. Цирроз приводит к образованию асцита
Цирроз приводит к образованию асцита При напряженном асците выпячивается пупок
При напряженном асците выпячивается пупок Справиться с асцитом при циррозе печени помогает диета
Справиться с асцитом при циррозе печени помогает диета