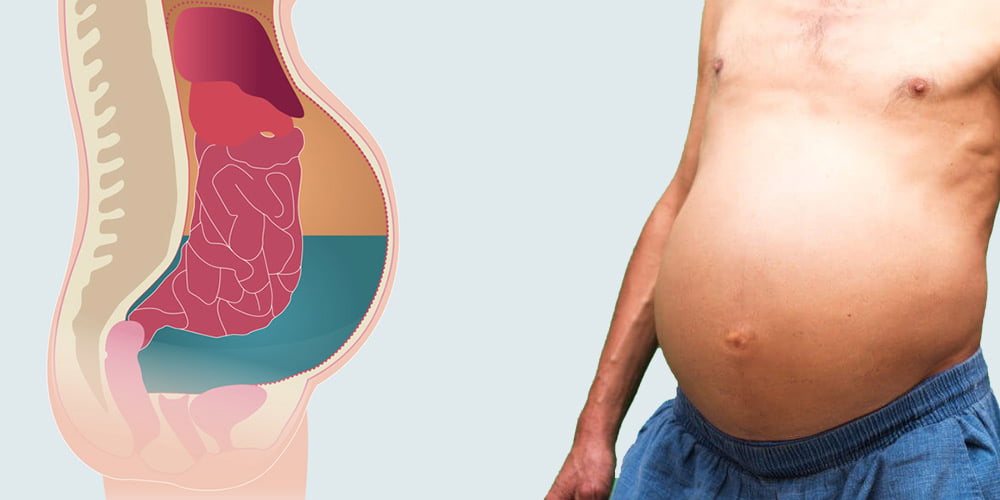
Характерными симптомами болезни являются увеличенный живот, проблемы с дыханием, боли в брюшной полости, ощущение распирания либо тяжести. В более чем 80 процентов случаев асцит провоцируется циррозом печени последней стадии.
Это связано с дегенерацией органа и неправильным кровообращением, способствующим скоплению воды. Жидкость при асците бывает двух типов: экссудат (воспалительного характера) и транссудат (не воспалительного характера).
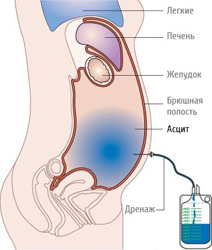
Асцит – это накопление воды или жидкости в брюшной полости, которое приводит к визуальному увеличению объема живота и повышению массы тела пациента. В большинстве случаев жидкость (от 100 мг до 20 л) является транссудатом, то есть носит не воспалительный характер.
Асцит брюшной полости в начале себя никак не проявляет, для него характерно постепенное прогрессирование. Как правило, асцит является следствием другого, уже имеющегося заболевания, поэтому его лечение достаточно затруднено.
К болезням, провоцирующим асцит, относят:
- цирроз печени, повышение давления в портальной системе;
- тромбоз в нижней полой и воротной венах печени;
- почечную недостаточность;
- иные острые либо хронические болезни почек;
- нефроз;
- инфекционные и воспалительные заболевания кишечника;
- заболевания поджелудочной железы;
- сердечную недостаточность;
- воспаление серозной оболочки сердца;
- онкологию;
- туберкулез;
- водянку клетчатой ткани (анасарка);
- скопление слизи в полостях (псевдомиксома).
Проявление клинического асцита возможно только тогда, когда в брюшине скопилось большое количество воды.
Характерными симптомами асцита брюшной полости являются:
- ощущение распирания в брюшине;
- длительные боли в области живота;
- изжога;
- отрыжка;
- тошнота;
- увеличенный живот (свисает в положении стоя, сидя – расплывается в стороны);
- видимая сетка кровеносных сосудов в месте растяжения;
- выпуклый пупок;
- одышка;
- нарушение работы сердечной мышцы.
При наличии онкологических заболеваний асцит развивается медленно (от нескольких недель до нескольких месяцев). В связи с этим его обнаружение крайне затруднено.
Развитие водянки живота проходит 3 стадии:
- транзиторную (около 400 мл жидкости в брюшине; небольшое вздутие живота);
- умеренную (около 5 л жидкости в брюшной полости; сбои в работе органов пищеварения, наличие одышки; перитонит, а также сердечная и дыхательная недостаточность при отсутствии лечения асцита);
- напряженную (до 20 л воды в брюшной полости; тяжелое состояние больного, характеризующееся нестабильной работой жизненно важных органов).
Диагноз «асцит брюшной полости» устанавливается путем проведения обычной пальпации, если в процессе врач ощущает тугость в животе либо если при легком ударении раздается тимпанический перкуторный звук.
Для дальнейшей диагностики пациенту понадобится сдать анализы крови и мочи, а также пройти ряд обследований. Обычно назначают ультразвуковое исследование органов брюшной полости и парацентез (забор жидкости из живота). Иногда может быть показано проведение иммунологических исследований.
Данные методы позволяют выявить стадию заболевания, а также помогают определиться с общим курсом лечения.
Лечение асцита брюшной полости при наличии онкологии следует проводить комплексно. Первостепенным является удаление лишней воды, так как затягивание с данной процедурой лишь приведет к развитию различных осложнений.
Излишек жидкости выводится через прокол и ее последующее откачивание (лапароцентез). Данную процедуру лучше проводить через 14 дней после начала течения асцита. Процессу выведения также способствует прием мочегонных препаратов, а соблюдение диеты понизит внутрибрюшное давление.
Выкачку избытка воды из организма проводят посредством приема диуретиков. Препараты данной группы способствуют переходу жидкости в кровоток, что автоматически снижает ее уровень в брюшине.
В начале больному прописывают небольшую дозу в целях снижения вероятности возникновения осложнений. Обычно назначают Амилорид, Альдактон, Верошпирон или Триамтерен.
Основным принципом применения мочегонных средств является постепенное повышение дозировки. Это позволяет избежать вымывания значительного количества калия из организма. Параллельно в курс лечения входит его прием через витамины. Также показано применение гепатопротекторов для защиты печени.
Прием мочегонных препаратов постоянно контролируется врачом. При необходимости корректируется дозировка, а неэффективные диуретики заменяются на более сильные (Дихлотиазид, Триампур).
Одновременно с мочегонными средствами используются препараты, укрепляющие сосуды (Диосмин, витамины С и Р), и препараты, препятствующие потере жидкости сосудов (Реополиглюкин). Для улучшения метаболизма в печени прописывают белковые средства (концентрат плазмы, Альбумин). Бактериальный асцит требует назначения иных препаратов (таких, которые борются с советующим типом микроорганизмов).
Пациент с асцитом брюшной полости должен выработать в себе ряд пищевых привычек:
- снизить потребление жидкости;
- отказаться от соли (она способствует задержке воды в организме человека);
- исключить жирную еду;
- снизить количество орехов в рационе;
- заменить свежие фрукты на сухие;
- вместо супов и борщей пить бульон с травами (петрушка, укроп, фенхель, сельдерей способствуют удалению излишка жидкости из организма);
- разрешено употреблять мясо кролика, курицы, индейки.
Лапароцентез представляет собой пункционный метод удаления жидкости от брюшины. За один сеанс выводят около 4 л, так как избавление от большего количества экссудата способно привести к коллапсу. Среди последствий прокола брюшной полости отмечают различные воспаления, образование спаек и другие осложнения.
Поэтому лапароцентез показан пациентам с напряженным или рефрактерным асцитом. При этом, если жидкость скопилась в большом количестве, устанавливают катетер либо троакар. Во втором случае экссудат свободно вытекает в подставленную емкость.
Шунт Левина представляет собой трубку из пластика, которая вставляется в живот и доходит до дна таза. Шунт скреплен клапаном с трубкой из силикона, которая ведет к яремной и верхней полой венам шеи.
Посредством регулировки клапана абдоминальная жидкость поступает прямиком в шейные вены. Это позволяет увеличить объем крови непосредственно в системе кровотока за счет излишка воды в брюшине. Шунт Левина используется для лечения рефрактерного асцита, который отличает стойкость к медикаментам и быстрый рецидив после операции.
Следует помнить, что народные средства способствуют не исцелению от асцита, а лишь облегчению симптомов и более быстрому выводу ненужной жидкости из организма.
Методы народной медицины однозначно эффективны, однако перед их применением необходимо посоветоваться со своим лечащим врачом. Общее количество потребляемой жидкости в сутки при асците брюшной полости не должно превышать один литр.
12 засушенных стручков фасоли залить 1 л воды. Кипятить на небольшом огне около 10 минут. Снять с плиты, дать настояться в течение 20 минут. Процедить. Пить по 200 мл до приема пищи.
Залить хвощ и листья березы 1 стаканом воды. Кипятить в течение 15 минут, далее дать остыть. Пить по ½ стакана на голодный желудок.
300 г свежей петрушки залить 1 л крутого кипятка. Варить 30 минут. Остудить. Принимать по ½ стакана ежечасно утром и в обеденное время.
1 стакан свежих или засушенных абрикосов залить 1 л воды. Варить около 40 минут. Остудить. Пить по 400 мл в сутки.
Грыжник и толокнянку в виде листьев (в одинаковом соотношении) залить 1 стаканом воды. Кипятить четверть часа. Полученный чай пить натощак каждый день с утра.
Листву малины, брусники и смородины, плоды шиповника (в равных долях) залить 1 стаканом крутого кипятка. Далее варить на небольшом огне около 10 минут. После снять с плиты и дать постоять четверть часа. Процедить. Пить дважды в сутки вместо обычного чая.
Продолжительность жизни при асците брюшной полости зависит от ряда факторов:
- Начало терапии. Диагностирование асцита на начальной стадии с последующей откачкой экссудата означает благоприятный прогноз. Это связано с тем, что функционал внутренних органов еще не нарушен или нарушен незначительно. Лечение же основной болезни, спровоцировавшей асцит, гарантирует полное исцеление. Длящийся асцит или асцит с прогрессивным течением вызывает нарушение нормального функционирования целых систем внутренних органов, что приводит к летальному исходу.
- Степень выраженности заболевания. Слабовыраженный асцит не способен вызвать смерть пациента. В отличие от него, напряженный асцит, сопряженный со скапливанием 10-20 л жидкости в брюшине, несет серьезную угрозу жизни и здоровью больного (смерть может наступить в интервале от нескольких часов до нескольких дней).
- Заболевание, спровоцировавшее асцит брюшной полости. Прогноз не может быть положительным, если пациент страдает от полинедостаточности внутренних органов или если у него наблюдается полная дегенерация хотя бы одного органа. Например, при декомпенсированном циррозе печени шанс на жизнь составляет лишь 1/5. Исход более благоприятен, если болезнь имеет хроническое течение, а пациент подвергается регулярному гемодиализу. В таком случае человек может прожить несколько десятилетий.
- Осложнения при асците. Асцит брюшной полости может стать причиной банального кровотечения, а может вызвать и более тяжелые заболевания. Например, бактериальный перитонит, печеночную энцефалопатию, гепаторенальный синдром и др., которые, в свою очередь, негативно влияют на и без того ослабленные внутренние органы и мешают восстановлению их функционала. В этом случае прогноз зависит от степени дегенерации органа.
© 2018 – 2019, Буната Дмитрий. Все права защищены.
источник
Одним из серьезных осложнений, возникающих при различных онкологических недугах, является асцит.
Что такое асцит, почему он возникает и что делать людям, столкнувшимся с подобной проблемой?
Асцитом называют паталогическое скопление воды в брюшине человека. Очень часто это заболевание сопровождает злокачественные опухоли в различных тканях и органах:
- эндометрии;
- желудочно-кишечном тракте;
- легких и бронхах;
- молочной и поджелудочной железе;
- яичниках.
Во всех перечисленных случаях, за исключением рака яичников, появление асцита говорит о третьей и четвертой стадиях онкологии, когда лечение уже, к сожалению, невозможно.
При опухоли в яичниках, жидкость может начать скапливаться в брюшине уже на первой стадии болезни. В таком случае, недуг хорошо поддается лечению с использованием химиотерапии.
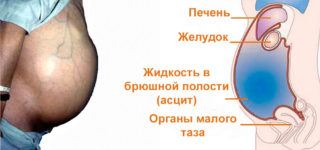
Причины асцита (нажмите для увеличения)
Главной причиной возникновения асцита у онкологических больных заключается в том, что при оседании клеток опухоли на ткани брюшины приводит к осложнению дренажа лимфы механическим путем.
Сжав вены, проходящие через печень, увеличивается гидростатическое давление, что и приводит к появлению заболевания.
Существует так же хилезный асцит, возникающий в результате развития лимфомы брюшины. Для этого вида недуга характерен выход лимфы и эмульгированных жиров, проникающих в брюшную полость и кишечник.
При асците, который сопровождает онкологические заболевания, сердечную недостаточность и ряд других недугов, многие больные жалуются на такие симптомы:
- Раздутый, увеличенный живот. В результате постоянно увеличивающегося количество жидкости в брюшине, увеличивается вес пациента. Затрудняется дыхание и питание. Часто возникает изжога или тошнота.
- Инфекции. Если не проводить лечения, у больного может возникнуть перитонит, часто развивается сердечная и почечная недостаточность. В таких случаях прогнозы врачей крайне негативны. Пациентам назначается длительный курс терапии антибиотиками.
- Появление грыжи (пупочной, паховой) из-за постоянного давления внутри брюшины.
- Нарушение выделения мочи.
- Отдышка даже в спокойном состоянии, которая может возникнуть из-за скопления жидкости в области легких.
- Отечность конечностей.
- Быстрая утомляемость.
Во время медицинского осмотра, врач может обратить внимание на скопление жидкости в брюшине.
После чего, больной будет отправлен на дополнительное обследование (УЗИ, рентген или КТ) для подтверждения диагноза. Как правило, врачи рекомендуют сделать пункцию или лапароцентез.
Люди, имеющие различные онкологические заболевания, всегда находятся под пристальным врачебным наблюдением. Учитывая все жалобы и симптомы пациента, врач может определить варианты развития болезни.
Для выявления асцита используются различные методы диагностики:
- Перкуссия или простукивание живота. При наличии асцита, звук при простукивании будет притупленным. В случае изменения положения тела больного, тупость звука будет так же смещаться.
- Аускультация или прослушивание. При этом в брюшине отчетливо прослушивается плеск жидкости.
- УЗИ. Данная процедура позволяет определить наличие и локализацию опухоли, количество жидкости, размеры внутренних органов. Помешать выявить все тонкости может слишком большое количество воды в брюшной полости пациента.
- Лабораторные исследования крови и мочи, взятие печеночных проб.
- Гепатосцинтиграфия дает возможность определить размеры и состояние печени, оценить произошедшие изменения ее работе.
- Допплерография показывает состояние сосудов.
- Лапароцентез и пункция представляют собой забор жидкости из брюшины с последующим ее лабораторным исследованием. Проводится бактериологический посев жидкости, определяется клеточный состав и наличие белка. Стоит отметить, что примерно у 1% пациентов может быть осложнение после проведенной процедуры.
- Рентген дает представление о состоянии диафрагмы и показывает наличие воды в брюшной полости.
- МРТ дает возможность определить точное количество жидкости и место ее расположения в брюшине.
Исходя из количества имеющейся в полости жидкости, выделяют 3 стадии заболевания:
- Транзиторный – примерный объем составляет не более 0,5 литров. Больной в таком случае жалуется на вздутие живота.
- Умеренный – объем скопившейся воды до 5 литров. К симптомам второй стадии относят: отдышку, нарушения пищеварения. Если лечение не будет начато вовремя, то у человека может развиться перитонит, сердечная недостаточной и появятся проблему с печенью.
- Резистентный – объем жидкости может достигать 20 литров. Состояние пациента в данном случае оценивается как критическое.
Независимо от причины возникновения, асцит должен лечиться вместе с основным заболеванием. Различают три метода лечения: симптоматическое, консервативное и хирургическое вмешательство.
При начальной стадии асцита используется консервативная терапия. Она заключается в нормализации работы печени. При наличии паренхимы печени воспалительного характера, назначаются лекарства, снимающие воспаление.
Чтобы восполнить потерю натрия, который в больших количествах выводится с мочой, больным прописывают прием диуретиков. Для нормализации лимфатического оттока и снижения печеночных метаболитов, назначают постельный режим. Если причиной асцита стала гипертензия воротной вены, то пациенту назначают гепатопротекторы, введение плазмы и альбумина.
В случае безрезультативности проводимого консервативного лечения, больному назначают процедуру лапароцентоза, которая состоит в удалении жидкости из брюшины путем прокола ее стенки и использования специального аппарата для отсоса воды. Данная процедура проводится под местной анестезией.
Максимальное количество жидкости, которое удается удалить при лапароцентозе – 5 литров. Повторно процедура проводится спустя 3-4 дня. Стоит отметить, что каждая последующая процедура представляет все большую опасность для больного, которая заключается в возможности повреждения стенок кишечника.
Поэтому повторно ее проводят нечасто. В случае, когда жидкость слишком быстро заполняет брюшную полость, пациенту устанавливают перитонеальный катетер для предотвращения появления спаек, возможных при асците.
В случае рецидива асцита, пациенту показано оперативное вмешательство.
Если пациенту неоднократно проводили лапароцентоз, ему назначают специальную диету и переливание крови.
Данный метод состоит в соединении вместе вен – нижней полой с воротниковой. При этом создается коллатральное кровообращение.
В случае если пациент нуждается в трансплантации печени, ему назначается курс приема диуретиков и проводится операция. После проведения которой, процент выживаемости в течение 1 года составляет 70-75%.
Основное лечение ранних стадий асцита заключается в соблюдении специальной диеты, которая создает отрицательный баланс натрия у пациента. Для этого максимально ограничивается прием воды и соли.
В сутки допускается не более 1 литра суммарного количества потребляемой жидкости и менее 1 г поваренной соли. Пациенту с диагнозом асцит запрещено употреблять в пищу следующие продукты:
- жирное мясо;
- насыщенные бульоны;
- консервы и копчености;
- сдобу;
- острое и соленое;
- сладости, за исключением зефира и натурального желе;
- пшено, бобовые;
- цельное молоко;
- кофе;
- лук, чеснок, щавель.
Основу рациона должны составлять:
- овощи и зелень;
- нежирный куриный бульон;
- отварная рыба, мясо кролика или курицы;
- яичный паровой омлет;
- творог;
- орехи и сухофрукты.
В любом случае, асцит – это сложное и серьезное заболевание, требующее незамедлительного лечения. Но, если говорить об асците при онкологии, то прогноз становится еще более не утешительным.
Это связано с тем, что жидкость содержит большое количество раковых клеток, которые стремительно распространяются по всему организму. Поэтому в таких случаях, родственникам больного рекомендуют готовиться к худшему.
Что такой асцит брюшной полости, смотрите в следующем видео:
источник
Асцит брюшной полости, или водянка, — это состояние, при котором лишняя жидкость в больших количествах скапливается в животе. Литраж может достигать 25 л, причиной болезни чаще всего считается цирроз (до 85% случаев). Также патология становится следствием хронических болезней сердца, печени, яичников, иногда развивается на фоне онкологии.
Бороться проще всего с асцитом начальной степени, однако распознать признаки этой патологии очень сложно на первых этапах. Обязательно применяют медикаментозные препараты, борются с сопутствующими симптомами (рвотой, запорами, повышенным давлением). Можно применять народные средства. Однако главный способ устранения запущенной водянки – это пункция брюшной полости.

Среди списка препаратов от асцита можно встретить: «Диакарб», «Верошпирон», «Панангин», «Аспаркам». Первые два относятся к диуретическим средствами, последние два – к источникам калия и магния.
Антибиотики назначаются только при инфекционных поражениях и перитоните. Дополнительно используют медикаменты, направленные на укрепление сосудистой стенки: диосмин, витамины С и Р. Средства на основе желатиноля, реополиглюкина, полиглюкина используются для контроля жидкости и ее удержания в сосудистом русле. Дополнительно используют мочегонные препараты.
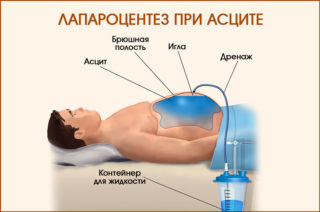
За один раз в ходе вмешательства можно удалить до 5 л воды. Операция опасна для пациента – во время прокола высок риск задеть петли кишечника, что может привести к кровотечениям и патологиям со стороны ЖКТ.
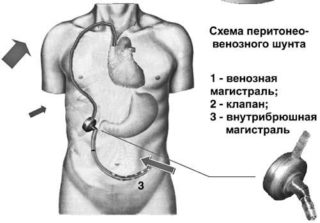
Шунт Левина, который используется при операции, — это длинная трубка из биосовместимого пластика, устанавливаемая в абдоминальную полость. Ее конец должен достигнуть тазового дна. После этого шунт приделывают к клапану и силиконовой трубе, которая располагается подкожно и идет к области шеи. Далее она подключается к яремной и верхней полой вене. Клапан работает в автоматическом режиме и открывается при смещении диафрагмы во время дыхания.

- строгое ограничение соли и воды – до 1 л жидкости и 1 г соли;
- копчености, жирное мясо, жареные продукты, насыщенные бульоны и консервы запрещены;
- полный запрет накладывают на сдобу, острые продукты, сладости; есть можно только зефир и домашнее желе;
- чтобы победить водянку, придется отказаться от цельного молока, кофе, бобовых продуктов;
- под запретом лук, щавель и чеснок;
- алкоголь строго запрещен при заболевании в любых количествах.
Справиться с патологией можно, если постоянно обогащать рацион фруктами и овощами, зеленью. Из питательных продуктов подойдут: вареная рыба, белое мясо курицы, кролик, нежирный бульон, омлет, творог низкой жирности. Орехи и сухофрукты разнообразят меню.
В процессе приготовления нельзя добавлять соль. Заменить приправу можно неострой куркумой, пряными сушеными травами.
Соблюдение диеты при асците – главное правило для успешного восстановления и устранения жидкости из брюшной полости. Грубые нарушения в питании приведут к обострению основной болезни и, как следствие, быстрому развитию водянки.
Если лечить асцит в клинических условиях не требуется, дома можно воспользоваться народными рецептами. Они не избавят пациента от причины болезни – рака, сердечной или печеночной недостаточности, цирроза, — но способны улучшить выведение жидкости. Возможность их применения обсуждают с доктором:
- Абрикосовый компот. Восполняет недостаток калия. Готовят из кураги или свежих плодов – 250 г на 1 л воды, кипятят 40 минут. Принимают до 500 мл в день. Если пациенту ставили капельницу, надо учитывать объем потребляемой жидкости.
- Отвар из фасолевых стручков. Обладает сильным мочегонным действием. Для приготовления берут шелуху 30 отростков и кипятят в литре воды 10 минут. Настаивают еще 20 минут, остужают и пьют по 200 мл в 5 утра, затем за 30 минут до завтрака, обеда и ужина, но не позднее 20.00.
- Отвар из зелени петрушки. Избавляет пациента от скопления жидкости в брюшине. Заваривают из 300 г зелени и 1 л воды. После закипания варят 30 минут и процеживают. Пьют по 0,5 стакана каждый час до 13-14 дня.
- Настойка пустырника. Готовят самостоятельно из 1 ст. л. свежих листьев пустырника и 100 мл 70% спирта. Настаивают 5 дней в темном месте, принимают до еды по 30 капель, смешанных с чистой водой.
Нельзя относиться к народным средствам как к безопасным продуктам, принимать которые можно без ограничений и системы. Важно строго регулировать дозировку. Если пациент употребляет какие-либо препараты, будь то феназепам, альбумин, анаприлин или простые спазмолитики, любой курс лечения травами должен контролироваться регулярными осмотрами доктора.
В домашних условиях можно разминать живот, это эффективная процедура, но сочетать ее нужно с диетой. Массаж при асците брюшной полости тормозит прогресс болезни и улучшает самочувствие пациента.
- Ложатся на спину, наносят массажное масло на живот и начинают круговыми движениями растирать кожу по часовой стрелке, затем – против часовой.
- Выполняют массаж в течение 2-3 минут каждый день, можно делать 2-3 процедуры в сутки.
- Движения должны быть легкими, не слишком надавливающими.
- После разглаживания переходят к постукивающим движениям.
- Завершают массаж, лежа на боку. Делают вертикальные, затем горизонтальные поглаживания по 2 минуты с каждой стороны.
Массаж при асците стимулирует выход жидкости естественным путем, улучшает кровообращение в органах, предотвращает застойные процессы.

- Время начала лечения. Ранние стадии патологии успешно поддаются терапии консервативным путем в домашних условиях. Если функциональность органов не нарушена, избавиться от жидкости в животе можно достаточно быстро. Если асцит постоянно прогрессирует, при этом пациенту требуется госпитализация и тяжелые врачебные процедуры, повышается риск поражения легочной, сердечной системы и других жизненно важных органов. Это может привести к преждевременной смерти.
- Форма заболевания. Слабовыраженный асцит – самый безопасный тип скопления жидкости. Однако напряженная форма патологии, при которой количество воды достигает 10-15 л, приводит к смерти или тяжелым осложнениям, связанным с дыхательной недостаточностью.
- Основная патология, провоцирующая водянку. При сердечной, печеночной или почечной недостаточности хронического течения лечение скопления жидкости в брюшной полости может оказаться неэффективным. При декомпенсированном циррозе выживаемость составляет всего 20% в течение первых 5 лет после обнаружения болезни. При сердечной недостаточности этот процент снижается до 10. При хронической почечной недостаточности пациент может прожить столько же, сколько и при ее отсутствии, но только при соблюдении диеты и предписаний врача, а также при регулярном гемодиализе.
Острые формы асцита не могут быть полностью излечены, а запущенные стадии приводят к смерти через несколько дней-недель после развития патологии.
Лечение асцита – серьезная задача для врача и пациента, требующая регулярного и ответственного подхода. В терапии используют медикаменты, народные средства, а в тяжелых случаях – госпитализацию с последующим хирургическим вмешательством. Только так можно помочь человеку вылечиться от этой патологии. Параллельно необходимо устранить основную причину асцита.
источник
Асцитом называют нарушение, при котором в брюшной полости происходит скопление свободной жидкости и это приводит к увеличению объема живота. Асцит может возникать как внезапно, так и постепенно вследствие другого физиологического отклонения. В последнем случае в течение нескольких месяцев ощущается распирание, тяжесть и боли в животе, метеоризм. При большом объеме асцита появляются затруднения при наклоне туловища, одышка при ходьбе, отеки ног.
Развитие асцита — самое распространенное осложнение заболеваний печени. При циррозе печени его обусловливают:
- механическое нарушение циркуляции крови в системе воротной вены,
- изменения коллоидно-осмотического давления,
- гипопротеинемия,
- гормональные расстройства,
- почечные факторы и многие другие.
Застой в системе воротной вены вследствие механического препятствия кровообращению является важным, но не единственным условием развития асцита. Исключением является разве что закупорки печеночной вены.
Основным механическим моментом, который дает начало образованию асцита, является увеличение постсинусоидального сопротивления кровообращения в печени. Вследствие закупорки печеночных лимфатических сосудов и повышенного лимфообразования на поверхности печени в брюшную полость выделяется повышенное количество лимфы. Накапливается жидкость из-за повышения проницаемости капилляров и гипоальбуминемии. Последняя вызывает снижение внутрисосудистого коллоидно-осмотического давления, в результате чего жидкость выходит в ткани. В брюшной полости она сначала хорошо дренируется через мощную лимфатическую систему париетального листка брюшины. Если поступление жидкости в брюшную полость преобладает над дренажной способностью брюшины, то богатая белком жидкость в брюшной полости создает условия для повышенной ультрафильтрации плазмы крови из сосудов париетальной брюшины.
Большое значение в поддержании постоянства водной среды принадлежит почкам, которые регулируют содержание натрия и воды в организме. Эта функция тесно связана с производством минералокортикоидов надпочечниками и сердечнососудистыми факторами.
При циррозе печени наблюдается повышенное выделение альдостерона, который усиливает реабсорбцию К+ в дистальных канальцах почек и вывода К+ и Na+. Гиперальдостеронемию при циррозе печени могут вызывать два механизма:
- гиповолемия вследствие выхода жидкости из сосудистого русла, что стимулирует выработку альдостерона коры надпочечников;
- снижение способности печени инактивировать гормоны, в том числе и альдостерон, что вызывает вторичную гиперальдостеронемию.
Задержка Na+ нарушает функционирование тканевых осморецепторов и через антидиуретический рефлекс стимулирует секрецию АДГ задней доли гипофиза. При этом возрастает реабсорбция воды в почечных канальцах, таким образом вода задерживается в тканях до тех пор, пока не восстановит осмотическое равновесие.
Лечение асцита начинается с того, что больному назначают постельный режим, чтобы уменьшить явления вторичного гиперальдостеронизма. Ежедневно нужно измерять суточный диурез, артериальное давление, частоту сердечных сокращений, массу тела, следить за уровнем электролитов, альбумина, мочевины, креатинина.
Если пациент с асцитом соблюдает постельный режим и не нарушает бессолевой диеты, а суточный диурез при этом составляет до 500 мл в сутки, показано лечение асцита диуретиками.
Сначала назначают антагонисты альдостерона — верошпирон, альдактон, спиронолактон, эплеренон. Блокируя действие альдостерона, они тормозят реабсорбцию Ма+ и усиливают его экскрекцию с мочой, К+ задерживается в организме.
Лечение начинают с 75-150 мг верошпирона в сутки, если эффекта нет, через неделю дозу увеличивают до 200 мг в сутки. В случае же чрезмерного диуреза дозу уменьшают до 25-50 мг в сутки.
В случае неэффективности терапии антагонистами альдостерона, добавляют фуросемид (лазикс) — однократно по 40-80 мг утром ежедневно или 2-3 раза в неделю на фоне ежедневного употребления верошпирона по 100-150 мг. При достижении лечебного эффекта переходят на 75 мг в сутки верошпирона и 20-40 мг фуросемида 1 раз в 7-14 дней.
Рационально также комбинировать альдактон с гипотиазидом, благодаря чему блокируется реабсорбция Na+ в проксимальных и дистальных канальцах. Гипотиазид назначают по 50-100 мг в сутки 2-3 дня в неделю. Вместо фуросемида используют торасемид (трифас) по 5-10 мг 1 раз в сутки.
Для увеличения суточного диуреза (должен в 1,5-2 раза превышать количество потребленной жидкости) назначают 20% раствор альбумина или нативную, свежезамороженную плазму. Разовая доза плазмы составляет 125-150 мл в виде 4-5 вливаний на курс; 20% раствор альбумина вводят по 100 мл внутривенно, 5-6 инфузий на курс.
Белковые препараты повышают уровень альбумина в крови и показателей коллоидно-осмотического давления плазмы, вследствие чего жидкость движется из тканей в сосудистое русло, а затем выводится почками.
Если появляются признаки гипокалиемии, следует применить 4% раствор калия хлорида по 40-50 мл в 300-400 мл изотонического раствора натрия хлорида и рекомендовать больному употребление продуктов, богатых калием.
Парацентез применяют только в случаях, когда асцит рефрактерный к лечению диетой, антагонистами альдостерона и их комбинацией с фуросемидом (торасемидом), гипотиазидом, арифоном (индапамидом), белковыми препаратами. Объем жидкости, который извлекается из брюшной полости, не должен превышать 3 литров, так как при этом может резко снизиться внутрибрюшное давление с падением артериального. Перед проведением парацентеза целесообразно внутривенно ввести 30-40 г альбумина.
Асцитосорбция заключается в том, что 2-3 л асцитической жидкости пропускают через сорбционные колонки, таким образом очищая ее от токсичных метаболитов, а затем вводят внутривенно.
Из хирургических методов лечения асцита заслуживает внимания способ наложения перитонеовенозного шунта, когда асцитическая жидкость из брюшной полости поступает в венозное русло. Такой метод не показан при выраженной печеночной недостаточности и кровотечениях из варикозно-расширенных вен пищевода.
Асцит считается не столько самостоятельным заболеванием, сколько доминирующим симптомом основной болезни. К числу заболеваний, служащих основанием для развития асцита относят:
Лечение асцита в домашних условиях происходит исключительно на завершающих стадиях, если доктор не имеет возражений. Ранее производится госпитализация, в условиях медицинского стационара стабилизируется состояние больного.
Диета суточного рациона заключается в следующем:
- 70-80 грамм белка ( что эквивалентно 1 г на 1 кг массы тела):
- из них 40-50 г белков животного происхождения;
- 300-400 грамм углеводов;
- 80-90 грамм жиров.
Энергетическая ценность рациона — 1600-2000 ккал.
Содержимое соли в рационе составляет 0,5-2 грамма в сутки.
Количество жидкости при отсутствии почечной недостаточности — около 1,5 л в сутки. Диурез следует поддерживать на уровне 1-1,5 л в сутки.
- Верошпирон — начальная доза составляет 75-150 мг в сутки, если эффект отсутствует, дозу увеличивают до 200 мг в сутки.
- Фуросемид (лазикс) — однократно по 40-80 мг утром ежедневно или 2-3 раза в неделю на фоне ежедневного употребления верошпирона по 100-150 мг.
- Гипотиазид — назначают по 50-100 мг в сутки 2-3 дня; отлично сочетается с торасемидом вместо фуросемида (трифас) по 5-10 мг 1 раз в сутки.
- Торасемид — по 5-10 мг 1 раз в сутки.
Комбинации препаратов для лечения стойкого асцита, длительность терапии не более 1-2 дней:
Применение народных средств при лечении асцита не демонстрирует существенного положительного эффекта, а потому абсолютное предпочтение отдается медикаментозному воздействию в сочетании с диетой и режимом.
Лечение асцита в период беременности строится по тем же принципам, что и в остальных случаях. Врачами из смежных отраслей медицины принимается решение рекомендовать или не рекомендовать женщине прерывание беременности не столько по причине образования асцита, сколько из-за заболевания его спровоцировавшего. Решение, равно как и стратегия лечения, принимается индивидуально в каждом конкретном случае.
Преодолев состояние асцита, настоятельно рекомендуется предпринимать лечение основного заболевания.
Диагностика асцита производится на основании клинической картины и собранного анамнеза. Основанием для постановки диагноза становится и ультразвуковое исследование органов брюшной полости, сканирование печени и селезенки. Биохимическое и цитологическое исследования асцитической жидкости имеют ограниченное значение для диагностики.
- УЗИ позволяет оценить состояние паренхимы и размеры печени и селезенки, диаметр сосудов портальной системы и, что немаловажно, исключить опухолевый процесс в других органах и заболевания брюшины;
- допплерография способствует оценке кровотока в портальной, печеночной и селезеночной венах;
- исследование асцитической жидкости проводится в рамках диагностического парацентеза, осуществляется подсчет числа клеток, определение белка, альбумина, окраска по Граму и посев.
Наиболее информативным методом в диагностике асцита (в частности неясного происхождения) признана лапароскопия с прицельной биопсией брюшины и печени.
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
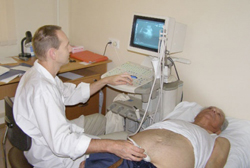
Подтвердить диагноз и установить причину асцита можно с помощью:
- перкуссии живота;
- пальпации живота;
- лабораторных анализов;
- ультразвукового исследования (УЗИ);
- магнитно-резонансной томографии (МРТ);
- диагностического лапароцентеза (прокола).
Пальпация (прощупывание) живота может дать важную информацию о состоянии внутренних органов и помочь врачу заподозрить ту или иную патологию. Определить наличие небольшого количества жидкости (менее 1 литра) методом пальпации довольно сложно. Однако на данном этапе развития заболевания можно выявить ряд других признаков, указывающих на поражение определенных органов.
С помощью пальпации можно обнаружить:
- Увеличение печени. Может быть признаком цирроза или рака печени. Печень при этом плотная, поверхность ее бугристая, неровная.
- Увеличение селезенки. У здоровых людей селезенка не пальпируется. Ее увеличение может быть признаком прогрессирующей портальной гипертензии (при циррозе или раке), метастазирования опухоли или гемолитических анемий (при которых клетки крови разрушаются в селезенке).
- Признаки воспаления брюшины (перитонита). Основным симптомом, указывающим на наличие воспалительного процесса в брюшной полости, является симптом Щеткина-Блюмберга. Для его выявления пациент ложится на спину и сгибает ноги в коленях, а врач медленно надавливает пальцами на переднюю брюшную стенку, после чего резко убирает руку. Появляющиеся при этом сильнейшие острые боли свидетельствуют в пользу перитонита.
При выраженном асците передняя брюшная стенка будет напряженной, твердой, болезненной, поэтому выявить выше перечисленные симптомы будет невозможно.
Симптом флюктуации (колебания) является важным признаком наличия жидкости в брюшной полости. Для его выявления пациент ложится на спину, врач левую руку прижимает к брюшной стенке пациента с одной стороны, а правой рукой слегка поколачивает по противоположной стенке живота. Если в брюшной полости имеется достаточное количество свободной жидкости, при постукивании будут образовываться характерные волнообразные толчки, которые будут ощущаться на противоположной стороне.
Симптом флюктуации может быть выявлен, если в брюшной полости имеется более 1 литра жидкости. В то же время, при выраженном асците он может быть малоинформативен, так как чрезмерно высокое давление в брюшной полости не позволит правильно провести исследование и оценить его результаты.
Лабораторные анализы назначаются после тщательного клинического обследования пациента, когда врач подозревает патологию того или иного органа. Целью лабораторных исследований является подтверждение диагноза, а также исключений других возможных заболеваний и патологических состояний.
При асците врач может назначить:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- бактериологическое исследование;
- биопсию печени.
Общий анализ крови (ОАК)
Назначается с целью оценки общего состояния пациента и выявления различных отклонений, встречающихся при тех или иных заболеваниях. Так, например, у больных с циррозом печени и спленомегалией (увеличением селезенки) может отмечаться снижение концентрации эритроцитов (красных клеток крови), гемоглобина (дыхательного пигмента, транспортирующего кислород в организме), лейкоцитов (клеток иммунной системы) и тромбоцитов (кровяных пластинок, обеспечивающих остановку кровотечений). Объясняется это тем, что клетки крови задерживаются и разрушаются в увеличенной селезенке.
При инфекционно-воспалительных заболеваниях органов брюшной полости (в частности при перитоните и панкреатите) может отмечаться выраженное увеличение концентрации лейкоцитов (как ответ иммунной системы в ответ на внедрение чужеродной инфекции) и увеличение скорости оседания эритроцитов (СОЭ), что также указывает на наличие воспалительного процесса в организме.
Биохимический анализ крови (БАК)
При данном исследовании оценивается количество различных веществ в крови, что позволяет судить о функциональной активности определенных органов.
При циррозе печени будет отмечаться повышение концентрации билирубина (вследствие снижения обезвреживающей функции органа). Также для цирроза характерно уменьшение концентрации белков в крови, так как все они образуются в печени.
При воспалении брюшины или при панкреатите БАК позволяет выявить увеличение концентрации белков острой фазы воспаления (С-реактивного белка, фибриногена, церулоплазмина и других), причем их концентрация в крови напрямую зависит от выраженности и активности воспалительного процесса. Это позволяет вовремя распознать перитонит, а также контролировать состояние пациента в динамике в процессе лечения и вовремя выявить возможные осложнения.
При почечном асците (развивающемся в результате почечной недостаточности) в крови будет повышаться концентрации веществ, которые обычно выводятся почками. Особое значение имеют такие вещества как мочевина (норма 2,5 – 8,3 ммоль/литр), мочевая кислота (норма 120 – 350 мкмоль/литр) и креатинин (норма 44 – 100 мкмоль/литр).
БАК также важен при диагностике панкреатита (воспаления поджелудочной железы). Дело в том, что при прогрессировании заболевания происходит разрушение ткани железы, вследствие чего пищеварительные ферменты (панкреатическая амилаза) поступают в кровь. Повышение концентрации панкреатической амилазы более 50 Единиц действия/литр (Ед/л) позволяет подтвердить диагноз.
Общий анализ мочи (ОАМ)
Исследование мочи позволяет выявить отклонения в работе мочевыделительной системы. В нормальных условиях через почки ежедневно профильтровывается более 180 литров жидкости, однако около 99% из данного объема всасывается обратно в кровоток. На начальной стадии почечной недостаточности концентрационная и всасывающая функция почек может нарушаться, в результате чего будет выделяться большее количество менее плотной мочи (в норме удельный вес мочи колеблется в пределах от 1010 до 1022). При терминальной стадии заболевания удельный вес мочи может быть в норме или даже слегка повышенным, однако общее количество выделяемой в сутки мочи значительно снижается.
При нефротическом синдроме будет отмечаться выделение мочи повышенной плотности, в которой будет определяться увеличенная концентрация белков (более 3,5 грамм в сутки). Также ОАМ ценен при диагностике панкреатита, так как при данном заболевании концентрация амилазы повышается не только в крови, но и в моче (более 1000 Ед/л).
Бактериологическое исследование
Особую ценность данное исследование имеет при бактериальном и туберкулезном перитоните. Суть его заключается в заборе различного биологического материала (крови, асцитической жидкости, слюны) и выделении из него патогенных микроорганизмов, которые могли бы стать причиной развития инфекционно-воспалительного процесса. Это позволяет не только подтвердить диагноз, но и определить те антибиотики, которые лучше всего подойдут для лечения инфекции у данного пациента (чувствительность различных бактерий к антибактериальным препаратам различная, что можно определить в лабораторных условиях).
Биопсия печени
При биопсии производится прижизненное удаление небольшого фрагмента печеночной ткани пациента с целью его исследования в лаборатории под микроскопом. Это исследование позволяет подтвердить диагноз цирроза более чем в 90% случаев. При раке печени биопсия может оказаться неинформативной, так как никто не может гарантировать, что раковые клетки окажутся именно в том участке печеночной ткани, который будет исследован.
Принцип УЗИ основан на способности звуковых волн отражаться от объектов различной плотности (они легко проходят через воздух, однако преломляются и отражаются на границе воздуха и жидкости или плотной ткани органа). Отраженные волны регистрируются специальными приемниками и после компьютерной обработки представляются на мониторе в виде изображения исследуемой области.
Данное исследование абсолютно безвредно и безопасно, может выполняться множество раз в течение всего периода лечения для контроля состояния пациента и своевременного выявления возможных осложнений.
С помощью УЗИ можно выявить:
- Свободную жидкость в брюшной полости – определяется даже небольшое ее количество (несколько сотен миллилитров).
- Жидкость в плевральной полости и в полости перикарда – при системных воспалительных заболеваниях и опухолях.
- Увеличение печени – при циррозе, раке, тромбозе печеночных вен.
- Увеличение селезенки – при повышении давления в системе воротной вены (портальной гипертензии) и при гемолитических анемиях (сопровождающихся разрушением клеток крови).
- Расширение воротной вены – при портальной гипертензии.
- Расширение нижней полой вены – при сердечной недостаточности и застое крови в венах нижней части тела.
- Нарушение структуры почек – при почечной недостаточности.
- Нарушение структуры поджелудочной железы – при панкреатите.
- Аномалии развития плода.
- Опухоль и ее метастазы.
Данное исследование позволяет выявить даже небольшие количества асцитической жидкости, находящейся в труднодоступных местах брюшной полости, которые нельзя исследовать с помощью других методов. Также МРТ полезна при диагностике цирроза печени, доброкачественных и злокачественных опухолей любой локализации, при перитоните, панкреатите и других заболеваниях, которые могли бы стать причиной асцита.
Помимо УЗИ и МРТ врач может назначить целый ряд дополнительных инструментальных исследований, необходимых для установки диагноза и оценки состояния различных органов и систем.
Для выявления причины асцита врач может назначить:
- Электрокардиографию (ЭКГ). Данное исследование позволяет оценить электрическую активность сердца, выявить признаки увеличения сердечной мышцы, нарушение ритма сердечных сокращений и другие патологии.
- Эхокардиографию (ЭхоКГ). При данном исследовании оценивается характер сердечных сокращений при каждой систоле и диастоле, а также производится оценка структурных нарушений сердечной мышцы.
- Рентгенологическое исследование.Рентген грудной клетки назначается всем пациентам при подозрении на асцит. Это простое исследование позволяет исключить инфекционные заболевания легких, плеврит. Рентгенография брюшной полости позволяет выявить увеличение печени, наличие кишечной непроходимости или перфорацию (прободение) кишечника и выход части газов в брюшную полость.
- Допплерографию. Это исследование основано на принципе УЗИ с применением эффекта Доплера. Суть его заключается в том, что при ультразвуковом исследовании приближающиеся и отделяющиеся объекты (в частности кровь в кровеносных сосудах) будут отражать звуковые волны по-разному. По результатам данного исследования можно оценить характер кровотока по воротной вене и другим кровеносным сосудам, можно выявить наличие тромбов в печеночных венах и определить другие возможные нарушения.
Диагностическая пункция (то есть прокол передней брюшной стенки и откачивание небольшого количества асцитической жидкости) назначается пациентам, которым не удалось выставить диагноз на основании других методов исследования. Этот метод позволяет исследовать состав жидкости и ее свойства, что в некоторых случаях полезно для постановки диагноза.
Диагностический лапароцентез противопоказан:
- При нарушении свертывающей системы крови, так как при этом повышается риск кровотечения во время проведения исследования.
- При инфицировании кожи в области переднебоковой стенки живота, так как во время прокола возможно занесение инфекции в брюшную полость.
- При кишечной непроходимости (высок риск прободения иглой раздутых петель кишечника, что приведет к выходу каловых масс в брюшную полость и развитию калового перитонита).
- При подозрении на наличие опухоли вблизи места прокола (повреждение опухоли иглой может спровоцировать метастазирование и распространение опухолевых клеток по всему организму).
Также стоит отметить, что в третьем триместре беременности лапароцентез проводиться только по строгим показаниям и под контролем ультразвукового аппарата, помогающего контролировать глубину введения иглы и ее расположение по отношению к другим органам и к плоду.
Подготовка больного
Подготовка к процедуре заключается в опустошении мочевого пузыря (при необходимости в него может быть установлен специальный катетер), желудка (вплоть до промывания через зонд) и кишечника. Сама процедура выполняется под местным обезболиванием (то есть пациент при этом находится в сознании), поэтому особо чувствительным и эмоциональным пациентам можно назначить легкие успокоительные препараты.
Лидокаин и новокаин (местные анестетики, вводимые в мягкие ткани и угнетающие боль и другие виды чувствительности на некоторое время) довольно часто вызывают аллергические реакции (вплоть до анафилактического шока и смерти пациента). Вот почему перед началом обезболивания в обязательном порядке проводится тест на аллергию. На коже предплечья пациента стерильной иглой делается 2 царапины, на одну из которых наносится анестетик, а на другую – обычный физиологический раствор. Если через 5 – 10 минут цвет кожных покровов над ними одинаков, реакция считается отрицательной (аллергии нет). Если же над царапиной с анестетиком отмечается покраснение, отечность и припухлость кожи, это говорит о том, что у данного пациента имеется аллергия на данный анестетик, поэтому его применение категорически противопоказано.
Техника выполнения процедуры
Пациент принимает полусидячее или лежачее (на спине) положение. Непосредственно перед началом пункции его укрывают стерильными простынями таким образом, чтобы свободным осталась только область передней брюшной стенки, через которую будет осуществляться прокол. Это позволяет снизить риск развития инфекционных осложнений в послеоперационном периоде.
Прокол обычно производится по средней линии живота, между пупком и лобковой костью (в данной области находится меньше всего кровеносных сосудов, поэтому риск их травматизации минимален). Вначале врач обрабатывает место предполагаемой пункции раствором антисептика (йодным раствором, перекисью водорода), после чего обкалывает кожу, подкожную клетчатку и мышцы передней брюшной стенки раствором анестетика. После этого скальпелем выполняется небольшой разрез кожи, через который вводится троакар (специальный инструмент, представляющий собой трубку, внутри которой находится стилет). Троакар медленно, с помощью вращательных движений продвигают вглубь, пока врач не решит, что он находится в брюшной полости. После этого стилет извлекается. Вытекание асцитической жидкости через троакар говорит о правильно проведенной пункции. Производят забор необходимого количества жидкости, после чего троакар извлекают, и рану ушивают. Пробирка с полученной жидкостью отправляется в лабораторию для дальнейшего исследования.
Интерпретация результатов исследования
В зависимости от характера и состава различают два вида асцитической жидкости — транссудат и экссудат. Это крайне важно для дальнейшей диагностики, так как механизмы образования этих жидкостей различны.
Транссудат представляет собой ультрафильтрат плазмы, образующийся при пропотевании жидкости через кровеносные или лимфатические сосуды. Причиной скапливания транссудата в брюшной полости может быть сердечная недостаточность, нефротический синдром и другие патологии, сопровождающиеся повышением гидростатического и уменьшением онкотического давления крови. При лабораторном исследовании транссудат определяется как прозрачная жидкость пониженной плотности (удельный вес колеблется в пределах от 1,006 до 1,012). Концентрация белка в транссудате не превышает 25 г/л, что подтверждается специальными пробами.
Экссудат, в отличие от транссудата, представляет собой мутную, блестящую жидкость, богатую белками (более 25 г/л) и другими микромолекулярными веществами. Плотность экссудата обычно колеблется в пределах от 1,018 до 1,020, а концентрация лейкоцитов может превышать 1000 в одном микролитре исследуемой жидкости. Также в экссудате могут обнаруживаться примеси других биологических жидкостей (крови, лимфы, желчи, гноя), что будет свидетельствовать о поражении того или иного органа.
В клинической практике выделяют три стадии развития асцита, которые определяются в зависимости от количества свободной жидкости в брюшной полости.
Асцит может быть:
- Транзиторным. В данном случае в брюшной полости скапливается не более 400 мл жидкости, которая может быть выявлена только с помощью специальных исследований (УЗИ, МРТ). Транзиторный асцит не нарушает функцию органов брюшной полости или легких, поэтому все имеющиеся симптомы обусловлены основным заболеванием, адекватная терапия которого может привести к рассасыванию жидкости.
- Умеренным. При умеренном асците в брюшной полости может скапливаться до 4 литров асцитической жидкости. Живот у таких пациентов будет слегка увеличенным, в положении стоя будет отмечаться выпирание нижней части брюшной стенки, а в положении лежа может появляться одышка (чувство нехватки воздуха). Наличие асцитической жидкости может быть определено с помощью перкуссии или симптома флюктуации.
- Напряженным. В данном случае количество асцитической жидкости может превышать 10 – 15 литров. Давление в брюшной полости при этом повышается на столько, что может нарушать функции жизненно-важных органов (легких, сердца, кишечника). Состояние таких пациентов оценивается как крайне тяжелое, поэтому они должны быть немедленно госпитализированы в отделение реанимации для диагностики и лечения.
Также в клинической практике принято выделять рефрактерный (не поддающийся лечению) асцит. Данный диагноз выставляется в том случае, если на фоне проводимого лечения количество жидкости в брюшной полости продолжает увеличиваться. Прогноз в данном случае крайне неблагоприятный.
В лечении асцита применяются:
- мочегонные средства;
- диетотерапия;
- физические упражнения;
- лечебный лапароцентез;
- народные методы лечения.
Мочегонные препараты обладают способностью выводить жидкость из организма посредством различных механизмов. Уменьшение объема циркулирующей крови может способствовать переходу части жидкости из брюшной полости в кровеносное русло, что уменьшит выраженность клинических проявлений асцита.
Мочегонные средства при асците
Важно помнить, что скорость выведения асцитической жидкости не должна превышать 400 мл в сутки (именно столько может всасывать брюшина в сосудистое русло). При более интенсивном выведении жидкости (что может наблюдаться при неправильном и неконтролируемом приеме мочегонных средств) может развиться обезвоживание организма.
Помимо мочегонных препаратов может применяться целый ряд других медикаментов, влияющих на развитие асцита.
Медикаментозное лечение асцита может включать:
- Средства, укрепляющие сосудистую стенку (диосмин, витамины С, Р). Расширение сосудов и повышение проницаемости сосудистой стенки являются одними из основных элементов в развитии асцита. Применение препаратов, которые могут снизить проницаемость сосудов и повысить их устойчивость перед лицом различных патогенных факторов (повышенного внутрисосудистого давления, медиаторов воспаления и так далее) может значительно замедлить прогрессирование асцита.
- Средства, влияющие на систему крови (>полиглюкин, реополиглюкин, желатиноль). Введение данных препаратов в системный кровоток способствует удерживанию жидкости в сосудистом русле, препятствуя ее переходу в межклеточное пространство и в брюшную полость.
- Альбумин (белок).Альбумин является основным белком, обеспечивающим онкотическое давление крови (которое удерживает жидкость в сосудистом русле и не дает ей переходить в межклеточное пространство). При циррозе или раке печени, а также при нефротическом синдроме количество белка в крови может значительно снижаться, что нужно компенсировать внутривенным введением альбуминов.
- Антибиотики. Назначаются при бактериальном или туберкулезном перитоните.
Питание при асците должно быть высококалорийным, полноценным и сбалансированным, чтобы обеспечить организм всеми необходимыми питательными веществами, витаминами и микроэлементами. Также пациентам следует ограничить потребление ряда продуктов, которые могли бы усугубить течение заболевания.
Главными принципами диеты при асците являются:
- Ограничение потребления соли. Избыточное потребление соли способствует переходу жидкости из сосудистого русла в межклеточное пространство, то есть приводит к развитию отеков и асцита. Вот почему таким пациентам рекомендуется исключить из рациона соль в чистом виде, а соленую пищу принимать в ограниченном количестве.
- Ограничение потребления жидкости. Больным с умеренным или напряженным асцитом не рекомендуется принимать более 500 – 1000 мл жидкости (в чистом виде) в сутки, так как это может способствовать прогрессированию заболевания и ухудшению общего самочувствия.
- Достаточное потребление белков. Как уже говорилось, белковая недостаточность может стать причиной развития отеков. Вот почему в ежедневный рацион пациента с асцитом должны входить белки животного происхождения (содержащиеся в мясе, яйцах). Однако стоит помнить, что при циррозе печени избыточное потребление белковой пищи может стать причиной интоксикации организма (так как нарушается обезвреживающая функция печени), поэтому в данном случае лучше согласовать диету с лечащим врачом.
- Ограничение потребления жиров. Это правило особенно важно при асците, вызванном панкреатитом. Дело в том, что потребление жирной пищи стимулирует образование пищеварительных ферментов в поджелудочной железе, что может привести к обострению панкреатита.
Диета при асците
|
|
Планируя физическую активность при асците важно помнить, что данное состояние само по себе свидетельствует о выраженном нарушении функции одного или сразу нескольких внутренних органов, поэтому подбирать нагрузку рекомендуется совместно с лечащим врачом. В целом же вид и характер допустимых физических упражнений зависит от общего состояния пациента и причины асцита.
Основным «ограничителем» физической активности при асците является состояние сердечной и дыхательной систем. Так, например, при выраженной сердечной недостаточности (когда одышка возникает в покое) любая физическая активность противопоказана. В то же время, при более легком течении заболевания и транзиторном или умеренном асците пациенту рекомендуется ежедневно прогуливаться на свежем воздухе (легким, небыстрым шагом), заниматься утренней гимнастикой и другими легкими видами спорта. Особое внимание следует уделить плаванию, так как во время пребывания в воде улучшается циркуляция крови и, в то же время, снижается нагрузка на сердце, что замедляет прогрессирование асцита.
Также ограничить физическую активность пациента может напряженный асцит, при котором наблюдается сдавливание легких и органов брюшной полости. Выполнение обычных физических упражнений в данном случае невозможно, так как любая нагрузка может привести к декомпенсации состояния пациента и развитию острой дыхательной недостаточности.
Как говорилось ранее, пункция (прокол) передней брюшной стенки и удаление части асцитической жидкости из брюшной полости важно в диагностике асцита. В то же время, данная процедура может выполняться и в лечебных целях. Это показано при напряженном и/или рефрактерном асците, когда давление жидкости в брюшной полости настолько велико, что приводит к нарушению работы жизненно-важных органов (в первую очередь, сердца и легких). В данном случае единственным эффективным методом лечения является пункция брюшной полости, во время которой удаляют часть асцитической жидкости.
Техника и правила подготовки больного такие же, как при диагностическом лапароцентезе. После прокола передней брюшной стенки в брюшную полость устанавливается специальная дренажная трубка, по которой будет оттекать асцитическая жидкость. К другому концу трубки обязательно присоединяется емкость с градацией объема (чтобы контролировать количество удаленной жидкости).
Важно помнить, что в асцитической жидкости может содержаться большое количество белков (альбуминов). Одномоментное удаление большого объема жидкости (более 5 литров) может не только привести к падению артериального давления (вследствие расширения ранее сдавленных кровеносных сосудов), но и к выраженной белковой недостаточности. Вот почему количество удаляемой жидкости должно определяться в зависимости от характера асцитической жидкости (транссудат или экссудат) и общего состояния пациента.
Народные методы лечения широко применяются для лечения асцита при различных заболеваниях. Основной задачей лекарственных трав и растений является удаление асцитической жидкости из организма, поэтому все они обладают мочегонным действием.
В лечении асцита можно применять:
- Настой петрушки. 40 грамм измельченной зеленой травы и корней петрушки нужно залить 1 литром кипятка и настаивать при комнатной температуре в течение 12 часов. Принимать внутрь по 1 столовой ложке 3 – 4 раза в день (перед едой).
- Отвар из стручков фасоли. 2 столовых ложки измельченных стручков фасоли нужно залить литром воды, довести до кипения и кипятить на водяной бане в течение 20 – 30 минут. После этого охладить и принимать внутрь по 2 столовых ложки 4 – 5 раз в день перед едой.
- Отвар из листьев мать-и-мачехи. 1 столовую ложку измельченных листьев мать-и-мачехи залить 1 стаканом (200 мл) воды, довести до кипения и кипятить в течение 10 минут. Охладить, процедить и принимать внутрь по 1 столовой ложке 3 раза в сутки.
- Настойку пустырника. 1 столовую ложку измельченных листьев пустырника нужно поместить в стеклянную банку и залить 100 мл 70% спирта, после чего настаивать в темном месте при комнатной температуре в течение 3 – 5 дней. Принимать настойку следует трижды в день перед едой по 30 капель, разбавляемых в небольшом количестве кипяченой воды.
- Абрикосовый компот. Обладает не только мочегонным, но и калийсберегающим действием, что крайне важно при длительном применении мочегонных трав и препаратов. Компот лучше готовить из сушеных абрикосов, 300 – 400 грамм которых заливают 2 – 3 литрами воды и кипятят в течение 15 – 20 минут. Важно помнить, что при напряженном асците количество потребляемой жидкости должно быть ограниченным, поэтому не рекомендуется принимать более 200 – 300 мл компота в сутки.
Операция при асците показана в том случае, если причина его возникновения может быть устранена хирургически путем. В то же время, возможность хирургического лечения ограничивается количеством асцитической жидкости и общим состоянием пациента, которое может быть крайне тяжелым.
Хирургическое лечение может применяться:
- При раке печени. Удаление пораженной опухолью части печени может приостановить прогрессирование патологического процесса (при отсутствии метастазов в отдаленных органах).
- При пороках сердца. Коррекция клапанного порока сердца (замена поврежденного клапана искусственным) может привести к полному выздоровлению пациента, нормализации функции сердца и рассасыванию асцитической жидкости.
- При онкологии брюшной полости. Своевременное удаление опухоли, сдавливающей кровеносные сосуды системы воротной вены, может привести к полному излечению пациента.
- При перитоните. Бактериальный перитонит является показанием к хирургическому лечению. Брюшная полость вскрывается, очищается от гнойных масс и промывается растворами антисептиков.
- При хилезном асците. Если проникновение лимфы в брюшную полость обусловлено повреждением крупного лимфатического сосуда данной области, его ушивание во время хирургической операции может привести к полному выздоровлению пациента.
Хирургическое лечение асцита не выполняется при декомпенсированной сердечной и дыхательной недостаточности. В данном случае пациент просто не переживет наркоз и само оперативное вмешательство, поэтому перед операцией обычно назначается курс мочегонных препаратов, а при необходимости – лечебная пункция и удаление части асцитической жидкости. Также определенные трудности могут возникнуть при оперировании пациента с напряженным асцитом, так как одномоментное удаление большого объема жидкости может привести к развитию осложнений и смерти.
Сегодня широко применяется метод возвращения асцитической жидкости (точнее содержащихся в ней белков и других микроэлементов) в системный кровоток посредством внутривенных вливаний, что позволяет снизить риск смертельного исхода у таких больных.
Одним из основных этапов лечения асцита при циррозе печения является приостановление прогрессирования патологического процесса в ней и стимуляция восстановления нормальной печеночной ткани. Без соблюдения данных условий симптоматическое лечение асцита (применение мочегонных препаратов и повторные лечебные пункции) будет давать временный эффект, однако в конечном итоге все закончится смертью пациента.
Лечение цирроза печени включает:
- Гепатопротекторы (аллохол, урсодезоксихолевую кислоту) – препараты, улучшающие обмен веществ в клетках печени и защищающие их от повреждения различными токсинами.
- Эссенциальные фосфолипиды (фосфоглив, эссенциале) – восстанавливают поврежденные клетки и повышают их устойчивость при воздействии токсических факторов.
- Флавоноиды (гепабене, карсил) – нейтрализуют свободные радикалы кислорода и другие токсические вещества, образующиеся в печени при прогрессировании цирроза.
- Препараты аминокислот (гептрал, гепасол А) – покрывают потребность печени и всего организма в аминокислотах, необходимых для нормального роста и обновления всех тканей и органов.
- Противовирусные средства (пегасис, рибавирин) – назначаются при вирусном гепатите В или С.
- Витамины (А, В12, Д, К) – данные витамины образуются или депонируются (хранятся) в печени, а при развитии цирроза их концентрация в крови может значительно снижаться, что приведет к развитию ряда осложнений.
- Диетотерапию – рекомендуется исключить из рациона продукты, которые увеличивают нагрузку на печень (в частности жирную и жареную пищу, любые виды алкогольных напитков, чай, кофе).
- Пересадку печени – единственный метод, позволяющий радикально решить проблему цирроза. Однако стоит помнить, что даже после успешной пересадки следует выявить и устранить причину возникновения заболевания, так как в противном случае цирроз может поразить и новую (пересаженную) печень.
Причиной образования асцитической жидкости при опухоли может быть сдавливание кровеносных и лимфатических сосудов брюшной полости, а также поражение брюшины опухолевыми клетками. В любом случае для эффективного лечения заболевания необходимо полностью удалить злокачественное новообразование из организма.
В лечении онкологических заболеваний может применяться:
- Химиотерапия.Химиотерапия является основным методом лечения канцероматоза брюшины, при котором опухолевые клетки поражают оба листка серозной оболочки брюшной полости. Назначаются химические препараты (метотрексат, азатиоприн, цисплатин), которые нарушают процессы деления опухолевых клеток, тем самым приводя к уничтожению опухоли. Основной проблемой при этом является тот факт, что данные средства нарушают также деление нормальных клеток во всем организме. В результате этого в период лечения у пациента могут выпадать волосы, могут появляться язвы желудка и кишечника, может развиться апластическая анемия (недостаток красных клеток крови вследствие нарушения процесса их образования в красном костном мозге).
- Лучевая терапия. Суть данного метода заключается в высокоточном воздействии радиацией на опухолевую ткань, что приводит к гибели опухолевых клеток и уменьшению размеров новообразования.
- Хирургическое лечение. Заключается в удалении опухоли посредством хирургической операции. Данный метод особенно эффективен при доброкачественных опухолях либо в том случае, когда причиной асцита является сдавливание кровеносных или лимфатических сосудов растущей опухолью (ее удаление может привести к полному выздоровлению пациента).
Сердечная недостаточность характеризуется неспособностью сердечной мышцы перекачивать кровь в организме. Лечение данного заболевания заключается в уменьшении давления в кровеносной системе, устранении застоя крови в венах и улучшении работы сердечной мышцы.
Лечение сердечной недостаточности включает:
- Мочегонные препараты. Уменьшают объем циркулирующей крови, снижая нагрузку на сердце и давление в венах нижней части тела, тем самым предотвращая дальнейшее развитие асцита. Назначать их следует осторожно, под контролем артериального давления, чтобы не спровоцировать обезвоживание организма.
- Препараты, понижающие артериальное давление (рамиприл, лозартан). При повышенном артериальном давлении (АД) сердечной мышце нужно выполнять большую работу, выбрасывая кровь в аорту во время сокращения. Нормализация давления уменьшает нагрузку на сердце, тем самым способствуя устранению венозного застоя и отеков.
- Сердечные гликозиды (дигоксин, дигитоксин). Данные препараты увеличивают силу сердечных сокращений, что способствует устранению застоя в венах нижней части туловища. Принимать их следует осторожно, так как в случае передозировки может наступить смерть.
- Бессолевую диету. Потребление большого количества соли приводит к задержке жидкости в организме, что еще больше увеличивает нагрузку на сердце. Вот почему пациентам с сердечной недостаточностью не рекомендуется принимать более 3 – 5 грамм соли в сутки (включая соль, используемую при приготовлении различных блюд).
- Ограничение приема жидкости (не более 1 – 1,5 литров в сутки).
- Соблюдение режима дня. Если позволяет состояние сердечно-сосудистой системы, пациентам рекомендуется умеренная физическая активность (ходьба, утренняя гимнастика, плавание, занятия йогой).
При почечной недостаточности нарушается выделительная функция почек, в результате чего жидкость и побочные продукты обмена веществ (мочевина, мочевая кислота) задерживаются в организме в больших количествах. Лечение почечной недостаточности заключается в нормализации функций почек и удалении токсических веществ из организма.
Лечение почечной недостаточности включает:
- Мочегонные препараты. На начальных стадиях заболевания могут оказывать положительное действие, однако при терминальной стадии почечной недостаточности малоэффективны. Объясняется это тем, что механизм действия мочегонных препаратов заключается в регуляции (то есть в усилении) выделительной функции почечной ткани. При последней стадии заболевания количество функциональной почечной ткани крайне мало, что и обуславливает отсутствие эффекта при назначении мочегонных средств.
- Препараты, снижающие артериальное давление. При почечной недостаточности происходит нарушение кровоснабжения оставшейся функциональной почечной ткани, вследствие чего активируется ряд компенсаторных механизмов, направленных на поддержание почечного кровотока на адекватном уровне. Одним из таких механизмов является увеличение артериального давления. Однако повышение АД не улучшает состояния почек, а наоборот, способствует прогрессированию патологического процесса, развитию отеков и асцита. Вот почему нормализация показателей АД является важным этапом лечения, позволяющим замедлить скорость образования асцитической жидкости.
- Гемодиализ. Во время данной процедуры кровь пациента пропускается через специальный аппарат, в котором происходит ее очищение от побочных продуктов обмена веществ и других токсинов, после чего она возвращается обратно в кровеносное русло. Гемодиализ и другие методы очищения крови (плазмаферез, перитонеальный диализ, гемосорбция) являются последним эффективным способом продления жизни пациентов с хронической почечной недостаточностью.
- Пересадку почки. Радикальный метод лечения, при котором пациенту пересаживают донорскую почку. Если операция пройдет успешно и трансплантат приживется в организме хозяина, новая почка может в полном объеме выполнять выделительную функцию, обеспечивая нормальное качество и продолжительность жизни пациента.
Асцит может осложниться:
- воспалением брюшины (асцитом-перитонитом);
- сердечной недостаточностью;
- гидротораксом;
- дыхательной недостаточностью;
- диафрагмальной грыжей;
- пупочной грыжей;
- кишечной непроходимостью.
Асцит-перитонит
Данное состояние возникает в результате проникновения чужеродных бактерий в брюшную полость, что приводит к воспалению брюшины. Развитию данного осложнения способствует застой асцитической жидкости, нарушение моторики сдавленных кишечных петель, а также расширение и повышение проницаемости сосудов в системе воротной вены. Также важную роль в развитии инфекционных осложнений играет снижение общих защитных сил организма в результате прогрессирования основной патологии, ставшей причиной асцита (почечной, сердечной или печеночной недостаточности, опухоли и так далее).
Важным является тот факт, что какого-либо видимого дефекта брюшины или внутренних органов, который мог бы стать источником инфекции при этом не наблюдается. Предполагают, что бактерии просачиваются в брюшную полость через расширенные и перерастянутые стенки кишечных петель.
Независимо от механизма развития наличие перитонита требует госпитализации пациента и срочного хирургического лечения.
Сердечная недостаточность
Скапливание большого количества жидкости в брюшной полости приводит к сдавливанию расположенных там органов и кровеносных сосудов (артерий и вен), нарушая ток крови по ним. В результате этого сердцу требуется выполнять большую работу, чтобы перекачивать кровь по сосудам.
Если асцит развивается медленно, в сердце активируются компенсаторные механизмы, заключающиеся в разрастании мышечных волокон и увеличении размеров сердечной мышцы. Это позволяет до определенного момента компенсировать увеличение нагрузки. При дальнейшем прогрессировании асцита резервы сердечной мышцы могут истощаться, что и станет причиной развития сердечной недостаточности.
Если же асцит развивается быстро (в течение нескольких дней), сердце не успевает приспособиться к возрастающей нагрузке, вследствие чего может развиться острая сердечная недостаточность, требующая экстренной медицинской помощи.
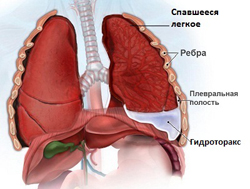
Гидроторакс
Данным термином обозначается скапливание жидкости в грудной клетке. Развитию гидроторакса при асците способствует повышение давления асцитической жидкости, в результате чего жидкость из кровеносных и лимфатических сосудов брюшной полости может переходить в сосуды диафрагмы и грудной клетки. При прогрессировании заболевания количество свободной жидкости в грудной клетке будет увеличиваться, что приведет к сдавливанию легкого на стороне поражения (или обоих легких при двустороннем гидротораксе) и нарушению дыхания.
Дыхательная недостаточность
Развитию данного состояния может способствовать подъем и ограничение экскурсии диафрагмы в результате повышения давления в брюшной полости, а также прогрессирование гидроторакса. В отсутствии своевременного лечения дыхательная недостаточность приведет к выраженному снижению концентрации кислорода в крови, что может проявляться одышкой, синюшностью кожных покровов и нарушением сознания, вплоть до его утраты.
Диафрагмальная грыжа
Диафрагмальной грыжей называется выпячивание органа или ткани через дефект в диафрагме либо через ее пищеводное отверстие. Причиной этого является выраженное повышение внутрибрюшного давления.
Через грыжевое отверстие могут выпячиваться желудок, петли кишечника или серозная оболочка, наполненная асцитической жидкостью. Проявляется данное состояние болями в грудной клетке и в области сердца, в верхних отделах живота. Если в грыжевое отверстие выходит достаточно большой по объему участок органа, он может сдавливать легкие и сердце, приводя к нарушению дыхания и сердцебиения.
Лечение заболевания в основном хирургическое, заключающееся во вправлении грыжевого мешка и ушивание дефекта в диафрагме.
Пупочная грыжа
Причиной образования пупочной грыжи также является повышенное давление в брюшной полости. Передняя брюшная стенка почти на всем своем протяжении покрыта мышцами. Исключение составляет пупочная область и срединная линия живота, где данные мышцы сходятся вместе и формируют так называемый апоневроз передней брюшной стенки. Состоит данный апоневроз из сухожильной ткани, которая является «слабым местом» брюшной стенки (именно здесь чаще всего отмечается выпячивание грыжевого мешка). Лечения заболевания также хирургическое (производится вправление грыжи и ушивание грыжевых ворот).
Кишечная непроходимость
Развивается в результате сдавливания петель кишечника асцитической жидкостью, что обычно встречается при напряженном, рефрактерном асците. Нарушение проходимости кишечника приводит к скапливанию каловых масс выше места сдавливания и усиленной перистальтике (моторной активности) кишечника в данной области, что сопровождается выраженными приступообразными болями в животе. Если в течение нескольких часов кишечная непроходимость не разрешается, наступает паралич кишечника, расширение и повышение проницаемости кишечной стенки. В результате этого многочисленные бактерии (являющиеся постоянными обитателями толстого кишечника) проникают в кровь, вызывая развитие грозных, опасных для жизни пациента осложнений.
Лечение заключается во вскрытии брюшной полости и устранении кишечной непроходимости. Если поврежденные петли кишечника оказываются нежизнеспособны, их удаляют, а образовавшиеся концы пищеварительного канала соединяют между собой.

Исходя из вышесказанного следует, что прогноз при асците определяется не только количеством жидкости в брюшной полости и качеством проводимого лечения, но также и основным заболеванием, ставшим причиной скапливания жидкости в брюшной полости.
Срок жизни людей с диагностированным асцитом варьирует в широких пределах, что зависит от целого ряда факторов.
Продолжительность жизни пациента с асцитом обусловлена:
- Выраженностью асцита. Транзиторный (слабовыраженный) асцит не представляет непосредственной угрозы для жизни пациента, в то время как напряженный асцит, сопровождающийся скапливанием в брюшной полости десятков литров жидкости, может привести к развитию острой сердечной или дыхательной недостаточности и смерти пациента в течение часов или дней.
- Временем начала лечения. Если асцит выявлен на ранних стадиях развития, когда функции жизненно-важных органов не нарушены (или нарушены незначительно), устранение основного заболевания может привести к полному излечению пациента. В то же время, при длительно прогрессирующем асците может произойти поражение многих органов и систем (дыхательной, сердечно-сосудистой, выделительной), что приведет к смерти пациента.
- Основным заболеванием. Это, пожалуй, основной фактор, определяющий выживаемость пациентов с асцитом. Дело в том, что даже при проведении самого современного лечения благоприятный исход маловероятен, если у пациента имеется недостаточность сразу нескольких органов. Так, например, при декомпенсированном циррозе печени (когда функция органа практически полностью нарушена) шансы пациента на выживание в течение 5 лет после установки диагноза составляют менее 20%, а при декомпенсированной сердечной недостаточности – менее 10%. Более благоприятен прогноз при хронической почечной недостаточности, так как пациенты, находящиеся на гемодиализе и соблюдающие все предписания врача, могут прожить десятки лет и более.

Профилактика асцита включает:
- Своевременное лечение заболеваний печени. Развитию цирроза печени всегда предшествует длительное воспаление печеночной ткани (гепатит). Крайне важно вовремя установить причину данного заболевания и устранить ее (провести противовирусное лечение, отказаться от употребления алкоголя, начать принимать здоровую пищу и так далее). Это позволит приостановить прогрессирование патологического процесса и сохранить жизнеспособной большую часть печеночной ткани, что обеспечит пациенту полноценную жизнь в течение долгих лет.
- Своевременное лечение врожденных пороков сердца. На современном этапе развития операцию по замене поврежденного сердечного клапана или закрытию дефекта в стенках сердечной мышцы можно провести в раннем детском возрасте, что позволит ребенку нормально расти и развиваться и избавит его от сердечной недостаточности в будущем.
- Своевременное лечение заболеваний почек. Хотя гемодиализ может компенсировать выделительную функцию почки, он не в состоянии обеспечить целый ряд других функций данного органа. Вот почему гораздо легче вовремя и полноценно лечить различные инфекционные заболевания мочевыделительной системы, такие как цистит (воспаление мочевого пузыря), гломерулонефрит (воспаление почечной ткани), пиелонефрит (воспаление почечных лоханок), чем потом проводить на гемодиализе по 2 – 3 часа дважды в неделю на протяжении всей оставшейся жизни.
- Соблюдение диеты при панкреатите. При хроническом панкреатите спровоцировать обострение заболевания и разрушение ткани поджелудочной железы может прием большого количества алкоголя, сладостей, острой, копченой или жареной пищи. Однако следует понять, что такие пациенты не должны полностью исключать из рациона вышеперечисленные продукты. 1 конфета или 1 съеденный кусочек копченой колбасы в день не спровоцирует обострение панкреатита, поэтому больным крайне важно умеренно питаться и не переедать (особенно перед сном).
- Выполнение плановых УЗИ во время беременности. Беременным женщинам рекомендуется выполнять минимум три УЗИ в период вынашивания плода. Первое из них проводится в период от 10 до 14 недели беременности. К этому времени происходит закладка всех органов и тканей плода, что позволяет выявить грубые аномалии развития. Второе УЗИ выполняется на 18 – 22 неделе беременности. Оно также позволяет выявить различные аномалии развития и при необходимости поднять вопрос о прерывании беременности. Третье исследование выполняется на 30 – 34 неделе с целью выявления аномалий развития или положения плода. Прерывание беременности на таком сроке невозможно, однако врачи могут выявить ту или иную патологию и начать ее лечение сразу после рождения ребенка, что значительно повысит его шансы на выживание.
источник