Для разрушения печени человека существует огромное количество провоцирующих факторов (алкоголь, гепатит, частые интоксикации). Они часто становятся причиной цирроза, осложненного асцитом. Поэтому к его лечению нужно отнестись очень внимательно. Тут не допускается самолечение либо отказ от рекомендаций, прописанных врачом.
Проблемы с печенью должны стать сигналом о том, что необходимо полностью изменить жизнь и привычки. В запущенном состоянии лечить асцит очень сложно, поэтому нельзя допускать того, чтобы осложнение цирроза зашло слишком далеко. Однако, если вовремя обратиться к врачу и приостановить развитие патологии, можно продлить себе жизнь минимум на 10 лет.
Среди всех осложнений, которые возможны при болезни печени, асцит считается самым опасным и распространенным. При наличии такого диагноза больному не стоит рассчитывать на быстрое выздоровление. Если вовремя заняться лечением недуга, можно приостановить развитие патологии либо полностью избавиться от нее.
Основные терапевтические меры должны быть направлены на устранение цирроза, как первопричины проблемы. Само заболевание очень неприятно. Асцит – это скопление жидкости в брюшной полости.
Статистика показывает, что почти 3/4 больных с циррозом печени сталкиваются с таким осложнением, как асцит. Из-за высокого содержания жидкости в некоторых органах происходит нарушение кровообращения. Печень уже не может получать достаточное количество крови, а сердцу приходится работать в экстренном режиме из-за постоянно высокого давления. Все это очень опасно и может привести к самым нехорошим последствиям.
Смотрите видео об асците:
Чаще всего у больных с диагнозом цирроз асцит возникает по причине нарушения синтеза белка. Недостаток альбумина приводит к повышенной проницаемости сосудов. В результате жидкость начинает переливаться из кровяного русла в брюшную полость. На фоне нарушения работы печени происходит увеличение концентрации натрия. За счет этого лишняя жидкость не уходит, а надолго задерживается в теле больного.
Привести к асциту может и недостаточность лимфатической системы. Две трети всей лимфы производится печенью. Но цирроз перегружает орган, что становится препятствием для нормального лимфооттока. Часть жидкости не может нормально уходить и начинает просачиваться в брюшную полость.
Количество воды зависит от запущенности асцита. Если живот становится очень большим, лечение значительно затрудняется.

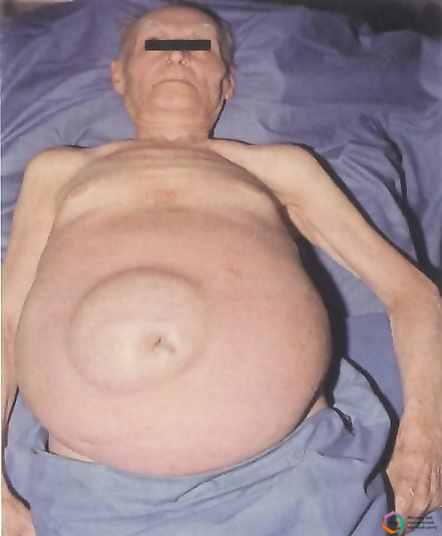
До определенного момента больной может не замечать никаких явных признаков проблемы. Чаще всего они проявляются тогда, когда количество лишней жидкости становится больше одного литра. При этом когда больной находится в вертикальном положении, его живот немного отвисает. Характерным признаком асцита является выпячивание пупка.
Если на этом этапе больного положить на спину, можно заметить, что боковые части живота разойдутся в разные стороны, а в центре будет виднеться углубление. То есть, вода, которая находится в животе, просто растечется. Когда кожа растянется, на ней можно будет заметить четкие венозные линии.
Другие видимые симптомы у пациента отсутствуют. Иногда количество жидкости становится просто огромным, поэтому человек не может выполнять свои обычные задачи без посторонней помощи. Эта стадия считается запущенной. Тут, скорее всего, без хирургического вмешательства не обойтись.
Существует несколько вариантов развития заболевания и лечения:
| Малый асцит | При нём явные симптомы будут не особо заметны. При такой форме заболевания количество жидкости в брюшной полости не превышает 3 литров. |
| Средний асцит | При нём проблемы с животом будут видны даже невооруженным глазом. Форма тела будет меняться, тем не менее, на работе жизненно важных органов это пока не будет сказываться. Подобный тип заболевания отмечается при количестве жидкости менее 20 литров. |
| Большой асцит | Это огромный живот, в котором скапливается более 20 литров лишней жидкости. В таком объеме она будет очень опасна для некоторых внутренних органов. Часто появляются проблемы с дыханием. Если не лечить асцит на этой стадии, болезнь может стать причиной летального исхода. |
Помимо количества, специалисты обращают внимание на характер жидкости. От этого во многом зависит окончательный диагноз.
| Транзиторный асцит | Предвещает благоприятный исход лечения. Часто вылечив цирроз данная форма недуга проходит сама. Но для большей эффективности может быть использована медикаментозная терапия либо народные методы. |
| Стационарный асцит | Не стоит рассчитывать на консервативное лечение. Тут чаще всего используют хирургические методы. Хотя бывают и такие ситуации, когда при стационарном асците количество жидкости остается прежним, но уровень воды не склонен к увеличению. |
| Напряженная форма асцита | Самая опасная форма. Тут жидкость скапливается в больших количествах и постепенно увеличивается, несмотря на все терапевтические методы. |

Все зависит от запущенности патологии. Но лечение не даст желаемого результата, если не будет устранена первопричина, то есть цирроз печени. В медицине отсутствует средство, которое способно полностью вылечить заболевание, проводится только трансплантация печени. Если распад клеток печени будет остановлен, то угроза асцита исчезнет.
Сам асцит без устранения цирроза вылечить нельзя. Но можно снизить выраженность неприятных симптомов. Для этого должны быть правильно подобраны гепатопротекторы, которые защищают печень от распада и противовирусные средства, защищающие при гепатите С и В.
Важную роль в медикаментозном лечении асцита, вызванного циррозом печени, играет Альбумин. Это лекарственное средство позволяет восстановить уровень белка в крови, что снизит приток жидкости в брюшную полость.
На первых этапах развития патологии нередко назначают Спирикс либо Альдактон, которые помогают вывести лишнюю жидкость из организма больного.
Средства из «бабушкиной аптечки» можно использовать исключительно с одобрения лечащего врача. Если одному пациенту отвары лекарственных трав помогут, то для другого они могут стать причиной усугубления ситуации. Поэтому любое лечение при циррозе печени с асцитом должно проходить под пристальным контролем специалиста.
Если врач одобрит, можно использовать отвар из стручков фасоли. Для этого нужно взять 20 г фасоли и залить литром кипяченой воды. Далее все ставится на огонь и доводится до кипения. После этого отвару нужно дать остыть в течение 40 минут. Принимают народное лекарство трижды в день. Последний прием должен быть не позднее 8 часов вечера.
Для выведения лишней жидкости хорошо помогает отвар петрушки. При асците будут полезны и листья, и семена. В общей сложности сухого компонента нужно 300 граммов. Это количество заливается литром воды и проваривается 15 минут. Затем нужно все снять с огня и процедить. Принимают лекарство каждый час на протяжении 3 суток. За один раз можно использовать около 1 чайной ложки отвара.
При асците можно использовать отвары из березовых листьев и хвоща, из толокнянки и грыжника, а также из липы и мать-и-мачехи. Хорошо помогает компот из абрикоса и обертывание с использованием отвара березовой коры.
Узнайте о лечении чаями асцита в видео:
Если цирроз находится в стадии декомпенсации, пациенту нужна будет срочная операция. Это сложное хирургическое вмешательство, при котором предварительно следует откачать избыток жидкости. Для этого используется метод лапароцентеза.
Подобная методика предусматривает введение иглы в брюшную полость с последующим выкачиванием жидкости. За один раз более 5 литров удалять нельзя, поэтому для полного очищения брюшной полости используется несколько подходов.
Правильное питание является важным условием успешного лечения. Подбирать продукты нужно тщательно, так как больному нельзя простые углеводы, напитки с кофеином, соусы, такие как майонез и кетчуп, а также все специи, приправы и даже мороженое. О копченой и жирной пище следует забыть надолго.
В рационе обязательно должна присутствовать отварная рыба, мясо нежирных сортов, а также овощи, зелень и фрукты. Хорошо подходит пища, приготовленная на пару.

Главной профилактической мерой для предупреждения такого осложнения, как асцит, будет воздержание от алкоголя и вредных продуктов при наличии цирроза. Проблемы с печенью должны стать сигналом о том, что необходимо полностью изменить жизнь и привычки. В этом случае осложнений при циррозе быть не должно.
Сам по себе цирроз является опаснейшим недугом. Если к нему прибавится такое осложнение, как асцит, вероятность летального исхода будет крайне высока. Это происходит из-за сильнейшей интоксикации организма ацетоном и кетоновыми телами.
Статистика показывает, что всего 10% пациентов с запущенным асцитом живут более одного месяца после возникновения подобного осложнения. Однако, если вовремя начать лечение, прогноз вполне благоприятный.
У больных с диагнозом цирроз асцит возникает по причине нарушения синтеза белка или недостаточности лимфатической системы. Характерным признаком асцита является выпячивание пупка. Диагностировать асцит на начальных стадиях можно на УЗИ. Асцит на фоне цирроза – это очень опасное состояние. Но, если вовремя обратиться к врачу и приостановить развитие патологии, можно продлить себе жизнь минимум на 10 лет. Асцит является следствием цирроза, поэтому лечить нужно именно цирроз печени.
источник
Печень в организме человека выполняет ряд жизненно важных функций. Именно этот орган первым принимает на себя удары при попадании токсических веществ. Каждую минуту печень перекачивает и очищает кровь. Орган получает колоссальные нагрузки и поэтому особенно важно постоянно следить за его состоянием. Серьезнейший недуг – асцит – развивается на фоне хронических болезней и ставит под угрозу здоровую полноценную жизнь человека.
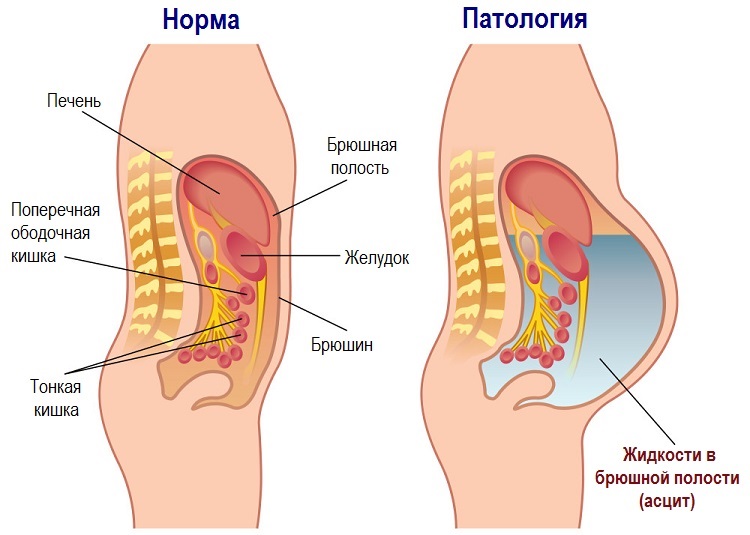
Асцит – патологическое состояние, при котором происходит скопление и застой жидкости в животе (приводит к вздутию). Редко возникает самостоятельно, в большинстве случаев асцит является осложнением других болезней. Может приводить к летальному исходу: многое зависит от протекания основного заболевания.
Течение неопределенное: развивается патология в течение нескольких месяцев или появляется внезапно. Заметные симптомы обнаруживаются только после образования 1 литра жидкости в брюшной полости.
Механизм появления может различаться, но в общем виде выглядит следующим образом. Живот человека изнутри покрыт специальной оболочкой — брюшиной. Она выделяет жидкость для нормального функционирования внутренних органов. Брюшина выполняет функции:
- выделение жидкости;
- всасывание воды;
- защита от ядов.
При асците эти функции нарушаются. К примеру, при циррозе умирают клетки печени, это запускает процесс их резкого восстановления. Избыток разросшихся клеток печени мешает циркуляции крови и пережимает вены в брюшной полости. Часть клеток замещается рубцовой тканью, которая не выполняет нужных функций. Запускается ряд ответных реакций организма, замедляющих всасывание, жидкость скапливается и формируется асцит.
В большинстве случаев (75% от всех пациентов) первопричиной болезни является цирроз печени, злокачественные новообразования органа (рак) или сердечная недостаточность (5%).
Асцит при болезнях печени развивается на фоне гепатита, стеатоза (жировой дистрофии). Длительный прием антибиотиков и затяжной алкоголизм также пагубно влияют на состояние органа. При синдроме Бадда-Киари (нарушение кровотока печени) такая патология проявляется довольно часто.
В группе риска развития признаков асцита находятся и другие категории людей:
- наличие тату;
- лишний вес или ожирение;
- инъекционные наркозависимые;
- при повышенном уровне холестерина;
- больные хроническими гепатитами.
При значительном недостатке питания, гинекологических недугах (киста, опухоль яичников), при перитонитах и эндокринных нарушениях экссудат также накапливается в животе.
Главный симптом патологии — наличие огромного количества жидкости (экссудата или транссудата) в брюшной полости. Этому действию способствует тромбоз воротной вены. Если течение процесса превышает несколько недель или месяцев, то у пациента проявляются увеличения в окружности живота. К главным симптомам асцита относят:
- увеличение массы тела;
- боль и вздутие живота;
- отек ног (у мужчин может отекать мошонка);
- становится трудно повернуть тело;
- появляется изжога и отрыжка;
- при ходьбе появляется одышка;
- в сложных случаях открывается кровотечение вен в пищеводе.

Для асцита характерны всего 3 стадии:
- Начальная
Характеризуется незначительным увеличением брюшной полости. У пациентов скапливается ориентировочно около 3 литров жидкости, бактерий в ней нет. Терапевтические мероприятия дают возможность замедлить развитие. - Средняя
Скопление жидкости находится в пределах 4-10 литров. Хорошо видны клинические проявления заболевания. Пациент страдает от дискомфорта, наблюдается деформирование живота. У большинства больных активно развивается почечная недостаточность. - Тяжелая
Третья стадия характеризуется скоплением жидкости свыше 10 литров. Общее состояние существенно ухудшается, возникают трудности при дыхании. Огромный живот не позволяет легким нормально расширяться. Имеются проблемы с сердечно-сосудистой системой, а также появляется отечность.
Сколько живут люди, у которых диагностируют асцит? Прогнозы зависят именно от стадии заболевания. Если своевременно определить характерные симптомы, то можно замедлить развитие болезни и предотвратить необратимые изменения в организме.
В этом видео вам наглядно покажут, как образовывается асцит и почему.
Прежде всего, необходимо снять симптомы основного заболевания. Для терапии асцита прописывается постельный или полупостельный режим, специальные диеты и препараты. Лечение включает также использование специальных методик, которые позволяют вывести жидкость из брюшной полости.
Алгоритм терапевтических действий
- Прием медикаментов
Вне зависимости от причин для лечения асцита применяются мочегонные средства. Широко используют Верошпирон вместе с Лазиксом или Торасемидом, а также Альдактон, Спирикс, Лазикс, Диакарб. Оротат калия, Панангин и Аспаркам назначают для обеспечения организма калием. Нормализации кровообращения способствует препарат белкового происхождения Альбумин. - Диета
Следует ограничить (до 1.5 грамма в день) или исключить прием натрия, который содержится в поваренной соли. При циррозе – ограничить потребление воды до 1 литра в день. - Мониторинг потери веса в день
За день вес больного должен снижаться приблизительно на 500 граммов. - Физические упражнения
ЛФК при асците также помогут при борьбе с недугом (допустимы только на начальной стадии). Подбирать нагрузки нужно только с лечащим врачом. Состояние пациента и причины болезни являются определяющим при составлении физической программы тренировок.
Операция при асците назначается только в том случае, когда причина его возникновения может быть устранена только лишь хирургическим путем (рак печени, порок сердца, онкология брюшной полости). Возможность вида лечения ограничивается количеством жидкости больного, а также общим физиологическим состоянием пациента.
Существует несколько видов операций. Лапароцентез — это выведение жидкости с помощью прокола живота и введения туда специальной трубки с зажимом. Жидкость удаляется за пару дней.
Трансъюгулярное внутрипеченочное шунтирование позволяет обеспечить искусственное обеспечение кровообращения в полости живота. Наиболее сложный случай – трансплантация печени. Пересадка тканей печени от донора, применяется только при тяжелых диагнозах.
Для снятия симптомов начальной стадии могут применяться и народные средства:
- настой петрушки;
- отвар из стручков фасоли;
- настойка пустырника.
Лекарственные травы также способны принести существенное облегчение для организма больного.
Домашнее лечение поможет только при первой стадии асцита. При скоплении жидкости свыше 5 литров требуется наблюдение у специалиста и курс лечебной терапии. Относитесь к своему здоровью ответственно.
- Петрушка
Для приема внутрь рекомендуется готовить отвар петрушки. 300 г свежей петрушки залейте литром воды, проварите на слабом огне и дайте настояться. Затем процедите и принимайте по 0,5 стакана в первой половине дня (каждые 60 минут). Курс лечения – 3 дня. - Фасоль
Помогут также стручки фасоли. Шелуху с 15-20 стручков нужно прокипятить (10-12 минут). Настоять средство 20 минут. Первую дозу (250 мл) выпить ранним утром, вторую – за 20 минут до первого завтрака, третью – за 30 минут до обеда. - Абрикосовый компот
Плоды помогают лечить асцит и насыщают организм потерянными микроэлементами (калием). Для лечения подойдет отвар из свежих абрикосов или кураги. В сутки пить по 0,5 литра такой жидкости.
Среди возможных осложнений — резкое развитие перитонита (нагноения в животе), энцефалопатия печени (приводит к нарушению сознания), сбой в работе почек, спонтанное выделение экссудата через пупочную грыжу. Также может развиться рефрактерный асцит — при усиленной мочегонной терапии вес не снижается.
Прогноз течения зависит от ряда факторов. Среди определяющих неблагоприятных — преклонный возраст, низкое давление, сахарный диабет, уровень альбумина в крови ниже нормы. При диагностировании третьей стадии асцита больные умирают через 2-3 года. Если мочегонная терапия не дает эффекта — смерть наступает через 6 месяцев.
Относитесь к своему здоровью крайне серьезно и внимательно. Не запускайте лечение хронических недугов или сезонных болезней. При обнаружении проблем со здоровьем — не тяните с визитом к врачу. Эти простые правила помогут сохранить хорошее здоровье на многие годы.
источник
Асцит или по-народному «водянка живота» — это не отдельное заболевание. Скопление выпота в полости брюшины с последующим увеличением живота является одним из проявлений декомпенсации приспособительных механизмов организма человека.
В клиническом течении разных заболеваний асцит рассматривают, как закономерный симптом и последствие нарушений или тяжелое осложнение. Асцит при циррозе печени возникает у 50% пациентов в течение 10 лет, а среди причин эта болезнь составляет ¾ всех случаев водянки.
Поскольку большинство случаев цирроза печени связано с алкоголизмом и поражает мужчин (75–80%), то и асцит чаще наблюдается у представителей сильного пола.
Вылечить асцит практически невозможно, поскольку нет радикально действующих лекарств, которые восстановят нарушенный циррозом метаболизм. Больной человек до конца жизни вынужден бороться с излишками образования жидкости.
В патогенезе асцита на фоне цирроза печени долгое время основная роль уделялась двум видам изменений:
- росту давления в воротной вене (портальной гипертензии), распространяющегося на всю региональную венозную и лимфатическую сеть;
- резкому снижению функции печени по синтезу белка из-за замены части клеток фиброзной тканью.
В результате в сосудах брюшной полости появляются необходимые условия для выхода жидкой части крови и плазмы:
- значительно увеличивается гидростатическое давление, которое выжимает жидкость наружу;
- снижается онкотическое давление, которое в основном поддерживается альбуминовой фракцией белков (на 80%).
В брюшной полости постоянно находится небольшое количество жидкости для предупреждения склеивания внутренних органов, скольжения кишечника. Она обновляется, излишки всасываются эпителием. При образовании асцита этот процесс прекращается. Брюшина не в состоянии впитать большой объем.
Выраженность асцита полностью зависит от степени утраты гепатоцитов. Если при гепатите (воспалении) можно надеяться на снятие процесса и полное восстановление функций, то участки цирротической рубцовой ткани не могут в дальнейшем превратиться в печеночные клетки. Лечебные мероприятия только поддерживают оставшийся запас гепатоцитов и возмещают утерянные функции. Без постоянного лечения больной прожить не может.
Дополнительные причины появляются в ответ на снижение объема циркулирующей крови:
- подключается механизм компенсации кислородного голодания тканей (выброс антидиуретического гормона и альдостерона), которые способствуют задержке натрия, соответственно по законам химии к его молекулам присоединяется вода;
- постепенно нарастает гипоксия сердечной мышцы (миокарда), снижается сила выброса крови, что приводит к застойным явлениям в нижней полой вене, отекам на ногах за счет задержки крови на периферии.
Портальную гипертензию, нарушения гемодинамики и нейрогормональной регуляции современные ученые считают пусковыми факторами в развитии асцита. Патогенетические нарушения рассматривают как комбинацию разных уровней прогрессирующего процесса. Все выше приведенные причины отнесены к системным или общим. Но большее значение придается местным факторам.
- повышение сосудистого сопротивления внутри печеночных долек, они могут быть обратимыми и необратимыми (полный блок);
- внутрипеченочный блок способствует усилению образования лимфы, она просачивается сквозь сосудистую стенку и капсулу печени прямо в брюшную полость или «наводняет» воротную вену и грудной лимфатический проток;
- накопление в крови пациентов нерасщепленных веществ с сосудорасширяющим действием (вазодилататоров типа глюкагона), которые приводят к расширению периферических артерий, открывают артериовенозные шунты в органах и тканях,ив результате снижается наполнение кровью артерий, увеличивается выброс сердца, одновременно растет портальная гипертензия;
- рефлекторно депонируется значительная часть плазмы в сосудах брюшной полости;
- действие вазодилататоров усиливается при недостаточной выработке печенью оксида азота.
Именно из синусоидов выходит жидкость в вены и лимфатические сосуды. Повышение давления внутри долек приводит к ее проникновению в околосинусоидальное пространство, а затем в брюшину.
Поскольку мы описываем состояние пациента при асците, вызванном циррозом печени, то всю симптоматику нужно разделить на зависящую от цирроза или определяющую асцит. В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе.
К симптомам цирроза относятся тупая боль в подреберье справа или чувство тяжести после еды, особенно жирной и острой пищи, употребления алкогольных напитков, физической работы, постоянная горечь или неприятный привкус во рту, тошнота, редкая рвота.
Возникают жалобы на слабость, вздутие и урчание в животе, учащенный жидкий стул, резкое похудение. Больной страдает от зуда кожи, бледности, желтоватого оттенка сухой кожи. Импотенция и рост грудных желез у мужчин, а также нарушение менструальной функции и способности забеременеть у женщин — возможные осложнения патологии.
Специалисты диагностируют изменение состояния языка. Его называют «лакированным» за счет покраснения и отечности. Появляются сосудистые звездочки, которые образуются на лице (в области носа, век) могут кровоточить, периодическое повышение температуры.
Появление кровоподтеков из-за нарушения свертываемости крови, изменения мочи (становится темной и мутной), а кал светлеет — сопутствующие изменения. При осмотре врач обнаруживает увеличенную болезненную печень.
Непосредственная симптоматика асцита возникает на фоне уже имеющихся проявлений цирроза, когда объем скопившейся жидкости превысит литр. За несколько дней больной замечает значительное увеличение живота. Кожа становится растянутой, гладкой, со стриями (белыми полосками) по бокам, пупок выпячивается кнаружи. Расширенные вены сплетаются в сеть вокруг пупка, образуют картину «головы медузы».
Характерно изменение формы живота в разном положении пациента: стоя видна округлость, свисающая книзу, лежа на спине — живот растекается в стороны, становится похожим на лягушачий. У пациентов появляются боли ближе к грудине (застой в левой доле печени).
Давление на купол диафрагмы приводит к снижению легочного пространства. У пациента возникает одышка, которая усиливается в положении лежа. Становится невозможно уснуть без высокого подголовника или подушки. Одновременный застой в легких проявляется кашлем с мокротой, синюшностью губ.
Постоянное давление на желудок сопровождается чувством тяжести даже при употреблении небольшого количества пищи, изжогой, отрыжкой. Реже появляется рвота пищей, желчью, кишечным содержимым.
Нарушение стула проявляется поносами и длительными запорами с клиникой кишечной непроходимости. Больной отмечает дизурические явления: учащенное мочеиспускание, болезненные позывы. Присоединяются воспалительные заболевания почек, мочевого пузыря. На стопах и голенях формируются отеки из-за присоединения декомпенсации сердца, застоя лимфы.
Если накопление асцитической жидкости доходит до 15–20 л, то у пациента появляются:
- грыжа белой линии, паховая или пупочная;
- расширение геморроидальных вен с обострением геморроя, кровотечением;
- видимое набухание вен на шее в связи с ростом давления в яремной вене;
- у 6–7% пациентов образуется дополнительный выпот в правую плевральную полость (гидроторакс).
источник
Вздутие живота при гепатите объясняется накоплением жидкости в брюшной полости, связанным с застоем крови и повышением давления в воротной вене. Данное патологическое состояние называется асцитом. Оно не считается самостоятельным заболеванием, являясь осложнением гепатита. Асцит брюшной полости усугубляет течение основной патологии, повышая риск летального исхода.
Жидкость в животе начинает накапливаться на стадии перехода вирусного, токсического или алкогольного гепатита в цирроз печени. Увеличению живота способствуют следующие причины:
- Избыточное восстановление печеночных тканей. При гепатите происходит ускоренный распад гепатоцитов, что запускает процессы усиленного деления клеток. Появляются очаги регенерации, состоящие из разросшихся тканей. Структура узлов отличается от строения здоровых тканей, что способствует нарушению кровообращения и сдавливанию воротной вены. Это приводит к застою жидкости в брюшной полости.
- Замещение паренхиматозной ткани соединительнотканными волокнами. Характерно для запущенных форм вирусного гепатита. Чем большие участки охватывает патологический процесс, тем ярче проявляется печеночная недостаточность. Нарушение функций печени приводит к снижению содержания белков в крови. Онкотическое давление плазмы падает, из-за чего она начинает просачиваться сквозь стенки сосудов в брюшную полость.
- Снижение объема циркулирующей в организме крови. Потеря плазмы способствует запуску ряда защитных механизмов, среди которых выделяют усиленную выработку гормона альдостерона. Вещество замедляет выведение натрия и воды из организма. Гидростатическое давление растет, из-за чего и увеличивается живот у больного хроническим гепатитом.
- Повышение нагрузки на сердце. При нарушении работы печени развивается сердечная недостаточность, способствующая повышению количества накапливающейся за брюшиной жидкости.
Ранние стадии асцита при гепатите протекают бессимптомно, наблюдается лишь незначительное увеличение окружности талии, не вызывающее у пациента беспокойства.
По мере развития патологии у мужчин и женщин появляются следующие симптомы:
- Увеличение живота. Пациент замечает, что живот резко увеличился в размерах за несколько дней. Кожа растягивается и становится блестящей. Нередко появляются розовые полосы и расширенные сосуды. При нахождении в положении стоя передняя брюшная стенка провисает вниз, при пребывании в лежачем положении боковые стенки выпячиваются. Как выглядит пациент при асците, можно увидеть на фото.
- Боли в области живота. Имеют постоянный тянущий характер, усиливаются по мере накопления жидкости.
- Симптом колебания живота, связанный с накоплением большого количества жидкости.
- Нарушение функций дыхательной системы. Когда живот при асците постоянно растет, повышается давление на диафрагму, которая начинает сжимать легкие. Больной жалуется на одышку, учащение дыхательных движений, признаки нехватки кислорода. Особенно ярко эти симптомы проявляются тогда, когда пациент находится в лежачем положении. Поэтому человек вынужден спать полусидя и стоять, опираясь на возвышение. На поздних стадиях асцита у женщин и мужчин наблюдается сухой кашель и синюшность носогубного треугольника.
- Пищеварительные расстройства. Смещение желудка вверх способствует более быстрому насыщению во время приема пищи. После еды пациент испытывает чувство тяжести в животе. Появляется изжога и отрыжка. Нередко случаются приступы рвоты, связанные со сдавливанием нижних отделов желудка. Рвотные массы содержат большое количество непереваренной пищи. Реже наблюдается кишечная непроходимость, сопровождающаяся задержкой кала и газов.
- Нарушение функций выделительной системы. Когда при асците растет живот, объем мочевого пузыря уменьшается, поэтому появляются частые позывы, урина выделяется в небольших количествах. Развиваются воспалительные процессы в почках и мочевыводящих путях.
- Отечность нижних конечностей. Связана с нарушением оттока лимфы.
- Образование пупочной грыжи. Мышцы передней брюшной стенки расходятся, из-за чего формируются грыжевые ворота.
Первые признаки асцита появляются, когда количество жидкости за брюшиной превышает 1000 мл. При тяжелом течении заболевания в брюшной полости может накапливаться более 20 л воды. До появления симптомов асцита будут присутствовать признаки основного заболевания – гепатита. К ним относятся боли в правом боку, общая слабость, пожелтение кожных покровов.
Синдром большого живота при вирусном и токсическом гепатите развивается в 3 стадии:
- Преходящий асцит. На этом этапе в брюшной полости обнаруживается не более 500 мл жидкости. Выявить патологию можно только с помощью аппаратных диагностических процедур. Функционирование внутренних органов не изменяется. Устраняются симптомы асцита путем лечения основного заболевания.
- Умеренный асцит. За брюшиной накапливается до 5 л жидкости. Пациент на этой стадии обнаруживает, что у него резко надулся живот. В положении стоя выявляется выпирание нижней части живота. При принятии горизонтального положения появляется одышка. Наличие жидкости выявляется путем простукивания или пальпации живота. При простукивании начинает колебаться противоположная сторона брюшной стенки.
- Напряженный асцит. На данном этапе количество скапливающейся в брюшной области жидкости превышает 10 л. Внутрибрюшное давление увеличивается, нарушается работа кишечника, желудка, легких и почек. Состояние больного оценивается как тяжелое, он нуждается в незамедлительной госпитализации.
Для выявления асцита при вирусном или аутоиммунном гепатите подразумевают использование:
- Осмотра пациента. При простукивании наблюдается притупление звука, перемещение границы тупости при сменах положения тела.
- Рентгенологического исследования брюшной полости. Позволяет выявить асцит, сопровождающийся накоплением более 500 мл воды.
- Лабораторных методов исследования. Применяются анализы крови на антитела к вирусу гепатита, уровни печеночных трансаминаз и свертываемость.
- Эзофагогастродуоденоскопии. При повышении давления в воротной вене обнаруживается расширение вен пищевода и желудка.
- Рентгенологического исследования грудной клетки. Снимок отражает наличие выпота в плевральной полости, снижение объема легочных тканей, смещение дна диафрагмы.
- УЗИ брюшной области. При асците требуется определение размеров печени и селезенки.
- токсическим поражением головного мозга, связанным с нарушением работы печени;
- бактериальными инфекциями;
- гепаторенальным синдромом;
- внутренними кровотечениями.
Прогноз зависит от степени выраженности асцита и характера течения основного заболевания. При преходящей форме асцита продолжительность жизни достигает 10-15 лет. Средняя пятилетняя выживаемость при умеренном и тяжелом течении патологического процесса не превышает 20%. 50% пациентов погибает в течение первых 2 лет после постановки диагноза.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…При неправильном или несвоевременном лечении цирроза печени заболевание прогрессирует и приводит к необратимым деструктивным изменениям паренхимы. В сложных случаях или в терминальной стадии течения болезни возникает опасное патологическое состояние – асцит при циррозе печени. Сколько живут пациенты с такой патологией, почему она появляется и как лечить подобное состояние?
Асцит – это осложнение цирроза печени, которое не является отдельным заболеванием. Это цирротический симптомокомплекс, характеризующийся как смертельно опасное для пациента состояние. Патология представляет собой скопление жидкости в брюшной полости.
Асцит имеет альтернативное название – брюшная водянка.
Органы брюшной полости окружены серозной оболочкой (брюшиной), которая фиксирует их, а также участвует в питании и иннервации. В результате прогрессирования основного заболевания в полости, ограниченной брюшиной, начинает скапливаться жидкость (транссудат).
В обычном состоянии ее немного, и она свободно циркулирует по брюшине. При циррозе отток лимфатической жидкости замедляется, и ее объем начинает расти.
Для облегчения диагностики существует классификация асцита. В таблице приведены стадии патологии:
Классификация Степень тяжести По объему скопившегося транссудата Незначительное количество жидкости, до 3 л Средний объем транссудата, от 3 л Напряженный асцит, с объемом жидкости свыше 10 л По инфицированности внутриполостной жидкости Стерильная Инфицированная, без острого воспалительного процесса Спонтанный бактериальный перитонит По толерантности к консервативной терапии Поддающийся лечению лекарственными средствами Рефрактерный, не реагирующий на медикаментозные препараты, рецидивирующий Большинство пациентов интересует вопрос — на какой стадии появляется асцит?
Такая патология характерна для последней, терминальной стадии цирроза. В легкой форме он подлежит лечению, но тяжелая форма, сопровождаемая обширным перитонитом и печеночной недостаточностью, приводит к ситуации, когда единственным адекватным методом лечения становится трансплантация печени.
Скопление внутрибрюшной жидкости при циррозе происходит вследствие повреждения печени. Основной причиной асцита является портальная гипертензия, которая сопровождается нарушением кровотока в портальной и нижней полой печеночных венах.
Затруднение кровотока происходит потому, что кровеносная система и ткани печени, пораженной циррозом, деградируют. Образуются фиброзные жировые узлы, которые пережимают вены, нарушая отток крови. Стенки вен подвергаются фиброзным изменениям, что также приводит к нарушениям кровоснабжения.
Затрудненный отток крови приводит к недостаточному питанию тканей брюшины. Это провоцирует повышенное выделение лимфатического транссудата и его скопление в брюшной полости.
Асцит может быть следствием рака печени, а также проявляться при таких заболеваниях, как сердечная недостаточность, болезни почек, лимфостаз, туберкулез.
Такое состояние, как асцит, имеет характерные признаки, которые учитываются при постановке диагноза.
Водянка сопровождается следующими проявлениями:
- равномерно увеличенный тугой живот с натянутой блестящей кожей и выпяченным пупком;
- варикозное расширение вен на животе, которое получило название «голова медузы»;
- желтизна кожных покровов;
- диспепсические расстройства;
- отеки нижних конечностей;
- болезненные ощущения по всей брюшной полости (не имеют постоянной локализации).
В начальной стадии, когда количество жидкости незначительно, диагностическим признаком является феномен флюктуации и «лягушачий живот». В положении лежа пупочная область уплощается, а бока живота оказываются немного вздуты. Основным симптомом асцита в тяжелой форме является сильное вздутие живота и брюшной полости.
Обширный асцит часто сопровождается бактериальным перитонитом, который возникает спонтанно. Для осложненного течения патологии характерно резкое повышение температуры до 38-400 С.
Инструментальные диагностические методы позволяют визуально оценить состояние брюшной полости, определяют объем жидкости и степень сопутствующих деструктивных изменений.
Для определения диагноза используется:
- ультразвуковое обследование УЗИ;
- магнитно-резонансная томография;
- рентгенологическое обследование.
Эти методы позволяют также установить причину возникновения состояния и место локализации провоцирующего фактора.
Показателями наличия жидкости в полости живота также выступают печеночные пробы, которые входят в состав биохимического скрининга крови. Повышенный уровень билирубина и азотистых шлаков, при низком уровне альбумина, являются характерными признаками для брюшной водянки.
Как проводят лечение асцита? Основная терапия направлена на купирование основного заболевания, спровоцировавшего скопление жидкости в полости живота. Дополнительно применяют симптоматическое лечение для облегчения состояния пациента.
В тяжелой форме, сопровождаемой бактериальной инфекцией, требуется хирургическое вмешательство.
Комплексное лечение цирротического асцита требует применения медикаментозных средств и соблюдения особого режима питания.
Пациенту проводится интенсивная терапия цирроза с применением:
- гепатопротекторов;
- липотропных препаратов;
- витаминов и ПНЖК;
- желчегонных средств;
- препаратов для усиления иммунной системы;
- средств для укрепления сосудов и для предотвращения выведения жидкости за пределы сосудистого русла.
Для сокращения образования транссудата назначают мочегонные диуретики. Пить их без назначения врача запрещено, так как может произойти вымывание полезных веществ, необходимых организму.
Количество употребляемой в сути жидкости сокращают до 1,5 литров. Обязательно минимизируется потребление соли, из рациона исключаются жирные, жареные, острые и пряные продукты. Пациенту рекомендуется строго соблюдать диету № 7 с повышенным содержанием белка.
Можно ли вылечить патологию народными методами? Народные средства при асците являются только вспомогательными, но никак не могут заменить медицинское лечение.
Полезным действием при циррозе обладают следующие растительные средства:
- петрушка;
- расторопша;
- створки фасоли;
- семена льна;
- листья брусники, малины, березы;
- плоды шиповника.
Растительные средства употребляют в виде отваров. Их объем обязательно учитывают в суточной норме жидкости. Прежде чем приступить к лечению народными средствами, необходимо обязательно проконсультироваться с лечащим врачом.
Если консервативный подход не дает стойкого терапевтического эффекта или инфицированная жидкость спровоцировала перитонит, прибегают к оперативному вмешательству.
Есть несколько инвазивных методов хирургического лечения:
- Лапароцентез. Хирургическая процедура для дренирования брюшной полости. Пациенту вводят трубку для откачивания транссудата.
- Операция Кальба. Проводится при портальной гипертензии.
- Хирургическое формирование сосудистых анастомозов для снижения давления в портальной вене.
Лапароцентез
В случае асцита, который появляется в терминальной стадии при функциональном отказе печени, требуется ее трансплантация.
Качество и продолжительность жизни пациентов с асцитом зависят от состояния печени, своевременности терапии и соблюдения больным рекомендаций лечащего врача. Легкие стадии при правильном лечении не составляют непосредственной угрозы для жизни.
В компенсированной форме цирроза продолжительность жизни составляет более 10 лет после первого обнаружения скопления жидкости. В стадии декомпенсации асцит приводит к летальному исходу через 5-7 лет, в 20% случаев.
Прогноз цирроза с асцитом в терминальной стадии менее утешителен. Осложненный водянкой, он приводит к смертельному исходу в 60 % случаев в течение 12 месяцев.
Скопление жидкости в брюшной полости является опасным в том случае, если патология диагностирована на поздней стадии. Своевременное лечение позволяет купировать асцит и продлить жизнь пациента.
- Как проявляются признаки цирроза печени у женщин
- Проявление признаков цирроза печени у мужчин
- Как вылечить цирроз печени? Различные методы терапии
- Симптомы и первые признаки алкогольного цирроза печени — как и чем лечить?
Печень, один из самых больших паренхиматозных желез внешней секреции. Ее функция заключается в продуцировании желчи, которая движется по протокам печени с выполнением физиологических свойств, связанных с пищеварением.
В брюшном отделе занимает правый верхний угол под диафрагмой. Вес этого органа составляет около 1800.00 килограммов.
Она имеет форму двух гладких долей (большую правую и левую хвостатую) с вдавливаниями других органов брюшной полости (пищеводным, желудочным, дуоденальным, почечным и надпочечниковым).
Железа имеет бордовый цвет, потому что она является кроветворным органом (депо для эритроцитов).
Междолевое пространство занимают:
- артерия;
- воротная вена;
- желчный пузырь;
- общий желчный проток;
- лимфатические сосуды и нервное сплетение.
Если габариты печени увеличены, то имеет место заболевания с названием Гепатомегалия (оттек, водянка, вздутие).
К этой тяжелой патологии приводят нарушения физиологического функционирования, как самой железы, так и других органов и систем.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…Если в организм поступило большое количество токсичных элементов, то дольки железы увеличиваются (оттекают) для компенсации процесса обезвреживания.
Увеличение структурных единиц паренхимы может быть причиной кроветворной компенсационной работы железы. Этиологией возникновения водянки железистого органа могут быть:
- Ожирение;
- Разрастание метастазирующей опухоли;
- Тромбоз нижней полой вены;
- Алкоголизм;
- Гепатит инфекционной этиологии;
- Цирроз печени;
- Дисфункция синтеза белка;
- Паразитарные гепатиты;
- Почечные и сердечные отеки.
Рассмотрим подробней механизмы развития отеков:
- Усиление мембранной проницаемости сосудов;
- Недостача белка в крови (нарушение синтеза и переход белка в мочу при понижении осмотического давления);
- Застой венозной крови (жидкость просачивается через сосуды при медленном темпе движения крови с нижней части тела к сердцу);
- Лимфостаз (большой приток лимфы к месту воспалительного процесса, чаще встречаемая водянка);
- Нейрогенная водянка (дисфункция проницаемости сосудов жидкостью);
- Гемостаз (уменьшение движения крови, ее сосудистый застой, с выпотом плазмы ведущий к водянке и сердечной недостаточности);
Из симптомов визуального осмотра отмечается: желтизна и зуд кожных покровов и слизистых, болезненное выпячивание области правого подреберья или вздутие живота, то есть асцит.
Это экссудация жидкости при лимфостазе, в область брюшной полости. Водянка классифицируется по количеству жидкости (малое, умеренное, значительное), по ее составу (стерильное, инфицированное и спонтанное).
При ярко выраженном количестве жидкости выступает наружу пупочное кольцо, просматриваются сосудистые звездочки и в процессе осложнения, это приводит к перитониту.
Наблюдаются также жалобы, характерные для вздутия железы при определенном положении тела с симптомами диспепсии, характеризующиеся тошнотой, изжогой, рвотой, наличием зловонного запаха изо рта, потливостью, изменения состава содержимого при акте дифекации.
При диагностике методом пальпации, доктор обращает внимание на плотность железы, болезненность, уровень вздутия, ее контуры и границы. При таком патологическом состоянии, больному необходимо немедленно обратиться к врачу.
Доктор проведет первичный осмотр, соберет анамнез на наличие факторов риска или случайных эндемий, повлекших водянку: периодичность на протяжении суток, при каком положении тела, аллергические реакции, травмы, ранее перенесенные недомогания, питание, отравления и социальные условия жизнедеятельности.
При этом подключается и лабораторное обследование для выяснения причины возникновения вздутия:
- Общий анализ крови и мочи;
- Печеночные пробы;
- Коагулограмма;
- Тестирование маркерами на вирусы и онкологию;
- Электрокардиограмма;
- Ультразвуковое обследование брюшной полости;
- Рентгенография и компьютерная томография;
- Лапароскопия (биопсия участка ткани или содержимого жидкости).
Рассмотрим методы лечения печени при наличии жидкости в ее тканях, на примере таблицы
Возникновение водянки вздутия живота
Медикаментозная терапия и прогноз
При ожирении Принятие большого количества жирной пищи, а также нарушение процессов обмена веществ при синтезе белков, углеводов, витаминов, сопутствие тиреотоксикозом и сахарным диабетом приводят к жировому гепатозу (перерождение паренхимы долек в жировую ткань). Таким больным назначается длительная диета № 5, с исключением жирной, соленой, острой и копченой пищи на протяжении всей жизни. Рекомендуются занятия спортом и медикаментозная терапия: диуретические средства для снятия водянки, гепатопротекторы, которые принимать около трех месяцев.
Витаминный комплекс назначают один раз в полгода. Для контроля липидного обмена, применяют противохолистериновые препараты. Народная медицина предлагает настои и отвары растений шиповника и расторопши.
При циррозе печени Чрезмерное употребление алкоголя, вирусы, токсические отравления и тяжелые хронические заболевания приводят к нарушению структуры паренхиматозной ткани, ее некрозу. То есть предрасполагает к образованию цирроза печени, сопровождающегося повышением венозного давления (наличие рубцов, следствие внутреннего кровотечения) и билирубина, лейкоцитопенией, анемией и вздутием железы.
Визуально отмечается наличие характерных знаков (печеночные паучки, ладони, язык).
Таким больным назначается длительная диета № 5, с исключением жирной, соленой, острой и копченой пищи и алкогольных напитков на протяжении всей жизни. Рекомендуются занятия спортом и медикаментозная терапия: диуретические средства для снятия водянки, гепатопротекторы, витаминотерапия, применение вакцины биологического назначения (регенерация клеток всего организма).
Показано санаторно-курортное лечение. Также, при необратимых процессах рассматривается вариант трансплантации органа.
Прогноз исцеления будет положительным, в случае строгого соблюдения схемы лечения и высоких защитных свойств организма.
При онкологии: холангиокарционома, гепатоцеллюлярная карцинома, гемангиосаркома и гепатобалстома, ангиопластическая саркома Предшествующий цирроз или хронические формы вирусных гепатитов могут стать причиной возникновения рака железы. Опухоль может возникнуть и вследствие метастазов раковых клеток от других очагов организма. Выражается отсутствием аппетита, похудением, желтизной слизистых и кожных участков, слабостью, вздутием и накоплением жидкости в области живота, возникновение и усиление боли с иррадиацией в спину.
Для назначения лечения необходимо уточнить вид и степень опухоли. Как правило, лечение заключается в радикальном подходе (удаление метастазов или частичных участков органа) с закреплением химиопрепаратами. Также эффективным методом используют радиотерапию, которая сочетается с хирургическим вмешательством или химиотерапией. Прогнозы зависят от успешности операции, сопротивляемости и стойкости организма больного.
источник
Учеными доказано что гепатит С, именуемый в медицинских кругах «ласковый убийца», получил второе название не зря. Вирус планомерно уничтожает не только клетки печени, он также разрушительно действует и на другие жизненно-важные органы человека, вызывая различные патологии. Одной из таких патологий является асцит. Назвать его самостоятельным заболеванием нельзя, он выступает как осложнение гепатита С.
Почему при гепатите С нередок асцит
При переходе от фиброзного изменения печени к циррозу возникает асцит. Это уже тревожный звонок, ситуация с организмом крайне критическая, возможен летальный исход. Асцит возникает по следующим причинам:
- распад гепатоцитов печени, приводящий к застою жидкости;
- замещение паренхимы органа соединительной тканью – ярко проявляется печеночная недостаточность;
- повышенная нагрузка на сердце – развивается сердечная недостаточность и накапливание жидкости в брюшной полости;
- усиленная выработка альдостерона, замедляющего выведение воды из организма.
Внимание. Изначально асцит бессимптомен, наблюдается лишь увеличение окружности живота. Не нужно путать его с набором веса.
Симптоматика асцита у больных гепатитом С
Несмотря на то, что данная патология протекает бессимптомно, есть ряд симптомов, на которые следует обратить пристальное внимание:
- увеличение живота – не постепенное, а резкое (за несколько дней) с растянутой кожей и отчетливо видными расширенными сосудами;
- тянущие боли в животе;
- симптом колеблющегося живота;
- нарушение дыхания, одышка в лежащем положении, сухой кашель;
- диспепсические расстройства – изжога, отрыжка, рвота, запор;
- частое мочеиспускание;
- отечность ног;
- возникновение пупочной грыжи.
Уже при образовании в брюшной полости 1 литра воды могут проявиться вышеперечисленные признаки. А при тяжелом асците количество воды может быть порядка 20 литров. До появления асцита у больных наблюдаются все симптомы гепатита С, поэтому не следует затягивать с лечением.
Протекание асцита – стадии
При гепатите С различают несколько стадий асцита, а именно:
- преходящий – не боле 0,5 литра жидкости в брюшной полости, диагностируется при помощи УЗИ;
- умеренный – около 5 литров жидкости, выявляется при пальпации живота, симптоматика – одышка, резкое вздутие живота;
- напряженный – объем жидкости в брюшной полости превышает 10 литров, требует немедленной госпитализации больного ввиду нарушения работы легких, почек и желудка.
Своевременная диагностика гепатита С поможет избежать асцита
Для того, чтобы избежать патологий, вызванных вирусом HCV рекомендовано посещать профильного специалиста – терапевта хотя бы раз в год, даже при отсутствии жалоб. Не лишним будет ежегодная сдача биохимического и общего анализа крови. Что касается диагностики асцита, то в медицине предусмотрены следующие виды исследований для постановки диагноза:
- осмотр больного с пальпацией печени и живота;
- рентген брюшной полости;
- ФГДС;
- рентген грудной клетки;
- доплерография;
- фибросканирование;
- УЗИ брюшной полости;
- лабораторные анализы;
- лапароцентез – забор асцитической жидкости.
Как лечится асцит при гепатите С
Для лечения данной патологии необходимо устранить основную причину – гепатит С. В наши дни это вирусное заболевание печени легко поддается лечению противовирусными препаратами прямого действия – «Софосбувир», «Ледипасвир», «Велпатасвир», «Даклатасвир». Схемы лечения предусматривают комплексный прием двух препаратов – софосбувир + вышеперечисленные в зависимости от разновидности вируса и подбираются индивидуально лечащим врачом. Срок терапии – 12 недель для пациентов без тяжелого фиброза и 24 недели для больных с запущенным фиброзом и циррозом.
Что касается лечения асцита на фоне ВГС в крови, то терапия основывается на приеме следующих лекарств:
- гепатопротекторы – «Урсосан», «Карсил», «Аллохол», «Фосфоглив», «Эссенциале»;
- иммуномодуляторы – «Циклоферон»;
- гормональные – «Преднизолон»;
- Диуретики – «Диакарб», «Трифас»;
- Альбумин.
В случае критического скопления жидкости в брюшной полости – свыше 20 литров проводится медикаментозное вмешательство путем ввода аспирационной иглы и откачивания жидкости.
Изменение рациона питания для больных гепатитом С на фоне имеющегося абсцита
Пациентам с абсцитом рекомендуется полный отказ от соли, или ее минимальное количество – не более 2 грамма в сутки. В рационе должны присутствовать каши на воде, овощи и фрукты (свежие, тушеные, запеченные), нежирное мясо и рыба, ржаной хлеб.
До наступления ремиссии следует отказаться от копченостей, жирного и жареного, грибов, майонеза, маринадов и соусов, алкоголя, кондитерских изделий.
Прогноз жизни у больных гепатитом С имеющих в анамнезе асцит и отказывающихся от лечения – неблагоприятен. По статистике у 50% больных с такой патологией наблюдается летальный исход в первые два года после постановки диагноза.
источник