Асцит (водянка живота) – состояние, характеризующееся скоплением свободной жидкости в брюшной полости (больше 25 мл), которая может быть как воспалительного (экссудат), так и не воспалительного (транссудат) характера. Заболевание проявляется увеличением окружности живота, нарушением дыхания, болью в брюшине, чувством тяжести и распирания.
Наиболее часто (в 80% случаев) асцит возникает на фоне цирроза печени, достигшего финальной стадии декомпенсации. Эта стадия характеризуется истощением ресурсов печени, серьезными нарушениями печеночного и брюшного кровообращения, то есть появлением благоприятных условий для накопления жидкости.
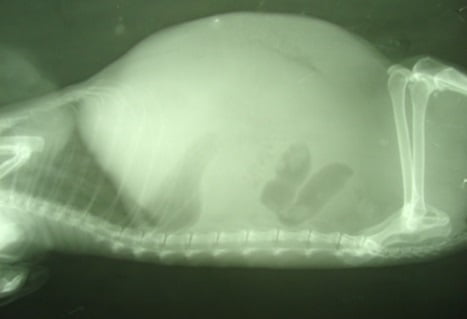
Асцит – это скопление в брюшной полости жидкости, которое сопровождается прогрессирующим увеличением живота и нарастанием веса больного. Жидкость эта обычно имеет невоспалительный характер, то есть является транссудатом. Ее количество может значительно варьировать – от нескольких сотен миллилитров до 15-20 литров.
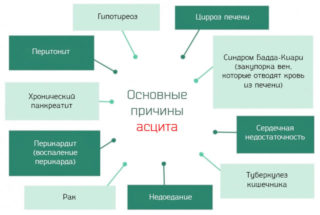
Причины асцитической болезни имеют неожиданный характер, самые распространенные среди них представлены ниже. Это:
- злокачественные новообразования и метастазы;
- цирроз печени и увеличение давления крови в портальной системе;
- тромбоз (сужение печеночных, нижней полой и воротной вен);
- острые и хронические воспалительные заболевания почек;
- нефротический сидром (с мочой начинает выводится белок);
- хроническая почечная недостаточность;
- воспалительное поражение серозной оболочки сердца;
- острая и хроническая сердечная недостаточность;
- некоторые инфекционные и воспалительные заболевания кишечника, при которых наблюдается диарея и потеря белка;
- воспаление поджелудочной железы;
- туберкулез;
- псевдомиксома (накопление слизи);
- анасрка.
Указанное заболевание является осложнением цирроза печени и не только. В организме прогрессирует постепенно, первое время никак себя не проявляет. Асцит брюшной полости сложно поддается успешному лечению. Однако исцеление наступает, если устранить основной патогенный фактор.
Формирование асцита брюшной полости у большинства пациентов при онкологических заболеваниях происходит постепенно, в течение нескольких недель или даже месяцев. Поэтому первые признаки этого грозного осложнения остаются без внимания.
Клинически асцит начинает проявляться уже после того, как в брюшной полости скопится достаточно большое количество жидкости, проявляется это осложнение:
- Чувством распирания в животе.
- Разными по характеру и длительности абдоминальными болями.
- Отрыжкой и изжогой.
- Тошнотой.
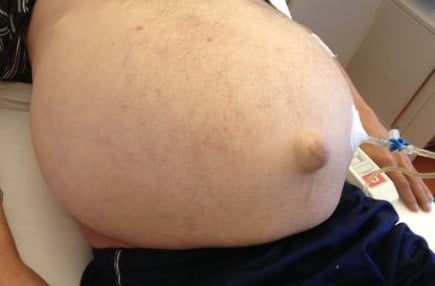
Визуально обратить внимание можно на постепенно увеличивающийся живот, в вертикальном положении он свисает вниз, а в горизонтальном расплывается по бокам. Растягивание кожи брюшной стенки позволяет увидеть сеть кровеносных сосудов и выпячивающийся пупок.
Давление на грудную клетку вызывает одышку и перебои в работе сердца. При асците человеку трудно наклониться, застегнуть обувь, надеть брюки.
На фото ниже показано, как проявляется заболевание у человека.
В зависимости от количества скопившегося экссудата выделяют три стадии асцита:
| Транзиторный | жидкости в брюшной полости не более 400 мл. На этой стадии может быть лишь вздутие живота. |
| Умеренный | выставляется, когда экссудата в брюшной полости не более 5 литров. На этой стадии осложнение проявляется клиническими симптомами в виде нарушения работы органов пищеварения, одышки. В случае отсутствия лечения асцита возможно развитие перитонита, дыхательной и сердечной недостаточности. |
| Напряженный | характеризуется скоплением до 20 литров жидкости. Состояние пациента тяжелое, значительно нарушается работа жизненно важных органов. |
Водянка живота может быть диагностирована врачом даже без применения специального оборудования – достаточно прощупать брюшную полость больного. Если при прощупывании врач обнаружит тупость в животе сбоку, при этом посередине обнаружится тимпанит, пациент болен асцитом.
Для проведения более глубокой диагностики требуется провести УЗИ в полости брюшины, исследовать печень, а также сделать пункцию брюшины (парацентез). Взятие жидкости на анализ позволяет выявить стадию заболевания и определить его лечение. Парацентез проводится для выяснения причин болезни. Также парацентез может быть сделан в случае возникновения трудностей с дыханием и возникновения болей.
Кроме вышеперечисленных методов диагностики, пациент должен сдать анализы мочи, крови, а также пройти исследования иммунологического типа. От того, сколько информации врачу дадут полученные анализы, зависит возможность назначения дополнительных анализов и тестов.
Асцит брюшной полости, развивающийся как осложнение онкологического заболевания, следует лечить совместно с основной болезнью.
- Важно также начать устранение избытка лишней жидкости в первые две недели ее образования, так как затягивание терапии приводит к развитию массы осложнений. Излишняя жидкость может быть удалена при помощи прокола и ее откачивания – лапароцентезе, путем приема мочегонных средств.
- Соблюдение специальной диеты поможет снизить внутрибрюшное давление, уменьшит вероятность дальнейшего продуцирования чрезмерного экссудата.
Химиотерапия эффективна только в том случае, если асцит спровоцирован раком кишечника. При раке желудка, яичников и матки использование химиопрепаратов не дает выраженного положительного результата.
Основными препаратами, помогающими выводить лишнюю жидкость из организма, являются диуретики. Благодаря их приему удается добиться перехода лишней жидкости из брюшной полости в кровяное русло, что способствует уменьшению симптомов асцита.
- Для начала пациентам назначают самую маленькую дозу диуретиков, чтобы минимизировать риск развития побочных эффектов. Важный принцип лечения мочегонными препаратами – это медленное нарастание диуреза, который не будет приводить к значительным потерям калия и иных важнейших метаболитов. Чаще всего рекомендуют прием препаратов Альдактон, Верошпирон, Триамтерен, Амилорид. Параллельно назначают препараты калия. Одновременно в схему лечения вводят гепатопротекторы.
- При этом врачи осуществляют ежесуточный контроль диуреза больного и при неэффективности лечения дозу препаратов увеличивают, либо заменяют их на более сильные средства, например, на Триампур или на Дихлотиазид.
Кроме мочегонных препаратов пациентам назначают средства, направленные на укрепление стенок сосудов (витамин С, витамин Р, Диосмин), препараты, препятствующие выходу жидкости за пределы сосудистого русла (Реополиглюкин). Улучшает обмен печеночных клеток введение белковых препаратов. Чаще всего для этой цели применяют концентрированную плазму, либо раствор Альбумина в 20%-ой концентрации.
Антибактериальные препараты назначают в том случае, если асцит имеет бактериальную природу.
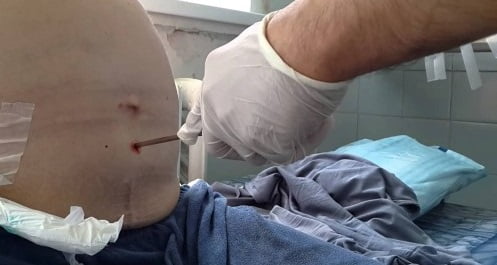
При асците лапароцентез брюшной полости является хирургической манипуляцией, при которой жидкость из брюшной полости удаляют пункционно. За один раз не следует откачивать более 4 литров экссудата, так как это грозит развитием коллапса.
Чем чаще осуществляют пункцию при асците, тем выше риск развития воспаления брюшины. Кроме того, повышается вероятность формирования спаек и осложнений от проводимой процедуры. Поэтому при массивных асцитах предпочтительнее установка катетера.
Показаниями к проведению лапароцентеза является напряженный и рефрактерный асцит. Жидкость может быть откачана с помощью катетера, либо она просто свободно вытекает в заранее подготовленную посуду, после установки в брюшную полость троакара.
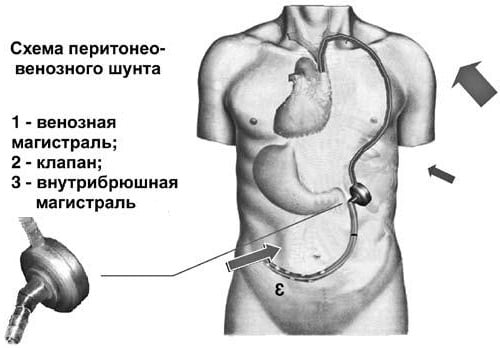
Порой применяется для лечения рефрактерного асцита т.е. того, который не поддается медикаментозной терапии и быстро возвращается после пункции. Операция заключается в увеличении объема циркулирующей крови путем постоянного поступления жидкости из брюшной полости в общую систему кровотока.
Шунт Левина – это длинная пластиковая трубка, устанавливающаяся в абдоминальную полость, достигая тазового дна. Далее шунт соединяют с клапаном и силиконовой трубкой, которая подкожно проходит к области шеи для последующего подключения с внутренней яремной и верхней полой веной. Клапан открывается с помощью образующейся силы смещения диафрагмы и увеличения внутрибрюшного давления. Таким образом, происходит беспрепятственное поступление жидкости в верхнюю полую вену.
Предусматривает уменьшение употребления жидкости, а также соли по причине того, что она задерживает в организме жидкость. Врачи советуют диету по Авиценне. Такая диета при асците предусматривает практически полный отказ от жирной пищи, употребление орехов в большом количестве, отказ от свежих фруктов в пользу сухих.
Также жидкую пищу (борщ, суп) следует заменить бульоном с добавками в виде сельдерея, петрушки, фенхеля. Диета при асците не регламентирует, сколько мяса должен употреблять больной, однако все мясо должно быть нежирного типа (курица, индейка, кролик).
Срок жизни людей с диагностированным асцитом варьирует в широких пределах, что зависит от целого ряда факторов. Продолжительность жизни пациента с асцитом обусловлена:
- Временем начала лечения. Если асцит выявлен на ранних стадиях развития, когда функции жизненно-важных органов не нарушены (или нарушены незначительно), устранение основного заболевания может привести к полному излечению пациента. В то же время, при длительно прогрессирующем асците может произойти поражение многих органов и систем (дыхательной, сердечно-сосудистой, выделительной), что приведет к смерти пациента.
- Выраженностью асцита. Транзиторный (слабовыраженный) асцит не представляет непосредственной угрозы для жизни пациента, в то время как напряженный асцит, сопровождающийся скапливанием в брюшной полости десятков литров жидкости, может привести к развитию острой сердечной или дыхательной недостаточности и смерти пациента в течение часов или дней.
- Основным заболеванием. Это, пожалуй, основной фактор, определяющий выживаемость пациентов с асцитом. Дело в том, что даже при проведении самого современного лечения благоприятный исход маловероятен, если у пациента имеется недостаточность сразу нескольких органов. Так, например, при декомпенсированном циррозе печени (когда функция органа практически полностью нарушена) шансы пациента на выживание в течение 5 лет после установки диагноза составляют менее 20%, а при декомпенсированной сердечной недостаточности – менее 10%. Более благоприятен прогноз при хронической почечной недостаточности, так как пациенты, находящиеся на гемодиализе и соблюдающие все предписания врача, могут прожить десятки лет и более.
Наличие асцита существенно утяжеляет течение основного заболевания и ухудшает его прогноз. Осложнениями самого асцита могут стать спонтанный бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром, кровотечения.
источник
Асцит (водянка) – это заболевание, для которого характерное скапливание свободной жидкости в брюшине. Водянка является основным признаком существования серьезных проблем со здоровьем (например, наличие цирроза печени, сердечной недостаточности, разные новообразования злокачественного характера).
- возникновение тромбов в печени;
- нарушение водно-солевой баланс;
- отечность;
- в избыточном количестве развивается соединительная ткань печени;
- печеночная и сердечная недостаточность;
- злокачественные опухоли (если метастазирование направлено в брюшную полость);
- воспалительные и инфекционные процессы, аллергические реакции, происходящие в брюшной полости, усиливают ее поражение, что в свою очередь усиливает приток жидкости в брюшину;
- неправильное питание;
- туберкулез;
- болезни аутоиммунного типа.
- 1 резкое повышение массы тела;
- 2 живот равномерно увеличивается в размерах, кожа его блестит (при большом количестве содержимого);
- 3 если объемы незначительны – область возле пупка становится плоской, а фланки живота начинают выпирать (иначе говорят, что живот стал, как у лягушки или похож на голову медузы);
- 4 начинается одышка;
- 5 пупочная грыжа;
- 6 геморрой;
- 7 варикозное расширение вен на ногах;
- 8 при длительном протекании болезни – появляются вены на животе.
При болезнях печени и сердца жидкость в брюшной полости набирается постепенно, не интенсивно. При воспалительных процессах или злокачественных опухолях – жидкость скапливается внезапно и резко. Второй вариант протекания болезни встречается намного реже, нежели первый.
- начальную – в брюшной полости скопилось не более пол литра свободной жидкости, наличие которой трудно определить визуально (на этой стадии водянка лечится с помощью диеты и контролем над потребляемым уровнем воды и соли);
- выраженную – живот увеличился в объеме, но мягкий (на этой стадии асцит тоже хорошо лечится, иногда применяют пункцию, а так от болезни можно избавиться с помощью средств народной медицины и диеты);
- терминальную (наряженную) – переходит в третью стадию со второй очень стремительно при несоблюдении диеты и не своевременном лечении (в животе скапливается жидкость в больших объемах (иногда до 25 литров), применять для лечения нужно лапароцентез в комплексе с приемами народной медицины и диеты.
При водянке рекомендуют соблюдать диету по Ависценне. По его наставлениям больной должен есть не много и заменить суп и борщ простым бульоном, сваренным из курятины (без шкурки), мяса кролика или нежирной телятины. Можно, также, варить его из рыбы, грибов или маслин. К бульону необходимо добавлять петрушку, майоран, сельдерей, корицу, имбирь, фенхель, хмели-сунели. Эти пряности и травы помогают раскрывать закупорки в организме, многие из них, непосредственно, положительно действуют на печень.
Крупы и каши необходимо заменить на орехи (особенно на арахис, фундук и грецкие орехи). Очень полезно орехи комбинировать с медом..
Из сладостей рекомендуется есть только домашнее варенье, желе, зефир.
Из фруктов, можно любые, но только в сушенном виде.
Рекомендованный объем жидкости, который нужно потребить за сутки – не более 1-го литра за сутки.
Вся пища должна быть варенной или приготовленной на пару и обязательно не соленой.
Для того, чтобы повысить эффективность медикаментозной терапии на третьей стадии или излечить асцит первой и второй стадии следует применять рецепты народной медицины:
- Чтобы вышла лишняя жидкость нужно пить мочегонное, но такое, которое не давало бы сильной нагрузки на почки и осложнений. Таким эффектом обладает отвар из сушеных стручков фасоли. Для приготовления 2-х литров отвара потребуется 2 столовых ложек измельченных стручков. Их нужно кипятить на протяжении четверти часа, дать остыть (за это время отвар настоится) и профильтровать. В день нужно пить 300 миллилитров за 3 приема. Для усиления эффекта берите 1 столовую ложку стручков фасоли и столько же рылец кукурузы. Способ приготовления и дозировка – аналогичны.
- Так, как асцит негативно влияет на работу сердца и вызывает различные его патологии, необходимо укреплять сердечную мышцу. Для этого нужно пить отваром из горицвета весеннего. Одну столовую ложку горицвета заливают 400 миллилитрами горячей воды. Отвар стоит готовить перед сном в термосе (так он за ночь настоится). Утром необходимо процедить отвар и выпить 1 столовую ложку. Перерыв между приемами – два часа. Методика приема настоя из горицвета: 3 через 4 (то есть необходимо 3 суток пить отвар каждых 2 часа по 1 ст. ложке, затем 4 суток давать организму отдых). Внимательно следите за дозировкой!
- Настои из петрушки и ее корня помогут восстановить клетки печени. Существует несколько полезных и высокоэффективных рецептов приготовления лечебных средств из петрушки. Первое – возьмите высушите траву петрушки, измельчите, отмерьте 2 столовых ложки и заварите в стакане горячей (обязательно кипяченой) воды. Настаивайте в закрытой посудине или термосе 2 часа, пейте по 100 миллилитров в день за 5 приемов. Второе – возьмите один корень петрушки или ¼ кг сушенной травы, поместите в железную мыску или кастрюльку, залейте литром вскипяченного молока и поставьте на водяную баню на пол часа. Дозировка точно такая же, как и в первом рецепте.
- Хорошо влияет на работу печени тыква. В свой рацион лучше включить тыквенную кашу или просто запеченную тыкву с добавлением корицы и сахара в небольших количествах.
- Сидеть чаще у костра, чтобы выпаривалась лишняя жидкость. Вышеуказанный Ависценн поддерживал эту методику лечения асцита.
- хрен, шпинат, щавель и лук с чесноком;
- бобовые культуры;
- редька и редиска;
- капуста (любого сорта и вида);
- алкогольные напитки, кофе (и все продукты, содержащие кофеин);
- острая, жирная, жаренная, соленая, кислая пища;
- нельзя есть свежеиспеченный хлеб, хлебобулочные изделия, приготовленные из сдобы или слоеного теста;
- супы и борщи, сваренные на жирном бульоне;
- куриные яйца стоит употреблять в ограниченном порядке (за неделю можно съедать максимум 3 яйца, причем варенных или приготовленный из них омлет на пару);
- твердый сыр соленых или острых сортов;
- все полуфабрикаты и консервы;
- перловка, пшено и остальные грубые каши, которые плохо развариваются.
Все эти продукты зашлаковывают организм или мешают работе почек и сердца, желудка, из-за чего лишняя жидкость не может выйти из организма, а, наоборот, задерживается в нем.
источник
В норме в животе человека присутствует небольшое количество серозной жидкости, служащей своеобразной смазкой и защищающей внутренние органы и кишечные петли от трения во время перемещении в процессе функционирования и при перемене положения тела. При некоторых заболеваниях почек, печени, сердца, онкопатологиях злокачественного характера развивается асцит (водянка) вызывающая скопление избыточного объема серозной жидкости в брюшной полости. Однако асцит не является самостоятельной нозологической единицей, это лишь характерный симптом серьезных патологий.
- геморроя и выпадения геморроидальных узлов;
- грыж;
- перитонита;
- желудочно-кишечных кровотечений.
Одним из основных условий диетического рациона является ограничение питьевого режима. Суточная норма выпитой жидкости не должна превышать 1 литра, включая супы и бульоны. При этом необходимо следить за тем, чтобы количество вырабатываемой почками мочи на 0,5 литра и более превышало объем потребляемой влаги, в противном случае ее избыток будет скапливаться в брюшной полости.
Уменьшить объем жидкости помогает снижение до 3-5 граммов в сутки количества соли в пище, так как она способствует задержке влаги в организме. В сложных случаях питание должно стать полностью бессолевым. Нарушение этих правил может привести к развитию отеков и резкому увеличению количества жидкости в брюшине: при высокой степени асцита в животе может скопиться до 25 литров.
Соблюдение диеты позволяет улучшить кровообращение, восстановить процессы метаболизма (обмена веществ), уменьшить давление в брюшной полости, нормализовать функции органов пищеварения, деятельность сердца и сосудов.

Большинство продуктов, за исключением свежих фруктов и овощей, необходимо подвергать термической обработке: отваривать либо запекать. Обжаривание категорически исключается. Важно, чтобы меню при асците брюшной полости было составлено специалистом-диетологом с учетом индивидуальных особенностей, характера и стадии заболевания, физического состояния пациента.
Щадящий режим питания позволяет минимизировать нагрузку на пищеварительные органы, смягчая симптоматику и уменьшая риск скопления избытка экссудативной жидкости в брюшине. Диета играет важную роль, однако она должна применяться только в комплексе с приемом фармакологических препаратов диуретического (мочегонного) свойства. Лечащий врач обязан тщательно контролировать лекарственное лечение и меню пациента, давая необходимые рекомендации. Сам больной также не должен допускать в рационе нарушений, ведущих к развитию осложнений.

- Колбасы, копчености мясные и рыбные, свиное сало, жирные сорта мяса, птицы и рыбы, бульоны на их основе.
- Цельное молоко и творог, сливочное масло, маргарин.
- Консервированные продукты любого вида.
- Блюда быстрого приготовления, гамбургеры, чипсы и т.д.
- Кислые фрукты и ягоды, а также соки из них.
- Шпинат, щавель.
- Грибы в любом виде.
- Капуста, редис, редька, репа, лук, чеснок.
- Бобовые, усиливающие метеоризм – фасоль, горох.
- Газированные напитки.
- Кофе, какао.
- Кондитерские изделия – шоколад, торты, пирожные.
- Сдобные булки, мягкий пшеничный хлеб.
Нежелательны каши из пшена и перловки, поскольку для их полноценного усвоения необходима усиленная работа пищеварительных органов. Яичные белки, считаются при асците условно-разрешенным продуктам – можно съедать не более двух яиц в неделю. Сюда же относится и томатный сок: при почечной недостаточности его употреблять нельзя, а при сердечной – нужно, соблюдая меру.
Арбуз при асцитах, вызванных сердечно-сосудистыми патологиями, также приносит пользу, но при заболеваниях почек, связанных с нарушением выделительной функции, а также при колитах, гастритах и других патологиях желудочно-кишечного тракта его употребление должно быть ограничено.
Особый запрет наложен на любые алкогольные напитки. Их употребление, независимо от крепости, полностью исключается.

- отварная телятина, мясо курицы, индюшки, кролика – лучше, если оно будет рубленным: это облегчит переваривание и усвоение мяса;
- постные сорта рыбы – отваренной на пару либо запеченной в духовке;
- яичный омлет из белка;
- нежирный творог, кефир или йогурт;
- каши из гречневой крупы или овсяных хлопьев, приготовленные на воде либо на молоке, разбавленном водой в соотношении 1 к 3;
- орехи – грецкие, фундук – с медом;
- печеный картофель;
- суп-пюре – томатный, тыквенный, картофельный.
Свежие огурцы относятся к тем овощам, которые разрешены при асците любой этиологии. Можно приготовить огуречный напиток, пропустив очищенный овощ через блендер.
Наиболее распространенным при водянках является диетический стол №10. Его суточная калорийность не должна превышать двух с половиной тысяч калорий, при этом белки составляют не более 90 г, жиры – 70, углеводы – 350.
- Первый завтрак – овсянка, приготовленная на воде или на разведенном молоке. Ее можно заменить паровым омлетом из белка куриных яиц с отварной говядиной, либо нежирным творогом со сметаной. Закончить прием пищи следует чаем с галетным печеньем.
- Второй завтрак – творожный десерт или яблочно-банановое пюре.
- Обед – картофельный суп на овощном бульоне, паровая котлета из курицы или индейки с макаронами или рисом, компот из сухофруктов.
- Ужин – запеченная рыба со свежим огурцом.
На десерт можно выбрать сухофрукты – чернослив, курагу, либо запеченные яблоки, фаршированные творогом. Из кондитерских изделий разрешен зефир – лакомство, приготовленное на основе яичных белков. Вечером перед сном можно выпить 150 г кефира или несладкого йогурта.
При соблюдении медицинских предписаний, правильном образе жизни и грамотно составленной диете пациенты с асцитом могут увеличить период ремиссии на достаточно длительный срок. Однако вывести общее правило невозможно – в каждом случае это будет зависеть от индивидуальных показателей: возраста, характера основного заболевания, сопутствующих патологий.
источник
Асцит (водянка живота) – патология, при которой в животе накапливается избыточная жидкость. Это не самостоятельная болезнь, она возникает на фоне других, более серьезных заболеваний.
Можно сказать, что водянка – это симптом другой самостоятельной болезни. По этой причине диета при асците частично совпадает с принципами питания при других заболевания.
Излишек жидкости в брюшной полости появляется при циррозе печени, злокачественных новообразованиях, тяжелой патологии сердечно-сосудистой системы, проблемах с поджелудочной железой и туберкулезе.

Основные признаки асцита:
- Живот становится огромным;
- Больной сильно набирает вес;
- При ходьбе живот сильно колеблется, что мешает нормально передвигаться;
- Постоянно кажется, что живот лопнет;
- Возникает одышка;
- Отекают ноги;
- Мучает сильная изжога;
- Постоянные болевые ощущения в тазовой области.
Лечить необходимо не асцит брюшной полости, а заболевание, спровоцировавшее его появление. При назначении диеты врач должен изучить и сделать упор на основную патологию.
Одна диета не способна вылечить асцит, но способна облегчить течение болезни.
Больному с асцитом жизненно необходимо строго соблюдать диету. Есть общие правила при скоплении жидкости в животе:
- Полностью запрещена соль;
- Исключить из своего рациона свежий белый хлеб, сдобу;
- Нельзя есть жареное;
- Жирные сорта мяса и рыбы, сало, копченые продукты запрещены;
- Придется отказаться от жирной сметаны (больше 10% жирности), творога (больше 3% жирности), кефира (больше 0% жирности), молока (больше 1,5% жирности);
- Строго запрещается: капуста, редис, редька, репчатый лук, чеснок;
- Сладкое: торты, пирожные, шоколад не рекомендуется употреблять в пищу;
- Также нельзя кофе, колу, другую газировку.
Питание при асците контролируется лечащим врачом. Если больной будет следовать составленной диете, то общее состояние улучшиться.
Из рациона стоит исключить все острое и те продукты, от которых появляется жажда. Жидкость стоит потреблять в умеренном количестве, чтобы уменьшить количество жидкости в животе.
Лечебная диета при асците способна повлиять на развитие осложнений. Она может не дать им развиться. Перитонит, кровотечение и грыжа будут не страшны.
Самостоятельно разрабатывать систему правильного питания не стоит. Желательно прислушаться к рекомендациям по диете и советам специалиста, ведь он имеет полную картину развития заболевания и в случае необходимости, направит на дополнительные обследования.
Диетическое сбалансированное питание – это основная составляющая лечебной диеты, при соблюдении которой у пациента улучшается качество жизни.

Меню у больного водянкой должно быть питательным, содержать необходимое количество белков, жиров и углеводов. Упор нужно делать на овощи, приготовленные на пару, в рационе обязательны крупы. При циррозе печени, сопровождающимся асцитом, диета содержит большое количество белков.
При асците брюшной полости выбирать продукты стоит тщательно. Любое отклонение от прописанной диеты, чревато серьезными последствиями, приводящими к увеличению объема свободной жидкости в животе.
Итак, какие продукты можно употреблять при асците:
- Овощи (кабачки, морковь, баклажаны, свекла, помидоры, тыква);
- Зелень (укроп, сельдерей, петрушка);
- Фрукты, обладающие мочегонным эффектом, следует отдавать предпочтение сухофруктам;
- Ягоды (арбуз, шиповник, клюква);
- Орехи;
- Крупы (рис, гречка, овсянка);
- Черный хлеб, лучше всего в качестве сухарей;
- Мясо диетическое (курица, кролик);
- Рыба;
- Нежирные молочные продукты;
- Масло (оливковое или льняное);
- Напитки (свежезаваренный зеленый чай, цикорий, отвар из шиповника, свежевыжатые соки (огуречный, ананасовый, абрикосовый)).
При водянке брюшной полости есть продукты, которые разрешается изредка употреблять в пищу. Например, телятину. Мясо готовят на пару.
Не чаще 2-3 раз в неделю можно есть яйце (желательно в виде омлета без желтка). Готовить его следует без желтка и на пару.
Один раз в неделю можно съесть зефир и немного желе из фруктов.
Диета разрешает мед, но не постоянно. Мед употребляют в пищу вместе с орехами и сухофруктами. Злоупотреблять сладостями не стоит, так как после сладкого всегда хочется пить, а при асците, в день можно выпивать не больше одного литра жидкости.
При асците питание может быть вкусным, а самое главное пища становится полезной. Стоит помнить, что нужно помимо лечебной диеты принимать лекарственные препараты и строго выполнять все рекомендации врача.
Асцит брюшной полости при онкологии встречается до 50% в зависимости от локализации опухоли. Это такие заболевания, как:
- Рак яичников. Подвержены развитию водянки больше 30% больных;
- Злокачественные образования молочных желез;
- Рак матки;
- Рак желудка, толстой кишки.
Жидкость в брюшной полости при онкологии скапливается вследствие поражения брюшины.
Чаще всего асцитом страдают больные циррозом печени (15-20%) или пациенты с метастазами печени.
У онкобольных большой живот, который причиняет массу неудобств. По мере прогрессирования заболевания, количество жидкости в животе увеличивается. При напряженной форме асцита врачи выполняют лапароцентез и откачивают скопившуюся жидкость. Больному прописывается строгая диета.
Онколог исключает из диеты всю вредную и жирную пищу, советует пить меньше воды.
Ни в коем случае нельзя допустить, чтобы жидкости вообще не осталось. Важно, научиться регулировать ее поступление в организм и брюшную полость. Блюда готовятся на пару, отварные или запеченные. Супы, желательно, вегетарианские, с большим количеством зелени.
Онкобольным с запущенным асцитом, будет полезен стол №5 по Певзнеру. Стоит употреблять: обезжиренный творог с ягодами или сухофруктами, каши, отварное мясо и рыбу, фрукты лучше запекать, как и овощи. Необходимо пить отвары и компоты.
После проведения исследований и постановки точного диагноза, прописывают стол №10. В данной диете полностью отсутствует соль.
- Супы (куриные бульоны, фруктовые (из сухофруктов, ягод, яблок, груш) и овощные (томатный, Минестроне), молочные);
- Сухарики из ржаного хлеба, с разрешения врача возможно употребление пшеничного хлеба;
- Нежирные сорта мяса и рыбы;
- Молочные продукты (рекомендовано не больше 2-3 процентов жирности);
- Омлеты без желтка;
- Овощи (в запеченном виде и на пару);
- Фрукты и ягоды с мочегонным эффектом;
- Вода до 1 литра в сутки.
Диета при асците брюшной полости обязательна. Больным желательно полностью отказаться от мяса и употреблять больше вареной (тушеной) рыбы.
Понедельник
Завтрак – овсяная каша без масла и сахара, зеленый чай.
Обед – овощной суп на курином бульоне, сухарики из черного хлеба, куриная грудка без кожицы.
Полдник – запечённое яблоко, 1-2 чайных ложек меда.
Ужин – картофельное пюре с рыбной котлетой, свежевыжатый гранатовый сок.
Завтрак – обезжиренный творог, кисель из ягод.
Обед – голубцы на пару с курой или индейкой, зеленый чай.
Ужин – обезжиренный кефир с сухарями.

Завтрак – отвар из шиповника, омлет на пару.
Обед – отварное мясо кролика, гречка на гарнир, свежевыжатый сок.
Полдник – овсяное печенье или зеленое яблоко.
Ужин – запечённые овощи, обезжиренный йогурт.
Завтрак – манная каша и чай.
Обед – вегетарианский суп, кусочек мяса, морс.
Ужин – рыба на пару, травяной напиток, сухари.
Завтрак – каша, стакан минеральной воды без газа.
Обед – вареная картошка, кусочек рыбы.
Завтрак – овсяная каша, компот.
Обед – картошка с котлетами из кролика, отвар из шиповника и целебных трав.
Полдник – фрукты или ягоды, кефир.
Воскресенье
Завтрак – запеканка из творога, зеленый чай.
Обед – рис, отварное телячье мясо.
Полдник – морковь или яблоко.
Можно придумать разнообразные вкусные блюда, важно, чтобы они были в списке разрешенных.
При асците рекомендуется правильно и сбалансировано питаться. Диетический прием пищи положительно сказывается на самочувствии больного, уходит отечность, жидкость в брюшной полости скапливается в меньших количествах. Главный принцип – необходимо контролировать питьевой режим и диурез.
источник
Скопление жидкости в брюшной полости, из-за которой происходит увеличение живота, называется асцитом. Это состояние встречается не так уж часто, однако его развитие практически всегда свидетельствует о наличии тяжелого заболевания. Оно может возникать при поражении печени, сердца, почек и ряда других органов. Главное при этом – своевременно определить причину его развития и провести правильное лечение.
В подавляющем большинстве случаев, люди с асцитом – это пациенты с длительным стажем, которые знают о своем больном органе. Однако встречаются случаи, когда это состояние является дебютом болезни. Современную информацию о том, что может стать причиной асцита, современных методиках диагностики и лечения, вы может узнать из данной статьи.
Данное состояние может возникать из-за большого количества разных болезней, однако наиболее часто, причина асцита заключена в одном из трех органов – печень, сердце или почки. Их поражение сопровождается накоплением жидкости по всему организму, в том числе во внутренних органах, под кожей и в брюшной полости. К более экзотичным причинам относят некоторые гормональные расстройства, туберкулез, повреждение лимфатических сосудов и ряд других патологий.
Болезни печени – самая частая причина асцита. Скопление жидкости в полости живота может возникать при поражении ее клеток или из-за сдавления воротной вены.
Печеночные клетки ежеминутно производят большое количество веществ, в том числе альбумины, белки, некоторые витамины (A, E, D, K), «полезный» холестерин, свертывающие кровь вещества и т.д. Белок, производимый печенью, необходим для удержания жидкости в просвете сосудов. Он притягивает на себя воду, благодаря чему, у здорового человека не возникают отеки. При повреждении клеток снижается количество производимого белка, из-за чего жидкость начинает пропотевать через стенку сосудов в ткани и полости (брюшную, грудную, околосердечную и т.д.).
Также причиной асцита может стать сдавление воротной (портальной) вены. Это крупный сосуд, который располагается на задней поверхности печени, в небольшой вырезке. При увеличении органа, вена может сильно сдавливаться, что приводит к повышению давления крови на ее стенки. Из-за этого жидкость «продавливается» через вену и попадает сразу в полость живота.
В таблице ниже описаны заболевания печени, при которых происходит нарушение работы клеток, увеличение органа или все вместе. При развитии асцита, их необходимо исключать в первую очередь.
| Краткая характеристика заболевания | Патологический механизм |
| Гепатиты с кровяным путем передачи (при тяжелом течении) |
- Гепатит B;
- Гепатит C;
- Гепатит D.
- Парацетамол;
- Большинство обезболивающих противовоспалительных лекарств (Ибупрофен, Диклофенак, Кеторолак и другие);
- Хлорпромазин;
- Некоторые противомикробные препараты (рифампицин, тетрациклин, изониазид).
- Первичный билиарный;
- Вторичный (возникающий после других болезней печени);
- Врожденный.
Несмотря на большое количество разнообразных заболеваний печени, поставить правильный диагноз можно по состоянию пациента и результатам некоторых исследований. Каких именно? Информация об этом представлена ниже.
Кровь двигается по организму за счет непрерывной работы сердца и сосудов. При нарушении функций сердечной мышцы – ток крови начинает замедляться, что приводит к ее застою и выходу жидкости в органы и ткани. В первую очередь, отеки возникают на ногах и руках. Однако при выраженной сердечной недостаточности, жидкая часть крови может скапливаться вокруг внутренних органов и в полости живота.
Асцит на фоне сердечнососудистых заболеваний может возникать при:
Повреждении сердечной мышцы. Из-за уменьшения количества работающих клеток и замещения их на соединительную ткань, может возникать недостаточность органа. К повреждению могут приводить:
- любые формы ишемической болезни сердца, в том числе инфаркт и стенокардия;
- инфекции (эндо-, пери- и миокардиты);
- аутоиммунные заболевания (красная волчанка, склеродермия и другие);
- амилоидоз – нарушение обмена в организме, из-за которого в стенках органов происходит отложение патологичного белка (амилоида);
- травмы и ранения органа.
Перегрузке отделов сердца. Некоторые заболевания приводят к возникновению повышенного давления на стенки органа и их растяжению. Такая перегрузка может возникать вследствие задержки крови в желудочках/предсердиях или при повышенном давлении в сосудах. Причиной перегрузки могут служить:
- Гипертоническая болезнь, при позднем начале терапии или неправильном лечении. После постановки диагноза, пациенту необходимо постоянно принимать препараты, снижающие давление, и периодически посещать участкового терапевта (1 раз в год). При утрате контроля над течением патологии (при постоянно-повышенном давлении) – необходимо повторно обратиться к доктору;
- Артериальные гипертензии, которые могут возникать при гормональных нарушениях (синдроме Иценко-Кушинга, гипертиреозе и т.д.), поражении почечной ткани, повреждении отделов головного мозга;
- Врожденные и приобретенные пороки, такие как незаращенная межжелудочкавая/межпредсердная перегородки, стенозы или недостаточности клапанов, стеноз или коарктация (расширение) аорты и другие.
Кардиомиопатиях. Это группа генетических заболеваний, при которых нарушается строение стенки сердца. Существует два варианта – либо она становиться слишком толстой (гипертрофическая форма), либо истончается (дилатационная форма).
Сердечная недостаточность – это состояние, требующее правильного и своевременного лечения. Развитие асцита при патологии сердца всегда является неблагоприятным признаком, свидетельствующим о недостаточном объеме терапии или тяжелом течении болезни.
Данный орган выполняют большое количество функций, одна из которых — удаление лишней жидкости и токсинов из организма. В течение суток, почки фильтруют около 180 литров крови. При поражении почечной ткани этот процесс нарушается, что приводит к накоплению жидкости в различных частях организма: на ногах и руках, на лице, в полостях живота, сердца и во внутренних органах.
Усугубляет данное состояние постоянные потери белка с мочой, которые возникают из-за разрушения почечного фильтра. Так как белка в кровеносных сосудах становиться меньше – артерии и вены не могут удержать всю жидкую часть крови. В результате отеки становятся еще больше и распространяются по всему организму.
Далеко не каждая болезнь почек может вызвать такую задержку жидкости. К разрушению почечной ткани и нарушению процесс фильтрации чаще всего приводят следующие патологии:
- Гломерулонефрит. Под этим термином понимают целую группу заболеваний, которые объединяет несколько признаков. Первый – они практически всегда приводят к разрушению почечного фильтра и вынуждают человека использовать гемодиализ (на завершающей стадии). Второй – гломерулонефриты это аутоиммунные болезни, которые развиваются из-за «ошибки» защитных систем организма. В результате клетки крови начинают атаковать и разрушать здоровые клетки почек;
- Тубулоинтерстициальный нефрит (сокращенно – ТИН). Это заболевание, при котором отмирают компоненты почечного фильтра (канальцы). Чаще всего, оно возникает после отравления различными токсинами, в том числе тяжелыми металлами, лекарствами, метанолом и другими вещества. Также случаи развития ТИНа были отмечены после тяжелых вирусных заболеваний, радиационного облучения, на фоне рака любого органа;
- Диабетическая нефропатия. Диабет – это не просто повышенный уровень глюкозы в крови. Это тяжелая болезнь, которая постепенно поражает весь организм, в том числе почки. При отсутствии адекватного лечения и постоянного контроля сахара, почечный фильтр начинает медленно и необратимо разрушаться, что может приводить к распространенным отекам и асциту;
- Врожденные пороки почек. Поликистоз, недоразвитие почечной ткани, отсутствие (агенезия/аплазия) почки – все эти состояния могут стать причиной задержки жидкости в организме больного;
- Системные заболевание. Красная волчанка, узелковый периартериит, ревматоидный артрит, системная склеродермия – это редкие, но тяжелые заболевания, повреждающие соединительные ткани человеческого организма, в том числе и почек;
- Гипертоническая болезнь. Постоянно повышенное давление негативно сказывается на работе всех органов, но в первую очередь на сердце и почках. Гипертония, которая не лечится или лечится неправильно, неизбежно приводит к сморщиванию почек и нарушению их функций.
Запущенные заболевания почек практически всегда протекают тяжело. При этом асцит является только одним из многих симптомов. У таких пациентов развиваются отеки по всему телу, ухудшается самочувствие, работа сердца, мозга и других органов.
Исключив наличие заболеваний почек, сердца и печени, как возможных причин, необходимо приступать к оценке состояния других органов. Проблема может скрываться в нарушенном оттоке лимфатической жидкости, снижении функции щитовидной железы или повреждении брюшины. В частности, скопление жидкости в брюшной полости может возникать при перечисленных ниже заболеваниях:
- Канцероматоз брюшины. Данным термином обозначают разрастание раковых клеток по брюшине – оболочке, покрывающей петли кишечника. Как правило, источником патологических клеток является другой орган в животе, пораженный злокачественной опухолью (раком или саркомой);
- Туберкулез брюшины или брыжеечных лимфоузлов. Вопреки распространенному мнению, эта инфекция может поражать не только легкие, но и любые другие органы. После развития болезни, палочки Коха могут оседать и развиваться по всему организму, в том числе и в полости живота;
- Выраженный гипотиреоз. Снижение функции щитовидной железы и дефицит ее гормонов может приводить к развитию выраженных отеков по всему телу. Не является исключением и брюшная полость, в которой может скапливаться значительное количество жидкости;
- Лимфостаз в области живота. Сужение или закупорка лимфатических сосудов является одной из причин развития асцита. Данная патология может возникать из-за сдавления их опухолью, при некоторых паразитарных заболеваний (например, филяриатозе), после хирургических операций на животе и применения лучевой терапии.
Скопление жидкости в брюшной полости бывает определить совсем непросто. Увеличение живота может возникать не только при асците, но и при панкреатите, парезе кишечника, кишечной непроходимости, беременности и ряде других состояний. Поэтому важно уметь отличить свободную жидкость в животе от его вздутия, скопления каловых масс, увеличения других органов и т.д. Для этого можно использовать следующие простые приемы:
- Положить руки на боковые поверхности живота. После этого одной рукой слегка толкнуть живот 2-3 раза. Если вторая рука почувствовала плеск жидкости или ее движение, то, скорее всего причиной увеличения живота является асцит;
- Оценить форму живота в двух положениях: стоя и лежа. Если у человека сохраняется округлая форма живота и он несколько отвисает вниз, пока он стоит, но в положении лежа живот словно «растекается» и уплощается – следует подозревать наличие жидкости.
Также, помимо непосредственного изменения живота у больного могут возникнуть ряд других симптомов асцита брюшной полости, из-за скопления жидкости и повышения внутрибрюшного давления. К наиболее частым из них относятся:
- Затруднение дыхания, в том числе появление одышки или влажного кашля;
- Частые позывы на мочеиспускание;
- Развитие запоров;
- Постоянная слабость и снижение работоспособности.
Однако следует заметить, что гораздо проще и лучше будет диагностирована болезнь, если человек с внезапно увеличившимся животом обратиться к доктору. Он сможет более достоверно осмотреть, прощупать и «простукать» брюшную стенку и, при необходимости, направит пациента на дообследование или в стационар.
В первом разделе, было приведено огромное количество причин данного состояния. Чтобы предположить больной орган и определить наиболее вероятное заболевание, имеющееся у человека, необходимо комплексное обследование. Оно должно начинаться с тщательного выяснения всех жалоб и возможных вредных факторов, а заканчиваться проведением специализированной диагностики. Ниже, мы опишем принципы проведения данной диагностики и способы выяснения истинной причины асцита.
Чтобы определить пораженный орган, необходимо в первую очередь выяснить – нет ли у человека специфических симптомов, указывающих на заболевание сердца, почек, печени, лимфососудов и т.д. Проявления этих болезней могут быть достаточно разнообразны, однако для них характерны некоторые общие черты. Наиболее характерные из них, которые помогают поставить диагноз, описаны в таблице:
Располагаются по всему телу, обязательно есть на ногах. В большинстве случаев, плотные на ощупь, холодные.
Кожа над отеками чаще бледная или приобретает синеватый оттенок.
Постоянно повышенное артериальное давление;
Наличие одышки, которая появляется/усиливается при нагрузке.
- Только асцит. Характерно для начальных стадий цирроза печени;
- Распространенные отеки. Мягкие на ощупь, кожа над ними не изменена (за исключением живота). Возникают при тяжелом поражении органа.
Появление на животе увеличенных и четко контурируемых вен. Их образно сравнивают с «головой медузы»;
Возможно развитие повышенной кровоточивости (легкое формирование синяков, носовые кровотечения и т.д.);
Возможно наличие тупой постоянной боли, низкой интенсивности, в правом подреберье.
Характерна выраженная слабость, сонливость и низкая работоспособность;
Если болезнь протекает длительно – увеличивается вес, выражение лица становится одутловатым.
Следующим этапом диагностики, после внимательного опроса и осмотра пациента, является сдача анализов и проведение инструментальных обследований, таких как УЗИ, рентген и т.д. В большинстве случаев, именно эти методы позволяют установить окончательный диагноз и выяснить причину развития болезни.
Независимо от специфичности симптомов и уверенности врача в конкретном диагнозе, каждому пациенту проводят ряд исследований. Почему это необходимо? Болезни часто маскируются друг под друга – красная волчанка может скрываться под маской гломерулонефрита или гипертиреоз «притворяться» гипертонической болезнью. Таких примеров можно привести много, именно поэтому для лечения асцита брюшной полости необходимо обращаться к доктору и проходить все необходимые обследования. Это улучшит качество терапии и вероятность выздоровления.
Назначения на различные обследования выписываются, в зависимости от предположений врача. На данный момент не существует универсального анализа, который смог бы самостоятельно определить причину накопления жидкости. Для оценки работы каждой системы рекомендуются определенные исследования. Какие именно – описано ниже.
| Необходимые инструментальные обследования | |
| Сердце или сосуды | Клинический анализ крови: |
- СОЭ – увеличение показателя может свидетельствовать о воспалительном заболевании (эндокардит, миокардит, перикардит, системные заболевания и т.д.);
Норма: менее 10 мм/час у женщин
- Лейкоциты – увеличение количества клеток также является признаком воспалительного процесса;
- Эритроциты – уменьшение показателя свидетельствует о наличии анемии. Это заболевание, которое приводит к дефициту кислорода в тканях и более тяжелому течению сердечно-сосудистых болезней.
Норма: у женщин: 4,0-5,2*10 12 клеток/л
у мужчин: 4,3-5,6*10 12 клеток/л
- Гемоглобин – уменьшение его содержания является еще одним признаком анемии.
- СРБ – увеличение показателя часто является признаков инфекции или системного заболевания (волчанки, склеродермии, ревматоидного артрита и т.д.).
- Холестерин – общий холестерин, ЛПНП, ЛПВП отражают состояние жирового обмена в организме человека. Их увеличение часто является признаком образования бляшек на стенке артерий.
- ЛПНП – это «вредный» холестерин, который является основной причиной сужения протока артерий, развития ишемической болезни, инфарктов, инсультов и других сосудистых катастроф.
- ЛПВП – это «полезная» фракция жиров, которая включает в себя фосфолипиды и снижает содержание холестерина в крови. Снижение ЛПВП – признак развивающегося атеросклероза.
- Глюкоза – данный показатель позволяет оценить наличие/отсутствие предиабета и диабета.
- Предсердный натрий-уретический пептид. Это наиболее современный и достоверный показатель для оценки функции сердца. Его снижение наблюдается при заболеваниях, которые приводят к сердечной недостаточности.
Норма: 20-77 пг/мл
- Электрокардиография (ЭКГ) – наиболее простой метод, позволяющий определить вид поражения сердца. Снятие ЭКГ занимает несколько минут и не требует от пациента какой-либо подготовки;
- Холтеровское мониторирование ЭКГ – способ регистрации электрокардиограммы в течение 24-х часов. Используется для обнаружения скрытых нарушений ритма у пациента. Проводится следующим образом: пациенту на шею вешается небольшой прибор (размером с мобильный телефон) и подключаются электроды. На следующий день холтер снимается и подключается к компьютеру. После чего доктор анализирует полученные данные;
- Эхокардиография (УЗИ сердца) – оптимальный метод исследования, для определения увеличения (гипертрофий и дилатаций) отделов сердца, кардиомиопатий, воспалительных заболеваний. Метод менее доступный в небольших городах, чем ЭКГ, однако также простой, быстрый и не требующий подготовки.
- СОЭ и лейкоциты. Увеличение данных показателей часто наблюдается при гепатитах различного происхождения и системных заболеваниях (в том числе при волчанке, первичном склерозирующем холангите и других).
- СРБ – частый признак воспалительных заболеваний печени (гепатитов) и аутоиммунных заболеваний;
- Холестерин, ЛПНП, ЛПВП – уменьшение данных веществ в крови свидетельствует о снижении функций печени. Как правило, такие изменения отмечаются при циррозе;
- Билирубин – по количеству данного вещества можно судить о состоянии печени. Увеличение общего билирубина и его прямой (связанной) фракции – признак разрушения печени и гепатитов, болезни Вильсона-Коновалова, синдрома Рея. Увеличение непрямого билирубина – признак развивающегося цирроза печени.
Норма: общего билирубина – менее 17 мкмоль/л
прямой фракции: 1,7-5,1 мкмоль/л
непрямой фракции: 3,4-12 мкмоль/л
- Трансаминазы (АЛТ, АСТ) – кратное повышение данного показателя практически всегда является признаком повреждения печени.
- Общий белок – еще один показатель, отражающий работу печени. Его снижение, как правило, является признаком цирроза.
- Анализ на церулоплазмин – данное исследование необходимо пациентам, у которых доктор подозревает болезнь Вильсона-Коновалова. При наличии данного заболевания, уровень церулоплазмина будет снижен.
- Анализ на гепатиты – рекомендуется всем пациентам, у которых есть признаки повреждения печени. Исследование позволяет подтвердить/исключить наличие вирусных гепатитов В, С, В или их сочетания.
- УЗИ – ультразвуковое исследование помогает достоверно определить изменение размеров печени, состояние желчных протоков и консистенцию органа;
- Компьютерная томография (КТ) – оптимальный способ диагностики опухолей печеночной ткани и появления в ней инородных тел (например, паразитов-эхинококков);
- Фиброскан – один из лучших методов диагностики цирроза, позволяющий определить структуру, плотность и эластичность тканей органа, без каких-либо надрезов или проколов кожи;
- Биопсия печени – используется для подтверждения диагноза цирроза или рака. Позволяет точно определить структуру печеночных клеток, однако требует прокола кожи пациента и забора небольшого кусочка тканей печени.
- СОЭ – отмечается повышение при воспалительных заболеваниях (гломерулонефритах, ТИН, красной волчанке и т.д.).
- Плотность мочи – снижение плотности нередко отмечается при выраженном повреждении почечной ткани.
- Белок, глюкоза – появление этих веществ в моче свидетельствует о повреждении почечного фильтра.
Норма: белка в моче – менее 0,033 г/л
глюкозы в моче — отсутствует
- Клетки крови – в большинстве случаев, появление в моче эритроцитов или лейкоцитов является признаком повреждения органа. Это характерно для гломерулонефритов, ТИН, диабетической или волчаночной почки и ряда других патологий.
Норма: эритроцитов – до 2 в поле зрения
лейкоцитов – до 5 в поле зрения
- Определение суточного белка в моче – один из наиболее информативных анализов, который позволяет достоверно оценить потери организмом белка и выяснить возможную причину отеков.
Норма: при отсутствии тяжелой физической нагрузки – до 80 мг/сут
после интенсивной нагрузки – до 240 мг/сут
- Проба Нечипоренко – один из наиболее простых и эффективных методов для определения гломерулонефрита. Чтобы выполнить это пробу, достаточно один раз (утром) сдать мочу на анализ. Результат, как правило, будет готов через 1-2 дня.
Норма: лейкоцитов – до 2000/1 мл
- Проба Зимницкого – сложная, но информативная проба, которая позволяет оценивать состояние почечных тканей. Сбор анализа происходит в течение 24 часов – каждые три часа пациент мочится в емкость, после чего, все 8 емкостей доставляют в лабораторию.
- УЗИ – достаточно посредственный метод для оценки состояния органа. Ультразвуковое исследование позволяет определить изменение размеров органа, наличие некоторых камней, выпота в капсуле почки и ряд других параметров. С помощью УЗИ нельзя оценить состояние почечного фильтра и, соответственно, невозможно подтвердить наличие гломерулонефрита, амилоидоза, ТИН, диабетической нефропатии и ряда других заболеваний.
- Доплерография – способ оценки проходимости почечных артерий и, соответственно, количества поступающих к тканям питательных веществ;
- КТ – лучший способ обнаружения камней и опухоли в данном органе;
- Биопсия почки – единственный метод установления диагноза «гломерулонефрит». Также используется для подтверждения наличия рака или других онкологических заболеваний.
- ТТГ – данный гормон позволяет определить, насколько снижена функция щитовидной железы. Как правило, чем больше тиреотропного гормона вырабатывает головной мозг – тем хуже щитовидка выполняет свои функции.
- Т3, Т4 – данные гормоны вырабатываются щитовидной железой, и также позволяют определить ее состояние. О наличии болезни свидетельствует снижение количества Т3, Т4.
Норма Т3: 70,3-204,5 нг/дл (1,08-3,14 нмоль/л)
УЗИ с доплерографией – используется для оценки размеров железы, ее структуры и консистенции.
Другие методы инструментальной диагностики используются достаточно редко. При необходимости, доктор может также рекомендовать сцинтиграфическое обследование, компьютерную томографию или биопсию.
- СОЭ – характерно превышение нормы.
- СРБ – отмечается увеличение показателя.
Диаскин-тест – это наиболее информативный из лабораторных анализов тест на туберкулез. Он представляет собой усовершенствованную и высокоспецифичную пробу манту. В предплечье, строго внутрикожно вводится специальный препарат. После чего образуется небольшой пузырек, состояние которого оценивается через 3-е суток.
О наличии туберкулеза свидетельствует покраснение и увеличение пузырька более чем 14-ти мм в диаметре.
- Обзорный рентген легких и живота;
- Компьютерная томография;
- Лапароцентез — метод забора внутрибрюшной жидкости, для определения ее состава;
- Пункция лифоузлов.
Мероприятия по устранению асцита можно условно разделить на 2 группы. Первая направлена на удаление жидкости из брюшной полости с помощью медикаментов и небольших оперативных вмешательств. Вторая – на лечение заболевания, ставшего причиной асцитой. Этот процесс, как правило, намного более сложный и длительный.
В некоторых случаях (например, при циррозе, гломерулонефрите, кардиомиопатии и т.д.) полностью избавиться от заболевания невозможно, однако можно контролировать его течение. Как это сделать? Индивидуальную терапию, при необходимости, подбирает лечащий врач. Мы же опишем общие принципы терапии заболеваний.
На данный момент, существуют рекомендации национальных ассоциаций докторов, которым придерживаются врачи. Они включают в себя определенный алгоритм, посредством которого можно эффективно и безопасно устранить асцит. Данный алгоритм включает следующие положения:
Госпитализация. Лечение необходимо проводить в стационаре больницы 4-м группам пациентам:
- С дебютом заболеванием;
- При неэффективности терапии в домашних условиях;
- При большом объеме жидкости в животе;
- При развитии осложнений (нарушении сознания, снижение функций почек, падении давления и т.д.)
Режим. В течение первой недели, важно соблюдать постельный режим, так как в горизонтальном положении улучшается выведение избыточной воды и натрия, облегчается приток крови к почкам;
Питание. Необходимо ограничивать поступление соли (хлорида натрия), так как 1 г натрия притягивает на себя 250-300 мл воды. Чем больше его поступает в кровь – тем больше воды задерживается в организме. На время сохранения асцита, не рекомендуется солить пищу. После выведения жидкости использовать соль во время готовки разрешается, однако не следует дополнительно досаливать еду;
Водный режим. При отсутствии повышенной температуры (более 37,5 о С), следует снизить потребление напитков до 1 литра/сутки;
Мочегонные лекарства. В большинстве случаев, начинать устранение жидкости необходимо именно с этих препаратов. Существует два основных вида диуретических средств, которые используют при асците. Выбор между ними делает лечащий врач, в зависимости от причины болезни. Это очень важный нюанс, так как назначение неправильного лекарства может привести к тяжелой сердечной недостаточности, отравлению человека и смерти. Ниже перечислены наиболее часто используемые препараты:
- Петлевые диуретики: Фуросемид, Торасемид. Это достаточно сильные препараты, способные удалять большой объем жидкости из организма. Однако вместе с водой, они выводят жизненно-необходимые электролиты – калий и натрий. Поэтому при заболеваниях, которые протекают с дефицитом этих ионов (например, тяжелая печеночная недостаточность), петлевые диуретики используются с большой осторожностью;
- Калий-сберегающие мочегонные средства: Спиронолактон, Эплеренон, Канреонат. Данная группа действует более деликатно и не приводит к значительным потерям жидкости и ионов. Напротив, они задерживают в организме калий. Поэтому эти диуретики противопоказаны при беременности и болезнях, протекающих с нарушением выделения электролитов (например, почечная недостаточность).
Лапароцентез. Пункция брюшной полости при асците выполняется только в 2-х случаях:
- При скоплении в брюшной полости большого объема жидкости. Такое состояние называют «напряженный асцит». Если не удалить часть воды из живота и не снизить внутрибрюшное давление, у пациента может произойти сдавление внутренних органов, нарушиться работа легких и сердца;
- При неэффективности фармакопрепаратов.
В большинстве случаев, лапароцентез занимает немного времени – около 10 минут. Одномоментно, хирург может удалить до 2-4 литров. Устранять сразу весь асцит нельзя, так как это может привести к падению давления и вызвать у пациента шоковое состояние. Сразу после процедуры, необходимо провести внутривенное вливание препаратом альбумина. Этот раствор поможет удержать воду в пределах кровеносного русла и профилактирует повторное накопление жидкости в животе.
Помимо удаления избытков воды из организма, необходимо также предотвратить повторное ее накопление. Для этого необходимо провести полноценную терапию основного заболевания. В зависимости от пораженного органа, пациент направляется к доктору определенного профиля: гастроэнтерологу, кардиологу, нефрологу, онкологу, фтизиатру и т.д. Только лечащий доктор может учесть все необходимые нюансы и подобрать оптимальное решение. Мы же можем описать только общие принципы, которым необходимо придерживаться во время проведения терапии.
В 80% случаев, асцит возникает из-за цирроза печени, который развился на фоне вирусного гепатита В, С или их комбинации. Так как эти заболевания долгое время себя никак не проявляют, большая часть печеночных клеток успевает разрушиться. На ее месте вырастает соединительная ткань, которая сдавливает полую вену и способствует выходу жидкости через ее стенки. Другие болезни приводят к асциту достаточно редко.
Наибольшее значение в лечении болезней печени, является устранение вредных факторов:
- Если у пациента присутствует вирусный гепатит – необходимо проведение специальной противовирусной терапии;
- При развитии аутоиммунного гепатита, билиарного цирроза или склерозирующего холангита — используются глюкокортикостероиды или иммуносупрессанты;
- При наличии синдрома Бадда-Киари – необходимо восстановить проходимость сосудов печени, с помощью медикаментов (фибринолитиков и антикоагулянтов) или операцией.
Помимо специфического лечения, таким больным обязательно назначаются гепатопротекторы, которые защищают сохранившиеся печеночные клетки. К ним относятся:
- Препараты Урсодезоксихолевой кислоты: Урсосан, Урсофальк, Урсодез, Эксхол;
- Фосфолипиды: Эссенциале Форте, Резалют, Эссливер, Антралив.
Чтобы определиться с наиболее подходящей для вас схемой терапии, необходимо обратиться к гастроэнтерологу. Только врач может выбрать наиболее подходящие препараты и правильно провести лечение заболевания. Заниматься самолечением опасно – это может привести не только к ухудшению самочувствия, но и значительно уменьшить продолжительность жизни.
В лечении сердечных заболеваний есть несколько направлений терапии, которые помогают устранить симптомы болезни, улучшить состояние сердечной мышцы и увеличить продолжительность жизни человека. К ним относятся борьба с повышенным давлением и избыточных количеством холестерина крови, профилактика образования тромбов при аритмиях и защита сердца от неблагоприятных факторов.
Чтобы осуществить все эти задачи, необходим комплексный подход и совместная работа пациента и доктора. Как правило, лечение включает в себя следующие компоненты:
| Цель рекомендаций | ||
| Диета |
|
|
| Изменение образа жизни |
|
|
| Ингибиторы АПФ/блокаторы рецепторов ангиотензина (БРА) | Ингибиторы АПФ: |
- Валсартан;
- Ирберсартан;
- Лозартан;
- Кандесартан;
- Телмисартан.
- Они деликатно снижают давление, предотвращая разрыв и травмы артериальных сосудов;
- Только ингибиторы АПФ и БРА обладают защитным эффектом на сердце. В ходе многочисленных исследований доказано, что они увеличивают продолжительность жизни больных и профилактируют развитие осложнений: инфарктов, инсультов, тяжелой ишемической болезни и т.д.
- Гидрохлоротиазид
- Ацетазоламид;
- Спиронолактон
- Торасемид.
- Метопролол;
- Бисопролол;
- Карведилол.
Блокаторы калиевых каналов:
Блокаторы кальциевых каналов:
Бета блокаторы (перечислены выше)
- Аторвастатин;
- Розувастатин;
- Симвастатин;
- Флувастатин.
Фибраты – рекомендованы при большом уровне триглицеридов:
- Фенофибрат;
- Ципрофибрат;
- Безафибрат.
- После сосудистых осложнений препаратами выбора являются комбинации ацетилсалициловой кислоты с магнием (КардиоМагнил, ТромбоМаг, Тромбитал);
- Для лечения аритмий используются Варфарин, Дабигатран, Ривароксабан, Апиксабан.
Следует еще раз отметить, что окончательную схему терапии определяет лечащий доктор. Он может ее корректировать на свое усмотрение, в зависимости от вида и тяжести патологии, состояния организма больного. Однако общие принципы лечения, которым необходимо придерживаться, были описаны выше.
Лечения хронических болезней почек, которые могут стать причиной асцита, практически всегда сложный и длительный процесс. В зависимости от конкретного вида заболевания, решается вопрос о необходимости назначения гормонов-глюкокортикостероидов, проведения операции по коррекции пороков, постоянного гемодиализа или другого лечебного мероприятия. Однако общие принципы терапии данных патологий едины. К ним относятся следующие рекомендации:
- Ограничение соли. Так как при нарушении почечных функций нарушается выведение электролитов, прием даже небольшого количества соли может привести к задержке жидкости и повышению артериального давления. Максимально допустимая доза при данных заболеваниях – не более 1 г/сут. Такого количества можно достичь, употребляя пресную пищу и неподсоленные напитки;
- Отказ от алкоголя и курения;
- Поддержание достаточного диуреза. При хроническом повреждении органа, у человека в крови начинают накапливаться токсичные вещества. Именно они приводят к нарушениям сна, постоянной слабости, снижению работоспособности и плохому самочувствию. Поэтому важно регулярно использовать мочегонные средства, для улучшения выведения «шлаков»;
- Регулярный контроль токсических веществ в крови. Это мероприятие помогает предотвратить развитие тяжелых осложнений, таких как повреждение мозга (энцефалопатия);
- Уменьшение воспалительного процесса. При аутоиммунных заболеваниях, таких как гломерулонефрит, красная волчанка, ревматоидный артрит, необходимо снижать иммунные функции организма. За счет этого, почечные ткани будут повреждаться значительно меньше. Как правило, для этой цели используют гормоны-глюкокортикостероиды (Преднизолон, Дексаметазон) или препараты иммуносупрессанты (Сульфасалазин, Метотрексат);
- Прием нефропротекторных препаратов. Ингибиторы АПФ и БРА помимо защитного действия на сердце, обладают аналогичным действием на почки. Улучшая состояние их микрососудов, они профилактируют их дальнейшее повреждение и отдаляют от пациента гемодиализ.
Большинство заболеваний, которые способны вызвать накопление жидкости в полости живота, являются хроническими и практически неизлечимыми. Несмотря на это, человек может контролировать их течение с помощью адекватного лечения. Перечисленные выше рекомендации – один из компонентов такого лечения, которое позволяет замедлить повреждение почек и увеличить продолжительность жизни.
Это достаточно сложный вопрос. Удалить жидкость, в большинстве случаев, не представляет сложности. Эта процедура проводится по принципам, описанным выше. Однако устранить злокачественную опухоль значительно труднее. При 1-2 стадии, возможно проведение хирургического лечения с последующим курсом специальной терапии. При поздних стадиях единственным выходом является химиотерапия, которая эффективна далеко не всегда.
Данные препараты обладают побочным действием, в виде снижения иммунитета. Это облегчает проникновение инфекции в организм. Однако без использования данных медикаментов, может произойти разрушение жизненно-важного органа, что неизбежно закончиться смертью. Польза от гормонов и иммуносупрессантов выше, чем риск.
Это единичные случаи, которые встречаются в практике врача крайне редко. Лечебная тактика определяется индивидуально для каждого из пациентов. При наличии паразитарного заболевания, врачи предпочитают использовать фармакопрепараты. При сдавлении лимфатического сосуда извне или при неэффективности медикаментозной терапии – требуется хирургическая операция.
Однозначно нет. Асцит – это признак далеко зашедшего заболевания одного из внутренних органов. Каждому человеку, который подозревает у себя данную патологию, настоятельно рекомендуется обратиться в больницу к терапевту.
Удаление жидкости из живота проводится по принципам, описанные выше. Одновременно с этими мероприятиями, доктора стараются поддержать функцию щитовидной железы, с помощью препаратов Тироксина.
Каждый случай индивидуален и зависит от конкретного заболевания. Поэтому адекватный прогноз может сделать только ваш лечащий врач.
источник