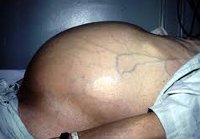
Гинекологи тоже могут ошибочно интерпретировать рак яичников, длительно наблюдая больных и не прибегая к радикальному лечению.
Наличие асцита чаще указывает на запущенность опухолевого процесса, хотя этот симптом сопровождает развитие и некоторых доброкачественных опухолей придатков матки — например, при синдроме Мейгса (асцит и гидроторакс при фиброме или текоме яичников). Гинекологи должны об этом знать, чтобы ошибочно не считать больных с асцитом инкурабельными или не использовать химиотерапию без морфологического подтверждения малигнизации. Надо своевременно прибегать к хирургическому лечению. После удаления опухоли гидроторакс и асцит быстро исчезают.
Для иллюстрации привожу историю болезни пациентки Б. с текафибромой яичника, клинически проявлявшейся признаками полисерозита: скоплением выпотной жидкости в плевре, перикарде, брюшной полости (см. Случаи из практики).
Ошибка врача в том, что он в связи с менометроррагией у больной в постменопаузе, пытался выявить злокачественную опухоль эндометрия. Ориентировался на результаты гистологического исследования соскоба слизистой оболочки полости матки, которые исключили патологию.
Вероятно, врач в должной мере не владел влагалищно-прямокишечным исследованием. Свидетельством тому — выписка из истории болезни, в которой нет упоминаний об опухоли в малом тазу. В действительности же при влагалищном и ректальном исследованиях определялось образование, представляющее вместе с маткой общий конгломерат, который заполнял полость малого таза и по своей природе оказался гормонопродуцирующей опухолью. Повышенное содержание эстрогенов в крови продуцировалось опухолью и объясняло менометроррагию.
Неправильная трактовка заболевания породила такую же тактику ведения пациентки, что привело к критическому состоянию, связанному со скоплением жидкости в плевре, перикарде и брюшной полости.
Чтобы избежать подобных ситуаций, при малейшем сомнении в правильности диагноза необходимо проводить дополнительные исследования. В случае с больной Б. предположительную информацию о гормонопродуцирующей опухоли дало кольпоцитологическое исследование влагалищного мазка, показавшее у женщины в постменопаузе IV степень эстрогенной насыщенности. Ошибка в диагнозе могла стоить человеку жизни, поскольку полисерозит прогрессировал и привел к нарушению сердечно-сосудистой деятельности.
В изданных монографиях и руководствах проблема асцита рассматривается неполно, и у многих врачей нет навыка в распознавании этой патологии. Они больше осведомлены о том, что частыми причинами асцита являются заболевания сердца, почек либо алиментарная дистрофия в ее отечной форме. Правда, гинекологи информированы, что асцит бывает связан с распространенной формой рака яичников, желудка и других злокачественных новообразований. Но с различными, редко встречающимися доброкачественными опухолями яичников, проявляющимися асцитом, они знакомы в меньшей степени. При фибромах и текомах довольно часто (в 40% случаев) развивается картина полисерозита. Выпотная жидкость накапливается в брюшной полости, плевре, сумке перикарда, определяя тяжесть заболевания. Кстати, опухоль яичника при этом может быть небольшой и выявляться только после эвакуации асцитической жидкости.
Триада симптомов — асцит без обнаружения в нем злокачественных клеток, плеврит и опухоль яичников — получила название синдрома Мейгса. Он описан в основном в специальной онкологической литературе, не всегда доступной для гинекологов общей лечебной сети; отсюда их недостаточная информированность.
В распознавании синдрома Мейгса важное значение имеет гинекологическое исследование после удаления асцитической жидкости, в которой цитологически нет опухолевых клеток. При таком исследовании определяется односторонняя опухоль мягковатой консистенции, легко смещаемая, безболезненная, расположенная в месте проекции придатков матки. Но без морфологического исследования диагноз синдрома Мейгса только предположительный, т. к. асцит и плеврит в сочетании с опухолью яичника — в ряде случаев признаки рака данной локализации.
Следовательно, установление дифференциального диагноза у больных с асцитными формами опухолей яичников, определение их доброкачественного или злокачественного характера, должно стать правилом для врача, планирующего лечение. Решающую роль здесь играет морфологическое исследование. При подтверждении синдрома Мейгса показано хирургическое лечение. При асцитных формах опухолей яичников, проявляющихся диссеминацией по париетальным и висцеральным листкам брюшины, лечение на первом этапе предпочтительнее начинать с химиотерапии. Если же врач не стремится к морфологической верификации диагноза, то ошибочное назначение химиотерапии чревато наслоением миелодепрессивного и токсического действий противоопухолевого препарата на общее состояние больной, которое и без того ослаблено из-за опухолевой интоксикации.
Сам по себе асцит не является синонимом злокачественности, хотя его присутствие настораживает, вызывая подозрение на раковое поражение. Асцит сопутствует и некоторым видам доброкачественных опухолей яичников. Поэтому в случае выявления его и полисерозита необходимо провести дифференциальный диагноз между раком яичников и синдромом Мейгса. При этом важно учитывать, что объем асцитической жидкости, размер овариальной опухоли и общее состояние больных не всегда пропорциональны. Нередко большая опухоль затрудняет поиск сопутствующего ей асцита, симулирует его, а иногда значительное накопление асцитической жидкости маскирует наличие небольших размеров доброкачественной или злокачественной опухоли яичника, как у больной Д. (см. Случаи из практики). В ее ситуации гигантская киста яичника симулировала картину асцита.
Характерный симптом у больных с псевдомуцинозными кистами яичников — увеличение живота и ощущение в нем тяжести. Живот увеличивается за счет не асцитической жидкости, а опухоли.
Псевдомуцинозные опухоли — «великаны» среди новообразований яичников. Они многокамерны. При истончении передней брюшной стенки, из-за ее перерастяжения опухолью, можно видеть отдельные камеры наподобие бугристых образований, составляющих гигантскую опухоль.
Главный отличительный признак кисты от асцита — форма живота. При кистомах яичников живот в горизонтальном и вертикальном положениях чаще овоидный. У больных раком с асцитом в стоячем положении живот отвисающий, а в лежачем — расширяется по бокам («лягушачий»). Когда больная лежит на спине, перкуторно выявляется тупость в отлогих отделах, изменяющаяся при смене положения. Если тело находится в вертикальном положении, жидкость при асците выявляется внизу живота.
Верхняя граница занимает горизонтальную линию, выше обнаруживается тимпанический перкуторный звук. Асцит, даже небольшой, легко диагностируется при УЗИ. У больных с гигантскими кистами, симулирующими асцит, притупление перкуторного звука не меняется от перемены положения тела. В случае гигантских опухолей яичников не выявляется и симптом флюктуации, который часто определяется у больных с асцитом.
При асците неясного происхождения следует прибегать к лапаротомии. В РНПЦ мы наблюдали 4 больных молодого возраста с асцитной формой туберкулеза придатков матки. У них определялись просовидные высыпания по париетальной и висцеральной брюшине, симулировавшие диссеминированную форму рака яичников. Срочное гистологическое исследование высыпаний и резецированных фрагментов опухолевидных тубоовариальных образований позволили избежать неоправданного расширения объема операции.
Анализ ошибок в распознавании асцита и «псевдоасцита» показывает неосведомленность врача о причинах выпота, недостаточное владение методами дифференциальной диагностики, недооценку анамнеза, неумение правильно трактовать результаты клинического и инструментального исследований больной.
Оценивая случаи своевременно не распознанных, далеко зашедших форм рака яичников, обращаю внимание на то, что у ряда больных они были обусловлены отсутствием специфических гинекологических симптомов. В результате пациенты надолго попадали в контингент терапевтических, оставались на лечении, которое было безрезультатным, а при назначении физиотерапии провоцировало рост опухоли.
У больных с избыточной массой тела, обследованных клинически и интраскопически, своевременно не распознали далеко зашедший опухолевый процесс с большим накоплением асцитической жидкости, а отложение жира на передней брюшной стенке ошибочно трактовалось как асцитная форма рака яичников.
Данные литературы и опыт нашей работы свидетельствуют, что активное раннее выявление больных со злокачественными опухолями яичников возможно только при идентификации женщин из групп высокого риска. Они нуждаются в углубленном обследовании в условиях стационара с использованием дополнительных методов (ультразвукового, исследование маркеров СА-125, рентгенологического, эндоскопического и цитологического). Когда диагноз непонятен, следует чаще созывать консилиумы с участием специалистов различного профиля.
Больная Б., 63 года. Поступила в онкогинекологическое отделение с жалобами на боли в животе и в области сердца, увеличение живота, одышку.
Из анамнеза известно, что кровянистые выделения из влагалища появились у женщины после 9 лет менопаузы. Обратилась к гинекологу. Проведено выскабливание эндометрия. Патологии шейки и эндометрия не выявлено. Наблюдалась регулярно. Спустя 6 мес. вновь те же кровянистые выделения. В повторном соскобе изменений не обнаружено. Больная направлена в НИИ онкологии и медрадиологии (ныне РНПЦ) с подозрением на опухоль яичников.
При поступлении состояние удовлетворительное. Кожные покровы сероватого оттенка. Одышка. Число дыханий в минуту — 28, перкуторно справа сзади отмечались притупление звука и ослабленное дыхание.
При ректовагинально-бимануальном обследовании установлено, что малый таз и часть брюшной полости заняты большой, мягкой, малоподвижной опухолью, верхний полюс которой находится на 10 см выше пупка. Выявлен асцит. На рентгене в легких — небольшое количество жидкости в правом синусе. Через 6 дней в правой плевральной полости она уже достигла уровня IV ребра. Эхокардиографически диагностирован перикардит. В пунктате из прямокишечно-маточного углубления злокачественных клеток не найдено.
Цитогормональные исследования влагалищного мазка показали IV тип реакции. Клинически заподозрена феминизирующая опухоль яичника.
Сопутствующие заболевания: ишемическая болезнь сердца, стенокардия напряжения, атеросклероз коронарных сосудов, миокардиодистрофия, эмфизема легких, пневмосклероз, полисерозит, асцит, плеврит, перикардит, вторичная анемия.
Консилиум (гинеколог, анестезиолог и терапевт) отметил, что ухудшающееся состояние больной обусловлено опухолевым процессом из яичников, и на первом этапе предпочтительнее операция.
При ревизии органов брюшной полости выявлен асцит. Малый таз заполнен большой бугристой, «мозговидной», мягковатой опухолью, сращенной с сальником. Нижним полюсом она уходила в забрюшинное пространство и обтураторную ямку. Опухоль из левого яичника проекционно наслаивалась на неизмененную матку и правые придатки.
Со значительными техническими сложностями от нее отделили правый мочеточник и подвздошные сосуды. Нижний край опухоли тупо выделен из обтураторной ямки и прямокишечно-маточного углубления. Опухоль отсечена от матки, проведена двусторонняя аднексэктомия. Тяжелое общее состояние больной не позволило расширить объем хирургического вмешательства.
При срочном гистологическом исследовании в удаленной опухоли выявлена картина текомы. В результате планового морфологического исследования обнаружена текома с признаками фолликуломы.
Послеоперационный период протекал гладко. Через 2 недели рентгенологически зафиксировано исчезновение плеврита, эхокардиографически — перикардита. Исчез и асцит.
Больная Д., 78 лет. Отклонения в общем состоянии отмечала более 2 лет. Заболевание проявилось увеличением живота. Консультирующими врачами — онкогинекологами диагностирована асцитная форма рака яичников. Трижды проводилась пункция брюшной полости. Эвакуировано по 500 мл жидкости. В процессе двухлетнего наблюдения установлено, что, несмотря на увеличивающийся живот, жидкости при последней пункции эвакуировано меньше. Зато она стала мутной, слизистой. Нарастали одышка, сердцебиение, возникли признаки сердечно-легочной недостаточности. При осмотре в НИИ онкологии и медрадиологии выявлены огромная киста яичника, тотальное выпадение матки. Как показало терапевтическое обследование, тяжесть состояния больной обусловлена длительным существованием большой кисты, вызвавшей сдавление органов брюшной полости (в результате женщина ограничивала себя в пище и питье) и органов грудной клетки. Отсюда нарушение сердечно-сосудистой системы, легочная недостаточность.
При лапаротомии обнаружена гигантская многокамерная киста, занимавшая малый таз, всю свободную брюшную полость и исходившая из правого яичника. Больная весила 48 кг, а киста — 16. Гистологическим исследованием установлена псевдомуцинозная папиллярная цистаденома яичника.
Проведена двусторонняя аднексэктомия и вентрофиксация матки по Кохеру. Послеоперационный период протекал гладко.
Главный отличительный признак кисты от асцита — форма живота. При кистомах яичников живот в горизонтальном и вертикальном положениях чаще овоидный. У больных раком с асцитом в стоячем положении живот отвисающий, а в лежачем — расширяется по бокам («лягушачий»). Когда больная лежит на спине, перкуторно выявляется тупость в отлогих отделах, изменяющаяся при смене положения. Если тело находится в вертикальном положении, жидкость при асците выявляется внизу живота.
Асцит или брюшная водянка может сопровождать течение самого широкого круга заболеваний в гастроэнтерологии, гинекологии, онкологии, урологии, кардиологии, эндокринологии, ревматологии, лимфологии. Накопление перитонеальной жидкости при асците сопровождается повышением внутрибрюшного давления, оттеснением купола диафрагмы в грудную полость. При этом значительно ограничивается дыхательная экскурсия легких, нарушается сердечная деятельность, кровообращение и функционирование органов брюшной полости. Массивный асцит может сопровождаться значительной потерей белка и электролитными нарушениями. Таким образом, при асците может развиваться дыхательная и сердечная недостаточность, выраженные обменные нарушения, что ухудшает прогноз основного заболевания.
В норме серозный покров брюшной полости – брюшина продуцирует незначительное количество жидкости, необходимое для свободного движения петель кишечника и предупреждения склеивания органов. Этот экссудат всасывается обратно самой же брюшиной. При целом ряде заболеваний секреторная, резорбтивная и барьерная функции брюшины нарушаются, что приводит к возникновению асцита.
Асцит у новорожденных часто встречается при гемолитической болезни плода; у детей раннего возраста – при гипотрофии, экссудативных энтеропатиях, врожденном нефротическом синдроме. Развитие асцита может сопровождать различные поражения брюшины: разлитой перитонит неспецифической, туберкулезной, грибковой, паразитарной этиологии; мезотелиому брюшины, псевдомиксому, перитонеальный карциноз вследствие рака желудка, рака толстого кишечника, рака молочной железы, рака яичников, рака эндометрия.
Асцит может служить проявлением полисерозита (одновременного перикардита, плеврита и водянки брюшной полости), который встречается при ревматизме, системной красной волчанке, ревматоидном артрите, уремии, а также синдрома Мейгса (включает фиброму яичника, асцит и гидроторакс).
Частыми причинами асцита выступают заболевания, протекающие с портальной гипертензией – повышением давления в портальной системе печени (воротной вене и ее притоках). Портальная гипертензия и асцит могут развиваться вследствие цирроза печени, саркоидоза, гепатоза, алкогольного гепатита; тромбоза печеночных вен, вызванного раком печени, гипернефромой, заболеваниями крови, распространенным тромбофлебитом и т. д.; стеноза (тромбоза) воротной или нижней полой вены; венозного застоя при правожелудочковой недостаточности.
К развитию асцита предрасполагает белковая недостаточность, заболевания почек (нефротический синдром, хронический гломерулонефрит), сердечная недостаточность, микседема, болезни ЖКТ (панкреатит, болезнь Крона, хроническая диарея), лимфостаз, связанный со сдавлением грудного лимфатического протока, лимфоангиоэктазиями и затруднением лимфооттока из брюшной полости.
Таким образом, в основе патогенеза асцита может лежать сложный комплекс воспалительных, гемодинамических, гидростатических, водно-электролитных, метаболических нарушений, вследствие чего происходит пропотевание интерстициальной жидкости и ее скопление в брюшной полости.
В зависимости от причин асцит может развиваться внезапно или постепенно, нарастая на протяжении нескольких месяцев. Обычно пациент обращает внимание на изменение размера одежды и невозможность застегнуть пояс, увеличение веса.
Клинические проявления асцита характеризуются ощущениями распирания в животе, тяжестью, абдоминальными болями, метеоризмом, изжогой и отрыжкой, тошнотой. По мере нарастания количества жидкости живот увеличивается в объеме, пупок выпячивается. При этом в положении стоя живот выглядит отвисшим, а в положении лежа становится распластанным, выбухающим в боковых отделах («лягушачий живот»). При большом объеме перитонеального выпота появляется одышка, отеки на ногах, затрудняются движения, особенно повороты и наклоны туловища. Значительное повышение внутрибрюшного давления при асците может приводить к развитию пупочной или бедренной грыж, варикоцеле, геморрою, выпадению прямой кишки.
Асцит при туберкулезном перитоните вызван вторичным инфицированием брюшины вследствие генитального туберкулеза или туберкулеза кишечника. Для асцита туберкулезной этиологии также характерны похудание, лихорадка, явления общей интоксикации. В брюшной полости, кроме асцитической жидкости, определяются увеличенные лимфоузлы вдоль брыжейки кишечника. Экссудат, полученный при туберкулезном асците, имеет плотность >1016, содержание белка 40-60 г/л, положительную реакцию Ривальта, осадок, состоящий из лимфоцитов, эритроцитов, эндотелиальных клеток, содержит микобактерии туберкулеза.
Асцит, сопровождающий перитонеальный карциноз, протекает с множественными увеличенными лимфоузлами, которые пальпируются через переднюю брюшную стенку. Ведущие жалобы при данной форме асцита определяются локализацией первичной опухоли. Перитонеальный выпот практически всегда имеет геморрагический характер, иногда в осадке обнаруживаются атипичные клетки.
При синдроме Мейгса у пациенток выявляется фиброма яичника (иногда злокачественные опухоли яичника), асцит и гидроторакс. Характерны боли в животе, выраженная одышка. Правожелудочковая сердечная недостаточность, протекающая с асцитом, проявляется акроцианозом, отеками голеней и стоп, гепатомегалией, болезненностью в правом подреберье, гидротораксом. При почечной недостаточности асцит сочетается с диффузным отеком кожи и подкожной клетчатки – анасаркой.
Асцит, развивающийся на фоне тромбоза воротной вены, носит упорный характер, сопровождается выраженным болевым синдромом, спленомегалией, незначительной гепатомегалией. Вследствие развития коллатерального кровообращения нередко возникают массивные кровотечения из геморроидальных узлов или варикозно увеличенных вен пищевода. В периферической крови выявляется анемия, лейкопения, тромбоцитопения.
Асцит, сопровождающий внутрипеченочную портальную гипертензию, протекает с мышечной дистрофией, умеренной гепатомегалией. На коже живота при этом хорошо заметно расширение венозной сети в виде «головы медузы». При постпеченочной портальной гипертензии стойкий асцит сочетается с желтухой, выраженной гепатомегалией, тошнотой и рвотой.
Асцит при белковой недостаточности, как правило, небольшой; отмечаются периферические отеки, плевральный выпот. Полисерозиты при ревматических заболеваниях проявляются специфическими кожными симптомами, асцитом, наличием жидкости в полости перикарда и плевры, гломерулопатией, артралгиями. При нарушениях лимфооттока (хилезном асците) живот быстро увеличивается в размерах. Асцитическая жидкость имеет молочный цвет, пастообразную консистенцию; при лабораторном исследовании в ней выявляются жиры и липоиды. Количество жидкости в брюшинной полости при асците может достигать 5-10, а иногда и 20 литров.
Прежде всего, необходимо исключить другие возможные причины увеличения объема живота – ожирение, кисту яичника, беременность, опухоли брюшной полости и т. д. Для диагностики асцита и его причин проводится перкуссия и пальпация живота, УЗИ брюшной полости, УЗДГ венозных и лимфатических сосудов, МСКТ брюшной полости, сцинтиграфия печени, диагностическая лапароскопия, исследование асцитической жидкости.
Перкуссия живота при асците характеризуется притуплением звука, смещением границы тупости при изменениях положения тела. Прикладывание ладони к боковой поверхности живота позволяет ощутить толчки (симптом флюктуации) при постукивании пальцами по противоположной стенке живота. Обзорная рентгенография брюшной полости позволяет идентифицировать асцит при объеме свободной жидкости более 0,5 л.
Из лабораторный тестов при асците проводится исследование коагулограммы, биохимических проб печени, уровней IgA, IgM, IgG, общего анализа мочи. У пациентов с портальной гипертензией показано выполнение ЭГДС с целью обнаружения варикозно измененных вен пищевода или желудка. При рентгеноскопии грудной клетки может выявляться жидкость в плевральных полостях, высокое стояние дна диафрагмы, ограничение дыхательной экскурсии легких.
В ходе УЗИ органов брюшной полости при асците изучаются размеры, состояние тканей печени и селезенки, исключаются опухолевые процессы и поражения брюшины. Допплерография позволяет оценить кровоток в сосудах портальной системы. Гепатосцинтиграфия проводится для определения поглотительно-экскреторной функции печени, ее размеров и структуры, оценки выраженности цирротических изменений. С целью оценки состояния спленопортального русла проводится селективная ангиография – портография (спленопортография).
Всем пациентам с асцитом, выявленным впервые, выполняется диагностический лапароцентез для забора и исследования характера асцитической жидкости: определения плотности, клеточного состава, количества белка и бактериологического посева. При сложно дифференцируемых случаях асцита показано проведение диагностической лапароскопии или лапаротомии с прицельной биопсией брюшины.
Патогенетическое лечение асцита требует устранения причины его развития, т. е. первичной патологии. Для уменьшения проявлений асцита назначаются бессолевая диета, ограничение приема жидкости, мочегонные препараты (спиронолактон, фуросемид под прикрытием препаратов калия), проводится коррекция нарушений водно-электролитного обмена и снижение портальной гипертензии с помощью антагонистов рецепторов ангиотензина II и ингибиторов АПФ. Одновременно показано применение гепатопротекторов, внутривенное введение белковых препаратов (нативной плазмы, раствора альбумина).
При асците, резистентном к проводимой медикаментозной терапии, прибегают к абдоминальному парацентезу (лапароцентезу) – пункционному удалению жидкости из брюшной полости. За одну пункцию рекомендуется эвакуировать не более 4-6 л асцитической жидкости ввиду опасности развития коллапса. Частые повторные пункции создают условия для воспаления брюшины, образования спаек и повышают вероятность осложнений последующих сеансов лапароцентеза. Поэтому при массивных асцитах для длительной эвакуации жидкости производят установку постоянного перитонеального катетера.
К вмешательствам, обеспечивающим условия для путей прямого оттока перитонеальной жидкости, относятся перитонеовенозный шунт и частичная деперитонизация стенок брюшной полости. К косвенным вмешательствам при асците относятся операции, снижающие давление в портальной системе. В их число входят вмешательства с наложением различных портокавальных анастомозов (портокавальное шунтирование, трансъюгулярное внутрипеченочное портосистемное шунтирование, редукция селезеночного кровотока), лимфовенозное соустье. В некоторых случаях при рефрактерном асците производится спленэктомия. При резистентном асците может быть показана трансплантация печени.
Наличие асцита существенно утяжеляет течение основного заболевания и ухудшает его прогноз. Осложнениями самого асцита могут стать спонтанный бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром, кровотечения.
К неблагоприятным прогностическим факторам у пациентов с асцитом относят возраст старше 60 лет, гипотонию (ниже 80 мм рт. ст), почечную недостаточность, гепатоцеллюлярную карциному, сахарный диабет, цирроз печени, печеночноклеточную недостаточность и др. Двухлетняя выживаемость при асците составляет около 50%.
Доброго времени суток. У нас такая проблема: моя мама, ей сейчас 49 лет, лежит в гинекологическом отделении Московской гор. Больницы №64, у неё была обнаружена киста яичника + асцит. При откачки жидкости анализы были отправлены на гистологию и не дали точного результата (говорят судя по анализам вероятность наличия злокачественной опухоли 50/50, что уже настораживает). Лежит она в больнице уже 3-ю неделю, за 2 недели взяли только анализы и откачали немного жидкости, в эту нед свозили на консультацию 1 раз Живот у нее уже раздулся, стал очень большой, есть она стала крайне мало, чувствует слабость и начала терять в весе. Сегодня её возили на консультацию к гинекологу в онкологический центр (вроде Бауманская больница) где врач сказал, что сейчас сказать ничего не может, завтра в 64 больнице ей откачают жидкость из живота, после свозят на консультацию ещё раз, назначат таблетки (химиотерапия) и только после этого её можно будет прооперировать и удалить кисту. Иначе, якобы, она может потерять много крови во время операции. При этом из 64 гор. больницы её не выписывают и в онкологический центр не переводят. Подскажите, пожалуйста, разве в подобном случае не делается срочная операция, химиотерапия и облучение, т.к. если опухоль не доброкачественная, то каждая минута теперь на счету? Просто я начинаю сомневаться в компетенции врачей и в их желании нам помочь. Очень волнуюсь и переживаю.Подскажите, пожалуйста, какое вообще лечение назначают при данном диагнозе, и что следует предпринять в данной ситуации?С уважением, Алексей.
Хирург-флеболог-лимфолог, врач-хирург первой категории
Вам нужно проконсультироваться у онколога. Я не специалист в Вашем вопросе. Занимаюсь лечением вен нижних конечностей.
С уважением, Белянина Елена Олеговна.
Асцит при раке яичников — это процесс, в течение которого в брюшной полости пациента скапливается жидкость. Асцит не является основным заболеванием, а проявляется только как следственный процесс осложнения. Он может быть диагностирован на двух последних стадиях, если болезнь прогрессирует и наблюдается поражение брюшной полости. На онкологию яичников приходится 5% всех диагностированных онкологий, в практике гинекологии такое заболевание встречается не чаще других онкологических заболеваний. На последних стадиях онкологии яичников асцит диагностируется почти в 9 из 10 случаев. Что касается смертности данного осложнения, 6 из 10 заканчиваются летальным исходом.
Брюшина — слой эпителия в брюшной полости — выделяет определённое количество жидкости в нормальных объёмах. Эта жидкость обеспечивает двигательную активность органов и предотвращает их слипание. Жидкость постоянно циркулирует в брюшной полости за счёт того, что брюшина всасывает её назад.
В итоге брюшина выполняет секреторную, защитную и всасывающую функции. Они способны изменяться или утрачиваться с течением времени или при определённых обстоятельствах. Злокачественные новообразования в яичниках (карцинома) провоцируют аномальную работу секреторных функций, при этом наблюдается интоксикация и метастазы в полость живота.
Эти процессы сопровождаются целым набором различных метаболических и воспалительных патологий в организме, что приводит к выделению ненормального объёма жидкости и её скопления.
Асцит протекает в несколько стадий:
- Транзиторный асцит. Первая стадия, на которой скапливается менее 500 мл жидкости. Из симптомов проявляются только онкологические и небольшое вздутие живота.
- Умеренный асцит. На второй стадии объём жидкости увеличивается до 5 литров. Вместе со вздутием живота начинают проявляться и другие симптомы: отдышка, изжога, запоры и диареи, рвота, спазмы и раздражение желудка, метеоризмы. Проявляются боли по всей области живота. Если лечение затягивается на длительный период, у пациента развивается перитонит, сердечная недостаточность и проблемы с дыхательной системой.
- Напряжённый асцит. Эту стадию также называют резистентной. В данном случае количество жидкости может достигать 20 литров и более. Проявляются тяжёлые осложнения. Лимфа, больные клетки, занесённые токами в брюшную полость, могут стать причиной поражения поджелудочной железы, печени, желудка. Передняя брюшная стенка выпячивается, при этом отчётливо видна венозная система, как показано на фото. Такой симптом называют «головой медузы».
На последней стадии часто наблюдается гидроторакс — накопление жидкости и её проникновение в плевральную полость.
Главную опасность представляет объём жидкости, которая скапливается в брюшной полости.
Её количество прямо пропорционально связано с повышением внутрибрюшного давления.
При этом воздействие на диафрагму поднимает её к грудине. Дыхательная функция лёгких ухудшается за счёт того, что уменьшается площадь их вентиляции.
После этого возникает дыхательная недостаточность, которая сопровождается следующими симптомами:
- одышка;
- посинение кожных покровов;
- головокружение;
- общая слабость.
Затем происходит нарушение сердечной деятельности, замедление кровообращения и возникновение дисфункции органов.
Накопление такого объёма жидкости приводит к понижению концентрации белка в кровеносном русле и как к следствию — к появлению отёков. При этом проявляются водно-электролитные нарушения.
Главная причина возникновения асцита при раке яичников — патологическое изменение процесса циркуляции жидкости в брюшной полости. Здоровый организм способен самостоятельно регулировать объёмы вырабатываемого экссудата, так что он выполняет свои функции правильно.
Рак яичников вызывает нарушения в функционировании систем брюшины. Таким образом нарушаются её главные функции: защитная, всасывающая, секреторная. Экссудат начинает вырабатываться в аномальных количествах, но не всасывается организмом. В итоге жидкость накапливается в брюшной полости, вызывая ряд проблем и нарушений.
На последних стадиях максимальный объём накапливаемой жидкости достигает 25 литров. Такое скопление опасно ещё и тем, что раковые клетки способны распространяться дальше по организму: на париетальный и висцеральный листок брюшины. Это возможно и за счёт того, что все органы располагаются рядом друг с другом.
Под воздействием этих клеток нарушается резорбтивная функция органа. С данной функцией должны справляться лифматические сосуды, работа которых останавливается. Это происходит из-за закупорки лимфатических узлов и сосудов метастазами в случае развития рака яичников. Данная причина становится определяющей у 65% всех заболевших. Но есть и другие факторы, способные стать причиной асцита.
Среди них:
- высокая скорость распространения патологических клеток в соседние ткани и органы, так как брюшные складки располагаются близко друг от друга;
- в брюшной полости располагается множество кровеносных и лимфатических сосудов, за счёт чего развитие патологического процесса ускоряется;
- полостные операции приводят к попаданию на брюшину раковых клеток;
- метастазы клеток рака на стенки брюшной полости;
- химиотерапия провоцирует начало патологических процессов в функционировании брюшины;
- интоксикация, которая начинается на 4 стадии развития онкологии;
- ухудшение проницаемости сосудов;
- патологии лимфатических сосудов.
В случае когда патологический процесс распространяется на венозную систему, асцит протекает более тяжело и быстро.
Данные состояния — следствие прогрессирующего процесса злокачественных образований в яичниках.
Первым признаком появления асцита является боль в животе. Также живот постепенно начинает расти (если это незаметно визуально, то можно увидеть по размеру одежды, если она станет мала). Может проявляться общая слабость организма и дыхательная недостаточность.
Если появляются первые симптомы асцита, значит, что онкология развилась до 3 стадии.
Процесс формирования заболевания длится некоторое время: от одного месяца до трёх-четырёх. Поэтому первым тревожным звонком станет вздутие живота. Он будет увеличиваться постепенно по мере развития патологии. Форма его также будет характерна для асцита: круглая с выраженно-выпуклой нижней частью.
При положении лёжа живот, раздутый от асцита, расплывётся по бокам, в середине же он будет плоским.
Как развитие асцита, так и сама онкология яичников будет вызывать сильные болевые ощущения. При этом злокачественная опухоль будет распространяться на соседние органы.
Кроме того, наблюдается нарушение функции кишечника, вследствие чего возникают вздутие живота, тошнота, диареи и запоры. Может также нарушиться мочеиспускание и наблюдаться повышение температуры тела до 38 градусов и выше.
Зачастую при онкологических заболеваниях пациент теряет вес, тогда как при асците вес растёт из-за увеличения объёма полостной жидкости. Поэтому проявляется сильная одышка, отёчность и затруднения в двигательной активности.
Часто возникают такие осложнения, как:
На средней стадии объём такой жидкости может доходить до 11 литров.
Лечение проводится сразу двумя специалистами: онкологами и гинекологами из-за того, что асцит возникает как следствие рака яичников. Если выполняются следующие условия: увеличение объёма живота, усиление болей, отёчность и слабость — необходимо срочно обратиться в поликлинику. Если у вас присутствуют данные симптомы, значит, болезнь прогрессирует и лечение вам не подходит или средство недостаточно эффективно.
Чтобы оценить распространённость ракового заболевания, объём полостной жидкости и состояние соседних органов врачи прибегают к ультразвуковому исследованию и томографии. Иногда проводится пункция, чтобы исследовать жидкость на предмет наличия в ней раковых клеток и для определения количества белка, потерянного во время заболевания.
Основной целью лечения является устранения главной причины заболевания — рака яичников.
На двух последних стадиях в случае отсутствия успехов в лечении проводится оперативное вмешательство, при котором удаляется часть опухоли, после проводится курс химиотерапии.
Чтобы уменьшить объём жидкости, назначаются мочегонные препараты:
- Верошпирон.
- Фуросемид.
- Гепатопротекторы.
- Гепасол.
Часто проводится аспирация жидкости путём пункции. Один сеанс позволяет эвакуировать из организма не больше 5 литров жидкости. Если это необходимо, проводится установка перитонеовенозных шунтов, накладываются портокавальные анастомозы, делается удаление селезёнки. В крайнем случае проводится пересадка печени.
Процесс образования асцита способствует ухудшению прогноза и усугублению протекания онкологического заболевания. При заражении дополнительной инфекцией он может повлечь за собой перитонит, кровотечения, сердечную или дыхательную недостаточность. Если возраст пациентки больше 60 лет, это так же может затруднить прохождение лечения, как и пониженное артериальное давление, ренальная недостаточность, диабетическое заболевание, заболевания печени или распространённые метастазы.
Сложно сказать, сколько может прожить пациент с онкологией. Если у пациентки подтверждён диагноз асцита, прогноз делается в зависимости от стадии заболевания, структуры опухоли и её степени дифференцированности. Третья стадия рака говорит о том, что выживаемость в течение 5 лет равна примерно 10-11%, в течение 4 лет — не более 5%.
источник
Регистрация: 06.05.2006 Сообщений: 40 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Мама ,68 лет по «скорой» с нарастающим асцитом поступила в многопрофильную больницу,положили в гинекологию.До этого больше 20 лет не обследовалась,25 лет назад удалена матка по поводу миомы с оставлением придатков.По УЗИ со слов врача -кистома одного яичника размером с 18 нед.берем.Пункция заднего свода «не получилась».Анализ на СА 125 был взят,прооперирована еще до получения результата и без консультации с онкогинекологом -удалили образование и все придатки, 12 литров (не поняла асцитической жидкости или содержимого кисты), про брюшину не сказали(сама прицельно не спросила). СА 125 =55. Гистология будет через две недели. Поскольку я «вся на иголках»,волнуют следующие вопросы.: 1.Может ли кистома сопровождаться асцитом,или асцит точно говорит о злокачественности? 2.Как расценивать такое значение онкомаркера? Можно ли списать на какие-то хронич.воспалит.процессы,полагаю, что при таком объемном образовании,если бы это был рак, показатель был бы гораздо выше,или я себя так успокаиваю? 3.Нужно ли повторить онкомаркер после операции и через какое время?
Регистрация: 28.10.2003 Сообщений: 681 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Прежде всего необходимо дождаться морфологического заключения.
Асцит и плеврит могут встречаться и при доброкачественных опухолях яичников, исчезают после удаления опухолей.
Регистрация: 06.05.2006 Сообщений: 40 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Маму выписали неделю назад без документов,что-то долго мудрили с гистологией,только сейчас получила выписку. К сожалению на словах меня врачи обманывали,оказалось,что произведена аднексэктомия справа ,на мой вопрос почему не трогали второй яичник и сальник ответили,что все обсеменено и больший объем операции только ускорил бы «уход» ?! Первый вопрос : правильно ли это? Выписана с признаками гидроторакса и асцита( по УЗИ),хотя на словах мне сказали,что жидкости нет. Так же по УЗИ диффузные изменения паренхимы печени — говорит ли это о метастазах?
Гистология : цистаденома смешанная серозно-муцинозного типа со значительными участками пограничной серозной цистаденомы и очагами высокодифференцированной серозной аденокарциномы.
Т1сN1M0
Рекомендована амб.химиотерапия. Узнала,что районный онкогинеколог выйдет из отпуска только через 10 дней. Что делать,можно ждать или бежать на Каширку? Живот опять увеличивается в объеме. Пожалуйста посоветуйте. И еще раз по поводу операции : адекватен ли такой объем данному диагнозу, не придется ли оперировать повторно, или это уже не имеет смысла?
Регистрация: 28.10.2003 Сообщений: 681 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Объем операции — неадекватный, но если его невозможно было выполнить необходимо провести 3-4 курса ПХТ и выполнить повторную операцию с целью удаления матки, оставшихся придатков и сальника, но судя по поставленному диагнозу Т1сN1Mo эту операцию можно выполнить и сейчас — «вот, что значит лечить онкологические заболевания у гинекологов общей лечебной сети!» — тактика лечения неверная.
Регистрация: 06.05.2006 Сообщений: 40 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Матка была удалена 25 лет назад,и почему нельзя было удалить оба яичника непонятно. Стоит ли настаивать на повторной операции и какой перерыв может быть между предыдущей,учитывая возраст и сопутств.заболевания: гипертония и т.д. Заранее спасибо.
Регистрация: 06.05.2006 Сообщений: 5 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
[Так же по УЗИ диффузные изменения паренхимы печени — говорит ли это о метастазах? ]О метастазах это ни коим образом не говорит.
А нет ли у Вас расшифровки диагноза, не совсем понятно на каком основании поставили T1c и N1
Регистрация: 28.10.2003 Сообщений: 681 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Вам необходимо проконсультировать маму в специализированном лечебном учреждении — где есть специалисты — онкогинекологи. Виртуальные консультации, в данном случае ни к чему не приведут.
Для консультации необходима подробная выписка из истории болезни с протоколом оперативного вмешательства, стекло-препараты или блоки послеоперационного морфологического материала.
Регистрация: 06.05.2006 Сообщений: 40 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Спасибо за отклики.Сегодня уже начали обследование в РОНЦе. Просто в выходные после получения выписки не с кем было посоветоваться и хотелось прочитать мнение специалистов.
Регистрация: 06.05.2006 Сообщений: 40 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Почти месяц после операции, СА125=51(до был 55),о чем это говорит? Леч.врачу вопрос смогу задать только через два дня.
Регистрация: 28.10.2003 Сообщений: 681 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Вы писали, что начали обследоваться в РОНЦ АМН, какое заключение специалистов?
Регистрация: 06.05.2006 Сообщений: 40 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
До сих пор было обследование,уже стационарно.Гист.заключение: муцинозная цистаденокарцинома.УЗИ 6 опухоль левого яичника 12 на 10см,множественные мтс по париетальной брюшине,сальнике,забрюшинные л/у, по капсуле печени в 6 сегм. мтс 1,4см. Сопутствующие заболевания : гипертония.Склонность к гиперкоагуляции.Клиренс креатинина 100. Все со слов врача. Вопрос об операции не стоит.Эвакуация асцитич.жид-ти невозможна,т.к. видимо это не жидкость,а плотные желеобразные массы,Спросила о возможности внутрибрюшной химиотерапии -делать не станут,т.к. неэффективно. Планируют карбоплатин однодневно в дозе 360(или 380 — не разглядела). Кстати его почему-то нет в наличии бесплатно -неужели такой редкий препарат,что ведущий научный центр им не обеспечен? Какой противорвотный препарат с ним лучше применять?
Буду благодарна за внимание и поддержку!
Кстати ,еще вопрос, входят ли консультации терапевта и химиотерапевта в стандарты ОМС при данном заболевании перед назначением лечения?
Регистрация: 28.10.2003 Сообщений: 681 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Учитывая Вашу выписку, диагноз: Рак яичников 4 стадия (Т3сN1M1), возможна паллиативная химиотерапия, с учетом сопутствующей патологии, доверьтесь специалистам!
источник
Асцит — скопление свободной жидкости в брюшной полости, приводящее к увеличению объема живота. Асцит может возникать внезапно или развиваться постепенно, в течение нескольких месяцев, сопровождаясь ощущением распирающей тяжести и боли в животе, метеоризмом. При большом объеме асцита появляются затруднения при наклоне туловища, одышка при ходьбе, отеки ног.
Определить значительное количество свободной жидкости в брюшной полости (более 1,5 л) нетрудно обычными клиническими методами. При перкуссии живота у больных с асцитом обнаруживается тупость над боковыми его областями живота, а посередине — кишечный тимпанит. Перемещение больного на левый бок вызывает смещение тупого звука книзу, и он определяется над левой половиной живота, а в области правого фланга — тимпанический звук. При наличии осумкованной жидкости, обусловленной слипчивым перитонитом туберкулезной этиологии или кисты яичника, тимпанит не смещается при перемене положения больного.
Для выявления небольшого количества жидкости применяется перкуссия в положении больного стоя: при асците появляется тупой или притуплённый звук в нижних отделах живота, исчезающий при переходе больного в горизонтальное положение. С этой же целью используется такой пальпаторный прием, как флюктуация жидкости: врач правой рукой наносит отрывочные толчки по поверхности живота, а ладонь его левой руки ощущает волну, передающуюся на противоположную стенку живота.
Небольшое количество жидкости в брюшной полости (субклинический асцит) определяется с помощью УЗ И и компьютерной томографии (КТ). Для более точного определения количества асцитической жидкости внутриперитонеально вводят 5 мл 5% раствора бромсульфалеина. В извлеченной через 2 ч асцитической жидкости определяют концентрацию бромсульфалеина и рассчитывают весь объем асцитической жидкости. Однако эта методика клинического распространения не получила.
При большом количестве асцитической жидкости появляются такие дополнительные симптомы, как пупочная и паховая грыжа, варикозное расширение вен голени, геморроидальных вен, смещение диафрагмы вверх, смещение сердца и повышение давления в яремной вене. Механическими факторами объясняются также часто встречающиеся у больных асцитом диафрагмальная грыжа и пищеводный рефлюкс, которые способствуют эрозии и кровотечению из вен пищевода. На растянутой брюшной стенке обычно обнаруживают венозные коллатерали. Вследствие сдавления нижней полой вены асцитической жидкостью, а также в связи с гипоальбуминемией возможен отек нижележащих частей тела.
Плевральный выпот, обычно на правой стороне, имеется приблизительно у 10% больных асцитом, обусловленным циррозом. Одним из основных механизмов образования плеврального выпота является движение перитонеальной жидкости наверх через диафрагмальные лимфатические сосуды; известную роль могут играть приобретенные дефекты диафрагмы и повышенное портальное давление. Из этого следует нецелесообразность плевральной пункции у больных циррозом при отсутствии дыхательной недостаточности. Ликвидация или уменьшение асцита приводит к исчезновению плеврального выпота.
Асцитическая жидкость представляет собой как бы ультрафильтрат плазмы, ее компоненты находятся в динамическом равновесии с составляющими плазмы. В течение часа с плазмой обменивается 40-80 % асцитической жидкости, а меченый альбумин попадает в асцитическую жидкость через 30 мин после внутривенного введения. Альбумин, введенный в брюшную полость, обнаруживают в плазме еще быстрее.
Патогенез асцита при циррозе печени сложен и зависит от взаимодействия нескольких факторов: портальной гипертензии, гормонального и нервно-гуморального, обусловленных гемодинамическими сдвигами и нарушением водно-электролитного равновесия.
Портальная гипертензия и связанный с ней застой в воротной вене считаются серьезными факторами, предрасполагающими к развитию асцита. Повышение синусоидального гидростатического давления при внутрипеченочной портальной гипертензии вызывает повышенную транссудацию богатого белком фильтрата через стенки синусоидов в пространства Диссе.
Внутрипеченочный блок оттока приводит у больных циррозом печени к повышенному лимфообразованию. По данным патологоанатомических и клинических наблюдений, при циррозе печени значительно увеличивается число под капсульных, внутрипеченочных и отводящих лимфатических сосудов, их стенка истончена, просвет переполнен лимфой. Скорость истечения лимфы из грудного протока увеличивается в несколько раз. Отток лимфы от печени достигает 15-20 л/сут и более при норме 8-9 л. Усиленное функционирование лимфатической системы способствует разгрузке венозной сети, но в дальнейшем развивается динамическая недостаточность лимфообращения, приводящая к пропотеванию жидкости с поверхности печени в брюшную полость.
Гипоальбуминемия, возникающая в результате снижения синтеза белков, нарушения их усвоения, а также потери белков при удалении асцитической жидкости, наряду с повышенным лимфообразованием и увеличением объема интерстициальной жидкости способствует снижению онкотического давления. Следствием этих гидростатических и гипоонкотических нарушений являются пропотевание интерстициальной жидкости в полость брюшины и формирование асцита.
Накопление асцитической жидкости приводит к снижению эффективного, т.е. участвующего в циркуляции, объема плазмы, так как значительная ее часть депонирована в сосудах брюшной полости. Уменьшение эффективного объема плазмы стимулирует повышенную секрецию ренина в юкстагломерулярном аппарате почек. Ренин в свою очередь усиливает образование ангиотензина I из синтезируемого печенью ангиотензиногена. Ангиотензин I превращается в ангиотензин II. Ангиотензин II приводит не только к снижению гломерулярной фильтрации и почечного кровотока, но и повышает секрецию антидиуретического гормона гипофиза и альдостерона надпочечников.
Развитию вторичного гиперальдостеронизма способствует уменьшение инактивации гормона в гепатоцитах вследствие снижения почечного кровотока и уменьшения метаболического клиренса альдостерона. Под влиянием альдостерона у больных циррозом печени увеличиваются реабсорбция натрия и экскреция калия в дистальных отделах почечных канальцев и возрастает реабсорбция натрия и воды в проксимальных отделах почечных канальцев со снижением толерантности к водной нагрузке.
Повышенная потеря калия и водорода на фоне гиперальдостеронизма приводит к снижению содержания калия, магния в сыворотке крови и метаболическому алкалозу. Несмотря на снижение экскреции натрия с мочой, у большинства больных развивается гипонатриемия, так как большая часть натрия переходит в интерстициальную и асцитическую жидкость.
Таким образом, вследствие гемодинамических нарушений — недостаточного наполнения центрального венозного и артериального русла — возникает активация ренин-ангиотензин-альдостероновой системы. Вторичная задержка почками ионов натрия приводит к накоплению в организме воды. В последние годы появились данные, свидетельствующие о том, что у большинства больных циррозом печени, не получавших гипонатриевой диеты и мочегонных средств, активирующих продукцию альдостерона, не обнаруживается стимуляция ренин-ангиотензин-альдостероновой системы. Эти данные привели к предположению, что в начальной стадии имеются задержка натрия почками и увеличение объема плазмы, так называемая теория сверхпритока. Избыток жидкости в связи с портальной гипертензией и увеличением коллоидно-осмотического давления плазмы выделяется в брюшную полость и приводит к снижению эффективного объема плазмы с вторичной реакцией печеночных канальцев.
Обе изложенные теории не в состоянии полно и точно объяснить механизм задержки воды и натрия почками при циррозе. Ввиду этого предложена третья гипотеза, согласно которой инициатором задержки воды и натрия почками является вазодилатация периферических артерий, сужение почечных сосудов и уменьшение центрально регулируемого объема крови.
Развитие асцита при злокачественных опухолях и инфекциях с поражением брюшины происходит вследствие гематогенного или контактного метастазирования с карциноматозом брюшины и вторичной воспалительной экссудацией. Существенную роль может играть сдавление или прорастание опухолью лимфатических путей оттока, поражение крупных сосудов, а также метастатическое поражение печени.
Заболевания, способные проявляться исключительно или преимущественно асцитом, можно разделить на 5 групп.
Болезни печени и ее сосудов: цирроз печени, рак печени, болезнь Бадда-Киари, веноокклюзионная болезнь.
Злокачественные заболевания: вторичный карциноматоз, лимфома и лейкоз, первичная мезотелиома.
Болезни брюшины: туберкулезный перитонит, перитонит другой этиологии (в т.ч. панкреатический, грибковый, паразитарный).
Болезни сердца: констриктивный перикардит, застойная сердечная недостаточность.
Другие болезни: опухоли и кисты яичников (синдром Мейгса), киста поджелудочной железы, болезнь Уиппла, саркоидоз, системная красная волчанка, микседема.
Самыми частыми причинами асцита являются цирроз печени, метастазы злокачественных опухолей в брюшину и печень, реже — туберкулез брюшины. Редкая причина асцита — тромбоз печеночных вен — иногда сочетается со стенозом или даже окклюзией нижней полой вены. В этих случаях развиваются также кавакавальные анастомозы.
Прежде всего следует убедиться, что увеличение живота обусловлено асцитом. За асцит можно принять увеличение живота при ожирении, кистах яичника и брыжейки, беременности. Отличить эти состояния от асцита помогают перкуссия живота в горизонтальном и вертикальном положении больного, определение флюктуации жидкости, УЗИ и КТ.
Подробно собранный анамнез и осмотр больного во всех случаях должны сочетаться с ультразвуковым исследованием органов брюшной полости, а также сканированием печени и селезенки с 99m Тс. При ультразвуковом исследованиихарактеризуют состояние паренхимы и размеры печени и селезенки, диаметр сосудов портальной системы. Кроме того, исключают опухолевый процесс в других органах и заболевания брюшины. С помощью допплерографии оценивают кровоток по портальной, печеночной и селезеночной венам. Все больные с впервые выявленным асцитом нуждаются в госпитализации, так как в этих случаях желательно проведение диагностического парацентеза с обязательнымисследованием асцитической жидкости: подсчетом числа клеток, определением белка, альбумина, окраской по Граму и посевом. В последние годы существенное значение придается оценке градиента сывороточно-асцитического альбумина, получаемой при вычитании концентрации альбумина асцитической жидкости из концентрации альбумина сыворотки крови.
источник
Асцит – это вторичное состояние, характеризующееся накоплением экссудата или транссудата в свободной брюшной полости. Клинически проявляется увеличением объема живота, тяжестью, чувством распирания и болями в брюшной полости, одышкой. Диагностика асцита включает проведение УЗИ, КТ, УЗДГ, диагностической лапароскопии с исследованием асцитической жидкости. Для патогенетического лечения необходимо установить причину, вызвавшую скопление жидкости; к симптоматическим мероприятиям при асците относятся назначение мочегонных средств, пункционное удаление жидкости из брюшной полости.
Асцит или брюшная водянка может сопровождать течение самого широкого круга заболеваний в гастроэнтерологии, гинекологии, онкологии, урологии, кардиологии, эндокринологии, ревматологии, лимфологии. Накопление перитонеальной жидкости при асците сопровождается повышением внутрибрюшного давления, оттеснением купола диафрагмы в грудную полость. При этом значительно ограничивается дыхательная экскурсия легких, нарушается сердечная деятельность, кровообращение и функционирование органов брюшной полости. Массивный асцит может сопровождаться значительной потерей белка и электролитными нарушениями. Таким образом, при асците может развиваться дыхательная и сердечная недостаточность, выраженные обменные нарушения, что ухудшает прогноз основного заболевания.
Асцит у новорожденных часто встречается при гемолитической болезни плода; у детей раннего возраста – при гипотрофии, экссудативных энтеропатиях, врожденном нефротическом синдроме. Развитие асцита может сопровождать различные поражения брюшины: разлитой перитонит неспецифической, туберкулезной, грибковой, паразитарной этиологии; мезотелиому брюшины, псевдомиксому, перитонеальный карциноз вследствие рака желудка, толстого кишечника, молочной железы, яичников, эндометрия.
Асцит может служить проявлением полисерозита (одновременного перикардита, плеврита и водянки брюшной полости), который встречается при ревматизме, системной красной волчанке, ревматоидном артрите, уремии, а также синдрома Мейгса (включает фиброму яичника, асцит и гидроторакс).
Частыми причинами асцита выступают заболевания, протекающие с портальной гипертензией – повышением давления в портальной системе печени (воротной вене и ее притоках). Портальная гипертензия и асцит могут развиваться вследствие цирроза печени, саркоидоза, гепатоза, алкогольного гепатита; тромбоза печеночных вен, вызванного раком печени, гипернефромой, заболеваниями крови, распространенным тромбофлебитом и т. д.; стеноза (тромбоза) воротной или нижней полой вены; венозного застоя при правожелудочковой недостаточности.
К развитию асцита предрасполагает белковая недостаточность, заболевания почек (нефротический синдром, хронический гломерулонефрит), сердечная недостаточность, микседема, болезни ЖКТ (панкреатит, болезнь Крона, хроническая диарея), лимфостаз, связанный со сдавлением грудного лимфатического протока, лимфоангиоэктазиями и затруднением лимфооттока из брюшной полости.
В норме серозный покров брюшной полости – брюшина продуцирует незначительное количество жидкости, необходимое для свободного движения петель кишечника и предупреждения склеивания органов. Этот экссудат всасывается обратно самой же брюшиной. При целом ряде заболеваний секреторная, резорбтивная и барьерная функции брюшины нарушаются, что приводит к возникновению асцита.
Таким образом, в основе патогенеза асцита может лежать сложный комплекс воспалительных, гемодинамических, гидростатических, водно-электролитных, метаболических нарушений, вследствие чего происходит пропотевание интерстициальной жидкости и ее скопление в брюшной полости.
В зависимости от причин патология может развиваться внезапно или постепенно, нарастая на протяжении нескольких месяцев. Обычно пациент обращает внимание на изменение размера одежды и невозможность застегнуть пояс, увеличение веса. Клинические проявления асцита характеризуются ощущениями распирания в животе, тяжестью, абдоминальными болями, метеоризмом, изжогой и отрыжкой, тошнотой.
По мере нарастания количества жидкости живот увеличивается в объеме, пупок выпячивается. При этом в положении стоя живот выглядит отвисшим, а в положении лежа становится распластанным, выбухающим в боковых отделах («лягушачий живот»). При большом объеме перитонеального выпота появляется одышка, отеки на ногах, затрудняются движения, особенно повороты и наклоны туловища. Значительное повышение внутрибрюшного давления при асците может приводить к развитию пупочной или бедренной грыж, варикоцеле, геморрою, выпадению прямой кишки.
Асцит при туберкулезном перитоните вызван вторичным инфицированием брюшины вследствие генитального туберкулеза или туберкулеза кишечника. Для асцита туберкулезной этиологии также характерны похудание, лихорадка, явления общей интоксикации. В брюшной полости, кроме асцитической жидкости, определяются увеличенные лимфоузлы вдоль брыжейки кишечника. Экссудат, полученный при туберкулезном асците, имеет плотность >1016, содержание белка 40-60 г/л, положительную реакцию Ривальта, осадок, состоящий из лимфоцитов, эритроцитов, эндотелиальных клеток, содержит микобактерии туберкулеза.
Асцит, сопровождающий перитонеальный карциноз, протекает с множественными увеличенными лимфоузлами, которые пальпируются через переднюю брюшную стенку. Ведущие жалобы при данной форме асцита определяются локализацией первичной опухоли. Перитонеальный выпот практически всегда имеет геморрагический характер, иногда в осадке обнаруживаются атипичные клетки.
При синдроме Мейгса у пациенток выявляется фиброма яичника (иногда злокачественные опухоли яичника), асцит и гидроторакс. Характерны боли в животе, выраженная одышка. Правожелудочковая сердечная недостаточность, протекающая с асцитом, проявляется акроцианозом, отеками голеней и стоп, гепатомегалией, болезненностью в правом подреберье, гидротораксом. При почечной недостаточности асцит сочетается с диффузным отеком кожи и подкожной клетчатки – анасаркой.
Асцит, развивающийся на фоне тромбоза воротной вены, носит упорный характер, сопровождается выраженным болевым синдромом, спленомегалией, незначительной гепатомегалией. Вследствие развития коллатерального кровообращения нередко возникают массивные кровотечения из геморроидальных узлов или варикозно увеличенных вен пищевода. В периферической крови выявляется анемия, лейкопения, тромбоцитопения.
Асцит, сопровождающий внутрипеченочную портальную гипертензию, протекает с мышечной дистрофией, умеренной гепатомегалией. На коже живота при этом хорошо заметно расширение венозной сети в виде «головы медузы». При постпеченочной портальной гипертензии стойкий асцит сочетается с желтухой, выраженной гепатомегалией, тошнотой и рвотой.
Асцит при белковой недостаточности, как правило, небольшой; отмечаются периферические отеки, плевральный выпот. Полисерозиты при ревматических заболеваниях проявляются специфическими кожными симптомами, асцитом, наличием жидкости в полости перикарда и плевры, гломерулопатией, артралгиями. При нарушениях лимфооттока (хилезном асците) живот быстро увеличивается в размерах. Асцитическая жидкость имеет молочный цвет, пастообразную консистенцию; при лабораторном исследовании в ней выявляются жиры и липоиды. Количество жидкости в брюшинной полости при асците может достигать 5-10, а иногда и 20 литров.
В ходе осмотра гастроэнтеролога исключаются другие возможные причины увеличения объема живота – ожирение, киста яичника, беременность, опухоли брюшной полости и т. д. Для диагностики асцита и его причин проводится перкуссия и пальпация живота, УЗИ брюшной полости, УЗДГ венозных и лимфатических сосудов, МСКТ брюшной полости, сцинтиграфия печени, диагностическая лапароскопия, исследование асцитической жидкости.
Перкуссия живота при асците характеризуется притуплением звука, смещением границы тупости при изменениях положения тела. Прикладывание ладони к боковой поверхности живота позволяет ощутить толчки (симптом флюктуации) при постукивании пальцами по противоположной стенке живота. Обзорная рентгенография брюшной полости позволяет идентифицировать асцит при объеме свободной жидкости более 0,5 л.
Из лабораторный тестов при асците проводится исследование коагулограммы, биохимических проб печени, уровней IgA, IgM, IgG, общего анализа мочи. У пациентов с портальной гипертензией показано выполнение ЭГДС с целью обнаружения варикозно измененных вен пищевода или желудка. При рентгеноскопии грудной клетки может выявляться жидкость в плевральных полостях, высокое стояние дна диафрагмы, ограничение дыхательной экскурсии легких.
В ходе УЗИ органов брюшной полости при асците изучаются размеры, состояние тканей печени и селезенки, исключаются опухолевые процессы и поражения брюшины. Допплерография позволяет оценить кровоток в сосудах портальной системы. Гепатосцинтиграфия проводится для определения поглотительно-экскреторной функции печени, ее размеров и структуры, оценки выраженности цирротических изменений. С целью оценки состояния спленопортального русла проводится селективная ангиография – портография (спленопортография).
Всем пациентам с асцитом, выявленным впервые, выполняется диагностический лапароцентез для забора и исследования характера асцитической жидкости: определения плотности, клеточного состава, количества белка и бактериологического посева. При сложно дифференцируемых случаях асцита показано проведение диагностической лапароскопии или лапаротомии с прицельной биопсией брюшины.
Патогенетическое лечение требует устранения причины скопления жидкости, т. е. первичной патологии. Для уменьшения проявлений асцита назначаются бессолевая диета, ограничение приема жидкости, мочегонные препараты (спиронолактон, фуросемид под прикрытием препаратов калия), проводится коррекция нарушений водно-электролитного обмена и снижение портальной гипертензии с помощью антагонистов рецепторов ангиотензина II и ингибиторов АПФ. Одновременно показано применение гепатопротекторов, внутривенное введение белковых препаратов (нативной плазмы, раствора альбумина).
При асците, резистентном к проводимой медикаментозной терапии, прибегают к абдоминальному парацентезу (лапароцентезу) – пункционному удалению жидкости из брюшной полости. За одну пункцию рекомендуется эвакуировать не более 4-6 л асцитической жидкости ввиду опасности развития коллапса. Частые повторные пункции создают условия для воспаления брюшины, образования спаек и повышают вероятность осложнений последующих сеансов лапароцентеза. Поэтому при массивных асцитах для длительной эвакуации жидкости производят установку постоянного перитонеального катетера.
К вмешательствам, обеспечивающим условия для путей прямого оттока перитонеальной жидкости, относятся перитонеовенозный шунт и частичная деперитонизация стенок брюшной полости. К косвенным вмешательствам при асците относятся операции, снижающие давление в портальной системе. В их число входят вмешательства с наложением различных портокавальных анастомозов (портокавальное шунтирование, трансъюгулярное внутрипеченочное портосистемное шунтирование, редукция селезеночного кровотока), лимфовенозное соустье. В некоторых случаях при рефрактерном асците производится спленэктомия. При резистентном асците может быть показана трансплантация печени.
Наличие асцита существенно утяжеляет течение основного заболевания и ухудшает его прогноз. Осложнениями самого асцита могут стать спонтанный бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром, кровотечения. К неблагоприятным прогностическим факторам у пациентов с асцитом относят возраст старше 60 лет, гипотонию (ниже 80 мм рт. ст), почечную недостаточность, гепатоцеллюлярную карциному, сахарный диабет, цирроз печени, печеночноклеточную недостаточность и др. По данным специалистов в сфере клинической гастроэнтерологии, двухлетняя выживаемость при асците составляет около 50%.
источник