Здесь можно обсудить проблемы лечения Гепатита С по всей России и СНГ, можно обсудить и заказать новые препараты от гепатита с (софосбувир, даклатасвир, ледипасвир, велтапасвир и других)
Сообщение Parker » 15 июн 2017, 15:58
Асцит – это скопление жидкости в брюшной полости. При циррозе печени это происходит в результате развития портальной гипертензии и недостаточной экскреции натрия почками. Задержка натрия, в основном, связана со спланхнической вазодилятацией
У пациентов с асцитом наблюдается увеличение массы тела и увеличение объема живота. Некоторые пациенты жалуются на отеки нижних конечностей и олигурию. Иногда асцит может сопровождаться развитием правостороннего гидроторакса. Часто пациентов беспокоит дискомфорт в области живота, однако боли в брюшной полости наблюдаются редко и более характерны для асцита на фоне злокачественных заболеваний, инфекционных осложнений или при развитии спонтанного бактериального перитонита.
Асцит обычно наблюдается в течение нескольких недель до того, как пациент обращается за медицинской помощью.
Первый эпизод появления асцита у пациентов с циррозом печени может развиваться спонтанно или же быть связан с провоцирующими факторами такими как: кровотечение из варикозно-расширенных вен пищевода, бактериальная инфекция, алкогольный гепатит или острая печеночная недостаточность. Иногда асцит исчезает после разрешения сопутствующих состояний, но в большинстве случаев требует медикаментозного лечения с применением диуретиков или малосолевой диеты. В некоторых случаях необходимо увеличение дозы диуретиков для достижения более эффективного лечения. Также возможно развитие рефрактерного асцита. Прием нестероидных противовоспалительных средств зачастую является предрасполагающей причиной развития асцита у ранее компенсированных пациентов.
Общие признаки диагностики:
Диагностика впервые резвившегося асцита основывается на анамнезе и физикальном осмотре пациента и обычно подтверждается при помощи УЗИ. Парацентез должен назначаться всем пациентам с впервые выявленным асцитом и всем пациентам, госпитализированным в лечебное учреждение в связи с ухудшением течения асцита или развитием других осложнений цирроза. Выполнение парацентеза является обязательным для исключения спонтанного бактериального перитонита (СПБ) у пациентов с циррозом, а также для выяснения этиологии развития асцита при отсутствии цирроза.
Асцит считается «осложненным», когда он становиться рефрактерным к диуретической терапии или при развитии, на фоне асцита СБП, гипонатриемии или гепато-ренального синдрома (ГРС).
При отсутствии вышеперечисленных осложнений асцит считается «неосложненным».
Степени выраженности Асцита:
легкая (1 степень)
средняя (2 степень)
тяжелая (3 степень)
Рефрактерный асцит
Определяется как не поддающийся контролю или быстро рецидивирующий асцит (например, после проведения терапевтического парацентеза), который невозможно предотвратить с помощью медикаментозной терапии.
Рефрактерный асцит можно разделить на:
Резистентный к диуретической терапии асцит: асцит, не поддающийся контролю или быстро рецидивирующий с недостаточно эффективным ответом на диету с ограничением натрия и интенсивную диуретическую терапию.
Неподлежащий диуретической терапии асцит: не поддающийся контролю или быстро рецидивирующий асцит, который невозможно лечить диуретиками в связи с развитием осложнений от их применения, что не дает возможности назначения адекватных доз.
Пересмотренные диагностические критерии рефрактерного асцита:
Продолжительность лечения: пациент должен находиться на интенсивной диуретической терапии (спиронолактон 400 мг/сут и фуросемид 160 мг/сут) в течение, как минимум, 1 недели и на диете с ограничением соли- менее 90 ммоль/сут или 5,2 г соли в день.
Недостаточный ответ на терапию: общая потеря веса 100% от уровня >2 мг/дл у пациентов с асцитом, чувствительным к диуретической терапии.
Диуретико-спровоцированная гипонатриемия: снижение уровня натрия в сыворотке крови на >10 ммоль/л до уровня 6 ммоль/л.
Степени асцита:
Степень 1 (легкая): асцит, определяющийся только при ультразвуковом исследовании
Степень 2 (средняя): асцит, определяющийся по умеренно-выраженному симметричному увеличению объема живота
Степень 3 (тяжелая): асцит с выраженным увеличением объема живота и растяжением передней брюшной стенки
Анализ асцитической жидкости включает:
расчет сывороточно-асцитического альбуминового градиента (СААГ)
определение концентрации общего белка
количество полиморфно-ядерных нейтрофилов (ПМНК)
При уровне СААГ ниже 1,1 г/дл необходимо исключать другие причины развития асцита, отличные от портальной гипертензии. Уровень общего белка в асцитической жидкости менее 1,5 г/дл ассоциируется с повышенным риском развития СБП. Уровень ПМНК более 250 кл/мм3 является диагностическим признаком бактериального перитонита (СБП или вторичного). Необходимо также выполнить посев асцитической жидкости на культуру непосредственно у постели больного. Определение штамма бактерий, спровоцировавших перитонит, может помочь в подборе адекватной антибактериальной терапии.
Исследования асцитической жидкости, предложенные ниже, рекомендовано проводить только в случае подозрения на другие факторы развития асцита, отличные от цирроза печени:
амилаза
глюкоза
цитологическое исследование
ПЦР
посев на микобактерии
Клинические течения и осложнения:
После первого эпизода асцита клиническое течение заболевания у пациентов с циррозом может варьировать и зависит от степени повреждения печени в результате активности вирусных гепатитов В или С, злоупотребления алкоголем и употребления других гепатотоксичных веществ.
Неосложненный Асцит
Развитие асцита у пациентов с циррозом свидетельствует о неблагоприятном прогнозе заболевания. Смертность у пациентов с 2й или 3й степенью асцита в течение 2-х лет составляет около 70%. В связи с этим, у данных пациентов должна рассматриваться возможность выполнения трансплантации печени. Тем не менее, во многих случаях возможно достичь стабилизации течения заболевания с отсутствием периферических отеков в течение нескольких лет на фоне постоянной медикаментозной диуретической терапии и диеты с ограничением соли.
Рефрактерный Асцит
Обычно развивается у пациентов с циррозом. Выживаемость пациентов с рефрактерным циррозом составляет, приблизительно, 6 месяцев. Рефрактерный асцит ассоциирован с повышенным риском развития других осложнений цирроза, таких как спонтанный бактериальный перитонит, гипонатриемия, гепаторенальный синдром 1-го или 2-го типа.
Ведение пациентов и терапия:
Общие принципы:
Обследование на предмет гепатоцеллюлярного рака, тромбоза воротной вены и варикозного расширения вен пищевода должно проводиться у всех пациентов с циррозом печени. Пациентам с асцитом на фоне цирроза запрещается употребление алкогольных напитков. Использование НПВС, ингибиторов АПФ, сартана, адреноблокаторов и аминогликозидов должно применяться с осторожностью вследствие риска развития почечной недостаточности.
Пациенты с неосложненным асцитом должны придерживаться диеты с ограниченным количеством соли, полуфабрикатных продуктов и, также, получать диуретическую терапию (антагонисты альдостерона в качестве монотерапии или в комбинации с петлевыми диуретиками). Пациенты должны находиться под пристальным наблюдением специалистов, соблюдать контроль за массой тела, АД, ЧСС, почечной функцией, уровнем сывороточного натрия и калия и уровнем экскреции натрия с мочой.
Особое внимание должно уделяться профилактике бактериальных инфекций, особенно при проведении инвазивных процедур.
Пациентам с рефрактерным асцитом рекомендовано выполнение парацентеза с эвакуацией большого объема асцитической жидкости в комбинации с последующей трансфузией альбумина или установкой TIPS. Проведение трансплантации печени должно рассматриваться для всех пациентов с асцитом на фоне цирроза.
Антагонисты Альдостерона:
Показания
Антагонисты альдостерона (спиронолактон, калия канреонат, канренон) являются диуретиками выбора для лечения пациентов с асцитом и/или отеками нижних конечностей в исходе цирроза печени.
Дозирование
Пациентам с асцитом 2 или 3 степени рекомендовано назначать антагонисты альдостерона в качестве монотерапии или в комбинации с петлевыми диуретиками, в исходной дозе 50 мг/сут с последующим повышением дозы каждые 4-7 дней до максимальной суточной дозы в 400 мг.
Взаимодействия
Ингибиторы АПФ
Антагонисты ангиотензина
Дигоксин
Эплеренон
Ингибиторы моноаминоксидазы (ингибиторы МАО)
Пентоксифиллин
Ингибиторы фосфодиэстеразы-5 (силденафил)
Соли калия
Хинидин
Толваптан
Йохимбин
Побочные эффекты
гиперкалиемия
гинекомастия, мастодиния
сонливость
аритмии
мышечные судороги
почечная недостаточность
печеночная энцефалопатия
аллергические реакции
Меры предосторожности
Применять с осторожностью у пациентов с легкой степенью почечной недостаточности, гиперкалиемией и гипонатриемией.
Необходимо проводить тщательный контроль уровня сывороточных электролитов (натрия и калия), креатинина, АД, мониторировать ЧСС и ЭКГ.
При повышении уровня калия в сыворотке крови более 5 ммоль/л рекомендовано назначение катионообменных смол.
При повышении уровня калия в крови более 6 ммоль/л, прием антагонистов альдостерона должен быть прекращен и назначена специфическая терапия гиперкалиемии.
Прекратить прием препаратов при развитии аллергической реакции.
Фуросемид может быть добавлен к терапии антагонистами альдостерона.
Дозирование
20-160 мг/сут в один или несколько приемов.
Взаимодействия
аминогликозиды
амфотерицин В
цисплатин
β-блокаторы
этакриновая кислота
циклоспорин
цефалоспорины
ингибиторы АПФ
соли лития
дигоксин
нестероидные противовоспалительные средства (НПВС)
варфарин
Побочные эффекты
гипонатриемия
гипокалиемия
гипокальциемия
гиповолемия
мышечные судороги
почечная недостаточность
печеночная энцефалопатия
аллергические реакции
Меры предосторожности
Необходимо проводить периодический контроль уровня сывороточных электролитов (натрия, калия, кальция), креатинина, мониторировать АД и ЭКГ.
При снижении уровня калия в сыворотке крови менее 3 ммоль/л рекомендовано назначение заместительной терапии калием. Назначение фуросемида пациентам, у которых может быть достигнут хороший эффект на фоне монотерапии антагонистами альдостерона, может приводить к развитию гипонатриемии, печеночной энцефалопатии и почечной недостаточности в результате активного диуреза.
Прием фуросемида должен быть прекращен при уровнях натрия Новейшие Рекмоендации EASL и AASLD по лечению Гепатита С на русском языке по этой ссылке rekomendacii-easl-evropeyskoy-associaci . cheni-f56/
источник
Вздутие живота при гепатите объясняется накоплением жидкости в брюшной полости, связанным с застоем крови и повышением давления в воротной вене. Данное патологическое состояние называется асцитом. Оно не считается самостоятельным заболеванием, являясь осложнением гепатита. Асцит брюшной полости усугубляет течение основной патологии, повышая риск летального исхода.
Жидкость в животе начинает накапливаться на стадии перехода вирусного, токсического или алкогольного гепатита в цирроз печени. Увеличению живота способствуют следующие причины:
- Избыточное восстановление печеночных тканей. При гепатите происходит ускоренный распад гепатоцитов, что запускает процессы усиленного деления клеток. Появляются очаги регенерации, состоящие из разросшихся тканей. Структура узлов отличается от строения здоровых тканей, что способствует нарушению кровообращения и сдавливанию воротной вены. Это приводит к застою жидкости в брюшной полости.
- Замещение паренхиматозной ткани соединительнотканными волокнами. Характерно для запущенных форм вирусного гепатита. Чем большие участки охватывает патологический процесс, тем ярче проявляется печеночная недостаточность. Нарушение функций печени приводит к снижению содержания белков в крови. Онкотическое давление плазмы падает, из-за чего она начинает просачиваться сквозь стенки сосудов в брюшную полость.
- Снижение объема циркулирующей в организме крови. Потеря плазмы способствует запуску ряда защитных механизмов, среди которых выделяют усиленную выработку гормона альдостерона. Вещество замедляет выведение натрия и воды из организма. Гидростатическое давление растет, из-за чего и увеличивается живот у больного хроническим гепатитом.
- Повышение нагрузки на сердце. При нарушении работы печени развивается сердечная недостаточность, способствующая повышению количества накапливающейся за брюшиной жидкости.
Ранние стадии асцита при гепатите протекают бессимптомно, наблюдается лишь незначительное увеличение окружности талии, не вызывающее у пациента беспокойства.
По мере развития патологии у мужчин и женщин появляются следующие симптомы:
- Увеличение живота. Пациент замечает, что живот резко увеличился в размерах за несколько дней. Кожа растягивается и становится блестящей. Нередко появляются розовые полосы и расширенные сосуды. При нахождении в положении стоя передняя брюшная стенка провисает вниз, при пребывании в лежачем положении боковые стенки выпячиваются. Как выглядит пациент при асците, можно увидеть на фото.
- Боли в области живота. Имеют постоянный тянущий характер, усиливаются по мере накопления жидкости.
- Симптом колебания живота, связанный с накоплением большого количества жидкости.
- Нарушение функций дыхательной системы. Когда живот при асците постоянно растет, повышается давление на диафрагму, которая начинает сжимать легкие. Больной жалуется на одышку, учащение дыхательных движений, признаки нехватки кислорода. Особенно ярко эти симптомы проявляются тогда, когда пациент находится в лежачем положении. Поэтому человек вынужден спать полусидя и стоять, опираясь на возвышение. На поздних стадиях асцита у женщин и мужчин наблюдается сухой кашель и синюшность носогубного треугольника.
- Пищеварительные расстройства. Смещение желудка вверх способствует более быстрому насыщению во время приема пищи. После еды пациент испытывает чувство тяжести в животе. Появляется изжога и отрыжка. Нередко случаются приступы рвоты, связанные со сдавливанием нижних отделов желудка. Рвотные массы содержат большое количество непереваренной пищи. Реже наблюдается кишечная непроходимость, сопровождающаяся задержкой кала и газов.
- Нарушение функций выделительной системы. Когда при асците растет живот, объем мочевого пузыря уменьшается, поэтому появляются частые позывы, урина выделяется в небольших количествах. Развиваются воспалительные процессы в почках и мочевыводящих путях.
- Отечность нижних конечностей. Связана с нарушением оттока лимфы.
- Образование пупочной грыжи. Мышцы передней брюшной стенки расходятся, из-за чего формируются грыжевые ворота.
Первые признаки асцита появляются, когда количество жидкости за брюшиной превышает 1000 мл. При тяжелом течении заболевания в брюшной полости может накапливаться более 20 л воды. До появления симптомов асцита будут присутствовать признаки основного заболевания – гепатита. К ним относятся боли в правом боку, общая слабость, пожелтение кожных покровов.
Синдром большого живота при вирусном и токсическом гепатите развивается в 3 стадии:
- Преходящий асцит. На этом этапе в брюшной полости обнаруживается не более 500 мл жидкости. Выявить патологию можно только с помощью аппаратных диагностических процедур. Функционирование внутренних органов не изменяется. Устраняются симптомы асцита путем лечения основного заболевания.
- Умеренный асцит. За брюшиной накапливается до 5 л жидкости. Пациент на этой стадии обнаруживает, что у него резко надулся живот. В положении стоя выявляется выпирание нижней части живота. При принятии горизонтального положения появляется одышка. Наличие жидкости выявляется путем простукивания или пальпации живота. При простукивании начинает колебаться противоположная сторона брюшной стенки.
- Напряженный асцит. На данном этапе количество скапливающейся в брюшной области жидкости превышает 10 л. Внутрибрюшное давление увеличивается, нарушается работа кишечника, желудка, легких и почек. Состояние больного оценивается как тяжелое, он нуждается в незамедлительной госпитализации.
Для выявления асцита при вирусном или аутоиммунном гепатите подразумевают использование:
- Осмотра пациента. При простукивании наблюдается притупление звука, перемещение границы тупости при сменах положения тела.
- Рентгенологического исследования брюшной полости. Позволяет выявить асцит, сопровождающийся накоплением более 500 мл воды.
- Лабораторных методов исследования. Применяются анализы крови на антитела к вирусу гепатита, уровни печеночных трансаминаз и свертываемость.
- Эзофагогастродуоденоскопии. При повышении давления в воротной вене обнаруживается расширение вен пищевода и желудка.
- Рентгенологического исследования грудной клетки. Снимок отражает наличие выпота в плевральной полости, снижение объема легочных тканей, смещение дна диафрагмы.
- УЗИ брюшной области. При асците требуется определение размеров печени и селезенки.
- токсическим поражением головного мозга, связанным с нарушением работы печени;
- бактериальными инфекциями;
- гепаторенальным синдромом;
- внутренними кровотечениями.
Прогноз зависит от степени выраженности асцита и характера течения основного заболевания. При преходящей форме асцита продолжительность жизни достигает 10-15 лет. Средняя пятилетняя выживаемость при умеренном и тяжелом течении патологического процесса не превышает 20%. 50% пациентов погибает в течение первых 2 лет после постановки диагноза.
источник
Вздутие живота при гепатите объясняется накоплением жидкости в брюшной полости, связанным с застоем крови и повышением давления в воротной вене. Данное патологическое состояние называется асцитом. Оно не считается самостоятельным заболеванием, являясь осложнением гепатита. Асцит брюшной полости усугубляет течение основной патологии, повышая риск летального исхода.
Жидкость в животе начинает накапливаться на стадии перехода вирусного, токсического или алкогольного гепатита в цирроз печени. Увеличению живота способствуют следующие причины:
- Избыточное восстановление печеночных тканей. При гепатите происходит ускоренный распад гепатоцитов, что запускает процессы усиленного деления клеток. Появляются очаги регенерации, состоящие из разросшихся тканей. Структура узлов отличается от строения здоровых тканей, что способствует нарушению кровообращения и сдавливанию воротной вены. Это приводит к застою жидкости в брюшной полости.
- Замещение паренхиматозной ткани соединительнотканными волокнами. Характерно для запущенных форм вирусного гепатита. Чем большие участки охватывает патологический процесс, тем ярче проявляется печеночная недостаточность. Нарушение функций печени приводит к снижению содержания белков в крови. Онкотическое давление плазмы падает, из-за чего она начинает просачиваться сквозь стенки сосудов в брюшную полость.
- Снижение объема циркулирующей в организме крови. Потеря плазмы способствует запуску ряда защитных механизмов, среди которых выделяют усиленную выработку гормона альдостерона. Вещество замедляет выведение натрия и воды из организма. Гидростатическое давление растет, из-за чего и увеличивается живот у больного хроническим гепатитом.
- Повышение нагрузки на сердце. При нарушении работы печени развивается сердечная недостаточность, способствующая повышению количества накапливающейся за брюшиной жидкости.
Ранние стадии асцита при гепатите протекают бессимптомно, наблюдается лишь незначительное увеличение окружности талии, не вызывающее у пациента беспокойства.
По мере развития патологии у мужчин и женщин появляются следующие симптомы:
- Увеличение живота. Пациент замечает, что живот резко увеличился в размерах за несколько дней. Кожа растягивается и становится блестящей. Нередко появляются розовые полосы и расширенные сосуды. При нахождении в положении стоя передняя брюшная стенка провисает вниз, при пребывании в лежачем положении боковые стенки выпячиваются. Как выглядит пациент при асците, можно увидеть на фото.
- Боли в области живота. Имеют постоянный тянущий характер, усиливаются по мере накопления жидкости.
- Симптом колебания живота, связанный с накоплением большого количества жидкости.
- Нарушение функций дыхательной системы. Когда живот при асците постоянно растет, повышается давление на диафрагму, которая начинает сжимать легкие. Больной жалуется на одышку, учащение дыхательных движений, признаки нехватки кислорода. Особенно ярко эти симптомы проявляются тогда, когда пациент находится в лежачем положении. Поэтому человек вынужден спать полусидя и стоять, опираясь на возвышение. На поздних стадиях асцита у женщин и мужчин наблюдается сухой кашель и синюшность носогубного треугольника.
- Пищеварительные расстройства. Смещение желудка вверх способствует более быстрому насыщению во время приема пищи. После еды пациент испытывает чувство тяжести в животе. Появляется изжога и отрыжка. Нередко случаются приступы рвоты, связанные со сдавливанием нижних отделов желудка. Рвотные массы содержат большое количество непереваренной пищи. Реже наблюдается кишечная непроходимость, сопровождающаяся задержкой кала и газов.
- Нарушение функций выделительной системы. Когда при асците растет живот, объем мочевого пузыря уменьшается, поэтому появляются частые позывы, урина выделяется в небольших количествах. Развиваются воспалительные процессы в почках и мочевыводящих путях.
- Отечность нижних конечностей. Связана с нарушением оттока лимфы.
- Образование пупочной грыжи. Мышцы передней брюшной стенки расходятся, из-за чего формируются грыжевые ворота.
Первые признаки асцита появляются, когда количество жидкости за брюшиной превышает 1000 мл. При тяжелом течении заболевания в брюшной полости может накапливаться более 20 л воды. До появления симптомов асцита будут присутствовать признаки основного заболевания – гепатита. К ним относятся боли в правом боку, общая слабость, пожелтение кожных покровов.
Синдром большого живота при вирусном и токсическом гепатите развивается в 3 стадии:
- Преходящий асцит. На этом этапе в брюшной полости обнаруживается не более 500 мл жидкости. Выявить патологию можно только с помощью аппаратных диагностических процедур. Функционирование внутренних органов не изменяется. Устраняются симптомы асцита путем лечения основного заболевания.
- Умеренный асцит. За брюшиной накапливается до 5 л жидкости. Пациент на этой стадии обнаруживает, что у него резко надулся живот. В положении стоя выявляется выпирание нижней части живота. При принятии горизонтального положения появляется одышка. Наличие жидкости выявляется путем простукивания или пальпации живота. При простукивании начинает колебаться противоположная сторона брюшной стенки.
- Напряженный асцит. На данном этапе количество скапливающейся в брюшной области жидкости превышает 10 л. Внутрибрюшное давление увеличивается, нарушается работа кишечника, желудка, легких и почек. Состояние больного оценивается как тяжелое, он нуждается в незамедлительной госпитализации.
Для выявления асцита при вирусном или аутоиммунном гепатите подразумевают использование:
- Осмотра пациента. При простукивании наблюдается притупление звука, перемещение границы тупости при сменах положения тела.
- Рентгенологического исследования брюшной полости. Позволяет выявить асцит, сопровождающийся накоплением более 500 мл воды.
- Лабораторных методов исследования. Применяются анализы крови на антитела к вирусу гепатита, уровни печеночных трансаминаз и свертываемость.
- Эзофагогастродуоденоскопии. При повышении давления в воротной вене обнаруживается расширение вен пищевода и желудка.
- Рентгенологического исследования грудной клетки. Снимок отражает наличие выпота в плевральной полости, снижение объема легочных тканей, смещение дна диафрагмы.
- УЗИ брюшной области. При асците требуется определение размеров печени и селезенки.
- токсическим поражением головного мозга, связанным с нарушением работы печени;
- бактериальными инфекциями;
- гепаторенальным синдромом;
- внутренними кровотечениями.
Прогноз зависит от степени выраженности асцита и характера течения основного заболевания. При преходящей форме асцита продолжительность жизни достигает 10-15 лет. Средняя пятилетняя выживаемость при умеренном и тяжелом течении патологического процесса не превышает 20%. 50% пациентов погибает в течение первых 2 лет после постановки диагноза.
источник
Учеными доказано что гепатит С, именуемый в медицинских кругах «ласковый убийца», получил второе название не зря. Вирус планомерно уничтожает не только клетки печени, он также разрушительно действует и на другие жизненно-важные органы человека, вызывая различные патологии. Одной из таких патологий является асцит. Назвать его самостоятельным заболеванием нельзя, он выступает как осложнение гепатита С.
Почему при гепатите С нередок асцит
При переходе от фиброзного изменения печени к циррозу возникает асцит. Это уже тревожный звонок, ситуация с организмом крайне критическая, возможен летальный исход. Асцит возникает по следующим причинам:
- распад гепатоцитов печени, приводящий к застою жидкости;
- замещение паренхимы органа соединительной тканью – ярко проявляется печеночная недостаточность;
- повышенная нагрузка на сердце – развивается сердечная недостаточность и накапливание жидкости в брюшной полости;
- усиленная выработка альдостерона, замедляющего выведение воды из организма.
Внимание. Изначально асцит бессимптомен, наблюдается лишь увеличение окружности живота. Не нужно путать его с набором веса.
Симптоматика асцита у больных гепатитом С
Несмотря на то, что данная патология протекает бессимптомно, есть ряд симптомов, на которые следует обратить пристальное внимание:
- увеличение живота – не постепенное, а резкое (за несколько дней) с растянутой кожей и отчетливо видными расширенными сосудами;
- тянущие боли в животе;
- симптом колеблющегося живота;
- нарушение дыхания, одышка в лежащем положении, сухой кашель;
- диспепсические расстройства – изжога, отрыжка, рвота, запор;
- частое мочеиспускание;
- отечность ног;
- возникновение пупочной грыжи.
Уже при образовании в брюшной полости 1 литра воды могут проявиться вышеперечисленные признаки. А при тяжелом асците количество воды может быть порядка 20 литров. До появления асцита у больных наблюдаются все симптомы гепатита С, поэтому не следует затягивать с лечением.
Протекание асцита – стадии
При гепатите С различают несколько стадий асцита, а именно:
- преходящий – не боле 0,5 литра жидкости в брюшной полости, диагностируется при помощи УЗИ;
- умеренный – около 5 литров жидкости, выявляется при пальпации живота, симптоматика – одышка, резкое вздутие живота;
- напряженный – объем жидкости в брюшной полости превышает 10 литров, требует немедленной госпитализации больного ввиду нарушения работы легких, почек и желудка.
Своевременная диагностика гепатита С поможет избежать асцита
Для того, чтобы избежать патологий, вызванных вирусом HCV рекомендовано посещать профильного специалиста – терапевта хотя бы раз в год, даже при отсутствии жалоб. Не лишним будет ежегодная сдача биохимического и общего анализа крови. Что касается диагностики асцита, то в медицине предусмотрены следующие виды исследований для постановки диагноза:
- осмотр больного с пальпацией печени и живота;
- рентген брюшной полости;
- ФГДС;
- рентген грудной клетки;
- доплерография;
- фибросканирование;
- УЗИ брюшной полости;
- лабораторные анализы;
- лапароцентез – забор асцитической жидкости.
Как лечится асцит при гепатите С
Для лечения данной патологии необходимо устранить основную причину – гепатит С. В наши дни это вирусное заболевание печени легко поддается лечению противовирусными препаратами прямого действия – «Софосбувир», «Ледипасвир», «Велпатасвир», «Даклатасвир». Схемы лечения предусматривают комплексный прием двух препаратов – софосбувир + вышеперечисленные в зависимости от разновидности вируса и подбираются индивидуально лечащим врачом. Срок терапии – 12 недель для пациентов без тяжелого фиброза и 24 недели для больных с запущенным фиброзом и циррозом.
Что касается лечения асцита на фоне ВГС в крови, то терапия основывается на приеме следующих лекарств:
- гепатопротекторы – «Урсосан», «Карсил», «Аллохол», «Фосфоглив», «Эссенциале»;
- иммуномодуляторы – «Циклоферон»;
- гормональные – «Преднизолон»;
- Диуретики – «Диакарб», «Трифас»;
- Альбумин.
В случае критического скопления жидкости в брюшной полости – свыше 20 литров проводится медикаментозное вмешательство путем ввода аспирационной иглы и откачивания жидкости.
Изменение рациона питания для больных гепатитом С на фоне имеющегося абсцита
Пациентам с абсцитом рекомендуется полный отказ от соли, или ее минимальное количество – не более 2 грамма в сутки. В рационе должны присутствовать каши на воде, овощи и фрукты (свежие, тушеные, запеченные), нежирное мясо и рыба, ржаной хлеб.
До наступления ремиссии следует отказаться от копченостей, жирного и жареного, грибов, майонеза, маринадов и соусов, алкоголя, кондитерских изделий.
Прогноз жизни у больных гепатитом С имеющих в анамнезе асцит и отказывающихся от лечения – неблагоприятен. По статистике у 50% больных с такой патологией наблюдается летальный исход в первые два года после постановки диагноза.
источник
Настоящее руководство посвящено прежде всего лечению асцита, а также диагностике, лечению и профилактике спонтанного бактериального перитонита (СБП) у взрослых больных с циррозом печени. Патогенез асцита и СПБ, всесторонние сведения по проведению дифференциального диагноза асцита, диагностика и лечение асцита другой этиологии (не вследствие цирроза), гепаторенальный синдром остались за пределами настоящего руководства.
1. Значение оценки градиента содержания альбумина в сыворотке и асцитической жидкости.
Больные с небольшим градиентом содержания альбумина в сыворотке и асцитической жидкости недостаточно хорошо реагируют на ограничение приема натрия и диуретические препараты, за исключением тех случаев, когда у них дополнительно присутствует нефротический синдром. Это руководство рассматривает случаи с высоким градиентом.
Воздержание от алкоголя уменьшает повреждение гепатоцитов, позволяет улучшить течение обратимых процессов при алкогольной болезни печени; у алкоголиков воздержание может уменьшить портальную гипертензию.
3. Недиуретическая терапия
- Задержка натрия почками это процесс, исходно лежащий в основе задержки в организме жидкости и образования асцита. Эта ситуация возникает за несколько месяцев до нарушения выделения почками воды.
- Назначение строгого постельного режима не показано.
- Ограничение жидкости не показано до тех пор, пока содержание натрия в сыворотке 78 ммоль/день отмечается только у 10-15% больных.
Обычная терапия на начальном этапе заключается в ежедневном утреннем приеме 100 мг спиронолактона или сочетания 100 мг спиронолактона + 40 мг фуросемида. Если снижение веса тела и выделения натрия с мочой остаются неадекватными, то дневная доза спиронолактона при монотерапии должна быть увеличена до 200 мг, а если необходимо, то и до 400 мг; при приеме двух препаратов – фуросемида и спиронолактона их дозы увеличивают одновременно в пропорции 2:5 между двумя дозами для сохранения нормокалиемии, т.е. 80 и 200 мг, 160 и 400 мг. Максимальной дозой для фуросемида является 160 мг/день и 400 мг/ день для спиронолактона в день. Монотерапия спиронолактоном может оказаться эффективной в случаях, если задержка жидкости в организме минимальна. Монотерапия спиронолактоном более эффективна, чем монотерапия фуросемидом. Однако, монотерапия спиронолактоном может осложниться гиперкалиемий и развитием гинекомастии. Действие спиронолактона в полном объеме может начаться не сразу после начала его приема, а через несколько дней. Толерантность к спиронолактону может уменьшиться при наличии патологии почечной паренхимы, в связи с гиперкалиемией. Заменителями спиронолактона могут быть амилорид и триамтерен.
В случае возникновения гипокалиемии фуросемид можно временно отменить.
При отеках нет ограничений для ежедневного снижения веса. Когда отеки начинают рассасываться, то для профилактики азотемии (вследствие уменьшения внутрисосудистого объема) ежедневное снижение веса тела необходимо поддерживать на уровне до 0.5 кг.
У больных, чувствительных к диуретикам, не рекомендуется проводить лечение с использованием частых парацентезов с удалением большого количества асцитической жидкости.
5. Парацентез с удалением большого объема асцитической жидкости
В случаях, когда напряжение, создаваемое асцитической жидкостью, приводит к появлению выраженных клинических симптомов, то в качестве лечебного мероприятия может быть выполнен одиночный парацентез с удалением большого количества жидкости – до 4-6 литров без осложнений со стороны гемодинамики и необходимости сопутствующего переливания коллоидных растворов. В случаях, если объем удаляемой жидкости превосходит 6 литров, рекомендуется внутривенная инфузия альбумина из расчета 6-8 г на литр удаляемой асцитической жидкости.
Для предотвращения быстрого повторного накопления асцитической жидкости рекомендуется ограничение употребления натрия и проведение диуретической терапии.
Парацентез с удалением большого количества асцитической жидкости не относятся к терапии первого плана для всех больных с напряженным асцитом.
6. Тактика лечения амбулаторных больных
- Если больные адекватно реагируют на медикаментозную терапию, то их госпитализация не является обязательной.
- У таких больных должен проводиться мониторный контроль следующих показателей: вес тела, наличие ортостатических симптомов, содержание электролитов, мочевины и креатинина сыворотки.
- Периодический контроль содержания натрия в моче необходимо проводить, если снижение веса тела представляется неадекватным.
Если содержание натрия в моче >0 и 78 ммоль/день натрия и при этом у них не происходит снижение веса тела, необходимо рекомендовать более строгое соблюдение диеты.
Больным, у которых не происходит снижение веса тела, а экскреция натрия 2.0 мг/дл. - Клинически значимые побочные эффекты диуретиков.
- Гиперкалиемия и метаболический ацидоз (спиронолактон).
Рефрактерный асцит — накопление жидкости, количество которой не уменьшается при ограничении потребления натрия с пищей до 88 ммоль/день и приеме максимальных доз диуретических препаратов (фуросемид+спиронолактон), но без употребления ингибиторов простогландина (например, нестероидных противовоспалительных препаратов). Рефрактерным можно считать и такой асцит, когда у больного имеется неперносимость диуретиков.
Указанием на неэффективность диуретической терапии служит минимальное снижение веса или отсутствие такового, сопровождающееся снижением экскреции натрия 5 литров ) с целью минимизации внутрисосудистой гиповолемии, активации вазоконстрикции и антинатрийуретической системы и нарушения функции почек. Декстран 70 является менее эффективным для этих целей, чем альбумин. В случаях эвакуации менее 5 литров асцитической жидкости заместительная инфузия коллоидными растворами не является необходимой.
3. Трансюгулярный внутрипеченочный порто-системный стент-шунт (TIPSS)
TIPSS представляет собой порто-системный шунт (бок-в-бок), имплантируемый рентгенохирургом. TIPSS является эффективным средством помощи больным с рефрактерным асцитом. При этом виде лечения частота возникновения энцефалопатии, как правило, не увеличивается, а выживаемость может быть большей, чем у больных, у которых лечение проводится с помощью повторных парацентезов с эвакуацией больших объемов асцитической жидкости. Имплантация TIPSS приводит к подавлению антинатрийуретической системы, улучшению почечной функции и почечной реакции в ответ на прием диуретиков.
Перитонео-венозные шунты (LeVeen или Denver) имеют весьма короткий срок проходимости, часто сопровождаются достаточно серьезными осложнениями, включая перитонеальный фибрози поэтому не имеют преимуществ в плане увеличения выживания больных по сравнению со стандартной терапией.
Перитонео-венозное шунтирование должно быть зарезервировано для тех резистентных к диуретикам больных, которым нельзя выполнить трансплантацию печени и не представляется возможным производить повторные “большие” парацентезы (вследствие наличия множественных хирургических рубцов или в связи с проживанием в таком месте, где нет врача, который мог бы выполнять парацентезы).
У больных с циррозом печени развитие асцита, рефрактерного к проведению стандартной терапии, приводит примерно к 50% 6-месячной выживаемости и примерно к 25% 12-месячной выживаемости.
Диагностическое исследование асцитической жидкости является обязательным и должно быть повторено в случае появления симптомов и/или лабораторных данных, указывающих на наличие инфекции.
Диагноз СБП может быть поставлен в том случае, если в асцитической жидкости выявляются бактерии- Escherichia coli, Klebsiella pneumonia или pneumococcus c повышением в ней количества лейкоцитов до 250 и выше в 1 мм куб. без наличия явных интраабдоминальных или хирургических источников инфекции.
Предположительный диагноз СБП может быть поставлен больным, у которых при отсутствии бактерий в асцитической жидкости количество лейкоцитов в ней > 250 клеток/мм3, а также имеется ряд симтомов, указывающих на наличие инфекционного процесса – лихорадка, озноб, болезненность в брюшной полости, напряжение прямых мышц живота, ослабление кишечных звуков.
У больных с алкогольным гепатитом и лихорадкой диагноз СБП не может быть поставлен на основании лейкоцитоза и болей в брюшной полости в отсутствии увеличения количества лейкоцитов в асцитической жидкости.
У большинства больных с наличием бактерий в асцитической жидкости количество их и лейкоцитоз обычно возрастают в начальном периоде лечения. Нейтрофильная реакция может развиться через некоторый период времени после появления бактерий в асцитической жидкости.
Больным с установленным или предположительным диагнозом спонтанного бактериального перитонита должны быть назначены антибиотики. Начало лечения не должно откладываться в ожидании положительного теста на наличие бактерий в асцитической жидкости. Антибактериальная терапия должна проводиться также у тех больных, у которых выявлено бактериальное обсеменение асцитической жидкости и имеются признаки инфекционного процесса, хотя нейтрофильная реакция и отсутствует.
Эмпирическая антибактериальная терапия проводится антибиотиками широкого спектра действия, не обладающими нефротоксическим действием, как например, цефотаксим ом (цефалоспорин 3-го поколения) при его внутривенном применении по 2 г каждые 8 часов.
В типичных случаях СБП 5-дневный курс внутривенного применения антибиотика также эффективен как и 10-дневный.
Отсутствие положительного результата в виде клинического улучшения состояния является показанием для проведения повторного диагностического парацентеза. В случае снижения в асцитической жидкости количества ПМЯ лейкоцитов и отрицательного результата на выявление бактерий лечение продолжается с использованием того-же антибиотика. В случае увеличения в асцитической жидкости ПМЯ лейкоцитов и обнаружения новых микроорганизмов для продолжения лечения необходимо использовать другие антибиотики. В случае увеличение количества уже выявленных бактерий можно заподозрить развитие вторичного бактериального перитонита.
Одновременное внутривенное применение альбумина в дозе 1.5 г/кг с момента установления диагноза и в дозе 1 г/кг на 3 день снижает возникновение случаев нарушения почечной функции и улучшает шансы на выживание больных.
Имеются сообщения о тгом, что пероральное применение офлокацина может быть таким же эффективным, как и внутривенное применение цефотаксимина с целью лечения тех больных с СБП, у которых нет азотемии, рвоты или шока. Однако, пока эти сообщения не получили достаточного подтверждения, внутривенный способ введения антибиотиков является предпочтительным.
Последующий парацентез необходим только если есть атипичные черты (симптомы, клиническое течение, анализы асцитической жидкости, ответ микроорганизма(ов) на лечение), которые могут предположить наличие вторичного перитонита.
Прогноз для жизни у больных с СБП настолько плохой, что возможность пересадки печени должна быть рассмотрена у каждого такого больного.
Больные с циррозом печени с низким содержанием белка в асцитической жидкости (
Блестящее руководство AASLD авт. Bruce AQ Runyon «Ведение взрослых пациентов с асцитом вследствие цирроза»
Наилучшая отправная точка для изучения проблемы; наберите «ascites» в поисковом окне.
Наилучшая отправная точка для поиска руководств; наберите «ascites» в поисковом окне.
Руководство по диагностической лапароскопии.
Критерии пригодности ACR чрескожного катетера для дренажа и сбора инфицированной внутрибрюшной жидкости.
Антибиотики для лечения спонтанного бактериального перитонита (Cochrane Review)
Приглашение к комментариям
Комитет по составлению настоящего руководства приветствует получение комментариев и предложений от читателей. Если Вы считаете, что некоторые аспекты проблемы освещены недостаточно, если Вы обладаете хорощим опытом в решении этих проблем, то поделитесь им с авторами руководства. Вместе мы сможем сделать его еще лучше!
источник
Для разрушения печени человека существует огромное количество провоцирующих факторов (алкоголь, гепатит, частые интоксикации). Они часто становятся причиной цирроза, осложненного асцитом. Поэтому к его лечению нужно отнестись очень внимательно. Тут не допускается самолечение либо отказ от рекомендаций, прописанных врачом.
Проблемы с печенью должны стать сигналом о том, что необходимо полностью изменить жизнь и привычки. В запущенном состоянии лечить асцит очень сложно, поэтому нельзя допускать того, чтобы осложнение цирроза зашло слишком далеко. Однако, если вовремя обратиться к врачу и приостановить развитие патологии, можно продлить себе жизнь минимум на 10 лет.
Среди всех осложнений, которые возможны при болезни печени, асцит считается самым опасным и распространенным. При наличии такого диагноза больному не стоит рассчитывать на быстрое выздоровление. Если вовремя заняться лечением недуга, можно приостановить развитие патологии либо полностью избавиться от нее.
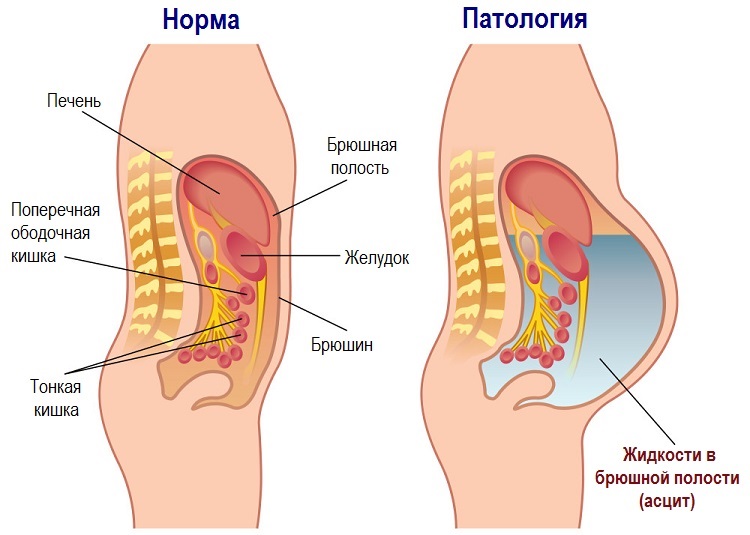
Основные терапевтические меры должны быть направлены на устранение цирроза, как первопричины проблемы. Само заболевание очень неприятно. Асцит – это скопление жидкости в брюшной полости.
Статистика показывает, что почти 3/4 больных с циррозом печени сталкиваются с таким осложнением, как асцит. Из-за высокого содержания жидкости в некоторых органах происходит нарушение кровообращения. Печень уже не может получать достаточное количество крови, а сердцу приходится работать в экстренном режиме из-за постоянно высокого давления. Все это очень опасно и может привести к самым нехорошим последствиям.
Смотрите видео об асците:
Чаще всего у больных с диагнозом цирроз асцит возникает по причине нарушения синтеза белка. Недостаток альбумина приводит к повышенной проницаемости сосудов. В результате жидкость начинает переливаться из кровяного русла в брюшную полость. На фоне нарушения работы печени происходит увеличение концентрации натрия. За счет этого лишняя жидкость не уходит, а надолго задерживается в теле больного.
Привести к асциту может и недостаточность лимфатической системы. Две трети всей лимфы производится печенью. Но цирроз перегружает орган, что становится препятствием для нормального лимфооттока. Часть жидкости не может нормально уходить и начинает просачиваться в брюшную полость.
Количество воды зависит от запущенности асцита. Если живот становится очень большим, лечение значительно затрудняется.
Характерным признаком асцита является выпячивание пупка
До определенного момента больной может не замечать никаких явных признаков проблемы. Чаще всего они проявляются тогда, когда количество лишней жидкости становится больше одного литра. При этом когда больной находится в вертикальном положении, его живот немного отвисает. Характерным признаком асцита является выпячивание пупка.
Если на этом этапе больного положить на спину, можно заметить, что боковые части живота разойдутся в разные стороны, а в центре будет виднеться углубление. То есть, вода, которая находится в животе, просто растечется. Когда кожа растянется, на ней можно будет заметить четкие венозные линии.
Другие видимые симптомы у пациента отсутствуют. Иногда количество жидкости становится просто огромным, поэтому человек не может выполнять свои обычные задачи без посторонней помощи. Эта стадия считается запущенной. Тут, скорее всего, без хирургического вмешательства не обойтись.
Существует несколько вариантов развития заболевания и лечения:
Малый асцит При нём явные симптомы будут не особо заметны. При такой форме заболевания количество жидкости в брюшной полости не превышает 3 литров. Средний асцит При нём проблемы с животом будут видны даже невооруженным глазом. Форма тела будет меняться, тем не менее, на работе жизненно важных органов это пока не будет сказываться. Подобный тип заболевания отмечается при количестве жидкости менее 20 литров. Большой асцит Это огромный живот, в котором скапливается более 20 литров лишней жидкости. В таком объеме она будет очень опасна для некоторых внутренних органов. Часто появляются проблемы с дыханием. Если не лечить асцит на этой стадии, болезнь может стать причиной летального исхода. Помимо количества, специалисты обращают внимание на характер жидкости. От этого во многом зависит окончательный диагноз.
Транзиторный асцит Предвещает благоприятный исход лечения. Часто вылечив цирроз данная форма недуга проходит сама. Но для большей эффективности может быть использована медикаментозная терапия либо народные методы. Стационарный асцит Не стоит рассчитывать на консервативное лечение. Тут чаще всего используют хирургические методы. Хотя бывают и такие ситуации, когда при стационарном асците количество жидкости остается прежним, но уровень воды не склонен к увеличению. Напряженная форма асцита Самая опасная форма. Тут жидкость скапливается в больших количествах и постепенно увеличивается, несмотря на все терапевтические методы. Норма и патология (асцит)
Все зависит от запущенности патологии. Но лечение не даст желаемого результата, если не будет устранена первопричина, то есть цирроз печени. В медицине отсутствует средство, которое способно полностью вылечить заболевание, проводится только трансплантация печени. Если распад клеток печени будет остановлен, то угроза асцита исчезнет.
Сам асцит без устранения цирроза вылечить нельзя. Но можно снизить выраженность неприятных симптомов. Для этого должны быть правильно подобраны гепатопротекторы, которые защищают печень от распада и противовирусные средства, защищающие при гепатите С и В.
Важную роль в медикаментозном лечении асцита, вызванного циррозом печени, играет Альбумин. Это лекарственное средство позволяет восстановить уровень белка в крови, что снизит приток жидкости в брюшную полость.
На первых этапах развития патологии нередко назначают Спирикс либо Альдактон, которые помогают вывести лишнюю жидкость из организма больного.
Средства из «бабушкиной аптечки» можно использовать исключительно с одобрения лечащего врача. Если одному пациенту отвары лекарственных трав помогут, то для другого они могут стать причиной усугубления ситуации. Поэтому любое лечение при циррозе печени с асцитом должно проходить под пристальным контролем специалиста.
Если врач одобрит, можно использовать отвар из стручков фасоли. Для этого нужно взять 20 г фасоли и залить литром кипяченой воды. Далее все ставится на огонь и доводится до кипения. После этого отвару нужно дать остыть в течение 40 минут. Принимают народное лекарство трижды в день. Последний прием должен быть не позднее 8 часов вечера.
Для выведения лишней жидкости хорошо помогает отвар петрушки. При асците будут полезны и листья, и семена. В общей сложности сухого компонента нужно 300 граммов. Это количество заливается литром воды и проваривается 15 минут. Затем нужно все снять с огня и процедить. Принимают лекарство каждый час на протяжении 3 суток. За один раз можно использовать около 1 чайной ложки отвара.
При асците можно использовать отвары из березовых листьев и хвоща, из толокнянки и грыжника, а также из липы и мать-и-мачехи. Хорошо помогает компот из абрикоса и обертывание с использованием отвара березовой коры.
Узнайте о лечении чаями асцита в видео:
Если цирроз находится в стадии декомпенсации, пациенту нужна будет срочная операция. Это сложное хирургическое вмешательство, при котором предварительно следует откачать избыток жидкости. Для этого используется метод лапароцентеза.
Подобная методика предусматривает введение иглы в брюшную полость с последующим выкачиванием жидкости. За один раз более 5 литров удалять нельзя, поэтому для полного очищения брюшной полости используется несколько подходов.
Правильное питание является важным условием успешного лечения. Подбирать продукты нужно тщательно, так как больному нельзя простые углеводы, напитки с кофеином, соусы, такие как майонез и кетчуп, а также все специи, приправы и даже мороженое. О копченой и жирной пище следует забыть надолго.
В рационе обязательно должна присутствовать отварная рыба, мясо нежирных сортов, а также овощи, зелень и фрукты. Хорошо подходит пища, приготовленная на пару.
Ведите здоровый образ жизни и будьте здоровы!
Главной профилактической мерой для предупреждения такого осложнения, как асцит, будет воздержание от алкоголя и вредных продуктов при наличии цирроза. Проблемы с печенью должны стать сигналом о том, что необходимо полностью изменить жизнь и привычки. В этом случае осложнений при циррозе быть не должно.
Сам по себе цирроз является опаснейшим недугом. Если к нему прибавится такое осложнение, как асцит, вероятность летального исхода будет крайне высока. Это происходит из-за сильнейшей интоксикации организма ацетоном и кетоновыми телами.
Статистика показывает, что всего 10% пациентов с запущенным асцитом живут более одного месяца после возникновения подобного осложнения. Однако, если вовремя начать лечение, прогноз вполне благоприятный.
У больных с диагнозом цирроз асцит возникает по причине нарушения синтеза белка или недостаточности лимфатической системы. Характерным признаком асцита является выпячивание пупка. Диагностировать асцит на начальных стадиях можно на УЗИ. Асцит на фоне цирроза – это очень опасное состояние. Но, если вовремя обратиться к врачу и приостановить развитие патологии, можно продлить себе жизнь минимум на 10 лет. Асцит является следствием цирроза, поэтому лечить нужно именно цирроз печени.
источник
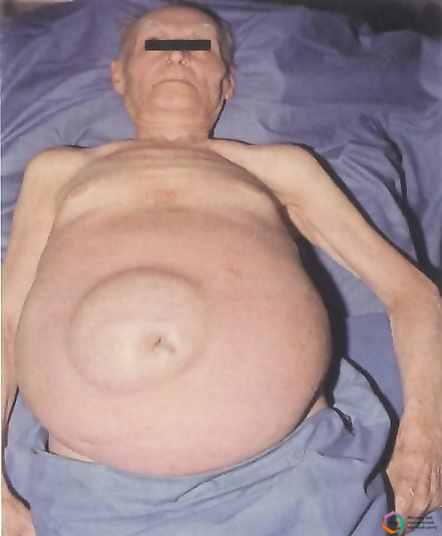

 Характерным признаком асцита является выпячивание пупка
Характерным признаком асцита является выпячивание пупка
 Норма и патология (асцит)
Норма и патология (асцит) Ведите здоровый образ жизни и будьте здоровы!
Ведите здоровый образ жизни и будьте здоровы!