Асцит, или водянка живота, — это скопление жидкости в брюшной полости, которая носит воспалительный или невоспалительный характер. Патология никогда не возникает как самостоятельное явление, всегда сопровождаясь дополнительными заболеваниями. В подавляющем большинстве случаев – около 70% — причиной состояния служат заболевания печени.

- Транзиторный асцит – первая стадия болезни, при которой количество жидкости достигает 400 мл. Чаще всего болезнь обнаруживается случайно при проведении инструментальных обследований: рентгена, МРТ, УЗИ, флюорографии. Самостоятельно определить первые признаки патологии невозможно. Работа органов, расположенных в полости, сохраняется в нормальном состоянии. А симптомы обычно связаны с основным нарушением, вызывающим водянку.
- Умеренная форма – вторая стадия болезни. При этом состоянии в животе скапливается уже до 4 л свободной жидкости. Симптомы связаны с патологическим увеличением живота в размерах. Пациент замечает это даже без врачебной диагностики. При этом появляется тяжесть, одышка.
- Напряженный асцит – третья стадия патологии. Количество свободной жидкости превышает 10 л, в тяжелых случаях может достигать 20-30 л. Повышенное давление вызывает отек внутренних органов, нарушается их функционирование. Человек чувствует себя очень плохо и нуждается в медицинской помощи.
Иногда выделяют четвертую стадию болезни – рефрактерный асцит, при котором жидкость постоянно скапливается в брюшине, а врачи не могут ничем помочь пациенту. Возникает серьезная угроза для жизни, часто наступает смерть.
Сложность обнаружения болезни заключается в неочевидности симптомов на первой стадии нарушения. Последующее развитие водянки может приводить к тяжелым последствиям, при которых не обойтись без вмешательства медиков.
Сначала пациент может видеть, как увеличенный живот проявляется в стоячем положении, ведь жидкость сначала скапливается внизу брюшины, происходит выпячивание передней стенки. В лежачем положении начинается одышка, так как жидкость переходит ближе к легким.
По мере прогрессирования болезни живот не перестает расти, и когда количество жидкости достигает 10-12 л, кожа натягивает, как барабан. Она становится очень напряженной и блестящей, повышается прозрачность.
Наличие болей зависит от того, из-за какого органа происходит скопление жидкости. Чаще всего у женщин и мужчин дискомфорт обусловлен:
- циррозом печени – симптомы возникают со стороны правого подреберья, усиливаются со временем, но боль может появляться и в других областях живота;
- воспалением брюшины – признаки очень сильные, опоясывают, носят режущий и колющий характер; при надавливании на переднюю стенку усиливаются;
- синдромом Бадда-Киари – из-за закупорки вен в печени переполняются кровеносные сосуды, орган увеличивается, происходит его растяжение; боли становятся острыми, схваткообразными, отдают в спину и правое подреберье;
- панкреатитом – воспаление поджелудочной железы чаще всего выражается острыми болями в верхней части живота, могут быть спутаны с болями от сердца и спины; симптомы иногда располагаются со стороны левого подреберья;
- опухолями – в этом случае боль почти не бывает сильной, что затрудняет диагностику болезни; иногда случаются тупые болезненные ощущения в животе, проходят сами;
- эндометриозом – симптомы беспокоят женщин и охватывают нижнюю часть живота; если клетки эндометрия распространяются на другие органы, симптомы могут затрагивать яичники, иногда они возникают при менструации, половом акте, мочеиспускании и дефекации, носят острый характер; устранить признаки не получается даже медикаментами.
Увеличение количества воды усиливает давление, а вместе с ним нарастает и интенсивность признаков жидкости в брюшной полости у человека.
Болезненные ощущения при асците – один из самых распространенных симптомов. Но он никогда не связан конкретно с этим нарушением, а указывает на текущие заболевания.
При отеках, вызванных сердечной недостаточностью, наблюдается появление симптомов в области стоп и голеней ближе к вечеру. Кожа в этой области становится синюшной и холодной, а если на нее надавить, углубление исчезает в течение длительного времени.
Если патология вызвана недостатком белков, отеки распространяются по всему телу. Эти области становятся напряженными, твердыми, температура кожи снижена. При надавливании вмятины сохраняются в течение 5-9 секунд.
Асцит может проявляться температурой только в случае активизации основного заболевания:
- при перитоните градусник показывает отметку в 40-41;
- при перитоните, вызванном туберкулезом, температура отличается и составляет 37-39 градусов;
- при панкреатите поднимается до 38 градусов;
- при циррозе столбик градусника поднимается до 37-37,5 пунктов, но только на начальных стадиях; на фоне болезни, вызванной гепатитами, она бывает в пределах 37-39 градусов;
- при опухолях симптом развивается на последних стадиях, когда рак метастазирует — температура достигает 40 градусов.
Если асцит вызывает микседема, температура может падать до 35 градусов. Это обусловлено недостатком гормонов щитовидной железы.
Эти симптомы болезни выявляются в основном при диагностических процедурах и указывают обычно на опухоли, цирроз, болезнь Бадда-Киари, сердечную недостаточность.
Наличие тошноты и рвоты возможно как на начальных, так и на последних стадиях асцита. Симптомы связаны с общим списком поражений печени и ЖКТ. Из-за растущего объема жидкости в брюшной полости и нарушения работы желудка, кишечника, рвота и тошнота могут появляться даже после очень маленьких порций пищи. При этом в массах будут содержаться непереваренные продукты. После акта выхода еды пациент обычно испытывает облегчение.
Комплекс симптомов назвали «Головой медузы» — происходит расширение вен брюшной стенки, повышается давление. Как только живот выпячивается, а кожа сильно натягивается, становятся видны крупные русла крови. Венозная сеть – большая, хорошо заметная, густая, расположена на переднебоковой поверхности.
Желтуха часто сопровождает асцит, вызванный заболеваниями печени. Она поражает белки глаз, слизистые оболочки и кожные покровы. Может быть как выраженной, так и едва различимой.
При сильном скоплении жидкости пациенту становится тяжело дышать, это вызывает сильную одышку. Связана она с ограниченной подвижностью легких и диафрагмы. На начальных стадиях проблемы с дыханием обычно возникают в лежачем положении.

- усиление морщин на лице;
- ухудшение эластичности и увлажненности кожи;
- жажда и постоянная сухость во рту;
- повышение температуры;
- западание глазных яблок;
- снижение диуреза;
- запоры;
- холодный пот и нарушения сознания;
- сильное снижение давления.
Помогать пациенту с признаками обезвоживания должен доктор.
- шарообразный живот, как у беременных, который растекается при принятии лежачего положения;
- по периметру заметны синие вены;
- кожные покровы желтушны;
- пупок выходит наружу;
- появляются белые растяжки.
Если врач положит ладонь на один бок, а другой рукой начнет легонько толкать живот с другой стороны, возникнут колебания воды.
Выраженный асцит отличить от ожирения в домашних условиях можно по форме живота, его структуре. Если под кожей скоплен жир, он будет мягким, податливым и сминаемым. При появлении жидкости в брюшной полости, наоборот, внешней живот очень упругий, возможны синие прожилки, растяжки. Форма как на последнем месяце беременности. Однако сложность определения асцита возникает у людей с уже существующим ожирением.
Водянка брюшной полости – патология, требующая контроля со стороны специалистов. Часто приходится откачивать лишнюю воду, используя инвазивные методики. Без устранения основной болезни навсегда избавиться от асцита – сложная задача.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
Асцит – это накопление жидкости в брюшной полости, вызванное, как правило, циррозом печени, но также может быть симптомом других заболеваний.
Рассмотрим виды и причины накопления жидкости в брюшной полости и мы проанализируем симптомы и типичные признаки.
Асцит – это медицинский термин, используемый в гастроэнтерологии для обозначения патологическогонакопление жидкости в брюшной полости.
Функцией жидкостей в брюшной полости является обеспечения свободного скольжения мембран брюшины и внутренних органов. В нормальных условиях в брюшной полости находится от 10 до 30 миллилитров жидкости, а в некоторых случаях тяжелого асцита может скопиться свыше 10 литров.
Накопление жидкости происходит двумя путями:
- Экссудация, то есть образование экссудата – жидкости, которая исходит из кровеносных сосудов, ввиду увеличения их проницаемости при местном воспалительном процессе. Воспаление, как известно, связано с образование целого ряда химических медиаторов, включая гистамин. Их задача – повысить проницаемость тканей для того, чтобы клеткам иммунной системы было проще достигать места воспаления. Увеличение проницаемости приводит к тому, что стенки кровеносных сосудов начинают пропускать сыворотку крови. Отсюда появляется асцитическая жидкость, которая в таких условиях богата белками, а также клетками крови (в частности, альбумин и лейкоциты).
- Транссудация, то есть образование транссудата, который также имеет сосудистое происхождение, но выделяется без воспаления, а вследствие увеличения гидростатического давления внутри сосуда. Асцитическая жидкость, образованная таким образом, бедна на белки и клетки крови, и, следовательно, имеет более низкий удельный вес.
Разницу между концентрацией альбумина в асцитической жидкости используют для оценки формы происхождения. Этот параметр обозначается как SAAG. Если значение SAAG ниже 1 мг/дл, то это экссудат, и, наоборот, если SAAG больше 1 мг/дл – это транссудат.
Общепринято классифицировать асцит в зависимости от его тяжести, т.е. в зависимости от объема жидкости, накопленной в брюшной полости.
Симптомы, которыми проявляется асцит, конечно, сильно зависят от тяжести состояния. Если асцит легкой степени заболевания, то не проявляется никаких симптомов, его трудно выявить даже с помощью инструментальных обследований, помогает только УЗИ или КТ брюшной полости.
Если асцит является серьезным, сопровождается следующими симптомами:
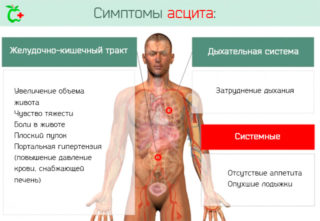
- Вздутие и тяжесть живота.
- Вздутие, разбухание и увеличение объема живота.
- Проблемы с дыханием из-за давления содержимого брюшного полости на диафрагму. Сдавливание приводит к диспноэ (одышка, короткое и быстрое дыхание).
- Боли в животе.
- Плоский пупок.
- Отсутствие аппетита и мгновенное ощущение сытости.
- Опухшие лодыжки (отёк) из-за избытка жидкости.
- Другие типичные симптомы заболевания, такие как портальная гипертензия (сопротивление прохождению потока крови) при отсутствии цирроза печени.
Если накопление жидкости в брюшной полости не превышает минимальный порог, что составляет около полулитра, то говорят о легком асците, который можно обнаружить только с помощью УЗИ брюшной полости. В случае объемов, превышающих указанный, диагностика возможна без дополнительных исследований.
Специалист, к которому вам следует обратиться, – это гастроэнтеролог. Он сформулирует диагноз и займётся поиском болезни, которая привела к накоплению жидкости в брюшной полости, воспользовавшись:
Анамнезом – история болезни пациента и семьи, информация о перенесённых заболеваниях, применяемой терапии, образе жизни, например, злоупотребление алкоголем, и др.
Анализом симптомов: асцит характеризуется рядом «безошибочных» признаков:
- Лягушачий живот. Его видно, когда пациент лежит на боку. В этом положении жидкость в брюшной полости стекает к одному боку и живот приобретает форму, похожий на лягушку или жабу.
- Тупой звук – характерный для бочки, заполненной жидкостью.
- Барабанный звук – типичный для пустой бочки или полости, содержащей газ.
- Звук всплеска – если ударить ладонью, а с другой стороны приложить ладонь.
Сформулированная гипотеза будет подтверждена серией клинических исследований:
Анализ крови, направленный на оценку:
- функций печени – ферменты (трансаминазы) и белки (альбумин, факторы свертываемости крови);
- функции почек – креатинин, азотемия;
Общий анализ крови – количество корпускулярных клеток в крови.
Концентрация электролитов – натрий, калий, хлор, которые влияют на задержку жидкости.
Исследование проколом. Заключается во введении через брюшную стенку тонкой иглы для получения образца жидкости и её анализа.
В частности, выполняют следующие анализы:
- Поиск и оценка концентрации альбумина.
- Посев культуры с целью обнаружения возможных инфекций и их возбудителей.
- Цитологический анализ для выявления возможных новообразований.
- Поиска и подсчет клеток крови, таких как лейкоциты.
- Поиск амилазы. Наличие амилазы, фермента, ускоряющего реакции распада сложных сахаров, является признаком повреждения поджелудочной железы и, следовательно, панкреатита.
Болезнью, которая наиболее часто приводит к асциту, является цирроз печени, на самом деле, более 70% пациентов с проблемами скопления жидкости в брюшной полости страдают от осложнений цирроза, и половина больных циррозом сталкивается с асцитом.
Однако, асцит также может иметь множество других причин, и все очень серьёзные, например: опухоли брюшной полости, сердечная недостаточность, и др.
В следующей таблице мы собрали основные причины (патологии, которые вызывают проблему), дали краткое описание и основные симптомы, которые сопровождают асцит.
Причины, которые определяют накопление жидкости в брюшной полости вследствие транссудации:
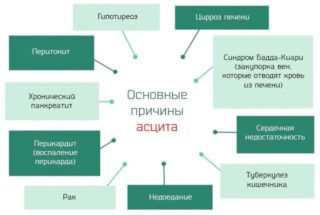
Цирроз печени. Нарушение физиологической структуры тканей печени, которая заменяется на фиброзную ткань, и происходит постепенная утрата функций органа. Причин этого процесса несколько – наиболее распространенными являются: вирусный гепатит и хронический алкоголизм.
- Асцит
- Портальная гипертензия
- Желтуха
- Низкий уровень тромбоцитов и проблемы свертывания крови (синяки, петехии, кровоточивость)
- Отёк (накопление жидкости) нижних конечностей
- Проблемы кожи
- Аномальное развитие молочных желез у мужчины
Синдром Бадда-Киари. Окклюзия вен, которые отводят бедную кислородом кровь из печени. Причины заболевания многочисленны и не всегда их удаётся идентифицировать (остаются незамеченными у половины пациентов).
- Асцит
- Боли в нижней части живота
- Увеличение печени
- Повышенные уровни ферментов печени, особенно трансаминаз
- Энцефалопатия. Синдром характеризуется нарушениями в работе мозга, такими как потеря познавательных способностей, изменения личности, сонливость, и др.
Сердечная недостаточность. Неспособность сердца обеспечить дальность прохождения крови, необходимую организму для нормального выполнения своих функций. Наиболее распространенной причиной сердечной недостаточности является состояние после инфаркта миокарда.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отек нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Перикардит. Хронического воспаления на перикард (оболочки сердца), что мешает расслаблению желудочков.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отёк нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Детский маразм или синдром Квашиоркора: Развивается из-за недополучения белка. В развитых странах практически не встречается, но довольно распространен в Африке.
- Асцит
- Увеличение печени
- Проблемы иммунной системы (невозможность развития некоторых типов антител)
- Задержка в психическом развитии
Причины, которые определяют накопление жидкости в брюшной полости ввиду экссудации:
Рак органов брюшной полости: злокачественные опухоли и метастазы. В этом случае говорят о неопластическом асците.
Туберкулез кишечника: кишечные инфекция от микобактерии Коха.
Хронический панкреатит: хроническое воспаление поджелудочной железы, которое может иметь различные причины.
- Асцит
- Боль в животе
- Желтуха
- Чередующиеся диарея и запоры.
- Чрезмерные уровни азотистых веществ в фекалиях.
Серозит и, в частности, перитонит. Серозное воспаление тканей брюшины, которое может быть спровоцировано многими аутоиммунными заболеваниями, такими как системная красная волчанка, ревматоидный артрит, болезнь Крона и др.
Гипотиреоз: слабое функционирование щитовидной железы с замедлением обмена веществ.
- Асцит
- Плевральный выпот
- Усталость
- Увеличение веса
- Ощущение постоянного холода (холодные руки и ноги)
- Брадикардия. Снижение частоты сердечных сокращений
- Отек конечностей
- Охриплость
- Проблемы с концентрацией внимания и потеря памяти
Так как асцит – это симптом, лечение предполагает терапию в направлении основного заболевания. Так, например, если асцит является следствием цирроза, то требуется пересадка печени, если же имеет место опухолевый асцит, необходимо провести хирургическое удаление опухоли и восстановительное лечение.
Однако, очень часто необходимо лечить симптом, тогда поступают следующим образом:
- Постельный режим.
- Диета с низким содержанием соли и, следовательно, с низким содержанием натрия. Это увеличивает диурез и, следовательно, способствует ликвидации жидкости, скопившейся в брюшине.
- Приём диуретиков. Наиболее часто используется спиронолактон.
- Терапевтический парацентез. Заключается в удалении с помощью иглы асцитической жидкости, скопившейся в брюшной полости. Используется в случае сильного напряжения в животе, больших объемов жидкости или нечувствительности пациента к действию мочегонных средств.
источник
Асцит – патологическое скопление жидкости в брюшной полости.
Асцит может развиваться стремительно (в течение нескольких дней) либо на протяжении длительного периода (недель или месяцев). Клинически наличие свободной жидкости в брюшной полости проявляется при достижении довольно большого объема – от 1,5 л.
Количество жидкости в брюшной полости иногда достигает значительных цифр – 20 л и более. По происхождению асцитическая жидкость может быть воспалительного характера (экссудат) и невоспалительного, являясь следствием нарушения гидростатического либо коллоидно-осмотического давления при патологиях кровеносной или лимфатической системы (транссудат).
Выделяют несколько групп заболеваний, при которых развивается асцит:
- патологии, сопровождающиеся повышением давления в воротной вене печени, то есть портальной гипертензией (цирроз печени, болезнь Бадда – Киари, тромбоз в системе портальной вены, синдром Стюарта – Браса);
- злокачественные новообразования (карциноматоз брюшины, первичный рак печени, синдром Мейгса, мезотелиома брюшины, саркома большого сальника, псевдомиксома брюшины);
- застойные явления в системе нижней полой вены (хронический констриктивный перикардит, правожелудочковая сердечная недостаточность);
- воспалительные процессы в брюшной полости (туберкулезный перитонит, бактериальный перитонит, полисерозит при системной красной волчанке, альвеококкоз брюшины);
- прочие состояния (нефротический синдром, болезнь Уиппла, кишечная лимфангиэктазия, болезнь Менетрие, микседема, хронический панкреатит, белковые отеки при голодании).
Более чем в 80% случаев асцит вызывается декомпенсацией хронического заболевания или острым воспалительным процессом в печени. Вторая по частоте причина асцита – неопластические процессы в брюшной полости (около 10%). Заболевания сердечно-сосудистой системы влекут развитие асцита приблизительно в 5% случаев, прочие причины встречаются достаточно редко.
Риск повторного развития асцита в течение 6 месяцев – 43%, в течение 1 года – 69%, в течение 2 лет – 74%.
В зависимости от количества жидкости в брюшной полости говорят о нескольких степенях патологического процесса:
- Небольшой асцит (не более 3 л).
- Умеренный (3–10 л).
- Значительный (массивный) (10–20 л, в редких случаях – 30 л и более).
По инфицированности асцитического содержимого выделяют:
- стерильный (неинфицированный) асцит;
- инфицированный асцит;
- спонтанный бактериальный перитонит.
По ответу на проводимую терапию асцит бывает:
- транзиторным. Исчезает на фоне проводимого консервативного лечения параллельно с улучшением состояния пациента навсегда либо до периода очередного обострения патологического процесса;
- стационарным. Появление жидкости в брюшной полости не является случайным эпизодом, в незначительном объеме сохраняется даже несмотря на адекватную терапию;
- резистентным (торпидным, или рефрактерным). Большой асцит, который не удается не только купировать, но и даже уменьшить большими дозами диуретиков.
Если скопление жидкости продолжает неуклонно увеличиваться и достигает огромных размеров, вопреки проводимому лечению, такой асцит называют напряженным.
Основные признаки асцита – равномерное увеличение объема живота и нарастание массы тела. Нередко увеличение объема живота при асците пациенты ошибочно принимают за проявление ожирения, беременности или заболеваний кишечника, сопровождающихся повышенным газообразованием.
Асцит может развиваться стремительно (в течение нескольких дней) либо на протяжении длительного периода (недель или месяцев).
В положении стоя живот выглядит непропорционально большим, отвисшим, в положении пациента лежа на спине распластываются боковые фланки живота (наблюдается «лягушачий живот»). Кожа передней брюшной стенки натянутая, блестящая, напряженная. Возможны расширение и выпячивание пупочного кольца из-за повышения внутрибрюшного давления.
Если асцит спровоцирован повышением давления в портальной вене, отмечаются расширение и извитость вен передней брюшной стенки («голова Медузы»). Для цирроза характерны кожные «печеночные знаки»: ладонная эритема, сосудистые звездочки на груди и плечах, коричневатая пигментация лба и щек, белый цвет ногтевых пластин, пурпура.
Для достоверного подтверждения асцита необходим комплексный подход к диагностике:
- сбор анамнеза (информация о перенесенных инфекционных заболеваниях, возможном злоупотреблении алкоголем, хронической патологии, предыдущих эпизодах асцита);
- объективное обследование пациента (осмотр, пальпация органов брюшной полости, перкуссия живота в горизонтальном, вертикальном положении и на боку, а также определение флюктуации жидкости);
- УЗ-исследование;
- компьютерная томография;
- диагностический лапароцентез (прокол передней брюшной стенки с последующим исследованием асцитической жидкости).
Для устранения асцита в первую очередь необходимо купировать основное заболевание.
- диета с ограничением жидкости и соли;
- мочегонные средства (диуретики);
- гемодинамически активные нейрогормональные модуляторы – бета-блокаторы, ингибиторы ангиотензинпревращающего фермента (иАПФ), антагонисты рецепторов ангиотензина (АРА II);
- средства, повышающие в крови онкотическое (препараты плазмы крови и альбумина) и осмотическое (антагонисты альдостерона) давление;
- препараты для улучшения почечной фильтрации;
- гепатопротекторы;
- антибиотикотерапия (в случае необходимости);
- лечебный лапароцентез для уменьшения объема асцитической жидкости;
- хирургическое лечение, в тяжелых случаях – трансплантация печени.
Более чем в 80% случаев асцит вызывается декомпенсацией хронического заболевания или острым воспалительным процессом в печени.
Асцит является осложнением общих заболеваний, поэтому основная мера его профилактики – своевременное и адекватное лечение основного заболевания. Кроме того, способствуют предупреждению асцита:
- строгое следование рекомендациям лечащего врача;
- отказ от злоупотребления алкоголем;
- соблюдение диеты.
Двухлетняя выживаемость у пациентов с асцитом – 50%. При появлении рефрактерного асцита половина пациентов умирают в течение года.
Асцит может приводить к следующим тяжелым последствиям:
- дыхательная недостаточность (из-за увеличения объема брюшной полости и ограничения экскурсии диафрагмы);
- спонтанный бактериальный перитонит;
- рефрактерный асцит;
- печеночная энцефалопатия;
- гепаторенальный синдром.
Возникновение спонтанного бактериального перитонита у пациентов с циррозом печени приводит к повторным кровотечениям из варикозно расширенных вен пищевода. Смертность после первого эпизода кровотечения составляет 30–50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, кровотечения возникают повторно. Риск повторного развития асцита в течение 6 месяцев – 43%, в течение 1 года – 69%, в течение 2 лет – 74%.
Двухлетняя выживаемость у пациентов с асцитом – 50%. При появлении рефрактерного асцита половина пациентов умирают в течение года.
Неблагоприятные прогностические факторы для больных с асцитом:
- пожилой возраст (старше 60 лет);
- низкое АД (систолическое давление менее 80 мм рт. ст.);
- снижение скорости клубочковой фильтрации (менее 500 мл/мин);
- уменьшение содержания сывороточного альбумина (менее 28 г/л);
- гепатоцеллюлярная карцинома;
- сахарный диабет.
Видео с YouTube по теме статьи:
Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Средняя продолжительность жизни левшей меньше, чем правшей.
Наши почки способны очистить за одну минуту три литра крови.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Полиоксидоний относится к иммуномодулирующим препаратам. Он воздействует на определенные звенья иммунитета, благодаря чему способствует повышению устойчивости о.
источник
Асцит брюшной полости – патологическое состояние, возникающее при прогрессирующих заболеваниях внутренних органов. Водянка рассматривается как осложнение, а не отдельная болезнь.
Данная патология развивается вследствие усиления лимфообразования и истечения экссудата в полость живота. Терапевтические мероприятия требуют комплексного подхода и направлены на устранение причин, вызвавших синдром.

Это серьезное осложнение, требующее медикаментозного лечения, без которого патология прогрессирует, ухудшая состояние здоровья и угрожая летальным исходом.
В брюшиной полости находится большое количество сосудов, нужных для осуществления процессов метаболизма. У людей между слоями брюшины постоянно циркулирует жидкость. Она способна всасываться в лимфатическую систему, и опять изливаться в брюшную полость.
При системных заболеваниях происходит сбой механизмов работы лимфосистемы, что приводит к накапливанию воды в брюшной полости. При запущенной форме заболевания одного или нескольких органов происходят нарушения в кровеносной, а затем и в лимфатической системе, что вызывает появление водянки живота.
Транссудат накапливается, если скорость образования лимфатической жидкости повышается, либо замедляется процесс всасывания воды в лимфатические сосуды. Патогенез асцита сложен, потому что на него влияют несколько факторов, регулирующих продвижение биохимических элементов между капиллярами.
Механизм заболевания запускает портальная гипертензия. Это синдром повышенного давления, возникающий в системе воротной вены. Он возникает при нарушении кровотока в сосудах, расположенных в брюшной полости.
Для синдрома характерны задержка натрия и воды. Это усиливает лимфообразование и истечение жидкости в живот. Далее происходит высвобождение эндогенных веществ, способствующих расширению сосудов, из-за которых раскрываются артериовенозные шунты, что ухудшает течение заболевания. Усиливается реабсорбция натрия, происходящая в канальцах почек. Это приводит к задержке жидкости и ее скоплению в брюшной полости.
Синдром портальной гипертензии сопровождается быстрым увеличением объёма живота, что заметно отражается на общем весе больного человека. Количество транссудата варьирует от 250 мл до 20 литров.
Причина асцита – болезни, которые прогрессируют и вызывают осложнения, ухудшая качество жизни человека. Врачи выяснили, при каких заболеваниях патология наблюдается чаще всего. Это могут быть:
- заболевания печени;
- наличие лимфомы;
- развитие карциноматоза брюшины;
- лейкоз;
- перитонит;
- некоторые заболевания сердца;
- злокачественные опухоли в женских репродуктивных органах;
- нарушения функций щитовидной железы;
- воспалительные процессы почек;
- некротический панкреатит;
- запущенная форма туберкулеза.
Водянка брюшной полости плохо поддается лечению. Избавление от симптомов может произойти, когда удается убрать фактор, запустивший механизм скопления жидкости в животе.
Различаются умеренный и напряженный асцит, которые определяются состоянием брюшной стенки. При умеренном варианте брюшная стенка расслаблена, комплексная терапия дает положительную динамику. Напряженный вид приводит к еще большим осложнениям и опасен для жизни пациента. Водянка, развивающаяся в абдоминальной области, различается по количеству скопившейся жидкости. Сначала появляется минимальный асцит, когда количество жидкости не превышает 400 мл. При дальнейшем увеличении жидкости врачи выделяют 3 степени.
- 1 степень диагностируется, если количество скопившегося транссудата не превышает 3 л. Она характеризуется умеренными симптомами и поддается лечению.
- 2 степень характеризуется присутствием транссудата в объеме более 3 л. При ненапряженном асците живот заметно увеличен в размерах, но асцитическая жидкость удерживается брюшной стенкой.
- 3 степень начинается, когда в брюшной полости скапливается более 10 л. воды. Это напряженный асцит, когда живот сильно увеличен в размерах, кожа истончена, растянута и на поверхности видна сетка венозных сосудов.

Человеку, страдающему водянкой, нужно сделать все возможное, чтобы как можно дольше находиться на первых стадиях заболевания.
Симптоматика зависит от скорости накопления асцитической жидкости в полости живота. Первые признаки могут появляться постепенно по одному или возникать комплексно. Основным признаком водянки является увеличение живота в размерах. Пациент жалуется на:
- диспепсию;
- повышенную кислотность;
- газообразование;
- тошноту;
- боли в животе;
- токсикоз;
- отёк конечностей;
- сильную одышку.
При осмотре врач обращает внимание на форму живота при принятии пациентом разных поз. Если в положении стоя живот свисает вниз, а когда человек лежит на спине, центральная часть живота становится плоской, по бокам образуются крупные валики, которые охватывают плоскую часть двух сторон, то такой внешний вид живота при водянке получил медицинский термин «лягушачий живот».
Признаки асцита ухудшают качество жизни. Становится сложно наклониться, завязать шнурки, надевать одежду.
Водянка при онкологии протекает с образованием лимфоузлов, которые легко прощупываются при пальпации передней брюшной стенки.
Асцит, появившийся на фоне сердечной недостаточности, осложняется отеками ног, развитием симптомов гидроторакса, при котором скопление жидкости наблюдается в плевральных полостях.
Скопление жидкости в животе, вызванное почечной недостаточностью, характеризуется появлением дополнительных отеков в подкожной жировой клетчатке.
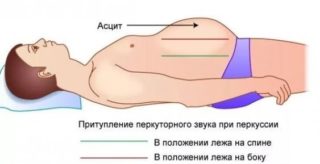
Заболевание диагностируется при пальпации брюшной полости. Если приложить ладони к боковой поверхности живота, и постучать пальцами по противоположной боковой стенке, то перкуторно можно почувствовать, как переливается вода в животе.
Перкуссия живота при асците, характеризующаяся появлением притупленного звука в брюшной полости и смещением границы тупости при изменениях положения тела, что позволяет поставить точный диагноз.
При неясной этиологии заболевания проводят глубокую диагностику, позволяющую определить причину заболевания. Врач для уточнения состояния пациента проводит диагностические мероприятия брюшной полости с помощью:
- УЗИ;
- лапароцентеза;
- исследования полученной жидкости;
- анализов мочи и крови;
- УЗДГ венозных и лимфатических сосудов;
- лапароскопии;
- рентгена.
Диагностические методы позволяют представить сложившуюся картину, определить стадию заболевания, выявить скрытые патологии.
Лечение асцита требует комплексной терапии, направленной на стимуляцию оттока жидкости из брюшного пространства. Лечащий врач назначает диуретики, мочегонные препараты, стимулирующие выведение лишней воды из организма с одновременный прием калия. Врач будет контролировать процесс лечения, назначая разные таблетки при асците брюшной полости, увеличивать дозу диуретиков.
Медикаментозная терапия включает в себя препараты, улучшающие деятельность органа, вызвавшего патологию. Асцит при заболеваниях печени врач будет лечить гепатопротекторами. При терапии сердечно–сосудистой системы потребуются препараты, позволяющие стимулировать деятельность сердечной мышцы и дыхательной системы.
Нужны лекарства, укрепляющие стенки сосудов портальной системы, снижающие гипертензию. Антибактериальные препараты применяют, если после пункции выясняется, что асцитическая жидкость обсеменена условно-патогенной микрофлорой.
Лечение медикаментозными препаратами должно проходить под врачебным контролем. Самостоятельное назначение лекарственных препаратов может нанести непоправимый вред организму, резко ухудшив состояние здоровья.
Полностью избавиться от асцита невозможно, но добиться ремиссии шанс есть. Не стоит верить объявлениям, обещающим вылечить асцит. Полное выздоровление приравнивается к чуду.
Хирургическое лечение предполагает парацентез, прокол наружной стенки живота с целью удаления из нее скопившейся жидкости, что приносит временное облегчение. Химиотерапию используют, если водянка вызвана раком кишечника или яичников.
Наличие в брюшной полости большого объема асцитической жидкости вызывает дыхательную недостаточность. Этот вид осложнения характерен для напряженного асцита. Диафрагма, поднявшаяся вверх, затрудняет работу лёгких и затрудняет их деятельность. О начале осложнения говорит усиливающаяся одышка.
Для больного, страдающего от большого объема живота, характерно развитие перегрузки сердечной мышцы. Хронический недостаток кислорода приводит к изменению состава крови и нарушению сердечной деятельности. Во время работы наступает быстрая усталость, появляется отечность всего тела.
Из-за водянки страдают внутренние органы, расположенные в брюшной полости. К осложнениям асцита относят сдавливание внутренних органов, нарушение их функций, выпадение прямой кишки, нарушения в системе кровообращения. При большом объеме живота может внезапно развиться перитонит, появиться внутреннее кровотечение, геморрой, грыжа.
К осложнениям, можно отнести гипотонию, сахарный диабет, печеночноклеточную недостаточность, которые часто диагностируются у пожилых пациентов.
Частые проколы брюшной стенки приводят к ослаблению иммунитета и развитию бактериальной инфекции на месте пункции.
Если человек страдает от заболевания, вызывающего появление жидкости в животе, нужно стараться предупреждать развитие осложнений. Рекомендуется исполнять рекомендации врача, принимать лекарственные препараты, добиваться стойкой ремиссии.
Следует изменить отношение к своему здоровью, и не верить обещанию недобросовестных врачей, которые обещают: «излечим асцит», а в действительности достигают временного облегчения состояния с помощью хирургических мероприятий.
У женщин предупреждением водянки служит посещение гинеколога для осмотра и предупреждения онкологических процессов репродуктивной системы.
Профилактика болезней печени является основным звеном в предупреждении развития асцита.
Соблюдение диеты, ведение здорового образа жизни, использование качественных продуктов, отказ от вредных привычек позволяет поддерживать организм в удовлетворительном состоянии.
источник
Асцит, или брюшная водянка, нередко является следствием другого, более опасного и сложного в лечении заболевания. Тем не менее и сам по себе асцит способен осложнить жизнь больному и привести к печальным последствиям. Современной медициной разработаны достаточно эффективные методы лечения асцита на разных его стадиях. Что нужно знать о первых признаках асцита, ходе его развития и к какому врачу обратиться за помощью?
Под асцитом в медицине понимают вторичное патологическое состояние, для которого характерно скопление жидкости в брюшной полости. Чаще всего асцит вызывается нарушением регуляции обмена жидкости в организме в результате серьезных патологических состояний.
В здоровом организме в брюшной полости всегда находится немного жидкости, при этом она не скапливается, а всасывается лимфатическими капиллярами. При различных заболеваниях внутренних органов и систем увеличивается скорость образования жидкости и снижается скорость ее всасывания. При развитии асцита жидкости становится все больше, она начинает сдавливать жизненно важные органы. Это способствует усугублению развития основного заболевания и прогрессированию асцита. Кроме этого, поскольку основная часть жидкости скапливается в брюшной полости, происходит значительное уменьшение объема циркулирующей крови. Это приводит к запуску компенсаторных механизмов, задерживающих в организме воду. У больного существенно замедляется скорость образования мочи и ее выделения, при этом количество асцитической жидкости увеличивается.
Накопление жидкости в полости живота обычно сопровождается повышением внутрибрюшного давления, нарушением кровообращения и сердечной деятельности. В некоторых случаях возникают потеря белка и электролитные нарушения, вызывающие сердечную и дыхательную недостаточность, что значительно ухудшает прогноз основного заболевания.
В медицине выделяют три основных стадии развития асцита.
- Транзиторный асцит. На этой стадии в брюшной полости скапливается не более 400 мл жидкости. Выявить заболевание можно только при помощи специальных исследований. Функции органов не нарушены. Снятие симптомов асцита возможно с помощью терапии основного заболевания.
- Умеренный асцит. В брюшной полости на этой стадии скапливается до 4 л жидкости. Наблюдается увеличение живота у пациента. В положении стоя можно заметить выпирание нижней части брюшной стенки. В положении лежа больной нередко жалуется на одышку. Наличие жидкости определяется с помощью перкуссии (простукивания) или симптома флюктуации (колебания противоположной стенки живота при простукивании).
- Напряженный асцит. Количество жидкости на этой стадии может достигать, а в некоторых случаях даже превышать, 10–15 л. Давление в брюшной полости повышается и нарушает нормальную работу жизненно важных органов. Состояние пациента при этом тяжелое, его необходимо срочно госпитализировать.
Отдельно рассматривают рефрактерный асцит, практически не поддающийся лечению. Его диагностируют в том случае, если все виды проводимой терапии не дают результата и количество жидкости не только не уменьшается, но и постоянно увеличивается. Прогноз при таком виде асцита неблагоприятный.
По статистике основными причинами возникновения асцита брюшной полости являются:
- болезни печени (70%);
- онкологические заболевания (10%);
- сердечная недостаточность (5%).
Кроме того, асцитом могут сопровождаться следующие заболевания:
- болезни почек;
- туберкулезное поражение брюшины;
- гинекологические заболевания;
- эндокринные нарушения;
- ревматизм, ревматоидный артрит;
- красная волчанка;
- сахарный диабет второго типа;
- уремия;
- болезни пищеварительной системы;
- перитониты неинфекционной этиологии;
- нарушение оттока лимфы из брюшной полости.
Возникновению асцита, кроме указанных заболеваний, могут способствовать следующие факторы:
- злоупотребление спиртным, ведущее к циррозу печени;
- инъекции наркотических препаратов;
- переливание крови;
- ожирение;
- высокий уровень холестерина;
- татуаж;
- проживание в регионе, для которого характерны случаи возникновения вирусных гепатитов.
Во всех случаях в основе возникновения асцита лежит сложное сочетание нарушений жизненно важных функций организма, ведущее к скоплению жидкости в брюшной полости.
Одним из главных внешних признаков асцита брюшной полости является увеличение размера живота. В положении стоя у пациента он может свисать в форме фартука, а в положении лежа образовывать так называемый лягушачий живот. Возможно выпячивание пупка и появление растяжек на коже. При портальной гипертензии, вызванной повышением давления в воротной вене печени, на передней брюшной стенке появляется венозный рисунок. Этот рисунок принято называть «головой Медузы» из-за отдаленного сходства с мифологической Медузой Горгоной, на голове которой вместо волос находились извивающиеся змеи.
В животе появляются боли и чувство распирания изнутри. Человек испытывает трудности при наклонах туловища. К внешним проявлениям также относятся отеки ног, рук, лица, цианоз кожных покровов. У больного развивается дыхательная недостаточность, тахикардия. Возможно появление запоров, тошнота, отрыжка и потеря аппетита.
При лабораторных и инструментальных исследованиях врач подтверждает диагноз и устанавливает причину, вызвавшую асцит. Для этого проводятся УЗИ, МРТ, диагностический лапароцентез и лабораторные исследования. С помощью УЗИ выявляют наличие свободной жидкости в брюшной полости и ее объем, увеличение печени и селезенки, расширение полой и воротной вены, нарушение структуры почек, наличие опухолей и метастазов.
МРТ позволяет послойно изучить ту или иную ткань, выявить даже незначительное количество асцитической жидкости и диагностировать основное заболевание, вызвавшее асцит.
Кроме этого, врач проводит исследование при помощи пальпации и перкуссии. Пальпация помогает выявить признаки, указывающие на поражение определенного органа (печени или селезенки). Перкуссия используется непосредственно для выявления асцита. Суть ее заключается в простукивании брюшной полости пациента и анализе перкуторных звуков. При выраженном асците, например, тупой перкуторный звук определяется над всей поверхностью живота.
Лабораторные исследования крови показывают снижение концентрации эритроцитов, увеличение количества лейкоцитов и СОЭ, возможно повышение концентрации билирубина (при циррозе печени), белков острой фазы воспаления. Анализ мочи при асците на начальной стадии может показывать большее количество мочи меньшей плотности, поскольку асцит вызывает отклонения в работе мочевыделительной системы. При терминальной стадии плотность мочи может быть нормальной, но ее общее количество значительно снижается.
Общие принципы лечения асцита предполагают прежде всего терапию основного заболевания. Лечение самого асцита направлено на выведение жидкости из брюшной полости и предотвращение рецидивов.
Пациенты с первой степенью асцита не нуждаются в медикаментозном лечении и соблюдении бессолевой диеты.
Пациентам со второй степенью асцита назначается диета с пониженным содержанием натрия и диуретическая терапия. Она должна проводиться при постоянном мониторинге состояния больного, включая содержания электролитов в сыворотке крови.
Пациенты с третьей степенью заболевания проводят удаление жидкости из брюшной полости, а в дальнейшем диуретическую терапию в сочетании с бессолевой диетой.
Асцит обычно указывает на серьезные нарушения в работе пораженных органов, но тем не менее смертельным осложнением сам он не является. При своевременной диагностике и правильном лечении возможна полная ликвидация асцитической жидкости из брюшной полости и восстановление функций пораженного органа. В ряде случаев, например при раке, асцит способен быстро прогрессировать, вызывая осложнения и даже гибель пациента. Это объясняется тем, что на течение асцита большое влияние оказывает основное заболевание, способное вызывать серьезные поражения печени, почек, сердца и других органов.
На прогноз влияют и другие факторы:
- Степень асцита. Транзиторный асцит (первой степени) не является непосредственной угрозой жизни пациента. В этом случае все внимание следует уделить терапии основной болезни.
- Время начала лечения. При выявлении асцита на той стадии, когда жизненно важные органы еще на разрушены или их функции поражены незначительно, устранение основного заболевания также может привести к полному выздоровлению пациента.
На статистику выживаемости при асците также влияет вид и тяжесть основного заболевания. При компенсированном циррозе печени 50% больных способны прожить от 7 до 10 лет, а при декомпенсированном — пятилетняя выживаемость не превышает 20%.
При онкологических заболеваниях асцит, как правило, появляется на поздних стадиях, и пятилетняя выживаемость составляет не более 50% при своевременном лечении. Средний показатель жизни у таких больных составляет 1–2 года.
При неправильном лечении асцит может вызвать серьезные осложнения, ухудшающие прогноз:
- кровотечение;
- перитонит;
- отек мозга;
- дисфункцию сердечной деятельности;
- тяжелую дыхательную недостаточность.
Рецидивы асцита также могут возникать как побочные эффекты при неправильном лечении. Рецидивирование очень опасно, поскольку в большинстве случаев не поддающиеся излечению асциты приводят к летальному исходу.
Консервативное или симптоматическое лечение асцита применятся в тех случаях, когда асцит брюшной полости находится на ранней стадии развития или в качестве паллиативной терапии при онкологии и нецелесообразности применения других методов.
Во всех случаях основной задачей лечения является выведение асцитической жидкости и поддержание состояние пациента на определенном уровне. Для этого необходимо уменьшить количество поступающего в организм натрия и усилить его выведение с мочой.
Достичь положительных результатов можно только при комплексном подходе, соблюдая диету, контролируя изменения веса и принимая диуретические препараты.
Главные принципы диеты при асците следующие:
- Минимум соли. Ее избыточное потребление приводит к развитию отеков, а следовательно, асцита. Пациентам рекомендуется максимально ограничить прием соленой пищи.
- Минимум жидкости. При умеренном или напряженном асците нормой должно быть не более 500–1000 мл жидкости в чистом виде в сутки.
- Минимум жиров. Потребление пищи с большим количеством жиров приводит к развитию панкреатита.
- Достаточное количество белков в рационе. Именно белковая недостаточность может привести к возникновению отеков.
Рекомендуется употреблять в пищу нежирные сорта мяса и рыбы, обезжиренный творог и кефир, фрукты, овощи, зелень, пшеничную крупу, компоты, кисели. Готовить лучше на пару или запекая в духовке.
Запрещены жирное мясо и рыба, жареные блюда, копчености, соль, алкоголь, чай, кофе, специи.
При лечении асцита необходимо контролировать динамику веса. При начале бессолевой диеты в течение недели производится ежедневное взвешивание. Если пациент потерял более 2 кг, то диуретические препараты ему не назначаются. При потере веса менее 2 кг в течение следующей недели начинают медикаментозную терапию.
Мочегонные препараты помогают вывести лишнюю жидкость из организма и способствуют переходу части жидкости из брюшной полости в кровеносное русло. Клинические проявления асцита при этом существенно снижаются. Основными препаратами, используемыми в терапии, являются фуросемид, маннитол и спиронолактон. В амбулаторных условиях фуросемид назначается внутривенно не более 20 мг 1 раз в два дня. Он выводит жидкость из сосудистого русла через почки. Основной недостаток фуросемида — чрезмерное выведение калия из организма.
Маннитол применяется совместно с фуросемидом, поскольку их действие комбинируется. Маннитол выводит жидкость из межклеточного пространства в сосудистое русло. Назначается по 200 мг внутривенно. Однако в амбулаторных условиях его применять не рекомендуется.
Спиронолактон также является мочегонным средством, однако он способен предотвращать чрезмерное выведение калия.
Дополнительно назначаются препараты, укрепляющие сосудистые стенки (витамины, диосмин), средства, влияющие на систему крови («Желатиноль», «Реополиглюкин»), альбумин, антибиотики.
Оперативное вмешательство при асците показано в тех случаях, когда скопление жидкости не может быть устранено при помощи консервативного лечения.
Лечебный лапароцентез при асците (прокол передней брюшной стенки) способен вывести большие объемы жидкости — от 6 до 10 литров за один раз. Проводят процедуру под местным обезболиванием с предварительным опустошением мочевого пузыря. Пациент принимает полусидячее или лежачее положение. Прокол производится по средней линии живота между пупком и лобковой костью. Скальпелем выполняется разрез кожи, через который в брюшную полость вводится специальный инструмент — троакар. Через него выводится жидкость в нужном объеме. После процедуры рану ушивают. Лапароцентез при асците можно выполнять только в условиях стационара, поскольку необходимо соблюдение норм антисептики и владение методикой проведения операции. Чтобы упростить процедуру для тех больных, которым лапароцентез требуется периодически, его проводят через постоянный перитонеальный порт.
Еще одной эффективной хирургической манипуляцией является оментогепатофренопексия. Она заключается в подшивании сальника к предварительно обработанным участкам поверхности диафрагмы и печени. Благодаря возникновению контакта между печенью и сальником появляется возможность всасывания асцитической жидкости соседними тканями. Дополнительно снижается давление в венозной системе и выход жидкости в брюшную полость через стенки сосудов.
ТИПС — трансъюгулярное интрапеченочное портосистемное шунтирование — позволяет провести декомпрессию портальной системы и устранить асцитический синдром. В основном ТИПС проводится при рефрактерном асците, не поддающемся медикаментозной терапии. При процедуре ТИПС в яремную вену вводится проводник до попадания в печеночную вену. Затем по проводнику специальный катетер проводится в саму печень. При помощи длинной изогнутой иглы в воротной вене устанавливается стент, создающий канал между воротной и печеночной венами. Кровь направляется в печеночную вену со сниженным давлением, что приводит к устранению портальной гипертензии. После выполнения ТИПС у пациентов с рефрактерным асцитом наблюдается уменьшение объема жидкости в 58% случаев.
Несмотря на то, что асцит и вызывающие его болезни являются достаточно серьезными и сложно поддающимися лечению, своевременная комплексная терапия может значительно повысить шансы на выздоровление или улучшить качество жизни неизлечимых больных. Лечить асцит нужно только под наблюдением врача, поскольку сложность основного заболевания редко позволяет обойтись домашними или народными методами. Особенно это касается асцитов, вызванных онкологией.
источник


