Одним из серьезных осложнений, возникающих при различных онкологических недугах, является асцит.
Что такое асцит, почему он возникает и что делать людям, столкнувшимся с подобной проблемой?
Асцитом называют паталогическое скопление воды в брюшине человека. Очень часто это заболевание сопровождает злокачественные опухоли в различных тканях и органах:
- эндометрии;
- желудочно-кишечном тракте;
- легких и бронхах;
- молочной и поджелудочной железе;
- яичниках.
Во всех перечисленных случаях, за исключением рака яичников, появление асцита говорит о третьей и четвертой стадиях онкологии, когда лечение уже, к сожалению, невозможно.
При опухоли в яичниках, жидкость может начать скапливаться в брюшине уже на первой стадии болезни. В таком случае, недуг хорошо поддается лечению с использованием химиотерапии.
Причины асцита (нажмите для увеличения)
Главной причиной возникновения асцита у онкологических больных заключается в том, что при оседании клеток опухоли на ткани брюшины приводит к осложнению дренажа лимфы механическим путем.
Сжав вены, проходящие через печень, увеличивается гидростатическое давление, что и приводит к появлению заболевания.
Существует так же хилезный асцит, возникающий в результате развития лимфомы брюшины. Для этого вида недуга характерен выход лимфы и эмульгированных жиров, проникающих в брюшную полость и кишечник.
При асците, который сопровождает онкологические заболевания, сердечную недостаточность и ряд других недугов, многие больные жалуются на такие симптомы:
- Раздутый, увеличенный живот. В результате постоянно увеличивающегося количество жидкости в брюшине, увеличивается вес пациента. Затрудняется дыхание и питание. Часто возникает изжога или тошнота.
- Инфекции. Если не проводить лечения, у больного может возникнуть перитонит, часто развивается сердечная и почечная недостаточность. В таких случаях прогнозы врачей крайне негативны. Пациентам назначается длительный курс терапии антибиотиками.
- Появление грыжи (пупочной, паховой) из-за постоянного давления внутри брюшины.
- Нарушение выделения мочи.
- Отдышка даже в спокойном состоянии, которая может возникнуть из-за скопления жидкости в области легких.
- Отечность конечностей.
- Быстрая утомляемость.
Во время медицинского осмотра, врач может обратить внимание на скопление жидкости в брюшине.
После чего, больной будет отправлен на дополнительное обследование (УЗИ, рентген или КТ) для подтверждения диагноза. Как правило, врачи рекомендуют сделать пункцию или лапароцентез.
Люди, имеющие различные онкологические заболевания, всегда находятся под пристальным врачебным наблюдением. Учитывая все жалобы и симптомы пациента, врач может определить варианты развития болезни.
Для выявления асцита используются различные методы диагностики:
- Перкуссия или простукивание живота. При наличии асцита, звук при простукивании будет притупленным. В случае изменения положения тела больного, тупость звука будет так же смещаться.
- Аускультация или прослушивание. При этом в брюшине отчетливо прослушивается плеск жидкости.
- УЗИ. Данная процедура позволяет определить наличие и локализацию опухоли, количество жидкости, размеры внутренних органов. Помешать выявить все тонкости может слишком большое количество воды в брюшной полости пациента.
- Лабораторные исследования крови и мочи, взятие печеночных проб.
- Гепатосцинтиграфия дает возможность определить размеры и состояние печени, оценить произошедшие изменения ее работе.
- Допплерография показывает состояние сосудов.
- Лапароцентез и пункция представляют собой забор жидкости из брюшины с последующим ее лабораторным исследованием. Проводится бактериологический посев жидкости, определяется клеточный состав и наличие белка. Стоит отметить, что примерно у 1% пациентов может быть осложнение после проведенной процедуры.
- Рентген дает представление о состоянии диафрагмы и показывает наличие воды в брюшной полости.
- МРТ дает возможность определить точное количество жидкости и место ее расположения в брюшине.
Исходя из количества имеющейся в полости жидкости, выделяют 3 стадии заболевания:
- Транзиторный – примерный объем составляет не более 0,5 литров. Больной в таком случае жалуется на вздутие живота.
- Умеренный – объем скопившейся воды до 5 литров. К симптомам второй стадии относят: отдышку, нарушения пищеварения. Если лечение не будет начато вовремя, то у человека может развиться перитонит, сердечная недостаточной и появятся проблему с печенью.
- Резистентный – объем жидкости может достигать 20 литров. Состояние пациента в данном случае оценивается как критическое.
Независимо от причины возникновения, асцит должен лечиться вместе с основным заболеванием. Различают три метода лечения: симптоматическое, консервативное и хирургическое вмешательство.
При начальной стадии асцита используется консервативная терапия. Она заключается в нормализации работы печени. При наличии паренхимы печени воспалительного характера, назначаются лекарства, снимающие воспаление.
Чтобы восполнить потерю натрия, который в больших количествах выводится с мочой, больным прописывают прием диуретиков. Для нормализации лимфатического оттока и снижения печеночных метаболитов, назначают постельный режим. Если причиной асцита стала гипертензия воротной вены, то пациенту назначают гепатопротекторы, введение плазмы и альбумина.
В случае безрезультативности проводимого консервативного лечения, больному назначают процедуру лапароцентоза, которая состоит в удалении жидкости из брюшины путем прокола ее стенки и использования специального аппарата для отсоса воды. Данная процедура проводится под местной анестезией.
Максимальное количество жидкости, которое удается удалить при лапароцентозе – 5 литров. Повторно процедура проводится спустя 3-4 дня. Стоит отметить, что каждая последующая процедура представляет все большую опасность для больного, которая заключается в возможности повреждения стенок кишечника.
Поэтому повторно ее проводят нечасто. В случае, когда жидкость слишком быстро заполняет брюшную полость, пациенту устанавливают перитонеальный катетер для предотвращения появления спаек, возможных при асците.
В случае рецидива асцита, пациенту показано оперативное вмешательство.
Если пациенту неоднократно проводили лапароцентоз, ему назначают специальную диету и переливание крови.
Данный метод состоит в соединении вместе вен – нижней полой с воротниковой. При этом создается коллатральное кровообращение.
В случае если пациент нуждается в трансплантации печени, ему назначается курс приема диуретиков и проводится операция. После проведения которой, процент выживаемости в течение 1 года составляет 70-75%.
Основное лечение ранних стадий асцита заключается в соблюдении специальной диеты, которая создает отрицательный баланс натрия у пациента. Для этого максимально ограничивается прием воды и соли.
В сутки допускается не более 1 литра суммарного количества потребляемой жидкости и менее 1 г поваренной соли. Пациенту с диагнозом асцит запрещено употреблять в пищу следующие продукты:
- жирное мясо;
- насыщенные бульоны;
- консервы и копчености;
- сдобу;
- острое и соленое;
- сладости, за исключением зефира и натурального желе;
- пшено, бобовые;
- цельное молоко;
- кофе;
- лук, чеснок, щавель.
Основу рациона должны составлять:
- овощи и зелень;
- нежирный куриный бульон;
- отварная рыба, мясо кролика или курицы;
- яичный паровой омлет;
- творог;
- орехи и сухофрукты.
В любом случае, асцит – это сложное и серьезное заболевание, требующее незамедлительного лечения. Но, если говорить об асците при онкологии, то прогноз становится еще более не утешительным.
Это связано с тем, что жидкость содержит большое количество раковых клеток, которые стремительно распространяются по всему организму. Поэтому в таких случаях, родственникам больного рекомендуют готовиться к худшему.
Что такой асцит брюшной полости, смотрите в следующем видео:
источник
Если нужно убрать жидкость из брюшинной полости, проводится лапароцентез. В процессе проведения этой хирургической манипуляции делается прокол в передней стенке живота и эвакуируется скопившееся там содержимое. Подобная процедура позволяет получить биологический материал для последующего диагностического исследования и уменьшить внутриутробное давление.

Лапароцентез не проводится в таких случаях:
- наличие в анамнезе спаек органов брюшной полости;
- нарушение свертываемости крови (присутствует риск развития кровотечения);
- сильно выраженный метеоризм;
- вероятность повреждения стенки кишечных петель;
- развитие большой опухоли в брюшине;
- гнойно-воспалительные процессы;
- беременность.
Вентральная грыжа передней стенки живота, возникшая после перенесенной ранее хирургической операции – еще одно прямое противопоказание к проведению описываемой манипуляции. Не рекомендовано делать прокол и откачку жидкости, если пальпация живота позволяет выявить крупную опухоль или увеличенный в размерах орган.
При проведении планового лапароцентеза показаны лабораторные исследования анализа крови и мочи, а также УЗИ органов, расположенных в брюшине. Больного просят сделать коагулограмму и рентгенографию. В зависимости от показаний к проведению прокола живота круг диагностических мероприятий может быть расширен.
Оперативное вмешательство осуществляется под местной анестезией. Для проведения лапароцентеза используется минимальный набор хирургических инструментов. Нужен троакар с острым концом, трубка из поливинилхлорида метр в длину, зажим, несколько десятимиллиметровых шприцев и посуда, в которую можно собирать жидкость. Если больной в сознании и его состояние позволяет заранее подготовиться к процедуре, сначала производится очистка кишечника при помощи клизмы. Пациента просят также освободить мочевой пузырь.
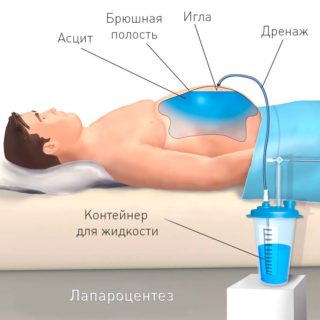
Когда лекарства начинают действовать, врач скальпелем делает небольшой разрез, рассекает кожу, клетчатку, затем троакаром протыкает живот. Чтобы создать нужное отверстие для движения инструмента, производится захват пупочного кольца, стенка брюшины слегка приподнимается. В него вводится один конец ПВХ трубки, другой спускается в таз. Через нее выводится наружу жидкость.
Первая часть набирается в стерильные пробирки и отправляется на цитологическое исследование. Остальное содержимое очень медленно (один литр в пять минут) спускается в глубокую емкость. Если речь идет об асците, можно за одну процедуру удалить до десяти литров. При быстром извлечении происходят скачки артериального давления (вплоть до коллапса), потому что освобожденные сосуды переполняются кровью. Помощник хирурга по мере удаления жидкости стягивает живот пациента полотенцем. Этот прием помогает избежать гемодинамических расстройств.
Хирург по цвету извлеченного биологического материала способен определить, что послужило причиной скопления жидкости в брюшине. Если полученная субстанция имеет цвет мясных помоев, у пациента, скорее всего, присутствует внутреннее кровотечение. В такой ситуации больного начинают экстренно готовить к дальнейшему обширному оперативному вмешательству. Когда по трубке идет транссудат, пациента будут обследовать на цирроз печени, наличие злокачественных опухолей и туберкулезный перитонит. Появление мутной жидкости с преобладанием нейтрофилов характерно для бактериального перитонита.
Большую диагностическую ценность имеет объем откаченной жидкости. Чем ее больше, тем точнее можно определить патологию по ее качественному составу. Даже минимальное количество (300-500 мл) может помочь уточнить заболевание в 80%.
После завершения манипуляции на ранку накладываются швы и тугая стерильная повязка. Пациента переворачивают на правый бок. Послеоперационный период протекает благоприятно. Швы снимаются на седьмой день. Ограничения в режиме зависят от основной патологии, развитие которой привело к необходимости проведения прокола брюшной стенки и откачивания жидкости. Например, при циррозе больному назначается строгая диета.
Сдерживающее полотенце сразу снимать не нужно: оно поможет сформировать привычное для здорового человека внутриутробное давление и постепенно адаптироваться к новым условиям кровоснабжения.

Очень редко неосторожные действия медицинского персонала способны привести к повреждениям внутренних органов. Тогда лапароцентез может осложняться массивным кровотечением и гибелью пациента.
При несоблюдении правил антисептики образуется флегмона брюшной стенки. Это заболевание вызывает острое разлитое гнойное воспаление жировой клетчатки. Оно быстро распространяется и вовлекает в патологический процесс мышцы. У пациента в участке поражения появляется припухлость красного цвета. Она имеет выраженную болезненность. Кожа над ней лоснится. При пальпации обнаруживается уплотнение без четких границ, горячее на ощупь, неподвижное. Отсутствие лечения приводит к формированию размягчения в зоне уплотнения и появлению свища. Развитие брюшной флегмоны вызывает повышение температуры тела до 40 градусов. Больной ощущает слабость, сильную жажду.
Последствием лапароцентеза при асците может стать кровотечение.
Все зависит от диагноза пациента. Если асцит развивается как осложнение рака поджелудочной железы, частый вывод содержимого брюшины будет стимулировать большее ее скопление. Лечение путем лапароцентеза производится, когда не удается решить проблему при помощи диуретиков и средств народной медицины, а развитие болезни приводит к появлению плотного раздутого живота, который доставляет пациенту большой дискомфорт. С целью облегчения состояния процедура производится по мере необходимости, при максимальном скоплении.
источник
Асцит (водянка) – это заболевание, для которого характерное скапливание свободной жидкости в брюшине. Водянка является основным признаком существования серьезных проблем со здоровьем (например, наличие цирроза печени, сердечной недостаточности, разные новообразования злокачественного характера).
- возникновение тромбов в печени;
- нарушение водно-солевой баланс;
- отечность;
- в избыточном количестве развивается соединительная ткань печени;
- печеночная и сердечная недостаточность;
- злокачественные опухоли (если метастазирование направлено в брюшную полость);
- воспалительные и инфекционные процессы, аллергические реакции, происходящие в брюшной полости, усиливают ее поражение, что в свою очередь усиливает приток жидкости в брюшину;
- неправильное питание;
- туберкулез;
- болезни аутоиммунного типа.
- 1 резкое повышение массы тела;
- 2 живот равномерно увеличивается в размерах, кожа его блестит (при большом количестве содержимого);
- 3 если объемы незначительны – область возле пупка становится плоской, а фланки живота начинают выпирать (иначе говорят, что живот стал, как у лягушки или похож на голову медузы);
- 4 начинается одышка;
- 5 пупочная грыжа;
- 6 геморрой;
- 7 варикозное расширение вен на ногах;
- 8 при длительном протекании болезни – появляются вены на животе.
При болезнях печени и сердца жидкость в брюшной полости набирается постепенно, не интенсивно. При воспалительных процессах или злокачественных опухолях – жидкость скапливается внезапно и резко. Второй вариант протекания болезни встречается намного реже, нежели первый.
- начальную – в брюшной полости скопилось не более пол литра свободной жидкости, наличие которой трудно определить визуально (на этой стадии водянка лечится с помощью диеты и контролем над потребляемым уровнем воды и соли);
- выраженную – живот увеличился в объеме, но мягкий (на этой стадии асцит тоже хорошо лечится, иногда применяют пункцию, а так от болезни можно избавиться с помощью средств народной медицины и диеты);
- терминальную (наряженную) – переходит в третью стадию со второй очень стремительно при несоблюдении диеты и не своевременном лечении (в животе скапливается жидкость в больших объемах (иногда до 25 литров), применять для лечения нужно лапароцентез в комплексе с приемами народной медицины и диеты.
При водянке рекомендуют соблюдать диету по Ависценне. По его наставлениям больной должен есть не много и заменить суп и борщ простым бульоном, сваренным из курятины (без шкурки), мяса кролика или нежирной телятины. Можно, также, варить его из рыбы, грибов или маслин. К бульону необходимо добавлять петрушку, майоран, сельдерей, корицу, имбирь, фенхель, хмели-сунели. Эти пряности и травы помогают раскрывать закупорки в организме, многие из них, непосредственно, положительно действуют на печень.
Крупы и каши необходимо заменить на орехи (особенно на арахис, фундук и грецкие орехи). Очень полезно орехи комбинировать с медом..
Из сладостей рекомендуется есть только домашнее варенье, желе, зефир.
Из фруктов, можно любые, но только в сушенном виде.
Рекомендованный объем жидкости, который нужно потребить за сутки – не более 1-го литра за сутки.
Вся пища должна быть варенной или приготовленной на пару и обязательно не соленой.
Для того, чтобы повысить эффективность медикаментозной терапии на третьей стадии или излечить асцит первой и второй стадии следует применять рецепты народной медицины:
- Чтобы вышла лишняя жидкость нужно пить мочегонное, но такое, которое не давало бы сильной нагрузки на почки и осложнений. Таким эффектом обладает отвар из сушеных стручков фасоли. Для приготовления 2-х литров отвара потребуется 2 столовых ложек измельченных стручков. Их нужно кипятить на протяжении четверти часа, дать остыть (за это время отвар настоится) и профильтровать. В день нужно пить 300 миллилитров за 3 приема. Для усиления эффекта берите 1 столовую ложку стручков фасоли и столько же рылец кукурузы. Способ приготовления и дозировка – аналогичны.
- Так, как асцит негативно влияет на работу сердца и вызывает различные его патологии, необходимо укреплять сердечную мышцу. Для этого нужно пить отваром из горицвета весеннего. Одну столовую ложку горицвета заливают 400 миллилитрами горячей воды. Отвар стоит готовить перед сном в термосе (так он за ночь настоится). Утром необходимо процедить отвар и выпить 1 столовую ложку. Перерыв между приемами – два часа. Методика приема настоя из горицвета: 3 через 4 (то есть необходимо 3 суток пить отвар каждых 2 часа по 1 ст. ложке, затем 4 суток давать организму отдых). Внимательно следите за дозировкой!
- Настои из петрушки и ее корня помогут восстановить клетки печени. Существует несколько полезных и высокоэффективных рецептов приготовления лечебных средств из петрушки. Первое – возьмите высушите траву петрушки, измельчите, отмерьте 2 столовых ложки и заварите в стакане горячей (обязательно кипяченой) воды. Настаивайте в закрытой посудине или термосе 2 часа, пейте по 100 миллилитров в день за 5 приемов. Второе – возьмите один корень петрушки или ¼ кг сушенной травы, поместите в железную мыску или кастрюльку, залейте литром вскипяченного молока и поставьте на водяную баню на пол часа. Дозировка точно такая же, как и в первом рецепте.
- Хорошо влияет на работу печени тыква. В свой рацион лучше включить тыквенную кашу или просто запеченную тыкву с добавлением корицы и сахара в небольших количествах.
- Сидеть чаще у костра, чтобы выпаривалась лишняя жидкость. Вышеуказанный Ависценн поддерживал эту методику лечения асцита.
- хрен, шпинат, щавель и лук с чесноком;
- бобовые культуры;
- редька и редиска;
- капуста (любого сорта и вида);
- алкогольные напитки, кофе (и все продукты, содержащие кофеин);
- острая, жирная, жаренная, соленая, кислая пища;
- нельзя есть свежеиспеченный хлеб, хлебобулочные изделия, приготовленные из сдобы или слоеного теста;
- супы и борщи, сваренные на жирном бульоне;
- куриные яйца стоит употреблять в ограниченном порядке (за неделю можно съедать максимум 3 яйца, причем варенных или приготовленный из них омлет на пару);
- твердый сыр соленых или острых сортов;
- все полуфабрикаты и консервы;
- перловка, пшено и остальные грубые каши, которые плохо развариваются.
Все эти продукты зашлаковывают организм или мешают работе почек и сердца, желудка, из-за чего лишняя жидкость не может выйти из организма, а, наоборот, задерживается в нем.
источник
Асцит, или брюшная водянка, нередко является следствием другого, более опасного и сложного в лечении заболевания. Тем не менее и сам по себе асцит способен осложнить жизнь больному и привести к печальным последствиям. Современной медициной разработаны достаточно эффективные методы лечения асцита на разных его стадиях. Что нужно знать о первых признаках асцита, ходе его развития и к какому врачу обратиться за помощью?
Под асцитом в медицине понимают вторичное патологическое состояние, для которого характерно скопление жидкости в брюшной полости. Чаще всего асцит вызывается нарушением регуляции обмена жидкости в организме в результате серьезных патологических состояний.
В здоровом организме в брюшной полости всегда находится немного жидкости, при этом она не скапливается, а всасывается лимфатическими капиллярами. При различных заболеваниях внутренних органов и систем увеличивается скорость образования жидкости и снижается скорость ее всасывания. При развитии асцита жидкости становится все больше, она начинает сдавливать жизненно важные органы. Это способствует усугублению развития основного заболевания и прогрессированию асцита. Кроме этого, поскольку основная часть жидкости скапливается в брюшной полости, происходит значительное уменьшение объема циркулирующей крови. Это приводит к запуску компенсаторных механизмов, задерживающих в организме воду. У больного существенно замедляется скорость образования мочи и ее выделения, при этом количество асцитической жидкости увеличивается.
Накопление жидкости в полости живота обычно сопровождается повышением внутрибрюшного давления, нарушением кровообращения и сердечной деятельности. В некоторых случаях возникают потеря белка и электролитные нарушения, вызывающие сердечную и дыхательную недостаточность, что значительно ухудшает прогноз основного заболевания.
В медицине выделяют три основных стадии развития асцита.
- Транзиторный асцит. На этой стадии в брюшной полости скапливается не более 400 мл жидкости. Выявить заболевание можно только при помощи специальных исследований. Функции органов не нарушены. Снятие симптомов асцита возможно с помощью терапии основного заболевания.
- Умеренный асцит. В брюшной полости на этой стадии скапливается до 4 л жидкости. Наблюдается увеличение живота у пациента. В положении стоя можно заметить выпирание нижней части брюшной стенки. В положении лежа больной нередко жалуется на одышку. Наличие жидкости определяется с помощью перкуссии (простукивания) или симптома флюктуации (колебания противоположной стенки живота при простукивании).
- Напряженный асцит. Количество жидкости на этой стадии может достигать, а в некоторых случаях даже превышать, 10–15 л. Давление в брюшной полости повышается и нарушает нормальную работу жизненно важных органов. Состояние пациента при этом тяжелое, его необходимо срочно госпитализировать.
Отдельно рассматривают рефрактерный асцит, практически не поддающийся лечению. Его диагностируют в том случае, если все виды проводимой терапии не дают результата и количество жидкости не только не уменьшается, но и постоянно увеличивается. Прогноз при таком виде асцита неблагоприятный.
По статистике основными причинами возникновения асцита брюшной полости являются:
- болезни печени (70%);
- онкологические заболевания (10%);
- сердечная недостаточность (5%).
Кроме того, асцитом могут сопровождаться следующие заболевания:
- болезни почек;
- туберкулезное поражение брюшины;
- гинекологические заболевания;
- эндокринные нарушения;
- ревматизм, ревматоидный артрит;
- красная волчанка;
- сахарный диабет второго типа;
- уремия;
- болезни пищеварительной системы;
- перитониты неинфекционной этиологии;
- нарушение оттока лимфы из брюшной полости.
Возникновению асцита, кроме указанных заболеваний, могут способствовать следующие факторы:
- злоупотребление спиртным, ведущее к циррозу печени;
- инъекции наркотических препаратов;
- переливание крови;
- ожирение;
- высокий уровень холестерина;
- татуаж;
- проживание в регионе, для которого характерны случаи возникновения вирусных гепатитов.
Во всех случаях в основе возникновения асцита лежит сложное сочетание нарушений жизненно важных функций организма, ведущее к скоплению жидкости в брюшной полости.
Одним из главных внешних признаков асцита брюшной полости является увеличение размера живота. В положении стоя у пациента он может свисать в форме фартука, а в положении лежа образовывать так называемый лягушачий живот. Возможно выпячивание пупка и появление растяжек на коже. При портальной гипертензии, вызванной повышением давления в воротной вене печени, на передней брюшной стенке появляется венозный рисунок. Этот рисунок принято называть «головой Медузы» из-за отдаленного сходства с мифологической Медузой Горгоной, на голове которой вместо волос находились извивающиеся змеи.
В животе появляются боли и чувство распирания изнутри. Человек испытывает трудности при наклонах туловища. К внешним проявлениям также относятся отеки ног, рук, лица, цианоз кожных покровов. У больного развивается дыхательная недостаточность, тахикардия. Возможно появление запоров, тошнота, отрыжка и потеря аппетита.
При лабораторных и инструментальных исследованиях врач подтверждает диагноз и устанавливает причину, вызвавшую асцит. Для этого проводятся УЗИ, МРТ, диагностический лапароцентез и лабораторные исследования. С помощью УЗИ выявляют наличие свободной жидкости в брюшной полости и ее объем, увеличение печени и селезенки, расширение полой и воротной вены, нарушение структуры почек, наличие опухолей и метастазов.
МРТ позволяет послойно изучить ту или иную ткань, выявить даже незначительное количество асцитической жидкости и диагностировать основное заболевание, вызвавшее асцит.
Кроме этого, врач проводит исследование при помощи пальпации и перкуссии. Пальпация помогает выявить признаки, указывающие на поражение определенного органа (печени или селезенки). Перкуссия используется непосредственно для выявления асцита. Суть ее заключается в простукивании брюшной полости пациента и анализе перкуторных звуков. При выраженном асците, например, тупой перкуторный звук определяется над всей поверхностью живота.
Лабораторные исследования крови показывают снижение концентрации эритроцитов, увеличение количества лейкоцитов и СОЭ, возможно повышение концентрации билирубина (при циррозе печени), белков острой фазы воспаления. Анализ мочи при асците на начальной стадии может показывать большее количество мочи меньшей плотности, поскольку асцит вызывает отклонения в работе мочевыделительной системы. При терминальной стадии плотность мочи может быть нормальной, но ее общее количество значительно снижается.
Общие принципы лечения асцита предполагают прежде всего терапию основного заболевания. Лечение самого асцита направлено на выведение жидкости из брюшной полости и предотвращение рецидивов.
Пациенты с первой степенью асцита не нуждаются в медикаментозном лечении и соблюдении бессолевой диеты.
Пациентам со второй степенью асцита назначается диета с пониженным содержанием натрия и диуретическая терапия. Она должна проводиться при постоянном мониторинге состояния больного, включая содержания электролитов в сыворотке крови.
Пациенты с третьей степенью заболевания проводят удаление жидкости из брюшной полости, а в дальнейшем диуретическую терапию в сочетании с бессолевой диетой.
Асцит обычно указывает на серьезные нарушения в работе пораженных органов, но тем не менее смертельным осложнением сам он не является. При своевременной диагностике и правильном лечении возможна полная ликвидация асцитической жидкости из брюшной полости и восстановление функций пораженного органа. В ряде случаев, например при раке, асцит способен быстро прогрессировать, вызывая осложнения и даже гибель пациента. Это объясняется тем, что на течение асцита большое влияние оказывает основное заболевание, способное вызывать серьезные поражения печени, почек, сердца и других органов.
На прогноз влияют и другие факторы:
- Степень асцита. Транзиторный асцит (первой степени) не является непосредственной угрозой жизни пациента. В этом случае все внимание следует уделить терапии основной болезни.
- Время начала лечения. При выявлении асцита на той стадии, когда жизненно важные органы еще на разрушены или их функции поражены незначительно, устранение основного заболевания также может привести к полному выздоровлению пациента.
На статистику выживаемости при асците также влияет вид и тяжесть основного заболевания. При компенсированном циррозе печени 50% больных способны прожить от 7 до 10 лет, а при декомпенсированном — пятилетняя выживаемость не превышает 20%.
При онкологических заболеваниях асцит, как правило, появляется на поздних стадиях, и пятилетняя выживаемость составляет не более 50% при своевременном лечении. Средний показатель жизни у таких больных составляет 1–2 года.
При неправильном лечении асцит может вызвать серьезные осложнения, ухудшающие прогноз:
- кровотечение;
- перитонит;
- отек мозга;
- дисфункцию сердечной деятельности;
- тяжелую дыхательную недостаточность.
Рецидивы асцита также могут возникать как побочные эффекты при неправильном лечении. Рецидивирование очень опасно, поскольку в большинстве случаев не поддающиеся излечению асциты приводят к летальному исходу.
Консервативное или симптоматическое лечение асцита применятся в тех случаях, когда асцит брюшной полости находится на ранней стадии развития или в качестве паллиативной терапии при онкологии и нецелесообразности применения других методов.
Во всех случаях основной задачей лечения является выведение асцитической жидкости и поддержание состояние пациента на определенном уровне. Для этого необходимо уменьшить количество поступающего в организм натрия и усилить его выведение с мочой.
Достичь положительных результатов можно только при комплексном подходе, соблюдая диету, контролируя изменения веса и принимая диуретические препараты.
Главные принципы диеты при асците следующие:
- Минимум соли. Ее избыточное потребление приводит к развитию отеков, а следовательно, асцита. Пациентам рекомендуется максимально ограничить прием соленой пищи.
- Минимум жидкости. При умеренном или напряженном асците нормой должно быть не более 500–1000 мл жидкости в чистом виде в сутки.
- Минимум жиров. Потребление пищи с большим количеством жиров приводит к развитию панкреатита.
- Достаточное количество белков в рационе. Именно белковая недостаточность может привести к возникновению отеков.
Рекомендуется употреблять в пищу нежирные сорта мяса и рыбы, обезжиренный творог и кефир, фрукты, овощи, зелень, пшеничную крупу, компоты, кисели. Готовить лучше на пару или запекая в духовке.
Запрещены жирное мясо и рыба, жареные блюда, копчености, соль, алкоголь, чай, кофе, специи.
При лечении асцита необходимо контролировать динамику веса. При начале бессолевой диеты в течение недели производится ежедневное взвешивание. Если пациент потерял более 2 кг, то диуретические препараты ему не назначаются. При потере веса менее 2 кг в течение следующей недели начинают медикаментозную терапию.
Мочегонные препараты помогают вывести лишнюю жидкость из организма и способствуют переходу части жидкости из брюшной полости в кровеносное русло. Клинические проявления асцита при этом существенно снижаются. Основными препаратами, используемыми в терапии, являются фуросемид, маннитол и спиронолактон. В амбулаторных условиях фуросемид назначается внутривенно не более 20 мг 1 раз в два дня. Он выводит жидкость из сосудистого русла через почки. Основной недостаток фуросемида — чрезмерное выведение калия из организма.
Маннитол применяется совместно с фуросемидом, поскольку их действие комбинируется. Маннитол выводит жидкость из межклеточного пространства в сосудистое русло. Назначается по 200 мг внутривенно. Однако в амбулаторных условиях его применять не рекомендуется.
Спиронолактон также является мочегонным средством, однако он способен предотвращать чрезмерное выведение калия.
Дополнительно назначаются препараты, укрепляющие сосудистые стенки (витамины, диосмин), средства, влияющие на систему крови («Желатиноль», «Реополиглюкин»), альбумин, антибиотики.
Оперативное вмешательство при асците показано в тех случаях, когда скопление жидкости не может быть устранено при помощи консервативного лечения.
Лечебный лапароцентез при асците (прокол передней брюшной стенки) способен вывести большие объемы жидкости — от 6 до 10 литров за один раз. Проводят процедуру под местным обезболиванием с предварительным опустошением мочевого пузыря. Пациент принимает полусидячее или лежачее положение. Прокол производится по средней линии живота между пупком и лобковой костью. Скальпелем выполняется разрез кожи, через который в брюшную полость вводится специальный инструмент — троакар. Через него выводится жидкость в нужном объеме. После процедуры рану ушивают. Лапароцентез при асците можно выполнять только в условиях стационара, поскольку необходимо соблюдение норм антисептики и владение методикой проведения операции. Чтобы упростить процедуру для тех больных, которым лапароцентез требуется периодически, его проводят через постоянный перитонеальный порт.
Еще одной эффективной хирургической манипуляцией является оментогепатофренопексия. Она заключается в подшивании сальника к предварительно обработанным участкам поверхности диафрагмы и печени. Благодаря возникновению контакта между печенью и сальником появляется возможность всасывания асцитической жидкости соседними тканями. Дополнительно снижается давление в венозной системе и выход жидкости в брюшную полость через стенки сосудов.
ТИПС — трансъюгулярное интрапеченочное портосистемное шунтирование — позволяет провести декомпрессию портальной системы и устранить асцитический синдром. В основном ТИПС проводится при рефрактерном асците, не поддающемся медикаментозной терапии. При процедуре ТИПС в яремную вену вводится проводник до попадания в печеночную вену. Затем по проводнику специальный катетер проводится в саму печень. При помощи длинной изогнутой иглы в воротной вене устанавливается стент, создающий канал между воротной и печеночной венами. Кровь направляется в печеночную вену со сниженным давлением, что приводит к устранению портальной гипертензии. После выполнения ТИПС у пациентов с рефрактерным асцитом наблюдается уменьшение объема жидкости в 58% случаев.
Несмотря на то, что асцит и вызывающие его болезни являются достаточно серьезными и сложно поддающимися лечению, своевременная комплексная терапия может значительно повысить шансы на выздоровление или улучшить качество жизни неизлечимых больных. Лечить асцит нужно только под наблюдением врача, поскольку сложность основного заболевания редко позволяет обойтись домашними или народными методами. Особенно это касается асцитов, вызванных онкологией.
источник
Асцит – это вторичное состояние, при котором происходит скопление транссудата или экссудата в брюшной полости. Симптомы патологии проявляются увеличением размеров живота, болями, одышкой, ощущением тяжести и иными признаками.
Еще асцит в медицине называют брюшной водянкой, которая может сопутствовать множеству болезней из области гинекологии, гастроэнтерологии, урологии, кардиологии, лимфологии, онкологии и пр. Асцит не является самостоятельным заболеванием, а выступает как симптом того или иного тяжелого нарушения в организме. Асцит брюшной полости не возникает при легких патологиях, он всегда сопутствует болезням, угрожающим жизни человека.
Статистика асцита указывает на то, что он более чем у 70% взрослых людей развивается в результате болезней печени. Опухоли внутренних органов приводят к развитию асцита в 10% случаев, еще по 5% приходится на сердечную недостаточность и иные заболевания. В то время как у детей развитие асцита чаще всего сигнализирует о болезни почек.
Установлено, что максимальное количество жидкости, скапливающейся в брюшной полости при асците у пациента, может достигать 25 литров .
Причины асцита брюшной полости разнообразны и всегда связаны с каким-то серьезным нарушением в организме человека. Брюшная полость является замкнутым пространством, в котором не должно образовываться лишней жидкости. Это место предназначено для внутренних органов – там находится желудок, печень, желчный пузырь, часть кишечника, селезенка, поджелудочная железа.
Брюшина выстлана двумя слоями: наружным, который крепится к стенке живота, и внутренним, который прилегает к органам и окружает их. В норме между этими листами всегда есть незначительное количество жидкости, которая является результатом работы кровеносных и лимфатических сосудов, находящихся в полости брюшины. Но эта жидкость не накапливается, так как практически сразу после выделения она всасывается лимфатическими капиллярами. Остающаяся незначительная часть необходима для того, чтобы петли кишечника и внутренние органы могли свободно передвигаться в брюшной полости и не склеивались друг с другом.
Когда происходит нарушение барьерной, выделительной и резорбтивной функции, экссудат перестает нормально всасываться и скапливается в животе, в результате чего и развивается асцит.
Болезни печени. В первую очередь, это цирроз, а также рак органа и синдром Бадда-Киари. Цирроз может развиваться на фоне гепатита, стеатоза, приема токсичных лекарственных средств, алкоголизма и иных факторов, но всегда сопровождается гибелью гепатоцитов. В итоге нормальные клетки печени замещаются рубцовой тканью, орган увеличивается в размерах, пережимает воротную вену и поэтому развивается асцит. Также способствует выходу лишней жидкости снижение онкотического давления, потому что сама печень уже не в состоянии синтезировать белки плазмы и альбумины. Усугубляет патологический процесс целый ряд рефлекторных реакций, запускаемых организмом в ответ на печеночную недостаточность;
Болезни сердца. Асцит может развиваться из-за сердечной недостаточности, либо по причине констриктивного перикардита. Сердечная недостаточность может явиться следствием практически всех кардиологических заболеваний. Механизм развития асцита в данном случае будет связан с тем, что гипертрофированная сердечная мышца не в состоянии перекачивать необходимые объемы крови, которая начинает скапливаться в кровеносных сосудах, в том числе и в системе нижней полой вены. В результате высокого давления жидкость будет выходить из сосудистого русла, формируя асцит. Механизм развития асцита при перикардите примерно такой же, но в данном случае воспаляется наружная оболочка сердца, что приводит к невозможности его нормального наполнения кровью. В дальнейшем это сказывается на работе венозной системы;
Болезни почек. Обуславливается асцит хронической почечной недостаточностью, которая возникает в результате самых разнообразных болезней (пиелонефрит, гломерулонефрит, мочекаменная болезнь и т. д.). Болезни почек приводят к тому, что повышается артериальное давление, натрий вместе с жидкостью задерживается в организме, в итоге формируется асцит. Снижение онкотического давления плазмы, приводящее к асциту, также может происходить на фоне нефротического синдрома;
Асцит может развиваться при повреждении лимфатических сосудов. Это случается из-за травмы, из-за наличия в организме опухоли, дающей метастазы, из-за заражения филяриями (глистами, откладывающими яйца в крупных лимфатических сосудах);
Различные поражения брюшины способны спровоцировать асцит, среди них разлитой, туберкулезный и грибковый перитонит, перитонеальный карциноз, рак толстого кишечника, желудка, молочной железы, яичников, эндометрия. Сюда же относится псевдомиксома и мезотелиома брюшины;
Полисерозит является заболеванием, при котором асцит выступает в комплексе с иными симптомами, среди которых плеврит и перикардит;
Системные заболевания способны приводить к накоплению жидкости в брюшине. Это ревматизм, ревматоидный артрит, красная волчанка и пр.;
Асцит у новорожденных детей тоже встречается и чаще всего является результатом гемолитической болезни плода. Она, в свою очередь, развивается при внутриутробном иммунологическом конфликте, когда кровь плода и матери не сочетаются по ряду антигенов;
Белковая недостаточность – один из факторов, предрасполагающих к формированию асцита;
Болезни органов пищеварения способны спровоцировать избыточное скопление жидкости в брюшной полости. Это может быть панкреатит, хроническая диарея, болезнь Крона. Сюда же можно отнести любые процессы, происходящие в брюшине и препятствующие лимфатическому оттоку;
Привести к асциту способна микседема. Это заболевание сопровождается отечностью мягких тканей и слизистых оболочек, манифестирует при нарушении синтеза тироксина и трийодтиронина (гормонов щитовидной железы);
Серьезные погрешности в питании способны вызвать асцит брюшной полости. Особенно опасны в этом плане голодание и строгие диеты. Они приводят к тому, что в организме иссякают белковые запасы, падает концентрация белка в крови, что влечет выраженное снижение онкотического давления. В итоге жидкая часть крови выходит из сосудистого русла и формируется асцит;
В раннем возрасте асцит сопровождает экссудативные энтеропатии, гипотрофии и врожденный нефротический синдром.
Итак, в основе асцита могут находиться самые различные воспалительные, гидростатические, метаболические, гемодинамические и иные нарушения. Они влекут за собой ряд патологических реакций организма, в результате которых интерстициальная жидкость пропотевает сквозь вены и скапливается в брюшине.
Первым симптомом асцита является небывалое увеличение живота, а точнее, его вздутие. Главная причина этого в том, что там скапливается огромное количество жидкости, и она практически не выходит. Человек обнаруживает у себя асцит обычно тогда, когда не может влезть в привычную одежду, которая еще недавно подходила ему по размеру.
Если у вас возник асцит брюшной полости, то в организме наверняка имеются хотя бы два серьезных функциональных нарушения, которые нужно вылечить. Чаще всего это неправильная работа кишечника, расстройство желудка или патология печени.
Скорость нарастания симптомов напрямую связана с тем, что именно стало причиной асцита. Процесс может развиваться быстро, а может занять несколько месяцев.
Симптомами асцита брюшной полости выступают следующие клинические признаки:
Чувство распирания в брюшной полости;
Возникновение болей в области живота и таза (абдоминальные боли);
Проблемы с пищеварением и мочеиспусканием;
Увеличение живота в объеме. Если больной находится в горизонтальном положении, то живот выбухает по сторонам и напоминает внешним видом брюшко лягушки. Когда человек стоит, живот свисает;
Симптом колебания живота или флюктуация. Всегда возникает при наполнении брюшной полости жидкостью;
Чем больше жидкости скапливается в брюшной полости, тем сильнее становится одышка, усиливаются отеки нижних конечностей, движения становятся замедленными. Особенно трудно больному наклоняться вперед;
Из-за увеличения внутрибрюшного давления возможно выпячивание бедренной, либо пупочной грыжи. На этом же фоне может развиться геморрой и варикоцеле. Не исключено выпадение прямой кишки.
Симптомы асцита будут несколько отличаться в зависимости от этиологического фактора, который его спровоцировал:
Симптомы асцита при туберкулезном перитоните. В этом случае асцит является следствием туберкулезного поражения половой системы, либо кишечника. Больной начинает стремительно терять вес, у него повышается температура тела, нарастают симптомы интоксикации организма. Увеличиваются лимфатические узлы, которые проходят вдоль брыжейки кишечника. В осадке взятого с помощью пункции экссудата кроме лимфоцитов и эритроцитов будут выделены микобактерии туберкулеза;
Симптомы асцита при перитонеальном карцинозе. Если асцит формируется по причине наличия в брюшине опухоли, то симптомы заболевания будут в первую очередь зависеть от того, какой орган она поразила. Тем не менее, всегда при асците онкологической этиологии происходит увеличение лимфатических узлов, которые можно прощупать через брюшную стенку. В осадке выпота будут присутствовать атипичные клетки;
Симптомы асцита на фоне сердечной недостаточности. У больного наблюдается синюшная окраска кожных покровов. Нижние конечности, особенно стопы и голени, будут очень сильно отекать. При этом печень увеличивается в размерах, возникают боли, локализующиеся в правом подреберье. Не исключено скопление транссудата в плевральных полостях;
Симптомы асцита на фоне тромбоза воротной вены. Пациент будет предъявлять жалобы на сильные боли, печень увеличивается в размерах, но не сильно. Имеется высокий риск развития массивного кровотечения из геморроидальных узлов, либо из вен пищевода, которые подверглись варикозному расширению. Кроме увеличения печени наблюдается увеличение размеров селезенки.
Если причиной патологии является портальная гипертензия, то больной сильно теряет в весе, его тошнит и рвет. Кожные покровы желтеют, на животе появляется венозный рисунок по типу «головы медузы»;
На белковую недостаточность, как на причину асцита, указывают сильные отеки конечностей, скопление жидкости в плевральной полости;
При хилезном асците (на терминальной стадии цирроза печени) жидкость очень быстро прибывает, что сказывается на размерах живота;
Кожные симптомы выходят на первый план при асците, развивающемся на фоне ревматических патологий.
Существует три стадии асцита, которые определяются количеством жидкости в полости брюшины:
Первая стадия – асцит транзиторный. При этом объемы жидкости не превышают 400 мл. Заметить симптомы асцита самостоятельно практически невозможно. Лишнюю жидкость можно увидеть во время проведения инструментальных обследований (во время МРТ или ультразвукового исследования). Работа органов брюшной полости по причине скопления таких объемов жидкости не нарушается. Если человек и замечает у себя какие-то патологические симптомы, то они будут связаны с основной болезнью, провоцирующей асцит.
Вторая стадия – асцит умеренный. Объемы жидкости, одномоментно находящейся в брюшной полости, может достигать 4 литров . В этом случае больной уже замечает у себя тревожные симптомы, живот увеличивается и во время стояния начинает свисать. Усиливается одышка, особенно в лежачем положении. Врач способен определить асцит на основе осмотра пациента и пальпации его брюшной полости.
Третья стадия – асцит напряженный. Объемы жидкости будут превышать 10 литров . При этом в брюшной полости сильно повышается давление, что приводит к проблемам с функционированием внутренних органов. Состояние человека ухудшается и требует незамедлительной врачебной помощи.
Отдельно выделяют рефрактерный асцит. В этом случае патология чаще всего не поддается лечению, и жидкость, несмотря на проводимую терапию, продолжает прибывать в брюшную полость. Прогноз развития болезни неблагоприятный для жизни пациента.
Методы лечения асцита будут эффективны лишь в том случае, если они начали реализовываться своевременно. Для начала врач должен оценить стадию патологии и выяснить, что стало причиной ее развития.
Терапия ведется по следующим направлениям:
Основными препаратами, помогающими выводить лишнюю жидкость из организма, являются диуретики. Благодаря их приему удается добиться перехода лишней жидкости из брюшной полости в кровяное русло, что способствует уменьшению симптомов асцита. Для начала пациентам назначают самую маленькую дозу диуретиков, чтобы минимизировать риск развития побочных эффектов. Важный принцип лечения мочегонными препаратами – это медленное нарастание диуреза, который не будет приводить к значительным потерям калия и иных важнейших метаболитов. Чаще всего рекомендуют прием препаратов Альдактон, Верошпирон, Триамтерен, Амилорид. Параллельно назначают препараты калия. Одновременно в схему лечения вводят гепатопротекторы.
При этом врачи осуществляют ежесуточный контроль диуреза больного и при неэффективности лечения дозу препаратов увеличивают, либо заменяют их более сильными средствами, например, Триампуром или на Дихлотиазидом.
Кроме мочегонных пациентам назначают лекарства, направленные на укрепление стенок сосудов (витамин С, витамин Р, Диосмин), а также препараты, препятствующие выходу жидкости за пределы сосудистого русла (Реополиглюкин).
Улучшает обмен печеночных клеток введение белковых субстратов. Чаще всего для этой цели применяют концентрированную плазму, либо раствор Альбумина в 20%-ой концентрации.
Антибактериальные препараты назначают в том случае, если заболевание, вызвавшее асцит, имеет бактериальную природу.
Питание больного должно быть сбалансированным и высококалорийным, что позволит обеспечить потребности организма во всех необходимых ему микроэлементах. Важно ограничить потребление соли, а в чистом виде включать ее в меню запрещено вовсе.
Объемы потребляемой жидкости также должны быть скорректированы в меньшую сторону. Больным не рекомендуется за сутки выпивать более 1 литра жидкости без учета супов.
Важно, чтобы ежедневный рацион пациента был обогащен белковой пищей, но ее количество не должно быть избыточным. Потребление жиров следует сократить, особенно это касается больных, у которых асцит был спровоцирован панкреатитом.
Лапароцентез при асците брюшной полости выполняют в том случае, если пациент остается устойчив к медикаментозной коррекции. Для оттока жидкости возможна постановка перитонеовенозного шунта с частичной деперитонизацией стенок брюшной полости.
Операции, направленные на снижение давления в портальной системе, являются косвенными вмешательствами. К ним можно отнести протокавеальное шунтирование, редукцию селезеночного кровотока, внуртипеченочное портосистемное шунтирование.
Что касается трансплантации печени, то это очень сложная операция, которая может быть выполнена при устойчивом асците. Но, как правило, найти донора для пересадки органа является тяжелой задачей.
Лапароцентез брюшной полости при асците является хирургической манипуляцией, при которой жидкость из брюшной полости удаляют пункционно. За один раз не следует откачивать более 4 литров экссудата, так как это грозит развитием коллапса.
Чем чаще осуществляют пункцию при асците, тем выше риск развития воспаления брюшины. Кроме того, повышается вероятность формирования спаек и осложнений от проводимой процедуры. Поэтому при массивных асцитах предпочтительнее установка катетера.
Показаниями к проведению лапароцентеза является напряженный и рефрактерный асцит. Жидкость может быть откачана с помощью катетера, либо она просто свободно вытекает в заранее подготовленную посуду после установки в брюшную полость троакара.
Как быстро набирается жидкость при асците? Скорость набора жидкости в брюшной полости напрямую зависит от того, какое заболевание является причиной асцита. Медленнее всего этот процесс происходит при сердечных патологиях, а быстрее всего – при злокачественных опухолях и хилезном асците.
Сколько живут с асцитом брюшной полости при онкологии? Сам асцит напрямую не оказывает влияния на продолжительность жизни больного. Однако его развитие по причине онкологических болезней ухудшает прогноз на выживаемость. Срок жизни пациента зависит от эффективности проводимого лечения. Установлено, что при частых рецидивах асцита, устойчивого к терапии, больше 50% больных погибают в течение года.
Можно ли при асците делать клизму? Как правило, клизму при асците выполняют только в условиях медицинского учреждения в качестве подготовительного мероприятия перед хирургическим вмешательством.
Можно ли есть арбуз при асците? Арбуз при асците можно включать в меню, так как его мякоть обладает мочегонным эффектом и способствует выведению лишней жидкости из организма.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
источник
Врачи Европейской клиники специализируются на работе с пациентами, имеющими асцит. Особенности лечения асцита у нас:
- Мы проводим комплексное лечение. При лапароцентезе (проколе брюшной стенки для удаления жидкости из живота) мы устанавливаем временные или постоянные перитонеальные катетеры. Это позволяет не ограничивать пациента в движении.
- Если это показано, пациенту назначают специальное питание с ограничением водно-солевой нагрузки.
- Если асцит возник на фоне онкологического заболевания, может быть проведена химиотерапия. Благодаря этому мы достигаем улучшения состояния пациентов с асцитом при прогрессирующем раке яичников и толстой кишки.
- Эффективна внутриполостная химиотерапия. После удаления жидкости, в брюшную полость вводится химиопрепарат. Примерно в половине случаев повторная эвакуация жидкости не требуется как минимум 2 месяца.
Когда пациент с онкологическим заболеванием и асцитом переходит на комплексную терапию, лапароцентез требуется в 2–3 раза реже, чем обычно.
Если в брюшной полости находится небольшое количество жидкости, это никак не проявляется. Кроме того, это нормально: в сутки организм человека производит и поглощает в брюшной полости примерно 1,5 л жидкости. При начальной стадии асцита особых жалоб у пациентов нет, и обнаружить патологическое состояние можно только во время ультразвукового исследования.
Когда асцит прогрессирует, человек чувствует тяжесть в области живота, а в нижней его части — тупые ноющие боли. Впоследствии возникает затруднение дыхания, расстройство пищеварения (тошнота, отрыжка, нарушения стула) и нарушение мочеиспускания. В наиболее тяжёлых формах асцит значительно ухудшает самочувствие, в животе появляются неприятные ощущения, возникает одышка, происходит раннее насыщение и формируется пупочная грыжа.
В брюшной полости может скопиться 5–10 л жидкости, а иногда и 20 л. Из-за этого сильно сдавливаются внутренние органы, повышается внутрибрюшное давление и диафрагма оттесняется в грудную полость. Это влечёт за собой сильное затруднение дыхания. Из-за того, что в органах брюшной полости увеличивается сопротивление кровотоку, возникает сердечная недостаточность. Следствием длительно существующего асцита становится нарушение дренирования лимфатической системы. Из-за этого также возникает нарушение лимфооттока в нижних конечностях и, как следствие, их отёк. Также может произойти обратный ход лимфы во внутренние органы. В результате раковые клетки попадают в здоровые органы из поражённых лимфоузлов. Это может спровоцировать развитие метастазов в печени, желудке, поджелудочной железе и других органах.
Когда в брюшной полости находится более одного литра жидкости, асцит можно заметить при обычном осмотре: живот увеличен или деформирован, в вертикальном положении выглядит отвисшим, в лежачем положении живот распластан, боковые отделы выглядят набухшими (так называемый «лягушачий живот»). У худых пациентов нередко выпирает пупок. У человека может также возникнуть гидроторакс — присутствие жидкости в плевральной полости. Обычно это состояние развивается у пациентов с застойной сердечной недостаточностью при длительно существующем асците.
Небольшой или умеренный асцит развивается у 15–50 процентов пациентов на ранних стадиях рака. На поздних стадиях тяжёлый асцит встречается у 7–15 процентов пациентов.
У пациентов с распространенным раком на поздней стадии чаще всего встречается асцит в области легкого или экссудативный плеврит.
При асците в брюшной полости происходит патологическое скопление жидкости. Дело в том, что при некоторых заболеваниях нарушается регуляция водно-солевого обмена и нормальная циркуляция жидкости в брюшной полости. Причиной могут быть:
- Онкологические заболевания: вторичный канцероматоз брюшины, лимфома и лейкоз, метастазы в области ворот печени, первичная мезотелиома.
- Болезни печени и её сосудов: рак печени, портальная гипертензия, цирроз печени, вено-окклюзионная болезнь, болезнь Бадда — Киари.
- Перитонит (воспаление брюшины) различного происхождения: панкреатический, грибковый, паразитарный, туберкулёзный.
- Застойная сердечная недостаточность, констриктивный перикардит.
- Другие болезни: опухоли и кисты яичников (синдром Мейгса), киста поджелудочной железы, болезнь Уиппла, саркоидоз, системная красная волчанка, микседема.
В Европейской клинике проводится лечение асцита различного происхождения. Но так как основная наша работа связана с лечением злокачественных новообразований, значительную часть наших пациентов составляют онкобольные.
Есть несколько основных методов лечения асцита у пациентов с онкологическими заболеваниями:
- консервативная терапия (антагонисты альдостерона, мочегонные препараты) — направлена на нормализацию водно-солевого обмена и уменьшение образования жидкости в брюшной полости;
- лапароцентез — прокол брюшной стенки под контролем ультразвука; используется не только для выведения жидкости, но и для установки дренажа, который будет служить для продолжительного вывода жидкости;
- паллиативные хирургические операции — перитонеовенозный шунт, оментогепатофренопексия, деперитонизация стенок брюшной полости и другие.
Народные методы лечения асцита, возникшего на фоне онкологического заболевания, не имеют доказанной эффективности и безопасности, поэтому в Европейской клинике не применяются.
Если вы обратились в нашу клинику по поводу асцита на фоне рака, мы рекомендуем получить «второе мнение» касательно лечения основного заболевания у наших клинических онкологов и химиотерапевтов.
В Европейскую клинику обратилась за помощью женщина Ш. 59 лет с диагнозом рак (аденокарцинома) яичников IV стадия, асцит, хронический болевой синдром 2 б по ШВО. Пациентка обратила внимание на увеличение живота в объеме до 120 см в окружности, затруднение дыхания, потерю веса. В специфическом лечении по месту жительства было отказано. Со слов пациентки её «отправили домой умирать». Читать далее…
В Европейскую клинику обратилась за помощью женщина Ш. 59 лет с диагнозом рак (аденокарцинома) яичников IV стадия, асцит, хронический болевой синдром 2 б по ШВО.
Пациентка обратила внимание на увеличение живота в объеме до 120 см в окружности, затруднение дыхания, потерю веса. В специфическом лечении по месту жительства было отказано. Со слов пациентки её «отправили домой умирать». Больная Ш. была экстренно госпитализирована в специализированное отделение Европейской клиники, после проведения активной симптоматической терапии, направленной на нормализацию показателей крови и восстановление водно-электролитного баланса, был установлен перитонеальный порт. Под контролем уровня белка плазмы проведено разрешение асцита. Использование перитонеальных портов позволяет осуществить удаление асцитической жидкости дробно, дозированно, что в конечном итоге исключает возникновение серьезных осложнений в виде геморрагического синдрома, связанных с гемодилюцией и коагулопатией в результате массивного поступления асцитического содержимого в венозное русло.
После стабилизации общего состояния, на фоне нутритивной поддержки, противорвотной и антисекреторной терапии пациентка Ш. получила специфическое химиотерапевтическое лечение с хорошим эффектом. По факту разрешения асцита при наличии перитонеального порта стало возможным проведение внутрибрюшной химиотерапии.
Спустя шесть месяцев после описанной госпитализации пациентка вернулась к привычному для нее образу жизни, продолжает получать системное лечение в амбулаторном режиме под контролем команды специалистов Европейской клиники. Ответ на лечение расценивается как положительный, при отсутствии асцита и суммарным уменьшением размеров очагов более чем на 70%. Комбинированное лечение в формате системной и локальной (внутрибрюшной) терапии с имплантацией порт-системы является оптимальным режимом ведения данной группы пациентов. В практике врачей Европейской клиники подобные случаи встречаются на регулярной основе. Скрыть
Чаще всего к накоплению жидкости приводят следующие онкологические заболевания:
- рак яичников (у 25–30 процентов пациентов),
- рак молочной железы,
- рак матки,
- рак желудка,
- рак толстой кишки.
Накопление жидкости в брюшной полости при раке происходит из-за того, что поражается брюшина (оболочка, выстилающая изнутри стенки брюшной полости и покрывающая расположенные в ней органы). На её париетальном и висцеральном листках поселяются опухолевые клетки, в результате чего происходит нарушение лимфатического дренажа. Это и вызывает ухудшение всасывания жидкости. Обычно причиной становятся опухоли желудочно-кишечного тракта и асцит при раке яичников.
Когда в печени образуется опухоль или метастазы, причина асцита в другом: сжимается венозная система печени и нарушается естественный венозный отток от кишечника. Такой асцит развивается быстро, и обычно течёт дольше и тяжелее. 15 процентов случаев скопления жидкости в брюшной полости при онкологических заболеваниях приходится именно на эту его форму.
Лимфома брюшной полости вызывает асцит через закупорку и выпот (просачивание) лимфы из внутрибрюшных лимфатических протоков.
В лечебных учреждениях, которые не специализируются на лечении онкологических заболеваний, подход к пациентам с асцитом может быть неэффективным из-за особенностей этого состояния. Например, основное лечение может заключаться в применении мочегонных препаратов, антагонистов альдостерона, изменении диеты для ограничения водной и солевой нагрузки. Эффективность этого подхода для уменьшения портальной гипертензии относительна, у онкобольных асцит вызван канцероматозом брюшины. Поэтому консервативная терапия не может быть основным методом лечения у таких пациентов.
Обычно жидкость удаляется из брюшной полости с помощью лапароцентеза (абдоминального парацентеза). Это хирургическая процедура, которая проводится хирургом и анестезиологом-реаниматологом.
Консервативная терапия применяется в лечении небольших асцитов и средней степени выраженности. Другими словами, если не возникают утомляющие и истощающие симптомы: боль, частое дыхание (тахипноэ) и др. До 65% пациентов имеют улучшение состояния при терапии мочегонными препаратами — так можно выводить до 1 литра жидкости в день. «Золотым стандартом» считается спиронолактон, его назначают в дозе от 100 до 200 мг 1–2 раза в сутки. Также используется его сочетание с фуросемидом в дозе 40–240 мг в сутки. Как долго и в каком объёме будет проводиться такая терапия, зависит от скорости потери жидкости, ее определяют по изменению массы тела.
На поздних стадиях онкологического заболевания уменьшение потребления соли и воды может снизить качество жизни. Поэтому в Европейской клинике такая коррекция диеты назначается редко.
Асцит при онкологическом заболевании необходимо лечить хирургическим путём, когда это:
- Рефрактерный, то есть не поддающийся консервативному лечению.
- Большой асцит, то есть если необходимо вывести до 6–10 л жидкости за один раз (эта тяжёлая процедура проводится по строгим медицинским показаниям).
- Гигантский асцит. В этом случае нужна комбинированная операция, которая включает выведение большого объёма жидкости (до 5–7 л) в первые сутки и выведение остального объёма со скоростью не больше, чем 1 л в сутки в течение 7–10 дней.
В классическом варианте лапароцентез проводится на пустой мочевой пузырь, пациент садится, тяжелобольного человека укладывают на бок.
Без соблюдения правил асептики и антисептики проводить лапароцентез опасно. Поэтому выпуск жидкости проводится только в специализированном лечебном учреждении с лицензией на выполнение хирургических вмешательств и имеющим стационар. Если пациент находится в тяжелом состоянии, сложно передвигается, для него вызывают скорую.
Сначала выполняется местная анестезия, затем под контролем ультразвука делается прокол троакаром (инструментом в виде тонкой трубки с острым концом) по средней линии живота или по линии, соединяющей пупок с гребнем подвздошной кости. Обычно за один раз выводится не больше 5–6 л жидкости. Чтобы артериальное давление резко не упало и не случился коллапс сосудов, жидкость выпускается медленно.
В соответствии с классической методикой пациенту необходимо лежать в течение нескольких часов на свободном от пункции боку. Если в это время незначительное количество жидкости продолжает выделяться, то при желании накладывается резервуар, который убирает через сутки или двое.
Если требуется удалить большое количество жидкости, то происходит потеря белка и солей, что становится причиной белковой недостаточности. Для предотвращения такого осложнения человеку вводят альбумин. При повторной пункции может возникнуть ещё одно осложнение — сращение сальника (части брюшины) или кишки с передней стенкой живота. Из-за этого работа кишечника значительно ухудшается, а при последующих пункциях могут развиться тяжёлые осложнения.
При современном подходе к проведению лапароцентеза отвод жидкости происходит преимущественно через постоянный перитонеальный катетер. Одновременно дефицит объёма циркулирующей крови замещается плазмаэкспандерами (от англ. plasma expander — увеличивающий объём плазмы). Обычно для этого используются 10-20-процентные растворы альбумина.В некоторых случаях вместо альбумина можно использовать аминостерил, полиглюкин, реополиглюкин (декстран-40), гемацелл и новые препараты на основе крахмала (рефортан, стабизол, ХАЕС-стерил). Такая альтернатива помогает лишь возместить дефицит жидкости в крови, но на дефицит белка эти препараты не влияют.
Некоторым больным асцитом проводят оментогепатофренопексию. Это лапароскопическая операция, при которой сальник подшивается к участкам поверхности печени и диафрагмы. Благодаря тому, что между сальником и печенью возникает контакт, появляются условия для всасывания асцитической жидкости находящимися рядом тканями. Если у пациента есть канцероматоз брюшины, операция выполняется ограниченно. Обычно у таких больных оментогепатофренопексия становится частью паллиативного лечения.
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара — 50000 руб.
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Лечение асцита проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении асцита и знаем, что можно сделать.
источник
