Если нужно убрать жидкость из брюшинной полости, проводится лапароцентез. В процессе проведения этой хирургической манипуляции делается прокол в передней стенке живота и эвакуируется скопившееся там содержимое. Подобная процедура позволяет получить биологический материал для последующего диагностического исследования и уменьшить внутриутробное давление.

Лапароцентез не проводится в таких случаях:
- наличие в анамнезе спаек органов брюшной полости;
- нарушение свертываемости крови (присутствует риск развития кровотечения);
- сильно выраженный метеоризм;
- вероятность повреждения стенки кишечных петель;
- развитие большой опухоли в брюшине;
- гнойно-воспалительные процессы;
- беременность.
Вентральная грыжа передней стенки живота, возникшая после перенесенной ранее хирургической операции – еще одно прямое противопоказание к проведению описываемой манипуляции. Не рекомендовано делать прокол и откачку жидкости, если пальпация живота позволяет выявить крупную опухоль или увеличенный в размерах орган.
При проведении планового лапароцентеза показаны лабораторные исследования анализа крови и мочи, а также УЗИ органов, расположенных в брюшине. Больного просят сделать коагулограмму и рентгенографию. В зависимости от показаний к проведению прокола живота круг диагностических мероприятий может быть расширен.
Оперативное вмешательство осуществляется под местной анестезией. Для проведения лапароцентеза используется минимальный набор хирургических инструментов. Нужен троакар с острым концом, трубка из поливинилхлорида метр в длину, зажим, несколько десятимиллиметровых шприцев и посуда, в которую можно собирать жидкость. Если больной в сознании и его состояние позволяет заранее подготовиться к процедуре, сначала производится очистка кишечника при помощи клизмы. Пациента просят также освободить мочевой пузырь.
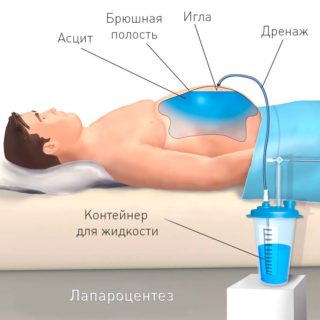
Когда лекарства начинают действовать, врач скальпелем делает небольшой разрез, рассекает кожу, клетчатку, затем троакаром протыкает живот. Чтобы создать нужное отверстие для движения инструмента, производится захват пупочного кольца, стенка брюшины слегка приподнимается. В него вводится один конец ПВХ трубки, другой спускается в таз. Через нее выводится наружу жидкость.
Первая часть набирается в стерильные пробирки и отправляется на цитологическое исследование. Остальное содержимое очень медленно (один литр в пять минут) спускается в глубокую емкость. Если речь идет об асците, можно за одну процедуру удалить до десяти литров. При быстром извлечении происходят скачки артериального давления (вплоть до коллапса), потому что освобожденные сосуды переполняются кровью. Помощник хирурга по мере удаления жидкости стягивает живот пациента полотенцем. Этот прием помогает избежать гемодинамических расстройств.
Хирург по цвету извлеченного биологического материала способен определить, что послужило причиной скопления жидкости в брюшине. Если полученная субстанция имеет цвет мясных помоев, у пациента, скорее всего, присутствует внутреннее кровотечение. В такой ситуации больного начинают экстренно готовить к дальнейшему обширному оперативному вмешательству. Когда по трубке идет транссудат, пациента будут обследовать на цирроз печени, наличие злокачественных опухолей и туберкулезный перитонит. Появление мутной жидкости с преобладанием нейтрофилов характерно для бактериального перитонита.
Большую диагностическую ценность имеет объем откаченной жидкости. Чем ее больше, тем точнее можно определить патологию по ее качественному составу. Даже минимальное количество (300-500 мл) может помочь уточнить заболевание в 80%.
После завершения манипуляции на ранку накладываются швы и тугая стерильная повязка. Пациента переворачивают на правый бок. Послеоперационный период протекает благоприятно. Швы снимаются на седьмой день. Ограничения в режиме зависят от основной патологии, развитие которой привело к необходимости проведения прокола брюшной стенки и откачивания жидкости. Например, при циррозе больному назначается строгая диета.
Сдерживающее полотенце сразу снимать не нужно: оно поможет сформировать привычное для здорового человека внутриутробное давление и постепенно адаптироваться к новым условиям кровоснабжения.

Очень редко неосторожные действия медицинского персонала способны привести к повреждениям внутренних органов. Тогда лапароцентез может осложняться массивным кровотечением и гибелью пациента.
При несоблюдении правил антисептики образуется флегмона брюшной стенки. Это заболевание вызывает острое разлитое гнойное воспаление жировой клетчатки. Оно быстро распространяется и вовлекает в патологический процесс мышцы. У пациента в участке поражения появляется припухлость красного цвета. Она имеет выраженную болезненность. Кожа над ней лоснится. При пальпации обнаруживается уплотнение без четких границ, горячее на ощупь, неподвижное. Отсутствие лечения приводит к формированию размягчения в зоне уплотнения и появлению свища. Развитие брюшной флегмоны вызывает повышение температуры тела до 40 градусов. Больной ощущает слабость, сильную жажду.
Последствием лапароцентеза при асците может стать кровотечение.
Все зависит от диагноза пациента. Если асцит развивается как осложнение рака поджелудочной железы, частый вывод содержимого брюшины будет стимулировать большее ее скопление. Лечение путем лапароцентеза производится, когда не удается решить проблему при помощи диуретиков и средств народной медицины, а развитие болезни приводит к появлению плотного раздутого живота, который доставляет пациенту большой дискомфорт. С целью облегчения состояния процедура производится по мере необходимости, при максимальном скоплении.
источник
Асцит представляет собой тяжелое осложнение разных заболеваний, при котором в полости живота накапливается большой объем жидкости. Обнаруженный асцит при онкологии серьезно осложняет течение и лечение основного заболевания, ухудшает прогноз. У пациентов с онкологическими заболеваниями органов, имеющих контакт с листками брюшины, средняя вероятность выпота жидкости в брюшную полость составляет 10%.
Процесс скопления лишней жидкости в полости живота сопровождает около половины всех случаев рака яичников у женщин. Он также осложняет течение новообразований:
- толстой кишки;
- молочных желез;
- желудка;
- поджелудочной железы;
- прямой кишки;
- печени.
Тяжесть состояния пациента не зависит от того первичная опухоль стала причиной патологии или ее метастазирование. К проявлениям рака добавляются признаки повышенного внутрибрюшного давления, подъема диафрагмы, сокращения дыхательных движений легочной ткани. В результате ухудшаются условия для работы сердца и легких, нарастает сердечная и дыхательная недостаточность, что приближает летальный исход болезни.
Брюшную полость образуют 2 листка. Один из них (париетальный) выстилает внутреннюю поверхность, а другой (висцеральный) окружает ближайшие органы. Оба листка продуцируют небольшое количество жидкого секрета своими железистыми клетками. С его помощью ликвидируется небольшое локальное воспаление, защищаются от трения органы, кишечник.
Жидкость постоянно обновляется, поскольку излишки всасываются эпителием. Накопление возможно при условии нарушения баланса этого состояния. В 75% случаев у пациентов с асцитом имеется цирроз печени. Это заболевание имеет максимальное число этиологических факторов, приводящих к патологии.
К ним относятся рост гидростатического давления в сосудах под влиянием застоя в венозной и лимфатической системах из-за нарушения сердечной деятельности и падение онкотического давления в крови за счет поражения функции печени и снижения содержания альбуминовой белковой фракции.
Асцит брюшной полости при онкологии не исключает эти механизмы в качестве дополнения к основному поражающему фактору — гиперфункции эпителия брюшной полости при опухолевом поражении листков брюшины. Рост злокачественных клеток вызывает раздражение и неспецифическое воспаление.
Наиболее значима роль обсеменения злокачественными клетками при раке яичников, матки у женщин. Осложнение в этих случаях настолько утяжеляет общее состояние пациенток, что они погибают при нарастании асцита брюшной полости.
Немалое значение имеет непосредственное сдавливание опухолью печеночной ткани и создание условий портальной гипертензии. При росте венозного давления водная часть крови сбрасывается в брюшную полость.
Раковая интоксикация сопровождается недостатком кислорода в клетках (тканевая гипоксия). Почечная ткань очень остро чувствует любые изменения и реагирует снижением фильтрации. Это приводит в действие механизм влияния антидиуретического гормона гипофиза, который задерживает натрий и воду.
Некоторые авторы в патогенезе асцита выделяют печеночный и внепеченочный механизмы. На примере злокачественного роста мы видим, как эти причины дополняют друг друга. Нарушается всасывающая функция брюшины и лимфатических сосудов.
Примером местных изменений может быть лимфома брюшной полости. Эта опухоль сопровождается нарушенной проходимостью внутрибрюшных лимфатических протоков. Из них жидкость переходит прямо в брюшную полость.
Провоцирующими причинами асцита при онкологических заболеваниях может быть такая анатомическая особенность, как близкое расположение складок брюшины (прилегание), обилие кровеносных и лимфатических сосудов, что вызывает быстрое распространение злокачественного роста на соседние ткани.
Стимулировать пропотевание жидкости может занос атипических клеток в полость брюшины при оперативном вмешательстве, внутреннее прорастание стенок брюшины злокачественной опухолью, а также проведение курса химиотерапии.
У онкологических больных асцит развивается постепенно за несколько недель или месяцев. Пациенты ощущают признаки при скоплении значительного количества жидкости. Основные симптомы:
- распирающая тяжесть в животе;
- отрыжка после еды;
- изжога или тошнота;
- тупые боли в животе;
- одышка в покое, особенно в положении лежа.
Эти признаки связаны с подъемом купола диафрагмы, нарушением перистальтики пищевода, кишечника, рефлюксным забросом кислого содержимого желудка в пищевод. Некоторые пациенты жалуются на приступы сердечной аритмии. При наблюдении лечащий врач выявляет увеличенный живот. В положении стоя он опускается вниз, пупок выпячивается.
Для больных с «печеночным» асцитом характерна картина «головы медузы» за счет образования плотных расширенных вен вокруг пупка. Накопление жидкости создает трудности при наклонах, обувании.
К сожалению, еще нередки случаи выявления молодых женщин с опухолью яичников в запущенном состоянии, которые длительно были уверены в своей беременности, этому способствовало прекращение менструаций.
Скопившаяся жидкость сама давит на опухоль, вызывает распад. Метастазирование по венозной системе и сердечная недостаточность проявляется затрудненным оттоком крови к сердцу. Это приводит к отечности стоп, голеней, наружных половых органов.
Все описанные симптомы развиваются не изолированно. На первом месте остаются признаки злокачественной опухоли. Асцит требует дополнительного лечения, поскольку жить с его проявлениями становится более опасно из-за возможностей других осложнений.
Независимо от причин в течении асцита выделяют 3 стадии. Они характерны и для пациентов с онкологическими заболеваниями:
- транзиторная — больной чувствует только вздутие живота, объем накопившейся жидкости не более 400 мл;
- умеренная — количество экссудата в брюшине доходит до 5 л, проявляются все описанные симптомы, возможны разные осложнения;
- напряженная — асцит скапливает 20 л и более, считается устойчивым (резистентным), лечить мочегонными средствами невозможно, сопровождается тяжелым состоянием, нарушает работу сердца и дыхание.
Тяжесть основного заболевания в случае появления асцита снижает шансы больного на выздоровление. Еще более увеличивается риск опасных осложнений. К ним относятся:
- бактериальный перитонит — присоединение инфекции вызывает острое воспаление брюшины;
- кишечная непроходимость;
- появление грыж в области белой линии живота, пупка, в паху с возможным защемлением;
- сердечная декомпенсация;
- накопление жидкости между плевральными листками — гидроторакс с острой дыхательной недостаточностью;
- развитие гепаторенального синдрома;
- геморроидальные кровотечения, выпадение нижнего отдела прямой кишки.
Такое осложнение, как асцит заранее предполагается в течение онкологического заболевания. При контроле за пациентом врач обязан проводить взвешивание. Рост массы на фоне выраженного похудения рук, ног, тела вызывает подозрение на скрытые отеки.
Если сделать толчковое движение рукой с одной стороны живота, то при наличии жидкости вторая рука ощутит волну в противоположном боку. Объективным подтверждением служат дополнительные исследования:
- УЗИ — позволяет выявить 200 мл жидкости в брюшной полости, одновременно служит контролем за изменениями во внутренних органах;
- обзорная рентгенография и томография — потребуют хорошей подготовки пациента перед исследованием, выявляет жидкость при изменении положения тела;
- лапароцентез — прокол передней брюшной стенки с целью откачивания жидкости и ее лабораторного анализа, процедура является одновременно лечебной и диагностической, позволяет выявить степень обсеменения брюшины, состав экссудата, наличие микрофлоры.
Терапия асцита теоретически должна в первую очередь заключаться в подавлении роста злокачественных клеток в брюшине. Тогда можно ожидать удаления раздражающего механизма и восстановления функции всасывания жидкости.
Но на практике методы химиотерапии помогают уменьшить асцит только при новообразованиях в кишечнике, а при локализации в печени, желудке, матке, яичниках остаются безрезультатными.
Остается контролировать поступление и выведение жидкости с продуктами питания, рассчитывать на оптимальные условия действия мочегонных средств (диуретиков). Убрать излишки воды можно с помощью ограничительной диеты. Пациенту назначается бессолевое питание, все блюда готовятся без соли, по согласованию с врачом возможно присаливание в тарелку.
Исключаются острые приправы, тяжелая жирная пища, все приготовленное в жареном виде. Объем употребляемой жидкости рассчитывается по диурезу (количеству выделенной мочи за сутки). При этом в меню должны быть продукты, обеспечивающие организм белком и калием. Поэтому рекомендуется:
- отварное нежирное мясо и рыба;
- творог, кефир при хорошей переносимости;
- запеченный картофель;
- компот из кураги, изюма;
- морковь, шпинат;
- овсяная каша.
В назначении диуретиков нельзя переусердствовать. Известна рекомендация врачей пить больше жидкости при любой интоксикации. Это касается и рака. Выведение большого объема воды из организма повышает общую интоксикацию продуктами распада злокачественных клеток, поэтому допустимым считается снижение веса на фоне приема диуретиков на 500 г за сутки.
Выбор диуретиков и дозировки всегда остается за врачом. Нельзя самостоятельно менять препараты, нарушать схему приема. Наиболее действенной оказывается комбинация из Фуросемида, Верошпирона и Диакарба.
Фуросемид (Лазикс) относится к группе петлевых диуретиков. Действие основано на блокировании обратного всасывания натрия и хлора в канальцах и петле Генле, выводящего аппарата почек. Одновременно выводит калий. Чтобы не нарушить баланс электролитов и не вызвать приступы аритмии назначаются препараты калия (Панангин, Аспаркам).
Верошпирон в отличии от Фуросемида является калийсберегающим препаратом. В его состав входит спиронолактон (гормон надпочечников). Именно с помощью гормонального механизма удается вывести лишнюю жидкость без калия. Таблетки начинают действовать спустя 2–5 дней после начала приема. Остаточный эффект продолжается 3 дня после отмены препарата.
Диакарб — препарат, имеющий целевое назначение. Особенно показан для предупреждения отека мозга, менее эффективен в процессе вывода мочи. Его действие начинается спустя 2 часа после приема. Связано с блокированием фермента карбоангидразы в тканях почек и мозга.
Наиболее часто для вывода накопившейся жидкости в полости брюшины при резистентной стадии асцита применяют процедуру лапароцентеза. Метод считается хирургическим, хотя им владеют терапевты в специализированных отделениях.
Суть методики: пациент сидит на стуле, живот вокруг пупка обрабатывается йодом. В точку примерно на 2 см ниже пупочного кольца вводится раствор Новокаина для обеспечения местной анестезии. После чего делается прокол брюшной стенки специальным инструментом (троакаром). Появление жидкости указывает на попадание в полость брюшины. Присоединяется трубка, по которой откачивается жидкость самотеком.
Однократно удаляется до 10 литров жидкости. На фоне постепенного уменьшения живота проводят стягивание простыней для предотвращения коллапса больного. В некоторых случаях при невозможности сразу вывести большой объем жидкости в полость брюшины вставляют дренажную трубку и перекрывают ее до следующего раза. Таким образом, повтор процедуры проводят 2–3 дня подряд.
При лапароцентезе необходимо следить за стерильностью, поскольку возрастает риск заражения брюшины и перитонита
Лапароцентез не проводится:
- при спаечной болезни брюшной полости;
- на фоне выраженного метеоризма;
- в периоде восстановления после грыжесечения.
Перитонеовенозное шунтирование — заключается в соединении специальной трубкой брюшной полости с верхней полой веной, по ней при дыхании пациента жидкость отходит в венозное русло. Деперитонизация — иссечение участков брюшины для обеспечения дополнительными путями вывода жидкости.
Оментогепатофренопексия — иссечение сращенного с передней брюшной стенкой сальника и подшивание его к диафрагме или печени, необходимо, если сальник мешает проведению лапароцентеза.
В народных лечебниках описываются растительные настойки, которые помогают уменьшить асцит при онкозаболеваниях. Врачи относятся к ним крайне негативно, поскольку нередко пациенты, уверовав в сказочные результаты, бросают основное лечение.
Однако при отсутствии реальной помощи от проводимой терапии больного раком можно понять. Поэтому мы приводим перечень растений, которые, по мнению травников, способны помочь:
- астрагал перепончатый;
- корень болотного аира;
- молочай;
- корень травы копытня;
- трава княжика сибирского;
- болотный сабельник.
Гораздо увереннее врачи рекомендуют мочегонные сборы в дополнение к лекарственным препаратам. Они включают растущие в средней полосе России:
- расторопшу,
- березовые почки и сок,
- чабрец,
- цветы липы, календулы,
- мелиссу,
- шалфей,
- зверобой,
- душицу,
- мяту,
- пустырник.
Общий показатель выживаемости пациентов с асцитом при онкологических заболеваниях дает неутешительные цифры — два года проживет только половина больных.Окончательный исход бывает как лучше, так и хуже предполагаемого срока.
Он зависит от реакции пациента на лечение, возраста, наличия хронических заболеваний почек, печени, сердца, характера опухолевого роста. Асцит в начальной стадии при опухолях лечится значительно эффективнее. Поэтому в терапии злокачественных новообразований следует предусматривать раннюю диагностику осложнений.
источник
Врачи Европейской клиники специализируются на работе с пациентами, имеющими асцит. Особенности лечения асцита у нас:
- Мы проводим комплексное лечение. При лапароцентезе (проколе брюшной стенки для удаления жидкости из живота) мы устанавливаем временные или постоянные перитонеальные катетеры. Это позволяет не ограничивать пациента в движении.
- Если это показано, пациенту назначают специальное питание с ограничением водно-солевой нагрузки.
- Если асцит возник на фоне онкологического заболевания, может быть проведена химиотерапия. Благодаря этому мы достигаем улучшения состояния пациентов с асцитом при прогрессирующем раке яичников и толстой кишки.
- Эффективна внутриполостная химиотерапия. После удаления жидкости, в брюшную полость вводится химиопрепарат. Примерно в половине случаев повторная эвакуация жидкости не требуется как минимум 2 месяца.
Когда пациент с онкологическим заболеванием и асцитом переходит на комплексную терапию, лапароцентез требуется в 2–3 раза реже, чем обычно.
Если в брюшной полости находится небольшое количество жидкости, это никак не проявляется. Кроме того, это нормально: в сутки организм человека производит и поглощает в брюшной полости примерно 1,5 л жидкости. При начальной стадии асцита особых жалоб у пациентов нет, и обнаружить патологическое состояние можно только во время ультразвукового исследования.
Когда асцит прогрессирует, человек чувствует тяжесть в области живота, а в нижней его части — тупые ноющие боли. Впоследствии возникает затруднение дыхания, расстройство пищеварения (тошнота, отрыжка, нарушения стула) и нарушение мочеиспускания. В наиболее тяжёлых формах асцит значительно ухудшает самочувствие, в животе появляются неприятные ощущения, возникает одышка, происходит раннее насыщение и формируется пупочная грыжа.
В брюшной полости может скопиться 5–10 л жидкости, а иногда и 20 л. Из-за этого сильно сдавливаются внутренние органы, повышается внутрибрюшное давление и диафрагма оттесняется в грудную полость. Это влечёт за собой сильное затруднение дыхания. Из-за того, что в органах брюшной полости увеличивается сопротивление кровотоку, возникает сердечная недостаточность. Следствием длительно существующего асцита становится нарушение дренирования лимфатической системы. Из-за этого также возникает нарушение лимфооттока в нижних конечностях и, как следствие, их отёк. Также может произойти обратный ход лимфы во внутренние органы. В результате раковые клетки попадают в здоровые органы из поражённых лимфоузлов. Это может спровоцировать развитие метастазов в печени, желудке, поджелудочной железе и других органах.
Когда в брюшной полости находится более одного литра жидкости, асцит можно заметить при обычном осмотре: живот увеличен или деформирован, в вертикальном положении выглядит отвисшим, в лежачем положении живот распластан, боковые отделы выглядят набухшими (так называемый «лягушачий живот»). У худых пациентов нередко выпирает пупок. У человека может также возникнуть гидроторакс — присутствие жидкости в плевральной полости. Обычно это состояние развивается у пациентов с застойной сердечной недостаточностью при длительно существующем асците.
Небольшой или умеренный асцит развивается у 15–50 процентов пациентов на ранних стадиях рака. На поздних стадиях тяжёлый асцит встречается у 7–15 процентов пациентов.
У пациентов с распространенным раком на поздней стадии чаще всего встречается асцит в области легкого или экссудативный плеврит.
При асците в брюшной полости происходит патологическое скопление жидкости. Дело в том, что при некоторых заболеваниях нарушается регуляция водно-солевого обмена и нормальная циркуляция жидкости в брюшной полости. Причиной могут быть:
- Онкологические заболевания: вторичный канцероматоз брюшины, лимфома и лейкоз, метастазы в области ворот печени, первичная мезотелиома.
- Болезни печени и её сосудов: рак печени, портальная гипертензия, цирроз печени, вено-окклюзионная болезнь, болезнь Бадда — Киари.
- Перитонит (воспаление брюшины) различного происхождения: панкреатический, грибковый, паразитарный, туберкулёзный.
- Застойная сердечная недостаточность, констриктивный перикардит.
- Другие болезни: опухоли и кисты яичников (синдром Мейгса), киста поджелудочной железы, болезнь Уиппла, саркоидоз, системная красная волчанка, микседема.
В Европейской клинике проводится лечение асцита различного происхождения. Но так как основная наша работа связана с лечением злокачественных новообразований, значительную часть наших пациентов составляют онкобольные.
Есть несколько основных методов лечения асцита у пациентов с онкологическими заболеваниями:
- консервативная терапия (антагонисты альдостерона, мочегонные препараты) — направлена на нормализацию водно-солевого обмена и уменьшение образования жидкости в брюшной полости;
- лапароцентез — прокол брюшной стенки под контролем ультразвука; используется не только для выведения жидкости, но и для установки дренажа, который будет служить для продолжительного вывода жидкости;
- паллиативные хирургические операции — перитонеовенозный шунт, оментогепатофренопексия, деперитонизация стенок брюшной полости и другие.
Народные методы лечения асцита, возникшего на фоне онкологического заболевания, не имеют доказанной эффективности и безопасности, поэтому в Европейской клинике не применяются.
Если вы обратились в нашу клинику по поводу асцита на фоне рака, мы рекомендуем получить «второе мнение» касательно лечения основного заболевания у наших клинических онкологов и химиотерапевтов.
В Европейскую клинику обратилась за помощью женщина Ш. 59 лет с диагнозом рак (аденокарцинома) яичников IV стадия, асцит, хронический болевой синдром 2 б по ШВО. Пациентка обратила внимание на увеличение живота в объеме до 120 см в окружности, затруднение дыхания, потерю веса. В специфическом лечении по месту жительства было отказано. Со слов пациентки её «отправили домой умирать». Читать далее…
В Европейскую клинику обратилась за помощью женщина Ш. 59 лет с диагнозом рак (аденокарцинома) яичников IV стадия, асцит, хронический болевой синдром 2 б по ШВО.
Пациентка обратила внимание на увеличение живота в объеме до 120 см в окружности, затруднение дыхания, потерю веса. В специфическом лечении по месту жительства было отказано. Со слов пациентки её «отправили домой умирать». Больная Ш. была экстренно госпитализирована в специализированное отделение Европейской клиники, после проведения активной симптоматической терапии, направленной на нормализацию показателей крови и восстановление водно-электролитного баланса, был установлен перитонеальный порт. Под контролем уровня белка плазмы проведено разрешение асцита. Использование перитонеальных портов позволяет осуществить удаление асцитической жидкости дробно, дозированно, что в конечном итоге исключает возникновение серьезных осложнений в виде геморрагического синдрома, связанных с гемодилюцией и коагулопатией в результате массивного поступления асцитического содержимого в венозное русло.
После стабилизации общего состояния, на фоне нутритивной поддержки, противорвотной и антисекреторной терапии пациентка Ш. получила специфическое химиотерапевтическое лечение с хорошим эффектом. По факту разрешения асцита при наличии перитонеального порта стало возможным проведение внутрибрюшной химиотерапии.
Спустя шесть месяцев после описанной госпитализации пациентка вернулась к привычному для нее образу жизни, продолжает получать системное лечение в амбулаторном режиме под контролем команды специалистов Европейской клиники. Ответ на лечение расценивается как положительный, при отсутствии асцита и суммарным уменьшением размеров очагов более чем на 70%. Комбинированное лечение в формате системной и локальной (внутрибрюшной) терапии с имплантацией порт-системы является оптимальным режимом ведения данной группы пациентов. В практике врачей Европейской клиники подобные случаи встречаются на регулярной основе. Скрыть
Чаще всего к накоплению жидкости приводят следующие онкологические заболевания:
- рак яичников (у 25–30 процентов пациентов),
- рак молочной железы,
- рак матки,
- рак желудка,
- рак толстой кишки.
Накопление жидкости в брюшной полости при раке происходит из-за того, что поражается брюшина (оболочка, выстилающая изнутри стенки брюшной полости и покрывающая расположенные в ней органы). На её париетальном и висцеральном листках поселяются опухолевые клетки, в результате чего происходит нарушение лимфатического дренажа. Это и вызывает ухудшение всасывания жидкости. Обычно причиной становятся опухоли желудочно-кишечного тракта и асцит при раке яичников.
Когда в печени образуется опухоль или метастазы, причина асцита в другом: сжимается венозная система печени и нарушается естественный венозный отток от кишечника. Такой асцит развивается быстро, и обычно течёт дольше и тяжелее. 15 процентов случаев скопления жидкости в брюшной полости при онкологических заболеваниях приходится именно на эту его форму.
Лимфома брюшной полости вызывает асцит через закупорку и выпот (просачивание) лимфы из внутрибрюшных лимфатических протоков.
В лечебных учреждениях, которые не специализируются на лечении онкологических заболеваний, подход к пациентам с асцитом может быть неэффективным из-за особенностей этого состояния. Например, основное лечение может заключаться в применении мочегонных препаратов, антагонистов альдостерона, изменении диеты для ограничения водной и солевой нагрузки. Эффективность этого подхода для уменьшения портальной гипертензии относительна, у онкобольных асцит вызван канцероматозом брюшины. Поэтому консервативная терапия не может быть основным методом лечения у таких пациентов.
Обычно жидкость удаляется из брюшной полости с помощью лапароцентеза (абдоминального парацентеза). Это хирургическая процедура, которая проводится хирургом и анестезиологом-реаниматологом.
Консервативная терапия применяется в лечении небольших асцитов и средней степени выраженности. Другими словами, если не возникают утомляющие и истощающие симптомы: боль, частое дыхание (тахипноэ) и др. До 65% пациентов имеют улучшение состояния при терапии мочегонными препаратами — так можно выводить до 1 литра жидкости в день. «Золотым стандартом» считается спиронолактон, его назначают в дозе от 100 до 200 мг 1–2 раза в сутки. Также используется его сочетание с фуросемидом в дозе 40–240 мг в сутки. Как долго и в каком объёме будет проводиться такая терапия, зависит от скорости потери жидкости, ее определяют по изменению массы тела.
На поздних стадиях онкологического заболевания уменьшение потребления соли и воды может снизить качество жизни. Поэтому в Европейской клинике такая коррекция диеты назначается редко.
Асцит при онкологическом заболевании необходимо лечить хирургическим путём, когда это:
- Рефрактерный, то есть не поддающийся консервативному лечению.
- Большой асцит, то есть если необходимо вывести до 6–10 л жидкости за один раз (эта тяжёлая процедура проводится по строгим медицинским показаниям).
- Гигантский асцит. В этом случае нужна комбинированная операция, которая включает выведение большого объёма жидкости (до 5–7 л) в первые сутки и выведение остального объёма со скоростью не больше, чем 1 л в сутки в течение 7–10 дней.
В классическом варианте лапароцентез проводится на пустой мочевой пузырь, пациент садится, тяжелобольного человека укладывают на бок.
Без соблюдения правил асептики и антисептики проводить лапароцентез опасно. Поэтому выпуск жидкости проводится только в специализированном лечебном учреждении с лицензией на выполнение хирургических вмешательств и имеющим стационар. Если пациент находится в тяжелом состоянии, сложно передвигается, для него вызывают скорую.
Сначала выполняется местная анестезия, затем под контролем ультразвука делается прокол троакаром (инструментом в виде тонкой трубки с острым концом) по средней линии живота или по линии, соединяющей пупок с гребнем подвздошной кости. Обычно за один раз выводится не больше 5–6 л жидкости. Чтобы артериальное давление резко не упало и не случился коллапс сосудов, жидкость выпускается медленно.
В соответствии с классической методикой пациенту необходимо лежать в течение нескольких часов на свободном от пункции боку. Если в это время незначительное количество жидкости продолжает выделяться, то при желании накладывается резервуар, который убирает через сутки или двое.
Если требуется удалить большое количество жидкости, то происходит потеря белка и солей, что становится причиной белковой недостаточности. Для предотвращения такого осложнения человеку вводят альбумин. При повторной пункции может возникнуть ещё одно осложнение — сращение сальника (части брюшины) или кишки с передней стенкой живота. Из-за этого работа кишечника значительно ухудшается, а при последующих пункциях могут развиться тяжёлые осложнения.
При современном подходе к проведению лапароцентеза отвод жидкости происходит преимущественно через постоянный перитонеальный катетер. Одновременно дефицит объёма циркулирующей крови замещается плазмаэкспандерами (от англ. plasma expander — увеличивающий объём плазмы). Обычно для этого используются 10-20-процентные растворы альбумина.В некоторых случаях вместо альбумина можно использовать аминостерил, полиглюкин, реополиглюкин (декстран-40), гемацелл и новые препараты на основе крахмала (рефортан, стабизол, ХАЕС-стерил). Такая альтернатива помогает лишь возместить дефицит жидкости в крови, но на дефицит белка эти препараты не влияют.
Некоторым больным асцитом проводят оментогепатофренопексию. Это лапароскопическая операция, при которой сальник подшивается к участкам поверхности печени и диафрагмы. Благодаря тому, что между сальником и печенью возникает контакт, появляются условия для всасывания асцитической жидкости находящимися рядом тканями. Если у пациента есть канцероматоз брюшины, операция выполняется ограниченно. Обычно у таких больных оментогепатофренопексия становится частью паллиативного лечения.
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара — 50000 руб.
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Лечение асцита проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении асцита и знаем, что можно сделать.
источник
- ЗДОРОВЬЕ (7199)
- ДАЧА (4891)
- ШИТЬЁ (3203)
- ВЫПЕЧКА,ДЕСЕРТЫ,МОЛОЧНОЕ (3197)
- РАЗНОЕ (3109)
- ВЯЗАНИЕ (2313)
- КОСМЕТИКА ДЛЯ ВСЕГО (1978)
- ЕДА (1774)
- ЗАКАТКА (1690)
- МЯСНОЕ (1583)
- САЛАТЫ (1013)
- СТРОЙКА (913)
- НАПИТКИ,НАСТОЙКИ (833)
- ДИЕТА (771)
- РЫБА (646)
- ДЕТСКОЕ (613)
- магия (561)
- ВЫШИВКА (494)
- КОМП (368)
- натуська КАКУСЬКА (294)
- травы (267)
- упражнение (190)
- ГРИБЫ (183)
- КИНО (136)
- МУЛЬТИВАРКА (130)
- фотошоп (94)
- бисер (62)
- РИСУЕМ (39)
- АЭРОГРИЛЬ (22)
- ГАЛУШКА (12)
- фриволите (4)
- спицы (0)
- спицы (0)
. На фото замороженный димексид. В 1866, русский ученый Александр Зайцев выделил необычное и .
Этот рецепт несколько лет назад переписала в интернете у писательницы Татьяны Толстой. У нее он н.
Добиться уникальной урожайности перца можно не только при его выращивании в теплице, но и при нахожд.
Кабачки. Хитрости ухода Одна наша знакомая рассказывала: «Посадила в прошлом году 5 кустов.
Заготовка апельсинового кёрда впрок никогда не застоится в холодильнике. Это же очень в.
, то есть скопление жидкости в животе (отсюда второе название недуга – водянка), может быть признаком онкологического заболевания брюшины, печени или яичников. При этом пораженные раком лимфатические узлы перестают удалять лимфу из забрюшинного пространства, вызывая не только заполнение живота жидкостью, но и значительное повышение в нем давления.
У больных с небольшим асцитом, особенно при дряблой брюшной стенке, живот в положении лежа на спине распластан за счет выпячивания в боковых отделах (лягушачий живот), а в положении стоя наблюдается увеличение в объеме и отвисание нижней половины живота вследствие перемещения жидкости в брюшной полости. При выраженном большом асците живот, независимо от положения тела, имеет куполообразную форму, кожа его становится гладкой, блестящей, истонченной и сухой, пупок сглаживается или даже выпячивается.
Выраженный асцит значительно ухудшает самочувствие, приводит к неприятным ощущениям в животе, одышке, чувству раннего насыщения, формированию пупочной грыжи. Большой асцит сильно подпирает диафрагму, затрудняя дыхание, давит на мочевой пузырь, и делает сложным пищеварение, сдавливая желудок и делая затрудненным продвижение каловых масс. Положение осложняется тем, что живот – это место соединения лимфатической системы нижних конечностей с лимфосистемой органов брюшной полости и при нарушении лимфооттока из живота может возникнуть отек нижних конечностей. А при затяжном асците асцит может спровоцировать дополнительное появление плеврита.
Опухолевый асцит характеризуется наличием раковых клеток, лейкоцитов, ферментов и белка в злокачественном выпоте брюшины, по сравнению с асцитом вызванным циррозом. Асцит является следствием развития рака, наиболее часто рака яичников, рака желудка, рака толстой кишки, рака и метастазов печени, — и вызванным ими канцероматоза брюшины (распространении раковых клеток и целых конгломератов по брюшине).
Асцит может быть следствием цирроза печени, почечной и сердечной недостаточности, туберкулеза, панкреатита и перитонита. Накопление жидкости происходит при нарушении лимфатического дренажа брюшной полости, повышении капиллярной проницаемости для белков, количества продукции лимфы печенью, изменения водно-электролитного баланса, и изменения давления плазмы.
При уменьшении, или полном прекращении оттока жидкости (плазмы) из брюшины, и дополнительном притоке ее в брюшную полость из проницаемых капилляров (приток жидкости при асците может увеличится в 15 раз), размер асцита увеличивается до максимальных размеров, сдавливая мочевой пузырь и кишечник, диафрагму и желудок. Повышение брюшного давления сопровождается болью, одышкой, тошнотой, потерей аппетита, уменьшением подвижности. Постепенно асцит может дополнится плевритом (жидкость в плевральной области), и выпотным перикардитом (жидкость в сердечной сумке).
Онкомаркеры РЭА, СА 19-9, СА 15-3, СА-125 и альфа-фетопротеин могут быть полезны для первичной диагностики рака и асцита, хотя они могут быть недостаточно показательны.
При асците лимфатическая система человека, обладающая высокой способностью к восстановлению и перестройке, пытается вывести избыток лимфы через здоровые лимфоузлы других внутренних органов. Возникает обратный, патологический ход лимфы, ретроградный, несущий с собой воспаление, при этом раковые клетки из пораженных лимфоузлов распространяются в здоровые органы, поражая их метастазами. Например, при возникновении асцита они могут быстро проникнуть в печень, поджелудочную, желудок или другие органы.
Подробно останавливаясь на процессах, происходящих в организме онкобольного, попытаюсь объяснить, насколько важно своевременное лечение асцита в течение первых двух недель после его возникновения и насколько сложным может быть лечение запущенного асцита. Необходимо без промедления начать лечение раковой опухоли и ее возможных метастазов комплексом трав и растительными ядами. Например, противометастазным препаратом – настойкой аконита джунгарского или рассасывающим препаратом – настойкой веха ядовитого, неплохо действует на асцитные клетки и настойка болиголова.
Но без «помощников» растительные яды вызовут только внутренний отек, а позже и наружный, усиливая асцит. Дополнительно к этому добавляют травы, не только регулирующие водно-солевой обмен, но и обладающие сильным мочегонным, противовоспалительным, противораковым, послабляющим, разжижающим кровь, восстанавливающим печень, действием. Ведь от печени порой на все 100% зависит лечение асцита, а растительные яды только разрушают ее.
Лечение ракового асцита официальной медициной.
1. Мочегонные препараты при асците (лазикс, диакарб, верошпирон) применяются в абсолютном большинстве случаев, причем длительно, даже если они не помогают! При канцероматозе брюшины или у больных с хилозными выпотами (млечного цвета с содержанием жира) применение мочегонных средств не дает ни каких видимых результатов. У больных с метастазами в печень иногда отмечался положительный результат на короткое время. ВАЖНО: Мочегонные препараты не эффективны после трех дней приема. Нужно делать хотя бы короткий перерыв в 2-3 дня. Если вы решились принимать мочегонные препараты длительно, прочитайте инструкцию препарата о побочном его проявлении!).
Помните, что мочегонные препараты со временем не только не помогают против асцита, а даже усиливают его.
Лапароцентез при асците. Наиболее частое «лечение» асцита в официальной медицине. Удаление жидкости посредством прокола брюшной стенки позволяет разово откачать до 14 литров жидкости. При потере большого количества жидкости возникает резкая слабость, сильно снижается артериальное давление, хотя состояние, при этом значительно улучшается, но не на долго. Через 3-7 дней жидкость повторно набирается и впоследствии будет набираться все быстрее и быстрее. Кроме того, при полном удалении асцитной жидкости (что практикуется у нас повсеместно – откачивают пока идет жидкость!) появляются спайки, часто препятствующие последующим процедурам лапароцентеза. При повторных процедурах может произойти повреждение сосудов и внутренних органов, с развитием инфекционных осложнений. Чтобы избежать этого иногда ставят брюшинные катетеры, которые имеют свойство забиваться и вызывать осложнения вплоть до сепсиса и перитонита. ВАЖНО: После каждого удаления жидкости следует замещать ее большими количествами плазмы или растворами альбумина (что очень дорого и занимает очень много времени), иначе возникают многочисленные отеки и почечная недостаточность, мгновенное наполнение асцита. — Скажу просто: если вы хотите чтобы больной меньше жил — откачайте ему несколько раз асцит…Дело в том, что вы ни когда не сможете покрыть дефицит белка (альбумина), который вы откачиваете с асцитом, поскольку чужеродный белок вводимый капельницей усваивается очень плохо, вызывает большую нагрузку на печень, которая как правило уже плохо работает. Пищеварение же самого онкобольного оставляет желать лучшего, — происходит очень слабое усвоение даже минимального количества белка, которого порой недостаточно даже для покрытия ежедневных расходов на восстановление мышц, слизистых, а не то что восполнять потери связанные с откачкой асцитной жидкости. Практически 7-8 процедур лапароцентеза (откачки асцита) достаточно, чтобы больной уже не выжил…Что касается врачей, — им важно быстро провести какие-нибудь «лечебные» действия, чтобы по быстрее выписать больного, с с записью, — выписывается в удовлетворительном состоянии. А что будет с больным через 7-10 дней врача уже не интересует.
Системная химиотерапия наиболее эффективна при асците, вызванном раком толстого кишечника, мало результативна химия рака яичников, и молочной железы и не результативна при раке желудка. Частота рецидивов после первой линии химиотерапии (таксаны и платина) при раке яичников, составляет в среднем 75-80%. Вторая линия химиотерапии (гемзар, доксорубицин топотекан и др.) как правило, носит паллиативный (облегчающий) характер и имеет низкую эффективность.
Другие методы лечения, такие как внутрибрюшинная химиотерапия асцита (приводит к фиброзу и массивным спайкам), шунтирование брюшины при асците (низкая эффективность), биологическая терапия асцита (сложность проведения, низкая эффективность, побочные проявления), гипертермическая химиотерапия (множество противопоказаний, низкая эффективность на запущенных стадиях рака), — не получили широкого распространения.
Травы, о которых я скажу ниже, обладают довольно сильным действием, поэтому могут применяться как самостоятельно, так и в комплексе между собой, то есть по 2-3 травы. Например, можно выбрать 2-3 настойки, смешать их в указанных дозировках в 1/4 стакана воды, выпить. Можно смешивать и сухие травы в одинаковом количестве, заваривать 1 ст. ложку смеси на стакан кипятка в термосе на ночь. Пить по 1/3 стакана 3 раза в день до еды.
Астрагал перепончатый. Настойка корня на 70%-ном спирте в концентрации 1:5. Настаивается 2 недели, принимать советую по 20 капель 3 раза в день до еды. Помните – настойка понижает давление.
Аир болотный. 20 г сухих измельченных корней залейте 0,5 л водки, настаивайте неделю. Принимайте по 1 ч. ложке 3 раза в день за 30 минут до еды.
Молочай Палласа (мужик-корень). Порошок из сухого корня принимают внутрь на кончике ножа (это примерно 3 спичечных головки) 3 раза в день с небольшим количеством воды перед едой. Наружно порошком можно присыпать раковые язвы, гниющие опухоли.
Копытень европейский. 20 г корней залить 100 мл водки, настоять 1-2 недели. Принимать по 20 капель 3 раза в день до еды. Не забывайте, что настойка повышает артериальное давление.
Княжик сибирский. 1 ч. ложку измельченной травы залить 100 мл кипятка, настоять 1 час, принимать по 1 ст. ложке 3 раза в день до еды. Этот препарат повышает давление.
Дрок красильный. 3-4 ст. ложки цветущих веток залить 1 стаканом кипятка, кипятить 3-5 минут, принимать по 30-50 мл 3-4 раза в день до еды.
Дягиль лесной. 1 ст. ложку измельченных корней залить стаканом кипятка, кипятить 15 минут. Принимать по 1/3 стакана 3 раза в день до еды. Так же, как княжик сибирский, повышает давление.
Подмаренник настоящий. 1 ст. ложку сухой измельченной травы залить стаканом кипятка, настоять в термосе 3 часа, принимать по 1/3 стакана 3 раза в день до еды. Порошком цветов присыпают раковые язвы и раны.
Переступень белый. 25 г корня залить 100 мл 70%-ного спирта, настоять 14 дней в темном месте. Принимать по 15 капель 3 раза в день до еды. Настой понижает артериальное давление.
Горичник Морисона. 20 г измельченного корня залить 100 мл водки. Настоять 1-2 недели, принимать по 20 капель 3 раза в день после еды.
Сабельник болотный. Перемолотыми корнями наполняют литровую банку, заливают водкой доверху, настаивают в темном месте 2 недели. Принимают внутрь по 1 ч. ложке 3 раза в день после еды. Можно втирать наружно в область живота.
Ферула вонючая. 50 г сухих корней (100 г свежих), залить 0,5 литра 70%-ного спирта, настоять 10-12 дней, принимать по 20 капель 3 раза в день до еды.
Сильным противоасцитным действием обладают следующие сборы:
Смешиваем в равных количествах траву княжика сибирского, подмаренника желтого, копытня европейского, дрока красильного и почки березы. 2 ст. ложки этой смеси залить 0,5 л кипятка, настоять на водяной бане 30 минут, процедить, принимать в теплом виде по 2-3 глотка каждые 1,5-2 часа.
Еще один сбор: берем в равных частях корни аира, дудника, стальника и сабельника. 2 ст. ложки этого сбора залить 0,5 л холодной воды, кипятить на малом огне 15 минут, процедить. Принимать по 1/3 стакана 3-5 раз в день до еды.
Лечение асцита методами народной медицины. Лечение асцита народными методами заключается в:
Лечении рака (первичного заболевания) и метастазов в брюшине и печени с помощью подбора комплекса трав, в том числе и растительных ядов. Применяется при асците настойка болиголова в небольших дозировках (сильный токсичный эффект на печень), плюс комплекс трав-проводников с противоасцитным действием. При многочисленных мелких метастазах настойка веха ядовитого.
Корректировка травами формулы крови, снижение кахексии, снижение проницаемости сосудов, снижение брюшинного давления.
Наружное применение настоек и отваров на асцитный живот и опухоль. Асцит дает не опухоль, а смежные с ней и даже удаленные от нее ткани.
Снаружи на область живота и увеличенные лимфатические узлы при асците можно накладывать повязки с настоем хрена огородного на воде (1:1). Этот же настой советую пить по 1 ч. ложке 3 раза в день до еды. Курс – 10 дней. На область больного органа, например, яичника, желудка, или пахового лимфоузла можно прикладывать на ночь свежее свиное сало, слегка сбрызнутое камфарным маслом. На ночь на область живота посоветую делать солевые повязки (90 г соли на 1 л кипяченой воды).
Асцит – неблагоприятный недуг, поэтому нужно приложить все усилия для быстрого его уменьшения и полного исчезновения. Немаловажную роль в этом играет питание. Рекомендую отказаться от всего соленого, употребляя лишь промытую морскую капусту, которая регулирует работу кишечника, улучшает формулу крови, уменьшает асцит. А уж если у вас к тому же отекают ноги, непременно включите морскую капусту в свой рацион.
Употребление в пищу плодов инжира также приводит к уменьшению отечности, послаблению кишечника, восполнению микроэлементного состава организма. Не забывайте о плодах папайи, проростках злаков пшеницы, ржи, соке свежей капусты. Эти продукты улучшают усвоение белка, что очень важно. Ведь при асците часто наблюдается снижение уровня белка – альбумина, что дополнительно усиливает заболевание. Для улучшения циркуляции лимфы в брюшной полости, одновременно с приемом противораковых трав можно делать различные дыхательные упражнения, производя, таким образом, диафрагмой массаж внутренних органов.
Положительные результаты в лечении асцита – этого коварного недуга – должны только утвердить вас в правильности выбранного лечения. Его ни в коем случае нельзя прекращать. В заключение хотелось бы предостеречь о необдуманном применении средств, усиливающих асцит. Например, если у вас сильный кашель и вы решили попить солодку, знайте: это может привести к отечности.
Большие дозы свежего свекольного сока вызывают спазм сосудов с последующим резким увеличением отека, а длительное применение бессмертника может вызвать застойные явления в печени, усиливающие асцит. Советую с осторожностью относиться к употреблению плодов расторопши, как средства, резко усиливающего выработку тромбоцитов, забыть о травах, содержащих витамин К. Это горец перечный, горец почечуйный, крапива, кукурузные рыльца, пастушья сумка. Помните, повышенные и даже тромбоциты в верхних «пределах нормы», сильно стимулируют рост рака! Будьте здоровы и внимательны к своему здоровью.
Читатель наверное поймет меня, если я скажу что здесь указаны далеко не все методы лечения асцита. Ведь ни кто до конца не рассказывает своих тонкостей и особенностей, без которых некоторые рецепты работают не до конца эффективно. Отмечу только, что внутренний прием трав, особенно с выраженным асцитом, бывает не очень результативным, поскольку и пить жидкость больным с асцитом нельзя (она заливается как будто в асцитный живот), да и много не выпьешь когда живот давит. При этом нельзя отказываться от внутреннего приема трав полностью, нужно стараться делать настойки и отвары более концентрированными, принимать их по глотку каждый час. Ведь только оральный прием трав дает более полное воздействие на все органы и системы, помогая чувствовать себя лучше. Наружное применение спиртовых настоек и водных отваров на область живота более оправдано. Чтобы ответить на вопрос, что прикладывать и на сколько, чтобы это дало лучший и быстрый результат, нужно контролировать кровь больного, его диагноз, сопутствующие заболевания, особенности организма. Можно конечно приготовить какую-нибудь смесь из трав приведенных выше, наружно на живот, но это не всегда эффективно. Нужно помнить, что лечение печеночного асцита и ракового асцита отличаются, хотя и есть одинаковые стороны лечения. Не забывайте что при раковом асците нужно лечить еще и рак…
Процитировано 2 раз
Понравилось: 1 пользователю
источник
Асцит, или брюшная водянка, нередко является следствием другого, более опасного и сложного в лечении заболевания. Тем не менее и сам по себе асцит способен осложнить жизнь больному и привести к печальным последствиям. Современной медициной разработаны достаточно эффективные методы лечения асцита на разных его стадиях. Что нужно знать о первых признаках асцита, ходе его развития и к какому врачу обратиться за помощью?
Под асцитом в медицине понимают вторичное патологическое состояние, для которого характерно скопление жидкости в брюшной полости. Чаще всего асцит вызывается нарушением регуляции обмена жидкости в организме в результате серьезных патологических состояний.
В здоровом организме в брюшной полости всегда находится немного жидкости, при этом она не скапливается, а всасывается лимфатическими капиллярами. При различных заболеваниях внутренних органов и систем увеличивается скорость образования жидкости и снижается скорость ее всасывания. При развитии асцита жидкости становится все больше, она начинает сдавливать жизненно важные органы. Это способствует усугублению развития основного заболевания и прогрессированию асцита. Кроме этого, поскольку основная часть жидкости скапливается в брюшной полости, происходит значительное уменьшение объема циркулирующей крови. Это приводит к запуску компенсаторных механизмов, задерживающих в организме воду. У больного существенно замедляется скорость образования мочи и ее выделения, при этом количество асцитической жидкости увеличивается.
Накопление жидкости в полости живота обычно сопровождается повышением внутрибрюшного давления, нарушением кровообращения и сердечной деятельности. В некоторых случаях возникают потеря белка и электролитные нарушения, вызывающие сердечную и дыхательную недостаточность, что значительно ухудшает прогноз основного заболевания.
В медицине выделяют три основных стадии развития асцита.
- Транзиторный асцит. На этой стадии в брюшной полости скапливается не более 400 мл жидкости. Выявить заболевание можно только при помощи специальных исследований. Функции органов не нарушены. Снятие симптомов асцита возможно с помощью терапии основного заболевания.
- Умеренный асцит. В брюшной полости на этой стадии скапливается до 4 л жидкости. Наблюдается увеличение живота у пациента. В положении стоя можно заметить выпирание нижней части брюшной стенки. В положении лежа больной нередко жалуется на одышку. Наличие жидкости определяется с помощью перкуссии (простукивания) или симптома флюктуации (колебания противоположной стенки живота при простукивании).
- Напряженный асцит. Количество жидкости на этой стадии может достигать, а в некоторых случаях даже превышать, 10–15 л. Давление в брюшной полости повышается и нарушает нормальную работу жизненно важных органов. Состояние пациента при этом тяжелое, его необходимо срочно госпитализировать.
Отдельно рассматривают рефрактерный асцит, практически не поддающийся лечению. Его диагностируют в том случае, если все виды проводимой терапии не дают результата и количество жидкости не только не уменьшается, но и постоянно увеличивается. Прогноз при таком виде асцита неблагоприятный.
По статистике основными причинами возникновения асцита брюшной полости являются:
- болезни печени (70%);
- онкологические заболевания (10%);
- сердечная недостаточность (5%).
Кроме того, асцитом могут сопровождаться следующие заболевания:
- болезни почек;
- туберкулезное поражение брюшины;
- гинекологические заболевания;
- эндокринные нарушения;
- ревматизм, ревматоидный артрит;
- красная волчанка;
- сахарный диабет второго типа;
- уремия;
- болезни пищеварительной системы;
- перитониты неинфекционной этиологии;
- нарушение оттока лимфы из брюшной полости.
Возникновению асцита, кроме указанных заболеваний, могут способствовать следующие факторы:
- злоупотребление спиртным, ведущее к циррозу печени;
- инъекции наркотических препаратов;
- переливание крови;
- ожирение;
- высокий уровень холестерина;
- татуаж;
- проживание в регионе, для которого характерны случаи возникновения вирусных гепатитов.
Во всех случаях в основе возникновения асцита лежит сложное сочетание нарушений жизненно важных функций организма, ведущее к скоплению жидкости в брюшной полости.
Одним из главных внешних признаков асцита брюшной полости является увеличение размера живота. В положении стоя у пациента он может свисать в форме фартука, а в положении лежа образовывать так называемый лягушачий живот. Возможно выпячивание пупка и появление растяжек на коже. При портальной гипертензии, вызванной повышением давления в воротной вене печени, на передней брюшной стенке появляется венозный рисунок. Этот рисунок принято называть «головой Медузы» из-за отдаленного сходства с мифологической Медузой Горгоной, на голове которой вместо волос находились извивающиеся змеи.
В животе появляются боли и чувство распирания изнутри. Человек испытывает трудности при наклонах туловища. К внешним проявлениям также относятся отеки ног, рук, лица, цианоз кожных покровов. У больного развивается дыхательная недостаточность, тахикардия. Возможно появление запоров, тошнота, отрыжка и потеря аппетита.
При лабораторных и инструментальных исследованиях врач подтверждает диагноз и устанавливает причину, вызвавшую асцит. Для этого проводятся УЗИ, МРТ, диагностический лапароцентез и лабораторные исследования. С помощью УЗИ выявляют наличие свободной жидкости в брюшной полости и ее объем, увеличение печени и селезенки, расширение полой и воротной вены, нарушение структуры почек, наличие опухолей и метастазов.
МРТ позволяет послойно изучить ту или иную ткань, выявить даже незначительное количество асцитической жидкости и диагностировать основное заболевание, вызвавшее асцит.
Кроме этого, врач проводит исследование при помощи пальпации и перкуссии. Пальпация помогает выявить признаки, указывающие на поражение определенного органа (печени или селезенки). Перкуссия используется непосредственно для выявления асцита. Суть ее заключается в простукивании брюшной полости пациента и анализе перкуторных звуков. При выраженном асците, например, тупой перкуторный звук определяется над всей поверхностью живота.
Лабораторные исследования крови показывают снижение концентрации эритроцитов, увеличение количества лейкоцитов и СОЭ, возможно повышение концентрации билирубина (при циррозе печени), белков острой фазы воспаления. Анализ мочи при асците на начальной стадии может показывать большее количество мочи меньшей плотности, поскольку асцит вызывает отклонения в работе мочевыделительной системы. При терминальной стадии плотность мочи может быть нормальной, но ее общее количество значительно снижается.
Общие принципы лечения асцита предполагают прежде всего терапию основного заболевания. Лечение самого асцита направлено на выведение жидкости из брюшной полости и предотвращение рецидивов.
Пациенты с первой степенью асцита не нуждаются в медикаментозном лечении и соблюдении бессолевой диеты.
Пациентам со второй степенью асцита назначается диета с пониженным содержанием натрия и диуретическая терапия. Она должна проводиться при постоянном мониторинге состояния больного, включая содержания электролитов в сыворотке крови.
Пациенты с третьей степенью заболевания проводят удаление жидкости из брюшной полости, а в дальнейшем диуретическую терапию в сочетании с бессолевой диетой.
Асцит обычно указывает на серьезные нарушения в работе пораженных органов, но тем не менее смертельным осложнением сам он не является. При своевременной диагностике и правильном лечении возможна полная ликвидация асцитической жидкости из брюшной полости и восстановление функций пораженного органа. В ряде случаев, например при раке, асцит способен быстро прогрессировать, вызывая осложнения и даже гибель пациента. Это объясняется тем, что на течение асцита большое влияние оказывает основное заболевание, способное вызывать серьезные поражения печени, почек, сердца и других органов.
На прогноз влияют и другие факторы:
- Степень асцита. Транзиторный асцит (первой степени) не является непосредственной угрозой жизни пациента. В этом случае все внимание следует уделить терапии основной болезни.
- Время начала лечения. При выявлении асцита на той стадии, когда жизненно важные органы еще на разрушены или их функции поражены незначительно, устранение основного заболевания также может привести к полному выздоровлению пациента.
На статистику выживаемости при асците также влияет вид и тяжесть основного заболевания. При компенсированном циррозе печени 50% больных способны прожить от 7 до 10 лет, а при декомпенсированном — пятилетняя выживаемость не превышает 20%.
При онкологических заболеваниях асцит, как правило, появляется на поздних стадиях, и пятилетняя выживаемость составляет не более 50% при своевременном лечении. Средний показатель жизни у таких больных составляет 1–2 года.
При неправильном лечении асцит может вызвать серьезные осложнения, ухудшающие прогноз:
- кровотечение;
- перитонит;
- отек мозга;
- дисфункцию сердечной деятельности;
- тяжелую дыхательную недостаточность.
Рецидивы асцита также могут возникать как побочные эффекты при неправильном лечении. Рецидивирование очень опасно, поскольку в большинстве случаев не поддающиеся излечению асциты приводят к летальному исходу.
Консервативное или симптоматическое лечение асцита применятся в тех случаях, когда асцит брюшной полости находится на ранней стадии развития или в качестве паллиативной терапии при онкологии и нецелесообразности применения других методов.
Во всех случаях основной задачей лечения является выведение асцитической жидкости и поддержание состояние пациента на определенном уровне. Для этого необходимо уменьшить количество поступающего в организм натрия и усилить его выведение с мочой.
Достичь положительных результатов можно только при комплексном подходе, соблюдая диету, контролируя изменения веса и принимая диуретические препараты.
Главные принципы диеты при асците следующие:
- Минимум соли. Ее избыточное потребление приводит к развитию отеков, а следовательно, асцита. Пациентам рекомендуется максимально ограничить прием соленой пищи.
- Минимум жидкости. При умеренном или напряженном асците нормой должно быть не более 500–1000 мл жидкости в чистом виде в сутки.
- Минимум жиров. Потребление пищи с большим количеством жиров приводит к развитию панкреатита.
- Достаточное количество белков в рационе. Именно белковая недостаточность может привести к возникновению отеков.
Рекомендуется употреблять в пищу нежирные сорта мяса и рыбы, обезжиренный творог и кефир, фрукты, овощи, зелень, пшеничную крупу, компоты, кисели. Готовить лучше на пару или запекая в духовке.
Запрещены жирное мясо и рыба, жареные блюда, копчености, соль, алкоголь, чай, кофе, специи.
При лечении асцита необходимо контролировать динамику веса. При начале бессолевой диеты в течение недели производится ежедневное взвешивание. Если пациент потерял более 2 кг, то диуретические препараты ему не назначаются. При потере веса менее 2 кг в течение следующей недели начинают медикаментозную терапию.
Мочегонные препараты помогают вывести лишнюю жидкость из организма и способствуют переходу части жидкости из брюшной полости в кровеносное русло. Клинические проявления асцита при этом существенно снижаются. Основными препаратами, используемыми в терапии, являются фуросемид, маннитол и спиронолактон. В амбулаторных условиях фуросемид назначается внутривенно не более 20 мг 1 раз в два дня. Он выводит жидкость из сосудистого русла через почки. Основной недостаток фуросемида — чрезмерное выведение калия из организма.
Маннитол применяется совместно с фуросемидом, поскольку их действие комбинируется. Маннитол выводит жидкость из межклеточного пространства в сосудистое русло. Назначается по 200 мг внутривенно. Однако в амбулаторных условиях его применять не рекомендуется.
Спиронолактон также является мочегонным средством, однако он способен предотвращать чрезмерное выведение калия.
Дополнительно назначаются препараты, укрепляющие сосудистые стенки (витамины, диосмин), средства, влияющие на систему крови («Желатиноль», «Реополиглюкин»), альбумин, антибиотики.
Оперативное вмешательство при асците показано в тех случаях, когда скопление жидкости не может быть устранено при помощи консервативного лечения.
Лечебный лапароцентез при асците (прокол передней брюшной стенки) способен вывести большие объемы жидкости — от 6 до 10 литров за один раз. Проводят процедуру под местным обезболиванием с предварительным опустошением мочевого пузыря. Пациент принимает полусидячее или лежачее положение. Прокол производится по средней линии живота между пупком и лобковой костью. Скальпелем выполняется разрез кожи, через который в брюшную полость вводится специальный инструмент — троакар. Через него выводится жидкость в нужном объеме. После процедуры рану ушивают. Лапароцентез при асците можно выполнять только в условиях стационара, поскольку необходимо соблюдение норм антисептики и владение методикой проведения операции. Чтобы упростить процедуру для тех больных, которым лапароцентез требуется периодически, его проводят через постоянный перитонеальный порт.
Еще одной эффективной хирургической манипуляцией является оментогепатофренопексия. Она заключается в подшивании сальника к предварительно обработанным участкам поверхности диафрагмы и печени. Благодаря возникновению контакта между печенью и сальником появляется возможность всасывания асцитической жидкости соседними тканями. Дополнительно снижается давление в венозной системе и выход жидкости в брюшную полость через стенки сосудов.
ТИПС — трансъюгулярное интрапеченочное портосистемное шунтирование — позволяет провести декомпрессию портальной системы и устранить асцитический синдром. В основном ТИПС проводится при рефрактерном асците, не поддающемся медикаментозной терапии. При процедуре ТИПС в яремную вену вводится проводник до попадания в печеночную вену. Затем по проводнику специальный катетер проводится в саму печень. При помощи длинной изогнутой иглы в воротной вене устанавливается стент, создающий канал между воротной и печеночной венами. Кровь направляется в печеночную вену со сниженным давлением, что приводит к устранению портальной гипертензии. После выполнения ТИПС у пациентов с рефрактерным асцитом наблюдается уменьшение объема жидкости в 58% случаев.
Несмотря на то, что асцит и вызывающие его болезни являются достаточно серьезными и сложно поддающимися лечению, своевременная комплексная терапия может значительно повысить шансы на выздоровление или улучшить качество жизни неизлечимых больных. Лечить асцит нужно только под наблюдением врача, поскольку сложность основного заболевания редко позволяет обойтись домашними или народными методами. Особенно это касается асцитов, вызванных онкологией.
источник